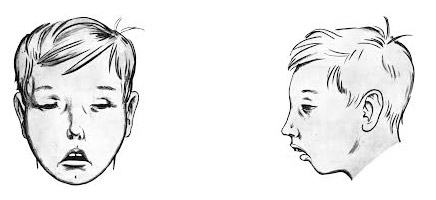Содержание:
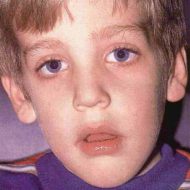
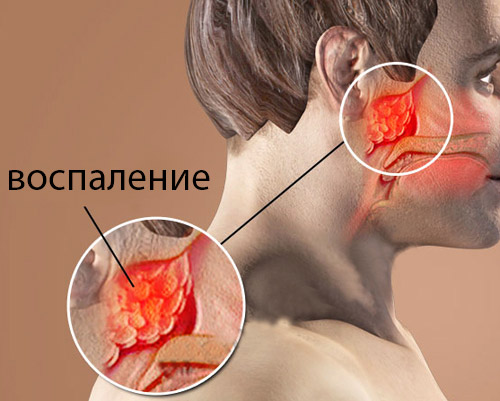
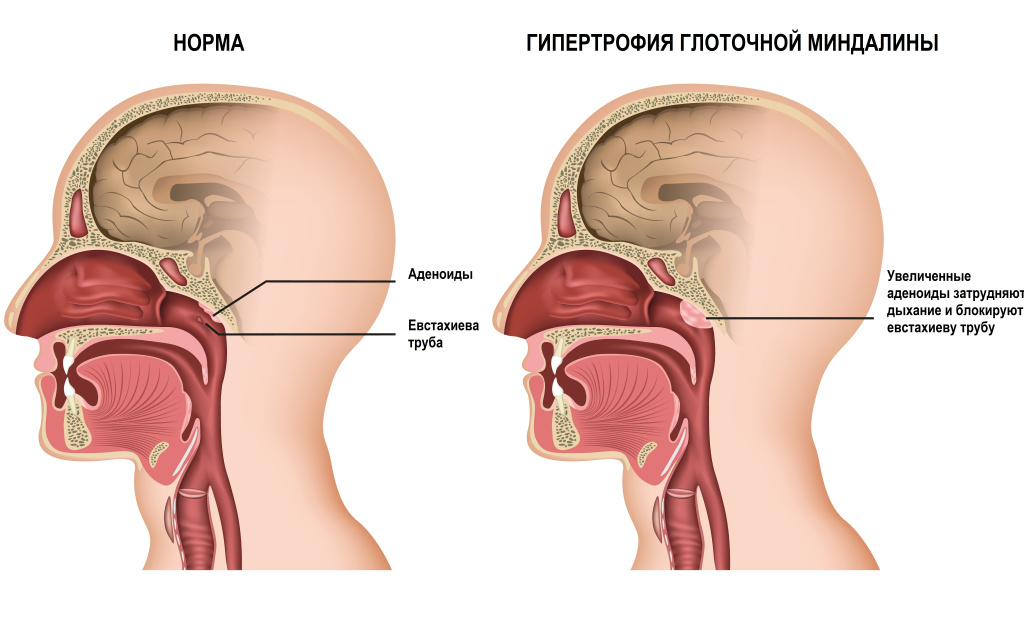
Аденоидное лицо — клинический признак или проявление аденоидита, представляющего собой опасное заболевание, которое без должного лечения приводит к тяжелым осложнениям. Аденоиды являются механическим препятствием, затрудняющим носовое дыхание, нарушающим лимфо- и кровообращение, снижающим защитную функция слизистой оболочки носоглотки. Аденоидные вегетации сопровождаются характерными внешними признаками, к которым относятся: полуоткрытый рот, одутловатое и вытянутое лицо, отвисшая нижняя челюсть. Больной выглядит безэмоциональным и удрученным, заторможенным и апатичным.
Длительные заболевания носоглотки – причина развития аденоидов. Воспаление носоглоточной миндалины приводит к ее резкому увеличению.
Аденоидное лицо позволяет визуально определить наличие у человека гипертрофии лимфоидной ткани в носоглотке. По мере развития патологии изменяется внешний вид больного: у него появляются специфические черты и особенности. Риск развития деформации лицевого черепа максимален у часто болеющих и ослабленных лиц. Снижение иммунитета на фоне многочисленных ОРВИ, недостаточного питания, рахита предрасполагает к развитию патологии.
Аденоидами страдают преимущественно дети младше 10 лет. У взрослых недуг встречается крайне редко. Дошкольники и школьники активно посещают общественные места, образовательные и спортивные заведения, развлекательные мероприятия. Там, где находится большое количество людей, в полном объеме реализуется воздушно-капельный путь распространения инфекции. Самая высокая восприимчивость к бактериям и вирусам отмечается у детей 3-5 лет, иммунная система которых еще не достаточно сформирована, чтобы противостоять натиску огромного количества болезнетворных микробов.
аденоидный тип лица
Незначительная гипертрофия миндалины без явных клинических признаков не должна вызывать опасений у врачей и родителей. В пубертатном периоде практически всегда происходит инволюция аденоидов, и они сами уменьшатся в размерах. Аденоиды 2 и 3 степени деформируют лицо и вызывают массу проблем больным лицам. Если вовремя не обратиться за медицинской помощью и не приступить к лечению, аденоидный тип лица останется на всю жизнь, а тяжелые осложнения сделают человека инвалидом.
Этиология
Обстоятельства, приводящие к аденоидам у детей:
- Банальная простуда,
- Воспаление носа, трахеи, глотки, гортани и бронхов инфекционной этиологии,
- Ослабленный иммунитет,
- Аллергия,
- Наследственность,
- Местная и общая гипотермия,
- Корь, коклюш, скарлатина,
- Врожденные пороки развития носоглотки,
- Механические повреждения носа и полости рта.
У взрослых причиной аденоидов становится хроническое воспаление слизистой носа и придаточных пазух, а также разрастание лимфоидной ткани в носоглотке, сохранившееся с детства.
Факторы, способствующие развитию патологического состояния:
- Хронические инфекционный заболевания,
- Несбалансированное питание,
- Скудный рацион с избытком углеводов и дефицитом витаминов,
- Дисфункция желез внутренней секреции,
- Гиповитаминозы,
- Рахит,
- Психопатии,
- Негативная атмосфера в семье и близком окружении,
- Сложная экологическая обстановка,
- Вредные привычки.
Симптоматика
Клинические признаки патологии, появляющиеся у больных с аденоидным лицом:
- Трудности с носовым дыханием,
- Сопение и храп во сне,
- Дыхание ртом,
- Насморк,
- Слизь из носа, стекающаяся по задней стенке глотки,
- Бессонница,
- Раздражительность и капризность,
- Ночное апноэ,
- Рраздражение и воспаление кожи под носом по типу экземы,
- Признаки отита,
- Гнусавый голос,
- Цефалгия,
- Проблемы с проглатыванием пищи,
- Снижение обоняния,
- Першение в горле,
- Ночной кашель,
- Проблемы с обучением.
Аденоидные разрастания, проявляющиеся вышеперечисленными признаками, деформируют лицевой скелет с образованием аденоидного лица.
аденоидный тип лица у детей
Признаки аденоидного лица у ребенка:
- Сглаживание носогубных складок,
- Немного приоткрытый рот,
- Малоосмысленный взор,
- Отвисшая нижняя челюсть,
- Вытянутое и одутловатое лицо,
- Узкая верхняя челюсть,
- Неполное смыкание губ,
- Деформированный прикус,
- Широкая переносица,
- Незначительное смещение глазного яблока вперед,
- Пересохшие губы,
- Кривые и растущие внахлест верхние зубы,
- Высокий свод твердого неба,
- Отсутствие эмоций на лице.
фото: аденоидное лицо
Деформация лицевого скелета сопровождается признаками общей астенизации организма: субфебрилитетом, побледнением кожи, слабостью, быстрой утомляемостью, гиподинамией, вялостью, апатией, плаксивостью, нездоровым видом.
Стадии
Первые клинические признаки патологии могут быть незначительными и незаметными для родителей. Но эти опасные симптомы в дальнейшем могут стать причиной инвалидности. Миндалины разрастаются медленно. От занимаемой ими площади зависит выраженность внешних проявлений недуга.
Стадии развития аденоидных вегетаций:
- I стадия отличается следующими процессами: незначительной гипертрофией миндалины, постепенным разрастанием лимфоидной ткани, нарушением дыхания, развитием гипоксии. Аденоиды перекрывают четвертую часть носоглотки. Первая стадия проявляется общеклиническими симптомами: апатией, капризностью, вялостью. В горизонтальном положении возникает заложенность носа, обусловленная притоком крови и отечностью аденоидов. Сужение носовых ходов по ночам — причина дыхания через рот. Днем больные дышат носом.
- II стадия — гипертрофия миндалины более выражена: она закрывает половину носоглотки. Больные практически все время дышат ртом. Слизистая оболочка глотки от постоянного контакта с холодным воздухом и вредными веществами воспаляется, что проявляется симптомами фарингита, ларингита, бронхита. На второй стадии появляется ночной храп и кратковременное апноэ. Начинает формироваться аденоидное лицо: оно постепенно удлиняется.
- III стадия характеризуется полным закрытием носоглотки аденоидами, исключительно ротовым дыханием, частыми ОРВИ, гнойным ринитом, усилением храпа, появлением кашля во сне. У больных детей возникают все признаки аденоидного лица, и развиваются тяжелые осложнения: гнойный отит, ухудшение слуха. Гипоксия мозга приводит к психоэмоциональной нестабильности ребенка.
Диагностика
Аденоидный тип лица возникает у больных, имеющих характерные жалобы. Аденоиды диагностируются без особых затруднений. Для постановки диагноза необходимо осмотреть заднюю стену глотки и провести ряд дополнительных исследований.
- Пальпация аденоидов — введение пальца в глотку и ощупывание миндалины с определением ее размеров и консистенции. Исследование носоглоточного пространства пальцем считается устаревшим методом диагностики и в настоящее время не применяется.
- Риноскопия – осмотр полости носа и носовых ходов. У больных с аденоидным лицом обнаруживают увеличенные, розовые, неровные миндалины на широком основании, разделенные продольными щелями. В носу имеется слизистый или гнойный экссудат.
- Фарингоскопия – осмотр глотки. Этот метод позволяет определить степень гипертрофии аденоидов, состояние слизистой оболочки, наличие гноя, стекающего по задней стенке носоглотки.
- Рентгенография носоглотки обнаруживает гипертрофированную и воспаленную миндалину.
- Эндоскопия позволяет с помощью трубки маленького диаметра и видеокамеры выявить аденоиды и отобразить изображение на мониторе. Эндоскопическое исследование применяется чаще всего. Оно является самым информативным, надежным и безболезненным.
- Компьютерная томография проводится по показаниям. Это послойный анализ гипертрофических изменений в миндалинах и патологических процессов в соседних органах. КТ применяют для дифференциальной диагностики других заболеваний носоглотки.
Лечение
Больные с аденоидным лицом должны посетить ЛОР-врача. На первой и второй стадии патологии показано консервативное лечение, на третьей — срочное оперативное вмешательство.
Аденоиды первой степени лечат, путем промывания носа препаратами с морской водой: «Аквамарисом», «Аквалором», а также физраствором или слабым солевым раствором, приготовленным в домашних условиях.
Аденоиды 2 степени требуют комплексного подхода к лечению. Больным назначают следующие группы препаратов:
- Противомикробные средства — антибиотики широкого спектра действия: макролиды, пенициллины;
- Местные антибиотики — спреи «Изофра», «Полидекса», «Биопарокс»;
- Ирригационная терапия – промывания носа солевыми растворами: «Долфином», «Салином»;
- Сосудосуживающие капли – «Називин”, “Тизин», «Ринонорм»;
- Местные противовоспалительные средства — капли «Протаргол», «Сиалор»;
- Антисептики для полоскания горла – «Хлоргексидин», “Мирамистин»;
- Топические глюкокортикоиды для снятия признаков воспаления – «Фликсоназе», «Тафен», «Назонекс»;
- Иммуномодуляторы для укрепления иммунитета – «Бронхомунал», «Полиоксидоний», «Исмиген»;
- Местные иммунокорректоры – «Имудон», «ИРС-19»;
- Антигистаминные средства – «Тавегил», «Цетрин», «Зодак»;
- Витаминотерапия – витаминные комплексы «Мульти-табс», «Витрум», «Дуовит»;
- Гомеопатия – «Лимфомиозот», «Туя-плюс», «Иов-малыш».
Физиотерапевтические процедуры, облегчающие носовое дыхание: УВЧ, электрофорез, лазеротерапия, ингаляции, ультразвуковые токи. Укрепить мышцы лица и скорректировать его формирование поможет специальная гимнастика, во время которой ребенок должен дышать носом. Лицам с завершенным процессом развития костной ткани показана пластическая хирургия.
Средства народной медицины, дополняющие традиционное консервативное лечение аденоидов: масло облепихи, свекольный сок с медом, настой из листьев эвкалипта, молочный отвар чистотела.
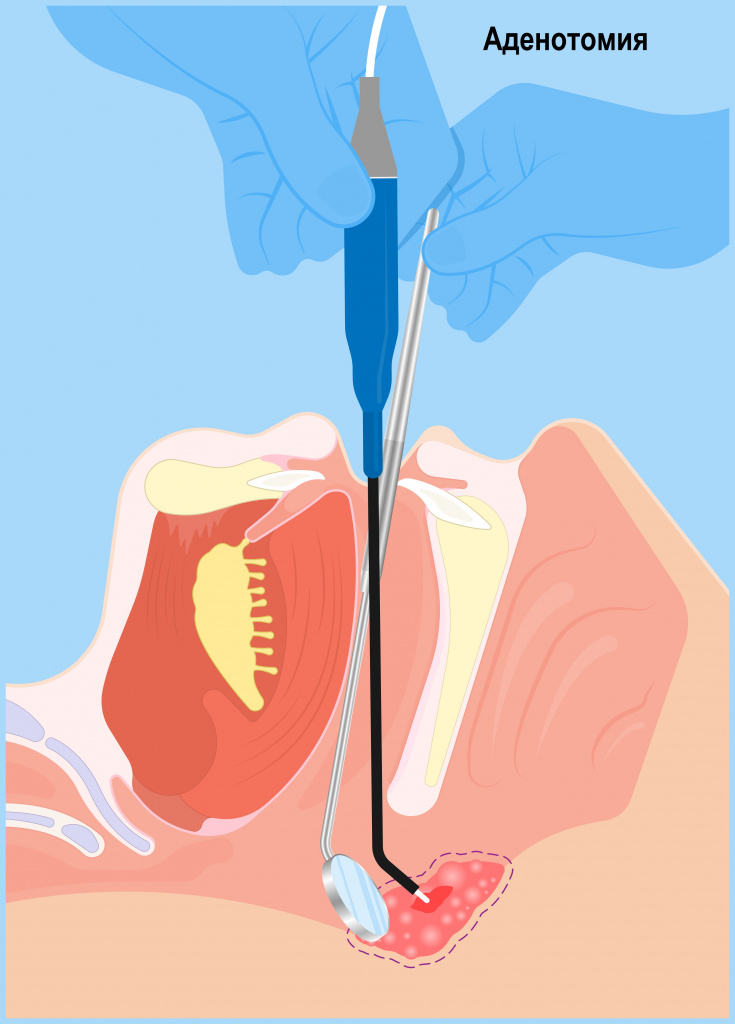
Когда консервативное лечение оказывается неэффективным, требуется оперативное вмешательство. Операция показана всем больным с 3 степенью аденоидов.
- Эндоскопическое вмешательство проводят под местной анестезией. Общий кратковременный наркоз показан для лечения маленьких и гиперактивных детей. С помощью видеокамеры, введенной в носоглотку через рот, на экране появляется изображение лимфоидных разрастаний. Их срезают, а кровеносные сосуды коагулируют или замораживают. Эта малоинвазивная методика позволяет больному ребенку восстановиться за сутки.
- Лазерное удаление гипертрофированной миндалины — операция без разрезов путем выпаривания и разрушения лимфоидных вегетаций.
- Холодноплазменный способ является эффективным, но дорогостоящим методом. Его выполняют с помощью хирургического инструмента – коблатора. Во время операции пациент не испытывает боли и дискомфорта.
- Классическая операция аденотомия в настоящее время проводится крайне редко. Это связано с высоким риском развития кровотечений, более длительной реабилитацией, частым рецидивированием патологии.
Реабилитационный период после аденэктомии относительно короткий: 2-3 дня в стационаре и неделю дома. Больным запрещена в это время любая физическая активность и перегревание. Из рациона необходимо исключить острые, соленые, кислые и горячие блюда, а также все продукты, вызывающие раздражение слизистой оболочки глотки.
до/после операции
Прогноз патологии благоприятный. При отсутствии своевременного лечения возможно развитие тяжелых заболеваний органов дыхательной и сердечно-сосудистой систем, среднего уха.
Аденоидный тип лица – клинический признак сложной патологии, приносящий массу проблем и дискомфорта больному с нелеченными аденоидами. Гипертрофия миндалины приводит к стойкому нарушению носового дыхания и деформации неба, зубов, мышц лица и костей черепа. Чтобы устранить этот дефект, необходимо вылечить заболевание, ставшее его непосредственной причиной. Если вовремя обратиться к врачу и сразу же заняться лечебным процессом, то можно исправить все мягким и безболезненным способом, без оперативного вмешательства.
Видео: аденоиды – школа доктора Комаровского
© uhonos.ru
Неправильное смыкание зубов наблюдается у двух третей населения земного шара. При этом почти половина людей с патологическим прикусом не догадывается о проблеме или недооценивает ее значимость.
Прикус, который формируется в детском возрасте, является показателем общего и стоматологического здоровья. Нарушение прикуса запускает цепь последовательных изменений в растущем организме, которые приводят к нарушению осанки.
Причины формирования патологического прикуса
Многие специалисты называют аномалии окклюзии болезнью цивилизации, развитие которой обусловлено изменением подходов к питанию. Установлены и другие причины формирования патологического прикуса. Часто у пациента выявляется сочетание нескольких провоцирующих факторов.
Нарушение развития лицевого отдела черепа, а вместе с ним зубочелюстной системы может стать следствием:
-
Наличия у ребенка вредных привычек. Постоянное сосание пальца, одеяла, губы, языка и любых других предметов нарушает нормальное развитие челюстей, а впоследствии и зубов. Часто при этом происходит недоразвитие нижней челюсти, резцы и клыки верхнего зубного ряда смещаются кпереди, формируется открытый прикус. Если своевременно не устранить привычку, изменения могут затронуть профиль лица, изменить привычное положение головы.
-
Недостаток твердых продуктов в рационе. В норме у детей первого года жизни развитие верхней челюсти идет быстрее, чем нижней. По мере нарастания жевательной нагрузки при употреблении твердых продуктов разница между челюстями постепенно сокращается. Недостаток продуктов, требующих тщательного пережевывания, способствует сохранению инфантильного типа глотания, при котором язык располагается между передними зубами, не обеспечивает достаточной нагрузки на кости и мышцы лица, необходимой для правильного развития челюстей. В таких условиях часто формируется глубокое резцовое перекрытие. Недостаточный объем нижней челюсти сказывается на внешности негативным образом: укорачивается нижняя треть лица, рот постоянно приоткрыт.
-
Нарушение носового дыхания. Чаще всего наблюдается при аденоидах, однако может развиться и по другим причинам. Привычка дышать ртом нарушает правильное развитие твердого неба и челюстей, создает избыточную нагрузку на суставы нижней челюсти, приводит к деформации шейного отдела позвоночника.
-
Преждевременная утрата молочных зубов. Стоматологи рекомендуют сохранять молочные зубы, проводить своевременное лечение кариеса. А если зуб утрачен, образовавшийся промежуток необходимо закрыть временным протезом. Смещаясь в сторону свободного промежутка, оставшиеся молочные зубы нарушают процесс прорезывания постоянных, что может сказаться на росте и развитии костей челюсти.
Среди основных причин можно упомянуть отягощенную наследственность. Однако генетические и хромосомные нарушения приводят к формированию аномалий окклюзии всего в 30% случаев, тогда как 70% выявленных патологических изменений приобретаются человеком в течение жизни.
Связь патологии прикуса с деформациями лица
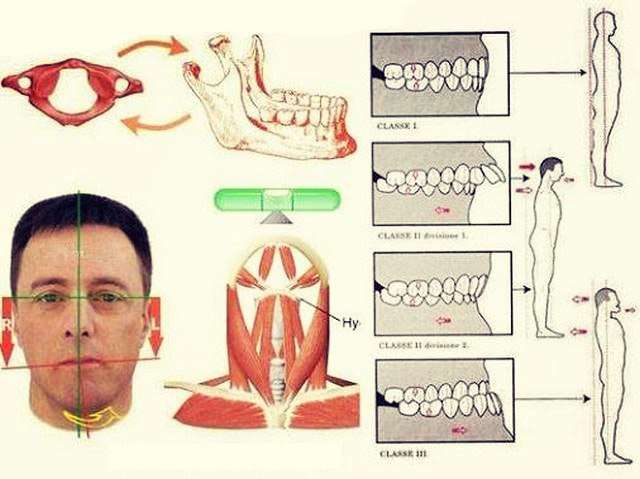
Несоответствие размеров челюстей может составлять всего пару миллиметров, но этого достаточно для того, чтобы изменить внешность человека. По характерным признакам еще до начала стоматологического осмотра можно предположить наличие у ребенка аномальной окклюзии и даже определить ее тип.
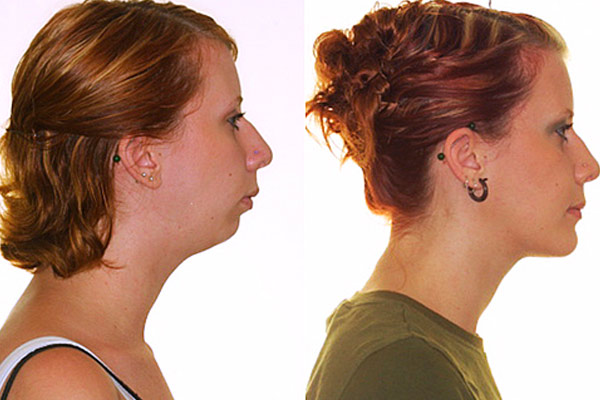
У пациентов с глубоким прикусом размер верхней челюсти больше нижней. Верхние зубы перекрывают нижние более чем на треть высоты коронок. Нижняя треть лица при этом кажется недостаточно объемной, особенно в тех случаях, когда подбородок не выражен. Распределение нагрузки на зубы в процессе жевания происходит неравномерно, что приводит к повышению тонуса жевательной мускулатуры, дисфункции суставов нижней челюсти. Внешне из-за характерных изменений черт лица дети кажутся угрюмыми или недовольными.
При мезиальном прикусе выступающая вперед нижняя челюсть кажется более объемной по сравнению с верхней. Это делает нижнюю треть лица более массивной. Так как зачастую в основе формирования мезиального прикуса лежит привычка дышать через рот, то характерное изменение черт определяется как «аденоидный тип лица». Пациентам трудно откусывать пищу, у их повышен риск развития бруксизма. В раннем возрасте развиваются нарушения осанки.
Перекрестный прикус формируется в тех случаях, когда один из отделов челюсти отстает в развитии. Внешне это проявляется заметной асимметрией лица. Меняется центр тяжести и положение головы, что компенсируется за счет изменения положения позвоночника.
Специалисты утверждают, что распознать нарушение можно не только по характерным изменениям черт лица, но и по походке. А точнее, по тому, какая часть подошвы стирается быстрее. Так, например, если у человека сильнее стирается внутренняя часть подошвы правого ботинка, то скорее всего у него можно ожидать нарушение смыкания зубов слева.
Связь патологии прикуса со стабильным положением позвоночника
В последние годы только в немецких медицинских изданиях было напечатано без малого две сотни работ, посвященных влиянию осанки на прикус. Установлено, что в 90% случаев аномалии окклюзии сочетаются с патологическими изменениями в опорно-двигательной системе ребенка.
Отклонения выявляются во всех отделах позвоночного столба. В основе формирования отклонений лежит изменение положения головы вследствие структурных изменений в костях лицевого отдела черепа.
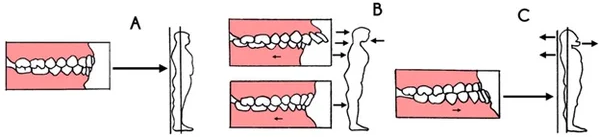
На начальных этапах это проявляется частыми головными болями, болями в различных отделах позвоночника, изменением походки. Часто голова чрезмерно наклоняется вперед, при этом грудная клетка западает, изменяется положение лопаток, уплощаются своды стоп. Фактически, патологические изменения охватывают все отделы опорно-двигательной системы.
Возможно формирование патологической цепочки и в обратном порядке, когда изменение центра тяжести головы и аномалии прикуса становятся следствием нарушений в опорно-двигательной системе. Например, при смещении центра тяжести кпереди создаются предпосылки для формирования дистального прикуса. Пропорциональный рост челюстей нарушается. Верхняя начинает значительно выступать вперед. У детей это происходит за счет более быстрого роста костей верхней челюсти, у взрослых за счет смещения нижней челюсти кзади.
При наличии у ребенка нарушений осанки, вероятность развития аномалий окклюзии составляет 87%. В связи с этим, ортодонтическое лечение целесообразно сочетать с ортопедическим и наоборот, привлекать к разработке плана коррекции специалистов смежных медицинских специальностей.
Вы можете пройти бесплатную диагностику и получить
бесплатную
консультацию
Врач-ортодонт даст медицинское заключение: вам лучше подходят брекеты, виниры или
элайнеры
Записаться на прием в Вашем городе
Необходима помощь?

Необходима помощь?

Спасибо за вашу заявку, наш менеджер свяжется с вами
Ребенок быстро устает? Стал хуже слышать? Часто ходит с открытым ртом и храпит во сне? Возможно, это аденоиды.
Разбираться в причинах нарушенного носового дыхания мы отправились на прием к врачу-отоларингологу «Клиника Эксперт Смоленск» Сапрыкиной Виктории Викторовне.
— Виктория Викторовна, что такое аденоиды и чем они опасны?
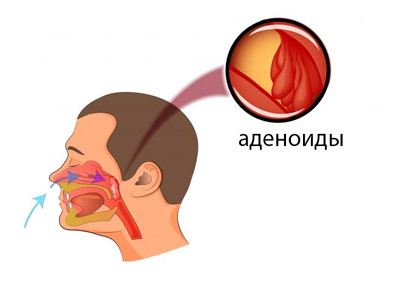
Аденоиды — это увеличение в размерах глоточной миндалины, которая располагается в носоглотке.
Также под этим названием может пониматься и сама глоточная миндалина. С медицинской точки зрения термин «аденоиды» не совсем корректен. В основном он распространен в быту.
Последствия аденоидов у детей довольно разнообразны. При определенной степени увеличения миндалины возникает препятствие для движения воздуха по дыхательным путям, что проявляется затруднением носового дыхания; может развиваться аденоидит (воспаление носоглоточной миндалины); возможно появление храпа, изменение тембра голоса, «гнусавость» при разговоре; нарушение слуха, развитие отита (воспаления уха), при значительном увеличении миндалины — эпизоды остановок дыхания во сне.
Что поможет от кашля: барсучий жир или горчица в носках? Лечим детей правильно. Читать далее
— Аденоиды и миндалины — это одно и то же или нет?
В организме человека 6 миндалин. Глоточная миндалина (аденоиды) — одна из них. Она непарная — как и язычная. Кроме них имеется две небных и две трубных миндалины.
— Что такое «аденоидное лицо» и можно ли его исправить?
Это патологическое выражение лица. Оно является следствием увеличения глоточной миндалины и говорит о достаточно продолжительном существовании проблемы.
«Аденоидное лицо» характеризуется неправильным прикусом, искривлением зубов, увеличением в размере передних резцов, появлением кариеса. Верхняя челюсть выдается вперед, нижняя отвисает. Рот постоянно приоткрыт.
Чтобы устранить эти изменения, необходимо вначале ликвидировать увеличение аденоидных вегетаций, нормализовать носовое дыхание. Затем для восстановления прикуса потребуется помощь стоматолога-ортопеда и/или ортодонта.
Нос заложен, а капель под рукой нет? Как «пробить» нос без капель и спреев рассказывает кандидат медицинских наук, врач-отоларинголог «Клиника Эксперт Курск» Емельянова Александра Николаевна
— Правда ли, что аденоиды есть у всех детей?
Да. Другой вопрос, что увеличены они могут быть в разной степени. При первой степени клинических проявлений обычно не выявляется. Они появляются при второй и третьей степенях.
— До какого возраста растут аденоиды у детей?
Если под аденоидами понимать нормальную носоглоточную миндалину, то пик приходится на возрастной промежуток от 3 до 7 лет. После этого они начинают постепенно атрофироваться и уменьшаться. Максимальное уменьшение объема миндалины происходит к 15-16-ти годам.
— Бывают ли аденоиды у взрослых?
Да, но достаточно редко. Это могут быть как «отголоски» увеличенной миндалины из детского возраста, так и повторное ее увеличение во взрослом возрасте (последний случай встречается, например, при аллергии).
Что такое сезонная аллергия? Рассказывает аллерголог-иммунолог «Клиника Эксперт Смоленск»
Чемова Ульяна Владимировна
— По каким причинам у детей возникают аденоиды?
Причины разные. Как правило, это воздействие вирусов, бактерий на организм при ослабленном иммунитете. Другая причина — генетическая предрасположенность: если у родителей была эта проблема, то есть вероятность возникновения ее и у детей.
Причиной также является аллергия, причем аллергенами могут выступать как продукты питания, так и частицы, находящиеся в воздухе, почве.
— Как узнать, что у ребёнка воспалились аденоиды?
По симптомам. Они у детей следующие: усиливается затруднение носового дыхания, ребенок начинает дышать через рот, появляется храп, голос становится гнусавым. Из носа может быть отделяемое слизистого или слизисто-гнойного характера. Возможно повышение температуры тела, ухудшение слуха, повышенная утомляемость, головные боли.
Если заболевание встречается у ребенка школьного возраста, то может отмечаться снижение успеваемости.
Также возможно ночное недержание мочи (энурез).
— Виктория Викторовна, аденоиды у детей могут пройти сами или они требуют лечения?
При первой степени увеличения без присоединения патогенных микроорганизмов самоизлечение возможно. При второй-третьей, скорее всего, потребуется помощь специалиста.
— Аденоиды можно лечить консервативно или аденоидит у ребёнка – это всегда показание к операции?
Начальное лечение аденоидов — всегда консервативное. Только в случае безуспешности терапии принимается решение о хирургическом лечении.
— Как определить, что аденоиды надо удалять?
Среди показаний к удалению аденоидов: стойкое затруднение носового дыхания несмотря на консервативное лечение; нарушение функции слуховой трубы (как следствие — ухудшение слуха, повторные воспаления среднего уха, развитие хронического отита и тугоухости); остановки дыхания во сне; неэффективная консервативная терапия повторных аденоидитов.
Почему не слышит ухо? Ищем причины вместе с врачом-отоларингологом «Клиника Эксперт Курск»
Емельяновой Александрой Николаевной
— Удаление аденоидов – это болезненная операция? Она проводится под общей или местной анестезией?
Аденотомия у детей выполняется как под общим наркозом, так и под местной анестезией.
В ткани глоточной миндалины сравнительно немного болевых рецептов, однако у детей значительную роль играет психологический фактор (вид крови и т.д.). При выполнении операции под общим наркозом эти моменты исключаются.
— Как быстро после операции по удалению аденоидов ребёнок восстанавливается и может пойти в детский сад или школу?
В первые сутки после операции необходимо соблюдать постельный режим. Нельзя давать ребенку горячую пищу, исключаются ванна, баня.
В детский сад или школу ребенок может пойти на 5-й день. На 1 месяц он освобождается от физических нагрузок. После операции проводятся контрольные осмотры с периодичностью 1 раз в шесть месяцев на протяжении двух лет.
— После удаления аденоиды могут вырасти второй раз?
Да, это возможно. Такое встречается в 12-26% случаев, чаще всего у страдающих аллергией детей.
— Расскажите о профилактике аденоидов у детей. Что могут делать родители для того, чтобы аденоиды у детей не воспалялись?
Воздух в доме должен быть чистым и влажным, необходимо регулярно проветривать помещение. Также обеспечить ребенку рациональное питание, достаточное количество фруктов, овощей, ягод; исключить потенциальные аллергенные продукты (шоколад, какао, цитрусовые), легкоусвояемые углеводы (выпечку), манную кашу. Необходимо больше времени проводить на свежем воздухе, играть в подвижные игры, заниматься плаванием, дыхательной гимнастикой. По показаниям принимать детские витаминные комплексы.
При возникновении заболеваний сразу обращаться к врачу, в том числе ликвидировать любые очаги инфекции.
Возможно, вас заинтересуют:
Как лечить гайморит в домашних условиях?
Что покажет МРТ носовых пазух?
Для справки:
Сапрыкина Виктория Викторовна
Выпускница педиатрического факультета Смоленского государственного медицинского университета 2016 года.
В 2017 году окончила интернатуру по специальности «Оториноларингология».
С 2017 года и по настоящее время работает врачом-отоларингологом в ООО «Клиника Эксперт Смоленск». Принимает по адресу: ул. 8 Марта, д. 20
Аденоиды и аденоидит: причины появления, симптомы, диагностика и способы лечения.
Определение
Аденоиды – это увеличенная (гипертрофированная) глоточная миндалина, а миндалина, в свою очередь, – это скопление лимфоидной ткани. На границе ротовой и носовой полостей, глотки и гортани миндалины формируют так называемое лимфатическое глоточное кольцо, или кольцо Пирогова-Вальдейера – важный орган иммунной защиты. Лимфатическое глоточное кольцо состоит из двух небных миндалин, двух трубных, глоточной, язычной миндалины, а также в него входят дополнительные скопления лимфоидной ткани на задней и боковых стенках глотки. Оно выполняет барьерную функцию и участвует в производстве иммунокомпетентных клеток – иммуноглобулинов, помогая нашему организму ежедневно бороться с воздействием агрессивных факторов внешней среды – вирусов, бактерий, аллергенов.
Глоточная миндалина существует у ребенка с рождения, а после 14-16 лет она уменьшается в размерах и, как правило, практически полностью исчезает, хотя в ряде случаев сохраняется и во взрослом возрасте.
Глоточная миндалина у здорового ребенка имеет небольшой размер, не препятствует дыханию и не причиняет неудобств.
Но в случае ее патологического увеличения (гипертрофии) она может вызывать затруднение носового дыхания, снижение слуха, храп и другие симптомы. Аденоиды чаще встречаются у детей (особенно в возрасте 3-10 лет с одинаковой частотой у мальчиков и девочек), чем у взрослых. По данным европейского метаанализа 2018 года, распространенность гипертрофии глоточной миндалины среди детей и подростков составила 34%.
Увеличение глоточной миндалины может происходить как в условиях воспаления, так и без него.
Если развивается острое или хроническое воспаление глоточной миндалины, то речь идет об аденоидите. Понятия «аденоиды» и «хронический аденоидит» очень тесно взаимосвязаны.
Причины появления аденоидов и аденоидита
В ответ на проникновение инфекции происходит компенсаторное увеличение глоточной миндалины и повышение ее активности, как одного из главных органов «первой линии иммунной защиты». После выздоровления глоточная миндалина приобретает свой обычный вид. При частых и продолжительных заболеваниях развивается хроническое воспаление, а увеличение миндалины может приобрести стойкий характер с возникновением аденоидной вегетации (аденоидов).
К развитию аденоидов и хронического аденоидита предрасполагают следующие факторы:
- частые инфекционные заболевания (например, ОРВИ);
- персистенция (длительное бессимптомное существование) в носоглотке высокопатогенной микрофлоры;
- аллергия (хронический аденоидит в 21% случаев обусловлен аллергическим воспалением);
- плохая аэрация носоглотки;
- плохая экологическая обстановка;
- иммунодефицитные состояния и врожденные заболевания, сопровождающиеся снижением неспецифического иммунитета.
Патологическое разрастание ткани глоточной миндалины обычно проявляется после перенесенных вирусных (грипп, парагрипп, аденовирусы, коронавирусы, вирус простого герпеса) и бактериальных заболеваний, в том числе детских инфекций (скарлатины, дифтерии, кори, ангины и др.), внутриклеточных инфекций, грибков.
Увеличивают риск развития хронического воспалительного процесса и аденоидов отягощенная наследственность, частые переохлаждения, чрезмерная утомляемость, плохой аппетит, нарушения сна, гастроэзофагеальная рефлюксная болезнь, пассивное курение.
Классификация аденоидов и аденоидита
Выделяют три степени гипертрофии глоточной миндалины:
I стадия — задние отверстия полости носа (хоаны) закрыты на 1/3;
II стадия – хоаны закрыты на 2/3;
III стадия – хоаны закрыты полностью.
Аденодит бывает острым (длительностью до одного месяца и частотой не более двух раз в год) и хроническим. В свою очередь хронический аденоидит подразделяют на отечно-катаральный и гнойный. У хронического аденоидита принято выделять фазу обострения, характеризующуюся усилением клинических признаков и появлением новых симптомов, а также фазу ремиссии – с ослаблением или полным исчезновением клинической симптоматики.
Симптомы аденоидов и аденоидита
Три основные жалобы при патологии глоточной миндалины – это затруднение носового дыхания, гнусавость голоса и храп. Часто эти симптомы появляются в двухлетнем возрасте и прогрессируют до 4-5 лет.
Затруднение дыхания через нос проявляется прежде всего во время сна, особенно на спине, за счет снижения тонуса мягкого нёба и отека носовых раковин и аденоидной ткани. При аденоидах II-III степени ребенок плохо засыпает, сон беспокойный с ночными страхами, сновидениями, храпом даже в положении на боку, с эпизодами двигательного беспокойства. При аденоидах у некоторых детей наблюдается ночное недержание мочи – энурез.
Закрытие дыхательного просвета увеличенной глоточной миндалиной может вызвать даже остановку дыхания (апноэ).
Нередко отмечается затекание слизи из носоглотки в ротоглотку и гортань, что приводит к упорному кашлю. Нарушение дыхания ведет к изменениям голоса, который приобретает сильный носовой оттенок.
Аденоиды перекрывают вход евстахиевой трубы, в результате повышается риск возникновения отитов. Кроме того, отсутствие достаточной вентиляции слуховой трубы чревато развитием тугоухости.
Диагностика аденоидов и аденоидита
После сбора жалоб и анамнеза врач осматривает пациента. Проводится фарингоскопия – осмотр глотки с помощью налобного рефлектора, выполняется задняя риноскопия — исследование полости носа с использованием специального носоглоточного зеркала. Для определения аденоидов и степени их увеличения показана эндоскопия носоглотки, при невозможности ее проведения — пальцевое исследование носоглотки. В ряде случаев с той же целью может быть выполнена рентгенограмма или компьютерная томография. Всем детям с патологией глоточной миндалины показано проведение акустической импедансометрии для объективной диагностики функции слуховой трубы.
Из лабораторных обследований пациенту проводят:
- общий анализ крови;
Гемостазиограмма (коагулограмма), скрининг
Синонимы: Гемостазиограмма, коагулограмма.
Coagulation studies (coagulation profile, coag panel, coagulogram).
Состав профиля:
№ 2 Протромбин (протромбиновое время, протромбин (по Квику), МНО…
При подозрении на аденоидит выполняют посев на микрофлору из полости носа и глотки с определением чувствительности к антибиотикам.
К каким врачам обращаться
Лечением аденоидита и аденоидов занимается
оториноларинголог
, но могут потребоваться консультации стоматолога, логопеда,
аллерголога-иммунолога
.
Лечение аденоидов и аденоидита
Учитывая важную роль глоточной миндалины в защите организма от инфекций, в настоящее время предпочтение отдается консервативному лечению. В качестве консервативной терапии применяют антибактериальные препараты (при признаках аденоидита) – амоксициллин, амоксициллин с клавулановой кислотой, азитромицин, кларитромицин; противогрибковые средства (флуконазол); антисептики (нитрофурал). Полость носа и носоглотки промывают физиологическим раствором. К консервативным методам лечения также относится физиотерапия – УФО, УВЧ, магнитотерапия, ультразвуковое воздействие.
При неэффективности указанных мероприятий принимается решение об оперативном удалении аденоидов (аденотомии). Показаниями к хирургическому лечению являются:
- частые ОРВИ,
- нарушения слуха,
- частые рецидивы хронического аденоидита с преобладанием гнойных форм, осложняющиеся воспалительными процессами в полости носа и околоносовых пазухах или в нижележащих отделах дыхательной системы,
- частые отиты, фарингиты, ларингиты, трахеиты,
- нарушения речи,
- нарушения дыхания во сне (апноэ),
- неврологические расстройства – головные боли, энурез.
Значение носового дыхания очень важно для развивающегося детского организма. Воздух в носу очищается, увлажняется, согревается, воздушная струя, попадая в нос, тонизирует и нормализует работу сердечно-сосудистой и дыхательной систем.
Затруднение носового дыхания и сон с открытым ртом ведут к недостаточному увлажнению, согреванию и очищению вдыхаемого воздуха, оседанию микробов и пылевых частиц на слизистой оболочке гортани, трахеи. Это чревато частыми ОРВИ, ангинами, фарингитами, болезнями бронхов и легочной ткани. Иногда ребенок начинает дышать ртом не только ночью, но и днем. Это означает, что у него утерян рефлекс дышать носом, который может быть сложно восстановить даже после оперативного лечения.
Ребенок с увеличенной глоточной миндалиной, дышащий носом, находится в состоянии постоянного кислородного голодания. У таких детей снижается внимание, работоспособность, нарушается память, появляются головные боли. Дети могут быть гипер- или, наоборот, гипоактивными, становятся вялыми, апатичными, нервными и капризными.
Если увеличенные аденоиды перекрывают устья слуховых труб, то возникают нарушения слуха, который имеет важнейшее значение в формировании речи у человека.
Речь у ребенка с аденоидами глухая, отрывистая, он нечетко произносит гласные звуки, находящиеся под ударением, может заменять одни гласные звуки другими, нарушается соотношение длительности произнесения согласных и гласных звуков, отсутствует четкое различие между звонкими и глухими согласными звуками: б-п, г-к, д-т, ж-ш, з-с, в-ф и их мягкими вариантами: бь-пь, гь-кь, дь-ть, сь-зь, вь-фь.
Профилактика аденоидов и аденоидита
С целью профилактики рекомендовано увлажнение и очищение воздуха в помещениях, где находится ребенок, укрепление иммунитета, профилактика и своевременное полноценное лечение ОРВИ.
Источники:
- Клинические рекомендации. Гипертрофия аденоидов. Гипертрофия небных миндалин. Разраб.: Национальная медицинская ассоциация оториноларингологов. 2021.
- Geiger Z, Gupta N. Adenoid Hypertrophy. [Updated 2021 May 9]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Available from:
www.ncbi.nlm.nih.gov - Аденоиды: причина, следствие или..? Тарасова Г.Д. Регулярные выпуски «РМЖ» №6 от 29.04.2016. С. 391-394.
- А.С. Пискунова. Современные возможности терапии аденоидных вегетаций в педиатрической практике. Практика педиатра, журнал. № 2, 2019. С. 24-27.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
3695
09 Февраля
-
3690
09 Февраля
-
3696
08 Февраля
Похожие статьи
Микоз
Микоз: причины появления, симптомы, диагностика и способы лечения.
Отрубевидный лишай
Отрубевидный, или разноцветный лишай — это хроническая поверхностная грибковая инфекция кожи, вызванная пролиферацией липофильных дрожжей (Malassezia Species) в роговом слое эпидермиса.
Перикардит
Перикардит: причины появления, симптомы, диагностика и способы лечения.
Вросший ноготь
Вросший ноготь: причины появления, симптомы, диагностика и способы лечения.
Удаление аденоидов современными методами
Что такое удаление аденоидов?
Хирургическая операция по удалению аденоидных вегетаций называется аденотомия. Аденоид — патологически увеличенная носоглоточная миндалина. В норме этот орган защищает от инфекций, но частые инфекционные болезни приводят к повторяющемуся воспалению лимфоидной ткани, из-за чего отмечается ее избыточное разрастание – образуются аденоиды. Чаще всего заболевают дети от 3 до 14 лет, взрослые сталкиваются с аденоидами очень редко.
Степени увеличения аденоидов
Актуальная классификация по степени увеличения аденоидов (и она определяет показания к медикаментозному или хирургическому лечению):
| I степень | II степень | III степень | |
|---|---|---|---|
| Размер аденоидов | Аденоиды прикрывают верхнюю треть сошника*. | Аденоиды среднего размера, закрывают две трети сошника. | Аденоиды большого размера, прикрывают весь или почти весь сошник, полностью закрывают просвет носоглотки. |
| Затрудненность дыхания | В этом случае дыхание через нос может быть свободным или незначительно затруднено, чаще во время сна. | Дыхание через нос достаточно затруднено. | Дыхание через нос резко затруднено, ребенок постоянно дышит ртом, губы сухие, покрыты трещинами и корочками. |
| Способ лечения | Показан курс консервативного лечения. Об аденотомии речь заходит, если ребенок часто болеет, имеют место осложнения, например повторяющиеся отиты. | Возможно как консервативное, так и оперативное лечение. Показания к операции определяются персонально, главный критерий — осложнения, частота заболеваемости ребенка. Если же ребенок не получает никакого лечения вообще, то аденоид может увеличиваться. | Аденоид необходимо удалять. Если вовремя ребенка не прооперировать, то постепенно будет формироваться аномальный прикус, вытянутое «аденоидное лицо», которое впоследствии сложно исправить. Даже длительное лечение у стоматолога-ортодонта не всегда полностью восстанавливает правильный лицевой скелет. |
| * Сошник — это небольшая пластина, созданная из кости и размещенная вертикально. Совместно с решетчатой костью он образует костную перегородку носа. |
Методы консервативного лечения аденоидов
Аденоид — это орган иммунной системы. Его ткань содержит клетки, вырабатывающие антитела к болезнетворным микроорганизмам. При успешности консервативного лечения, полностью сохраняется этот защитный барьер. Назначаются антибактериальные препараты, так как аденоидит (воспаление аденоидной ткани) возникает в первую очередь из-за воздействия патогенной микрофлоры. Для удаления бактерий со слизистой оболочки носа и носоглотки проводятся курсы промываний носа с помощью вакуумного насоса. Физиопроцедуры, такие как КУФ-тубус, лазерные и магнитные аппараты, быстро снимают воспаление, улучшают кровообращение и местный иммунитет. В лечении аденоидов участвует не только врач-отоларинголог, но и аллерголог-иммунолог, он назначает общеукрепляющие препараты, стимулирующие защитные силы организма, чтобы снизить количество ОРЗ. Но эффективность консервативных методов лечения составляет около 50% и остается риск повторных обострений при столкновении с инфекцией, а значит, симптомы могут возобновиться.
Показания к удалению аденоидов
Увеличение аденоидных вегетаций формирует хронический очаг инфекции, снижает иммунитет, нарушает работу слуховых труб. Эти изменения в организме способствуют показанию к удалению аденоидов:
- ОРВИ и ОРЗ. В носовой полости возникает препятствие в виде аденоидов, которое затрудняет отток слизи. Слизь предохраняет нас от вирусов, когда же возникает препятствие, то в носовой полости создаются благоприятные условия для развития инфекций и воспалительных процессов.
- Ухудшение слуха. Аденоид закрывает устье евстахиевой трубы, препятствуя свободному прохождению воздуха в среднее ухо. Барабанная перепонка теряет свою подвижность, которая находит свое негативное отражение в слуховом ощущении.
- Хроническое воспаление носоглоточной миндалины (хронический аденоидит). Воспаленные аденоидные вегетации — хорошая среда для атаки инфекций. В носоглоточной миндалине формируются бактерии и вирусы, вызывающие хронический аденоидит, сопровождающийся постоянным насморком.
- Многократный отит. Рост носоглоточной миндалины нарушает функцию среднего уха, и образуются благоприятные условия для распространения и развития инфекций.
- Болезни дыхательных путей – фарингит, ларингит, трахеит, бронхит. С увеличением лимфоидной ткани развивается хроническое воспаление. Из-за разрастания постоянно образуется слизь и гной, стекающие в отдел дыхательной системы. В случае контакта со слизистой оболочкой, они вызывают воспалительные процессы, которые приводят к инфекционным заболеваниям дыхательных путей.
- Аденоидный кашель. Это происходит из-за стимуляции нервных окончаний, находящихся в носоглотке и на задней стенке глотки. Чаще всего врачи связывают кашель пациента с простудой и гриппом, при этом у больного нарушения работы бронхов не отмечается, в таком случае кашель может быть симптомом аденоидов. При лечении аденоида кашель проходит.
- Бронхиты, пневмонии
- Речевые нарушения
- Отставание в физическом развитии
- Неврологические расстройства – головные боли, энурез, судорожные состояния
- Неправильный прикус с формированием «аденоидного лица»
- Неэффективность консервативного лечения
Удаление аденоидов у детей
Оптимальный возраст для удаления аденоидов у детей — 3-7 лет. Откладывание оперативного вмешательства при показаниях к операции может иметь негативные последствия и вызывать такие болезни, как стойкое снижение слуха за счет нарушения работы слуховой трубы, образование вязкой жидкости в барабанной полости (экссудативный или адгезивный отит), деформация лица, неправильный прикус, кариес, разрушение зубной эмали, нарушение прорезывания зубов. Наличие хронического очага инфекции в организме может служить причиной таких болезней, как бронхиальная астма, хронический гломерулонефрит (аутоиммунное воспаление почек) и ослабляет иммунитет.

На фото ЛОР эксперт клиники Оганесян Тигран Сергеевич проводит операцию по удалению аденоидов у ребенка под общим наркозом комбинированным методом.
Удаление аденоидов у взрослых
Бывают случаи, когда аденоиды диагностируется и у взрослых. Связано это с широким внедрением в диагностику эндоскопических методов осмотра полости носа. Проявления могут быть не столь выраженными, как в детском возрасте, поэтому часто жалобы на заложенность носа, частые насморки, отиты, стекание слизи по задней стенке глотки у взрослых могут расцениваться врачами как симптомы других заболеваний, что приводит к неэффективности лечения и усугублению ситуации.
Показания к удалению аденоидов у взрослых:
- храп, нарушение дыхания во время сна
- частые простудные заболевания
- хронический тонзиллит или фарингит
- затруднение носового дыхания
- синдром постназального затекания (стекание слизи по задней стенке глотки)
- рецидивирующие синуситы или хронический синусит
- рецидивирующие гнойные или экссудативные отиты, снижение слуха
- бронхиальная астма, хронический бронхит
Методы диагностики аденоидов
Классические способы диагностики гипертрофии носоглоточной миндалины — это пальцевое исследование носоглотки и осмотр задних отделов носовой полости. Но эти процедуры затруднительны и дают мало информации, в особенности в случае детей. Наиболее современным методом диагностики является эндоскопическое обследование – способ исследования слизистой верхних дыхательных путей эндоскопом. Преимущество эндоскопии в том, что она безболезненна и безопасна, врач получает полное представление о размерах носоглотки, степени увеличения аденоидной ткани и состоянии устьев слуховых труб. Вместе эти данные позволяют определить метод лечения и диагностировать заболевание на ранней стадии.
Методы удаления аденоидов
Инструментальный метод удаления аденоидов
Для удаления аденоидов нужен специальный скальпель – аденотом Бекмана. Аденотом вводят в носоглотку, устанавливают его таким образом, чтобы вся ткань, подлежащая удалению, вошла в кольцо аденотома. И аденоид срезается. Кровотечение останавливается самостоятельно в течение нескольких минут. Преимущество операции — проведение под местной анестезией и в амбулаторных условиях. Минус — удаление производится «в слепую», то есть, срезая ткань, врач не имеет возможности увидеть полость носоглотки, а значит проконтролировать остались ли частички аденоидной ткани, которые могут привести к повторному разрастанию (рецидиву).
Радиоволновой метод удаления аденоидов
Операция выполняется с помощью прибора Сургитрон с насадкой для удаления аденоида – радиоволновой аденотом. Радиоволновой аденотом срезает аденоид единым блоком, как при классической операции, но при этом радиоволна коагулирует (прижигает) сосуды, поэтому кровотечение при такой операции сводится к минимуму. Плюсом методики является уменьшение кровопотери во время операции и уменьшение риска кровотечения в послеоперационном периоде.
Удаление аденоидов лазером
Одно из современных достижений в области хирургии — использование лазера. Под воздействием лазерного излучения происходит повышение температуры ткани и испарение из нее жидкости. Этот метод является бескровным. Однако он имеет недостатки – время операции значительно увеличивается, может происходить нагревание и здоровых тканей в зоне воздействия лазера.
Удаление аденоидов шейвером (микродебридером)
Микродебридер – инструмент с вращающейся головкой и лезвием на конце. С его помощью аденоид измельчается, а после аспирируется в резервуар отсоса, что также позволяет быстро и полностью удалить аденоидные вегетации, при этом, не повреждая здоровую слизистую носоглотки, это важно, так как в противном случае возникает кровотечение, а в дальнейшем образуются рубцы. Операция с помощью микродебридера проводится под наркозом с эндоскопическим контролем. Это наиболее прогрессивный метод аденотомии, при котором риск рецидива минимален.

На фото ЛОР эксперт клиники Оганесян Тигран Сергеевич с помощью шейвера проводит манипуляцию в рамках операции по удалению аденоидов у ребенка под общим наркозом комбинированным методом.
В нашей клинике используется комбинированный метод удаления. Мы используем преимущества каждого из вышеперечисленных методов, это дает большую эффективность, операция проходит значительно быстрее, снижается риск осложнений, а послеоперационный период для ребенка протекает намного легче.
| Инструментальный метод | Радиоволновой метод | Лазерный метод | Удаление шейвером | |
|---|---|---|---|---|
| Что используется | Скальпель – аденотом Бекмана |
|
|
|
| Анестезия |
|
|
|
|
| Плюсы |
|
|
|
|
| Минусы |
|
|
|
|
Исследования для подготовки к оперативному вмешательству
Перед непосредственным оперативным вмешательством необходимо провести комплекс процедур по подготовке пациента к проведению операции.
Этот комплекс включает в себя:
- Общий анализ крови (CBC/DIFF) с лейкоцитарной формулой/СОЭCBC/DIFF) с лейкоцитарной формулой/СОЭ;
- Группа крови, резус-фактор;
- Биохимический анализ крови
Узнать больше
Подготовка к операции по удалению аденоидов
Предварительная подготовка заключается в прохождении полного обследования пациента. В обследование входит:
- общий и биохимический анализ крови
- анализ мочи
- коагулограмма
- анализ крови на инфекции (гепатит В и С, сифилис, ВИЧ)
- ЭКГ
- осмотр педиатра
Накануне удаления после 6 вечера стоит воздержаться от еды, рекомендуется прием легкого ужина, с утра не следует пить даже воду.
Абсолютные противопоказания для удаления аденоидов:
- выраженные нарушения в свертывающей системе крови
- онкологические заболевания
- аномалии сосудов глотки
Аденотомия не проводится в период острых инфекционных заболеваний и в течение 1 месяца после прививок. В подростковом возрасте у девочек операция планируется на период до или после менструации.
Анестезия при удалении аденоидов
Местная анестезия
У детей старше 7 лет возможна аденотомия под местной анестезией. Перед операцией ребенку внутримышечно вводят успокаивающий препарат, в носоглотку распыляется обезболивающий раствор (10% раствор лидокаина), после в ткань аденоида вкалывается менее концентрированный раствор анестетика (2% лидокаин или ультракаин) для усиления эффекта обезболивания. Во время операции ребенок находится в сознании и воспринимает все, что происходит вокруг.
Общее обезболивание (наркоз)
У детей до 7 лет аденотомия выполняется под общей анестезией (наркозом), поэтому вмешательство проходит без боли и, что особенно важно для ребенка, без психологического стресса. В клинике используются препараты, которые относятся к высокому классу безопасности, они не токсичны, не дают таких осложнений, поэтому наркоз легко переносится даже в детском возрасте и по ощущениям похож на обычный сон.

На фото, используемый в клинике аппарат для проведения анестезии немецкой фирмы Drager.
Врачи анестезиологи
В клинике работают высококвалифицированные анестезиологи, в том числе специалисты из детской клинической больницы им. Н.Ф. Филатова, имеющие ученые степени кандидатов и докторов медицинских наук, многолетний и уникальный опыт работы. Нашими специалистами используется анестезиологический аппарат немецкой фирмы Drager, лекарственные препараты последнего поколения. Все это позволяет провести удаление под безопасным для здоровья пациента общим обезболиванием (наркозом) с быстрым восстановлением в послеоперационном периоде.
Используемые анестетики
В своей работе анестезиологи используют препараты Севоран, Диприван, Эсмерон, Энфлюрон, Изофлюран, Дормикум и другие. Выбор конкретного препарата остается на усмотрение врача-анестезиолога и зависит от каждого конкретного случая, результатов анализов и других факторов.
Как проходит удаление аденоидов
Эндоскопическая аппаратура обеспечивает хороший зрительный контроль, и врач может очень точно удалить гипертрофированную лимфоидную ткань – это позволяет существенно повысить качество операции и снизить возможность рецидивов.
В нашей клинике используется комбинированный метод удаления с помощью шейвера и радиоволнового аденотома – это современный высокотехнологичный метод. Использование шейвера и радиоволнового аденотома значительно сокращает срок восстановления после операции.
Послеоперационный период в большинстве случаев протекает легко. Вечером после удаления аденоидов или на следующее утро у пациента может повыситься температура.
Сразу же после операции возникает заметное улучшение носового дыхания, однако в последующие дни возможно появление у ребенка гнусавости, заложенности носа, «хлюпанья в носу». Это связано с наличием послеоперационного отека, который спадает к 7-10 дню.
Аденотомия у взрослых проводится в основном под местной анестезией (методика удаления аналогична операции у детей). Если одновременно проводится и другое вмешательство, например, септопластика и аденотомия, то операция проводится под общим обезболиванием. При небольшом размере аденоида его можно удалить радиоволновым методом. Реабилитационный период протекает легко, но, в случае наличия хронических заболеваний, заживление тканей может происходить медленнее, чем у детей.
Осложнения после удаления аденоидов
Самым частым осложнением после аденотомии является кровотечение. Обычно оно наступает в первые часы после операции. Поэтому пациент должен находиться под наблюдением врача в течение 2-3 часов после операции. В более редких случаях может возникнуть острый отит из-за попадания крови в слуховую трубу во время операции. В первый или второй день после операции может повышаться температура до 37,5-38,0 градусов.
Нахождение в стационаре
После удаления аденоидных вегетаций врачи рекомендуют находиться в стационаре под наблюдением дежурного специалиста. Обычно это занимает не более суток. Плюсы нахождения в стационаре в том, что риск осложнений снижается и гарантируется наилучшее послеоперационное восстановление.

На фото, палата в стационаре Клиники уха, горла и носа.
После операции в течение одного месяца должны быть исключены физические нагрузки. В течение трех суток ребенка не следует купать в горячей воде. Важно соблюдать правильное питание. Лучше избегать пребывания на открытом солнце и душных помещениях.
Рекомендации для поддержания здоровья после удаления аденоидов
После операции для предотвращения рецидива необходима общеукрепляющая и восстанавливающая терапия. Общее закаливание организма, дыхательная гимнастика, а также лечение и наблюдение аллерголога-иммунолога, особенно если речь идет о детях с такими сопутствующими заболеваниями, как атопический дерматит, бронхиальная астма, аллергический ринит. Нормализация работы иммунной системы очень важна – при повышении сопротивляемости к инфекции и простудным заболеваниям, уменьшается вероятность разрастания лимфоидной ткани.
Стоимость операции по удалению аденоидов
Цена операции в нашей клинике составляет от 79,000 рублей.
В нее входит:
- проведение операции
- анестезия
- нахождение в стационаре
- трехразовое питание в стационаре
- послеоперационное наблюдение в течение месяца (3 посещения)
Окончательная цена определяется после осмотра пациента врачом.
Часто задаваемые вопросы
1
Обязательно ли удалять аденоиды?
Удаление аденоидов является обязательным только в случаях их негативного влияния на развитие ребенка: задержки дыхания во сне, стойкое снижение слуха, нарушение прикуса зубов, постоянное ротовое дыхание.
2
С какого возраста можно удалять аденоиды?
Обычно, пик частоты удаления аденоидов приходится на 3-6 лет. Нет ни предельного возраста, как и нет минимального — все зависит от уровня активности симптомов.
3
Можно ли «перерасти» аденоиды?
Далеко не всегда. Иногда они оставляют глубокий след в прямом и переносном смысле и рисковать здоровьем ребенка не представляется разумным.
4
Мой ребенок не болеет, но у него увеличенные аденоиды. Нужно ли удалять?
Аденоиды и частота насморков между собой не связаны. Если они большие настолько, что приводят к симптомам, описанным выше – стоит.
5
У моего ребенка частые отиты, всегда ли это из-за аденоидов?
Далеко не всегда, но аденоиды могут быть ярким фактором, предрасполагающим к частым отитам.
6
Почему одни врачи направляют на удаление, а другие категорически запрещают удалять? Кому верить?
Иногда врачи идут на поводу собственных страхов или собственной заинтересованности. Нужно использовать второе мнение различных докторов.
7
Вреден ли наркоз ребенку?
Современный наркоз не несет никакой угрозы, поскольку препараты быстро и бесследно выводятся из организма.
8
Как быстро ребенок проснется после наркоза?
Плавный выход из наркоза занимает около 15-20 минут.
9
Будут ли негативные последствия после наркоза?
Возможны в рамках проходящей боли в горле и сонливости.
10
Почему аденоиды растут?
Аденоид — орган, функция которого в постоянном производстве воспалительных молекул, и он порой агрессивно и неадекватно реагирует на антигены вокруг нас. Быть в состоянии воспаления — нормальная функция аденоидов.
11
Можно ли после удаления аденоидов посещать детский сад, школу, бассейн, кружки?
Через неделю-две после операции можно возвращаться к полноценной жизни.
12
Как быстро восстановится дыхание у ребенка после удаления аденоидов?
Обычно на 2-3 сутки после операции, но нередко и сразу после нее в палате.
13
Как объяснить ребенку, что ему нужна операция?
Лучше не произносить «операция» и сказать ребенку, что ему сделают ингаляцию, чтобы микробы в носу умерли — перед наркозом он подышит маской и заснет.
14
Обязательно ли сдавать анализы перед операцией и зачем?
Анализы минимизируют неприятные сюрпризы для анестезиолога во время операции. Грубые изменения биохимии крови, электролитного баланса или свертываемости крови являются противопоказанием к операции.
15
Сказываются ли аденоиды на умственном и психическом развитии ребенка?
Хронический дефицит кислорода и плохая память из-за некачественного сна могут сделать ребенка гиперактивным, либо наоборот сонливым днем, и вызывать отставание в развитии от сверстников, вызывать проблемы со слухом и речью, а также дикцией.
Дата публикации:
08Мар2020
Время прочтения:
2 минуты
Аденоидный тип лица развивается, как проявление аденоидита, – это опасное заболевание, которое без необходимого лечения приводит к тяжелым последствиям.
Характерными признаками аденоидного типа лица являются:
- Приоткрытый рот.
- Одутловатость и вытянутость лица.
- Отвисание нижней челюсти.
- Пациент выглядит безэмоциональным, заторможенным и апатичным.
Аденоиды развиваются по причине длительных заболеваний носоглотки, которые должен лечить хороший ЛОР в медицинском центре “НАТАЛИ-МЕД”. Платный прием ЛОРа в Строгино поможет справиться с этим заболеванием. Аденоидные вегетации пропускают поток воздуха, вместе с которым попадают микроорганизмы, аллергенны и токсичные вещества; они оседают на эпителии слизистой оболочки миндалин, в результате чего могут развиваться опасные заболевания носоглотки.
По аденоидному типу лица у человека диагностируют гипертрофию лимфоидной ткани, а самым опасным последствием является деформация лицевого черепа. Аденоидами страдают преимущественно пациенты в детском возрасте: это дошкольники и учащихся начальных классов. Наибольшая восприимчивость к бактериям и микробам наблюдается у детей в возрасте от 3 до 5 лет, когда иммунная система еще достаточно слаба.
Причины развития аденоидов:
- Обычная простуда.
- Воспалительные заболевания носоглотки.
- Ослабление иммунитета.
- Наследственность.
- Гипотермия.
- Коклюш, корь и скарлатина.
- Аденоиды развиваются при врожденных пороках развития носоглотки.
- При механических повреждениях носа.
- Аденоиды особо активно развиваются на фоне рахита, гиповитаминоза, дисфункции желез внутренней секреции, на фоне хронических инфекционных заболеваний, при несбалансированном питании, при нехватке витаминов, на фоне вредных привычек или психопатии.
Аденоиды несут важную функцию в организме и представляет собой своеобразный барьер на пути проникновения болезнетворных бактерий. При несвоевременном лечении аденоидов в хорошем медицинском центре в Строгино, где вам предложат платный прием ЛОРа, у ребенка быстро развивается аденоидный тип лица с
сопутствующими симптомами:
- сопение и храп,
- дыхание через рот,
- насморк,
- бессонница,
- ночные апноэ,
- капризность и раздражительность,
- гнусавость,
- отит,
- снижение обонятельной функции,
- возникновение першения в горле,
- кашель,
- раздражение высыпания на коже.
Родители должны вовремя определить у ребенка аденоидный тип лица, для которого характерна одутловатость, приоткрытый рот, сопение и храп, пересохшие губы, безэмоциональное лицо и многие другие признаки и вовремя обратиться к ЛОРу медицинский центр “НАТАЛИ-МЕД”.
Существует несколько стадий аденоидов, и вовремя проведенная диагностика у хорошего ЛОРа в Строгино позволит вовремя определить заболевание, и для этого проводятся следующие
виды диагностики аденоидов:
- Пальпация.
- Риноскопия.
- Фарингоскопия с осмотром глотки.
- Рентген.
- Эндоскопия.
Также может быть назначена компьютерная томография для детального осмотра глотки.
Платный прием ЛОРа в медицинском центр “НАТАЛИ-МЕД” помогает вылечить аденоидный тип лица на первых двух стадиях консервативными методами лечения, а начиная с третьей стадии назначается хирургическая операция с последующим назначением антибиотиков. Также при лечении аденоидов может быть применена физиотерапия: электрофорез, лазеротерапия, ингаляция и ультразвуковые токи.
Информация проверена экспертом:
Информация проверена экспертом:
Бондаренко Валерия Ильинична
Стаж работы с 2019 года
Кто бы что ни говорил о внутренней красоте и о том, что внешность не важна, как показывает практика, первым делом люди смотрят именно на нее. Поэтому первое, что попадает в поле зрение — это лицо человека.
Не секрет, что у любого человека присутствует легкая асимметрия лица, это абсолютно нормально. Это могут быть совсем незаметные различия форм и расстояний одного элемента от другого. Также наблюдаются несущественные различия в размерах обеих половин лица. Асимметрия — особенность любого человека, следовательно, в природе не существует полностью симметричных лиц.
Небольшие различия считаются нормой и даже практически незаметны. В других случаях, если асимметрия видна невооруженным глазом, у людей развиваются комплексы и даже нервные расстройства. Определенный процент пациентов обращаются к пластическим хирургам с целью исправить ненавистную асимметрию.некоторых элементов лица. Однако, стоит заметить, что с данным недугом можно бороться и в домашних условиях.

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Содержание
- Причины асимметрии
- Как выявить асимметрию
- Боремся с асимметрией в домашних условиях
- Асимметрия лица
- Что такое асимметрия лица
- Цены на услуги в клинике
- Причины и симптомы асимметрии лица
- Врожденная асимметрия лица
- Приобретенная асимметрия лица
- Стадии асимметрии лица
- Диагностика асимметрии лица
- Лечение асимметрии лица
- Преимущества клиники
- Наша Команда
- Асимметрия лица: роль пороков развития, болезней
- Изменение лица: если дефекты выражены
- Причины врожденных дефектов: пороки развития
- Приобретенная асимметрия: травмы, патологии
- Невралгия лицевого нерва: боль, нарушения мимики, парез
- Осложнения и последствия
- Паралич лицевого нерва: как зима и стресс могут спровоцировать опасный недуг?
- Что провоцирует паралич лицевого нерва?
- Предпосылки для возникновения неврита
- Симптомы паралича лицевого нерва
- Куда обращаться при наличии симптомов, и как происходит процесс лечения заболевания?
- Дистальный прикус
- Причины
- Признаки патологии
- Классификация патологии
- Какие могут быть осложнения
- Лечение и исправление дистального прикуса
- Применение брекетов
- Миогимнастика
- Аппараты для исправления прикуса
- Альтернативные методы
- Операция
Причины асимметрии
Асимметрия — явление, при котором нарушена симметрия в лицевой части черепа. Прежде, чем искать причины, необходимо разобраться, присутствует ли она на самом деле. Не забывайте, что идеальных лиц не бывает.
Причины асимметрии делятся на два вида:
И те, и другие вызывают огромный интерес таких специалистов, как — косметологи, неврологи, хирурги и т.д.
Асимметрия лица может развиваться в течение жизни, а может быть врожденной. От ее природы зависит, как будет протекать развитие патологии, и какими методами бороться с ней. Чаще всего встречается именно врожденная.
Всего выделяют 3 типа асимметрии:
К врожденной асимметрии могут относиться:
● Патологии строения черепа;
● Заболевания, напрямую связанные с генетическим кодом;
● Проблемы со зрением;
● Патологии развития челюсти и т.д.
Стоит обратить внимание именно на приобретенную асимметрию, поскольку в этом случае у нас больше шансов справиться с ней. Разберем причины подобной асимметрии:
1. Жевание пищи. На нашем лице можно насчитать практически 60 мышц! Логично предположить, что некоторые из них сильно развиты, а некоторые недостаточно. Если жевать пищу только одной стороной, то жевательная мышца начинает развиваться больше с этой стороны. Следовательно, со временем может появиться некоторый перекос. Более того, это верный путь к образованию носогубной складки с одной стороны лица. Для профилактики появления подобной проблемы поставьте перед собой зеркало и понаблюдайте за тем, как вы пережевываете пищу.
2. Сон. У многих есть такая вредная привычка, как «сон в подушку». За это время (8 часов) появляется очень много заломов и морщин на лице. Грубо говоря, во сне вы мнете свое лицо. Если же вы спите на боку, то проанализируйте, какая сторона у вас в приоритете, старайтесь их чередовать. Однако, лучше всего спать на спине.
3. Подпирание лица рукой. Не секрет, что многие профессии связаны с работой за компьютером, что на учебе девушки/парни сидят и не замечают, как они подпирают свое лицо рукой. Чаще всего под удар попадает именно левая сторона, ведь большая часть населения — правши. Тем не менее, мало кто задумывается о том, что этой вредной привычкой деформируется зона подбородка, появляется асимметрия. Старайтесь либо менять стороны, либо сидеть с прямой спиной.
4. Носить сумку на одном плече. Казалось бы, причем тут плечи и сумки? Однако не все так просто. Данная вредная привычка оказывает сильное влияние на форму лица и дальнейшую деформацию. Повесив сумку на одно плечо, вы автоматически даете ему команду давать сопротивление, особенно, если сумка увесистая. Таким образом, мы можем наблюдать перекос. Разумеется, этот перекос необходимо как-то компенсировать. Эту задачу на себя берут наши лицо и шея. Старайтесь чередовать плечи. Например, месяц на одном плече и месяц — на другом.
5. Любовь к технике (I-NECK). Все мы пользуемся смартфонами, сидим за компьютером, выполняем свою работу или учимся. Тем не менее, это вредит и нашей внешности, и нашему здоровью. Положение, которое занимает наша голова — неправильное! Помимо того, что мы опускаем/поднимаем голову, за ней следуют еще и наши плечи. В это время верхняя часть нашего тела находится в некотором дисбалансе. Старайтесь держать свой смартфон на уровне глаз и проводить меньше времени в неудобном положении.
6. Положение во время сидения. Данный пункт специально для тех, кто любит закидывать ногу на ногу. И хотя мы все к этому привыкли, такое положение кажется абсолютно нормальным, это нехорошо для нашего тела. Подсознание человека устроено так, что оно пытается «защитить» позвоночник, как самую важную часть. Поэтому мы неосознанно кидаем одну ногу на другую. В это время в тазу смещается баланс, который так же необходимо компенсировать. Естественно, эту задачу вновь выполняет голова. Соответственно, некоторые лицевые мышцы в этот момент напрягаются сильнее, чем другие, хоть мы этого и не замечаем. Старайтесь сидеть ровно, даже если вы перекинули ногу или попытайтесь отучиться от данной привычки.
7. Пробор на волосах. Обладательницы косого пробора даже не подозревают о том, что их открытая часть лица интуитивно работает более активно, чем другая. Значит, мышцы развиваются быстрее. Скрытая сторона имеет более слабые мышцы, на базе чего развивается асимметрия.
8. Чрезмерная мимика лица. Если вы любите часто улыбаться на одну сторону, то нетрудно догадаться, что, скорее всего, вы страдаете от асимметрии линии губ. Это вполне нормально, многие страдают от той же проблемы. Попытайтесь проследить за тем, на какую сторону вы улыбаетесь. Для того чтобы понять, есть асимметрия или нет, вам понадобится самая обыкновенная ручка или линейка, чтобы мерить лицо. Сконцентрируйтесь на линии бровей, внешних уголках глаз, крыльях носа, уголках губ и скулах. По этим линиям вы сможете определить, насколько ваше лицо ровное.
Как выявить асимметрию
Для того чтобы понять, есть асимметрия или нет, вам понадобится самая обыкновенная ручка или линейка, чтобы мерить лицо. Сконцентрируйтесь на линии бровей, внешних уголках глаз, крыльях носа, уголках губ и скулах. По этим линиям вы сможете определить, насколько ваше лицо ровное.
За норму принято считать отклонения от оси симметрии не более 5 градусов или 3-6 мм. Все остальное считается диспропорцией и требует вмешательства.
Логично, что если ручка/линейка находится в ровном положении, то асимметрия минимальна, либо ее совсем нет. В случае же легких перекосов становится понятно, над какой линией стоит поработать.
Другой способ намного легче. Просто сделайте свое фото. Уберите волосы, встаньте ровно, проследите за тем, чтобы свет падал равномерно. Затем по фотографии можно также измерить линейкой все вышеуказанные линии, что будет несколько проще.
Боремся с асимметрией в домашних условиях
Бороться с диспропорцией лица можно и нужно, ведь она влияет на состояние нашей кожи, внешний вид и, как ни странно на самооценку. Современная медицина может предложить сотни способов решения проблемы. Однако не все они будут эффективны и долговечны.
Разумеется, если асимметрия требует врачебного вмешательства, то лучше всего обращаться к специалисту. Тем не менее, если причина диспропорции кроется не в проблемах со здоровьем, то лучше попытаться справиться с ней в домашних условиях.
Один из самых действенных способов борьбы с асимметрией лица — это упражнения по фейсбилдингу. Если вы еще не знакомы с таким понятием, то настоятельно рекомендуем с ним ознакомиться.
Упражнения по гимнастике можно выполнять людям как с врожденными дефектами, так и с приобретенными. Многие специалисты утверждают, что такой подход вполне заменяет медикаментозное лечение. Однако важно учитывать тот факт, что гимнастика помогает не всегда. Исправить диспропорцию невозможно, если это следствие переломов и других травм.
Диагностика
Для начала выявим асимметрию. Обратите внимание на свои брови, какая кажется вам более активной? Какую вы чувствуете лучше?
Расположите пальцы рук в зону над бровями. Затем поднимите брови вверх, как-будто толкая пальцы, создавая сопротивление. Проследите за тем, чтобы во время выполнения упражнения у вас не образовывались складки на лбу. Плечи расслабьте и не напрягайте, они должны находиться внизу. После выполнения упражнения слегка постучите по лбу.
Упражнение 2
Займите то же положение, что и в первом упражнении. Теперь чередуйте поднятие бровей. Контролируйте кожу, чтобы она не собиралась в складки.
Прочувствуйте, как ваши брови напрягаются. Ту бровь, при поднятии которой вы испытываете дискомфорт, необходимо поднимать на 2 счета. После выполнения упражнения постучите пальцами по лбу, чтобы расслабить мышцы.
Упражнение 3
Закройте глаза. Положите средние пальцы на веки и слегка надавите. Затем осуществляйте круговые движения пальцами, при этом сохраняйте небольшое давление. Здоровую часть массируйте сверху вниз, а асимметричную — наоборот.
Упражнение 4
Расположите свои указательные пальцы на крыльях носа. Поглаживайте здоровую часть сверху вниз, а пораженный — снизу вверх.
Упражнение 5
Указательными пальцами необходимо зафиксировать зону носогубных складок. Затем поочередно поднимайте уголки губ. При этом, пальцы должны оказывать легкое сопротивление. Следите за тем, чтобы пальцы всегда оставались на одном месте. Данное упражнение позволит поднять опущенные уголки губ и исправить асимметрию.
Подведем итоги
Гимнастику важно выполнять регулярно! Не ленитесь уделять этому комплексу 10 минут в день и спустя некоторое время вы неизбежно заметите результаты. Вы будете удивлены, насколько ваше лицо изменится!
Узнайте больше о комплексной методике Юлии Сайфуллиной и станьте бьюти-тренером для самой себя!
Академия красоты Юлии Сайфуллиной уже более 4 лет готовит профессионалов в сфере естественной красоты. Мы выпустили более 1200 тренеров в 38 странах мира и накопили большую экспертизу в этой сфере.
Мы обучаем девушек и женщин профессионально ухаживать за своей красотой в домашних условиях, с помощью простых упражнений гимнастики и массажных техник для лица. Мы также учим подбирать натуральный уход для своего лица и корректировать свой питание для витаминизации организма изнутри.
Мы убеждены что эти знания жизненно необходимы каждой женщине! С помощью комплексной методики естественного омоложения вы будете выглядеть на 7-8 лет моложе ровесниц и всегда уверенно себя чувствовать! Вы также сможете экономить на косметике и косметологии до 50 000 — 100 000 рублей ежегодно.
Тысячи женщин вокруг вас хотят быть красивыми в любом возрасте, и с помощью этих знаний вы сможете им помочь, став профессиональным Бьюти-тренером не только для себя, но и для них. Вы сможете работать с клиентами в своем городе и онлайн.
Нажмите на кнопку и узнайте больше о том как эта красивая женская профессия может изменить не только вашу внешность но и вашу жизнь!
Асимметрия лица
Незначительная асимметрия лица абсолютно нормальна и есть у каждого человека. Она придает лицу больше естественности и отвечает за индивидуальность черт. Но иногда различия между двумя половинами лица становятся слишком сильными и делают внешность отталкивающей. В этом случае нужно исправлять асимметрию, так как ее сопровождают серьезные проблемы здоровья.
Что такое асимметрия лица
Асимметрия лица выражена в доминировании одной половины над другой. Она складывается из различий в пропорциях глаз, скул, ушей и губ на правой и левой части лица. Пока эта разница незначительная, человеческое лицо воспринимается гармоничным и красивым.
Полностью симметричных лиц не бывает. Созданные искусственным способом изображения с отзеркаленной половиной лица и тела выглядят отталкивающими и искусственными.
Нормальным считается отклонение в положении парных элементов лица (глаза, уши, брови, скулы и т. д.) в пределах 2-3 мм. Уловить такую асимметрию невооруженным взглядом практически невозможно. Мы фиксируем ее в качестве характерных особенностей человека.
Если асимметрия выходит за пределы указанных границ и четко определяется на глаз, то ее признаки считают выраженными. Эта проблема имеет не только эстетический характер. Сильное несоответствие правой и левой частей лица говорят о том, что у пациента есть стоматологические патологии, ЛОР-заболевания или проблемы с центральной нервной системой.
Цены на услуги в клинике
Причины и симптомы асимметрии лица
Обычно выраженную асимметрию лица видно «на глаз». Но как любая проблема медицинского характера, эта патология имеет симптомы:
- опущение одного из уголков рта;
- неравномерное участие мышц лица в мимике;
- сглаженные носогубные складки;
- усиленная работа слюнных желез во время еды;
- пациенту трудно закрыть один глаз.
Сильная асимметрия лица может быть врожденной или приобретенной. Для исправления патологии важно определить ее причину, так как от нее зависит метод коррекции.
Врожденная асимметрия лица
Врожденная асимметрия лица связана с нарушением внутриутробного развития. Это патологии развития костной, хрящевой и суставной тканей. Ребенок с ними имеет выраженные краниальные нарушения, то есть изменения в позиции костей черепа. Даже незначительная деформация черепной коробки вызывает выраженные перекосы, которые с взрослением будут только усиливаться.
Лицо новорожденного утрачивает симметрию при следующих врожденных патологиях или детских болезнях:
- кривошея на фоне неразвитой трапециевидной (или кивательной) мышцы или родовой травмы;
- синдром Стерджа-Вебера с образованием на мозговых оболочках и коже ангиом;
- болезнь Лермитт-Дуклоса, характеризующаяся новообразованием в области мозжечка;
- острая перемежающаяся порфирия в качестве наследственной патологии;
- расщелина верхней губы (так называемая «заячья губа»).
Если у маленького ребенка замечена асимметрия в расположении и форме ушей, глаз, неполное смыкание рта, то это серьезный звонок для обследования и поиска причины патологии. В процессе взросления проблемы асимметрии будут усиливаться, а исправлять причины патологии у подростка значительно труднее, чем у ребенка.
Приобретенная асимметрия лица
Приобретенная патология связана с широким спектром причин:
- неправильное сращение костей черепа после травмы или операции;
- поражение лицевого нерва и частичный паралич лицевых мышц;
- искривление позвоночника;
- болезни соединительной ткани;
- заболевания ЛОР-органов;
- косоглазие;
- неврологические проблемы;
- следствие тяжелых заболеваний (туберкулез, сифилис, остеомиелит).
Изменение симметрии лица сопровождает поражение центральной нервной системы и мозга в рамках следующих патологических состояний:
- черепно-мозговая травма;
- инсульт с очаговым поражением мозга;
- энцефалит с воспалительными процессами в головном мозге;
- менингит при распространении инфекции на структуры мозга;
- нейролейкоз в качестве осложнения лейкемии;
- гемиатрофия лица с постепенной утратой костной и мягких тканей.
Одной из распространенных причин асимметричности лица является нарушение прикуса у подростков и взрослых. При этом изменяется расположение челюстей относительно друг друга. Проблема может быть следствием врожденной асимметрии или возникнуть из-за проблем с зубами в зрелом возрасте.
Например, к нарушению прикуса приводит утрата одного или нескольких зубов. Нагрузка с утраченных зубных единиц переходит на другие зубы и неравномерно распределяется по челюсти. Это ведет к выраженной асимметрии лица.
Другие опасности нарушения прикуса:
- нарушение физиологического положения височно-челюстных суставов, их постепенное разрушение;
- неравномерное истирание зубов, появление на их поверхности налета, повышенный риск кариеса и болезней десен;
- бруксизм (непроизвольное скрежетание зубами);
- трудности при пережевывании пищи.
Асимметрия лица сопровождает артроз и анкилоз височно-нижнечелюстного сустава, контрактуру нижней челюсти, доброкачественные и злокачественные опухоли в этой области.
Стадии асимметрии лица
- Существенные изменения визуально практически незаметны. Полностью сохранена функциональность лицевого нерва.
- Отклонения от нормы заметны при улыбке и когда пациент закрывает глаза (один прикрывается не полностью). Фиксируется слабость лицевых мышц, отвечающих за мимику.
- Визуально выраженная асимметрия, затруднена мимика. Наблюдают спазмированность мышц лица.
- Отсутствие симметрии выражено даже в состоянии полного покоя. Нарушено положение рта, пациент не может полностью прикрыть один глаз.
- Отсутствует контрактура, поврежденная сторона лица практически обездвижена.
- Снижение тонуса лицевых мышц, пациент не может пошевелить бровью или улыбнуться на поврежденной части.
Диагностика асимметрии лица
С проблемой асимметрии работают врачи стоматолог и невролог. При необходимости к коррекции подключают других узких специалистов.
Опрос и осмотр пациента. Врач уточняет, когда возникло нарушение. Оценивает степень нарушения симметрии при движении мышц лица и в состоянии покоя. Стоматолог оценивает состояние зубов и десен, анализирует особенности прикуса. Невролог останавливается на работе лицевых мышц: просит пациента выполнять разнообразные движения бровями, глазами, ртом.
Инструментальные исследования. В зависимости от выявленных во время осмотра патологий назначают рентгенографию отделов челюсти, черепа, шейного отдела позвоночника. Для обследования мягких тканей направляют пациента на УЗИ. Для уточнения диагноза проводят МРТ.
При подозрении на инфекционный характер проблемы или наличие воспалительного процесса назначают лабораторные анализы.
Лечение асимметрии лица
План лечения зависит от причин патологии. Консервативные методики включают медикаментозную терапию, ЛФК, массажи и физиопроцедуры.
Если причина проблемы заключается в патологии прикуса, используют методы ортодонтического лечения:
- разгрузочные шины и капы;
- имплантация для восстановления зубов;
- брекеты для исправления проблем прикуса.
Если причиной или следствием асимметрии является проблема с височно-нижнечелюстным суставом, то проводят его лечение или операцию по эндопротезированию.
Пластические операции для исправления асимметрии лица только маскируют проблему, но не устраняют ее причины. Поэтому этот способ устранения дефекта неэффективный.
Преимущества клиники
Основная деятельность Концептуальной клиники Олега Конникова – сфера гнатологии. Мы проводим реконструктивное лечение зубочелюстной системы и знаем как исправить асимметрию лица у взрослых.
В клинике мы проводим полную реабилитацию всей жевательной системы и параллельно решает проблемы эстетического характера. Комплексный подход к каждому пациенту и команда узкоспециализированных профессионалов позволяют нам успешно решать самые сложные случаи.
- все необходимые узкие специалисты в одной клинике;
- современные методы коррекции и лечения патологий зубочелюстной системы;
- комплексный подход к каждому пациенту;
- эффективные методики для быстрого и качественного результата.
Наша Команда
В клинике собраны лучшие узкоспециализированные профессионалы, которые все вместе составляют одну из самых эффективных стоматологических команд в нашей стране.
Асимметрия лица: роль пороков развития, болезней
У любого человека лицо немного несимметрично. Есть едва уловимые различия между левой и правой его половинами, которые можно заметить только при пристальном изучении или в ходе компьютерного анализа. Но у некоторых людей в результате врожденных пороков развития челюстей, костей скелета или травмы, переломов, повреждения мягких тканей могут возникать выраженные внешние дефекты. Резкая асимметрия лица на фоне онемения, боли или нарушения двигательной активности мышц лица возможна при невралгии лицевого нерва. Как же выяснить истинные причины изменения лица, как их устранить?
Лицо человека и его особенности
Практически у всех людей лицо несимметричное, его левая половина полностью не идентична правой. Это легко выявляется на фотографиях, если воссоздать зеркальное отражение от правой половины, а затем отдельно от левой. Есть много различных теорий, связанных с лицевой асимметрией — с ней связывают особенности образа жизни, доминирование определенного полушария мозга, эмоциональные особенности. На основании составления портретов обеих половин лица разрабатываются различные виды тестирований и принципы психокоррекции. Если же внешние различия между половинами лица крайне резко выражены, они имелись с рождения и в процессе роста прогрессируют, либо появились внезапно, лицо резко изменилось — необходимо обращение к неврологу или хирургу для выяснения причин, возможности лечения или оперативной коррекции.
Изменение лица: если дефекты выражены
Изменение лица закономерно происходит с возрастом: формируются морщины, теряется упругость тканей, копятся жировые отложения. Но все происходящие процессы равномерно затрагивают все части лица. Физиологическая асимметрия любого человеческого лица едва заметна, ее обычно фиксируют профессиональные художники, фотографы, и разница в среднем достигает колебаний в 2-3 мм. Нередко правая часть лица более выражена, чем левая. Последняя немного нежнее, с более плавными линиями.
Если же образуются резкие, бросающиеся в глаза дефекты изменения лица на одной половине, это не только косметическая проблема. Зачастую в основе лежат неврологические патологии, стоматологические или дерматологические заболевания. Резкое изменение лица с опусканием угла рта, расправлением носогубной складки на фоне головной боли, помутнения сознания, онемения половины тела может указывать на поражение мозга и развитие инсульта. Это требует немедленной госпитализации. Большей частью изменение лица формируется постепенно, в некоторых ситуациях сопровождаясь изменениями кожи, нарушением чувствительности, болевым синдромом.
Причины врожденных дефектов: пороки развития
Все причины можно по происхождению разделить на врожденные аномалии либо приобретенные. К группе врожденных обычно относят пороки развития, связанные со строением черепных костей, мышц шеи, поврежденных внутриутробно с одной стороны. К заметной асимметрии приводят пороки развития зоны височно-нижнечелюстного сустава, может быть аномалия в закладке и росте нижней челюсти. Возможно отклонение в строении мышц, генетические дефекты построения волокон соединительной ткани, что приводит к нарушению роста лица с одной стороны. Помимо пороков развития, могут иметься врожденные опухоли, косоглазие, односторонний птоз века.
Приобретенная асимметрия: травмы, патологии
Если асимметрия возникает в течение жизни, ее причиной нередко является полученная травма. Чаще всего это переломы костей или повреждение мягких тканей. Если после травмы кости неправильно срастаются, дефект может быть выраженным. Наиболее часто травма возникает в границах скуловой кости, костной основы носа, челюстей: это могут быть последствия ДТП, падений лицом вниз, ударов, полученных в драках.
Другими причинами могут становиться повреждение, острое или хроническое воспаление веток лицевого нерва, его защемление. У части пациентов асимметрию провоцируют проблемы со зрением (особенно развитие косоглазия), аномалии прикуса, потеря зубов, поражение челюстей.
Способствуют прогрессированию асимметрии различные привычки — ночной сон на одном боку, зажмуривание или прищуривание глаза, жевание пищи одной группой зубов. Также существует целый ряд заболеваний, которые провоцируют атрофические процессы в мягких тканях и поражение кожи на лице с одной стороны, может стать причиной дефекта рост опухолевого образования.
У детей причиной асимметрии может стать постоянное укладывание в кроватку одним и тем же боком, а также кривошея, при которой укороченная мышца деформирует и растягивает ткани лица, формируя сглаживание его на одной половине. Образуется изменение угла челюсти с патологической установкой головы и наклоном к пораженной зоне шеи.
Невралгия лицевого нерва: боль, нарушения мимики, парез
На сегодняшний день термин невралгия лицевого нерва хотя и встречается, но он не совсем корректен относительно происходящих изменений нерва. В результате ишемических или воспалительных поражений, из-за травмы возникает не только боль по ходу его ветвей, но и расстройства многих иных функций. Поэтому на сегодня корректно использовать понятие не невралгия лицевого нерва, а невропатия. Одним из ярких проявлений будет асимметрия левой и правой половин лица, на пораженной стороне выражена слабость мимической мускулатуры. В силу этого лицо может иметь вид застывшей маски, на которой не отражаются эмоции. В области поврежденной ветви нерва разглаживаются складки — лобные и в области носогубного треугольника, может опускаться уголок рта, типично расширение глазной щели. Кроме того, невралгия лицевого нерва (невропатия) сопровождается болевым синдромом по ходу пораженных ветвей нерва, расстройствами артикуляции, невнятностью речи, нарушением процесса приема пищи. Пациент не может двигать лицевыми мышцами на пораженной половине, возникают сложности с наморщиванием лба или оскаливанием зубов, закрыванием глаза.
Осложнения и последствия
В некоторых случаях невропатия в области лицевого нерва и связанные с ней дефекты половины лица могут быть связаны с операциями в области слюнных желез, последствием удаления невриномы нерва, репозиции при переломах челюстей. На фоне поражения нерва могут формироваться мышечные подергивания, патологическое мышечное напряжение, миоклонии. Это приносит физический и психологический дискомфорт пациенту и требует коррекции, адекватного лечения.
Паралич лицевого нерва: как зима и стресс могут спровоцировать опасный недуг?
Патология лицевого нерва, или как его ещё называют — паралич Белла, может возникнуть у абсолютно любого человека. Одним из таких примеров служит всемирно известная модель Наталья Водянова. Во время интервью на одной из конференций у девушки совершенно внезапно перекосилось лицо, и половина его оказалась совершенно парализована. Её срочно доставили в больницу с подозрением на инсульт. Как позже выяснилось, причиной паралича лица оказался неудачный поход к стоматологу, где модели по ошибке повредили один из лицевых нервов.
Что может стать причиной паралича Беллы, и как его избежать, далее в статье.
паралич лицевого нерва
Что провоцирует паралич лицевого нерва?
Возникновению паралича Беллы могут способствовать различные факторы, которые нарушают проводимость нервов лицевых мышц, что приводит к их обездвиживанию, и нарушению кровотока лица.
Такими факторами являются:
- Перенесённый инсульт.
- Частые инфекционные заболевания, например: герпес, простуда, грипп.
- Перенесённое сотрясение мозга.
- Диабет.
- Злокачественные новообразования.
- Пожилой возраст, как следствие — ухудшение эластичности мышц лица и нарушение кровотока во всём организме.
- Тромбоз сосудов.
- Злоупотребление «инъекциями красоты».
- ВИЧ.
- Лицевые повреждения или травмы, нанесённые извне.
В риски развития патологи могут попасть и здоровые люди и даже дети. Помимо прочих факторов, спровоцировать лицевой паралич может даже стрессовая или эмоциональная ситуация, интоксикация или такая неприятность, как неудачный поворот головой, вследствие чего может произойти защемление одного из нервов.
Страшно слышать то, что лицевой паралич может произойти от банального стресса. Однако, этому есть логическое объяснение: когда человек находится в стрессовом состоянии длительное время, его организм ослабевает, функциональность мышц и органов снижается, благодаря чему организм становится восприимчив к различным инфекциям и заболеваниям, одним из которых и может стать паралич Беллы.
причины появления паралича лицевого нерва
Предпосылки для возникновения неврита
Причины паралича Беллы:
- Генетика. Одной из причин развития синдрома Беллы является узкий канал лицевого нерва, который передаётся по наследственности.
- Алкоголизм и злоупотребление наркотиками.
- Некроз лицевых тканей вследствие сильного переохлаждения.
- Онкология.
- Пластическая хирургия.
Определить развитие патологии помогут следующие предпосылки:
- Заметное ослабевание мышц лица, невозможность контролировать ту или иную мышцу.
- Трудности при полном закрывании глаз. Данная патология имеет название лагофтальм.
- Повышенная восприимчивость к громким звукам.
- Притупление вкусовых рецепторов.
- Беспричинная слёзоточивость глаз или, наоборот, их чрезмерная сухость и покраснение.
- Проявляется заметная асимметрия лица.
- Паралич частей лица или отдельных мышц. .
- Трудность контролирования слюноотделение.
- Отвисание челюсти.
Паралич лицевых нервов, или так званый — синдром Беллы, характеризуется медленным прогрессированием, благодаря чему можно определить развитие патологии и своевременно принять необходимые меры лечения.
Симптомы паралича лицевого нерва
Стоит обратить внимание, на возникновение следующих симптомов:
- Неприятные и болезненные ощущения за ухом.
- Слабость лицевых мышц.
- Частые мигрени.
- Опущение уголков рта.
- Возникновение морщин в области носогубной складки.
- Ярко выраженная отёчность лица.
- Нездоровый вид.
- Трудности при попытке прищуриться. .
По мере прогрессирования заболевания вышеперечисленные симптомы паралича лицевого нерва не заставят себя ждать.
Особенно важно в холодное время года должным образом уделять внимание защите лица, поскольку его сильное переохлаждение может спровоцировать отмирание тканей, что может стать главной причиной лицевого паралича.
симптомы паралича лицевого нерва
Куда обращаться при наличии симптомов, и как происходит процесс лечения заболевания?
В первую очередь, необходимо обратиться к неврологу. Только квалифицированный и опытный врач сможет правильно определить, какой именно лицевой нерв был защемлён или повреждён, и выяснить, что послужило причиной возникновения патологии.
Обязательным фактором является допрос больного с целью выяснения генетической предрасположенности к болезни, наличия перенесённых травм, хирургических вмешательств, пережитых инсультов или сотрясений.
После осмотра, оценки внешних факторов и серьезности защемления пациента отправляют на следующие процедуры:
- Компьютерная томография мозга.
- Магнитно-резонансная томография черепа.
После проведённых исследований на анализе результатов команда врачей офтальмологов, отоларингологов и неврологов может дать точный диагноз и назначить необходимое лечение.
Чаще всего назначается лечение медикаментозного типа, которое сводится к принятию сосудорасширяющих препаратов, в комплексе со специальным массажем для улучшения кровотока и лимфы лица.
В тех случаях, когда паралич Беллы обусловлен генетически врождённой патологией, больному назначается хирургическое вмешательство для удаления повреждённого нерва и длительная ультразвуковая восстанавливающая терапия.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Дистальный прикус
- Причины
- Признаки патологии
- Классификация патологии
- Какие могут быть осложнения
- Лечение и исправление дистального прикуса
Дистальный прикус – это патология, при которой нарушается окклюзия (смыкание) верхней и нижней челюсти. При этом зубы верхней челюсти выступают намного вперед относительно нижней. Другое название аномалии – прогнатия. Негативно сказывается на внешнем виде, вызывает последствия в виде нарушения работы органов пищеварения, психологические проблемы.
Если диагностировать дистальный прикус, исправление быстрее и легче проходит в детском возрасте. Коррекция у взрослых тоже возможна, но требует много усилий и времени.
Причины
У маленьких детей дистальный прикус – физиологическая норма. Верхняя челюсть выступает над нижней на расстояние от 1 до 10 мм. Это необходимо для сосания материнской груди. Постепенно дистальный прикус переходит в ортогнатический.
Причины развития прогнатии:
- Дефицит витамина Д. Вызывает рахит в раннем возрасте, следствие которого – дистальный или мезиальный прикус.
- Выпадение молочных зубов раньше времени или их удаление.
- Генетический фактор.
- Дефицит кальция и фтора в организме беременной женщины вызывают прогнатию у ребенка.
- Влияние внешних факторов – применение соски, сосание пальцев и прочих предметов в детском возрасте.
- Хронические патологии органов дыхания, вызывающие нарушение нормального носового дыхания. Это приводит к неправильному развитию челюсти.
- Нарушение осанки. Согнутая спина и опущенная вниз голова провоцируют развитие патологии челюсти.
- Травмы, при которых повреждаются челюстные кости.
- Некоторые виды дефектов речи, из-за чего развивается дистальная окклюзия.
Признаки патологии
Неправильный дистальный прикус по признакам условно подразделяютна 2 вида. Это лицевые и внутриротовые изменения. Наиболее сильная их выраженность наблюдается у взрослых при полном отсутствии лечения.
Лицевые проявления дистальной окклюзии:
- Нарушение пропорций лица – ассиметричное смещение нижней челюсти назад и маленький, скошенный подбородок.
- Заметное состояние всегда полуоткрытого рта.
- Изменение естественной формы верхней губы – уменьшена в объеме, вздернута или очень короткая.
- Деформация нижней губы.
- Зубы верхней челюсти развиты больше нижней, центральные верхние резцы сильно выпирают вперед.
- Резко очерченная подбородочная складка.
Подобные изменения формы лица негативно влияют на внешний вид, лицо становится похожим на птичье.
Внутриротовые признаки дистальной аномалии следующие:
- Нет смыкания между нижней и верхней челюстью.
- Зубы верхней фронтальной группы заметно выдвинуты вперед.
- Боковые зубы расположены аномально относительно друг друга.
В большей части случаев дистальная окклюзия формируется на фоне других патологий – диастемы, тремы, открытого или перекрестного прикуса.
Классификация патологии
Выделяют следующие типы прогнатической окклюзии:
- Первый тип. Характеризуется недоразвитием нижней челюсти. При этом верхняя по своему анатомическому строению развивается в соответствии с возрастом.
- Второй тип. Характерно излишним развитием верхней челюсти вместе с зубами, нижняя при этом формируется нормально.
- Третий тип. В этом случае сочетаются изменения первых двух типов.
- Четвертый тип. Предполагает выдвижение вперед передних зубов верхней челюсти, которое незначительно.
Также ортодонты применяют классификацию прогнатии по Энглю:
- 2 класс 1 подкласс. Характеризуется сужением зубных рядов по бокам, а передние зубы верхней челюсти расположены веерообразно. Есть саггитальная щель.
- 2 класс 2 подкласс. Боковые зубы развернуты по своей оси и отклоняются к губам, верхние передние зубы наклоняются к небу. Саггитальная щель отсутствует.
Какие могут быть осложнения
Если у взрослого или ребенка сформировался дистальный прикус, лечение поможет избежать последствий патологии. При отсутствии коррекции возможны следующие осложнения, которые опасны для здоровья:
- проблемы с дикцией, возникают дефекты речи, становится невозможной правильно построенная речь;
- нарушение функции жевания и глотания пищи;
- нарушение правильной работы органов дыхания;
- появление стоматологических заболеваний – развиваются кариес, стоматит;
- быстрое истирание зубов, что приводит к их преждевременному выпадению;
- формирование комплексов из-за некрасивого внешнего вида.
Неправильный прикус влияет на всю жизнь человека, вызывает психологические проблемы, развитие комплекса неполноценности. Люди с такой проблемой часто несчастливы, не уверены в себе. Улучшить состояние и внешний вид поможет только коррекция.
Лечение и исправление дистального прикуса
Методы лечения прогнатии зависят от ее степени, формы нарушения и подбираются только после проведения диагностики.
Что назначают пациенту:
- рентгенографию;
- телерентгенографию;
- КТ;
- МРТ;
- реографию;
- электромиографию.
Эти диагностические процедуры позволяют определить правильную форму челюсти, а также выявить все осложнения, вызванные дистальной аномалией. В ходе обследования проверяют весь височно-нижнечелюстной сустав, жевательные мышцы.
Коррекция прогнатии у взрослых пациентов занимает несколько лет. Предварительно требуется санация полости рта, то есть полное излечение заболевание десен и зубов, например, кариеса.
Исправление дистальной окклюзии без операции возможно, если деформация коснулась только зубного ряда. В этом случае эффективны брекеты, после которых придется длительно или постоянно носить ретейнеры или капы для удержания зубов в нужном, правильном положении. Комплексная терапия включает проведение специальной миогимнастики.
В более сложных случаях применяют специальные аппараты для исправления прикуса или проводят операцию. В ходе лечения устраняют все последствия, полученные за время развития деформации.
Применение брекетов
Для коррекции дистальной патологии с помощью брекетов у взрослых пациентов требуется не меньше 2 лет. Их подбирают индивидуально, что зависит от степени деформации, причин, вызвавших развитие патологии, финансовых возможностей.
Для исправления прикуса применяют брекеты:
- металлические; ; .
Такие материалы не наносят вред организму, не провоцируют развитие аллергических реакций.
Некоторые при коррекции дистального прикуса отдают предпочтение лингвальным брекетам. Это устройства, которые фиксируются на внутренней поверхности зубов и незаметны для окружающих. Но они подходят для исправления не всех форм прогнатической деформации.
С помощью системы брекетов исправляется не только прикус, но и нормализуется функция правильного жевания. Для этого необходимо проводить специальную гимнастику.
При применении скоб на зубах необходимо постоянно посещать врача, соблюдать все его рекомендации и наиболее тщательно ухаживать за ротовой полостью. Длительность ношения брекетов определяется степенью прогнатии.
Миогимнастика
Если с помощью брекетов корректируют дистальный прикус, исправление после них или во время ношения предполагает выполнение миогимнастики. Это специальный комплекс упражнений для разработки мышц лица.
Какое действие оказывает регулярное выполнение упражнений:
- закрепляет челюсти в нужном положении;
- устраняет нарушения расположения зубов;
- корректирует положение верхней и нижней губы;
- развивает языковые и жевательные мышцы.
Аппараты для исправления прикуса
При тяжелых формах деформации лечение проводят с фиксацией каркасных аппаратов, они помогают сдвинуть первые моляры для нормы. Для этого применяют несъемные аппараты Форсус и Powerscope, которые нужно носить до полугода.
Устранить деформацию верхней челюсти помогает лицевая дуга с небной тягой. Это устройство носят около 10 часов каждый день.
Для приведения в нормальное положение нижней челюсти применяют межчелюстные эластики. С их помощью нижняя кость сдвигается вперед за период от 3 до 4 месяцев.
Альтернативные методы
Ортодонты для исправления прикуса применяют и альтернативные способы:
- . Скрывают лишь несерьезные деформации зубного ряда. . Представляют собой съемные пластиковые капы. При дистальном нарушении малоэффективны, так их придется менять каждый месяц.
- Трейнеры. Съемные силиконовые конструкции для исправления неправильного прикуса. В начале терапии применяют мягкие, при завершении – более жесткие.
Операция
Сильную деформацию не всегда получается исправить корректирующими приспособлениями. В этих случаях показана операция. В ходе ее распиливают и смещают нижнечелюстную кость, затем фиксируют специальными пластинами.
При хирургическом лечении возможно удаление зубов, которые мешают выровнять зубной ряд. После операции необходимо носить капы или брекет-системы.
Реабилитация после ортодонтического лечения длится долго, некоторые процедуры придется выполнять постоянно.