Существует ли различие между частотой ложноотрицательных результатов теста у асимптомных пациентов (более низкая вирусная нагрузка) по сравнению с симптомными пациентами (более высокая вирусная нагрузка)?
Вероятнее всего большее число ложноотрицательных результатов отмечается у асимптомных пациентов с коронавирусной инфекцией. Однако на данный момент не было выполнено крупных исследований, оценивших различия между группами (в том числе, необходимо проанализировать сероконверсию и провести тесты ПЦР).
- Следует отметить, что бессимптомные пациенты могут выделять вирус в высоких титрах В настоящее время серологические лонгитюдные исследования находятся в процессе.
Исследования, выполненные в домах престарелых и круизных лайнерах показали, что значительное количество пациентов имели вирус, культивируемый за 6 дней до появления симптомов.
Позволяют ли доступные в настоящее время тесты различать SARS-CoV-2 и другие коронавирусы, которые могут быть похожими? Как это повлияет на точность и надежность теста?
- Доступные мультипанели тестов ПЦР на респираторные вирусы не определяют SARS-CoV-2. В настоящее время многие компании работают над тем, чтобы включить тест на новый коронавирус в уже имеющиеся панели тестов.
- Тест на ПЦР SARS-CoV-2 не позволяет определить наличие других коронавирусов (HCoV-OC43, HCoV-229E, HCoV-NL63 и HCoV-HKU1) или MERS-CoV.
- Нельзя сравнивать доступные в настоящее время тесты на коронавирус ввиду их различной чувствительности и специфичности. Более того, даже если тест имеет специфичность от 96% до 98%, если вероятность претеста COVID-19 составляет <5%, более вероятно, что результат будет ложноположительным, чем истинно положительным — и это одна из ключевых причин почему массовое серологическое тестирование не рекомендуется.
- Причинами ложноположительных результатов являются перекрестная реактивность с другими коронавирусами, образование антител из-за других механизмов или низкая точность теста.
Источник: Eugenia Yun. COVID Testing FAQ, From Reinfection to Persistent Positives. Medscape. June 10, 2020.
https://ria.ru/20201206/ptsr-1586583720.html
«Цена ошибки высока». От чего зависит результат ПЦР-тестов на коронавирус
«Цена ошибки высока». От чего зависит результат ПЦР-тестов на коронавирус — РИА Новости, 06.12.2020
«Цена ошибки высока». От чего зависит результат ПЦР-тестов на коронавирус
Недавняя публикация ученых из Сеченовского университета о том, что почти половина анализов на возбудителя COVID-19 не дают реальной картины, вызвала множество… РИА Новости, 06.12.2020
2020-12-06T08:00
2020-12-06T08:00
2020-12-06T08:09
наука
здоровье
коронавирус covid-19
коронавирус в россии
биология
днк
геном
коронавирус sars
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e4/07/10/1574444596_0:100:3072:1828_1920x0_80_0_0_742cac6650983368c665cfe1caa14d59.jpg
МОСКВА, 6 дек — РИА Новости, Татьяна Пичугина. Недавняя публикация ученых из Сеченовского университета о том, что почти половина анализов на возбудителя COVID-19 не дают реальной картины, вызвала множество вопросов. Насколько точны ПЦР-тесты и нужны ли они для диагноза? РИА Новости разбирается в ПЦР-диагностике и почему в нее закрадываются ошибки. Как выявляют вирус в организме»Тяжело заболел наш сотрудник. Поднялась высокая температура, положили в больницу. Все признаки COVID-19, — рассказывает Алексей Чемерис, доктор биологических наук, профессор, сотрудник Института биохимии и генетики Уфимского ФИЦ РАН. — А ПЦР-анализ, который ему сделали в специальном медицинском центре наши коллеги-профессионалы, как только он почувствовал недомогание, — отрицательный. Видимо, в тот момент у больного было мало вирусных частиц в организме — за пределами чувствительности теста».Ученые называют такие результаты ложнонегативными — инфекция проявляется внешне, а тест на возбудителя — «чистый». Тут дело и в самом методе, и в его массовом применении.Когда медсестра берет мазок из ротоглотки и носоглотки, на кончике зонда остается немного влаги, а в ней — клетки эпителия. Зонд опускают в пластиковую пробирку с раствором (эппендорф) и кончик отламывают, чтобы закрыть емкость. В лаборатории ее помещают в центрифугу, проводят ряд манипуляций для выделения из клеток фрагментов вирусного генома. В случае с COVID-19 — это РНК коронавируса SARS-CoV-2.В образовавшийся раствор добавляют праймеры — искусственные участки генома коронавируса, именно они опознают SARS-CoV-2, и один из них служит затравкой для синтеза цепочки ДНК под действием определенного фермента на основе механизма обратной транскрипции. Фактически получается ДНК-копия участка коронавируса, которую уже можно размножать. Для этого запускают ПЦР — полимеразную цепную реакцию. За несколько десятков циклов она увеличивает число копий ДНК, а специальный флуоресцентный краситель подсвечивает их в пробирке, сигнализируя о вирусе. Если в биоматериале нет вирусных частиц, ампликонов (продуктов ПЦР) не будет вовсе, результат — отрицательный. Если вируса очень мало, итоговое количество ампликонов по завершении ПЦР окажется за пределами чувствительности прибора и результат — ложноотрицательным. Тонкости методаВ ПЦР-диагностике много нюансов, объясняет Алексей Чемерис. В лаборатории для научных целей выявляют даже единичные копии вирусного генома в образце, при массовом применении чувствительность обычно на порядки ниже.»Из-за случайных мутаций генома праймеры могут не сработать, если однонуклеотидные замены или даже более значительные изменения генома вируса пришлись как раз на эти участки. Вероятность невысока, но она есть», — отмечает ученый.Возможны сбои при ручных операциях, которых не так много. Одна из них — извлечение вирусной РНК из образца. Автоматический экстрактор нуклеиновых кислот стоит довольно дорого, поэтому обычно эту процедуру доверяют лаборанту. Редко, но ложноположительные результаты случаются, в том числе из-за особенностей ПЦР или загрязнения образца.Чаще всего, однако, проблемы возникают до того, как пробирка попала в лабораторию. Вот что пишут авторы статьи в журнале «Вестник Росздравнадзора»: «В настоящее время имеются неопровержимые доказательства того, что преаналитическая фаза является основным источником ошибок в лабораторных исследованиях, когда они используются для диагностических или исследовательских целей». Они публикуют целый список нарушений, ведущих к ложноотрицательным результатам. Ключевой этап — подготовка к исследованию. «За три часа до анализа нельзя есть, пить, курить и полоскать рот. Дело в том, что коронавирус поражает клетки слизистой оболочки дыхательных путей. Проникая в них, он начинает размножаться, накапливается на их поверхности. Но есть еще и эпителиальные клетки, которые часто обновляются. Вместе с водой, едой и избытком слюны при курении и жевании жвачки эпителиальные клетки попадают в пищевод. В результате вероятность обнаружить вирус в мазке падает практически до нуля», — комментирует Тамара Силкина, врач клинической лабораторной диагностики, директор по лабораторным технологиям «Гемотеста».Не менее важна процедура взятия биоматериала. Если неверно выбрать точку для мазка, например, из-за кашля или рвотного рефлекса, на зонд может не попасть достаточное количество клеток. На результат также влияют нарушения технологии хранения, транспортировки образцов.»Цена ошибки очень высока — процент выявляемости коронавирусной инфекции снизится, а скорость ее распространения вырастет. Люди, получившие ложноотрицательные результаты, будут чувствовать себя спокойно, выходить в общественные места и контактировать с окружающими», — уточняет представитель «Гемотеста».О точности диагностикиВ России одобрены к использованию десятки тест-систем для выявления коронавируса. Ключевые характеристики — диагностические специфичность (точность) и чувствительность. Первый параметр показывает способность набора определить конкретный вирус. Второй — возможность обнаружить его части, даже если в биоматериале их очень мало. «Чем эти параметры ближе к ста процентам, тем лучше», — подчеркивает Тамара Силкина.»Порог чувствительности — общий как для российских, так и для зарубежных тестов: 10³ на миллилитр. То есть должно быть не менее тысячи вирусных геном-эквивалентов на миллилитр образца. «ДНК-технология» заявила о чувствительности 10¹ — десять вирусных единиц на миллилитр. Другой важный показатель — воспроизводимость, то есть возможность получить одинаковый результат в разных условиях. Нужно учитывать и сходимость — отсутствие существенных различий между измерениями, выполненными в одинаковых условиях», — добавляет медик.Метод ПЦР с обратной транскрипцией хорошо отработан и практически полностью автоматизирован. С момента попадания в лабораторию анализ занимает четыре-шесть часов. В мире эти тесты буквально поставили на поток. Только в Москве, по официальным данным, сделали 12 миллионов анализов.Поскольку этот метод прямо выявляет возбудителя в организме, его относят к доказательной медицине и рекомендуют учитывать в клинической практике. Однако анализ больших данных говорит, что при массовом использовании ПЦР-тесты часто промахиваются.Ложнонегативные результаты получаются в 20-66 процентах случаев. Такие данные из литературы приводят исследователи из Сеченовского университета. Вместе с зарубежными коллегами они изучили записи пациентов, госпитализированных в университетскую клинику в апреле — мае. Из 3480 человек, чьи ПЦР-тесты были доступны, примерно половина оказались чистыми. В то же время клиническая картина и КТ легких указывали на коронавирусную инфекцию. Авторы допускают, что в реальной клинической практике ПЦР-анализ не столь и критичен.»Этиологическая диагностика, которая выявляет причину заболевания, нужна априори, — не соглашается Айрат Мавзютов, заведующий кафедрой фундаментальной и прикладной микробиологии, профессор кафедры лабораторной диагностики Башкирского государственного медицинского университета, руководитель Исследовательского центра «Лаборатория». — При вирусных инфекциях других, сравнимых по чувствительности и специфичности (точности), методов, кроме ПЦР-тестирования, нет».Важно понимать, объясняет профессор Мавзютов, что клинический диагноз опирается на субъективные данные — анамнез (опрос) и осмотр пациента. На их основании невозможно установить вирусную природу заболевания и тем более какой именно возбудитель его вызвал. Для этого проводятся лабораторные исследования. Получаемые при этом данные, продолжает ученый, намного объективнее, поскольку большинство современных методов лабораторных исследований автоматизировано. Соответственно, на результаты не повлияют случайные факторы: уровень подготовки специалистов, их настроение, «погода в доме» и так далее.»Диагноз COVID-19 можно поставить, только когда в материале от больного обнаружили РНК вируса SARS CoV-2 методом ПЦР или же антигены этого вируса иммунохимическими методами. Не выявив следов вируса в организме, нельзя говорить о «ковидной» природе заболевания или летального исхода», — утверждает Айрат Мавзютов.Он обращает внимание на еще один аспект. ПЦР-тест не отличает РНК вируса, способного к репродукции, то есть размножению, от обломков «нежизнеспособных» вирусных частиц. Он лишь позволяет понять, присутствует или нет РНК коронавируса в клетках. «Пока инфицированные клетки не заменятся на новые, а на это уходит от двух до четырех недель, не исключены положительные результаты. При этом вирус может быть уже «мертвым», человек здоров и никому не опасен», — отмечает профессор. Для уточнения учитываются данные целого ряда дополнительных исследований, позволяющих на лабораторном уровне оценивать остроту воспалительного процесса или образование антител на стадии его завершения.Альтернатива ПЦР-диагностикеВ любом случае нужно повышать чувствительность тест-систем на основе ПЦР, заключает Алексей Чемерис, а для этого нужны другие подходы. «Надо сделать так, чтобы ложнонегативных результатов было меньше, практически исключить их», — считает он.В обзоре, подготовленном вместе с коллегами, профессор Чемерис рассматривает преимущества и недостатки ПЦР-диагностики и других методов амплификации — копировании РНК бетакоронавирусов, к которым относится SARS-CoV-2. Теоретически весьма перспективен метод петлевой амплификации — LAMP, где используют сразу шесть или восемь праймеров.»С одной стороны, повышается специфичность: только когда все праймеры отожгутся (сработают, распознав РНК коронавируса. — Прим. ред.), начнется амплификация, с другой — вирус мутирует и шансы, что реакция не пойдет, увеличиваются, поскольку какие бы участки генома ни выбрать, все равно вероятность мутаций больше в восьми участках, чем в двух или трех (при использовании гибридизационного зонда), достаточных для ПЦР», — объясняет исследователь.Во время предшествующей эпидемии SARS возбудителя выявляли с помощью реакции NASBA (амплификации на основе секвенирования нуклеиновых кислот) и RCA (репликации по типу катящегося кольца). Геномный редактор CRISPR-Cas также пробуют применять для идентификации РНК нового коронавируса. Есть работы по полногеномному секвенированию любого генетического материала, находящегося в биоматериале. Метод очень чувствительный, но дорогой и долгий — занимает 20 часов. Так что в ближайшее время ПЦР с обратной транскрипцией останется самым массовым способом обнаружения коронавируса в организме.
https://ria.ru/20200507/1571041644.html
https://ria.ru/20201201/koronavirus-1587118633.html
https://ria.ru/20201124/kovid-1586064272.html
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/07e4/07/10/1574444596_333:0:2821:1866_1920x0_80_0_0_a8001e2de8c56b736340a788be0cfca5.jpg
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
здоровье, коронавирус covid-19, коронавирус в россии, биология, днк, геном, коронавирус sars
Наука, Здоровье, Коронавирус COVID-19, Коронавирус в России, биология, ДНК, геном, Коронавирус SARS
МОСКВА, 6 дек — РИА Новости, Татьяна Пичугина. Недавняя публикация ученых из Сеченовского университета о том, что почти половина анализов на возбудителя COVID-19 не дают реальной картины, вызвала множество вопросов. Насколько точны ПЦР-тесты и нужны ли они для диагноза? РИА Новости разбирается в ПЦР-диагностике и почему в нее закрадываются ошибки.
Как выявляют вирус в организме
«Тяжело заболел наш сотрудник. Поднялась высокая температура, положили в больницу. Все признаки COVID-19, — рассказывает Алексей Чемерис, доктор биологических наук, профессор, сотрудник Института биохимии и генетики Уфимского ФИЦ РАН. — А ПЦР-анализ, который ему сделали в специальном медицинском центре наши коллеги-профессионалы, как только он почувствовал недомогание, — отрицательный. Видимо, в тот момент у больного было мало вирусных частиц в организме — за пределами чувствительности теста».
Ученые называют такие результаты ложнонегативными — инфекция проявляется внешне, а тест на возбудителя — «чистый». Тут дело и в самом методе, и в его массовом применении.
Когда медсестра берет мазок из ротоглотки и носоглотки, на кончике зонда остается немного влаги, а в ней — клетки эпителия. Зонд опускают в пластиковую пробирку с раствором (эппендорф) и кончик отламывают, чтобы закрыть емкость. В лаборатории ее помещают в центрифугу, проводят ряд манипуляций для выделения из клеток фрагментов вирусного генома. В случае с COVID-19 — это РНК коронавируса SARS-CoV-2.
В образовавшийся раствор добавляют праймеры — искусственные участки генома коронавируса, именно они опознают SARS-CoV-2, и один из них служит затравкой для синтеза цепочки ДНК под действием определенного фермента на основе механизма обратной транскрипции. Фактически получается ДНК-копия участка коронавируса, которую уже можно размножать. Для этого запускают ПЦР — полимеразную цепную реакцию. За несколько десятков циклов она увеличивает число копий ДНК, а специальный флуоресцентный краситель подсвечивает их в пробирке, сигнализируя о вирусе. Если в биоматериале нет вирусных частиц, ампликонов (продуктов ПЦР) не будет вовсе, результат — отрицательный. Если вируса очень мало, итоговое количество ампликонов по завершении ПЦР окажется за пределами чувствительности прибора и результат — ложноотрицательным.
Тонкости метода
В ПЦР-диагностике много нюансов, объясняет Алексей Чемерис. В лаборатории для научных целей выявляют даже единичные копии вирусного генома в образце, при массовом применении чувствительность обычно на порядки ниже.
«Из-за случайных мутаций генома праймеры могут не сработать, если однонуклеотидные замены или даже более значительные изменения генома вируса пришлись как раз на эти участки. Вероятность невысока, но она есть», — отмечает ученый.
Возможны сбои при ручных операциях, которых не так много. Одна из них — извлечение вирусной РНК из образца. Автоматический экстрактор нуклеиновых кислот стоит довольно дорого, поэтому обычно эту процедуру доверяют лаборанту. Редко, но ложноположительные результаты случаются, в том числе из-за особенностей ПЦР или загрязнения образца.
Чаще всего, однако, проблемы возникают до того, как пробирка попала в лабораторию. Вот что
пишут
авторы статьи в журнале «Вестник Росздравнадзора»: «В настоящее время имеются неопровержимые доказательства того, что преаналитическая фаза является основным источником ошибок в лабораторных исследованиях, когда они используются для диагностических или исследовательских целей». Они публикуют целый список нарушений, ведущих к ложноотрицательным результатам.
Ключевой этап — подготовка к исследованию. «За три часа до анализа нельзя есть, пить, курить и полоскать рот. Дело в том, что коронавирус поражает клетки слизистой оболочки дыхательных путей. Проникая в них, он начинает размножаться, накапливается на их поверхности. Но есть еще и эпителиальные клетки, которые часто обновляются. Вместе с водой, едой и избытком слюны при курении и жевании жвачки эпителиальные клетки попадают в пищевод. В результате вероятность обнаружить вирус в мазке падает практически до нуля», — комментирует Тамара Силкина, врач клинической лабораторной диагностики, директор по лабораторным технологиям «Гемотеста».
Не менее важна процедура взятия биоматериала. Если неверно выбрать точку для мазка, например, из-за кашля или рвотного рефлекса, на зонд может не попасть достаточное количество клеток. На результат также влияют нарушения технологии хранения, транспортировки образцов.
«Цена ошибки очень высока — процент выявляемости коронавирусной инфекции снизится, а скорость ее распространения вырастет. Люди, получившие ложноотрицательные результаты, будут чувствовать себя спокойно, выходить в общественные места и контактировать с окружающими», — уточняет представитель «Гемотеста».
О точности диагностики
В России одобрены к использованию десятки тест-систем для выявления коронавируса. Ключевые характеристики — диагностические специфичность (точность) и чувствительность. Первый параметр показывает способность набора определить конкретный вирус. Второй — возможность обнаружить его части, даже если в биоматериале их очень мало. «Чем эти параметры ближе к ста процентам, тем лучше», — подчеркивает Тамара Силкина.
«Порог чувствительности — общий как для российских, так и для зарубежных тестов: 10³ на миллилитр. То есть должно быть не менее тысячи вирусных геном-эквивалентов на миллилитр образца. «ДНК-технология» заявила о чувствительности 10¹ — десять вирусных единиц на миллилитр. Другой важный показатель — воспроизводимость, то есть возможность получить одинаковый результат в разных условиях. Нужно учитывать и сходимость — отсутствие существенных различий между измерениями, выполненными в одинаковых условиях», — добавляет медик.
Метод ПЦР с обратной транскрипцией хорошо отработан и практически полностью автоматизирован. С момента попадания в лабораторию анализ занимает четыре-шесть часов. В мире эти тесты буквально поставили на поток. Только в Москве, по официальным данным, сделали 12 миллионов анализов.
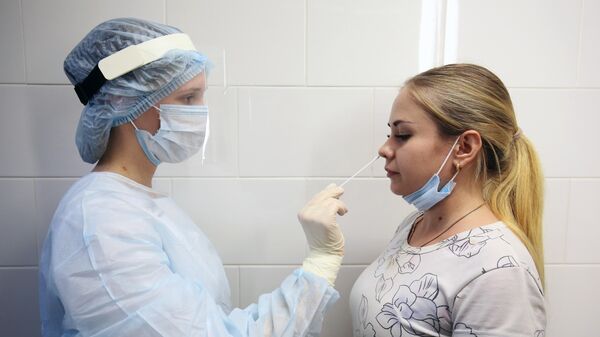
1 из 6
Медицинский работник берет мазок у пациентки в поликлинике № 28 в Волгограде
2 из 6
Для взятия мазков существуют универсальные наборы с длинным зондом. После взятия мазка зонд помещают в пробирку-эппендорф и герметично закрывают. ООО «Лаборатория Гемотест» в Тамбове
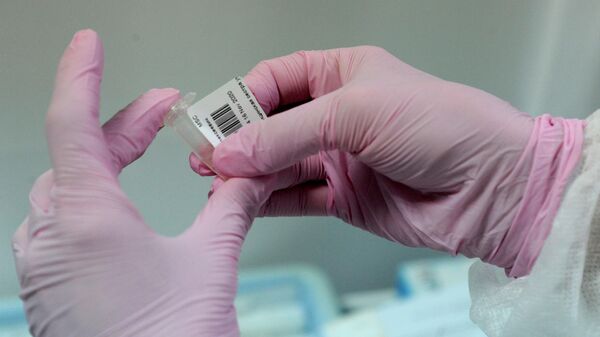
3 из 6
Медицинская сестра наклеивает индивидуальный штрихкод на пробирку с ПЦР-тестом на коронавирус COVID-19
4 из 6
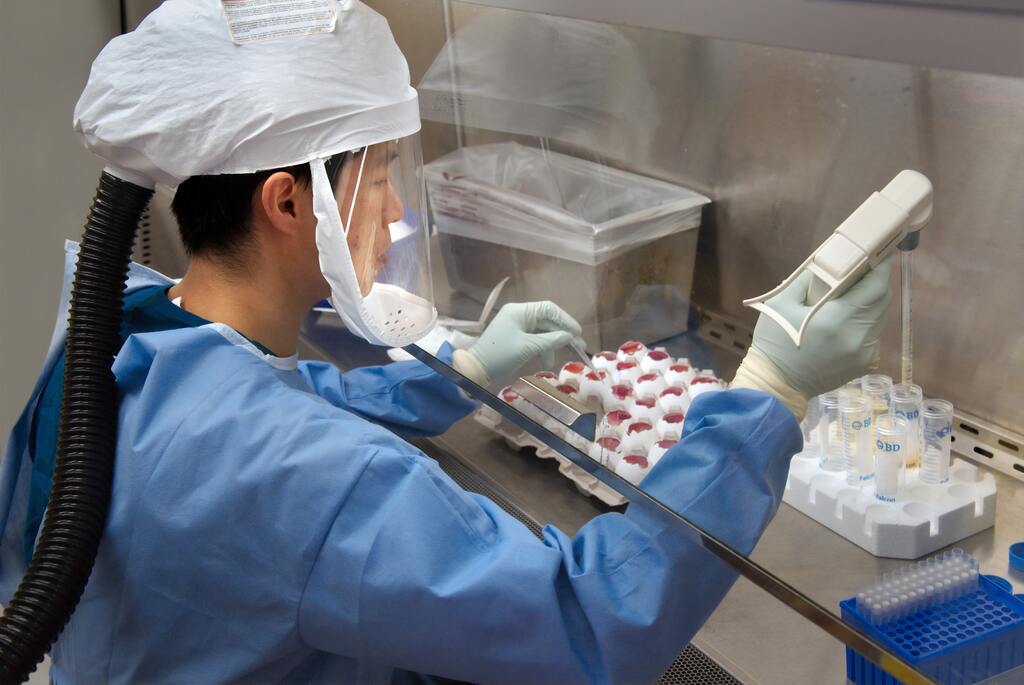
Бокс приготовления реакционных смесей и проведения ПЦР (полимеразной цепной реакции). Микробиологическая лаборатория ФБУЗ » Центр гигиены и эпидемиологии в Краснодарском крае»

5 из 6
Станция для проведения ПЦР-тестов

6 из 6
Вход в ПЦР-бокс лаборатории ФБУЗ «Центр гигиены и эпидемиологии в Архангельской области»
1 из 6
Медицинский работник берет мазок у пациентки в поликлинике № 28 в Волгограде
2 из 6
Для взятия мазков существуют универсальные наборы с длинным зондом. После взятия мазка зонд помещают в пробирку-эппендорф и герметично закрывают. ООО «Лаборатория Гемотест» в Тамбове
3 из 6
Медицинская сестра наклеивает индивидуальный штрихкод на пробирку с ПЦР-тестом на коронавирус COVID-19
4 из 6
Бокс приготовления реакционных смесей и проведения ПЦР (полимеразной цепной реакции). Микробиологическая лаборатория ФБУЗ » Центр гигиены и эпидемиологии в Краснодарском крае»
5 из 6
Станция для проведения ПЦР-тестов
6 из 6
Вход в ПЦР-бокс лаборатории ФБУЗ «Центр гигиены и эпидемиологии в Архангельской области»
Поскольку этот метод прямо выявляет возбудителя в организме, его относят к доказательной медицине и рекомендуют учитывать в клинической практике. Однако анализ больших данных говорит, что при массовом использовании ПЦР-тесты часто промахиваются.
Ложнонегативные результаты получаются в 20-66 процентах случаев. Такие данные из литературы приводят исследователи из Сеченовского университета. Вместе с зарубежными коллегами они
изучили
записи пациентов, госпитализированных в университетскую клинику в апреле — мае. Из 3480 человек, чьи ПЦР-тесты были доступны, примерно половина оказались чистыми. В то же время клиническая картина и КТ легких указывали на коронавирусную инфекцию. Авторы допускают, что в реальной клинической практике ПЦР-анализ не столь и критичен.
«Этиологическая диагностика, которая выявляет причину заболевания, нужна априори, — не соглашается Айрат Мавзютов, заведующий кафедрой фундаментальной и прикладной микробиологии, профессор кафедры лабораторной диагностики Башкирского государственного медицинского университета, руководитель Исследовательского центра «Лаборатория». — При вирусных инфекциях других, сравнимых по чувствительности и специфичности (точности), методов, кроме ПЦР-тестирования, нет».
Важно понимать, объясняет профессор Мавзютов, что клинический диагноз опирается на субъективные данные — анамнез (опрос) и осмотр пациента. На их основании невозможно установить вирусную природу заболевания и тем более какой именно возбудитель его вызвал. Для этого проводятся лабораторные исследования. Получаемые при этом данные, продолжает ученый, намного объективнее, поскольку большинство современных методов лабораторных исследований автоматизировано. Соответственно, на результаты не повлияют случайные факторы: уровень подготовки специалистов, их настроение, «погода в доме» и так далее.
«Диагноз COVID-19 можно поставить, только когда в материале от больного обнаружили РНК вируса SARS CoV-2 методом ПЦР или же антигены этого вируса иммунохимическими методами. Не выявив следов вируса в организме, нельзя говорить о «ковидной» природе заболевания или летального исхода», — утверждает Айрат Мавзютов.
Он обращает внимание на еще один аспект. ПЦР-тест не отличает РНК вируса, способного к репродукции, то есть размножению, от обломков «нежизнеспособных» вирусных частиц. Он лишь позволяет понять, присутствует или нет РНК коронавируса в клетках.
«Пока инфицированные клетки не заменятся на новые, а на это уходит от двух до четырех недель, не исключены положительные результаты. При этом вирус может быть уже «мертвым», человек здоров и никому не опасен», — отмечает профессор. Для уточнения учитываются данные целого ряда дополнительных исследований, позволяющих на лабораторном уровне оценивать остроту воспалительного процесса или образование антител на стадии его завершения.
Альтернатива ПЦР-диагностике
В любом случае нужно повышать чувствительность тест-систем на основе ПЦР, заключает Алексей Чемерис, а для этого нужны другие подходы. «Надо сделать так, чтобы ложнонегативных результатов было меньше, практически исключить их», — считает он.
В
обзоре
, подготовленном вместе с коллегами, профессор Чемерис рассматривает преимущества и недостатки ПЦР-диагностики и других методов амплификации — копировании РНК бетакоронавирусов, к которым относится SARS-CoV-2. Теоретически весьма перспективен метод петлевой амплификации — LAMP, где используют сразу шесть или восемь праймеров.
«С одной стороны, повышается специфичность: только когда все праймеры отожгутся (сработают, распознав РНК коронавируса. — Прим. ред.), начнется амплификация, с другой — вирус мутирует и шансы, что реакция не пойдет, увеличиваются, поскольку какие бы участки генома ни выбрать, все равно вероятность мутаций больше в восьми участках, чем в двух или трех (при использовании гибридизационного зонда), достаточных для ПЦР», — объясняет исследователь.
Во время предшествующей эпидемии SARS возбудителя выявляли с помощью реакции NASBA (амплификации на основе секвенирования нуклеиновых кислот) и RCA (репликации по типу катящегося кольца). Геномный редактор CRISPR-Cas также пробуют применять для идентификации РНК нового коронавируса. Есть работы по полногеномному секвенированию любого генетического материала, находящегося в биоматериале. Метод очень чувствительный, но дорогой и долгий — занимает 20 часов. Так что в ближайшее время ПЦР с обратной транскрипцией останется самым массовым способом обнаружения коронавируса в организме.
Пандемия коронавируса ,
05 ноя 2020, 14:17
0
До 40% результатов тестов на коронавирус могут быть ошибочными, рассказал главный внештатный пульмонолог Минздрава. Основная проблема — то, насколько качественно проводился забор материала
До 30–40% теcтов на COVID-19 могут оказаться ошибочными и давать ложноотрицательный результат. Об этом, как передает «РИА Новости», заявил главный внештатный пульмонолог Минздрава России Сергей Авдеев.
Он пояснил, что такие ошибки связаны с проблемами при заборе материалов, которые используются в тестировании. «Проблема не в качестве тестов — проблема во взятии материалов. Если материал взят некачественно, к сожалению, мы имеем шанс получить ложноотрицательный результат», — рассказал Авдеев.
Авдеев уточнил, что точность результата теста зависит еще и от того, когда именно он был взят. На ранней стадии вероятность получить положительный результат больше. Решение о повторном проведении теста может принять только врач, отметил он.
В то же время, добавил эксперт, даже если тест оказался ошибочным и не показал коронавирус, но симптомы все равно говорят о COVID-19, тактика лечения все равно не поменяется. «Относительно возможных ошибочных результатов ПЦР-тестирования хотел бы добавить, что при наличии выраженных симптомов, клинических проявлений COVID-19 результаты ПЦР-тестирования не влияют на тактику ведения пациентов», — сказал он.
В июле директор Института здравоохранения ВШЭ Лариса Попович рассказывала РБК, что применявшиеся на тот момент тесты российского производства сами по себе обладали точностью в районе 96%. «Некоторые тесты недостаточно чувствительны и могут не заметить небольшое количество антител. Иногда все зависит от того, как выстроен процесс тестирования. Если тесты неудачно выбирают антиген, они могут заметить остаточные следы других вирусов», — рассказывала Попович о возможных недостатках тестирования. Попович отметила, что в России применяются 16 тестов на коронавирус с разной чувствительностью. «Безусловно, у каждого теста есть ограничения на степень его способности обнаруживать вирус и правильно его определять. Иногда бывают ложные результаты, потому что неудачно выбрали кусочек генома. Китайские тесты грешили с этим с самого начала», — сказала ученый.
Как меняется число новых случаев заражения Covid-19 в России
Источник: федеральный и региональные оперштабы по борьбе с коронавирусом
Данные по России i
В мае доктор биологических наук, профессор Школы системной биологии GMU (США) Анча Баранова заявила, что тесты на коронавирус и антитела к нему могут давать ложные результаты на любых стадиях заболевания. Например, организм человека может сам побороть инфекцию без выработки антител за счет естественных интерферонов. В таком случае тест на антитела даст отрицательный результат, хотя человек уже переболел COVID-19. Тест на коронавирус может быть ложноотрицательным, если после приема противовирусных препаратов инфекция будет побеждена, но пневмония продолжит развиваться.
Тест на коронавирус: может ли быть ошибка в результате
Единственный способ точно подтвердить наличие COVID-19 в организме (если есть признаки болезни или бессимптомного течения) – сдать тест на коронавирус. Сегодня тестирование проводят не только государственные медицинские учреждения, но частные лаборатории. Разбираемся, могут ли тесты ошибаться.
Зачем нужно тестирование
У коронавирусной инфекции есть ряд типичных симптомов и проявлений, о которых знают практически все.
- Потеря обоняния;
- кашель;
- температура;
- общее недомогание;
- одышка;
- головная боль.
Но наличие одного или всех симптомов – это не 100% гарантия того, что человек заболел именно COVID-19. Вирус относится к группе ОРВИ, инфекций, поражающих дыхательные пути, поэтому его проявления похожи на сотни других болезней.
Чтобы точно определить коронавирусную инфекцию и тактику лечения, меры профилактики по распространению вируса среди окружающих, нужно пройти лабораторное обследование (анализ крови или мазок) и получить положительный тест на коронавирус.
В этом случае инфекция считается подтвержденной. Но бывают ситуации, когда у человека есть все признаки инфекции, включая поражение определенного процента легочной ткани, а тест показывает отрицательный результат.
Такая ситуация – не редкость, и она совсем не означает, что инфекции нет и проблема вызвана другой болезнью. Тесты могут ошибаться, и результат зависит от многих обстоятельств и условий.
Какие тесты на коронавирус доступны сегодня
- Тест на определение антител к COVID-19 (экспресс-тест на коронавирус)
- Методика LAMP
- ПЦР-тест на коронавирус.
Каждый метод подтверждения инфекции имеет свои особенности, он помогает выявлять либо сам вирус, либо антитела к нему, и требует некоторого времени для его выполнения. Кроме того, каждый из этих анализов обладает определенной чувствительностью, эффективностью и уровнем достоверности.
Методика ПЦР
Среди всех вариантов диагностики ПЦР-тест на коронавирус – самый точный метод определения инфекции. Он обнаруживает присутствие самого вируса, а точнее его генетического материала (молекулы РНК) и позволяет подтвердить наличие в организме человека с симптомами или без них.
ПЦР – достаточно чувствительный метод, но не всесильный. Если вируса в организме нет, он однозначно покажет отрицательный результат. Если есть, но в образце, который исследовали в лаборатории, он не попался при заборе материала, он может и ошибиться.
По мере того, как организм человека борется с вирусом, возбудитель пропадает из носоглотки, и определить его тест уже не сможет. Наиболее точными будут результаты, если они проведены не позднее 7-10 дней с момента появления первых симптомов или контакта с больным человеком.
В среднем чувствительность и точность ПЦР – около 80%, но многое зависит от лаборатории и метода забора материала, а также способов доставки в лабораторию, среды, где хранились мазки.
Как проводят ПЦР, что влияет на результат

Важно собрать носоглоточную слизь, но не слюну, иначе тест будет неэффективен. Вирусы концентрируются глубоко в носовых ходах и ближе к задней стенке горла и миндалинам. Таким образом, если мазок провели неправильно, даже при наличии COVID-19 тест будет недостоверным, ложноотрицательным.
Определение антител
Иммунная система с первых же дней активно реагирует на инфекцию, начиная вырабатывать антитела – иммуноглобулины. Они защищают тело от вируса, атакуя его и нейтрализуя. После того, как вирус побежден, антитела остаются в организме на определенное время, показывая, что иммунная система уже знакома с вирусом.
Тест на антитела позволяет определить два варианта
- Человек сейчас болеет COVID-19.
- Пациент уже переболел коронавирусной инфекцией определенное время назад.
При COVID-19 можно определять два типа иммуноглобулинов – класса М и G.
IgM – острофазные антитела, они начинают появляться через 3-5 дней после заражения и могут оставаться в теле до 35 дней. Другими словами – наличие этих антител указывает, что человек или в стадии инкубации болезни или уже болеет коронавирусной инфекцией.
IgG – появляются позднее, но уже хорошо знают вирус и активно зачищают его остатки по всему телу. Эти антитела могут оставаться в теле, защищая от вируса, до нескольких месяцев или даже многих лет. То есть определить эти антитела можно и через некоторое время после перенесенного COVID-19.
Для определения антител проводят методики ИФА или ИФЛА в образце плазмы крови, которую берут из пальца или вены. Определение проводят быстро – это экспресс-тест на коронавирус. Его можно сделать в лаборатории или дома при помощи специальных тест-систем.
Насколько точно определение антител
По оценкам экспертов разных стран мира, результаты точны в среднем в 60-65% случаев. Кроме того, сильно влияет время забора материала. Если кровь взять слишком рано, когда антитела еще не выработались в нужном количестве, тест будет ложноотрицательным. Кроме того, антитела постепенно исчезают из организма, и даже переболевшие могут получить отрицательные результаты тестирования.
Метод LAMP для определения вируса
Исследование при помощи петлевой изотермической амплификации (на английском сокращенно это LAMP) – это упрощенный метод ПЦР. Образец берут из носоглотки, выделяют вирус и его РНК, затем в пробирке из него искусственно создают молекулу ДНК в нужном для проведения теста количестве. Потом определяют именно эту ДНК. Производители метода заявляют о 94% эффективности, но пока реальных цифр статистики мало, такие тесты проводят частные лаборатории.
Как сделать диагностику точной
Если вирусы есть, они размножатся и попадутся в образец. Аналогично и с антителами, их количество повышается со временем, поэтому, нужно хотя бы 2-3 теста подряд.
Подготовка к тесту влияет на результат
При проведении мазка из носоглотки важна подготовка, она повлияет на результат.
- Минимум за 6 часов до мазка нельзя применять любые препараты от боли в горле (спреи, полоскания, таблетки, леденцы).
- За 4 часа до забора нельзя есть и пить, чистить зубы и курить, полоскать горло. Это нужно, чтобы не смыть и не нейтрализовать вирусы, которые есть на слизистой.
Если нарушить правила, достоверность результатов снизится. Но даже если после теста на коронавирус получен позитивный результат, это не повод для паники. Нужно самоизолироваться, вызвать врача и начать лечение.



Поделиться:
Автор:
Фото: unsplash
08.10.2020
«Руки прачки»: почему мацерация кожи — это не так безобидно, как кажется
Наверняка каждый замечал, что после длительных водных процедур кожа на пальцах и ладонях становится какой-то странной — набухшей, сморщенной и слегка светлеет. Именно это состояние и называется мацерацией.
Мацерация кожи происходит из-за переувлажнения эпидермиса. Вода буквально пропитывает ткань и делает ее рыхлой. Интересно, что в течение получаса после того, как контакт в водой прекращен, она возвращается в исходное состояние, не создавая дискомфорта. Эта особенность привычна многим любителям длительных ванн. Мацерация наиболее выражена после нахождения в горячей воде. Под действием тепла клетки кожи быстрее размягчаются и набухают. Также имеет значение и состав воды. Так, например, в соленой мацерация активнее, чем в пресной. Поэтому и гипергидроз (повышенная потливость) является одной из причин появления этого состояния кожи.
Мацерация – не заболевание, а естественный процесс, но случается, что она становится причиной кожных проблем. В частности, эффект мацерации может происходить даже при кратковременном контакте с водой и приводить к различных кожным проблемам: дерматитам, развитию грибковых и бактериальных инфекций, а также синдрому «руки прачки».
В чем опасность
Признаком патологии становится появление рыхлых полостей между поверхностным слоем кожи и дермой. Сильное размягчение верхнего слоя эпидермиса нарушает функции естественного защитного барьера. Роговые чешуйки раскрываются, открывая дорогу вредным бактериям, развивается благоприятная среда для патогенов — грибков, инфекций. Из-за этого могут возникнуть воспалительные процессы, что потребует не только применения местных мазей, но и приема антибиотиков. Если не обеспечить своевременное адекватное лечение, симптомы усилятся. При этом эпидермис становится очень тонким и может лопнуть, обнажая подкожный слой и принося очень неприятные ощущения: боль, жжение, пощипывание. Такие влажные трещины — прямой путь к инфицированию.
Если у вас появилось ощущение пленки на коже и постоянное желание ее снять, покраснение и жжение, отслоение поверхностного слоя кожи, или даже один симптом из всех перечисленных, обратитесь к дерматологу.
При мацерации часто возникает так называемый интертригинозный дерматит, или интертриго. Он проявляется в условиях повышенной влажности или в местах активного трения (опрелости). К проблеме присоединяются бактерии или дрожжевые грибки и вызывают пятна, сыпь, бляшки и неприятные ощущения. Распространенные зоны возникновения интертриго — это зоны между пальцев, подмышечные области, складки под грудью и животом, зона между ягодицами и пах. Нередко такое заболевание присуще людям с ожирением.
Снимают симптом интертриго, как правило, подсушивающими препаратами, тальковыми средствами, специальными компрессами, например, с отваром коры дуба или экстрактом гамамелиса. Если дополнительно подтвержден микоз (грибковая инфекция), то подключают противогрибковые кремы, если есть бактериальное поражение — антибактериальные средства.
Чешется и шелушится: три самых заразных кожных заболевания
Кстати
«Руки прачки», или ирритантный контактный дерматит, — это кожное заболевание, характеризующееся воспалением кожи рук. Длительный контакт с водой, слишком часто повторяющийся процесс увлажнения/высушивания кожи, а также воздействие химических веществ приводят к стойкому нарушению защитного барьера. Кожа становится хрупкой, покрасневшей, на ней легко появляются трещины, раздражения, мокнущие ранки. Сопровождается дерматит зудом, что усугубляет состояние, так как при расчесывании легко занести инфекцию.
Такое заболевание лечат комплексом различных средств: местными защитными кремами с водоотталкивающим эффектом, кортикостероидами, антигистаминными и антибактериальными препаратами.
Причины мацерации
- частый, длительный контакт с водой;
- неправильное использование увлажняющих средств;
- повышенное потоотделение;
- инфекции кожи, ожоги, влажные воспалительные процессы на коже;
- продолжительный контакт с латексом, в частности работа в перчатках.
На заметку
При повышенной потливости ног, чтобы избежать мацерации кожи, следует чаще принимать воздушные ванны, то есть находиться без обуви и носков. Также нужно чаще менять носки, использовать специальный дезодорант для стоп, следить за тем, чтобы обувь была сухой, в частности отдавать предпочтение натуральным материалам — в синтетической обуви ноги быстрее потеют и остаются мокрыми, так как влага не испаряется.
Также мацерации подвержены новорожденные. Кожа малышей очень нежная, тонкая и быстро может переувлажниться. Поэтому не следует их туго пеленать, перегревать. Обязательно регулярно менять подгузники, тщательно вытирать после купания и пользоваться детскими средствами от опрелостей, присыпками, маслами.
Умеренность во всем
Казалось бы, что может произойти, если на кожу нанести побольше крема. К тому же увлажнение кожи считается самой важной процедурой, которая сохранит ее здоровой и красивой. В соцсетях можно найти много советов о том, как и чем следует ее интенсивно увлажнять и за счет чего удерживать влагу, а также о пользе нанесения различных средств послойно. Однако не всегда такие советы оказываются полезными. Кожа впитывает ровно столько влаги, сколько ей нужно, и поэтому все излишки, находящиеся длительное время на поверхности, оказываются не нужными и лишь способствуют мацерации.
Профилактика мацерации
Следует ограничить воздействие на кожу влаги, а также обеспечить грамотный уход. Не нужно перегружать ее различными кремами, сыворотками, масками и наносить их слишком толстым слоем. Маски достаточно применять 1-2 раза в неделю и лучше выбирать гидрогелевые или тканевые вместо кремовых текстур.
Поделиться:
Автор: Редакция
Фото:
Unsplash
10.02.2023
Только без паники: что делать, если в моче появилась кровь
Гематурия — симптом, который нельзя оставлять без внимания. Если вы заметили изменение цвета мочи, лучше не медлить и записаться к врачу. А что это может означать и какие исследования надо будет пройти, уточним у уролога.
Дмитрий Кожухов, уролог, онколог
Причиной гематурии могут стать многие состояния: внутренняя травма, воспалительный процесс в органах мочевыводящей системы, мочекаменная болезнь, опухоли мочеполовой системы и другое.
Надо понимать, что данное состояние самостоятельно не пройдет и нуждается в надлежащем лечении. При этом постоянная кровопотеря приведет к тяжелой анемии. Поэтому решение проблемы тут может быть только одно — немедленное обращение к врачу, лучше сразу к урологу.
Микрогематурия — состояние, при котором наличие в крови определяется только путем лабораторного исследования мочи. Макрогематурия – когда моча имеет видимую примесь крови различной степени выраженности. О ней дальше и поговорим.
Дополнительные симптомы
В зависимости от причин гематурия может сопровождаться частым и болезненным мочеиспусканием, что говорит о воспалительном процессе мочевыделительной системы. Боли в животе (в боковых областях или пояснице) указывают на проблемы с почками или мочеточником. При мочекаменной болезни возможно наличие песка в моче.
Характер выделения крови тоже имеет свои различия. Так, например, вытянутые сгустки сигнализируют о кровотечении в почках, а бесформенные — в мочевом пузыре. А если мочеиспускание затруднено или невозможно — вероятна закупорка мочевыводящих путей сгустком крови.
Также в зависимости от интенсивности гематурии могут ощущаться жажда, слабость и головокружение.
Любой воспалительный процесс может сопровождаться повышением температуры тела.
Как болят почки: 12 симптомов, которые нельзя перепутать
Действия специалиста
Квалифицированный врач при подобных симптомах сразу назначает кровоостанавливающую (гемостатическую терапию). Параллельно проводится комплексное дообследование. С целью определения источника кровотечения выполняют УЗИ почек, мочевого пузыря, предстательной железы (у мужчин), при необходимости мультиспиральную компьютерную томографию. В зависимости от локализации источника и степени кровотечения консервативной (лекарственной) терапии может оказаться недостаточно. Тогда потребуется экстренное оперативное лечение. Современный уровень хирургии, наличие высокотехнологичного эндоскопического оборудования позволяют в большинстве случаев использовать малоинвазивные методики остановки кровотечения.
Метод трех стаканов
Раньше для диагностики заболевания при гематурии мог назначаться специальный анализ мочи, который собирали в три разные емкости за один раз. Этот метод позволял выявить локализацию воспалительного процесса. Каждая порция исследовалась на предмет различных примесей. Наличие повышенного количества эритроцитов в первой расценивалось как возможное повреждение мочеиспускательного канала. Во второй и третьей — как более глубокие и серьезные процессы. Сегодня для точной диагностики достаточно выполнения УЗИ.
Кстати говоря, некоторые продукты, такие как красные ягоды и свекла также вызывают покраснение мочи. Отличить такое безобидное изменение от истинной гематурии поможет обычный общий анализ мочи. В варианте с пищевыми продуктами эритроцитов (красных кровяных телец) в моче, естественно, выявлено не будет.
Поделиться:
Автор: Редакция
Фото:
Pexels.com/CC; Pixabay
09.02.2023
Атипичная анорексия: что известно о наименее изученном виде расстройства пищевого поведения
Данное заболевание является, с одной стороны, весьма распространенным, а с другой — хуже всего диагностируемым типом РПП. Его главное отличие в том, что пациенты внешне ничем не отличаются от здоровых людей.
Когда кого-то попросят представить типичного больного анорексией, он сразу же опишет человека с худыми конечностями, торчащими костями, впалыми щеками, бледной, даже синеватой кожей. Все потому, что главным симптомом этого заболевания считается экстремально низкий вес, который не дает организму нормально функционировать.
Особняком в данном случае будет стоять пациент с атипичной анорексией, который внешне кажется вполне здоровым, а его вес соответствует норме. Вот только во всем остальном он мало чем отличается от «обычного» анорексика, их сближают следующие симптомы:
- страх лишнего веса;
- желание изменить фигуру любой ценой;
- искаженное или негативное восприятие тела;
- гиперконцентрация на еде и нежелание есть в присутствии людей;
- низкое давление;
- хрупкие кости, ломкие волосы и ногти;
- тонкие, растущие по всему телу волосы;
- гормональные изменения и проблемы с репродуктивным здоровьем;
- сильный запор.
Отсутствие главного видимого симптома существенно усложняет и затягивает диагностику заболевания: недавнее исследование показало, что в ожидании постановки верного диагноза люди могут проводить больше десяти лет. Именно такая сложность делает атипичную анорексию одним из самых опасных и неизученных типов РПП.
По этой же причине сложно назвать точное число людей, страдающих этим расстройством, однако медики уверены, что их количество намного больше официальных цифр. Например, в одном исследовании было установлено, что из 309 пациентов с анорексией данный подвид диагностировался у 32% из них.
Привести к развитию расстройства может целый ряд факторов, среди которых генетические, биологические, психологические, социальные и культурные. Более склонны к анорексии оказываются те, кто борется с психическими заболевания, такими как тревожность, депрессия, биполярное расстройство. Кроме того, возникновению атипичной анорексии способствуют определенные черты личности:
- перфекционизм;
- негибкое мышление и поведение;
- низкая самооценка;
- проблемы с восприятием тела.
На людей также может пагубно влиять общество и культура, которые диктуют свои стандарты красоты и выделяют определенные типы телосложения на фоне других. Рано или поздно люди, склонные к атипичной анорексии, могут начать стремиться к установленному идеалу с помощью экстремальных диет, голодовок и усиленных тренировок.
Стоит понимать, что атипичная анорексия поддается лечению и человек может вернуться к полноценной жизни. Чаще всего к этому процессу подходят комплексно, сочетая разговорную терапию, обучение здоровым пищевым привычкам, прием лекарств и стабилизацию веса.
В 2020 году Вашингтонский университет в Сиэтле провел исследование опыта пациентов с данным типом РПП. На основе обзора можно сделать три неутешительных вывода:
1. Атипичная анорексия — это серьезное заболевание с такими же опасными для жизни последствиями, как и анорексия. Среди них — дисбаланс электролитов, низкая частота сердечных сокращений, гипотермия.
2. Медицинские работники часто не могут распознать это заболевание у пациентов с нормальной и повышенной массой тела.
3. Пациентам с избыточным весом часто советуют похудеть, несмотря на явное наличие расстройства пищевого поведения. Эта рекомендация подвергает их рискам для здоровья в дальнейшем.
Поделиться:
Автор: Катерина Евдышева
Фото:
Pexels.com/CC0
09.02.2023
Как определить у ребенка речевые нарушения: разбираемся с логопедом
Каждый родитель с нетерпением ждет первых слов малыша. Речь занимает центральное место в процессе его психического развития. Разбираемся со специалистом, как понять, ребенок развивается в рамках нормы или у него все-таки есть нарушения речи?
Юлия Брызгалова, руководитель направления логопедии в онлайн-школе для детей
Чаще всего родители начинают бить тревогу, когда замечают, что ребенок не говорит, искажает или пропускает звуки. Но не стоит паниковать раньше времени. Если в 3-4 года ребенок не выговаривает «р» — это норма. Если малыш в момент волнения повторил один слог несколько раз — это тоже не предпосылка к заиканию. Если же проблема со звуками осталась в более позднем возрасте, а повторение слогов и слов происходит на регулярной основе, стоит обратить на это особое внимание.
К какому результату ребенок должен прийти в возрасте 7 лет?
В целом, речь должна соответствовать следующим признакам:
- быть четкой и доступной для понимания окружающих;
- фразы и предложения должны строиться грамотно;
- тембр речи должен быть поставлен;
- словарный запас должен быть достаточно широким.
Это обеспечит успешный переход устной речи в письменную. Если же проблемы не решить до школы, то у ребенка могут возникнуть сложности как с социализацией в новом коллективе, так и с успеваемостью: все речевые ошибки переходят на письмо, закрепляются и сказываются на оценках первоклассника.
Можно ли успеть вовремя скорректировать эти речевые нарушения?
Для начала обратим внимание на то, что в логопедии существуют общие нормы развития малыша.
- Стадия спонтанных звуков — начинается с рождения и длится до 2 месяцев.
- Стадия гуления — длится от 2 до 5 месяцев ребенка. Ребенок осознанно произносит много звуков и сочетаний: «а-а-а», «у-у-у», «а-гу», «бу», «ма». Также понимает темп, ритм, тон речи взрослого, реагирует на громкость речи и интонацию.
- Стадия лепета — длится от 5 до 10 месяцев малыша. Сначала появляются отдельные слоги, например, «ма», «ба», «па», а затем они перерастают в слоговые цепочки, например «мама», «папа».
- Стадия первых слов — длится от 11 месяцев до 1,5 года. Ребенок пытается повторять за родителями целые слова, например, «ня» вместо «на», «де» вместо слова «идем». Малыш начинает ассоциировать слова с предметами и действиями: узнает животных на картинках книг, понимает обращенную к нему речь родителей, увеличивает свой словарный запас.
- Стадия предложений — длится от 1,5 года до 3 лет. Ребенок начинает общаться с помощью словосочетаний и коротких предложений, начиная с «мам, дай!», постепенно накапливая пассивный словарный запас;
- Стадия наращивания словарного запаса и развития звукопроизношения — длится от 3 до 7 лет. На этом этапе развития стоит обращать внимание не только на правильную постановку звуков, но и на интеллектуальное развитие ребенка, расширение объема предложений, звукопроизношение и рост словарного запаса.
Именно на этой, последней стадии, у детей часто возникают трудности и появляются те самые неочевидные нарушения, которые могут быть не замечены родителями.
В 3-4 года в речи ребенка появляются шипящие звуки («ш», «ж», «щ», «щ») и аффрикаты («ц», «ч», «щ»), он также начинает произносить не только существительные и глаголы, но и местоимения, наречия, числительные и т.д. Грамматический строй речи еще формируется, поэтому допустимы неверные употребления окончаний, суффиксов, приставок в словах.
В 4-5 лет многие дети уже правильно произносят звуки («р», «л», «р», «л»), но не всегда умеют употреблять их во всех словах — это допустимо. Ошибок в грамматике становится меньше, ребенок учится рассказывать и пересказывать истории из жизни, детские сказки.
К 5-5,5 годам заканчивается формирование правильного произношения, все звуки поставлены и четко произносятся в составе слова. Ребенок имеет достаточно развитую активную речь, пользуется развернутыми фразами, точно и понятно отвечает на вопросы.
В 6-7 лет дети четко различают на слух все звуки родного языка, в том числе и близкие по звучанию (глухие и звонкие, твердые и мягкие), а также пользуются сложными предложениями. Формируется письменная речь: ребенок учится различать звуки и соотносить их с буквами.
Если есть небольшие расхождения, то паниковать не стоит. Но если время идет, а прогресса нет — стоит обратиться к специалисту.
В какие периоды стоит быть особенно внимательным к развитию речи ребенка и не упустить тот самый момент?
Возраст до 2 лет
Опыт многих российских мам показывает: иногда во время стандартного осмотра педиатр может пропустить что-то важное. Именно поэтому первые 2 года жизни ребенка особенно важно отслеживать стадии гуления, лепета, первых слов и фраз. В случае отсутствия прогресса необходимо пройти обследование у лора, невропатолога и детского психолога для проверки слуха, а также для выявления возможных органических поражений ЦНС. После чего начать работу по запуску речи с невербальной психотерапии и затем подключить логопеда.
Возраст до 3 лет
3 года — это тот самый возраст, когда малыш стремится узнавать что-то новое, постоянно увлечен окружающим миром и стремится наладить контакт с детьми и взрослыми. Если к данному периоду времени ребенок не вступает в диалог, не реагирует на просьбы, на вопросы отвечает их же повторением, а также избегает зрительного контакта, стоит обратиться за помощью к специалистам.
Чем опасно самолечение простуды у ребенка: ошибки, которые лучше не совершать
Возраст до 4 лет
Если в возрасте до 4 лет у ребенка отмечается постоянное слюнотечение и не удается удерживать язык самостоятельно, это может быть признаком дизартрии (нарушение речи, вызванное органическим поражением нервной системы). Дизартрия формируется из-за недостаточного снабжения нервными окончаниями органов речевого аппарата. Работать с таким диагнозом можно и нужно. В этом случае необходимо развивать у ребенка мелкую моторику (лепка и рисование), а также консультироваться с логопедом.
Также к 4 годам у ребенка может наблюдаться ускоренный или наоборот очень медленный темп речи. Если малыш делает необоснованно длинные паузы между словами или в разговоре присутствует монотонность — это говорит о таком диагнозе, как брадилалия. Если же речь, наоборот, очень быстрая, ребенок часто запинается и «проглатывает» окончания слов, скорее всего вы столкнулись с противоположным заболеванием — тахилалией. Чтобы установить нормальный темп и ритм речи, следует пройти курс коррекции у психолога и логопеда.
Возраст до 6 лет
Здесь главное не запускать нерешенные проблемы, и, если в речи что-то настораживает — пройти диагностику у логопеда. К нему стоит обратиться и в качестве профилактики — специалист может заметить неочевидные нарушения или успокоить и сказать, что все в норме.
Если ребенок не умеет выговаривать все звуки, не способен строить предложения и с трудом выражает свои мысли, то не стоит пускать дело на самотек. К начальной школе должны быть развиты все речевые навыки, иначе там его ждут плохие оценки, непонимание окружающих, замечания и психологический дискомфорт.
Заключение
Важно проводить больше времени с ребенком, общаться, создавать максимально богатую лингвистическую среду: вовлекать в бытовые разговоры, интересоваться его мнением и эмоциями, заниматься совместным чтением и вместе обсуждать персонажей из книг. Речевые проблемы можно успешно преодолеть при своевременной коррекции с помощью профессионалов.
Помните: чем быстрее принять меры, тем успешнее будет результат. Если с ребенком проводится комплексная коррекционная работа, то уже к дошкольному возрасту все проблемы речевого характера сводятся к минимуму или сходят на нет.

Поделиться:
Автор: Редакция
Фото:
Unsplash; Pexels.com/CC
09.02.2023
9 опасных мифов о психическом здоровье
К проблеме ментального благополучия в последнее время приковано большое количество внимания. Несмотря на возросший интерес людей к теме, уровень осведомленности в данных вопросах оставляет желать лучшего.
За последние годы в обществе стали намного свободнее говорить о психическом здоровье, однако данная тенденция имеет как свои плюсы, так и минусы. Подобная открытость позволяет очень многим без стеснения рассказывать о своих диагнозах, находить единомышленников и заручаться поддержкой как специалистов, так и обычных людей, находящих в себе силы не стигматизировать тех, кто решается на подобную откровенность.
Однако есть у такой обнадеживающей тенденции и обратная сторона. Главным недостатком популярности этой темы является то, что она обрастает обилием недостоверной, противоречивой информации. Опровергнуть ее взялись Аниша Пател-Данн, главный медицинский директор LifeStance Health, Неха Чаудхари, детский и подростковый психиатр в Гарвардской медицинской школе, и Амира Джонсон, психиатр в Berman Psychotherapy.
1. Проблемы с психическим здоровьем встречаются редко
Ментальные заболевания тяжело разглядеть невооруженным глазом, указывать на них в отдельных случаях могут лишь определенные особенности поведения. Именно поэтому не стоит делать поспешных выводов — более того, по данным ученых, у детей и подростков все чаще диагностируется тревога и депрессия.
Согласно отчетам LifeStance Health, с июля 2019 года по июль 2021 года количество пациентов в возрасте 17 лет и младше увеличилось на 200 процентов. Министерство здравоохранения и социальных служб США сообщает, что с 2009 по 2019 год доля старшеклассников, которые сообщали о стойком чувстве грусти или безнадежности, увеличилась почти вдвое — на 40 процентов.
2. Если никто не замечает, что у вас депрессия, значит, ее нет
Одни умеют скрывать свои эмоции лучше, чем другие. Если человек продолжает преуспевать на работе, встречаться с друзьями, быть вдумчивым собеседником и хорошим партнером, это не значит, что он не может иметь проблем с психическим здоровьем.
Кроме того, некоторые вынуждены скрывать свои симптомы из-за давления общества или из желания казаться сильнее ради родных. Возможное осуждение окружающих — то, что также может заставлять людей надевать маску.
3. Проблемы с психическим здоровьем заразны
Подхватить клиническую депрессию или тревожность, как простуду, невозможно. Но если человек проводит много времени с тем, кто имеет данный диагноз, у него возрастают шансы начать чувствовать себя более подавленным. Объясняется это тем, что люди склонны впитывать энергию окружающих.
Однако это не означает, что им может передаться психическое заболевание. Кроме того, подобные симптомы могут быть эмоциональной реакцией тела на сопереживание человеку с депрессией. Если подобное состояние доставляет дискомфорт, стоит честно сказать об этом близкому и при необходимости обратиться к специалисту.
4. Люди с депрессией и тревогой просто недостаточно стараются
От многих проблем с психическим здоровьем нельзя избавиться даже при сильном желании: для этого потребуется помощь врача и длительный прием лекарств. Генетика, состояние мозга, степень тяжести и течение заболевания — все это индивидуальные факторы, которые непосредственно влияют на процесс выздоровления.
Единственное, что в силах человека, — это контролировать некоторые симптомы. Например, посещение психотерапевта, общение с близкими, просмотр сериала могут в разной степени помогать справляться с болезнью, но не излечивать ее.
5. Люди с психическими проблемами — сумасшедшие
Данный миф особенно опасен для людей, которые обнаруживают у себя симптомы психического заболевания. Страх, что на них повесят ярлык сумасшедшего, часто не позволяет им обратиться за помощью. Однако данное убеждение следует оставить в прошлом, когда ментальному благополучию уделялось меньше внимания.
«Мозг — это орган. Это означает, что он может заболеть, как сердце или легкие. Мы не осуждаем людей за наличие большинства заболеваний, но иногда мы несправедливо осуждаем их за психические заболевания. Чем больше люди рассказывают о своих проблемах с психическим здоровьем, тем больше мы уменьшаем стигму в окружающем нас мире», — рассказывает Чаудхари.
6. Проблемы исчезнут, как только человек начнет ходить на терапию
Посещение специалиста поможет облегчить состояние, научиться распознавать и контролировать собственные триггеры, однако этот способ не является универсальным методом борьбы с психическим заболеванием. Например, расстройство пищевого поведения, биполярное расстройство или шизофрения требуют постоянной работы или терапии на протяжении всей жизни.
Кроме того, на первых этапах терапия может вызывать еще большее беспокойство из-за необходимости открыться незнакомому человеку. Именно поэтому специалисты рекомендуют не останавливаться после первого сеанса и видеть в специалисте в первую очередь поддержку.
7. Терапия слишком дорогая
Визит к врачу в клинике действительно доступен далеко не всем нуждающимся, однако существует ряд альтернативных способов обратиться к квалифицированному специалисту. Многие из них позволяют существенно сэкономить, а другие — и вовсе получить помощь бесплатно.
Это могут быть групповые встречи с врачом, онлайн-сообщества поддержки, специализированные сайты, а также бесплатные горячие линии психологических центров. Получить помощь несколько раз в год можно и по полису медицинского страхования.
8. Технологии вредны для психического здоровья
Существует мнение, что социальные сети могут пагубно сказаться на ментальном благополучии человека, однако на самом деле результат зависит от того, как именно использовать гаджеты. Например, постоянное сравнение себя с другими и столкновение с издевательствами влияют на самооценку и приводят только к росту тревожности.
С другой стороны, технологии открывают доступ к общению с единомышленниками, к различным воодушевляющим практикам, таким как медитация и осознанность. «У вас может быть чувство свободы действий, что означает способность контролировать и выбирать, как вы будете действовать. Выбор действительно за вами», — говорит доктор Чаудхари.
9. Психическому здоровью стоит уделять внимание только тем, кто борется с ментальными заболеваниями
Эмоциональное состояние так же важно, как и здоровье всего организма. Не имеет значения, сколько человеку лет, откуда он родом и насколько хорошо он себя чувствует, психические проблемы могут настичь любого.
Точно так же, как люди занимаются спортом, правильно питаются и регулярно сдают анализы ради здоровья тела, им стоит следить и за своим психическим благополучием. Для этого нужно найти то, что доставляет удовольствие, будь то сон, прогулка с друзьями, просмотр фильма или медитация.
Поделиться:
Автор: Катерина Евдышева
Фото:
Pexels.com/CC0
09.02.2023
Актуальные статьи
В Роспотребнадзоре объяснили ложноотрицательные ПЦР-тесты при COVID-19
Ложноотрицательный результат теста на коронавирус может происходить из-за того, что инфицированный человек сдает анализ на поздних стадиях болезни. Такое мнение выразили в Роспотребнадзоре. Там подчеркнули, что вырастает шанс получить такой результат у больного COVID-19 после четвертого-пятого дня болезни.
При заражении COVID-19 у больного отсутствуют специфические признаки, которые характерны только для этой инфекции. Наиболее часто заразившийся сталкивается с респираторными симптомами, что может говорить не только о коронавирусе, но и ряде других заболеваний, включая грипп и ОРВИ.
По этой причине единственным способом диагностики коронавируса остается ПЦР-тестирование. Впрочем, в довольно большой доле случаев они оказываются недостоверными, о чем еще год назад говорили специалисты Минздрава, указывая на то, что 30-40% тестов дают ложноотрицательный результат. В частности, тогда считалось, что в большей части случаев на это влияют ошибки при заборе материала и качество самого теста.
Тем не менее существует и другое обоснование. По словам заместителя директора по клинико-аналитической работе ЦНИИ эпидемиологии Роспотребнадзора профессора Натальи Пшеничной, на результате анализа сказывается период заболевания, в который заболевший сдает ПЦР-тест. На ранних стадиях болезни получить положительный результат значительно выше.
«После четвертого-пятого дня болезни вероятность обнаружить вирус в носоглотке снижается, а респираторные симптомы могут быть в это время в самом разгаре. Если проводить тестирование в эти сроки, то можно получить отрицательный результат», — приводит слова специалиста РИА «Новости».
Общую картину по тестированию на COVID-19 также дополняет тот факт, что среди новых заболевших появляются и вакцинированные люди, но они при этом выделяют вирус в меньшем количестве и не такое продолжительное время, констатировала замдиректора Московского научно-исследовательского института эпидемиологии и микробиологии имени Г. Н. Габричевского Татьяна Руженцова.
Однако сомнительный или ложный результат может давать любая тестовая система. Эксперты неоднократно выражали мнение, что ложные результаты на коронавирус связаны связаны как с ошибками медработников, так и пациентов. Иными словами, речь идет о несоблюдении правил и рекомендаций по тестированию.
Еще одну версию выдвигал директор Института медицинской паразитологии, тропических и трансмиссивных заболеваний Сеченовского университета Александр Лукашев. Газете «Известия» он рассказывал, что COVID-19 — специфический вирус в том плане, что его можно не обнаружить в доступном биоматериале. Если другие коронавирусы размножаются в носоглотке и ротоглотке, где их можно легко найти, то SARS-CoV-2 у значительной части больных присутствует только в бронхах.
Согласно данным Всемирной организации здравоохранения, точность ПЦР-тестов на коронавирус, несмотря на их неоднозначную оценку, составляет 95%.
Вместе с этим в ВОЗ подчеркивают, что на результаты тестирования влияет очень много факторов. Это касается и процесса забора материала, и транспортировки, и хранения биоматериалов. Важно и то, правильно ли подготовлен пациент к сдаче анализа и проверена ли тест-система в конкретной лаборатории.
Ссылка на публикацию:
rambler.ru
Если человек сдал тест на коронавирус, а результат оказался положительным, то это означает, что он является носителем вируса, в данный момент болеет COVID-19 или уже вылечился, но в его организме сохранились антитела. Для определения этих фактов существует несколько методов тестирования. При этом достоверность тестирования составляет 75-80%. Поэтому при повторном тесте можно получить уже другой результат.
Что делать в случае положительного результата теста на коронавирус
Тестирование может быть платным или на бесплатной основе. Результаты тестирования могут быть отправлены по электронной почте и SMS. Также их можно узнать на сайте клиники. В случае положительного результата с больным свяжется один из сотрудников лаборатории для согласования дальнейших действий. На это влияют следующие факторы:
- метод тестирования;
- состояние здоровья человека, который проходил тестирование.
При проведении ПЦР-тестирования положительный результат означает, что обследуемый человек в настоящее время болен COVID-19 или является носителем вируса без проявления симптомов заболевания. Во втором случае он должен придерживаться режима самоизоляции на протяжении двух недель, так как может заразить других людей. При заболевании коронавирусом могут проявляться определенные симптомы, включая затруднения дыхания и сухой кашель. Могут возникать и некоторые осложнения. Таких больных могут госпитализировать в инфекционное отделение. Пациенту будет назначено лечение, после чего для выписки из больницы ему проведут повторное тестирование.
Человек не сможет самостоятельно принимать решение, что дальше ему делать после получения положительного результата на коронавирус. Он также не сможет скрыть результаты проведенного тестирования, так как они выполняются только в тех лабораториях, которые прошли аккредитацию у Минздрава и Роспотребнадзора. Поэтому все данные об инфицированных людях немедленно передаются в данные организации. После этого к заболевшему человеку домой приедет специальная бригада медицинских работников, чтобы определить дальнейшие действия.
Порядок действий человека, если внешний осмотр не покажет явных симптомов COVID-19:
- две недели находиться на самоизоляции. Также ему следует позвонить по номеру 8-800-2000-112 для консультации с сотрудником горячей линии. Если понадобится больничный, то его доставят больному домой;
- два раза в день проводить измерение температуры;
- носить маску, если в доме находятся другие жильцы;
- регулярно проветривать помещение;
- общаться с друзьями или знакомыми дистанционно, используя телефонную связь или интернет;
- минимизировать использование кондиционеров и вентиляторов;
- каждый день производить смену постельного белья, полотенца и нательного белья.
Если тест оказался положительным, то это является поводом для обследования всех близких родственников, которые контактировали с инфицированным человеком. Но они не обязаны придерживаться режима самоизоляции. Если у кого-то из них ухудшится состояние здоровья или появятся признаки коронавируса, то они должны позвонить в больницу и сообщить об этом.
ПЦР-тесты
ПЦР-диагностика представляет собой наиболее эффективный метод лабораторного обследования для выявления коронавируса. Эти тесты рекомендованы ВОЗ в качестве наиболее информативного вида тестирования. При такой диагностике берется мазок из ротовой или носовой полости. В случае положительного результата работники лаборатории увидят полоски, имеющие оранжевый цвет. Это результат воздействия электрического тока на нуклеиновые кислоты. Человек, сдавший этот тест, узнает результат из соответствующего бланка, который будет оформлен после проведения лабораторных исследований. Обычно этот результат записывается в виде знака «+».
Следует понимать, что положительный результат не всегда является признаком активности коронавируса. Дело в том, что даже наиболее современные диагностические методы допускают вероятность ошибок при проведении обследования. Неверные результаты теста могут быть вызваны следующими факторами:
- некачественные реагенты;
- попадание в мазок эпителиальных клеток, крови или большого количества слизи;
- несоблюдение условий стерильности, что приводит к загрязнению мазка;
- несоблюдение правил транспортировки или хранения биологического материала.
Результат можно подвергнуть сомнению в случае отсутствия типичных симптомов коронавируса. В этом случае может быть назначена повторная процедура тестирования, чтобы проверить предыдущий результат.
ИФА-тесты
Иммуноферментный анализ дает возможность выявить в крови человека антитела. Когда организм сталкивается с вторжением инфекции, то он вырабатывает иммуноглобулины, которые борются с возбудителем заболевания, не разрушая при этом клетки других патогенов. С помощью ИФА-тестирования можно обнаружить в крови специфические антигены, которые указывают на наличие коронавируса.
ИФА-тест позволяет не только выявить антитела в случае инфицирования коронавирусом, но также определить их количественный состав и стадию заболевания. Если этот тест покажет положительный результат, то это не означает, что человек на данный момент болеет COVID-19. Есть вероятность, что он уже давно вылечился от данного заболевания, но в его крови еще остались антитела, обеспечивающие иммунитет.
Без медицинского образования обычному человеку будет сложно полноценно понять данные ИФА-теста. Если возникнут подозрения в том, что положительный результат является ошибкой, нет оснований сразу же проводить повторную процедуру тестирования. Она будет выполнена в сроки, установленные действующим законодательством.
Положительный результат при отсутствии характерных симптомов коронавируса
При инфицировании коронавирусом дети и взрослые могут даже не заметить этого факта, так как будут отсутствовать симптомы COVID-19. Довольно часто у больных не появляются проблемы с дыханием или кашель, а также не повышается температура. Такие люди ощущают себя полностью здоровыми, хотя фактически в их организме может присутствовать коронавирус. Статистика ВОЗ демонстрирует, что более половины больных даже не знают о том, что являются носителями коронавируса. Медицинские специалисты уверены, что отсутствие симптомов вызвано активной работой иммунной системы. Она усиленно производит иммуноглобулины, которые эффективно борются с вирусом.
В случае отсутствия клинических проявлений COVID-19 и положительном тесте обязательно необходимо соблюдать правила самоизоляции. Вполне вероятно, что иммунитет может ослабнуть, и тогда появятся признаки инфицирования. Аналогичный вариант возможен и при очень долгом инкубационном периоде.
Что означает слабоположительный тест
При диагностике коронавируса может быть получен слабоположительный результат. Чаще всего такой результат возможен на раннем этапе развития заболевания. Он указывает на то, что инкубационный период находится еще на раннем этапе, а антитела только начинают продуцироваться организмом. Также подобный результат может быть получен на позднем этапе развития коронавируса. На данном этапе происходит снижение количества антител (IgM) в организме из-за резкого сокращения возбудителей инфекционного заболевания. При этом в легких могут наблюдаться мощные воспалительные процессы.
При первом тесте положительный результат может оказаться ошибочным. В этом случае выполняется перепроверка. Через 14 дней делается еще один тест. Если результат окажется отрицательным, а симптомы будут отсутствовать, то человека можно считать здоровым. Если же возникли осложнения и необходимость в госпитализации, то для признания пациента здоровым тестирование должно проводиться три раза.
Что делать родственникам больного?
Должны ли родственники заболевшего человека находиться на карантине? Должны в том случае, если они проживают совместно с больным. Им следует в течение двух недель находиться на самоизоляции. При этом рекомендуется больного поместить в отдельную комнату и как можно реже контактировать с ним и его вещами. Также рекомендуется чаще проветривать помещение, пользоваться маской и перчатками.
Для контакта с инфицированным (передача еды и лекарственных препаратов) желательно выделить одного члена семьи. Остальные родственники должны избегать посещения больного. При общении с заболевшим человеком следует обязательно надевать одноразовую маску. Также обязательно все жильцы, живущие в этой квартире, должны сделать ПЦР-тестирование. Для этого следует обратиться к врачу из поликлиники. Для выписки больного понадобятся 2 ПЦР-теста с отрицательным результатом.
Все те, кто уже переболел коронавирусом, должны соблюдать те же меры предосторожности, что и люди без антител в крови. Нужно пользоваться медицинской маской, тщательно и регулярно мыть руки, дезинфицировать поверхности часто используемых предметов, например, дверные ручки и смартфоны.
Обилие тестов на выявление COVID-19 и не всегда точные их результаты совсем запутали москвичей. Как разобраться в большом многообразии появляющихся вариантов диагностических систем? Что такое ПЦР или экспресс-тест? Какой из них является высокочувствительным, а какой — нет? Можно ли брать анализ у себя самого и отправлять в лабораторию? Расставить все по полочкам мы попросили заведующего лабораторией редактирования генома Национального медицинского исследовательского центра им. В.И.Кулакова, доктора биологических наук Дениса РЕБРИКОВА.
– Денис Владимирович, сориентируйте, пожалуйста, наших читателей в многообразии имеющихся диагностических тестов.
– Самый распространенный тест — на выявление генома вируса. У некоторых вирусов (ВИЧ, грипп, коронавирус) геном представлен не молекулой ДНК, а рибонуклеиновой кислотой — РНК. Но суть теста от этого не меняется, это обычная ДНК-диагностика. В подавляющем большинстве случаев она основана на методе ПЦР — полимеразной цепной реакции. Это самый надежный метод ДНК-диагностики, золотой стандарт определения вирусных инфекций. В среднем исследование занимает 3-4 часа. Но поскольку надо доставить образец в лабораторию, зарегистрировать его и пр., то времени уходит чуть больше. Как правило лаборатории заявляют, что выполнят тест от 8 часов до 2-3 дней. Если некоторые лаборатории заявляют, что «Результат будет сегодня», а другие обещают это только через 3 дня, это связано не с продолжительностью собственно анализа, а с логистикой обработки биоматериала.
– Кто сегодня производит эти тесты?
– На начало апреля в России уже семь производителей тест-систем для ДНК-диагностики имеют регистрационное удостоверение Росздравнадзора (документ, разрешающий применение теста в клинической лабораторной диагностике). Более-менее все они одинаковы по своей чувствительности и специфичности. Хотя самые первые тесты, рекомендованные к применению в феврале, отличались немного пониженной чувствительностью.
– То есть, в том случае, когда один аналог давал положительный результат, указывая на болезнь, другой мог дать отрицательный?
– Да, разные тест-системы могут давать разный ответ из-за разной заявленной производителем чувствительности реагентов. Кроме того, есть и фактор «врача»: в одном случае у пациента могли взять побольше вируса и его система «увидела», в другом — в пробирку попало меньше вирусных частиц, и ответ был ложно-отрицательным.
– Когда нам говорят: подготовлено столько-то единиц тест-систем, что имеется в виду?
– Один тест — это сочетание реагентов, рассчитанное на проведение анализа одного образца биоматериала (одного пациента). Он включает несколько этапов. Первый этап -высвобождение нуклеиновой кислоты из вируса (занимает минут 30-40), потом идет этап обратной транскрипции — превращение РНК в ДНК и ПЦР-амплификации (1,5 часа).
Каждый набор реагентов, как правило, поставляется в комплекте для анализа 96-ти образцов. Поэтому цифры поставленных тест-систем иногда плавают: кто-то считает комплектами, кто-то единицами тестов. Более корректно считать в единицах.
– Еще совсем недавно вроде бы ощущалась нехватка таких ПЦР-тестов. А сегодня нам сообщают, что Россия поставляет тест-системы в 30 стран мира. У нас действительно хватает тестов на всю страну?
– Семь производителей хорошо справляются с производством. У нас исторически хорошие мощности по производству такого рода реагентов.
– Почему тогда люди порой подолгу ждут результатов? Моя коллега, у которой подозревали инфицирование SARS-CoV-2, ждала результаты анализа больше недели.
– Дело в том, что ещё недели две назад результаты требовалось подтверждать в Новосибирском центре «Вектор». Если в Москве мы обнаруживали положительный образец, должны были контрольную копию доставить в Новосибирск. Пока анализы доставлялись туда, потом обратно, проходило как раз несколько суток. На сегодня отправка второго образца анализа из клиники идет для повторного подтверждения не в Новосибирск, а в московский региональный центр. На это уходит 1,5-2 дня.
– Такая же система действует и в других областях России?
— Да.
– Когда берут мазок, пациенту сообщают, что за тест, кто его производитель?
— Если это не коммерческое исследование, то скорей, нет. Но смею вас заверить, сегодня все тесты уже относятся к разряду высокочувствительных.
– И все-таки, если человек сдал биоматериал на первый анализ, а он дал отрицательный результат, когда ему назначат повторное взятие пробы?
– Через три дня, когда в биологическом образце частиц вируса будет больше. В течение этих трех дней человек должен быть изолирован. Если оба раза тест будет выдавать отрицательный результат, то в этом случае диагноз COVID-19 не ставится.
– Повторный анализ также производят в двух лабораториях?
– Да, по правилам требуется независимое подтверждение в референсной лаборатории.
— А насколько вероятен вариант с ложно-положительным результатом? После него не назначают повторный анализ?
– Вероятность ложно-положительного ответа при двух повторных тестах в разных лабораториях – менее 0,01%, то есть фактически отсутствует.
– В среду Роспотребнадзор объявил о том, что ряд лабораторий начинают в Москве массовый скрининг всех желающих с помощью платной высокочувствительной тест-системы. То есть, любой житель города может заказать диагностику и ему на дом привезут все необходимое.
– Насколько я понимаю, речь идет о том же, что коммерческие лаборатории практиковали и раньше, — оказывали подобные услуги со сбором биопробы на дому.
– Предлагают даже опцию, которая позволила бы пациенту брать у себя биопробы и отправлять в лабораторию…
– Самодеятельность в этом случае может дать некорректный результат. Брать мазок из горла должен врач или обученный лаборант. Если пациент сам не туда попадет, у него может быть ложно-отрицательный ответ.
– Почему мазок берется из носа и из горла?
– Такой на данный момент алгоритм взятия биоматериала, хотя, по сути, более правильным является мазок из горла.
– По крови можно определить болезнь?
– Для способа ПЦР можно использовать как мазок, так и кровь.
– Сейчас все чаще рекламируют некий экспресс-тест для выявления вирусных частиц в виде тест-полосок. Это альтернатива ПЦР?
– Скорей всего, когда речь идет о тест-полосках, имеется в виду ИФА — иммуно-ферментный анализ. Анализ вирусных частиц можно произвести при помощи ИФА, но вряд ли его сегодня будут использовать. Дело в том, что по точности и чувствительности он сильно уступает вышеописанному способу ПЦР. Зато появляются уже подобные тест-полоски для ИФА-теста на наличие антител в крови человека, уже переболевшего COVID-19. Вот они очень эффективны и дают результат через несколько минут.
Поэтому будьте внимательны и при заказе экспресс-тестов внимательно изучайте их предназначение. Кстати, некоторые производители тест-систем для ПЦР-диагностики могут и ее называть экспресс-тестом, в принципе, 3-4 часа, в течение которых она выполняется, это небольшой срок.
Читайте также: «У бессимптомно болевших коронавирусом обнаружились поражения легких»
На сегодняшний день не осталось людей, неосведомленных о COVID-19. Весь мир убедился в высокой скорости его распространения и опасности осложнений. Теперь актуальным стал вопрос раннего выявления заболевания для ограничения контактов.
Тест на коронавирус позволяет определить, попал ли возбудитель в кровь пациента. Мы разберем, какими методами он проводится, можно ли пройти его самостоятельно, как интерпретировать результат.
Что такое ПЦР-тест?
ПЦР-тест — это основной метод исследования биологических жидкостей на коронавирус. Он давно используется для выявления всевозможных инфекций в организме человека. ПЦР расшифровывается как полимеразная цепная реакция.
Тест основан на лабораторном изучении фрагмента ДНК во взятом материале. Фрагмент многократно удваивают и наблюдают, повторяется ли в нем искомый участок. Эксперимент показывает, есть ли коронавирус в организме человека. При этом определить его наличие можно даже до появления первых симптомов. Инкубационный период составляет до шести дней. За это время инфекция может поразить большое количество людей. Если вовремя сделать ПЦР-тест, пациент будет изолирован. Это предотвратит распространение вируса.
Кому и как проводят ПЦР-тест на ковид?
Подобные исследования проводят повсеместно с целью сдерживания опасной инфекции. В большинстве случаев это происходит добровольно, но иногда обязанность обусловлена требованиями закона.
Сдать ПЦР-тесты должны все путешественники, прибывающие в Россию. Причем условия одинаковы не для всех. Для иностранцев отрицательный результат теста — фактически пропуск в страну. Соотечественники же могут посетить лабораторию позднее.
Сделать это должен:
- любой человек с признаками ОРВИ;
- член семьи пациента, у которого диагностирована коронавирусная инфекция;
- потенциальный контактный гражданин, который находился в общественных местах без маски или общался с больным;
- медработник, лечивший зараженного.
ПЦР-тест проводится путем забора мазка из носоглотки. Сделать его можно в лаборатории или вызвав врача на дом. Реакцию запускают в лабораторных условиях.
Результат теста: как интерпретировать?
Для полимеразной цепной реакции требуются сутки. Однако с учетом загруженности лабораторий сроки ожидания могут увеличиться до двух-трех дней. Результат трактуется однозначно. Наличие ДНК COVID-19 означает заражение. Отрицательный тест на вирус позволяет допустить его отсутствие в организме.
Почему только допустить? Результат исследования может быть неточным. При получении ложноотрицательного есть вероятность, что:
- забор материала осуществлялся с нарушениями;
- анализ был взят на поздней стадии заболевания;
- вирус не попадал в носоглотку или быстро спустился по дыхательным путям;
- человек продезинфицировал полость рта антисептиком перед забором материала.
Вероятность ложноположительного результата невелика. Такое возможно, если тестирование проводилось в антисанитарных условиях (вирус попал в биоматериал после забора).
Достоверно ли экспресс-тестирование?
Различают такие виды экспресс-теста: исследование методом иммунохроматографии, использование набора реагентов. В первом случае человеку предлагается сдать кровь в медицинском учреждении. У анализа есть преимущества:
- низкая цена по сравнению с ПЦР;
- высокая скорость (до получаса);
- простота реализации.
Однако точность его вызывает сомнения. Экспресс-анализ показывает только присутствие компонентов вируса, а не его самого. Поэтому все положительные пробы важно перепроверять методом ПЦР.
С экспресс-наборами (например, Standard Q Covid-19) человек работает сам. Это не аналог иммунохроматографии: кровь здесь не понадобится, достаточно мазка из носоглотки. Что именно нужно делать — написано в инструкции.
При контакте биоматериала с реагентом происходит реакция с окрашиванием (как с тестом на беременность). Такое исследование на коронавирус достаточно быстрое (до 20 минут), однако не слишком точно.
Тест на антитела
Антитела к коронавирусу, выявленные в организме, показывают его реакцию на возбудитель. Если он вырабатывает специфические иммуноглобулины, это может означать, что:
- человек переболел COVID-19 (в том числе бессимптомно);
- антитела способны бороться с вирусом в случае его повторного проникновения в кровь;
- человек может быть донором и спасать других зараженных, кто переносит заболевание тяжелее.
Если тестирование показало, что антитела к коронавирусу присутствуют, это еще не значит, что их носитель больше никогда не заболеет.
Хотя статистика имеется небольшая, вирусологи пришли к выводу, что положительный тест на антитела может ненадолго приравниваться к вакцинации. Однако это справедливо в течение полугода после выявления инфекции. По истечении этого срока вновь появляются риски, и пациенту рекомендована прививка.
Как расшифровать анализ на антитела?
Обследуемый на антитела может иметь в организме несколько видов белков, вырабатываемых иммунной системой:
- IgM — реакция на любую острую инфекцию. Обычно присутствуют в организме в течение месяца после заражения, однако при COVID-19 этот срок увеличивается до 3 месяцев. Могут сохраняться даже в отсутствие вируса.
- IgA — реакция непосредственно на COVID-19. Их количество должно снижаться по мере выздоровления.
- IgG — запоминающая реакция организма на перенесенную инфекцию. Синтезируются через 6 недель после заражения и формируют иммунитет.
Если в анализе на антитела есть IgA, значит, человек столкнулся с коронавирусом. Если их сопровождают IgG, то больной выздоравливает, если нет — инфекционное заболевание протекает в данный момент. Об устойчивости иммунной системы к вирусу говорит показатель IgG более 1,1.
Возможен ли экспресс-анализ?
Пройти диагностику на антитела можно и в домашних условиях. Например, Leccurate SARS-CoV2 Antibody Test позволяет самостоятельно провести хроматографический иммуноанализ крови. Брать ее можно как из пальца, так и из вены, хотя второй способ без медсестры реализовать сложно. Проходить экспресс-диагностику на антитела лучше натощак. В набор входит одноразовый ланцет для прокола кожи.
Кровь помещается в лунку тестового устройства, где смешивается с буферной жидкостью. Индикаторная реакция происходит в течение 10-20 минут. В зависимости от окрашивания определенных зон, можно обнаружить наличие IgM, IgG или их отсутствие.
Какой метод диагностики лучше?
Формулировать вопрос таким образом не совсем корректно. Речь идет о двух методах с разными задачами. Тест на коронавирус, проводимый через полимеразную цепную реакцию, позволяет определить, болеет обследуемый или нет. Сравнивать его можно только с анализом крови и экспресс-наборами. Картина по итогам полноценного теста более достоверна.
Обследование на антитела параллельно может подсказать, нет ли инфекции в организме на данный момент. Однако в первые дни такой метод неэффективен. Иммунный ответ формируется не сразу, поэтому ошибочный вывод об отсутствии вируса не связан с несовершенством анализа. На это требуется до 14 дней, потом по наличию IgA можно судить о состоянии больного.
Профилактика
Самая главная рекомендация — не стоит намеренно заражаться COVID-19 с целью формирования антител. Коронавирусная инфекция малоизученна — нельзя предсказать, как она будет протекать в конкретном случае. К тому же, антитела формируются не навсегда и вакцинацию не заменяют.
Во избежание случайного заражения важно:
- носить средства индивидуальной защиты в общественных местах;
- пользоваться санитайзером;
- избегать контактов с зараженными;
- укреплять иммунитет;
- обращаться к врачу при первых признаках респираторного заболевания.
Эффективным методом профилактики вирусных заболеваний является вакцинация. Она в России добровольная — обязать делать прививку не может никто. Идти на такой шаг стоит после изучения возможных рисков, определения противопоказаний и сопоставления с ожидаемыми последствиями инфицирования.
Врачи и фармакологи постоянно объясняют, почему нельзя прививаться детям, беременным, аллергикам, людям с тяжелыми реакциями на другие вакцины в анамнезе. При наличии иных ограничений нужна консультация специалиста.