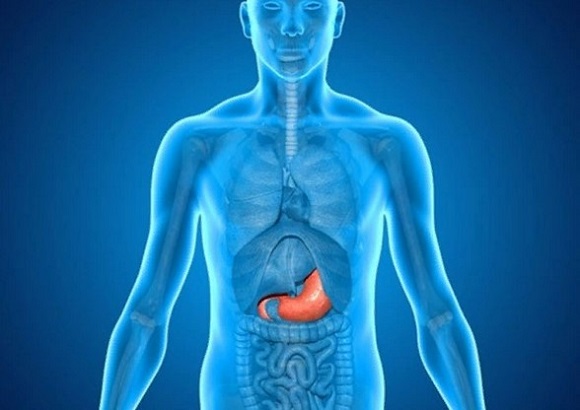
Боль под левой лопаткой наблюдается при костно-мышечной патологии (остеохондрозе, миофасциальном синдроме, травмах), заболеваниях сердца (инфаркте миокарда, стенокардии, ревматических и неревматических кардитах), болезнях ЖКТ (панкреатите, язве желудка). К редким причинам появления симптома относят поражение селезенки, гнойники и новообразования кожи. Методы диагностики подбирают исходя из основного синдрома: используют рентгенологические, ультразвуковые и эндоскопические исследования. Для купирования болевых ощущений назначаются анальгетики, после чего проводится медикаментозное или оперативное лечение основного заболевания.
Причины боли под левой лопаткой
Корешковый синдром
Патологическое состояние развивается при грудном остеохондрозе или межпозвоночной грыже. Реже корешковые боли возникают при спондилолистезе, болезни Бехтерева. Острая болезненность в проекции левой лопатки отмечается при вовлечении в процесс 3-6-го грудных корешков, дискомфорт непосредственно под лопаткой свидетельствует о локализации повреждения в 7-8-м позвонках. Обычно происходит распространение боли от лопатки к боковой поверхности грудной клетки и межреберьям.
Миофасциальный болевой синдром
Нарушения осанки и длительное пребывание в неудобной позе приводят к постоянному мышечному напряжению. Синдром проявляется болями в зоне лопатки слева, когда нагрузка идет преимущественно на эту сторону. Дискомфорт ощущается больным как глубокий и умеренно интенсивный. Вначале болезненность испытывается только при движении, нагрузках, но со временем становится постоянной. Иногда появляются отдающие боли в предплечье или кисть левой руки.
Травмы
Интенсивная боль развивается после трещины или перелома лопатки, ушиба мягких тканей над этой областью. Если целостность кости сохранена, болезненность выражена умеренно, человек может делать глубокие вдохи и свободно двигаться. При травматическом повреждении костных структур возникают резкие боли, часто ограничивается подвижность руки и плечевого пояса. При изменении положения или надавливании на травмированную зону ощущается резкая болезненность.
Боль под левой лопаткой
Фурункулы и карбункулы
Гнойное воспаление кожи, окружающей левую лопатку, сопровождается интенсивной болью, которая, как правило, четко локализирована. В процессе созревания фурункула возникают «дергающие» ощущения, усиливающиеся при пальпации зоны воспаления либо ее натирании одеждой. После прорыва покрышки и выхода некротического стержня болезненность уменьшается. При карбункуле боли отличаются большей интенсивностью, зачастую ухудшается общее состояние больного.
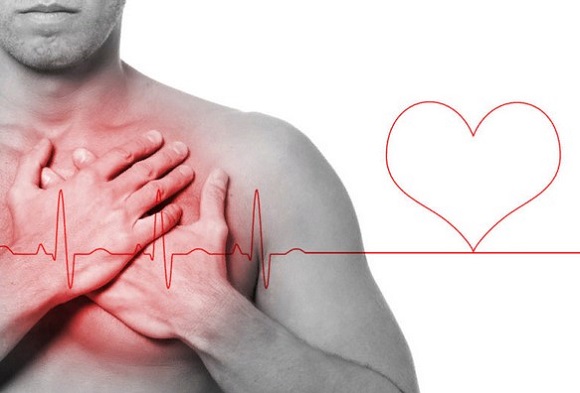
Кардиологические заболевания
Поражение сердца — типичная причина болей под левой лопаткой, что связано с близостью анатомического расположения и особенностями иннервации. В таком случае симптомам сопутствуют боли за грудиной различного характера, ощущение замирания или перебоев в работе сердца. Обычно выявляются тахикардия и другие нарушения ритма. Болями под лопаткой проявляются:
- Инфаркт миокарда. Пациенты испытывают нестерпимые жгучие ощущения, которые распространяются от предсердечной области на левые руку и лопатку, реже — в зону ключицы и шеи. Состояние возникает внезапно, сопровождается сильным страхом смерти, предобморочным состоянием.
- Стабильная стенокардия. Эпизоды сжимающих или давящих болей, иррадиирующих в подлопаточную зону, специфичны для приступов ИБС. Неприятные симптомы провоцируются физической нагрузкой или эмоциональным перенапряжением, длятся в среднем до 10-15 минут. После отдыха или приема нитратов болезненность исчезает.
- Воспалительные болезни сердца. Тупые либо колющие боли в груди, которые отдают в левую лопатку и беспокоят больного несколько дней, типичны для острого кардита (миокардита, перикардита). Человек также жалуется на одышку, повышение температуры тела, отеки нижних конечностей.
- Ревматизм. Иррадиирующие боли в левой половине спины в сочетании с кардиалгией характерны для клинической картины ревматического кардита. Клиническая картина дополняется артралгиями, кольцевидной эритемой на коже, ревматическими узелками. Симптомы чаще определяются у детей и подростков.
Панкреатит
Опоясывающие боли, которые переходят с левого подреберья в подлопаточную область, наблюдаются при остром панкреатическом воспалении. Помимо болевого синдрома, пациентов беспокоит изнурительная рвота с примесями желчи и слизи, напряжение мышц живота. Движения усиливают мучительные ощущения, поэтому человек старается лежать на боку неподвижно.
При хроническом панкреатите иррадиация болезненности под лопатку указывает на обострение процесса. Часто нарушения провоцируются погрешностями в диете — обильным застольем, приемом алкоголя. Боли носят приступообразный характер, иногда распространяются не только на подлопаточную, но и на прекардиальную область. Симптомы сочетаются с тошнотой, метеоризмом, стеатореей.
Язва желудка
Боли под левой лопаткой — признак локализации дефекта на задней стенке желудка, ближе к спине. Неприятные ощущения появляются на протяжении 20-50 минут по окончании еды. Чем раньше возникают симптомы, тем выше расположена язва. Дискомфорт становится более сильным при употреблении кислой, острой или жареной пищи. Чтобы уменьшить интенсивность болей, больные вызывают рвоту.
Болезни селезенки
Болезненность и чувство распирания в левой подлопаточной зоне бывает при спленомегалии, обусловленной инфекционными, аутоиммунными или миелопролиферативными процессами. При постепенном увеличении органа развивается периодический дискомфорт с тяжестью в зоне поражения, а быстрое изменение размеров селезенки сопровождается острыми режущими болями, отдающими под левую лопатку.
Несколько реже причиной болей становятся хирургические патологии селезенки: разрыв, инфаркт, заворот. При этом отмечаются режущие или пульсирующие боли с иррадиацией под лопатку, которые усугубляются при малейшем движении. Поэтому пациент занимает вынужденное положение: лежа на левом боку или на спине с поджатыми к животу коленями. Клиническую картину дополняют резкое падение АД, тахикардия. При отсутствии адекватного обезболивания наступает шок.
Бронхолегочные патологии
Левосторонние очаговые процессы в легких зачастую вызывают болевые ощущения в проекции лопатки. Дискомфорт усиливается при глубоких вдохах, смехе и разговоре, кашлевом приступе. Боли имеют разнообразный характер: острые, колющие, тупые, давящие. Они сопровождаются повышением температуры, одышкой и другими типичными респираторными симптомами. Чаще всего боль под левой лопаткой испытывают пациенты, у которых развивается:
- Пневмония. Больной ощущает умеренную тупую боль, которая имеет четкую локализацию при очаговом воспалении легких либо распространяются по всей лопаточной зоне при крупозной пневмонии. Появляется глубокий кашель с выделением слизисто-гнойной мокроты. Симптомы длятся до 2-4 недель.
- Плеврит. При экссудативном плеврите человек испытывает давление и распирание под лопаткой и по боковой стенке грудной клетки. При ощупывании этой области дискомфортные ощущения усиливаются. Сухой плеврит характеризуется острыми болями в грудной клетке и в подлопаточной зоне, усугубляющимися во время движений.
- Туберкулез. Туберкулезная инфекция протекает длительно, поэтому боли невысокой интенсивности сохраняются несколько месяцев. Если болезненные ощущения локализованы в области лопатки, с большей вероятностью патологический очаг расположен в задних сегментах легкого.
- Инфаркт легкого. Отмирание участка легочной паренхимы проявляется сильнейшим болевым синдромом, который иррадиирует под левую лопатку, клинически напоминая приступ стенокардии. Состояние пациентов осложняется кровохарканьем или легочным кровотечением, нарушениями функции внешнего дыхания, аритмиями.
Редкие причины
- Новообразования: остеома и остеосаркома, костная киста, злокачественные опухоли кожи над лопаткой (базальноклеточный рак, меланома).
- Редкие сердечно-сосудистые патологии: кардиальный синдром Х, аневризма нисходящей аорты.
- Острые хирургические заболевания: забрюшинный абсцесс, гемоперитонеум, ущемленная диафрагмальная грыжа.
Диагностика
Пациентов с болями под левой лопаткой сначала направляют на консультацию к ортопеду-травматологу. Если нарушения со стороны костно-мышечного аппарата отсутствует, к диагностическому поиску подключаются другие специалисты: невролог, кардиолог, хирург и т. д. Чтобы установить причины болезненных ощущений, назначается полный спектр инструментальных исследований, в который включены:
- Рентгенография. Рентгенограмма лопатки в прямой и боковой проекции позволяет исключить или подтвердить травматическое повреждение. Лучевая визуализация позвоночника показана при подозрении на остеохондроз, сколиоз, спондилолистез. Обзорная рентгенография ОГК позволяет заподозрить поражение легких или сердца.
- Электрокардиограмма. Стандартная ЭКГ в 12 отведениях — скрининговый метод, по результатам которого врач ставит предварительный диагноз, выявляет опасные процессы (инфаркт миокарда, жизнеугрожающие аритмии). Диагностический комплекс дополняют классической или чреспищеводной ЭхоКГ, ЭФИ сердца.
- УЗИ органов брюшной полости. Быстрый и неинвазивный метод используется для обнаружения типичных состояний, вызывающих боли в левой лопатке. Ультразвуковое исследование показывает признаки язвы желудка, воспалительную инфильтрацию поджелудочной железы, увеличение селезенки. Для уточнения диагноза язвенной болезни применяют ЭФГДС.
- Дополнительные методы. Чтобы уточнить характер и тяжесть костных изменений, производится КТ или МРТ позвоночника. При вероятных бронхолегочных заболеваниях проводят бронхоскопию с биопсией, плевральную пункцию. При затруднениях в диагностике абдоминальной патологии рекомендована диагностическая лапароскопия.
Большую роль в постановке диагноза играют лабораторные методы обследования. Клинический анализ крови демонстрирует признаки воспаления или нарушения процессов кроветворения. Показатели острофазовых белков и протеинограммы информативны при возможном повреждении сердца или аутоиммунном процессе. Специфические миокардиальные маркеры оценивают при ангинозном характере болей.
Для диагностики желудочно-кишечных болезней выполняют копрограмму: на наличие панкреатита указывает высокое содержание непереваренных частиц пищи, увеличение числа исчерченных мышечных волокон и зерен крахмала. При воспалительных процессах легких и плевры необходим бактериологический посев биоматериала с последующим тестом на чувствительность выделенных микроорганизмов к антибиотикам.
Массаж спины и подлопаточной области
Лечение
Помощь до постановки диагноза
Учитывая многообразие причин, проявляющихся болью под левой лопаткой, врачу крайне сложно давать рекомендации до выявления основной патологии. На время обследования желательно снизить нагрузку на мышцы спины, чтобы исключить банальную усталость и перенапряжение, которые могут вызывать стойкий болевой симптомокомплекс. При нестерпимых ощущениях применяют анальгетики и немедленно госпитализируют больного.
Консервативная терапия
План лечения подбирается только после полной диагностики и определения этиологических факторов болей под лопаткой слева. Если пациент страдает от сильного дискомфорта, рекомендованы противовоспалительные средства и миорелаксанты, которые быстро купируют тягостные ощущения. При сильных болях эффективны лечебные блокады, введение наркотических анальгетиков. С учетом заболевания подбирают режим двигательной активности.
Медикаментозную терапию назначает специалист соответствующего профиля. При болях на фоне поражения сердца кардиолог выписывает антиангинальные и антиаритмические средства, антиагреганты и антикоагулянты, гипотензивные препараты. Болезни бронхолегочной системы требуют участия пульмонолога и применения антибиотиков, отхаркивающих, специфических противотуберкулезных лекарств.
При патологиях ЖКТ подбирают подходящую диету, дополняют терапию ферментными препаратами, прокинетиками, антацидами и антисекреторными медикаментами. В неврологии для ликвидации корешкового синдрома показаны нейрометаболические средства, витамины группы В, препараты, улучшающие микроциркуляцию и реологические свойства крови.
При нарушениях осанки, других проблемах с позвоночником активно используют немедикаментозные методики: тракционную терапию, лечебный массаж, ЛФК. Среди физиотерапевтических методов популярностью пользуется бальнеотерапия (сульфидные и радоновые ванны), грязелечение, рефлексотерапия. Повысить эффективность медикаментозного лечения удается при помощи электрофореза препаратов непосредственно к пораженной зоне.
Хирургическое лечение
Оперативные методы показаны при неэффективности консервативного лечения либо при острых жизнеугрожающих патологиях, когда промедление опасно для жизни и здоровья больного. Ко второй группе операций относят методы стентирования, ангиопластики и шунтирования при инфаркте миокарда, помощь абдоминальных или торакальных хирургов при травмах, гнойных процессах, внутреннем кровотечении.
Плановые хирургические вмешательства зачастую назначают в нейрохирургии при тяжелом корешковом синдроме, межпозвоночной грыже. Для устранения болей, связанных с компрессией нервных структур, проводят микродискэктомию, лазерную вапоризацию диска. В редких случаях прибегают к стабилизирующим операциям на позвоночнике (межтеловому спондилодезу, наложению Гало-аппарата, транспедикулярной фиксации).
Боль в спине под левой лопаткой
Боль под левой лопаткой сзади со спины может возникать из-за резкого движения, длительного нахождения в неудобной позе сидя или лежа. Но в таком случае она самостоятельно быстро проходит. Если же болевой синдром сохраняется на протяжении длительного времени, приобретает острый, колющий или режущий характер, не помогают обезболивающие препараты, то необходимо срочно обращаться к врачу. Такая боль под лопаткой в левой стороне спины свидетельствует о патологии, и не исключено, что тяжелой. Пациент нуждается в незамедлительном лечении, которое зависит не только от характера болевых ощущений, но и от причины их возникновения.
Основные причины болей под левой лопаткой
Причин болевого синдрома множество, но их все можно разделить на 2 группы:
- Боли, связанные с патологиями опорно-двигательного аппарата. Спровоцировать болезненность под левой лопаткой может остеохондроз шейного или грудного отдела, межреберная невралгия, остеомиелит, туберкулез костей, травмы лопатки, перелом или трещина ребра, миофасциальный или лопаточно-реберный синдром, плечелопаточный периартрит.
- Боли, которые возникают на фоне болезней внутренних органов. Болевые ощущения под левой лопаткой могут быть симптомом болезней сердца, бронхолегочной системы, желчного пузыря, язвы желудка, спазма пищевода, обострения панкреатита.
К редким патологиям, вызывающим болевой синдром, отдающий в лопатку, относится разрыв селезенки. Данная патология требует незамедлительного хирургического лечения, поскольку возникает массивное брюшное кровотечение с риском летального исхода.
Не меньшую опасность для организма представляет боль в спине слева под лопаткой, которая развивается на фоне кардиологических заболеваний:
- расслоение аневризмы восходящей аорты;
- ишемическая болезнь сердца;
- стенокардия;
- перикардит, миокардит, перикардит;
- инфаркт миокарда.
Боль в левой лопатке со спины, которая отдает в руку и область грудной клетки, может свидетельствовать о болезни сердца. Нередко возникает онемение конечности. В зависимости от заболевания, появляются сопутствующие признаки: нехватка воздуха, сжатие горла, сдавливание грудной клетки, ощущение остановки сердца.
Боль под лопаткой слева может появиться во время беременности из-за возросшей нагрузки на спину
Рассмотрим более подробно основные причины боли под лопаткой сзади со спины слева.
Болезни желчного пузыря
При холецистите, желчнокаменной болезни появляется тяжесть в правом боку, болевые ощущения, отдающие под лопатку слева. Острый приступ воспаления желчного пузыря вызывает сильную боль, тошноту, рвоту, повышение температуры тела. Если он спровоцирован обструкцией желчных протоков камнем, болевой синдром проходит по типу желчной колики.
При хроническом воспалении характер боли ноющий. Неприятные ощущения появляются после употребления жирной пищи, при длительных перерывах между едой.
Рецидивы приступов могут случаться после физического или нервного перенапряжения, на фоне стресса.
Поддиафрагмальный абсцесс
Представляет собой скопление гноя под диафрагмой. Чаще абсцесс образуется с правой стороны, но возможна также левосторонняя локализация. Патология проявляется такими симптомами:
- болезненность в левом боку, иррадиирующая под лопатку, в область грудины;
- острая боль в грудной клетке, которая усиливается при вдохе;
- высокая температура тела;
- икота;
- повышенная потливость;
- непродуктивный кашель;
- одышка.
Без лечения заболевание может вызвать эмпиему, пневмонию и абсцесс легкого.
Бронхолегочные заболевания
Болезни нижних дыхательных путей (бронхов, легких и плевры) вызывают как грудные, так и лопаточные боли, которые всегда дополняются специфической бронхолегочной клинической картиной:
- повышенная температура тела;
- слабость, вялость;
- затрудненное дыхание;
- боль в груди (чаще со стороны пораженного легкого) средней интенсивности, которая усиливается при кашле, вдохе;
- кашель;
- хрипы.
Болевой синдром сзади спины в области левой лопатки чаще возникает при пневмонии, сухом плеврите, пневмотораксе, остром бронхите или абсцессе левого легкого.
При опухолях боль в спине в области левой лопатки не сопровождается лихорадкой и высокой температурой, но есть кашель, проблемы с дыханием
Заболевания почек
Лопаточная боль может появиться из-за проблем с правой почкой, поскольку она располагается недалеко от лопатки. При ее воспалении, формировании гнойных инфильтратов или камней болезненность чаще локализуется справа, но также может отдавать в левую сторону. Боль часто тупая или ноющая, но бывает и острая. Она приступообразная, восходящая, то есть поднимается от поясницы вверх, сопровождается тошнотой, рвотой, повышенной температурой тела.
Болезни опорно-двигательного аппарата
Проблемы с позвоночником и неврологические нарушения, связанные с ними – главная причина боли в спине в области левой лопатки. Болевые ощущения могут возникать при любых движениях, поворотах туловищем, при чихании, дыхании, глубоком вдохе. Могут иррадиировать в руку, сочетаться с хрустом, ограничением подвижности.
Часто боль в районе лопатки возникает из-за таких болезней:
- шейный и грудной остеохондроз;
- грыжа межпозвонковых дисков;
- протрузии;
- сколиоз;
- радикулит.
На фоне дегенеративных процессов в позвоночнике не только ущемляются кровеносные сосуды и нервные окончания, но и спазмируют мышцы. Мышечный спазм провоцирует возникновение лопаточно-реберного синдрома.
Одна из самых распространенных причин боли в лопаточной части – шейный остеохондроз. Сначала болевой синдром слабо выраженный, но по мере дегенеративных изменений становится острым, простреливающим. Боли сопровождаются головокружением, шумом в ушах, ухудшением зрения, повышением артериального давления.
При шейном остеохондрозе боль отдает в руку
К более редким заболеваниям опорно-двигательного аппарата, которые могут спровоцировать лопаточную боль, относится остеомиелит, туберкулез костей, злокачественные новообразования.
Растяжение и воспаление мышц
Мышцы спины, которые окружают лопатку, поддерживают позвоночник в анатомически правильном положении, защищают внутренние органы, которые расположены вблизи. Их воспаление или травмирование не только сопровождается болью, но и провоцирует снижение мышечного тонуса, возникновение нестабильности в плече.
Межреберная невралгия
Заболевание сопровождается воспалением нервов межреберья, появляется на фоне таких провоцирующих факторов:
- травмы ребер или позвоночника;
- переохлаждение;
- чрезмерные физические нагрузки;
- остеохондроз.
Интенсивность болевого синдрома зависит от тяжести патологии и своевременности лечения. Боль может быть ноющей, а бывает болит так, что нельзя терпеть.
Важно вовремя обратиться к неврологу, который окажет квалифицированную, а главное своевременную помощь, иначе межреберная невралгия доставит человеку сильный дискомфорт:
- боль приобретают стреляющий, режущий характер;
- болевые ощущения усиливаются при движении рукой, кашле или вдохе;
- возникает онемение пораженного участка тела;
- нарушается сердечный ритм.
Невролог с более чем 10-летним стажем работы принимает пациентов в медицинском центре «СмартМед». Только он может правильно определить, чем вызвана внезапная боль под левой лопаткой – невралгией или сердечной патологией. Самостоятельно поставить правильный диагноз невозможно.
Заболевания или травмы лопатки
Трещины и переломы лопаточной кости, плечелопаточный артрит сопровождаются болью, ограничением движения, повреждением сосудов и защемлением нервных окончаний.
Травмы лопатки больше присущи спортсменам, пациентам с остеопорозом, онкологическими заболеваниями костной ткани.
Виды болей под лопаткой слева
Прежде чем приступать к диагностике и лечению, важно понимать характер, локализацию, интенсивность болевых ощущений, их связь с движением, дыханием, приемом пищи. Если болит ниже левой лопатки после еды, то можно исключить сердечные патологии и болезни опорно-двигательного аппарата. Виной болезненности заболевания желчного пузыря, поджелудочной железы, желудка.
По характеру болевой синдром бывает опоясывающим, острым, жгучим, нарастающим, ноющим, тупым, резким.
Ноющая боль в левой лопатке
Бывает постоянной и периодической, указывает как на патологии внутренних органов, так и на болезни позвоночника. Без лечения может переходить в колющую, жгучую. Приступы чаще возникают при поднятии руки, физических нагрузках или длительном нахождении в одном положении.
Появляется при сколиозе, хроническом холецистите, лопаточно-реберном синдроме, грыже межпозвонкового диска, начальных стадиях шейного остеохондроза, ушибах и других травмах легкой степени, межреберной невралгии.
Острая боль под лопаткой слева
Это сильный болевой синдром сзади спины ниже лопатки, который ограничивает движения, затрудняет вдох. Характерен для инфаркта миокарда, бурсита плечевого сустава, обострении остеохондроза, спондилеза, грыжи, поддиафрагмального абсцесса, плеврита, острого холецистита, межреберной невралгии.
При инфаркте миокарда боль под лопаткой сзади не купируется анальгетиками, уменьшается после приема нитроглицерина
Резкая боль в районе левой лопатки
Может возникать внезапно или же быть следствием продолжительной ноющей болезненности. Простреливающая, резкая боль – признак остеохондроза, грыжи, травмы, межреберной невралгии, туберкулеза лопаточной кости, аневризмы аорты, прободной язвы желудка, радикулита.
Колющая боль за левой лопаткой
Проявляется по типу прострелов, что характерно для защемления нервных окончания при болезнях опорно-двигательной системы. Если она сопровождается сдавливанием грудной клетки и нехваткой воздуха, то нельзя исключать инфаркт миокарда, абсцесс легкого.
При прободной язве желудка возникает боль, как при ударе ножом
Тянущая боль в левой стороне спины под лопаткой
Присуща большинству патологий опорно-двигательного аппарата, а также бронхолегочным заболеваниям.
Постоянная боль слева под лопаткой
Такая боль не покидает больного даже в положении лежа. Она мешает спать, дышать, ходить. Чаще болевые ощущения усиливаются при физических нагрузках, кашле, чихании.
Постоянная тянущая или ноющая боль возникает при травмах позвоночника или лопатки, лопаточно-реберном синдроме, бронхолегочных заболеваниях, пиелонефрите, онкологии. Опоясывающая болезненность с нарушениями со стороны пищеварительной системы присуща пациентам с острым панкреатитом.
Жгучая боль с левой стороны лопатки
Является просто невыносимой, возникает при межреберной невралгии, инфаркте миокарда, стенокардии, растяжении мышц.
Важно! При жжении, которое распространяется на грудину, сопровождается одышкой, нужно немедленно вызывать скорую помощь. Это признак сердечного приступа.
Как облегчить приступ боли под лопаткой слева
Возникшие болевые ощущения ниже лопатки слева, особенно если они достаточно интенсивные, мешают выполнять движения и свободно дышать, требуют квалифицированной помощи, поскольку несут угрозу здоровью и жизни человека. Нельзя их игнорировать, заниматься самолечением. Прием анальгетиков, спазмолитиков и других обезболивающих препаратов может облегчить боль, но не устранит причину, которую должен обнаружить врач.
Важно! Неотложная скорая помощь потребуется при резкой боли с нарастающей интенсивностью и стремительным ухудшением самочувствия.
К какому врачу обратиться при болях слева под лопаткой
При первых болезненных ощущениях в районе лопатки необходимо обратиться к специалисту и пройти диагностику. Поскольку природа болей в спине чаще неврологическая, следует записаться на консультацию к неврологу.
Доктор проведет визуальный осмотр, изучит жалобы пациента, составит клиническую картину: характер и условия возникновения болевого синдрома (в положении лежа, во время движения), его интенсивность, сопутствующие симптомы.
При плечелопаточном артрите болезненность усиливается ночью, в положении лежа
Чтобы точно понять, почему заболела спина, лечащий врач назначит дополнительное обследование:
- лабораторное – клинический анализ крови и мочи, которые покажут воспалительный процесс;
- инструментальное, обязательно включающее МРТ, поскольку этот метод диагностики дает самую точную информацию о состоянии позвоночника, мышечной ткани, нервных окончаний и сосудов.
Пройти магнитно резонансную томографию на новом аппарате Siemens Symphony 1,5 Тесла 2019 года выпуска можно в клинике «СмартМед». Сразу же после обследования доктор проведет расшифровку полученных результатов, поставит окончательных диагноз и назначит эффективное лечение.
Если в ходе инструментальной диагностики будет выявлена патология, которая не входит в компетенцию невролога, доктор направит пациента к терапевту, пульмонологу, кардиологу, гастроэнтерологу, травматологу или другим специалистам.
Лечение боли с левой стороны лопатки
Все лечебные мероприятия направлены на устранение первопричины и купирование болевого синдрома. Врач подбирает медикаменты, исходя из того, почему болит в районе лопатки.
Если виной болезни опорно-двигательного аппарата или их осложнения, то медикаментозная терапия выглядит так:
- противовоспалительные нестероидные препараты;
- миорелаксанты;
- анальгетики;
- местные средства обезболивающего действия.
Медикаментозную терапию обязательно дополняют физиотерапевтическим лечением, массажем, лечебной гимнастикой. Невролог из клиники «СмартМед» составляет комплексную программу терапии, учитывая индивидуальные особенности пациента.
Если консервативная терапия не обеспечивает должный терапевтический эффект, больному показана операция
Когда принципиально с какой стороны боли в лопатке: справа или слева
Заболевания сердца, особенно такие тяжелые, как инфаркт миокарда, проявляют себя именно левосторонней симптоматикой. Аналогичная ситуация при травмах и разрыве селезенки. Эти патологии могут привести к смерти пациента, поэтому локализация болезненности крайне важна.
Помните, самолечение может только усугубить состояние здоровья, способствовать развитию осложнения. При постоянном дискомфорте в области левой лопатки требуется профессиональная помощь, за которой можно обратиться в клинику «СмартМед». При боли под лопаткой запишитесь на консультацию к доктору по телефону @.
Статьи и новости
Боль слева под лопаткой
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Консультация специалиста
Записаться
С чем связана боль слева под лопаткой сзади со спины и как от неё избавиться? С подобным вопросом очень часто обращаются пациенты к специалистам широкого и узкого профиля. Болевые ощущения различного характера и интенсивности могут быть следствием опорно-двигательных, вертебральных, кардиологических или пищеварительных проблемам. Поэтому прежде, чем приступать к их устранению, необходимо выяснить первопричину.
Рассказывает специалист ЦМРТ
Дата публикации: 15 Сентября 2021 года
Дата проверки: 29 Января 2023 года
Содержимое статьи
Причины боли под левой лопаткой со стороны спины
Болевые ощущения в области сочленения плечевой кости с ключицей могут быть специфическими и неспецифическими. Специфические (вторичные) боли – это симптомы, связанные с поражением различных внутренних органов. Неспецифические (скелетно-мышечные) являются следствием нарушения в грудном отделе позвоночника. Их может спровоцировать:
- травматическое повреждение
- воспалительные патологии фасеточных, реберно-позвоночных и поперечно-реберных суставов
- смещение позвонков
- локальные мышечные спазмы (миофасциальный синдром)
- рефлекторный спазм, возникший из-за раздражения дорсального нерва, иннервирующего мышцу, поднимающую лопатку
- локальная компенсаторная перестройка, связанная с остеохондрозом шейного или грудного отдела, межпозвонковой грыжей
- расстройства спинномозгового кровообращения
- межреберная невралгия
Усиливающаяся при глубоком вдохе боль слева под лопаткой сзади со спины дает основание полагать, что проблема связана с опорно-двигательным аппаратом. Однако, для постановки окончательного диагноза требуется комплексное всестороннее обследование.
Разновидности боли
Левосторонняя боль в лопаточной области имеет различный характер и интенсивность. Она может варьировать от незначительного дискомфорта до полного обездвиживания, бывает глубокой, ноющей, тянущей, мозжащей, простреливающей, жгучей, покалывающей.
Клинические признаки неспецифической скелетно-мышечной боли
Болевые ощущения чаще всего появляются после повышенных физических нагрузок. Они усиливаются при разгибании позвоночника, интенсивном кашле, вращении туловища и пальпации пораженного сустава, стихают при сгибании. Болезненность нередко распространяется на переднюю поверхность грудной клетки, Возможно появление локальной припухлости, чувства онемения, ползанья по коже мурашек, приступов панических атак (кардионевроза).
Если триггером локальной боли под лопаткой является миофасциальный болевой синдром, она возникает при длительном фиксированном положении, при переохлаждении, чрезмерном одноразовом растяжении мышц.
К какому врачу обратиться?
Ведение пациентов с жалобами на боль в спине под левой лопаткой достаточно проблематично. Это связано с тем, что её причиной может быть не только неспецифическое поражение позвоночника, но и серьезная висцеральная патология. Поэтому при наличии «симптомов тревоги» (повышение температуры, резкая потеря массы тела, слабость, независимость интенсивности боли от положения тела и пр.) лучше сразу идти на прием к терапевту, для прохождения углубленного соматического обследования. Если же боль имеет подтверждённый вертеброгенный характер, нужно обращаться к неврологу.
Методы диагностики
Пациентам, у которых болит спина под левой лопаткой, рекомендуется комплекс диагностических обследований:
- нейроортопедические тесты
- инструментальное выявление двигательных проблем (гониометрия, курвиметрия)
- рентгенография грудного отдела позвоночника
- КТ (определение состояния костно-связочных структур)
- МРТ (оценка мягкотканных компонентов)
При хронической боли, сопровождающейся тревожно-депрессивным расстройством, дополнительно может потребоваться консультация психотерапевта.
Лечение боли в спине под левой лопаткой
При неподтвержденной патологии внутренних органов пациентам назначается консервативное лечение:
- медикаментозная противовоспалительная и обезболивающая терапия
- физиотерапевтические процедуры
- мануальная и остеопатическая коррекция
- лечебная гимнастика
- акупунктура
При наличии симптомов миелопатии (поражения спинного мозга) может потребоваться хирургическая коррекция (высокочастотная фасетэктомия).
Реабилитация
Реабилитационный Лечебно-оздоровительный центр «Лаборатория движения», созданный на базе клиник ЦМРТ в Санкт-Петербурге, проводит восстановительное лечение пациентов с различными формами торакалгии.
Тем, у кого болит или тянет под лопаткой сзади со спины, предварительно назначается комплексное диагностическое обследование. По его результатам разрабатывается индивидуальная реабилитационная программа. Она включает:
- назначение или коррекцию схемы приема лекарственных препаратов
- физиотерапию
- темпоральную сенсорную стимуляцию
- массаж
- упражнения ЛФК
- рефлексотерапевтические методики
- мануальную терапию
- кинезиотейпирование
Для записи на врачебный консультативный прием звоните или оставляйте заявку на сайте.
Последствия
Скелетно-мышечные боли в грудном отделе позвоночника, распространяющиеся на область лопатки, серьезно сказываются на общем самочувствии. Прогрессирующий патологический процесс может привести к ущемлению нервных окончаний, параличу и инвалидности.
Профилактика
Чтобы минимизировать риск развития миофасциального болевого синдрома и других причин, вызывающих боль в спине, необходимо вести здоровый активный образ жизни, следить за осанкой, контролировать положение тела при длительной сидячей работе. Очень важно соблюдать режим труда и отдыха, беречься от травм, полноценно питаться и обеспечить правильный сон.
Другие статьи на тему:
Смещение шейных позвонков
Смещение шейных позвонков — это распространенная патология позвоночника. Часто связана с травмами, перенесенными заболеваниями, иногда наблюдается с рождения из-за родовых травм. Появление боли в шейном отделе, нарушение правильного функционирования внутренних органов – все это является следствием недуга.
Ишемическая болезнь сердца
Более половины обусловленных атеросклерозом сердечно-сосудистых заболеваний приходится на ИБС. Ишемическая болезнь сердца – это патологическое состояние, связанное с поражением коронарных артерий и частичным или полным нарушением кровоснабжения миокарда. Патология сосудов, снабжающих кровью сердечную мышцу, значительно увеличивает риск развития кардиокастроф и занимает первое место в структуре смертности. Поэтому очень важно обоснованно подходить к профилактике, своевременно выявлять первые признаки нарушений и проводить грамотное всестороннее лечение.
Фасеточный синдром
Ведущее место среди самых распространенных причин болей в спине занимает фасеточный болевой синдром. Патологическое состояние, обусловленное дегенеративными изменениями в местах сочленения суставных отростков позвонков, склонно к рецидивам и переходу в хроническую форму. И только комплексный мультимодальный подход позволяет купировать непрекращающиеся болевые ощущения, предотвратить развитие дальнейших осложнений и улучшить прогноз.
Мышечно-тонический синдром
Самым частым проявлением дегенеративных патологий позвоночника является мышечно тонический синдром. Длительное и стойкое напряжение мышц, отвечающих за поддержание стабильности позвоночных сегментов, приводит к формированию болезненных «триггерных точек». И только комплексное лечение, направленное на оптимизацию различных звеньев двигательной системы, позволяет существенно облегчить состояние пациента.
Перелом ключицы
Самым частым травматическим повреждением, характерным для всех возрастных групп, является перелом ключицы. Единственная горизонтально лежащая кость, длина которой больше ширины, находится в наименее защищенной анатомической области. Поэтому опора плечевого пояса очень подвержена сложным и опасным травмам, требующим незамедлительного медицинского вмешательства. Лечение переломов ключицы находится в компетенции ортопедов-травматологов. Разработка наиболее рационального метода фиксации является залогом ускоренного и полноценного выздоровления.
Кифоз
Несмотря на то, что болезнь Шейермана-Мау имеет наследственный характер, её целенаправленное лечение позволяет существенно улучшить качество жизни пациентов и избежать инвалидности. Комплекс лечебных мероприятий обязательно включает лечебную физкультуру, медикаментозную терапию, мануальные и кинезиотерапевтические техники.
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с
медицинским образованием и специалистами компании ЦМРТ
Подробнее
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Типы боли под лопатками
Характер болезненных ощущений в подлопаточной области разный.
Классификация по локализации:
- Локальная. Боль ощущается на определенном участке возле патологического очага. Как правило, она связана с патологией костно-мышечной системы (переломом кости, растяжением или повреждением связок, воспалением мышц);
- Отраженная. Пораженный внутренний орган может иннервироваться веткой того же нерва, что и болезненный участок кожи под лопатками (дерматом);
- Иррадиирующая. Поражается нерв, из-за чего возникает сильная боль по ходу нервного ствола или спинномозгового нерва, в том числе, на большом расстоянии от патологического очага;
- Дисфункциональная. Как правило, это хроническая боль, которая ассоциирована с психологическими факторами: недостатком сна, стрессом, тревогой, депрессией и т.д.
По характеру боли выделяют острую, колющую, ноющую, пульсирующую, тянущую, жгучую или простреливающую; по интенсивности — сильную, слабую, резко возникающую или постепенно нарастающую. Возможны однотипные ощущения или их разнообразие. Провоцирующими факторами могут быть резкие движения, кашель, чихание, прием пищи, физические нагрузки и др.
Причины и симптоматика
Боль — главный симптом многих заболеваний. Ее характер и локализация зависят от первопричины, вызвавшей ее появление. Эта информация нужна доктору, чтобы понять, как и чем лечить пациента.
Основные причины болезненных ощущений под лопатками:
- Поражение грудного отдела позвоночника: остеохондроз, протрузия межпозвонкового диска, межпозвонковая грыжа, спондилоартроз, перелом или другая травма позвоночника, его деформация;
- Заболевания сердечно-сосудистой системы: ишемическая болезнь сердца, инфаркт миокарда;
- Неврологические заболевания: чаще всего, межреберная невралгия;
- Заболевания желудочно-кишечного тракта, а также дыхательной и мочевыделительной системы.
Даже онкозаболевания могут давать клиническую картину в виде дискомфорта в спине. Не всегда наблюдаются боли под лопатками с обеих сторон, дискомфорт может преобладать с одной стороны или иррадиировать (отдавать) в другие участки тела.
При любой причине болеть может под правой или левой лопаткой. Четкой закономерности нет. Дискомфорт справа чаще характерен для заболеваний печени и желчевыводящей системы, слева — для патологий сердца и желудка. Это лишь условное разделение, из-за иррадиации боли клиническая картина вариативна.
Диагностика
С жалобами на боль под лопатками следует идти к терапевту или семейному врачу. Доктор подробно уточнит жалобы, данные анамнеза, наличие хронических и наследственных заболеваний, тщательно осмотрит пациента, проведет измерение артериального давления и пульса. Затем специалист может назначить дообследование в виде лабораторных анализов, назначит дополнительные методы диагностики и распишет план лечения.
Если симптоматика указывает на предполагаемое заболевание, которое не входит в компетенцию терапевта, то пациента отправляют к узкому специалисту: гастроэнтерологу, урологу, неврологу, травматологу-ортопеду, ревматологу и т.д.
При болях под лопатками могут потребоваться следующие инструментальные методы диагностики:
- Электрокардиограмма (ЭКГ);
- Рентгенография шейного и/или грудного отдела позвоночника;
- Рентгенография органов грудной клетки;
- УЗИ внутренних органов;
- КТ и МРТ.
Не всегда пациенты могут добраться до клиник: они находятся в другом городе или дискомфорт не позволяет им долгое время сидеть в транспорте.
Пациенты могут отправить результаты обследований врачам онлайн. Доктора их оценят, поставят предварительный диагноз, дадут заключение о прогнозе заболевания и потенциальной эффективности назначаемого лечения. Формат дистанционной консультации есть в
«Клинике Ткачева» в Волгограде, что очень удобно для пациентов. Однако, очный прием не должен быть заменён телемедицинской консультацией, так как он всегда результативнее.
Методы лечения
Если появилась боль под лопаткой, что делать? В ситуациях, когда дискомфорт появился впервые и быстро прошел, беспокоиться не стоит. Чаще всего речь идет о длительном нахождении в неудобной позе, перенапряжении мышц или их воспалении вследствие переохлаждения, простуды. Если же боль под лопаткой сохраняется дольше двух дней, усиливается или куда-либо иррадиирует, нужно немедленно обращаться к врачу.
Если предполагается травма позвоночника, необходима помощь травматолога-ортопеда. При наличии изжоги, отрыжки и горечи во рту обращаться следует к гастроэнтерологу, при появлении неврологической симптоматики — к неврологу, с жалобами на дискомфорт в области сердца — к кардиологу и т.д.
Некоторые ситуации требуют экстренной медицинской помощи:
- Травма. Главный признак — безусловно, факт травмы: падение, удар, в результате чего возникла резкая сильная боль под лопаткой при движении. Состояние опасно: есть риск смещения костных отломков, наличие костного осколка, угроза кровотечения;
- В подлопаточной области, помимо боли, может выявляться отечность, покраснение или выраженная припухлость — признаки воспаления мышц или растяжения связок;
- Деформация под лопатками указывает на возможное нарушение целостности позвоночника;
- Учащенное сердцебиение, одышка, чувство нехватки воздуха. Это признаки стенокардии, инфаркта миокарда или пневмонии;
- Сложно дышать, говорить, резкая боль при активном дыхании или ходьбе, трудно или невозможно сделать полноценный вдох — возможен перелом ребер, плеврит;
- Головокружение, обмороки. Симптомы могут означать угрозу для жизни: инфаркт миокарда, сотрясение головного мозга и травму позвоночника.
Болевой синдром в подлопаточной области часто обусловлен воспалением, растяжением или повреждением мышц и сухожильно-связочного аппарата.
Боль под лопаткой — это не самостоятельное заболевание, а лишь отдельный симптом. Главная задача при лечении сводится к избавлению от первопричины дискомфорта. Как правило, речь идет о консервативных мероприятиях, в редких случаях есть необходимость в хирургическом вмешательстве.
При заболеваниях опорно-двигательного аппарата и неврологической симптоматике эффективны медикаменты, физиотерапевтические процедуры, непродолжительное ношение специальных фиксирующих корсетов, комплексы специальных упражнений.
Немедикаментозные методы лечения
Инновационные подходы в современных клиниках позволяют вылечивать многие заболевания позвоночника без операции. В «Клинике Ткачева» в Волгограде доступны несколько видов безоперационного лечения, которые подразумевают применение в комплексе с медикаментами физиотерапевтических процедур.
Роботизированный лазер MLS M6 (Италия)
Многоволновая закрытая система оказывает тройное действие: противовоспалительное, противоотечное и анальгезирующее. Физиотерапевтический лазер безопасен и эффективен, что подтверждает одобрение организаций FDA. Лазерная терапия способствует резорбции грыжи — это безоперационное лечение с высокой эффективностью и хорошим профилем безопасности. Для каждого пациента выставляются индивидуальные параметры аппарата, что исключает риск побочных эффектов или отсутствиея результата.
Применяется данный метод при поражении суставов, сухожилий и мышц.
Высокоинтенсивный магнит BTL SIS (Англия)
Высокоинтенсивное электромагнитное поле быстро устраняет боль в мышцах и суставах, способствует быстрому восстановлению повреждённых тканей.
Применяется при переломах, практически любых причинах болей в спине и в суставах.
Иглорефлексотерапия
Врач вводит специальную стерильную иглу локально в биологически активные точки, что стимулирует кровоснабжение, расслабляет мышцы и способствует улучшению подвижности суставов. Также уменьшается интенсивность боли.
Применяется при широком перечне патологий, болях любой локализации, а также для ускорения восстановления после травм, операций и острых заболеваний.
PRP-терапия (регенеративная плазма)
Полученная от пациента плазма очищается от эритроцитов и лейкоцитов, в ней остаются тромбоциты, аминокислоты, гормоны, витамины, белки, жиры и факторы роста. При введении такого концентрата в пораженную область срабатывает местный иммунитет: начинается процесс регенерации. Ткани быстрее заживают, что облегчает состояние пациента.
Применяется при болях в спине и суставах, межпозвонковых грыжах, а также в косметологии.
Пролотерапия
Это подкожное введение физиологического раствора. Защитная реакция организма на такой раздражитель — воспаление. Запускаются иммунный реакция, приводящие к устранению воспалительного очага и ускоренной регенерации тканей.
Применяется при мышечно-скелетных патологиях: травмах, межпозвонковых грыжах и болях в мышцах и суставах.
Ботулинотерапия
Ботулотоксин точечно парализует пучки мышцы, расслабляя ее. На функциональность конечностей и органов процедура не влияет. Действие ботулотоксина проходит за несколько месяцев, этого времени достаточно для лечения причины боли или восстановления.
Выраженный, длительно сохраняющийся мышечный спазм характерен для травм, хронического болевого синдрома, миофасциального болевого синдрома и других патологий.
Кинезиотейпирование
Фиксация эластичных лент с натяжением в определенном направление действует на кожу и подкожно-жировую клетчатку. Таким образом стимулируются проприорецепторы, что и приводит к снижению боли. Кинезиотейпирование помогает восстановить полноту движений суставов и мышц. Иногда тейпы даже можно фиксировать перед ночным сном и снимать утром, но в большинстве случаев данный метод применяется специалистом перед проведением занятий по лечебной физкультуре.
Применяется для ускорения реабилитации после травм, операций или перенесенных заболеваний.
Медицинский массаж
Относится к рефлексотерапии. При воздействии на рецепторы кожи, мышц и фасций снимается мышечное напряжение, постепенно подавляется боль, улучшается подвижность суставов и позвоночного столба.
Применяется при болях любой локализации, чаще всего в качестве дополнительного укрепляющего и общетонизирующего метода лечения.
Каждому пациенту назначается индивидуальный план лечения. Комплексный подход гарантирует высокую эффективность физиопроцедур даже в тех случаях, когда медикаментозная терапия не дала результата.
Профилактика
Причин боли в подлопаточной области множество, поэтому единых мер профилактики нет.
Основные рекомендации направлены на укрепление опорно-двигательного аппарата и здоровья в целом:
- Избегать физического переутомления и перегрузок спины. Занятия спортом должны быть нормированы, спать предпочтительнее на удобном, ортопедическом матрасе, рабочее место должно быть обустроено с точки зрения эргономики и т.д;
- Не допускать травмирования спины, в первую очередь это касается занятий спортом и тяжелого физического труда;
- Необходимо следить за артериальным давлением, при отклонениях от нормы — обращаться к терапевту и/или кардиологу;
- Следует придерживаться здорового образа жизни, что включает в себя режим труда и отдыха, достаточное количество сна, сбалансированный рацион, регулярная умеренная физическая активность и др.;
- Минимум раз в год рекомендуется проходить плановые медосмотры.
Прогноз
При своевременной диагностике и начатом лечении прогноз благоприятный. Чем дольше пациент откладывает поход к врачу, тем выше риск развития осложнений, вплоть до инвалидизации.
Некоторые заболевания не поддаются излечению. Регулярная поддерживающая физиотерапия позволяет навсегда забыть о боли и других симптомах, затормозить прогрессирование и продлить ремиссию на годы.
- 1 Острая боль под лопаткой слева
- 1.1 Корешковый синдром
- 1.2 ИБС и стенокардия
- 1.3 Инфаркт миокарда
- 1.4 Аневризма аорты
- 1.5 Язвенная болезнь желудка и двенадцатиперстной кишки
- 2 Тупая боль пол левой лопаткой
- 2.1 Остеохондроз
- 2.2 Миокардит
- 2.3 Перикардит
- 2.4 Деформации позвоночника
- 3 Колющая боль под левой лопаткой
- 3.1 Межреберная невралгия
- 3.2 Плеврит
- 4 Постоянная боль под левой лопаткой
- 5 Диагностика причин
- 6 Лечение болей под лопаткой
Причин болей под лопаткой слева может быть огромное множество. Их появление может быть обусловлено заболеваниями позвоночника, сердечно-сосудистой системы, ЖКТ и других. Причем этот симптом может указывать на развитие серьезных и опасных патологий, требующих немедленного лечения. Поэтому важно как можно раньше установить истинную причину появления болей под лопаткой слева и сосредоточить усилия на их устранении. Но для этого нужно знать, к какому врачу следует обратиться, о чем может подсказать характер интенсивности болевых ощущений и наличие других симптомов.
Острая боль под лопаткой слева
Острые боли встречаются чаще любых других, поскольку причин их возникновения наибольшее количество. Их появление может быть обусловлено развитием заболеваний позвоночника, сердца и сосудов, желудка и двенадцатиперстной кишки. При этом некоторые из них настолько опасны, что могут при отсутствии квалифицированной медицинской помощи привести к смерти больного. Поэтому игнорировать острые боли ни в коем случае нельзя. В таких ситуациях лучше перестраховаться и пройти комплексное обследование, чтобы определить причину возникновения болевого синдрома, а иногда – немедленно вызвать бригаду скорой помощи.
Сильные и резкие боли в левой части тела могут быть признаком:
- корешкового синдрома;
- ИБС и стенокардии;
- инфаркта миокарда;
- аневризмы аорты;
- язвенной болезни желудка.
Особенного внимания заслуживают жгучие боли, так как они могут указывать на развитие стенокардии или даже угрожающего жизни состояния – инфаркта миокарда. В таких ситуациях стоит немедленно вызвать скорую помощь!
Также острые боли могут быть следствием получения травмы лопатки, компрессионного перелома позвоночника (у пожилых людей и больных остеопорозом могут возникать даже при резких движениях без действия явного травмирующего фактора) и других травм спины. Поэтому если их появлению предшествовал удар или падение, следует обратиться к травматологу.
Корешковый синдром
Корешковым синдромом называют комплекс симптомов, возникающих при ущемлении нервных корешков. Они ответвляются от спинного мозга на уровне каждого позвонка, проходят сквозь их естественные отверстия, образованные телом, дужкой и отростками, и начинают разветвляться на все более мелкие нервные волокна, каждый из которых иннервирует определенную часть тела, орган. Поэтому при их защемлении могут возникать как боли в отдаленных от позвоночника участках тела, так и нарушаться работа соответствующих органов. При этом при корешковом синдроме нередко наблюдается онемение кожи, появление ощущения бегающих мурашек или ограниченность движений.
Причиной его развития является деформация позвоночника или его отдельных элементов. Наиболее распространенной причиной развития корешкового синдрома являются протрузии и межпозвоночные грыжи, являющиеся осложнением остеохондроза (обезвоживания и постепенного разрушения межпозвоночных дисков). Поскольку диск теряет влагу, он утрачивает способность противостоять нагрузкам и деформируется. В результате образуется выпячивание, которое чаще всего выходит в позвоночный канал, где и проходит спинной мозг и отходящие от него корешки. При росте протрузии и ее переходе в межпозвоночную грыжу, что происходит при разрыве окружающего диск фиброзного кольца, выпячивание может сдавливать нервы, чем и провоцировать развитие корешкового синдрома. В таких ситуациях острые боли склонны усиливаться при поворотах, во время движения и стихать в состоянии покоя.
Также причины развития корешкового синдрома могут крыться в тяжелых деформациях позвоночника, в частности сколиозе, а также спондилолистезе, для которого характерно «соскальзывание» вышележащего позвонка по отношению к нижележащему. Иногда он обусловлен развитием спондилеза, также являющегося осложнением остеохондроза. Для этого заболевания характерно настолько сильное истончение межпозвоночного диска, что на костных телах соседних позвонков начинают формироваться остеофиты (костные отростки), которые со временем срастаются между собой, что приводит к полному обездвиживанию пораженного позвоночно-двигательного сегмента и, соответственно, компрессии спинномозговых корешков и появлению корешкового синдрома.
ИБС и стенокардия
Ишемическая болезнь сердца или ИБС, развивающаяся на фоне атеросклероза и неконтролируемой артериальной гипертензии, является серьезным заболеванием, при котором нарушается кровоток в коронарных артериях, ответственных за питание сердца. Поэтому для нее характерны нарушения работы сердечной мышцы разной степени тяжести.
Одним из самых распространенных видов течения ИБС является стенокардия. Для этого состояния характерно присутствие давящего ощущения в груди или болей, которые присутствуют постоянно или регулярно возникают. При стенокардии боли появляются за грудиной, носят разливной характер и отдают под левую лопатку. Обычно они резкие, острые, сдавливающие и сжимающие, но при этом склонны уменьшаться в состоянии покоя или при приеме лекарственных средств, активизирующих кровообращение в сосудах сердца: валидол, нитроглицерин и пр.
Ежегодно ИБС становится причиной смерти более чем 10 млн. человек во всем мире.
Дополнительно при ИБС могут наблюдаться:
- приступы головокружения;
- повышенная утомляемость, которая может накатывать внезапно;
- слабость;
- жжение в груди по типу изжоги;
- одышка.
Осложнением приступа стенокардии может стать инфаркт миокарда. Поэтому если боли не проходят после отдыха и не снимаются кардиологическими средствами, нужно сразу же вызывать скорую помощь. В остальных случаях обязательно нужно получить консультацию кардиолога.
Инфаркт миокарда
Инфарктом миокарда называют состояние, при котором обструкция (сужение просвета) коронарных артерий достигает такой выраженности, что кровоток практически полностью прекращается. Поскольку клетки сердечной мышцы перестают получать кислород и питательные вещества они быстро гибнут, что приводит к образованию участков некроза.
Для этого серьезного состояния характерно возникновение:
- чувства сильного давления и жжения под левой лопаткой, не устраняемого сердечными препаратами;
- иррадиации болей в нижнюю челюсть, шею;
- одышки;
- чувства страха, тревоги;
- бледности кожных покровов;
- одышка.
При инфаркте миокарда от скорости получения медицинской помощи зависит жизнь больного. Поэтому при появлении его признаков нужно немедленно вызывать скорую помощь.
Аневризма аорты
Аневризма аорты – угрожающее жизни состояние, обусловленное расширением определенного участка крупнейшего кровеносного сосуда человеческого тела или выпячиванием его стенки. В таких случаях важно как можно раньше оказать больному квалифицированную медицинскую помощь, поскольку при разрыве аорты спасти пациента крайне сложно.
При аневризме аорты боль острая, пульсирующая и нередко ощущается именно в области левой лопатки. Ее интенсивность может постепенно увеличиваться, что сопровождается резкими прострелами под левую лопатку. Больным показано экстренное хирургическое вмешательство, поэтому медлить с вызовом скорой помощи нельзя.
Язвенная болезнь желудка и двенадцатиперстной кишки
Язвой желудка и двенадцатиперстной кишки называют заболевание, при котором в слизистой оболочке и нижележащих слоев желудка и следующего отдела ЖКТ, двенадцатиперстной кишки, формируются локальные дефекты. Их появление обусловлено агрессивным действием желудочного сока, кислотность которого может резко возрастать на фоне гиперацидного гастрита и ряда других патологий.
Для заболевания характерны сезонные обострения. Также их могут спровоцировать грубые нарушения диеты. При обострении язвенной болезни желудка и 12-перстной кишки больные стараются занять определенное положение тела: лечь, охватить руками живот и поджать ноги. В таком положении, называемом вынужденным, боли ощущаются меньше. При этом они обычно наблюдаются по утрам и при длительных перерывах между приемами пищи (около 6—8 часов). Также боли могут возникать и усиливаться сразу после приема пищи или через пару часов после этого, что характерно для изолированной язвы желудка без поражения 12-перстной кишки. В таких случаях рвота способствует облегчению состояния. Нередко дополнительно присутствует изжога и отрыжка, а кал приобретает темный или даже черный цвет, что обусловлено присутствием в нем крови.
При появлении признаков язвы желудка и двенадцатиперстной кишки следует получить консультацию гастроэнтеролога.
Язва желудка может приводить к перфорации стенки органа, что сопровождается острыми, кинжальными или схваткообразными болями. Если перфорация сформировалась в кардиальном отделе желудка или заднем отделе двенадцатиперстной кишки, боль может ощущаться в области сердца и под левой лопаткой. Это состояние также относится к числу крайне опасных, так как может осложняться развитием перитонита. В подобных ситуациях боли не просто резкие, а очень сильные. Нередко это сопровождается снижением артериального давления и повышенным потоотделением.
Прободная язва требует неотложной медицинской помощи.
Тупая боль пол левой лопаткой
Тупые, ноющие боли обычно сопровождаются хронические, вялотекущие процессы. Они могут быть обусловлены:
- остеохондрозом;
- миокардитом;
- перикардитом;
- сколиозом и кифозом.
Остеохондроз
Остеохондроз – хроническое заболевание, сопровождающееся постепенным разрушением межпозвоночных дисков. Сегодня оно диагностируется практически у каждого второго человека среднего и старшего возраста. Протекающие в дисках дегенеративно-дистрофические процессы вызывают длительные тупые, ноющие боли в спине, которые на начальных этапах могут легко устраняться противовоспалительными и обезболивающими мазями, гелями или кремами на основе НПВС, а также препаратами в других лекарственных формах этой же фармакологической группы. Обычно они возникают после выраженных физических нагрузок, длительного сидения или стояния и постепенно проходят в состоянии покоя.
Но при отсутствии комплексного лечения заболевание будет прогрессировать, что будет вызывать более сильные и упорные боли. При сохранении исходного образа жизни истощенный диск будет деформироваться, что приведет к развитию осложнений остеохондроза: протрузий и межпозвоночных грыж, способных провоцировать корешковый синдром с его острыми болями.
Для диагностики и лечения остеохондроза следует записаться к неврологу или вертебрологу.
Миокардит
Миокардит – воспалительное заболевание сердечной мышцы, называемой миокардом, сопровождающееся гибелью ее тканей. Чаще всего он развивается при поражении миокарда парвовирусом, вирусом герпеса или другими инфекционными агентами, хотя может иметь и неинфекционную природу. При нем боль под лопаткой слева непостоянная и часто возникает после перенапряжения, стресса и на фоне усталости. Ее появление может сопровождаться:
- одышкой;
- бледностью кожных покровов;
- общей слабостью;
- тошнотой.
При отсутствии лечения, а иногда и сразу же после возникновения миокардит вызывает быстро прогрессирующую сердечную недостаточность, выраженные нарушения сердечного ритма. Поэтому появление характерных для него симптомов служит веским поводом для записи к кардиологу.
Перикардит
Перикардит – воспаление эластичной двухслойной оболочки, покрывающей сердце и называемой перикардом. Он нередко сопровождает миокардит и изолированно диагностируется крайне редко. При перикардите боли четко локализованы с левой стороны тела, а также отдают в левую руку и под левую лопатку. Кроме того, также возможно возникновение и нарастание симптомов сердечной недостаточности, что обязательно требует помощи кардиолога.
Деформации позвоночника
При деформациях позвоночника боли могут быть ноющими, давящими. Поскольку искривление позвоночного столба провоцирует перенапряжение мышц спины, они могут сжимать нервные волокна, что приведет к появлению резких стреляющих болей, которые после отдыха и расслабления проходят.
Наиболее часто боли под левой лопаткой провоцируют сколиоз и кифоз. В первом случае позвоночный столб искривляется в боковой плоскости. Но на ранних стадиях развития это сложно заметить даже специалисту, но в дальнейшем обязательно можно отметить асимметричность положения лопаток, треугольников талии, тазовых костей. Как правило, сколиоз диагностируется еще у детей, но при отсутствии лечения может прогрессировать и во взрослом возрасте.
Кифозом же называют усиление естественного изгиба позвоночника в шейно-грудном отделе, что приводит к формированию характерного горба, склонности постоянно сутулиться.
Лечение сколиоза и кифоза – задача ортопеда или вертебролога.
Колющая боль под левой лопаткой
Колющие боли или прострелы характерны для ряда заболеваний различного типа, но чаще они обусловлены развитием межреберной невралгии, реже плеврита или других патологий.
Межреберная невралгия
Межреберная невралгия возникает вследствие развития патологий позвоночника или на фоне чрезмерных физических нагрузок, переохлаждения, травмы или длительного сохранения неудобной позы. При ней боли под лопаткой слева носят колющий или жгучий характер, мешают нормально двигаться и дышать. При этом изменение положения тела провоцирует усиление болевого синдрома. В подобных ситуациях рекомендуется записаться к неврологу.
Плеврит
Плевритом называют воспаление плевральных оболочек, окружающих легкие, что приводит скоплению в них воспалительного выпота. Для плеврита характерна резкая, колющая боль в области лопатки со стороны поражения, которая внезапно усиливается и становится режущей или даже пронизывающей при глубоком вдохе и кашле. Это может сопровождаться субфебрильной температурой, ознобом, слабостью и потливостью в ночное время суток.
Плеврит может становиться осложнением пневмонии, травмы грудной клетки, сифилиса, кандидоза, инфаркта миокарда, ревматизма, панкреатита и ряда других заболеваний. Он требует немедленного начала лечения, в противном случае пациент рискует столкнуться с дыхательной недостаточностью. Поэтому при появлении подобных признаков требуется или вызвать скорую помощь или немедленно получить консультацию терапевта или пульмонолога.
Постоянная боль под левой лопаткой
Постоянные боли, которые не исчезают полностью ни при смене положения тела, ни во время отдыха, могут свидетельствовать о развитии заболеваний органов дыхания, в левосторонней пневмонии (воспаления легких), переходящей в плеврит. При этом они обычно ноющие и не отличаются интенсивностью, но могут усиливаться при глубоком дыхании, во время приступа кашля или чихания, а иногда и провоцировать появление ощущения жжения под лопаткой слева. У некоторых пациентов с такими заболеваниями боли несколько стихают, когда они ложатся на правый бок, но все равно сохраняются.
Сами легкие не имеют болевых рецепторов, поэтому при их поражении появление болей в спине, особенно ощущающихся в одной точке, является поводом для немедленного обращения к терапевту или пульмонологу, так как они могут указывать на начало развития плеврита.
Для воспаления легких также характерно присутствие:
- сухого, а позднее влажного кашля, при этом в мокроте могут обнаруживаться примеси гноя и крови;
- повышенной температуры тела, хотя при атипичных пневмониях она может оставаться в пределах нормы или повышаться до субфебрильных показателей (не более 37,5°С);
- поверхностного, частого дыхания, иногда сопровождающегося одышкой;
- ощущения нехватки воздуха.
Кроме того, постоянная боль пол левой лопаткой может сопровождать остеохондроз вне обострения. В таких ситуациях она также может усиливаться при физических нагрузках, покашливании, но не сопровождается повышением температуры тела, приступами кашля и другими признаками воспалительных заболеваний органов дыхания.
Лечение левосторонней пневмонии и плеврита осуществляется в стационаре. Только легкие случаи воспаления легких у взрослых могут лечиться амбулаторно, но поскольку появление болей под левой лопаткой обычно уже указывает на запущенный воспалительный процесс и развитие осложнений, в таких ситуациях отказ от госпитализации может привести к плачевным последствиям. Терапия заключается в использовании индивидуально подобранных антибиотиков, отхаркивающих, муколитических средств и т. д.
Диагностика причин
Самостоятельно точно установить причину болей под лопаткой слева практически невозможно. Поэтому всегда лучше обратиться к неврологу, кардиологу или гастроэнтерологу, особенно если ранее уже были диагностированы заболевания позвоночника, сердечно-сосудистой системы или ЖКТ. В крайнем случае, всегда можно записаться к терапевту, который поможет выяснить, что обусловило развитие болевого синдрома и порекомендует обратиться к конкретному узкому специалисту для более точной диагностики и назначения лечения.
Но даже в таком случае иногда поиск причин развития болей может потребовать времени и усилий. В первую очередь всегда исключают неотложные состояния: язвенную болезнь желудка и двенадцатиперстной кишки, стенокардию, предынфарктные состояния и инфаркт, разрыв расслоившейся аорты. Но поскольку для этих патологий характерны сильные боли, их появление заставляет больных вызывать скорую помощь, врачи которой и диагностируют причину их появления.
В остальных случаях ситуация не столь критична и обследование проводится в плановом порядке. Изначально врач, к которому обратился пациент, проводит опрос, выясняя характер жалоб, особенности болей, их связь с нагрузками, имеются ли какие-либо другие заболевания.
После этого обязательно проводится осмотр с применением методов пальпации и аускультации, измерением артериального давления, иногда и с проведением неврологических тестов. На основании полученных данных специалист уже может предположить, что послужило причиной болей под левой лопаткой. Но для получения точного диагноза, оценки степени патологического процесса, уточнения особенностей его протекания могут назначаться:
- рентген или КТ – показаны для диагностики тяжелых заболеваний органов дыхания, а также искривлений позвоночника;
- МРТ – назначается при возникновении подозрений на наличие остеохондроза;
- ЭКГ – проводится при предположении наличия патологий сердца;
- УЗИ – используется для диагностики изменений в состоянии сердца, органов брюшной полости;
- гастродуоденоскопия – основной метод диагностики язвенной болезни желудка и двенадцатиперстной кишки.
Дополнительно может назначаться ряд лабораторных анализов, включая ОАК, ОАМ и другие.
На основании полученных данных обследования врач уже может не только установить точную причину болей под лопаткой слева, но и составить полную картину о состоянии здоровья пациента. Это позволяет подобрать наиболее подходящую терапию.
Лечение болей под лопаткой
Лечение при болях под левой лопаткой всегда основывается на результатах проведенной диагностики. Оно подбирается врачом строго в индивидуальном порядке с учетом возраста и имеющихся сопутствующих заболеваний.
Самостоятельно пытаться купировать боль можно только при уже диагностированном ранее остеохондрозе с помощью НПВС, а также стенокардии и ИБС, используя назначенные врачом кардиологические препараты. Но если при наличии серьезных патологий сердца боли не проходят в течение 10 минут, следует немедленно вызывать скорую помощь.
При обнаружении заболеваний позвоночника невролог или вертебролог назначает пациентам комплексное лечение, в состав которого могут входить:
- медикаментозная терапия, включающая НПВС, обезболивающие средства, кортикостероиды, витамины группы В, миорелаксанты, хондропротекторы, препараты для улучшения трофики тканей;
- блокады, показанные для купирования острой, нестерпимой боли;
- ношение ортопедического корсета разной степени жесткости;
- физиотерапия, включающая сеансы электрофореза, магнитотерапии, тракционной терапии, УВЧ и пр.;
- лечебная физкультура, программа которой разрабатывается для каждого больного отдельно и учитывает уровень его физического развития;
- мануальная терапия, способствующая не только расслаблению спазмированных мышц спины и тонизированию чрезмерно расслабленных, но и высвобождению сжатых нервных корешков, устранение функциональных блоков, восстановлению нормального положения позвонков и выравниванию позвоночника в целом.
В сложных случаях, когда корешковый синдром обусловлен крупными межпозвоночными грыжами и не проходит на фоне проводимой консервативной терапии в течение 3 месяцев, больным рекомендуется получить консультацию спинального хирурга. В таких ситуациях может потребоваться проведение операции, в противном случае резко возрастает риск развития осложнений заболевания, в частности секвестрации грыжи, что может привести к необратимым последствиям и инвалидности. Сколиоз 3 и 4 степени также требует хирургического вмешательства, поскольку устранить такую деформацию консервативными способами невозможно, а ее сохранение будет приводить к постоянному присутствию болей, усиливающихся со временем, и развитию заболеваний внутренних органов.
При заболеваниях сердечно-сосудистой системы назначаются:
- медикаментозная терапия, которая может включать антиагреганты, гипохолестеринемические препараты, β-адреноблокаторы, гипотензивные препараты, антикоагулянты, нитраты, диуретики;
- ограничение физической активности;
- диета;
- ударно-волновая терапия.
В тяжелых случаях может проводиться коронарное шунтирование.
Если же причиной болей под лопаткой слева стали патологии ЖКТ, в частности язвенная болезнь желудка и двенадцатиперстной кишки, пациентам показаны
- медикаментозная терапия, заключающаяся в приеме антацидов, ингибиторов протонной помпы, витаминов, антибиотиков, вяжущих препаратов;
- щадящая диета;
- поддержание стабильного психоэмоционального состояния, избегание стрессовых ситуаций.
Поскольку от состояния позвоночник напрямую зависит работа всех органов и даже малейшие нарушения в нем могут привести к развитию заболеваний внутренних органов, в том числе стенокардии и ИБС, всегда рекомендуется получить консультацию невролога и при необходимости пройти курс сеансов мануальной терапии.
Таким образом, причин появления болей под левой лопаткой может быть достаточно много. При этом они настолько разрознены и сопровождаются сходными проявлениями, что самостоятельно определить, что послужило поводом для возникновения болевого синдрома, и тем более подобрать подходящее лечение невозможно. А поскольку некоторые заболевания, сопровождающиеся подобными проявлениями, могут оказаться крайне опасными, при появлении дискомфорта в левой части спины следует как можно раньше обратиться к врачу и следовать его рекомендациям.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу
Боль под левой лопаткой сзади со спины может возникать из-за резкого движения, длительного нахождения в неудобной позе сидя или лежа. Но в таком случае она самостоятельно быстро проходит. Если же болевой синдром сохраняется на протяжении длительного времени, приобретает острый, колющий или режущий характер, не помогают обезболивающие препараты, то необходимо срочно обращаться к врачу. Такая боль под лопаткой в левой стороне спины свидетельствует о патологии, и не исключено, что тяжелой. Пациент нуждается в незамедлительном лечении, которое зависит не только от характера болевых ощущений, но и от причины их возникновения.
Содержание
- Основные причины болей под левой лопаткой
- Болезни желчного пузыря
- Поддиафрагмальный абсцесс
- Бронхолегочные заболевания
- Заболевания почек
- Болезни опорно-двигательного аппарата
- Растяжение и воспаление мышц
- Межреберная невралгия
- Заболевания или травмы лопатки
- Виды болей под лопаткой слева
- Ноющая боль в левой лопатке
- Острая боль под лопаткой слева
- Резкая боль в районе левой лопатки
- Колющая боль за левой лопаткой
- Тянущая боль в левой стороне спины под лопаткой
- Постоянная боль слева под лопаткой
- Жгучая боль с левой стороны лопатки
- Как облегчить приступ боли под лопаткой слева
- К какому врачу обратиться при болях слева под лопаткой
- Лечение боли с левой стороны лопатки
- Когда принципиально с какой стороны боли в лопатке: справа или слева
- Поясничная невралгия и ее лечение
- Причины поясничной невралгии
- Бесплатная консультация и диагностика врача
- Симптомы заболевания
- Диагностика заболевания
- Лечение невралгии поясничного отдела
- Профессиональное лечение патологии
- Межреберная невралгия симптомы и лечение на левой стороне со спины у женщин
- Новости
-
-
- Контакты
-
-
- Причины межреберной невралгии
- Симптомы
- Как лечить межреберную невралгию?
- Таблетки при межреберной невралгии
- Профилактика межреберной невралгии
- Новости
- Межреберная невралгия
- О заболевании
- Виды межреберной невралгии
- Симптомы
- Причины межреберной невралгии
- Получить консультацию
- Почему «СМ-Клиника»?
- Диагностика
- Мнение эксперта
- Межреберная невралгия
- Как устроены межреберные нервы? Какие функции они выполняют?
- Лечение межреберной невралгии
- Как отличить признаки межреберной невралгии от симптомов других заболеваний?
- Лечение симптомов межреберной невралгии справа и слева
Основные причины болей под левой лопаткой
Причин болевого синдрома множество, но их все можно разделить на 2 группы:
- Боли, связанные с патологиями опорно-двигательного аппарата. Спровоцировать болезненность под левой лопаткой может остеохондроз шейного или грудного отдела, межреберная невралгия, остеомиелит, туберкулез костей, травмы лопатки, перелом или трещина ребра, миофасциальный или лопаточно-реберный синдром, плечелопаточный периартрит.
- Боли, которые возникают на фоне болезней внутренних органов. Болевые ощущения под левой лопаткой могут быть симптомом болезней сердца, бронхолегочной системы, желчного пузыря, язвы желудка, спазма пищевода, обострения панкреатита.
К редким патологиям, вызывающим болевой синдром, отдающий в лопатку, относится разрыв селезенки. Данная патология требует незамедлительного хирургического лечения, поскольку возникает массивное брюшное кровотечение с риском летального исхода.
Не меньшую опасность для организма представляет боль в спине слева под лопаткой, которая развивается на фоне кардиологических заболеваний:
- расслоение аневризмы восходящей аорты;
- ишемическая болезнь сердца;
- стенокардия;
- перикардит, миокардит, перикардит;
- инфаркт миокарда.
Боль в левой лопатке со спины, которая отдает в руку и область грудной клетки, может свидетельствовать о болезни сердца. Нередко возникает онемение конечности. В зависимости от заболевания, появляются сопутствующие признаки: нехватка воздуха, сжатие горла, сдавливание грудной клетки, ощущение остановки сердца.
Боль под лопаткой слева может появиться во время беременности из-за возросшей нагрузки на спину
Рассмотрим более подробно основные причины боли под лопаткой сзади со спины слева.
Болезни желчного пузыря
При холецистите, желчнокаменной болезни появляется тяжесть в правом боку, болевые ощущения, отдающие под лопатку слева. Острый приступ воспаления желчного пузыря вызывает сильную боль, тошноту, рвоту, повышение температуры тела. Если он спровоцирован обструкцией желчных протоков камнем, болевой синдром проходит по типу желчной колики.
При хроническом воспалении характер боли ноющий. Неприятные ощущения появляются после употребления жирной пищи, при длительных перерывах между едой.
Рецидивы приступов могут случаться после физического или нервного перенапряжения, на фоне стресса.
Поддиафрагмальный абсцесс
Представляет собой скопление гноя под диафрагмой. Чаще абсцесс образуется с правой стороны, но возможна также левосторонняя локализация. Патология проявляется такими симптомами:
- болезненность в левом боку, иррадиирующая под лопатку, в область грудины;
- острая боль в грудной клетке, которая усиливается при вдохе;
- высокая температура тела;
- икота;
- повышенная потливость;
- непродуктивный кашель;
- одышка.
Без лечения заболевание может вызвать эмпиему, пневмонию и абсцесс легкого.
Бронхолегочные заболевания
Болезни нижних дыхательных путей (бронхов, легких и плевры) вызывают как грудные, так и лопаточные боли, которые всегда дополняются специфической бронхолегочной клинической картиной:
- повышенная температура тела;
- слабость, вялость;
- затрудненное дыхание;
- боль в груди (чаще со стороны пораженного легкого) средней интенсивности, которая усиливается при кашле, вдохе;
- кашель;
- хрипы.
Болевой синдром сзади спины в области левой лопатки чаще возникает при пневмонии, сухом плеврите, пневмотораксе, остром бронхите или абсцессе левого легкого.
При опухолях боль в спине в области левой лопатки не сопровождается лихорадкой и высокой температурой, но есть кашель, проблемы с дыханием
Заболевания почек
Лопаточная боль может появиться из-за проблем с правой почкой, поскольку она располагается недалеко от лопатки. При ее воспалении, формировании гнойных инфильтратов или камней болезненность чаще локализуется справа, но также может отдавать в левую сторону. Боль часто тупая или ноющая, но бывает и острая. Она приступообразная, восходящая, то есть поднимается от поясницы вверх, сопровождается тошнотой, рвотой, повышенной температурой тела.
Болезни опорно-двигательного аппарата
Проблемы с позвоночником и неврологические нарушения, связанные с ними – главная причина боли в спине в области левой лопатки. Болевые ощущения могут возникать при любых движениях, поворотах туловищем, при чихании, дыхании, глубоком вдохе. Могут иррадиировать в руку, сочетаться с хрустом, ограничением подвижности.
Часто боль в районе лопатки возникает из-за таких болезней:
- шейный и грудной остеохондроз;
- грыжа межпозвонковых дисков;
- протрузии;
- сколиоз;
- радикулит.
На фоне дегенеративных процессов в позвоночнике не только ущемляются кровеносные сосуды и нервные окончания, но и спазмируют мышцы. Мышечный спазм провоцирует возникновение лопаточно-реберного синдрома.
Одна из самых распространенных причин боли в лопаточной части – шейный остеохондроз. Сначала болевой синдром слабо выраженный, но по мере дегенеративных изменений становится острым, простреливающим. Боли сопровождаются головокружением, шумом в ушах, ухудшением зрения, повышением артериального давления.
При шейном остеохондрозе боль отдает в руку
К более редким заболеваниям опорно-двигательного аппарата, которые могут спровоцировать лопаточную боль, относится остеомиелит, туберкулез костей, злокачественные новообразования.
Растяжение и воспаление мышц
Мышцы спины, которые окружают лопатку, поддерживают позвоночник в анатомически правильном положении, защищают внутренние органы, которые расположены вблизи. Их воспаление или травмирование не только сопровождается болью, но и провоцирует снижение мышечного тонуса, возникновение нестабильности в плече.
Межреберная невралгия
Заболевание сопровождается воспалением нервов межреберья, появляется на фоне таких провоцирующих факторов:
- травмы ребер или позвоночника;
- переохлаждение;
- чрезмерные физические нагрузки;
- остеохондроз.
Интенсивность болевого синдрома зависит от тяжести патологии и своевременности лечения. Боль может быть ноющей, а бывает болит так, что нельзя терпеть.
Важно вовремя обратиться к неврологу, который окажет квалифицированную, а главное своевременную помощь, иначе межреберная невралгия доставит человеку сильный дискомфорт:
- боль приобретают стреляющий, режущий характер;
- болевые ощущения усиливаются при движении рукой, кашле или вдохе;
- возникает онемение пораженного участка тела;
- нарушается сердечный ритм.
Невролог с более чем 10-летним стажем работы принимает пациентов в медицинском центре «СмартМед». Только он может правильно определить, чем вызвана внезапная боль под левой лопаткой – невралгией или сердечной патологией. Самостоятельно поставить правильный диагноз невозможно.
Заболевания или травмы лопатки
Трещины и переломы лопаточной кости, плечелопаточный артрит сопровождаются болью, ограничением движения, повреждением сосудов и защемлением нервных окончаний.
Травмы лопатки больше присущи спортсменам, пациентам с остеопорозом, онкологическими заболеваниями костной ткани.
Виды болей под лопаткой слева
Прежде чем приступать к диагностике и лечению, важно понимать характер, локализацию, интенсивность болевых ощущений, их связь с движением, дыханием, приемом пищи. Если болит ниже левой лопатки после еды, то можно исключить сердечные патологии и болезни опорно-двигательного аппарата. Виной болезненности заболевания желчного пузыря, поджелудочной железы, желудка.
По характеру болевой синдром бывает опоясывающим, острым, жгучим, нарастающим, ноющим, тупым, резким.
Ноющая боль в левой лопатке
Бывает постоянной и периодической, указывает как на патологии внутренних органов, так и на болезни позвоночника. Без лечения может переходить в колющую, жгучую. Приступы чаще возникают при поднятии руки, физических нагрузках или длительном нахождении в одном положении.
Появляется при сколиозе, хроническом холецистите, лопаточно-реберном синдроме, грыже межпозвонкового диска, начальных стадиях шейного остеохондроза, ушибах и других травмах легкой степени, межреберной невралгии.
Острая боль под лопаткой слева
Это сильный болевой синдром сзади спины ниже лопатки, который ограничивает движения, затрудняет вдох. Характерен для инфаркта миокарда, бурсита плечевого сустава, обострении остеохондроза, спондилеза, грыжи, поддиафрагмального абсцесса, плеврита, острого холецистита, межреберной невралгии.
При инфаркте миокарда боль под лопаткой сзади не купируется анальгетиками, уменьшается после приема нитроглицерина
Резкая боль в районе левой лопатки
Может возникать внезапно или же быть следствием продолжительной ноющей болезненности. Простреливающая, резкая боль – признак остеохондроза, грыжи, травмы, межреберной невралгии, туберкулеза лопаточной кости, аневризмы аорты, прободной язвы желудка, радикулита.
Колющая боль за левой лопаткой
Проявляется по типу прострелов, что характерно для защемления нервных окончания при болезнях опорно-двигательной системы. Если она сопровождается сдавливанием грудной клетки и нехваткой воздуха, то нельзя исключать инфаркт миокарда, абсцесс легкого.
При прободной язве желудка возникает боль, как при ударе ножом
Тянущая боль в левой стороне спины под лопаткой
Присуща большинству патологий опорно-двигательного аппарата, а также бронхолегочным заболеваниям.
Постоянная боль слева под лопаткой
Такая боль не покидает больного даже в положении лежа. Она мешает спать, дышать, ходить. Чаще болевые ощущения усиливаются при физических нагрузках, кашле, чихании.
Постоянная тянущая или ноющая боль возникает при травмах позвоночника или лопатки, лопаточно-реберном синдроме, бронхолегочных заболеваниях, пиелонефрите, онкологии. Опоясывающая болезненность с нарушениями со стороны пищеварительной системы присуща пациентам с острым панкреатитом.
Жгучая боль с левой стороны лопатки
Является просто невыносимой, возникает при межреберной невралгии, инфаркте миокарда, стенокардии, растяжении мышц.
Важно! При жжении, которое распространяется на грудину, сопровождается одышкой, нужно немедленно вызывать скорую помощь. Это признак сердечного приступа.
Как облегчить приступ боли под лопаткой слева
Возникшие болевые ощущения ниже лопатки слева, особенно если они достаточно интенсивные, мешают выполнять движения и свободно дышать, требуют квалифицированной помощи, поскольку несут угрозу здоровью и жизни человека. Нельзя их игнорировать, заниматься самолечением. Прием анальгетиков, спазмолитиков и других обезболивающих препаратов может облегчить боль, но не устранит причину, которую должен обнаружить врач.
Важно! Неотложная скорая помощь потребуется при резкой боли с нарастающей интенсивностью и стремительным ухудшением самочувствия.
К какому врачу обратиться при болях слева под лопаткой
При первых болезненных ощущениях в районе лопатки необходимо обратиться к специалисту и пройти диагностику. Поскольку природа болей в спине чаще неврологическая, следует записаться на консультацию к неврологу.
Доктор проведет визуальный осмотр, изучит жалобы пациента, составит клиническую картину: характер и условия возникновения болевого синдрома (в положении лежа, во время движения), его интенсивность, сопутствующие симптомы.
При плечелопаточном артрите болезненность усиливается ночью, в положении лежа
Чтобы точно понять, почему заболела спина, лечащий врач назначит дополнительное обследование:
- лабораторное – клинический анализ крови и мочи, которые покажут воспалительный процесс;
- инструментальное, обязательно включающее МРТ, поскольку этот метод диагностики дает самую точную информацию о состоянии позвоночника, мышечной ткани, нервных окончаний и сосудов.
Пройти магнитно резонансную томографию на новом аппарате Siemens Symphony 1,5 Тесла 2019 года выпуска можно в клинике «СмартМед». Сразу же после обследования доктор проведет расшифровку полученных результатов, поставит окончательных диагноз и назначит эффективное лечение.
Если в ходе инструментальной диагностики будет выявлена патология, которая не входит в компетенцию невролога, доктор направит пациента к терапевту, пульмонологу, кардиологу, гастроэнтерологу, травматологу или другим специалистам.
Лечение боли с левой стороны лопатки
Все лечебные мероприятия направлены на устранение первопричины и купирование болевого синдрома. Врач подбирает медикаменты, исходя из того, почему болит в районе лопатки.
Если виной болезни опорно-двигательного аппарата или их осложнения, то медикаментозная терапия выглядит так:
- противовоспалительные нестероидные препараты;
- миорелаксанты;
- анальгетики;
- местные средства обезболивающего действия.
Медикаментозную терапию обязательно дополняют физиотерапевтическим лечением, массажем, лечебной гимнастикой. Невролог из клиники «СмартМед» составляет комплексную программу терапии, учитывая индивидуальные особенности пациента.
Если консервативная терапия не обеспечивает должный терапевтический эффект, больному показана операция
Когда принципиально с какой стороны боли в лопатке: справа или слева
Заболевания сердца, особенно такие тяжелые, как инфаркт миокарда, проявляют себя именно левосторонней симптоматикой. Аналогичная ситуация при травмах и разрыве селезенки. Эти патологии могут привести к смерти пациента, поэтому локализация болезненности крайне важна.
Помните, самолечение может только усугубить состояние здоровья, способствовать развитию осложнения. При постоянном дискомфорте в области левой лопатки требуется профессиональная помощь, за которой можно обратиться в клинику «СмартМед». При боли под лопаткой запишитесь на консультацию к доктору по телефону @.
Поясничная невралгия и ее лечение
Боль в области поясницы часто беспокоит пациентов. Ее причиной становится остеохондроз или другие дегенеративные изменения в костной ткани. Частой предпосылкой болевого синдрома является поражение нервного волокна или спазмирование мышц. Поясничная невралгия – это нарушение, развивающееся на фоне других патологий или в качестве самостоятельного сбоя в организме. Сопровождается воспалением корешковых нервов и их ответвлений, что приводит к неприятным ощущениям разной интенсивности.
Важно своевременное лечение заболевания, чтобы избежать развития миофасциального болевого синдрома. Это заболевание существенно ухудшает качество жизни пациента. Он не может полноценно выспаться, выполнять свою профессиональную деятельность или обслуживать себя в быту. При первых признаках патологии нужно обратиться к неврологу или вертебрологу. Далее потребуется курс лечения у остеопата или мануального терапевта. Самодиагностика или терапия в домашних условиях недопустима.
Причины поясничной невралгии
Эта болезнь не имеет возрастных ограничений. От нее могут страдать молодые и пожилые люди. Среди главных предпосылок развития патологии выделяют нарушения осанки, малоподвижный образ жизни, сидячую работу и нерациональное питание. У лиц преклонного возраста поясничная невралгия является вторичным заболеванием, развивающимся на фоне остеопороза, дорсопатии, недолеченного искривления позвоночного столба.
Однократного проявления симптомов этого заболевания не бывает. Оно имеет тенденцию к хроническому течению, которое со временем прогрессирует. Существует ряд провокационных факторов, усугубляющих патологию. К ним относят:
- физическое перенапряжение, чрезмерную нагрузку;
- переохлаждение организма;
- стрессы, конфликты, депрессивные состояния;
- сильное психоэмоциональное напряжение.
Болевой синдром с течением болезни приобретает повышенную интенсивность. Он не проходит ни днем, ни ночью. Перемена положения тела не исправляет ситуацию, не приносит ожидаемого облегчения. К главным причинам развития невралгии поясничного отдела относят:
- изнурительные физические нагрузки, в том числе и профессиональную деятельность, которые приводят к регулярному перенапряжению спинных мышц;
- подъем больших грузов резкими, рывкообразными движениями; , представляющие собой дегенеративные процессы в межпозвоночных дисках;
- ношение неудобной, узкой обуви на высоком каблуке, что приводит к неправильному распределению амортизационной нагрузки;
- воспаление нервных волокон;
- синдром грушевидной мышцы, при котором наблюдается компрессия нервных волокон;
- сидячая работа, постоянное статическое положение тела в сочетании с вибрацией (к примеру, от поясничной невралгии часто страдают водители-дальнобойщики, длительное время проводящие в пути);
- снижение иммунитета, частые вирусные или инфекционные заболевания, ослабляющие организм;
- переохлаждение тела, которое сопровождается спазмированием мелких сосудов;
- патологии межпозвоночных дисков – экструзия или грыжа;
- злокачественные новообразования в области позвоночного столба и окружающих его мягких тканей;
- механические травмы;
- нарушения функционирования эндокринной системы.
Перед тем, как приступить к лечению, врач собирает анамнез и выслушивает жалобы пациента. Ему необходимо знать, как давно возникли симптомы, что к этому привело, насколько интенсивная боль беспокоит человека.
Первая рекомендация невролога после диагностики – устранение провокационных факторов, возможных причин патологии. При невыполнении этих советов любое лечение не возымеет должного эффекта. Даже после длительного курса мануальной терапии симптомы могут вернуться вновь, как только причина проявит себя с новой силой. Приступ поясничной невралгии будет сильнее предыдущих случаев, она перейдет в хроническую форму.
Успех лечения на 90% зависит от опыта и квалификации врача.
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику всего позвоночника и каждого сегмента. Мы точно определяем какие сегменты и нервные корешки вовлечены и вызывают симптомы боли. По итогам консультации даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
Проведем функциональную диагностику позвоночника
Выполним манипуляцию, существенно облегчающую боль
Составим индивидуальную программу лечения
Симптомы заболевания
Признаки патологии могут проявляться по отдельности или все сразу. После воздействия негативного фактора первые симптомы проявляются моментально и остро. Если убрать причину, проявления проходят без следа, дальнейшего ухудшения клинической картины болезни не наблюдается. Это возможно только в том случае, когда поражение нервных волокон связано с нарушением функционирования эндокринной системы или гормональным дисбалансом.
Яркие клинические симптомы невралгии поясничного отдела позвоночного столба:
- Ночной сон прерывается, возникает синдром беспокойных ног, подергивание и тремор нижних конечностей.
- В области поясницы возникают неприятные ощущения – давящие, жгучие, распирающие, колющие, пульсирующие.
- Если поражены нервные волокна в области крестца или копчика боль иррадиирует (отдает) в ногу, в области голени или бедра.
- Возникает ощущение онемения конечностей и спины, ползающих по телу мурашек, легкого, но неприятного покалывания.
- Двигательная активность затруднена, в определенный момент появляется чувство, что ноги отказываются идти дальше, становятся «ватными», неспособными передвигаться.
- Мышечная сила конечности, за которую отвечает поврежденное волокно нерва, резко снижается.
- Головокружение, ощущение скорого обморока из-за сильной боли.
- Отсутствие возможности находиться длительное время в одном положении.
- Ощущается натяжение мышц и мягких тканей.
- При касании к пораженному участку спины возникает боль.
Описанные выше симптомы опасны и непредсказуемы. Отсутствие своевременного лечения приводит к более серьезным нарушениям опорно-двигательного аппарата, которые не всегда легко поддаются терапии или купированию симптоматики.
Пациенты обычно предпочитают консервативные способы борьбы с невралгией в домашних условиях. Они подбирают препараты для внутримышечного введения, гели, мази для наружного применения. В клинике доктора Длина не практикуются способы использования тяжелой фармакологии. Назначается максимально мягкая и деликатная терапия, которая дает прогнозируемый результат.
Диагностика заболевания
Первое, что делают врачи – исключают травмы, переломы и трещины в костной ткани. Дифференцирование диагноза проводится с целью исключения сопутствующих патологий. Для этого назначается рентгенологическое обследование поясничного отдела позвоночного столба. Это исследование помогает исключить дисковую грыжу, остеохондроз.
Если с постановкой точного диагноза возникли затруднения, назначают КТ и МРТ. Оборудование помогает исследовать не только костную, но и мягкие ткани вокруг позвоночника. Если есть подозрения на внутреннее кровотечение, связанное с травмой столба, или инфекцию спинномозговой жидкости, берут пункцию.
Лечение невралгии поясничного отдела
Приступы боли купируются с помощью медикаментозных средств. Они бывают в таблетированной, инъекционной форме или в виде мазей, гелей для наружного применения. Как только приступ проходит, можно применять мануальные техники, остеопатию, кинезиотейпирование. Лечебная гимнастика помогает улучшить самочувствие, а также восстановить нервное волокно, которое постепенно разрушается.
Мануальный терапевт воздействует на суставы и ткани только с помощью рук. Эти техники не подразумевают использования оборудования или приборов. Первые сеансы могут быть болезненными, врач сразу останавливается, если пациент об этом просит. Облегчение наступает примерно через 1-2 процедуры. Рекомендуется проходить мануальную терапию курсами, что станет лучшей профилактикой хронической невралгии. Остеопатия подразумевает воздействие на кости и суставы, а также мягкие ткани, внутренние органы.
Профессиональное лечение патологии
В клинике доктора Длина используют разные методы терапии этого заболевания. Главная задача врача – избавить пациента от мучительной боли, устранить причину развивающихся нарушений. С каждым сеансом больной чувствует себя лучше на физическом уровне. В психоэмоциональном плане также есть изменения – проходят депрессии, повышается настроение, возникает желание действовать. Философия клиники – вылечить нарушение опорно-двигательного аппарата без операции. В ряде случаев хирургическое вмешательство может только усугубить ситуацию.
Межреберная невралгия симптомы и лечение на левой стороне со спины у женщин
Добро пожаловать в клинику А.Н. Бакланова! Мы предлагаем надёжные и безопасные технологии в лечении позвоночника.
Новости
Сколиоз 4 степени – это дополнительные муки к ужасному основному диагнозу СМА
30 Декабрь, 2019
Лечение пациентки с диагнозом «спинальная мышечная атрофия Кугельберга-Веландера»
Элина Абдрашитова, 15 лет — спинально-мышечная амиотрофия Верднига-Гофмана
Контакты
- Москва, Волгоградский просп., дом 99, корпус 4
- Телефон: +7 (499) 746-99-50
- Email: [email protected]
В нашем Центре мы можем предложить комплексное лечение межреберной невралгии с помощью аппарата радиочастотной абляции Multigen. На все ваши вопросы мы ответим по телефону: +7 (499) 746 — 99 — 50. Также вы можете задать вопрос, заполнив форму обращений представленную ниже.
Межрёберная невралгия, или торакалгия – это боль, которая ощущается по ходу прохождения нерва с локализацией в области межреберного пространства. Она может также сопровождаться другими дискомфортными ощущениями – онемением, жжением.
Причины межреберной невралгии
Источников, вызывающих межреберную невралгию, существует множество. Это могут быть внешние (отравление тяжелыми металлами, медицинскими препаратами) и внутренние интоксикации. Последние обычно связаны с заболеваниями в соседствующих органах и тканях (плеврит, заболевания позвоночника).
Часто вызывают боль в области межреберья диффузные патологии нервной системы — гормональная спондилопатия, полирадикулоневрит, рассеянный склероз, а также такие инфекции, как туберкулез и опоясывающий лишай.
Нередко этот симптом возникает при патологии позвоночника, травмах, аллергиях.
Нарушению обмена и гипоксии нервной ткани способствует анемия, сахарный диабет, алкогольная интоксикация, гепатиты, нарушение всасывания и снижение концентрации витаминов группы B, атеросклероз и гипертония.
Как правило, межреберная невралгия, симптомы которой стоит знать каждому, развивается под воздействием нескольких факторов. Характерно то, что она никогда не диагностируется у детей. Можно сказать, что это заболевание людей преимущественно средней и старшей возрастной категории.
Симптомы
Основными признаками торакалгии являются выраженные боли различного характера: монотонные или приступообразные, усиливающиеся при кашле, глубоком вдохе или движении. При ощупывании места локализации патологии возникает усиление болевых ощущений. Больной старается при этом занять вынужденную позу с наклоном на здоровую сторону.
Как лечить межреберную невралгию?
Поскольку этот симптом развивается на фоне большого количества разнообразных заболеваний, врач должен точно выявить причину его возникновения и назначить адекватное лечение.
Межреберная невралгия иногда симулирует приступ сердечной боли, но при этом дискомфортные ощущения появляются преимущественно в левой половине груди, к тому же, они не зависят от дыхания или движения и не возникают при наружной пальпации.
Самая совершенная диагностика сейчас возможна с применением наиболее современных методов исследования, таких как компьютерная, а также магнитно-резонансная томографии. Эти методики позволяют с высокой точностью обнаружить новообразования, признаки изменения головного, а также спинного мозга, поражение внутренних органов.
В острый период больному следует строго соблюдать режим покоя. Необходимо ограничить резкие движения, физические нагрузки, повороты туловища. Сидение следует исключить. Лежать нужно на ровной и плоской поверхности. На болезненный участок можно прикладывать песок в мешочках, перцовый пластырь, грелку, то есть, сухое тепло. Для усиления теплового эффекта можно обвязаться платком из натуральной шерсти.
Таблетки при межреберной невралгии
Из медикаментов, облегчающих протекание этого заболевания, на первое место выходят анальгетические средства (анальгин, седалгин) и нестероидные препараты (ибупрофен, пироксикам, индометацин), которые обладают противовоспалительным свойством. Их следует принимать в целях профилактики от боли регулярно, не ожидая появление нового приступа.
Препараты, которые относятся к группе миорелаксантов (тизанидин или баклофен), хорошо помогают не только устранить боль, но и снять мышечные спазмы в районе повреждения. Лекарства этой группы необходимо применять осторожно, особенно людям за рулем и связанным с работой, сопряженной с высокой концентрации внимания.
Для снятия нервного напряжения можно принять успокаивающие препараты. Обязательно проводят витаминотерапию. Особенно хорошо помогают комплексы, содержащие суточные дозировки витаминов группы B.
Межреберная невралгия при невыносимых болях может успешно купироваться при помощи лидокаиновых или новокаиновых блокад. Эти процедуры обычно проводят в специализированных центрах. А вот при особо тяжелом течении заболевания показано назначение стероидов, как правило, преднизолона.
Хороший эффект достигается, когда в общем лечении межреберной невралгии используют физиотерапевтические методы. Они включают УФЛ-облучение соответствующей околопозвоночной области, электорофорез с лидокаином, особенно в острый период. При перетекании фазы из острой в подострую, назначается дарсонвализация, микроволновая терапия, фонофорез. Широко применяется при данной патологии рефлексотерапия.
Профилактика межреберной невралгии
К основным профилактическим мерам можно отнести:
- лечение первичного заболевания;
- адекватную физическую нагрузку;
- избегание переохлаждений и сквозняков;
- сезонный прием витаминных комплексов;
- искоренение вредных привычек
Самое важное в профилактике и терапии этого заболевания – своевременное обращение к врачу при появлении острой боли или дискомфорта в области грудной клетки для своевременной диагностики и назначения лечения.
Межреберная невралгия
Межреберная невралгия – симптомокомплекс, возникающий вследствие поражения периферических нервов грудной клетки, характеризующийся резкой, интенсивной, приступообразной болью по ходу межреберного промежутка. Это состояние часто пугает человека, поскольку он принимает свои симптомы за патологию сердца или иного внутреннего органа. Тем не менее, для жизни оно не опасно, хоть и значительно снижает ее качество, а в ряде случаев даже приводит к развитию осложнений.
Избавить себя от необоснованных волнений и избежать осложнений поможет своевременное – при появлении первых симптомов болезни – обращение к врачу. Специалисты сети медицинских центров «СМ-Клиника» в короткий срок выставят вам верный диагноз и назначат эффективное лечение, принимая которое вы вскоре почувствуете себя лучше.
О заболевании
В организме человека выделяют 12 пар межреберных нервов, каждый из которых отходит от спинного мозга и лежит вдоль нижнего края каждого ребра вместе с кровеносными сосудами. Межреберные нервы иннервируют кожу и мышцы грудной клетки, молочные железы, покрывающую легкие плевру (точнее, реберно-диафрагмальную ее часть), переднюю брюшную стенку и брюшину, выстилающую переднелатеральные отделы брюшной полости. При поражении любого из этих нервов на любом из его участков и возникнет межреберная невралгия. А симптоматика ее будет сходной с симптоматикой поражения части тела, которую она иннервирует.
Чаще этим заболеванием страдают лица зрелого и пожилого возраста, ведущие малоподвижный образ жизни и имеющие в анамнезе хронические болезни позвоночника.
Для детей же, напротив, данный диагноз не характерен – патология может быть диагностирована разве что у подростков в период интенсивного роста.
Виды межреберной невралгии
Различают острую и хроническую, одно- и двустороннюю невралгию.
В зависимости от природы патологии выделяют первичную (связанную с исходным повреждением непосредственно нерва) и вторичную (возникающую вследствие иных заболеваний) ее форму.
По механизму возникновения невралгии существует 2 формы:
- рефлекторная (является результатом перенапряжения мышц на протяжении нерва);
- корешковая (возникает при поражении корешков спинного мозга на участке их выхода из позвоночного столба).
Симптомы
Основной симптом межреберной невралгии – ярко выраженная, интенсивная боль в области грудной клетки. Она может быть локальной или распространяться на всю грудную клетку (при поражении сразу нескольких межреберных нервов), иррадиировать в лопатку, шею, руку, живот, носить острый, жгущий, пекущий, пульсирующий характер, беспокоить человека постоянно либо стихать в покое и резко усиливаться при кашле, сильном вдохе, смехе и любых других движениях грудной клетки.
Также признаками межреберной невралгии у женщин и мужчин могут стать:
- жжение в мышцах и на коже в месте пораженного нерва;
- частичная или полная потеря чувствительности небольшого участка грудной клетки, плеча, лопатки или шеи;
- онемение, покалывание или мурашки в зоне иннервации пораженного нерва;
- скованность мышц;
- ощущение жара, повышенная потливость;
- изменение цвета кожи в области поражения (покраснение или побледнение), появление высыпаний (чаще пузырьковых, которые являются признаком опоясывающего герпеса).
Симптомы межреберной невралгии часто мучительны, однако они не могут угрожать жизни человека, в отличие от схожих с ними проявлений сердечного приступа. Отличить одно состояние от другого может только квалифицированный специалист. Именно поэтому не стоит тянуть время в ожидании, что все пройдет само – следует при появлении симптомов, схожих с описанными выше, обратиться за консультацией к врачу.
Причины межреберной невралгии
Иногда межреберная невралгия представляет собой самостоятельное заболевание, а в ряде случаев возникает вторично, как проявление или осложнение иных патологий.
Основные причины этого состояния:
- смещение костей или нарушения осанки (сколиоз, кифоз и другие);
- патологии костного скелета (переломы ребер, остеохондроз, межпозвонковые грыжи, дефекты строения грудной клетки);
- инфекционные заболевания, поражающие нервы или близлежащие к ним ткани (яркий пример – опоясывающий герпес, при котором из-за воспалительного процесса возникает болевой синдром; иные болезни – туберкулез легких, грипп);
- патология сосудов, питающих нервы – их разрывы, аневризмы или, наоборот, стенозы;
- новообразования (опухоль тканей грудной клетки или органов, расположенных внутри нее, может сдавливать межреберный нерв, вызывая симптомы невралгии);
- рассеянный склероз (сопровождается разрушением миелиновой оболочки нерва, а значит – симптомами невралгии);
- ранее перенесенное хирургическое вмешательство в месте расположения нерва;
- переохлаждение организма (из-за локально сниженной температуры на определенном участке тела нарушается кровообращение и процессы обмена веществ);
- повышенная нагрузка на дыхательные мышцы;
- повышение внутрибрюшного давления, вызванное разными причинами, в том числе – беременностью.
Межреберная невралгия может стать следствием плеврита, патологии почек, тиреотоксикоза, иммунодефицитов, болезней пищеварительной системы.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Почему «СМ-Клиника»?
Диагностика
Межреберная невралгия хоть и неприятна пациенту, но не несет угрозы его жизни, поэтому является диагнозом исключения. Симптомы ее могут быть сходны с проявлениями ряда соматических болезней (в том числе сердечно-сосудистых), поэтому первоочередная задача врача – убедиться в их отсутствии, для чего может потребоваться комплексное обследование.
При первом посещении врач беседует с пациентом (собирает жалобы, изучает анамнез) и оценивает его объективный статус. Осмотр позволяет специалисту определить локализацию боли, выявить нарушения чувствительности, оценить защитную (вынужденную) позу (как правило, при невралгии человек находится в положении, при котором пораженная область совершает минимальный объем движений и испытывает минимальную нагрузку). Эти данные позволяют неврологу выставить предварительный диагноз и направить пациента на необходимые обследования для проведения дифференциальной диагностики.
В «СМ-Клинике» пациенту с подозрением на межреберную невралгию могут быть назначены:
- (высокоточный метод исследования активности сердечной мышцы; позволяет исключить сердечно-сосудистую патологию); или МРТ (информативные методы визуализации, позволяющие получить послойные изображения тканей и анатомических структур организма; помогают определить месторасположения нервов, обнаружить новообразования или признаки разрушения миелиновой оболочки нервов); и органов брюшной полости (позволяет исключить патологию внутренних органов, которая может проявлять себя схожими с невралгией симптомами); (позволяет исследовать работу желудка, обнаружить в нем патологические процессы, вызывающие болевой синдром);
- консультации специалистов узкого профиля – гастроэнтеролога, пульмонолога, инфекциониста и прочих.
Мнение эксперта
На догоспитальном этапе пациенту важно уметь отличить межреберную невралгию от стенокардии и инфаркта миокарда, поскольку эта патология сердца является острой, несет прямую угрозу жизни человека и требует правильной тактики терапии уже с момента появления первых симптомов.
Так, при стенокардии, как и при невралгии, боль носит чаще пекущий характер, иррадиирует в левую половину шеи, нижней челюсти, лопатку, верхнюю конечность. Однако при патологии сердца эта боль возникает, как правило, после какого-либо физического усилия, реже – после психоэмоциональной нагрузки, не усиливается при движении человека, дыхании, кашле или нажатии на область боли и, напротив, снижается после приема пациентом нитроглицерина или другого препарата, расширяющего коронарные сосуды. Кроме того, инфаркт миокарда сопровождается ухудшением общего состояния пациента: головокружением, слабостью, страхом смерти, потливостью.
Не всегда признаки этих двух нозологий столь различны. При малейших сомнениях в природе боли в грудной клетке следует вызывать скорую помощь.
Межреберная невралгия
Межреберная невралгия — это заболевание, при котором происходит раздражение или сдавливание межреберных нервов. Это может происходить по разным причинам. Болезнь встречается относительно редко, её основное проявление — боль по ходу пораженного нерва.
Как устроены межреберные нервы? Какие функции они выполняют?
Из спинного мозга выходят два нервных корешка: передний образован отростками двигательных нервных клеток, задний — чувствительных. Затем, еще находясь внутри спинномозгового канала позвоночника, эти корешки соединяются в спинномозговой узел. От него отходят два спинномозговых нерва: передний и задний.
В грудном отделе спинного мозга передние ветви спинномозговых нервов переходят в межреберные нервы. Они проходят в промежутках между ребрами — каждый из них расположен по нижнему краю соответствующего ребра — и, в отличие от передних спинномозговых корешков, являются смешанными, то есть отвечают как за движения, так и за чувствительность:
- обеспечивают движения мышц грудной клетки, принимающих участие в процессе дыхания;
- обеспечивают чувствительность кожи груди и верхней части живота.
Лечение межреберной невралгии
Как лечить межреберную невралгию? Терапию проводят по двум направлениям:
- Нужно облегчить основной симптом болезни — боль в грудной клетке.
- Параллельно нужно выявить причину — заболевание, которое привело к сдавлению или раздражению нерва — и лечить его.
В острой стадии болезни врач назначает постельный режим, рекомендует спать на ровной и твердой постели. Для борьбы с болью применяют нестероидные противовоспалительные препараты, помогают различные мази. При сильных болевых ощущениях проводят новокаиновую блокаду: место, где находится пораженный нерв, обкалывают раствором анестетика. Также существуют специальные пластыри с анестетиками.
Назначают витамины для улучшения состояния нервной ткани, миорелаксанты для снятия мышечного спазма. Длительная боль приводит к тому, что человек становится чрезмерно возбудимым, нервным, в этом случае прописывают успокоительные средства.
Помогают физиопроцедуры: соллюкс, электрофорез, УВЧ. Невролог может назначить сеансы массажа, иглоукалывания.
Можно ли справиться с болезнью самостоятельно? Безрецептурные обезболивающие препараты и народные средства помогают на какое-то время снять боль. Но для того чтобы назначить по-настоящему эффективное лечение межреберной невралгии справа или слева, нужно понимать, чем она вызвана. Неправильное самолечение может навредить.
Мы вам перезвоним
Основной признак межреберной невралгии – боль. Она распространяется по ходу ребра, как бы опоясывает правую или левую половину грудной клетки, может быть острой, колющей, жгучей, либо тупой, ноющей. Болевые ощущения усиливаются во время вдоха, из-за этого человек не может глубоко дышать. Также к усилению приводят движения, смена положения тела, кашель, чихание.
Болезненные ощущения возникают, если надавить на определенные точки между двумя соседними ребрами по их ходу. Этот симптом проверяет невролог во время осмотра.
Другие возможные симптомы межреберной невралгии справа и слева (так же, как и боль, возникают в области пораженного нерва):
- подергивание мышц грудной клетки;
- усиленное потоотделение;
- покраснение или бледность кожи;
- онемение.
При межреберной невралгии слева человек может жаловаться, что у него болит сердце, желудок. Болевые ощущения могут отдавать под лопатку, в область ключицы.
Похожие боли в груди могут возникать при заболеваниях сердца, легких, плевры, позвоночника. Неправильно установленный диагноз и упущенное время способны приводить к серьезным последствиям.
Как отличить признаки межреберной невралгии от симптомов других заболеваний?
Особенно важно вовремя отличить раздражение межреберных нервов от стенокардии – состояния, при котором сердечная мышца не получает достаточного количества крови, богатой кислородом. Основные различия:
- При межреберной невралгии боли сохраняются долго. При стенокардии они продолжаются около 5-ти минут, проходят, если принять нитроглицерин.
- При невралгии болевые ощущения усиливаются во время глубокого вдоха, движений, чихания и кашля, а при стенокардии этого не происходит.
Другие опасные состояния, которые нужно уметь отличать от межреберной невралгии – инфаркт миокарда и ТЭЛА (тромбоэмболия легочной артерии). Обычно инфаркт возникает после физических нагрузок или после того, как человек сильно понервничает. Боли сопутствуют признаки нарушения работы сердечно-сосудистой системы:
- Человек бледнеет. Кончики пальцев, нос, губы могут стать синюшными.
- Появляется липкий холодный пот.
- Одышка, которая сохраняется, даже когда человек отдыхает – лежит или сидит.
- Падает артериальное давление.
- Возникает страх смерти.
Не стоит заниматься самодиагностикой – ошибочные выводы чреваты серьезными последствиями. Обратитесь к врачу. Пройдите обследование в клинике. В любых случаях, когда есть подозрение на инфаркт – лучше перестраховаться и сразу вызвать «Скорую помощь».
Лечение симптомов межреберной невралгии справа и слева
С ведущим симптомом заболевания – болью – помогают справиться обезболивающие препараты (нестероидные противовоспалительные средства), пластыри с анестетиками, новокаиновые блокады, физиопроцедуры.
Но справиться с симптомами – еще не значит вылечить болезнь. Поэтому лечение должно быть направлено еще и на причину. А предварительно должна быть проведена тщательная диагностика – это возможно только в условиях клиники.
Боль между лопатками – это не совсем типичная локализация для болезненных ощущений в спине. Как правило, если болит спина – то болит она в области поясницы или каких-то определённых позвонков.
А сдавление, жжение или пульсация в верхней части спины между лопаток может вызвать недоумение – такая проблема не на слуху и редко обсуждается. Поэтому человек, который столкнулся с подобной ситуацией, ищет в интернете ответы на вопросы «Почему болит спина в области лопаток? К какому врачу обращаться при боли в спине между лопаток? И как лечить боль в лопатке?»
Всего за 6 минут вы узнаете намного больше информации на эту тему и будете знать, как действовать в подобной ситуации.
Боль в лопатках: какие могут быть причины?
Среднестатистический человек хорошо осведомлён, что такое лопатка – это плоская треугольная парная кость в верхней части спины. Но вот почему она болит?
Самые вероятные причины могут быть такими:
- Проблемы с позвоночником, травмы. Нарушение осанки, искривление позвоночного столба, остеохондроз приводят к сдавлению нервных окончаний и возникновению болевой симптоматики.
- Заболевания внутренних органов: воспаление лёгких (пневмония), плеврит, стенокардия, перикардит, гастрит и перфорация желудка вследствие язв сопровождаются выраженной болезненностью в спине сверху.
- Мышечные проблемы: миалгия, воспаление мышц (миозит) вызывают тянущие боли в лопатках.
Кроме вышеперечисленных, с болями в лопатках могут сталкиваться беременные на разных сроках, что для них является вариантом нормы. Но проблема может быть и серьёзнее – новообразования (как доброкачественные, так и злокачественные) в грудной клетке или брюшной полости могут давать схожую симптоматику. Однако не спешите паниковать и бить тревогу – даже стресс косвенно может приводить к болям в лопатках из-за мышечного перенапряжения и сутулости. Подобные симптомы могут быть вызваны лишним весом, неправильным положением на рабочем месте или во время сна.
Виды болей между лопатками
Сам симптом — то есть, характер болевых ощущений в лопатках многое говорит о первопричинном заболевании. Боль может быть острой приступообразной и хронической (постоянной), также она различается по типу и интенсивности.
Ноющая боль в лопатке
В большинстве случаев, ноющая боль между лопатками говорит о патологии позвонков и позвоночника. Сколиотические деформации позвоночного столба, остеохондроз или грыжа межпозвоночного диска вызывают такую симптоматику. Ноющей болью может проявиться и язвенная болезнь – в таком случае без гастроэнтеролога не обойтись.
Жжение в районе лопаток
Возникновение жгучей боли в лопатках сообщает нам о потенциальных проблемах с сердцем, например, об ишемической болезни сердца. Такая боль не зависит от движения, редко бывает долгой и проходит вскоре после приёма нитроглицерина. Второй вариант – защемление нерва межпозвоночными дисками. Здесь нитроглицерин не поможет, но помогут нестероидные противовоспалительные препараты. Облегчение приходит, если изменить положение тела на более удобное. Кроме перечисленного, симптом жжения возникает при забросе желудочного содержимого в пищевод (рефлюкс-эзофагит).
Тупая боль между лопатками
Как правило, пациенты описывают боль, возникающую при патологии сухожилий, связок и мышц, словом «тупая». Такую же характеристику дают болезненным ощущениям при заболеваниях внутренних органов – холецистите или желчнокаменной болезни.
Пульсирующая боль в лопатке
Травма рёбер, лопаток или позвонков провоцирует появление характерной пульсирующей боли в области лопаток. Эта болевая симптоматика может становиться более выраженной при чихании или кашле. С такими симптомами не следует медлить — нужно быстро обратиться к травматологу.
Давящая боль в лопатке
При воспалительных явлениях в окружающих лопатку мышцах может возникать чувство сдавления. Кроме выраженной болезненности, миозит (воспаление мышцы) приводит к ограничению подвижности плеча и руки.
Острая, резкая боль между лопатками
Начинающаяся язва желудка, приступ желчной колики или пиелонефрит проявляются колющей резкой болью. В случае перфорации язвы боль начинается в желудке, сопровождается тошнотой, изжогой и вздутием живота. При плеврите пациент так же будет отмечать резкую боль в области лопаток, но ее будет дополнять кашель.
Боль при вдохе
Если болевые ощущения появляются или усиливаются во время вдоха, это может сигнализировать нам о болезнях лёгких или межрёберной невралгии. Боль при невралгии имеет простреливающий, опоясывающий характер. А при болезнях лёгких, как правило, к боли присоединяются кашель, нарушение общего самочувствия, слабость и повышение температуры.
Какой бы ни был характер боли между лопатками, если они не стихают в течение 1-1,5 суток, рекомендуется посетить врача.
К какому врачу обращаться при боли в спине между лопаток?
Поскольку этиология боли между лопатками довольно разнообразна, прежде всего вам необходимо записаться к терапевту. Доктор оценит ситуацию, соберет анамнез, проведёт первичное диагностическое обследование и сориентирует, к какому специалисту обратиться для наиболее продуктивного избавления от боли данной локализации.
Дальнейшее лечение может проходить у травматолога, ортопеда, невролога, гастроэнтеролога, кардиолога, пульмонолога и других узконаправленных специалистов.
Как диагностируют боли в лопатках
Помимо сбора жалоб, осмотра и аккуратной пальпации (ощупывания) причинного участка доктору может понадобится провести ряд дополнительных диагностических мероприятий:
- Общий и биохимический анализ крови, анализ мочи.
- Рентген-исследование (при необходимости более глубокого изучения – компьютерная томография (КТ)).
- Магнитно-резонансная томография (МРТ) для оценки состояния внутренних органов, связок, сухожилий.
- Ультразвуковая диагностика может быть полезна для определения функции почек и кишечника.
- Электрокардиограмма для диагностики болезней сердца.
- Флюорография при подозрении на легочные проблемы.
- Гастроскопия для исследования функции желудка.

Лечение болей между лопаток
Прочитав данную статью, вы понимаете, что боль в лопатках может быть признаком очень разных заболеваний. Если вы не страдаете каким-либо хроническим недугом и впервые столкнулись с болями между лопаток, то вы можете попробовать подойти к лечению симптоматически. Первым делом убедитесь, что вы не находитесь в состоянии постоянного мышечного зажима из-за неудобной позы во время сна или работы. Можно принять обезболивающий препарат 1-2 раза. Однако если это не помогает – оттягивать посещение врача больше не следует.
Как облегчить приступ боли в лопатках
Когда боль возникает внезапно и выводит из строя, лучшее, что вы можете сделать – это попытаться унять боль. На время снять болевой синдром позволит приём анальгетиков (Нимесулид, Ибупрофен, Кеторолак). Можно нанести мазь с такими же действующими веществами на болезненный участок спины.
Мы не рекомендуем проводить массаж или самомассаж в таких случаях. Также не советуем использовать какие-то согревающие компрессы или греть спину другим способом. Всё это может только усугубить проблему.
Как лечить боль в лопатке
Лечением заболевания, которое спровоцировало симптом в виде боли между лопаток, должен заниматься врач соответствующей специальности. Это может быть очень серьёзная патология, и отнестись к ее лечению нужно внимательно. Не будем углубляться в кардиологию и гастроэнтерологию, а расскажем о восстановительных и общеукрепляющих процедурах, которые будут полезны при любом из возможных заболеваний.
- Лечебная физкультура. В реабилитации пациента после заболеваний позвоночного столба и суставов огромную роль играет постепенное возвращение организма к физической нагрузке. Конечно, это не должно быть в острый период болезни, когда каждое движение даётся с трудом. Однако на стадии выздоровления лечебная физкультура и лечебная гимнастика положительно влияют на состояние всего тела благодаря укреплению мышц и проработке суставов.
- Кинезиотерапия. Для быстрого и функционального восстановления после травм и болезней опорной системы назначают кинезиотерапию. Этот комплекс упражнений с собственным весом или со специализированными тренажёрами мягко и без перегрузки организма помогает вернуть былую подвижность поврежденным суставам. Кроме того, доказано стимулирующее действие кинезиотерапии на иммунитет и обмен веществ. Регулярные занятия способны замедлить переход заболевания в хроническую стадию и предотвратить рецидив болезни.
- Лечебный массаж. Полезное действие массажа сложно переоценить. Помимо физиологического действия на тело, поглаживания и разминания мышц оказывают эффект и на психологическое состояние человека. А за счёт стимуляции кровообращения и обмена веществ восстановление происходит быстрее и гармоничнее.
- Иглорефлексотерапия. Опытный врач-иглорефлексотерапевт способен воздействовать на специальные точки (точки аккупунктуры), стимулируя внутренние резервы организма на борьбу с болезнью. Показания к применению иглорефлексотерапии настолько широки, что сложно назвать заболевание, при котором она будет неэффективна. Это результативный способ избавления от боли, мышечных зажимов и спазмов. По данным исследований, иглорефлексотерапия в комплексе с другими физиотерапевтическими процедурами позволяет сократить продолжительность лечения.
В клинике физической терапии KANO в Минске мы предлагаем вам опыт наших специалистов, который они собрали и воплотили в программе реабилитации «Здоровая спина», благодаря которой вы сможете снова двигаться без боли и заниматься любимым делом, либо попросту забыть о проблеме, которая преследовала вас много лет.
Видео
Боль под лопаткой довольно распространенная жалоба у пациентов и нередко представляет трудности, как для диагностики, так и для лечения. Боль может локализоваться как под левой, так и под правой лопаткой.
Боль под левой лопаткой
Боль под левой лопаткой может доставлять большой дискомфорт и влиять на качество жизни. Любая боль под левой лопаткой заслуживает внимания и требует посещения врача, так как причины болей под левой лопаткой довольно разнообразны и среди них могут быть серьезные состояния, иногда с угрозой для жизни человека.
Причины болей под левой лопаткой
- Травмы. Травмы лопатки встречаются достаточно часто и могут возникать как после тяжелых происшествий (например, при падениях, или ДТП), так и при подъеме и переносе тяжестей. Инволюционные изменения в костной ткани также могут приводить к повреждению лопатки из-за ослабления костной ткани и повреждения могут возникать даже при незначительных травмах
- Неправильное положение во время сна. Неправильное положение во время сна является наиболее частой причиной болей в плече и под левой лопаткой.
- ОРЗ или грипп. Одним из первых признаков острой вирусной инфекции является боль в мышцах и в теле, в том числе и под левой лопаткой.
- Дислокация плеча. Вывихи плеча могут быть достаточно болезненными и проявляться болями в плече и под лопаткой
- «Замороженное» плечо. Недостаток синовиальной жидкости вокруг плечевого сустава может приводить к ограничению движений и склеротическим изменениям в суставной капсуле и болям под лопаткой.
- Перелом. Перелома плеча является одной из самых болезненных причин болей в плече и под лопаткой.
- Бурсит. Воспаление суставной сумки нередко бывает причиной болей в плече и под лопаткой.
- Разрыв вращательной манжеты плеча. Чрезмерные нагрузки, вывихи могут приводить к повреждению вращательной манжеты, что также может быть причиной боли под лопаткой.
- Компрессия нервов. При компрессии нервов в области плеча при различных состояниях возможны болевые проявления под лопаткой и в руке.
- Триггерные точки. Триггерные точки при миофасциальном болевом синдроме могут быть источником болей под лопаткой. Как правило, для триггерных точек характерна значительная локальная болезненность этих точек.
- Подлопаточное воспаление. Подлопаточная мышца, участвует в ротации руки против часовой стрелки и вовнутрь. Достаточно часто эта мышца повреждается у спортсменов, что приводит к воспалению этой мышцы и болям под лопаткой.
- Импинджмент синдром. Это заболевание возникает при избыточной нагрузке на лопатку и происходит воспаление сухожилий и суставных сумок. Импинджмент сидром может привести к повреждению вращательной манжеты.
- Другие причины:
- Заболевания желчного пузыря могут быть причиной болей под лопаткой, как правило, под правой, но иногда под левой лопаткой. Воспалительные процессы в поджелудочной железе, плевре или перикарде могут давать болевые проявления как под лопаткой слева, так и справа.
- Язвенная болезнь желудка также может давать отраженную боль под левую лопатку.
- Заболевания сердца (миокардиты, пороки, ИБС) могут быть причиной болей под левой лопаткой. Приступы стенокардии также иногда проявляются болями под левой лопаткой.
- Воспалительные заболевания легких (например, пневмония) или легочная эмболия могут вызватьболь под лопаткой.
Боли под правой лопаткой
Боли под правой лопаткой являются обычным явлением, но самодиагностика, как и при болях под левой лопаткой достаточно проблематична. Боли под правой лопаткой могут быть признаком опасных для жизни состояний, и только врач может адекватно исключить серьезные причины болевого синдрома.
Причины болей под правой лопаткой.
- Холецистит. Желчнокаменная болезнь или острый холецистит могут приводить к появлению острых болей под правой лопаткой. Боль также может отдавать в правое плечо. Как правило, при желчнокаменной болезни необходимо оперативное лечение (удаление желчного пузыря).
- Инфаркт миокарда (стенокардия) могут давать боли в плече, под правую лопатку, в правое плечо, в шею. При аневризме аорты боль может иррадиировать в спину. Боли при таких состояниях, как правило,острые,интенсивные и требуют экстренной госпитализации.
- Заболевания печени
- Воспалительные процессы, инфекции печени, а также другие повреждения печени могут приводить к появлению болей под правой лопаткой. Бактериальные инфекции могут приводить к образованию карманов гноя в печени, и это будет сопровождаться не только болями, но и температурой и общим недомоганием. Рак печени также нередко приводит к появлению болей под правой лопаткой и в плече. Цирроз печени, особенно декомпенсированный, может приводить к накоплению жидкости в брюшной полости и приводить к болям под лопаткой и плече.
- Рак молочной железы
- Рак молочной железы является одним из наиболее распространенных видов рака и нередко является причиной болей как в правой, так и в левой подлопаточной областях.
- Артрит плечевого сустава может быть причиной болей под правой лопаткой.
- Биомеханические причины. Нарушения осанки или длительные статические нагрузки, такие как работа, за компьютером, особенно в неправильной позе, могут стать причиной мышечного спазма, который будет проявляться болями под правой лопаткой.
Симптомы, требующие экстренного обращения за медицинской помощью
- Наличие деформации, покраснения, отека в области плеча или лопатки, интенсивная боль, наличие недавно перенесенной травмы.
- Наличие острого болевого синдрома, сопровождающегося нарушением дыхания, сердцебиением, чувством нехватки воздуха.
- Наличие кровотечения или признаки перелома костных тканей.
- Боль, сопровождающаяся головокружением, обморок.
- Нарушение дыхания
Диагностика
Учитывая, что боли как под правой, так и левой лопаткой могут быть признаком серьезных угрожающих жизни состояний, то врачу, в первую очередь, необходимо исключить соматический, травматический и другой генез этих болей. Диагностика начинается с изучения истории болезни и физикального осмотра, который позволяет назначить необходимый план обследования. Применяются как лабораторные исследования, так и инструментальные (рентгенография, КТ, МРТ, сцинтиграфия, ЭНМГ УЗИ).
Лечение
Лечение напрямую зависит от генеза болей. Если исключены серьезные соматические (травматические причины болей под лопаткой), то лечение болей, связанных с заболеваниями опорно-двигательного аппарата, проводится с использованием как медикаментозных так немедикаментозных методов лечения.
Отдых. Иногда достаточно полноценного отдыха для того, чтобы мышцы восстановились и болевые ощущения, связанные с перенапряжением мышц, исчезли.
Медикаментозное лечение включает в себя применение препаратов НПВС (мовалис, вольтарен, целебрекс), особенно когда речь идет о наличии воспалительных заболеваний. Возможно применение миорелаксантов при мышечном спазме, антидепрессантов при хронических болевых проявлениях, которые, как правило, сопровождаются депрессивными состояниями.
Физиотерапия позволяет уменьшить воспалительные явления в различных тканях, снизить болевые проявления, улучшить регенерацию.
Мануальная терапия позволяет снять мышечные блоки, улучшить мобильность двигательных сегментов.
ИРТ. Воздействие на биологически активные точки позволяет уменьшить болевые проявления, восстановить нормальную проводимость по нервным волокнам.
Массаж хорошо снимает мышечный спазм, помогает улучшить кровообращение и общее самочувствие.