Орбитопатия, вызванная патологией щитовидной железы, также известная как офтальмопатия / орбитопатия Грейвса (OG), является выражением аутоиммунного процесса, нацеленного на ткани вокруг глазного яблока.
Важные факты о пучеглазии. Почему при этом состоянии нужно срочно идти к эндокринологу
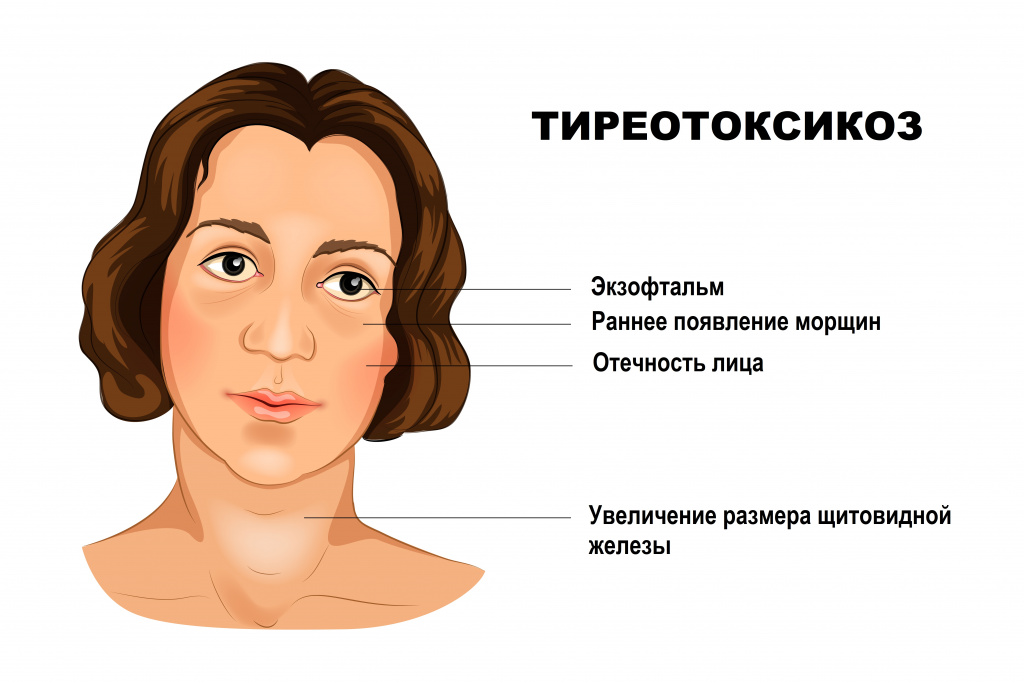
Наиболее распространенное название этой патологии — офтальмопатия — неточно, потому что сам орган зрения (Ophthalmos — глаз) не повреждается напрямую. OG — пучеглазие — наиболее частая причина окулярного проптоза (экзофтальмологии). Это состояние встречается примерно у каждого второго пациента с нарушением работы щитовидной железы.
Пациенты с болезнью Грейвса, пациенты, обращающиеся за медицинской помощью по поводу увеличения глаз (особенно реципрокного), должны быть сначала обследованы у эндокринолога на предмет патологии щитовидной железы. Являясь следствием заболеваний щитовидной железы болезнь Грейвса обычно приводит к поражению глаз (отсюда и название офтальмопатия / орбитопатия Грейвса).
Но также следует учитывать, что офтальмопатия может возникать как при отсутствии в анамнезе гипертиреоза (глазная или эутиреоидная болезнь Грейвса), так и у пациентов с хроническим аутоиммунным заболеванием при гипотиреозе.
Лечение пациентов с ОГ является комплексным не только для лечения орбитопатии, но и для контроля функции щитовидной железы (поддержание эутиреоза). Назначаются йод для профилактического применения, пероральные глюкокортикоиды и различные варианты терапии для облегчения симптомов — искусственное слезотечение или мазь, призматические очки для слепоты, сон с высоко поднятой головой, инъекции ботулотоксина в верхнее веко.
Патогенез орбитопатии
Патогенез пучеглазия не совсем ясен. Глаза считаются уязвимыми, потому что глазные мышцы и фибробласты в ретробульбарном пространстве имеют на поверхности человеческие лейкоцитарные антигены класса II, точно такие же, как у пациентов с аутоиммунным заболеванием щитовидной железы. Из-за этих антигенов клетки могут быть антигенпрезентирующими и инициировать аутоиммунный процесс активации Т-лимфоцитов, местных дендритных клеток. Основным антигеном, с помощью которого клетки инициируют дальнейший аутоиммунный процесс, является рецептор тиреотропного гормона (ТТГ).
Активированные Т- лимфоциты проникают в мышцы, управляющие глазами, и соединительную ткань за глазом и секретируют цитокины (фактор некроза опухоли альфа, интерферон гамма), которые стимулируют фибробласты производить больше гликозаминогликанов.
Гликозаминогликаны гидрофильны, что приводит к накоплению жидкости в тканях, увеличению объема мышц, которые двигают глаза, и увеличению соединительной и жировой ткани за глазным яблоком. Повышенное внутриглазное давление толкает глазное яблоко вперед, сдавливает зрительный нерв и ухудшает функцию глаза и венозный кровоток из структур глаза. Воспаление длится до 1–2 лет, затем сменяясь соединительной тканью.
Диагностика пациентов с пучеглазием
Орбитопатия — наиболее частая причина проптоза (экзофтальма) у взрослых пациентов. Клинически заболевание обычно легко заподозрить, особенно если оно начинается с тиреотоксикоза (или тиреотоксикоза в анамнезе), двустороннего экзофтала и острого или подострого отека структур вокруг глазного яблока.
- У 40% пациентов глазные симптомы возникают в сочетании с клиникой тиреотоксикоза.
- У 20% больных глазные симптомы впервые появляются до начала тиреотоксикоза.
- У 10% пациентов глазные симптомы развиваются в течение 6 месяцев от начала тиреотоксикоза.
Глазные симптомы у пациентов возникают и после лечения тиреотоксикоза (обычно после лечения радиоактивным йодом). У 10%. у пациентов с ГО может развиться дисфункция щитовидной железы.
Таким образом, больного нужно обследовать, назначая целую группу анализов:
- тироксин;
- LT3 (свободный трийодтиронин);
- тесты на антитела: anti-TTHR (антитела к рецептору TTH);
- анализы на ATPO (антитела к тироидпероксидазе).
В зависимости от стадии и степени воспаления пациент может иметь различные глазные симптомы.
В случае объективного осмотра необходимо исследовать конъюнктиву — оценивается:
- отечность тканей глаза — хемоз;
- наличие видимых мелких кровеносных сосудов конъюнктивы;
- отека тканей вокруг глаза — наличие промежутка между краями верхнего и нижнего века (ретракция века).
Также проводится исследование движений глазного яблока — обычно нарушение конвергенции, дисфункция глазных мышц, зрение часто становится двойным.
Экзофтальмометром измеряется степень проптоза — расстояние от латерального края костного мозга до воображаемой перпендикулярной линии, проведенной в наиболее выступающей точке роговицы.
Также необходимо оценить остроту зрения, способность различать цвета. Если есть подозрение на повреждение диска зрительного нерва (необъяснимое внезапное ухудшение зрения, нарушение способности различать цвета, внезапное «выпадение» глазного яблока с орбиты или повреждение роговицы (пространство между веками, пациент жалуется на сильную слезотечение, сильный страх перед светом и т. спазм век) пациента необходимо немедленно направить в специализированный центр лечения глаз.
В случае односторонней офтальмопатии без нарушения функции щитовидной железы в первую очередь целесообразно провести инструментальные исследования, чтобы исключить объемный процесс на орбите. Содержимое глазниц лучше всего визуализируется с помощью магнитно-резонансной томографии (МРТ) глазницы — можно оценить отек движущихся мышц глаза, увеличение ретробульбарной жировой и соединительной ткани, визуализировать зрительный нерв, применяя режим подавления жира, оценить воспалительную активность в глазных лунках.
Когда МРТ невозможна, может быть выполнена компьютерная томография (лучшая визуализация структур костного мозга) или ультразвуковое исследование глаза.
Общие рекомендации по ведению пациентов с пучеглазием
В дополнение к специальному лечению орбитопатии, все пациенты, независимо от тяжести заболевания, должны лечиться от дисфункции щитовидной железы, если таковая имеется. Рекомендуется избегать отягчающих факторов и, при необходимости, оказывать симптоматическое облегчение.
Течение ОГ более тяжелое, если функция щитовидной железы не корректируется, поэтому важно как можно скорее достичь и поддерживать эутиреоз — необходимо лечить как гипотиреоз, так и гипертиреоз.
Есть несколько способов исправить гипертиреоз:
- назначить высокие дозы тиреостатиков и постепенно снижать их до достижения эутиреоза;
- назначить высокие дозы тиреостатиков, влияющих на гипотиреоз, с добавлением левотироксина;
- выполнить частичную или полную тиреоидэктомию или лучевую терапию.
Однако данных клинических испытаний, подтверждающих, что один метод превосходит другие, недостаточно. В настоящее время считается, что все методы приемлемы. Возможно даже лечение радиоактивным йодом в сочетании с пероральными глюкокортикоидами.
Известно, что у курящих пациентов заболевание протекает более тяжело, и эффективность конкретного лечения у таких больных хуже, чем у некурящих. Влияние курения на степень тяжести орбитопатии также напрямую коррелирует с количеством выкуриваемых сигарет в день. Таким образом, всех пациентов следует проинформировать о влиянии курения на офтальмопатию и побудить их бросить курить.
Средства, облегчающие симптомы орбитопатии Грейвса, включают капли, заменяющие слезотечение или мазь (больше подходит для ночного увлажнения), призматические очки для коррекции бликов, инъекции ботулотоксина в верхнее веко (подходящий выбор для ретракции сетчатки, эти процедуры должны выполняться только специалистом, который есть опыт в этом). Больной должен спать на высокой подушке, носить темные очки.
Специфическое лечение пучеглазия
Тактика лечения орбитопатии определяется 3-мя основными критериями:
- тяжестью заболевания;
- степенью активности заболевания;
- качеством жизни пациента.
Для определения степени тяжести заболевания оцениваются следующие признаки:
- разрыв между краями верхнего и нижнего века;
- отек век;
- покраснение век;
- покраснение вокруг глаз;
- припухлость вокруг глаз;
- наличие воспаления;
- экзофтальмологические факторы;
- субъективное ощущение слепоты у пациента и его степень;
- повреждение мышц, двигающих глаза;
- повреждение роговицы;
- повреждение зрительного нерва.
Лечение, которое будет назначено пациенту, определяется путем оценки степени тяжести заболевания.
При очень сложном пучеглазии (эта форма заболевания описывается как угрожающая зрению) необходимо срочное лечение.
Если обнаружено повреждение зрительного нерва, рекомендуется лечение высокими дозами глюкокортикоидов внутривенно. При отсутствии терапевтического эффекта или неудовлетворительном эффекте в течение 1-2 недель, или когда требуется более быстрый эффект, или когда необходимо избежать побочных реакций на глюкокортикоиды, рекомендуется операция по декомпрессии глаза. Как лечение высокими дозами внутривенных пульсовых глюкокортикоидов, так и декомпрессионная операция должны проводиться в специализированных центрах с таким опытом лечения.
В случае повреждения роговицы следует немедленно начать лечение:
- постоянное увлажнение поверхности роговицы;
- если нужно, может быть проведена временная (до поражения роговицы) блефарорафия (ушивание век) или тарсафафия (ушивание бровей и век);
- если описанные меры не помогают, можно рассмотреть возможность лечения системными глюкокортикоидами или декомпрессионной хирургии глаза;
- при перфорации роговицы или очень глубоком поражении назначается лечение антибиотиками.
Может потребоваться имплантация амниотической мембраны или трансплантация роговицы.
После заживления повреждения роговицы важно принять профилактические меры для предотвращения рецидива. Может потребоваться имплантация амниотической мембраны или трансплантация роговицы.
При средней / тяжелой форме орбитопатии выбор метода лечения зависит от активности заболевания. Расчет индекса активности заболевания основан на том факте, что иммуносупрессивная терапия будет эффективной только при наличии активного заболевания (острое воспаление, классически характеризующееся покраснением, отеком, болью). И неэффективной, если воспаление уже разрешено.
Лечение иммунодепрессантами (если заболевание активно) или хирургическое вмешательство (если заболевание неактивно) также рекомендуется после оценки того, что риски лечения оправдывают неблагоприятное воздействие пучеглазия на повседневную жизнь пациента.
Таким образом, лечение первой линии умеренного / тяжелого активного ГО — это внутривенные глюкокортикоиды. Чтобы избежать побочных реакций на такое лечение, рекомендуется не превышать кумулятивную дозу метилпреднизолона в 8 г на курс лечения.
Другим подходящим лечением для активного ГО средней / тяжелой степени является лучевая терапия. Она разрушает Т- лимфоциты, скопившиеся в ретробульбарной ткани. Этот метод особенно подходит для пациентов, которые испытывают головокружение или ограниченные движения глазного яблока. Не рекомендуется превышать кумулятивную лечебную дозу.
Отмечено, что лучевая терапия может привести к временному ухудшению глазных симптомов. Состояние можно облегчить с помощью глюкокортикоидов. В результате клинических испытаний появляется все больше доказательств того, что лучший эффект активного лечения ОГ средней / тяжелой степени достигается при сочетании лечения пероральными глюкокортикоидами с лучевой терапией.
Если процесс орбитопатии неактивен в умеренной / тяжелой степени, рекомендуется хирургическое лечение. Его можно применять при отсутствии активности заболевания не менее 6 месяцев. Последовательность операций следует тщательно спланировать, их рекомендуется выполнять в следующем порядке: декомпрессия глазниц для коррекции экзофтальма, коррекция бликов, пластика век (возможно, бровей).
При легкой форме пучеглазия специальное лечение не показано, поскольку риски лечения не считаются оправданием потенциальных преимуществ. Специальное лечение может быть назначено, если в результате заболевания значительно ухудшается качество жизни. В этой ситуации очень полезен вопросник о качестве жизни, связанный с заболеванием. Имеются данные о том, что может уменьшить повреждение мягких тканей вокруг глаза и улучшить качество жизни, селен, вводимый при легкой форме пучеглазия (100 мкг 2 м.т. / день, 6 месяцев).
Курс лечения пучеглазия индивидуален и не следует забывать об оценке эффективности лечения. Со временем состояние у некоторых пациентов изменяется незначительно, у некоторых симптоматика неуклонно улучшается или ухудшается, а иногда наблюдается волнообразное течение болезни, когда улучшения и обострения повторяются.
Другие методы лечения OG
Притормозить прогрессирование заболевания у некоторых пациентов с ГО средней / тяжелой степени может Ритуксимаб. Это лекарство для биологической терапии, моноклональное антитело, направленное против антигена CD20 на В-лимфоцитах. Ритуксимаб вызывает гибель В-лимфоцитов, в случае орбитопатии — снижает количество антител к рецепторам ТТГ и количество В-лимфоцитов, накопленных в ретробульбарных тканях.
Однако одной из наиболее важных побочных реакций при лечении ритуксимабом является иммуносупрессия, что ограничивает применение препарата. Более того, пока нет надежных данных клинических испытаний, подтверждающих эффективность такого лечения. Поэтому лечение ритуксимабом считается целесообразным только у отдельных пациентов с умеренным / тяжелым и недавним началом пучеглазия.
Как возможная альтернатива лечению орбитопатии предлагаются аналоги соматостатина, учитывая, что фибробласты в ретробульбарных тканях имеют рецепторы соматостатина и активность патологии коррелирует с результирующей интенсивностью люминесценции в сцинтиграммах октреотида. Но клиническая эффективность аналогов соматостатина не показала значительного отличия от плацебо в клинических испытаниях и, следовательно, не показана для лечения пучеглазия.
Выводы
Орбитопатия Грейвса — это выражение аутоиммунного процесса, нацеленного на ткани вокруг глазного яблока. Заболевание обычно легко заподозрить клинически, особенно если оно начинается с тиреотоксикоза или тиреотоксикоза в анамнезе, двустороннего экзофтальма и острого или подострого отека структур вокруг глазного яблока.
Специфическое лечение ОГ назначается в зависимости от тяжести и активности заболевания. Очень тяжелое пучеглазие лечится с помощью внутривенных глюкокортикоидов, выполняется декомпрессионная операция, и при обнаружении повреждения роговицы проводится постоянная гидратация поверхности роговицы с соответствующей терапией антибиотиками. Может потребоваться хирургическое вмешательство.
Внутривенное введение глюкокортикоидов является лечением первой линии при умеренном / тяжелом активном заболевании, а декомпрессия или корректирующая операция могут быть выполнены при умеренно / тяжелой неактивной форме.
При легкой форме заболевания специфическое лечение не рекомендуется. Глазные симптомы можно облегчить с помощью общих мер, рекомендуемых при более тяжелых формах заболевания. Необходимо: лечить основное заболевание, отказаться от курения, провести инъекции токсина в верхнее веко, практиковать сон с поднятой головой, носить темные очки.
[dcb id=9583]
Экзофтальм: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Экзофтальм (пучеглазие) представляет собой патологическое выпячивание глазного яблока из полости орбиты, которое не сопровождается увеличением его продольного размера.
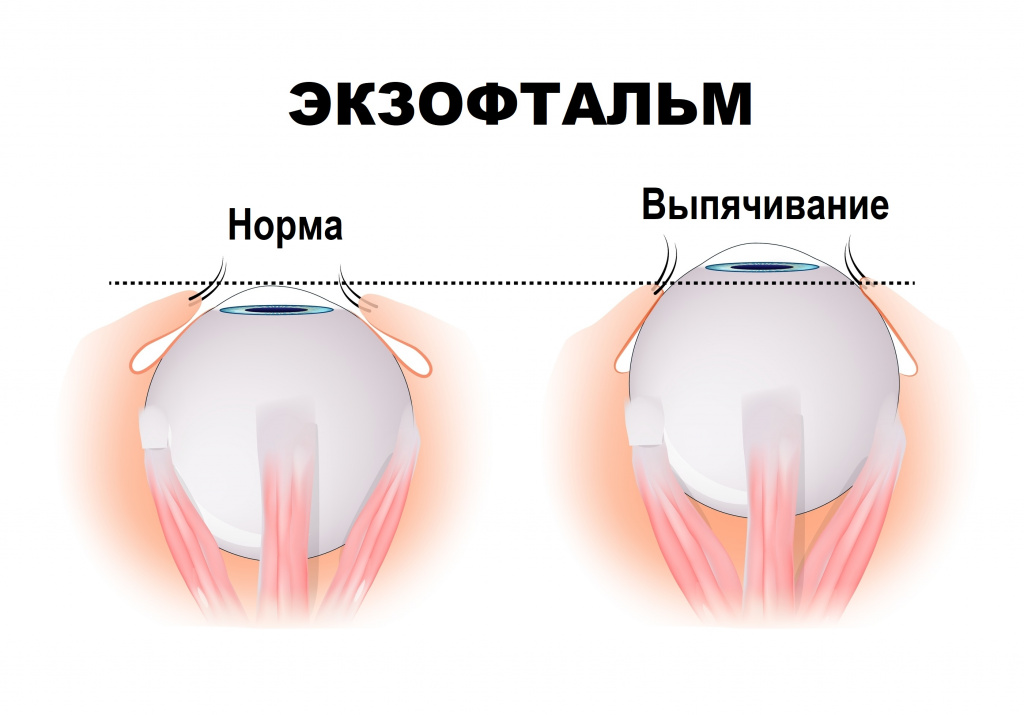
В случае сдавление зрительного нерва наблюдается снижение остроты зрения, а боль иррадиирует в область лба.
Если пучеглазие стало следствием гипоталамо-гипофизарного расстройства, то мы наблюдаем быстрое нарастание отека век, парез глазодвигательных нервов, повышение внутриглазного давления.
Разновидности экзофтальма
Выделяют следующие разновидности пучеглазия:
- истинное, когда пучеглазие развивается в результате опухолевых или воспалительных процессов, протекающих в органах зрения или окружающих тканях;
- мнимое, когда у человека присутствует врожденная асимметрия глазниц и некоторые другие патологии черепа;
- гипоталамо-гипофизарное, когда пучеглазие становится следствием раздражения гипоталамических центров в процессе чрезмерной секреции гипофизом тиреотропных гормонов.
Согласно клинической классификации, различают:
- постоянный экзофтальм, когда симптом развивается стремительно (обычно на фоне патологий щитовидной железы);
- пульсирующий экзофтальм, когда глаз выпячивается при тромбозе или аневризме сосудов глазницы (при отсутствии лечения может привести к тотальному выпадению глазного яблока);
- перемежающийся экзофтальм, который возникает при изменении положения головы (обычно при наклоне головы вперед) и объясняется заболеваниями сосудов глаз (например, патологическим расширением вен глазницы).
По степени прогрессирования:
- непрогрессирующее пучеглазие;
- медленно прогрессирующее пучеглазие – о нарастании клинической картины свидетельствует увеличение размера глазного яблока на 0,5-2 мм в течение месяца;
- быстро прогрессирующее пучеглазие – размер глазного яблока увеличивается более чем на 2 мм менее чем за 30 дней.
По локализации:
- односторонний экзофтальм – затронут только один глаз;
- двусторонний экзофтальм – наблюдается выпячивание обоих глаз;
Выделяют три степени выпячивания глазного яблока:
- 1-я степень: диаметр глазного яблока не превышает 21-23 мм;
- 2-я степень: диаметр глазного яблока составляет 24-26 мм;
- 3-я степень: диаметр глазного яблока более 27 мм.
Возможные причины экзофтальма
Экзофтальм может быть симптомом следующих заболеваний:
- диффузного токсического зоба (базедовой болезни);
- опухоли глазницы;
- гидроцефалии;
- опухоли головного мозга (в том числе метастатической);
- травматического повреждения глазницы с кровоизлиянием в глазное яблоко (одной из наиболее частых причин одностороннего экзофтальма);
- травматического перелома основания черепа;
- тромбоза (закупорки сгустком крови сосудов головного мозга);
- аневризмы сосудов головного мозга;
- воспалительного поражения костных и мягких тканей глазницы, пазух носа;
- варикозного расширения вен глазницы;
- трихинеллеза (при миграции трихинелл в мягкие ткани глазницы).
Первичной диагностикой экзофтальма занимается врач-окулист. Однако поскольку коррекция экзофтальма во многом зависит от лечения основного заболевания, ставшего причиной пучеглазия, может потребоваться помощь
врача-эндокринолога
,
невропатолога
или нейрохирурга.
Диагностика и обследования при экзофтальме
Диагностика экзофтальма основывается на результатах сбора анамнеза, наружного осмотра и данных лабораторных и инструментальных обследований.
Экзофтальмометрия – исследование проводят с помощью экзофтальмометра Гертеля. Прибор похож на линейку, по которой двигаются две рамки с закрепленными на них зеркалами, и позволяет измерить степень выпячивания глазного яблока.
Офтальмоскопия – осмотр глазного дна с помощью специальных инструментов, который позволяет оценить состояние сетчатки глаза, диска зрительного нерва, сосудов глазного дна.
Биомикроскопия позволяет определить дефекты роговицы, а также состояние органа зрения в целом.
Тонометрию глаз проводят с целью определения внутриглазного давления.
Оптическая когерентная томография (ОКТ) – диагностическое исследование структур глаза с помощью когерентного томографа, которое позволяет оценить изменения в сетчатке глаза, выявить отеки, дистрофии, воспалительные процессы, кровоизлияния и др. При экзофтальме определяется отек периорбитальной клетчатки, участки кровоизлияния.
Компьютерная периметрия – высокоточная методика определения границ полей зрения.
УЗД глаза (эхография) дает возможность визуально оценить структуры глаза и окружающих его тканей, кровоток в сосудах глаза.
Компьютерная томография орбит применяется с целью для диагностики многих заболеваний глаз и прилежащих тканей, помогает установить выраженность экзофтальма. Возможность анализа трехмерной модели изучаемой области позволяет не пропустить патологию в органах зрения на ранней стадии.
КТ глазных орбит
Метод выявления различных патологий органа зрения с помощью компьютерной томографии.
Рентген черепа в прямой и боковой проекции обычно назначают после травматических повреждений головы.
Рентген черепа
Рентгенологическое исследование черепа для выявления нарушений структуры и целостности костей черепа различной природы.
МРТ орбит МРТ назначают при травмах глазного яблока, воспалительных процессах в структурах глаза, резком снижении зрения, нарушении кровообращения и функционирования зрительного нерва, подозрении на новообразования.
МРТ орбит
Исследование, позволяющее получить информацию о состоянии органа зрения.
Если экзофтальм является одним из симптомов патологии щитовидной железы, то определяют:
- уровень тиреоидных гормонов: ТТГ, Т3 свободный, Т4 свободный;
Что делать при экзофтальме
При появлении пучеглазия следует как можно быстрее обратиться к врачу с целью установления его причины и начала лечения.
Лечение экзофтальма
Лечение экзофтальма определяется причиной его возникновения и степенью выраженности.
Если экзофтальм развился у пациента с эндокринологической патологией, то обычно назначают препараты, регулирующие функцию щитовидной железы. Локально рекомендуются капли, увлажняющие конъюнктиву.
При повышении внутриглазного давления врач выписывает капли для его снижения.
Если выявлена аутоиммунная природа экзофтальма, назначают глюкокортикостероидные средства.
Если причиной пучеглазия стал воспалительный процесс, применяют противовоспалительный и антибактериальные препараты.
При травматическом повреждении и в случае отсутствия движения глазного яблока рекомендовано оперативное лечение. Кроме того, при неэффективности терапии щитовидной железы может потребоваться ее удаление.
Источники:
- Федеральные клинические рекомендации по диагностике и лечению эндокринной офтальмопатии при аутоиммунной патологии щитовидной железы. Разраб.: Российская ассоциация эндокринологов, Межрегиональная общественная организация «Ассоциация врачей-офтальмологов». — 2014.
- Лоскутов И.А. Симптомы и синдромы в офтальмологии / Лоскутов И.А., Беликова Е.И., Корнеева А.В. – М.: ГЭОТАР-Медиа, 2021. – 256 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
О заболевании
Двусторонний экзофтальм чаще всего является проявлением эндокринной офтальмопатии при заболеваниях щитовидной железы, которые сопровождаются повышением ее функциональной активности. Считается, что высокий уровень антител к рецепторам тиреоглобулина запускает аутоиммунные процессы в орбитальных тканях. У некоторых пациентов дисфункция щитовидной железы может проявляться односторонним экзофтальмом. Вовлечение второго глаза в патологический процесс обычно происходит в течение ближайших 3 лет.
Оптическая нейропатия на фоне отечного экзофтальма является одним из грозных осложнений. При несвоевременном оказании медицинской помощи возможно значительное ухудшение зрения. Развитие оптической нейропатии имеет многофакторный генез:
- сдавление зрительного нерва наружными мышцами глаза, увеличенными на фоне значимого отека;
- механическое растяжение и смещение зрительного нерва на фоне выпячивания глазного яблока;
- повышение давления внутри орбиты;
- недостаточность сосудистого кровоснабжения ретины (сетчатки);
- сдавление верхней глазной вены;
- воспалительное поражение мягких тканей орбиты.
При оптической нейропатии показано срочное лечение, которое заключается в купировании воспалительного процесса. Для этого используются кортикостероидные противовоспалительные препараты или хирургическая декомпрессия орбиты. Операция предполагает удаление жировой клетчатки, инфильтрированной иммунными факторами, которые и вызывают повреждение зрительного нерва.
Односторонний экзофтальм всегда подозрителен в отношении локального процесса. Так, требуется исключить опухоль орбиты (самой частой является кавернозная гемангиома), варикозное расширение вен, травму глазницы со смещением костных отломков. Характер лечения при определяется причиной развившегося пучеглазия.
Виды экзофтальма
Выделяют 2 вида экзофтальма эндокринной природы:
- тиреотоксический экзофтальм;
- отечный экзофтальм;
На основании активности патологического процесса различают 3 стадии, принадлежность к которой отображается в диагнозе:
- компенсированная стадия;
- субкомпенсированная стадия;
- декомпенсированная стадия.
Симптомы экзофтальма
Симптомы эндокринного поражения глаз на начальных стадиях включают в себя:
- пристальный взгляд, показывающий удивление;
- непостоянное двоение в глазах, особенно в утреннее время вскоре после пробуждения;
- вынужденное положение головы для уменьшения выраженности двоения рассматриваемых предметов;
- отечность век;
- ощущение песка и раздраженности глаз;
- повышенная чувствительность к световому потоку;
- покраснение конъюнктивальной оболочки;
- усиленный блеск в глазах;
- внезапно появляющиеся боли в глазнице.
Перечисленные симптомы эндокринного поражения органа зрения наиболее выражены в утренние часы, а в течение дня постепенно уменьшаются.
Непосредственные симптомы экзофтальма появляются не сразу, а с течением времени, когда эндокринная офтальмопатия прогрессирует. Постепенно нарушается подвижность глазного яблока, на поздних стадиях глазодвигательные мышцы могут полностью бездействовать.
Эндокринный экзофтальм одного глаза или двух сразу, как правило, сопровождается неофтальмологическими симптомами, указывающими на гиперфункцию щитовидной железы. К ним относятся следующие проявления:
- чрезмерная возбудимость;
- резкие перепады настроения от радости до плаксивости и наоборот;
- беспокойство и внутренняя тревога;
- плохая концентрация внимания;
- бессонница ночью;
- суетливость и нервозность;
- повышенная потливость;
- общая слабость;
- учащенное сердцебиение;
- дрожание тела, пальцев рук;
- «беспричинное» снижение веса при повышенном аппетите;
- частый стул;
- слабость в мышцах;
- расстройства менструального цикла – у женщин, снижение полового влечения – у мужчин.
Выпадение зрительных полей являться признаком, который указывает на вовлечение в патологический процесс зрительного нерва. Это говорит о развитии оптической нейропатии на фоне отечного экзофтальма. Важно, что при этом состоянии на диске зрительного нерва отсутствуют застойные явления. Другими симптомами, которые подозрительны в отношении оптической нейропатии, являются:
- ухудшение зрительной остроты;
- нарушение цветовосприятия;
- нечеткость или отсутствие насыщенности цвета.
При появлении подобных симптомов следует незамедлительно посетить офтальмолога.
Причины экзофтальма
Эндокринные причины экзофтальма:
- длительно протекающий диффузный токсический зоб при отсутствии адекватной компенсации;
- аутоиммунный тиреоидит и гипотиреоз.
Факторами риска экзофтальма, которые повышают вероятность офтальмологических нарушений на фоне причинного заболевания, являются сахарный диабет и курение (количество выкуриваемых сигарет прямо пропорционально риску развития осложнений офтальмопатии).
В некоторых случаях может наблюдаться псевдоэкзофтальм. Так, ложное выпячивание бывает связано с высокой степенью близорукости, асимметрией лицевого скелета и подобными состояниями.
Диагностика экзофтальма
Диагностика экзофтальма проводится на основании визуального осмотра, а также данных экзофтальмометрии. Пациенты с эндокринной офтальмопатией должны регулярно наблюдаться у офтальмолога для раннего выявления возможных осложнений отечного экзофтальма. В программу обследования пациентов с диагнозом эндокринной офтальмопатии входят следующие методы:
- визометрия – исследование зрительной остроты;
- тонометрия – измерение внутриглазного давления в правом и левом глазном яблоке;
- биомикроскопия – исследование структур переднего отрезка глаза с помощью специальной оптики;
- определение объема движений глазного яблока;
- офтальмоскопия – исследование глазного дна;
- компьютерная периметрия, направленная на изучение широты зрительных полей;
- исследование цветового зрения с помощью таблиц Рабкина;
- компьютерная томография глазниц;
- денситометрия мягких тканей – исследование, направленное на определение плотности;
- оптическая когерентная томография диска зрительного нерва и макулы;
- допплеровское исследование кровотока в сосудах глаза и орбитальной области.
Эндокринолог проводит мониторинг уровня ТТГ (тиреотропного гормона), на основании которого оценивают степень компенсации гипертиреоза. Рекомендовано также определение антител к рецептору ТТГ, при повышении уровня которых говорят о том, что причиной эндокринной офтальмопатии является диффузный токсический зоб.
Диагностический протокол для каждого пациента составляется на основании общепринятых рекомендаций и с обязательным учетом особенностей клинического случая.
Лечение пучеглазия
Лечение пучеглазия, в т.ч. эндокринного происхождения, организует офтальмолог. В легких случаях проводится консервативная терапия, в тяжелых, когда имеется угроза потери зрения – показано микрохирургическое вмешательство. Помимо специфического офтальмологического лечения важно поддержание состояния эутиреоза. Для снижения уровня тиреоидных гормонов в крови возможно проведение медикаментозной (блокирующей) терапии, тиреоидэктомии (удаления щитовидной железы) или лечение радиоактивным йодом. Программу эндокринной помощи составляет эндокринолог.
Консервативное лечение
Для лечения экзофтальма, осложненного повреждением роговицы, офтальмолог назначает использование препаратов, заменяющих слезную жидкость. Они закапываются в конъюнктивальный мешок на протяжении дня и позволяют предупредить развитие синдрома сухого глаза и связанных с этим осложнений. Если на роговице образовался эрозивно-язвенный дефект, то к лечению добавляются антисептические и репаративные препараты.
Для коррекции диплопии офтальмолог подбирает призматические очки, которые позволяют получить четкое зрение и избежать двоения зрительных образов.
В рамках комплексного лечения экзофтальма также используются метаболические препараты, антигипоксанты, антиоксиданты, средства, улучшающие микроциркуляцию. Для улучшения состояния глазного яблока и глазодвигательных мышц рекомендуется курс физиопроцедур.
Хирургическое лечение
Современная офтальмологическая хирургия добилась серьезных успехов, которые позволяют сохранить зрение человеку с эндокринной дисфункцией.
При оптической нейропатии, когда в патологический процесс вовлечен зрительный нерв, существует высокий риск развития слепоты. Для предупреждения этого осложнения в срочном порядке проводится хирургическая декомпрессия орбит при экзофтальме. Операция направлена на удаление жировой ткани, окружающей глазное яблоко. Именно в этой зоне скапливаются повреждающие лимфоциты и цитокины. Вовремя проведенная операция позволяет уменьшить собственную иммунную агрессию, улучшить положение глаза в орбите, уменьшить экзофтальм и предупредить образование кожных рубцов. Усилить терапевтический эффект позволяет одновременное проведение кортикостероидной терапии, направленной на блокирование воспалительного процесса.
Хирургическое лечение экзофтальма также проводится при повреждении роговицы и непереносимости/наличии противопоказаний к кортикостероидной терапии. При повышенном риске перфорации роговицы может выполняться покрытие ее биологической пленкой, кератопластика или декомпрессия орбит.
Вторичное косоглазие, которое развивается на фоне длительно существующего экзофтальма, успешно корректируется хирургическим путем. Для этого проводятся операции на глазодвигательных мышцах.
Профилактика
Для снижения риска экзофтальма важно своевременно лечить эндокринную патологию. Эутиреоидное состояние является залогом правильной работы глазодвигательных мышц и сохранения нормальной анатомии орбиты.
Реабилитация
После хирургического лечения экзофтальма пациентам рекомендуется придерживаться следующих правил:
- отказаться от курения, т.к. сигаретный дым является фактором, утяжеляющим течение эндокринной офтальмопатии;
- не поднимать тяжести и не посещать спортивный зал;
- не посещать сауну и баню;
- стараться не мочить прооперированный глаз.
Этих правил следует придерживаться до полного восстановления тканей, подвергшихся хирургическому вмешательству. Отказ от курения должен быть пожизненным.
Киселева Т.Н., Пантелеева О.Г., Шамшинова А.М. Кровоток в сосудах глаза и орбиты у больных эндокринной офтальмопатией // Вестник офтальмологии. – 2007. – Т. 123. – № 1. – С. 33–36.
Потёмкин В.В, Гольцман Е.В, Ковалёва М.С. Уровень эписклерального венозного давления у пациентов с эндокринной офтальмопатией // Офтальмологические ведомости. – 2018. – Т. 11. – № 3. – С. 21–25.
Бровкина А.Ф., Яценко О.Ю., Аубакирова А.С. Компьютерно-томографическая анатомия орбиты с позиции клинициста // Вестник офтальмологии. – 2008. – T. 124. – № 1. – С. 11–14.
Экзофтальм или по-другому пучеглазие — это смещение глаза кпереди, то есть когда один или оба глаза смещены из глазниц наружу. Экзофтальм часто выступает следствием прогрессирования других заболеваний, например, щитовидной железы или воспалительных процессов в глазнице.
Экзофтальм диагностируется с одинаковой частотой как у мужчин, так и у женщин. Заболевание может проявиться в любом возрасте — у молодых и пожилых людей.
Причины развития экзофтальма
Экзофтальм часто развивается на фоне других патологий. Среди них врачи выделяют:
- поражение щитовидной железы (Базедова болезнь);
- варикозное расширение вен глазницы;
- опухоль головного мозга;
- воспаления в костных и мягких тканях глазницы;
- аневризма сосудов мозга;
- травмы глаза.
Экзофтальм может сигнализировать о заболеваниях врожденного или приобретенного характера. Причины могут быть связаны как с патологиями органов зрения, так и с заболеваниями других систем.
Если экзофтальм связан с патологическими процессами в зрительной системе, то для такого экзофтальма характерно одностороннее развитие.
Виды экзофтальма
Существует классификация, по которой можно охарактеризовать данное заболевание.
- Мнимый экзофтальм. Этот тип развивается, когда глазное яблоко увеличивается в размерах. Это провоцирует прогрессирование близорукости высокой степени, а также повышенное внутриглазное давление, что чревато глаукомой.
- Истинный экзофтальм. Развивается только вследствие сбоев в работе эндокринной системы, заболеваниях щитовидной железы, онкологических заболеваниях глазницы.
- Перемежающийся экзофтальм. Самая редкая форма экзофтальма, которая развивается при варикозе сосудов глазницы. Визуально такая форма заболевания проявляется тогда, когда пациент наклоняет голову.
- Пульсирующий экзофтальм. Чаще всего проявляется при травмах глаза, тромбозах глазницы.
Симптомы экзофтальма
Главный признак экзофтальма — визуальное выпячивание глаза. Помимо этого, пациент может жаловаться на покраснение век, которое часто сопровождается болевыми ощущениями. Также среди симптомов наблюдается повышенное слезотечение и светобоязнь. При внешнем осмотре можно обнаружить отек глазницы и век.
Если экзофтальм развился на фоне проблем с щитовидной железой, то заболеванию сопутствует симптом грефе, белая полоска между зрачков и верхним веком. Бывает, что пациент жалуется на двоение в глазах.
Чем опасен экзофтальм
При развивающемся экзофтальме сильно снижается острота зрения, глазное дно изменяется. Развитие заболевания может привести к таким осложнениям, как кровоизлияние в сетчатку и атрофия диска зрительного нерва, что чревато безвозвратной потерей зрения.
Диагностика экзофтальма
Для того чтобы поставить точный диагноз относительно данной патологии требуется проведение такого исследование, как экзофтальмометрия. Оно определяет степень смещения глазного яблока. Также проводятся компьютерные исследования: КТ (компьютерная томография) и МРТ (магнитно-резонансная томография), измеряется внутриглазное давление, измеряется острота зрения.
Если форма экзофтальма выраженная, врач проводит исследования роговицы: оценивает степень ее увлажненности, насколько ее поверхность ровная, нет ли видимых повреждений.
Лечение экзофтальма
Выбор метода лечения экзофтальма зависит от того, чем было вызвано заболевание. При эндокринных нарушениях проводится гормональная терапия. Если экзофтальм вызван онкологическими процессами, пациент обследуется о врача-онколога для выработки дальнейшей стратегии лечения.
Если экзофтальм развился на фоне воспаления глазницы, то назначаются антибиотики и противовоспалительные препараты. При тромбозе сосудов головного мозга может быть эффективна, как правило, показаны антикоагулянты и фибринолитики.
В случае если экзофтальм связан с заболеваниями роговицы, применяются регенерирующие гели и мази. Также проводится вмешательство, скрепляющее веки между собой до того момента, пока роговица не восстановится.
Не тяните с диагностикой
При первых симптомах экзофтальма обращайтесь в офтальмологическую клинику. Тщательная диагностика и вовремя начатое лечение способно предотвратить развитие опасных последствий для зрения, вплоть до его утраты.
Отличительная особенность пучеглазия — белый просвет, который заметен при взгляде вниз, между верхним веком и радужной оболочкой. Кроме того, при пучеглазии изменяется цвет кожи век. Она становится несколько темнее, приобретает синюшный оттенок.
Многие считают, что решить проблему пучеглазия должен офтальмолог, но это не всегда так. Обычно, лечением пучеглазия занимаются иные специалисты: эндокринолог, травматолог, невропатолог, отоларинголог или онколог. При этом, выбор методов лечения напрямую связан с причиной, вызвавшей данное состояние.
Виды пучеглазия
Большинство пациентов очень удивляются, когда слышат, что пучеглазие (экзофтальм), болезнью не является. Это только симптом, которые может сопровождать достаточно многие заболевания. Экзофтальм проявляется по-разному, но в медицине выделять всего три его вида:
- Односторонний, когда лишь один глаз выступает из орбиты.
- Двусторонний, когда выступают из орбиты оба глаза.
- Ложное пучеглазие, при котором, выступание глазного яблока является особенностью физиологии и не превышает 2 мм от нормы (пациенты с ложным пучеглазием должны наблюдаться у врача, так как входят в группу риска).
Небольшое выпячивание глаз (15-18 мм) принято считать физиологической нормой. При этом, пучеглазие становится тревожным симптомом, когда данный показатель превышен на 2-8 мм.
Причина пучеглазия — патологические процессы, происходящие в организме. Поэтому, при выявлении экзофтальма, обязательно полное медицинское обследование, которое и уточнит диагноз. Ведь его излечение, возможно лишь при излечении заболевания, его вызвавшего.
Патологии, вызывающие пучеглазие
Экзофтальм могут вызывать три группы заболеваний:
- Эндокринные патологии. Самая распространенная эндокринная причина пучеглазия — Базедова болезнь (зоб). При зобе, щитовидная железа синтезирует слишком много гормона, что становится причиной усиления образования клеток иммунной системой. Иммунные клетки перегружают ткани глаз, провоцируют отек, вызывают серьезное утолщение глазодвигательных мышц.
- Системные патологии. К ним относят опухоли мозга, придаточных пазух носа, заболевания крови, а также воспалительные процессы в пазухах носа, аневризмы и тромбоз сосудов мозга, трихинеллез, переломы костей орбиты, с кровоизлиянием.
- Патологии глаз. Здесь «виновниками» наступившего пучеглазия могут стать: высокая степень миопии, тромбоз орбитальной вены, глаукома, опухоли орбиты.
Лечением пучеглазия в этом случае занимается врач соответствующей специализации.
Признаки пучеглазия
Пучеглазие является не только проблемой эстетического характера. Сам по себе, экзофтальм весьма отрицательно влияет на функцию зрения, что может окончиться полной слепотой. Вероятно, пучеглазие, один из немногих симптомов, имеющих ряд собственных признаков симптоматики. Ведь люди с экзофтальмом имеют не только внешние проявления патологии.
Так наблюдается нарушение подвижности глаз, двоение видимых предметов, косоглазие, светобоязнь, ощущение внутреннего давления на глаза, постоянное слезотечение. Плотный контакт глазного яблока и века отсутствует, поэтому роговица не увлажняется в полной мере, что может вызвать ее дистрофию, с потенциально возможным разрушением либо воспалением. Нередки отеки век, конъюнктивы, сетчатки, ДЗН обоих глаз.
Подобное состояние грозит наступлением слепоты, по причине сдавливания зрительного нерва из-за повышенного давления в глазной полости. В этом случае, глаз просто атрофируется и отомрет.
Диагностика
Точная своевременная диагностика экзофтальма очень важна для ускорения начала лечения основного заболевания. Конечно, пучеглазие может быть и ложным, но, любое подозрение на наличие подобного отклонения, все равно должно заставить обратиться за медицинской помощью к офтальмологу либо терапевту. И врач на основе собранного анамнеза, порекомендует нужного специалиста.
С помощью современных методов диагностики, достаточно быстро устанавливают наличие экзофтальма либо его отсутствие. Для этого выполняют:
- Офтальмологический осмотр;
- Магнитно-резонансную или компьютерную томографию.
- Лабораторные исследования.
Лечение пучеглазия
Пучеглазие на фоне базедовой болезни, требует коррекции функции щитовидной железы. При этом, как правило, назначают курс глюкокортикостероидных средств.
Для лечения воспалительных процессов применяют антибактериальную терапию либо хирургическое вмешательство.
Операция не исключена и при онкологическом диагнозе. Для раковых болезней, также назначают химиотерапию и облучение, как правило, в комплексе.
Чтобы устранить сдавливание зрительного нерва проводят хирургическую операцию, при которой частично удаляют жировую ткань. При повреждении роговицы, выполняют полное либо частичное сшивание век.
Но чтобы облегчить симптомы течения самого пучеглазия, специалисты рекомендуют придерживаться пяти основных правил:
- Поддерживать постоянную влажность глазных яблок, для чего применять имеющиеся в продаже специальные мази, которые необходимо закладывать в глаз на ночь.
- Носить темные очки. Очки с качественными стеклянными линзами, способны надежно защищать глаза от солнечного света и ветра, а также маскировать их косметический недостаток.
- Отказаться от соли. При снижении потребления соли, в организме происходит сокращение образования жидкости, что снизит и ее давление на глазное яблоко.
- Сделать более возвышенным положение головы во время сна. Даже возвышение не более 15 см к привычному положению головы поможет избежать отека век, который усугубляет проявления пучеглазия.
- Применять глазные капли с противовоспалительным действием. Правда необходимо помнить, что их закапывание для борьбы с гиперемией конъюнктивы, эффективно лишь первые трое суток. При злоупотреблении этой процедурой происходит еще большее расширение сосудов и покраснение глаз.
Лечение пучеглазия, является процессом длительным, нередко затягивающимся на несколько лет. Как правило, прогноз лечения благоприятный, однако пациенту для его достижения необходимо вовремя обратиться за медицинской помощью и скрупулезно следовать рекомендациям специалиста.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
В этой статье
- Причины возникновения экзофтальма
- Симптомы экзофтальма
- Виды экзофтальма
- Стадии развития экзофтальма
- Диагностика экзофтальма
- Лечение экзофтальма
- Декомпрессия орбиты при экзофтальме
- Прогноз и возможные последствия экзофтальма
Экзофтальм представляет собой смещение одного или обоих глаз вперед. Спровоцировать его могут различные факторы. От них зависят форма протекания и способ лечения. Зачастую нужна помощь нескольких врачей: окулиста, эндокринолога, терапевта. Экзофтальм способен вызвать нарушения зрения. Рассмотрим подробнее эту болезнь.
Экзофтальм не всегда является патологией. Он может быть симптомом какой-либо болезни и естественным состоянием. Но во всех случаях речь идет о выпуклости одного или обоих глаз. Еще этот синдром называют пучеглазием, протрузией и проптозом. Впервые его описал в XVIII веке ирландский врач Р.ДЖ. Грейвс, который рассматривал экзофтальм в качестве одного из признаков эндокринной офтальмопатии.
Причины возникновения экзофтальма
Проптоз вызывают различные факторы. У женщин он обычно возникает на фоне нарушений эндокринной системы, у мужчин — после травм головы. Причинами могут выступать как офтальмологические патологии, так и системные. В числе первых:
- воспаление орбиты;
- травматическое поражение орбиты;
- болезни глазницы;
- дисфункция ресничной мышцы;
- опухолевые процессы;
- внутриглазные кровоизлияния;
- врожденная глаукома;
- высокая степень миопии;
- паралич глазных мышц.
Воспаление орбиты может возникнуть из-за панофтальмита, инфекционного поражения слезного мешка, гнойных процессов на веках и носу, стоматологических заболеваний, инфекций ушей и пр. Осложненные формы этих болезней способны привести к экзофтальму.
Если первичное заболевание развивается на одном глазном яблоке, возникает экзофтальм одного глаза. Двусторонние патологические процессы вызывают бинокулярный проптоз. Механические травмы, опухоли и повреждения вен, как правило, становятся причинами возникновения одностороннего экзофтальма. Врожденная глаукома поражает чаще всего оба глазных яблока, поэтому и пучеглазие возникает двустороннее.
Проптоз может быть следствием заболеваний и патологических состояний, которые изначально не связаны с органами зрения:
- дисфункции щитовидной железы;
- нарушения кровообращения;
- заболевания крови;
- неправильное строение черепа;
- гидроцефалия и пр.
Эти причины вызывают экзофтальм двусторонний, когда выпячиваются оба глаза. Проптоз не всегда развивается равномерно. Сначала симптомы могут проявляться только на одном глазном яблоке. Это еще более заметно, чем бинокулярная форма синдрома.
Факторы развития экзофтальма у детей и взрослых могут отличаться. У малышей проблемы с щитовидкой возникают реже. Проптоз у них может быть следствием врожденной глаукомы, неправильного строения черепа, прогрессирующей близорукости или травмы.
Симптомы экзофтальма
Клинические симптомы пучеглазия зависят от его этиологии. Для той или иной его разновидности характерны соответствующие признаки. Общий симптом — выпуклость глаз. Как правило, это заметно со стороны. Глазное яблоко может смещаться не только вперед, но и немного вбок, как при косоглазии. Некоторые люди жалуются на боль при движении глазами.
Наблюдаются и другие офтальмологические признаки:
- отечность слизистой;
- сухость роговицы;
- слезоточивость;
- диплопия;
- светочувствительность;
- покраснение склеры;
- несмыкание век;
- снижение остроты зрения.
Любой их этих симптомов должен стать поводом для визита к офтальмологу. Сигналом могут послужить и системные признаки первичного заболевания, на фоне которого развивается экзофтальм: слабость, быстрая утомляемость, бессонница, частые головокружения, быстрая потеря веса, повышенное потоотделение, тахикардия, нервозность, беспокойство и пр.
Виды экзофтальма
Проптоз бывает истинным и ложным. Первый характеризуется острым или хроническим поражением глазных тканей. При этом не всегда наблюдается воспаление. Требуется обязательное лечение. Мнимое пучеглазие — это следствие асимметрии глазниц, врожденных аномалий строения черепа или выраженной близорукости. Ложный экзофтальм не вызывает воспалительного процесса. Выпуклость глаз в пределах нормы. Лечить такой проптоз не нужно. Но пациент находится в группе риска, а потому ему необходимо чаще бывать у офтальмолога.
Исходя из особенностей клинической картины протрузии глаза, выделяют следующие виды экзофтальма:
- Постоянный. Возникает при эндокринных нарушениях и после удаления щитовидки. Характеризуется быстрым прогрессированием.
- Перемежающийся. Развивается на фоне поражения глазных сосудов. Экзофтальм перемещается с одного глаза на другой при наклонах тела или головы.
- Пульсирующий. Является следствием травм глаз, аневризмы или тромбоза. Выпячивание происходит в такт пульсу. Часто сопровождается мигренью.
Исходя из причин выпячивания глаз, выделяют:
- Отечный экзофтальм. Возникает при эндокринных и аутоиммунных патологиях или вследствие повышенной выработки в организме тиреотропного гормона. Прогрессирует стремительно. У больного подскакивает внутриглазное давление, ощущается сильная боль в орбитах, острота зрения сильно снижается. Есть риск образования на роговице язв.
- Тиреотоксический экзофтальм. Развивается из-за чрезмерной выработки гормонов щитовидки, при гипертиреозе и на фоне гормональных сбоев. Зачастую такое пучеглазие временное, а выявляют его у женщин. Экзофтальм при тиреотоксикозе сопровождается тахикардией и тремором. Нередко синдром проходит самостоятельно, стоит только восстановить гормональный фон.
- Гипоталамо-гипофизарный экзофтальм. Возникает при раздражении гипоталамических центров, что бывает при вегетативных, обменных и эндокринных расстройствах. Появляется синдром внезапно и очень быстро прогрессирует. Для него характерны такие симптомы, как отек конъюнктивы, паралич глазных нервов и повышенный офтальмотонус. Бывают нарушения со стороны психики, нервной и половой систем.
- Интермиттирующий экзофтальм. По основным признакам схож с пульсирующим. Но возникает при перенапряжении и во время наклона головы вперед, а не вбок. Глаза выпячиваются, если зажать яремную вену на шее. Чувствуется пульсация в глазном яблоке.
- Экзофтальм при диффузном токсическом зобе (болезни Грейвса или Базедовой болезни). Выпуклость умеренная, развивается медленно без каких-либо последствий. У больного сохраняется подвижность глаз, нет болевых ощущений, диплопии и сильного дискомфорта. Но есть другие признаки: косоглазие, отставание верхнего века при переводе взгляда вниз, снижение частоты естественных миганий.
Зачастую развивается бинокулярный проптоз. Иногда возникает экзофтальм односторонний, который впоследствии переходит в двустороннюю форму.
Стадии развития экзофтальма
Клиническая картина определяется стадией развития недуга и зависит от степени смещения глазного яблока в орбите. Всего их три:
- Первая: диаметр глаза — 21-23 мм. Может отсутствовать выраженная симптоматика. При внешнем осмотре выпячивание незаметно. Выявить его можно только с применением оборудования.
- Вторая: диаметр глаза — 24-26 мм. Появляются первые признаки пучеглазия. Человека беспокоит диплопия, развивается страбизм, подвижность глазных яблок ограничивается.
- Третья: диаметр глаза — более 27 мм. Веки не смыкаются полностью. Часть склеры всегда открыта и не смачивается слезной жидкостью. Появляются сухость, жжение, раздражение, покраснение склеры. Происходит сдавливание диска зрительного нерва. Снижается острота зрения.
Экзофтальм бывает врожденным, при котором выпуклость глазных яблок соответствует норме, то есть не более 2 мм. Патологический процесс становится заметным уже на второй стадии, а иногда и на первой.
Диагностика экзофтальма
Выпячивание глаз и степень смещения выявляют с помощью экзофтальмометрии, в ходе которой измеряют дистанцию между двумя параллельными плоскостями: одна переходит через вершину роговицы, другая — через боковую стенку орбиты. Экзофтальмометр напоминает обычную линейку, но из двух рамок. К ней под углом 45° прикрепляются два зеркала. Офтальмолог закрепляет прибор на внешних сторонах глазниц — ближе к вискам, передвигает рамки и делает замеры.
Степень экзофтальма — это не единственный показатель, который нужно выявить. Важно определить, какие отделы глаза затронуты патологией. Обычно при протрузии назначают следующие инструментальные методы:
- Офтальмоскопия. При 3-й степени пучеглазия могут происходить патологические изменения на глазном дне. Есть риск сдавливания диска зрительного нерва. Он выглядит бледным и отечным. Наблюдаются локальные геморрагии.
- Биомикроскопия. С ее помощью можно обнаружить язвы и другие повреждения роговой оболочки.
- Тонометрия. Внутриглазное давление повышается не при всех типах экзофтальма. Но этот метод один из обязательных в офтальмологии и применяется при любом осмотре. Кроме того, по офтальмотонусу можно определить вторичные осложнения пучеглазия.
- ОКТ. Позволяет визуализировать периорбитальную клетчатку, исключить или подтвердить отечность, новообразования в орбите и кровоизлияния.
- УЗИ глазного яблока в B-режиме. С помощью этого метода можно определить степень экзофтальма, оценить ткани орбиты, узнать, прогрессирует болезнь или регрессирует.
Самое главное при экзофтальме — найти его причину, то есть первичную патологию. Нужно пройти комплексное обследование. Пациент сдает кровь и мочу на анализ, у него определяют уровень гормонов, назначают УЗИ щитовидки, МРТ и другие методы. После постановки диагноза и определения разновидности экзофтальма начинают лечение. Как правило, его проводит не только офтальмолог. Может потребоваться помощь эндокринолога, отоларинголога, невропатолога и даже нейрохирурга.
Лечение экзофтальма
Метод лечения определяется причинами патологии. Так, при тиреотоксикозе экзофтальм лечится с помощью стероидных препаратов. Они снимают воспаление и стабилизирует уровень гормонов. Если пучеглазие развивается при больной щитовидке, например, при гипертиреозе, назначают радиоактивный йод. Иногда при экзофтальме используют пульс-терапию с «Преднизолоном». Отеки устраняют лекарствами и посредством рентгенотерапии.
Экзофтальм может быть следствием воспаления в глазу или орбите. В таких случаях назначают антибактериальные и противовоспалительные капли, которые помогают снизить воспаление и его токсичность. В некоторых случаях используют антибиотики, причем внутривенно. Для поддержания общего иммунитета применяют витамины.
Отечный экзофтальм, который зачастую возникает при гормональных сбоях, при гипотиреозе и гипертиреозе щитовидки, лечит невролог, эндокринолог и терапевт. Сначала необходимо восстановить работу щитовидной железы. Это делается с помощью лекарственной терапии. Выбор конкретного препарата определяется первичной патологией.
Пульсирующий экзофтальм лечится рентгенотерапией орбиты. Кроме того, на глаз накладывают давящую повязку, чтобы вызвать тромбирование глазничной вены. Это помогает остановить развитие пучеглазия. В тяжелых случаях перевязывают сонную артерию. Эти процедуры может провести только врач.
При интермиттирующем экзофтальме требуется хирургическое лечение. В ходе операции хирург выполняет перевязку внутренней или внешней сонной артерии или ставит клипсу на нее внутри черепа. Оперативно лечатся и онкологические заболевания, при которых пациенту приходится пройти курс химиотерапии. Хирургическое вмешательство необходимо при сильном поражении зрительного нерва. Из глазницы убирают лишние жировые ткани, чтобы снизить давление на глазное дно. Серьезные повреждения роговицы могут потребовать сшивания век. Назначают специальные мази, которые способствуют восстановлению тканей роговой оболочки.
Декомпрессия орбиты при экзофтальме
При экзофтальме может потребоваться декомпрессия орбиты, которая помогает снизить давление на ее стенки. После операции увеличивается объем пространства в глазнице, за счет чего снижается степень пучеглазия. Удаляют части одной, двух или трех стенок орбиты.
Орбитальная декомпрессия проводится при компрессионной оптической нейропатии, кератопатии, спонтанном выпадении глаза, сильных болях и для улучшения эстетического вида.
Чтобы снять симптомы пучеглазия, рекомендуется придерживаться следующих правил:
- используйте увлажняющие капли, мази и гели;
- выходя на улицу, берите с собой солнцезащитные очки;
- исключите соль, тщательнее подбирайте продукты питания;
- спите, положив голову на возвышение (не более 15 см).
Применяйте противовоспалительные глазные капли только первые три дня. Они помогают устранить воспаление и покраснение конъюнктивы. Но в последующем может произойти обратный эффект из-за расширения сосудов. Все лекарства покупайте только по рецепту. Лечение экзофтальма так называемыми народными средствами недопустимо. В лучшем случае они никак не повлияют на состояние глаз, в худшем — станут причиной осложнений.
Лечение экзофтальма может затянуться на несколько лет. Ни в коем случае нельзя забрасывать терапию при первых признаках выздоровления. Риск рецидива достаточно высокий.
Прогноз и возможные последствия экзофтальма
Прогноз зависит от тяжести заболевания, своевременности обращения к врачу, правильности назначенного способа лечения и индивидуальных особенностей больного. Как правило, удается устранить и первичную патологию, и пучеглазие. Трудности могут быть при злокачественной природе экзофтальма, гидроцефалии и других тяжелых болезнях.
Что касается осложнений офтальмологического характера, то из-за несмыкания век, повышенного внутриглазного давления и недостаточного питания глаза при экзофтальме есть риск возникновения:
- кератита ;
- неврита;
- атрофии зрительного нерва;
- кровоизлияний в сетчатку.
Пучеглазие способно привести к тяжелым нарушениям зрения, особенно при атрофических процессах. Один или оба глаза могут утратить способность двигаться в орбитах. Возможна полная утрата зрительных функций.