-
Главная
-
О компании
- Блог
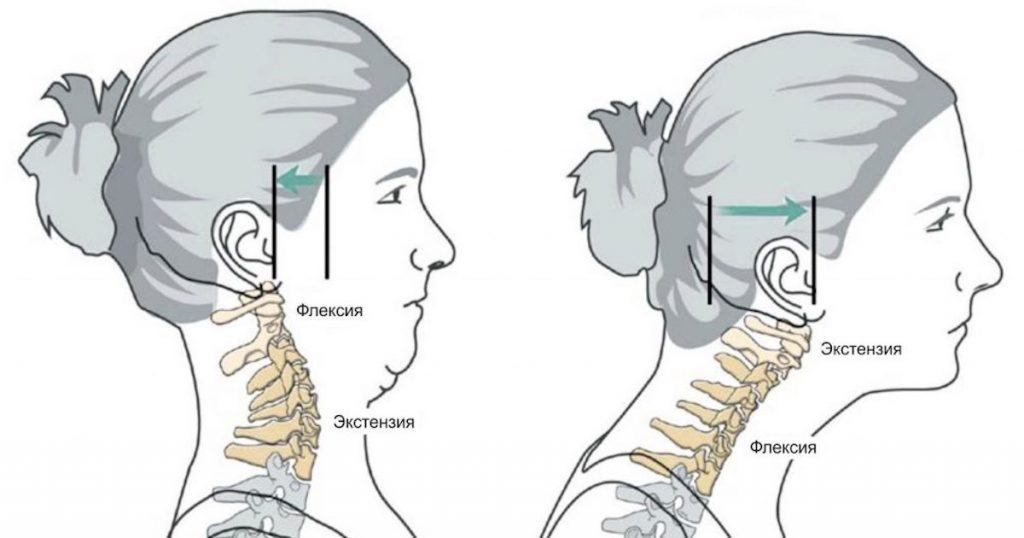
Верхний перекрестный синдром: сутулые плечи и выдвинутая вперед шея
Выявить дисбаланс мускулов несложно, достаточно сделать своё фото в полный рост, а ещё лучше — сидя в вашей обычной позе (вид сбоку). Визуальные признаки покажут округление верхней плечевой зоны и части спины наряду со смещением головы вперед. Довольно неприглядная картина?
Что такое верхний перекрестный синдром (ВПС) и кому он грозит
Что может спровоцировать данное состояние? Сидячий образ жизни, когда мы долгими часами пребываем в этом положении, сгорбившись и в придачу вытянув голову вперед перед компьютером, или прикованы к мониторам смартфонов с физиологически неестественным наклоном головы вперед. Это, мало того, что не эстетично, такое положение тела вредно для здоровья.
Подробнее про ВПС.
Данное состояние впервые описал В. Янда, чешский врач, специализирующийся на психиатрии. Янда серьезно занимался темой мышечной компенсации тела — постурального дисбаланса. Результаты его работы оказались полезными и актуальны сегодня как никогда.
Доктор смог доказать следующее: нарушенная осанка грозит тем, что движения искажаются, производятся неверно, и в конечном итоге ряд суставов испытывает перегрузку, а другие, напротив, ограничены в своих движениях.
Этот патологический процесс (если не принять соответствующие меры) лишь усугубляется с течением времени. Сдвинулась вперед голова — плечевая и шейная области вынуждены испытывать усиленную нагрузку.
Это бывает хорошо заметно со стороны: у человека сгорбленные плечи и голова, сдвинутая вперед. Подобным изменениям в положении частей тела нередко сопутствуют боль, слабая подвижность в области шеи, плеч и верхней зоны спины.
Кроме того, вполне вероятны следующие состояния:
• Напряжение в шейной области
• Болевые проявления в челюсти
• Боль в плечевой области
• Патологии дыхания
• Чувство постоянной усталости
• Ухудшение стабильности/диапазона движений в плечевом суставе
• Чувство покалывания/онемения в верхних конечностях и пальцах
Типичные причины ВПС
• Продолжительное сидение за рабочим столом и «общение» со смартфоном провоцируют постепенный сдвиг головы вперед.
• Нарушение инструкции при выполнении упражнений на спортивных тренировках (к ним относятся перетренировка груди и игнорирование средней области спины).
• Внушительных размеров бюст у женщин (провоцирует округление плеч).
• Травматизм.
Подробнее о причинах, по которым может развиваться ВПС
Тело человека на самом деле поразительно адаптивно. Что это значит? Мы в состоянии приспособиться к самым различным условиям и можем функционировать в них.
А мускулатура в данном контексте наиболее быстро приспосабливается. И (что не всегда хорошо) закрепляется в фиксированном положении.
В англоязычном мире не зря возник оригинальный термин “Text Neck” (пишущая шея). Понимаете, о чем идет речь? Это наши бесконечные просиживания за просмотром ленты в сетях, почты, рассылок и прочей информации (зачастую бесполезной). Отсутствие достаточной физической активности наряду с многочасовым общением с гаджетами неуклонно ведут к развитию ВПС.
Если не работать над осанкой, не уделять этому вопросу должного внимания, она неуклонно становится хуже, так как образ жизни мы не меняем: бесконечные девайсы, дефицит прогулок на свежем воздухе, сидячая работа.
Какие изменения наблюдаются в теле при ВПС?
ВПС — ярко выраженная проблема шеи и плеч (а конкретнее — лопаток). Шея и плечи являются необычайно подвижными структурами нашего тела. Подвижность обеспечивает мускулатура, которая имеет свойство легко растягиваться и укорачиваться.
Плечо в теле человека крайне нестабильно, это же дает ему возможность обеспечивать широкий диапазон движений. Плечо укреплено мускулами, сустав его имеет высокий риск вывихов, нестабильности, травм, но, с другой стороны, он невероятно функционален.
В раскрытии данной темы нам понадобится такое понятие как двойственность, баланс, противодействие. В теле человека это наглядно работает. Каким образом? Один мускул сгибает, значит, имеется и тот, который разгибает. Какие-то мышцы поворачивают внутрь, а какие-то, наоборот, разворачивают. Так действует своеобразный антагонизм.
Если определенный мускул ослабевает по причине травмы, интенсивных нагрузок, неправильной осанки, мускулы — антагонисты укорачиваются и усиливаются. Чем слабее становится первый, тем сильнее окажется противоположный.
При состоянии ВПС имеет место схожий дисбаланс двух пар мышц.
Вот наглядный пример.
Слабая линия мышц:
глубокие сгибатели шеи — мускулы, которые несут функцию удержания лопатки (ромбовидные, передняя зубчатая и нижняя трапеция).
Линия усилия мышц:
передние грудные — укороченные и плотные (большая грудная, малая грудная), задне-верхней поверхности спины (поднимающая лопатку, верхняя трапеция), подзатылочные.
Как исправить ситуацию при ВПС?
Непременное условие — пересмотр рабочего места.
Можно установить что-то под ноутбук с целью минимизировать наклон головы (элементарное решение – подложить книги).
Надевать очки при работе за монитором: если вы страдаете близорукостью, и текст на экране достаточно мелкий, вы невольно подаетесь вперед. Держать голову нужно в естественном положении (постарайтесь контролировать ее положение). Полезно почаще откидываться назад.
Гимнастика при ВПС
Назначение предложенных упражнений в укреплении слабых мускулов и растяжке укороченных.
Чтобы выровнять положение головы, полезно практиковать упражнение с подбородком (предпочтительно начинать в положении у стены/лежа на полу).
№ 1. Кивки подбородком (укрепление глубоких сгибателей шеи).
• Становимся прямо спиной к стене.
• Прижимаем затылок к стене, опускаем плечи.
• Делаем лёгкий кивок подбородком, слабо прижимаем подбородок к груди и фиксируемся в данной позе на 5-10 сек. Важно ощутить натяжение в задней шейной поверхности.
№2. Растяжение грудных мускулов. Вот как это выглядит.
№ 3. Растяжение мышцы, поднимающей лопатку, верхнюю трапецию. Вот как это выглядит.
№ 4. Укрепление ромбовидной мышцы и нижней трапеции. Вот как это выглядит.
Верхний перекрестный синдром и сопутствующие ему округленные плечи предусматривают, такое положение лопаток, когда они очень далеко одна от другой. Это происходит потому, что мускулы стали чрезмерно длинными и ослабленными. Если постараться и сжать лопатки вместе, плечи сразу же сдвигаются назад.
Положительный эффект в данном случае окажет поза кобры.

Предотвращаем ВПС
Какие меры имеет смысл предпринять в целях профилактики данного болезненного и неприятного состояния?
• Устанавливаем эргономичное офисное кресло.
• Организовываем паузы в сидении (работе) через каждые 15-20 мин.
• Практикуем перемену позы (стоя, лежа, на корточках). Не «застываем» надолго.
• Проводим растяжки для шейных, грудных мускулов, а также верхней области спины и плеч.
• Устанавливаем монитор компьютера на линии глаз.
• Включаем в свой режим кардио тренировки (плавание, ходьба полчаса в день).
• Вводим корректирующий комплекс.
• Стараемся производить минимум движений, провоцирующих дискомфорт.
Исправление осанки при данной проблеме – это ключевой момент. Не расстраивайтесь, если ваша осанка оставляет желать лучшего. При грамотной терапии, включающей соответствующую гимнастику и/или физиотерапию вполне реально избавиться от верхнего перекрестного синдрома и вернуть красивую и здоровую осанку. А вместе с ней — и хороший тонус мышц.
Еще один не менее важный момент — поддерживать нужную форму и осанку ходе выполнения упражнений и растяжек. Обращайте внимание на то, чтоб голова оказывалась вытянутой назад, а шея — длинной, а плечи были отведены назад и вниз от ушей. Для удобства рекомендуется проделывать упражнения перед зеркалом. Можно проводить видеосъёмку тренировок, чтобы наглядно видеть свои погрешности и недочеты и исправить их.
econet.ru.
Специфическая поза человека, проводящего дни за компьютером или смартфоном – вытянутая вперед и вниз шея, опущенная голова. Такое положение можно наблюдать и у взрослых, и у детей.
Синдром, при котором возникает высокая нагрузка на шейный отдел позвоночника, получил название «компьютерная шея». Данная патология способна негативно влиять на работу всего организма в целом.
Как проявляется и чем опасен синдром «компьютерной шеи»?
Эта поза не является естественной для человека и сильно портит осанку. Со временем возникают боль и дискомфорт, нарушения кровообращения.
Симптомы «компьютерной шеи» можно легко принять за проявления остеохондроза, сосудистой дистонии или невралгии. Заболевание проявляется:
- болью в затылочной части головы, шеи и верхнего плечевого пояса;
- мышечными спазмами, локальным нарушением кровотока, гипоксией;
- головокружением при наклонах и поворотах головы.
Причины возникновения
Голова взрослого человека весит примерно 5 кг. Такой вес держит шея при правильном положении. Если наклонить голову, нагрузка на позвоночник возрастёт до 25 кг. Попытки выпрямиться вызывают дискомфорт – шея привыкает к неправильному положению. При смещении головы вперед в несколько раз увеличивается нагрузка на шейный отдел позвоночника. Постоянная статическая перегрузка приводит к ранним дегенеративным изменениям межпозвонковых дисков, формированию протрузий и грыж, сдавливанию сосудов и нервов шеи, развитию артроза суставов позвоночника.
Последствия «компьютерной шеи»
Повышенная нагрузка на шейный отдел позвоночника может привести к:
- образованию грыж между позвоночными дисками;
- сдавливанию сосудов и нервных окончаний;
- острой боли в шее и головной боли:
- онемению конечностей;
- ограничению подвижности плечевого пояса.
Нужно ли лечить синдром «компьютерной шеи»?
Учитывая неблагоприятные последствия для организма, бороться с недугом следует обязательно.
Указанная информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, прежде всего, необходимо обратиться за консультацией к специалисту.
Наибольшую эффективность при синдроме «компьютерной шеи» демонстрирует методика мануальной терапии в сочетании с лечебной физкультурой и физиотерапевтическими процедурами. Такой комплексный подход позволяет:
- расслабить напряженные мышцы;
- устранить функциональные блоки в позвоночнике;
- восстановить мышечный баланс;
- уменьшить боль, головокружения, скованность мышц;
- снять дискомфорт в верхней части спины из-за привычки неправильно сидеть.
Записаться на прием к мануальному терапевту в медицинский центр «Эммаклиник» можно по телефону либо заполнив форму заявки на сайте.
Постура — это положение, принимаемое телом либо при опоре во
время отсутствия мышечной активности, либо посредством скоординированного действия многих
мышц, что необходимо для поддержания стабильности или формирования некой основы,
которая постоянно адаптируется к движению, накладываемому
на нее.
При идеальном вертикальном положении сегменты тела выровнены таким образом, что крутящие моменты и напряжения сведены к минимуму, и данное стояние может поддерживаться с минимальными затратами энергии. Другие постуральные варианты включают (1) гиперкифоз грудного отдела и (2) гиперлордоз поясничного отдела позвоночника.
Друзья, уже завтра в Санкт-Петербурге состоится семинар Георгия Темичева «Двигательный контроль и обучение». Узнать подробнее…
Переднее положение головы (ППГ) или выступающий вперед подбородок включает в себя усиленное сгибание нижних шейных позвонков и верхних грудных позвонков, усиленное разгибание верхних шейных позвонков и экстензию затылка относительно С1. Считается, что ППГ сосуществует с гиперэкстензией верхнего шейного отдела позвоночника, уплощением нижней части шейного отдела, округлением верхней части спины, поднятием и протракцией плечевого пояса. ППГ может привести к боли в области лица, головной боли, боли в шее и плечевых суставах, а также к уменьшению амплитуды движений в шее, скованности мышц и болезненности.
Биомеханика
При ППГ голова смещается вперед относительно линии центра тяжести, лопатки могут ротироваться медиально, может развиться грудной кифоз, и общая высота позвоночника может быть уменьшена. Отличительные признаки: сглаживание шейного лордоза и компенсаторный наклон головы назад в атлантозатылочном суставе. Мышцы задней поверхности шеи растянуты, наблюдается слабость полуостистой мышцы шеи, а также укорочение полуостистой мышцы головы. Соответствующие мышцы-сгибатели, расположенные спереди, а именно длинная мышца шеи и длинная мышца головы, укорачиваются и удлиняются соттветственно.
Причины
- Эффект силы тяжести: сутулость, плохое эргономическое
выравнивание. - Профессиональная поза:
наклон головы вперед или назад в течение длительного времени, сутулое или расслабленное
сидение, неправильное положение сидя при использовании компьютера или экрана. - Результат другой плохой
позы, такой как неправильное положение таза или поясничного отдела
позвоночника. - Сон с очень высоко
поднятой головой. - Поза, занимаемая при
писании, удерживаемая в течение долгого времени.
Недостаточное развитие силы мышц спины.
Источники симптомов
- Переднее расположение головы относительно линии центра тяжести приводит к постоянному изометрическому сокращению мышц для поддержки головы, что может вызвать ишемию и боль.
- Растяжение надподъязычных мышц, которые оттягивают нижнюю челюсть назад, приводит к боли в височно-нижнечелюстном сочленении и связанному с этим фасциальному натяжению.
- Сужение межпозвонковых отверстий в районе шейного лордоза может воздействовать на кровеносные сосуды и нервные корешки, особенно при наличии дегенеративных изменений.
- Аномальная компрессия задних дугоотросчатых суставов и задних частей межпозвонковых дисков.
- Напряжение передней продольной связки в верхнем шейном отделе и задней продольной связки в нижнем шейном отделе позвоночника.
Симптомы
- Боль и усталость.
- Уменьшенный объем движений шейного отдела позвоночника.
- Ранние дегенеративные изменения межпозвонковых дисков и образование остеофитов.
- Боль и воспаление височно-нижнечелюстных суставов.
- Головная боль напряжения.
- Увеличение грудного кифоза и уменьшение роста.
- Уменьшение жизненной емкости легких и амплитуды движений плечевых суставов и рук.
- Возможная протрузия пульпозного ядра и компрессия нерва.
Возможные повреждения мышц
- Нарушение мобильности мышц передней части грудной клетки (межреберных мыщц), мышц верхних конечностей, берущих начало на грудной клетке (большая и малая грудные мышцы, широйчайшая мышца спины, передняя зубчатая мышца), мышц шейного отдела позвоночника и головы, которые прикрепляются к лопатке и верхней части грудной клетки (мышца, поднимающая лопатку, грудино-ключично-сосцевидная мышца, лестничная мышца, верхняя порция трапециевидной мышцы) и подзатылочных мышц (большая и малая задние прямые мышцы головы, нижняя и верхняя косые мышцы головы).
- Нарушение работы мышц из-за растянутости и слабости мышцы, выпрямляющей шейный и верхнегрудной отделы позвоночника, и мышц-ретракторов лопатки (ромбовидные мышцы, средняя порция трапециевидной мышцы), мышц передней части глотки (надподъязычных и подподъязычных мышц), а также сгибателей головы (передней и латеральной прямой мышц головы, верхней косой мышцы головы, длинной мышцы шеи, длинной мышцы головы).
- При наличии симптомов поражения височно-нижнечелюстного сочленения, может повышаться тонус жевательных мышц (крыловидныя, жевательная мышца, височные мышцы).
Постуральный анализ
Постуральный анализ включает в себя определение местоположения сегментов тела по отношению к отвесной линии. При переднем или заднем анализе отвес должен делить тело на две симметричные половины. При латеральном анализе отвес должен проходить спереди от головы, позвоночного столба или суставов нижних конечностей.
Физиотерапевтическое лечение
- Чтобы снизить боль:
- Советы по управлению болью.
- Постуральное выравнивание, баланс и походка:
- Ретракция шеи.
- Ретракция лопаток.
- Тренировка баланса (при наличии дисфункции).
- Амплитуда движений, подвижность суставов и гибкость:
- Упражнения на увеличение амплитуды движений шейного отдела.
- Упражнения на увеличение амплитуды движений плечевых суставов.
- Тракция шеи.
- Упражнения на растяжку напряженных структур — трапециевидной мышцы, лестничной мышцы, грудино-ключично-сосцевидной мышцы, большой и малой грудных мышц.
- Для уменьшения спазмов:
- Миофасциальный релиз.
- Ишемическая компрессия.
- Техника позиционного освобождения (для облегчения головной боли напряжения).
- Мышечная сила и выносливость:
- Изометрические силовые упражнения на шейный отдел позвоночника (начальная стадия), с постепенным переходом к изотоническим и динамическим силовые упражнениям.
- Силовые упражнения для мышц лопатки (ромбовидные, средняя трапециевидная мышца).
- Совет по эргономике
- Исправьте количество используемых подушек.
- Постуральная корректировка.
Источник: Physiopedia — Forward Head Posture.

В России частота ЧМТ составляет примерно 4 случая на 1000 населения или 400 тыс. пострадавших в год. Около 10% из них погибают и ещё столько же становятся инвалидами. По оценке разных авторов ЧМТ является наиболее частой причиной смерти и тяжелой инвалидности в группе лиц не старше 35 лет. При этом мужчины получают ЧМТ в 2-3 раза чаще, чем женщины .
Наиболее частой причиной ЧМТ являются дорожно-транспортные происшествия . Второй наиболее значительной причиной ЧМТ (от 20% до 30%) являются падения, особенно среди молодых и пожилых лиц. Наибольший риск ЧМТ отмечается в возрасте от 15 до 24 лет и после 70 лет, причем у последних ЧМТ связана в основном с падениями производственные, спортивные и бытовые травмы.
Черепно-мозговые травмы делят на две основные группы: открытые и закрытые.
Открытая черепно-мозговая травма характеризуется наличием одновременного повреждения мягких покровов головы и черепных костей, создающих угрозу инфицирования головного мозга и его оболочек. Открытую травму в свою очередь подразделяют на непроникающую и проникающую в зависимости от целостности твердой оболочки головного мозга.
К закрытой травме относят черепно-мозговые травмы без нарушения целостности покровов головы.
В патогенезе ЧМТ помимо непосредственного повреждения мозга, играет роль механическая деформация черепа и мозга с ушибом последнего о костные выступы внутренней поверхности черепа (по механизму противоудара). Кроме того, в патогенезе ЧМТ ведущую роль играют нарушения основных нейродинамических процессов в центральной нервной системе, обуславливающие сосудистые, ликвородинамические и эндокринно-гуморальные нарушения. Реакция сосудистой системы мозга проявляются распространенным спазмом сосудов с последующей гиперемией мозга и венозным застоем. Расстройства ликвороциркуляции связаны с развитием ликворной гипо- и гипертензии, нарушениями проницаемости гематоэнцефалического барьера. Ослабление регуляторных функций гипоталамо-гипофизарной системы приводит к нарушениям гормонального баланса в организме, расстройствам водного и солевого обмена, нарушениям кровообращения с развитием гипоксии головного мозга и явлений отека-набухания мозговой ткани.
Как при закрытой, так и при открытой черепно-мозговой травме по характеру и тяжести повреждения мозга выделяют следующие основные клинические формы:
сотрясение головного мозга, ушиб головного мозга (лёгкой, средней и тяжёлой степени), тяжелое диффузное аксональное повреждение, сдавление головного мозга.
Сотрясение головного мозга характеризуется кратковременной потерей сознания в момент травмы, рвотой (чаще однократной), головной болью, головокружением, слабостью, болезненностью движений глаз и др. В неврологическом статусе очаговая симптоматика отсутствует. КТ не обнаруживает отклонений в состоянии вещества мозга и ликворных внутричерепных пространствах.
Ушиб – очаг травматического размозжения мозговой ткани, часто сопровождающийся кровоизлиянием, может локализоваться в месте удара или противоудара, но особенно часто формируется в базальных отделах лобной и передних отделах височной долей, которые тесно соприкасаются с выступающим костным рельефом.
Выделяют 3 степени тяжести ушиба головного мозга (легкая, средняя и тяжелая), различающиеся между собой по продолжительности выключения сознания (от нескольких минут до нескольких недель), выраженности антероградной амнезии на события, которые непосредственно предшествовали травме или произошли сразу после нее (общая продолжительность амнезированного периода не превышает 1 ч),, степени расстройств жизненно важных функций, выраженности симптомов, выраженности изменений при КТ исследовании.
Диффузное аксональное повреждение – результат вращательного или линейного ускорения в момент травмы, вызывающего закручивание массивных больших полушарий относительно жестко фиксированного ствола. Аксональное повреждение развивается в течение 12 – 24 часов, что оставляет «терапевтическое окно» для воздействия на этот процесс.
У 3-5% пострадавших встречается сдавление головного мозга, которое характеризуется нарастанием общемозговых, очаговых и дислокационных симптомов через некоторый промежуток времени после травмы. Сдавление головного мозга развивается при вдавленных переломах черепа, нарастании внутричерепной гематомы, при массивных ушибах, сопровождающихся отеком-набуханием мозга. При этом состоянии показаны неотложные оперативные вмешательства.
Проводя обследование больного с ЧМТ, особенно тяжелой, нужно придерживаться определенного плана.
1. Вначале следует обратить внимание на проходимость дыхательных путей, частоту и ритмичность дыхания, состояние гемодинамики.
2. Следует быстро осмотреть грудную клетку и живот, чтобы исключить гемо- или пневмоторакс , абдоминальное кровотечение.
3. Оценить состояние сознания. При легкой ЧМТ важно оценить ориентацию в месте, времени, собственной личности, внимание, попросив больного назвать месяцы года в обратном порядке или последовательно отнимать от 40 по 3, памяти, попросив запомнить 3 слова и проверив, сможет ли больной назвать их через 5 мин.
4. Осмотреть голову, туловище, конечности, обращая внимание на внешние признаки травмы (ранения,ушибы, кровоподтеки, переломы).
5. Важное значение имеет выявление признаков перелома основания черепа: истечение цереброспинальной жидкости из носа (в отличие от обычной слизи ликвор содержит глюкозу), симптом очков (отставленное появление двустороннего кровоподтека в периорбитальной области, ограниченного краями орбиты), истечение крови и ликвора из уха (кровотечение из уха может быть связано и с повреждением наружного слухового прохода или барабанной перепонки), а также кровоподтек за ушной раковиной в области сосцевидного отростка, появляющийся через 24—48 ч после травмы.
6. Собирая анамнез у больного или сопровождающих его лиц, следует обратить внимание на обстоятельства травмы (травма может спровоцировать инсульт, эпилептический припадок), употребление алкоголя или лекарственных средств.
7. Выясняя длительность утраты сознания, важно учитывать, что для внешнего наблюдателя сознание возвращается в тот момент, когда больной открывает глаза, для самого же больного сознание возвращается в тот момент, когда возвращается способность запоминать.
8. Появление менингеальных симптомов указывает на субарахноидальное кровоизлияние или менингит , однако ригидность шейных мышц можно проверить лишь в том случае, когда исключена травма шейного отдела.
9. Всем больным с ЧМТ проводится рентгенография черепа в двух проекциях, которая может выявить вдавленные переломы , линейные переломы в области средней черепной ямки или на основании черепа, уровень жидкости в решетчатой пазухе, пневмоцефалию (наличие воздуха в полости черепа). При линейном переломе свода черепа следует обратить внимание, не пересекает ли линия перелома борозду, в которой проходит средняя менингеальная артерия. Ее повреждение — самая частая причина эпидуральной гематомы.
10. Большинству больных (даже при минимальных признаках повреждения шейного отдела позвоночника или ссадине на лбу) следует назначить рентгенографию шейного отдела (по крайней мере в боковой проекции, при этом нужно получить изображение всех шейных позвонков).
13. При наличии спутанности или угнетения сознания, очаговых неврологических симптомов, эпилептического припадка, менингеальных симптомов, признаков перелома основания черепа, оскольчатом или вдавленном переломе свода черепа необходима срочная консультация нейрохирурга. Особая настороженность в отношении гематомы необходима у лиц пожилого возраста, больных, страдающих алкоголизмом или принимающих антикоагулянты.
Основными клиническими факторами, определяющими степень тяжести ЧМТ как при очаговом, так и при диффузном повреждении, являются (Штульман Д.Р., Левин О.С., 2002):
- продолжительность утраты сознания (от 0-10 мин при легкой степени до более 1 часа при тяжелой степени ЧМТ);
- продолжительность посттравматической (антероградной) амнезии;
- степень угнетения сознания на момент первичного осмотра или госпитализации (степень тяжести комы); продолжительность и глубина комы является наиболее важным предиктором восстановления. Считается, что кома продолжительностью более 6 часов может рассматриваться как предиктор плохого восстановления нормальной жизнедеятельности
- выраженность очаговой неврологической симптоматики, прежде всего, связанной с повреждением диэнцефально-стволовых структур;
- наличие субарахноидального кровоизлияния;
- выраженность системных осложнений.
По тяжести, отражающей степень изменения морфологического субстрата головного мозга), ЧМТ подразделяют на лёгкую, средней тяжести и тяжёлую. К лёгкой ЧМТ относят сотрясение и ушиб мозга лёгкой степени, к средней тяжести ЧМТ — ушиб мозга средней степени, к тяжёлой — ушиб мозга тяжёлой степени, диффузное аксональное повреждение, сдавление мозга в остром периоде.
Во многом прогноз при черепно-мозговой травме определяются возрастом пострадавшего (Полищук Н.Е., 1999). Так среди переживших кому после тяжелой ЧМТ длительностью 2 и более суток и обнаруживших через 2 года после травмы исходы I и II по шкале Глазго две трети составили дети, и не было ни одного больного в возрасте старше 50 лет (Доброхотова Т.А, 1999).
Для построения реабилитационной программы, определения её объёма и продолжительности очень важным является знание характера течения острейшего периода травмы.
Черепно-мозговая травма — динамический процесс, требующий постоянного контроля за состоянием сознания, неврологическим и психическим статусом. В течение первых суток неврологический статус, прежде всего состояние сознания нужно оценивать каждый час, воздерживаясь по возможности от назначения седативных средств (если больной засыпает, то следует периодически его будить).В течение ЧМТ выделяют следующие периоды:
- острый – от момента травмы до стабилизации нарушенных функций (от 2 до 10 недель);
- промежуточный период – от момента стабилизации функций до их полного или частичного восстановления или устойчивой компенсации (при легкой ЧМТ – до 2 –х месяцев, при среднетяжелой – до 4 мес, при тяжелой – до 6 мес.);
- отдаленный период – клинического выздоровления или максимально возможного восстановления нарушенных функций, либо возникновения или прогрессирования новых, вызванных ЧМТ, патологических состояний. Длительность отдаленного периода при клиническом выздоровлении до 2 лет, при прогредиентом течении – не ограничено.
К лёгкой ЧМТ относят сотрясение и ушиб мозга лёгкой степени. Клинически легкая ЧМТ характеризуется кратковременной (несколько секунд или минут) потерей сознания. После восстановления сознания могут появиться амнезия (не более 1 часа), головная боль, нарушение сна, вегетативные нарушения (изменение зрачковые реакций, колебания АД, лабильность пульса, рвота, бледность, гипергидроз), мышечная гипотония, асимметрия рефлексов, анизокория, вестибулярные нарушения, атаксия и другие очаговые симптомы, которые спонтанно регрессируют в течение нескольких дней.
При ушибе головы легкой степени в отличие от сотрясения головного мозга может выявляться более стойкая очаговая симптоматика, сохраняющаяся в течение 1-3 недель, а иногда и более выраженные общемозговые симптомы (дезориентация и спутанность сознания). Нередко выявляется линейный перелом свода черепа. При КТ исследовании обнаруживается ограниченный очаг пониженной плотности, который в последующем полностью регрессирует.
Считается, что больные с легкой ЧМТ в специальной реабилитации не нуждаются, но иногда при наличии неблагоприятного преморбидного фона, предрасполагающего к развитию клинически значимых последствий ЧМТ, восстановительные мероприятия могут проводиться и больным с легкой ЧМТ (Белова А.Н., 2000).
Большинство больных с легкой степенью ЧМТ полностью выздоравливают, хотя у многих из них ещё в течение нескольких недель может наблюдаться снижение внимания, нарушения памяти, нарушения настроения и некоторые другие симптомы (Levin et al., 1989), которые могут свидетельствовать о развитии у таких больных посткоммоционного синдрома. Для посткоммоционного синдрома характерны: общая слабость, головная боль, головокружение, снижение внимания и памяти, замедленность психической деятельности, быстрая утомляемость, нарушение сна, раздражительность, тревога, депрессия, аффективная лабильность, апатия, вегетативная дисфункция Эти изменения могут регрессировать в течение нескольких месяцев. Большинство больных возвращаются к нормальной деятельности через 3-6 месяцев, хотя некоторые могут иметь постоянные изменения.
У этой группы больных широко применяют ноотропные препараты ( пирацетам, церебролизин, энцефабол, мемантин, меклофеноксат (ацефен), а также противоастенические препараты (когитум,бемитил, цитруллин). При посттравматической мигрени применяют бета-блокаторы (пропранолол), антидепрессанты (амитриптилин), НПВС, антагонисты кальция (верапамил), вальпроевую кислоту. Для лечения посттравматической головной боли напряжения используют антидепрессанты (амитриптилин), НПВС, миорелаксанты (тизанидин). При затылочной невралгии и цервикогенной головной боли применяют НПВС, антидепрессанты, миорелаксанты.
При лечении легкой ЧМТ, особенно при наличии в клинической картине посткоммоционного синдрома, важное значение имеют немедикаментозные методы лечения такие как:
- Лечебная гимнастика; общеукрепляющую лечебную гимнастику с элементами вестибулярной гимнастики. Кроме того, включают упражнения на координацию движений.
- Постизометрическая релаксация; направлена на релаксацию мышц головы, шеи, верхнего плечевого пояса.
- Массаж воротниковой зоны; для улучшения кровоснабжения головного мозга и улучшения венозного оттока.
- Физиотерапия; электрофорез веществ, улучшающих обменные процессы в мозге
- Рефлексотерапия; для уменьшения выраженности головной боли, повышения общего тонуса и активности.
Среднетяжелая и тяжелая ЧМТ в остром периоде характеризуется продолжительной потерей сознания, амнезией, стойкими когнитивными нарушениями, очаговыми неврологическими симптомами что обусловлено контузией мозга, диффузным аксональным повреждением, внутричерепной гипертензией, повреждением ствола, субарахноидальным кровоизлиянием, внутричерепной гематомой.
При средней тяжести ЧМТ (при средней степени ушиба) острый период может продолжаться до 4-5 недель.
При тяжелой степени ЧМТ (тяжелом ушибе мозга, диффузном аксональном повреждении, сдавлении мозга) – от 6 до 10 недель.
Медикаментозная терапия в остром периоде тяжелых ЧМТ направлена на предупреждение гипоксии, стабилизацию гемодинамики (коррекция гиповолемии, введение вазопрессоров, гипотензивных средств), снижение ВЧД (применение осмотических диуретиков, в наиболее тяжелых случаях – возможно применение барбитуратов), купирование психомоторного возбуждения при исключении возможности развития внутричерепной гематомы (реланиум, оксибутират натрия, мидазолам, галоперидол), профилактику эпилептических припадков (карбамазепин, дефинин в течение не более 1-2 недели
Кроме того, используют нейропротекторные средства (блокаторы кальциевых каналов, антиоксиданты, антигипоксанты, антагонисты возбуждающих аминокислот). Целесообразность применения ноотропов в острейшем периоде ЧМТ вызывает сомнение, особенно у больных с психомоторным возбуждением.
Однако в промежуточном и отдаленном периодах ЧМТ ноотропы применяют для стимуляции восстановительных процессов
В реабилитации больных с тяжелыми ЧМТ особенно велика роль так называемой мультидисциплинарной реабилитационной команды: центральной фигурой которой является больной и его семья. В эту команду входят врач-реабилитолог, который осуществляет общее руководство этой командой, реабилитационная сестра, инструктуры и методисты ЛФК, нейрохирург, физиотерапевт, специалист по бытовой реабилитации (occupational therapist), логопед (speech и language pathologist), клинический психолог, нейропсихолог, социальный работник и консультант.
Реабилитационные мероприятия у больных с тяжелыми ЧМТ должны начинаться как можно раньше, но лишь после того, как минует угроза для жизни пациента и при отсутствии витальных нарушений. Продолжительность ранней реабилитации среднетяжелой и тяжелой ЧМТ может продолжаться от 1 до 3 месяцев.
Основные задачи реабилитации в остром периоде среднетяжелой и тяжелой ЧМТ заключаются в следующем (Карасева Т.А., 1994; McMillan, Greenwood, 1993):
- Создание максимально благоприятных условий для течения восстановительно-компенсаторных процессов в головном мозге;
- Профилактика и лечение осложнений со стороны дыхательной и сердечно-сосудистой системы;
- Профилактика пролежней, контрактур паретичных конечностей.
С этой целью, прежде всего, применяется тщательный уход за пациентом, который заключается в предупреждении пролежней и гипостатической пневмонии (поворачивание больного в постели, массаж, туалет кожи, банки, горчичники, отсасывание слюны и слизи из полости рта, санация трахеи). С целью улучшения венозного оттока из полости черепа и предупреждения внутричерепной гипертензии изголовье приподнимают до 30о . При этом голова больного должна находится в одной плоскости с телом, чтобы избежать сдавления яремных вен.
Больные с травмой головы часто поступают на реабилитацию с различной степенью кахексии, подтверждая тем самым, что их потребности в питании часто недооценены. После серьёзной травмы головы, многие больные имеют гиперпирексию и повышенную потливость, обусловленные нарушением вегетативной иннервации. Повышенная потеря веса может увеличивать заболеваемость и смертность, нарушить заживление тканей и привести к развитию пролежней и других осложнений. Обычно питание начинают на 2-й день после травмы. При нормальной работе кишечника питание осуществляют через гибкий назогастральный зонд. Суточная калорийность должна быть не менее 2500-4000 ккал/сутки.
Реабилитационные мероприятия, направленные на профилактику и лечение пролежней.
Для профилактики пролежней кожа больного постоянно протирается 3% раствором камфорного спирта, а ссадины смазываются 1% раствором бриллиантовой зелени или 3% раствором настойки йода, больного через каждые 2 часа переворачивают, под костные выступы подкладывают резиновые или ватно-марлевые круги, используют противопролежневые матрасы.
Кроме того, для профилактики пролежней применяют ультрафиолетовое облучение (УФО) поясницы, крестца, ягодиц и пяток в субэритемных дозах.
Реабилитационные мероприятия, направленные на профилактику контрактур.
Лечение положением с использованием лонгет, ортезов, валиков, которое обеспечивает правильное положение конечности, применяют как для отдельных мышечных групп, так и для всего корпуса (Найдин В.П., 1972). Варианты укладок зависят от характера двигательных нарушений. Так, при спастических парезах используют укладку, такую же, как при постинсультных гемипарезах. При преобладании экстрапирамидных нарушений с ригидностью, при которых характерно развитии флексорных контрактур, особенно в коленных суставах, рекомендуется фиксация разгибательного положения в пораженных суставах. При гипотонии рекомендуется среднефизиологическое расположение конечностей с валиками под коленными суставами и упором для стоп.
Пассивные упражнения в виде движений в полном объеме для всех суставов следует проводить ежедневно, начинают с мелких дистальных суставов конечностей с небольшой амплитуды и скорости, затем переходят к проксимальным участкам, постепенно увеличивая объем и скорость движений.
Массаж легкий конечностей для улучшения кровообращения в мышцах, для уменьшения отека, снижения спастичности.
Физические методы, направленных на уменьшение болевого синдрома и отека, улучшение кровообращения в тканях (диадинамические токи; синусоидальные модулированные токи; электрофорез анальгина, новокаина, диметилсульфоксида, тримекаина, а также различных противоалгических смесей поперечно на пораженный сустав; УЗ или ультрафонофорез (трилон Б, тиодин, гидрокортизон с новокаином) на пораженный сустав; низкочастотная магнитотерапия).
Реабилитационные мероприятия, направленные на профилактику осложнений со стороны дыхательной и сердечно-сосудистой системы.
Дыхательные упражнения в остром периоде тяжелой ЧМТ должны начинаться как можно раньше при отсутствии противопоказаний, с первых суток после травмы (Найдина В.П., 1972). Целью дыхательных упражнений в остром периоде является предотвращение образования секрета, возможности инфекции и ухудшения дыхания и повышение насыщения кислородом мозга.
Противопоказанием к проведению дыхательных упражнений являются:
- грубые сердечно-сосудистые расстройства;
- значительная неустойчивость артериального давления;
- выраженная сердечная недостаточность.
При угнетении сознания начинают применять пассивные дыхательные упражнения, выполняемые методистом и направленные на стимуляцию выдоха и вдоха. Вначале руки методиста пассивно следуют за дыхательными экскурсиями грудной клетки, подстраиваясь под ритм дыхания больного. Во время выдоха методист производит с минимальным усилием вибрирующее сдавление грудной клетки больного, увеличивая это усилие с каждым дальнейшим выдохом. При вдохе методист оказывает легкое сопротивление расширяющейся грудной клетке. Через каждые 2-3 дыхательных упражнения методист меняет место приложения рук (различные участки грудной клетки, область реберного угла, область живота).
По мере восстановления сознания и активности больного переходят к пассивно-активным упражнениям, при которых в дополнении к описанным выше пассивным упражнениям, выполняемом только методистом, больной начинает активно ему помогать, форсируя выдох втягиванием мышц живота, а вдох – одновременным расширением грудной клетки и выпячиванием живота
Затем переходят к активно-пассивным дыхательным упражнениям, направленным на преимущественную вентиляцию нижней доли правого и левого легкого, используя для этого специальную укладку больного и локальное сопротивление движению ребер во время вдоха. По мере улучшения состояния больного начинают проводить дыхательные упражнения динамического характера с активным движением рук и корпуса. Для достижения более полноценной вентиляции легких дыхание производится ртом, без натуживания и длительной задержки дыхания на вдохе.
Массаж используют методику общего массажа для нормализации дыхательной и сердечно-сосудистой функции.
Реабилитация в промежуточном и отдаленном периодах тяжелой ЧМТ.
В промежуточном и отдаленном периодах ЧМТ могут формироваться различные её последствия, морфологической основой которых являются тканевые изменения в мозге (атрофия, рубцы, дефекты черепа, остит), ликворные нарушения (гидроцефалия, гигромы, кисты, пневмоцефалия), сосудистые нарушения (ишемия, аневризмы, хронические гематомы).
К числу основных клинических последствий ЧМТ: относятся дефицитарные синдромы (параличи и парезы, экстрапирамидные и мозжечковые расстройства, нарушения функции черепных нервов); синдромы психических дисфункций (неврозоподобные синдромы – астенический, ипохондрический, депрессивный, неврастенический, психопатоподобный синдром); посттравматическая эпилепсия; вегетативная дисрегуляция (вегетососудистые, вегетовисцеральные, обменно-эндокринные синдромы).
Продолжительность реабилитационных мероприятий в промежуточном и отдаленном периодах тяжелых ЧМТ зависит от возраста больных, тяжести травмы, выраженности функциональных, двигательных, когнитивных нарушений и может продолжаться от 1 года до 2 лет
В этом периоде, также как в остром периоде по-прежнему чрезвычайно актуальным является применение активных дыхательных упражнений, направленных на увеличение экскурсии легких, обучение больных откашливанию там, где это возможно (Ellis, 1990; Hough, 1991).Программа медикаментозной терапии применяется с учетом ведущего клинического синдрома и направлена на:
- нормализацию мозгового и системного кровообращения (кавинтон, сермион, циннаризин);
- улучшение метаболизма ткани мозга (ноотропил, церебролизин, актовегин),
- купирование ликвородинамических нарушений,
- предупреждение образования спаек оболочек головного мозга (биогенные стимуляторы — алоэ, фибс, стекловидное тело; лидаза);
- борьбу с иммунопатологическими процессами (иммунокорректоры),
- коррекцию психопатологических проявлений.
Программа коррекции постуральных нарушений.
Поддержание постурального контроля одна из важнейших задач реабилитации больных с тяжелой ЧМТ
Лечение положением. У многих больных с серьезной ЧМТ в положении лежа имеется асимметрия позы, характерная для децеребрации и эти больные не в состоянии лежать, плотно прижавших к постели. В результате этого у больных развиваются контрактуры суставов, пролежни и осложнения со стороны дыхания. Патологическая поза может быть скорректирована путем применения дополнительных поддерживающих устройств и предметов (подушек, Т-образного валика и распорок), которые обеспечивают стабилизацию сегментов тела.
При сидении у больных с выраженными двигательными нарушениями после тяжелой ЧМТ могут наблюдаться три основные позы:
- Флексорная поза, выражающаяся в кифозе всех отделов позвоночника, резком сгибании головы в шейном отделе, сгибании рук во всех суставах;
- Дугообразная поза, при которой тело выгибается дугой назад от копчика с чрезмерным поясничным лордозом, при этом ноги имеют тенденцию к сгибанию и руки к разгибанию;
- Асимметричная поза, при которой таз наклонен в сторону и ротирован, туловище и голова также наклонены и ротированы.
У больного может наблюдаться комбинация этих поз. Если больной не в состоянии сам поддерживать позу в положении сидя, ему необходимо обеспечить приспособления для стабильной, сбалансированной и симметричной позы при сидении. Для этого предложены специальные устройства для сидения
Стояние больного с тяжелыми постуральными нарушениями обеспечивается специальными вертикальными столами или рамами для стояния, когда объем движений в суставах нижних конечностей позволяет этой процедуре быть безопасной и выполнимой.
Активная лечебная гимнастика, направленная на улучшение постурального контроля.
Метод биоуправления по статокинезиграмме Данный метод позволяет обучать больного в ходе специальных компьютерных стабилографических игр (КСИ) произвольному перемещению центра давления (ЦД) с различной амплитудой, скоростью, степенью точности и направления движения без потери равновесия. Программа тренировки строится в зависимости от степени нарушения постурального контроля и общего состояния больного. Использование этого метода возможно только у больных без грубых зрительных и когнитивных нарушений.
Программа коррекции двигательных нарушений.
Лечебная гимнастика. Для больных с тяжелой ЧМТ характерна комбинация пирамидных, экстрапирамидных, стволо-мозжечковых и вестибулярных нарушений, проявляющихся в самых различных сочетаниях и формах взамодействия (Найдин В.П., 1972). В связи с этим при построении лечебно-гимнастических программ у этих больных используются приемы различных подходов кинезитерапии (
Нервно-мышечная электростимуляция.
Применяют электростимуляцию антагонистов спастических мышц СМТ. Один электрод (катод) размещают на двигательной точке мышцы, а другой (анод) – в области перехода мышцы в сухожилие.
Новые технологии.
В настоящее время также как и у больных, перенесших инсульт, для восстановления двигательных функций у больных с последствиями тяжелых ЧМТ широко применяются новые технологии, основанные на виртуальной реальности
использование робототехнических устройств для обучения двигательным навыкам в паретичной руке (the MIT-Manus and Mirror-Image Motion Enabler Robot) и системы Lokomat для обучения ходьбе (Hesse S, et al., 2003).
Программа лечения спастичности, контрактур и гетеротопической оссификации.
ЧМТ часто ассоциируются с очень выраженной спастичностью, которая обычно развивается после нескольких дней или в течение первых нескольких недель после травмы. Спастичность может быть определена как увеличение сопротивления на пассивное растяжение мышцы, сочетающееся с повышением сухожильных рефлексов
Спастичность, в свою очередь, способствует изменению вязко-эластических свойств самой мышцы, то есть приводит к развитию так называемой гипержесткости мягких тканей. Спастичность и гипержесткость часто усиливают выраженность двигательных нарушений, препятствует восстановлению двигательных навыков и имеют тенденцию к нарастанию в течение первых месяцев после травмы, часто приводя к развитию контрактур.
Для уменьшения спастичности и улучшения вязко-эластических свойств мышц применяют:
- лечение положением,
- специальные лечебно-гимнастические приемы на расслабление,
- избирательный и точечный массаж по тормозной методике,массаж,
- физиотерапию (магнитотерапия)
- термотерапию (парафино-, озокеритотерапия или криотерапия),
- гидротерапия (вихревые ванны),
- прием миорелаксантов,
- локальное введение в спазмированные мышцы ботулинового токсина типа А (особенно эффективен в улучшении положения головы, уменьшении спастичности в верхних и нижних конечностях на ранних стадиях восстановления после ЧМТ),
- интратекальное введение баклофена,
- Блокада нерва с помощью инъекций спирта или фенола может быть полезной для снятия спастичности в отдаленном периоде, когда нет надежды на восстановление.
В промежуточном и отдаленном периодах тяжелой ЧМТ у больных часто наблюдаются разгибательные или флексорные контрактуры в конечностях.
Для лечения контрактур применяют лечение положением, кинезитерапию, физиотерапию, гидрокинезитерапию, механотерапию.
Лечение положением осуществляется с помощью ортезов и шин. При коррекции контрактур необходимо применение непрерывной силы, лежащей ниже «болевого порога раздражения», наращиваемой постепенно, «капельным» способом, и потому до известных пределов почти не ощутимой для больного. Увеличение силы растяжения достигается изменением углов между плечами ортезов или шин . Если таким способом устранить или уменьшить контрактуру не удается, то применяют лечение этапными гипсовыми повязками (Гайдар Б.В.с соавтр., 1997).
Очень эффективно проведение таких упражнений в теплой воде, или после тепловых процедур (горячее укутывание, парафиновые или озокеритовые аппликации, грязелечение). Активные упражнения используются с целью укрепления растянутых мышц (антагонистов мышц, находящихся в сокращенном виде).
Эффективным средством снижения спастичности является лечение холодом (криотерапия), при которой спастичные мышцы предварительно согревают компрессами или ванночками с водой температурой 37-38°С в течение 5-10 мин. Затем к этим мышцам прикладывают пакет или грелку со льдом на 20-30-60 с. Время воздействия холода постепенно увеличивают от 20 до 60 с. После снятия пакета или грелки конечность заворачивают в сухое полотенце и согревают в течение 60 с. Затем процедуру повторяют от 5 до 10 раз. Курс лечения состоит из 10-15 процедур.
В случае неэффективности консервативной терапии контрактур применяют оперативное лечение, которое заключается в различных пластических операциях на мягких тканях и костях (разновидности кожной пластики, миотенолиз, тенотомия, капсулотомия, артролиз и др.) (Новиков
Другим осложнением тяжелых ЧМТ является гетеротопическая оссификация (ГО), представляющее собой образование зрелой костной ткани в мягких тканях организма, чаще всего в области тканей крупных суставов (Garland DE et al., 1981). ГО наблюдается часто при травме головного мозга, сопровождающейся длительной комой. ГО не выявляются при рентгенологическом обследовании раньше, чем через месяц после травмы и может прогрессировать в течение года или более, прежде чем окончательно сформируется. Причина ГО остается неясной. Лечение ГО заключается в лечебной гимнастике, направленной на сохранение в суставах должного объема движений, препаратах этидроновой кислоты – отечественный препарат Ксидифон (первые 6-9 месяцев в дозе 20 мг/кг/день, следующие 3-6 месяцев в дозе 10 мг/кг/день). Для уменьшения болей и воспалительных реакций применяются нестероидные противоспалительные препараты (индометацин, найз и др.). Оперативное вмешательство выполняется не ранее чем через 2 года после травмы (Белова А.Н., 2000; Collin C, Daly G., 1998).Посттравматическое вегетативное состояние.
Наконец, необходимо остановится на одном из неблагоприятных исходов тяжелой ЧМТ – посттравматическом вегетативном статусе (ВС), который определяется как состояние, наблюдающееся у больных с тяжелой ЧМТ после длительной комы и характеризующееся относительной стабилизацией вегетативных процессов при отсутствии признаков сознании Клинически ВС проявляется следующим образом:
- Больной лежит с открытыми глазами или открывает их на болевые раздражения.
- На внешние стимулы, особенно словесные обращения, он не реагирует.
- Глазные яблоки неподвижны или совершают плавающие движения.
- Нарушен цикл сна и бодрствования.
- Краткие периоды бодрствования сменяются более длительными периодами сна.
- Характерны декортикационная поза, примитивные двигательные феномены (оральный гиперкинез).
- Возможны хаотические движения в ответ на болевые раздражения.
В связи с увеличением частоты ЧМТ, успехами реаниматологии в последние годы отмечается рост числа больных с ВС.
В стадии ВС сенсорная стимуляция направлена на вызывание у больного возможно более разнообразных элементарных ощущений. Для этого применяют стимулы (невербальные – тактильные, слуховые, зрительные), разные по силе, по направленности на различные анализаторы, по местонахождению источника воздействия, по эмоциональной окраске, используют сочетание знакомых и незнакомых раздражителей. Эмоциональному оживлению способствует присутствие рядом с больными родных и близких, что необходимо обеспечить как можно раньше. Психостимулотерапия должна проводится не только медперсоналом (сестрами, психологами), но и родственниками больных.
Вместе с тем, Lombardi F. с соавтр.(2001), проведя анализ исследований, посвященных применению мультисенсорной стимуляции при коме и ВС, делают заключение, что пока не получено достоверных результатов эффективности этой технологии при этих состояниях.
В заключении необходимо подчеркнуть, что больные, перенесшие ЧМТ, относятся к одному из самых тяжелых контингентов больных, нуждающихся в реабилитационном лечении. Использование своевременной реабилитационной помощи таким больным позволяет улучшить адаптационные возможности и способность их к социальной интеграции в общество.
Через 4 месяца после закрытой ЧМТ и через 6 месяцев после открытой ЧМТ показано санаторно-курортное лечение в местных неврологических санаториях и на бальнеологических курортах
26 сентября 2018 г.
Количество просмотров:
211 766
Неврологические нарушения у детей — тема острая, она волнует многих родителей. Не всегда можно отличить индивидуальные особенности малыша от недуга. Разобраться в вопросах неврологии на этой неделе нашим мамочкам помогала детский невролог медицинского центра «ЛЮБИМЫЙ ДОКТОР» Разнорович Елена Олеговна.
Медицинский центр «ЛЮБИМЫЙ ДОКТОР» ориентирован на прием деток с самого рождения. Здесь установлено новое, современное оборудование и работают высококлассные специалисты, имеющие многолетний опыт работы с детьми. Прием ведут специалисты 1 и высшей квалификационной категории или кандидаты медицинских наук.
Девиз центра: Лечение деток без слез и страхов!
Доктора делают все возможное для того, чтобы малыши не боялись визитов к врачу, приходили на прием с удовольствием.
Центр оказывает консультационные услуги по следующим направлениям: педиатрия, неврология, ортопедия, хирургия, эндокринология, кардиология, дерматология, гематология, УЗИ, ЭКГ, лабораторная диагностика.
Елена Олеговна Разнорович работает неврологом с 1999 года. Она занимается неврологическими нарушениями у новорожденных и детей раннего возраста. Первая квалификационная категория была ей присвоена в 2014 году.
Вопрос: Если дети разговаривают часто во сне, является ли это нормой и что с этим делать? Старшему ребенку передалось по наследству, наверное, т. к. муж тоже во сне разговаривает. Сейчас ему 8 лет.
Ответ: Сноговорение характерно для активных, эмоциональных и перегруженных детей. Если первые два аспекта – это особенности характера, то последний можно отрегулировать самостоятельно. Если утром ребенок просыпается отдохнувшим и весь день активен – лечить не нужно, достаточно снизить нагрузки во вторую половину дня, исключить активные игры, за 2 часа до сна исключить использование любых гаджетов.
Вопрос: Ребёнку 2.5 месяца, перенесли ЭПН. Иногда от громких звуков вздрагивает, стоит ли волноваться? При этом все рефлексы в норме, головку на животике держит.
Ответ: Если нервно-психическое развитие соответствует возрасту причин для беспокойства нет.
И еще один вопрос: Стоим на учете, но кроме как ЭПН, у нас больше диагнозов нет. Меня беспокоит тема прививок, можно ли делать прививки плановые с 3-х месяцев? Наш невролог в поликлинике сказал, что противопоказаний к ним у нас нет, но все же хочется услышать ещё одно мнение врача. Заранее спасибо за ответ!
Ответ: Диагноз ЭПН ( по новой классификации – энцефалопатия новорожденного ЭП) выставляется до 1 мес, в дальнейшем мы говорим о последствиях перенесенной энцефалопатии новорожденного. ( если они есть !). Если развитие Вашего ребенка соответствует возрасту, нет сопутствующих заболеваний, то и противопоказаний для вакцинации нет.
Вопрос: Какие показания к применению лекарственного средства грудным детям — танакан?
Ответ: Танакан – препарат растительного происхождения, содержащий в своем составе экстракт из листьев гингко билоба. Он благотворно влияет на мозговое кровообращение, снижает вегетативные (они выявляются при объективном осмотре ребенка), снижает сосудистые нарушения, помогает усвоению кислорода и глюкозы.
Если по УЗИ головного мозга все хорошо, могут ли его назначить просто после визуального осмотра??
Любые назначения врача складываются из данных осмотра ребенка и данных инструментальных исследований. Зачастую, даже при отсутствии изменений на НСГ, назначается медикаментозная терапия
Может ли пульсирующий родничок и выделенные вены на голове говорить о том, что нужно принимать танакан?
Если родничок у ребенка соответствует возрастной норме по размерам, не набухает и не напряжен, а только пульсирует – это не является патологическим признаком.
Вопрос: В каких случаях невролог может назначить витамин Е? Какие должны быть показания? Нужны ли предварительно сдавать анализы, либо визуально можно оценить? В случае, если по УЗИ головного мозга все хорошо, роды своевременные без осложнений. Чтобы не было переизбытка в организме?
Ответ: Витамин Е широко используется в качестве антиоксиданта (способствуют ускоренному восстановлению клеток, разрушенных в результате негативного воздействия внешних воздействий) при различных видах неврологической патологии. ( задержках моторного развития, сниженном мышечном тонусе, после перенесенных вирусных заболеваний в составе восстановительной терапии.
Назначения вит Е в используемых дозировках не требует основывается на данных осмотра, не требует проведения дополнительных анализов и при правильном приеме не вызывает побочных реакций.
Вопрос: Как вы относитесь к кортексину? И когда стоит назначать его ребенку при речевой задержке?
Ответ: При использовании данного препарата в моей практике — только положительные отзывы и результаты. Медикаментозное лечение задержки речевого развития стоит начинать в том случае, если присутствует еще и когнитивный дефект (снижение познавательных функций), когда после курса занятий с логопедом нет улучшений. Очень часто, достаточно всего лишь начать читать ребенку книжки, больше разговаривать с малышом, сменить обстановку.
Вопрос: Младший ребенок после часа ночного сна может проснуться в истерике. Ни на что не реагирует и не успокаивается, истерит с закрытыми глазами пока сама без сил не вырубится. Как разбудить ребенка, успокоить? И почему так происходит? Нужно лечить это? Происходят такие припадки редко 1-2 в месяц. 2,5 года ребенку.
Ответ: Вы описываете состояния, которые у детских неврологом называются «ночные кошмары». Лечить надо, я бы порекомендовала проводить лечение совместно с детским психологом или психотерапевтом, который поможет выявить истинную причину этих состояний (стресс? испуг? реакция на обстановку в семье? реакция на методы воспитания родителе? ситуации в детском саду?) Вариантов множество, но только исправив причину, вы нормализуете сон ребенка.
Вопрос: Считается ли гипертонусом, когда ребенок в 1 мес. держит ручки согнув их и прижав к себе у груди, но когда засыпает лежа на спине, выпрямляет их и кладет вдоль туловища? Можно ли расценить это как защитную реакцию в некомфортной обстановке (во время осмотра в поликлинике или во время купания) или всё же это гипертонус? Во время сна гипертонус может исчезнуть или, если он исчезает, то это уже не гипертонус?
Ответ: Вы описали нормальное положение ребенка в возрасте 1 мес! У детей до 3-х месяце мышечный тонус в норме больше высокий чем низкий. В положении на спинке это так называемая флексорная поза — голова слегка приведена к груди, руки согнуты в локтевых суставах и прижаты к боковой поверхности грудной клетки, кисти сжаты в кулачки, ноги согнуты в коленях и тазобедренных суставах. В положении ребенка на боку голова иногда слегка запрокинута.
Гипертонус –это патологическое состояние, которое может определить невролог, осмотрев ребенка в нескольких положениях-на спинке, на животике, в вертикальном положении. И как правило патологический мышечный тонус сопровождается еще неврологической симптоматикой.
Вопрос: Моему ребенку 1 год и 9 мес, он не разговаривает.. только мама.. дай и все.. если просишь повторить какое либо слово то он не делает. Все понимает и выполняет то что ему говоришь. вопрос !!!когда бить тревогу по тому, что он не говорит и не повторяет слова?
Ответ: В Вашей ситуации важно оценить, как ПОНИМАЕТ ребенок, как выполняет простые инструкции, интересуется новыми игрушками, как играет, реагирует на новых людей, новую обстановку, т.е. присутствует ли задержка в когнитивной сфере. Так же важно знать были ли предпосылки для формировани задержки – особенности беременности, родов, как развивался малыш до 1 года. Существуют четкие критерии оценки нервно-психического развития ребенка в каждой возрастной группе, которые Вы сможете выяснить, придя на прием к неврологу.
Вопрос: Ребенку 1.8, СС (совместный сон), засыпает рядом с мамой, ГВ перед ночным сном в 21 и утром в 7-7.30. зубов 16. Просыпается ночью, бывает, что каждый час, полчаса, 15 минут и прижимается щекой к маме, или очень сильно обнимает маму. Горит неяркий ночник. Мама говорит типа все хорошо, все спят, мама рядом, ложись рядом закрывай глазки, а ребенок в рев и плачет по минут 30 и все равно прижимается к маме или ложится на маму. Не высыпаюсь страшно. Сначала мне говорили это зубы, зубы вылезли, потом говорили что это ГВ по ночам, закрыли этот вопрос. Но ребенок до сих пор не спит. Делали УЗИ ГМ без патологии. Принимали и нотту, и киндинорм, и дормикинд, и курс ноофена, и пустырник, и глицин. Результат нулевой. Что делать?? Очень спать хочется. Но ребенок в течение дня очень активный, хорошо развивается, говорит вместе по 3 слова ( мальчик), нет дневных ни капризов, ни истерик. Но как ночь, то АД.
Ответ: Подобным образом ведут себя детки, которые были на грудном вскармливании, с раннего возраста засыпали с мамой. У Вашего малыша сформировалась устойчивая привычка ощущения телесного контакта с Вами. Возможно, когда то Вам пришлось на некоторое время оставить ребенка одного? И у малыша сформировался страх. Дети до 18 мес. не понимают, что когда мама уходит она вернется. Первое, что надо сделать – переложить ребенка в ЕГО кроватку. По началу она должна быть рядом, малыш должен Вас видеть и чувствовать.
Вопрос: При задержке речевого развития ( три года ребенку, диагноз логопед поставил) какие рекомендации от невролога: по соблюдению режима дня, нагрузкам, питанию, играм на запуск развития речи в домашних условиях?
Ответ: Любые рекомендации по данному диагнозу правильно делать только после осмотра ребенка и оценке всех причин и степени задержки.
Вопрос: Как смягчить адаптацию к детскому саду у легко возбудимых, эмоциональных деток?( В сад идти ребенок не хочет, часто по дороге в сад расстраивается).
Ответ: Начинайте с «дробного посещения»: в начале вместе с Вами на 1-2 часа, затем самостоятельно, увеличивая постепенно время. Какой возраст Вашего малыша? С любым ребенком можно договориться ! Вы с вечера, вместе с мужем, опираясь на его пример : «….папа ходит на работу, это очень важно, и ты как папа !» договариваетесь с ребенком, о том на сколько он идет в сад. Можно предложить ему выбрать самому временной промежуток (если для Вас это неважно), даете малышу поручение, например -например, нарисовать Вам что либо. Определяете вознаграждение после, только не переусердствуйте, иначе малыш быстро поймет свою выгоду.
Вопрос: ребёнку 1.8 и не умеет бегать, только ходит. Является ли это поводом для беспокойства?
Ответ: В Вашей ситуации необходим осмотр невролога.
Вопрос: Дочери 1 год и 9 месяцев. В 1,6 отлучили от груди. Но все еще, каждую ночь хоть раз, но она просыпается и плачет. Иногда кричит очень сильно. Нормально ли это? Если нет, что можно предпринять?
Ответ: Прекращение грудного кормления практически всегда является стрессом для ребенка. В Вашем случае еще слишком мало прошло времени, для того что бы ребенок забыл. На грудном кормлении у малыша формируется ощущение защищенности и единства с мамой, а потом оно рушиться! Отнимая, что то значимое, мы должны дать максимально альтернативную замену: игрушка, вещь с Вашим запахом.
Вопрос по поводу витаминов: Кто-то советует уже пить рыбий жир детский, кто-то — продолжать аквадетрим. Что лучше?
Ответ: Аквадетрим, т.к. можно четко проконтролировать дозу витамина Д.
Вопрос: Очень прошу задать вопрос неврологу, так как нам никто не смог помочь! Ребенок с рождения засыпает с истериками глазки закрыты и истерично плачет, может час так плакать пока уснет и во сне начинает плакать и кричать пока не разбудишь. Сейчас нам 1 год и ещё такое повторяется, хотя ко сну готовим и успокаиваем его. В коляске на улице или в автокресле ни разу не уснул сам, все что нам сказали врачи, это такой ребенок, но я вижу, что с ним что-то не так, так и мучаемся, помогите, пожалуйста, советом!
Ответ: В Вашем случае подход должен быть комплексным: невролог + психолог + семья. Возможны особенности формирования психо — эмоциональной сферы ребенка (гипервозбудимый ?, незрелый по возрасту?), на этот фон присоединяются эмоциональные причины (страх ? испуг ? переутомление ? протест?) + режим жизни семьи.
Вопрос: Если ребёнку ещё нет 7 месяцев, то модно ли уже (в 2-3 месяца) предположить у него наличие ДЦП?
Ответ: В возрасте 2-3 мес можно определить риск развития ДЦП. Диагноз выставляется значительно позже.
Вопрос: На что обращать внимание у ребёнка до года, чтобы понять, что срочно нужно к неврологу?
Ответ: В первую очередь следует обращать внимание на эмоциональную сферу ребенка. Существуют четкие критерии оценки нервно-психического развития ребенка в каждой возрастной группе, правильнее, что бы их оценивал невролог. Осмотр невролога в 3-6-9-12 мес позволит отследить как развивается Ваш малыш.
Вопрос: Читала, что у детей бывает состояние, когда они смотрят в одну точку и не реагируют на внешние раздражители: как понять это обычная детская рассеянность или нужно срочно бежать к врачу?
Ответ: Эти состояния являются нормой для маленьких детей. Особенно часто, они встречаются у малышей которые мало спят днем или не спят вовсе.
Вопрос: ЭЭГ у детей до года может реально показать проблемы, и если да, то какие? Есть ли на сегодняшний день шансы, что отклонения, выявленные с помощью ЭЭГ в возрасте до года можно откорректировать и никак не повлиять на качество жизни ребенка?
Ответ: Для проведения любых исследований нужны четкие показания. ЭЭГ это дополнительный метод исследования. Любые изменения на ЭЭГ оцениваются неврологом в совокупности клиникой после осмотра.
Вопрос: Ребенку 2 месяца он очень часто срыгивает. Делали УЗИ головы всё хорошо. При этом невролог без УЗИ назначила нам ряд лекарств, в том числе Танакан. Стоит ли их принимать? Могут ли срыгивания в данной ситуации взаимосвязаны с ЦНС?
Ответ: Срыгивания могут быть признаком повышенного внутричерепной гипертензии, НО должны быть еще признаки этого состояния + изменения на УЗИ. Если у Вашего ребенка только срыгивания, можно предположить, что гипертензии нет, соответственно и показаний для танакана нет. Возможно, Ваш невролог, назначая танакан, ставила другие цели? Надо видеть УЗИ и оценивать показатели доплерографии.
Вопрос: Ребёнок спит постоянно на животике (в позе эмбриона) это нормально? Нам 11 месяцев.
Ответ: Абсолютно нормально!
Вопрос: Есть проблемы со сном: возбудимый ребенок, тяжело засыпает, ночью спит хорошо, проблема именно с засыпанием. Каким образом можно уменьшить степень возбуждения перед сном и в каком случае стоит «бить тревогу» и применять медикаменты.
Ответ: Уменьшаем степень возбуждения перед сном — исключить все гаджеты, ДАЖЕ В ФОНОВОМ РЕЖИМЕ! Никаких активных игр. 3. По возможности прогулки перед сном, фитованны. Тревогу надо бить, если ребенок не высыпается, днем растерянный, вялый, капризный
Вопрос: Моей дочке полгода. Всегда, когда она не спит, очень часто и быстро дышит. Это норма? Во сне дышит глубоко.
Ответ: Ваш педиатр должен оценить есть одышка у вашего ребенка или это особенности.
До сих пор когда я её подмываю, держа подмышки, у неё синеют ручки. Врачи обещали, что скоро пройдёт. К какому возрасту примерно?
Необходимо видеть как именно синеют ручки… и как именно Вы в этот момент держите ребенка.
И ещё меня беспокоят вены на голове. Сильно видны. Норма?
Вены скорее всего видны из-за особенностей строения кожи, это нормально.
Вопрос: У ребёнка уже 2 месяца проблема: закидывает вверх и выкручивает правую ручку. Смотрели 2 педиатра, невролог, ортопед и хирург. Сказали только, что это ненормально, но не паралич и не остеомиелит. Назначили курс массажа. После массажа улучшение было не значительное, а после того, как ребёнок заболел, так и вообще все вернулось, как и было. Ребёнку сейчас 5 месяцев. Игрушки берет одинаково в обе руки, перекладывает из руки в руку, переворачивается со спины на живот в обе стороны, ручки из-под себя достаёт, упирается только на локти, если пробует опираться на ладони, то только левой рукой. Подскажите, пожалуйста, что делать?
Ответ: Если невролог на уровне поликлиники не снимает эти вопросы, можно проконсультировать ребенка в Городском детском неврологическом кабинете, для решения вопроса о необходимости дообследования в специализированном отделении.
Вопрос: Ребенку 3.9 лет — общее развитие в норме, хорошо села в 7 месяцев, ходить начаила в 10 месяцев (наступала на стопу хорошо, на носочках не ходила). А вот с нервной системой есть проблемы:
— дочь очень легко возбуждается и ей очень тяжело успокоится. Когда перевозбуждена, постоянно прыгает, ходит на носочках.
— Очень плохо засыпает, особенно вечером (около 2-х часов).
— Очень часто писяется по ночам, приучилась к горшку в 2 года — днём и дневной сон все ок, а вот ночью спим до сих пор в памперсах (перерыва, чтобы ночью не писялась, не было).
— Когда сильно плачет, если лежит на спине, может перехватить дыхание. Сразу поворачиваю на бочок или поднимаю, тогда проходит (до «синевы» не доходит). Делали ЭЭГ — в норме.
— есть речевые проблемы. Диагноз стертая дезартрия (очень много замен). Говорить стала около 1.5 года мама, папа. В 2 года был словарный запас около 20 слов. К трем годам говорила предложениями. Логическое мышление развито хорошо.
— в ноябре 2017 появились запинки в речи (пропили 1 месяц ноофен 100 по 1 пакету 2 раза в день). От лечения может стало немного легче. В январе 18 появилось заикание (в начале слова повторения). Пропили опять ноофен 100 в такой же дозе — не помогло.
Заикаться стала хуже. К Марту повторения прекратились появились сильные спазмы: прежде чем что-то сказать очень напрягается. Сейчас пьем глицин 100 по 1 таблетке 2 раза в день и Мидокалм 50 мл: 1 таблетку на ночь и 0.5 утром. Ходим на физиотерапию: гальванизацию. Спазмы стали не такие сильные, но они есть, практически в каждом предложении, даже на нескольких словах.
Какое порекомендуете лечение? Можно ли нам делать физиопроцедуру электросон?
Ответ: Физиопроцедуры делать можно. Вариантов с лечением множество. Одно золотое правило : начали принимать препарат – доведите курс до конца. Что именно поможет Вашему ребенку однозначно сказать невозможно. Необходимо видеть ребенка и подбирать лечение. В Вашей ситуации лечение должно быть непрерывным.
Вопрос: Дочке 2 года. Месяца 2 назад начала тереться писей: ложится, как лягушка и трётся, может подложить под низ что-то (подушку, одеяло, игрушку мягкую) или становится у дивана, одну ногу кладет на диван, другая на полу и так трётся. Отвлекаем, но все равно это происходит. Был период очень часто, сейчас иногда. А началось все с игрушки-прыгуна, она прыгала на ней и как-то слишком близко к шее села и получалось, что как раз терлась. Игрушку эту спрятали. Уже много читала в нете, пишут про недостаток внимания, но это точно не наш случай.
Ответ: Это проявления невроза. Вспомните, что произошло накануне. Действительно, чаще такое происходит, когда ребенок не дополучает внимания. Но бывают ситуации, когда это просто сформированная патологическая привычка после какой-то стрессовой ситуации, дающая возможность снять напряжения ребенку. Отсюда и решения: отвлекать, НЕ НАКАЗЫВАТЬ, седативные ванны, не оставляйте ребенка одного, давайте мелкие поручения, главное, что бы она чувствовала, что ВМЕСТЕ с Вами.
Вопрос: Малышу 8.5 месяцев, когда кушаем в стульчике или когда лежит играет на животе стучит одной ногой, очень похоже, что ему просто нравится так делать, но нога одна и та же.
Ответ: Ничего! Привычка считается патологической, если нарушает основную деятельность ребенка.
Вопрос: Нашей малышке 3мес. Она у нас очень беспокойная и совсем не спит (днём только на руках), ночью просыпается каждые два часа. Нам посоветовали обратиться к остеопату. Пожалуйста, могли бы Вы нам посоветовать хорошего специалиста?
Ответ: Для начала, необходима консультация детского невролога. Я могу Вам посоветовать записаться на консультацию к неврологу в мед центр «Любимый доктор». Здесь же, при необходимости, можно будет сделать УЗИ головного мозга.
Вопрос: Сыну скоро семь лет и вот уже года три как он периодически писается по ночам. В последнее время даже дважды за ночь может. Хотелось бы ваши рекомендации получить и к кому обратиться. Спасибо.
Ответ: Необходима консультация невролога, проведение ЭЭГ, консультация уролога исключение патологии со стороны моче-половой системы.
Вопрос: Ребенку 3,5 мес. Никаких проблем (тьфу-тьфу) по неврологии нет. Но у меня деменеелизируещее заболевание цнс и меня интересует вопрос, какова вероятность, что эта болезнь передастся ребенку? И есть ли какие-то меры профилактики и выявления ее ранней стадии?
Ответ: Профилактики ДЗ к сожалению, не существует. Демиелинизирующие заболевания не передаются от матери к ребенку.
Вопрос: Хотелось бы узнать, существуют ли в 1,10 ночные страхи и как понять что именно страх испытывает ребёнок, а не что либо другое? P. S. Был случай, когда малышка просыпаясь ночью, начинала беспокойно плакать, как бы качалась от боли и никак и ни у кого не могла успокоиться. Вызвали скорую, оказалось все в порядке. Что это за плач? Такое было впервые.
Ответ: Ночные страхи в этом возрасте существуют. Необходимо найти их причину. Провести ЭЭГ.
Вопрос: Моему мальчику 4 месяца. Сделали узи шеи (фото прилагается). В начале марта сделали курс массажа. Невролог сказала, что у малыша внутричерепное давление, гипертонус в ножках и шейку плохо держал, при этом когда брала на руки, только в одну сторону смотрел. Так же проблемы со сном были первые 2 месяца (ночью спала 2-3 часа). Сейчас получше, но как только поспит днем полчаса, сразу капризничать начинает и так до следующего сна.. это связано со смещением позвонков? Что посоветуете делать с шейкой? Массажист говорила, что возможно отправят к мануальному. нужно ли это или есть другие варианты? часто бывает, что он выпрямляет ножки и пытается их поднять. Весь напрягается и капризничает. Кроме колик что это может быть? Боботик, эспумизан даю, но не помогает.
Ответ: Капризы после дневного сна не связаны со смещением позвонков в шейном отделе. С данными изменениями необходима консультация ортопеда. Мануальная терапия нежелательна в этом возрасте. Движения ножками не являются каким-либо нарушением со стороны нервной системы.
Вопрос: Моей дочери 3.5 месяца. Во вторник ходили к неврологу. Я спрашивала ее насчёт того, что ребенок как- то сложно держит голову. Вес в 3 месяца был 6300, а рост 62 см. Она сказала, что мой ребенок толстый и ей из-за веса тяжело голову держать. Она-то держит, но через время происходит «шалтай-балтай» и врач сказала, что через время ей понадобиться массаж, так как вес не даст ей держать голову?
Насколько корректно ответил мне врач? Может ли быть такое и что в таком случае делать?
Ответ: Оценка нервно-психического развития ребенка складывается из совокупности многих рефлексов. Если ваш малыш только не удерживает голову, а все остальные рефлексы в норме, то действительно, достаточно будет нескольких курсов массажа, ЛФК (занятия на мяче-фитболе). В случае отставания по другим параметрам (как держит ребенок голову лежа на животе и в вертикальном положении, группируется ли при тракции (потягивании) за ручки, оценка мышечного тонуса, оценка психоэмоциональной сферы) мы можем говорить о задержке развития. В этом случае курсы лечения другие. В нашем медицинском центре «Любимый доктор» вы сможете проконсультироваться у невролога для полной оценки ситуации.
Вопрос: Интересует такой вопрос, ребенку 4,5года, иногда при подаче или просто расстройствах трясется бородка, причем сильно. С чем это может быть связано?
Ответ: В данном возрасте это может быть связано с эмоциональной незрелостью, лабильностью нервной системы ребенка.
Вопрос: Подскажите, может есть какой-то перечень признаков, симптомов, типа тремор бородки у младенца, на которые по незнанию, возможно, не обращают по началу внимание родители, но которые могут быть сигналом для обращения к неврологу?
Ответ: Даже если мамочку ничего не настораживает, в период с 1 мес до 3 мес вы должны обязательно показать ребенка неврологу, который оценит нервно-психическое развитие ребенка (оценит рефлексы периода новорожденности: как держит ребенок голову лежа на животе и в вертикальном положении, группируется ли при тракции за ручки, оценит мышечный тонус, психоэмоциональную сферу, рефлексы автоматической опоры и ходьбы и многие другие рефлексы новорожденного). При необходимости отправит на УЗИ головного мозга
Вопрос: Здравствуйте, ребёнку 4 мес. В месяц по нсг нашли субэпендимальную кисту и поставили повышенное ВЧД, прошли лечение Танаканом. На повторном УЗИ киста уменьшилась и вчд нормализовалось. Состоим на учете у невролога и каждый месяц делаем нсг. Можно ли нам делать прививки?
Ответ: Прививки вашему малышу делать, безусловно, можно
Вопрос: Малышу 4,5 мес, невролог замерила окружность головы и обхват груди, голова на 5 см больше. Что это значит?? И нужно ли что-то делать? Врач ничего не сказала.
Ответ: При оценке окружности головы важно, как происходит ежемесячный прирост размеров от исходной после рождения (существуют четкие нормы приростов до года по месяцам). Несоответствие с окружностью груди может говорить об индивидуальных особенностей строения тела малыша.
Вопрос: У моего ребеночка в 10 мес. были фибрильные судороги на фоне высокой температуры. В больнице делали ЭЭГ, на которой малыш был крайне взволнован, но врач никаких нарушей не обнаружил. Посоветовал через полгода повторить ЭЭГ в поликлинике. Однако спустя полгода ребёнок даже отказался одевать шапочку с электродами, и это повторялось несколько раз. Сейчас нам 2г. 5м. процедура так и не выполнена. В общем ребёнок развивается, никаких отклонений не нахожу. Подскажите, может ли в будущем на что-то повлиять этот неприятный опыт судорог, велика ли вероятность снова через это пройти, нужно ли все-таки пройти ЭЭГ?
Ответ: ЭЭГ необходима для решения вопроса о назначении и выборе противосудорожного препарата при наличии судорожных приступов. В межприступный период ЭЭГ отражает лишь функциональное состояние мозга на период записи. Даже наличие изменений на ЭЭГ спустя длительное время после приступа не является показанием для назначения терапии. По мере созревания ребенка риск повторения фебрильных судорог снижается.
Вопрос: Ребенок родился на 36 неделе беременности. После осмотра невролога был поставлен диагноз — энцефалопатия новорожденного смешенного генеза средней степени тяжести. Также было сделано УЗИ головного мозга. В заключении указано следующее — перивентрикул. отек, незрелость, СЭК справа (2мм). Помимо этого было рекомендовано принимать препараты — Танакан и Цераксон. Насколько это серьезный диагноз и как это может повлиять на развитие ребенка? Как часто нужно наблюдаться у невролога в данном случае?
Ответ: Все зависит от того, есть последствия ЭПН или нет спустя месяц. Изменения на УЗИ неопасны. ПВК отек (перивентрикулярный отек) связан с незрелостью и недоношенностью, СЭК (субэпиндемиальная киста) на развитие ребенка не влияет, как правило, к году рассасывается. Невролога нужно посещать ежемесячно, как минимум в первый год жизни.
Вопрос: Дочке 1 год и 4 месяца. Периодически вырывает у себя на голове волосы. Во время еды, например, когда я её кормлю. Начиналось все с того, что она во время гв просто перебирала волосы, потом начала вырывать их и очень нервничала, когда я убирала её руки. (Гв пришлось свернуть неделю назад по состоянию моего здоровья)
Также если ночью просыпается, сосёт палец и вырывает волосы, прямо слышно как… Стоит ли беспокоится по этому поводу? Или само пройдёт? Как бороться?
Пытаюсь разговаривать, объяснять, вроде кивает, как будто понимает, но все равно продолжает.
Ответ: Это могут быть признаки невротических реакций, усугубившиеся стрессовой ситуацией (отнятие от груди). Вам необходимо совместное лечение невролога с детским психологом.
Вопрос: Дочка перед сном (и дневным, и ночным) как бы не устала крутится-вертится около получаса. Прямо из кожи вон… Зевает, трёт глаза, хнычет даже порой, а улечься не может. Пробовала ложить раньше и позже… Это уже как ритуал что-ли. Стараюсь перед сном чем то спокойным заниматься, не особо помогает. Как помочь ей успокоиться?
Заодно, расскажите, пожалуйста, о признаках гиперактивности. Можно ли их наблюдать в столь раннем возрасте (год и 4 месяца). Ребёнок весь день не сидит на месте… Может это темперамент такой…
Ответ: Добавьте длительные вечерние прогулки, именно ходьба без катания на качелях и возбуждающих игр, и фитованны (хвойно-валериановые), на ночь можно дать 1/2 таблетки громецина до 3-х недель.
Это может быть связано с темпераментом, может с незрелостью. В вашем возрасте диагноз гиперактивности не ставится, это называется повышенная нервно-рефлекторная возбудимость.
Вопрос: Нужен ли ребенку массаж без показаний?
Ответ: Различные виды медицинского массажа (стимулирующий, общеукрепляющий, расслабляющий) это лечебная процедура и назначается по показаниям. ОДнако ребенку очень важен телесный контакт с мамой, это снимает напряжение, улучшает эмоциональный фон, формирует чувство защищенности, поэтому массаж в виде поглаживаний, выполняемый мамой пойдет на пользу всем деткам
Вопрос: Нам 7 месяцев, до сих пор мы не переворачиваемся на живот, мы ходили на массаж и на прогревания воском, после этого мы со спины стали поворачивается с живота на спину только в одну сторону (если положить на живот), что нам может помочь в этой ситуации???
Ответ: Для невролога переворот считается со спины на живот. Он у вас есть. Важно оценить общий статус ребенка. И при наличии задержки моторного развития, неэффективности физиотерапевтического лечения и массажа, как минимум 2-3 курса каждый месяц, решать вопрос о присоединении медикаментозной терапии.
Вопрос: Подскажите как отучить ребенка ухаживать на руках?? (нам 7 месяцев )
Ответ: Вероятно, вы имели в виду укачивать? Сначала прилягте рядом в течение нескольких дней, потом постепенно перекладывайте его в свою кроватку, не исключая телесного контакта (поглаживать, придерживать за ручку). В этом случае главное — выдержать паузу, если плачет и вы возьмете его на руки — ребенок поймет, что этим можно пользоваться. Возьмите себе за правило: в этот момент у него ничего не болит, это только проявление его желаний.
Вопрос: Были с сыночком в годик на приеме у невролога (сейчас 1 год и почти 2 месяца). У опоры стоял, но часто бывает на носочках. Поставили диагноз СДН. Ходили на парафиновые сапожки 10 процедур.
Сейчас научился ходить, чаще в сандаликах ходит. На носочках уже реже намного, но бывает, когда стоит у опоры. Нужно ли нам беспокоиться сильно? Или всё это пройдет. Как обычно в таких ситуациях обстоят с этим дела? К неврологу нам на приём в 1 год и 3 месяца.
Ответ: Беспокоиться не стоит. Судя по всему, периодическая опора на носки у вашего малыша говорит о сформированной привычке.
Вопрос: Какое влияние оказывает на нервную систему малыша процесс родов, в частности, кесарево сечение? Что в поведении ребенка (мальчика) должно насторожить в 3 месяца? У малыша в 3 месяца (будет 23.03.18) иногда непроизвольно дёргается ручка, часто во сне. Может вздрагивать при звуках. Нормально ли это?
Ответ: Естественный роды это физиологический процесс для матери и ребенка, роды путем кесарева сечения не оказываю негативного действия на ребенка. 3 месяца — это возраст, требующий консультации невролога для оценки нервно-психического развития. Это нормально. Называется физиологические миоклонии.
Вопрос: Что вы можете сказать о препарате алмиба (сохраняется гипертонус спины) нужно ли его применять, или будет достаточно массажа и лфк?
Ответ: Этот вопрос решается индивидуально. Приходите на консультацию к нам в медцентр, подберем лечения для вас.
Вопрос: Мой сын стал часто ходить по маленькому в туалет. Иногда через каждые 10 мин. Ему 5 лет. Сдали анализы, все хорошо. Я прочитала литературу и предполагаю, что это поллакиурия. Хотелось бы услышать советы специалиста.
Ответ: Для начала следует выяснить причины, которые к этому привели, затем проконсультироваться у невролога, сделать УЗИ почек и мочевого пузыря, посев мочи на бактериурию.
Вопрос: Ребенку 1 год и 6 месяцев. Не говорит ничего, ни «дай», ни «на», ни «мама, папа». Только некоторые слоги и звуки, но тоже мало. При этом понимает, о чем его просим, выполняет просьбы, показывает простейшие картинки. 1. Какие можно пройти обследования, каких врачей посетить для решения этой проблемы? 2. Может быть есть специальные методики, упражнения, массажи, комплексы для развития речи? Кроме стандартных — больше разговаривать и развивать мелкую моторику, этим занимаемся. Что посоветуете?
Ответ: Нужна индивидуальная консультация невролога, общая оценка нервно-психического развития, проведение ЭЭГ, подбор лечения, так как причин может быть много
Вопрос: Ребёнку 9.5 мес. Девочка. Ползает хорошо по-пластунски, сама не садится, на четвереньках не стоит. Может подтянуться и присесть за мою руку или за стульчик для кормления. Но устойчиво не сидит — заваливается. Родилась ровно в 40 нед, естественные роды, беременность без патологий, с рождения никаких отклонений ни один врач не ставил, сделали 3 курса массажа. Вес 8 кг, рост 75 см. Подскажите, пожалуйста, нормально ли то, что ребенок не сидит и не становится в таком возрасте или это отставание в развитии? Что нам делать в данной ситуации? Спасибо большое за ответ!
Ответ: Если после проведения нескольких курсов массажа у ребенка отмечается задержка моторного развития, необходимо решать вопрос о присоединении медикаментозной терапии и более активном физиотерапевтическом лечении. Объем терапии определяется после консультации невролога.
Вопрос: Наш сынуля (6 месяцев) бьёт себя по животу (резко машет ручками вверх/вниз), когда злится или просто играется. Когда злится, как будто тужится и при этом краснеет…такое поведение нормальное?
Ответ: Это индивидуальные реакции вашего ребенка на конкретные ситуации, не считается патологией.
Вопрос: Ребенку 3 года, не хочет нормально жевать коренными зубами, все передними перемалывает, он может, когда хорошенько проголодался, но большее время все ест передними? С речью все нормально, кроме гласных некоторых.
Ответ: Вам необходима консультация челюстно-лицевого хирурга, отодонта.
Вопрос: У ребёнка диагностирован гипертонус, прошли курс гидромассаж, массажа, парафина в поликлинике. Две недели после процедур все было отлично, но потом правая нога перестала гнутся и правая рука подворачивается. Поставили тонус с правой стороны. Опять назначили процедуры. Вопрос: может ли тонус возвращаться и почему на одну сторону? Что этому может способствовать? И имеют ли эффект парафин гидромассаж, может лучше курс платного хорошего масспжа пройти и все? Сами массажик делаем, а вот зарядку проблематично делать потому что нога не гнётся толком.
Ответ: В вашей ситуации не все так просто: гипертонус, появившийся с одной стороны требует дообследования. Приходите на прием в «Любимый доктор», посмотрим вашего малыша, определимся с тактикой.
Вопрос: если ребёнок просыпается ночью часто ( первый раз через 2,5 — 3 часа после укладывания, а дальше может каждые 40 минут.), сосёт грудь и снова засыпает, то это свидетельство неврологических проблем либо стоит ждать пока ребёнок научится сам спать всю ночь ( ребёнку почти 6 мес.)?
Ответ: Это говорит о необходимости ощущать маму в течение ночи, он так успокаивается.
Вопрос: Малышу 4 месяца он головку держит не уверенно, приподниматься не хочет (пытаюсь приподнять, когда он сильно хватается за мои пальцы) при этой попытке ослабевает свой захват и головка запрокидывается назад. Ещё он стал выгибаться, особенно на пеленальном столике, иногда если лежит на любой другой поверхности (диван, его кроватка). Ночью во время сна дрыгает оч активно руками и ногами чем себя будит и раскрывается, сразу начинает плакать, днём сон более спокойный, хотя тоже часто плачет когда просыпается (даже если видит что я рядом). Думала может колики, но он ножки не поджимает а просто задирает вверх и с усилием бахает вниз, опорожняется регулярно.
Нормально ли это для 4-х месячного малыша, если нет, то что можно предпринять, может стоит записаться на приём к неврологу (наш педиатор считает это нормально)?
Ответ: К неврологу записаться стоит обязательно! И провести УЗИ головного мозга. В вашем возрасте малыш должен уже выполнять ряд определенных навыков, и со срыгиванием вопрос…
Вопрос: Добрый день, оправдано ли назначения препарата танакан( ребенок 2 мес) при выявлении на узи немного повышенного внутричерепного давления?
Ответ: Танакан назначает врач на основании оценки как клинических признаков, так и данных нейросонографии (УЗИ). Для назначения любого препарата требуется показания, вероятно ваш невролог оценил клинику и данные УЗИ.
Вопрос: Невролог в 3 месяца рекомендовал увеличить дозировку витамина Д3 до 3 капель в день из-за того, что малыш дёргается от резких звуков и у него лысый затылок. Стоит ли на самом деле принимать по 3 капли аквадетрим? Боюсь передозировки.
Ребенок очень плохо спит, сложно уложить, часто просыпается, короткие дневные сны, как можно ему помочь? Сейчас малышу 4 месяца.
Ребенок умеет переворачиваться, пару раз делал это сам после сна, а сейчас почему-то даже с моей помощью не любит переворачиваться, капризничает. В чем может быть причина?
Ответ: Коррекцию дозировки витамина Д3 лучше провести с педиатром. Все остальные перечисленные симптомы говорят о возбудимости вашего малыша. Иногда на этапе формирования новых навыков ранее освоенные навыки детки начинают выполнять менее активно, как бы переключаясь на другой этап.
Вопрос: Возможно, я сильно придираюсь к ребенку, но у меня подозрения на ранний аутизм. Малышу 7 месяцев. Тревожные симптомы: не скучает по маме абсолютно, даже когда я долго отсутствую. Не реагирует на мое появление. Иногда не отзывается и не обращает ни меня внимания. Очень спокойный ребенок. Может часами играть на коврике и не зовет меня. Не реагирует на грязные подгузники с рождения. Не просит есть, никогда. Отказывается есть прикорм. Очень пугливый, боится визга других маленьких детей, некоторых шумов. Не любит когда трогают его руки. Иногда плачет, когда смотрю ему в глаза. Могут ли данные симптомы говорить о раннем проявлении аутизма?
Ответ: В вашей ситуации необходима консультация детского психолога.
Вопрос: Если ребёнок пугается, например, дверки микроволновки, шелестящего пакета, начинает громко и навзрыд плакать. Нужно ли принимать успокоительное или это несовершенство нервной системы? Плохо ли то, что в 4 месяца маленький родничок?
Если на лбу под кожей при напряжении или во время плавания обнаружила синее пятно. Туда такое чувство, что приходят вены и образуется место их скопления.
Выгибается дугой, когда лежит или при ношении на руках — это тонус спины? Ребенку 4 месяца. Для снятия тонуса поможет массаж или необходимо лечение препаратами?
Ответ: Успокоительные принимать не нужно. Это особенности нервной системы в этом возрасте. Темпы закрытия родничка индивидуальны. Это не плохо. В ситуации, когда ребенок напрягается, усиливается кровообращение и поверхностные сосуды становятся видны более явно. Это не патология. Оценка тонуса происходит в нескольких положениях ребенка: на спине, на животе, в вертикальном положении. Проконсультируйтесь у невролога.
Вопрос: Ребёнок 1,4, с недавних пор стал биться головой, если ему что-то не понравится. Потом плакать начинает, как получает, что хочет, успокаивается. Как реагировать, норма ли это для возраста?
Ответ: Это демонстративное поведение. Цель — манипуляция вами и достижение своих целей. Как реагировать: набраться терпения и однажды не выполнить то, что он требует.
Вопрос: Ребенок 1.5, говорит ма…ба..бу..и мычит, родничок еще не совсем закрыт, пошли в 11 мес., стоит ли бить тревогу, что должен уметь здоровый ребенок в 1.5 г., беспокоимся о речи? Какие действия родителей в таком случае?
Ответ: В этом возрасте ребенок должен говорить облегченные слова, двусложные предложения без прилагательных (мама на, папа дай, абака ав-ав). Также существуют требования по навыкам опрятности и двигательным функциям. Необходимо все это сопоставить. Это может сделать только специалист невролог, который при необходимости порекомендует консультацию логопеда и примет решение о необходимости медикаментозного лечения.
Вопрос: Ребёнку 7 месяцев. Не повторяет, разговаривает на своём языке. Очень пугается новых звуков или резких движений (часто моргает и вздрагивает), спит в основном поверхностным сном, во сне вздрагивает, плачет. Может быть это связано с родничком (совсем не затягивается), давали и Аквадетрим и Вигантол (сдали анализ на витамин Д превышен в 2 раза)?
Ответ: По нормам в нашем регионе со сниженной солнечной активностью у многих детей родничок закрывается к 1-1,5 годам. Разговор на своем языке называется лепетная речь и является абсолютной нормой в вашем возрасте. Единичные вздрагивания при засыпании и во сне, а также на громкие звуки называются физиологическими миоклониями, не являются патологией и связаны с преобладанием процессов возбуждения над процессами торможения в нервной системе у детей раннего возраста.
Вопрос: Ребенку 2,5 месяца. Над кроваткой весит музыкальный мобиль с черно-белыми игрушками (квадратики, кружки и т. д.). Ей нравится рассматривать их настолько, что она может лежать, замерев на полчаса, а то и больше, итак в день по несколько раз. Мне-то хорошо : в это время я могу поделать домашние дела, но скажите: не вредно ли для ребенка так часто и долго увлекаться этим мобилем, есть ли какие-то нормы по времени для просмотра подобных вещей, и нужно ли вводить ограничения?! А может стоит менять игрушки, на другие, цветные?!
Ответ: Дозируйте зрительно-сенсорную стимуляцию с вашим общением с ребенком, это наиболее важно. Он должен слышать ваш голос, чувствовать тактильно маму.
Вопрос: Говорят, что если бить ребенка по рукам, то это может повлиять на нервную систему? Не слышали вы о таком? Правда ли?
Ответ: Конечно, это повлияет на нервную систему, и только в отрицательном плане. При этом формируется болезненная невротическая личность, склонная в последующем к садизму.
Вопрос: Подскажите, что должно маму насторожить в поведении ребенка в 3мес, 6 мес и 1 год? Что должно быть сигналом к тому, что нужно обратиться к неврологу.
Ответ: В каждом из этих возрастов существуют определенные критерии оценки нервно-психического развития ребенка, которые в полной мере в состоянии оценить только специалист, т.е. врач-невролог. Возраста, в которые необходима обязательная консультация невролога: однократно с 1 мес до 3 мес, в дальнейшем в 6 мес и в 1 год.
Вопрос: Если ребенок неспокойно спит по ночам, разговаривает, вскакивает, сильно потеет, может это быть связано с неврологией?
Ответ: Может. Скорее всего это связано с перевозбуждением или переутомлением ребенка на фоне возрастной незрелости нервной системы.
Вопрос: Ребенок издает во сне звуки, похожие на всхлипы. Это связано с формированием нервной системы?
Ответ: Понаблюдайте за малышом, а лучше снимите эти всхлипы на видео и покажите неврологу. Иногда похожие состояния являются признаком состояний, требующих специализированного лечения.
Вопрос: Ребенку 2 недели. При рождении была получена кефалогематома. Сделана пункция. Подскажите, пожалуйста, дальнейшие действия по контролю за кефалогематомой.
Ответ: Осмотр невролога для решения вопроса о проведении УЗИ мягких тканей головы.
Вопрос: Дочке 8 месяцев, становится на ножки, на носочки. Это нормально?
Ответ: Если ребенок становится на носочки постоянно — это может свидетельствовать о повышенном тонусе. Нужна консультация невролога, который оценит неврологический статус.
Вопрос: Из-за чего ребенок не хочет лежать на животике? Не любит так, что плачет. Нам 4 месяца.
Ответ: Причин может быть несколько. В 4 месяца малыш должен с удовольствием лежать на животе, опираясь на прямые вытянутые ручки, подняв верхнюю часть туловища. Если у ребенка есть некоторая задержка в моторном развитии, то ему будет сложно выполнять эти рефлексы (это верхний рефлекс Ландау). Иногда если малышей беспокоят газики, они тоже не любят лежать на животе.
Вопрос: Ребёнку через два дня 8 месяцев. Бодрствует между снами максимум 2 часа, потом начинает плакать и психовать. Это нормально, когда малыш гуляет столько или его нужно чем-то занимать?
Ответ: Судя по всему, ваш малыш быстро истощается и устает. Предоставьте ему столько периодов сна, сколько необходимо для отдыха.
Вопрос: Ребенку 3.5 месяца. Иногда лёжа или качаясь в шезлонге издает звук, похожий на одышку, как будто громко резко воздух набирает. С чем это может быть связано? Так же иногда ( 2 раза было) замечаю, когда переодеваю, что грудь при дыхании как будто глубоко вдавливается. К 9 вечера к отходу ко сну очень частое дыхание, это нормально, ребенок перевозбужден от событий за день?
Ответ: Оценить, есть ли у вашего ребенка одышка или нет, сможет врач-педиатр или пульмонолог. В этом возрасте регуляция дыхательного центра недостаточно зрелая и с этим могут быть связаны изменения ритма дыхания. Сделайте УЗИ тимуса.
Вопрос: Ребенку 1,5 постоянно ходит на носочках. Подскажите что нужно делать?
Ответ: Необходима консультация невролога для оценки полного неврологического статуса и решения вопроса о лечении.
Вопрос: Ребенку 1г.1м. Засыпать умеет только на руках. Ночью часто просыпается и сразу плачет. Пока не возьмёшь на руки истерика не прекращается. И вновь только на руках засыпает. Днём тоже только через руки, но спит хорошо ДНЕМ. Это необходимо переучить засыпать самостоятельно или к неврологу показаться?
Ответ: Пытайтесь переучить постепенно, ночью, когда просыпается, не берите сразу на руки, а попытайтесь его подержать за ручку, успокоить, погладить по спинке.
Вопрос: Ребёнку 7 месяцем, стал путаться, например, когда включается фен, миксер или если к нему обратиться, когда сидит спиной. Раньше такого не было, появилось где-то месяц назад. Нужно что-то предпринять? Или это особенность возраста и пройдёт со временем? Заранее спасибо!
Ответ: С возрастом у ребенка включаются разные сигнальные системы, его начинают интересовать, а также пугать вещи, которые раньше были безразличны. НЕ травмируйте ребенка излишними раздражающими факторами
Вопрос: Ребёнку 4,5 мес, при упражнении развода ножек по сторонам, как-бы правой ножкой упирается, не даёт ее согнуть( раньше все было хорошо, не препятствовал сгибанию) может ли это быть тонусом, может нужно пройти курс массажа? Спасибо
Ответ: Вам необходима консультация ортопеда. С возрастом, если тонус был повышен, при проведении курса ЛФК обычно снижается, а не повышается изолированно в одной ноге.
Вопрос: Ребенку через месяц 2 года. Очень беспокойный и кратковременный сон с рождения. И во сне наблюдаю постоянные мышечные сокращения ручек и ножек. Если лежу рядом и придерживаю ручки — спит подольше, если нет — сон длится 30мин. Нормально ли такое состояние и что возможно принимать для снятия мышечного напряжения и большего расслабления?
Ответ: Данное состояние свидетельствует о повышенной возбудимости. Проконсультируйтесь у невролога для подбора препаратов для снятия мышечного напряжения.
Вопрос: Мальчику 7 месяцев. Сам не сидит только пробует потягиваться. Можно ли его с уверенностью сажать в стульчик для кормления или еще рано. Мы переворачиваемся со спины на живот но не ползаем. Но позвоночник еще слабо держит каркас тела. Прошли 10-дневный курс стимулирующено массажа. Может нам еще массаж нужен?
Ответ: При формировании навыков у ребенка до года важным моментом является то, что ребенок делает сам: сам переворачивается, сам садится, сам встает. У вашего малыша есть все предпосылки для формирования самостоятельных функций. Достаточно будет провести несколько курсов общеукрепляющего массажа плюс занятия на мяче-фитболе, плавание в большой ванне.
Была ли данная информация интересной и полезной для вас? Поделитесь, пожалуйста, своим мнением!
comments powered by HyperComments
Трапециевидная мышца является одной из самых уязвимых в мышечном каркасе спины, плеч и шеи. Именно в ней чаще всего формируется напряжение, которое вызывает боль и тянущие ощущения в верхней части спины, плечах, шее, головную и сердечную боль, а также онемение в руках.
Трапециевидная мышца начинается у основания черепа, опускается по задней поверхности шеи, далее в виде сужающегося клина от плечевого пояса спускается к нижней поверхности ребер.
Источник: shutterstock.com
Синдром трапециевидной мышцы – появление триггерных точек (болезненных мышечных уплотнений, зажимающих нерв), воспаления, связанного с этим процессом, и нарастание болевого синдрома. Иногда при таком синдроме бывает трудно повернуть или наклонить голову, даже невозможно положить голову на подушку и спокойно уснуть – настолько сильной может быть боль. Боль в этой ситуации может отдавать в плечо, иногда трудно поднять руку и самостоятельно одеться.
Содержание
- Купирование болевого синдрома трапециевидной мышцы
- Упражнения для растяжения трапециевидной мышцы
- Упражнения для шеи
- Упражнения для корпуса
- Массаж и парные упражнения при синдроме трапециевидной мышцы
- Глубокая работа с телом
- Парные упражнения
- Синдром трапециевидной мышцы: физиотерапия
- ТОП 6 лучших упражнений на трапецию
- Анатомия трапециевидных мышц
- Рекомендации по тренировке трапеций
- Лучшие упражнения для проработки трапеций
- Шраги со штангой
- Шраги с гантелями
- Шраги в тренажере
- Шраги со штангой за спиной
- Тяга штанги к подбородку узким хватом
- Становая тяга
- Трапециевидная мышца: лучшие упражнения для тренировки трапеций в домашних условиях и тренажерном зале
- Где находится трапеция, строение и функции
- 1. Восходящая часть трапеции
- 2. Поперечная часть трапеции
- 3. Нисходящая часть трапеции
- Особенности тренировки трапеции
- Топ 3 лучших упражнения на трапецию для домашних условий и тренажерного зала
- 1. Шраги
- 2. Тяга к подбородку (протяжка)
- 3. Тяга Ли Хейни
- Заключение
- Тренировка трапеции в видео формате
- Трапециевидная мышца — анатомия, биомеханика и эффективные упражнения
- // Трапециевидная мышца — биомеханика
- Влияние на осанку
- Ретракция трапеций — что это и зачем нужно?
- Проблемы с подвижностью плечевого сустава
- Трапециевидные мышцы — лучшие упражнения
- Трапециевидная мышца — стратегия тренировок и лучшие упражнения
- // Трапециевидная мышца — анатомия
- Как качать правильно?
- Упражнения для трапециевидных мышц
- Как тренировать трапецию в домашних условиях?

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Купирование болевого синдрома трапециевидной мышцы
Если дело зашло далеко, и боль стала очень сильной, нужны обезболивающие и противовоспалительные средства. Делать физические упражнения и массаж, превозмогая сильную боль, не стоит. В самых тяжелых случаях врач определит источник боли и назначит блокаду этого участка противовоспалительными или анальгезирующими средствами.
При более легком болевом синдроме вы сами можете принять НПВС (нестероидные противовоспалительные средства). Если боль сильная, а к врачу вы пойдете не сегодня, уместно принять кетонов. Если боль не такая сильная, и противовоспалительный эффект важнее обезболивающего, нужно принять Мовалис (или Мирлокс, его аналог). Возможно обойтись пенталгином, в состав которого входит парацетамол, который окажет противовоспалительный эффект, и дротаверин, который снимет мышечные спазмы.
Наружно можно использовать мазь Бенгей, в состав которой входят салицилаты, снимающие воспаление, а также разогревающие мази, в состав которых входит перец. Такие составы есть среди тайских мазей.
Если боль не проходит, точечно можно использовать гормональные мази. Но это серьезные препараты, поэтому все-таки после безуспешной попытки снять боль нестероидными средствами и разогревающими мазями, лучше обратиться к врачу и принимать назначенное им лечение. Это то, что касается острого болевого периода. А после его успешного завершения нужно переходить к плановой работе с трапециевидной мышцей, чтобы восстановить ее функциональное состояние.
Упражнения для растяжения трапециевидной мышцы
Упражнения для шеи
- Наклоны головы. Плавно наклоните голову вниз до упора, затем поднимите вверх. Повторите несколько раз.
- Повороты головы. Поверните голову вправо, насколько можете, затем влево. Повторите несколько раз. Это упражнение можно выполнять под ритмичную музыку: голова вправо – смотрим вперед – голова влево – смотрим вперед. Это упражнение очень хорошо тонизирует.
- Повороты головы с наклоном. Наклоните голову, насколько можете. В этом положении, не поднимая головы, отведите ее к правому плечу. Удерживайте ее в такой позиции некоторое время. Затем так же, не поднимая головы, отведите ее к левому плечу. Все внимание сконцентрируйте на ощущении в плечах. Повторите несколько раз.
- Качели. Поверните голову вправо, насколько возможно. Далее ведите ее вниз до позиции крайнего наклона, затем поднимайте ее так, чтобы в конечной позиции она смотрела влево. Затем проделайте это движение в обратную сторону. Повторите это движение несколько раз, концентрируясь на ощущениях в плечах.
- Пловец. Плавание в целом раскрепощает область позвоночника и шеи. Однако есть и «сухопутный» вариант этого оздоровительного воздействия. Сядьте и наклоните голову вниз. Теперь, поворачивая голову в разные стороны, имитируйте движение головой вперед, как будто вы рассекаете волны. Концентрируйтесь на своих ощущениях в голове и шее.
Упражнения для корпуса
Наклоны с вытянутыми руками. Вытяните руки вверх. Сделайте вдох и на выдохе наклоняйтесь вперед, держа спину прямо. Концентрируйте внимание на верхней части спины, почувствуйте, как энергия устремилась от центра спины по рукам. Зафиксировав положение спины параллельное полу, отведите корпус вправо до крайнего положения, руки продолжают оставаться прямыми. Затем отведите корпус влево, также до крайнего положения. Вернитесь в положение по центру, затем распрямитесь и опустите руки.
Наклон к ногам. Наклонитесь вниз, стараясь держать колени прямыми и достать руками пол. Затем отведите корпус вбок, возьмите себя за ноги и попытайтесь посмотреть за ноги. Затем проделайте то же в другую сторону.
Источник: shutterstock.com
Тряпичная кукла. Наклонитесь вперед, слегка согните ноги в коленях. Расслабьте спину и наклоняйтесь к полу так, чтобы корпус свисал вниз под собственной тяжестью. Легко касайтесь пола руками. Почувствуйте, как освобождается от тяжести грудная клетка.
Растяжение плечевых суставов. Встаньте спиной к шведской стенке (идеальный вариант) или полочке, за которую вы можете взяться руками. Расставьте руки, отведенные назад, на ширине плеч. Если это у вас это не получается, поставьте руки за спиной так близко друг к другу, как только это возможно. Теперь медленно приседайте. Почувствуйте свои плечевые суставы. Присядьте настолько низко, насколько возможно. Повторите несколько раз, Ощутите свои плечи, осознайте, что вы чувствуете.
Намасте за спиной. Отведите руки назад и, по возможности, соедините их ладонями вместе пальцами вверх. Подтяните соединенные ладони как можно выше. Попытайтесь медленно наклониться вперед. Концентрируйте внимание на области плеч и запястьях.
Массаж и парные упражнения при синдроме трапециевидной мышцы
Глубокая работа с телом
Растяжение мышцы в верхней части спины. Ваш партнер лежит вниз лицом. Нанесите небольшое количество плотного крема на область в верхней части спины вдоль позвоночника, медленно разотрите его. Далее прорабатывайте область около позвоночника сначала ладонью снизу вверх медленным движением, затем кулаком, затем предплечьем с подачей веса корпуса на руку. Проделайте то же с другой стороны.
Растяжение лопаток. Положение партнера то же – вниз лицом. Возьмите руку партнера, отведите ее за спину, подтяните ладонь вверх, насколько это возможно. Подложите свое колено под плечо партнера. Возьмитесь руками за его лопатку и мягко, не рывком, оттяните ее, насколько это возможно. Проделайте то же с другой стороны.
Источник: shutterstock.com
Кошачья шкирка. Партнер лежит вниз лицом, руки положил под лоб. Возьмитесь пальцами за кожную складку шеи и оттягивайте ее, смещайте пальцы. Хорошо промните эту область, вы не причините вреда, а кровообращение в области головы восстанавливается сразу.
Открывание крышки. Ваш партнер сидит, наклонив голову вперед. Голова должна опираться на что-то. Это может быть ваша ладонь, либо подушка в положении, когда человек сидит за столом, положив голову на подушку. Возьмите партнера за шею так, как будто это крышка от банки. Большой палец должен упираться в вертикальные мышцы вдоль позвоночника. Теперь делайте вращательные движения от себя. Большой палец руки пытается отвернуть ее, как крышку. Начните это движение у основания головы, затем смещайте палец на два спнтиметра при каждом нажатии. Проделайте то же самое с другой стороны.
Растяжение боковой поверхности шеи и плеч. Ваш партнер сидит прямо. Подойдите к нему сзади, нанесите небольшое количество крема на плечо и боковую поверхность шеи. Осторожно отклонив его голову в сторону одной своей рукой, предплечьем другой руки продавите боковую поверхность шеи и плечо. Особое внимание уделите точке в зоне крепления мышцы к плечу. Нажатие на эту точку может быть очень болезненным, но именно работа с этой точкой разблокирует шейно-плечевой отдел трапециевидной мышцы.
Источник: shutterstock.com
Массажный перкуссионный пистолет. Ничто не заменит человеческих рук. Однако для снятия мышечных зажимов иногда полезно вибрационное воздействие.
Источник: shutterstock.com
Возьмите перкуссионный пистолет, направьте его на область перенапряженных мышц и прорабатывайте ее. Не двигайтесь быстро, лучше дольше подержать вибрационную насадку на одном месте. Пройдитесь по мышцам вдоль спины, затем по шейным мышцам и по мышцам плеч. Очень важно не задевать кость прикосновениями насадки. Это болезненно и абсолютно бесполезно, аппарат предназначен только для воздействия на мягкие ткани.
Парные упражнения
- Наклоны. Ваш партнер сидит. Подойдите к нему сзади, попросите его скрестить руки за головой. Подхватите его под локтями так, чтобы ваши руки вместе с его руками образовали замок. Теперь наклоняйте корпус партнера. Затем в позиции наклона поверните его вправо, затем влево.
- Работа с полотенцем. Партнер лежит на спине. Возьмите обычное полотенце среднего размера, подложите его под голову партнера, крепко возьмитесь за концы. Приподнимите голову партнера и медленно раскачивайте ее в разные стороны с поворотами. Партнер не должен держать голову сам, иначе эффект будет противоположный.
- Турецкое полотенце. Оно отличается размером, в длину может доходить до 2 м. Партнер лежит на полу на спине. Один конец турецкого полотенца подкладываем под шею, другой выводим через подмышечную область. Крепко держа руками за концы, приподнимаем и слегка покачиваем нашего партнера. Если партнер крупный, важно не столько оторвать его корпус от пола нечеловеческими усилиями, сколько дать противовес земному притяжению, потянув полотенце на себя и ослабив тяжесть его веса.
Ko-Fu Dorn. Так называется методика выполнения парных кинезиологических упражнений по восстановлению подвижности и разблокировке различных групп мышц, разработанная Робертом Илинскасом. Для снятия напряжения с трапециевидной мышцы подойдите сзади к сидящему партнеру, поставьте большие пальцы рук около шеи симметрично и попросите вашего партнера согнуть руки в локтях и двигать руками, как будто в них находятся лыжные палки. Далее смещайте пальцы вниз по спине с интервалом два сантиметра.
Синдром трапециевидной мышцы: физиотерапия
Джакузи. Если у вас дома есть ванна джакузи, подставляйте струям воды область трапециевидной мышцы. Джакузи есть в санаториях и SPA-центрах, они, как правило, установлены в мини-бассейнах. По возможности, старайтесь чаще посещать такие места. Разновидностью ванны джакузи является гидромассаж подводными струями душа. Это быстро расслабляет перенапряженные мышцы. Главное в этом методе — выбрать правильную интенсивность воздействия.
Источник: shutterstock.com
Дарсонваль. Это физиотерапевтический аппарат с многомерным оздоровительным эффектом. Вы можете посетить кабинет дарсонваля в санатории или оздоровительном центре, также вы можете приобрести аппарат для дома и использовать его всей семьей. Он улучшает кровообращение и трофику тканей в обрабатываемой области, снимает воспаление и боль.
Разблокировка трапециевидной мышцы восстанавливает кровообращение в голове, возвращает свободу движений в шее, плечевом поясе и руках. Применяйте все рекомендованные методики и будьте здоровы!
Текст: Снежана Моско
Моско Снежана Владимировна Образование: КГУ (Ныне КФУ), филологический ф-т, ИРПК (Институт Развития и Повышения Квалификации), г. Самара: Телесно-ориентированная терапия, психолог-консультант, Международная Академия Тибетской медицины (Тибетский массаж Ку Нье и Тибетская йога Неджанг)
Телесно-ориентированный терапевт, психолог, сексолог, практикующий мастер различных видов массажа, преподаватель и создатель курсов массажа и телесной терапии, создатель Студии восточного массажа Ramyata.
ТОП 6 лучших упражнений на трапецию
Плечевой пояс визуально выглядит незавершенным, если трапециевидные мышцы недостаточно развиты. У одних спортсменов даже от небольшой нагрузки трапеция растет пропорционально плечам и мышцам спины (такой вариант встречается в большинстве случаев). У других картина совсем иная – даже тяжелый специализированный тренинг дает весьма скромный результат. В этой статье мы разберемся, как правильно тренировать эту мышечную группу и какие упражнения на трапецию самые эффективные.
Анатомия трапециевидных мышц
Трапеция расположена в верхней части спины и сверху примыкает к мышцам шеи. Визуально ее можно разделить на три части:
- Верхняя – примыкает к шее, отвечает за подъем плеч вверх.
- Средняя – между лопаток, участвует в подъеме лопаток.
- Нижняя – в нижней части лопаток, отвечает за опускание лопаточных костей в нижней фазе движения.
Основные функции трапеций: движение плечами в вертикальной и горизонтальной плоскости, наклон головы назад, а также подъем лопаток вверх.
Держать трапеции в тонусе необходимо любому спортсмену. Это увеличит ваш силовой результат в базовых упражнениях, снизит нагрузку на плечевые суставы и связки, уменьшит искривление позвоночника в шейном отделе и минимизирует риск повреждений и травм всего плечевого пояса.
Рекомендации по тренировке трапеций
- Шраги по праву считаются лучшим упражнением для развития трапеции, но многие спортсмены делают их неправильно. Нельзя включать в работу бицепсы и предплечья. Справиться с этим очень хорошо помогают кистевые лямки. Локти должны быть почти полностью выпрямлены на протяжении всего подхода, тогда нагрузка будет ложиться целенаправленно на трапецию.
- Не используйте слишком большой рабочий вес. Тренируя трапециевидные мышцы, гораздо важнее работать в полную амплитуду и чувствовать максимальное сокращение мышц в верхней точке, задерживаясь в ней на 1-2 секунды.
- Не прижимайте подбородок к груди при выполнении шрагов. Это увеличивает компрессию шейного отдела позвоночника и может привести к травме.
- Трапеция любит пампинг. Чтобы как следует «забить» эти мышцы кровью, используйте суперсеты, комбинируя шраги любой вариации с тяговыми движениями, которые включат в работу еще и плечи, – например, с тягой подбородку узким хватом. Другой вариант увеличения интенсивности – в конце каждого подхода выполняйте дропсеты: уменьшайте рабочий вес и без отдыха делайте еще подход или два с более легким весом.
- Трапеции – относительно небольшая мышечная группа, ее достаточно тренировать раз в неделю. Оптимально совместить ее с тренировкой спины или плеч. Чтобы весь плечевой пояс выглядел массивно, не забывайте уделять достаточно внимания также своим дельтам и мышцам шеи. Если вы заметили, что трапеции стали обгонять в развитии плечи, что визуально делает фигуру менее широкой в плечевом поясе, просто перестаньте выполнять отдельные упражнения на эту мышечную группу.
- Тренировка трапеций должна быть короткой, но интенсивной. Как правило, на проработку этой мышечной группы достаточно одного-двух упражнений. Чередуйте разные движения на каждой тренировке и выполняйте их в разном порядке, тогда вы быстрее добьетесь прогресса.
- Следите за осанкой. Нередко сутулость в области шейного и грудного отдела позвоночника не дает полноценно тренировать трапецию. Спортсмен просто не может выполнить нужное движение в полную амплитуду и почувствовать сокращение мышц.
- Тренируйтесь умеренно. Перетренированность трапециевидных мышц приведет к ухудшению кровообращения в мышцах шеи и всем шейном отделе позвоночника. Это чревато увеличением внутричерепного давления, головными болями и головокружением.
- Выполнение шрагов не предполагает вращение плечевыми суставами в верхней точке. По какой-то причине этим грешат многие начинающие спортсмены. При использовании большого рабочего веса это вращение превращается в одно из самых губительных движений для ротаторной манжеты вашего плеча. Правильная траектория движения подразумевает поднятие и опускание веса в одной плоскости, никаких посторонних движений быть не должно.
Лучшие упражнения для проработки трапеций
Теперь давайте рассмотрим упражнения, которые помогут вам добиться максимального результата при проработке трапециевидных мышц.
Шраги со штангой
Шраги со штангой – это основное упражнение на массу трапеций. Здесь работает преимущественно их верхняя часть, так как при подъеме штанга располагается перед вами. Движение должно быть амплитудным, как будто в верхней точке вы стараетесь плечами дотянуться до ушей. В этом движении можно работать с достаточно большим весом, так вы сможете лучше почувствовать растяжение мышц в нижней точке. При необходимости используйте кистевые лямки и атлетический пояс.
Используйте средний хват на ширине плеч, чтобы не включать в работу плечи. При подъеме удерживайте штангу как можно ближе к корпусу и минимизируйте читинг – этот способ не приведет ни к чему, кроме увеличения травмоопасности движения. Альтернативный вариант – шраги в Смите.
Шраги с гантелями
Шраги с гантелями – это упражнение на верхнюю часть трапеции. Здесь рекомендуется использовать вес поменьше, но делать больше повторений, так вы легче добьетесь интенсивного пампинга (кровенаполнения мышц).
Поскольку в этом упражнении кисти повернуты параллельно друг другу, в работу активно вовлекаются предплечья. Поэтому концентрируйтесь на том, чтобы держать руки прямыми и не сгибать локти. Тогда вы будете поднимать гантели усилием трапеций, а не рук. Также вы можете использовать лямки.
Чтобы превратить шраги с гантелями в упражнение на среднюю и нижнюю части трапеции, сядьте на скамью и немного наклонитесь вперед:
Это изменит вектор нагрузки, и вы будете сильнее сводить лопатки в верхней точке. За счет этого большая часть нагрузки и перейдет в среднюю и нижнюю части трапециевидных мышц.
Шраги в тренажере
Для этого упражнения вам понадобятся нижний блок и широкая рукоять. Держа спину прямой, подтягивайте плечи вверх и немного назад. Биомеханика движения отличается от движений в классических шрагах со штангой. За счет отведения плеч назад вы сильнее нагружаете среднюю часть трапеций и задние пучки дельтовидных мышц. Из-за этого сзади верх спины будет выглядеть более массивным и бугристым. Кроме того, устройство блочного тренажера предопределяет более сильное растяжение мышц в нижней точке, что только увеличивает КПД этого упражнения.
Шраги со штангой за спиной
Это прекрасное упражнение на среднюю и нижнюю трапецию. Оно не совсем подходит для новичков, так как требует развитого мышечного каркаса и хорошей растяжки плечевых суставов.
Для удобства это упражнение рекомендуется выполнять в тренажере Смита. В нижней точке немного расслабьте все мышцы плечевого пояса, чтобы опустить штангу как можно ниже. Но не забывайте держать при этом поясничный отдел позвоночника идеально ровно. Чем ближе к спине вы будете вести штангу при подъеме, тем сильнее будут работать трапеции. Более удаленное положение будет сильнее нагружать задние дельты.
Тяга штанги к подбородку узким хватом
Тяга штанги к подбородку – это базовое упражнение, при котором работают как трапеции, так и плечи. В этом упражнении важно взяться достаточно узко и держать локоть выше уровня кисти, тогда вы сможете работать в полную амплитуду и нагружать всю область трапециевидных мышц. Чем шире вы беретесь, тем больше нагрузка уходит на средние дельты.
Альтернативные упражнения: тяга в Смите к подбородку узким хватом, тяга двух гантелей к подбородку узким хватом, тяга гири к подбородку.
Становая тяга
Обзор упражнений был бы неполным без упоминания становой тяги. Не столь важна даже ее разновидность, будь то классика, сумо, тяга трэп-грифа, румынская тяга или тяга с гантелями. В этом упражнении динамической нагрузки на интересующую нас мышечную группу почти нет, но трапеции несут мощнейшее статическое напряжение в течение всего подхода. Опытные спортсмены работают с серьезными весами в этом упражнении, это и предопределяет дальнейший рост трапеций. Поэтому именно пауэрлифтеры чаще других могут похвастаться внушительными трапециями, даже не делая отдельных упражнений на эту мышечную группу.
Также трапеция несет часть нагрузки при выполнении любых горизонтальных тяг на толщину спины: тяге штанги или гантели в наклоне, Т-грифа, нижнего блока и других, а также при использовании узкого хвата в вертикальных тягах (подтягиваниях, тяге верхнего блока и т. д.). Косвенно нагрузка ложится на трапецию и во время многих упражнений для дельтовидных мышц, например, махи с гантелями стоя, сидя или в наклоне, тяга штанги к подбородку широким хватом, отведения рук в тренажере на заднюю дельту и другие.
Трапециевидная мышца: лучшие упражнения для тренировки трапеций в домашних условиях и тренажерном зале
Трапециевидная мышца или просто трапеция — одна из важнейших частей спины. Также это одна из самых крупных парных мышц в организме, тренировкой которой атлеты часто пренебрегают. В бодибилдинге и фитнесе упражнения для трапециевидных мышц выполняют преимущественно для увеличения их размера и предания шее и плечам массивности. Тем не менее, верхняя часть спины играет важнейшую роль в жизни каждого человека.
Где находится трапеция, строение и функции
Понимание строения, функций и эффективных упражнений на трапецию позволит не только исключить негативные последствия для здоровья, но и создать мощный плечевой пояс, с выделенными трапециевидными «буграми», которые являются визитной карточкой многих профессиональных атлетов.
Трапеция это мышца, которая формирует внешний слой верхней части спины. Она начинается от шеи и доходит почти до середины спины. Имеет форму трапеции, из-за которой и получила своё название. В зависимости от уровня, где находится трапециевидная мышца, выделяют три её части:
- Восходящая (нижняя) часть.
- Поперечная (средняя) часть.
- Нисходящая (верхняя) часть.
Несмотря на то, что каждая часть имеет некоторые отличия, функции трапециевидной мышцы общие. Все три области работают как единое целое. Имеет сложную структуру, так как волокна расположены в разных направлениях. Для того, чтобы накачать трапецию, стоит учитывать эту особенность, разделяя нагрузку на каждую часть.
Основной причиной, из-за которой трапециевидной мышце спины не уделяют достаточно внимания, служит визуальный аспект. Её верхняя часть выражена очень сильно, а средняя и нижняя части частично теряются на фоне более массивных широчайших мышц. Тем не менее, весь массив трапеций играет важнейшую роль. Он служит своеобразным «щитом» для одной из самых уязвимых и жизненно важных частей позвоночника, влияет на осанку и участвует почти во всех движениях рук и плечевого пояса.
1. Восходящая часть трапеции
Восходящая часть начинается от надостных связок грудных позвонков и остистых отростков T4-T12 позвонков. Анатомически трапециевидная мышца в этой области крепится к медиальной части ости лопатки (через апоневроз). Нижняя часть – отвечает за прижатие медиального края лопатки к грудной клетке. Также совместно с другими мышцами нижняя часть прижимает лопатку к корпусу. За счет этого выполняется стабилизация плечевого пояса.
2. Поперечная часть трапеции
Анатомически трапеция в средней части (поперечной) начинается от выйной связки, остистых отростков и надостных связок в области C5-T3 позвонков. Крепится к:
- Акромиону.
- Ости лопатки.
- Акромиальному концу ключицы.
Основная задача – стабилизация и приведение лопатки. Также это самая толстая часть области, потому при регулярном выполнении упражнений на трапециевидную мышцу она способна заметно выделяться под кожей.
3. Нисходящая часть трапеции
Эту часть нередко называют трапециевидной мышцей шеи, так как она начинается от наружного затылочного выступа, черепной части выйной связки и медиальной части верхней выйной линии. Крепление трапециевидной мышцы:
- Акромиону.
- Латеральная часть ключицы.
- Остистые отросткаи шейных позвонков (от 1 до 4).
Основная функция – формирование внешнего рельефа шеи, защита позвоночника, фиксация лопатаки и плечевого пояса. Также верхняя трапециевидная мышца активно взаимодействует с другими мышцами, разделяя их функции. А еще она участвует в разгибании и поворотах головы.
Функции следует рассматривать с учетом анатомии трапециевидная мышца спины и разделения области на три части:
- Верхняя – приведение и наружная ротация лопатки, подъем и протракция плечевого пояса.
- Средняя – приведение лопатки и ретракция плечевого пояса.
- Нижняя – приведение, опускание и наружная ротация лопатки, опускание плечевого пояса.
В целом, все три части выполняют роль «координатора» во многих движениях плечевого пояса, потому тренировка трапециевидной мышцы считается необходимой не только в спорте, но и для здоровья спины и позвоночника.
Особенности тренировки трапеции
Чтобы накачать трапециевидную мышцу не требуется выполнять огромное количество упражнений. Достаточно включать от 2 до 4 движений в тренировочную программу, чтобы получать стабильное прогрессирование области. Тем не менее, в этом и заключается основная проблема. Из-за «непопулярности» (а также непонимания важности мышцы), упражнениями на верх спины атлеты чаще всего пренебрегают. Это приводит к дисбалансу в развитии мышц спины, что может негативно сказываться не только на прогрессировании в других упражнениях, но и здоровье позвоночника, осанке.
Помимо визуальных и эстетических проблем, слабый тонус может привести к целому ряду осложнений, от болей в шее, до искажения осанки с увеличением риска появления протрузий. Также одним из самых популярных последствий недостаточной тренировки трапеций является шейный гиперлордоз. По цепочке он компенсируется развитием поясничного гиперлордоза, что в целом приводит к серьезным проблемам и ухудшением качества жизни.
Первое, что стоит запомнить — упражнения для верхней части спины не должны выполняться с большим весом.
Во-первых, это будет увеличивать риски травмироваться, во-вторых, движение будет осуществляться за счет других мышц. В результате все упражнения на трапециевидную мышцу спины будут малоэффективными для целевой области. Только по мере увеличения силы и объема мышцы, можно повышать веса чтобы качать трапецию более эффективно. Основные проблемы, которые могут возникать при излишней перегрузке мышцы (большим весом, тренировочными объемами или неправильной техникой):
- Защемление нервов.
- Головные боли.
- Боли в шее или плечах.
- Усугубление проблем с межпозвоночными дисками.
В основном, все проблемы проявляются из-за чрезмерного сдавливания. По этой причине упражнения на трапецию в тренажерном зале следует делать не чаще 1-2 раз в неделю (или не более 15-18 подходов в неделю). Также с учетом специфики работы над этой областью следует отдавать предпочтение многоповторным подходам, по 12-20 раз в сете.
Топ 3 лучших упражнения на трапецию для домашних условий и тренажерного зала
Почти все движения могут выполняться с гантелями или штангой. Потому не придется переживать за то, как накачать трапецию в домашних условиях. Весь набор возможностей будет доступен даже для дома. Более того, для тренировки не нужны даже гантели (хотя с ними делать движения намного удобнее). Чтобы накачать трапецию дома, потребуются лишь пара бутылок с водой (5-8 литров) или любой вес, нагруженный в сумки.
1. Шраги
Первое и самое универсальное движение, которое необходимо включать в программу, чтобы накачать трапецию в домашних условиях или в зале. Может выполняться с гантелями, штангой или любым другим весом. Важно помнить следующие технические особенности:
- При выполнении шрагов нужно развернуть плечи назад (сведя лопатки).
- В упражнении участвуют только плечевые суставы, визуально техника похожа на пожимание плеч.
- Сфокусируйтесь на трапециях, чтобы поднимать вес за счет них, а не других мышц.
Оптимально выполнять шраги в 3-4 подходах, по 12-20 повторений.
2. Тяга к подбородку (протяжка)
Упражнение принято относить к группе для прокачки плеч. Хотя при использовании узкого хвата основная нагрузка будет переключаться на трапеции.
Чтобы накачать верх спины, включайте движение в день тренировки спины, но только во второй половине занятия (когда основные мышцы утомлены и не будут забирать у трапеций нагрузку).
3. Тяга Ли Хейни
По сути, это один из вариантов шрагов, который получил известность благодаря Ли Хейни. Большой плюс упражнения в том, что помимо трапеций также активно нагружаются задние дельты. Это способствует улучшению осанки.
Важные моменты при выполнении движения:
- Одна из самых популярных ошибок в технике – тяга за счет предплечий, её нужно исключить и контролировать.
- Нужно тщательно подобрать вес, чтобы нагрузка ложилась на трапеции.
Чтобы не перегружать трапеции, тягу Ли Хейни рекомендуется чередовать со шрагами.
Заключение
Чтобы прокачать трапециевидную мышцу достаточно выполнять от 2 до 4 упражнений в неделю. Эта область отлично отзывается на нагрузку, отвечая ростом силы и массы. Самой медленно растущей считается верхняя часть, она же имеет наибольший визуальный приоритет. Средняя и нижняя части активно задействуются в большинстве движений для мышц спины, потому в дополнительной проработке не нуждаются.
Тренировка трапеции в видео формате
Трапециевидная мышца — анатомия, биомеханика и эффективные упражнения
Трапециевидные мышцы — крупнейшая мышечная группа верхней части спины, обеспечивающая подвижность плечевого сустава и лопаток. При их тренировке важно помнить о необходимости достижения ретракции лопаток — что может быть тяжело для некоторых людей и требует консультации с тренером.
М ускулатура верхней части спины, по большей части, формируется трапециевидной мышцей — простирающейся от шейного до грудного отдела на задней стороне туловища. В силу этой причины развитие трапецией — обязательное условие успешной тренировки спины.
Поскольку биомеханика работы трапециевидной мышцы подразумевает вовлечение лопаток, выполнение каких-либо упражнений, связанных с движением рук, в той или иной мере вовлекает и трапеции. Однако существуют изолирующие упражнения, прорабатывающие их прицельно.
// Трапециевидная мышца — биомеханика
Обозначенная на иллюстрации выше золотистым цветом трапециевидная мышца — одна из наиболее широких мышц в теле человека. Зачастую её ширина сравнима¹ с широчайшими мышцами спины, расположенными в средней и нижней части задней поверхности корпуса (на рисунке бирюзовым цветом).
Структурно трапециевидная мышца делится на три отдела, волокна каждого из которых имеют определённый наклон. Верхняя часть поддерживает шею и поднимает плечевой пояс; средняя — находится между лопатками, обеспечивая их сведение и разведение; нижняя часть — обеспечивает вращательные движения лопаток.
Укрепление трапеций имеет принципиальное значение в спортивных активностях, подразумевающих вовлечение рук и плечевого пояса — прежде всего, в гимнастике. В силовых видах спорта и тяжелой атлетике трапециевидная мышца повышает выносливость, помогая фазе удержания веса руками.
// Читать дальше:
Влияние на осанку
Наклон головы вниз, вызванный сидячей работой или постоянным использованием смартфона, достаточно часто связан с ослаблением трапециевидной мышцы. Без укрепления зоны трапеций осанка может ухудшаться — в том числе, за счёт перераспределения нагрузки на отделы позвоночника.
Сильные трапеции, в свою очередь, закладывают основу для развития мускулатуры плечевого пояса — формируя массивность в верхней части корпуса. Кроме этого, развитие трапециевидных мышц помогает более правильно выполнять такие базовые упражнения, как приседания, становая тяга и тяга в наклоне.
Ретракция трапеций — что это и зачем нужно?
Ретракция плечевого сустава и способность к отведению лопаток назад со сведением их вместе — ключевой момент при тренировке трапециевидной мышцы. Фактически, ретракция подразумевает осознанную активацию мускулатуры и фиксирование плечевого сустава в суставной сумке.
Развитие способности плечевого сустава к ретракции позволяет увеличить амплитуду при выполнении упражнений на спину — как подтягиваний на перекладине, так тяги к поясу сидя или всевозможных тягах в наклоне (например, тяге гантели одной рукой с опорой на скамью).
При хороших показателях ретракции атлет может подтянуть вес ближе к телу (лопатки при этом уходят назад чуть дальше обычного) — что как сильнее нагружает трапециевидные и широчайшие, так и раскрывает грудь. В итоге, это положительно влияет на расширение спины.
Проблемы с подвижностью плечевого сустава
Поскольку волокна трапециевидных мышц достаточно длинны, в отсутствии должного уровня растяжки это может снижать возможную амплитуду движения. В результате, неспортивные люди часто испытывают проблемы с подвижностью плечевого сустава — и, в частности, с достижением ретракции.
Считается¹, что неравномерно развитие отделы трапециевидной мышцы являются одной из распространённых причин, приводящих к возникновению болей в шеи — и даже головных болей.
Отметим, что исправление данных нарушений осанки должно проходить под контролем специалиста-физиотерапевта. Плечевой сустав является одним из наиболее хрупких — и его легко повредить в попытке добиться показателей растяжки, нетипичных для ваших мышц и связок.
Трапециевидные мышцы — лучшие упражнения
Трапециевидные – сильные и выносливые мышцы. Для их тренировки необходимо выполнять упражнения с достаточно большим рабочим весом, обеспечивая полноценную силовую нагрузку. Именно поэтому техника выполнения упражнений должна быть безупречной.
Отдых между подходами – не менее 30-60 сек. Число повторений в подходе — от 10 до 15. Чтобы точнее определить нужное число повторений, ориентируйтесь на ощущение в мышцах. Завершающие 2-3 повтора в подходе должны проходить с ощущением лёгкого жжения в трапециях.
1. Подъём к подбородку
Упражнение для верха трапециевидных и среднего пучка дельтовидных мышц. Поднимайте гантели или штангу вверх вдоль тела — однако не выше линии подбородка.
Внимательно следите за положением локтей. В верхней точке упражнения они должны быть направлены вверх, сохраняя при этом осознанное напряжение в трапециях.
2. Махи с гантелями
Упражнение для проработки заднего отдела дельтовидной мышцы и среднего отдела трапециевидной. Вес гантелей не должен быть слишком высоким — позволяющим выполнять 12-15 повторений.
Исходное положение — стоя прямо, бедра и ягодичные мышцы напряжены. Спина ровная, голова вперед. Поднимайте гантели через стороны, тянясь локтями вверх. Опускайте вес подконтрольно и с медленной скоростью.
3. Шраги
Дословный перевод слова shrug, давшего название упражнению — пожимание плечами. Собственно, шраги является базовым упражнением на верхнюю и нижнюю часть трапециевидной мышцы.
Держа в руках гантели или штангу, за счёт вовлечения трапеций, приподнимите плечи вверх — затем медленно опустите. Избегайте любых дополнительных движений и раскачивания корпуса.
Силовые упражнения подходят не всем. Проконсультируйтесь со специалистом.
Трапециевидные мышцы — крупнейшая мышечная группа верхней части спины, обеспечивающая подвижность плечевого сустава и лопаток. При их тренировке важно помнить о необходимости достижения ретракции лопаток — что может быть тяжело для некоторых людей и требует консультации с тренером.
Трапециевидная мышца — стратегия тренировок и лучшие упражнения
Трапеции (трапециевидная мышца) — основа массивности верхней части туловища. Регулярные тренировки трапеций укрепляют мускулатуру позвоночного столба, формируя спортивную осанку.
Т рапеции — основа массивности верхней части туловища. Регулярные тренировки трапециевидной мышцы укрепляют мускулатуру позвоночного столба, формируя спортивную осанку — а также обеспечивают возможность работы с тяжелым весом при выполнении базовых упражнений со штангой.
Однако при прокачке трапеций необходимо соблюдать правильную технику и осознанно вовлекать в работу целевую мышцу — кроме этого, выполнять упражнения нужно в определенном диапазоне повторений. Анатомия трапециевидной мышцы и три лучших упражнения — в материале ниже.
// Трапециевидная мышца — анатомия
Трапециевидная мышца располагается в верхней части спины. Она состоит из трех пучков, каждый из которых выполняет определенную функцию. Например, верхний отдел трапеции стабилизирует шею, поднимает плечевой пояс и участвует в движении лопаток.
Средняя часть трапеции обеспечивает сведение лопаток и находится между ними. В свою очередь, нижний пучок трапециевидной мышцы участвует в опускании и вращательных движениях лопаток. Общая функция трапеций – поддержание туловища в прямом положении.
В силовых тренировках трапециевидная активно участвует в тяговых упражнениях (становая тяга, тяга к поясу и тп), махах, шрагах, а также при удержании веса. Важно и то, что большие и прокаченные трапеции позволяют комфортнее выполнять приседания со штангой (придерживая гриф на спине в области лопаток).
// Читать дальше:
Как качать правильно?
Трапеция – сильная и выносливая мышца. Для ее эффективной тренировки необходимо выполнять упражнения с достаточно большим рабочим весом, чтобы обеспечить нужную нагрузку и стимулировать мышечный рост. Именно поэтому техника должна быть безупречной.
Отдых между подходами – 30-60 сек, в зависимости от способностей восстановления организма. Число повторений в подходе — от 10 до 15. Чтобы точнее определить нужное число повторений, ориентируйтесь на ощущение в мышцах. Завершающие 2-3 повтора в подходе должны проходить с ощущением характерного жжения в трапециях.
Совет для повышения интенсивности тренировки трапеций — делать паузы в пиковой точке сокращения мышцы (то есть, в верхней точке упражнения).
// Читать дальше:
Упражнения для трапециевидных мышц
Трапециевидная мышца участвует во всех базовых движениях при тренировке спины и плеч. Однако есть еще несколько эффективных упражнений, которые позволяют отдельно прокачать трапецию. Рекомендуем выполнять их в день тренировки спины или плеч.
1. Тяга к подбородку
В этом упражнении прорабатываются трапециевидные и дельтовидные мышцы. В положении стоя держите штангу или гантели узким хватом, чтобы между кистями оставалось расстояние 15-20 см. Поднимайте вес вдоль тела до уровня подбородка. Локти — направлены вверх. Чтобы акцентировать нагрузку именно на трапециях, в верхней точке локти должны быть выше уровня плеч.
Если взять вес широким хватом, то большая часть нагрузки придется на средний пучок дельты — то есть, тяга к подбородку эффективно подойдет как для прокачки трапеции, так и для тренировки дельтовидных мышц.
2. Махи с гантелями в короткой амплитуде
Обычно махи выполняют для тренировки плеч. Но при определённой технике это упражнение даёт ощутимую нагрузку на верхнюю часть трапеции.
Исходное положение — стоя прямо, держите гантели в руках. Бедра и ягодичные мышцы должны быть напряжены. Спина зафиксирована в прямом положении, голова направлена вперед. Поднимайте гантели через стороны и тянитесь локтями вверх.
В самой верхней точке кисти должны оказаться чуть выше головы. Затем опустите гантели только до уровня плеч. Движение в такой короткой амплитуде направлено именно на прокачку трапециевидной мышцы. Она постоянно находится в напряжении, испытывая статодинамическую нагрузку.
В этом упражнении вес гантелей не важен. Подберите такое отягощение, чтобы выдержать запланированное время под нагрузкой. Выполняйте махи 4 подхода по схеме: 40 секунд работы / 40 секунд отдыха.
3. Выпады в сторону с гантелями
Упражнение в большей степени нацелено на проработку мышц ног. Однако статичное удержание веса создает ощутимую нагрузку для трапециевидной мышцы и предплечий. Также в этом упражнении сбалансированно работают мышцы пресса и ягодицы. Они стабилизируют позвоночник в прямом положении.
Сделайте широкий шаг в сторону и подконтрольно переносите вес тела на выставленную ногу, сгибая колено. Другая нога остается прямой и поддается легкому растяжению. Старайтесь держать спину ровной, слегка наклонив корпус вперед.
При желании выпады в сторону можно заменить на «прогулку фермера». Смысл упражнения в том, чтобы передвигаться короткими шагами, держа в руках гантели.
// Читать дальше:
Как тренировать трапецию в домашних условиях?
Домашние тренировки с весом собственного тела тоже помогут укрепить трапециевидную мышцу. Например, тренировать трапецию можно в упоре лежа.
Для этого примите упор лежа, как при классических отжиманиях от пола. Расслабьте трапециевидную мышцу, чтобы плечи слегка прогнулись назад, а лопатки сжались. Затем напрягите трапецию — лопатки должны расправиться. В этом упражнении количество повторений не имеет значения. Выполнение одного подхода должно занимать примерно 45-60 секунд.
Продвинутым атлетам тренировать трапецию можно в стойке на руках у стены. Здесь тот же принцип мышечной работы. Стоя на руках, расслабьте трапецию, чтобы плечи “провалились” вниз. Затем напрягите трапецию и верните плечи в исходное положение.
// Читать дальше:
Для получения максимального эффекта от тренировки трапециевидной мышцы необходимо ее прокачивать вместе с остальными мышечными группами. Только в этом случае можно добиться видимого и ощутимого результата в увеличении трапеции.
СИНДРОМЫ ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ
Одним из проявлений жизнедеятельности является двигательная функция,

Новорожденный ребенок, младенец
Новорожденный ребенок — это паллидарное существо, большинство ответных реакций которого замыкается на уровне зрительного бугра и бледного шара. В дальнейшем в процессе созревания выше расположенных структур наступает торможение филогенетически более древних образований и, как следствие, видоизменение ответных реакций организма. При этом новый уровень регуляции расположен над старым и подчиняет его себе. Эти классические представления в невропатологии дополнены новыми данными о циркуляции возбуждения по замкнутым кольцевым орбитам.
Периоды психомоторной деятельности у детей
У грудных детей в зависимости от уровня интеграции различают 3 периода психомоторной деятельности:
1. Таламопаллидарный (от рождения до 4 месяцев).
2. Стриопаллидарный (от 4 до 10 месяцев), при котором происходит снижение мышечного тонуса и развитие целенаправленных движений.
3. Период созревания высших корковых функций с развитием сложных условных рефлексов и речи (после 10 месяцев).
Фазы развития детской моторики
Такое последовательное морфофункциональное развитие головного мозга предопределяет фазы развития детской моторики:
1. Спонтанной двигательной активности (с 4 дня жизни до 2 месяцев).
2. Монокинетическая фаза (с 2 по 5 месяцы), характеризующаяся самостоятельными движениями отдельных конечностей.
3. Дромокинетическая (с 5 по 12 месяцы), при которой движения получают конкретную направленность, но еще не уверены.
4. Кратикинетическая (с 12 месяца), характеризующаяся переходом к моторике взрослого, совершенствованием координации и нормализацием тонуса.
Детская моторика, моторное развитие у детей
Детская моторика развивается по восходящей линии — от простых к более сложным движениям. В случае поражения различных отделов головного мозга у ребенка могут возникнуть те рефлекторные двигательные реакции, которые имели место на предыдущих этапах развития.
ДВИГАТЕЛЬНЫЕ НАРУШЕНИЯ У РЕБЕНКА, У ДЕТЕЙ, У ГРУДНИЧКА, У НОВОРОЖДЕННЫХ
Двигательные нарушения у новорожденных и грудных детей принципиально отличаются от таковых у старших детей и взрослых. Поражение мозга на ранних стадиях онтогенеза вызывает в большинстве случаев генерализованные изменения, что крайне затрудняет топическую диагностику. Чаще можно говорить лишь о преимущественном поражении тех пли иных отделов мозга.
Пирамидные и экстрапирамидные нарушения у детей
Вызывает некоторые затруднения дифференциальная диагностика у маленьких детей между пирамидными и экстрапирамидными нарушениями (симптомами). Основными характеристиками в диагностике двигательных нарушений на первом году жизни являются мышечный тонус и рефлекторная активность. Симптомы изменений мышечного тонуса могут различаться в различные возрастные периоды ребенка. Это особенно касается первого и второго возрастных периодов (до 3 месяцев), когда у ребенка выражена физиологическая гипертония.
Изменения мышечного тонуса проявляются мышечной гипотонией, дистонией и гипертонией.
СИНДРОМ МЫШЕЧНОЙ ГИПОТОНИИ, ГИПОТОНУС У РЕБЕНКА, У ДЕТЕЙ, У ГРУДНИЧКА, У НОВОРОЖДЕННЫХ
Синдром мышечной гипотонии, причины, симптомы, признаки гопотонуса
Синдром мышечной гипотонии характеризуется снижением сопротивления пассивным движениям и увеличением их объема. Ограничена спонтанная и произвольная двигательная активность, сухожильные рефлексы могут быть нормальными, повышенными, сниженными или отсутствовать в зависимости от уровня поражения нервной системы. Мышечная гипотония — один из наиболее часто обнаруживаемых синдромов у новорожденных и грудных детей. Она может быть выражена с рождения, как это бывает при врожденных формах нервно-мышечных заболеваний, асфиксии, внутричерепной и спинальной родовой травме, поражении периферической нервной системы, некоторых наследственных нарушениях обмена веществ, у детей с врожденным или рано приобретенным слабоумием, хромосомных синдромах. В то же время гипотония может появиться или стать более выраженной в любой возрастной период, если клинические симптомы заболевания начинаются спустя несколько месяцев после рождения или носят прогредиентный характер. Гипотония, выраженная с рождения, может трансформироваться в нормотонию, дистонию, гипертонию или оставаться ведущим симптомом на протяжении всего первого года жизни. Выраженность клинических проявлений мышечной гипотонии варьирует от легкого снижения сопротивления пассивным движениям до полной атонии и отсутствия активных движений.
Отставание и задержка психомоторного развития при мышечной гипотонии, гипотонус
Если синдром мышечной гипотонии нерезко выражен и не сочетается с другими неврологическими нарушениями, он, либо не оказывает влияния на возрастное развитие ребенка, либо вызывает запаздывание моторного развития, чаще во втором полугодии жизни. Отставание идет неравномерно, задерживаются более сложные двигательные функции, требующие для своего осуществления согласованной деятельности многих мышечных групп. Так, посаженный ребенок 9 месяцев сидит, а самостоятельно сесть не может. Такие дети позже начинают ходить, и период хождения с поддержкой задерживается надолго. Мышечная гипотония может быть ограничена одной конечностью (травматический парез ног, акушерский парез руки). В этих случаях задержка будет парциальной.
Задержка психо-моторного развития при мышечной гипотонии у детей
Ярко выраженный синдром мышечной гипотонии оказывает существенное влияние на задержку моторного развития. Так, двигательные навыки при врожденной форме спинальной амиотрофии Верднига — Гоффманна у ребенка 9 — 10 месяцев могут соответствовать возрасту 2 — 3 месяцев. Задержка моторного развития, в свою очередь, становится причиной особенностей формирования психических функций. Например, отсутствие возможности произвольного захвата предмета приводит к недоразвитию зрительно-моторной координации, манипулятивной деятельности. Поскольку мышечная гипотония часто сочетается с другими неврологическими нарушениями (судороги, гидроцефалия, парезы черепных нервов, врожденный паралич лицевого нерва), последние могут модифицировать характер задержки развития, определяемой гипотонией как таковой. Качество самого синдрома мышечной гипотонии и его влияние на задержку развития будут варьировать в зависимости от заболевания. При судорогах, врожденном или рано приобретенном слабоумии не столько гипотония, сколько задержанное психическое развитие является причиной отставания двигательного, моторного развития.
МЫШЕЧНАЯ ДИСТОНИЯ, СИНДРОМ МЫШЕЧНОЙ ДИСТОНИИ У РЕБЕНКА, У ДЕТЕЙ, У ГРУДНИЧКА, У НОВОРОЖДЕННЫХ, дистонические атаки, их лечение
Синдром двигательных расстройств у детей первого года жизни может сопровождаться МЫШЕЧНОЙ ДИСТОНИЕЙ, при которой мышечная гипотония чередуется с гипертонией. В покое у этих детей при пассивных движениях выражена общая мышечная гипотония. При попытке активно выполнить какое-либо движение, при положительных или отрицательных эмоциональных реакциях мышечный тонус резко нарастает, становятся выраженными патологические тонические рефлексы. Такие состояния называют «дистоническими атаками«. Наиболее часто мышечную дистонию наблюдают у детей, перенесших гемолитическую болезнь в результате резус — или АВО — несовместимости. Выраженный синдром мышечной дистонии практически делает невозможным развитие у ребенка выпрямляющих рефлексов туловища и реакций равновесия из-за постоянно меняющегося мышечного тонуса. Синдром легкой преходящей мышечной дистонии не оказывает существенного влияния на возрастное моторное развитие ребенка.
СИНДРОМ МЫШЕЧНОЙ ГИПЕРТОНИИ, ГИПЕРТОНУС У РЕБЕНКА, У ДЕТЕЙ, У ГРУДНИЧКА, У НОВОРОЖДЕННЫХ
Синдром мышечной гипертонии характеризуется увеличением сопротивления пассивным движениям, ограничением спонтанной и произвольной двигательной активности, повышением сухожильных рефлексов, расширением их зоны, клонусами стоп. Повышение мышечного тонуса может превалировать во флексорных или экстензорных группах мышц, в приводящих мышцах бедер, что выражается в определенной специфике клинической картины, однако является лишь относительным критерием для топической диагностики у детей раннего возраста. В связи с незаконченностью процессов миелинизации симптомы Бабинского, Оппенгейма, Гордона нельзя считать всегда патологическими. В норме они выражены нерезко, непостоянны и по мере развития ребенка ослабевают, но при повышении мышечного тонуса становятся яркими и не имеют тенденции к угасанию.
Выраженность синдрома мышечной гипертонии может варьировать от легкого повышения сопротивления пассивным движениям до полной скованности (поза децеребрационной ригидности), когда практически невозможны какие-либо движения. В этих случаях даже мышечные релаксанты не в состоянии вызвать мышечное расслабление, а тем более пассивные движения. Если синдром мышечной гипертонии выражен нерезко, не сочетается с патологическими тоническими рефлексами и другими неврологическими нарушениями, его влияние на развитие статических и локомоторных функций может проявиться в их легкой задержке на различных этапах первого года жизни. В зависимости от того, в каких мышечных группах больше повышен тонус, будет запаздывать дифференциация и окончательное закрепление определенных двигательных навыков. Так, при повышении мышечного тонуса в руках отмечают задержку развития направления рук к объекту, захвата игрушки, манипулирования предметами. Особенно нарушается развитие хватательной способности рук. Наряду с тем, что ребенок позже начинает брать игрушку, у него длительное время сохраняется ульнарный захват, или захват всей кистью. Захват пальцами (пинцетный захват) формируется медленно, а иногда требует дополнительной стимуляции. Может задерживаться развитие защитной функции рук, тогда запаздывают соответственно и реакции равновесия в положении на животе, сидя, стоя и при ходьбе. При повышении мышечного тонуса в ногах задерживается становление опорной реакции ног и самостоятельного стояния. Дети неохотно встают на ноги, предпочитают ползать, на опоре становятся на пальчики (на цыпочках) — это очень плохо.
МОЗЖЕЧКОВЫЕ НАРУШЕНИЯ у детей
Мозжечковые нарушения у детей первого года жизни могут быть следствием недоразвития мозжечка, поражения его в результате родовой травмы или асфиксии, в редких случаях — как результат наследственной дегенерации. Они характеризуются снижением мышечного тонуса, нарушением координации при движениях рук, расстройством реакций равновесия при попытках овладеть навыками сидения, вставания, стояния и ходьбы. Собственно мозжечковые симптомы — интенционный тремор, нарушение координации, атаксию можно выявить лишь после развития произвольной двигательной активности ребенка. Заподозрить расстройства координации можно, наблюдая за тем, как ребенок тянется к игрушке, захватывает ее, подносит ко рту, сидит, стоит, ходит. Дети грудного возраста с нарушением координации при попытке захватить игрушку делают много лишних движений, это особенно становится выраженным в положении сидя. Навыки самостоятельного сидения развиваются поздно (к 10 — 11 месяцам). Иногда и в этом возрасте детям трудно сохранить равновесие, они его теряют при попытке повернуться в сторону, взять предмет. Из-за боязни упасть ребенок долго не манипулирует предметами двумя руками. Ходить начинает уже после года, часто падает. Некоторые дети с нарушением реакций равновесия предпочитают ползать, в то время когда они уже должны ходить самостоятельно. Реже при мозжечковом синдроме у детей первого года жизни можно наблюдать горизонтальный нистагм и речевые нарушения как ранний признак мозжечковой дизартрии. Наличие нистагма и частое сочетание мозжечкового синдрома с другими нарушениями черепно-мозговой иннервации может придавать определенную специфику задержке развития в виде более выраженного запаздывания функции фиксации взора и прослеживания, зрительно-моторной координации, нарушения пространственной ориентации. Дизартрические расстройства особенно влияют на развитие навыков экспрессивной речи, вызывают такие проблемы, как задержка речевого развития и нарушения речи.
ДЕТСКИЙ ЦЕРЕБРАЛЬНЫЙ ПАРАЛИЧ (ДЦП)
Наиболее часто двигательные нарушения у детей первого года жизни проявляются при ДЕТСКОМ ЦЕРЕБРАЛЬНОМ ПАРАЛИЧЕ (ДЦП). Клинические проявления этого заболевания зависят от выраженности мышечного тонуса, повышение которого в той или иной степени наблюдается при любой форме ДЦП. В одних случаях у ребенка с рождения превалирует высокий мышечный тонус. Однако чаще мышечная гипертония развивается после стадий гипотонии и дистонии. У таких детей после рождения мышечный тонус бывает низким, спонтанные движения бедны, безусловные рефлексы угнетены. К концу второго месяца жизни, когда peбенок в положении на животе и вертикально делает попытки удержать голову, появляется дистоническая стадия. Ребенок периодически становится беспокойным, у него повышается мышечный тонус, руки разогнуты с внутренней ротацией в плечах, предплечья и кисти пронированы, пальцы сжаты в кулаки; ноги разогнуты, приведены и часто перекрещены. Дистонические атаки длятся несколько секунд, повторяются в течение дня и могут провоцироваться внешними раздражителями (громкий стук, плач другого ребенка, работа телевизора).
Двигательные расстройства при ДЦП
Двигательные расстройства при ДЦП обусловлены тем, что поражение незрелого мозга нарушает последовательность этапов его созревания. Высшие интегративные центры не оказывают тормозящего влияния на примитивные стволовые рефлекторные механизмы. Задерживается редукция безусловных рефлексов, происходит высвобождение патологических тонических шейных и лабиринтного рефлексов. Сочетаясь с повышением мышечного тонуса, они препятствуют последовательному становлению реакций выпрямления и равновесия, которые являются основой развития статических и локомоторных функций у детей первого года жизни (удержание головы, захват игрушки, сидение, стояние, ходьба).
Чтобы понять особенности нарушения психомоторного развития у детей с церебральными параличами, остановимся на влиянии тонических рефлексов на формирование произвольной двигательной активности, а также речевых и психических функций.
ТОНИЧЕСКИЙ ЛАБИРИНТНЫЙ РЕФЛЕКС, ребенок не сидит, не переворачивается, не поворачивается, не следит за предметом, не встает, не стоит, не ходит
ТОНИЧЕСКИЙ ЛАБИРИНТНЫЙ РЕФЛЕКС, ТЛР. Дети с выраженным тоническим лабиринтным рефлексом в положении на спине не могут наклонить голову, вытянуть руки вперед, чтобы поднести их ко рту, захватить предмет, а позднее схватиться, подтянуться и сесть. У них отсутствуют предпосылки для развития фиксации и свободного прослеживания предмета во всех направлениях, не развивается оптический выпрямляющий рефлекс на голову, движения головы не могут следовать свободно за движением глаз. Нарушается развитие зрительно-моторной координации. У таких детей затруднен поворот со спины на бок, а затем на живот. Если Вы заметили указанные симптомы, обязательно приходите на консультацию к специалисту (запись по телефону +78452407040). В тяжелых случаях даже к концу первого года жизни поворот со спины на живот осуществляется только «блоком», то есть отсутствует торсия между тазом и верхней частью туловища. Если ребенок не может наклонить голову в положении на спине, повернуться на живот с торсией, у него отсутствуют предпосылки для развития функции сидения. Выраженность тонического лабиринтного рефлекса находится в прямой зависимости от степени повышения мышечного тонуса. При выраженности тонического лабиринтного рефлекса в положении на животе в результате повышения флексорного тонуса голова и шея согнуты, плечи выдвинуты вперед и вниз, согнутые во всех суставах руки находятся под грудной клеткой, кисти сжаты в кулаки, таз приподнят. В таком положении ребенок не может поднять голову, повернуть ее в стороны, высвободить руки из-под грудной клетки и опереться на них для поддержки верхней части туловища, согнуть ноги и встать на колени. Затруднен поворот с живота на спину для присаживания. Постепенно согнутая спина приводит к развитию кифоза в грудном отделе позвоночника. Эта поза препятствует развитию цепных выпрямляющих рефлексов в положении на животе и приобретению ребенком вертикального положения, а также исключает возможность сенсорно-моторного развития и голосовых реакций. Влияние тонического лабиринтного рефлекса в определенной мере зависит от первоначального типа спастичности. В отдельных случаях экстензорная спастичность настолько сильна, что может быть выражена и в положении на животе. Поэтому дети, лежащие на животе, вместо сгибания разгибают голову, запрокидывают ее назад, приподнимают верхнюю часть туловища. Несмотря на разгибательное положение головы, мышечный тонус в сгибателях рук остается повышенным, руки не создают опору для туловища, и ребенок падает на спину.
Как держать голову, как держит голову ребенок, когда начинают держать голову, когда ребенок начинает держать голову, во сколько?
Если Ваш младенец, ребенок не держит голову, дежит голову на бок (набок), перестал держать, плохо держит голову (тяжело держать), не сидит, не переворачивается, не поворачивается, не следит за предметом, не встает, не стоит, не ходит, запрокидывает голову, стоит на цыпочках (ципочках), обязательно как можно быстрее обратитесь к врачу (запись по телефону +78452407040). Не теряйте драгоценное время. Чем раньше начато лечение, тем быстрее восстанавливаются утраченные функции. Мы ответим на все Ваши вопросы: «Когда начинают держать голову хорошо?» «Когда ребенок (мальчик, девочка) начинает держать голову, почему слабая шея, все так просиходит?» «Во сколько начинают держать голову?» «Когда малыш, грудничок, ребенок, младенец, новорожденный начинает держать голову, в 1, 2, 3, 4, 5, 6, 7, 8, 9 или 10 месяцев (мес)?» «Как научить держать голову?» «Нужны ли упражнения?»
Когда ребенок переворачивавется на спину? Во сколько ребенок переворачивается? Когда ребенок начинает переворачиваться?
Если Ваш ребенок не переворачивается, это очень серьезный повод, как можно скорее, обратиться к специалисту в Саркдиник. Врач проведет необходимое лечение, объяснит, как научить ребенка переворачиваться на спину, расскажет, когда и во сколько ребенок переворачивается, начинает переворачиваться, когда должен переворачиваться ребенок, в каком возрасте, на какой неделе, на каком месяце и на каком сроке, со скольки. Родителей детей беспокоятся, их тревожат вопросы: «Ребенок 5 месяцев, почему не переворачивается?» «Ребенок не хочет переворачиваться, что делать, кто виноват, как понять, что сделать?» «Как узнать, когда ребенок переворачивается на бок?» «Как помочь ребенку перевернуться?» «Как учить ребенка, как заставить?»
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР)
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР) является одним из наиболее выраженных рефлексов при детском церебральном параличе. Выраженность АШТР зависит от степени повышения мышечного тонуса в руках. При тяжелом поражении рук рефлекс появляется почти одновременно с поворотом головы в сторону. Если руки поражены незначительно, что имеет место при легкой спастической диплегии, асимметричный шейный тонический рефлекс (АШТР) возникает непостоянно и для его появления требуется более длительный латентный период. Асимметричный шейный тонический рефлекс (АШТР) более ярко выражен в положении на спине, хотя его можно наблюдать и в положении сидя. АШТР, сочетаясь с тоническим лабиринтным рефлексом, препятствует захвату игрушки, развитию зрительно-моторной координации. Ребенок не может вынести руки вперед, чтобы приблизить кисти к средней линии, и соответственно удержать обеими руками предмет, на который он смотрит. Вложенную в руку игрушку ребенок не может поднести ко рту, глазам, так как при попытке согнуть руку голова поворачивается в противоположную сторону. Из-за разгибания руки многие дети не могут сосать свои пальцы, как это делает большинство здоровых детей. АШТР в большинстве случаев сильнее выражен на правой стороне, поэтому многие дети с церебральным параличом предпочитают пользоваться левой рукой. При ярко выраженном АШТР голова и глаза ребенка часто фиксированы в одну сторону, поэтому ему трудно проследить за предметом на противоположной стороне. В результате развивается синдром односторонней пространственной агнозии, формируются спастическая кривошея и сколиоз позвоночника. Сочетаясь с тоническим лабиринтным рефлексом, АШТР затрудняет повороты на бок и на живот. Когда ребенок поворачивает голову в сторону, возникающий АШТР препятствует движению туловища вслед за головой, и ребенок не может высвободить руку из-под туловища. Затруднение поворота на бок препятствует формированию у ребенка возможности переноса центра тяжести с одной руки на другую при выносе вперед тела, что необходимо для развития реципрокного ползания. Асимметричный шейный тонический рефлекс (АШТР) нарушает равновесие в положении сидя, так как распространение мышечного тонуса на одной стороне (повышение его преимущественно в разгибателях) противоположно распространению его на другой (преимущественное повышение в сгибателях). Ребенок теряет равновесие и падает в сторону и назад. Чтобы не упасть вперед, ребенок должен наклонить голову и туловище. Влияние асимметричного шейного тонического рефлекса (АШТР) на «затылочную» ногу может со временем привести к подвывиху в тазобедренном суставе в связи с комбинацией флексии, внутренней ротации и приведения бедра.
СИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС
СИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС, СШТР. При выраженности симметричного шейного тонического рефлекса ребенок с повышенным флексорным тонусом в руках и туловище, поставленный на колени, не сможет разогнуть руки и опереться на них, чтобы поддержать массу своего тела. В таком положении голова наклоняется, плечи втягиваются, руки приводятся, сгибаются в локтевых суставах, кисти сжимаются в кулаки. В результате влияния симметричного шейного тонического рефлекса в положении на животе у ребенка резко повышается мышечный тонус в разгибателях ног, так что их трудно согнуть в тазобедренных и коленных суставах и поставить его на колени. Это положение можно ликвидировать, если пассивно поднять голову ребенка, взяв его за подбородок. При выраженности симметричного шейного тонического рефлекса ребенку трудно сохранить контроль головы, а соответственно и удержаться в положении сидя. Поднятие головы в положении сидя усиливает разгибательный тонус в руках, и ребенок падает назад. Опускание головы усиливает сгибательный тонус в руках, и ребенок падает вперед. Изолированное влияние симметричных шейных тонических рефлексов на мышечный тонус редко удается выявить, так как они в большинстве случаев сочетаются с АШТР.
Наряду с тоническими шейными и лабиринтным рефлексами в патогенезе двигательных нарушений у детей с церебральными параличами важную роль играют положительная поддерживающая реакция и содружественные движения (синкинезии).
ПОЛОЖИТЕЛЬНАЯ ПОДДЕРЖИВАЮЩАЯ РЕАКЦИЯ
ПОЛОЖИТЕЛЬНАЯ ПОДДЕРЖИВАЮЩАЯ РЕАКЦИЯ, ППР. Влияние положительной поддерживающей реакции на движения проявляется в нарастании экстензорного тонуса в ногах при соприкосновении ног с опорой. Поскольку при стоянии и ходьбе дети с церебральными параличами (ДЦП) всегда вначале касаются опоры подушечками стоп, эта реакция постоянно поддерживается и стимулируется. Происходит фиксация всех суставов ног. Ригидные конечности могут удерживать массу тела ребенка, но они значительно затрудняют выработку реакций равновесия, для которых необходима подвижность суставов и тонкая регуляция постоянно реципрокно меняющегося статического состояния мышц.
СОДРУЖЕСТВЕННЫЕ РЕАЦИИ (СИНКИНЕЗИИ)
СОДРУЖЕСТВЕННЫЕ РЕАКЦИИ (СИНКИНЕЗИИ). Влияние синкинезии на двигательную активность ребенка заключается в усилении мышечного тонуса в различных частях тела при активной попытке преодолеть сопротивление спастичных мышц в какой-либо конечности (то есть выполнить такие движения, как захват игрушки, разгибание руки, сделать шаг и другие). Так, если ребенок с гемипарезом сильно сжимает мячик здоровой рукой, мышечный тонус может нарасти на паретичной стороне. Пытаясь разогнуть спастичную руку, можно вызвать усиление экстензорного тонуса в гомолатеральной ноге. Сильное сгибание пораженной ноги у ребенка с гемиплегией вызывает содружественные реакции в пораженной руке, которые выражаются в усилении сгибания в локтевом и лучезапястном суставах и пальцах кисти. Напряженное движение одной ноги у больного с двойной гемиплегией может усилить спастичность во всем теле. Возникновение содружественных реакций препятствует развитию целенаправленных движений и является одной из причин образования контрактур. При детском церебральном параличе синкинезии наиболее часто проявляются в оральной мускулатуре (при попытке захвата игрушки ребенок широко открывает рот).
При произвольной двигательной активности все тонические рефлекторные реакции действуют одновременно, сочетаясь друг с другом, поэтому изолированно их выявить трудно, хотя в каждом отдельном случае можно отметить преобладание того или другого тонического рефлекса. Степень их выраженности зависит от состояния мышечного тонуса. Если мышечный тонус резко повышен и преобладает экстензорная спастичность, тонические рефлексы выражены ярко. При двойной гемиплегии, когда одинаково страдают руки и ноги или руки больше, чем ноги, тонические рефлексы выражены ярко, наблюдаются одновременно и не имеют тенденции к торможению. Они менее выражены и постоянны при спастической диплегии и гемипаретической форме ДЦП. При спастической диплегии, когда руки относительно сохранны, развитию движений препятствует в основном положительная поддерживающая реакция.
Гемолитическая болезнь новорожденного, гбн, лечение гемолитической болезни новорожденного
У детей, перенесших гемолитическую болезнь новорожденных (ГБН), тонические рефлексы появляются внезапно, приводя к повышению мышечного тонуса — дистоническая атака. При гиперкинетической форме ДЦП развитие произвольной моторики наряду с указанными механизмами затруднено из-за наличия непроизвольных, насильственных движений — гиперкинезов. Часто у детей первого года жизни гиперкинезы выражены незначительно. Они становятся более заметными на втором году жизни. При атонически-астатической форме церебрального паралича больше страдают реакции равновесия, координации и статические функции. Тонические рефлексы наблюдаются эпизодически. Сухожильные и периостальные рефлексы при церебральном параличе высокие, однако, из-за мышечной гипертонии они часто вызываются с трудом.
Нарушения речевого и психического развития при двигательных нарушениях
Двигательная патология в сочетании с сенсорной недостаточностью приводит также к нарушению речевого и психического развития. Сарклиник проводит лечение нарушений и задержки психического, моторного, речевого развития, психомоторного, психоречевого развития у детей в России, в Саратове. Тонические рефлексы оказывают влияние на мышечный тонус артикуляционного аппарата. Лабиринтный тонический рефлекс способствует повышению тонуса мышц в корне языка, что затрудняет формирование произвольных голосовых реакций. При выраженном асимметричном шейном тоническом рефлексе тонус в артикуляционных мышцах повышается асимметрично, больше на стороне «затылочных конечностей». Положение языка в полости рта при этом также часто асимметричное, что нарушает произнесение звуков. Выраженность симметричного шейного тонического рефлекса создает неблагоприятные условия для дыхания, произвольного открывания рта, движения языка вперед. Этот рефлекс вызывает повышение тонуса в спинке языка, кончик языка фиксирован, плохо выражен и часто имеет форму лодочки. Нарушения артикуляционного аппарата затрудняют формирование голосовой активности и звукопроизносительной стороны речи. Крик у таких детей тихий, мало модулированный, часто с носовым оттенком или в виде отдельных всхлипываний, которые ребенок производит в момент вдоха. Расстройство рефлекторной деятельности артикуляционной мускулатуры является причиной позднего появления гуления, лепета, первых слов. Гуление и лепет характеризуются фрагментарностью, малой голосовой активностью, бедностью звуковых комплексов. В тяжелых случаях истинное протяжное гуление и лепет могут отсутствовать. Во втором полугодии, когда происходит активное развитие сочетанных руко — ротовых реакций, могут появиться оральные синкинезии — непроизвольное открывание рта при движениях рук. Ребенок при этом очень широко открывает рот, появляется насильственная улыбка. Оральные синкинезии и чрезмерная выраженность безусловного сосательного рефлекса также препятствуют развитию произвольной деятельности мимической и артикуляционной мускулатуры.
Таким образом, речевые нарушения у детей раннего возраста, страдающих церебральным параличом, проявляются задержкой формирования моторной речи в сочетании с различными формами дизартрии (псевдобульбарная, мозжечковая, экстрапирамидная). Тяжесть речевых нарушений зависит от времени поражения мозга в процессе онтогенеза н преимущественной локализации патологического процесса. Психические нарушения при церебральных параличах обусловлены как первичным поражением мозга, так и вторичной задержкой его развития в результате недоразвития двигательных речевых и сенсорных функций. Парезы глазодвигательных нервов, задержка формирования статических и локомоторных функций способствуют ограничению полей зрения, что обедняет процесс восприятия окружающего мира и приводит к недостаточности произвольного внимания, пространственного восприятия и познавательных процессов. Нормальному психическому развитию ребенка способствует деятельность, в результате которой происходит накопление знаний об окружающей среде и формирование обобщающей функции мозга. Парезы и параличи ограничивают манипуляцию с предметами, затрудняют их восприятие на ощупь. В сочетании с недоразвитием зрительно-моторной координации отсутствие предметных действий препятствует формированию предметного восприятия и познавательной деятельности. В нарушении познавательной деятельности важную роль играют и речевые расстройства, которые затрудняют развитие контакта с окружающим миром.
Недостаточность практического опыта может быть одной из причин расстройств высших корковых функций в старшем возрасте, особенно несформированности пространственных представлений. Нарушение коммуникативных связей с окружающим миром, невозможность полноценной игровой деятельности, педагогическая запущенность также способствуют задержке психического развития. Мышечная гипертония, тонические рефлексы, речевые и психические расстройства при ДЦП могут быть выражены в различной степени. В тяжелых случаях мышечная гипертония развивается в первые месяцы жизни и, сочетаясь с тоническими рефлексами, способствует формированию различных патологических поз. По мере развития ребенка становится более отчетливой задержка возрастного психомоторного развития. В случаях легкой и средней тяжести неврологическая симптоматика и задержка становления возрастных психомоторных навыков не так резко выражены. У ребенка постепенно формируются ценные симметричные рефлексы. Двигательные навыки, несмотря на их позднее становление и неполноценность, все-таки дают возможность ребенку адаптироваться к своему дефекту, особенно если руки поражены незначительно. У таких детей развивается контроль головы, функция захвата предмета, зрительно-моторная координация, повороты туловища. Несколько труднее и длительнее овладевают дети навыками самостоятельно сидеть, стоять и ходить, сохраняя равновесие. Диапазон двигательных, речевых и психических нарушений у детей первого года жизни с церебральным параличом может колебаться в широких пределах. Он может касаться как всех функциональных систем, составляющих основу детского церебрального паралича, так и отдельных его элементов. ДЦП часто сочетается с рядом неврологических синдромов: поражения черепных нервов, гипертензионно-гидроцефальным, церебрастеническим, судорожным, вегетативно-висцеральных дисфункций.
Синдром двигательных расстройств — лечение в России, лечение в Саратове, гипертонус лечение, лечение гипотонуса, лечение мышечной дистонии
В Сарклиник (Саратов) успешно применяются комплексные методики лечения различных видов синдромов двигательных расстройств. Эффективность комплексного лечения, которое включает в себя различные методы, достигает 89% вне зависимости от возраста пациентов.
Массаж для грудничков
Лечение гипотонуса и гипертонуса проводится амбулаторно и индивидуально. Все методики безопасные. В том числе проводится специальный рефлекторный детский массаж для грудничков.
Сарклиник знает, как лечить синдромы двигательных расстройств у детей, как избавиться от двигательных нарушений, гипертонуса, гопотонуса, мышечной дистонии!

Отзывы о лечении дцп: 1, 2, 3.
Вопросы родителей о детском церебральном параличе: 1, 2, 3, 4, 5, 6.
Почему ребенок не сидит
Почему ребенок не стоит
Ребенок не говорит
Лечение зрр и зпрр
Фото: Cmirnovru | Dreamstime.com Dreamstock.ru. Люди, изображенные на фото, — модели, не страдают от описанных заболеваний и/или все совпадения исключены.
Похожие записи:
Аграфия: причины, симптомы лечение аграфии
Задержка, нарушение психического развития ребенка лечение в России
Лунатизм у детей, у взрослых, лечение, сомнамбулизм, снохождения
Звуковые, вокальные тики у детей: лечение, симптомы; тики взрослых
Парез лицевого нерва у новорожденных, неврит лицевого нерва у детей, повреждение во время родов
Написать комментарий
Ваш email не будет опубликован. Обязательные поля отмечены символом *
Детским неврологам следует иметь четкое представление о физиологическом течении неонатального, а в особенности раннего неонатального периода (0–7 дней). Осмотр нервной системы у детей в периоде новорожденности значительно отличается от оценки неврологического статуса у пациентов старше 1 месяца. Гораздо большее значение придается таким параметрам, как поза новорожденного, мышечный тонус, характер совершаемых ребенком движений, а также наличие примитивных безусловных рефлексов [1, 2].
Поза и тонус
Для здоровых новорожденных характерна флексорная поза, с неполным приведением к туловищу верхних и нижних конечностей. Пальцы рук обычно зажаты в кулачки с оппонированием большого пальца, а стопы занимают положение умеренного тыльного сгибания (угол расположения стопы по отношению к голени — около 90–120о). Недоношенные дети обычно занимают положение на спине с вытянутыми вниз конечностями (экстензорная установка).
Обращают внимание на следующие постуральные аномалии:
- поза лягушки (экстензорное положение конечностей с внутренней ротацией рук, свисающими стопами и отведением бедер) — при двигательных нарушениях периферического типа;
- поза опистотонуса (голова запрокинута вследствие ригидности затылочных мышц, руки вытянуты вдоль туловища и сжаты в кулачки, ноги разогнуты в коленных суставах и перекрещены на уровне нижней трети голеней) — является следствием резкого повышения сгибательных мышц (при менингитах, субарахноидальных кровоизлияниях, билирубиновой энцефалопатии и т. д.);
- поза фехтовальщика (голова повернута лицом к плечу, с этой стороны верхняя и нижняя конечности находятся в разогнутом состоянии, рука отведена в сторону, а противоположная рука отведена и согнута в плечевом суставе, контралатеральная нога — умеренно отведена в тазобедренном и согнута в коленном суставе) – при внутричерепной родовой травме;
- поза гончей собаки (голова слегка запрокинута, ноги резко согнуты в коленных/тазобедренных суставах и плотно приведены к животу) — в ряде случаев отмечается при гнойном менингите;
- группы асимметричных поз (по гемитипу, по типу параплегии или по монотипу).
Асимметричная поза по гемитипу (одностороннее разгибание конечностей со снижением мышечного тонуса) — возникает при супратенториальных внутричерепных кровоизлияниях и поражениях верхних сегментов шейного отдела спинного мозга.
Поза по типу параплегии: снижение тонуса может отмечаться как в верхних (поражение сегментов шейного отдела спинного мозга), так и в нижних (поражение спинного мозга на уровне поясничного отдела) конечностях. У некоторых новорожденных детей снижение мышечного тонуса верхних конечностей сопровождается гипертонусом в сгибателях и приводящих мышцах бедер, что указывает на наличие поражения на уровне верхних сегментов шейного отдела спинного мозга.
Асимметричная поза по монотипу (снижение двигательной активности и мышечного тонуса в одной конечности при физиологическом положении остальных) – характерна для поражения спинного мозга.
Варианты мышечного тонуса: нормальный (нормотония), сниженный (гипотония) или повышенный (гипертонус, спастичность, ригидность). В ходе осмотра отмечается симметричность или асимметрия мышечного тонуса.
Признаки акушерского пареза/паралича обусловлены типом родовой травмы периферической нервной системы. Так, при параличе руки Дюшенна–Эрба (верхний тип) у новорожденных отмечается выраженная мышечная гипотония, свисание пораженной конечности (наряду с ограничением подвижности в плечевом и локтевом суставах), а при параличе руки Дежерина–Клюмпке (нижнего типа) гипотония в конечности сочетается с нарушениями подвижности в пальцевых и лучезапястных суставах [1, 2].
Патологическое положение кистей рук и стоп
Симптом «когтистой» («птичьей») лапки (веероподобное положение пальцев верхних конечностей) возникает при повышении тонуса разгибателей пальцев рук. Раскрытые кисти рук («тюленьи лапки») могут указывать на церебральную ишемию в сочетании с внутричерепной гипертензией. Симптом «обезьяньей» кисти (приведение большого пальца к ладонной поверхности при сгибательном положении первых фаланг остальных четырех пальцев руки) встречается при перинатальных поражениях нервной системы различной этиологии.
Патологическое положение стоп сводится к четырем основным вариантам: вальгусная установка (отклонение стопы в латеральном направлении); варусное положение (отклонение стопы в медиальном направлении); пяточное положение (тыльное сгибание стопы); а также так называемая «свисающая» стопа (возможно поражение спинного мозга на уровне поясничных сегментов или нервных стволов) [1, 2].
Движения
Флексорные движения, присущие новорожденным детям, являются продолжением внутриутробных движений плода. Особенностью детей в неонатальном периоде может служить физиологический тремор, который необходимо отличать от патологического (последний обычно бывает мелкоамплитудным).
В норме совершаемые новорожденными детьми движения выглядят симметричными и характеризуются относительной спонтанностью. В состоянии бодрствования новорожденные должны демонстрировать спонтанные движения во всех конечностях. У некоторых новорожденных отмечаются дрожательные движения, которые практически неотличимы от судорог.
В неонатальном периоде судороги клинически многообразны и варьируют по своим проявлениям от классических тонико-клонических до облизывания губ и педалирования нижними конечностями до апноэ.
Акушерский паралич приводит к отсутствию/значительному ограничению движений в пораженных конечностях.
Тремор — мелкие ритмичные неконтролируемые движения эквивалентной амплитуды с участием мышечных агонистов и антагонистов. Низкочастотный высокоамплитудный тремор конечностей и подбородка считается нормой для детей первых недель жизни (особенно в виде реакции на стимуляцию), но не по завершении периода новорожденности [1, 2].
Зрительный анализатор
Несовершенство зрительного анализатора – одна из отличительных черт неонатального периода. Так, новорожденный ребенок не обладает предметным зрением (вследствие неполного развития больших полушарий), а подкорковое зрение характеризуется только светоощущением (световая чувствительность). Контрастная чувствительность сетчатки у новорожденных низка.
Взгляд у новорожденного ребенка первых дней жизни блуждающий, а движения глаз не согласованы, поскольку отсутствует конвергенция. Защитная реакция на приближение предмета к глазам (рефлекторное смыкание век) отсутствует. В первые дни жизни у них часто встречается асимметрия взора, когда один глаз открыт, а другой остается закрытым. Указанная асимметрия после 10-го дня жизни встречается редко.
Могут отмечаться физиологический нистагм (горизонтальный) и умеренный непостоянный страбизм. Для неонатального периода свойственны сравнительно медленные «саккадические» движения (скачки глаз для перевода взгляда на объект, появляющийся на периферии поля зрения).
Новорожденные способны отличать изогнутые формы от прямых, а горизонтальные полосы от вертикальных (начальное восприятие формы объектов). В конце периода новорожденности появляется рефлекс фиксации — основа развития центрального зрения. Взгляд ребенка направляется таким образом, что зрительный образ объекта проецируется на чувствительную часть сетчатки — макулу. После этого формируется рефлекс слежения — контролируемое ЦНС движение глаз, позволяющее удерживать изображение объекта на центральной ямке обоих глаз по мере его перемещения в пространстве. Новорожденные хуже фиксируют неподвижные предметы, чем движущиеся. К концу первого месяца жизни у детей формируется и закрепляется способность к равномерному движению обоих век. Острота зрения у новорожденного ребенка составляет порядка 0,03, а по достижении возраста 1 месяца — 0,1 D.
При оценке зрительного анализатора в неонатальном периоде голову ребенка располагают строго по средней линии. Большинство новорожденных открывают глаза при сосании. Кратковременную фиксацию взгляда можно получить, приблизив яркий предмет на расстояние 30–50 см от поля зрения новорожденного.
Обязательно оценивается движение глаз (симметричность движений), зрачковый, аккомодационный и корнеальный рефлексы, размер и симметричность зрачков. Зрачки новорожденного ребенка должны быть одинаковыми по диаметру и адекватно реагировать на свет.
«Красный рефлекс» с глазного дна вызывается последовательно в обоих глазах; офтальмоскоп (или специальный фонарик) при этом располагается на расстоянии около 20 см от глаз новорожденного ребенка. При отсутствии эквивалентности красного рефлекса возможны страбизм или помутнение оболочек глаза [1, 2].
Мышечный тонус
Оценка тонуса мышц производится в положении на спине. Для дифференцировки между мышечной силой и активным сопротивлением ребенка (нередко ложно расцениваемым в качестве гипертонуса) необходимо 2–3 раза совершить зигзагообразные движения в верхних и нижних конечностях пациента. Это позволяет преодолеть мышечную силу и выявить истинный характер мышечных нарушений. С аналогичной целью проводятся пробы на тракцию верхних конечностей, пробы на мышцы нижних конечностей, шеи и головы [1, 2].
Cухожильные рефлексы
Из сухожильных рефлексов у новорожденных детей легко вызываются коленные. При оценке сухожильных рефлексов у новорожденных детский невролог может пользоваться кончиками указательного или среднего пальцев руки (далеко не все молоточки подходят для этой цели). Сухожильные рефлексы в норме могут сопровождаться клонусоидом стоп.
Поскольку у большинства детей отмечается тенденция к мышечному гипертонусу, сухожильные рефлексы чаще бывают умеренно повышены, особенно в подлоктевой (антекубитальной) ямке, коленях и ахиллесовом сухожилии. Аномально повышенные рефлексы указывают на поражение верхнего двигательного нейрона, а значительно сниженные отмечаются при слабости мышц. Полное отсутствие сухожильных рефлексов характерно для периферической нейропатии (поражение нижнего двигательного нейрона).
Иррадиация коленного рефлекса на приводящие мышцы своей и противоположной сторон может свидетельствовать о пирамидной недостаточности у новорожденного ребенка [1, 2].
Черепные нервы
Пара I (n. olfactorius): обеспечивает реакцию новорожденного на запахи. Его исследование в периоде новорожденности существенно затруднено или практически невозможно. Тем не менее о реакции на запахи могут свидетельствовать гримасы, крик или чихание ребенка в ответ на поднесение к носу пахучих веществ.
Пара II (n. opticus): общее реагирование на яркий световой раздражитель (беспокойство, запрокидывание головы и т. д.). Оценить функции n. opticus можно при осмотре глазного дна (сетчатка, соски зрительных нервов и т. д.). Отсутствие смыкания век на яркий свет указывает на возможное поражение зрительного нерва.
Пара III (n. oculomotorius): иннервирует мышцы век, а также внутренние, верхние, нижние прямые и косые мышцы глаз.
Пара IV (n. trochlearis): обеспечивает иннервацию верхних косых мышц глаз.
Пара VI (n. abducens): иннервирует наружные прямые мышцы глаз.
Экстраокулярные функции пар III, IV и VI оценивают в вертикальном положении и одновременно (комплексно), обращая при этом внимание на реакцию зрачков на свет, их диаметр и равномерность по размеру; расположение и симметричность глазных яблок. Обязательно отмечают наличие следующих нейроофтальмологических феноменов: страбизм (косоглазие), анизокория (различная ширина зрачков), нистагм (физиологический или патологический).
Пара V (n. trigeminus): иннервация жевательной мускулатуры; этот смешанный нерв непосредственно обеспечивает физиологический акт захвата груди или соски (и сосания). В норме нижняя челюсть располагается симметрично и плотно примыкает к верхней. Оценивается болевая чувствительность в области лица, проверяются корнеальный и конъюнктивальный рефлексы (их выпадение — признак поражения первой ветви). Отсутствие чихания при раздражении слизистой оболочки нижней части носового прохода свидетельствует о поражении второй ветви n. trigeminus. Одностороннее отсутствие или снижение напряжения жевательной мускулатуры указывает на поражение двигательных волокон или их ядра в средней части варолиева моста (рот новорожденного открыт, нижняя челюсть провисает). Симптом Арлекина (неравномерное потоотделение и различия в окраске лица) свидетельствует о патологии вегетативного ядра n. trigeminus.
Пара VII (n. facialis): иннервирует не только мимическую мускулатуру, но также мышцы ушной раковины и черепной крыши. Обеспечивает произвольные движения в различных группах мышц лица. Оценивается симметричность лица, мимика в состоянии покоя и беспокойства. Центральный парез приводит к опущению угла рта, который при плаче перетягивается в здоровую сторону (дополнительные признаки: умеренное истончение губ, ослабление поискового рефлекса, гемипарез); периферический парез характеризуется неполным смыканием глазной щели с сопутствующей асимметрией глазных щелей при плаче (бóльшее раскрытие на стороне поражения) и выраженным перетягиванием рта в здоровую сторону (дополнительные признаки: ослабление поискового и назопальпебрального рефлексов на стороне поражения). Следует дифференцировать повреждения n. facialis от врожденной асимметрии лица (последняя нередко сочетается с асимметрией лицевого скелета и/или черепа).
Пара VIII (n. аcusticus), состоящая из 2 чувствительных нервов – слухового (n. сochlearis) и вестибулярного (n. vestubularis): обеспечивает реакцию на акустические стимулы, а также остроту слуха. Новорожденный должен четко реагировать на звуки. Отсутствие реакции (смыкание век и т. д.) на акустические раздражители позволяет заподозрить врожденные нарушения слуха (тугоухость).
Пара IX (n. glossopharyngeus): иннервирует шило-глоточную мышцу (является смешанным нервом: чувствительные, двигательные, секреторные и вкусовые волокна).
Пара X (n. vagus): передает раздражение с твердой мозговой оболочки, слизистых различных внутренних органов (чувствительные волокна), иннервирует гладкие мышцы респираторной системы, сердца, ЖКТ и других органов (двигательные волокна).
Пары IX и X в норме обеспечивают эффективную координацию глотания жидкой пищи и питья (грудное молоко, смеси, вода и т. д.).
Пара XI (n. accessorius): обеспечивает иннервацию трапециевидной и грудино-ключично-сосцевидной мышц и сопряженные с ними двигательные функции; способствует осуществлению поворотов головы в положениях лежа на спине и/или на животе. Исследуется в ходе поворота головы новорожденного в сторону при стабильной поддержке за противоположное плечо (одновременно следят за сокращением грудино-ключично-сосцевидной мышцы).
Пара XII (n. hypoglossus): иннервирует мышцы языка, а также мускулатуру, обеспечивающую его движения в стороны и вперед в полости рта. Его функция исследуется в ходе наблюдения за процессами сосания и выдавливания молока из груди матери (или из соски) [1, 2].
Основные рефлексы новорожденных
Они являются отражением степени зрелости нервной системы у детей в неонатальном периоде. Рефлексы врожденного неонатального автоматизма сравнительно многочисленны, основные из них представлены в таблице.
Существует целый ряд других рефлексов новорожденных, не столь часто исследуемых неврологами и неонатологами:
- рефлекс ответа пальцев (в ответ на повторные легкие раздражения со стороны мизинца края кисти, сжатой в кулак, происходит разгибание пальцев и их веерообразное расхождение);
- нижний хватательный рефлекс (надавливание в области первого межкостного промежутка со стороны подошвы приводит к обхватывающему сгибанию пальцев ноги);
- рефлекс плаванья (погружение ребенка в воду в положении на животе вызывает ритмичные плавательные движения конечностей и туловища);
- рефлекс «главных точек» (разновидность поискового рефлекса: раздражение кожи верхней губы с последующим движением пальца исследователя в сторону носа или нижней губы в сторону подбородка или углов рта в сторону ушных раковин приводит к повороту головы ребенка и вытягиванию губ в сторону раздражения);
- цилиарный рефлекс (легкое прикосновение к векам ребенка приводит к закрыванию обоих глаз);
- назопальпебральный рефлекс (легкое надавливание на спинку носа индуцирует мигание);
- супраорбитальный рефлекс (надавливание пальцем на надглазничную область сопровождается миганием);
- кохлеопальпебральный рефлекс (внезапный шум вызывает мигание, иногда — общее вздрагивание);
- рефлекс «кукольных глаз» (поворот головы в сторону приводит к движению глаз в противоположном направлении, а опускание головы сопровождается движением глаз вверх) и др. [1, 2].
Особенности неврологического осмотра новорожденных
Начинать осмотр новорожденного желательно во время сна — для объективной и адекватной оценки состояния ребенка в покое. Оптимальным временем для осмотра новорожденных детей считается период, непосредственно предшествующий кормлению, когда они особенно респонсивны к проводимой стимуляции.
После осмотра ребенка в состоянии сна следует стимулировать его пробуждение; при этом стараются вызвать у новорожденного гримасничанье. Для этого достаточно осторожно вызвать раздражение грудной клетки ребенка большим и указательным пальцами исследователя.
При внешнем осмотре обращают внимание на цвет кожных покровов (физиологический, цианотичный, иктеричный), наличие дисморфизма, стигм дизэмбриогенеза, наружных мальформаций, признаков физической травмы, родовых опухолей (кефалогематома), а также на наличие судорожной/пароксизмальной активности (типичной и атипичной).
Cледует обращать внимание на конфигурацию черепа. Обязательно производится пальпация швов и родничков черепа (размеры, напряженность), измерение окружности головы эластичной сантиметровой лентой (этот показатель соотносят с окружностью грудной клетки).
Уровень сознания может варьировать от гипервозбудимости (частый феномен в первые сутки жизни) до летаргии, ступора или комы (последние являются признаками серьезного неврологического повреждения). Адекватными показателями степени угнетения сознания считаются ответные реакции на различные внешние стимулы (зрительные, слуховые, болевые и тактильные). Голосовые реакции у новорожденных сравнительно мало экспрессивны, «диффузны», спонтанны и однотипны. Крик и плач новорожденных – первые признаки доречевого развития.
Сенсорная система новорожденных поддается неврологической оценке хуже, чем мышечная и двигательная. В неонатальном периоде исследуется преимущественно поверхностная болевая чувствительность (нанесение легких уколов в различные участки кожных покровов). Следует помнить, что отдергивание новорожденным конечности от болевого стимула — это местный рефлекторный феномен, который не обязательно указывает на перцепцию боли [1, 2].
Литература
- Студеникин В. М., Шамансуров Ш. Ш. (ред). Неонатальная неврология. М.: Медфорум, 2014. С. 13–34.
- Студеникин В. М., Шелковский В. И., Акоев Ю. С., Андреенко Н. В., Турсунхужаева С. Ш. Особенности нервной системы и неврологического осмотра новорожденных детей // СВОП. 2010; (4): 20–29.
В. М. Студеникин, доктор медицинских наук, профессор, академик РАЕ
ООО НПСМЦ «Дрим Клиник», Москва
Контактная информация: vmstudenikin@mail.ru
DOI: 10.26295/OS.2019.79.33.004
Неонатальные рефлексы и осмотр новорожденных детским неврологом/ В. М. Студеникин
Для цитирования: Лечащий врач № 1/2020; Номера страниц в выпуске: 22-25
Теги: нейропедиатрический подход, нервная система, неонатальный период
Зарядка – растяжка для расслабления шейного отдела
Ежедневные физические нагрузки, стрессовый период или целый день, проведенный за компьютером, неизбежно приводят к тяжести, неприятным и болезненным ощущениям в шее и плечах. Какие упражнения помогут снять такое напряжение.

Физические упражнения необходимо проводить в предварительно проветренном помещении. Подобрать удобную, не сковывающую движения, одежду, и лучше из естественных материалов. Если человек плохо себя чувствует, у него наблюдается недомогание, то лучше отказаться от тренировки. Можно разбить комплекс упражнений на зарядку утром, днем и вечером, чтобы не навредить организму максимальной разовой нагрузкой. Занятия необходимо проводить регулярно.
Упражнение с валиком
Довольно простое упражнение, которое растягивает позвонки шейного отдела и весь позвоночник. Как выполнять:
- Сделать валик из полотенца.
- Принять положение лежа.
- Поместить его под затылочную часть шеи.
- Расслабить голову, откинув ее назад.
- В такой позиции побыть в течение 10 минут.
Упражнение для шейного отдела
Способствует расслаблению шеи и хорошо укрепляет мышцы позвоночника. Как выполнять:
- Принять удобное положение на стуле или лежа на ровной поверхности.
- Завести руки назад за голову и сцепить их.
- Держа голову прямо, наклонить ее вперед, и подбородком достать до груди.
- В таком положении побыть 30-40 секунд, и вернуться в обратное положение.
- Повторять 5-10 раз.
Упражнение: наклоны головы в бок
Способствует растяжению и укреплению верхней правой и левой области шеи. Как выполнять:
- Принять удобное положение сидя или лежа на ровной поверхности.
- Расположить левую руку на верхней части головы и сделать плавный наклон налево.
- Спина прямая, а оба плеча расслаблены.
- В такой позиции находиться 30-40 секунд, затем принять обратное положение.
- Затем повторить упражнение в левую сторону, с левой рукой.
- Выполнять 5-10 раз.
Занятие на растягивание
Комплекс способствует укреплению мышечной ткани в верхней части позвоночника. Как выполняется:
- Принять положения стоя, ноги на ширине плеч.
- За спиной левой рукой взяться за запястье правой руки.
- Медленно начать тянуть руку в направлении правой ступни.
- Одновременно наклонить голову к правому плечу.
- В такой позиции необходимо стоять 15-20 секунд, а потом сделать упражнение в другую сторону.
Такую тренировку можно выполнять, не заводя руки за спину, а делая это вперёд, и эффект будет почти такой же.
Упражнения по растягиванию зоны лопаток
Занятия помогут сформировать и укрепить каркас плечей и боковые шейные мышцы. Как выполняется:
- Принять удобное положение сидя на стуле.
- Завести левую руку назад.
- Подбородок наклонить к груди, а ухо – к левому плечу.
- Затем наклон головы выполнить в обратную сторону, чтобы угол был равен 45 градусам.
- При каждом наклоне головы влево или право задерживаться на 20-30 секунд.
Упражнение скручивание
Помогает уменьшить интенсивную боль в спине (обязательно выполнять предельно медленно):
- Принять положение стоя на четвереньках.
- Постепенно нужно начинать движение левой руки межу коленями и правой рукой.
- Заводить руку необходимо до тех пор, пока голова не коснется пола.
- Зафиксировать такое положение на 30-40 секунд, и повторить движение уже с правой рукой
Занятие: вращение плечами
Оно направлено на облегчение напряженности в зоне плеч, и выполнять его очень просто
- Нужно встать, выпрямив спину.
- Сделать движение плечами вверх – назад – вниз, круговым движением.
- Выполнять плавно, голову прижимать к шее.
Упражнение по укреплению плеч
Помогает растяжке мышц плечевого отдела позвоночника, хорошо укрепляет мышцы рук.
Нужно:
- Встать, выпрямив спину, ноги расставить на ширину плеч.
- Вытянуть левую руку к правому плечу, прижав к груди.
- Локоть левой руки прижать к телу правой рукой.
- Зафиксировать положение на 10-20 секунд, и повторить для правой руки.
Занятие на укрепление и поддержание мышц головы
Не все смогут сцепить руки в замок за спиной, поэтому можно взять полотенце, чтобы упростить упражнение.
- Принять положения стоя, выпрямить спину.
- Правая рука поднята, сгибаем ее и кладем за голову.
- Левую руку также заводим за спину и скрепляем в замок.
- Локти необходимо отводить назад.
- Зафиксировать положение на 10-15 секунд, затем поменять положение рук и повторить тренировку.
Есть еще комплекс простых, но эффективных упражнений для снятия напряжения в зоне шеи и плеч.
- Наклоняем голову вправо и тянем ее как можно ближе к первому плечу, тоже самое делаем и в другую сторону.
- Круговые движения головой.
- Круговые движения плечами: сначала вперед, затем назад.
- Повороты головы вправо, влево до упора.
Целью таких простых упражнения является быстрое снятие напряжения в шейном отделе, их можно смело выполнять на работе. Они позволяют улучшить кровообращение в шее, что не дает лишний раз перегружать ослабленные диски и позвонки.
Все упражнения выполняются медленно, постоянно заставляя мышцы растягиваться, нельзя допустить сильных болевых ощущений, выполнение всех движений должно быть комфортным. Ни в коем случае на начальном этапе не следует максимально пытаться склонить голову, это произойдет постепенно, по мере нарастания растяжимости и укрепления мышц шеи.
Регулярные занятия растяжкой для шейного отдела
Большинство из нас в течение дня неосознанно разминают плечи и шею, двигая головой по кругу. Это означает, что мышцы шеи находятся в напряженном состоянии, и человек пытается сам себе помочь. Поэтому людям, подверженным такому недугу, необходимо изучить, какие упражнения выполнять, чтобы облегчить себе жизнь.
Ежедневные занятия помогут снять боль, расслабят напряженные мышцы и устранят спазмы. Стабилизируется кровообращение, поспособствует выпрямлению спины и осанки. Избавит от головных болей, так как наладится кровоток к головному мозгу. И даже позволит преобразиться – подтянутся мышцы шеи и подбородка.
Читайте так же
-
Таня
2013-12-09 09:48:08Меня зовут Татьяна. Желаю всем доброго здоровья. Хочу оставить свой отзыв о клинике Бобыря. Сразу отмечу, что это далеко не первое учреждение, в которое мне пришлось обратиться из-за сильных головных болей и головокружения. Лечили меня Бобырь М.А. и Торопцев Д.А. Что тут скажешь – профессионалы!… Читать дальше
-
Ольга
2022-08-16 12:21:43Здравствуйте. Пришла в клинику Бобыря с сильными болями в пояснице. Меня стал лечить Бабий Александр Сергеевич! Предыстория: У меня 2 межпозвоночные грыжи. Все это обнаружила в 2017, но заниматься было некогда=). В итоге столкнулась с тем,что спина начала болеть по месяцу, может пройти на неделю… Читать дальше
-
Александр
2019-12-16 11:39:45Бабий Александр Сергеевич — прекрасный врач. Помог выздороветь и дал полные рекомендации для профилактики. Горячо рекомендую! Большое спасибо! Читать дальше
-
Елена
2017-04-04 10:34:56Я пришла в клинику с диагнозом Цервикальная дистония или, проще говоря, Спастическая кривошея. Голова все время была повернута в левую сторону и самостоятельно поворачивать её в срединное положение не получалось, только при помощи рук. После нескольких сеансов массажа, дефанотерапии,… Читать дальше



































