Согласно данным ВОЗ, удельный вес лабораторных анализов составляет 75–80 % от общего числа диагностических исследований, выполняемых в медорганизациях.
Служба значительно эволюционировала: если раньше лаборатория была придатком в поиске факторов риска, постановке диагноза, назначении лечения, то сегодня она является объединяющим механизмом на всех этапах взаимодействия врача и пациента. Централизация лабораторных исследований — мировая тенденция реформирования клинической лабдиагностики. Особое значение имеет преаналитический этап клинических лабораторных исследований.
Лабораторная диагностика
Важная составляющая
Основной целью централизации лабораторных исследований является повышение эффективности лечебно-диагностического процесса за счет расширения объема лабораторной, диагностически значимой информации, которая поступает лечащим врачам из централизованной лаборатории.
Согласно постановлению коллегии Минздрава от 25.07.2018 № 14.4 «О совершенствовании работы службы лабораторной диагностики», централизация лабораторий, направленная на увеличение доступности лабораторных исследований, определена основным стратегическим моментом развития службы клинической лабораторной диагностики страны.
Важнейшей составляющей централизации является процесс взаимодействия с внешним заказчиком (медучреждением) на преаналитическом этапе оказания лабораторных услуг. Преаналитический этап включает прием пациента врачом, назначение лабораторных исследований, заполнение бланка направления, получение пациентом инструкций об особенностях подготовки к сдаче анализов или сбору биологического материала, взятие проб, доставку материала в лабораторию.
При централизации для лаборатории существенно увеличивается число пунктов сбора проб биологического материала, значительно расширяется спектр заказываемых тестов, изменяется структура проб биологического материала, ритм и временной период их поступления в лабораторию.
Взаимодействие централизованной лаборатории с заказчиком на преаналитическом этапе предполагает обучение врачей, медсестер, курьеров, обеспечение их инструкциями по подготовке пациентов к лабораторным исследованиям, правилам взятия, сбора и подготовки проб к транспортировке, организацию логистики доставки. Порядок организации взятия проб биологического материала и доставки его в централизованную лабораторию является одним из важнейших моментов обеспечения правильного взаимодействия лаборатории и учреждения здравоохранения.
Централизация лабораторных исследований предусматривает особые требования к организации преаналитического этапа, строгое выполнение которых позволит обеспечить получение качественных результатов. Любые неточности на этапе назначения лабораторных исследований будут существенным образом снижать эффективность лечебно-диагностического процесса.
Большинство ошибок в процессе лабораторного анализа — от назначения теста до интерпретации результатов — происходит до того, как образец попал в лабораторию, т. е. вне прямого контроля лаборатории. По данным различных исследований, на преаналитический этап приходится от 46 % до 68 % всех лабораторных ошибок.
Наиболее частые ошибки преаналитического этапа:
- отсутствие образца или перечня назначенных исследований;
- ошибки идентификации образца (этикетка,сопроводительный документ);
- гемолиз in vitro (в пробирке);
- сгустки в образце крови/плазмы;
- неправильная пробирка/контейнер;
- недостаточное количество образца (объем пробы);
- неправильное соотношение кровь/антикоагулянт;
- недостаточное перемешивание образца после взятия;
- неадекватные условия хранения и транспортировки;
- неправильный режим центрифугирования (время/скорость).
Рекомендации
При определении приемлемости выявленных ошибок рекомендуется использовать целевые уровни индикаторов качества преаналитического этапа, установленные Международной федерацией клинической химии и лабораторной медицины (IFCC). Ошибки преаналитического этапа могут существенно исказить состав или свойства биологического материала и таким образом существенно снизить диагностическую ценность результата лабораторного исследования. Частота таких ошибок зависит от уровня технологической дисциплины в направляющей организации здравоохранения, качества администрирования этого этапа.
Основные причины большого количества ошибок:
- отсутствие стандартов качества выполнения процедур преаналитического этапа;
- неиспользование для взятия и сбора биоматериала одноразовых безопасных приспособлений по причине существующего ложного представления об их высокой стоимости;
- недостаточные знания и качество обучения среднего медперсонала правилам и технике выполнения процедур преаналитического этапа.
Прогресс лабораторных технологий, оснащение медицинской лаборатории современными автоматическими анализаторами позволили получать существенно более точные результаты анализов. Новые автоматические анализаторы весьма чувствительны к качеству исследуемого биоматериала, что предъявляет более высокие требования к условиям взятия, хранения и срокам доставки проб.
Согласно приказу Минздрава от 18.04.2019 № 466 «О совершенствовании деятельности службы лабораторной диагностики Республики Беларусь», обеспечение качества преаналитического этапа лабораторных исследований является зоной ответственности клинических специалистов. В стандарте СТБ ISO 15189-2015 «Медицинские лаборатории. Требования к качеству и компетенции» требуется установление индикаторов качества с целью мониторинга и оценки работы по всем критическим аспектам преаналитического этапа. Их внедрение в лабораторную практику и систематический сбор данных позволят обеспечить надежность результатов лабораторного тестирования.
Внутренний стандарт
Клинико-диагностическая лаборатория (КДЛ) РНПЦ РМиЭЧ является многопрофильной, с 2016 года выполняет централизованные исследования для взрослых и детей Новобелицкого и Советского районов Гомеля. Заказчиками являются 10 поликлиник. Исследования включают широкий спектр биохимических (специфических белков и метаболитов), иммунохимических (гормоны, онкомаркеры, витамины и др.), коагулологических (коагулограмма, агрегатограмма, факторы свертывания и антикоагулянты, D-димеры и др.) лабораторных тестов.
Разработан внутренний стандарт, который был включен в текст совместного приказа РНПЦ РМиЭЧ и ГУЗО Гомельского облисполкома (№ 117 и № 167 от 05.02.2019) «О централизации лабораторных исследований». Определена схема проведения централизованных лабораторных исследований.
Для обеспечения доступности для врачей-клиницистов информации о полном спектре выполняемых тестов сотрудниками лаборатории разработаны бланки направлений.
Для обеспечения контроля качества выполнения централизованных исследований лаборатория постоянно анализирует результаты применения основных индикаторов качества преаналитического этапа:
- ошибки идентификации и транскрипции тестов;
- несоответствие направления установленной форме;
- неверный тип, недостаточный объем образца;
- повреждение образца/направления в ходе транспортировки;
- образец, направление для образца не получены;
- сгусток в образце.
По результатам анализа, проведенного КДЛ РНПЦ РМиЭЧ, несоответствия в целом выявляются для 1,3 % доставленных образцов сыворотки/плазмы. Среди индикаторов с наибольшей частотой встречаются ошибки транскрипции тестов, составляющие 1 %:
- отсутствие отметок о необходимых тестах;
- нечеткий запрос на исследование;
- незаполненные/не полностью заполненные паспортные данные пациента (не обозначен пол, возраст, не указан диагноз, отсутствует печать врача).
Реже определяются ошибки идентификации пробы — нарушение маркировки, в т. ч. расхождения между нумерацией направления и пробы. В 0,34 % случаев пробы не доставлялись в лабораторию, в 0,3 % — для проб отсутствовали направления на исследования. Несмотря на то что выбраковка по причине гемолиза определена на этапе взятия крови и первичной пробоподготовки, в лабораторию в 0,31 % случаев доставляются гемолизированные образцы. В 0,5–1 % случаев в пробах сыворотки встречаются нити фибрина, сгустки, осадок эритроцитов. Регистрируются случаи доставки количества сыворотки, недостаточного для выполнения назначенных тестов. Такие несоответствия являлись результатом неполного соблюдения поликлиниками правил пробоподготовки: выдержки необходимого времени сворачивания крови, соблюдения режима центрифугирования крови и пипетирования сыворотки.
Для образцов сыворотки с выявленными ошибками транскрипции тестов лаборатория выясняет необходимую информацию по телефону, после чего образцы, как правило, принимаются в работу. Указанные действия позволили минимизировать потери образцов по причине нарушений правил преаналитики. Выбраковка с оформлением акта отказа в приеме биологического материала с объяснением причин проводится для гемолизированных образцов либо для случаев, когда доставляется только проба сыворотки без направления и наоборот. Пробы сыворотки со сгустками, эритроцитами подвергаются повторному центрифугированию, после чего выполняются исследования.
Актуальность
Часто у лечащего врача возникают претензии к лабораторным анализам, т. е. происходит не совпадение клинической картины с лабораторными показателями. Нарушение преаналитики является одной из самых частых причин этой проблемы. Данная статья поможет разобраться с этой нелепой, но весьма серьезной задачей.
Что такое преаналитика? Преаналитика – это все процедуры, выполняемые до начала проведения лабораторных исследований, которые непосредственно влияют на результат лабораторного анализа.
Оптимально проведенная преаналитическая подготовка является основным условием точной и полной лабораторной диагностики.
Зачем нужно врачам знать преаналитику? При нарушении преаналитического этапа врачи собственноручно готовят предпосылки для заведомо ложных результатов лабораторного анализа.
Статистика
Затраты времени на этапах лабораторного исследования:
Преаналитическии этап вне лаборатории – 20,20%
Преаналитическии этап в лаборатории – 37,10%
Аналитическии этап – 25,10%
Постаналитическии этап – 13,60%
Отправка результатов – 4%
Анализ ошибок показывает, что около 40% ошибок совершается на преаналитическом этапе при выполнении исследований в плановом порядке и около 60% ошибок происходит на преаналитическом этапе при неотложных анализах. (M.Plebani, P.Carraro, 1997).
Из чего состоит преналитическии этап вне лаборатории?
— Назначение анализов
— Подготовка пациента (психологическая и физическая)
— Заполнение направления.
— Взятие биоматериала.
— Хранение и доставка биоматериала.
На каждом из выше указанных составных может быть допущена ошибка.
Общие правила при подготовке к исследованию крови:
1. Кровь сдается в утренние часы натощак (или в дневные и вечерние часы, спустя 4-5 часов после последнего приема пищи). За 1-2 дня до исследования исключить из рациона продукты с высоким содержанием жиров.
2. Показатели крови могут существенно меняться в течение дня, поэтому рекомендуется все анализы сдавать в утренние часы.
3. Накануне исследования (в течение 24 часов) исключить алкоголь, интенсивные физические нагрузки, прием лекарственных препаратов (по согласованию с врачом).
4. За 1-2 часа до сдачи крови воздержаться от курения, не употреблять сок, чай, кофе, можно пить негазированную воду. Исключить физическое напряжение (бег, быстрый подъем по лестнице), эмоциональное возбуждение. За 15 минут до сдачи крови рекомендуется отдохнуть, успокоиться.
5. Не следует сдавать кровь для лабораторного исследования сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
6. При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях – в одной лаборатории, сдавать кровь в одинаковое время суток и пр.
7. Кровь для исследований нужно сдавать до начала приема лекарственных препаратов или не ранее, чем через 10 — 14 дней после их отмены. Для оценки контроля эффективности лечения любыми препаратами нужно проводить исследование спустя 7 – 14 дней после последнего приема препарата. Если Вы принимаете лекарства, обязательно предупредите об этом лечащего врача.
Общие правила применимы ко всем анализам, но для некоторых исследований требуется специальная подготовка и дополнительные ограничения.
Влияние некоторых факторов на результат анализов.
Психический стресс
Степень влияния психического стресса (страх перед взятием крови, предоперационный стресс и т.д.) на лабораторные результаты часто недооценивается. Между тем, под его влиянием может наблюдаться увеличение секреции гормонов (альдостерона, ангиотензина, катехоламинов, кортизола, пролактина, ренина, соматотропина, ТСГ, вазопрессина) и повышение концентрации альбумина, фибриногена, глюкозы, инсулина, лактата и холестерина.
Наложение жгута
Что происходит, когда жгут накладывается на весь период времени при взятии пробы? При использовании давления ниже уровня систолического, внутри капилляров поддерживается эффективное фильтрационное давление. Как следствие, жидкость и низкомолекулярные соединения перемещаются из внутрисосудистого пространства в интерстициальное. Макромолекулы, вещества, связанные с белками и клетки крови не проникают через стенку капилляров, таким образом, их концентрация заметно возрастает, тогда как концентрации низкомолекулярных веществ не изменяются.
Длительность наложения жгута и изменения уровней исследуемых параметров
Сравнение: через 1 мин. через 3 мин.
Параметры Отклонение в %
Билирубин +8
Холестерин +5
Креатинин -9
Креатинкиназа -4
Железо +7
Глюкоза -9
γ-Глютамилтрансфераза -10
Калий +5
Положение тела
Изменение положения тела – из горизонтального в вертикальное – приводит к увеличению уровня ряда показателей.
Параметры Увеличение в %
Гематокрит 13
Эритроциты 15
Холестерин высокой плотности 10
Альдостерон 15
Ренин 60
Взятие пробы из катетера
Если пробы берут из венозных или артериальных инфузионных катетеров, канюлю следует промыть изотоническим солевым раствором в объеме, соизмеримом с объемом катетера. Прежде чем взять пробу, выбросить первые 5 мл крови, полученной из катетера. Взятиепроб для исследований свертывающей системы из катетеров, обработанных гепарином, неприемлемо. Для гепарин-зависимых методов (тромбиновое время, АЧТВ) рекомендуется
предварительно отбросить объем крови, вдвое превышающий объем катетера; первая порция взятой затем крови может быть использована для выполнения исследований, не относящихся к системе гемостаза; последующая порция цитратной крови может использоваться только для определения нечувствительных к присутствию гепарина аналитов: протромбинового времени, рептилазного времени, фибриногена по Clauss, АТ III, мономеров фибрина. Важно, чтобы перед взятием крови в пробирку с раствором цитрата натрия не было длительной паузы, в течение которой кровь в катетере может «застаиваться».
Высота над уровнем моря
Содержание некоторых компонентов крови подвержено значительным изменениям в зависимости от высоты над уровнем моря. С увеличением высоты значительное повышение наблюдается в отношении, например реактивного белка (до 65% на высоте 3600 м), гематокрита и гемоглобина (до 8% на высоте 1400 м) и мочевой кислоты. Адаптация к высоте занимает недели, а возвращение к значениям на уровне моря происходит в течение нескольких дней. Значительное снижение величин с ростом высоты над уровнем моря обнаружено в отношении мочевого креатинина, клиренса креатинина, эстриола (до 50% на высоте 4200 м), осмоляльности сыворотки, ренина плазмы и трансферрина сыворотки.
1 Мошкин А., Долгов В. Обеспечение качества в клинической лабораторной диагностике.. — М.: 2004. – С. 26-43.
2 Преаналитический этап. Пробоподготовка. West Medica
3 Преаналитика: практические советы и методы. SARSTEDT AG & Co.
Түйін: преаналитикалық кезенде көптеген факторлар зертханалық зертудің нәтижесіне әсер ететің зертхана дәрігерлері жақсы түсінеді. Ал клиникалық дәрігердің көбісі бұл жағдайдың маңызың ескермейді. Осы салалардың әсерінен зертханалық зертудің нәтижесін дәрігерлер дұрыс талдамауына және дұрыс ем шара жасамауына алып келеді.
Resume: physicians of Clinical Laboratory Diagnostics had recognized that, in the preanalytical phase, many factors can affect to the results of laboratory tests. Most of physicians don’t know of their influence. Ignorance of this factors may lead to misinterpretation of the result and take on a patient the wrong action.
Что такое преаналитический этап лабораторных исследований?
Это этап, предшествующий непосредственному выполнению лабораторного исследования пробы пациента, который включает в себя:
- Подготовку пациента к выполнению исследований.
- Забор биоматериала (кровь, моча и т.д.).
- Хранение и транспортировку биоматериала в лабораторию.
Согласно данным статистики по разным источникам, до 70% процентов ошибок в результатах лабораторных исследованийявляются следствием нарушений правил работы именно на преаналитическом этапе. Современное оборудование, используемое в лабораториях, полностью автоматизировано, что исключает влияние человеческого фактора на процесс выполнения исследований. В связи с этим на аналитический этап лабораторных исследований (непосредственно исследование биоматериала в лаборатории) приходится лишь малая доля ошибок в исследованиях.
Так как цель каждого пациента, заказывающего лабораторные исследования – получить точные результаты этих исследований от лаборатории, и, соответственно, правильный диагноз от врача, то в работе лаборатории необходимо обратить особое внимание именно на преаналитический этап исследований.
Перед тем как идти в лабораторию, обязательно обратитесь к ееконсультантам и уточните, какой подготовки требует те анализы, которые Вам необходимы. Тщательно соблюдайте все рекомендации, которые получите у консультантов, и не забывайте, что на этом этапе качество проводимых исследованийнаходится непосредственно в Ваших руках.
Забор материала должен производиться специально обученной процедурной медсестрой с соблюдением всех правил и норм, предъявляемых современными стандартами. Взятый на исследование биоматериал должен быть правильно промаркирован и в кратчайшие сроки доставлен в лабораторию, при этом должны соблюдаться все необходимые правила хранения и транспортировки (такие как температурный режим, влажность и т.д.).
Сроки транспортировки биоматериала– это очень важный критерий при выборе лаборатории. Ведь, как известно, некоторые исследования очень «капризны», и сроки стабильности определяемых в биоматериале показателей невелики. Например, при исследовании свертывающей системы крови, некоторых электролитов (K, Na, Cl), а также некоторых гормонов, биоматериал должен быть доставлен в лабораторию, и его исследование должно быть выполнено в кратчайшие сроки с момента забора, иначе диагностическая точность полученных результатов сводится к нулю.
Только в сети КДЛ «ОЛИМП» лаборатории расположены вгородах республиканского значения (Астана и Алматы), а также вкаждом областном центре, что позволяет обеспечить транспортировку биоматериала из процедурного кабинета в лабораторию вкратчайшие сроки, и тем самым обеспечитьмаксимальную точность результата исследования. Кроме этого, в наших лабораториях вероятность ошибки на преаналитическом этапе сводится к минимуму, благодаря работе тщательно обученного персонала,применению современныходноразовых систем забора крови и других биоматериалов,штрих-кодированию проб сразу по месту забора, а также выполнениювсех современных требований к забору на основе международных принятых стандартов и рекомендаций.
Перед тем как заказать у нас исследования,Вы можете позвонить в наш контакт-центр по номеру 59-79-69 ( для г. Астана и регионов) или 259-79-69(для г. Алматы) и получить консультацию по всем интересующим Вас вопросам. Вы получите информацию о том, как необходимо подготовиться к сдаче каждого анализа, а также сведения о ближайших процедурных кабинетах и времени их работы.
Также Вы всегда можете зайти на наш сайт kdlolymp.kz и ознакомиться с режимом работы процедурных кабинетов в разделе «Где сдать?»
О том, как правильно подготовиться к сдаче анализов читайте здесь.
Кроме того, рекомендуем Вам ознакомиться с видеоинструкциями от нашей лаборатории по подготовке к сдаче анализов:
Как подготовиться к анализам крови:
Как подготовиться к анализам мочи:
М.О. Егорова
д-р мед. наук, проф. кафедры КЛД ГОУ ВО Российский национальный исследовательский медицинский университет имени Н.И. Пирогова Минздрава России, руководитель отдела развития технологий и обучения Компании «ОМБ»,
Т.П. Сапенко
канд. мед. наук, ведущий специалист отдела развития технологий и обучения Компании «ОМБ»,
Н.В. Патругина
специалист по продукции отдела развития технологий и обучения Компании «ОМБ»
В статье подробно рассмотрены факторы преаналитического этапа, оказывающие влияние на результат лабораторного исследования проб крови, о которых необходимо знать медицинским сестрам. К ним относятся: заполнение бланка-заявки, подготовка пациента к исследованиям, время суток и положение пациента при взятии проб, условия хранения и доставки пробы в лабораторию и многое другое. Представленный материал позволит учесть факторы преаналитического этапа и подготовить стандартные операционные процедуры взятия венозной крови, что повысит качество результатов лабораторных исследований. Клиническая лабораторная диагностика – постоянно развивающаяся область медицины, основная задача которой – получение объективных данных о состоянии здоровья пациента.
Клинические решения основаны на результатах лабораторных исследований, что определяет ответственность лаборатории в соблюдении технологии аналитического этапа. Значительную часть преаналитического этапа выполняют вне лаборатории, однако ошибки, возникающие в этот период, ведут к искажению результатов лабораторного исследования. Выбор необходимых для обследования пациента лабораторных тестов, соблюдение процедуры взятия крови, идентификации пациента и образца зависит от врача-клинициста и процедурной медицинской сестры. Стандартизация процедур преаналитического этапа – задача, решаемая совместно врачом-клиницистом, медицинской сестрой процедурного кабинета, лабораторией и поставщиком медицинской продукции для обеспечения преаналитического и аналитического этапов лабораторного исследования.
На преаналитический этап приходится не менее 50% общего числа лабораторных ошибок [2], которые могут привести к неправильной постановке диагноза и последующему назначению неадекватной терапии. Ценой такой ошибки может стать жизнь пациента.
Одной из основных задач преаналитического этапа является адекватный отбор проб крови и обеспечение стабильности (сохранности) образца.
Практика показывает, что именно стандартизация преаналитического этапа позволяет сократить ошибки диагностики. Важным условием стандартизации преаналитического этапа служит не только соблюдение протокола, но и использование сертифицированных и одноразовых расходных материалов для взятия крови.
Правила заполнения бланка направления
Первый шаг при инициации лабораторного обследования пациента – формирование направления. Бланк-направление в лабораторию для проведения исследований должен содержать информацию о пациенте (Ф. И. О., пол, возраст, домашний адрес, номер страхового полиса), об источнике получения крови (тип образца: венозная, артериальная, капиллярная). Необходимо также указать дату и время взятия крови и, конечно, перечень необходимых исследований.
Источник получения крови (как и возраст) определяет соответствующие референтные значения. Например, существуют различия между концентрацией глюкозы капиллярной и венозной крови. Капиллярная кровь – среда, содержащая интерстициальную жидкость и артериальную кровь, поэтому концентрация глюкозы в капиллярной крови (в среднем 5,4 ммоль/л) выше, чем в венозной (в среднем 4,1 ммоль/л).
Маркировка времени взятия крови на бланке позволяет оценить сохранность компонентов пробы крови до исследования. Наряду с традиционным периодом доставки крови, в течение часа после получения пробы, есть ряд исследований, которые необходимо выполнить в течение 10 мин после взятия крови. Для подобных исследований бланк-направление в лабораторию может иметь специальную пометку и указание способа доставки (вакуумная почта, например) и условий сохранности содержимого пробы. Например, пробы для исследования гемостаза, наиболее чувствительные к условиям хранения,
должна доставлять в лабораторию медицинская сестра клинического отделения. Дополнительно можно предусмотреть предварительное центрифугирование пробы (в случае использования пробирок с разделительным гелем). Это обеспечит последующую сохранность содержимого сыворотки или плазмы до 48 ч при необходимости длительной транспортировки.
Последний момент – перечень необходимых исследований.
Врач, направивший больного на обследование с рукописным бланком, может упустить необходимые и желаемые исследования. Использование лабораторной информационной системы упрощает заполнение бланка, позволяя сделать выбор из списка. Кроме того, по результатам считывания штрихкода в направлении можно получить всю информацию, заключенную в бланке, как о пациенте, так и о направившем его враче.
Факторы, влияющие на результат анализа
В утреннее и вечернее время содержание многих компонентов крови отличается. Суточные биоритмы определяют концентрацию и активность биологических процессов и, например, максимальную экскрецию с мочой фосфатов, катехоламинов, кортизола, альдостерона отмечают в вечерние часы, а натрия – в утренние. Содержание в сыворотке крови гормонов АКТГ, кортизола, адреналина, норадреналина, ренина максимально в утренние часы, тогда как тиреотропного, соматотропного гормона, железа, калия – в вечерние часы [7].
Взятие крови для исследования в утренние часы в одно и тоже время важно и с точки зрения последующего сравнения результатов исследования в динамике. Оценить, что послужило причиной изменения содержания компонента в крови – суточные колебания или влияние терапии, – сложно, если нет развернутой информации о времени исследования, условиях взятия крови, лекарственной терапии, составе пи-
тания, предшествующей физической нагрузке и других факторах. Поэтому по умолчанию кровь берут у пациента утром натощак [7], до любых физиотерапевтических процедур, рентгенодиагностики и УЗИ. Необходимо исключить прием алкоголя и курение за 24 ч до времени сдачи анализа. Курение и прием кофе влияют на результаты исследования многих компонентов (например, С-реактивный белок, билирубин и многие др.). [7, 9]
Физические нагрузки изменяют значения некоторых лабораторных показателей в крови: в первую очередь концентрацию лактата, креатинина, белков и активность ферментов.
После прекращения физической нагрузки длительно, в течение 24 ч и более, сохраняется повышенная активность креатинкиназы и ЛДГ. [9]
Лабораторное обследование выполняют, как правило, неоднократно. Врачу-клиницисту важно получить и увидеть эффект терапии в динамике. Поэтому необходимо выполнять
исследование каждый раз в одно и то же время (учитывая суточные колебания) и получать кровь пациента в одной и той же позиции (в положении лежа или сидя).
От положения тела зависит интенсивность диффузии жидкости в тканевое пространство. В положении сидя концентрация белка, кальция, гормонов, количество клеток в образце будет выше. В некоторых случаях отличия при исследовании проб одного и того же пациента, взятых при разных положениях тела, будут значительными (табл. 1)[3]. Чаще всего горизонтальное положение тела при венепункции предпочтительнее, т. к. при вертикальной позиции происходит отток жидкости из сосудов, изменяя концентрацию аналитов на 5–9% и более.[8]
Таблица 1
Изменение некоторых биохимических аналитов при смене положения пациента: из горизонтального в вертикальное
| Параметр | Увеличение, % |
| Гемоглобин | 5 |
| Лейкоциты | 7 |
| Гематокрит | 13 |
| Эритроциты | 15 |
| Кальций | 5 |
| АСТ активность | 6 |
| Tироксин | 7 |
| IgG | 7 |
| IgA | 8 |
| IgM | 6 |
| Белок | 9 |
| Tриглицериды | 9 |
| Холестерин ЛПВП | 10 |
| Aльдостерон | 15 |
| Эпинефрин | 48 |
| Ренин | 60 |
Фактором, существенно изменяющим или затрудняющим лабораторное исследование образца, служит липемия (хилез), возникающий физиологически в течение 12 ч после приема пищи. Липемия определяется как мутность, видимая невооруженным глазом, в жидкой надосадочной части исследуемых образцов; в крови возникает мутность за счет наличия хиломикронов, носителей экзогенных (пищевых) липидов. [5]
Традиционно используемое понятие «натощак» означает, что последний прием пищи был не позднее 12 ч до времени взятия крови. Отдельные пациенты, например страдающие сахарным диабетом, не могут выдержать столь длительный перерыв в еде. Минимально короткий возможный перерыв (при приеме нежирной пищи) составляет 4 ч. В таком случае можно полагать, что хиломикроны, поступающие из кишечника в кровь, будут уже метаболизированы.
Причин изменения состава образца крови, не связанных с патологическими состояниями пациента, может быть несколько. Нарушение времени последнего приема пищи, поглаживание руки пациента, наложение жгута на период более 1 мин, длительная «работа кулаком» для пациента с фиксированной жгутом веной приводят к гемолизу и гиперкалемии.
Спектральная интерференция (влияние на получаемый результат), вызываемая липемией, в корне отличается от интерференции, возникающей при гемолизе и иктеричности.
Липемия создает помехи за счет присутствия в образце жиросодержащих компонентов, которые, рассеивая свет, образуют молочный или мутный вид образца сыворотки/плазмы крови. Степень рассеяния света зависит от количества, размера и показателя преломления взвешенных частиц (хиломикроны и липопротеиды очень низкой плотности), которые образуют мутность и создают белую окраску сыворотки, называемую хилезом или липемией (рис. 1b).
Гемолиз
Одной из проблем, препятствующей исследованию образца, является гемолиз – нарушение целостности эритроцитов и последующее увеличение во внеклеточном пространстве концентрации внутриклеточных компонентов. Внутриклеточная концентрация некоторых клеточных компонентов в 10 раз выше их внеклеточной концентрации. Гемолиз, обнаруживаемый в плазме/сыворотке крови, служит причиной увеличения концентрации таких аналитов, как калий, лактатдегидрогеназа, аспартатаминотрансфераза, магний.
Спектральная интерференция гемолиза (рис. 1c) определяется выходом внутриэритроцитарного гемоглобина в сыворотку/плазму крови. Гемоглобин отличается высоким поглощением света при характерной для него длине волны.
Отмеченное увеличение или уменьшение результатов при гемолизе зависит от метода и концентрации аналита.
Наличие гемолиза распознают по появлению различной выраженности красноватого окрашивания плазмы или сыворотки крови после центрифугирования. Основные причины гемолиза указаны в табл. 2.
Кроме хилеза и гемолиза, наиболее частую интерференцию результатов исследования может повлечь повышенный уровень билирубина в крови пациента (гипербилирубинемия), обуславливающий иктеричность сыворотки (рис. 2).
Гемолиз в пробе (за исключением исследований, не чувствительных к гемолизу) служит критерием для отказа в принятии лабораторией биоматериала на исследования (ГОСТ Р 53079.4-2008. Технологии
лабораторные клинические. Обеспечение качества клинических лабораторных исследований. Часть 4. Правила ведения преаналитического этапа). [6]
Процедура взятия крови зависит не только от опыта и навыка процедурной сестры, но и от используемого расходного материала для венепункции и получения образца. Пациенты в отделении химиотерапии, пожилые больные требуют специальных приспособлений для комфортной венепункции, таких как игла-бабочка и иглы большего диаметра.
Условия, в которых будет получен адекватный результат, следует оговорить и сообщить пациенту, указав в направлении.
Так, чтобы исключить возможность ложноположительных результатов при исследовании PSA и его растворимой фракции, взятие крови следует проводить не ранее чем через 5 сут после таких манипуляций, как пальцевое ректальное исследование, массаж простаты, трансректальное ультразвуковое исследование (когда датчик вводят в прямую кишку) и после любых других механических воздействий на предстательную железу (клизма, тепловые процедуры и т. п.). Рекомендуют также избегать эякуляции за 2–3 дня до исследования, езды на велосипеде или на лошади, а также употребления алкоголя. [1]
Нельзя забывать, что принимаемые лекарства могут существенно менять состав исследуемого образца. Например, прием единичной дозы железосодержащего препарата накануне исследования может повысить концентрацию железа в исследуемой сыворотке пациента на 300–500 мкг/100 мл, и этот эффект часто маскирует дефицит железа. [4]
В таблице 3 отражены ограничения для некоторых лабораторных исследований. Каждый раз, внедряя новый лабораторный тест, лаборатория изучает инструкцию и сообщает условия взятия биоматериала врачам-клиницистам, медицинским сестрам, в направлении или памятке для пациента.
(Продолжение материала в мартовском номере издания. Следите за новостями!)
Список литературы
1. Говоров А.В. ПСА в деталях // Урология сегодня. 2011. № 6. С. 2–4.
2. Гудер В.Г., Нарайанан С., Виссер Г., Цавта Б. Проба: от пациента до лаборатории / Пер. с англ. Меньшикова В.В. Мюнхен: GIT VERLAG GmbH. 2003. 105 с.
3. Егорова М.О. Биохимическое обследование в клинической практике. М.: Практическая медицина. 2008. 144 с.
4. Тиц Н. Клиническое руководство по лабораторным тестам / Пер. с англ. под редакцией Меньшикова В.В. М.: Юнимед-пресс. 2003. 570 с.
5. Tомас Л., Гиньска E., Митчел C.A., Мэй К. Сывороточные индексы: сокращение ошибок в лабораторной медицине. Результат, которому можно доверять. ООО «РОШ Диагностика Рус». 2013. 12 с.
6. ГОСТ Р 53079.4-2008. Технологии лабораторные клинические. Обеспечение качества клинических лабораторных исследований. Часть 4. Правила ведения преаналитического этапа. 2009.
7. Справочное пособие. Обеспечение качества лабораторных исследований. Преаналитический этап / Под. ред. В.В. Меньшикова. М.: ЛАБИНФОРМ, 1999. 316 с.
8. Blick K.E., Liles S.M. Principles of Clinical Chemistry. NY.: Wiley and Sons. 1985. Р. 697.
9. McCall E., Tankersley M. Phlebotomy essentials. 3-rd edition. Lippincott Williams & Wilkins. 2003. Р. 306.
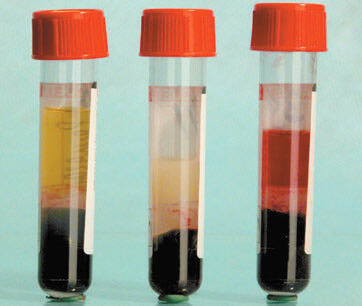
Рис. 1. Вид сыворотки крови после
центрифугирования:
а – сыворотка, пригодная для исследования;
b – образец хилезной сыворотки;
c – образец гемолизной сыворотки

Рис. 2. Вид пробы с различными компонентами
интерференции:
a – хилез;
b – лаковый гемолиз;
c – гипербилирубинемия 100 мкмоль/л;
d – билирубинемия 9 мкмоль/л;
e – билирубинемия 3 мкмоль/л
а b c а b c d e
Таблица 3
ПРИМЕРЫ ОГРАНИЧЕНИЙ (ИЛИ ИХ ОТСУТСТВИЯ) ДЛЯ НЕКОТОРЫХ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ
| Наименование теста |
Предпочтительное время получения образца |
Ограничения по приему пищи |
Примечания |
|
Липидный спектр (общий холестерин, холестерин липопротеидов, триглицериды) |
По назначению врача |
Натощак | — |
| Гормональный профиль |
Утренние часы: 7.00–9.00 |
Натощак |
До приема лекарственных препаратов |
| Коагулограмма |
По назначению врача |
Натощак |
В соответствии с фармакодинамикой лекарственного препарата |
|
Ионы (железо, калий, натрий) |
Утренние часы: 7.00–9.00 |
Натощак | — |
|
Гликозилированный гемоглобин HbA1c, гомоцистеин |
В любое время по назначению врача |
Нет ограничений по времени приема пищи до исследования |
— |
Безопасность пациента в лечебно-профилактическом учреждении. Правильная идентификация и оптимизация преаналитического этапа лабораторной диагностики
Журнал:
Лабораторная служба. 2016;5(3): 68‑70
Как цитировать:
Дулаева О.Е.
Безопасность пациента в лечебно-профилактическом учреждении. Правильная идентификация и оптимизация преаналитического этапа лабораторной диагностики. Лабораторная служба.
2016;5(3):68‑70.
Dulaeva OE. Patent safety in health care center. Right patient identification and optimization of the pre-analytical phase of laboratory medicine. Laboratory Service. 2016;5(3):68‑70. (In Russ.).
https://doi.org/10.17116/labs20165368-70

?>
Ошибки идентификации пациента представляют собой реальную угрозу безопасности пациента в медицинских учреждениях. Понятие «безопасность пациента»связано в первую очередь с избеганием, предотвращением и исправлениемнеблагоприятных исходовили вреда здоровью, возникающих в результате оказания медицинских услуг. Данное понятие касается тех событий, которые ведут от «погрешностей»и «отклонений»к несчастным случаям. В Великобритании за 13-летний период было зарегистрировано 3273 случая неправильного лечения, которые были связаны с неправильной идентификацией пациента [1].
Внедрение в лечебно-профилактическом учреждении (ЛПУ) системы идентификации пациентов с использованием штрих-кода позволяет не только предотвратить ошибки идентификации пациентов и избежать расходов, связанных с устранением последствий таких ошибок, но и предоставляет существенные преимущества [2]. Регистрация пациента в момент его поступления может отнимать много времени и содержать неточности. Автоматизированный ввод информации и системы проверки данных заметно ускоряют процессы оформления документации, и в результате персонал больницы может больше времени уделять лечению пациентов и меньше времени тратить на работу с документами. Внедрение таких технологий должно быть подкреплено наличием единой информационной системы в ЛПУ, объединяющей все структуры учреждения, в том числе лабораторию.
В настоящее время данные лабораторных исследованийиграют существенную рольв лечении пациентаи, по некоторым оценкам, оказывают влияние на 60—70% диагнозов. Как следствие, ошибки идентификации пациента в совокупности с другими ошибками преаналитического этапа лабораторной диагностикимогут стать источникоммножества медицинских ошибок: назначения ненужных лечебных и диагностических манипуляций, неверного лечения, а также принятия ошибочных клинических решений.
Исследования профессора М. Плебани (отделение лабораторной медицины, больница при университете Падуи, Падуя, Италия) показали, что основная доля ошибок лабораторных исследований приходится на преаналитический этап и составляет 46,0—68,2% [3] (см. таблицу).
При этом среди ошибок постаналитического этапа, составляющих 12,5—20,0%, также существенную долю занимают ошибки идентификации пациента: передача результатов не тому адресату, неправильный ввод данных и ошибка при записи данных от руки, ошибочная валидация данных анализа.
Многие современные лаборатории с большим потоком проб уже используют цифровую маркировку проб, а также штрихкодирование. В этом случае использование штрих-кода при маркировке проб для лабораторных исследований позволяет сразу же привязать их к электронной записи пациента.
В большинстве таких лабораторий печать цифровых этикеток или штрих-кодов выполняется отдельно при регистрации пациента и его назначений на лабораторные исследования. Для каждой пробы этикетка с штрих-кодом печатается как минимум в 2 экземплярах — один для маркировки пробы (вакуумная пробирка или контейнер), второй — для наклеивания на сопровождающее его бумажное направление.
Далее, маркировка пробирок и контейнеров для биоматериала выполняется процедурной медицинской сестрой в процессе взятия крови, или, что гораздо сложнее, на сортировочном пункте в лаборатории. Поскольку данная процедура выполняется вручную, она весьма трудоемкая и не исключает ошибок.
Оптимизировать работу лаборатории и снизить ошибки преаналитического этапа возможно при внедрении системы автоматического штрихкодирования вакуумных пробирок.
Автоматическое штрихкодирование пробирок ДО взятия крови — это принципиально новый подход к оптимизации преаналитического этапа лабораторного анализа.
Информация о назначенных пациенту лабораторных исследованиях вносится в лабораторную информационную систему (ЛИС)/медицинскую информационную систему (МИС) лечащим врачом или персоналом регистратуры. Системы штрихкодирования, интегрированные в ЛИС/МИС ЛПУ, получают данную информацию и автоматически подготавливают необходимые пробирки для взятия крови:
— самостоятельно выбирают загруженные на борт пробирки в соответствии с назначением на анализ;
— генерируют уникальный штрих-код;
— маркируют каждую пробирку этикеткой со штрих-кодом и данными пациента.
Далее существует два варианта технологического решения:
1. Упаковка пробирок в закрытый контейнер («Набор пациента»), также промаркированный штрих-кодом с данными пациента.
Такая система может быть размещена прямо в регистратуре, где каждый пациент при регистрации будет получать запечатанный контейнер с уже промаркированными штрих-кодом пробирками.
2. Выдача всех промаркированных пробирок для одного пациента в открытый многоразовый лоток.
Данное решение исключает возможность передачи контейнера с пробирками в руки пациенту, поэтому установка штрихкодирования должна располагаться у рабочего места медицинского персонала, осуществляющего венепункцию.
В случае наличия назначений на исследование мочи и кала, система дополнительно распечатывает отдельные наклейки со штрих-кодом для ручной маркировки контейнеров с образцами пациента.
Таким образом, автоматическое штрихкодирование вакуумных пробирок полностью исключает необходимость последующей маркировки пробирок перед их поступлением в лабораторию, а также предотвращает ошибки, возникающие при ручной маркировке пробирок или наклеивании штрих-кодов на пробирки. Дополнительными преимуществами являются:
— экономия времени медицинского персонала и времени ожидания пациента;
— исключение неверного выбора пробирок для анализа;
— исключение потери пробирок с пробами и как следствие повторного взятия крови у пациента;
— оптимизация работы лаборатории за счет отсутствия выбраковки неправильно маркированных проб (в том числе криво наклеенный и нечитабельный штрих-код на пробирке);
— повышение качества обслуживания вследствие сокращения времени взятия проб[5].
Для полного исключения ошибок идентификации пациента система автоматического штрихкодирования вакуумных пробирок должна быть дополнена системой идентификации пациента посредством браслетов на запястье с нанесенным на них уникальным штрих-кодом и дополнительной визуальной информацией: Ф.И.О., возраст, группа крови и т. п. Наиболее прогрессивные медицинские учреждения уже запустили данную технологию для идентификации пациентов в стационарах.
В этом случая идентификация пациента перед взятием крови будет происходить следующим образом: медицинский персонал при помощи мобильного штрих-код-ридера сканирует штрих-код на браслете пациента и сопоставляет его с штрих-кодом на контейнере с пробирками (Набор пациента). При несовпадении ID пациента с ID на контейнере венепункция не выполняется. Информация об этой транзакции автоматически регистрируется в ЛИС, при этом вводится дата и время взятия пробы.
Заключение
Системы штрихкодирования вакуумных пробирок являются необходимым инструментом снижения ошибок идентификации пациента и автоматизации преаналитического этапа лабораторной диагностики. Результатом внедрения данных технологий становится обеспечение безопасности пациента и повышение качества оказания медицинской помощи.
Научный редактор
докт. мед. наук, доц. А.Ф. Завалко
Ежедневно в Москве проводятся сотни тысяч лабораторных исследований. В структуре Департамента здравоохранения города Москвы (ДЗМ) насчитывается 235 лабораторий, в которые поступают на анализ пробы из всех городских поликлиник и стационаров. Тысячи врачей получают результаты исследований как в бумажном, так и в электронном виде. В работу Московской лабораторной службы заложена многоступенчатая система контроля качества, практически исключающая вероятность ошибки. Однако зачастую пациенты приходят к выводу, что «в лаборатории что-то перепутали» и «анализы с ошибками». Попробуем разобраться, как анализы москвичей защищены от ошибок и на каком этапе может произойти сбой.
Какой путь проходит каждый анализ
Этап №1 – сбор или взятие биоматериала. К самостоятельно собранному биоматериалу относятся кал, моча и мокрота. Их пациент собирает сам, соблюдая при этом все правила и требования (в противном случае неправильный сбор материала может послужить причиной ошибки в результатах анализов).
Кровь берется у пациента в условиях поликлиники, стационара или на дому лаборантом или медицинской сестрой, при этом соблюдаются определенный порядок и правила, нарушение которых тоже ведет к ошибке в анализе.
Для анализа используется кровь из вены или из пальца. Анализ из венозной крови считается более точным.
Чтобы сдать более сложные биоматериалы, такие как ликвор и выпотную жидкость, пациент должен на короткий срок поступить в стационар.
Этап №2 – транспортировка. Только некоторые, самые простые анализы выполняются в лабораториях при поликлиниках. Большинство же взятых на анализ биоматериалов отправляются в окружные лаборатории.
Этап №3 – анализ. Пробы исследуются на специальных анализаторах, результаты готовы чаще всего в течение 24 часов после доставки проб
в лабораторию (за исключением особых трудоемких анализов, подготовка результатов которых может занять 10–14 суток).
Этап № 4 – получение результатов лечащим врачом (в
бумажной или электронной форме). В первом случае результаты на бумажном носителе привозят в поликлинику, где их отдают врачу, назначившему исследование, во втором – после подписания полученных результатов в лаборатории он автоматически поступают в электронную карту пациента и становятся доступны для просмотра любым врачом. На 2022 год информатизация клинико-лабораторной службы в большей части завершена, поэтому большинство заключений поступает в электронную медицинскую карту пациента и в ЕМИАС, где они становятся доступны для врача.
Полученные результаты анализов врач использует для подтверждения диагноза и назначения пациенту лечения.
Этап №5 – пациент на приеме у врача может ознакомиться с результатами исследования и получить надлежащую помощь. Пациент также может ознакомиться с результатами исследования в своей электронной медицинской карте через портал mos.ru и затем получить назначения врача.
Итак, отследив путь проб, которые собираются для анализа, мы можем сказать: вероятность ошибки есть на каждом из этапов.
Как исследование вашего биоматериала защищено от возможных ошибок
Лабораторный этап исследования – самый защищенный от ошибок. При доставке биоматериала они принимаются специалистом лаборатории (биоматериал может быть не принят, если лаборант заметит нарушение правил маркировки, транспортировки и т.д.). Затем биоматериал оказывается в ведении специалиста, который проверяет работу аппаратуры, контролирует автоматизированные процессы и, в целом, почти не прикасается к пробиркам.
В клинико-диагностических лабораториях системы ДЗМ действует отработанная система контроля качества и исключения ошибок. Анализ проб проводится только при помощи автоматических высокотехнологичных анализаторов, которые проходят систематическую проверку, – в начале каждого рабочего дня и перед каждой загрузкой приборов. Все реагенты и расходные материалы проверятся анализатором на пригодность к работе. При наличии малейшего подозрения на ошибку анализатор останавливает работу.
Всю информацию анализатор передает в базу данных лабораторной информационной системы. Если, несмотря на все меры предосторожности, специалист лаборатории замечает в базе сомнительные результаты, он проводит повторный анализ имеющейся пробы.
На каком этапе возможны ошибки
Согласно статистике, в настоящее время не менее 65 % всех ошибок, связанных с лабораторными исследованиями, происходит на долабораторном этапе. Какими они бывают?
-
Пациент не был надлежащим образом подготовлен к сдаче биоматериала. Например, курил, не соблюдал диету, сдавал кровь не натощак и т. д. Все эти условия отражаются на результатах исследования.
-
Погрешности сбора и хранения биоматериала. Например: немедицинский контейнер, нестерильная тара (для определенных анализов, например, бактериальный посев), слишком длительная транспортировка, неверный температурный режим в холодильнике, где хранились пробы, нарушения условий при перевозке и т. д.
-
Была допущена ошибка при оформлении проб или сопроводительных бумаг. Например: несоответствие номера пробы и номера направления, фамилии на пробе и на направлении, опечатка в фамилии, отсутствие фамилии врача или неточное указание медицинской организации, в которую следует доставить результаты, несовпадение номера страхового полиса с фамилией пациента и т. д.
Точность и педантичность при оформлении проб и документов для проведения исследования – задача сотрудников медицинской организации, которая заказывает анализ.
Что обычно настораживает пациента
Разница в результатах. Например, вы сдали анализы вчера и сегодня, и в показателях есть разница. Или – вы сдали биоматериал в городской лаборатории и в коммерческой лаборатории, и результаты снова разнятся.
Подобные отличия не говорят об ошибке: человеческий организм – это живая система, в ней постоянно происходят изменения. Если пациент болен – заболевание развивается, меняется состав крови.
Лабораторный показатель не должен быть стабилен даже в течение дня, не говоря уже о разнице в 1–2 дня. Лаборатории тоже не работают одинаково: разные приборы, разные реагенты, разные технологии выполнения одних и тех же тестов, у всех свой протокол, поэтому результаты анализов в разных лабораториях отличаются в рамках допустимого значения.
Как сократить вероятность ошибки в лабораторных исследованиях:
Внимательно отнеситесь к правилам подготовки к анализу, соблюдайте все предписания.
-
Правильно собирайте биоматериал, используйте только специальные медицинские контейнеры (при назначении определенных анализов – только стерильные).
-
Если вам выдали направление в бумажном виде, тщательно проверяйте записи на анализ: как написаны ваша фамилия и имя, возраст, номер страхового полиса. Эти ошибки в настоящий момент тоже встречаются редко, однако не лишним будет проявить бдительность.
-
Если вы сдаете повторный анализ в частной лаборатории, учтите, что точное совпадение результатов – скорее неадекватная ситуация. Хороший результат работы обеих лабораторий – небольшие отклонения в рамках допустимого диапазона значений.
-
Не пытайтесь самостоятельно прочесть результат анализа. Если у врача будут трудности с интерпретацией результатов, он всегда может обратиться за консультацией к специалисту лаборатории. Диагноз может поставить только ваш лечащий врач.
-
Никогда не просите медицинского работника трактовать результаты анализа по телефону или поставить диагноз только по одному результату анализа: это просто невозможно.
Следует помнить, что на основании анализов выставлять диагноз неверно! Клинический диагноз выставляется врачом с опорой на клинику, результаты инструментальных исследований и результаты лабораторных исследований.
Никогда не ставьте себе сами диагнозы, не пытайтесь делать выводы только по результатам лабораторных заключений. Позвольте врачу сделать свое дело и диагностировать заболевание в соответствии со всеми принятыми правилами.
Будьте здоровы!
Список литературы:
-
Ибрагимова Э.И., Аимбетова Г.Е., Байсугурова В.Ю. [и др.]. Ошибки в лабораторной медицине: обзор литературы // Наука о жизни и здоровье. 2020. № 1. С. 103–110. DOI:10.24411/1995-5871-2020-10072.
-
Бражникова О.В., Гавеля Н.В., Майкова И.Д. Типичные ошибки на преаналитическом этапе проведения лабораторных исследований // Педиатрия. Приложение к журналу Consilium Medicum. 2017. №. 4. С. 84–90.



