Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
У многих людей проблемы с суставами колена и бедра начинаются в пожилом возрасте. Это связано с разрушением костей и истончением хрящевой ткани. Но деформация коленного сустава, в отличие от артрита или старых травм, проявляется и в детском возрасте, и даже может быть заложена ещё в период беременности.
Что такое искривление коленного сустава?
Искривлённые колени — одно из самых распространённых ортопедических заболеваний. Из-за него меняется походка, появляется косолапость. Ощущается постоянная боль в коленях. Простые прогулки приносят дискомфорт и усталость. Лёгкая деформация не приносит боли при обычной жизни, и носит исключительно эстетический характер.
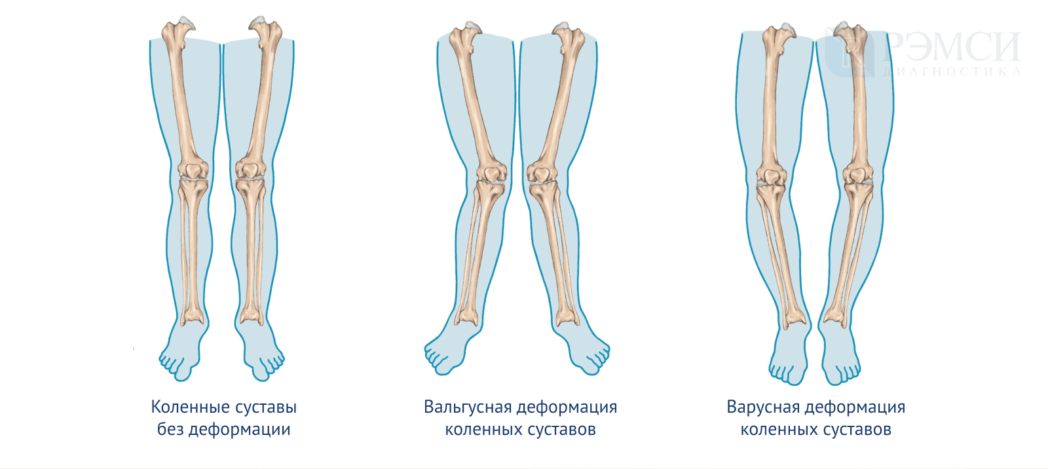
При деформации колено смещается внутрь или наружу, что приводит к разворачиванию бедра и голени, изменению угла опоры и искривлению костей ноги. Врачи различают два вида деформации:
- вальгусная — колени выворачиваются внутрь, силуэт ног похож на букву Х;
- варусная — колени смещаются наружу, ноги напоминают букву О.
Заболевание делится также по степени проявления:
- лёгкая, при которой отклонение ноги не превышает 15 градусов;
- средняя, которая характеризуется углом ноги в 15-20 градусов и смещением механической оси ноги к краю кости;
- тяжёлая, при которой угол голени превышает 20 градусов, а колено находится за пределами механической оси ноги.
Причины деформации коленного сустава
Заболевание может развиться в разные стадии жизни: до рождения, в детстве и у взрослого человека. Врождённая аномалия формы коленей проявляется, если у матери во время беременности:
- было отравление токсическими веществами,
- происходили частые стрессовые ситуации,
- присутствовало лечение антибиотиками,
- были проблемы с эндокринной системой.
Если же ребёнок родился здоровым, то у него есть шанс заболеть деформацией суставов в следующих случаях:
- при недостатке кальция и витамина D в пище,
- при избыточной массе тела,
- на фоне хронических или врождённых болезней хрящевой и костной ткани,
- при долгом ограничении движения,
- при слишком ранней попытке научиться ходить.
Из-за недостатка питательных веществ кости и хрящи становятся более мягкими и хрупкими. Если ребёнок рано встанет на ноги, которые ещё не будут приспособлены держать его вес, то суставы неизбежно искривятся.
У взрослого человека есть несколько путей приобретения этого заболевания:
- переломы ног со смещением,
- разрыв связок и вывих одного и того же колена несколько раз,
- повреждения и заболевания хрящевой ткани.
Конечно, при недостатке витаминов и минералов в питании проблемы с коленями появятся и у взрослого. Однако на уже развитых суставах риск получить серьёзное искривление куда ниже, чем во время роста.
Как диагностировать и лечить?
Врач увидит сильную деформацию коленного сустава при визуальном осмотре. Для этого он измерит расстояние между щиколотками (при вальгусной деформации) или коленями (при варусной) в расслабленном состоянии. Если у него появится подозрение на патологию, то он назначит полноценные обследования коленей и костей таза:
- рентген,
- ультразвуковая диагностика,
- МРТ суставов ноги,
- КТ таза и коленей.
В редких случаях, при запущенной стадии болезни нужно сделать снимки поясничного и крестцового отделов позвоночника.
Если болезнь проявилась после травмы или развития патологий суставов, врачам придётся поработать с первичным заболеванием. Здесь уже могут понадобиться снимки позвоночника, общий и биохимический анализы крови, а также исследования синовиальной жидкости.
Лечение деформации включает в себя физиотерапию и массаж, использование ортопедической обуви, лёгкую лечебную физкультуру, изменение диеты. Могут назначить хондропротекторы и противовоспалительные препараты. В тяжёлой стадии искривление исправляют хирургическим путём.
Избавиться от болезни-причины необходимо, так как кривизна ног приведёт к тяжёлым последствиям. Нарушается строение не только нижних конечностей, но и всего тела. Деформация коленного сустава имеет множество последствий: от плоскостопия до сколиоза и серьёзных искривлений позвоночника. Боль в коленях и пояснице будет усиливаться со временем, разовьётся быстрая усталость и утомляемость при ходьбе.
Профилактика искривления коленных суставов
У детей
Первую профилактику следует проводить ещё матери: она должна тщательно следить за своим питанием и приёмом лекарств во время беременности. При возможности, нужно провести это время в чистом районе, а не в центре города. Следует избегать любого взаимодействия с токсическими веществами: красками, растворителями, инсектицидами.
В первые годы ребёнок должен получать достаточное количество кальция и витамина D, регулярно бывать на свежем воздухе. Не следует ограничивать его движения или, наоборот, пытаться посадить или поставить на ноги раньше, чем он сам будет готов это сделать. Если у него есть врождённая склонность к слабым суставам, следует наблюдаться у специалиста. Возможно, он посоветует коррекцию питания или физической активности.
У взрослых
Взрослому человеку достаточно вести здоровый образ жизни, регулярно делать хотя бы лёгкую гимнастику, полноценно питаться и носить удобную обувь. Берегите себя от травм, вовремя лечите инфекционные заболевания.
Для предотвращения развития уже имеющейся деформации следуйте рекомендациям врача: принимайте назначенные препараты, используйте ортопедическую обувь, занимайтесь лечебной физкультурой. Обязательно следите за своим питанием, чтобы в нём присутствовало достаточное количество витаминов и минералов. Эти действия не только помогут при проблемах с суставами, но и избавят от множества других неприятных симптомов.
И не откладывайте визит к врачу, если вы или ваш ребёнок почувствовали боль в колене и изменение походки. Деформация коленного сустава намного проще лечится на начальной стадии, когда проблемы ещё почти незаметны.
Список литературы
- Алексеев В.В., Амелин А.В., Давыдов О.С. [и др.]. — Невропатическая боль: клинические наблюдения. Под редакцией Н.Н. Яхно // Методические рекомендации по диагностики и лечению невропатической боли – М.: Издательство РАМН.-2009.-С.6-31.
- Данилов А.Б., Давыдов О.С. Нейропатическая боль. — М.:БОРГЕС — 2007. – С.191.
- Bruyère O., Honvo G., Veronese N., Arden N. K., Branco J. et al. An updated algorithm recommendation for the management of knee osteoarthritis from the European Society for Clinical and Economic Aspects of Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (ESCEO) // Semin Arthritis Rheum. — 2019.
- Abbott NJ. Astrocyte-endothelial interactions and blood-brain barrier permeability // J Anat. – 2002. – Vol. 200(6). – 629-38.
- Чичасова Н.В. Лечение хронических заболеваний суставов // Современная ревматология, 2012. ссылка
- Саковец Т.Г. Особенности нейропатической боли при поражении суставов // Практическая медицина, 2014. ссылка
Деформация колена
причины, способы диагностики и лечения
Деформация колена — заболевание, характеризующееся искривлением коленного сустава либо О — образного, либо Х — образного типа. Деформация проявляется при развитии костной ткани. Возможно искривление коленей и в старческом возрасте, объясняется интенсивной нагрузкой на ослабленный опорно-двигательный аппарат. Главным симптомом деформации коленного сустава кроме неправильной ходьбы считается боль, усиливающаяся при дополнительной физической нагрузке.
Причины деформации колена
Искривление коленей — вторичная болезнь, развивающаяся на фоне другого заболевания. Деформация коленного сустава развивается при поражении костной ткани. Выделяют следующие причины прогрессирования синдрома у ребенка:
- недостаточная концентрация кальция в организме;
- повреждения хряща;
- избыточная масса тела;
- хронические болезни суставных тканей;
- недостаточная концентрация витамина Д;
- физические повреждения коленей;
- деформирующий артроз коленного сустава;
- наследственный характер;
- заболевания костных тканей в детском возрасте;
- ребенок рано научился ходить;
- заболевания суставов воспалительного характера;
- сердечно-сосудистые болезни;
- паралич нижних конечностей;
- ограниченность движений в области таза;
- проникновение в организм матери токсинов при вынашивании ребенка;
- частые стрессовые ситуации;
- употребление лекарственных препаратов антибактериального характера во время беременности;
- загрязнения окружающей среды;
- нарушения в работе эндокринной системы у будущей матери увеличивают риск деформации коленей у ребенка.
Во взрослый период жизни деформация коленного сустава отмечается при физическом повреждении нижних конечностей:
- переломы ног, характеризующиеся смещением;
- разрыв связок с последующим отмиранием клеток;
- частые вывихи коленного сустава;
- повреждения хрящевой ткани.
Также у взрослого деформация развивается при загрязненной окружающей среде, недостаточной концентрации витаминов и минералов в организме, заболеваниях суставов и нарушении функционирования эндокринной системы.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 16 Января 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Типы деформации коленей
В возрасте до 2 лет небольшое искривление коленных суставов считается нормой. Объясняется это особенностями строения мышц в данный возрастной период. В зависимости от стороны, в которую происходит искривление нижних конечностей, выделяют 2 разновидности. Каждая имеет характерную симптоматику:
Вальгусная деформация коленей
Отличительная черта — искривление нижних конечностей Х — образного типа. У больного отмечается быстрая утомляемость при небольших нагрузках. Малыши постоянного просятся на руки. Развиваются дискомфортные ощущения при ходьбе, возможна боль в колене. Больной постоянно шаркает, прогрессирует плоскостопие. Иногда диагностируется искривление позвоночника.
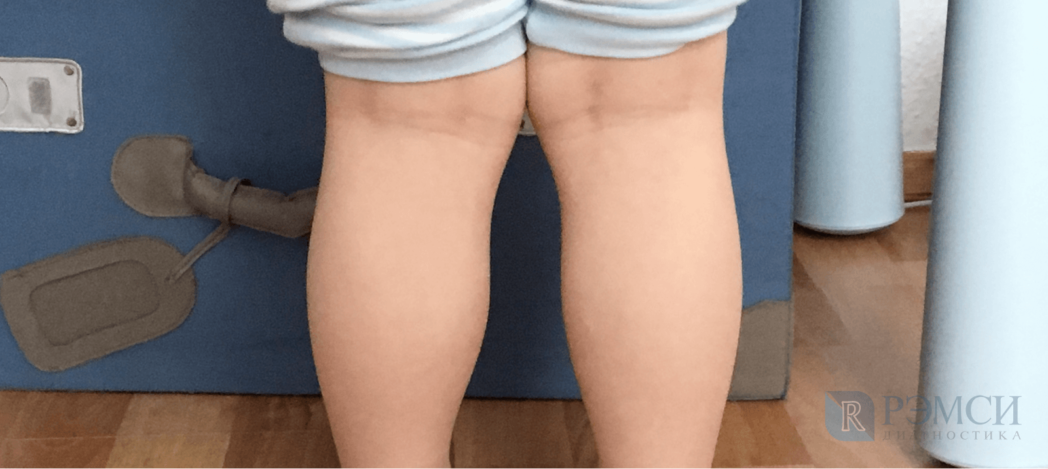
Варусная деформация коленей
Искривление нижних конечностей имеет О — образную форму. На первоначальных этапах заболевания симптоматика выражена слабо. Характерная черта — косолапость. По мере развития болезни отмечаются нарушения в походке, развивается быстрая утомляемость при ходьбе. Характеризуется повышенной нагрузкой на позвоночник. Провоцируется развитие сколиоза.
Методы диагностики
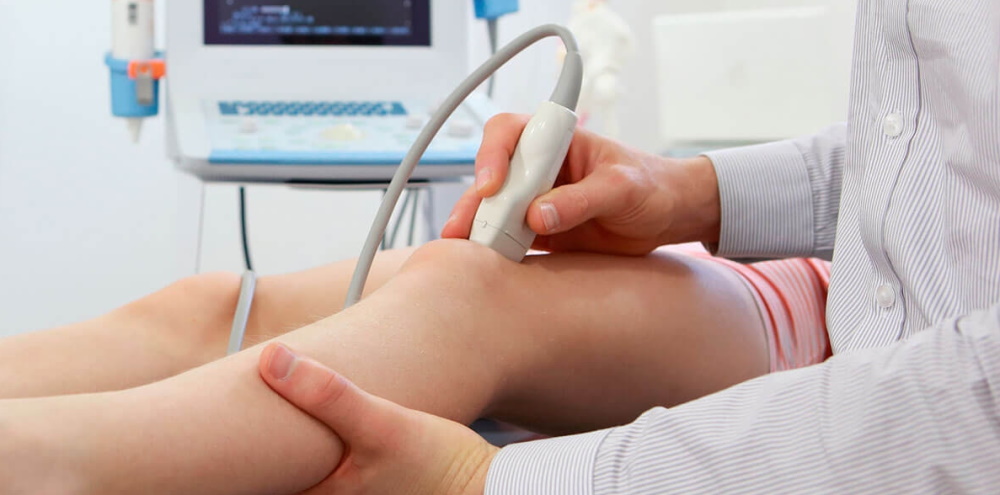
При подозрениях на варусную разновидность искривления нижних конечностей назначается рентгенография. Потребуется обследование стоп, тазовой области. Назначается компьютерная томография или МРТ. Если причина развития деформации коленного сустава — заболевание внутренней системы, назначается консультация у врачей другого профиля.
Для диагностики вальгусной разновидности заболевания измеряется расстояние между щиколотками, когда стопы и голени сомкнуты. Назначается рентгенография для определения угла отклонения костей. При необходимости назначают УЗИ суставных тканей, плантографию, компьютерную томографию. Определяется концентрация кальция в организме.
Для постановки диагноза в сети клиник ЦМРТ пациент проходит комплексное обследование, включающее следующие процедуры:
К какому врачу обратиться
При первых признаках деформации колена запишитесь на прием к ортопеду. Он определит степень деформации, выявит причину изменений и поставит точный диагноз. Если понадобится, направит к другим узким специалистам — например, к травматологу-ортопеду.
Лечение деформации коленного сустава
Курс лечения составляется после прохождения диагностических процедур. Терапия направлена на устранение причины развития искривления коленей и сопутствующих симптомов. Для лечения варусной деформации на начальной стадии больному назначается специальная обувь для фиксации голеностопа, массаж, лечебная физическая культура. При нехватке витамина Д в организме и других минералов прописывают соответствующие лекарства. При тяжелой форме болезни используется оперативное вмешательство.
Чтобы вылечить вальгусную разновидность заболевания назначаются специальные ортопедические приспособления для использования во время сна. Избавиться от боли помогают физиотерапевтические процедуры. Физические упражнения назначаются для укрепления мышечных и суставных тканей нижних конечностей. Специалисты клиник ЦМРТ составят эффективный курс лечения с учетом индивидуальных особенностей течения заболевания:
Последствия
Если искривление коленного сустава не исчезает после достижения двухлетнего возраста, следует принять меры по устранению заболевания. Нагрузка на конечности увеличивается, мышечные ткани сформированы не до конца. Возможно распространение деформации за пределы коленного сустава. Увеличивается вероятность искривления позвоночника. Отсутствие лечения провоцирует поражение стоп, прогрессирует плоскостопие. Развиваются следующие осложнения:
- длительные болезненные ощущения в нижних конечностях;
- гонартроз;
- травмирование мениска в коленной области;
- повреждение крестообразной связки.
Профилактика деформации коленного сустава
Для снижения вероятности искривления коленей требуется отказаться от интенсивных физических упражнений. Рекомендуется выполнять следующие правила:
- ежедневно заниматься гимнастикой;
- записаться на плавание;
- отказаться от употребления алкогольных напитков, курения, приема наркотических препаратов;
- ежедневно гулять на свежем воздухе;
- в профилактических целях принимать витаминные комплексы до 3 лет;
- рацион питания должен обеспечивать достаточное количество кальция;
- использовать обувь высокого качества;
- раз в полгода проходить профилактический осмотр в медицинском учреждении;
- при обнаружении симптомов деформации коленей обратиться к врачу.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Деформация ног, или кривые ноги, что это, отчего возникает, к чему приводит и как это можно лечить.
Причин развития деформаций ног на уровне коленного сустава много. Основные из них – это индивидуальные особенности роста и развития, рахит, посттравматические деформации, несостоятельный остеогенез, и появление вторичной деформации на фоне повреждения связочного аппарата коленного сустава или первичного артроза.
За последние 20 лет значительно возрос интерес к корригирующим остеотомиям на уровне коленного сустава. Это связано, во-первых, с желанием уйти от тотального эндопротезирования, или хотя бы максимально его отсрочить, а во-вторых, с поиском возможности сохранения собственного сустава в условиях повреждения внутрисуставных структур – суставного хряща, крестообразных связок, менисков.
Почему же тренд к раннему эндопротезированию коленного сустава существовавший на протяжении последнего десятилетия 20 века изменился?
Эндопротезирование коленного сустава – очень хорошая и технологичная операция, но даже после неё в 20% случаев у людей сохраняется болевой синдром, и они остаются не удовлетворены результатом операции. Через 15-20 лет после первичной операции необходимо делать ревизию, и во многих случаях эта операция технически сложнее и сопровождается большим количеством рисков и осложнений. Поэтому продолжается поиск решений для того чтобы отсрочить или избежать эндопротезирования.
Кому показано проведение операции по коррекции деформации конечностей?
- Лица с изолированным наружным или внутренним остеоартрозом коленного сустава (вальгусная и варусная формы) в возрасте до 65 лет, с полной амплитудой движений, без лишнего веса.
- Деформация без артроза у молодых пациентов. При выраженной деформаций (вальгусварус) которая в любом случае, через какое то время приведёт к артрозу.
- Посттравматическая деформация (угловая, ротационная, укорочение) например после перелома бедра или голени.
Какие существуют методы исправления деформаций ног?
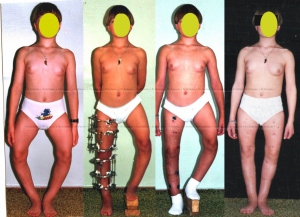
Основные методы исправления деформации это остеотомии с последующей внутренней или внешней фиксацией. Остеотомии – это искусственные переломы, которые позволяют смещать фрагменты кости относительно друг друга. В случае если деформация угловая, и планируется коррекция в одной плоскости или в двух, возможно использование погружных фиксаторов, таких как пластины с угловой стабильностью и интрамеддулярные штифты. В случае когда планируется исправление угловой деформации, ротации и длины то целесообразно использование аппарата Илизарова или Гексапода.
В нашей стране накоплен самый богатый опыт использования аппарата Илизарова в мире, что неудивительно, учитывая то, что он был придуман и внедрён в практику выдающимся отечественным врачом, учёным и изобретателем Гавриилом Абрамовичем Илизаровым.
Ниже рассмотрим показания, технику выполнения операции и результаты лечения различных деформаций нижних конечностей на клинических примерах.
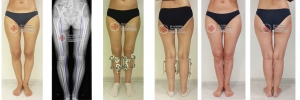
Для планирования операции по коррекции деформации нижних конечностей вам потребуется сделать рентгенограммы обеих нижних конечностей стоя с нагрузкой весом тела. Это позволит определить расположение анатомических и механических осей, обнаружить вершину деформации, произвести расчёт необходимой коррекции и выбрать оптимальный метод последующей фиксации остеотомии.
Клинические примеры операций по коррекции деформации нижних конечностей с использованием аппарата Илизарова.
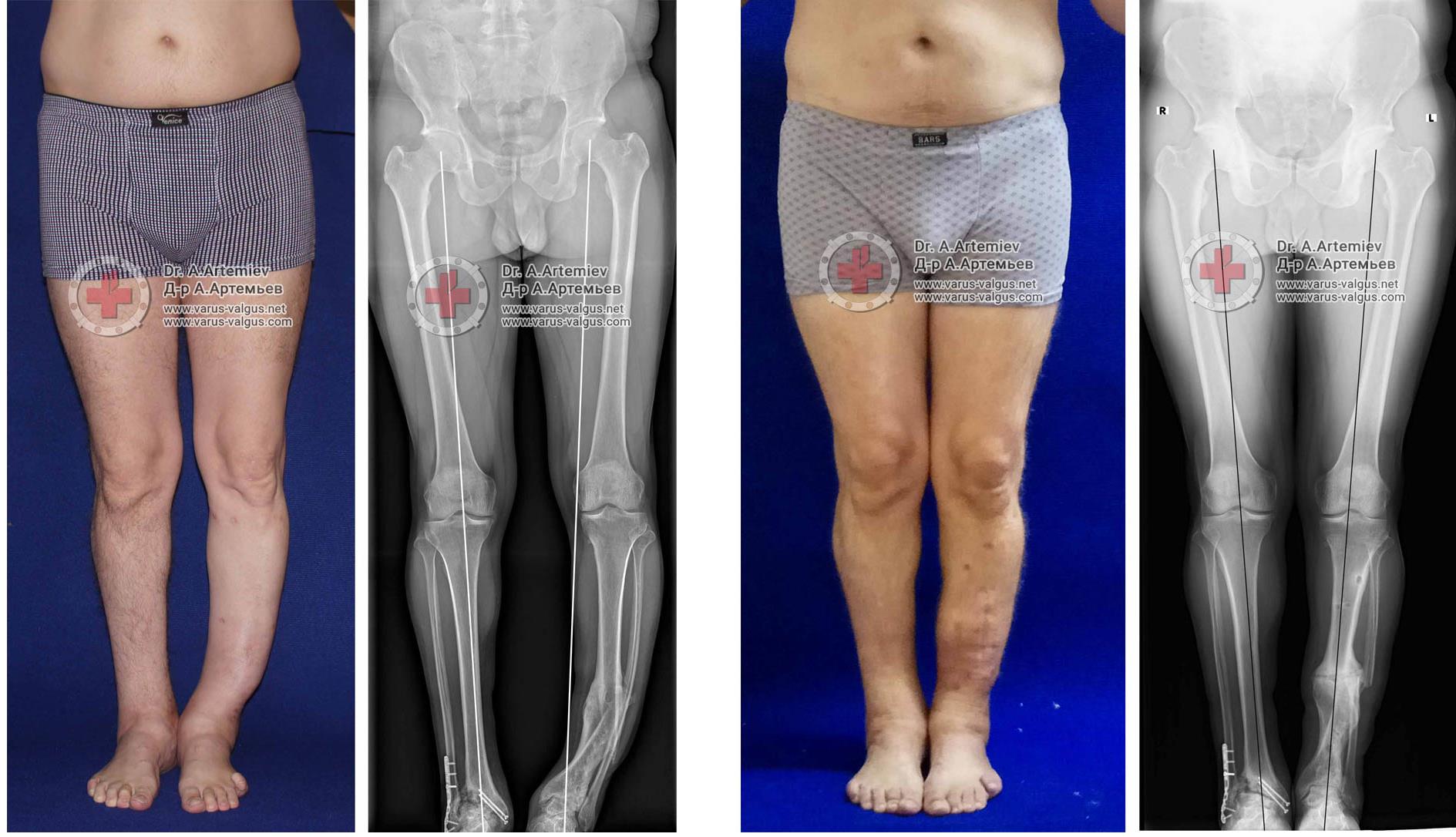
Часто встречающаяся ситуация – вальгусная деформация ног + наружная ротация + укорочение левого бедра 2 см. Слева деформация более выражена, поскольку деформированы были и бедро, и голень. Провели двухэтапную коррекцию. 1 этап – левое бедро, 2 этап – обе голени. Genu valgum (в отличие от genu varum) часто обусловлена деформацией бедренных костей. Поэтому для определения объема операции обязательно нужен рентген ног по всей длине.
При такой значительной деформации уже к 50 годам развивается деформирующий артроз коленных суставов преимущественно с вовлечением наружных отделов. Когда деформация прогрессирует, операция по исправлению оси становится уже не настолько эффективна. Кроме того, вальгусное колено намного сложнее в плане эндопротезирования.
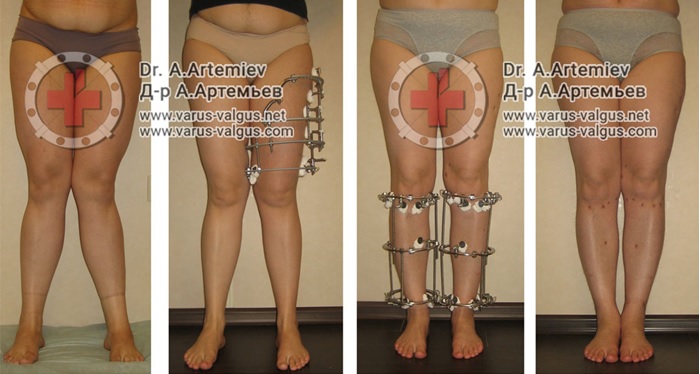
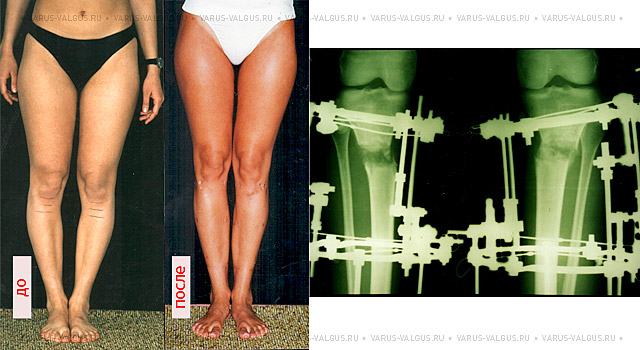
Достаточно грубая варусная деформация у девушки 25 лет исправленная при помощи метода Илизарова. У аппаратной методики есть важное преимущество, она позволяет производить коррекцию в любых плоскостях, одновременное увеличение длины, и одновременно проводить вмешательство на обеих нижних конечностях. Аппарат Илизарова можно спрятать под свободными брюками, и ходить без трости или костылей. Подобная операция не только является профилактикой развития в последующем гонартроза с поражением внутренних отделов коленных суставов, но так же значительно влияет на эстетику нижних конечностей, что крайне важно, когда мы говорим о девушках.
Ещё один клинический пример, одновременного исправления угловой, ротационной деформации и укорочения левой голени. Травма за 5 лет до операции в результате падения с 5 этажа, левая голень срослась с грубой варусной деформацией, удлинением и внутренней ротацией, правая нога укоротилась за счёт явлений посттравматического артроза голеностопного сустава. В итоге ноги получились вот такими. Обращало на себя внимание, что деформированная левая голень длиннее правой. При выпрямлении эта разница стала бы еще более заметной. В итоге решили укоротить левую голень и выпрямить её. Резецировали около 5 см берцовых костей и срастили их в прямом положении. Устранили варус и внутреннюю ротацию.
Причины деформирующего артроза колена
Симптомы деформирующего артроза коленного сустава
Стадии остеоартроза колена
Лечение деформирующего артроза коленного сустава
Лекарственные препараты при деформирующем артрозе колена
Питание при деформирующем артрозе колена
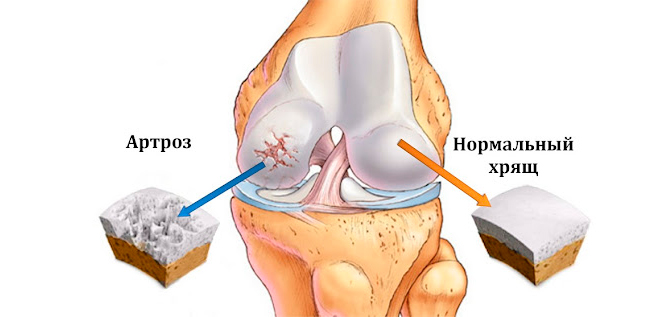
Деформирующий артроз коленного сустава (гонартроз, ДАК) — хроническое прогрессирующее заболевание суставного хряща. Для него характерно разрушение суставных структур, которое сопровождается болью, воспалением и характерным искривлением конечности (“ноги колесом” или Х-образная деформация).
Но деформирующий артроз колена, вопреки названию, разрушает не только коленный сустав. Вследствие искривления конечности и ухудшения амортизационных свойств хряща начинают болеть тазобедренные, голеностопные, межпозвоночные суставы, появляются грыжи, изнашиваются связки и мениски.

Дефомирующий артроз колена – прогрессирующее заболевание суставного хряща.
Эта болезнь больше не является уделом отдельных пожилых людей. Всемирная организация здоровья прогнозирует рост заболеваемости гонартрозом в ближайшие 2-3 десятилетия. Он может стать причиной инвалидности у каждой 4-й женщины и каждого 8-го мужчины. А в данный момент заболеваемость ДАК среди взрослых уже составляет от 13 до 29% в разных регионах. Среди других артрозов по частоте развития он уступает лишь коксартрозу (дегенеративное заболевание тазобедренного сустава). Но как лечить деформирующий артроз коленного сустава?
Причины деформирующего артроза колена
Без нормальной смазки сустав “высыхает”, растрескивается и теряет высоту, обнажая головки костей. При этом замыкающая пластина суставной поверхности кости остается беззащитной; перераздражение многочисленных нервных окончаний, которые в ней находятся, вызывает боль и дискомфорт.
Стать причиной возникновения деформирующего артроза колена могут следующие факторы или их совокупность:
- наличие заболеваний суставов (и коленного — в частности) у родственников;
- генетические нарушения, связанные с формированием аномальных, нестабильных хрящевых клеток или ускоренной их гибелью;
- врожденные и приобретенные пороки развития опорно-двигательного аппарата (плоскостопие, гипермобильность суставов, дисплазии, сколиоз, кифоз и другие);
- избыточные профессиональные, бытовые или спортивные нагрузки;
- микротравмы и травмы коленного сустава и мениска, операции на нем, переломы ног;
- нарушения кровоснабжения (варикоз, атеросклероз, тромбоз и другие болезни сосудов), их последствия (рассекающий остеохондрит), а также другие причины возникновения продолжительных спазмов в ногах;
- воспалительные болезни суставов и околосуставных тканей (синовит, бурсит, тендинит, артрит), в т.ч. аутоиммунной природы (ревматоидный, псориатический артрит);
- метаболические нарушения (подагра, сахарный диабет);
- возрастные процессы старения суставов и вымывания кальция из костей;
- гормональные сбои и изменения гормонального фона (к примеру, связанные с недостатком эстрогенов у женщин);
- гиповитаминоз;
- лишний вес (наблюдается у ⅔ пациентов);
- гиподинамия.
Но главная причина того, что деформирующий артроз колена так распространен, кроется в его строении. Коленный сустав имеет лишь одну ось (плоскость) движения. А потому объем допустимых движений очень ограничен. Один неловкий поворот может травмировать околосуставные ткани и запустить артрозные изменения — ведь больное колено будет подвергаться ежедневной нагрузке.

Причинами развития деформирующего артроза колена может являться большое количество факторов
Симптомы деформирующего артроза коленного сустава
Постепенно растущая болезненность в районе коленного сустава. Сначала боль заметна только при движении — например, при резком выпрямлении или сгибании ноги, есть чувство, что “неудачно наступили на ногу”. На ранних стадиях болевой синдром может иметь эпизодический характер или быть настолько слабым, что воспринимается как дискомфорт. Затем боли усиливаются после физических нагрузок или длительного пребывания в одной и той же позе. Становится болезненной и кожа — она чувствительно реагирует на любые прикосновения, в т.ч. и одежды.
Боль при этом нестабильна — она может усиливаться из-за микротравм, неизбежных при артрозе, но незаметных для пациента, а затем вновь стихать, порой надолго. Пока не становится постоянной на последних этапах.
Различают 3 вида специфической боли при деформирующем артрозе коленного сустава:
- стартовая (длится 15-30 минут после выхода сустава из продолжительного состояния покоя);
- механическая (ощутима при физнагрузках и проходит после отдыха);
- блокадная (чувство резкого защемления в колене).
Быстрая утомляемость и ухудшение опорной функции. При ходьбе и других повседневных нагрузках конечность быстро устает, появляется дискомфорт и чувство напряжения. Становится тяжело подолгу стоять, возможны судороги, спазмы мышц. Наблюдается утренняя скованность (до 30 минут).
Снижение функциональности колена. При сгибании и разгибании возникает сначала неприятное чувство пульсации; на следующей стадии болезни появляется ощущение физического препятствия или “песка” в суставе. Постепенно амплитуда движений сокращается из-за разрастания остеофитов, все чаще слышен глухой хруст.
Неврологические и обменные нарушения. Они проявляются в чувстве онемения и скованности, которые особенно быстро и сильно проявляется, если больной принимает неудобную позу (например, подожмет ноги под себя), долго сидит или стоит. После этого пациент вынужден “расходиться”. Нередко больные артрозом страдают от судорог. Вследствие плохого питания конечности растет утомляемость, снижается мышечная масса.
Деформация конечности. Поначалу изменяется форма и размер самого сустава — он распухает, резко выделяется фоне артрофирующихся мышц и связок. В зависимости от того, какой участок кости подвергся большему истиранию, на поздних стадиях болезни нога искривляется кнаружи или кнутри (вальгусная или варусная деформации), появляется хромота, больной припадает на больную конечность. Еще до того, как деформация станет заметной невооруженным глазом, происходит изменение походки.
Симптомы деформирующего артроза колена, как правило, нарастают медленно из-за того, что болезни не свойственен быстрый прогресс. В этом кроется коварство артроза — постепенно привыкая к дискомфорту от болезни, пациент “привыкает” к боли, не замечает ухудшение и откладывает визит к врачу.

Знание основных симптомов деформирующего артроза колена поможет распознать болезнь вовремя
Стадии остеоартроза колена
Прогрессирование гонартроза легче всего отметить после ознакомления со стадиями болезни. Крайне важно своевременное лечение деформирующего артроза колена, противодействие дегенеративным процессам. Ведь гонартроз может не только сделать человека инвалидом, но и снижает иммунитет, провоцирует раздражительность и депрессивность, ведет к общему истощению.
Деформирующий артроз коленного сустава 1 степени
Боль при деформирующем артрозе коленного сустава 1 степени возникает вследствие серьезных физических нагрузок и уходит сама собой после отдыха. По утрам и после долгой неподвижности в колене отмечается скованность, тугоподвижность, суставу сложно возвращаться к движению в полном объеме.
На этой стадии лечение деформирующего артроза колена особенно эффективно, однако пациенты редко замечают изменения в своем состоянии. Поражение сустава малозаметно также на рентгеновских снимках и при других диагностических обследованиях.
Деформирующий артроз коленного сустава 2 степени
Боли возникают при повседневной активности пациента, но начинают досаждать ему и в состоянии покоя. Болевой синдром усиливается при смене погоды, переохлаждении. Движения в суставе сопровождаются грубым хрустом, который повторяется из раза в раз. Начинают появляться контрактуры — стойкие ограничения подвижности в суставе, которые пока что имеют обратимый характер, но уже мешают выполнению отдельных видов работ. Также меняется походка.
При 2 степени деформирующего артроза коленного сустава колено почти все время отечное, припухшее, нередко — горячее. Пациенты жалуются на хроническую усталость в ногах. Начинается постепенная деформация пораженной конечности. Если коленный сустав поражен только с одной стороны, второй тоже начинает ускоренно изнашиваться из-за декомпенсированной нагрузки. Поэтому отсутствие лечения деформирующего артроза колена на данном этапе может привести к инвалидности.
На 2 стадии болезни рентгенограмма отображает явные признаки артроза: сужение суставной щели, остеофиты, очаговые эрозии и кистозные полости.
Деформирующий артроз коленного сустава 3 степени
На этой стадии гонартроз превращает пациента в инвалида, который не может обходиться без сторонней помощи, постоянной терапии или хирургической операции. Больной нетрудоспособен. Болевой синдром имеет непрерывный характер и мешает сну. Пациент страдает от сильной боли днем и ночью, вне зависимости от нагруженности сустава. Суставы громко хрустят при каждом движении и имеют признаки хронического воспаления. Ходьба затруднена, возможна только со вспомогательными средствами (костыль, палка для ходьбы). Форма суставов изменена, как и форма конечностей (в форме буквы О или Х), также одна из ног может стать короче другой. Мышцы вокруг колена атрофированы, находятся в хроническом спазме. Движения в суставе резко ограничены или невозможны вообще из-за блокады колена. Лечение деформирующего артроза колена теперь сугубо хирургическое.
На рентгеновском снимке суставная щель практически не имеет просвета, видны массивные разрастания на краях кости, головки костей стерты. Также диагностируется разрушение синовиального хряща, связок, мениска.
Лечение деформирующего артроза коленного сустава
Лечение деформирующего артроза коленного сустава заключается в комплексном применении медикаментозных средств, дозированной нагрузке на сустав, физиотерапевтических процедурах и использовании ортопедических приспособлений.
В процессе лечения крайне важно чередовать нагрузку и разгрузку, не допускать статической нагруженности колена. Также замедлить болезнь помогают ортопедические стельки, специализированная обувь, трости, костыли, ходунки, эргономичные кресла для работы и отдыха. Особенно эффективны ортезы с изменяемым ребром жесткости, позволяющие смоделировать физиологическую ось ноги и компенсировать деформацию.
На ранних стадиях деформирующего артроза колена цель лечения заключается в восстановлении разрушенного сустава и связочного аппарата, купировании боли и увеличении диапазона произвольных движений. На поздних — в облегчении состояния больного. Для этого проводится санационная артроскопия (промывание антисептиками) при отломе кусочка остеофита, корригирующая остеотомия (исправление искривленной кости), эндопротезирование (замена) сустава.
Помимо ортопеда, как лечить деформирующий артроз коленного сустава подскажут физиотерапевты и мануальные терапевты, специалисты по ЛФК и лечебному массажу, хирурги.
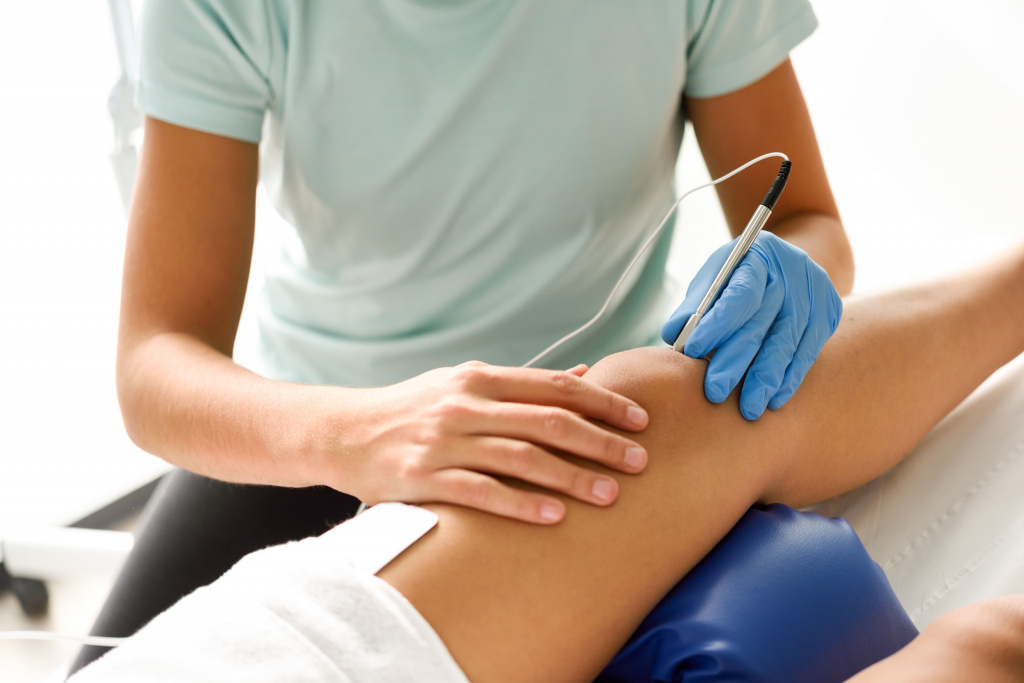
Лечение деформирующего артроза суставов – сложный и долгий процесс, требующий комплексного подхода
Физиотерапия
Среди прочих физиотерапевтических методик для лечения деформирующего артроза коленного суставаиспользуются:
- лазерная и магнитотерапия;
- микроволновая терапия;
- ударно-волновая терапия;
- амплипульс;
- ультразвуковая терапия;
- электрофорез с анальгином, новокаином, химотрипсина и т.д.;
- фонофорез с глюкокортикоидами;
- парафиновые и озокеритовые аппликации;
- криотерапия;
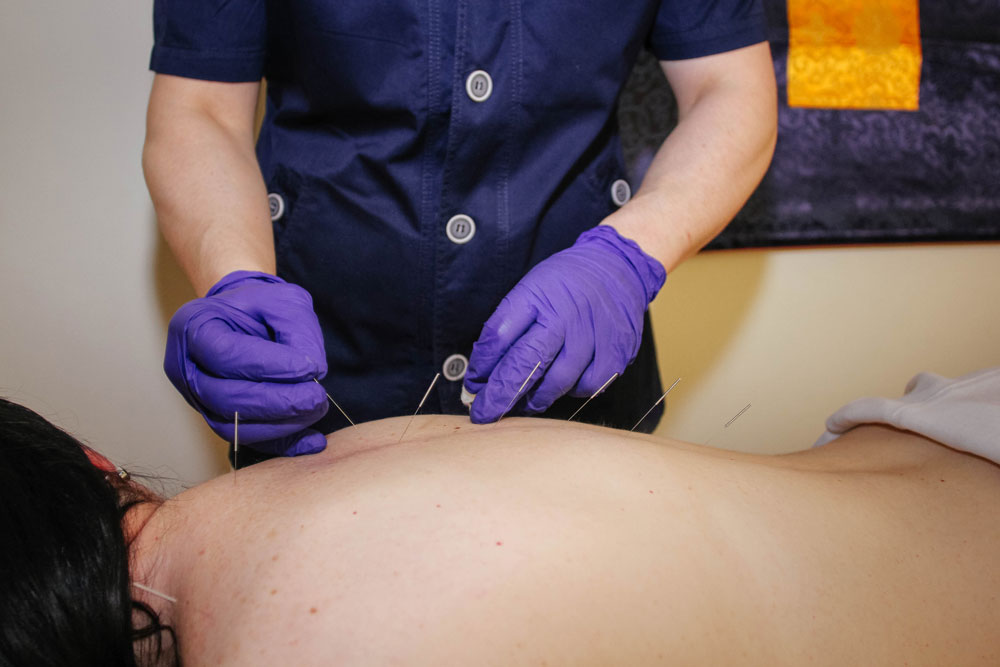
- иглорефлексотерапия;
- тракция суставов и кинезитерапия;
- бальнеотерапия.
Массаж при деформирующем артрозе коленного сустава
Лечебный и лимфодренажный массаж при деформирующем артрозе коленного сустава, а также мануальная терапия проводятся специалистом после снятия воспаления в суставе. Для самостоятельного массажа на дому рекомендованы поглаживания и растирания, а также движения, направленные на вытяжение мышц и связок, глубокая разминка (проводится в последнюю очередь, после разогревающего воздействия). Хорошо сочетается самомассаж с местнораздражающими средствами и эфирными маслами. Помните, что при деформирующем артрозе коленного сустава массаж проводится на обоих суставах, даже если поражен лишь один из них.
Упражнения при деформирующем артрозе коленных суставов
Лечебная гимнастика (ЛФК) при деформирующем остеоартрозе коленного сустава проводится в положении сидя или лежа, также эффективна аквааэробика. Индивидуальный комплекс упражнений при деформирующем остеоартрозе коленного сустава составляет инструктор. Ниже предлагаем короткую разминку, направленную на укрепление ножных мышц.
- Сядьте на пол, ноги прямые, упор на руки за спиной. Сгибайте и разгибайте пальцы ног.
- Исходное положение то же, не спеша сгибайте ногу, в конце движения упираясь носком в пол. Повторите, ставя стопу за другую ногу.
- Продолжайте в том же исходном положении, поднимайте вытянутую ногу перед собой, носок на себя.
- Не меняя исходное положение, тянем руки к пальцам прямых ног.
- Сидя на полу, обнимите согнутое колено, а другую ногу постарайтесь поднять над полом.
- Сидя на полу, разведите ноги на ширину плеч. По очереди проворачивайте ноги таким образом, чтобы носок совершал движение на 180 градусов.
- Сидя на полу, ноги согнуты. Перекатывайте стопу с пятки на носок, ощущая работу в задней поверхности бедер.
Отлично! Выполняйте упражнения при деформирующем остеоартрозе коленного сустава не менее 3-6 раз в день.
Лекарственные препараты при деформирующем артрозе колена
Медикаментозное лечение деформирующего артроза коленного сустава позволяет быстро купировать острую боль, уменьшить воспаление и отек, наладить питание сочленения. Поэтому лекарственные препараты применяются на всех стадиях болезни и помогают вернуть колену подвижность.
Хондропротекторы
Хондропротекторы в виде таблеток, капсул, саше и инъекций используются для регенерации и поддержания синовиального хряща.
К самым эффективным хондропротекторам относятся артракам, дона, терафлекс, структум, мовекс, артрон, алфлутоп.
Противовоспалительные
Для лечения деформирующего артроза коленного сустава применяются стероидные и нестероидные противовоспалительные средства. Их прописывают в виде таблеток, инъекций, саше, кремов, мазей и прочих средств для наружного и внутреннего применения.
К нестероидным средствам (НПВП) относятся: артрадолдиклофенак, нимесулид, парацетамол, мелоксикам, индометацин, кеторолак, ибупрофен, пироксикам и другие.
К стероидным: гидрокортизон, преднизолон, дексаметазон, кеналог, флостерон, метилпреднизолон.
Противовоспалительные средства могут применяться совместно с анестетиками (новокаин, лидокаин, тримекаин), которые вводятся в полость сустава в качестве блокады.
Спазмолитики
Снятие спазма необходимо для возврата пациента к нормальной деятельности и нормального поступления питательных веществ в ткани. С этой целью используется бускопан, пенталгин, папаверин, дротаверин (но-шпа), спазмалгон, галидор, новиган и другие.
Ангиопротекторы
При деформирующем артрозе коленного сустава используются троксевазин и троксерутин, пентоксифиллин, препараты на основе конского каштана, детралекс, трентал, циннаризин и прочие.
Разогревающие средства
Среди разогревающих средств стоит выделить препараты на основе натуральных компонентов: змеиного и пчелиного яда, жгучего перца, горчицы. Например, капсикам, випросал, апизартрон.
Также используются вольтарен, долобене, фастум, финалгон и никофлекс. Все эти препараты улучшают кровоснабжение тканей и отвлекают от болевых ощущений.
Питание при деформирующем артрозе колена
Здоровое питание при деформирующем артрозе коленного сустава включает блюда со сниженным содержанием трансжиров и “быстрых” углеводов. Предпочтение стоит отдавать нежирному мясу и рыбе, морепродуктам и овощам, приготовленным на пару, в фольге или тушением под крышкой. Также полезны фрукты, ягоды и напитки, богатые антиоксидантами — дикоросы, черника, брусника, клюква, качественный зеленый чай и кофе. Можно есть и цельнозерновые каши, бобовые.
А вот картофель, белый хлеб, сладости, полуфабрикаты, фастфуд и алкоголь стоит исключить.
Если при деформирующем артрозе коленного сустава Вы имеете избыточный вес, рассмотрите варианты низкоуглеводных диет..
Что делать с деформацией коленного сустава?
У многих людей проблемы с суставами колена и бедра начинаются в пожилом возрасте. Это связано с разрушением костей и истончением хрящевой ткани. Но деформация коленного сустава, в отличие от артрита или старых травм, проявляется и в детском возрасте, и даже может быть заложена ещё в период беременности.
Искривлённые колени — одно из самых распространённых ортопедических заболеваний. Из-за него меняется походка, появляется косолапость. Ощущается постоянная боль в коленях. Простые прогулки приносят дискомфорт и усталость. Лёгкая деформация не приносит боли при обычной жизни, и носит исключительно эстетический характер.
При деформации колено смещается внутрь или наружу, что приводит к разворачиванию бедра и голени, изменению угла опоры и искривлению костей ноги. Врачи различают два вида деформации:
- вальгусная — колени выворачиваются внутрь, силуэт ног похож на букву Х;
- варусная — колени смещаются наружу, ноги напоминают букву О.

Заболевание делится также по степени проявления:
- лёгкая, при которой отклонение ноги не превышает 15 градусов;
- средняя, которая характеризуется углом ноги в 15-20 градусов и смещением механической оси ноги к краю кости;
- тяжёлая, при которой угол голени превышает 20 градусов, а колено находится за пределами механической оси ноги.
Причины деформации коленного сустава
Заболевание может развиться в разные стадии жизни: до рождения, в детстве и у взрослого человека. Врождённая аномалия формы коленей проявляется, если у матери во время беременности:
- было отравление токсическими веществами,
- происходили частые стрессовые ситуации,
- присутствовало лечение антибиотиками,
- были проблемы с эндокринной системой.
Если же ребёнок родился здоровым, то у него есть шанс заболеть деформацией суставов в следующих случаях:
- при недостатке кальция и витамина D в пище,
- при избыточной массе тела,
- на фоне хронических или врождённых болезней хрящевой и костной ткани,
- при долгом ограничении движения,
- при слишком ранней попытке научиться ходить.
Из-за недостатка питательных веществ кости и хрящи становятся более мягкими и хрупкими. Если ребёнок рано встанет на ноги, которые ещё не будут приспособлены держать его вес, то суставы неизбежно искривятся.

У взрослого человека есть несколько путей приобретения этого заболевания:
- переломы ног со смещением,
- разрыв связок и вывих одного и того же колена несколько раз,
- повреждения и заболевания хрящевой ткани.
Конечно, при недостатке витаминов и минералов в питании проблемы с коленями появятся и у взрослого. Однако на уже развитых суставах риск получить серьёзное искривление куда ниже, чем во время роста.
Как диагностировать и лечить?
Врач увидит сильную деформацию коленного сустава при визуальном осмотре. Для этого он измерит расстояние между щиколотками (при вальгусной деформации) или коленями (при варусной) в расслабленном состоянии. Если у него появится подозрение на патологию, то он назначит полноценные обследования коленей и костей таза:
- рентген,
- ультразвуковая диагностика,
- МРТ суставов ноги,
- КТ таза и коленей.
В редких случаях, при запущенной стадии болезни нужно сделать снимки поясничного и крестцового отделов позвоночника.
Если болезнь проявилась после травмы или развития патологий суставов, врачам придётся поработать с первичным заболеванием. Здесь уже могут понадобиться снимки позвоночника, общий и биохимический анализы крови, а также исследования синовиальной жидкости.
Лечение деформации включает в себя физиотерапию и массаж, использование ортопедической обуви, лёгкую лечебную физкультуру, изменение диеты. Могут назначить хондропротекторы и противовоспалительные препараты. В тяжёлой стадии искривление исправляют хирургическим путём.

Избавиться от болезни-причины необходимо, так как кривизна ног приведёт к тяжёлым последствиям. Нарушается строение не только нижних конечностей, но и всего тела. Деформация коленного сустава имеет множество последствий: от плоскостопия до сколиоза и серьёзных искривлений позвоночника. Боль в коленях и пояснице будет усиливаться со временем, разовьётся быстрая усталость и утомляемость при ходьбе.
Профилактика искривления коленных суставов
У детей
Первую профилактику следует проводить ещё матери: она должна тщательно следить за своим питанием и приёмом лекарств во время беременности. При возможности, нужно провести это время в чистом районе, а не в центре города. Следует избегать любого взаимодействия с токсическими веществами: красками, растворителями, инсектицидами.
В первые годы ребёнок должен получать достаточное количество кальция и витамина D, регулярно бывать на свежем воздухе. Не следует ограничивать его движения или, наоборот, пытаться посадить или поставить на ноги раньше, чем он сам будет готов это сделать. Если у него есть врождённая склонность к слабым суставам, следует наблюдаться у специалиста. Возможно, он посоветует коррекцию питания или физической активности.
У взрослых
Взрослому человеку достаточно вести здоровый образ жизни, регулярно делать хотя бы лёгкую гимнастику, полноценно питаться и носить удобную обувь. Берегите себя от травм, вовремя лечите инфекционные заболевания.
Для предотвращения развития уже имеющейся деформации следуйте рекомендациям врача: принимайте назначенные препараты, используйте ортопедическую обувь, занимайтесь лечебной физкультурой. Обязательно следите за своим питанием, чтобы в нём присутствовало достаточное количество витаминов и минералов. Эти действия не только помогут при проблемах с суставами, но и избавят от множества других неприятных симптомов.
И не откладывайте визит к врачу, если вы или ваш ребёнок почувствовали боль в колене и изменение походки. Деформация коленного сустава намного проще лечится на начальной стадии, когда проблемы ещё почти незаметны.
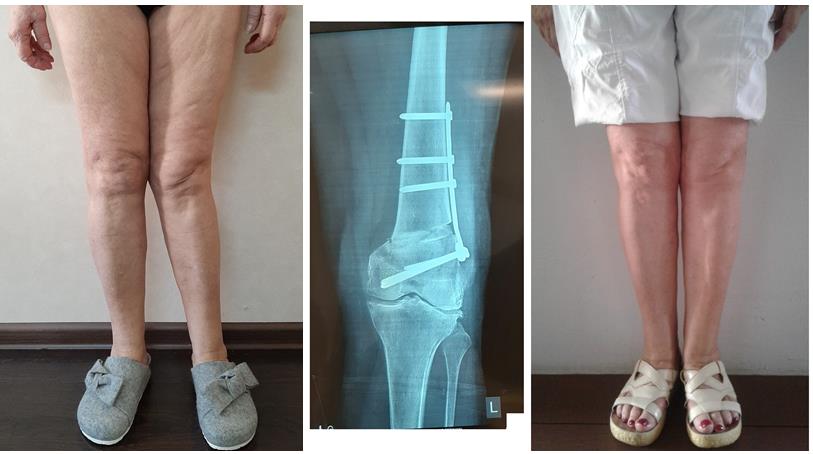
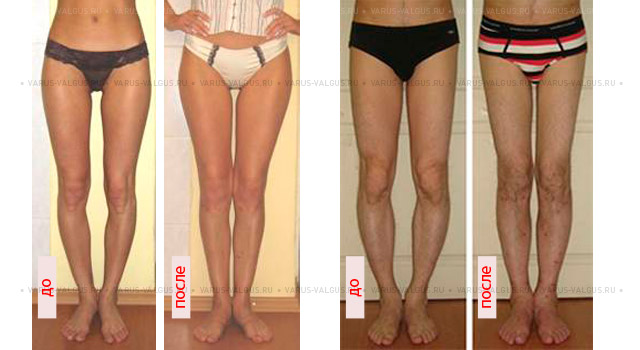
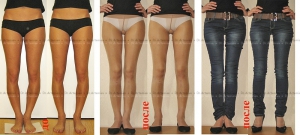
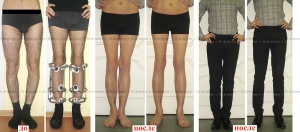
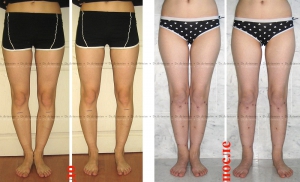
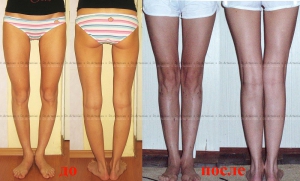
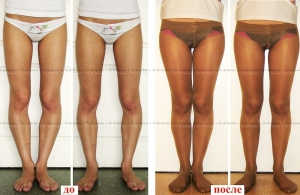
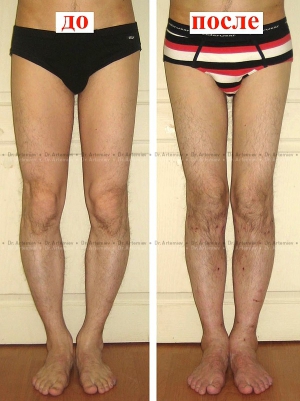
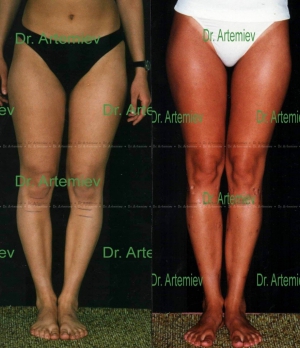
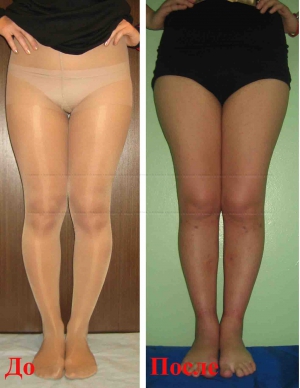
Исправление варусной деформации нижних конечностей, голеней
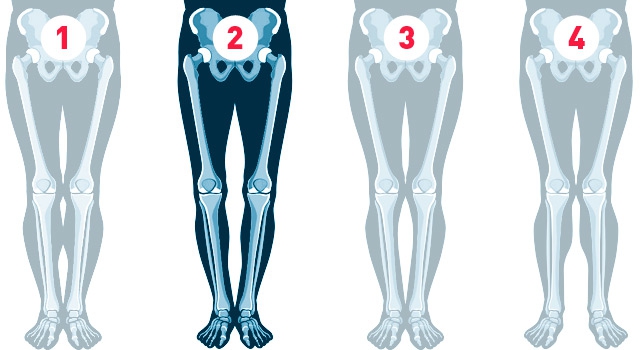
О-образная кривизна (варусная деформация) – самый частый повод для косметической ортопедической коррекции формы ног (примерно в 15-20 раз чаще, чем Х-образное искривление).
Классификация формы ног (Артемьев А.А., 2001 г.):
- Идеальные ноги;
- Истинная О-образная кривизна (варусная деформация);
- Ложная кривизна;
- Истинная Х-образная кривизна (вальгусная деформация);
Ниже — видео о том, как исправить кривые ноги
Что такое О-образная кривизна
Пользуясь классификацией, легко самостоятельно определить, какая у Вас форма ног и решить, нужно что-то менять или нет.
- Идеальные ноги. Смыкаются колени, икры и стопы, между ними – три промежутка.
- Истинная О-образная кривизна (варусная деформация). Не смыкаются коленные суставы при сомкнутых стопах, образуется веретенообразный дефект внутреннего контура от промежности до стоп.
- Ложная кривизна. Связана с особенностями распределения мягких тканей на голени. При ложной кривизне колени и стопы смыкаются, и икры – нет. В результате от коленей до лодыжек образуется дефект мягких тканей, и создается впечатление худых и кривых ног.
- Истинная Х-образная кривизна (вальгусная деформация) – смыкаются колени, не смыкаются стопы.
Очень важно, что своевременная коррекция деформации голеней позволяет не только добиться очень хорошего эстетического результата, но и предотвращает развитие заболеваний коленных суставов в зрелом и пожилом возрасте. Неправильное распределение нагрузок при варусной деформации приводит к неравномерному и преждевременному «износу» коленных суставов.
Поэтому своевременное исправление кривизны ног – это мера профилактики артроза коленных суставов.
Три варианта коррекции формы ног
Вы можете не сомневаться в том, что мы сделаем идеальные ноги практически в любом случае (см. фото…). Дело в том, сколько времени займет этот процесс. Мы предлагаем три способа исправления варусной деформации ног:
- Коррекция по Илизарову (см. подробнее ниже);
- Экспресс-метода;
- Усовершенствованный экспресс-метод.
Экспресс-методы предполагают фиксацию штифтом, что значительно сокращает сроки реабилитации — фактически можно приступить к активной реабилитации уже через 19 дней после операции (подробнее…)
Если Вы считаете, что у Вас ложная кривизна — смотрите здесь.
Принципы коррекции формы ног аппаратом Илизарова
О-образная кривизна – самый частый повод для косметической ортопедической коррекции формы ног (примерно в 15-20 раз чаще, чем Х-образное искривление).
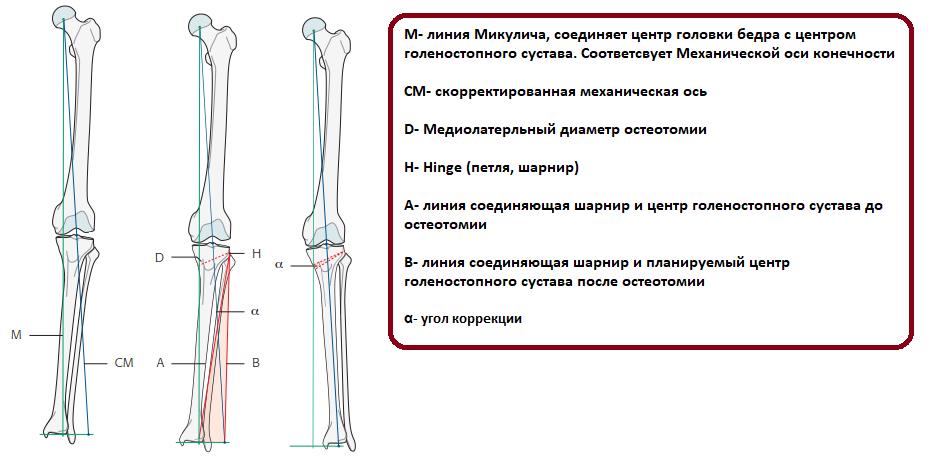
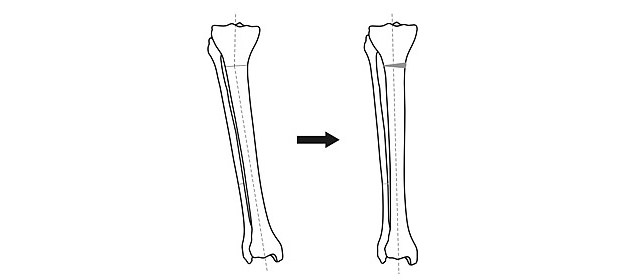
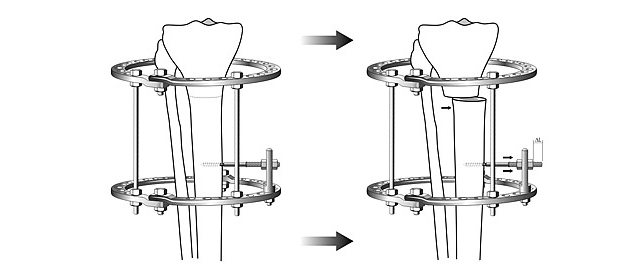
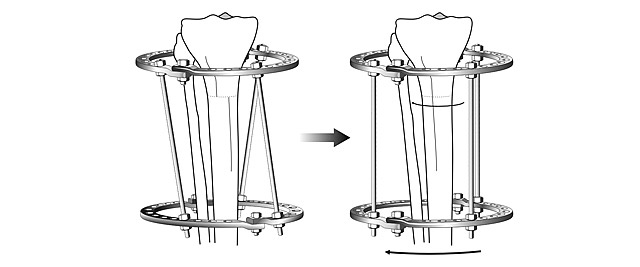
Общий принцип коррекции формы ног – пересечение кости в области деформации и сращение в правильном положении.
Схема исправления оси большеберцовой кости
Для выполнения остеотомии вовсе не обязательно делать большой разрез кожи. Достаточно небольшого (5 мм) прокола и наложения одного шва. При эстетически благоприятном распределении мягких тканей на голени отличного результата можно добиться, не пересекая кость полностью, а лишь надламывая её с одной стороны. Это позволяет рассчитывать на сокращение сроков лечения на 5-15%.
После пересечения кости (остеотомии) необходимо вывести ось конечности в правильное положение и зафиксировать в этом положении до сращения.
Х-образная деформация исправляется таким же образом, только направление смещения костных фрагментов прямо противоположное.
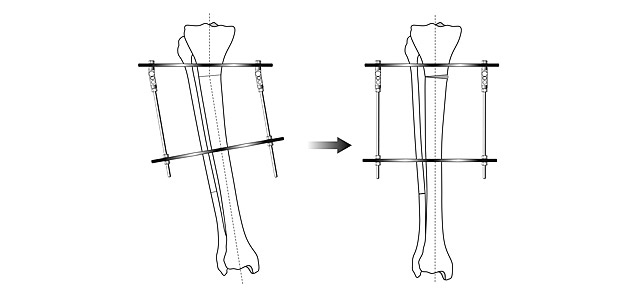
Идеальным устройством для выведения оси конечности в правильное положение и фиксации является аппарат Илизарова. К сожалению, далеко не все представляют возможности этого метода. Максимальный опыт применения аппарата Илизарова накоплен в России. С целью эстетической коррекции формы ног мы применяем этот метод с 1996 года. За это время выполнили более 1,5 тыс. коррекций и удлинений бедра и голени при самых различных состояниях — разной длине ног, неправильном сращении переломов и, конечно же, при увеличении роста и косметической коррекции формы.
Аппарат Илизарова позволяет:
- исправлять угловую деформацию;
- производить медиализацию;
- устранять ротационные смещения;
- убирать выступающую головку малоберцовой кости;
- удлинять конечность.
Более упрощенные конструкции с незамкнутым контуром имеют ограниченные возможности. При этом аппарат Илизарова без всяких проблем закрывается брюками и весит всего 900 граммов.
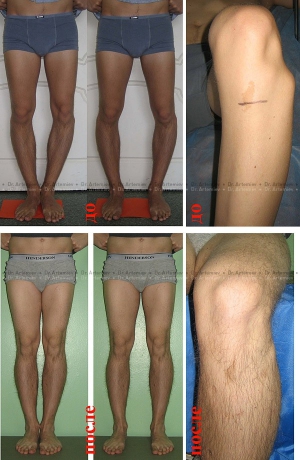
Угловая коррекция
Угловая коррекция – самый простой способ исправления формы ног. По желанию пациента с помощью аппарата Илизарова можно исправить любую кривизну, независимо от вида и степени выраженности.
Схема угловой коррекции в аппарате Илизарова
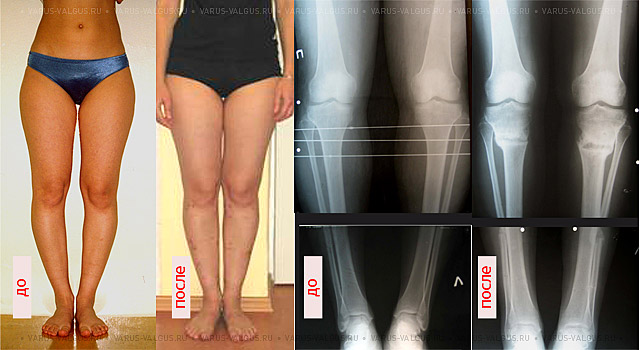
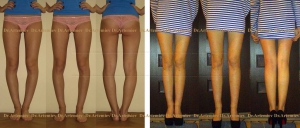
Эффект угловой коррекции при выраженном О-образном искривлении ног.
Слева – девушка 19 лет, справа – мужчина 26 лет.
Необходимым условием получения отличного результата путем выполнения одной только угловой коррекции является эстетически благоприятное распределение мягких тканей на голени – когда икроножные мышцы располагаются по внутренней поверхности голеней. Причина такого состояния заключается в особенностях прикрепления головки икроножной мышцы, а не в том, мышцы не «накачаны». Физические упражнения в данном случае не приведут к успеху.
При исправлении варусной деформации можно одновременно выполнить медиализацию, которая позволит значительно улучшить эстетический эффект.
Медиализация большеберцовой кости
Медиализация – это смещение кнутри периферического (нижнего) фрагмента большеберцовой кости после выполнения остеотомии. В современных спице-стержневых аппаратах эта процедура выполняется по желанию пациента практически безболезненно и постепенно путем подкручивания стержней в процессе исправления кривизны.
Схема медиализации большеберцовой кости
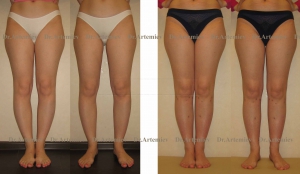
Внешний вид и рентгенограммы девушки 19 лет с эстетически неблагоприятным распределением мягких тканей на голени до и после угловой коррекции и медиализации
По желанию пациентов угловая коррекция дополняется медиализацией почти в 60% случаев и значительно улучшает эстетический эффект.
Ротация
Ротационное смещение обусловлено установкой конечности в положении смещения вокруг продольной оси.
Внешние проявления наружной ротации правой голени в сочетании с варусной деформацией (асимметрия)
Этот вид деформации встречается в 2-3% случаев, бывает односторонним (асимметричным) или двусторонним. Коррекция ротации производится при значительной выраженности или при асимметрии на разных ногах.
Схема ротационной коррекции в аппарате Илизарова
Внешний вид пациентки 19 лет до и после комбинированной коррекции
(угловая коррекция + медиализация + ротация + удлинение голеней на 3 см).
Справа – рентгенограммы в процессе коррекции
Низведение выступающей головки малоберцовой кости
Выступающая головка малоберцовой кости в сочетании с варусной деформацией встречается не более чем в 1% случаев.
Внешний вид мужчины 26 лет до и после коррекции (исправление варусной деформации + низведение головки малоберцовой кости + удлинение голеней на 1,5 см)
Низведение головки малоберцовой кости предполагает удлинение голеней на величину 1-2 см, что значительно усиливает косметический эффект.
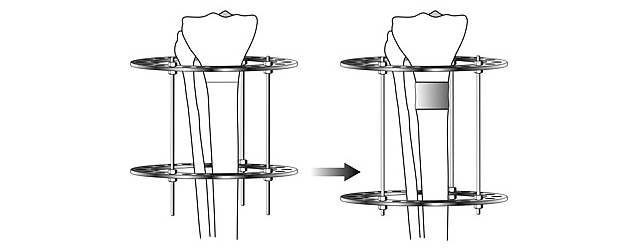
Удлинение
Удлинение конечностей основано на открытии Г.А.Илизарова – на растяжение биологические ткани отвечают регенерацией. Достигается это путем увеличения расстояния между кольцами аппарата, что влечет за собой увеличение расстояния между костными фрагментами и, соответственно, растяжение тканей.
Схема удлинения конечности с помощью аппарата Илизарова
Мужчина до, через полгода и через год после комбинированной коррекции формы ног
(коррекция О-образного искривления + медиализация + удлинение 4,5 см)
Удлинение на небольшую величину (2-4 см) с целью оптимизации пропорций значительно улучшает эстетический эффект при коррекции искривления ног, полностью меняет самооценку человека, а зачастую – и его образ жизни. Молодой человек на фото рассказал о том, как достиг намеченной цели, в своем дневнике.
Способы сокращения сроков лечения и реабилитации при исправлении кривизны ног
Средний срок от операции до снятия аппаратов – 3 месяца. В случае удлинения голени нужно добавлять примерно 1 месяц на каждый сантиметр удлинения. Указанный срок предполагает постепенное увеличение нагрузок и активности в процессе фиксации и возможность полностью нагружать ноги и свободно без ограничений ходить сразу же после снятия аппаратов. Можно снять аппараты раньше, например, через 50-60 дней. Однако после этого придется резко ограничить нагрузки (вплоть до ходьбы с костылями) еще на те же полтора месяца до наступления окончательного сращения.
Существуют следующие способы уменьшить сроки лечения:
- постепенное увеличение нагрузок на ноги (под контролем врача) сокращает сроки фиксации аппаратами Илизарова на 5-10%;
- неполная остеотомия сокращает срок фиксации на 5-15%.
Альтернативные способы коррекции (без аппарата Илизарова)
- остеотомия с фиксацией пластиной позволяет исправить искривление ног без аппаратов Илизарова;
- остеотомия с выведением ног аппаратами в правильное положение с последующим переходом на фиксацию стержнем позволяет снять аппараты примерно через месяц после операции и сразу приступить к реабилитации.
Особенности реабилитации
Реабилитация – это восстановление после временных ограничений функции. После операции восстановление двигательной активности должно проходить постепенно и строго в соответствии с рекомендациями врача.
Постепенное расширение режима активности облегчается при использовании специальных средств опоры и передвижения.
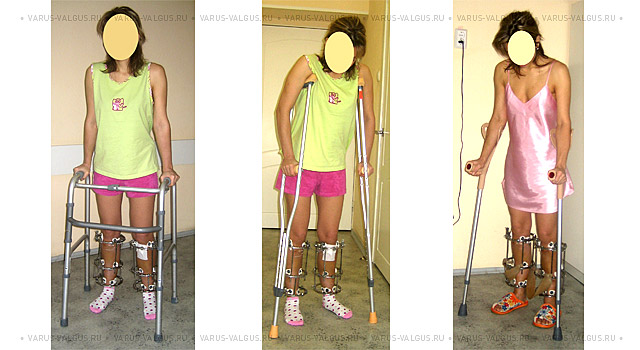
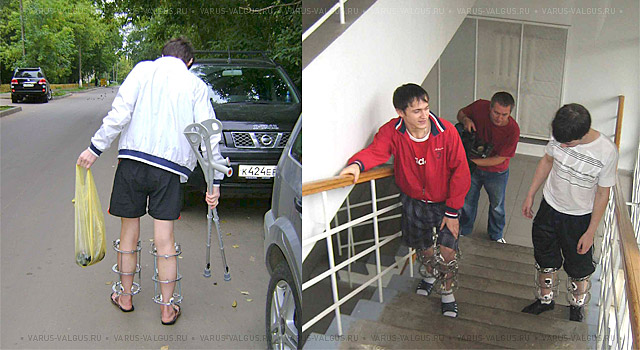
Современные средства опоры и передвижения после операции
Аппарат Илизарова легко скрывается под одеждой и обеспечивает полноценную функцию
Основным фактором, обеспечивающим раннюю реабилитацию, является самодисциплина и мотивация, а также строгое следование рекомендациям врача.
Дополнительная информация и часто задаваемые вопросы
На этапе принятия решения и в процессе коррекции часто возникают дополнительные вопросы. Ответы на все перечисленные ниже вопросы — на отдельной странице. Здесь Вы можете узнать, какое обследование необходимо перед операцией, как правильно делать фото для заочной консультации и многое другое.
Часто спрашивают:
— Помогут ли упражнения для того, чтобы исправить истинную кривизну ног?
— Нет, не помогут. Причина — деформация кости, которая является причиной такой формы ног.
— Помогут ли упражнения в тех случаях, когда имеется ложная кривизна ног?
— Нет, не помогут. Ложная кривизна ног связана с распределением мягких тканей. Многие считают, что имеется дефицит мягких тканей, мышца не «накачана». На самом деле объем мышц у всех людей, как правило, пропорционален объему голени. Но у некоторых икроножная мышца располагается по внутренней поверхности, она хорошо видна, и это красиво. У других людей кажется, что объем икроножных мышц маленький. На самом деле объем достаточный, но эти мышцы смещены кзади. Упражнения увеличат их объем, но это не уменьшит дефицит внутреннего контура, который собственно, и создает впечатление ложной кривизны ног.
— У ребенка ножки кривые, что делать?
— Если ребенок в возрасте от 0 до 8 лет, то форма меняется в этом возрасте. Нужно просто наблюдаться. Если это вызывает серьезное беспокойств, и кривизна выраженная, то нужно обратиться к детскому ортопеду с целью выявления различных заболеваний, которые могут вызвать деформацию ножек. Эффективность массажа, упражнений и других консервативных методов в таком возрасте сильно преувеличена. Если деформация является следствием заболеваний, например, болезнь Блаунта, то операцию нужно делать не откладывая. Если же кривизна ног является особенностью строения, то лучше дождаться закрытия ростковых зон. Это обычно происходит в возрасте 14-18 лет. Это оптимальный возраст для исправления т.н. идиопатической варусной или вальгусной деформации.
— Влияет ли деформация голени на положение стопы?
— Да, влияет. Как правило, это взаимосвязанные процессы. Родители обращают внимание больше на положение стопы, так как возникают проблемы с подбором обуви. На самом деле в таких случаях нужно обследовать ребенка целиком. Нужно оценить форму всей нижней конечности. В 90% случаев деформации стопы при внимательном обследовании будет обнаружена деформация коленных с уставов, разная длина ног и многое другое. Причем коррекцию нужно начинать сверху вниз — сначала бедра, потом голени, и лишь потом стопы.
Если Вы хотите изучить проблему более подробно, рекомендуем обратиться вот к этой книге:
Если Вас заинтересовала рассматриваемая проблема, и Вы хотите получить дополнительную информацию или профессиональную консультацию, звоните по телефону +7 909 641-36-41
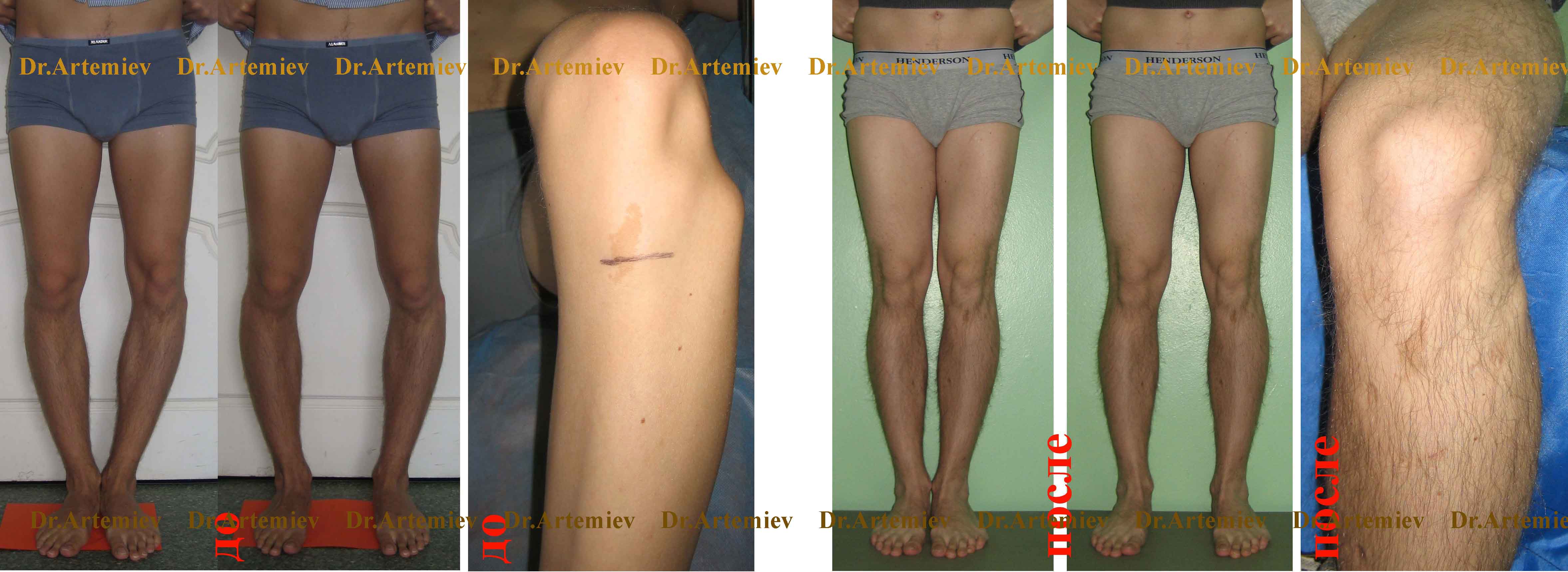
Фотогалерея работ
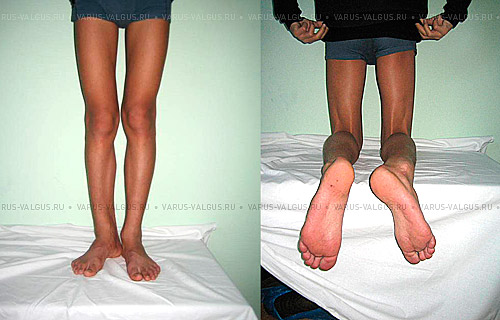
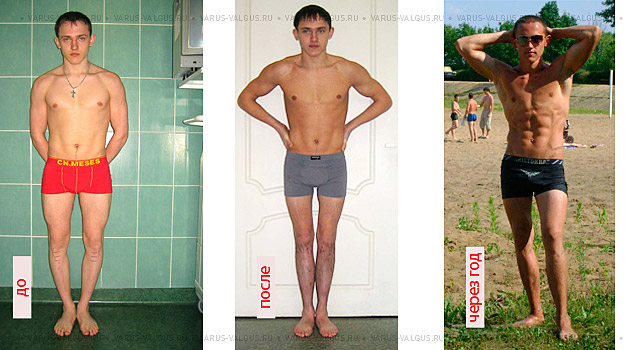
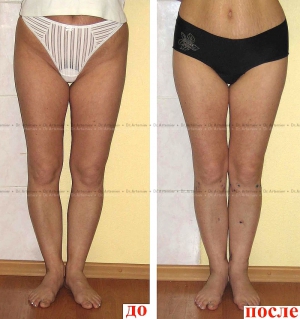
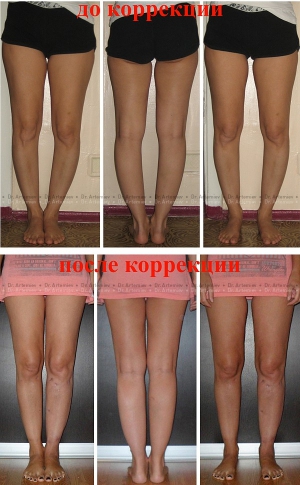
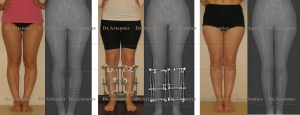
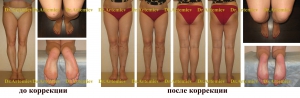
Коррекция варусной деформации мини-аппаратом.
Женщина 27 лет. Варусная деформация голеней.
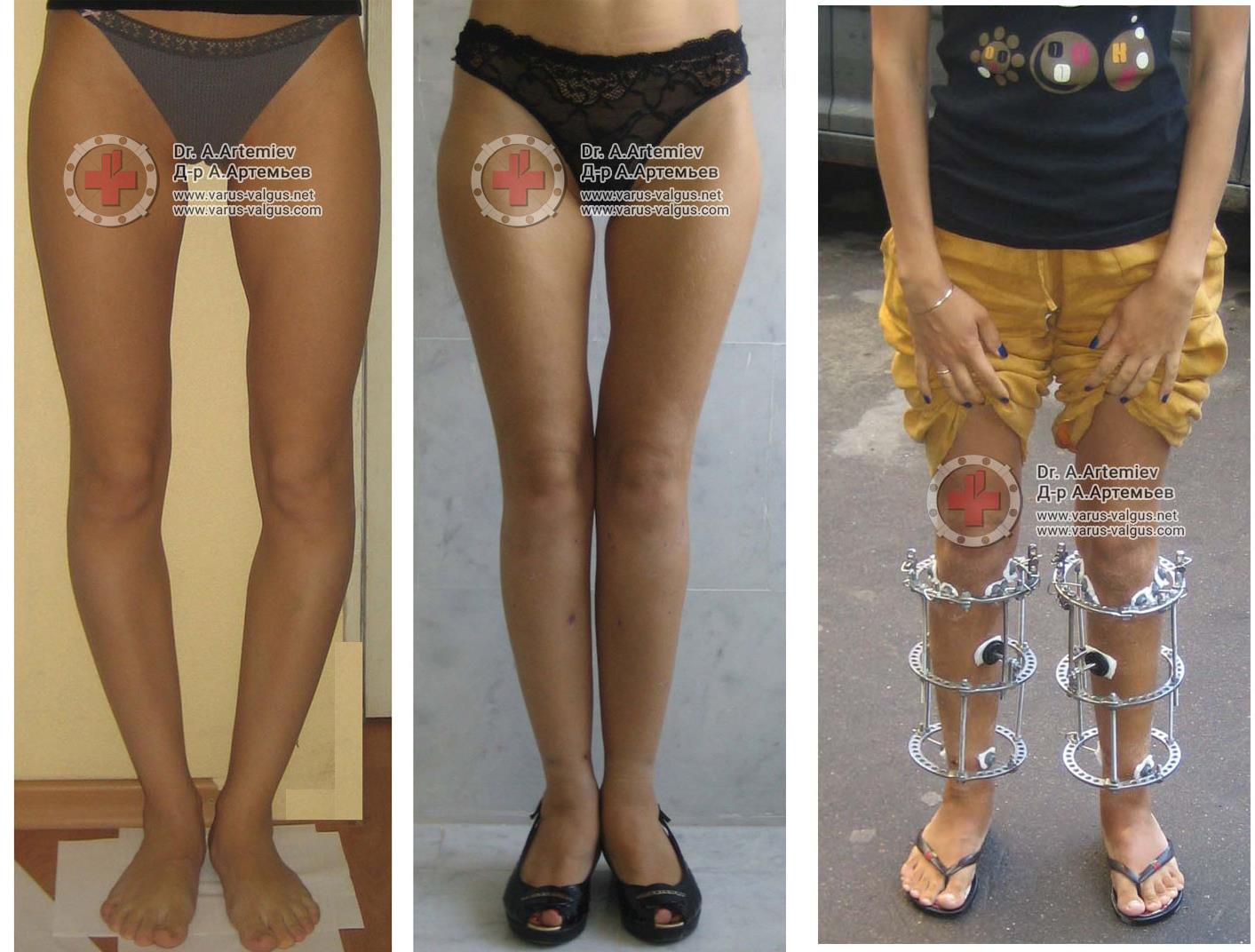
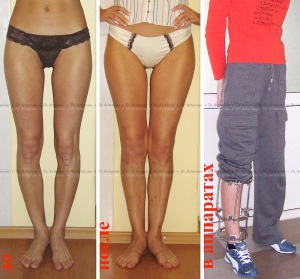
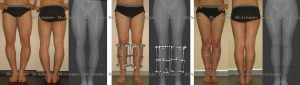
Мужчина 21 года. Варусная (истинная О-образная) деформация голеней, низкий рост. Выполнили угловую коррекцию, медиализацию и удлинили голени на 4 см (смотрите подробный дневник пациента).
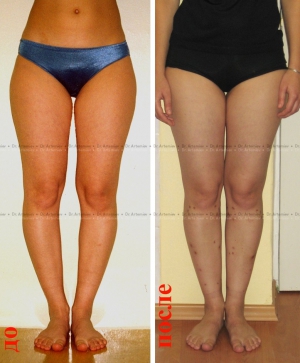
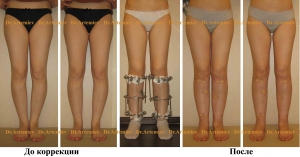
Женщина 27 лет. Варусная (истинная О-образная) деформация голеней.
Женщина 32 лет. Истинная О-образная кривизна ног.
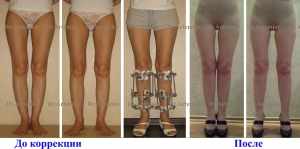
Женщина 19 лет. Истинная О-образная кривизна ног.
Женщина 19 лет. Истинная О-оброазная кривизна ног с эстетически неблагоприятным распределением мягких тканей на голени. Выполнили коррекцию с медиализацией.
Женщина 24 лет. Истинная О-образная кривизна голеней.
Мужчина 20 лет. Истинная О-образаня кривизна голеней. Исправили кривизну и удлинили голени на 9 см.
Женщина 21 года. Истинная О-образная кривизна ног.
Мужчина 26 лет. Варусная деформация голеней + подвывих малоберцовой кости. Выполнили коррекцию деформации + удлинение голеней 2 см + низведение головки малоберцовой кости.
Женщина 36 лет. Истинная О-образная кривизна ног с эстетически неблагоприятным распределением мягких тканей. Коррекция кривизны + медиализация.
Женщина 29 лет. Истинная О-образная кривизна.
Женщина 21 года. Истинная О-образная кривизна голеней.
Мужчина 26 лет. Истинная О-образная кривизна ног.
Женщина 19 лет. Истинная О-образная кривизна ног. Выполнили угловую коррекцию + медиализацию + удлинение голеней на 3 см.
Женщина 28 лет. Ложная кривизна ног. Выполнили остеотомию с медиализацией и низведение головок малоберцовых костей для уменьшения объема наружного контура.
Пациентка 14 лет с варусной деформацией бедра и голени (полный рецидив после операции в США). Выполнили остеотомии бедер и голеней+удлинили ноги на 12 см
Пациентка 24 лет. Варусная деформация голеней. Выполнили остеотомию с низведением головок малоберцовых костей.
Женщина 28 лет. Истинная О-образная кривизна ног. Выполнили поперечную остеотомию с ротацией и медиализацией.
Женщина 34 года. Истинная О-образная кривизна. Выполнили остеотомию с ротацией и медиализацией.
Мужчина 24 лет. Истинная О-образная кривизна. Выполнили остеотомию с ротацией.
Женщина 32 лет. Истинная О-образная кривизна. Выполнили гиперкоррекцию (О в Х) по желанию пациентки.
Женщина 34 лет. Истинная О-образная кривизна.
Женщина 35 лет. Истинная О-образная кривизна+ротация голеней. Выполнили коррекцию О-образной кривизны и устранили ротационное смещение.
Виды деформации коленной чашечки
Кривые ноги в коленях считаются нормой у детей до двух лет, что связано с особенностями их физического развития. Но если отклонение от нормы, заметное невооруженным глазом, сохраняется и в более позднем возрасте, стоит побывать на приеме у профильных специалистов. Различают два типа патологии:
- вальгусная деформация;
- варусная деформация.
В первом случае коленные чашечки смещаются вовнутрь, такое положение именуется х-образной деформацией коленного сустава. Во втором случае, наоборот, колени словно бы вывернуты наружу, про таких детей часто говорят: ноги колесом. Примечательно, что подобные отклонения чаще всего встречаются у маленьких детей и у пожилых людей: это является следствием серьезных нарушений работы опорно-двигательного аппарата.
Почему колени деформируются
Причин, по которым развивается патология, довольно много. Среди них — неравномерное развитие мышц, которое приводит к смещению и выворачиванию коленей, травмы, возрастные изменения костной ткани, наличие различных заболеваний. Например, вальгусная деформация коленных суставов чаще всего развивается по причине увеличения расширения суставной щели за счет интенсивного развития мыщелковых суставных костей, что обычно наблюдается у детей. Человек в возрасте может столкнуться с искривлением коленного сустава по причине растяжения связок, а также на фоне развития других заболеваний — артроза, ожирения, нарушения функций нервной системы, поражений головного мозга (инсульт).
Причиной врожденного искривления колена могут стать:
- Недостаток кальция и витаминов в организме женщины во время беременности.
- Попадание в организм будущей матери токсинов, а также употребление некоторых видов антибиотиков.
- Проблемы с эндокринной системой у роженицы.
- Неблагоприятная наследственность (аналогичные заболевания были у родителей, бабушек, дедушек).
- Родовые травмы.
У ребенка проблемы с коленными суставами могут возникнуть из-за избыточного веса или нехватки витамина D, что приводит к развитию рахита. Нередко именно авитаминоз является причиной гиперподвижности суставов и приводит к тому, что колени у малыша выгибаются назад. Еще один источник неприятностей — неправильно подобранная обувь с мягкой подошвой и без задника, из-за которой могут возникнуть проблемы с суставами.
У людей зрелого возраста заболевания опорно-двигательного аппарата встречаются довольно часто. Основная причина — ослабление мышц и связок, проблемы с костями. Подагра, артрит, гонартроз, избыточный вес — дополнительные факторы риска, которые могут привести к сколиозу коленного сустава. У женщин спровоцировать патологию коленного сустава могут высокие каблуки. Ну и, конечно, не стоит сбрасывать со счетов травмы, даже самые незначительные. Иногда несильного удара в область коленной чашечки достаточно, чтобы со временем она деформировалась.
Когда следует обращаться к специалистам
Чем раньше будет произведен медицинский осмотр, тем выше шансы избавиться от патологии и при этом сохранить здоровье. Ведь искривление ног может стать причиной серьезных нарушений функции позвоночника и внутренних органов.
Что могут предложить медики
Лечение деформации коленного сустава является комплексным и подбирается в зависимости от того, какие причины привели к развитию патологии. Детям в большинстве случаев назначают витамины и лекарственные препараты, а также физиотерапию. Взрослым — укрепляющие физические процедуры и обезболивающие препараты. Для выравнивания ног обычно используются специальные ортопедические приспособления, в некоторых случаях целесообразно хирургическое вмешательство.
В каждом конкретном случае лечение назначается после тщательного медицинского обследования. Нередко требуются консультации смежных специалистов: эндокринолога, невропатолога, кардиолога.
Вальгусная деформация коленных суставов — аномалия развития наследственного характера. При внешнем осмотре взрослого или ребенка ортопедом наблюдается Х-образное искривление ног. Одним из симптомов патологии становится боль в коленях, усиливающаяся после длительной ходьбы или подъема тяжестей. На рентгенографических снимках хорошо визуализировано нарушение процессов окостенения, а наружный мыщелок бедра выглядит скошенным.
Вальгусная деформация у взрослых часто сопровождается коксартрозом или гонартрозом, поэтому проводится дополнительное рентгенологическое обследование тазобедренного сустава. В терапии заболевания 1-2 степеней используются консервативные методы — массаж, физиопроцедуры, лечебная гимнастика, ношение ортопедической обуви. Пациентам с тяжелыми аномалиями показано хирургическое вмешательство, обычно остеотомия бедренной кости. Операции проводятся и в пожилом возрасте, поскольку являются единственным методом предотвращения развития артроза.
Характерные особенности патологии
Развитие внутренних бедренных мыщелков происходит несколько быстрее внешних, поэтому для бокового искривления ног характерно формирование открытых наружных углов между бедрами и голенями. Результатом становится расширение внутренней суставной щели, сужение наружной. Патологический процесс негативно отражается на состоянии связочно-сухожильного аппарата. Соединительнотканные структуры растягиваются; для стабилизации сочленения человек во время ходьбы вынужден широко расставлять ноги.
При нормальном состоянии здоровья центры головок бедренных костей и голеностопных суставов объединены биомеханическими осями, которые проходят через середину коленей. Возникающие нагрузки равномерно распределяются между обоими феморо-тибиальными отделами, границей между которыми являются мениски. Если механическая ось отклоняется наружу или внутрь, то происходит смещение силового вектора, увеличение нагрузки, как на латеральные, так и на медиальные мыщелки. Такое состояние называется синдромом гиперпрессии. Последствием избыточной нагрузки на определенные мыщелки является повышение уровня напряжения в костных, мышечных, хрящевых тканях, связках, сухожилиях. Из-за возникшего дисбаланса анатомические элементы сустава быстро изнашиваются, что становится причиной развития деформирующего артроза даже у совсем молодых людей.
Вальгусная деформация коленей у детей
Ортопеды определяют, патологическое ли искривление ног у маленького пациента, при помощи обычного измерения. Они просят ребенка встать и плотно прижать колени друг к другу. Нормальным состоянием считается расстояние между лодыжками не более 5 см. Многие новорожденные появляются на свет с вальгусной деформацией коленных суставов из-за латеропозиции четырехглавой мышцы (ее отклонения наружу). Это считается временным дефектом, исчезающим по мере роста и формирования опорно-двигательного аппарата. Несмотря на то, что незначительное искривление принимается за физиологическую норму, ребенок ставится на учет у детского ортопеда. Он контролирует процесс окостенения, чтобы своевременно провести лечение при прогрессировании вальгуса.
В медицинской литературе описаны случаи рождения детей с деформацией коленей. Аномалия внутриутробного развития сочетается с такими патологическими состояниями:
- искривлением бедренной шейки;
- вальгусной установкой голеностопа;
- плоскостопием.
У ребенка может диагностироваться односторонний или двусторонний вальгус в зависимости от аномального развития одного или сразу двух коленных сочленений. Обычно патология выявляется в возрасте года, когда ребенок начинает уверенно передвигаться. К терапии приступают незамедлительно, пока связочно-сухожильный аппарат не подвергся необратимым изменениям.
Причины
Спровоцировать развитие вальгусной деформации у ребенка может слишком раннее начало самостоятельного передвижения. Связки, мышцы, сухожилия еще окончательно не сформировались, а сустав уже подвергается нагрузке. Чтобы удержаться в вертикальном положении, ребенок инстинктивно широко раздвигает ноги. Постепенно связки и сухожилия растягиваются, утрачивают способность стабилизировать сустав. Что еще может стать причиной искривления ног:
- нарушение пролиферации клеток хрящевых колонок в эпифизарной пластинке и роста трубчатых костей;
- суставные заболевания: псориатический, ювенильный, ревматоидный артрит, подагра, остеоартроз;
- перенесенный или имеющийся рахит, дефицит витамина D, нарушения его биосинтеза или абсорбции;
- болезнь Эрлахера-Блаунта, или искривление большеберцовой кости в ее верхней части;
- параличи ног любого происхождения;
- некоторые сердечно-сосудистые, эндокринные патологии;
- приводящая контрактура (ограничение движений) тазобедренного сочленения.
Все пожилые люди и старики входят в группу риска. В этом возрасте снижается продуцирование коллагена, а костные ткани становятся более хрупкими. Спровоцировать развитие суставных патологий, приводящих к деформированию колена, может избыточная масса тела, чрезмерная двигательная активность или, наоборот, малоподвижный образ жизни.
Вальгусная деформация коленных суставов иногда является последствием постравматического артроза коленного сустава. Неправильное сращивание костных отломков снижает функциональную активность сустава. Хрящи быстро изнашиваются, разрастаются костные ткани. В совокупности это приводит к деформации колена, искривлению конечности.

Клиническая картина
Ортопед выставляет диагноз уже при внешнем осмотре маленького или взрослого пациента по Х-образной форме ног. Чтобы выбрать оптимальный метод лечения, устанавливается степень вальгусной деформации. Для начальной степени характерно отклонение голени в сторону не более чем на 15°. При вальгусе второй степени — 15°-20°. Искривление третьей, самой высокой степени тяжести, сопровождается отклонением голени наружу на 20° и более.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Деформированное колено довольно быстро приспосабливается к перераспределению нагрузок, поэтому возникают только слабовыраженные болезненные ощущения. Их интенсивность нарастает после долгой ходьбы. При прогрессировании патологии меняется походка человека в результате появления плоскостопия. Больной, стараясь стабилизировать вертикальное положение тела, начинает шаркать, наклоняться в противоположную сторону. Со временем позвонки смещаются относительно друг друга — развивается сколиоз.
Методы лечения
Практикуется комплексный подход к лечению вальгусной деформации коленных суставов у детей и взрослых. В терапии используются ортопедические приспособления, физиопроцедуры, массаж, ЛФК. В большинстве случаев применения этих методик достаточно для полного выздоровления детей и взрослых. Хорошо поддается консервативному лечению вальгус 1 (иногда 2) степени у взрослых.
Медикаментозная терапия обычно не проводится. Для устранения болезненных ощущений могут быть назначены нестероидные противовоспалительные средства в таблетках или мазях (Найз, Ибупрофен, Кеторол).
Ортопедические приспособления
Ношение ортопедических изделий маленькими детьми позволяет довольно быстро справиться с искривлением ног. Это могут быть жесткие ортезы для фиксирования конечности в анатомически правильно положении. Врачи рекомендуют также ношение специальной обуви, обычно изготавливаемой на заказ, для устранения и профилактики плоскостопия. Ортопедические приспособления помогают равномерно распределять нагрузку на коленные суставы, предотвратить дальнейшее искривление ног.
При заболевании любой степени у детей и подростков практикуется использование фиксирующих шин, корригирующих накладок. Они устанавливаются только на ночь, снимаются в утренние часы. Противопоказаниями к такому методу лечения являются нарушения кровообращения.
Физиотерапевтические процедуры
В лечении вальгуса коленных суставов у детей и взрослых используются различные физиотерапевтические мероприятия: магнитотерапия, фонофорез, лазеротерапия, ударно-волновая терапия. Для нормализации кровообращения и ускорения процессов метаболизма больным назначается 10-15 сеансов озокеритовых и парафиновых аппликаций. Рекомендовано бальнеолечение минеральными водами, грязями. Но ведущим методом терапии явялется электростимуляция. Воздействие на сочленение импульсов электрического тока помогает достичь следующих результатов:
- нарастить мышечный объем, не изменяя при этом длину мышечных волокон;
- снизить выраженность болезненных ощущений;
- повысить адаптационные возможности, укрепить скелетную мускулатуру;
- ускорить движение лимфы, выводящей из сустава метаболиты;
- улучшить иннервацию, в том числе мышечных тканей.
Под влиянием электрических импульсов мышечные волокна поочередно сокращаются и расслабляются. Это особенно актуально для больных с 3 степенью вальгуса, определенные группы мышц которых могут постепенно атрофироваться. Укрепление мышечного корсета бедра, голеностопа, колена способствует поддержанию ног в анатомически правильном положении при ходьбе.
Массажные процедуры
Классический массаж показан пациентам для укрепления мышц и связочно-сухожильного аппарата. Его проводят на протяжении всего лечения с небольшими перерывами. Интенсивное воздействие полностью исключено — руки массажиста двигаются в усредненном ритме, а состояние пациентов контролируется. Как проводится массаж:
- сначала используются поглаживающие движения бедер, ягодиц, коленей, голеней для расслабления мышц, подготовки пациента к процедуре;
- затем область мышц разминается, растирается, сдавливается. Для укрепления мускулатуры массажист производит вибрирующие движения с различной амплитудой;
- на последующем этапе переходят к рубящим движениям, бедра и голени слегка поколачиваются и похлопываются;
- массаж завершается легким разминанием с поглаживанием.
Оздоравливающие процедуры показаны для снижения тонуса излишне напряженных, а иногда и спазмированных, мышечных волокон, укрепления ослабленных связок, сухожилий, мышц.
Лечебная физкультура и гимнастика
Комплекс упражнений для устранения искривления ног разрабатывает врач ЛФК. Тренировки должны быть систематичными 1-3 раза в день. Во время выполнения упражнений следует избегать повышенных нагрузок на колени, не заниматься дольше 30-40 минут. Какие движения терапевтически наиболее эффективны:
- лечь на твердую поверхность, выпрямить ноги, поочередно сгибать их, подтягивая колени к корпусу;
- лежа на спине, сводить/разводить прямые ноги, выполняя упражнение «ножницы»;
- сидя на табурете, пытаться ухватить стопами и удержать небольшой предмет, например, карандаш, мяч, деталь конструктора;
- приседать как можно ниже, сохраняя параллельное расположение стоп, стараясь не отрывать их от пола.
Ортопеды рекомендуют приобрести специальные коврики для устранения намечающегося или уже имеющегося плоскостопия. Они составлены из нескольких частей, каждая из которых имитирует какую-либо природную поверхность: песок, траву, мелкую и крупную гальку. Хождение по такому коврику детей можно скомбинировать с познавательными играми.
Хирургическое вмешательство практикуется при неэффективности консервативной терапии и диагностировании вальгусной деформации коленей у пациентов с остеоартрозом. Во время проведения операции часть берцовой кости удаляется, а затем происходит ее дальнейшее сращение. Хирургическое вмешательство при вальгусе у детей и подростков заключается сразу в придании ноге анатомического положения. Вальгусная деформация относится к прогрессирующим патологиям, поэтому результативность лечения зависит от своевременного обращения к врачу.
Деформация суставов развивается при травмах, воспалительных и дегенеративных заболеваниях суставов, является следствием врожденных аномалий. Формируется в исходе болезней, травматических повреждений. Может выявляться в области одного, нескольких или многих суставов, сопровождаться болями, хромотой, ограничением движений. Причину симптома устанавливают по данным опроса, физикального обследования, рентгенографии, УЗИ суставов, КТ, МРТ, лабораторных анализов. Лечение включает НПВС, хондропротекторы, другие средства.
Почему деформируются суставы
Травматические повреждения
Кратковременная деформация, обусловленная отеком мягких тканей, возникает при всех травмах суставов. Более значимыми причинами изменения конфигурации становятся:
- Вывихи. Суставные концы кости смещаются относительно друг друга, в результате сустав приобретает неестественный вид, конечность удлиняется либо укорачивается. Отмечаются резкая болезненность, пружинящее сопротивление при попытке движений.
- Переломы. Деформация провоцируется смещением фрагментов кости, усугубляется скоплением крови в суставе. Наблюдаются интенсивные боли, выраженное нарушение опоры и движений. Патологическая подвижность и крепитация возможны, но не обязательны.
- Разрывы связок. При полном или почти полном повреждении связка перестает фиксировать сустав, дистальный сегмент отклоняется в сторону, сустав искривляется. Внешние изменения сильнее заметны при травмах колена и голеностопа.
Воспалительные и дегенеративные заболевания
Деформации формируются на фоне острых и хронических воспалительных заболеваний суставов. При острых процессах изменения нарастают в течение нескольких недель или месяцев. У пациентов с хроническими патологиями от начала заболевания до заметных деформаций суставов могут пройти годы. Причиной развития симптома являются:
- Асептические артриты: ревматоидный, ювенильный, подагрический, псориатический, при СКВ, синдроме Рейтера, болезни Бехчета, болезни Бехтерева, рассекающем полихондрите.
- Инфекционные артриты: спровоцированные неспецифической микрофлорой (в том числе – при переходе воспаления с кости на фоне остеомиелита), при туберкулезе, гонорее, некоторых других заболеваниях.
- Вторичные артриты: при саркоидозе, злокачественных опухолях, остеомиелите, болезнях крови, пищеварительной системы, органов дыхания.
Инфекционные артриты поражают один сустав, при гонорее возможен полиартрит. В остальных случаях могут наблюдаться моно-, олиго-, или полиартриты, но чаще встречается множественное симметричное либо несимметричное вовлечение суставов.
Другая распространенная причина деформации – остеоартроз. Посттравматические артрозы возникают в любом возрасте, страдает один сустав. Для артритов нетравматической этиологии типична поздняя манифестация (средний и пожилой возраст). Нередко отмечается поражение нескольких суставов с неравномерным течением дегенеративных процессов. Пациента может беспокоить один сустав или парные суставы на фоне незначительной симптоматики либо бессимптомного течения других артрозов.
Дефрмация суставов
Врожденные аномалии
Наиболее заметная визуальная деформация выявляется при патологиях коленного сустава – врожденном вывихе голени либо надколенника. Вывих голени нередко двухсторонний, сопровождается нарушением конфигурации сустава, ограничением движений, атрофией мышц. Характер и выраженность деформации существенно варьируются в зависимости от особенностей смещения костей голени.
При вывихе надколенника меняется внешний вид передней поверхности колена. Надколенник чаще смещен кнаружи. Из-за сопутствующего недоразвития наружного мыщелка большеберцовой кости, неустойчивости конечности, повторных травм у больных рано развивается тяжелый деформирующий артроз, формируются контрактуры, что усугубляет деформацию.
Дисплазия тазобедренного сустава и врожденный вывих бедра являются самыми распространенными врожденными аномалиями, но внешняя деформация при этих патологиях не так заметна, поскольку тазобедренный сустав находится глубоко, скрыт значительным массивом мягких тканей. В первую очередь обращают на себя внимание несимметричность суставов, изменение длины конечности. Со временем деформации прогрессируют из-за артроза и контрактур.
Искривление ног
О-образные ноги могут быть врожденной аномалией (например, у больных фиброзно-кистозной дисплазией), образовываться на фоне рахита, болезни Блаунта, деформирующего остита. При данном нарушении коленные суставы искривляются под углом, открытым кнутри. Патология протекает относительно благоприятно, но при раннем возникновении и значительном искривлении осложняется артрозами, усиливающими деформацию.
Х-образные ноги чаще имеют приобретенный характер, формируются при рахите, преждевременном начале стояния и ходьбы, чрезмерной нагрузке на суставы в раннем возрасте из-за ожирения либо слабости связок, после травм и опухолей. Иногда прослеживается наследственная предрасположенность. Колено образует угол, открытый кнаружи. У пациентов рано развиваются гонартрозы, что влечет за собой дальнейшее изменение внешнего вида конечностей.
Последствия травм и заболеваний
В отдаленном периоде у больных с внутрисуставными переломами конфигурация поврежденного сустава изменяется из-за неправильного сращения отломков либо образования избыточной костной мозоли. Определенную роль играют сопутствующие повреждения связок с последующим развитием нестабильности. Имеют значение фиброзные процессы в околосуставных мягких тканях.
Контрактуры и анкилозы практически всегда сопровождаются внешней деформацией. Наряду с травмами твердых структур (вывихами, переломами) их формирование вызывается артритами, артрозами, врожденными патологиями. Кроме того, причиной деформации сустава с развитием контрактуры могут стать:
- глубокие рубцы после тяжелых ожогов, абсцессов, флегмон, обширных ран околосуставной области (особенно инфицированных);
- продолжительная иммобилизация с последующим укорочением мышц, развитием фиброза мягкотканных структур сустава;
- тяжелая ишемия конечности из-за сдавления артерий костными отломками при травме (ишемическая контрактура Фолькмана);
- парезы и параличи неврогенного происхождения после спинномозговой травмы, опухолей спинного и головного мозга, инсульта, ЧМТ, энцефалита, ДЦП, при травмах периферических нервов, тяжелом течении невропатий.
Наследственные заболевания
Из-за незначительной распространенности наследственные патологии считаются достаточно редкой причиной деформации суставов. Суставная патология может являться частью комплексных изменений скелета, сочетаться с расстройствами обмена, нарушениями деятельности внутренних органов, деформациями лица. Симптом встречается при следующих болезнях:
- мукополисахаридозы;
- псевдоахондроплазия;
- болезнь Олье;
- синдром Корнелии де Ланге;
- болезнь Тиманна;
- синдром Клиппеля-Треноне;
- синдром Шерешевского-Тернера;
- дисхондростеоз Лери-Вейля.
Диагностика
Причину нетравматических деформаций устанавливают врачи-ревматологи. Диагностика травматических повреждений и их последствий входит в компетенцию травматологов-ортопедов. По показаниям назначают консультации генетика, онколога, других специалистов. Начальный этап обследования включает беседу с больным, общий физикальный осмотр, детальный осмотр суставов с оценкой их конфигурации, размеров, объема движений. На основании полученных данных составляют план диагностических мероприятий, в рамках которого могут проводиться:
- Рентгенография. Стандартное исследование выполняется в двух проекциях. При необходимости назначают прицельные снимки, рентгенограммы симметричных суставов. Методика позволяет визуализировать переломы, вывихи, участки деструкции и остеолиза, изменения суставной щели, костные разрастания.
- УЗИ сустава. Показано для оценки состояния внутри- и околосуставных мягких тканей. Подтверждает наличие кровоизлияний, воспалительных процессов, областей кальцификации.
- МРТ и КТ сустава. Рекомендованы при неоднозначных результатах базовых методик. Дают возможность точно определить характер патологии, объем и расположение патологического очага. Могут осуществляться на этапе подготовки к операции с целью планирования тактики хирургического лечения.
- Пункция сустава. Проводится при наличии жидкости. При травмах выполняется с лечебной целью. При заболеваниях сустава после эвакуации жидкость направляют на цитологический, иммунологический или микробиологический анализ для уточнения этиологии патологического процесса.
- Артроскопия. Производится при аутоиммунных заболеваниях, туберкулезе, некоторых других состояниях. Может быть диагностической либо лечебно-диагностической. Обеспечивает детальную визуализацию структур сустава, иногда включает биопсию.
- Лабораторные анализы. Подтверждают наличие воспалительного процесса, выявляют маркеры аутоиммунных патологий, применяются для определения возбудителя и его антибиотикочувствительности при инфекционных заболеваниях.
Рентгенография кистей рук
Лечение
Помощь на догоспитальном этапе
При травмах руку или ногу фиксируют с помощью шины либо подручных приспособлений (например, дощечек), обеспечивают конечности возвышенное положение. К области повреждения прикладывают холод, при сильных болях дают анальгетик. При болях, отеке, покраснении нетравматического генеза рекомендован покой, допустимо кратковременное применение обезболивающих и противовоспалительных препаратов. Нарастание симптоматики, повышение общей температуры, ухудшение общего состояния являются поводом для срочной консультации специалиста.
Консервативная терапия
Больным с травматическими повреждениями выполняют блокаду перелома или вывиха, проводят вправление, осуществляют иммобилизацию гипсовой повязкой. Иногда показано скелетное вытяжение. Консервативная терапия при деформациях суставов может предусматривать следующие мероприятия:
- Охранительный режим. Включает ограничение нагрузки, иногда – использование ортопедических приспособлений, трости, костылей, ходунков.
- НПВС. Являются обязательной частью лечения многих заболеваний и травм. Уменьшают болевой синдром, снижают выраженность воспалительного процесса. Могут применяться в виде таблеток, инъекций, кремов, мазей, гелей.
- Антибиотики. Необходимы при инфекционном генезе патологии. При неспецифических инфекциях назначаются короткими курсами (от одной до нескольких недель). При ИППП вводятся по специальным схемам. При туберкулезе показано длительное лечение продолжительностью несколько месяцев.
- Гормональные препараты. В виде блокад используются при неэффективности противоболевого и противовоспалительного лечения в период обострений. При некоторых аутоиммунных патологиях требуется прием средств общего действия.
- Хондропротекторы. Улучшают состояние хрящевой ткани. Возможно внутрисуставное введение, назначение таблеток либо инъекций.
- Физиотерапевтические процедуры. С учетом особенностей патологии медикаментозную терапию дополняют лекарственным электрофорезом, УВЧ, аппликациями озокерита и парафина, магнитотерапией, лазеротерапией, ударно-волновой терапией, массажем, мануальной терапией, иглорефлексотерапией.
- Лечебная физкультура. В период лечения ЛФК обеспечивает сохранение функции конечности, снижает риск развития осложнений. На этапе реабилитации позволяет улучшить функции пораженного сегмента, восстановить трудоспособность.
Хирургическое лечение
При деформации суставов применяют следующие оперативные методики:
- Травматические повреждения: открытое вправление вывихов, остеосинтез переломов, шов и пластика связок.
- Инфекционные артриты: артротомия, дренирование сустава, иссечение пораженных тканей, реконструктивные вмешательства.
- Пороки развития: костная пластика, удлинение конечностей, корригирующая остеотомия, фиксация надколенника при вывихе.
- Последствия болезней и травм: редрессация, артродез, артропластика, эндопротезирование.
Программа лечения Врачи Цены Отзывы
Содержание
- Общие сведения
- Причины и механизм развития
- Симптомы
- Первые признаки
- Явные симптомы
- Опасные симптомы
- Чем опасно заболевание
- Степени деформирующего артроза
- Возможные осложнения
- Обострения
- Локализации
- Деформирующий артроз суставов ног
- Тазобедренный (ТБС)
- Коленный
- Голеностопный
- Деформирующий артроз суставов рук
- Плечевой
- Локтевой
- Кисти
- Пальцы
- Височно-нижнечелюстной сустав (ВНЧС)
- Деформирующий артроз суставов ног
- Диагностика
- Лечение
- Медикаментозная терапия
- Немедикаментозное лечение
- Питание
- Фиксация суставов
- ЛФК
- Физиопроцедуры
- Народные средства
- Хирургическое лечение
- Подход к лечению в «Парамита»
- Общие клинические рекомендации
- Профилактика
- Частые вопросы по заболеванию
Заболевания суставов являются одной из основных причин снижения качества жизни населения. Деформирующий артроз приводит к значительному снижению качества жизни больного из-за постоянных болей и нарушения суставной функции. Без лечения эта патология неуклонно прогрессирует. Из данной статьи можно узнать, почему и как начинается деформирующий артроз, его симптомы, основные принципы лечения. А также об особенностях лечения этого заболевания в московской клинике «Парамита».
Общие сведения о деформирующем артрозе
Деформирующий артроз (остеоартроз, остеоартрит) – обменно-дистрофическое заболевание, сопровождающееся разрушением хряща с последующим разрастанием костной ткани и деформацией сустава. Постоянное механическое раздражение всех суставных тканей приводит к периодическому возникновению воспаления в синовиальной оболочке (синовита), что еще больше усугубляет состояние больного.
Сочетание синовитов с дистрофией и деформацией сустава стало причиной того, что заболевание часто называют остеоартритом, а также остеоартрозом и деформирующим артрозом. В соответствии с 10 Международной классификацией болезней эти названия идентичны. Код заболевания по 10 МКБ — M15-M19.
Раньше считалось, что это возрастное заболевание, развивающееся на фоне старения организма. Но сейчас установлено, что остеоартроз может развиваться в любом возрасте, в том числе у детей. В зависимости от ряда причин заболевание может медленно или быстро прогрессировать. Поэтому лечить его предпочтительнее на начальных стадиях, когда процесс легче остановить или замедлить. Но помочь больному можно и на запущенной стадии.
Причины и механизм развития
Деформирующий артроз может быть первичным, когда четкие причины выявить невозможно, и вторичным, развивающимся после перенесенных заболеваний и травм.
Первичный деформирующий артроз — это в основном возрастное заболевание. Оно имеет связь не только с возрастом, но также с отягощенной наследственностью, лишней массой тела и малоподвижным образом жизни. Прогрессирует медленно, но неуклонно. Патологические процессы в суставах связаны в основном с уменьшением объема синовиальной жидкости, нарушением питания тканей, атрофией (уменьшением в объеме) суставного хряща. Он истончается, растрескивается, кости травмируются и это стимулирует их разрастание с образованием краевых наростов – остеофитов, деформирующих сустав. Постоянное раздражение способствует периодическому возникновению воспалений, но преобладают все же дегенеративно-дистрофические процессы.
Вторичный остеоартроз развивается в любом возрасте после перенесенных заболеваний и травм. Основные причины:
- острые травмы – внутрисуставные переломы, вывихи и подвывихи, сильные ушибы;
- постоянное микротравмирование, связанное с профессиональной деятельностью спортсменов – одна из распространенных причин;
- врожденные дисплазии (аномалии развития);
- остеохондропатии – разрушение суставов из-за нарушения их питания; например, болезнь Пертеса, развивающийся в подростковом возрасте;
- обменные нарушения — ожирение и сидячий образ жизни, нарушение пуринового обмена с отложением солей мочевой кислоты в суставной полости (подагра) и др.;
- эндокринные заболевания – сахарный диабет, гормональные нарушения у мужчин и женщин, связанные с дисбалансом половых гормонов и др.;
- воспалительные процессы – хронические артриты – ревматоидный, псориатический и др.;
- заболевания, вызывающие нарушение кровообращения в нижних конечностях – варикозное расширение вен (встречается чаще у женщин), облитерирующий эндартериит, атеросклероз артерий нижних конечностей (чаще у мужчин).
Если основная причина продолжает действовать (например, воспаление или эндокринные нарушения), это способствуют быстрому прогрессированию деформирующего артроза.
Поэтому вторичные патологические процессы опаснее, они требуют своевременного обращения к врачу для лечения основного заболевания.
Симптомы деформирующего артроза
Основные симптомы деформирующего артроза – это суставные боли, деформация и нарушение суставной функции. Первичный возрастной артроз протекает и прогрессирует медленно. Течение вторичного артроза зависит от причины его развития – травмы или заболевания.
Первые признаки
На начальной стадии деформации сустава и нарушений его функции нет. Боли имеют механический характер, они появляются после продолжительной ходьбы или нахождения в положении стоя. В покое они проходят достаточно быстро. Характерны также незначительные стартовые боли и легкая скованность движений – эти симптомы появляются после ночного сна или длительного нахождения в вынужденной позе и проходят через несколько минут после начала двигательной активности. Но это уже первый звоночек – сигнал о том, что нужно обращаться к врачу.
Явные симптомы
Боли после нагрузки более интенсивные, проходят не сразу. Появляются длительные ноющие ночные боли, иногда – болезненные судорожные подергивания мышц. Мышечные боли могут носить длительный рефлекторный характер, связанный с повышенной нагрузкой на конечность.
При движении появляется характерный хруст – крепитация, что говорит о неровностях суставных поверхностей. Периодически кожа в пораженной области отекает и слегка воспаляется, боли становятся постоянными, может повышаться температура тела, но через некоторое время эти симптомы проходят без лечения. Это говорит о воспалительных процессах в синовиальной оболочке – синовите. После каждого обострения синовита прогрессирование дегенеративно-дистрофических процессов активизируется. Часто на этой стадии больному требуется опора при ходьбе, и он пользуется тростью. Со временем сустав деформируется и постепенно утрачивает свою функцию.
На пальцах рук иногда можно увидеть костные наросты — узелки Гебердена и Бушара, изменяющие форму кисти.
Есть и хорошие новости – все это лечится. Но нужно выбирать правильную клинику, где врачи имеют опыт лечения таких заболеваний.
Опасные симптомы
Сигналом о том, что нужно срочно обращаться к врачу, являются следующие симптомы:
- суставные боли стали постоянными, усиливаются ночью;
- околосуставные ткани периодически отекают и воспаляются, иногда это сопровождается небольшим повышением температуры тела;
- сустав увеличился в объеме за счет костных разрастаний;
- движения сопровождаются крепитацией;
- конечность трудно сгибать и разгибать;
- ходить приходится с палочкой.
Если у вас появились такие симптомы, не тяните, срочно обращайтесь за медицинской помощью.
Чем опасен деформирующий артроз
Несмотря на медленное прогрессирование, деформирующий артроз – это заболевание, имеющее серьезные последствия.
Степени/стадии деформирующего артроза
Существуют разные классификации деформирующего артроза. В нашей стране большинство специалистов придерживаются клинико-рентгенологической классификации, разработанной в начале 60-х годов прошлого века Н. С. Косинской. По этой классификации выделяют 3 степени деформирующего артроза:
- Деформирующий артроз 1 степени (ранняя стадия). Может протекать бессимптомно или сопровождаться небольшой болезненностью при нагрузках. На рентгеновских снимках: изменений не выявлено или имеется некоторое уменьшение суставной щели и легкое уплотнение суставных поверхностей костной ткани (начальные проявления остеосклероза).
- Деформирующий артроз 2 степени (прогрессирующая стадия). Боли сильные, ноющие, часто появляются не только днем, но и ночью. Крепитация при активных движениях, первые симптомы ограничения суставной функции, подвижности. На рентгенограмме: суставная щель уменьшена в 2 – 3 раза, начальные признаки суставной деформации (остеофиты), выраженный остеосклероз.
- Деформирующий артроз 3 степени (запущенная стадия). Боли имеют постоянный характер, болезненная крепитация за счет появления суставных мышей – отделившихся сегментов кости. На рентгенограмме: суставная щель практически отсутствует, разросшиеся остеофиты значительно деформируют сустав. Выраженный остеосклероз, видны участки некроза с образованием кистозных полостей и костных осколков (секвестров).
Не отчаивайтесь: опытный врач может помочь больному на любой стадии болезни!
Возможные осложнения
Если заболевание не лечить или лечить самостоятельно, не обращаясь за медицинской помощью, то не избежать следующих осложнений:
- постоянных сильных болей не только при нагрузках, но и в покое;
- стойкой суставной деформации;
- утраты функции конечности – трудностей при сгибании, разгибании, повороте и даже полной неподвижности;
- снижения работоспособности и инвалидности.
Обострения
Усиление болей обычно связано с обострением воспалительного процесса – синовитом. Суставная поверхность слегка отекает, становится болезненным, иногда появляется легкое покраснение кожи, повышается температура до 37. Иногда усиление болей связано с изменением погоды (перепадами атмосферного давления и др.). При обострении нужно:
- принять обезболивающее средство: Диклофенак, Ибупрофен, Найз и др.;
- нанести на болезненный участок гель (мазь, крем) с тем же обезболивающим составом;
- лечь, придать пораженному участку тела возвышенное положение;
- после того, как боль стихнет, обратиться в клинику; при очень сильной боли вызвать врача на дом.
Локализации
Деформирующий артроз суставов скелета может иметь разную локализацию. А каждая локализация имеет свои особенности.
Деформирующий артроз суставов ног
Самая распространенная локализация. Разные суставы ног имеют свои особенности строения, функционирования и течения остеоартроза.
Тазобедренный (ТБС) деформирующий артроз
ТБС должен выдерживать нагрузку всего тела. Деформирующий артроз тазобедренного сочленения может быть возрастным, исходом костного туберкулеза, врожденных суставных аномалий или остеохондропатий (болезнь Пертеса). ТБС расположен глубоко, поэтому при разрастании остеофитов могут травмироваться и воспаляться расположенные рядом мышцы и связки. Возможно также сдавливание сосудов и нервов с появлением неврологических симптомов – болей по ходу ущемленного нерва и нарушений чувствительности.
ЕЩе о причинах, симптомах и лечении артроза тазобедренного сустава читайте тут.
Деформирующий артроз коленного сустава
Наиболее частыми причинами деформирующего артроза суставов колена являются возрастные изменения и травмы. Первичный возрастной деформирующий артроз – это в основном женское заболевание. Травмы же могут быть как у женщин, так и у мужчин в любом возрасте. Частое травмирование колена связано с особенностями его строения и функционирования – даже небольшое, но резкое отклонение от нормальных параметров движения может привести к травме. Беспокоят сильные боли и невозможность полного сгибания колена. Для деформирующего артроза коленного сустава характерно также появление патологических изменений в тазобедренных и голеностопных сочленениях.
Подробно об артрозе коленного сустава читайте в этой статье.
Голеностопный
Остеоартроз протекает медленно, сначала незаметно, но уже во второй стадии развивается хронический болевой синдром. Часто осложняется плоскостопием, что еще более усиливает болевые ощущения, особенно, при движении. Полная неподвижность встречается редко, но достаточно часто процесс осложняется подвывихами и вывихами голеностопа.
Деформирующий артроз суставов рук
Верхние конечности реже нижних подвергаются острому травмированию, поэтому причиной деформирующего артроза суставов рук чаще всего бывают воспалительные заболевания и профессиональная деятельность (систематическое микротравмирование).
Деформирующий артроз плечевого сустава
Причиной деформирующего артроза плеча часто являются макро- и микротравмы у спортсменов и лиц, занимающихся тяжелым физическим трудом. При этом травмируются и околосуставные ткани, что приводит к развитию их воспаления — плечелопаточного периартрита, усиливающего боли и суставные дегенеративно-дистрофические нарушения. Причиной заболевания могут быть и хронические артриты, чаще всего – ревматоидный. Протекает заболевание длительно, болезненно и часто является причиной нетрудоспособности. Читайте нашу статью «артроз плечевого сустава».
Деформирующий артроз локтевого сустава
Локоть страдает от острых травм (падение на руку) и систематического воздействия вибрации, что характерно для таких профессий, как строители, шахтеры, и др. Хронические артриты также являются причиной, но нечасто. Протекает заболевание вначале незаметно, но постепенно развиваются боли при сгибании и разгибании руки в локте, а затем и нарушение функции конечности.
Деформирующий артроз кисти
Деформирующий артроз кисти развиваются после травм и ревматоидного артрита. Травмируется в основном запястно-пястный сустав большого пальца, в результате чего в нем развиваются дегенеративно-дистрофические процессы с болями и нарушением функции. При ревматоидном артрите деформирующий артроз протекает на фоне постоянных обострений воспалительного процесса, поэтому часто приводит к инвалидности.
Деформирующий артроз пальцев рук
Деформирующий дистрофический процесс данной локализации – следствие микротравм при систематическом выполнении мелких работ (шитье, вязание) или воспалительных процессов. При псориатическом артрите поражаются концевые суставы пальцев. Разрастание остеофитов в этой области получило название узелков Гебердена. При ревматоидном артрите поражаются нижние межфаланговые суставы и костные разрастания на них называются узелками Бушара.
Деформирующий артроз височно-нижнечелюстного сустава (ВНЧС)
Развивается на фоне стоматологических проблем, вызывающих воспалительные процессы или нарушение кровообращения в области ВНЧС. Появляются ноющие боли при жевании, открывании рта, сопровождающиеся характерным хрустом. При обострении синовита боли усиливаются. Запущенное заболевание может привести к асимметрии лица и нарушению речи.
Подробнее о заболевании читайте в тут.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Диагностика
В домашних условиях без врача поставить правильный диагноз невозможно, поэтому очень важно выбрать клинику, где можно будет провести полное обследование:
- Лабораторная диагностика – анализы крови, выявляющие воспалительные, обменные, аутоиммунные нарушения.
- Инструментальные методы исследования:
- рентгенография пораженного сустава;
- магнитно-резонансная томография (МРТ) – при необходимости уточнения диагноза на начальных стадиях заболевания;
- УЗИ – для выявления нарушений в окружающих мягких тканях;
- артроскопия с биопсией тканей – при необходимости уточнения характера патологического процесса.
Лечение деформирующего артроза
Деформирующий артроз требует длительного комплексного лечения, включающего:
- медикаментозную терапию;
- немедикаментозные методы лечения;
- народные методы;
- хирургическое лечение.
Медикаментозная терапия
Первейшей задачей является избавление больных людей от боли. С этой целью проводится симптоматическое лечение. В зависимости от степени выраженности болевого синдрома внутримышечно, ректально, внутрь или наружно назначают препараты из следующих лекарственных групп:
- Нестероидные противовоспалительные средства (НПВС), обладающие обезболивающим действием. Все НПВС делятся на:
- неселективные – первые препараты этой группы, подавляющие действие фермента циклооксигеназы (ЦОГ), участвующего в синтезе простагландинов (ПГ) – биологически активных веществ, поддерживающих воспаление; но существуют ПГ, отвечающие и за другие физиологические реакции, например, за защиту слизистой желудочно-кишечного тракта (ЖКТ) от повреждений; угнетение этих ПГ приводит к раздражению ЖКТ, поэтому неселективные НПВС (Диклофенак, Ибупрофен (Нурофен), Кеторолак (Кеторол) и др.) противопоказаны при язвенных процессах в различных отделах ЖКТ; но это эффективные средства и при отсутствии противопоказаний для применения их прием назначают при артрозах;
- селективные (избирательные) – препараты последнего поколения, подавляющие действие только фермента ЦОГ-2, отвечающего за синтез провоспалительных ПГ; они не подавляют действие ЦОГ-1 и не оказывают побочных эффектов на ЖКТ; это Нимесулид (Найз), Мелоксикам (Мовалис), Целекоксиб (Целебрекс), Эторикоксиб (Аркоксиа); их можно применять при заболеваниях ЖКТ.
- Миорелаксанты, снимающие болезненный спазм мышц – Мидокалм.
- Местные анестетики (новокаиновые и лидокаиновые блокады) – инъекции в наиболее болезненные точки.
Патогенетическая терапия (воздействие на механизмы развития заболевания) включает:
- Препараты, в состав которых входят хондроитин и глюкозамин (хондропротекторы) – биологически активные вещества, способствующие восстановлению хрящевой ткани; их назначают в виде таблеток, инъекций, мазей (Терафлекс, Артра, Дона, Структум, Хондроитин).
- Препараты на основе гиалуроновой кислоты – внутрисуставное введение улучшает амортизационные свойства сустава, предупреждает травмирование хрящевой и костной тканей.
Немедикаментозное лечение
Этот раздел консервативного лечения включает в себя: правильное рациональное питание, средства фиксации суставов, лечебную физкультуру, массаж, физиотерапевтические методы и др.
Питание
Специальной диеты при деформирующем остеоартрозе нет. Следует придерживаться правил рационального полноценного питания, исключив из рациона высококалорийные продукты (жирное мясо, мясные консервы, копченые колбасы) и легкоусвояемые углеводы (сладости, сдобу, сладкие газированные напитки), так как требуется поддерживать нормальную массу тела, не допуская ожирения.
Фиксация суставов
Необходимость в фиксации возникает для придания конечности правильного положения. С этой целью назначают ношение ортезов, наколенников (если у пациента деформирующий артроз коленного сустава), фиксацию суставов при помощи специальных липких лент (тейпирование), опору при хождении на трости и костыли.
Лечебная физкультура (ЛФК) и массаж
Двигательная активность стимулирует восстановление суставной функции. Поэтому комплексы ЛФК являются основным видом лечения при деформирующем артрозе. Подбираются комплексы для каждого пациента индивидуально в зависимости от его состояния. Первые занятия обязательно проходят под контролем инструктора ЛФК и только после того, как пациент научится правильно выполнять все упражнения, допускается их выполнение в домашних условиях. Основные правила выполнения ЛФК:
- регулярность занятий;
- отсутствие резких движений;
- повышение нагрузок под контролем болевых ощущений – как только появляется боль, нагрузка снижается.
Очень полезны плаванье и выполнение плавных физических упражнений (пилатес, йога). Не рекомендуется прыгать, играть в подвижные игры с нагрузкой на патологически измененные суставы.
Массаж активизирует кровообращение, обмен веществ в суставных и околосуставных тканях, способствуя их регенерации.
Физиопроцедуры
Физиолечение обязательно входит в состав комплексной терапии. Назначают процедуры для устранения боли, воспаления и отека при синовите (электрофорез с новокаином, гидрокортизоном), устранения мышечного спазма (парафин, озокерит), стимуляции регенерации тканей (магнито- и лазеротерапия), повышения общей сопротивляемости организма (УФО).
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Народные средства
Эти методы позволяют расширить спектр комплексного лечения и снизить лекарственную нагрузку:
- луковый отвар на овощном бульоне; среднего размера луковицу порезать, зажарить на сливочном масле, затем отварить в половине литра воды до тех пор, пока лук полностью не разварится; в отвар добавить стакан овощного бульона (капуста + морковка + картошка), довести до кипения; полученный бульон разделить на 2 порции и выпить в два приема за полчаса до еды; курс от 4 до 6 недель; отлично стимулирует обменные процессы;
- медовый массаж перед сном; столовую ложку теплого жидкого меда нанести на болезненный участок над суставом и легкими круговыми движениями втирать на протяжении 3 – 5 минут; прикрыть хлопчатобумажной салфеткой, укутать и оставить на ночь.
Хирургическое лечение деформирующего артроза
В случаях, когда консервативные методы лечения не помогают, проводят операцию эндопротезирования – замены разрушенного сустава на искусственный.
Подход к лечению заболевания в нашей клинике
Специалисты клиники «Парамита» в Москве используют не только все современные методы диагностики и лечения остеоартроза, но также активно применяют традиционные восточные методики. Такие, как рефлексотерапия (иглоукалывание, прижигание, точечный массаж), фитотерапия и др.
Каждый пациент для нас уникален. Такой подход позволяет быстро устранить болевой синдром и значительно ускорить процесс лечения и реабилитации больных деформирующим артрозом. При регулярном проведении поддерживающего лечения наши пациенты забывают о своих проблемах и ведут обычный образ жизни.
Общие клинические рекомендации
При остеоартрозе можно и нужно:
- больше двигаться, чередуя нагрузки с отдыхом;
- регулярно заниматься ЛФК; в особом приоритете плавание;
- правильно регулярно питаться;
- избегать физических травм и затяжных стрессов – это снижает риск прогрессирования болезни;
- выполнять все назначения лечащего врача.
Нельзя:
- поднимать тяжести, делать тяжелую физическую работу;
- выполнять физические упражнения при появлении болей;
- длительно находиться в вынужденном положении, особенно, в положении стоя;
- допускать появление лишнего веса;
- много курить и злоупотреблять спиртным.
Профилактика
Чтобы предупредить возрастные дегенеративно-дистрофические нарушения, нужно вести здоровый подвижный образ жизни. Для профилактики вторичного остеоартроза нужно тщательно лечить все заболевания и травмы суставов.
Частые вопросы по заболеванию
Можно ли остановить деформирующий артроз?
Как быстро прогрессирует деформирующий артроз?
Какой врач лечит?
Какие прогнозы обычно дают врачи?
Может ли развиться заболевание у детей?
Да, на фоне врожденных пороков развития суставов, а также после перенесенных заболеваний и травм.
Деформирующий артроз – это длительное постоянно прогрессирующее заболевание. Если его не лечить, мучительные боли и инвалидность обеспечены. Поможет только врач, но очень важно выбрать клинику с опытными специалистами. Врачи московского медицинского центра «Парамита» имеют такой опыт, они вам обязательно помогут!
Литература:
- Алексеева Л. И. Современные подходы к лечению остеоартроза// РМЖ. 2003. Т. 11. № 4. С. 201–205.
- Reginster J. Y., Deroisy R., Rovati L. C. et al. Long-term effects of glucosamine sulphate on osteoarthritis progression: a randomized, placebo-controlled clinical trial// Lancet. 2001; V. 357: 251–256.
- Hajjal H. E. L., Marcelis A., Devogelaer J. P., Manicourt D. H. Celecoxib has a positive effect on the overall metabolism of hyaluronan and proteoglycans in human osteoarthritic cartilage// J. Rheum. 2003; 30: 2444–2451.