Тестирование по акушерско-генекологической помощи для студентов заочного и очного отделения. Правильный вариант ответа выделен символом «+»
Вопрос: 1. ДЛЯ ПЕРВОГО ПЕРИОДА РОДОВ ПЕРИОД РАСКРЫТИЯ ХАРАКТЕРНО
+1 появление регулярных схваток
2 появление потуг
3 прорезывание головки плода
4 рождение плаценты
Вопрос: 2. ДЛЯ ВТОРОГО ПЕРИОДА РОДОВ ПЕРИОД ИЗГНАНИЯ ХАРАКТЕРНО НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ
1 появление потуг
2 прорезывание головки плода
3 рождение плода
+4 рождение плаценты
Вопрос: 3. ПРИ ПОТУГАХ В ОТЛИЧИЕ ОТ СХВАТОК
1 уменьшается интенсивность боли
2 происходит изолированное сокращение гладкой мускулатуры матки
+3 присоединяется сокращение поперечно-полосатой мускулатуры тела
4 отсутствует напряжение мышц брюшного пресса
Вопрос: 4. ПРИ ДОГОСПИТАЛЬНОМ ОБСЛЕДОВАНИИ РОЖЕНИЦЫ ФЕЛЬДШЕР ДОЛЖЕН НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ
1 собрать общий и акушерский анамнез
2 определить периодичность и продолжительность схваток
+3 выполнить влагалищное исследование
4 произвести аускультацию плода
Вопрос: 5. ПРИ ПОЯВЛЕНИИ У РОЖЕНИЦЫ ПОТУГ ВО ВРЕМЯ ОСМОТРА ФЕЛЬДШЕР СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ДОЛЖЕН
1 немедленно транспортировать роженицу в ближайшее лечебное учреждение
2 немедленно транспортировать роженицу в акушерский стационар
3 вызвать на себя акушерскую бригаду
+4 проводить акушерское пособие на месте
Вопрос: 6. ПРИ ПОЯВЛЕНИИ У РОЖЕНИЦЫ ПОТУГ ВО ВРЕМЯ ТРАНСПОРТИРОВКИ В АКУШЕРСКИЙ СТАЦИОНАР ФЕЛЬДШЕР СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ДОЛЖЕН
1 немедленно транспортировать роженицу в ближайшее лечебное учреждение
2 продолжить транспортировку роженицы в акушерский стационар
3 вызвать на себя акушерскую бригаду
+4 проводить акушерское пособие в салоне санитарного транспорта
Вопрос: 7. ПРИ ПРИЕМЕ РОДОВ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ ФЕЛЬДШЕР ДОЛЖЕН НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ
1 придать роженице положение на спине с валиком под тазом, с согнутыми в коленях и широко разведенными ногами
2 обработать наружные половые органы роженицы и руки медицинского персонала дезинфицирующим раствором
3 при прорезывании головки произвести защиту промежности с бережным выведением головки плода из родовых путей
+4 провести ручное отделение последа
Вопрос: 8. ДЛЯ ОПРЕДЕЛЕНИЯ СОСТОЯНИЯ НОВОРОЖДЕННОГО ПО ШКАЛЕ АПГАР ОЦЕНИВАЕТСЯ НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ
1 сердцебиение
2 дыхание
+3 артериальное давление
4 окраска кожи
Вопрос: 9. ДЛЯ ОПРЕДЕЛЕНИЯ СОСТОЯНИЯ НОВОРОЖДЕННОГО ПО ШКАЛЕ АПГАР ОЦЕНИВАЕТСЯ НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ
1 сердцебиение
2 мышечный тонус
3 пяточный рефлекс
+4 реакция зрачков
Вопрос: 10. ПРИ ПОСЛЕРОДОВОМ КРОВОТЕЧЕНИИ, ОБУСЛОВЛЕННОМ ГИПОТОНИЕЙ МАТКИ, НА ДОГОСПИТАЛЬНОМ ЭТАПЕ НЕОБХОДИМО НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ
1 проводить наружный массаж матки через переднюю брюшную стенку
2 однократно ввести окситоцин
+3 выполнить тугую тампонаду полости матки
4 обеспечить экстренную госпитализацию в ближайший акушерский стационар на фоне проведения инфузионной терапии
Вопрос: 11. ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ ПРОЯВЛЯЕТСЯ НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ
1 внезапно возникшей болью в животе, сопровождающейся кровянистыми выделениями из влагалища
+2 судорогами
3 остро развивающимися признаками гипоксии плода
4 признаками геморрагического шока
Вопрос: 12. ПРИ ПОДОЗРЕНИИ НА ПРЕЖДЕВРЕМЕННУЮ ОТСЛОЙКУ НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ ФЕЛЬДШЕР СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ДОЛЖЕН
1 рекомендовать беременной обратиться в женскую консультацию
2 вызвать на себя акушерскую бригаду
3 немедленно транспортировать роженицу в ближайшее лечебное учреждение
+4 незамедлительно доставить беременную в ближайший акушерский стационар
Вопрос: 13. К ПОЗДНИМ ГЕСТОЗАМ ОТНОСИТСЯ НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ
+1 неукротимая рвота беременных
2 нефропатия беременных
3 преэклампсия
4 эклампсия
Вопрос: 14. НЕФРОПАТИЯ БЕРЕМЕННЫХ ПРОЯВЛЯЕТСЯ НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ
1 отеками
2 артериальной гипертензией
3 протеинурией
+4 судорожным синдромом
Вопрос: 15. ХАРАКТЕРНЫМ ПРИЗНАКОМ ПРЕЭКЛАМПСИИ У БЕРЕМЕННОЙ С ГЕСТОЗОМ ТЯЖЕЛОЙ СТЕПЕНИ ЯВЛЯЕТСЯ
1 увеличение массы тела на 1 кг в течение 2 недель
2 повышение артериального давления до 180 на 110 мм рт.ст.
+3 появление боли в эпигастральной области
4 отечность нижних конечностей
Вопрос: 16. РАЦИОНАЛЬНЫМ ОБЪЕМОМ ЛЕЧЕБНЫХ МЕРОПРИЯТИЙ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ У БЕРЕМЕННЫХ С ГЕСТОЗОМ ТЯЖЕЛОЙ СТЕПЕНИ ЯВЛЯЕТСЯ
+1 масочный наркоз закисью азота с кислородом, внутривенное введение дроперидола, реланиума и магния сульфата, госпитализация в акушерский стационар, лежа на носилках
2 внутривенное введение дроперидола, реланиума и магния сульфата, оксигенотерапия, госпитализация в акушерский стационар, лежа на носилках
3 незамедлительная транспортировка в акушерский стационар без дополнительных лечебных мероприятий
4 масочный наркоз закисью азота с кислородом, внутривенное введение дроперидола, реланиума и магния сульфата, вызов на себя акушерской бригады
Вопрос: 17. В ОБЪЕМ ДОГОСПИТАЛЬНОЙ ПОМОЩИ ПРИ ЭКЛАМПСИЧЕСКОМ СТАТУСЕ ВХОДИТ НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ
1 интубация трахеи и проведение искусственной вентиляции легких
2 внутривенное введение магния сульфата, дроперидола, спазмолитиков
3 внутривенное введение противосудорожных препаратов
+4 проведение дегидратационной терапии лазиксом
Вопрос: 18. РАЦИОНАЛЬНАЯ ДОГОСПИТАЛЬНАЯ ТАКТИКА ПРИ НАЧАВШЕМСЯ АБОРТЕ ВКЛЮЧАЕТ
1 рекомендацию соблюдения постельного режима, актив в женскую консультацию
2 введение сокращающих матку средств окситоцин, повторный осмотр через 2 часа
+3 госпитализацию в гинекологическое отделение стационара
4 введение сокращающих матку средств окситоцин, госпитализацию в гинекологическое отделение стационара
Вопрос: 19. РАЗРЫВ ТРУБЫ ПРИ ВНЕМАТОЧНОЙ БЕРЕМЕННОСТИ ПРОЯВЛЯЕТСЯ НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ
1 длительной задержкой месячных
2 внезапно возникшей острой болью внизу живота
+3 обильными кровянистыми выделениями из половых путей
4 признаками геморрагического шока
Вопрос: 20. РАЦИОНАЛЬНАЯ ДОГОСПИТАЛЬНАЯ ТАКТИКА ПРИ НАРУШЕННОЙ ВНЕМАТОЧНОЙ БЕРЕМЕННОСТИ ВКЛЮЧАЕТ
1 экстренную госпитализацию в гинекологическое отделение стационара без дополнительных лечебных мероприятий
+2 экстренную госпитализацию в гинекологическое отделение стационара на фоне поддерживающей инфузионной терапии
3 обезболивание, госпитализацию в гинекологическое отделение стационара на фоне поддерживающей инфузионной терапии
4 введение сокращающих матку средств окситоцин, госпитализацию в гинекологическое отделение стационара на фоне поддерживающей инфузионной терапии
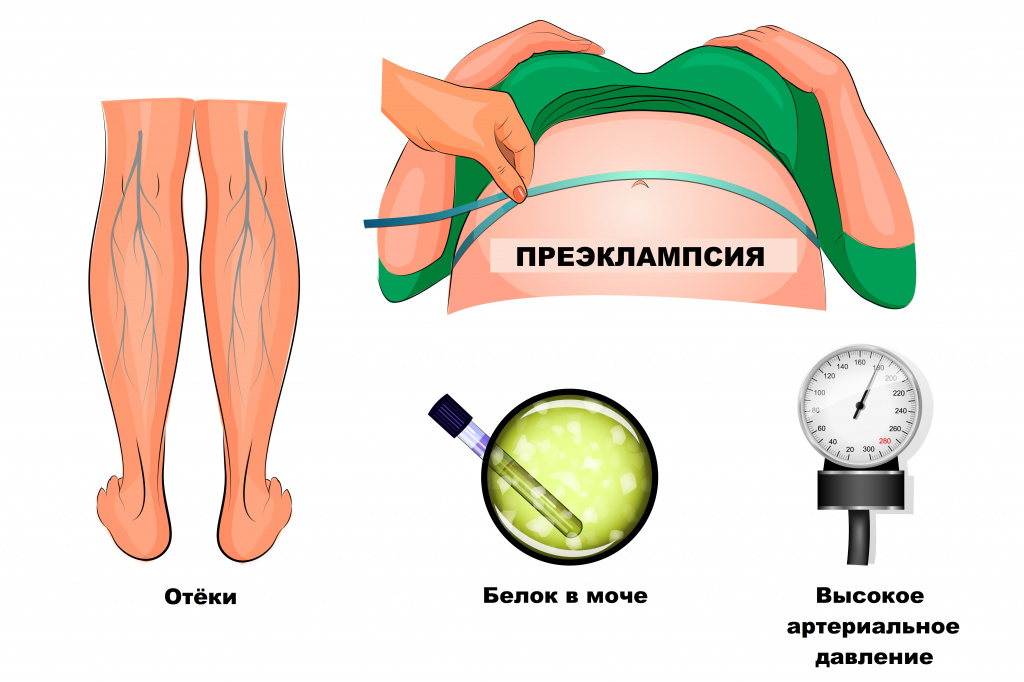
Гестоз (поздние токсикозы беременных, ПТГ) – патологические состояния второй половины беременности, характеризующиеся триадой основных симптомов: отеки (скрытые и видимые), протеинурия (наличие белка в моче), гипертензия (стойкое повышение артериального давления). Сопровождается расстройствами функций жизненно-важных систем: сердечно-сосудистой, нервной, эндокринной, гемостаза. По степени тяжести нарушений различают претоксикоз, водянку беременных, нефропатию беременных, преэклампсию и эклампсию. Могут явиться причиной материнской и детской смертности.
Общие сведения
Гестозом или поздним токсикозом беременных называется осложненное течение III триместра беременности, характеризующееся развитием глубоких нарушений в жизненно важных органах и системах, особенно в сосудистом русле и кровообращении. Гестоз начинает развиваться после 18-20 недель беременности, а выявляется чаще всего после 26-28 недели. Гестоз сопровождает 20-30% беременностей и является одной из самых частых причин осложненных родов (в 13-16% случаев), в том числе, материнской смертности и гибели плода. По клиническим формам гестоза различают водянку, нефропатию, преэклампсию и эклампсию беременных. Клинические формы гестоза также могут являться последовательными стадиями единого патологического процесса, начинаясь с отеков при водянке беременных и постепенно развиваясь в самую тяжелую форму – эклампсию.
Поздние токсикозы беременных разделяют на чистые и сочетанные гестозы. Чистый гестоз развивается на фоне беременности у женщин, не страдающих сопутствующими заболеваниями, а сочетанный – у женщин, имеющих в анамнезе различные заболевания. Неблагоприятное течение гестоза наблюдается у беременных, страдающих гипертонической болезнью, почечной патологией (пиелонефрит, гломерулонефрит), заболеваниями желчевыводящих путей и печени (дискенезии, ранее перенесенный гепатит), эндокринных желез (надпочечников, щитовидной, поджелудочной железы), нарушениями липидного обмена.
Гестоз
Причины гестоза
До сих пор акушерство и гинекология имеют несколько теории о причинах и развитии гестоза, поэтому его часто называют «болезнью теорий». Кортико-висцеральная теория трактует гестоз как заболевание, при котором нарушается физиологическая взаимосвязь между корой и подкорковыми структурами головного мозга, что вызывает рефлекторные изменения в сосудах и системе кровообращения. Важное место в развитии гестоза отводится нарушению гормонального регулирования жизненно важных функций, а также иммунологическому конфликту тканей плода и матери. Также высказываются предположения о роли наследственности в возникновении гестоза. Общепринятым считается мнение о комбинированном воздействии различных факторов в механизме развития гестоза.
Патогенез
В основе нарушений, вызывающих гестоз, лежит возникновение генерализованного спазма сосудов, вызывающего нарушение кровоснабжения тканей и органов. Сосудистый спазм вызывает повышение артериального давления, уменьшение общего объема крови, циркулирующей в сосудистом русле. Эти механизмы развития гестоза приводят к нарушению питания и нормального функционирования клеток и тканей. Поражение внутренней оболочки сосудов – эндотелия обусловливает повышение проницаемости сосудистой стенки и выпотевание жидкости в ткани, изменение текучести, вязкости и свертываемости крови, склонность к тромбообразованию в сосудистом русле. Наибольшей чувствительностью к недостаточному кровоснабжению и кислородному голоданию обладают клетки головного мозга, почек, печени и плацента.
При гестозе беременных происходят структурные и функциональные нарушения в головном мозге: нарушение микроциркуляции, образование тромбов, дистрофические изменения нервных клеток, развитие мелкоточечных или мелкоочаговых кровоизлияний, повышение внутричерепного давления. Нарушение функционирования почек при гестозе может проявляться различно: от появления в моче белка до развития острой почечной недостаточности. Расстройство кровообращения в тканях печени при гестозе вызывает развитие очаговых некрозов и кровоизлияний. Нарушение плацентарного кровоснабжения при гестозе ведет к развитию гипоксии и внутриутробной задержки развития плода.
Клинические проявления гестоза
Ранним проявлением гестоза служит водянка, характеризующаяся задержкой в организме жидкости и появлением стойких отеков. Вначале отеки обычно бывают скрытыми, и судить о них можно только по чрезмерному (свыше 300 г в неделю) либо неравномерному увеличению массы тела. Появление видимых, явных отеков служит основой классификации стадий водянки:
- I стадия водянки – отеки ног (стоп и голеней)
- II стадия водянки — отеки ног и передней брюшной стенки живота
- III стадия водянки — отеки ног, живота, рук и лица
- IV стадия водянки – генерализованные, универсальные отеки
Отеки при гестозе развиваются в результате уменьшения диуреза и задержки в организме жидкости. Отеки сначала образуются на лодыжках, затем распространяются выше. Иногда отеки одновременно образуются на лице. По утрам отечность менее выражена, т. к. за время ночного сна жидкость распределяется по всем тканям равномерно. В течение дня отеки опускаются на нижние конечности и низ живота.
При водянке общее самочувствие и состояние беременных обычно не нарушается. При выраженных отеках женщины жалуются на утомляемость, чувство тяжести в ногах, жажду. При развитии гестоза отеки выявляются путем осмотра, систематического взвешивания женщины и измерения ее диуреза. О развитии отеков при гестозе свидетельствует чрезмерная прибавка массы тела и отрицательный диурез (преобладание количества выпитой жидкости над выделенной).
Для нефропатии беременных с гестозом характерно сочетание триады симптомов: отеков, гипертонии беременных (повышения артериального давления) и протеинурии (появления в моче белка). Даже наличие любых двух указанных симптомов, позволяет говорить о нефропатии. Развитию нефропатии при гестозе, как правило, предшествует водянка беременных. Увеличение показателей артериального давления до 135/85 мм рт.ст. и выше расценивается как проявление нефропатии. При гестозе знать исходные данные артериального давления до беременности и в первой половине беременности.
Патологическим повышением артериального давления у беременных считается увеличение его систолических показателей от 30 мм рт.ст. и выше по сравнению с исходными цифрами и диастолических — от 15 мм рт.ст. и выше. Особенно важным показателем при гестозе является подъем диастолического давления, свидетельствующего о снижении плацентарного кровообращения и кислородной недостаточности плода.
Развитие опасных осложнений при гестозе (кровотечений, преждевременной отслойки плаценты, гибели плода) вызывается не столько высокими показателями артериального давления, сколько его колебаниями. Протеинурия (появление в моче белка) при гестозе свидетельствует о прогрессировании течения нефропатии. При этом у беременной суточный диурез (объем мочи) снижается до 500-600 мл или менее. Чем ниже диурез и длительнее течение нефропатии, тем хуже дальнейший прогноз на течение и исход беременности.
Также ухудшают прогноз сочетанные формы гестоза — нефропатия, развившаяся на фоне гипертонии, нефрита, пороков сердца и т. д. При длительном течении нефропатия может перейти в более тяжелую стадию гестоза – преэклампсию, вызывать развитие почечной недостаточности, кровотечений, преждевременных родов, гипоксии и гипотрофии плода, асфиксии новорожденных, внутриутробной гибели плода. При обследовании женщин с гестозом важное диагностическое значение имеет характеристика сосудов глазного дна, отражающих состояние мозгового кровообращения.
Преэклампсия при гестозе беременных обычно развивается из тяжелых форм нефропатии и характеризуется преимущественным расстройством кровообращения центральной нервной системы. К симптомам нефропатии в этой стадии гестоза присоединяются головные боли, тяжесть в затылке, боли в правом подреберье и подложечной области, тошнота, нередко рвота. Также отмечаются нарушение памяти, сонливость или бессонница, раздражительность, вялость, безразличие, расстройство зрения (ощущение пелены, тумана, сетки и мелькания мушек перед глазами), свидетельствующие о нарушении кровообращения головного мозга и поражении сетчатки. Нередко возникают боли в эпигастрии и правом подреберье, обусловленные мелкими кровоизлияниями в стенки желудка и ткани печени.
Основные показатели, характеризующие стадию преэклампсии гестоза беременных:
- артериальное давление — 160/110 мм рт.ст. и выше;
- количество белка в моче — от 5 г и более в сутки;
- диурез менее 400 мл;
- зрительные и мозговые нарушения;
- тошнота и рвота;
- снижение тромбоцитов в крови и показателей системы свертываемости крови;
- расстройство функций печени.
Наиболее тяжелым проявлением гестоза беременных является эклампсия, характеризующаяся прогрессированием признаков нефропатии и преэклампсии, а также судорогами с потерей сознания. При эклампсии развитие судорожного припадка может быть спровоцировано внешними раздражающими факторами: рекой болью, звуком, ярким светом, стрессом. Продолжительность судорожного припадка составляет 1-2 минуты, начинается с подергивания мышц век, лица, распространяясь затем на мышцы конечностей и всего тела. Взгляд застывает, зрачки закатываются под подвижное веко, уголки рта опускаются, пальцы рук сжимаются в кулаки.
Через 30 секунд развиваются тонические судороги: тело беременной напрягается и вытягивается, позвоночник выгибается, голова запрокидывается назад, челюсти сжимаются, кожа приобретает синюшный оттенок. Ввиду задействованности дыхательных мышц наступает прекращение дыхания и потеря сознания. В этот период может наступить кровоизлияние в головной мозг и смерть беременной.
Спустя 10-20 секунд наступают клонические судороги: пациентка бьется в судорогах, непрерывно двигая руками и ногами и, как бы, подпрыгивая в постели. Через 30 секунд -1,5 минуты, к концу припадка судороги ослабевают и прекращаются, появляется хриплое, с выделением пены изо рта, дыхание. Нередко, в связи с прикусыванием языка, пена окрашивается кровью. Еще через 30 секунд дыхание выравнивается, кожа розовеет, зрачки сужаются. После возвращения сознания пациентка не помнит о припадке, испытывает общую слабость и головную боль. Любые раздражители (инъекции, громкие разговоры, исследования, боль) могут вызвать начало нового припадка.
При эклампсии могут возникать опасные для жизни матери и плода осложнения: геморрагический инсульт, отек мозга и легких, отслойка сетчатки, отслойка плаценты, кровоизлияния в почки и печень, кома. При гестозе опасно развитие бессудорожной формы эклампсии, когда коматозное состояние развивается внезапно на фоне высоких показателей артериального давления. Часто такая форма эклампсии обусловлена кровоизлиянием в мозг и ведет к летальному исходу.
Эклампсию при гестозе беременных следует дифференцировать от эпилептического приступа, который характеризуется наличием эпилепсии в анамнезе женщины, нормальных анализов мочи и показателей артериального давления, эпилептического крика перед судорожным припадком.
Диагностика гестоза
При диагностике гестоза принимают во внимание амнестические данные, жалобы беременной, результаты объективного и лабораторного исследований. С целью оценки степени нарушений при гестозе целесообразно провести исследования:
- свертывающей системы крови (коагулограмма);
- общего анализа крови;
- общего и биохимического анализов мочи;
- биохимических показателей крови;
- соотношения объема употребляемой жидкости и выделяемой мочи;
- артериального давления;
- динамики изменения массы тела;
- состояния глазного дна.
Для уточнения состояния плода и плацентарного кровотока при гестозе проводится УЗИ и допплерография маточно-плацентарного кровотока. При гестозе дополнительно необходимы консультации окулиста, терапевта, невролога, нефролога.
Осложнения гестоза
Развитие осложнений гестоза всегда сопряжено с гибелью беременной и плода. Течение гестоза может осложниться развитием почечной и сердечной недостаточности, отека легких, кровоизлияниями в печень, надпочечники, почки, кишечник, селезенку, поджелудочную железу.
Характерными осложнениями гестоза являются преждевременное отслоение нормально расположенной плаценты, плацентарная недостаточность, ведущая к задержке развития, гипоксии и гипотрофии плода. При тяжелом течении гестоза может развиваться HELLP-синдром, название которого является аббревиатурой симптомов: H — гемолиза, EL — повышения уровня печеночных ферментов, LP — снижения уровня тромбоцитов.
Лечение гестоза
Основными принципами лечения возникшего гестоза являются: осуществление госпитализации и соблюдение лечебно-охранительных мероприятий, устранение нарушений в функционировании жизненно важных органов и систем, бережное и быстрое родоразрешение. Амбулаторное лечение гестоза допускается лишь при I стадии водянки. Беременные с тяжелыми гестозами (нефропатией, преэклампсией, эклампсией) госпитализируются в стационары с наличием реанимационного блока и отделения для недоношенных детей. В особо тяжелых случаях гестоза показано досрочное прерывание беременности.
Лечебные мероприятия при гестозе направлены на профилактику и лечение осложненной беременности и внутриутробных нарушений плода (гипоксии, гипотрофии и задержки развития) путем нормализации:
- деятельности центральной нервной системы;
- циркуляции, свертываемости, вязкости крови;
- обменных процессов;
- состояния сосудистой стенки;
- показателей артериального давления;
- водно-солевого обмена.
Продолжительность лечения гестоза зависит от степени выраженности его проявлений. При легкой степени нефропатии госпитализация осуществляется не менее, чем на 2 недели, при средней степени – на 2-4 недели с учетом состояния плода и беременной с последующей выпиской под наблюдение в женской консультации. Тяжелые формы гестозов (нефропатии, преэклампсии и эклампсии) лечатся в стационаре под наблюдением реаниматологов вплоть до родоразрешения.
Досрочное родоразрешение при гестозе показано при стойкой нефропатии средней тяжести, если эффект от лечения отсутствует в течение 7-10 дней; тяжелых формах гестоза в случаях безуспешности мероприятий интенсивной терапии на протяжении 2-3 ч; нефропатии, сопровождающейся задержкой развития и роста плода на фоне проводимого лечения; эклампсии и ее осложнениях.
Самостоятельные роды при гестозах беременных допускаются при удовлетворительном состоянии роженицы, эффективности проводимой терапии, отсутствии внутриутробных нарушений развития плода по результатам кардиомониторного и ультразвукового исследований. Отрицательная динамика в состоянии беременной с гестозом (повышение показателей артериального давления, наличие мозговых симптомов, нарастание гипоксии плода) служит показанием к оперативному родоразрешению.
Профилактика гестоза
Факторами, предрасполагающими к развитию гестоза, являются: наследственная предрасположенность, хроническая патология внутренних органов у беременной (почек, сердца, печени, сосудов), резус-конфликт, многоплодная беременность, крупный плод, беременность у женщины старше 35 лет. Профилактика гестоза у женщин с факторами риска должна проводиться с начала II триместра беременности.
С целью предотвращения развития гестоза у беременных рекомендуется организация рационального режима отдыха, питания, двигательной активности, пребывания на свежем воздухе. Даже при нормальном развитии беременности необходимо ограничение употребления жидкости и соли, особенно во второй ее половине. Важной составляющей профилактики гестоза является ведение беременности на протяжении всего срока: ранняя постановка на учет, регулярные посещения, контроль массы тела, артериального давления, лабораторные исследования мочи и т. д. Назначение медикаментозной профилактики при гестозах зависит от сопутствующих заболеваний и проводится по индивидуальным показаниям.
Гестоз при беременности
Гестоз или поздний токсикоз — достаточно частое осложнение беременности, которое возникает во второй её половине, характеризуется нарушением функций жизненно важных органов и систем и является наиболее частой причиной тяжёлых осложнений для матери, плода и новорожденного.
Причины гестоза
Причины возникновения гестоза разнообразны, но в целом объясняются рефлекторными изменениями в сосудистой системе и нарушением кровообращения – из-за нарушения гормональной регуляции функций жизненно важных органов и иммунологической несовместимости тканей матери и плода.
При гестозе нарушаются функции головного мозга, печени, и, особенно, почек: от появления белка в моче до развития острой почечной недостаточности. Возникают и выраженные изменения в плаценте, которые являются причиной снижения плодово-плацентарного кровотока с формированием хронической гипоксии и задержки развития плода.
Стадии патологии
Развивается гестоз в нескольких вариантах – как водянка беременных, нефропатия беременных, преэклампсия и эклампсия. Если он возникает при отсутствии каких-либо других заболеваний, говорят о «чистом гестозе». На фоне же уже имеющихся заболеваний (гипертоническая болезнь, заболевания почек, печени, патология эндокринной системы, нарушения жирового обмена), речь идет о сочетанном гестозе.
Водянка
Водянка беременных, формирующаяся из-за задержки жидкости в организме, характеризуется стойкими отеками и является одним из ранних проявлений гестоза. Различают скрытые и явные отеки. О скрытых сигнализирует избыточная или неравномерная еженедельная прибавка массы тела беременной. Явные (видимые) отеки по их распространенности делят на степени: I степень — отеки ног, II степень — отеки ног и живота, III степень — отеки ног, передней стенки живота и лица, IV степень – всё предыдущее и появление свободной жидкости в брюшной полости (анасарка). Обычно отеки начинают образовываться в области лодыжек, постепенно распространяясь выше. Утром они менее заметны: во время ночного отдыха жидкость перераспределяется по всему телу. К сожалению, даже при выраженных отеках самочувствие беременных часто остается хорошим, из-за чего женщина не торопится обращаться к врачу.
Нефропатия
Нефропатия беременных характеризуется сочетанием трёх симптомов: вышеописанных отеков, повышения артериального давления (АД) и наличия белка в моче. Могут, впрочем, отмечаться и только два симптома из трёх, в различных сочетаниях. Нефропатия обычно развивается на фоне предшествующей ей водянки. Об артериальной гипертензии беременных свидетельствует повышение систолического артериального давления на 30 пунктов от исходного, а диастолического — на 15 и выше (в среднем – более 140/95 мм.рт.ст.). Особое значение имеет увеличение диастолического давления и особенно его резкие колебания. Необходима и оценка состояния сосудов глазного дна, которые отражают характер мозгового кровообращения. Прогрессирующее увеличение белка в моче свидетельствует об ухудшении течения заболевания, особенно при одновременном уменьшении объема выделяемой мочи. Чем меньше выделяется мочи и чем длительнее нефропатия, тем хуже прогноз состояния, как беременной, так и исхода её беременности. Нефропатия может перейти в преэклампсию, а затем и в эклампсию и вызвать тяжелые нарушения функции жизненно важных органов.
Преэклампсия
Преэклампсия, кроме вышеперечисленной триады симптомов, проявляется чувством тяжести в затылке, головными болями, болями в животе, тошнотой и рвотой. Одновременно с ними встречаются нарушения памяти, бессонница или сонливость, раздражительность или безразличие и вялость. Эти симптомы обусловлены нарушением мозгового кровообращения. Отмечается также ослабление зрения, мелькание «мушек» или искр и «пелена» перед глазами из-за поражения сетчатки глаз. АД при преэклампсии – 160/110 мм рт. ст. и выше; содержание белка в моче – от 5 г в сутки и более; выделяемой же мочи за сутки – менее 400 мл.
Эклампсия
Эклампсия представляет собой наиболее тяжелую стадию гестоза, которая кроме симптомов, характерных для нефропатии и преэклампсии, проявляется ещё и приступами судорог. Появление судорожного припадка при эклампсии чаще всего провоцируется внешними раздражителями: ярким светом, резким звуком, болью, стрессовой ситуацией. После припадка пациентка некоторое время лежит без сознания, а когда сознание возвращается, она ничего не помнит о случившемся, жалуется на головную боль и общую разбитость. Очень плохо, если такое бессознательное состояние не прерывается, а переходит в следующий припадок, что говорит об отеке мозга. Реже бывает бессудорожная форма эклампсии, при которой пациентка жалуется на сильные головные боли, потемнение в глазах. При такой форме эклампсии беременная может неожиданно впасть в коматозное состояние, и при этом вполне возможен летальный исход от кровоизлияния в мозг.
Осложнения и диагностика
Осложнения гестоза разнообразны и очень опасны: сердечная недостаточность и отек легких, почечная недостаточность, кровоизлияния в надпочечники, кишечник, поджелудочную железу, селезенку. Наиболее типичными и частыми осложнениями являются преждевременная отслойка плаценты и фетоплацентарная недостаточность, гипоксия плода, асфиксия новорожденных (вплоть до смерти плода).
Диагностика гестоза в нашей Клинике основана на оценке анамнеза и жалоб пациентки, результатах клинического и лабораторного обследования. Большое значение имеет и ультразвуковое исследование, при котором врач с помощью доплерометрии определит состояние маточного, плацентарного и плодово-плацентарного кровотока. При необходимости проводятся дополнительные консультации: терапевта, нефролога, невропатолога, окулиста.
Лечение гестоза
Лечение гестоза основано на создании лечебно-охранительного режима, поддержании и восстановлении функций жизненно важных органов, профилактике и лечении внутриутробной гипоксии плода и задержки его развития, быстром и бережном родоразрешении.
При водянке I степени и начальной стадии нефропатии возможно проведение лечения в амбулаторных условиях, например – в дневном стационаре Клиники “LeVita”. При более тяжёлой водянке лечение осуществляется в условиях стационара. А беременных с нефропатией тяжелой степени, преэклампсией, эклампсией целесообразно госпитализировать в те стационары, которые имеют реанимационное отделение и отделение для выхаживания недоношенных детей. Длительность лечения определяется степенью тяжести гестоза и состоянием плода. Пациентка может быть выписана из стационара с рекомендациями продолжить лечение под наблюдением врача-акушера-гинеколога. При тяжелой форме нефропатии наиболее оптимальным является наблюдение и лечение в условиях стационара до родоразрешения.
Профилактика гестоза
Профилактика гестоза проводится в первую очередь у пациенток группы риска по развитию данной патологии, имеющих нарушения жирового обмена, гипертоническую болезнь, патологию почек, заболевания эндокринной системы, перенесших инфекционные заболевания. В нашей Клинике мы начинаем её со II триместра беременности. Складывается она из рекомендаций по режиму, питанию, самоконтролю и минимального перечня медикаментов, причём продолжительность курсов медикаментозной профилактики составляет в среднем не более 3-4 недель.
Оглавление:
- Что такое поздний токсикоз беременных?
- Виды и проявления заболевания
- Осложнения позднего токсикоза (гестоза)
- Лечение гестоза
- Что можете сделать Вы?
- Что может сделать врач?
Что такое поздний токсикоз беременных?
Поздний токсикоз (гестоз) беременных – это патологическое состояние, возникающее во второй половине беременности и сопровождающееся различными нарушениями функций нервной системы вплоть до развития судорожного синдрома, сердечно-сосудистой, эндокринной систем, гемостаза и других систем, которое может привести к неблагоприятным исходам для матери и плода. Но чаще всего проявляется триадой симптомов: отеки, протеинурия, гипертензия.
Частота составляет 7-16%. Система диспансеризации позволяет госпитализировать женщин в отделения патологии беременности при появлении первых признаков заболевания. Однако в связи со стертостью клинических проявлений, нередко наблюдаемой в последнее время при данном осложнении, имеют место случаи развития судорожного синдрома (эклампсии) и других тяжелых клинических проявлений токсикоза вне стационара.
Группы риска по развитию позднего токсикоза (гестоза):
- беременные с экстрагенитальной патологией (заболевания почек, артериальная гипертензия, хронические неспецифические заболевания легких, эндокринопатии, и т.д).;
- беременные с ожирением;
- беременные, имеющие пороки сердца;
- беременные, которые имели поздний токсикоз в предыдущих беременностях;
- возраст женщины (старше 30 лет или моложе 19 лет);
- многоплодная беременность (двойня, тройня и т.д.);
- анемия беременных;
- внутриутробная гипотрофия плода (задержка развития плода);
- сенсибилизация по резус-фактору или группе крови;
- если беременная женщина имеет профессиональные вредности.
Виды и проявления заболевания
Выделяют типичные и атипичные формы позднего токсикоза (гестоза).
К типичным формам относятся: водянка, нефропатия I, II, III степени, преэклампсия, эклампсия. Эти формы рассматриваются как различные стадии одного и того же патологического процесса.
К атипичные относятся: моносимптомная нефропатия с гипертензией, нефропатия с наличием двух симптомов, эклампсия без судорог.
Водянка характеризуется появлением одного симптома – отеков, которые чаще имеют распространенный характер: на нижних и верхних конечностях, на передней брюшной стенке, в виде одутловатости или отечности лица. Водянка является начальной формой позднего токсикоза беременных. Общее состояние беременной при водянке не нарушается и только в тех случаях, когда отеки сильно выражены, возникают жалобы на чувство тяжести, быструю утомляемость, повышенную жажду. Артериальное давление остается в пределах нормы или даже несколько ниже ее. Водянка беременных в 20-24% случаев переходит в нефропатию.
Нефропатия чаще всего сочетает наличие трех симптомов – отеки, гипертензия, протеинурия (появление белка в моче). В отличие от водянки беременных при нефропатии основным симптомом являются не отеки, а артериальная гипертония, которая в тяжелых случаях может достигать 200/150 мм рт. ст. и даже выше. Степень нефропатии определяется по специальной шкале Савельевой. Шкала характеризует состояние беременных в момент осмотра.
Преэклампсия относится к более тяжелым формам позднего токсикоза. На фоне появления трех симптомов (отеки, протеинурия, гипертензия) появляются новые признаки: головная боль, головокружение, ощущение тяжести в области лба и затылка, бессонница, апатия, заторможенность, нарушение зрения («пелена» перед глазами, мелькание «мушек», иногда потеря зрения), шум в ушах, признаки расстройства желудка и печени — тошнота, рвота, боли в животе.
Любой раздражитель может привести к развитию эклампсии (судорожного припадка) — громкий звук, яркий свет, боль. Эклампсия – это самая тяжелая форма гестоза. Встречается редко. Это судорожное сокращение с потерей сознания. Имеет 4 этапа:
1 этап — длится около 20-30 секунд и характеризуется подергиванием мимических (лицевых) мышц.
2 этап — также длится около 20-30 секунд и характеризуется тоническими (длительные сокращения мышц, в результате которых конечности «застывают» в положении сгибания или разгибания, тело больного вытягивается, голова запрокидывается назад или приводится к груди) судорогами вплоть до остановки дыхания и прикусывания языка.
3 этап — длится около 2 минут и характеризуется клоническими (следующие друг за другом сокращения сгибательных и разгибательных мышц, что проявляется быстрыми непроизвольными движениями конечностей и туловища) судорогами, дыхание при этом нарушено, развивается цианоз (синеватая окраска кожи), появляется пенистая слюна с примесью крови.
4 этап — начинается с глубокого вдоха и характеризуется постепенным восстановлением дыхания, сознание может еще отсутствовать.
Осложнения позднего токсикоза (гестоза)
- сердечная недостаточность;
- отек легкого;
- острая почечная недостаточность;
- кома;
- преждевременная отслойка нормально расположенной плаценты;
- развитие плацентарной недостаточности:
- острая и хроническая гипоксия,
- внутриутробная задержка развития плода,
- преждевременные роды.
- развитие HELLP синдрома: гемолиз эритроцитов, дегенерация печеночных клеток, тромбоцитопения.
Лечение гестоза
Лечение зависит от формы гестоза.
Лечение водянки беременных производят чаще всего в дневном стационаре женской консультации.
Все остальные формы гестоза требуют лечения в стационаре отделения патологии беременных или реанимационного отделения родильного дома.
Показания к операции кесарево сечение при позднем токсикозе (гестозе):
- эклампсия;
- преэклампсия и тяжелая степень нефропатии при отсутствии эффекта от интенсивной терапии в пределах суток;
- коматозное состояние;
- анурия (отсутствие мочи, что чаще всего говорит о развитии острой почечной недостаточности);
- отслойка сетчатки глаза;
- кровоизлияние в сетчатку глаз;
- кровоизлияние в головной или спинной мозг.
- сочетание гестоза с сопутствующей патологией: ПОНРП (преждевременная отслойка нормально расположенной плаценты), крупный плод, узкий таз, аномалия родовой деятельности, отсутствие эффекта от родовозбуждения, острая гипоксия плода, тазовое предлежание плода.
Что можете сделать Вы?
Необходимо при первом же подозрении на беременность встать на учет в женской консультации. Наилучшие результаты всегда дает профилактический подход к любой медицинской проблеме. Обязательно поставьте в известность врача о хронических заболеваниях (если таковые имеются).
Желательно наблюдаться во время беременности у одного гинеколога. Тогда он будет знать все о состоянии здоровья, о течении предыдущих беременностей, сопутствующих заболеваниях, как протекала эта беременность. Это поможет вовремя заподозрить поздний токсикоз и предотвратить его осложнения.
Что может сделать врач?
Поздний токсикоз устанавливается при задержке жидкости: избыточной прибавке в весе, отёках, увеличении артериального давления, судорогах. При позднем токсикозе в анализах мочи обнаруживается белок. Окулист при осмотре замечает изменения глазного дна и снижение остроты зрения.
Поэтому чрезвычайную важность приобретает систематическое и тщательное наблюдение за беременной для своевременного выявления ранних признаков гестоза. Для этого при каждом посещении беременной консультации необходимо: 1) взвешивать ее (желательно в одно и то же время суток и в одной и той же одежде); 2) измерять АД на обеих руках; 3) проводить исследование мочи; 4) осуществлять тщательное акушерское обследование.

К группе риска по развитию гестоза при беременности относятся:
женщины с экстрагенитальной патологией (заболевания сердечно-сосудистой системы, почек, печени, сахарный диабет, ожирение); женщины с переутомлением, хроническими стрессами; беременные женщины младше 18 и старше 35 лет; беременные, перенесшие гестоз во время предыдущей беременности; женщины с наследственной предрасположенностью к гестозу; женщины, рожавшие часто с короткими промежутками между родами или часто делавшие аборты; беременные с хроническими инфекциями или интоксикациями; социально незащищенные женщины (недостаточное питание у беременной, плохие экологические условия); женщины с генитальным инфантилизмом (задержка полового развития или недоразвитие половых органов и их функций); женщины с первой беременностью; женщины с многоплодной беременностью; женщины с вредными привычками.
Изменения, происходящие в организме при гестозе, изучены хорошо. Вследствие изменений в организме женщины повышается проницаемость сосудистой стенки, и в результате этого жидкая часть крови «уходит» из кровеносного русла и накапливается в тканях – так возникают отеки. Отекает и матка, и плацента, что ухудшает кровоснабжение и обеспечение кислородом плода. Вследствие сгущения крови повышается ее способность к образованию тромбов. Для того чтобы «протолкнуть» по сосудам эту сгустившуюся кровь, организму приходится повышать артериальное давление – еще одно проявление гестоза. Повышенная проницаемость стенки сосудов в почках приводит к попаданию в мочу и выделению из организма белка – протеинурия тоже является симптомом гестоза.

Развитие гестоза отрицательно сказывается на здоровье и матери, и плода, и может стать причиной очень серьезных последствий. Спазм сосудов и нарушения микроциркуляции, образование микротромбов могут привести к кровоизлиянию в головной мозг, тромбозу сосудов, отеку головного мозга и развитию коматозного состояния, к отеку легких, сердечной недостаточности, почечной или печеночной недостаточности. Гестоз может привести к преждевременной отслойке плаценты, к преждевременным родам, к гипоксии плода, задержке развития плода, гибели плода.
Выделяют три основных симптома гестоза:
1. Отеки — появление отеков женщина может заметить по чувству легкого онемения пальцев. При отеках трудно становится разгибать пальцы и надевать кольца на пальцы. Вначале отекают стопы, затем отеки распространяются вверх, захватывая голени, бедра, живот, шею и лицо. Отеки могут быть не только явными, но и скрытыми (отекает брюшная стенка, а увеличение живота трактуется неправильно). Об этом может свидетельствовать патологическая прибавка веса (более 350 г в неделю). Поэтому каждую беременную регулярно взвешивают при посещении женской консультации;
2. Протеинурия — появление белка в моче (в норме отсутствует). С целью выявления данного симптома беременная женщина сдает общий анализ мочи перед каждой явкой в женскую консультацию;
К осложнениям гестоза относят преэклампсию– это стадия, которая характеризуется тяжелыми нарушениями кровоснабжения головного мозга, что проявляется появлением сильнейшей головной боли, чувства тяжести в области затылка, мелькания мушек перед глазами, тошноты и рвоты, нарушения зрения, нарушения памяти, а иногда даже психических расстройств. Отмечаются также раздражительность, бессонница, вялость, боли в животе и в правом подреберье.
Самым тяжелым и грозным состоянием является эклампсия – состояние, при котором наблюдаются судороги всего тела. Приступы судорог могут провоцироваться различными факторами: резким звуком, ярким светом, стрессовой ситуацией, болью. Продолжается приступ судорог 1-2 минуты. Могут быть тонические («тянущие» судороги) и клонические (мелкие подергивания мышц). Заканчивается судорожный приступ потерей сознания. Опасны резкие колебания АД в этот момент, т. к. это приводит к разрыву сосудов головного мозга (инсульту), отслойке плаценты с последующей гипоксией и гибелью плода.
О профилактике гестоза следует позаботиться еще при планировании беременности. Необходимо провести обследование и консультации специалистов с целью выявления патологии и (при необходимости) провести лечение. Также необходимо исключить вредные привычки, т.е. заранее готовиться к зачатию. В период наступившей беременности профилактикой гестоза будут служить следующие меры: достаточный по продолжительности ночной сон (8-10 часов в сутки), дневной отдых 1-2 часа, дозированный постельный режим «Bed rest» (метод заключается в пребывании беременных в положении преимущественно на левом боку с 10 до 13 и с 14 до 17 ч, в часы, соответствующие повышенным пикам АД), ограничение физических нагрузок, исключение стрессовых ситуаций и положительный психо-эмоциональный климат в семье – наиболее важные условия профилактики гестоза. Дыхательная гимнастика, специальная лечебная физкультура для беременных, массаж шейно-воротниковой области и головы позволят уравновесить процессы торможения и возбуждения в центрах головного мозга и улучшить насыщение крови кислородом. Помогут предупредить гестоз плаванье, пилатес, йога, прогулки на свежем воздухе не менее 2 раз в день.

От развития гестоза при беременности не застрахована ни одна женщина. Но если правильно подготовиться к зачатию, своевременно встать на учет по беременности, выполнять все предписания врача и регулярно наблюдаться и обследоваться, то риск развития гестоза можно свести к минимуму.
Для этого достаточно бережно к себе относиться и чувствовать ответственность за свое здоровье и здоровье ребенка.
Врач акушер – гинеколог Роддома №2 Анна Ивановна Струк
Заведующий отделением патологии беременности Роддома №2 Ольга Ивановна Макаренко
Гестоз
Лечением данного заболевания занимается Гинеколог
- О заболевании
- Классификация гестоза
- Виды гестоза
- Клинические симптомы гестоза
- Причины гестоза
- Диагностика позднего гестоза
- Лечение гестоза
- Профилактика
- Реабилитация
- Мнение эксперта
- Вопросы и ответы
- Врачи
Что это такое?
Гестоз – это осложнение нормальной беременности, которое может развиваться после 20 недель гестации. Основными признаками являются подъем давления в артериях, появление белковых молекул в моче и отечность. В настоящее время термин «гестоз» заменен на преэклампсию, что в очередной раз подчеркивает серьезность и опасность этого патологического состояния.
О заболевании
Основу заболевания составляет генерализованный спазм сосудов. Считается, что запускает его недостаточная проникновение хориальных ворсин в спиральные артерии матки. Подобное нарушение в развитии плаценты приводит к тому, что маточные сосуды сохраняют часть гладкомышечных клеток (чего не должно быть при нормально протекающей беременности). В ответ на действие любого причинного факторы эти клетки могут спазмироваться, что приведет к локальной ишемии (недостатку кислорода и питательных веществ) плацентарной ткани.
В этих условиях страдает питание плода и запускаются компенсаторные реакции, которые приводят к генерализованному спазму сосудов в различных органах женского организма (в особенности страдают почки, сетчатая оболочка глаза, головной мозг). Одновременно с этим нарушается текучесть крови и повышается вероятность образования тромбов. Страдает и плод – недостаточность плаценты предрасполагает к гипоксии (кислородному голоданию) и отставанию в росте. Такая системность патологических реакций определяет наличие классических признаков гестоза.
Классификация гестоза
Раньше гестоз классифицировали следующим образом:
- Нефропатия легкой, средней и тяжелой степени.
- Преэклампсия – предсудорожная готовность организма.
- Эклампсия – развитие судорожного синдрома.
Степень тяжести определялась по количеству теряемого с мочой белка, уровню систолического и диастолического давления, сроку развития гестоза и наличию/отсутствию синдрома задержки плода (чем тяжелее гестоз, тем большее отставание в размерах плода). Однако переход одной стадии в другую (более опасную) мог происходить очень быстро. Поэтому в настоящее время принята современная классификация гестозов, которая предполагает выделение всего 3 стадий этого осложнения:
- Преэклампсия умеренная, при которой артериальное давление не превышает 160/110 мм рт.ст., суточная протеинурия – не более 1 г.
- Преэклампсия тяжелая, когда давление выше указанных значений, а потери белка с мочой в сутки превышают 1 г.
- Эклампсия – приступ судорог.
Такое деление определяет требуемый объем лечения при каждой из этих форм. Чем тяжелее заболевание, тем быстрее требуется родоразрешение.
Виды гестоза
По времени возникновения гестоз бывает:
-
развивающийся во время беременности – симптомы появляются не ранее 20-й недели гестации;
-
развивающийся в родах;
-
развивающийся в послеродовом периоде – потенциальная вероятность этого осложнения сохраняется в течение 28 суток после родоразрешения (только спустя месяц восстанавливается нейрогуморальный фон, измененный под влиянием плацентации).
Клинические симптомы гестоза
Классические симптомы гестоза – это явная или скрытая отечность тканей, артериальная гипертензия и протеинурия (повышенная численность белковых молекул в моче, которые, как «через сито» проскакивают в почечных клубочках). У некоторых женщин могут присутствовать одновременно 3 признака, у других – определяется только 1 или 2.
Наличие только отеков в сочетании с нормальным артериальным давлением и отсутствием белка в моче расценивается как нормальное явление. Обычно во время беременности отечный синдром появляется в сроке 30 недель и более. Развитие этого состояния связано с давлением матки на вены и повышением сосудистой проницаемости.
Тошнота, рвота, зрительные расстройства, боль в области лба, висков, боль в животе «под ложечкой» — это тревожные симптомы, которые могут указывать на риск развития экламптических судорог. Требуется немедленная акушерская помощь.
Причины гестоза
Абсолютные причины гестоза окончательно не установлены. Однако определены предрасполагающие факторы, которые повышают вероятность развития этого осложнения. К ним относятся:
-
длительно протекающие патологии сердца, почек и сосудов у беременной;
-
существовавшая до гестации гипертензия артериального русла;
-
эндокринные патологии;
-
избыток массы тела и ожирение;
-
применение методики экстракорпорального оплодотворения.
Считается, что вероятность развития преэклампсии при первых родах выше, чем при вторых и третьих. В группу риска также входят юные первобеременные (возраст до 18 лет).
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:

Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика позднего гестоза
Диагностика позднего гестоза направлена на детальную оценку состояния материнского и плодового организма. В программу обследования входят следующие методы:
-
ультразвуковое сканирование плода, плаценты и пуповины в сочетании с допплерометрией (помогает выявить нарушение гемодинамики и синдром плодовой задержки);
-
общеклинический анализ крови (для исключения анемии, дефицита тромбоцитов);
-
общеклинический анализ урины (для исключения возможной патологии почек и начального определения уровня белка);
-
коагулограмма (для идентификации нарушений свертывающей активности крови);
-
протеинурия за 24 часа (для оценки количества белка, теряемого с мочой);
-
биохимический анализ кровяной сыворотки (для определения функциональной активности почек и печени);
-
электрокардиография (для оценки состояния сердечной деятельности);
-
оценка глазного дна, определение остроты зрения и консультация окулиста.
Мнение эксперта
Тяжелые осложнения гестоза (кровотечение, преждевременное отслоение плацентарной ткани, внутриутробная гибель плода, HELLP-синдром, кровоизлияние в головной мозг и т.п.) зачастую обусловлены не столько высоким уровнем артериального давления, сколько его резкими колебаниями. Поэтому так важно воздержаться от самостоятельного назначения лекарственных препаратов, снижающих давление. Гипотензивная терапия должна проводиться по назначению и под контролем врача. От беременной женщины требуется регулярно принимать предписанные препараты и при любом изменении самочувствия или более высоком подъеме сосудистого давления стоит всегда информировать акушера-гинеколога. Плавное, медленное и правильное снижение гипертензии поможет защитить материнский и плодовый организм от потенциальных осложнений.

Лечение гестоза
Этиопатогенетическое лечение гестоза, то есть направленное на устранение причины и разрыв порочного круга, до сих пор отсутствует. Во время гестации проводится симптоматическая терапия, которая помогает устранить неблагоприятное влияние механизмов преэклампсии на фетальный и материнский организм. При тяжелой форме гестоза может быть показано срочное родоразрешение, т.к. только удаление плацентарной ткани способно разорвать запущенную «цепную реакцию».
Консервативное лечение
Консервативная терапия составляет базис лечения. Она направлена на предупреждение возможных рисков для матери и плода. Для поддержания функции почек важно употреблять не менее 2 литров чистой воды. Для снижения сосудистого давления используются гипотензивные препараты, разрешенные во время беременности.
Раньше лечение гестоза проводили с помощью инъекций магния сульфата, проводимых в вену. В нынешнем акушерстве магнезиальная терапия показана только при тяжелом гестозе или при развитии судорожного синдрома (магнезия снижает активность судорожных церебральных очагов).
Хирургическое лечение
Если несмотря на проводимую терапию, гестоз утяжеляется, или изначально имеет такое течение, то показано срочное родоразрешение. Если шейка матки «зрелая», статус матери и плода удовлетворительный, то проводят вагинальные роды под эпидуральным обезболиванием (этот вариант аналгезии способствует дополнительному снижению давления в артериях). В противном случае показано кесарево сечение.

Профилактика
Профилактика гестоза предполагает следующие мероприятия:
- ночной сон, отказ от ночной работы;
- исключение чрезмерной физ.нагрузки;
- аэробная активность трижды в неделю по 45-90 минут (активная ходьба, плавание);
- контроль за динамикой веса (избыток жировой ткани повышает риск подъема артериального давления);
- прием кальцийсодержащих средств, если женщина не употребляет молочные продукты;
- назначение аспирина с конца первого триместра в невысоких дозах.
Все лекарственные средства назначает только акушер-гинеколог. Самолечение может быть опасно, причем негативные последствия могут развиться в отдаленном периоде.
Реабилитация
Все женщины, которые перенесли гестоз, после родов должны контролировать артериальное давление и анализы мочи, регулярно обследоваться у терапевта. При сохраняющейся артериальной гипертензии показана гипотензивная терапия.
Пациентки с гестозом имеют повышенный риск развития метаболических и сердечно-сосудистых нарушений в возрасте старше 45-50 лет, т.е. в перименопаузе и менопаузе. Поэтому рекомендуется следить за массой тела и придерживаться здорового образа жизни, чтобы снизить вероятность этих заболеваний.
Вопросы и ответы
Преэклампсия. Эклампсия. Отеки, протеинурия и гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Клинические рекомендации. Российское общество акушеров-гинекологов. Москва. 2020.
Артериальная гипертензия у беременных. Клинические рекомендации Минздрава России. 2018.
Савельева Г.М., Шалина Р.И., Курцер М.А., Штабницкий, А.М. Куртенок, Н.В. Коновалова О.В. Эклампсия в современном акушерстве. Акушерство и Гинекология. 2010.
>
Заболевания по направлению Гинеколог
Гестоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Гестоз – синдром полиорганной недостаточности, встречающийся только во время беременности и обусловленный несоответствием адаптационных возможностей организма матери адекватно обеспечивать потребности развивающегося плода.
Причины появления гестоза
Гестоз возникает в связи с развитием плодного яйца и характеризуется нарушениями функции центральной нервной системы, сосудистыми расстройствами и нарушениями обмена веществ.
Важное значения для развития гестоза имеет наличие сопутствующих патологий и состояний.
При ожирении гестоз встречается в 20% случаев, при артериальной гипертензии – в 14%, при заболеваниях почек – в 12%.
Факторы риска развития гестоза:
- неблагоприятные социальные и бытовые условия будущей матери;
- профессиональные вредности;
- возраст беременной до 17 лет и старше 35 лет;
- частые инфекции верхних дыхательных путей;
- наличие гестоза или патологии плода во время предыдущей беременности;
- преэклампсия в анамнезе;
- многоплодная беременность;
- экстрагенитальные заболевания (артериальная гипертензия, заболевания почек, печени, коллагенозы, заболевания сосудов, сахарный диабет, антифосфолипидный синдром);
- ожирение (индекс массы тела >35);
- патологическая прибавка массы тела на протяжении беременности;
- протеинурия.
Клинически гестоз проявляется обычно во второй половине беременности, но многие механизмы его развития формируются значительно раньше.
Для развития гестоза имеют значение:
- увеличение объема циркулирующей крови у беременной,
- повышение внутрибрюшного давления,
- адаптивное физиологическое повышение свертываемости крови, – эндокринная перестройка.
При нормальной беременности повышается выработка биологически-активных веществ с сосудорасширяющим эффектом (простациклина, монооксида азота) и снижается активность биологически-активных веществ с сосудосуживающим эффектом. У женщин, предрасположенных к развитию гестоза, сосуды сохраняют высокую чувствительность к сосудосуживающим воздействиям. Сужение просвета сосудов (вазоконстрикция) в свою очередь приводит к снижению кровотока и недостаточному снабжению кислородом трофобласта – внешнего слоя оболочки зародыша. Вследствие вазоконстрикции, уменьшения объема крови, повышенной свертываемости крови возникают недостаточность снабжения тканей кислородом (тканевая гипоксия), морфологические изменения в тканях и органах.
Могут наблюдаться следующие нарушения функции органов и систем:
- нарушение коронарного кровотока, приводящее к дисфункции миокарда, развитию ишемической миокардиопатии;
- нарушение кровотока по почечным сосудам, приводящее к почечной недостаточности (снижению диуреза, задержке воды и натрия; избыточному выбросу гормонов – ренина и ангиотензина, что способствует еще большему спазму сосудов и повышению артериального давления);
- спазм сосудов головного мозга, приводящий к снижению мозгового кровообращения, что проявляется неврологическими расстройствами, судорожными припадками;
- сужение маточных артерий, которое чревато нарушением маточно-плацентарного кровообращения и хронической гипоксией, задержкой развития плода;
- нарушения кровоснабжения печени, приводящие к снижению ее детоксикационной активности и белковообразующей функции.
Классификация заболевания
По степени тяжести:
- Прегестоз – легкая степень, длительность течения 1-2 недели, требует лечения.
- Водянка беременных – средняя степень, длительность течения 3-4 недели, необходимо лечение и решение вопроса о возможности сохранения беременности.
- Нефропатия беременных – тяжелая степень, длительность течения более 4 недель, требует быстрого и бережного родоразрешения.
- Преэклампсия – наличие неврологической симптоматики, критическое состояние, требующее проведения неотложных мероприятий с немедленной госпитализацией и родоразрешением.
- Эклампсия:
- судорожная: почечная (анурия), печеночная (гепатопатия), мозговая (энцефалопатия);
- бессудорожная (эклампсическая кома) – требует реанимационных мероприятий, немедленной госпитализации, родоразрешения.
По форме развития:
- Чистые формы – при неосложненном соматическом анамнезе.
- Сочетанные формы – на фоне экстрагенитальных заболеваний.
- Типичные формы – триада симптомов (отеки, гипертензия, протеинурия).
- Атипичные формы – моно- или биссимптомное течение, бессудорожная эклампсия.
Симптомы гестоза
Характерный симптом гестоза – отеки, то есть чрезмерное увеличение массы тела после 20 недель беременности (на 400-500 г в неделю и более), совпадающее с уменьшением диуреза и накоплением жидкости в тканях.
Еще одно проявление гестоза – артериальная гипертензия: повышение систолического артериального давления выше 140 мм рт. ст. и/или диастолического артериального давления выше 90 мм рт. ст., определенные двумя измерениями с интервалом 4 часа, позволяют заподозрить развитие патологии.
Третий симптом гестоза – протеинурия, то есть потеря белка с мочой более 300 мг в сутки или свыше 1 г/л в любой порции мочи.
К вышеописанным признакам гестоза может присоединиться дисфункция центральной и периферической нервной системы, обусловленная нарушением мозгового кровообращения, отеком мозга и повышением внутричерепного давления. Данное состояние рассматривается как преэклампсия.
Длительность преэклампсии составляет от нескольких часов до нескольких минут.
Эклампсия – наиболее тяжелая форма гестоза, которая характеризуется появлением генерализованных тонико-клонических судорог с потерей сознания.
По степени выраженности судорожного синдрома выделяют:
- единичный судорожный припадок;
- серию судорожных припадков;
- утрату сознания после судорожного припадка;
- внезапную утрату сознания без приступа эклампсии.
Каждый припадок эклампсии продолжается 1-2 минуты и состоит из четырех периодов: предсудорожного, тонических судорог, клонических судорог, разрешения припадка.
Продолжительность предсудорожного периода составляет около 30 секунд. Он характеризуется появлением мелких подергиваний век, быстро распространяющихся на мышцы лица и верхние конечности. Взгляд фиксируется в одной точке, зрачки сужаются, на глазах появляются слезы. Дыхание поверхностное.
Тонические судороги длятся около 20-30 секунд и распространяются от головы, шеи, верхних конечностей на туловище и ноги. Голова запрокидывается назад, все мышцы напрягаются, тело выгибается, челюсти плотно сжимаются, зрачки уходят под верхнее веко. Дыхание прекращается, пульс не определяется.
Клонические судороги длятся от нескольких секунд до 1 минуты, распространяются сверху вниз на все мышцы тела. Дыхание затруднено или отсутствует, пульс не определяется, лицо приобретает багрово-синий цвет, яремные вены напряжены.
Период разрешения припадка длится от нескольких минут до нескольких часов. Вслед за шумным глубоким вздохом восстанавливается дыхание, изо рта выделяется пенистая слюна, иногда с примесью крови вследствие прикусывания языка. Лицо постепенно розовеет, зрачки сужаются, пульс начинает прощупываться. Пациентка постепенно приходит в сознание, жалуется на головную боль, общую слабость, о припадке не помнит.
Тяжелым осложнением эклампсии может стать эклампсическая кома, в основе которой лежит отек мозга. Летальность может достигать 50-70%.
Клинически эклампсическая кома проявляется бледностью кожных покровов и видимых слизистых, артериальной гипертензией, тахикардией, зрачки широкие без реакции на свет. Признаками прогрессирования отека мозга с развитием ущемления ствола мозга, дислокации, необратимых изменений являются: снижение артериального давления, нарушения сердечной деятельности, отсутствие самостоятельного дыхания.
Диагностика гестоза
Диагноз гестоза ставят на основании жалоб, клинической картины, истории болезни, осмотра на предмет наличия патологической прибавки веса, нестабильности артериального давления, отеков, а также исследования глазного дна и данных лабораторного и инструментального исследования.
Для диагностики отеков производят измерение окружности голени: увеличение окружности более чем на 1 см в течение недели свидетельствует о развитии отеков.
Лабораторные исследования:
- клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
- общий белок , альбумин (в крови), белковые фракции;
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
Альбумин (в крови) (Albumin)
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы;
Human Serum Albumin; ALB.
Краткая характеристика исследуемого вещества Альбумин
Альбумин – эт…
- оценку показателей работы печени (билирубин, АЛТ, АСТ);
- оценку углеводного обмена: глюкоза (в крови), глюкозотолерантный тест с определением глюкозы в венозной крови натощак и после нагрузки через 2 часа;
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
- оценку показателей работы почек: мочевина, креатинин, клубочковая фильтрация;
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины.
Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea.
Краткая характеристика аналита Мочевина
Моче�…
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя�…
- белок, разовая порция мочи (с креатинином и расчетом нормализованного по креатинину показателя);
- анализ мочи общий;
- исследование мочи по методу Нечипоренко;
- альбумин (суточная моча);
Альбумин (суточная моча) (Albumin)
Маркёр поражения почечных клубочков.
В норме почки задерживают альбумин, который, однако, можно обнаружить в моче в следовых количествах. Выведению альб�…
- альбумин/креатинин – соотношение в разовой порции мочи;
- общий белок (суточная моча);
- посев мочи на микрофлору и определение чувствительности к расширенному спектру антимикробных препаратов;
Исследование свертывающей системы крови:
- АЧТВ (активированное частичное (парциальное) тромбопластиновое время);
АЧТВ (АПТВ, активированное частичное (парциальное) тромбопластиновое время, кефалинкаолиновое время, Activated Partial Thromboplastin Time, APTT)
АЧТВ – скрининговый тест для оценки внутреннего пути активации свертывания крови (факторы XII, XI, IX, VIII, X, V и II) и мониторинга пациентов, получающих гепариновую те�…
Фибриноген (Fibrinogen)
Фибриноген – белок, предшественник фибрина, составляющего основу сгустка при свертывании крови. Исследование направлено на оценку способности организма к тро�…
D-димер (D-dimer)
Синонимы: Фрагмент расщепления фибрина.
D-dimer, Fragment D-dimer, Fibrin degradation fragment.
Краткая характеристика определяемого вещества D-димер
D-димер представляет собой рас�…
Волчаночный антикоагулянт (ВА, Lupus anticoagulants, LA)
Синонимы: Аутоантитела (IgG) против фосфолипидов;
Lupus anticoagulant panel; Lupus inhibitor; LA sensitive PTT; PTT-LA; Dilute Russell viper venom test; DRVVT; Modified Russell viper venom tes; MRVVT.
Краткая характеристик�…
Инструментальные исследования:
- комплексное УЗ обследование мочевыделительной системы (почек, мочеточников, мочевого пузыря);
УЗИ почечных сосудов
Исследование, позволяющее оценить сосудистую систему почек и состоятельность их кровоснабжения.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Комплекс тестов, для определения возможных осложнений, рисков для плода:
- Беременность: 1-й триместр (1-13 недели);
- Беременность: 2-й триместр (14-28 недели);
Хочу стать мамой: осложнения беременности
Генетические факторы риска фетоплацентарной недостаточности, гестоза, тромбоза и нарушения фолатного цикла.
F2 (7161), F5 (7171), MTHFR (7211 и 7571), MTRR (7591), MTR (7581), ACE (7011), AGT (7…
К каким врачам обращаться
Диагностику, лечение и профилактику гестоза осуществляет врач –
акушер-гинеколог
. При наличии сопутствующей патологии рекомендована консультация
врача-терапевта
,
врача-кардиолога
, гематолога,
эндокринолога
.
Лечение гестоза
Врачи определяют несколько основных принципов лечения гестоза:
- лечебная диета,
- ликвидация гиповолемии (дегидратации),
- гипотензивная терапия,
- нормализация проницаемости сосудов,
- регуляция водно-солевого обмена,
- нормализация метаболизма,
- нормализация реологических и коагуляционных свойств крови,
- профилактика и лечение полиорганной недостаточности,
- антиоксидантная терапия,
- профилактика и лечение плацентарной недостаточности,
- создание лечебно-охранительного режима (манипуляции проводят на фоне анестезии с использованием транквилизаторов, нейролептиков, анальгетиков, антигистаминных препаратов, барбитуратов по показаниям; по показаниям проводят искусственную вентиляцию легких).
При гестозе легкой и средней степени тяжести на любом сроке беременности (за исключением доношенной) методом выбора является выжидательная тактика.
После 37 недель необходимо проводить родоразрешение независимо от степени тяжести гестоза, так как выжидательная тактика в эти сроки связана с риском материнских и перинатальных осложнений.
При гестозе тяжелой степени, преэклампсии вопрос о родоразрешении решают после стабилизации состояния матери. Эклампсия является абсолютным показанием к родоразрешению независимо от срока беременности.
Существует целый ряд противопоказаний для осуществления выжидательной тактики:
- тяжелая артериальная гипертензия,
- эклампсия,
- снижение количества тромбоцитов крови менее 100 × 109 /л,
- прогрессивное ухудшение функции печени,
- острое нарушение мозгового кровообращения,
- острая почечная недостаточность,
- отслойка плаценты,
- неврологическая симптоматика,
- острая дыхательная недостаточность, отек легких.
Женщинам с гестозом необходимо знать о существовании общих принципов ведения родов, осложненных данной патологией, через естественные родовые пути:
- совместное ведение родов акушером-гинекологом и анестезиологом;
- постоянный мониторинг состояния матери и плода;
- выполнение всех манипуляций на фоне адекватной анестезии;
- оксигенотерапия;
- проведение интенсивной терапии в родах (инфузионной, гипотензивной, введение спазмолитиков, антигипоксантов, препаратов, улучшающих маточно-плацентарный кровоток).
Если естественные роды по той или иной причине невозможны, то прибегают к операции кесарева сечения. Показаниями к такому родоразрешению являются:
- эклампсия,
- преэклампсия при отсутствии эффекта от лечения в течение 2–3 часов,
- осложнения гестоза,
- сочетание гестоза с акушерской патологией (отслойкой плаценты, тазовым предлежанием плода и т.д.).
Осложнения
Гестоз признан опасным состоянием как для беременной женщины, так и для плода.
Осложнения гестоза для беременной:
- сердечная недостаточность, сопровождающаяся отеком легких;
- кровоизлияние в мозг, тромбозы, отек мозга, кома;
- ДВС-синдром;
- печеночная и почечная недостаточность;
- острый респираторный дистресс-синдром;
- кровоизлияние и отслойка сетчатки глаза;
- преждевременная отслойка нормально расположенной плаценты;
- преждевременные роды.
Осложнения гестоза для плода:
- гипоксия, гипотрофия плода;
- асфиксия новорожденного;
- внутриутробная гибель.
Профилактика гестоза
Рис развития гестоза можно снизить, если выполнять следующие профилактические меры:
- вовремя лечить хронические экстрагенитальные патологии до наступления беременности;
- соблюдать психоэмоциональный покой беременной;
- осуществлять двигательную активность и проводить достаточно времени на свежем воздухе;
- регулярно посещать женскую консультацию во время беременности, контролировать вес, давление, сдавать анализ мочи и проводить другие исследования, рекомендованные врачом.
Источники:
- Клинические рекомендации «Преэклампсия. Эклампсия. Отеки, протеинурия и гипертензивные расстройства во время беременности, в родах и послеродовом периоде». Разраб.: Российское общество акушеров-гинекологов, Ассоциация анестезиологов-реаниматологов (ААР), Ассоциация акушерских анестезиологов-реаниматологов. – 2021.
- Акушерство: учебное пособие / С.0Н. Занько, Л.Е. Радецкая, Н.П. Жукова, И.М. Арестова, Н.И. Киселева, Д.М. Семёнов и соавт. – Витебск: ВГМУ, 2017. – 383 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
3705
09 Февраля
-
3700
09 Февраля
-
3720
08 Февраля
Похожие статьи
Тиреоидит
Тиреоидит: причины появления, симптомы, диагностика и способы лечения.
Кандидоз
Кандидоз – инфекционное заболевание, вызываемое дрожжеподобными грибками рода Candida.
Кардиосклероз
Кардиосклероз: причины появления, симптомы, диагностика и способы лечения.
Гепатит С
Гепатит С: причины появления, классификация, симптомы, диагностика и способы лечения.
Гестоз или поздний токсикоз при беременности выявляют лишь у 10-15% женщин, ведь чаще всего тошнота и рвота беспокоят лишь на первых месяцах. Как правило, недомогание не угрожает ни будущей матери, ни плоду. Однако токсикоз во второй половине срока считается серьезным осложнением, способным привести к различным нарушениям в работе внутренних органов. Гестоз требует врачебного наблюдения, так как вылечить недуг самостоятельно практически невозможно. Каждой будущей маме надо запомнить, какие симптомы предшествуют недугу и что делать, чтобы избежать его.
Содержание
- Почему развивается гестоз
- Как проявляется поздний токсикоз
- Последствия и степени тяжести
- Лечение осложнения
- Можно ли избежать токсикоза на поздних сроках
Почему развивается гестоз
Нет точной причины возникновения токсикоза на последних месяцах беременности, поэтому ни одна женщина не застрахована от этого. Специалисты выделяют множество факторов, способствующих развитию гестоза. Самые распространенные из них:
- патологии сердечно-сосудистой системы, анемия, нарушенное кровообращение внутренних органов;
- хронические болезни печени;
- заболевания почек;
- расстройства нервной и эндокринной систем;
- слишком крупный плод, а также двойная беременность;
- гинекологические заболевания;
- перенесенные аборты, выкидыши;
- срок между нынешней и прошлой беременностью менее 2 лет;
- наличие тяжелого токсикоза во время вынашивания детей, рожденных ранее.
Уже не помню, когда была в последний раз
27.26%
Каждые 2-3 месяца или чаще
8.9%
Проголосовало: 95677
Конечно, на состоянии будущей матери сказывается ее образ жизни. Переутомление, сильный стресс, тяжелый физический труд вызывают гестоз намного чаще. Однако обычно причина развития недуга остается невыясненной.
Врач акушер — гинеколог, кандидат медицинских наук.
Задать вопрос
В группу риска попадают как повторнородящие женщины (после 35 лет), так и первородящие в возрасте младше 19 лет. Если у будущей матери есть лишний вес или резус-конфликт с ребенком, вероятность появления токсикоза на поздних сроках возрастает в несколько раз. Нельзя забывать про генетическую предрасположенность.
Как проявляется поздний токсикоз
Если ранний токсикоз может появиться резко, то поздний развивается медленно. Тошнота и рвота на 35 неделе беременности — не единственные признаки. Есть несколько других симптомов, на которые должна обратить внимание беременная женщина, а также гинеколог, ведущий ее. В большинстве случае данное осложнение выявляют после 30 недели. Итак, как же проявляется гестоз:
- Водянка. Отечность рук, ног, живота и лица говорит о первой стадии позднего токсикоза. Особых изменений в самочувствии нет, женщина испытывает лишь быструю утомляемость, сонливость и постоянную жажду. Артериальное давление остается без изменений.
- Нефропатия. Форма сочетает в себе отеки, появление белка в моче и гипертензию. Развивается артериальная гипертония — давление выше 200/150 мм ртутного столба.
- Преэклампсия. Помимо отеков наблюдается сильная слабость, боли в области лба и затылка, нарушение сна и зрения, шум в ушах. Кроме того, беспокоит рвота и сильная тошнота на 36 неделе беременности либо позже.
- Эклампсия. Самая тяжелая форма, но встречается она редко. У беременной женщины развивается судорожный припадок на фоне сильной боли, громкого звука, яркого света или иного раздражителя. Сначала начинают подергиваться мышцы лица, далее появляются тонические судороги (возможно прикусывание языка), сменяющиеся клоническими. При таких судорогах ноги и руки непроизвольно сгибаются, дыхание останавливается, изо рта идет пена. Припадок быстро заканчивается, нормальное дыхание возвращается, однако состояние крайне опасно.
Специалисты выявляют поздний токсикоз на 6-7 месяцах беременности по наличию белка в моче, отекам лица и конечностей, высокому артериальному давлению. Иногда диагноз поставить помогает резкое увеличение веса, связанное с задержкой жидкости в организме женщины.
Последствия и степени тяжести
Последствия напрямую зависят от тяжести течения недуга и, конечно, предпринятых мер. Существует 3 степени тяжести позднего токсикоза — они описаны в таблице.
| Симптоматика | I степень | II степень | III степень |
| Отечность | Конечности | Живот | Все тело |
| Артериальное давление систолическое, мм рт. ст. | 130/80-150/90 | 150/90-170/100 | 170/110 и более |
| Наличие белка в моче, г/литр | До 2 | До 5 | От 5 |
| Почасовой диурез, мл/час | От 50 | 40 | Меньше 40 |
Изменяется свертываемость крови, циркуляция, текучесть, что приводит к спазму сосудистой системы. Сердце испытывает сильную нагрузку, при этом в тканях развиваются дистрофические процессы и они отмирают. В первую очередь страдает сердечная мышца, печень и мозг. Токсикоз способен привести к сердечной недостаточности, отеку легких и мозга, коме, инсульту, гибели плода.
Не стоит забывать, что плацента состоит из сосудов, а значит удар тоже приходится на нее. Из-за нарушенного кровообращения ребенок не получает достаточно кислорода и питательных веществ. Результатом становится гипоксия плода и даже внутриутробная задержка развития. Возможны преждевременные роды.
Лечение осложнения
Для лечения легкой формы нефропатии прибегают к седативным, спазмолитическим, мочегонным препаратам. Могут быть выписаны средства для снижения давления и профилактики тромбов. В остальных случаях необходима госпитализация — терапия в условиях стационара занимает около двух недель. В отзывах на форумах беременных пишут, что полностью проходит поздний токсикоз только после рождения ребенка. При наличии предвестников преэклампсии больную помещают в палату интенсивной терапии.
Врач акушер — гинеколог, кандидат медицинских наук.
Задать вопрос
Главное — это стабилизация состояния женщины. Только после этого возможно решать вопрос о родах: естественный путь или кесарево сечения.
Можно ли избежать токсикоза на поздних сроках
Для того чтобы избежать гестоза, нужно избавиться от провоцирующих факторов. Однако это не всегда возможно, ведь определить причину порой даже специалистам не под силу. Важно рассказать врачу как только начало подташнивать, появилось головокружение, отеки, проблемы с артериальным давлением. Если будущая мама находится в группе риска, то профилактика проводится уже с начала второго триместра беременности. Рекомендуется строго следить за питанием, больше двигаться и ежедневно совершать прогулки на свежем воздухе. Ограничить стоит количество соли, а иногда еще и выпиваемой жидкости.
После зачатия необходимо как можно раньше встать на учет в женской консультации, не стоит ждать пока начнет тошнить. Далее надо пройти все необходимые исследования и регулярно являться на прием. Только в этом случае возможно выявить поздний токсикоз и начать с ним борьбу.
Токсикоз на поздних сроках беременности — редкое, но очень опасное явление. При отсутствии терапии и контроля специалиста гестоз способен привести как к смерти ребенка, так и матери. Как правило, вылечить его совсем не удается до самых родов. Выписываются препараты для нормализации состояния и уменьшения рисков развития тяжелых осложнений.
Одно из осложнений беременности – это гестоз, который характеризуется дисфункцией жизненно важных органов. Другое название гестоза – поздний токсикоз.
Гестоз диагностируется после 20 недель беременности, но чаще в 25-28 недель, хотя признаки данного осложнения могут возникнуть и за несколько дней до родов.
Поздний гестоз диагностируют примерно у 10-15% всех беременных женщин.
Степени
В зависимости от тяжести течения гестоза выделяют 4 степени:
- I степень – отеки (водянка беременных);
- II степень (нефропатия);
- III степень (преэклампсия);
- IV степень (эклампсия).
Также различают чистый гестоз и сочетанный гестоз.
- О чистом гестозе говорят, если у женщины отсутствуют хронические экстрагенитальные заболевания (не связанные с половой сферой)
- Сочетанный гестоз, наоборот, протекает на фоне хронических общих заболеваний (артериальная гипертензия, заболевания почек, ожирение и прочие).
Причины
В настоящее время до сих пор не выявлены причины гестоза, но не вызывает сомнений одно — данное осложнение беременности вызывает плод, который вступает в конфликт с организмом матери.
В механизме развития гестоза беременных лежит генерализованный спазм сосудов, что приводит к гипертензии (увеличению артериального давления).
Угрожающие факторы для развития гестоза:
- возраст (моложе 18 и старше 30 лет);
- беременность не одним плодом;
- наследственность (женщины, у которых матери страдали гестозом);
- первая беременность;
- гестоз в прошлые беременности;
- наличие экстрагенитальной патологии (ожирение, артериальная гипертензия, почечная и печеночная патология и другое).
Симптомы гестоза
Сначала диагностируют доклиническую стадию гестоза – прегестоз (явные признаки отсутствуют). Диагноз прегестоза ставится при оценке лабораторных и дополнительных методов исследования:
- измерение артериального давления трижды с перерывом в 5 минут в разных положениях (повышение диастолических, т.е. нижних значений на 20 мм рт. ст. и больше);
- нарастающая тромбоцитопения (снижение тромбоцитов);
- снижение лимфоцитов (лимфопения);
- повышение агрегации тромбоцитов (увеличение свертываемости крови).
Сам гестоз проявляется классической триадой симптомов (триада Цангемейстера):
- отеки,
- протеинурия (белок в моче)
- повышение артериального давления.
Симптомы по степеням
I степень гестоза
Отеки (водянка беременных)
Различают 4 степени отеков у беременных.
Первая степень характеризуется отеками стоп и голеней, во второй отеки голеней и поднимаются на переднюю брюшную стенку, третья степень – это отеки ног, кистей, передней стенки живота и лица. И последняя степень – это генерализованные отеки или анасарка.
Кроме того, что отеки могут быть видимыми, не стоит забывать и о скрытых отеках. На мысль о скрытых отеках наводит патологическая прибавка веса (более 300 гр. в неделю). Также о скрытых отеках говорит олигоурия (уменьшение количества выделенной мочи до 600-800 мл в сутки).
Косвенным признаком является соотношение выпитой и выделенной жидкости (выделенной меньше 2/3). Также характерным признаком отеков у беременных считается «симптом кольца» (трудно снять или надеть кольцо на привычный палец) и теснота повседневной обуви.
II степень гестоза
Нефропатия
Нефропатия (ОПГ-гестоз) протекает как триада Цангейместера:
- отеки, в той или иной степени выраженности,
- протеинурия (белок в моче),
- артериальная гипертензия.
При оценке повышения артериального давления ориентируются на исходное (до беременности) давление. Об артериальной гипертензии говорят при повышении систолического (верхнего) давления на 30 и более мм рт. ст., а диастолическое возрастает на 15 и более мм рт. ст.
В среднем (нормальное давление у беременных, как правило 110/70). Артериальная гипертензия – это повышение давления до 140/100 мм рт. ст.
Протеинурия свидетельствует о поражении стенок сосудов почек, через которые в мочу попадает белок.
В случае обнаружения следов белка в моче (0,033 г/л) необходимо либо исключить пиелонефрит, либо имеет место несоблюдение гигиенических правил при сдаче мочи. О протеинурии говорят при показателях белка в моче, достигающих 0,3 г/л и более.
III степень гестоза
Преэклампсия
Состояние, предшествующее эклампсии
IV степень
Эклампсия
Тяжелое состояние, последняя степень гестоза. Характеризуется судорожными приступами.
Диагностика
Помимо клинических проявлений для диагностики гестоза применяются дополнительные и лабораторные методы исследования:
- измерение давления трижды в сутки и после незначительных физических нагрузок (приседание, подъем по лестнице) – диагностируется лабильность артериального давления;
- общий анализ мочи (выявление белка, повышение плотности мочи);
- общий анализ крови (снижение тромбоцитов, увеличение гематокрита, что означает сгущение крови);
- анализ мочи по Зимницкому (олигоурия и никтурия – увеличение объема выделяемой мочи по ночам);
- контроль выпитой и выделенной жидкости ежедневно;
- измерение веса еженедельно;
- биохимический анализ крови (повышение креатинина, мочевины, печеночных ферментов, снижение общего белка);
- свертываемость крови (увеличение всех показателей).
Лечение гестоза при беременности
Гестоз в домашних условиях
Лечение гестоза назначает и контролирует его эффективность акушер-гинеколог. При отеках первой степени допускается лечение амбулаторно. Все остальные степени гестоза лечатся в стационаре.
В первую очередь, беременной создают эмоциональный и физический покой. Рекомендуется больше лежать на левом боку (положение «Bed rest»), так как в таком положении улучшается кровоснабжение матки, а, следовательно, и плода.
Во вторую очередь необходимо лечебное питание (лечебный стол должен содержать достаточное количество белка, объем выпиваемой жидкости зависит от диуреза, а сама пища должна быть недосоленной).
При патологической прибавке веса 1-2 раза в неделю назначаются разгрузочные дни (творожный, яблочный, рыбный).
Для нормализации работы головного мозга и предупреждения судорожных приступов назначаются седативные препараты (пустырник, валериана, новопассит). В некоторых случаях показаны слабые транквилизаторы (феназепам).
Лечение гестоза в стационаре
Основное место в лечение гестоза занимает внутривенное капельное введение сернокислой магнезии. Доза зависит от степени гестоза и выраженности проявлений. Сульфат магния обладает гипотензивным, противосудорожным и спазмолитическим эффектами.
При артериальной гипертензии прописывают препараты, снижающие давление (атенолол, коринфар).
Также показано проведение инфузионной терапии солевыми растворами (физиологический раствор и раствор глюкозы), коллоидов (реополиглюкин, инфукол – крахмал), препаратов крови (свежезамороженная масса, альбумин).
Для улучшения реологии (текучести) крови прописываются дезагреганты (пентоксифиллин) и антикоагулянты (гепарин, эноксапарин).
Нормализацию маточно-плацентарного кровотока осуществляют мембраностабилизаторы и антиоксиданты (актовегин, витамин Е, глутаминовая кислота).
Лечение легкой степени тяжести гестоза продолжается не менее 2-х недель, средней степени тяжести 2-4 недели, а тяжелый гестоз требует постоянного нахождения беременной в стационаре вплоть до родов.
Осложнения и прогноз
Возможные осложнения гестоза:
- патология печени, почек, сердца;
- отек легких, кровоизлияния в жизненно важные органы;
- преждевременная отслойка плаценты;
- гипотрофия плода;
- кома;
- внутриутробная гибель плода.
Прогноз зависит от степени гестоза, его проявлений и своевременности и эффективности лечения. В большинстве случаев прогноз благоприятный.
Профилактика
Специфической профилактики гестоза не существует. В женской консультации при постановке на учет тщательно собирается анамнез женщины и проводится обследование, после чего определяют группу риска по развитию гестоза (низкий, средний или высокий).
Женщинам, входящим в группу риска, рекомендуют белковую малосолевую диету с периодическими разгрузочными днями и соблюдение режима дня и отдыха.
Также проводятся профилактические курсы лечения (успокоительные препараты, антиоксиданты, мочегонные сборы).
Некоторые исследования при беременности
- Мазки при беременности
- Анализы при беременности по триместрам
- УЗИ при беременности
- Общий анализ мочи при беременности
- Коагулограмма
- Установка пессария
- Глюкозотолерантный тест
- Гомоцистеин при беременности
- Амниоцентез
- Анестезия в родах
- КТГ плода (кардиотокография)
- Кордоцентез
- Эпидуральная анестезия в родах