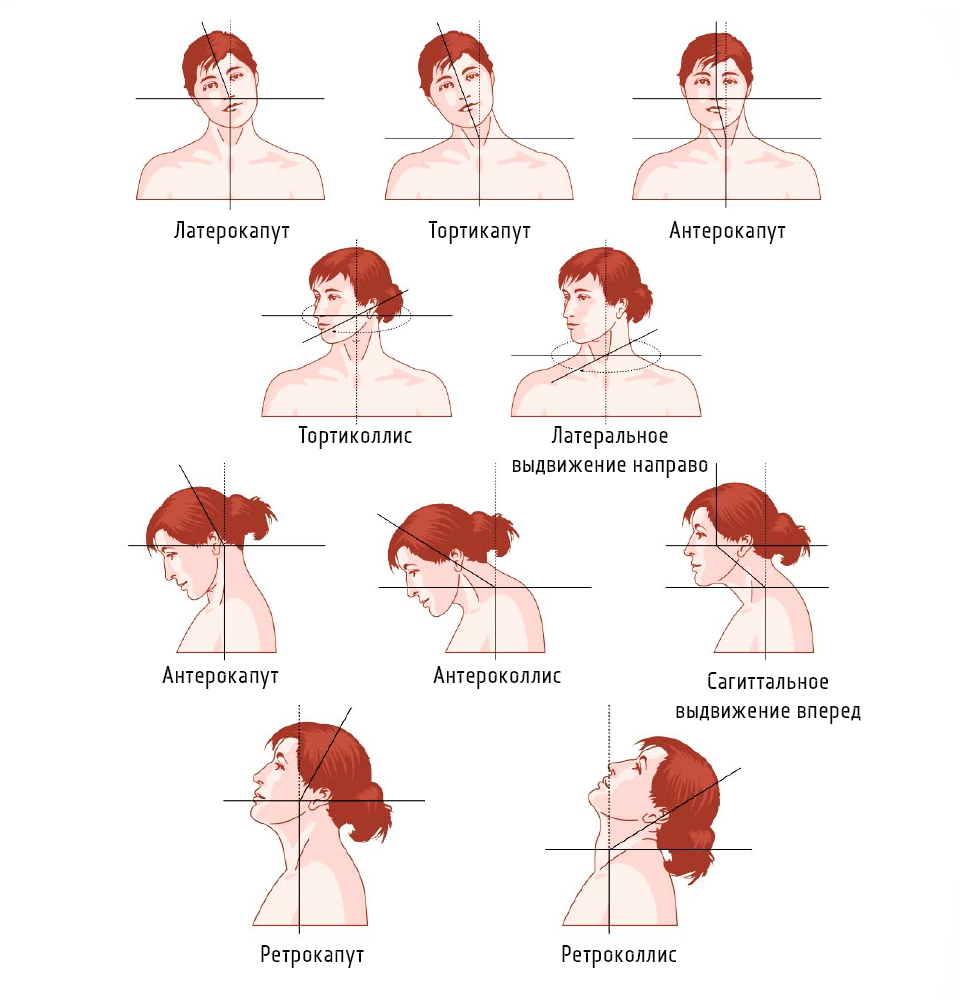
Кривошея: причины появления, симптомы, диагностика и способы лечения.
Определение
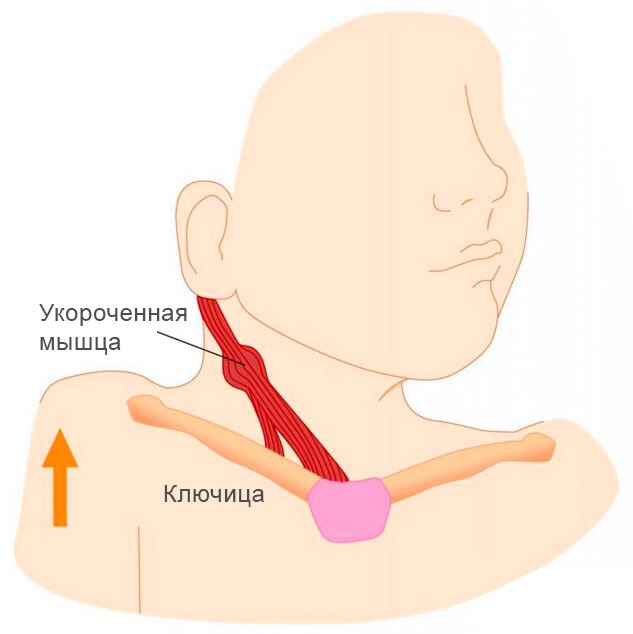
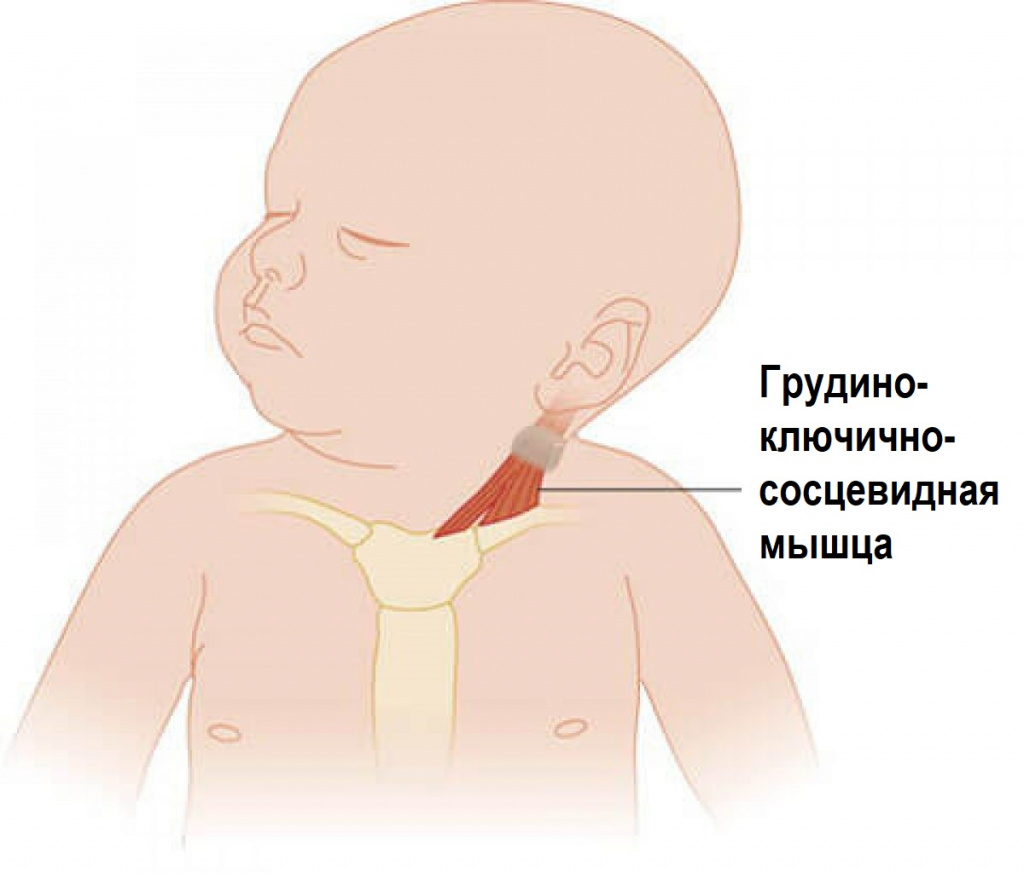
Кривошея – это врожденная или приобретенная деформация шеи, для которой характерно неправильное положение головы (наклон вбок и поворот). По частоте занимает третье место среди врожденных заболеваний опорно-двигательного аппарата после врожденной косолапости и врожденного вывиха бедра. Причем в большинстве случаев повреждение наступает во время родов, особенно при ягодичном предлежании плода (50-80%). Нередко кривошея сочетается с переломом ключицы, парезом плечевого сплетения на той же стороне, травмой шейного отдела позвоночника. Заболевание чаще всего возникает из-за патологических изменений в грудино-ключично-сосцевидной мышце. Функция этой мышцы – наклонять и вращать голову. При сокращение одной из этих мышц лицо поворачивается в одну сторону, а голова отклоняется в противоположную. Если сокращены обе мышцы, голова немного выдвигается вперед и запрокидывается назад.
В зависимости от этиологии (причины возникновения) выделяют следующие виды кривошеи:
- кривошея, вызванная изменениями в грудино-ключично-сосцевидной мышце, реже – в трапециевидной мышце или мышце, поднимающей лопатку;
- костные формы кривошеи, к которым относятся врожденные аномалии (пороки развития) позвоночника — добавочный позвонок, клиновидный позвонок, аномалии развития первого шейного позвонка (атланта);
- приобретенные формы кривошеи, которые могут быть как следствием родовой травмы, так и обширных повреждений мягких тканей шеи, а также хронических воспалительных процессов, в которые вовлечена грудино-ключично-сосцевидная мышца.
Еще одна классификация подразделяет заболевание по механизму развития:
- миогенная, или мышечная форма;
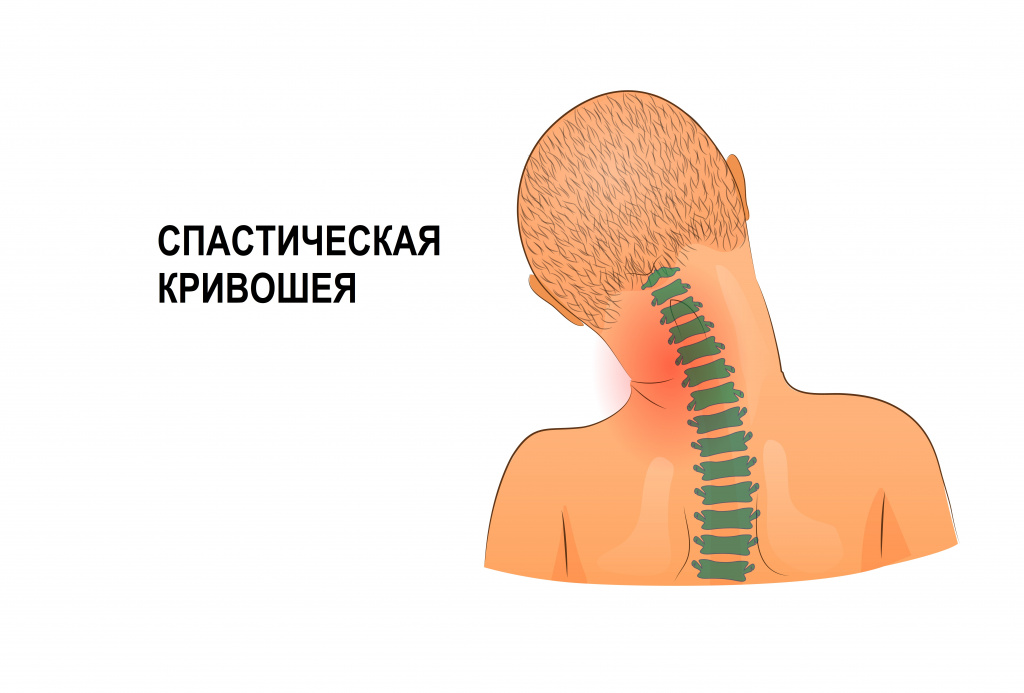
- спастическая кривошея (цервикальная дистония) – развивается из-за нарушения передачи нервных импульсов, приводящего к гипертонусу одной или нескольких мышц шейного отдела позвоночника, может манифестировать в любом возрасте, но чаще встречается у взрослых в возрасте 20-40 лет;
- остеогенная, или костная форма;
- неврогенная форма — развивается в результате врожденных (внутриутробная гипоксия или инфекция) или приобретенных заболеваний нервной системы (ДЦП, полиомиелит, энцефалит и т.д.);
- дермодесмогенная форма — возникает после повреждений кожи шеи, в результате лимфаденитов (воспаления лимфатических узлов) или флегмон (гнойных воспалений) в области шеи;
- компенсаторная, или вторичная, установочная, позиционная форма — этот вид патологии может развиваться из-за нарушений со стороны слуха или зрения.
Развитие данного вида кривошеи у клинически здоровых детей свидетельствует о некорректном уходе за ребенком, включающем постоянное укладывание младенца на одну сторону, расположение игрушек с одной сторону кроватки ребенка и т.д.
Причины появления кривошеи
На сегодняшний день этиология мышечной кривошеи окончательно не установлена. Существует несколько теорий возникновения этого заболевания.
Травматическая теория. Мышечная кривошея возникает в результате повреждения грудино-ключично-сосцевидной мышцы в момент родов, а образовавшаяся гематома (скопление крови в тканях) и последующее рубцевание (замещение соединительной тканью) приводят к укорочению и нарушению трофики (питания) травмированной мышцы.
Теория ишемического некроза мышцы утверждает, что гибель мышечных клеток происходит из-за их недостаточного кровоснабжения. Давление плечика плода на верхнюю часть шеи может привести к сдавлению грудино-ключично-сосцевидной мышцы и нарушению ее полноценного кровоснабжения.
Воспалительная теория мышечной кривошеи, или теория инфекционного миозита. Хронический миозит (воспаление мышцы) развивается в результате проникновения в грудино-ключично-сосцевидную мышцу плода микробов, что в дальнейшем приводит к развитию указанной деформации.
Причина костной формы кривошеи гораздо очевиднее — аномалии развития шейного отдела позвоночника.
Заболевания центральной нервной системы, повреждения кожи, гнойное воспаление мягких тканей и лимфатических узлов, расположенных в области шеи, нарушения слуха и зрения могут быть причиной возникновения других форм кривошеи.
Симптомы кривошеи
Независимо от причины заболевания клиническая картина при кривошее всегда однотипная.
В большинстве случаев изменения появляются с рождения или в первый месяц жизни ребенка.
Обращает на себя внимание наклонное положение головы, возможно ограничение объема движений в шейном отделе позвоночника. При прогрессировании заболевания, становясь старше, пациент может жаловаться на головную боль и головокружение. Наблюдается асимметрия шеи, наклон и поворот головы, более высокое стояние лопатки. Отсутствие лечения со временем может привести к асимметрии лица и черепа.
Нужно отметить, что у многих детей с мышечной и костной кривошеей выявляются и другие патологии развития — врожденный вывих бедра, аномалии развития стоп, кистей, глаз.
Спастическая кривошея у взрослых может иметь острое и подострое течение. В большинстве случаев заболевание начинается с боли в шее и затрудненных движений в шейном отделе, вызванных гипертонусом мышц. Затем развивается неестественное положение головы, и ее повороты за счет мышц шеи становятся невозможными. На следующем этапе присоединяется еще один симптомом болезни — непроизвольные движения головой (со стороны кажется, что человек все время кивает).
Постоянное мышечное перенапряжение приводит к утолщению мышц и усилению боли.
Диагностика кривошеи
В большинстве случаев диагноз «кривошея» устанавливается на основании жалоб и по результатам физикального обследования.
При врожденной мышечной кривошее поражение почти всегда одностороннее; справа или слева в нижней части шеи по передней ее поверхности врач обнаруживает утолщение плотной консистенции размером 1-3 см. Кожа над пораженной мышцей не изменена.
Одновременно становится заметным наклон головы в сторону измененной мышцы и поворот лица в противоположную сторону, ограничение объема движений в шейном отделе позвоночника. При отсутствии лечения развиваются и постепенно прогрессируют вторичные деформации черепа, позвоночника, надплечий. В тяжелых случаях может развиваться сколиоз — боковое искривление в шейном и в верхне-грудном отделе позвоночника.
При костной форме кривошеи грудино-ключично-сосцевидные мышцы не изменены.
Важную роль в диагностике занимает ультразвуковое исследование (УЗИ).
Помимо оценки шейного отдела позвоночника, структуры, эластических свойств пораженной мышцы УЗИ позволяет оценить состояние сосудов и исследовать кровоток на пораженном участке.
УЗИ мягких тканей
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Рентгенография шейного отдела позвоночника используется для исключения костной формы заболевания.
К каким врачам обращаться
Обследованием и лечением ребенка с кривошеей занимаются детские травматологи-ортопеды и неврологи. По показаниям пациента консультируют врачи лечебной физкультуры, физиотерапевты.
Терапией спастической кривошеи у взрослых занимаются неврологи, при необходимости требуется консультация хирурга.
Лечение кривошеи
При лечении врожденной мышечной кривошеи могут применяться консервативные и хирургические методы. Консервативное лечение включает лечебную физкультуру (ЛФК), массаж, физиотерапевтические процедуры, использование ортеза.
Использование воротника Шанца — ортопедического приспособления для фиксации шейного отдела позвоночника — позволяет удерживать голову в вертикальном положении.
Выполнение массажа и физиотерапии приводит к улучшению кровоснабжения пораженной мышцы, рассасыванию рубцовой ткани. В ряде случаев применяют инъекции ботулотоксина для расслабления напряженных мышц.
Чтобы добиться максимального восстановления функции мышцы терапию необходимо начинать с рождения. При эффективном лечении уплотнение уменьшается в размерах и через 2-12 месяцев может полностью пройти. Мышца приобретает нормальную эластичность и толщину, явления кривошеи исчезают. Но даже после полноценного комплекса консервативного лечения кривошея нередко не излечивается в полной мере — мышца может становиться менее растяжимой и эластичной, отстает в росте от мышцы противоположной стороны. Проявления могут возобновляться в старшем возрасте, что в дальнейшем требует хирургической коррекции. Как правило, консервативные методы лечения исчерпывают свои возможности в возрасте 1-2 лет. Операции, в том числе эндоскопические проводят детям старше 2 лет.
Показаниями для операции являются поздняя диагностика кривошеи, ограничение подвижности шеи и, как следствие, асимметрия лица и черепа, функциональный сколиоз (боковое искривление) шейного и грудного отделов позвоночника с асимметрией лопаток и надплечий.
Следует отметить, что решающим фактором для решения вопроса об оперативном лечении является прогрессирование деформации, а не возраст пациента.
При аномалиях развития позвоночника проводится консервативное лечение, которое заключается в иммобилизации на период сна воротником Шанца с наклоном головы в противоположную сторону, проведении массажа и физиотерапии — электростимуляции мышц шеи противоположной стороны. При некоторых формах этого заболевания возможности лечения исчерпываются консервативными методиками. При других формах, например, при аномалиях развития первого шейного позвонка возможно проведение операции.
Для терапии спастической кривошеи у взрослых сначала применяют медикаментозное лечение, которое включает прием миорелаксантов, холинолитиков, препаратов, препятствующих тремору, инъекции ботулотоксина в спазмированную мышцу.
В случаях, когда консервативное лечение не дает результатов, применяют хирургические методы – селективную денервацию или глубокую стимуляцию мозга.
Профилактика кривошеи
Профилактика патологии определяется его формой и зависит от причин возникновения.
Ежедневный массаж в сочетании с лечебной гимнастикой обеспечивают удлинение волокон грудино-ключично-сосцевидной мышцы, что позволяет снизить риск ее повреждения во время активного роста ребенка.
Своевременная эффективная терапия гнойных воспалительных заболеваний мягких тканей, лимфоузлов шеи позволят избежать развития дермодесмогенной формы кривошеи.
Рациональный уход за ребенком предотвращает возникновение позиционной кривошеи.
Взрослым со спастической кривошее рекомендуется пользоваться ортопедической подушкой, избегать действий, провоцирующих развитие спазма с одной стороны тела, научиться расслаблять мышцы, находящиеся в состоянии гипертонуса.
Источники:
- Семенов С.В., Шарпарь В.Д., Неганов О.А., Каменских М.С., Егоров В.А., Ислентьев А.В. Современное состояние вопроса диагностики и лечения врожденной мышечной кривошеи. Гений ортопедии, журнал. № 3. 2013. С. 98-102.
- Врождённая мышечная кривошея. Клинические рекомендации. Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР). Составители: Поздеев А.П., Чигвария Н.Г. Санкт-Петербург. 2013.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
3718
09 Февраля
-
3720
09 Февраля
-
3735
08 Февраля
Похожие статьи
Бруцеллез
Бруцеллез: причины появления, симптомы, диагностика и способы лечения.
Афазия
Афазия: причины появления, симптомы, диагностика и способы лечения.
Грипп
Грипп – острое вирусное инфекционное заболевание с воздушно–капельным механизмом передачи, вызываемое вирусами гриппа типа А, В и С. Грипп занимает особое место среди других инфекционных заболеваний человека, так как отличается повсеместным распространением, высокой заболеваемостью населения и грозными осложнениями. История изучения гриппа насчитывает уже почти 100 лет, но, несмотря на успехи медицины, эта инфекция по-прежнему остается мало предсказуемой. Вспышка испанского гриппа (или испанки) была самой массовой пандемией за всю историю человечества: за 18 месяцев было заражено около 30% населения планеты и умерло около 100 млн человек.
Энцефалопатия
Энцефалопатия: причины появления, симптомы, диагностика и способы лечения.
Герпес
Герпес: причины появления, симптомы, диагностика и способы лечения.
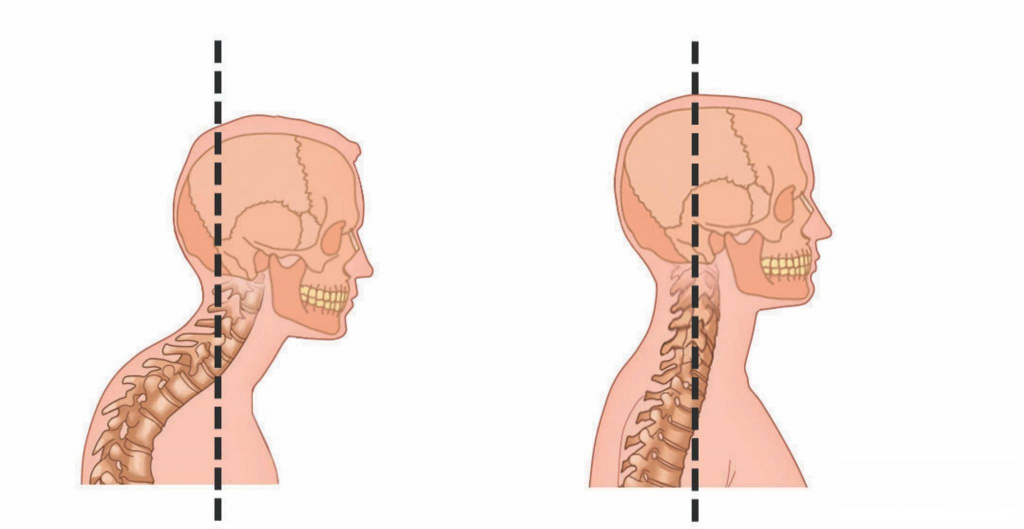
Шейный лордоз является медицинским термином, обозначающим изменение физиологической кривизны в шейном отделе позвоночника. Физиологическая кривизна в шейном отделе необходима для правильного функционирования позвоночника и изменение этой кривизны может приводить к нарушению биомеханики и различным патологическим состояниям . Кривизна в шейном отделе позвоночника может иметь большие вариации отклонений от нормы и привести к появлению различных симптомов . Иногда нормальная кривая выпрямляется, что затрудняет перемещение шеи или она становится более изогнутой, чем обычно, иногда она может отклоняться вправо или влево и одновременно быть чрезмерно изогнутой. Лечение лордоза шейного отдела позвоночника зависит от тяжести деформации и генеза и может быть как консервативным, так и оперативным.
Типы лордоза шейного отдела позвоночника
Гиперлордоз: более сильное выгибание шеи вперед, по сравнению с нормой. Визуально создается ощущение, что голова сильно ушла фронтально вперед и возможно опущена ниже уровня плеч. По сути, у таких пациентов имеется патологическая экстензия шеи.
Гиполордоз: также называется шейным кифозом или « шеей военного ». Эта аномалия проявляется выпрямлением шейного отдела позвоночника. При взгляде сбоку , шея человека выглядит выпрямленной, без нормальной физиологической кривизны шеи.
Семь костей образуют шейный отдел позвоночника. Хотя в норме необходима небольшая кривизна в шее для поддержки головы, тем не менее, изменение этой кривизны приводит к различным проблемам.
Причины
Хотя изменения кривизны шейного отдела развиваются чаще взрослых, тем не менее, патологический лордоз может встречаться и у детей. И мужчины и женщины болеют одинаково часто, также не обнаружено какой- либо зависимости этого состояния от этноса или расы. Состояние, как известно, является результатом плохой осанки в течение многих лет и мышечных спазмов в шее. Основные причины цервикального лордоза:
Плохая осанка: Как правило, формируется у людей, которые длительно сидят за компьютером, и это может способствовать развитию патологического лордоза. Длительно напряжение мышц для удержания головы индуцирует их непроизвольно вытягивать шею вперед. Такие длительные статические нагрузки и нарушения осанки могут привести к несоосности шейного отдела позвоночника.
Травма: Прямая травма шейного отдела позвоночника может привести к потере шейного лордоза, что означает, что шея не может находиться в ее естественном положении. Такие изменения, как правило, возникают после хлыстовых травм шеи.
Остеопороз: заболевание, встречающееся у лиц пожилого возраста, при котором происходит увеличение пористости костей и за счет этого снижается прочность костей. В связи с тем, что голова весит пару килограмм , этот вес оказывает воздействие на уже хрупкие кости , что ведет к развитию деформаций шейного отдела позвоночника.
Заболевания скелетно-мышечной системы: Существуют заболевания мышц и скелета, которые часто имеют врожденный характер, и по мере роста организма развиваются различные патологии как, например, ахондроплазия, кифоз и сколиоз. Также к лордозу могут приводить патологические состояния, влияющие на межпозвонковые диски, такие как дисцит, грыжа диска или пролапс или же изменения в положении позвонков, как спондилолистез. Кроме того, лордоз может быть обусловлен различными системными заболеваниями соединительной ткани.
Важность здоровой кривизны шейного отдела позвоночника
Позвоночник Homo Sapiens состоит из 24 костных образований (позвонков). Позвоночник — это своего рода стержень для поддержки веса, он удерживает тело вертикально и помогает в выполнении различных по сложности моторных функций. Кроме того , позвоночник также служит своего рода защитным футляром для спинного мозга, который начинается в конце мозга и простирается к дистальному отделу позвоночника. Спинной мозг — это пучок нервов, которые передают нервные импульсы в мозг и от мозга на периферию.
Шейный отдел позвоночника – это часть важной структуры и изменения геометрии могут оказать влияние на различные аспекты здоровья.
Симптомы шейного лордоза
Нарушения структуры шейных позвонков и формы этого отдела позвоночника могут приводить к появлению вариабельности симптомов. Учитывая, что в области шеи располагаются важные нервы пучки (афферентные и эфферентные волокна), которые участвуют в обмене информацией между мозгом и периферией , проблемы с шеей могут привести к некоторым нежелательным симптомам например:
Боль / дискомфорт в области шеи: эти проявления, с которыми чаще всего сталкиваются лица с аномальной кривизной шейного отдела позвоночника и, как правило, это результат положения головы направленной вперед. Боль может ощущаться как колющая или резкая и часто сопровождается затруднением в поворотах шеи. В некоторых случаях боль может не ощущаться, но избыточная кривизна может продолжать ограничивать повседневные действия. Мышцы вокруг шеи, плеч и верхней части спины обычно напряжены и могут быть болезненными при прикосновении. Обычно также отмечаются мышечные спазмы, которые также могут снижать амплитуду движений в шее, сложности при поднятии рук или поднятии тяжестей.
Компрессия корешков. Если нервный корешок подвергается компрессии из-за аномальной кривизны позвоночника или нестабильности двигательных сегментов, это может привести к симптомам, связанным воздействием на нервные структуры . Пациенты могут отмечать нарушения чувствительности (онемение и покалывание).
Как правило, адекватное лечение позволяет избавиться от симптомов. Но если лечение лордоза не проводится надлежащим образом, симптоматика со временем будет только прогрессировать.
Если у пациента появляется слабость в руках и пальцах рук или трудности в поддержании контроля движений ,то в таком случае может потребоваться немедленная медицинская помощь. Кроме того, изменения в кривизне позвоночника могут привести к дальнейшим изменениям в соседних суставах, структурах и вызвать дополнительные проблемы со здоровьем.
Наиболее частые симптомы при патологическом лордозе:
- Мышечный спазм / слабость
- Ограничение физических возможностей
- Усталость
- Головные боли
- Головокружение
- Боль в спине
- Плохая осанка
Диагностика
Диагностика лордоза шейного отдела позвоночника выставляется на основании истории болезни и данных клинического обследования.
Для верификации диагноза могут быть использованы такие методы обследования как:
- Рентгенография
- МРТ
- КТ (МСКТ)
- ПЭТ
- Лабораторная диагностика
Лечение
В зависимости от основной причины конкретного случая аномалии кривизны, лечение лордоза шейного отдела позвоночника может отличаться.
Основные методы лечение
Физиотерапия. Различные методы физиотерапии могут применяться для лечения лордоза шейного отдела позвоночника. Физиотерапия позволяет уменьшить боль снять воспаление.
Тракционная терапия. Тракции бывают полезны при наличии компрессии. Тракционная терапия позволяет уменьшить компрессию корешка и таким образом уменьшить симптоматику.
Массаж. Этот вид лечения позволяет расслабить спазмированные мышцы шеи, снять боль и восстановить гибкость шеи .
• Корсетирование. При тяжелых формах шейного лордоза может потребоваться использование корсета в дневное время и специальной ортопедической подушки во время сна. Такая фиксация помогает бороться с аномальной кривизной шейного отдела позвоночника.
Иглорефлексотерапия. Это метод лечения используется при наличии болевых проявлений ,нарушений чувствительности ,особенно когда есть признаки компрессии нервных структур.
• ЛФК. Физические упражнения являются чрезвычайно важной частью и наиболее эффективным методом лечения лордоза шейного отдела позвоночника .ЛФК помогает исправить неправильную осанку, усилить мышцы и увеличить диапазон движений и гибкость шейного отдела позвоночника. Регулярные упражнения на шею, рекомендованные врачом ЛФК, помогают укрепить мышцы шеи, и постепенно пациент может шевелить шеей без боли. Во время лечения человек должен избегать подъема тяжелых предметов.

Упражнения для лечения шейного лордоза могут стать отличным способом уменьшения боли и повышения мобильности, однако их следует делать с осторожностью. В идеале, упражнения для лечения лордоза шейного отдела позвоночника необходимо подбирать с квалифицированным врачом ЛФК.
Хирургическое лечение, как правило, рассматривается как крайний метод, поскольку оперативное вмешательство в шейном отделе достаточно рискованно, и после этого у пациента может измениться привычный образ жизни.
Например, спондилодез затрудняет поворот головы и может увеличить уязвимость этих пациентов к травмам, так как позвоночник теряет часть своей гибкости и эластичности.
Профилактика шейного лордоза
Наличие хронической боли в шее может быть очень неудобным и препятствовать выполнению самых простых ежедневных действий.
Большинство аномалий, связанных с шеей, развиваются в течение длительного времени, и пациент, как правило, понимает, что со временем могут развиваться осложнения.
Основные рекомендации по профилактике:
- Помнить всегда об осанке: плохая осанка — основной источник боли, связанной с позвоночником, поскольку большинство из нас проводят большую часть дней, сидя или стоя с плохой осанкой. Со временем, это может привести к изменениям кривизны позвоночника, особенно шейного отдела позвоночника.
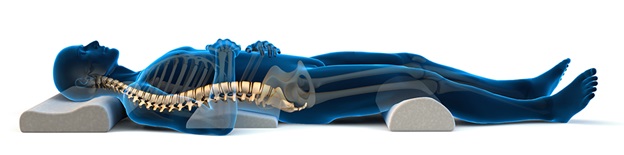
- Сон на спине: Сон на животе может со временем вызвать изменение кривизны шейного отдела позвоночника. Если вы считаете это слишком сложным, существуют различные типы ортопедических подушек, которые могут помочь с правильной позой во время сна . Кроме того, можно проконсультироваться с врачом –ортопедом который сможет дать дополнительные советы.
- Оптимизация рабочего места: сегодня многие рабочие места требуют использования компьютера, что может привести к проблемам, связанным с положением головы. Рекомендуется поднять монитор примерно на три дюйма выше уровня глаз, так как взгляд вниз на экран может с течением времени негативно повлиять на шею . Кроме того, удерживая ноги на полу, пока вы работаете на компьютере, вы сможете удерживать плечи.
- Не держите свой кошелек в заднем кармане: большие громоздкие кошельки в заднем кармане могут создать дисбаланс в вашей позе, когда вы сидите.
Заболевания опорно-двигательного аппарата – сложная категория, трудно поддающаяся лечению и требующая своевременного и грамотного подхода к диагностике и лечению. Одним из наиболее часто встречающихся среди таковых принято считать лордоз шейного отдела позвоночника, проявляющийся в виде аномального искривления позвоночного столба в области шейного отдела.
Как и прочие заболевания, лордоз имеет классификацию. Каждый подвид характеризуется определенными симптоматическими проявлениями от обычного искривления осанки до невыносимых болей, мешающих полноценной жизни.
Предлагаем рассмотреть особенности лордоза шейного отдела позвоночника, выявить его основные симптомы, предпосылки к образованию и, конечно, методы лечения.
Общая информация
На самом деле, лордоз – это не столько диагноз, сколько обозначение положения. Лордоз шейного отдела – является нормой, но при определенных условиях. В медицинской практике под лордозом подразумевается искривление позвоночного столба в переднезаднем направлении с наличием выпуклости.
При нормальном развитии физиологический лордоз проявляется в первый год жизни человека. Отклонения от нормы могут появиться вне зависимости от возраста и являться следствием различных нарушений.
Почему образуется лордоз?
Рассматривая лордоз, как естественное явление, следует отметить, что выгиб позвоночника необходим человеческому телу для поддержания равновесия, а также равномерного распределения нагрузок.
При рождении человека его позвоночник практически ровный. Однако, искривления начинают формироваться уже к первому году жизни, когда по мере взросления косточки укрепляются, мышечная масса нарастает и ребенок приобретает умение уверенно сидеть, а затем ползать и ходить.
В тот момент, когда позвоночник достаточно окреп, чтобы ребенок смог уверенно стоять – все заложенные природой изгибы тела сформированы, включая шейный лордоз.
О патологии следует говорить, когда глубина прогиба заметно изменяется. Человек при этом может не испытывать дискомфорта, но со временем начинается проявление тревожных симптомов.
Классификация лордоза
Классификация рассматриваемого состояния реализуется по различным критериям, при этом типология выделяется отдельным блоком.
В зависимости с особенностями развития выделяют 2 формы:
-
физиологическую – обусловлена естественным развитием и ростом человеческого организма;
-
патологическую – гипертрофированный вид спровоцирован внутриутробными аномалиями развития, родовыми травмами или наличием врожденных болезней.
Исходя из причин развития определяют:
-
первичный лордоз – является следствием болезни позвоночника;
-
вторичный лордоз – образуется, как следствие другого заболевания.
Также выделяют 3 дополнительных вида, в соответствии с возможностью возвращения в заложенное природой положение:
-
нефиксированный – пациент способен сознательно, прилагая усилия, полноценно выпрямиться;
-
частично фиксированный – имеются определенные ограничения, влияющие на интенсивность изгиба;
-
фиксированный – характеризуется невозможностью возвращения в естественно предусмотренное положение.
Каждый вид болезни имеет определенные предпосылки и особенности проявления, а также причины, которые стали началом развития патологического процесса.
Типы лордоза шейного отдела позвоночника
В современной медицине принято выделять 2 основных типа лордоза шейного отдела позвоночника:
-
гиперлордоз – сильный изгиб вперед. Внешне создается впечатление, что человек выдвинул голову вперед. При таком типе заболевания следует говорить о патологической экстензии шеи;
-
гиполордоз, он же шейный кифоз, известный в народе, как «шея военного» – аномальное проявление чрезмерным выпрямлением. Разглядывая профиль человека с такой шеей можно обратить внимание на ее прямоту, отсутствие физиологической кривизны.
Согласно анатомии, шейный отдел состоит из 7 позвонков, каждый из которых необходим для полноценного функционирования (поддержки головы, выполнения поворотов и наклонов). Небольшая кривизна необходима для поддержки головы, однако, ее усиление может привести к серьезным проблемам со здоровьем.
Наиболее вероятные причины шейного лордоза
Практика показывает, что определенные факторы способны привести к лордозу различного типа. Однако, прежде чем перечислить их, следует рассмотреть перечень общих причин нарушения нормального развития. В их числе:
-
дисплазия тазобедренного сустава;
-
церебральный паралич (ДЦП);
-
рахит;
-
ряд особенностей организма;
-
системные болезни тканей позвоночника.
Перечисленные причины являются врожденными и требуют максимально оперативного устранения. В ситуации, когда этого не происходит – риски усугубления ситуации и приведения к необратимым последствиям становятся крайне велики.
Причины гиперлордоза
Увеличение естественного изгиба шейного отдела позвоночника может возникать по таким причинам, как:
-
развитие болезни Бехтерева – сложное системное заболевание, приводящее к сращению суставов позвоночника, что приводит к сильным трансформациям, ограничивая человека в движении. По мере естественного старения болезнь прогрессирует;
-
нестабильность шейного отдела позвоночника – перенесенные травмы, недостаточный тонус мышц, особенности труда и прочие факторы могут спровоцировать необходимость постоянного наклонения или поднятия головы, что может привести к патологическим изменениям;
-
псориатический артрит – аутоиммунная болезнь, способная провоцировать поражения различных участков позвоночника.
В результате действия этих причин человек начинает испытывать боли различной интенсивности и дискомфорт, что неизбежно приводит к патологическим изменениям в шейном отделе позвоночника.
Причины гиполордоза
Сглаженность позвоночного отдела провоцируется в связи с такими причинами, как:
-
различные степени остеохондроза – разрушение межпозвоночных дисков провоцирует создание ситуации, когда человек не может полноценно совершать повороты головы, испытывает ощущение «мурашек» и онемения в верхних конечностях;
-
травмы – ушибы, переломы и пр. повреждения могут провоцировать смещение позвонков, что создает ситуацию сглаживания шеи. Проблема сопровождается острой болью, ощущением дискомфорта и отложенной симптоматикой;
-
спондилез нетравматичного характера – непосредственное смещение позвонка, вызванное наследственной предрасположенностью, недостатком тонуса мышечного каркаса или врожденными аномалиями строения позвоночника.
Несмотря на выведенный перечень наиболее вероятных причин, с точностью указать что именно повлияло на выпрямление физиологично изогнутого шейного отдела позвоночника не всегда представляется возможным. Однако, комплексный подход к диагностике позволяет грамотно подобрать подходящий метод лечения для конкретного пациента.
Предрасполагающие факторы
Кроме очевидных причин, специалисты также выделяют ряд факторов, которые могут быть предпосылками развития патологического состояния рассматриваемого вида. В их числе:
-
избыточная масса тела;
-
нарушение работы эндокринной системы;
-
дисбаланс метаболических процессов;
-
злоупотребление курением, употреблением алкоголя или запрещенных веществ;
-
высокие темпы роста тканей позвоночного столба.
Отдельно стоит сказать про серьезность вопроса избыточной массы тела, ведь повышенная нагрузка на позвоночник и суставы неизбежно приводит не только изменению положения различных отделов, но и активизации дегенеративно-дистрофических процессов.
Симптомы шейного лордоза
Как известно, каждая болезнь имеет не только предпосылки, но и определенные проявления, которые сводятся в единую группу клинических симптомов.
Рассматривая шейный лордоз, как заболевание, следует выделить такие симптомы, как:
-
потеря контроля над осанкой, визуально заметное изменение положение тела (голова выставлена вперед, плечи опущены, грудь уплощенная, живот выступает вперед);
-
появление болезненности в области лопаток, шеи и плеч, которые могут иметь различную интенсивность в зависимости от количества физических нагрузок;
-
дискомфорт и ноющие боли в голове;
-
снижение уровня работоспособности, появление хронической усталости;
-
потеря способности хорошо запоминать, рассеянность внимания;
-
бессонница, нарушение аппетита;
-
частичная потеря чувствительности рук (различных участков);
-
приступы повышенного давления, учащенное сердцебиение и неспособность к выполнению даже небольших физических нагрузок.
В запущенных случаях также отмечают ограниченность движений, скованность и боль при выполнении поворотов головы, наклонов (может отдавать в другие части тела, например, в кончики пальцев).
Вероятные осложнения
Нарушение нормального положения отделов позвоночника провоцирует патологическое перераспределение нагрузки на костно-мышечный скелет и связочный аппарат, что при отсутствии коррекции может стать причиной появления осложнений.
К числу простейших осложнений, поддающихся исправлению, выделяют перерастяжение мышечных волокон, появление быстрой утомляемости и слабости в теле.
Стойкое, длительное напряжение провоцирует развитие более серьезных осложнений, в числе которых:
-
развитие патологической подвижности позвонков;
-
потеря стабильности тканей межпозвоночных дисков;
-
выпадение дисков;
-
образование межпозвоночных грыж;
-
появление стойкого воспалительного процесса;
-
деформирующий артроз.
Важно! Отсутствие своевременной диагностики и лечения шейного лордоза провоцирует не только нарушение осанки, но еще и развитие болезней практически всех внутренних органов, что обусловлено нарушением кровообращения.
Диагностика
Вопросами диагностики и разработки плана лечения шейного лордоза, как заболевания, занимаются такие специалисты, как хирург или травматолог. Однако, первичной диагностикой может также заниматься и терапевт общей практики.
Используемые методы
В процессе выявления клинической картины для постановки максимально точного диагноза, врач использует различные методы, позволяющие выявить основные проявляющиеся симптомы и наметить вероятные причины появления такого рода состояния.
В рамках диагностической процедуры используется:
-
опрос в целях формирования четкого анамнеза пациента;
-
тактильный и визуальный осмотр, позволяющий выявить состояние осанки;
-
изменение глубины изгиба позвоночного отдела;
-
назначение инструментальных исследований для уточнения этиологии изгиба.
Дополнительно могут быть назначены общие клинические анализы, целью которых является выявление актуального состояния здоровья и стабильность работы всех систем организма.
Что относится к инструментальным методам исследования?
Все существующие методы исследования, применяемые в диагностике и лечении пациентов с различными диагнозами, условно делятся на 2 типа:
-
лабораторные – анализ биоматериалов в условиях лаборатории;
-
инструментальные – обследования с использованием специальной аппаратуры.
В числе инструментальных методов исследования, применяемых для диагностики шейного лордоза, используют:
-
рентгенологическое исследование, с целью уточнения изгиба;
-
компьютерная томография (КТ) для выявления причины патологического состояния;
-
магнитно-резонансная томография (МРТ), дающая возможность детально изучить ткани, лежащие в области поражения.
Перечень необходимых исследований определяется индивидуально, в зависимости от имеющейся ситуации и случая конкретного пациента.
Выставление диагноза
Итогом качественной диагностики является верно установленный диагноз, полученный на основании результатов внешнего осмотра и данных, полученных в ходе лабораторных и инструментальных методов исследования.
Кроме того, на основании полученных данных выстраивается курс лечения пациента, с учетом состояния его здоровья и особенностей клинической картины болезни.
Основы лечения шейного лордоза
Как и при любой другой патологии опорно-двигательного аппарата, лечение лордоза предполагает исключительно комплексный подход, подразумевающий учет различных факторов, влияющих на состояние здоровья.

Двигательный режим
Вне зависимости от степени сложности имеющейся проблемы, первым шагом в лечении пациента является определение оптимально подходящего для него двигательного режима. Так, например, после травмы может быть показано ограничение подвижности, а в прочих ситуациях – наоборот, посещение занятий лечебной физической культурой, с целью активизации кровотока в тканях.
Медикаментозное лечение
Второй этап – это медикаментозная терапия. К большому сожалению, только с помощью медикаментов можно избавиться от мучающих болей, снять воспаление и укрепить ткани позвоночника. В лечении используются препараты следующих групп:
-
обезболивающие – избавляют от болей различной интенсивности;
-
нестероидные противовоспалительные средства (НПВС) – устраняют очаг воспаления и стабилизируют обменные процессы;
-
миорелаксанты – способствуют снятию чрезмерного напряжения мышечного каркаса;
-
хондропротекторы – обеспечивают питание хрящевой ткани межпозвоночных дисков, предотвращая развитие грыжи и создавая условия для восстановления хряща.
Одним из лучших препаратов современного типа следует считать «Артракам», отличающийся эффективностью применения, благодаря чистому составу и форме производства.
Массаж
Различные виды массажа благоприятно влияют на состояние опорно-двигательного аппарата. При лордозе различных отделов позвоночника особенно эффективно посещение мануального терапевта.
Профессиональный массаж в мануальной технике обеспечивает возможность расстановки позвонков на свои места, а также эффективную поддержку тонуса мышечного каркаса.
Операции
Хирургическое лечение всегда сопровождается рисками, поэтому этот метод лечения применяется исключительно в крайних, запущенных случаях.
Операции по устранению шейного лордоза назначаются тем пациентам, которые перенесли серьезные травмы и испытывают боли, мешающие нормальной жизни.
Рекомендации по профилактике
В целях снижения рисков развития болезни рассматриваемого типа, а также ее рецидива после прохождения комплексного лечения, специалисты рекомендуют придерживаться общих рекомендаций, среди которых выделяют:
-
соблюдение основ сбалансированного питания, что помогает поддерживать количество полезных компонентов, витаминов и минералов в организме;
-
поддержание оптимального уровня двигательной активности с задействованием различных отделов опорно-двигательного аппарата;
-
лечебная физическая культура, направленная на укрепление мышц наиболее уязвимых участков позвоночника;
-
своевременное обращение ко врачу при появлении тревожных симптоматических проявлений;
-
контроль осанки;
-
выбор в пользу ортопедических подушек и матрасов, для обеспечения здорового, безопасного сна;
-
тщательная организация рабочего пространства;
-
ограничение физических нагрузок и отказ от подъема чрезмерных тяжестей;
-
отказ от злоупотребления вредными привычками (курение, алкоголь, запрещенные вещества и переедание).
В дополнение к профилактическим мерам следует отнести прием хондропротекторов, что обеспечивает эффективное предупреждение дегенеративно-дистрофических процессов в тканях хряща. Отличным решением станет препарат «Артракам».
Все еще думаете, что боль пройдет сама по себе? Не стоит надеяться на чудо. Обратитесь за помощью ко врачу, пройдите качественное лечение и наслаждайтесь полноценной жизнью.
Шейный сколиоз
причины, симптомы, методы лечения и профилактики
Шейный сколиоз — искривление, которое локализуется с первого по седьмой позвонки шеи. Патология считается наиболее опасной разновидностью сколиоза, так как приводит не только к сильной боли, но и провоцирует ухудшение мозгового кровообращения. Врачи выделяют врождённые предпосылки развития сколиоза и приобретённые причины, например, дисфункцию эндокринных желез, неврогенные нарушения, недостаточность мышечной и связочной системы. Лечением заболевания занимается врач-ортопед.
Причины шейного сколиоза
Достоверно причины шейного или высокого сколиоза не установлены. Врачи предполагают, что проблема может быть врождённой или обусловленной приобретёнными факторами. В числе последних выделяют:
- дисфункцию эндокринных желез, при которой гормональные сбои оказывают влияние на состояние скелета и делают кости более мягкими;
- недостаточность мышечной и связочной системы, когда ребенок растет быстро и мышцы с костями не успевают друг за другом;
- неврогенные нарушения, деформация спины, сирингомиелия.
Статью проверил
Кученков А.В.
Ортопед • Травматолог • Хирург • Флеболог • Спортивный врач • стаж 25 лет
Дата публикации: 24 Марта 2021 года
Дата проверки: 28 Января 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Симптомы шейного сколиоза
Симптомы шейного сколиоза развиваются постепенно. Сначала пациента беспокоит незначительный дискомфорт, головные боли, головокружения и бессонница. По мере развития патологии к перечисленным признакам присоединяются следующие:
- контур плечей становится неровным;
- уши располагаются на разной высоте, одно находится заметно выше другого;
- происходят нарушения кровоснабжения и нервной системы из-за сдавления нервов;
- на поздних стадиях заболевания деформируются кости черепа.
Методы диагностики
Чтобы выявить сколиоз и его стадию, в клинике ЦМРТ проводят осмотр пациента, тест с наклоном и аппаратную диагностику — рентгенографию или магнитно-резонансную томографию:
К какому врачу обратиться
Если вы заметили искривление линии плечей, неровное расположение ушей и страдаете от головных болей, запишитесь на приём к ортопеду.
Как лечить шейный сколиоз
В ЦМРТ индивидуально подбирают лечение, которое позволяет остановить прогрессирование патологии, улучшить статику, устранить сформировавшиеся нарушения и вернуть спине правильную осанку. Для этого врач подбирает курс консервативной терапии или рекомендует пройти операцию:
Последствия
Шейный сколиоз хорошо поддается лечению лишь на начальных стадиях. По мере прогрессирования заболевания, оно сложнее поддается терапии. Без помощи врача сколиоз может спровоцировать сдавление сосудов и нервов, что чревато хронической головной болью и проблемами с функционированием головного мозга.
Профилактика
- Подберите удобную подушку и матрас для сна;
- следите за осанкой;
- регулярно проходите обследования у врача.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Кривошея: симптомы и лечение у детей и взрослых
Классификация
Причины
Симптомы
Осложнения
Диагностика
Лечение
Профилактика
Кривошея – деформация шеи из-за нарушения работы мышц (чаще всего грудино-ключично-сосцевидной) или строения позвонков врожденного или приобретенного характера, в результате чего у пациента появляется наклон или поворот головы. Дефект часто сочетается с переломом ключицы или парезом плечевого сплетения. Легкие формы заболевания вызывают небольшой дискомфорт и проблемы со зрением, а более тяжелые могут привести к инвалидизации пациента и лицевой деформации.
Классификация кривошеи
Патологию разделяют на несколько основных видов:
- врожденная. Кривошея у новорожденных обычно появляется еще во время внутриутробного развития из-за нарушений эмбриогенеза;
- приобретенная. Возникает после рождения из-за внешних факторов (заболеваний, травм).
Кроме того, в зависимости от тканей, подвергшихся патологическому изменению, выделяются следующие формы заболевания:
- кожная: поражены кожа и подкожная клетчатка;
- десмогенная, в результате каких-либо воспалительных процессов;
- миогенная, вследствие поражения мышечной составляющей;
- нейрогенная: повреждены рецепторные аппараты, из-за чего мышечный тонус становится неполноценным;
- остеогенная: нарушения возникают в костях или хрящевых тканях.
Кривошея у ребенка также может развиваться из-за долгого нахождения в одном и том же положении и, как следствие, мышечной атрофии (установочная форма) или патологического спазма (спастическая форма).
Причины кривошеи
Врожденное заболевание возникает вследствие:
- генетических или хромосомных аномалий;
- нарушений развития мышц (гипертрофии или гипоплазии);
- деформаций и дефектов при формировании шейных позвонков;
- неправильного положения плода в утробе: голова слишком долго наклонена к плечу;
- внутриутробного инфицирования плода и развития миозита;
- «шейных» ребер;
- «крыловидной» шеи.
Приобретенная патология может возникать по нескольким причинам:
- кривошея у взрослых появляется в основном из-за травм шейного отдела позвоночника (ожоги, ранения, вывихи, формирование рубцов);
- травмы во время прохождения по родовым путям (вывих шейного позвонка);
- компенсаторный фактор, из-за снижения слуха или зрения;
- инфекционные заболевания;
- неврологические заболевания.
Симптомы кривошеи
У взрослых патология появляется обычно после травмы или спазма: пациент со временем начинает держать голову в неестественном положении, жаловаться на боль, ограничение периферического зрения, дискомфорт или затруднение при движении, которое в итоге приводит к невозможности поворачивать голову. Также может развиться непроизвольное кивательное движение.
Признаки кривошеи у грудничка заметить сложнее из-за того, что дети не могут пожаловаться на боль или неудобство. Однако заподозрить эту патологию можно, если у ребенка:
- развивается тенденция спать постоянно на одном и том же боку;
- лопатка и плечо с одной стороны подняты выше;
- формируется утолщение поврежденной мышцы;
- затылок скошен с «больной» стороны;
- присутствуют асимметрия лица, косоглазие;
- голова наклонена в одну сторону, а лицо повернуто в противоположную;
- челюсти развиваются неравномерно;
- сколиоз шейного или грудного отделов позвоночника;
- проявляется отставание в развитии.
Осложнения кривошеи
Наиболее опасным в этом заболевании является возникновение таких осложнений:
- деформация ключицы из-за попыток пациента держать голову ровно;
- «больная» сторона головы становится более плоской, нарушается рост и развитие ребенка;
- ухудшается степень сколиоза;
- появляются дефекты памяти, внимания, мышления;
- деформация трахеи и грудной клетки: нарушаются функции дыхательной системы, возникают частые респираторные инфекции.
В некоторых случаях заболевание вылечить невозможно, только вывести в ремиссию и затем постоянно поддерживать состояние пациента.
Диагностика кривошеи
На первичной консультации врач-ортопед или невролог начинает диагностику со сбора жалоб, анамнеза и осмотра пациента, проверки амплитуды движений, наличия боли при повороте головы. Врач оценивает осанку ребенка, состояние мягких тканей, утолщение в области грудино-ключично-сосцевидной мышцы и степень мышечного напряжения.
Этого достаточно, чтобы заподозрить патологию и отправить на дополнительные методы исследования, которые могут подтвердить или опровергнуть данную версию:
- УЗИ помогает исследовать состояние мышц и наличие воспалительного образования в их толще;
- рентгенография позволяет оценить костные структуры, выявить наросты или «шейные» ребра;
- МРТ шейного отдела позвоночника – наиболее точный способ диагностики, показывающий состояние как костей, так и мягких тканей;
- ЭМГ (электромиография): с помощью нее возможно обнаружить нарушение проводимости по двигательным нервам.
Лечение кривошеи
При кривошее операция нужна не всегда, поскольку заболевание в начальной стадии возможно вылечить с помощью таких консервативных методов, как:
- прием медицинских препаратов: миорелаксантов, обезболивающих, уколов ботулинического токсина (при цервикальной дистонии);
- специальный способ укладывать ребенка на бок с целью медленного пассивного растяжения мышцы;
- водные процедуры в бассейне или ванне;
- ношение ортеза (воротника Шанца) для фиксации шейного отдела в вертикальном положении;
- рефлексотерапия;
- электрофорез;
- посещение остеопата;
- специальный массаж и лечебная гимнастика при кривошее для улучшения кровоснабжения и ускорения рассасывания рубцовой ткани;
- ЛФК.
При начале терапии на ранней стадии болезни у младенцев прогноз весьма благоприятный: костно-мышечная система в таком возрасте еще не до конца развита, поэтому вытянуть мышцу и скорректировать дефект довольно просто. Упражнения при кривошее назначаются врачом индивидуально в каждом конкретном случае в зависимости от степени развития патологии, например:
- пациент лежит на спине. Специалист плавно сгибает и разгибает голову;
- пациент лежит на «здоровом» боку. Массажист поддерживает голову ребенка рукой, а тот в свою очередь рефлекторно приподнимает ноги до горизонтального положения.
Положение на боку, противоположном кривошее, наиболее эффективно при лечении, потому что голова наклоняется в здоровую сторону, а поворачивается в больную.
Однако в более запущенных случаях или при отсутствии эффекта от консервативной терапии после достижения двухгодовалого возраста может потребоваться хирургическое лечение: пластическое удаление мышцы искусственным путем, рассечение нервов или селективная денервация. Иногда используется глубокая стимуляция мозга: в часть мозга, отвечающую за движение, вводится электрод, и посылаемые по нему импульсы прерывают сигналы нервных клеток, заставляющих голову поворачиваться.
Профилактика кривошеи
Предупреждение развития заболевания зависит от причины его возникновения. В профилактику входят:
- ежедневный массаж, чтобы удлинить и снизить риск появления спазма в грудино-ключично-сосцевидной мышце во время роста;
- своевременная и эффективная терапия гнойных заболеваний, увеличения лимфоузлов шеи, воспаления;
- правильный уход за ребенком. Для этого родителям нужно слушать специальные курсы еще во время беременности матери;
- постоянный контроль за ходом беременности, чтобы вовремя заметить риск патологии.
травматолог-ортопед
опыт работы 14 лет
отзывы оставить отзыв
Клиника
м. Сухаревская
Записаться на прием
Отзывы
Валерия Викторовна
28.06.2020 22:25:53
Огромное спасибо травматологу Старочкину Константину Анатольевичу! Чудесный врач, внимательный, вдумчивый, доброжелательный, только таким и может быть настоящий Врач! За 4 года после операции на колене я обошла большое количество его коллег, везде встречая формальное отношение, и почти смирилась с тем, что боль останется со мной навсегда. А после лечения у Константина Анатольевича боль ушла. У этого человека золотые руки и искреннее желание помочь своим пациентам. Ещё раз огромное спасибо!!!
Алексей
25.07.2019 10:03:41
Добрый день! Хотел бы выразить огромную благодарность травматологу Старочкину Константину Анатольевичу. Он расписал про мое воспаление связки подколенника, показывая в приложении в 3d, как выглядят эти связки. Куда они крепятся и как устроены тоже объяснил. Невероятно компетентный и небезразличный врач!
Константин Анатольевич прекрасный доктор! Профессиональный, внимательный, человек с золотыми руками! Я очень рада, что в трудной ситуации попала к такому врачу!
Антонина
15.05.2019 18:04:55
Выражаю огромную благодарность доктору, хирургу- ортопеду Старочкину Константину Анатольевичу. За его внимание к пациентам, сердечность, золотые руки и высокий профессионализм в своей работе. За умение поддержать больного и уважительное отношение.
Еще раз большое спасибо, с пожеланиями Константину Анатольевичу здоровья, терпения и успехов в этой трудной работе. С уважением, член Союза театральных деятелей Стрешинская Антонина Яковлевна.
Батталова Г.А.
24.12.2018 22:24:10
Добрый день. Хочу выразить свою благодарность врачу-ортопеду Старочкину Константину Анатольевичу за его внимательное отношение и профессионализм. Он помог мне избавиться от боли в косточке на ноге, которая долгие годы меня беспокоила. Я теперь рекомендую его своим друзьям и родственникам, которым нужна квалифицированная помощь врача-ортопеда с положительным результатом. Желаю Константину Анатольевичу всего самого доброго, здоровья, счастья и успехов во всем!
Добрый день. В руки Константина Анатольевича поступила в запущенном состоянии (воспаление плечевого сустава очень серьезно ограничило подвижность руки — следствие сквозняков и халатного отношения к собственному здоровью). Константин Анатольевич быстро и четко смог сформулировать диагноз и назначить схему лечения. В процессе осмотра сразу ставил на мне какие-то отметки, как потом оказалось — это были метки для будущих уколов. Выбор был за мной — страдать дальше или соглашаться на блокаду. Пришлось ставить блокаду на плечевой сустав, то, что я больше всего боялась. Операционная., милая сестричка с огромным шприцом, жуткая игла… Дух захватывает до сих пор. Но «легкая» и в тоже время уверенная рука хирурга, умение отвлечь внимание пациента от болевых ощущений в момент укола помогло пережить это событие (благо второй блокады делать не пришлось). Константин Анатольевич работает четко, аккуратно подходит к назначениям, на все вопросы отвечает. Приятно чувствовать себя в надежных руках профессионала, что позволяет испытывать полное доверие к доктору. Совместные действия невролога (Дмитриевой Ольги Николаевны) и ортопеда (Старочкина Константина Анатольевича) привели к великолепному результату — на момент подготовки этого сообщения подвижность сустава восстановлена на все 100%. Константин Анатольевич, огромное спасибо Вам за профессионализм, за индивидуальный поход, за то спокойствие, которое можете подарить своим действием! Спасибо руководству клиники за то, что в свои ряды собирает только лучший медицинский персонал.
Берёзкина Алла
13.03.2021 17:53:27
Хочу выразить большую благодарность хирургу Старочкину Константину Анатольевичу! Спасибо большое ему за квалифицированную помощь, за профессионализм в своём деле и внимательное отношение к пациенту!
Огромное спасибо Константину Анатольевичу за проведенную операцию по поводу «щёлкающего пальца» на кисти. Как и обещал, всё зажило очень быстро. Никогда бы не подумала, что от этой напасти можно избавиться за 15 минут. Раз и навсегда! Спасибо Вам!
Хочу выразить ОГРОМНУЮ БЛАГОДАРНОСТЬ врачу-ортопеду Старочкину Константину Анатольевичу! Он решил мою проблему просто за несколько минут!!! Теперь у меня колено не болит совсем! Несколько лет меня «лечили» в других поликлиниках. В итоге к больному колену прибавился ещё и больной желудок. Жалею о потерянном времени, что так долго страдала, мучилась… Вот бы сразу так, как сейчас! Теперь только к нему! Он просто волшебник! Спасибо Вам!
Дмитрий
18.04.2019 13:20:39
Добрый день!
Хотел бы выразить большую благодарность Старочкину Константину Анатольевичу! Помог мне избавиться от боли в косточке на стопе левой ноги (возле мизинца). Порядка трех месяцев мучился с данной проблемой, обошел других ортопедов из других клиник, прописывали мази, ванночки и т.п., но ничего не помогало. Константин Александрович за минуту поставил диагноз, удалил мозоль и уже через 5 дней я бегал и радовался жизни. Профессионал своего дела — рекомендую!
Услуги
- Название
- Консультация врача травматолога-ортопеда по результатам исследований в сторонних медицинских организациях2700
- Прием, консультация врача травматолога-ортопеда по направлению врача-специалиста2300
Статьи о здоровье
Другие специалисты
Искривление шеи- кривошея
Кривошея– это заболевание, при котором голова наклоняется и одновременно поворачивается в противоположную сторону. Оно возникает вследствие патологии шеи — костей, нервов и мягких ее тканей. Заболевание может быть, как врожденным, так и приобретенным, с зафиксированным или с незафиксированным положением головы. Вследствие патологических изменений могут деформироваться череп и позвоночник, происходить неврологические нарушения, нарушения интеллектуального развития, снижение функции памяти и концентрации внимания, а также ухудшения дыхания. На основании осмотра врача, результатов аппаратных исследований, например, рентгенографии выставляется диагноз. Лечебная терапия возможна, как консервативная, так и оперативная и зависит от причин заболевания.
Записаться
Содержание
Общие сведения
Причины кривошеи
Симптомы кривошеи
Диагностика
Лечение кривошеи
Профилактика
Общие сведения
Кривошея – патология в состоянии человека, которое сопровождается наклоном головы с одновременным ее поворотом в другую сторону. широко распространена у новорожденных, однако встречается у детей старшего возраста. Причина заболевания чаще всего поражение анатомии шеи, данное состояние возникает при патологии в области ГКСМ — грудино-ключично-сосцевидной мышцы. Лечением этой болезни в зависимости от ее причины заниматься могут, как ортопеды и хирурги, так и детские инфекционисты, и детские неврологи.
Причины кривошеи
Еще внутриутробно у плода может сформироваться врожденная кривошея. Причины неправильное строение костей таза у матери или расположение плода, некоторые инфекционные болезни и наследственные заболевания, а также мутации хромосом. Среди костно-мышечных аномалий после врожденной косолапости и вывиха суставов бедра — это заболевание является третьим по распространенности, причем у девочек чаще, чем у мальчиков.
Причины приобретенной патологии искривления шеи – обвитие плода пуповиной во время родов, ишемия сердца, травмы шеи. Кривошея в более старшем возрасте возникает из-за травм мышц, инфекционных болезней и заболеваний нервной системы. Самая распространенная и легко излечиваемая кривошея — это приобретенная форма искривления шеи в результате ротационного подвывиха.
Симптомы кривошеи
Врожденные кривошеи включают следующие формы патологии — идиопатическую, миогенную, остеогенную, нейрогенную и артрогенную.
Идиопатическая кривошея – выявляется в результате нефиксированного незначительного наклона головы. Причины ее формирования пока неизвестны, однако, было установлено, что идиопатическая кривошея возникает чаще при сложных родах или из-за патологий при беременности. В результате пальпации доктор определяет, что грудино-ключично-сосцевидная мышца находится в чрезмерном состоянии напряжения. У детей с данной патологий также часто выявляется в шейном отделе позвоночника перинатальная энцефалопатия и сегментарная недостаточность.
Миогенная кривошея. Эта форма кривошеи — наиболее распространенная, развивается она на фоне укорочения и уплотнения грудино-ключично-сосцевидной мышцы. Врожденная кривошея бывает ранней и поздней. Ранняя кривошея выявляется еще при рождении, а поздняя – в 4-х недельном возрасте. Причинами врожденной кривошеи являются фиброз мышц и снижение их эластичности в результате поперечного положения плода или при его тазовом предлежании (вперед ногами), при котором голова долго наклонена была в сторону пораженной мышцы и развернута в противоположную сторону.
При пальпации на осмотре выявляется равномерное мышечное уплотнение ткани, либо округлой формы уплотнение в средней и нижней части мышцы. Попытки движений очень болезненны. Если не лечить миогенную кривошею, то особенно искривляется позвоночник, происходят нарушения в области черепа и плечевого пояса. Кости уплощаются, лицо становится несимметричным, ухо, бровь и глаз опускаются со стороны поражения. Наблюдается иногда миогенная кривошея двухсторонняя, которая сопровождается резким наклоном головы к грудине и ограничением ее движений.
Остеогенная кривошея (болезнь Клиппеля-Фейля) возникает на фоне врожденной патологии позвонков шеи, при которой возможно уменьшение размера позвонков или сращение их в единый блок. Прием врача в клинике позволяет правильно выявить деформацию шеи и ее укорочение. Нередко голова, втянутая в плечи, повернута в сторону, при этом у шеи происходит ограничение подвижности, а на затылке -снижение линии роста волос. Остеогенная кривошея сочетается нередко с другими аномалиями скелета. Само по себе искривление шеи не вызывает, как правило, чувства боли, однако оно может стать причиной радикулита в шейном отделе позвоночника.
Нейрогенная кривошея развивается в результате дистонического синдрома, повышения мышечного тонуса в одной стороны тела при его снижении в другой. Она сопровождается такими же нарушениями в конечностях, например, согнутых на сторону ногах малыша, согнутых и сжатых руках в кулаки, туловище ребенка во время сна искривлено. В шее движения, как активные, так и пассивные сохранены, но, когда ребенок в состоянии покоя, его голова «уходит» в порочное положение.
Артрогенная кривошея развивается на фоне ротационного врожденного подвывиха шейного позвонка. Приобретенная артрогенная кривошея бывает установочной, компенсаторной, рефлекторной, травматической и инфекционной.
Кроме того, выделяют формы заболевания:
- искривление шеи при возникновении опухолей в позвоночнике;
- истерическую кривошею, которая выявляется при истерическом психозе;
- дерматогенную кривошею, которая возникает на фоне рубцового перерождения кожных тканей;
- десмогенную кривошею, которая формируется из-за воспаления и рубцах на мышцах, связках, в области клетчатки и лимфоузлов;
- миогенную кривошею, которая формируется после миозита — воспаления мышц шеи;
- нейрогенную кривошею, которая развивается у детей при церебральном параличе или после перенесенной нейроинфекции.
Установочная кривошея развивается, когда младенец долгое время находился в кроватке в неправильном положении, при этом отсутствуют патологические изменения в тканях органов.
Компенсаторная и рефлекторная кривошея. Рефлекторная кривошея возникает в результате мастоидита — воспаления сосцевидного отростка, воспалении среднего уха, гнойных процессах шеи, при перихондрите. Чтобы боль уменьшить, голову пациент наклоняет в сторону. Компенсаторное искривление шеи развивает на фоне косоглазия и лабиринтита — болезни внутреннего уха. Наклон головы, в первом случае, позволяет пациенту поле своего зрения использовать лучше, а во втором – уменьшить пациенту головокружение. При этих формах в полном объеме движения шеи сохранены.
Травматическая костно-суставная кривошея – возникает заболевание остро, причиной которой является перелом шейного позвонка. Искривление шеи сопровождается резкими болями в шеи, ограничением ее движений. Развитием боли при пальпации, бульбарного синдрома и пирамидной недостаточности. Приобретенной разновидностью костно-суставной формы является подвывих C1, Он может выявляться в любом возрасте, но чаще у детей. В быту или во время спортивных занятий причиной подвывиха может стать резкий поворот головы.
Нетравматическая (инфекционная) костно-суставная кривошея выявляется при остеомиелите, костном туберкулезе и третичном сифилисе. Причиной ее развития является расплавление шейных позвонков или их патологические переломы.
Спастическая (цервикальная дистония) – хроническое поражение центральной нервной системы, сопровождаемое спонтанными спазмами мышц шеи. У пациента при этом формируется отклонение в сторону головы. Цервикальная дистония — форма приобретенной спастической кривошеи, которая чаще встречается у взрослых, начиная с 30-ти лет. Точные причины возникновения спастической кривошеи до сих пор не установлены. Провоцирующими факторами, в основном, считаются стресс, травмы головы и шеи. При спастической кривошее поворот головы вокруг оси сочетается с тремором и с болью в области шее и затылке, плеч. Дистония усугубляется при вертикальном положении тела, а также при психоэмоциональном и физическом переутомлении.
Диагностика
Диагноз врожденной формы кривошеи устанавливается на основании собранного анамнеза, данных первичного осмотра и результатов проведенной рентгенографии в области шейного отдела позвоночника специалистом травматологии и ортопедии, педиатрии и детской хирургии. При обследовании врач-педиатр может задать индивидуальные вопросы. Были ли роды с патологиями, о проблемах в течение беременности, когда заметили родители признаки искривления шеи – с первых дней жизни младенца или через какой-то период времени и т. д. Назначают также осмотр ребенка у невропатолога, чтобы исключить нарушения нервной системы. При необходимости, чтобы правильно оценить состояние мягких тканей шеи и не допустить осложнений проводят УЗИ или МРТ.
Диагностика при приобретенной форме кривошеи зависит от анамнеза и характера патологии. Рентгенография входит в план обязательного обследования. Рентгенологическое исследование назначают как всего шейного отдела, так и первых двух шейных позвонков. При косоглазии нужно проконсультироваться у офтальмолога, при подозрении на сифилис –необходимо записаться к венерологу, проявления истерической кривошеи помочь определить сможет психиатр, последствия туберкулеза — фтизиатр.
Лечение кривошеи
Лечение врожденной формы миогенной кривошеи может быть консервативным и оперативным. На ранних стадиях заболевания применяют следующие физиотерапевтические процедуры и комплексные методы лечения: ультразвуковая терапия, электрофорез с лидазой и йодидом калия, УВЧ, программа корректирующих ортопедических упражнений и мануальная терапия. Для полного устранения патологии кривошеи в большинстве случаев потребуется полгода. При отсутствии эффекта от консервативных методов терапии выполняют хирургическую операцию, в результате которой пересекаются головки грудино-ключично-сосцевидной мышцы. Если по сравнению со здоровой стороной пораженная мышца укорочена на 40% и более, то проводится пластика. В период после операции накладывают на месяц гипс, после его заменяют на ношение воротника Шанца. При приобретенной форме мышечной кривошеи используется аналогичное лечение.
При врожденной форме нейрогенной кривошеи применяют медикаментозное лечение, физиотерапия, лечебная физкультура и массажа. При искривлении шеи, которое возникло на фоне нейроинфекции, врачом назначаются антибиотики, миорелаксанты и противосудорожные препараты. Когда воспаление стихнет больному рекомендуется ношение воротника Шанца, и направления на ЛФК. Хирургическую коррекцию осуществляют в тяжелых случаях.
При врожденной форме остеогенной кривошеи (болезнь Клиппеля-Фейля) назначают массаж и лечебная гимнастика. Расположенные высоко верхние ребра иногда удаляют. При травматической форме искривлении шеи в результате перелома, применяют гипсовые повязки и вытяжение петлей Глиссона. Хирургические операции проводят в случае необходимости. Врачи-травматологи при кривошее, возникшей вследствие подвывиха накладывают воротник Шанца, после закрытого вправления с использованием петли Глиссона. При наличии в шейно-плечевом отделе позвоночника органических изменений, возникших после травмы, назначают электроимпульсную терапию, электрофорез, массаж и ЛФК.
Десмогенные и дерматогенные формы кривошеи устраняются только хирургическим путем, иссекая рубцовые ткани. Затем проводится пластика аутотрансплантатами, аллотрансплантатами или ксенотрансплантатами. При возникновении опухолей на фоне инфекционного поражения костей лечат основную патологию с помощью выполнения операции. В последующем выполняется восстановительная реабилитация.
Профилактика
Профилактика заболевания определяется его этиологией. От причин развития патологии и длительности ее существования зависит прогноз. При адекватном раннем лечении большинство форм искривления шеи, как врожденных, так и приобретенных поддаются хорошо коррекции, за исключением болезни Клиппеля-Фейля, выраженное ограничение движений при которой сохраняется. Нелеченная кривошея является причиной у ребенка нарушения его развития, возможно, с последующей инвалидностью. Порок шеи приводит к дистрофии мышц, которые вызывают прогрессирующую асимметрию лица, препятствуя развитию черепа.
Излишнее давление шеи на кровеносные сосуды, которые доставляют кровь к мозгу, становится вначале причиной мигрени, а затем нарушения функций головного мозга. У детей развитие интеллекта страдает. У взрослых память и внимание ухудшаются. Функции дыхания при кривошее снижаются из-за изменения положения трахеи, при врожденной патологии в раннем возрасте, возможно на стороне поражения отставание роста грудной клетки. Нарушается слух, развиваются часто синуситы, формируется косоглазие.
Записаться к остеопату
Оставить заявку
- Tweet
- Share 0
- +1
- VKontakte
Кривошея, или тортиколлис, представляет собой группу болезней, при которых наблюдается характерная деформация шеи. Голова пациентов постоянно наклонена в больную и повернута в здоровую сторону. Болезнь чаще встречается у новорожденных, но может наблюдаться и взрослых. Выделяют несколько видов тортиколлиса, каждый из которых имеет свои причины возникновения. Поговорим о кривошее у взрослых: какие формы имеет, как проявляется и лечится ли она.
Формы кривошеи и классификация по причинам
Тортиколлис бывает врожденным и приобретенным. Если кривошея формируется у плода еще во внутриутробном периоде, то ребенок уже рождается с характерными симптомами.
Врожденная кривошея
Выделяют следующие формы заболевания:
- Идиопатическая. Проявляется небольшим наклоном головы без каких-либо изменений анатомических структур шеи. В частности, при идиопатической кривошее не изменена длина и толщина кивательной (грудинно-ключично-сосцевидной) мышцы. Точные причины формирования патологии не установлены. Выявлено, что эта форма болезни, как правило, встречается при сложном течении беременности и родов, а также зачастую сопровождает перинатальное поражение ЦНС гипоксического характера.
- Миогенная. Выявляется чаще, чем другие формы заболевания. При врожденной мышечной кривошее наблюдается одностороннее уплотнение и укорочение кивательной мышцы. Миогенная кривошея формируется при патологическом положении плода, в результате которого голова ребенка в течение продолжительного времени вынужденно склоняется к плечу.
- Односторонние изменения мышц шеи легко выявляются педиатром во время осмотра и пальпации. Пассивные движения на стороне поражения болезненны.
- Врожденная мышечная кривошея нуждается в скорейшем лечении. Оставленная без внимания она приводит к таким серьезным последствиям, как искривление позвоночника, дефекты строения черепа, неправильное развитие мышц плечевого пояса, выраженная асимметрия лица.
- Нейрогенная. Служит проявлением односторонней мышечной дистонии. Нейрогенный тортиколлис сочетается с характерным изменением состояния мышц на стороне поражения: искривление туловища, сгибание ноги, сжимание руки в кулачок.
- Остеогенная. Является следствием врожденного заболевания – болезни Клиппеля-Фейля. В этом случае к характерной деформации шеи приводит уменьшение позвонков или их спаянность. Остеогенный тортиколлис часто сочетается с другими нарушениями развития опорно-двигательной системы.
Врожденная кривошея имеет хороший прогноз: при правильном и своевременном медицинском вмешательстве патология не имеет последствий для пациентов во взрослом возрасте. Исключением служит лишь болезнь Клиппеля-Фейля, проявления которой можно лишь компенсировать до определенной степени.
Приобретенная кривошея
Симптомы тортиколлиса могут возникнуть у взрослых и детей под действием ряда причин. К приобретенным формам кривошеи относятся:
- Спастическая (цервикальная дистония) – хроническое поражение центральной нервной системы, которое сопровождается спонтанными спазмами шейных мышц. При этом у пациента формируется периодическое или постоянное отклонение головы в одну из сторон.
- Установочная – наблюдается у новорожденных и детей грудного возраста при продолжительном фиксированном положении в утробе матери, в кроватке или люльке.
- Компенсаторная, развитие которой могут спровоцировать косоглазие и лабиринтит – воспалительное заболевание внутреннего уха. Вынужденный наклон головы в первом случае дает возможность расширить поля зрения, а во втором случае – снизить интенсивность головокружения.
- Рефлекторная – может наблюдаться вследствие воспалительного процесса в области шеи (абсцессы, миозит), а также при отитах и мастоидитах.
- Острая травматическая, причиной которой служит перелом первого позвонка. Эту форму кривошеи сопровождает выраженная боль в покое и при пальпации, ограничение как активных, так и пассивных движений в шейном отделе позвоночника. Может также развиться бульбарный синдром, который проявляется нарушением речи и функции глотания.
- Острая кривошея также может сформироваться по причине подвывиха первого позвонка. Такая травма чаще всего является следствием резкого неосторожного поворота головы при выполнении мануальных манипуляций, спортивных упражнений или во время бытовых работ.
- Инфекционная, которая развивается у некоторых пациентов с туберкулезом костей и остеомиелитом.
Другими возможными причинами приобретенной формы заболевания являются крупные рубцовые деформации на коже шеи (дерматогенная форма), новообразования позвоночника, прогрессирование ДЦП. Наконец, выделяют форму тортиколлиса, которая в некоторых случаях сопровождает течение истерического психоза.
Спастическая кривошея
Рассмотрим подробнее такой вид приобретенного тортиколлиса, как цервикальная дистония. Именно эта форма заболевания – спастическая кривошея – у взрослых людей встречается чаще, чем у детей. Дебют болезни приходится на возраст 30-40 лет.
Точные причины возникновения спастической кривошеи не установлены до сих пор. Основными провоцирующими факторами считаются эмоциональный стресс, травмы головы и шеи.
Поворот головы вокруг горизонтальной оси при спастической кривошее сочетается с дистоническим тремором, а также с болью в шее и затылке, плечевой области. Дистония усугубляется в вертикальном положении тела, при физическом и психоэмоциональном переутомлении.
Спастическая кривошея имеет подострое или постепенное начало. Прогресс болезни наблюдается, как правило, в течение 2-5 лет, а затем часто наступает период плато. Ремиссии длятся, в среднем, около полугода.
Цервикальная дистония ограничивает трудоспособность и бытовую активность пациента. Заболевание часто сопровождается фобиями, депрессией, тревожным расстройством. Тяжесть и выраженность проявлений болезни стимулирует поиск новых методов лечения цервикальной дистонии.
Когда вы должны идти к врачу?
Обратиться за медицинской помощью необходимо при подозрении на наличие любой из форм кривошеи. Тортиколлис, чем бы он ни был вызван, всегда требует коррекции. Патологические изменения затрагивают анатомию шеи – связующего звена между черепом и позвоночником, головным и спинным мозгом. Поэтому последствия пренебрежения врачебной помощью могут быть самыми серьезными: деформации черепной коробки, неврологические нарушения, снижение когнитивных функций (память, внимание) и др.
Диагностика и обследование
Диагноз кривошеи у взрослого ставится врачом на основании анамнеза и объективного осмотра пациента. При подозрении на любую из форм заболевания выполняется рентгенография шейного отдела позвоночника. В некоторых случаях выполняются и прицельные снимки первых двух шейных позвонков.
Диагностика и лечение отдельных форм приобретенной кривошеи требует проведения консультаций врачей узких специальностей. Так, при компенсаторном тортиколлисе пациент должен быть осмотрен офтальмологом или ЛОРом, при инфекционном с возможным наличием туберкулеза – фтизиатром, а при истерическом – психиатром.
Терапия
Пациенты с врожденной кривошеей лечатся у детских ортопедов. Лечение приобретенной формы, в зависимости от причины возникновения, может быть прерогативой неврологов, хирургов, врачей ЛФК и др. Перспективным направлением является остеопатическое лечение кривошеи у взрослых.
Мышечный тортиколлис как врожденного, так и приобретенного характера лечится при помощи:
- Массажа.
- Лечебной физкультуры.
- Физиотерапевтических процедур (электрофорез, УВЧ).
В тяжелых случаях (если пораженная кивательная мышца на 40% короче здоровой) или неэффективности терапии, выполняется оперативное вмешательство. Шею гипсуют на месяц, затем гипс заменяют фиксирующим воротником Шанца.
При других видах приобретенного тортиколлиса, в первую очередь, проводится лечение основной патологии, которая привела к патологическому наклону головы. В восстановительном периоде с целью возвращения полноты движений в шейном отделе позвоночника также назначается ЛФК и массаж.
Для лечения спастической кривошеи традиционно применяется ботулинотерапия (инъекции препаратов ботокс, диспорт), вспомогательные медикаментозные препараты, физиотерапевтические методы. В некоторых случаях может потребоваться проведение хирургической операции.
Кривошея у взрослых и остеопатия
Врачи-остеопаты рассматривают человеческий организм как единое целое, а любую болезнь воспринимают с точки зрения ее воздействия на все органы и системы, а не на конкретную анатомическую область. Кривошея любого характера может привести к серьезному дисбалансу костно-мышечной системы, который может потянуть за собой неврологические проблемы, нарушение дыхания и др. Остеопатическое лечение приобретенного тортиколлиса проводится после устранения причины заболевания (профильным специалистом или в результате хирургической операции).
Во многих случаях остеопатическое лечение может воздействовать и на причину заболевания, если первопричиной была какая-либо травма – совсем не обязательно травма шеи. Иногда в качестве первопричины кривошеи может выступать родовая травма или даже просто растяжение голеностопного сустава из-за подвернутой ноги. Часто при этом симптомы возникают не сразу, а спустя несколько месяцев или лет.
Перед тем, как приступить к терапии, врач-остеопат подробно опрашивает пациента, осматривает его (внимание уделяется не только голове и шее, но и всем остальным анатомическим областям), а также знакомится с результатами проведенных ранее исследований и полученного лечения. Опираясь на данные, полученные при остеопатической диагностике, специалист переходит к выполнению сеанса.
Основным инструментом остеопата являются руки. Специалист при помощи мягкого мануального воздействия на зоны повреждений, постепенно восстанавливает подвижность в пораженной области, а также устраняет другие связанные с основной патологией проблемы. В дополнение к остеопатическому лечению тортиколлиса также применяется кинезиотерапия (ЛФК, АФК).
Специалисты клиники Доктора Симкина имеют большой опыт лечения различных заболеваний, в том числе врожденной и приобретенной кривошеи – как у детей, так и у взрослых. Мы гарантируем максимальное внимание и индивидуальный подход к каждому из пациентов.
Вам понравилась статья? Добавьте сайт в Закладки браузера