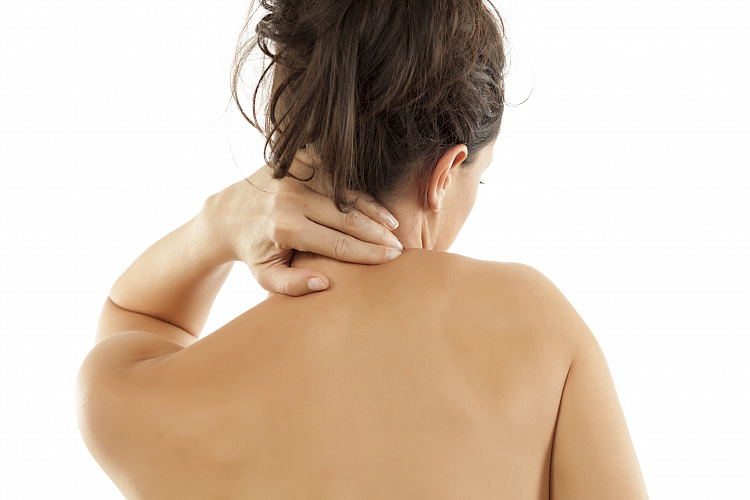
Асимметрия плеч и лопаток
причины, способы диагностики и лечения
Асимметрия плеч и лопаток — симптом, характерный как для нарушений и деформаций опорно-двигательного аппарата, так и для патологических процессов в организме. Дефект не только причиняет вред здоровью, но и портит внешний вид.Асимметричное расположение может выглядеть по-разному — одно плечо выше или ниже другого, лопатки не соответствуют уровню плечевого сустава. Чтобы исправить физический недостаток, необходимо узнать причину симптома и подобрать подходящую терапию. Для прохождения диагностических обследований и лечения при патологии следует обращаться к терапевту и врачу-ортопеду.
Причины асимметрии плеч и лопаток
Основной причиной неодинакового расположения лопатки и плеча обычно становится сколиоз. Заболевание может проявиться в любом возрасте — нарушение осанки у ребенка грозит деформацией позвоночника через несколько лет. При более тщательной диагностике выявляются другие причины:
- последствия операции на позвоночнике;
- травмы опорно-двигательного аппарата;
- врожденные повреждения позвоночника;
- ослабление костно-мышечной системы;
- длительные занятия атлетикой и другими видами спорта;
- ношение сумки или рюкзака в одной руке;
- генетическая предрасположенность;
- несбалансированное питание;
- недостаток физической активности;
- болезни эндокринной системы;
- дисбаланс мышечного тонуса;
- деформации грудной клетки;
- разная длина рук или ног;
- воспаления мышечных тканей;
- инфекционные заболевания;
- неврологические патологии;
- плечевая радикулопатия;
- межпозвоночная грыжа;
- постоянная сутулость;
- отсутствие позвонка;
- сидячая работа;
- лишний вес;
- стеноз поясницы и спины;
- спондилез;
- остеопороз;
- остеохондроз;
- остеомиелит;
- радикулит;
- протрузии;
- кифоз.
Большая часть проблем начинается с детских травм и повреждений, поэтому следует тщательно обследовать ребенка в случае ушибов, падений, вывихов и переломов. В зрелом возрасте причину симптома обнаружить возможно, но затруднительно. Согласно статистике, 75-80% случаев асимметрии лопаток и плеч проявляется по неизвестным причинам.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 22 Января 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Типы асимметрии плеч и лопаток
Так как главная причина асимметрии — искривление позвоночника, дефект классифицируется по схожим признакам. В медицине существует более 10 типов, отличающихся симптоматикой, происхождением, последствиями и методами лечения. Наиболее распространенная классификация включает два вида асимметричного отклонения — врожденный и приобретенный.
Врожденная асимметрия плеч и лопаток
Аномалия опорно-двигательного аппарата характеризуется возникновением в эмбрионе и дальнейшем развитии после рождения. Плод получает деформацию скелета из-за генетических особенностей и образа жизни матери во время беременности. Это может быть избыток физических упражнений, вредные привычки, травмы, наследственные заболевания. У новорожденного скелет деформируется вследствие тяжелых родов, рахита, полиомиелита.
Приобретенная асимметрия лопаток и плеч
Приобретенная аномалия развивается при разной длине ног и рук, церебрального паралича, гипермобильности суставов, плеврита, туберкулеза, полиомиелита, энцефалита,. Также причиной могут быть ампутированные конечности, раковые опухоли, острые и хронические инфекции, нарушения метаболизма, образование полостей в спинном мозге, дорсопатия.
Методы диагностики
Обнаружив у себя или ребенка признаки симптома, необходимо посетить врача. В этом случае пациентов с асимметрией плеч и лопаток принимают врач-ортопед, травматолог и терапевт. Если причина кроется в опорно-двигательном аппарате, ортопед осматривает позвоночник на наличие искривлений — с помощью пальпации, визуального осмотра и дополнительных диагностических обследований:
- рентгенографию;
- компьютерную томографию;
- магнитно-резонансную томографию.
Если истоки дефекта находятся в других системах организма, понадобится консультация профильного врача (вертебролога, невролог, иммунолога, инфекциониста, эндокринолога и других) и диагностика — рентген, КТ и МРТ, а также анализы крови и мочи, нейровизуализацию, УЗИ.
В клиниках ЦМРт для диагностики асимметрии применяют такие методы:
К какому врачу обратиться
Асимметрию плеч и лопаток лечит ортопед — врач, который специализируется на заболеваниях опорно-двигательной системы. Если причина в другой системе организма, врач назначает консультацию другого узкого специалиста. Например, при неврологических синдромах направляет к неврологу, при инфекциях — к инфекционисту.
Лечение асимметрии плеч и лопаток
Для эффективного лечения симптома обычно применяется комплекс подходов и методик. В сложных случаях врач может назначить хирургическую операцию по исправлению деформации. Асимметрию лечат различными способами:
- лекарственными препаратами при наличии болезненности;
- диетическим режимом питания для увеличения количества полезных микроэлементов и витаминов в организме;
- техниками мануальной терапии — оздоровительный, расслабляющий, вакуумный массаж, вибромассаж;
- физиотерапевтическими процедурами — иглоукалывание, электрофорез, рефлексотерапия, магнитотерапия, спелеотерапия, бальнеотерапия;
- специальными упражнениями для выравнивания осанки и позвоночника.
При серьезных патологиях скелета, таких как сколиоз после второй стадии, консервативные методы не дают результата, поэтому требуется операция. Хирургия не устраняет искривление, но выравнивает позвоночный столб до максимально допустимых показателей и тормозит дальнейшие деформации костного каркаса. Чтобы поддерживать здоровое состояние, необходимо также носить корсет и выполнять лечебную гимнастику, которую доктор разрабатывает индивидуально для пациента.
В клиниках ЦМРТ для лечения используют такие методы:
Последствия
Отсутствие своевременного вмешательства врачей грозит многими опасными осложнениями:
- нарушения походки и координации движений;
- полное или частичное ограничение подвижности;
- инфицирование других систем организма;
- увеличение ломкости костных тканей;
- паралич, ограничения возможностей опорно-двигательного аппарата;
- развитие горба;
- повреждения грудной клетки;
- затруднения с дыханием.
Профилактика асимметрии плеч и лопаток
- Своевременно обращайтесь в клинику при первых признаках заболеваний;
- поддерживайте здоровый и физически активный образ жизни;
- правильно распределяйте нагрузки во время занятий спортом;
- делайте разминку в перерывах между работой или домашними делами;
- избегайте травмоопасных для опорно-двигательного аппарата ситуаций;
- введите в меню продукты с высоким содержанием кальция и других полезных микроэлементов.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Крыловидная лопатка
Термин «крыловидная лопатка» (англ. winged scapula) используется, когда мышцы лопатки слишком слабы или парализованы, что приводит к ограничению способности стабилизации лопатки. В результате медиальные или латеральные границы лопатки выступают сзади, как крылья. Основные причины этого состояния связаны с опорно-двигательным аппаратом и неврологическими заболеваниями [1][2]. Крыловидность лопатки нарушает плечевой ритм; способствует потере силы и ограничению сгибания и отведения верхней конечности и может быть источником значительной боли. Это изнурительное состояние, которое может повлиять на способность поднимать, тянуть и толкать тяжелые предметы, а также выполнять повседневные действия, такие как чистка волос и зубов и ношение продуктовых пакетов [3].
Клинически значимая анатомия
Анатомические структуры , вовлеченные в крыловидную лопатку, являются:
- Лопатка
- Трапециевидная мышца
- Зубчатая передняя мышца
- Ромбовидная мышца
- Мышца, поднимающая лопатку
- Малая грудная мышца
- Широчайшая мышца спины
- Добавочный нерв позвоночника
- Дорсальный лопаточный нерв
- thoracicus longus/длинный грудной нерв
- Плечевое сплетение
Этиология / Эпидемиология
Крыловидная лопатка встречается редко. Это состояние из-за паралича трапециевидной мышцы очень редко и трудно поддается оценке. В то время как паралич передней зубчатой мыщцы из-за ятрогенного повреждения оказался наиболее распространенной причиной крыловидной лопатки. В широком смысле этиологией крыловидной лопатки являются:
- Паралич передней зубчатой мышцы
- Паралич трапециевидной мышцы
- Паралич ромбовидной мышцы [3]
Причинами всех этих факторов являются: [2][6][7]
- Травма или спортивное повреждение
- Острые травмы, например, прямой удар в плечо во время автомобильной аварии с внезапным растяжением руки. Это состояние также было замечено среди профессионалов и спортсменов-любителей различных видов спорта, включая стрельбу из лука, балет, бейсбол, баскетбол, бодибилдинг / тяжелую атлетику, боулинг, футбол, гольф, гимнастику, хоккей, футбол, теннис и борьбу.
- Микротравмы, повторяющееся растяжение шеи при последующем сгибании, как в теннисе или при ношении тяжелого рюкзака.Также сообщалось о производственных травмах у лиц, работающих автомеханиками, летчиками военно-морского флота, строителями лесов, сварщиками, плотниками, разнорабочими и швеями [3].
- Постинфекционные: гриппозная инфекция, тонзиллит-бронхит, полиомиелит и др.
- Ятрогенная травма:
- В результате послеоперационных осложнений, таких как установка грудной трубки [8]; Мастэктомии при раке молочной железы, которые включают резекцию подмышечных лимфатических узлов, подвергаются более высокому риску, так как длинный грудной нерв находится вблизи подмышечных впадин. Рассечение шеи может привести к повреждению добавочного нерва позвоночника, вызывая паралич трапециевидной мышцы [9].
- Аллергические реакции на лекарства, передозировка лекарств, токсическое воздействие (гербициды и столбнячный антитоксин).
- Последствия хиропрактических манипуляций
- Использование одного костыля
- Врожденные: мышечная дистрофия-фасциоскапулогумеральная дистрофия
- Спонтанно
- Идиопатически, как в случае синдрома Персонейджа-Тернера.
Клиническая картина
- Боль: сильная или мучительная боль, часто не дающая человеку уснуть, в основном вызвана неврологической травмой или невритом. Однако крыловидная лопатка из-за мышечной причины не болезненна; некоторые могут испытывать умеренную боль [1]. Боль может быть результатом напряжения и спазма сверхкомпенсирующих перискапулярных мышц, которые могут расцениваться как тупая боль и ощущение тяжести.
- Трудности с поднятием руки над головой и поднятием предмета. Пациенты не могут согнуть плечо больше 120° [9].
- Усталость была важной характеристикой [3].
- На физикальном осмотре:
- Паралич передней зубчатой мышцы: Медицинские работники должны быть в состоянии распознать деформацию спины из-за выступа медиальной части лопатки, которая не прикреплена к грудной клетке.
- Паралич трапециевидной мышцы: Асимметричный шейный отдел с опущенным плечом. Это может сопровождаться боковым смещением и крыловидной лопаткой.
- Паралич ромбовидной мышцы: Он вызывает малозаметную крыловидность лопатки, при этом лопатка смещается вбок и нижний угол поворачивается латерально.
- Клиническими тестами, которые исследователи могут использовать для оценки пациентов, являются:
- Паралич передней зубчатой мышцы: Попросите пациента повернуться лицом к стене и встать, вытянув пораженную руку перед собой параллельно полу. Затем пациенту следует дать указание прижаться к стене ладонью с пораженной стороны. После этого должен быть виден выступ медиальной части лопатки, свидетельствующий о параличе передней зубчатой мышцы [3].
- Паралич трапециевидной мышцы: Как правило, размах минимален, поэтому его легко упустить. Он усиливается во время отведения руки, когда лопатка движется вверх с верхним углом, более латеральным по отношению к средней линии, чем нижний угол. Крыловидность может исчезнуть во время сгибания руки вперед из-за действия передней зубчатой мышцы.
- Паралич ромбовидной мышцы: Крыловидность может быть усилена, если пациент вытягивает руку из полностью согнутого положения, во время которого нижний угол лопатки оттягивается в латеральном и дорсальном направлениях от грудной стенки. Слабость ромбовидных мышц может быть проверена, если пациент попытается соединить свои лопатки медиально или если пациент отодвинет локти назад, преодолевая сопротивление, уперев руки в бедра. Трудности с любой из задач предполагают слабость ромбовидных мышц, но это может быть замаскировано гипертрофией трапециевидной мышцы [3].
Диагностические процедуры
- Крыловидная лопатка может быть диагностирована практикующим врачом при надлежащем анамнезе и физикальном осмотре.
- Электродиагностическое тестирование может помочь установить основную нервно-мышечную патологию.
- Нервно-мышечное ультразвуковое исследование может быть использовано для установления мышечной патологии и неврологических причин мышечной патологии [9].
Дифференциальный диагноз
- Расстройства вращательной манжеты
- Замороженное плечо
- Перенапряженная трапециевидная мышца
- Нестабильность плечевого сустава
- Синдром грудного выхода
- Шейный спондилез
- Акромиально-ключичное расстройство [3]
Лечение
В настоящее время ни один метод лечения не считается первой линией для лечения крыловидной лопатки. Как обсуждалось ранее, рекомендуемым стартовым лечением является контроль боли и физиотерапия. Если лечение не начато на ранней стадии заболевания, у пациентов могут развиться последующие проблемы, такие как адгезивный капсулит (или замороженное плечо), субакромиальный импинджмент и другие состояния, связанные с плечевым сплетением [9].
Консервативное лечение
Существуют хирургические методы лечения, при которых пациенты очень довольны результатом. Но некоторые исследования отдают предпочтение неоперативному лечению, особенно в случае пожилых пациентов, которые ведут сидячий образ жизни и с минимальными симптомами [10].
Этими методами лечения являются:
- Расщепленный трансфер большой грудной мышцы [11][12]
- Модифицированная версия процедуры Идена-Ланге [11]
- Скапулоплексия[10]
Реабилитация
Физиотерапевтическое лечение зависит от этиологии крыловидной лопатки.
Для паралича передней зубчатой мышцы:
- После постановки диагноза пациентам следует рекомендовать избегать чрезмерного использования пораженной конечности и избегать действий, которые вызывают боль.
- Также следует прописать упражнения на диапазон движений в положении лежа на спине. В положении лежа на спине вес тела предотвращает размах, прижимая лопатку к грудной клетке, и обеспечивает полный диапазон движений плеча.
- Особое внимание следует уделять тому, чтобы не растягивать переднюю зубчатую мышцу, так как растяжение денервированной мышцы может ухудшить время и степень функционального восстановления.
- Брейс для лопатки может выполнять обе задачи: удерживать лопатку прижатой к грудной клетке и предотвращать растяжение передней зубчатой мышцы, и, как было показано, является в целом эффективным вариантом лечения для людей. Тем не менее, брейс, как правило, плохо переносится, что приводит к плохой комплаэнтности и меньшему функциональному восстановлению.
- Уотсон и Шенкман выделили три стадии длительного повреждения грудного нерва и соответствующее лечение на каждой стадии.
- В острой стадии денервация передней зубчатой мышцы вызывает боль, и цели лечения включают уменьшение боли и физические упражнения. Изменение активности пациента также важно для ограничения дальнейшего повреждения плеча.
- На промежуточной стадии боль утихает, и нерв начинает заживать. Для поддержания полного диапазона движений используется пассивное растяжение ромбовидной мышцы, мышцы, поднимающей лопатку и малой грудной мышцы, чтобы предотвратить контрактуру этих мышц из-за потери активности передней зубчатой мышцы.
- На третьей или поздней стадии передняя зубчатая мышца постепенно укрепляется, и механика плеча улучшается. Для улучшения силы и активности над головой следует выполнять упражнения на укрепление всех мышц плечевого пояса, включая трапециевидную мышцу, и следует продолжать избегать перенапряжения передней зубчатой мышцы [3].
Для паралича трапециевидной мышцы:
- Функциональное восстановление трапециевидной мышцы из-за повреждения добавочного нерва позвоночника не всегда выигрывает от консервативного лечения, такого как физиотерапия, чрескожная стимуляция нерва, внешняя поддержка, хиропрактика, НПВП и наркотических анальгетиков.
- Плечевой ортез был разработан для лечения паралича трапециевидной мышцы и довольно успешно использовался у пациентов с радикальной диссекцией шеи. В течение 3 месяцев использования ортеза 72% пациентов избавились от боли, улучшили функцию мышц плечевого пояса и повысили выносливость и функциональность за счет уменьшения боли. Однако активное отведение улучшилось только на 5-20°.
- Предпочтительным методом лечения здоровых и активных пациентов с изолированным хроническим параличом трапециевидной мышцы, вторичным по отношению к повреждению добавочного нерва позвоночника, является процедура трансфера мышц Идена-Ланге [3].
Для паралича ромбовидной мышцы:
- Повреждение дорсального лопаточного нерва или ромбовидных мышц обычно лечат консервативно с помощью стабилизации шейного отдела позвоночника (воротниковой или шейной тракции), миорелаксантов, противовоспалительных средств и физиотерапии.
- Укрепление трапециевидной мышцы является основной целью физиотерапии, так как средняя часть трапеции может компенсировать слабость ромбовидной мышцы или её паралич [3].
Программа повторной оценки
При повторной оценке мы должны уделять внимание различным параметрам мониторинга. Время, мышечная активность, мышечный баланс, выносливость и сила мышц лопатки важны в программе повторной оценки [5].
- Сознательная мышечная активация лопаточных мышц: [5]
- Исправьте положение лопатки с помощью тактильной обратной связи на уровне нижнего угла и попросите пациента переместить лопатку вниз и внутрь.
- Лопаточно-грудная обратная связь мышечного контроля с обратной связью на уровне грудины
- Пациент кладет пальцы на клювовидный отросток, после этого пациент двигает лопатку назад (медиально-краниально) пальцами на клювовидном отростке.
- Мышечная обратная связь
- Автоматизация управления мышцами лопатки: [5]
- Ритмическая стабилизация в латеральном положении, рука поддерживается на 90° переднего сгибания
- Ритмичная стабилизация в стойке, опоры руками на мяч у стены
- Ритмическая стабилизация в положении лежа, плечевой пояс в отведении, плечо в наружном вращении
- Ритмическая стабилизация в положении лежа, плечевой пояс в положении растяжения, рука в субмаксимальном положении
- Динамическая тренировка мышц лопатки: [5]
- Отжимание с плюсом (дополнительная протракция лопатки)
- Элевация в плоскости лопатки при экзоротации
- Отжимание от локтя
- Отжимание
- Низкая гребля
- Горизонтальное отведение
- Ретрофлексия против сопротивления
- Выпад лежа, используя зубчатую мышцу
- Динамические объятия
- Локоть в заднем кармане» — упражнение
Итоги
- Крыловидная лопатка может иметь неврологическую или скелетно-мышечную этиологию [1][5]
- Паралич передней зубчатой мышцы является наиболее распространенной причиной крыловидной лопатки [9].
- Это может часто возникать после острой травмы или микротравмы [1]
- Физические упражнения для лопатки. Сначала сознательная активация мышц лопатки, затем автоматизировать этот процесс и, наконец, динамические упражнения для мышц лопатки [5].
Источники
- Dr Jacques Vanderstraeten, médecin généraliste et du sport. Scapula alata. La revue de la Médecine Générale 2010 (269), 32-33.fckLREvidence levels : A1
- Grethe Aalkjӕr, Lisbeth Rejsenhus. Scapula alata or winging scapula. 2006, 1-7.fckLREvidence levels :A2
- Martin RM, Fish DE. Scapular winging: anatomical review, diagnosis, and treatments.Current reviews in musculoskeletal medicine. 2008 Mar 1;1(1):1-1.
- http://www.maitrise-orthop.com/viewPage_us.do?id=1010
- Ann Cools, Marc Walravens. Oefentherapie bij schouderaandoening. 2005, 104-135. VUB-BIB.fckLREvidence levels : F
- C.L. Foo, M. Swann. Isolated paralysis of the serratus anterior, a case report of 20 cases. The journal of bone and joint surgery 1983 (65-B), 552-556.fckLREvidence levels: 3
- B. Forthomme, F.C. Wang, J.M. Crielaard, J.L. Croisier. Scapula alata : facteurs musculaires et neurologiques. Épaule neurologique et médecine de réeducation 2009, 21-24.fckLREvidence levels : E
- W.U. Hassan, N.P. Keaney. Winging of the scapula: an unusual complication of chest tube placement. Journal of accident and Emergency Medicine 1994 (12), 156-157.fckLREvidence levels: A2
- Park SB, Ramage JL. Winging of the Scapula. StatPearls [Internet]. 2021 Feb 27.
- Sandro Giannini, MD; Cesare Faldini, MD; Stavroula Pagkrati, MD; Gianluca Grandi, MD;Vitantonio Digennaro, MD; Deianira Luciani, MD; and Luciano Merlini, MD. Fixation of winged scapula in facioscapulahumeral muscular dystrophy. Clinical Medicine and research 2007 (5), 155-162.fckLREvidence levels: A2
- Galano GJ, Bigliani LU, Ahmad CS, Levine WN. Surgical treatment of winged scapula. Clinical orthopaedics and related research. 2008 Mar;466(3):652-60.
- John Iceton, W.R. Harris. Treatment of winged scapula by pectoralis major transfer. The journal of bone and joint surgery 1987 (69-B), 108-110.fckLREvidence levels: A2
Крыловидные лопатки у ребенка. Какие делать упражнения?
Когда говорят о проблемах с осанкой, то обычно подразумевают сутулую спину. На лопатки мало кто обращает внимание. Но на самом деле, есть такое нарушение осанки — крыловидные лопатки.
Крыловидные лопатки у ребенка — что это такое?
В норме лопатки у ребенка не должны торчать. Кость должна ровно прилегать к спинной области, а нижние углы обеих костей должны находиться на одном уровне. Крыловидная лопатка — это когда лопатка торчит. Патология возникает из-за слабости мышц, приводящих лопатки, — ромбовидной и трапециевидной. То есть лопатка занимает положение под углом к поверхности ребер, ее внутренний край как бы оттопыривается от грудной клетки и становится похожим на крыло. Отсюда и название — крыловидные лопатки у ребенка.
Торчащие лопатки — чем это опасно?
Рука крепится к шее, к грудному отделу позвоночника и прикреплена мышцами к лопатке для того, чтобы она не выворачивалась под нагрузкой. Рука — большой рычаг, который усиливает любой взятый в руку вес. Например, если ребенок взял портфель весом 1 кг, то нагрузка на шею составляет уже 5−7 кг.
Крыловидные лопатки у ребенка возникают тогда, когда мышцы, опускающие лопатку, недоразвиты. Если мускулатура, которая связывает лопатку и шею, и мускулатура, опускающая лопатку, не развита, то единственное, на чем висит рука, — это шея. То есть шея оказывается перегруженной.
Если рука нагружена, в идеале шея должна быть свободна и подвижна. Шея не приспособлена к такой большой нагрузке. И вместо того, чтобы быть подвижной и держать нейтральное положение, шея вступает в конфликт с функцией руки. Ведь руке нужна стабильная шея.
В результате такого конфликта шея функционально разделяется на две части. Половина шеи берет на себя функции грудного отдела и обеспечивает стабильность для руки. А вторая половина шеи пытается скомпенсировать подвижность. Это выливается в нестабильность шейного отдела позвоночника, сползание 3−4 позвонка.
Часть шеи становится опорой для руки, вторая часть движется, и на стыке этих двух частей появляется зона гипермобильности, избыточной подвижности.
Какие нужны упражнения?
Если диагностированы крыловидные лопатки у ребенка, то задача — разгрузить шею, а не укрепить гипермобильный участок шеи. Задача — сделать так, чтобы рука висела не на шее, а максимально были задействованы все другие мышцы, которые обеспечивают крепление руки к туловищу.
То есть важно прорабатывать глубокие слои мышц, которые связывают туловище и руку, шею и руку, опускают лопатки.
Торчащие лопатки у ребенка станут ровнее, а самое главное — будет разгружена шея, если выполнять регулярные физические упражнения, направленные на укрепление верхнего плечевого пояса. Ни массажи, ни мануальные техники не позволят разгрузить шею, пока мышцы грудного отдела не будут включены в работу.
Крыловидные лопатки у ребенка гораздо проще и быстрее поддаются коррекции с помощью ЛФК, чем искривления позвоночника и другие нарушения осанки. Упражнения, которые нужны ребенку с торчащими лопатками, должны быть направлены на проработку передней зубчатой мышцы, а также на укрепление трапециевидной и ромбовидной мышц.
Важно выполнять упражнения регулярно. Со временем лечебная физкультура укрепит мышцы туловища и тем самым разгрузит шею.
Сегодня уже почти не встретишь человека с гордой осанкой, расправленными плечами и прямой спиной. Современный мир технологий, сидячая работа, постоянные поездки на машине или в общественном транспорте ведут войну против наших тел. И пока выигрывают по всем фронтам.
Хорошая новость заключается в том, что мы можем победить, используя несколько несложных тактик. Юрий Элькайм (Yuri Elkaim), эксперт в области здравоохранения и фитнеса, разработал простую тренировку, которая поможет выпрямить округлые плечи.
Почему мы сутулимся и к чему это приводит
Причина наших округлых плеч — неправильная осанка. Сидячий и малоподвижный образ жизни приводит к мышечному дисбалансу. Сокращается мышца грудной клетки и ослабляется лопаточная мышца (верхняя часть спины), что со временем может привести к появлению горбатости.
Прямая спина и расправленные плечи имеют множество преимуществ. Помимо очевидного улучшения внешнего вида, было выявлено, что правильная осанка также влияет на настроение, уровень доверия и даже может помочь чувствовать себя увереннее .
Как исправить сутулость
1. Стретчинг
Если вы решили бороться с сутулостью, то в первую очередь стоит уделить внимание растяжке. Регулярное выполнение предложенных ниже упражнений поможет сохранять правильное вертикальное положение спины и не округлять плечи. Задерживайтесь в позиции от 20 до 30 секунд несколько раз в день.
Мышцы груди и плечи
Исходное положение — стоя. Сцепите руки в замок за спиной. Сосредоточьтесь на том, чтобы осторожно оттянуть плечи назад и вниз, избегая вытягивания шеи вперёд.
Передние мышца бедра
Исходное положение — стоя, правая нога в выпаде. Опустите левое колено и толкните бёдра немного вперёд, пока не почувствуете растяжение глубоко в подколенных сухожилиях. Поменяйте ноги.
Четырёхглавая мышца бедра
Исходное положение — стоя. Захватите ногу рукой позади вас и осторожно потяните вверх до тех пор, пока не почувствуете лёгкое растяжение в передней части бедра. Поменяйте ноги.
Бицепсы бедра
Исходное положение — сидя. Вытяните одну ногу вперёд, другую согните перед собой так, чтобы колено было направлено в сторону, а пятка к паху. Медленно опускайте грудь вниз к бедру, руками тянитесь к носку прямой ноги. Поменяйте ноги.
2. Упражнения для спины
Предложенные упражнения помогут укрепить мышцы в зоне лопаток, которые отвечают за отведение плеч назад и вниз. Выполняйте их несколько раз в неделю в дополнение к растяжке.
Лопаточное отжимание
Примите положение для отжимания. Тело должно образовывать одну прямую линию с головы до ног. Сожмите лопатки вместе, а затем вернитесь к исходной позиции. Выполните 5–10 повторений.
Этот вид отжимания, в отличие от обычного, подразумевает совершение небольшого движения и направлен непосредственно на верхние мышцы спины, ответственные за приведение плеч в правильное положение.
Скольжение вдоль стены
Исходное положение — стоя спиной к стене. Прижмите подбородок и надавите руками на стену, угол в локтях должен быть 90 градусов. Удерживайте положение в течение 30–60 секунд. Для лучшей проработки верхних мышц спины можно медленно подвигать руками вверх и вниз.
Отведение лопаток
Натяните ленту вокруг устойчивого объекта на уровне талии. Держа локти по бокам под углом 90 градусов, потяните ленту на себя, пока не соберёте лопатки вместе. Вернитесь в исходное положение и выполните 8–12 повторений.

3. Йога
Йога способствует развитию силы и гибкости, что отлично подходит для коррекции осанки. Предложенные позы помогут растянуть и укрепить проблемные зоны. Оставайтесь в каждом положении в течение 20–30 секунд.
Кобра
Исходное положение — лёжа на животе. Оттолкнитесь от пола и выпрямите руки в локтях, стараясь при этом задействовать именно мышцы спины. Сфокусируйтесь на раскрытии плеч, слегка отклонив голову назад.
Собака мордой вниз
Исходная позиция — стоя на четвереньках, руки находятся под плечами. Оттолкнитесь от пола и выпрямите ноги, поднимая бёдра к потолку. Стремитесь удержать голову и шею на одной линии с позвоночником, пятками старайтесь коснуться пола.
Собака мордой вверх
Исходное положение — лёжа на животе. Оттолкнитесь руками от пола и полностью их выпрямите, ноги поставьте на носки. Бёдра должны немного подниматься над полом, чтобы вы почувствовали растяжение в области груди и плеч. Можно соединить две позы, переходя от собаки мордой вниз к собаке мордой вверх одним плавным движением.
4. Основные упражнения
Укрепление основных мышц предложенными упражнениями поможет установить позвоночник в правильное положение.
Планка
Для выполнения планки примите положение отжимания, руки под плечами, тело образовывает одну прямую линию. Также вы можете выполнять упражнения на локтях. Удерживайте положение в течение 30–60 секунд.
Упражнение с медболом
Исходное положение — лёжа на полу, ноги и руки вытянуты вверх. Удерживайте медбол (весом 1 или 2 килограмма) или другой подходящий утяжелитель. Опустите правую ногу и левую руку над полом, удерживая мяч наверху между левой ногой и правой рукой. Поменяйте ногу и руку. Выполните 8–10 повторений.
5. Упражнения с массажным валиком
Это очень удобный инструмент для миофасциального расслабления, которое поможет избавиться от напряжения в мышцах и соединительных тканях.
Массажный валик способствует увеличению притока крови в мышечную ткань, улучшает подвижность, ускоряет восстановление и повышает производительность. Попробуйте использовать его 2–3 раза в неделю для достижения максимальных результатов.
Верхняя часть спины
Лягте на спину и разместите валик под верхней частью спины. Скрестите руки на груди или сцепите их в замок за головой, медленно покатайтесь вперёд-назад. Останавливайтесь в местах натяжения на 20–30 секунд.
Грудная клетка
Перевернитесь лицом к полу и разместите валик под грудной клеткой рядом с плечевым суставом. Подвигайте рукой вверх-вниз, чувствуя, что валик попал на различные точки напряжённости в груди. Задержитесь в этих точках на 20–30 секунд. Повторите с другой стороны.
Теперь вы знаете пять простых способов, которые помогут одержать победу в войне с округлыми плечами. Помните, что результат будет зависеть от регулярности выполнения предложенных упражнений и поз.
Избавляемся от сутулости — 5 эффективных упражнений
Проблема сутулости достаточно распространенная. Причем как у мужчин, та и у женщин. Основная причина сутулости — слабые мышцы спины. Как же бороться с сутулостью? В первую очередь, укреплять верх спины. Поэтому, будем работать над этой областью и за несколько дней уже будут видны первые результаты.
Проблема сутулости достаточно распространенная. Причем как у мужчин, та и у женщин.
Основная причина сутулости — слабые мышцы спины. Как же бороться с сутулостью?
- В первую очередь, укреплять верх спины.
- Поэтому, будем работать над этой областью и за несколько дней уже будут видны первые результаты.
1. Исходное положение – ноги на ширине плеч, руки в стороны.
Делайте круговые движения выпрямленными руками сначала вперед, затем назад. Повторите упражнение 6-8 раз в каждую сторону.
2. Исходное положение – руки опущены вдоль туловища, ноги на ширине плеч. Поочередно поднимайте сначала левое, затем правое плечо. Повторите упражнение 6-8 раз.
3. Исходное положение – руки на поясе, ноги на ширине плеч. Резко поднимите плечи, затем медленно опустите их. Повторите упражнение 6-8 раз.
4. Исходное положение – ноги на ширине плеч, руки в замке за спиной. Медленно потянитесь вперед, максимально выгибая позвоночник и отводя сцепленные в замке руки назад. Затем вернитесь в исходное положение. Повторите упражнение 6-8 раз.
5. Исходное положение – ноги на ширине плеч, руки свободно располагаются по швам. Поднимите правую руку вверх, левую отведите назад, согните руки в локтях и постарайтесь соединить их за спиной, вернитесь в исходное положение. Повторите упражнение, меняя положение рук, 6-8 раз с каждой рукой.
Бонус — для закрепления и по-настоящемудественого результата, заканчиваем комплекс -15 минутным
стоянием у стенки. Обязательно.
И никакой особой уличной магии и дорогих тренажеров. Стенка есть у каждого, стоять, если у вас есть ноги, вы сможете, значит все необходимое, чтобы обрести правильную осанку, у вас есть.
Нужен только катализатор — это ваше желание. Это та самая энергия, что заставит крутиться мир вокруг вас, то, что заставляет вас действовать и получать желаемое.
Что же в этом упражнении такого особенного? В этом упражнении для правильной осанки мы показываем телу положение, которое хотим принять, при регулярном повторении мышцы запоминают новое положение тела. Так формируется новая привычка.
Ну что ж, приступим. Для начала выберите стенку без плинтуса, чтобы не мешал пяткам, или подойдет обычная дверь. В общем, нужна любая ровная вертикальная поверхность. Подойдите к стенке и прижмитесь так, чтобы касаться 4 точками:
- затылок
- лопатки
- ягодицы
- икры
- пятки
Частые ошибки, когда при сутулости чрезмерно заводят голову назад, чтобы коснуться затылком стены, вместо того, чтобы прогнуться в грудном отделе. Старайтесь все-таки разгибаться и выпрямить грудь, а голову держите прямо.
Другая ошибка — когда не полностью касаются лопатками, а только частью. Постарайтесь почти сомкнуть их и касаться стенки всей поверхностью лопаток, то есть развернуть их параллельно стене . Движения плеч: вниз и назад к стенке.
Теперь стойте. Стойте сколько сможете, но для начала хотя бы 2-3 мин. Поначалу будет трудно стоять, так как мышцы не привыкли удерживать осанку в таком положении.
Но ничего, это пройдет. Потом постепенно увеличивайте время, например, добавляйте каждый день по 10-30 секунд. Вы удивитесь, насколько быстро сможете простоять в таком положении 15-20 минут и более.
В дополнение можно добавить несколько элементарных движений когда стоите:
- По очереди поднимайте колени и руками помогайте подтянуть их к груди. По 10 раз каждое
- Потом поднимайте по очереди ноги не сгибая в коленях. По 10 раз
- Наклоны в стороны. 10 в каждую сторону
- Приседайте на 20-30 см. Тоже 10 раз
Хочу обратить внимание, что все эти упражнения выполняются не отрывая затылок, лопатки и таз от стены, иначе весь положительный эффект пропадает и вы просто тренируете плохую осанку.
Посте того, как вы постояли и подвигались у стены, отойдите от нее и немного походите, стараясь сохранить осанку, как будто вам приклеили стенку к спине . Через минут 5 подойдите опять к стенке и проверьте, насколько это вам удалось, если нужно, подкорректируйте.
Вот и все, теперь вы сами убедились, что правильная осанка = упражнения — действенная формула. Если до сих пор вы не оторвали свое мягкое место от стула, чтобы проверить это на практике, самое время сделать это сейчас. За вас это никто делать не будет. Заодно поделитесь своими результатами от применения в х.
Топ-5 упражнений от сутулости для любого возраста
Сутулость – это некрасиво: плечи скругляются, рост становится визуально меньше, у девушек грудь кажется обвисшей, выпирает животик. И вроде бы ничего, это только вопрос внешности, но неправильная осанка еще и вредит здоровью, деформируя внутренние органы, ухудшая работу сердечно-сосудистой и дыхательной систем.
Причин у такого заболевания много: врожденные, приобретенные, физические и психологические. Но не переживайте, в большинстве случаев все можно исправить упражнениями от сутулости, причем даже в домашних условиях.
Проверяем состояние позвоночника
Самый простой тест – это встать возле стенки. Если под стенкой плинтус – встаньте у двери или найдите другой вариант. Прижмитесь к вертикальной поверхности так, чтобы одновременно касаться ее пятками, икрами, ягодицами, лопатками и затылком.
- Если получается, и вы можете зафиксироваться так хотя бы на минуту, значит, все не слишком критично, и для исправления осанки понадобится всего лишь делать специальную гимнастику, и учиться контролировать себя.
- Если вы не можете коснуться какой-то частью тела, или это вызывает явную боль, лучше проконсультироваться с врачом, возможно – сделать рентген и подобрать специальное лечение для выпрямления позвоночника.
Почему вообще возникает сутулость и что с этим делать?
В этом абзаце мы не будем касаться врожденных причин: если у человека разная длина ног, нарушено строение межпозвонковых дисков, аномальное развитие мышц – упражнениями этого не исправить, или же они слишком специфичны. Поговорим о приобретенной болезни.
В детстве
У детей сутулость проявляется обычно после 6-7 лет, когда окончательно формируется грудной отдел позвоночника. Причина – долгие часы, проведенные с планшетом или телефоном в руках, когда ребенок наклоняется к экрану, или ношение тяжелого рюкзака на одном плече.
Если ничего не замечать, у ребенка может развиться кифоз или сколиоз, но в этом возрасте все легко исправляется: суставы и позвонки гибкие, а для укрепления мышц достаточно ежедневной 20-минутной зарядки.
Впрочем, иногда причины бывают психологические. Бесполезно кричать «Не сутулься!», если причина в страхе, неуверенности, эмоциональной зажатости. В таком случае чтобы убрать сутулость, лучше вместе заниматься гимнастикой, или разобраться в причинах внутренней зажатости.
В подростковом возрасте
Юный организм начинает быстро расти, и иногда кости развиваются быстрее, чем мышцы. Именно поэтому подростка стоит отдать на плавание или приобщить к какому-то спорту, это поможет сделать фигуру гармоничной.
Иногда дети стесняются своего высокого роста, и не могут перестать горбиться, как бы стараясь быть поменьше. Это решается психологически. Тело все еще растет, и если вовремя взяться, все поправимо.
У взрослых
Здесь проблема, чаще всего, в сидячем образе жизни или работе, где нужно наклоняться над столом, станком, приборами и т.д. Как исправить сутулую спину? Зарядка, специальные упражнения от сутулости, и постоянный контроль.
- Мужчине часто бывает комфортнее заниматься в тренажерном зале, где он накачивает мышцы так, чтобы они держали позвоночник ровно.
- Девушке, скорее всего, подойдет домашняя гимнастика. Женщины по своей природе более гибкие, с удовольствием ходят на йогу, стараются держать осанку, чтобы животик не выпирал, а грудь казалась привлекательнее.
- У пожилых людей проблемы с осанкой часто возникают на фоне других заболеваний позвоночника или внутренних органов, и чаще всего, требуется общее лечение. Но щадящая разминка, потягивания и простые упражнения без надрыва могут снять боли и позволить выпрямиться.
Топ-5 упражнений для любого возраста
На самом деле, практически все движения, которые направлены на укрепление спинных мышц и прогиб позвоночника будут эффективными. Вы можете составить свой собственный комплекс для устранения сутулости спины, или ежедневно выполнять предложенные нами.
Прогибы лицом вперед
Это простое упражнение для разминки, оно отлично подходит даже для пожилых. Смысл в том, чтобы упираясь руками, отойти на большой шаг и медленно прогибаться вперед. Начните делать это от стенки, потом можно делать и со стулом, опираясь на спинку. Тянитесь, раскрывая лопатки. Сделайте 8-10 подходов.
Вам также понравится — Делайте это упражнение 1 раз в 2 дня. Спина перестанет болеть сразу!
Из положения лежа
Так мы исправляем не только проблемы с осанкой, но и с межпозвоночными дисками и зажимами. Лягте на коврик на живот, вытяните руки вперед, напрягите ноги и делайте «Лодочку» (Супермен), прогибаясь в пояснице и приподнимая ладони и ступни.
Тем, кому за 50, поднимать ноги может быть сложно, в этом случае стоит попробовать делать прогиб со стулом. Поставьте перед собой стул, лягте на живот так, чтобы руки были по обе его стороны, примерно посредине сидения. Прогибаясь, поднимайте руки, кладите на стул и тянитесь. Фиксируйте тело на несколько секунд, и возвращайтесь в исходное положение.
Сидя на коленях
Самые эффективные упражнения от сутулости иногда очень просты. Сядьте на пол на колени, возьмитесь руками за стопы и попытайтесь тянуться, начиная с плеч. Сводите лопатки, прогибайтесь, опускайте руки ниже. Можете возвращаться в исходное положение, или просто покачиваться, сидя так.
Стоя на четвереньках
Один из вариантов – упражнение «Кошка». Прогибайтесь, как будто пытаетесь проползти под низким препятствием. Начинаем вперед, прогибаем грудной отдел, затем переносим тело немного вперед и прогибаемся уже в пояснице, поднимая грудь. Теперь то же самое – назад.
Второй вариант гимнастики против сутулости – в той же позе поднимаем вверх прямую ногу и запрокидываем голову, тянемся. Меняем ногу. 6-8 раз для начала хватит, потом увеличиваем повторы.
С палкой
Гимнастические палки есть не у всех, но это и неважно. Подойдет, к примеру, ручка от швабры, труба пылесоса, кусок водопроводной трубы или что-то подобное. Заложите ее за спину и удерживая согнутыми локтями, делайте повороты из стороны в сторону.
Кстати, одна из причин, почему человек сутулится, это простая забывчивость держать спину прямо.
Не знаете, как перестать сутулиться, — сидите с этой палкой перед телевизором или даже за компьютером, и как только попытаетесь согнуться, она надавит на позвоночник.
Печатать так не очень удобно, а вот смотреть сериалы или управляться с мышкой – вполне. Так сформируется привыкание к правильной позе.
Можно, конечно, купить фиксатор или корсет для осанки, но палка – намного дешевле.
Напоследок расскажем еще об одном способе научиться ходить прямо, не сутулясь: положите на голову старый блокнот (или книгу, если вам не жалко), и ходите так по дому. Уроните – значит, сами того не заметив, сутулитесь. Старайтесь удерживать правильное положение.
Попробуйте проверить, что будет, если сделать этот комплекс упражнений своей ежедневной зарядкой. Многие люди отмечают, что уже через пару недель они стали гораздо меньше горбиться, а через месяц спина стала ощутимо крепче.
Посмотрите видео, чтобы выполнять упражнения правильно, начинайте с малого, и контролируйте ощущения. Уже скоро вы станете гораздо более гибким, а держать спину прямой станет легче. Исправлять сутулость можно и нужно в любом возрасте!
Сутулость у подростка: причины и лечение, признаки, диагностика, профилактика
В связи с высоким распространением сутулости у детей любого возраста, возникает необходимость принятия соответствующих мер по ее предотвращению. Не обнаруженная вовремя сутулость приводит к множеству заболеваний и негативно сказывается на развитии детского организма.
Данная статья подскажет родителям, как предотвратить искривление и что необходимо сделать, встретившись с подобной проблемой.
Причины
Специалисты часто имеют дело с этим явлением. Причины сутулости у подростка заключаются в следующем:
- преобладающее сидячее положение;
- резкий рост;
- психологический фактор;
- врожденные или наследственные заболевания;
- последствия травм позвоночника.
Первая причина возникает из-за того, что ребенок малоподвижен – в школе он преимущественно за партой, а дома – у компьютера. Мышцы спины постепенно ослабевают, что деформирует осанку.
Сутулость из-за быстрого роста возникает, когда позвоночник начинает вытягиваться быстрее, чем окружающие его мышцы – будучи слабыми, они не способны удержать удлинившийся позвоночник, из-за чего осанка меняется.
Психологический фактор может быть связан с быстрым ростом – внезапно став выше сверстников, у подростка развиваются комплексы, он начинает неосознанно сутулиться, пытаясь быть «вровень» со своими друзьями.
Еще сутулость может возникнуть в случае других психологических проблем: из страха общения с ровесниками или желания быть незамеченным.
В этом случае осанка нарушается из-за защитной («эмбриональной») позы – кроха пытается укрыться от внешних раздражителей, вернуть себе спокойствие, сохранить чувство безопасности.
Иногда корни сутулости лежат в ряде заболеваний, таких как врожденный кифоз, сколиоз, полиомиелит, церебральный паралич.
Особый случай – наследственное заболевание, называемое синдромом гипермобильности суставов, когда функции мышц значительно снижены еще с раннего возраста и не способны работать правильно.
Порой сутулость развивается из-за травм позвоночника (так называемый посттравматический кифоз).
Признаки и симптомы
Первый симптом – жалобы на тяжесть в спине, усталость. Ребенку становиться трудно долгое время проводить неподвижно, стоя или сидя. Боли в спине, проходящие, как только ребенок немного полежит – еще один симптом. Со временем срок такого «отдыха» будет увеличиваться, даже после крепкого ночного сна ребенок будет чувствовать тяжесть и усталость.
Сутулость ребенка имеет ряд внешних признаков:
- ребенок выпячивает живот;
- голова ребенка наклонена вперед;
- грудная клетка сужена;
- плечи направлены вперед и сведены, из-за чего спина округляется;
- колени полусогнуты.
Обнаружив один или несколько вышеописанных симптомов и признаков, ни в коем случае не медлите. Исправить сутулость у ребенка проще на первых порах. Если проблема усугубиться, потребуются радикальные методы лечения – дорогостоящие и продолжительные.
Диагностика
Обнаружив какие-либо признаки сутулости, родителям следует обратиться к педиатру или ортопеду. Диагностика начинается с осмотра малыша специалистом. Ему необходимо визуально исследовать осанку спереди, по бокам и сзади, пока кроха стоит.
Первичное ознакомление позволит обнаружить различные отклонения от нормы, вроде асимметричности ягодичных складок и положения лопаток, выгнутость или вогнутость грудины. Нарушенную осанку можно также увидеть на предоставленных ниже фото сутулости у детей.
Определить тип нарушения осанки, исходящий из сутулости, поможет диагностика с помощью методов инструментального обследования:
- рентген;
- компьютерная томография;
- МРТ позвоночника.
Данные методы необходимы, чтобы специалист мог назначить правильное лечение.
Для самостоятельной диагностики попросите ребенка стать у стены, прислонившись к ней спиной. Необходимо, чтобы кроха соприкасался со стеной макушкой, лопатками, ягодицами и пятками. Если исчезла сутулость, а данная поза не причиняет крохе дискомфорта – проблема решается самостоятельно.
Как исправить?
Плавание
Плавание предотвращает прогрессирование проблем с осанкой. Так как сами по себе занятия в бассейне не помогут исправить сутулость у ребенка, назначают их вместе с другими процедурами: массажем, лечебной физкультурой.
При записи в бассейн необходимо предупредить тренера о целях посещения. Наиболее подходящие стили плавания для устранения сутулости – брасс и кроль. Работать на воде следует только под присмотром специалиста – неправильная техника выполнения приведет к накачке грудных мышц, что только усугубит проблему с осанкой.
Массаж
Специалист назначает данную процедуру после постановления окончательного диагноза. Курсы лечебного массажа следует проходить от 2 до 4 раз на протяжении года, по 8-10 или 10-12 сеансов соответственно. Как и плавание, массаж объединяют с другими процедурами по устранению сутулости.
Массаж для детей проводится так: сперва поглаживающими движениями массируют грудной отдел, затем переходят к растиранию поясницы и зоны под лопатками.
Так как процедура направлена на устранение проблем с осанкой, необходимо тщательно подойти к выбору техники массажа, нельзя применять резкие и жесткие движения.
Правильный массаж при сутулости у ребенка способствует укреплению мышц, возвращает их пластичность и упругость. Также данная процедура поможет убрать напряженность и сильные боли в позвоночнике.
Физиопроцедуры
ЛФК и гимнастика при сутулости у подростков позволяют устранить проблему за довольно короткий срок, особенно на ранних стадиях обнаружения. Преимуществом данного метода является возможность выполнять упражнения не только в специализированных учреждениях, но и дома.
Правильно подобранные упражнения укрепляют мышцы спины, расслабляют напряженные мышцы шеи и поясницы, растягивают грудные мышцы. Выполнять их лучше всего под присмотром квалифицированного инструктора. Каждое занятие должно длиться не менее 30 минут и не более 1,5 часов. Повторять упражнения следует от 6 до 10 раз.
Мануальная терапия
Прибегать к данному методу можно не более 2 раз в год, только если присутствует явное смещение позвонков с болевым синдромом. Выполнять работу обязан квалифицированный специалист.
Приемы мануальной терапии направлены на вытяжение позвоночника ребенка, а также на расслабление мышц, постоянно находившихся в напряжении из-за неправильно распределенной нагрузки. Глубокое воздействие способствует улучшению питания мышечных волокон. Сеанс мануальной терапии стоит закрепить лечебной физкультурой или гимнастикой
Корсеты
Являясь дополнительным методом борьбы с сутулостью, ношение корсета назначается совместно с ЛФК и гимнастикой. Прежде чем выбирать корсет, необходимо обратиться к специалисту. В нижеприведенной таблице представлены классификация и виды корсетов, предназначенных для ношения детьми и взрослыми.
Подбирая модель, нужно исходить из проблем с осанкой. Существуют корсеты, разработанные для устранения последствий травм. С сутулостью детей помогут справляться эластичные модели, без жестких пластин.
Используя корсет, необходимо соблюдать ряд правил – носить его не более 6 часов в сутки, обязательно снимать при выполнении упражнений и отправляясь спать, не затягивать ленты слишком сильно. Корсет обладает высокой эффективностью: подобранный индивидуально и применяемый правильно, он способен в кратчайшие сроки избавить ребенка от проблем с осанкой или искривлением.
Упражнения
Подбирая упражнения для исправления сутулости у детей, важно поговорить со специалистом. Для гимнастики дома подойдут самые простые упражнения (в каждом из них исходное положение – ноги на ширине плеч, меняют положение только руки, количество повторов – 6-8 раз):
- Руки развести в стороны. Выполнить круговые движения вперед и назад.
- Руки опущены вдоль туловища. Поочередно поднимаем левое и правое плечо.
- Руки на поясе. Резким движением поднимаем плечи вверх, затем плавно возвращаем их вниз.
- Руки замком сцеплены за спиной. Постепенно наклоняем тело вперед, как можно сильнее выгибая позвоночник, руки в это время поднимаем. Возвращаемся на исходную позицию.
- Руки по швам. Правую руку поднимаем вверх, а левую отводим назад. Сгибаем руки в локтях так, чтобы ладони соединились за спиной. Возвращаемся в исходное положение и повторяем упражнение, поменяв руки (левую вверх, правую назад).
Данные упражнения направлены на укрепление верхней части спины. Их можно выполнять как дома, так и на занятиях лечебной гимнастикой. Эффективность подобной зарядки велика независимо от возраста человека – ее можно выполнять как в 10 лет, так и в 20 или 30.
Профилактика
Возникновению сутулости у ребенка препятствует внимание родителей и регулярный осмотр у педиатра или ортопеда. Также стоит предпринять ряд профилактических мер:
- подготовить удобные рабочее и спальное места для ребенка;
- ограничивать время его пребывания в сидячем положении;
- самодисциплина – обращайте его внимание на необходимость правильной осанки;
- выполнение упражнений.
Не забывайте о необходимой физической нагрузке. Ребенок может выполнять легкую зарядку, тратя на нее не более часа в день.
Чем опасно?
Проблема сутулости способна нанести огромный ущерб здоровью. Вот лишь некоторые проблемы и последствия нарушений осанки:
- постоянные болезненные ощущения;
- чувство усталости;
- сложности с выполнением упражнений на уроках физкультуры;
- заболевания позвоночного столба;
- возникновение грыж;
- негативное влияние на сердце и легкие.
Если лечение было несвоевременным или неправильным, сутулость оставит очень заметный след. Неправильная осанка – одна из основных причин возникновения сколиоза, кифоза или лордоза. Также возможны внешние проявления проблем, заметные невооруженным глазом – кривой позвоночник, «вздутая» грудная клетка, наличие горба на одной из лопаток.
Вывод
Ответственность за здоровье ребенка, в первую очередь, лежит на родителях. Очень важно наблюдать за его развитием и стремиться укрепить состояние его организма. Хоть медицина далеко шагнула в решении проблем с осанкой, процент детей, имеющих сутулость или болезни позвоночника, постоянно растет.
Чтобы лечение прошло как можно быстрее, а болезнь не развилась, необходимо вовремя распознать проблему. Заботливым родителям следует объяснить ребенку, почему необходима зарядка и как важна правильная осанка. Благодаря поддержке родных малыш сможет поддерживать правильное развитие своего организма. Помните, что проще предотвратить болезнь, чем лечить ее.
Как исправить сутулость
Сутулостью в бытовой речи называют слишком большое округление позвоночника в грудном отделе (кифоз). Поэтому, чтобы перестать сутулиться, нужно держать спину в этой области в выпрямленном положении.
Кифоз — в общих случаях представляет собой искривление позвоночника в сагиттальной плоскости, направленное выпуклостью назад — антоним лордоза. Может быть как приобретённым, так и наследственным.
Красивая осанка поддерживается за счет создания мышечного корсета для спины, а именно благодаря работе мышц спины в области грудного отдела позвоночника. Кстати, для поддержания нормальной осанки, мышцы спины устают намного меньше, чем для удержания сутулой спины.
Есть два основных фактора, которые не позволяют долго удерживать спину прямой:
- Первое — это укороченные мышцы передней части туловища, в частности мышцы пресса и грудные мышцы. Они не дают человеку нормально выпрямиться.
- Второе — это слабость мышц спины, которые просто не в состоянии удерживать спину ровной на протяжении длительного времени. И сегодня мы будем укреплять эти мышцы.
Тест на правильность осанки
Простейший тест на правильность осанки в сагиттальной плоскости — необходимо встать спиной к стене без плинтуса. Затылок, лопатки, ягодицы, икроножные мышцы и пятки должны касаться стены, расстояние между стеной и телом в районе шейного и поясничного лордозов — примерно 2-3 пальца.
Распространено заблуждение, что нарушение осанки ограничивается сутулостью. В действительности это целый ряд серьезных изменений в опорно-двигательном аппарате, некоторые из которых не заметны на первый взгляд непрофессионалу:
- Голова – выдвинута вперед от уровня плеч
- Шея – гиперэкстензия (переразгибание назад)
- Лопатки – разведены широко друг от друга
- Плечи – опущены (покатость)
- Верхняя часть спины – усиление или сглаживание кифоза
- Поясница – усиление или сглаживание лордоза (это объясняет выпячивание живота)
- Таз – передний или задний наклон таза
- Тазобедренный сустав – слегка согнуты с наклоном вперед
- Коленный сустав – разогнут или слегка вогнут
- Голеностоп – имеет угол более 90 градусов
Коррекция осанки — одна из самых распространенных и в тоже время сложных ортопедических проблем. Сутулость отрицательно сказывается как на привлекательности человека для противоположного пола, так и на его здоровье. К счастью, в большинстве случаев исправление сутулости осуществимая задача, если подходить к проблемме комплексно и рационально.
Прежде чем приступать к описанию упражнений для правильной осанки необходимо перечислить основы, которые связаны с повседневными привычками и образом жизни.
- Если вы имеете лишний вес, то, в первую очередь, его нужно нормализовать.
- Принимая правильную осанку, не старайтесь напрягать мышцы. Вы должны чувствовать себя свободно, так как на поддержание правильной осанки будет уходить большая часть дня, и поэтому держать мышцы в постоянном напряжении станет невозможно, к тому же это создает дополнительную нагрузку на суставы и скелет в целом.
- Правильная осанка: голова не должна быть опущена или поднята вверх. Держите ее так, чтобы взгляд был устремлен к горизонту. Плечи отведены назад. Позвоночник выпрямлен (представьте, что ваша голова подвешена на канате к потолку).
Первое время исправление осанки затруднено тем, что при изменении фокуса внимания на другие занятия вы принимаете обычное положение. Чтобы постоянно помнить об этом, есть несколько решений:
- Корректор осанки – специальное ортопедическое приспособление, которое играет важную вспомогательную роль. Корректоры осанки механически препятствуют сутулости и помогают поддерживать правильную позу. Можно легко приобрести в аптеке или заказать в сети.
- Ношение книги на голове. Эффективность метода подтверждается идеальной осанкой у людей в Индии, которые носят кладь таким образом. Вы ни за что не забудете поддерживать правильное положение, а ко всему прочему сможете существенно улучшить свою координацию движений и концентрацию. Используйте книгу как сидя, так и во время ходьбы по дому. Будьте терпеливы и уже через неделю книга перестанет падать и перестанет причинять неудобство.
- Можно в руках держать интересный предмет, для того чтобы он периодически напоминал об исправлении осанки.
- Если руки заняты, можно сделать браслет из нити, или обмотать нитью палец, это будет служить постоянным напоминанием для вас.
Мы будем выполнять упражнения для исправления сутулости, чтобы создать корсет для уменьшения кифоза грудного отдела позвоночника. Выполняя эти упражнения, вы скорректируете осанку, избавитесь от сутулой спины (от чрезмерного грудного кифоза) и приобретете красивую осанку. Иными словами вы перестанете сутулиться.
Упражнение «Виманасана»
В этом упражнении мы укрепляем ромбовидные, среднюю и нижнюю части трапециевидных мышц, и мышцы вращающие плечи наружу. Весь этот комплекс мышц называется — ретракторы лопаток. Они приводят лопатки ближе к позвоночнику. Наша основная цель — сделать эти мышцы короче и сильнее.
Мы будем выполнять упражнение в статическом варианте, так как при нарушениях осанки, необходимо укреплять медленные мышечные волокна, ведь именно они фиксируют и стабилизируют наше тело на длительное время.
Выполняйте это упражнение регулярно и через 1-2 недели вы увидите первые положительные результаты. Для максимального эффекта делайте это упражнение в комплексе с силовыми упражнениями и упражнениями на растяжку.
Техника выполнения:
- Ложимся на живот. Руки отводим в стороны. Плечи разворачиваем наружу таким образом, чтобы ладони были направлены вперед, а большие пальцы вверх.
- Отрываем подбородок и верхнюю часть груди от пола и удерживаем это положение в течении 20 секунд. Наблюдаем за мышцами в области лопаток и поднимаем руки выше вверх, стараясь свести лопатки как можно ближе друг к другу. Ноги и поясница остаются в расслабленном состоянии.
- Расслабление и релаксация: опускаем голову на пол. Руки размещаем вдоль туловища. Отдыхаем 10 секунд и повторяем упражнение (повторяем пункт номер 2).
- Выполняем упражнение 8 раз (8 подходов).
Видео:
Чтобы исправить осанку, вы должны подкорректировать свои силовые упражнения таким образом, чтобы равномерно развивать задние пучки дельтовидных мышц, трапециевидные и ромбовидные мышцы, именно они играют первостепенную роль в развитии сутулости. Выбирайте для каждой группы по 1-2 упражнения, большее количество не приведет к лучшему результату. Количество повторов и сетов стандартное для каждого упражнения (2-4 подхода, по 8-12 повторений).
Следует обратить внимание на не менее важный для здоровой спины и красивой осанки момент — для максимальной эффективности вам нужно будет дополнительно к упражнениям для укрепления мышц спины, добавить упражнения на растяжку мышцы брюшного пресса и грудные мышцы. Ссылки на эффективные упражнения для растяжки пресса и груди представлены ниже.
Кифоз — это медицинский термин для обозначения чрезмерной сутулости и горбатости. Патология представляет собой сильное искривление позвоночника. Болезнь пагубно влияет на качество жизни человека и на его здоровье. Такая деформация встречается среди людей любого возраста и пола. Визуально определяется как чрезмерный изгиб в шейно-грудном отделе позвоночника, скруглённые к груди плечи, выпирающие лопатки.
Причины и симптомы искривления
В норме в физиологическом положении позвоночника присутствуют небольшие изгибы. Из-за развития современных технологий мы проводим много часов ежедневно, склонившись над клавиатурой компьютера и экраном смартфона. Округлённое положение спины вызывает ухудшения в подвижности позвоночника.
Неврологические признаки болезни включают онемение, боль, покалывание, нарушение чувствительности или двигательного контроля, спазмы в спине, слабость. Возможны нарушения со стороны мочевого пузыря и кишечника.
Симптомы развития кифоза:
- чрезмерное искривление позвоночника;
- горб в верхней части спины;
- боли, мышечная усталость и скованность в спине;
- плохая осанка;
- уменьшение роста.
Разновидности кифоза
Искривление, вызывающее горб, может быть вызвано различными проблемами с позвоночником. Болезнь проявляется в лёгких и тяжёлых симптомах.
Выделяют следующие виды этой патологии:
- Деформация Гибба — структурная форма болезни. Имеет острый угол, а не плавную кривизну. Это становится более заметным, при наклоне корпуса.
- Гиперкифоз — наблюдается при развитии остеопороза. Болезнь вызывает компрессию позвонков, поскольку кости ослабевают, а ткани разрушаются. Позвоночник округляется вперёд и укорачивается. Патология, связанная с остеопорозом, чаще встречается у женщин, чем у мужчин.
- Врожденный — структурное нарушение, развивается внутриутробно.
- Болезнь Шейерманна — подростковый грудной кифоз. Представляет собой жёсткое заклинивание трёх и более позвонков. Заболевание обычно начинается в подростковом и раннем подростковом возрасте. Характерно присутствует боль в шее и спине.
Стадии развития кифоза
Для патологии характерны такие проявления, как сильнейшая боль при длительном сидении или стоянии, которая усиливается при наклоне корпуса вперёд. Ощущение боли и жжения в шее и верхней части спины. При этом боль начинает ослабевать при движении и исчезает, когда мышцы разогреваются и становятся активными. В некоторых случаях возникает боль при движении верхних конечностей.
В зависимости от степени отклонения от нормы выделяют следующие стадии искривления:
- 1 степень кифоза — менее 35 градусов;
- 2 степень кифоза — от 35 до 60 градусов;
- 3 степень кифоза — более 60 градусов.
Опасность заболевания
Кифоз бывает разных форм и разной степени тяжести. Со временем кифозное состояние может ухудшиться, вызывая увеличение горба в позвоночнике. Редкие, но крайние случаи развития болезни могут привести к сдавливанию нервов, вызывая дисфункцию кишечника и мочевого пузыря, слабость и потерю чувствительности в конечностях.
Если позвонки слишком сильно наклонены вперёд, грудная клетка сдавливается и уменьшается в размерах. Это приводит к болям в груди и одышке из-за лёгочных и сердечных заболеваний. В результате возникает лёгочная и сердечная недостаточность.
Диагностика
Существуют различные диагностические тесты, которые могут подтвердить диагноз и определить тяжесть повреждения позвонков. При физическом осмотре тест Адамса на наклон вперёд помогает выявить грудопоясничный кифоз. Мышцы вокруг позвоночника могут быть болезненными при прикосновении, а диапазон движений, таких как сгибание, разгибание и вращение, нарушен.
Перед лечением кифоза позвоночника врач назначает дополнительные исследования:
- Рентгенография позвоночника и грудной клетки.
- Компьютерная томография.
- Магнитно-резонансная томография.
Рентгеновский снимок показывает любое искривление позвоночника и тяжесть искривления. Рентгенограммы в положении стоя и лёжа делаются для выявления заклинивания позвонков и аномалий замыкательной пластинки. Если обнаруживается, что горб имеет крайнюю степень искривления, назначается дополнительное обследование функции лёгких. МРТ может потребоваться, если ваш врач подозревает инфекцию или рост опухоли, а также чтобы убедиться, что патология не влияет на спинномозговые нервы.
Как исправить кифоз
Лечение зависит от причины искривления, степени, возраста, тяжести симптомов и скорости прогрессирования. Искривление менее 50 градусов обычно не требует лечения. В таких случаях рекомендуется выполнять профилактические физические упражнения, укрепляющих основные мышцы спины и ног, регулярные курсы массажа.
Основные методы лечения сильного кифоза включают в себя:
- приём анальгетиков;
- восполнение дефицитов важных микроэлементов;
- ношение корсетов;
- хирургическая операция.
Боль и дискомфорт, связанные с кифозом, можно уменьшить с помощью обезболивающих — нестероидных противовоспалительных препаратов и спазмолитиков. Болезнь бывает связана с низкой плотностью костей, вызванной дефицитом питательных веществ, переломами костей и остеопорозом в семейном анамнезе. В таком случае назначается приём препаратов витамина D, кальция или специальных витаминно-минеральных комплексов. Также врачи назначают хондропротекторы для укрепления хрящевой ткани.
У детей с болезнью Шейерманна в качестве терапии применяют корсет для тела и спины, чтобы предотвратить ухудшение. Он позволяет растущим костям формировать правильное положение позвоночника. В тяжёлых случаях может потребоваться хирургическое вмешательство. Случаи крайнего искривления необходимо исправлять, чтобы предотвратить прогрессирование компрессии нервов спинного мозга.
Профилактика кифоза
Любую болезнь легче предотвратить, чем излечить. Современный человек слишком много времени проводит без движения за офисным столом, перед монитором компьютера, склонившись над смартфоном. Регулярные физические нагрузки имеют важнейшее значение в профилактике нарушений осанки. Рекомендуются ежедневные активные прогулки на свежем воздухе, занятия йогой, пилатесом, стретчингом и плаванием. Эти виды спорта оказывают комплексное тонизирующие и общеукрепляющее действие на мышечный корсет, суставы и связки.
Чтобы уменьшить напряжение и боль в спазмированных мышцах, назначают массаж мышц шеи и грудного отдела спины. В некоторых случаях рекомендуется физиотерапия, чтобы помочь восстановить нормальный диапазон движений. Процедуры включают электрофорез, магнитную терапию, иглоукалывание.
Примерно у 65% старшеклассников нарушена осанка. В какой момент это становится по-настоящему серьезной проблемой? Как его не упустить и вовремя начать лечение?
О сколиозе и других нарушениях осанки спросили ортопеда-травматолога Виктора Ващило.
Изгибы в позвоночнике: норма и патология
В норме у человека есть физиологические изгибы позвоночника во фронтальной плоскости:
- изгибы, обращенные выпуклостью вперед, – лордозы;
- изгибы, обращенные выпуклостью назад, – кифозы.
У новорожденного здорового ребенка должен быть один изгиб позвоночника – грудной кифоз.
В 2–3 месяца, когда он начинает держать головку, появляется еще один – шейный лордоз.
Когда ребенок начинает сидеть, то есть в 6–7 месяцев, образуется поясничный лордоз.
К 6–7 годам, если смотреть сбоку, у ребенка должен быть S-образный позвоночник: с двумя изгибами назад и вперед.
Но физиологические изгибы позвоночника – кифоз и лордоз – могут усугубляться и становиться патологическими. Такие случаи требуют лечения.
Как часто дети страдают нарушениями осанки?
Дети дошкольного возраста – достаточно редко: 10-15%. В средней школьной группе число детей с нарушениями осанки вырастает до 30%, а в старшей – до 65%.
Примерно в 90% случаев эти нарушения приобретенные. Связаны они с:
- неправильно устроенным рабочим местом;
- слабым мышечным тонусом;
- неправильной нагрузкой;
- проблемами со слухом, зрением, когда ребенок вынужден тянуться к источнику или выгибать шею.
Если нагрузка распределяется несимметрично, это ведет к таким нарушениям осанки, как:
- сутулость (круглая спина) – самое распространенное;
- плоская спина;
- плосковогнутая спина;
- кругловогнутая спина.
Кроме того, сегодня причиной нарушений осанки часто становится чрезмерное использование гаджетов. К сколиозу, однако, это не относится.
Что называют сколиозом?
Важно различать сколиотическую осанку и сколиоз.
Боковое искривление позвоночника называется сколиотической осанкой. Оно обратимо и корригируется за счет, прежде всего, лечебной физкультуры (ЛФК), правильной организации рабочего места и зоны отдыха ребенка.
Сколиоз – это тяжелое прогрессирующее заболевание, которое характеризуется искривлением в 3 плоскостях позвоночника.
Если еще нет торсии – поворота позвонков, речь идет о сколиотической осанке. Когда появляется торсия, это сколиоз.
Если патологию не лечить, она прогрессирует и ведет к очень тяжелым деформациям, которые сокращают продолжительность жизни.
Почему появляется сколиоз?
В 80% случаев сколиоз идиопатический. То есть его причины неизвестны, а потому невозможно и провести полноценную профилактику.
Но мы точно знаем, что важную роль здесь играют нехватка витамина D и генетическая предрасположенность.
Причины остальных 20% случаев сколиоза – перенесенные заболевания: полиомиелит, туберкулез, укорочение конечностей, травмы.
Сколиоз встречается у 2–10% детей.
Появляется патология чаще всего в периоды интенсивного роста:
- 6–7 лет;
- 11–13 лет – у девочек;
- 12–15 лет – у мальчиков.
При этом девочки страдают в 5–6 раз чаще, особенно высокие и худые.
Важно как можно раньше выявить сколиоз и начать лечить. Тогда можно полностью исправить искривление или добиться минимальной его степени, которая не будет влиять на качество жизни в дальнейшем.
Как понять, что у ребенка сколиоз?
Когда он начинает активно расти, родителям нужно провести скрининговый тест.
- Осмотреть ровно стоящего ребенка сзади. На сколиоз укажет асимметрия надплечий, треугольников талии, пространств между руками и туловищем.
- Попросить ребенка наклониться вперед. Если лопатки находятся на разном уровне, у него также может быть сколиоз.
В таком случае необходимо обратиться к врачу-ортопеду. Он осмотрит ребенка, направит на снимки в разных положениях – стоя, лежа. Если сколиоз подтвердится, в зависимости от его степени врач назначит лечение.
Как лечат сколиоз?
Как правило, лечение начинается с гимнастики. Занятия на укрепление мышечного корсета нужны, в частности, для того, чтобы избавиться от болевого синдрома, который часто сопровождает сколиоз.
Каждые 3–4 месяца делаются снимки. Если патология не прогрессирует, лечение ограничивается укрепляющей гимнастикой.
Если же она быстро развивается или у пациента угол деформации больше 20 градусов, изготавливается корсет. Ребенок должен носить его до окончания остеогенеза, то есть процесса формирования костей. Причем носить нужно практически все время: до 18 часов в сутки с перерывами на гимнастику и гигиенические процедуры.

При 4 степени сколиоза, когда угол деформации больше 40 градусов и его уже не скорректировать консервативными методами, прибегают к хирургическому лечению.
На этой стадии патология влияет на сердечную, дыхательную деятельность. Кишечник и желудок опускаются, что может вести к запорам. Из-за недостаточной вентиляции легких часто присоединяются бронхиты, вирусные инфекции. И в целом из-за недостатка кислорода ребенок хуже развивается. Также сколиоз часто сочетается с плоскостопием, проблемами с челюстной системой, зубами.
Поэтому таких пациентов приходится оперировать. Эта тяжелая длительная операция проводится, когда ребенок вырастает – заканчивается остеогенез.
Но пациентов, которые нуждаются в операции, меньше 1%. Если заниматься, вылечить сколиоз реально. Исправляются даже тяжелые деформации.
На снимках сразу видно, насколько пациент добросовестно выполняет рекомендации. Самим детям делать это сложно. Многое зависит от родителей, а также психологов и педагогов.
Бывает ли поздно лечить сколиоз?
Примерно в 16 лет, когда заканчивается остеогенез, образовавшиеся деформации, как правило, остаются на всю жизнь. Повлиять на них очень сложно. Используются динамические корсеты, процедура вытяжения позвоночника, но они обычно не дают желаемого эффекта.
Как предотвратить деформации позвоночника?
Для здоровой осанки необходимо:
- правильное питание: в частности, оно должно быть богато кальцием, витамином D;
- физические нагрузки, которые позволят сформировать сбалансированный мышечный корсет (фехтование и другие виды спорта, где нагрузка идет на одну сторону, не подходят);
- грамотная организация рабочего места и зоны отдыха.
Правила организации рабочего места ребенка:
- равномерное освещение;
- ноги должны быть согнуты под прямым углом; если они свисают, желательно что-то подставлять;
- расстояние между туловищем и рабочим столом должно быть 5 см и больше.
Также важно:
- спать лучше на жесткой кровати с небольшой подушкой;
- желательно, чтобы ребенок не сворачивался калачиком;
- когда ребенок еще маленький, нельзя водить его все время за одну руку или качать на одной руке;
- школьный рюкзак должен быть симметричным;
- обязательно посещать отоларинголога, офтальмолога, чтобы проверять, нет ли у ребенка проблем со слухом, зрением – в этом случае он будет выгибаться, чтобы быть ближе к источнику.
Почему почти у каждого из нас есть искривление позвоночника? Что такое функциональный сколиоз, а что — настоящая сколиотическая болезнь? Как лечить сколиоз, что поддается коррекции, а что – нет? Почему развивается сколиотическая осанка, и как сохранить здоровье? Об этом мы поговорили с врачом-остеопатом, мануальным терапевтом и неврологом Владимиром Германовичем Косьминым.

Если смотреть со стороны спины, то здоровый позвоночник будет прямым, как на левой половине картинки. Позвоночник со сколиозом будет с изгибами, как на правой половине картинки.
— Давайте дадим определение, что такое сколиоз?
Сколиоз – это стойкое боковое искривление позвоночника. Часто сопровождается ротацией, то есть поворотом остистых отростков в сторону искривления. Когда отростки смещаются в сторону, ребра со стороны дуги немного проваливаются внутрь. А с противоположной стороны — ребра начинают выпирать наружу. Если поставить человека спиной к себе и попросить наклониться вперед, становится хорошо видно, что с одной стороны от позвоночника ребра как бы утоплены, а с другой стороны — образуется реберный холмик.

Дуга сколиоза, как правило, бывает компенсированная. Это значит, что позвоночник сначала делает изгиб в одну сторону, а потом – компенсирующий изгиб в другую сторону. Это нужно, чтобы в целом тело сохраняло вертикальное положение. Не может же человек ходить с корпусом, согнутым под углом.
В зависимости от количества изгибов позвоночника, сколиоз бывает C-образным, S-образным и даже Z-образным. Если изгиб образуется в левую сторону, сколиоз считается левосторонним, если в правую — правосторонним. А бывают разные степени сколиоза: от первой до четвертой. Наименьшее искривление — это первая степень, а наиболее сильное, с большим углом, — четвертая.
Сколиоз бывает очень разным. Иногда человек уже рождается с измененными позвонками. К примеру, один из позвонков может иметь клиновидную форму: с одной стороны он выше, а с другой — ниже. И если в позвоночнике есть хоть один такой клиновидный позвонок, то все позвонки, находящиеся выше него, уже будут расположены под углом. Такой сколиоз не лечится. Если врач вам говорит, что может полностью вылечить такой сколиоз, он вас обманывает. Но корректировать его нужно обязательно, чтобы он не перерос из первой-второй степени в третью-четвертую. К примеру, у детей сколиоз может за полтора месяца перейти из первой степени в четвертую. А четвертая степень – это уже инвалидизация. При сколиозе 4 степени уже даже противопоказана мануальная терапия.
Клиновидный позвонок и полупозвонок — врожденные причины искривления позвоночника. Но чаще всего сколиоз развивается все-таки после рождения: все позвонки имеют нормальную форму, но образ жизни и особенности развития ребенка провоцируют развитие изменений.
— Назовите причины развития сколиоза
— Причин может быть много. Большую роль играет наследственность и то, как прошли роды — визуально ребенок может выглядеть здоровым, но хороший специалист обязательно заметит нарушения. Также очень важны паттерны движения — то, как человек двигается, и то, какие позы становятся “любимыми”. Плохая осанка нередко — результат наших привычек. Еще провоцирует развитие сколиоза быстрый рост ребенка и слабое развитие мышечной системы.
— Как часто развивается сколиоз у детей?
— Надо сказать, что изменения есть практически у всех детей. Когда я писал научную работу по сколиозу, я смотрел детей в школе. По-моему, это был юго-западный район. Осмотрел около тысячи детей. И мне работу эту приостановили, потому что без сколиоза был выявлен только один ребенок. Кажется, это была девочка из 6 класса. Я хочу подчеркнуть очень важный момент: да, сколиоз есть у многих детей. Но это не значит, что на него нужно махнуть рукой. Его обязательно нужно вовремя выявлять и лечить. Задача родителей и врачей — не дать ему развиться. Всех детей нужно хотя бы раз в год приводить на осмотр к хорошему специалисту. Это должен быть не педиатр, а ортопед с хорошей репутацией, остеопат. Обязательно дотошно изучайте отзывы о враче, потому что сколиоз – это опасное заболевание. Его нельзя проморгать.

— Как проводится диагностика сколиоза?
— Врач начинает с визуального осмотра. Очень часто дугу сколиоза видно, если смотреть на спину. Но для точной диагностики этого недостаточно. Остистые отростки позвонков, которые мы видим на спине, анатомически у каждого из нас могут быть разной длины. Или могут быть от природы немного повернуты в сторону. Поэтому после осмотра и диагностических тестов врач может только предположить сколиоз и его форму. А для точной диагностики понадобится рентгеновский снимок или МРТ. Рентген обычно делают в двух проекциях — прямой и боковой.
— Как исправить сколиоз, в чем заключается лечение?
— При сколиозе первая задача врача – выпрямить положение таза, потому что таз очень часто бывает скошенный. Это значит, что одна сторона таза, допустим, правая, выше, чем левая. Врач ищет причину. Это может быть функциональный блок, когда по каким-то причинам заблокирован поясничный отдел позвоночника. В этом случае напряжение мышц поднимает таз с одной стороны. Также у человека может быть разная длина ног. Часто бывает разница в 1,5 или 2 см. Я встречал в своей практике разницу в 6 см. Решается этот вопрос ношением специальной обуви или подпяточника. С обеими причинами нужно работать, нельзя оставлять все, как есть. Затем, когда таз стабилизирован, можно уже работать с позвоночником, с мышцами, назначать специальные упражнения.
— Можно ли вылечить сколиоз?
— Если нет клиновидного позвонка, есть положительная динамика во время проведения лечения, то такой сколиоз мы можем уменьшить. В каждом конкретном случае это будет успех разной степени, потому что многое зависит от возраста и сопутствующих заболеваний. Лечение – это комплексный подход, включающий мануальную терапию, остеопатию, гимнастику для укрепления определенных мышц.

Полностью вылечить сколиоз позвоночника невозможно. Можно затормозить его развитие, уменьшить дугу. Это я говорю и про детей, и про взрослых. У взрослых чаще всего бывают уже какие-то анатомические изменения в позвоночнике, потому что сколиоз провоцирует развитие остеохондроза — если по-простому, это разрушение межпозвоночных дисков. Отсюда возникают боли в грудном отделе позвоночника. Часто возникают боли в суставах, в плечах, онемение пальцев.
Почти каждый день я рассказываю пациентам, почему происходит онемение пальцев рук. Дуга сколиоза в грудном отделе позвоночника вызывает компенсаторную дугу в шейном отделе. И диски в шейном отделе подвергаются неравномерной нагрузке. Возникает компрессия, сдавление нервного корешка, который тянется от спинного мозга до самых кончиков пальцев. Если человек мне сообщает, что есть онемение в пальцах, или ему больно заводить руку за спину, или больно поднимать руку вверх через сторону, я сразу понимаю — пострадали шейные позвонки.
Часто бывают проблемы в области атланто-окципитального сочленения. Это сустав, соединяющий череп с первым шейным позвонком. Если у человека сколиоз, то из-за компенсаторной дуги в шейном отделе сустав наклоняется вбок. Мы называем это движение боковой кив. Зуб атланта — первого шейного позвонка — может смещаться в сторону. В результате у человека появляются головные боли, головокружения, повышенная утомляемость.
— Какие еще нарушения может спровоцировать сколиоз?
— Стойкий сколиоз всегда вызывает дополнительную неврологическую симптоматику. Это изменения, которые провоцируют развитие многих других заболеваний позвоночника. Как я уже говорил, при сколиозе нагрузка на межпозвоночные диски распределяется неравномерно. С одной стороны больше, с другой – меньше. Мы, врачи, называем это статическими нарушениями. Со временем межпозвоночные диски разрушается, образуются грыжи и протрузии.
Еще при сколиозе могут быть боли в грудной клетке. Часто люди думают, что это болит сердце. Они идут к терапевтам, кардиологам, но те не обнаруживают никаких изменений в сердце. При этом были научные работы, которые подтверждают, что сколиоз может провоцировать загрудинные боли, которые похожи на сердечные.
Ну и при тяжелых формах сколиоза, когда человек буквально перекошен, нарушается работа очень многих внутренних органов. Это может быть давление на сам орган, пережатие нервов, нарушение притока и оттока крови и лимфы.
— Что вы можете сказать о ношении корсета от сколиоза и поясов, помогающих держать осанку?
— Сейчас врачи часто выписывают рецепты на корсеты, которые нужно носить либо на поясе, либо на груди. Неприятная новость состоит в том, что многие доктора имеют определенный процент с продаж. При этом у корсетов есть три очень серьезных недостатка:

- Когда мы надеваем корсет, а надевается он туго, мы сжимаем мягкие ткани. И внутри тканей нарушается микроциркуляция сосудов.
- Корсет делает позвоночник малоподвижным за счет ограничения движения позвонков. На сеансе остеопат стремится расширить ваши возможности движения, сделать суставы более мобильными, улучшить трофику. Позвоночник снабжается микроэлементами только во время движения. Корсет, наоборот, усиливает блоки в позвоночнике, что приводит к усилению остеохондроза.
- Те мышцы, которые должны включаться в работу при движении, не могут этого сделать из-за корсета. В итоге мышцы слабеют и атрофируются.
Поэтому я считаю, что корсет не лечит позвоночник, а калечит его. Есть смысл назначать его при сильном смещении позвонков — больше, чем наполовину. Еще — при переломах позвонков из-за травмы или остеопороза.
Вы можете мне возразить, что есть рекомендация: после двухчасового ношения корсета нужно снять его и сделать гимнастику, которая спасет от застоев и мышечной атрофии. Но покажите мне хотя бы одного человека, который каждый раз после корсета будет делать гимнастику? А если и будет, то насколько правильно он будет ее делать? Корсет носить нежелательно, и это не только мое мнение, это мнение многих передовых экспертов. Гораздо эффективнее получать правильное лечение у остеопата и делать гимнастику.
— Расскажите подробнее о гимнастике, и можно ли самому составить для себя комплекс упражнений?

— К сожалению, и пациенты, и даже многие врачи относятся к лечебной гимнастике безответственно. Простой пример. Если во время лечения позвоночника всего с одной только грыжей мне нужно сделать какую-то манипуляцию, я должен знать пространственное расположение этой грыжи, ее размер. В зависимости от того, где находится грыжа – правосторонняя она или левосторонняя, передняя или задняя, — нужно подобрать одну правильную манипуляцию. Задача — не навредить. А в случае со сколиозом мы имеем целую дугу. Она может быть и правая, и левая, иметь несколько изгибов. Дуги сколиоза могут быть разными по высоте и включать в себя разные позвонки. В этом случае идет речь о разных мышцах, на которые нужно давать нагрузку. Просто задумайтесь, насколько точно должны быть подобраны упражнения при сколиозе, чтобы дугу уменьшить, а не увеличить. Возьмем боковые наклоны – они должны выполняться с правильным дыханием, с усилением на вдохе, на выдохе или на паузе. Это подбирается строго индивидуально. При сколиозе также могут подбираться определенные движения только в одну сторону. Важно помнить, что при выполнении неправильных упражнений мы можем усилить сколиоз.
— Как понять, что пора к врачу? Можно ли провести какую-то предварительную самодиагностику?

— Я уже говорил, что к хорошему врачу-остеопату надо ходить регулярно, хотя бы раз в год. И детей своих водить. Тогда многих проблем получится избежать. А что касается самодиагностики, есть несколько индикаторов, которые помогают заметить проблемы. Расскажу на примере детей. Поставьте ребенка спиной к себе. Посмотрите на плечи — они должны быть строго на одном уровне. Также на одном уровне должны быть нижние уголки лопаток, талия должна быть симметричной. Поставьте свои руки на уровне тазовых костей ребенка, прижав мягкие ткани и хорошенько нащупав кости. Так вы сможете заметить, есть ли наклон таза.
Если ваш ребенок делает уроки, сгорбившись или скрючившись, на замечания реагирует плохо и говорит, что ему так удобнее, знайте, ему и правда так удобнее. Но это не значит, что так и надо оставлять. Это значит, что начались изменения в работе мышечно-фасциальных цепей. И пока это не отразилось на состоянии позвоночника, нужно заняться осанкой ребенка. Причина может быть как в мышечном напряжении, так и в слабости определенных мышц.
Вот сидит ребенок и делает уроки, подойдите к нему сзади и погладьте по спине. Если выпирают лопатки, это знак — что-то не так. Особенно если есть разница – с одной стороны выпирает больше, чем с другой. В такой ситуации хорошо бы сделать рентген грудного отдела позвоночника в двух проекциях и прийти к специалисту.
В моей практике встречались родители, которые не замечали у ребенка очень кривую спину. Помню как-то раз я поставил ребенка перед собой, подвел родителей и показал третью степень сколиоза, на грани четвертой, с изменением ребер и реберным горбом. Родители очень удивились и спрашивают – откуда это у него, у него же нормально все было. И у ребенка тоже спрашивают – откуда это у тебя, еще вчера же нормально все было. Этот пример еще раз напоминает нам — регулярно водите ребенка к врачу. Родители не обязаны знать, как выглядит сколиоз, но они обязаны отвести ребенка к врачу, который знает.
Сколиоз у взрослых имеет примерно такие же индикаторы.
— В чем еще заключается профилактика сколиоза, кроме регулярного посещения врача?
— Нужно правильно сидеть и обращать внимание на положение таза, использовать правильный стул, соблюдать соотношение по высоте между столом и стулом. И нужно регулярно и правильно делать упражнения, которые вам будут рекомендовать специалисты.
Еще хочу рассказать о тех рекомендациях, которые устарели. Раньше для лечения и профилактики сколиоза рекомендовалось висеть на турнике, чтобы выпрямлять дугу сколиоза. Были проведены исследования, которые показали, что это неправда, и дуга сколиоза от этого только усиливается.
Позвонки между собой соединяются межпозвонковыми мышцами, которые расположены с двух сторон позвоночника, как скобки. Эти мышцы включаются в работу с помощью другого механизма. Они не управляются нами осознанно. Когда человек висит на турнике, он склонен расслаблять крупную мускулатуру. Но межпозвонковые мышцы в этот момент получают еще большую нагрузку и еще больше спазмируются. Они напрягаются, сокращаясь, и от этого дуга сколиоза только усиливается.
Поэтому на турнике может висеть только подготовленный человек, которому разрешил врач. И висеть нужно, не расслабляя мышцы спины, а держать, например, уголок – то есть поднять вперед ноги. Либо делать небольшие скручивания, когда таз идет в одну сторону, а плечи в другую.
Еще раньше рекомендовали спать на жестком, чуть ли не на мебельном щите. Сейчас хороший врач вам такое не посоветует. Сколиоз так не лечится, зато провоцируется развитие остеохондроза. При сколиозе нужно спать на матрасе средней жесткости. А при заболеваниях дисков — пролапс, протрузии, грыжи — только на мягком.
Будьте внимательны к пружинным матрасам. Пружина может деформироваться или развернуться. И если эта пружина будет давить в остистый отросток позвонка, она может остеопатически воздействовать на него и даже развернуть. Поэтому, выбирая пружинные матрасы, будьте внимательны, чтобы пружины были хорошо изолированы и не воздействовали напрямую на тело. Это не я придумал, эта информация была в одном из докладов на заседании Всемирной лиги профессиональных вертебрологов, которое проходило в Москве.
Еще до сих пор считалось, что при сколиозе хорошо помогает массаж и плавание. Массаж в целом полезен для самочувствия, а плавание хорошо подходит для общего укрепления организма. Но сколиоз они не лечат. У меня был опыт — лечил сборную команду России по плаванию, и у многих из них был сколиоз. Вряд ли можно упрекнуть этих ребят, что они мало плавали.
Своевременное лечение сколиоза необходимо для полноценной жизни ребенка и взрослого. Чтобы определить, есть у вас повод для беспокойства, приходите в клинику “Остеопатия+” на бесплатную консультацию. Она длится около 30 минут. Врач проведет визуальную диагностику и функциональные тесты. Он может посоветовать сделать рентген или МРТ позвоночника. Вы можете сделать эти снимки в любой клинике, в которой будет удобно.