Неврит лицевого нерва — это разновидность острого функционального расстройства. Паралич Белла — это диагноз, который используется для описания периферического неврита лицевого нерва. Паралич Белла, по сути, является диагнозом исключения периферической невропатии лицевого нерва. Если причины паралича не могут быть определены и подтверждены, диагноз будет «паралич Белла».
Паралич Белла может иметь множество причин происхождения, включая местное переохлаждение лица, головы и шеи из-за холода, ветра, кондиционирования воздуха, сквозняков. Дополнительными факторами риска являются стресс, гипертония и последние недели беременности. При параличе Белла повреждается только лицевой нерв. Мышцы лица, при классическом неврите лицевого нерва, если не было никаких травм, остаются здоровыми и функциональными. Повреждения при неврите приводит к неспособности лицевого нерва передавать сигналы лицевым мышцам. То, что вы можете испытывать, например, лицевые боли, контрактуры лицевых мышц, напряжение или слабость мышц, синкинезию и другие неудобства после паралича Белла, — это осложнения и остаточные явления, которые развиваются в течение длительного периода восстановления. Они не являются параличом Белла сами по себе, это всего лишь осложнения, которые развиваются в результате длительного выздоровления.
Давайте подробнее рассмотрим, как происходит невропатия лицевого нерва и её восстановление. Примечание: в дальнейшем я использую названия неврит лицевого нерва, невропатия лицевого нерва и паралич Белла как синонимы одного недуга.
Повреждение лицевого нерва при неврите лицевого нерва
Наш лицевой нерв имеет 5 основных ветвей. Они иннервируют различные мускулы мимики. В большинстве случаев повреждение лицевого нерва во время неврита лицевого нерва происходит в узком костном канале сразу за ухом. Это место, где все пять ветвей еще соединены в одну «трубку».

Ветви лицевого нерва и мышцы которые они иннервируют:
• Височная ветвь — лобная мышца, верхняя часть круговой мышцы глаза, мышца гордецов, мышца, сморщивающая бровь
• Скуловая ветвь — нижняя часть круговой мышцы глаза, носовые мышцы, мышца поднимающая верхнюю губу, скуловые мышцы
• Щечная ветвь — верхняя часть круговой мышцы рта, мышца поднимающая угол рта, щечная мышца, мышца смеха
• Краевая нижнечелюстная ветвь — мышца опускающая угол рта, мышца опускающая нижнюю губу, подбородочная мышца
• Шейная ветвь — поверхностная мышца шеи – платизма
При нетравматическом неврите лицевого нерва, все ветви повреждаются в результате механического сдавления отечными тканями (как правило, в канале пирамиды височной кости) или вследствие нарушения кровоснабжения ствола нерва. Скорость регенерации поврежденных нервных волокон (аксонов) не одинакова для разных ветвей нерва. По этой причине восстановление функций лицевых мышц также происходит неравномерно. Иногда первым возвращается способность закрывать глаз, иногда это могут быть движения угла рта или способность приподнимать бровь.
Давайте взглянем подробнее как происходит повреждение нерва.
Три стадии повреждения лицевого нерва при параличе Белла
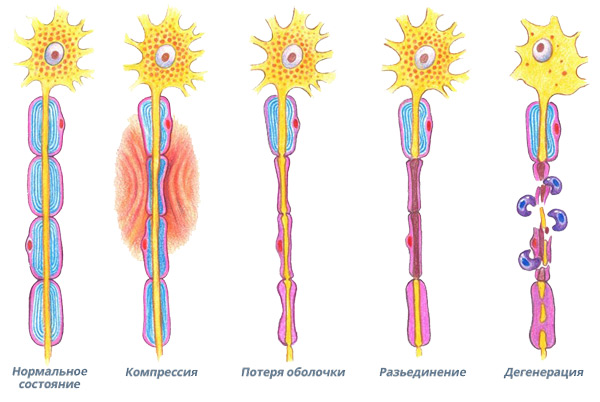
1 стадия: повреждение путем сдавливания или нарушения кровоснабжения.
Как мы знаем из предыдущего поста о строении нерва, нервное волокно (аксон) является частью живой клетки. Поэтому оно может повреждаться при механическом сдавлении или нарушениях местной микро циркуляции крови.
Периферический паралич лица, как правило, развивается в течение нескольких часов, иногда в течение нескольких дней. На этом этапе чрезвычайно важно приложить все усилия для активной борьбы с повреждающим фактором – вирусной инфекцией, отеком тканей или сосудистым спазмом.
2 стадия: развитие блока проведения (потеря оболочки и разъединение)
В течение первых трех дней компрессии или ишемии нерва, погибают так называемые «клетки Шванна», которые обеспечивают электроизоляцию аксона при помощи специального белка миелина, входящего в состав их мембран. Проведение мимических сигналов от головного мозга к мышцам лица прерывается и наступает «блок проведения». На этом этапе повреждение нерва все еще минимально, и если незамедлительно провести правильное лечение с целью убрать повреждающий фактор, то клетки Шванна регенерируют и восстановят электроизоляцию аксонов. Само тело аксона остается неповрежденным. В таких случаях полное спонтанное восстановление происходит в течение 3-5 недель.
3 стадия: происходит дегенерация аксонов (разъединение)
Если повреждающий фактор продолжает действовать дольше 4-6 дней, то аксоны нерва (проводящие волокна нервных клеток – мотонейронов) погибают и развивается аксональная дегенерация. Теперь больше нет прямого физического соединения мозга с мимическими мышцами. Аксонам придется регенерировать от точки повреждения до мышц лица. Обычно это расстояние в 9-10 сантиметров. При самых лучших условиях скорость аксональной регенерации не превышает 1 миллиметра в сутки. Поэтому может проходить до трех месяцев, прежде чем вернутся первые мимические движения.
Восстановление лицевого нерва после паралича Белла

Как только произошло повреждение лицевого нерва, организм немедленно начинает регенеративный процесс. Ему требуется «отрастить» около 7000 аксонов («проводов» или нервных волокон), а также восстановить их электрическую изоляцию (миелиновую оболочку). По мере того, как аксоны отрастают и начинают присоединяться к лицевым мышцам, мы начинаем чувствовать подрагивание, покалывание, вибрацию мышечных волокон, или похожие ощущения. Это все – хорошие признаки. Вскоре после их появления, начинают возвращаться мимические движения.
Задолго до возвращения первых мимических движений, восстанавливается тонус мышц. После возвращения тонуса, лицо в нейтральном состоянии (без движений) – практически симметрично. Асимметрия проявляется лишь при разговоре или проявлении эмоций.
Как долго может длиться восстановительный процесс при невропатии лицевого нерва?
Нервные волокна отрастают медленно – около 1мм в день. Иногда регенерация отдельных волокон останавливается на полпути и они не подключаются обратно к своим мышцам-целям. В этом случае мышца восстанавливает свои функции лишь частично. Результатом такого неполного восстановления становится с одной стороны, слабость данной мышцы, а с другой – формирование ее контрактуры из-за «переработки» той части мышечных волокон, которые все же восстановили связь с мозгом.
Очень важно практиковать МЯГКИЙ массаж лица несколько раз в день в течение всего восстановительного периода. Массаж стимулирует регенерацию нерва и предотвращает образование контрактур. Взгляните на наши рекомендации, что делать, чтобы улучшить восстановление.
Другое осложнение, которое формируется при медленном восстановлении после невропатии лицевого нерва – это патологические синкинезии. Синкинезии – это непроизвольные сокращения тех мимических мышц, которые в норме не участвуют в данном мимическом движении. Например, это непроизвольное сужение глазной щели на пораженной стороне при разговоре или улыбке. Другой распространенный вид синкинезий – это непроизвольное движение угла рта при моргании или зажмуривании.
Какие мышцы вероятнее всего начнут двигаться первыми?
Сложно заранее точно сказать, функция какой мышцы и какие движения восстановятся в первую очередь. Часто закрывание глаза и небольшие движения угла рта возвращаются раньше, чем другие мимические движения. По моему опыту, у большинства пациентов дольше всего восстанавливается способность поднимать брови (лобная мышца). Причина мне неизвестна.

Воспаление в седьмой паре черепно-мозговых нервов называется паралич Белла. Нередко этот патологический процесс именуют невритом. По статистике, от него ежегодно страдает примерно 25 человек из 100000 населения. Лицевой нерв, как правило, парализуется чаще остальных. Обусловлено это тем, что он проходит через узкие каналы костей. Поэтому даже малейшее воспаление ведет к его пережатию и кислородному голоданию, что и провоцирует признаки недуга. Большинство людей отмечают их появление только с одной стороны лица. Лишь 2 % из них жалуются на двусторонний неврит. Пик заболеваемости отмечается в сезоны повышенной заболеваемости ОРВИ.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Симптомы неврита лицевого нерва
Проявления недуга достаточно специфические. При возникновении паралича лицевого нерва человек лишается возможности полноценно двигать своим лицом и мимически выражать эмоции. Он больше не может: улыбаться, нормально говорить, приподнимать брови в удивлении. Затруднительным также становится процесс пережевывания пищи. Лицо человека, страдающего от неврита, при этом выглядит ассиметричным и перекошенным. Развивается паралич поступательно. На начальном этапе появляются такие симптомы, как:
- болезненные ощущения за ухом;
- снижение чувствительности на кончике языка;
- чувство покалывания;
- сухость глаз или повышенная слезоточивость.
Спустя несколько дней отчетливо проявляется асимметрия лица. На пострадавшей стороне разглаживается носогубная складка и опускается уголок рта. При отсутствии грамотного лечения неврита лицевого нерва к вышеперечисленным признакам добавляются:
- усиление резкости слуха;
- болезненные ощущения в области виска и щеки;
- парез лица;
- нервный тик;
- трудности со смыканием века.
При попытке закрыть веко у человека появляется симптом Белла. Он выражается в том, что глазное яблоко поворачивается вверх. Как правило, на пораженной стороне лица глаз всегда остается открытым, а бровь опущена. На этом фоне человек становится раздражительным, и теряет здоровый сон. Также он жалуется на трудности поддержания гигиены полости рта.

Причины возникновения
Поскольку неврит лицевого нерва достаточно распространенное заболевание, то современная медицина занимается тщательным изучением его этиологии. Однако установить однозначные причины возникновения неврита лицевого нерва до сих пор не удалось. Появление заболевания связывают с множеством неблагоприятных факторов. К самым распространенным относятся:
- стрессовые и депрессивные состояния;
- сильное переохлаждение;
- прием большой дозы алкоголя;
- скачок артериального давления;
- неудачная стоматологическая операция.
Нередко паралич лицевого нерва возникает на фоне ЛОР-заболеваний. Воздействие различных бактерий и вирусов на область гайморовых пазух негативно сказывается на нервных волокнах. Поэтому лица, перенесшие гайморит или отит, часто сталкиваются с невритом. Также паралич может быть вызван:
- вирусом герпеса;
- сахарным диабетом;
- инсультом;
- новообразованием в головном мозге;
- атеросклерозом;
- рассеянным склерозом.
Вышеперечисленные патологии существенным образом подрывают работу нервной системы и снижают общий иммунитет. По утверждениям врачей, неврит лицевого нерва нередко возникает у людей, перенесших открытые или закрытые черепно-мозговые травмы. В результате удара происходит повреждение или разрыв нервных волокон. В этой области скапливается жидкость и образуется отек. Со временем он распространяется по всему нерву.
К какому врачу обратиться?
Клиническая картина заболевания довольно ясная. Однако для точной диагностики все же требуется пройти обследование у компетентного врача. В случае возникновения подозрения на паралич лицевого нерва стоит отправиться к:
Наши специалисты

96%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

83%
удовлетворены результатом лечения

92%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

80%
удовлетворены результатом лечения

96%
удовлетворены результатом лечения

97%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

89%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения
Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
Также обязательной является консультация стоматолога и отоларинголога. Только квалифицированный специалист после детального изучения симптомов неврита лицевого нерва сможет составить курс лечения. Для ознакомления с признаками недуга врач выполнит следующие действия:
- выслушает жалобы пациента;
- поинтересуется у него, как давно возникли симптомы;
- проведет внешний осмотр пораженной части лица;
- попросит больного улыбнуться или нахмуриться;
- спросит у пациента, не переохлаждался ли он в последнее время.
Также доктор изучит анамнез пациента на предмет выявления хронических патологий. Для подтверждения предварительного диагноза врач должен будет назначить больному лабораторные и инструментальные исследования. Чаще всего проводится магниторезонансная или компьютерная томографии. В ряде случаев полезными могут быть рентгеновские снимки и электронейрография. Их результаты позволят установить степень поражения.
Лечение неврита лицевого нерва (медикаментозное)
Как только будут готовы все результаты анализов, врач займется их изучением. В случае, когда предварительный диагноз подтвердился, доктор назначит соответствующее лечение. Устранить неврит лицевого нерва можно посредством медикаментов. Для этого пациенту прописывают:
- противоотечные средства;
- мочегонные препараты;
- нейротропные средства;
- противовоспалительные препараты;
- сосудорасширяющие средства;
- витаминные комплексы.
Для того чтобы снизить болезненные ощущения, доктор назначает анальгетики. Также нередко врачи рекомендуют принимать противовирусные препараты. Поскольку вирус герпеса в ряде случаев является предпосылкой к невриту, то эти лекарства будут актуальны. Антихолинэстеразные средства способствуют нормализации работы слезных и слюнных желез. Они усиливают проведение сигнала по нервам в мышцы. Поэтому эти препараты также находятся в списке лекарств от неврита лицевого нерва. Учитывая тот факт, что у пациента наблюдается открытость век и нарушение слезоотделении, имеет смысл использовать специальные препараты, применяемые в качестве создания искусственной слезы.
Массаж
Лечение заболевания должно быть комплексным. Кроме приема медикаментов следует использовать физиотерапевтические методики. Они благотворно скажутся на самочувствии человека и ускорят процесс выздоровления. К самым распространенным физиотерапевтическим методикам относятся:
- УВЧ-терапия;
- ультразвук с гидрокортизоном;
- грязевые маски;
- микроволновая терапия;
- соллюкс;
- иглорефлексотерапия.
Также специалисты рекомендуют делать лечебный массаж по щадящей методике и ЛФК с нарастающей нагрузкой. Длительность курса назначает врач в зависимости от сложности поражения и других особенностей организма пациента. Больному имеет смысл выполнять несложные задания самостоятельно, а именно:
- стараться спать на стороне поражения;
- проводить лейкопластырную натяжку для устранения асимметрии лица;
- делать подвязку для подтягивания мышц.
заболевания, а именно с 1 по 10 день. Для тренировки мимических мышц можно использовать такие специальные упражнения, как:
- свист;
- улыбка;
- обнажение зубов;
- раскрытие ноздрей;
- повороты глазами из стороны в сторону;
- втягивание щек с закрытым ртом.
Также можно осуществлять гашение зажженной спички посредством выдыхания воздуха из сомкнутых трубочкой губ. Все вышеперечисленные манипуляции можно проводить на любом этапе лечения. Делать их следует по три-четыре раз в день.
Профилактика обострений
Лицевой неврит имеет свойство повторяться. От его обострений не застрахован никто. Однако врачи рекомендуют придерживаться некоторых мер предосторожности. Только в таком случае есть шанс избежать повторений воспаления лицевого нерва. К профилактическим мерам относятся:
- предупреждение переохлаждений;
- избегание сквозняков и помещений с низкой температурой;
- своевременное лечение вирусных заболеваний;
- подержание иммунитета;
- избегание травм и опухолей лица;
- лечение хронических недугов, которые могут спровоцировать неврит лицевого нерва.
Нелишним будет прием общеукрепляющих препаратов и витаминных комплексов. В случае частых рецидивов рекомендуют периодически проводить курс ЛФК и массаж. При отсутствии положительного эффекта может возникнуть вопрос о хирургическом вмешательстве. Некоторые специалисты для предотвращения повторных обострений рекомендуют ослабить давление на пораженный однажды нерв. Для этого удаляю часть прилегающей к нему кости. Однако эффективность данной операции не доказана, поэтому проводят ее крайне редко.
Неврит лицевого нерва

Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 21 марта, 2020
Обновлено: 24 октября, 2022
Неврит или воспаление лицевого нерва – патология с характерными симптомами, требующая лечения медикаментозными препаратами и применения физиотерапевтических процедур.
Нервные волокна, которые выходят на лицо, проходят сквозь узкие костные каналы. В частности – через барабанную полость среднего уха. Поэтому их воспаление, пережатие, легко провоцируется не только специфическими болезнями. Достаточно простого физического воздействия, причем даже не оставляющего каких-либо следов.
Последствия патологии видны невооруженным глазом, так как проявляются в парализованных мышцах на одной половине лица. Если лечение воспаления и отека височно-лицевого нерва не начать при первых симптомах, вне зависимости от причины и проявлений у взрослого или ребенка, последствия будут серьезными: вплоть до необратимой атрофии волокон и мышц.
Причины возникновения
Чтобы понять, что такое неврит (воспаление)лицевого нерва, хронический или острый, недостаточно увидеть пациента на фото или картинках, надо разобраться в причинах возникновения патологии – это главный фактор успешного излечения.
Нервные волокна на лице многофункциональны, распространяются на большую площадь. Начальные корешки проходят через костные каналы в височной и скуловой костях. После чего ветвятся и идут к мимическим мышцам, языку, слезным железам.
Из-за широкого ветвления, подвергаются воздействию разнообразных факторов.
При характерных симптомах, причинами неврита лицевого нерва могут стать:
- разнообразные доброкачественные или злокачественные опухоли в местах прохождения волокон;
- диффузные заболевания соединительных тканей;
- воздействие герпетической инфекции;
- воспалительные процессы внутри черепа, особенно в области внутреннего уха;
- воспаление ЛОР-органов, начинающееся в послеоперационный период;
- травмы височной или лицевой части черепа, при этом необязательно повреждения должны быть заметны, даже случайный удар, не оставивший после себя какой-то видимой отметки, может послужить причиной появления первых признаков воспаления корешков лицевого нерва с видимыми симптомами на лице;
- аномальное строение костей, врожденные генетические особенности, часто передаваемые по наследству;
- сужение костных каналов вследствие таких заболеваний как гайморит, кариес, пародонтоз.
Конкретная причина выясняется во время диагностики. Без нее врачу сложно определиться, как и чем лечить воспаление, перешедшее в острый неврит лицевого нерва, как успокоить, когда он болит, какими препаратами, таблетками вылечить патологию полностью и с минимальными последствиями.
Этапы развития
Ухудшение состояния человека обусловлено патологическими процессами, протекающими в области корешков. Повреждение нервной ткани бывает, как одномоментным, так и постепенным.
Возможны неврит и нейропатия. Неврит – воспаление самого нервного корешка и развивается быстро. Также передача импульсов от мозга к органам-мишеням может мгновенно нарушаться сдавлением мягких тканей от отека, травмой крупной веточки. Постепенная атрофия волокон, с незаметным началом, имеет место вследствие системных болезней и называется нейропатией.
Заболеть синдромом воспаления лицевого нерва (невритом) – это значит получить картину осложнения, которые проявляются, как нарушения подвижности мышц одной половины лица при сохранении функциональности второй.
Скорость развития патологии имеет разный темп и определяется причиной. Течение воспаления разделяют на несколько этапов:
- Начальный, когда симптомы только возникают. Характеризуется болью (невралгией), нарушениями вкуса, слезотечением из одного глаза.
- Угнетение функции нерва. В этой фазе импульсация становится патологически слабой: провисает угол рта или глаза, мимические мышцы половины лица парализуются.
- Стадия последствий. Возникает, когда организм не смог восстановиться сам, и не было начато лечение.
Начав терапию в первые дни от возникновения проявлений, воспаление можно вылечить без последствий. При затягивании с лечением или травматическом повреждении корешка, последствия становятся необратимым.
И даже при своевременно начатом лечении, на восстановление нарушенных функций потребуется не меньше 1-3 месяцев терапии.
Завершающий этап может длиться на протяжении всей жизни. Остаточные явления при частичной атрофии волокон могут проявляться судорогами, подергиванием уголка глаза или рта.
Симптомы
Симптомы периферического неврита (воспаления) лицевого нерва хронического или острого легко узнаваемы: справа или слева перестают двигаться мышцы, что видно на фото, болит часть лица без видимой причины, чего хватает для первичной диагностики и назначения неотложного лечения.
Вот какие симптомы и признаки лицевого неврита, могут заметить сами пациенты:
- маскообразное лицо, потеря выразительности мимики;
- постоянное случайное прикусывание щеки во время еды, которое больной даже не замечает, а ощущает позже по вкусу крови;
- опущенный уголок рта, асимметрия;
- нарушение слюноотделения: чрезмерная сухость или очень сильное выделение, приводящее к тому, что из парализованного уголка рта капает жидкость;
- речь становится невнятной, некоторые звуки произнести практически невозможно;
- передняя часть языка теряет ощущение вкуса;
- чрезмерная постоянная слезоточивость или прекращение выработки слез в одном глазу в естественной ситуации, для защиты глаз от пыли и соринок;
- сглаживание носогубной одной складки, опущение одного уголка рта и сильное распахивание глаза при этом, лицо делается ассиметричным, что хорошо заметно при разговоре;
- усиление восприятие звуков, особенно с больной стороны;
- болезненность кожи с пораженной стороны.
Когда волокна повреждаются на фоне воспаления во внутреннем ухе, на симптомы поражения лицевого нерва наслаиваются проявления кохлеоневрита: нарушение (усиление или ослабление) восприятия звуков, головокружение, нистагм. Вплоть до нарушения походки и рвоты.
По головокружению и остальным симптомам, врач сможет определить как воспаление лицевого нерва, так и почему он воспалился, из-за чего он бывает с правой или левой стороны, как называется текущий вид неврита и можно ли его вылечить. Для точных выводов и прогнозов относительно последствий, требуется дополнительная диагностика.
Диагностика
Обследование пациента требует проведение инструментальных методик. Окончательное решение о характере болезни и методах ее лечения принимается после анализа результатов исследований.
Пациенту предстоит пройти:
- Первичный осмотр, на котором врач уточнит жалобы. Проведет изучение заметных отклонений от нормы, задаст вопросы о самочувствии в предыдущий период, наличии хронических заболеваний, недавних травм.
- Специальные тесты, результаты которых позволят точнее установить конкретное место воспаление и его выраженность.
- Проверку чувствительности языка: вкусовую и температурную.
- Проверку основных патологических симптомов, указывающих на осложнения.
- Анализы крови, для определения инфекции (вирусной или бактериальный).
- Инструментальные методы для визуализации происходящего с нервом в подробностях. К ним относится МРТ, КТ.
В Клинике Восстановительной неврологии также применяются вызванные потенциалы и электронейромиография. Эти исследования предоставляют максимум данных о функциональном состоянии корешков и веточек лицевого нерва.
После анализа результатов и возможной консультации с другими специалистами, в зависимости от первопричины, обусловившей подобное состояние, невролог назначает подходящее лечение.
Лечение
Лечение воспаления нужно начинать в кратчайшие срок. Так как только в первые 3 суток после начала симптоматики, сохраняются шансы на сохранение функциональности корешков и волокон, без каких-либо последствий. Чем позже начата терапия, тем серьезнее будут осложнения и остаточные явления.
Применяются лекарственные препараты различной направленности:
- противовоспалительные медикаменты нестероидной группы;
- сосудорасширяющие средства для улучшения кровоснабжения поврежденного участка;
- антибиотики;
- спазмолитики, анальгетики;
- мочегонные средства, ускоряющие обмен веществ;
- нейрометаболики.
Алгоритм лечения строится на сочетании медикаментозных препаратов и физиотерапии. Такой комплекс воздействует на поврежденные ткани, способствует достижению лучших результатов. Детали терапевтического курса и схемы зависят от текущего состояния пациента.
Лечение назначается в зависимости от формы заболевания и его первопричины. При воспалении, неврите лицевого нерва, применяются антибиотики, обезболивающие уколы аэртала или других препаратов схожего действия. Это позволяет быстро купировать наиболее неприятные проявления, снизить степень воспаления и скорость разрушения нервных тканей.
Кроме того, важную роль в будущем восстановлении подвижности мышц играет физиотерапия.
Лучшей действенностью отличаются:
- массаж и самомассаж;
- акупунктура;
- лечебная гимнастика ЛФК;
- магнитотерапия;
- электротерапия.
Первые признаки выздоровления при неврите лицевого нерва появляются через несколько дней, но они не означают полного избавления от проблемы. Лечение и нейрореабилитацию нужно продолжать до полного завершения курса, иначе возможен рецидив и развитие осложнений различной степени тяжести.
Профилактика
Чтобы не сталкиваться с необходимостью обращаться к врачу, если воспалился фициалис или лицевой нерв, уберечь себя от аневризмы, вызываемой невритом, следует заниматься профилактикой.
Для этого придерживайтесь правил, не слишком усложняющих жизнь:
- избегать переохлаждений, особенно в жаркое время года;
- следить за состоянием зубов, вовремя обращаться в стоматологию для лечения кариеса;
- вести активный здоровый образ жизни, особенно если есть генетическая предрасположенность к развитию заболевания;
- при занятиях спортом избегать чрезмерной физической нагрузки;
- в бойцовских видах спорта стараться оградить себя от травм головы и лица;
- питаться правильно, соблюдая баланс витаминов и минералов;
- уклоняться от сильного стресса;
- избегать лишнего веса;
- пролечивать инфекции головы до конца, вовремя обращаясь за помощью к врачам.
Список использованной литературы
- Electrophysiology of Cranial NerveTesting: Trigeminal and Facial Muzyka IM, Estephan B. J Clin Neurophysiol. 2018 Jan;35(1):16-24.
- Facial nervetrauma: optimal timing for repair. Barrs DM. Laryngoscope. 1991 Aug;101(8):835-48.
- Sternocleidomastoid muscle additionally innervated by the facial nerve: case report and review of the literature. Cvetko E.Anat Sci Int. 2015 Jan;90(1):54-6. doi: 10.1007/s12565-013-0224-8
- Походенько-Чудакова И.О. Сравнительная оценка отделённых результатов стандартного лечения и комплексных лечебно-реабилитационных мероприятий с использованием рефлексотерапии у пациентов с травматическим невритом лицевого нерва при ранних сроках обращения / И.О. Походенько-Чудакова // Мед. журн. – 2006. – Т. 16, № 2. – С. 82-84.
- Hanaoka B.Y. Peripheralmononeuropathy with etanerceptuse: case report/B.Y. Hanaoka, J. Libecco, M. Rensel, R.A. Hajj-Ali // J. Rheumatol. — 2008. — Vol. 35, № 1. — P. 182-183.
- Hardin J.G. Cervical spine and radicular pain syndromes / J.G. Hardin, J.T. Halla//Curr. Opin. Rheumatol. — 2005. — Vol. 7, № 2. — P. 136-140.
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Повреждение лицевого нерва: что это за заболевание и как его лечить
Повреждение лицевого нерва значительно ухудшает качество жизни. Но не спешите отчаиваться! Лечением этой патологии занимаются уже несколько десятилетий, благодаря чему многое стало возможным. Узнаем все о лицевом парезе.
Лицо — определяющий фактор в коммуникации
У нас имеется около 20 мимических мышц, помогающих выразить гнев, печаль, радость, удивление и другие эмоции. Многогранность мимических движений всецело зависит от состояния лицевого нерва (с каждой стороны лица — по одному лицевому нерву), малейшее его повреждение молниеносно меняет мимику. И качество жизни. Начинает плохо закрываться глаз, искривляется улыбка, затрудняется речь, ухудшается носовое дыхание, теряются вкусовые ощущения, возникает слезотечение…
Причин для повреждения лицевого нерва много, основная — различного рода операции. Это могут быть хирургия головного мозга, удаление доброкачественного образования на лице или фейслифтинг. Большинство пластичепских хирургов очень боятся лицевого нерва, и огромное количество операций по подтяжке лица ограничивается своеобразным лимитом — «лишь бы не повредить лицевой нерв».
Лицевой нерв — «ничей»: кто же тогда его лечит?
Он находится вне компетенции общих хирургов, не входит в раздел ни пластической, ни челюстно-лицевой хирургии… За рубежом есть клиники, которые специализируются только на лицевом нерве. У нас в стране этими восстановительными операциями почти никто не занимается. Хотя на сегодняшний день практически любому человеку с такого рода искажениями лица можно помочь. Не всегда есть возможность вернуть все движения в прежнем объеме, но все равно реально сделать очень многое.
Лицевой нерв очень тонкий, от него отходит много ветвей, и хирургу довольно сложно его обнаружить
Соответствующие операции лежат в русле микрохирургических техник и выполняются с помощью оптического увеличения. Разный характер повреждений — разные хирургические решения. Если лицевой нерв был перерезан в полости черепа, то для восстановления мимики задействуются другие нервы на лице (подъязычный, жевательный и пр.), включается совокупность взаимозависимых факторов.
Светит месяц? Как быстрее восстановиться после пластической операции
Задача нерва – подавать ток к мышце
Восстановительную операцию необходимо сделать в течение определенного времени после повреждения нерва. Если за первые полтора года не подвести к мышце ток, она погибает… Иногда люди приходят на операцию через несколько лет, и качество их жизни тоже можно существенно улучшить, хотя уже требуется пересадка мышцы. Даже если операция была выполнена своевременно, ее результат — отдаленный. Хирург сшил перерезанный нерв, но восстановление движений произойдет не сразу. Сначала нужно, чтобы нерв пророс, на это уйдут месяцы.
Операция по восстановлению нерва — только половина успеха, другая половина — реабилитация. Последняя — это по сути обучение новой мимике; буквально с первых дней после хирургического вмешательства человека начинают учить, как ему двигать мышцами. Объясняя этот процесс, профессор А. И. Неробеев для упрощения сравнивал лицевой нерв с проводом в оплетке, состоящим из множества мелких проводков. Хирург по-другому подсоединил проводки, и вот человек хочет закрыть глаз, а у него двигается угол рта. Приучиться иначе управлять своим лицом и довести новый алгоритм движений до автоматизма помогает особая гимнастика с использованием специальных приборов. Человека учат закрыть глаз, наморщить лоб, улыбнуться — широко, чуть-чуть, насмешливо, лукаво… Весь комплекс проделывается сначала на одной стороне лица, потом — на другой.
Помочь в реабилитации способна и иглорефлексотерапия.
Заниматься гимнастикой для лица нужно ежедневно, по 20 минут в день, а лучше — два раза в день
Это требует огромной воли и самодисциплины, как спорт высоких достижений. А люди начинают, не видят мгновенного результата (эффект становится заметен месяца через три), и все забрасывают. Но трудиться необходимо — последовательно и упорно! Наберитесь терпения: пройдет год, и вы обретете ваше новое, но уже ставшее родным и понятным лицо. Конечно, такая гимнастика должна проводиться под чутким руководством врача, который подсказывает, что и как надо делать.
В деле восстановления нормальных движений лица 50% — это работа хирурга, а 50% — пациента.



Поделиться:
Автор:
Фото: Fotodom/Shutterstock
03.01.2023
Абдоминопластика: как избавиться от кожно-жирового фартука на животе
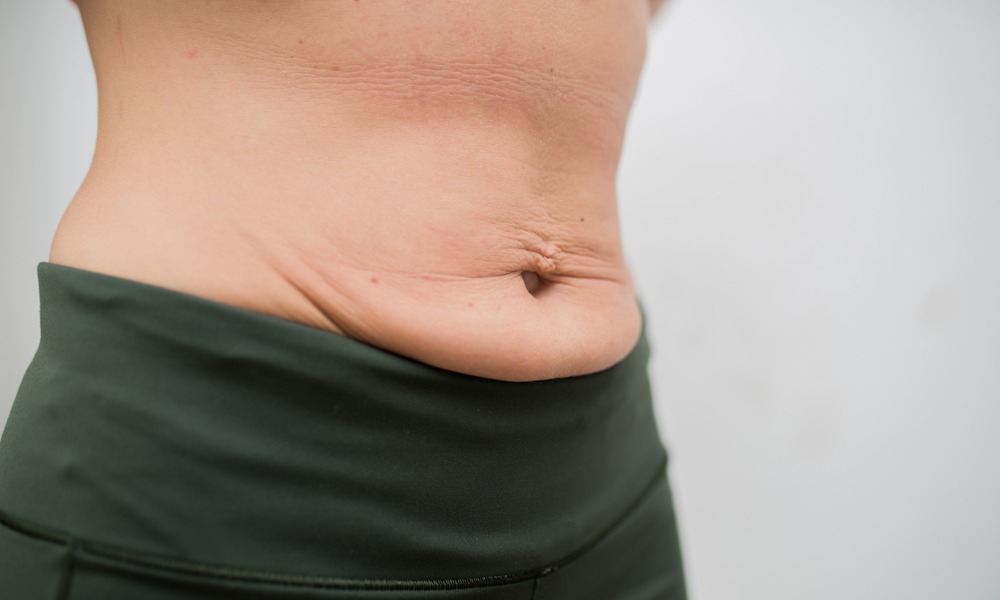
Те, кому действительно требуется абдоминопластика, прекрасно себе представляют, что такое фартук на животе. Массивная кожно-жировая складка (а то и не одна) буквально свисает с передней брюшной стенки, принося массу неудобств и дискомфорта.
Абдоминопластика — это обширная хирургическая операция, которая улучшает контур живота. В ее ходе убирают излишки кожи, жира, растянутых мышечных структур и подтягивают ткани. При этом нередко абдоминопластика сочетается с другими процедурами, например, липосакцией (размягчение и откачивание жировой ткани) или подтяжкой груди.
Причины, по которым люди начинают интересоваться этой операцией, различаются. Одни выбирают ее, чтобы привести тело в порядок после беременности или в связи с возрастным птозом тканей. Другие обращаются к ней после значительной потери веса или как к одному из этапов борьбы с ожирением. После такого вмешательства человек значительно преображается, может уверенно носить любую одежду, в том числе пляжную. Живот становится ровным, плоским, более очерченным.
Ход операции
Абдоминопластика проводится под общей анестезией в условиях клиники, где есть бригада реаниматологов и все соответствующее оборудование. Продолжительность операции варьируется в зависимости от количества удаляемого жира/ кожи и производимых манипуляций (сочетание с липосакцией или другими процедурами). Надо иметь в виду, что только одна подтяжка живота может длиться от двух до четырех часов. При этом существует несколько видов абдоминопластики. Классическая подразумевает выполнение длинного разреза по линии нижнего белья от края до края. Иногда выполняют не только горизонтальный, но и дополнительно вертикальный разрез по направлению вверх.
Также существуют миниварианты с более коротким швом (в зоне лобка), а также эндоскопические методики (проколы для доступа инструментов и видеокамеры). Все возможные варианты обсуждаются и планируются на предварительных консультациях с хирургом.
Потенциальные риски
Конечно, такая обширная операция, как абдоминопластика, имеет свои риски. Они могут включать кровотечение, скопление жидкости, отмирание кожи, инфекцию и онемение. Важно обговорить с хирургом все возможные осложнения, по возможности из минимизировать и выработать план действий в случае их возникновения.
Делаем выбор: липосакция или альтернативные щадящие методы
Как все заживает
После операции следует оставаться в клинике от трех дней до недели. Необходимо находиться под наблюдением врачей, тем более что в зоны шва будут установлены дренажи. Надо быть готовыми к тому, что первая неделя относительно тяжелая. Выраженные болевые ощущения связаны с напряжением тканей, поэтому следует держать ноги согнутыми, чтобы снизить растяжение живота. Через несколько дней их можно постепенно выпрямлять, когда кожа достаточно растянется и адаптируется.
Нормально себя чувствовать пациенты начинают обычно через две-три недели, но к полной активности можно вернуться лишь через пару месяцев. В течение всего этого времени придется постоянно носить компрессионный бандаж, даже при выполнении гигиенических процедур.
Полная реабилитация наступает через 6-12 месяцев.
Сразу после операции рубец сильно заметен, и это часто пугает. Однако с течением времени он рассасывается и превращается в тонкую светлую полосу, которая легко скрывается под нижним бельем.
Абдоминопластика — объемное хирургическое вмешательство, которое выполняется строго по показаниям, а не по единственному желанию пациента. Поэтому если врач видит, что в данном случае вполне можно обойтись малоинвазивными процедурами или липосакцией, то он может отказать в операции и порекомендовать альтернативные методики.
Показания к абдоминопластики
- растяжение кожи живота, стрии, рубцы;
- складка кожи внизу живота, дряблость в области пупка;
- выраженная кожно-жировая складка (фартук) в нижней части живота;
- расхождение мышц живота.

Поделиться:
Автор: Редакция
Фото:
Fotodom/Shutterstock
09.02.2023
Кантопластика: с какой целью проводят операцию по изменению разреза глаз
Эту операцию выполняют по двум причинам: эстетической или медицинской. При этом она заметно изменяет внешность, ведь глаза — ее главный элемент и малейшие перемены в этой области становятся очевидными.
Основная цель кантопластики — изменение разреза и формы глаз. Название произошло от греч. kanthоs — угол глаза, так как все хирургические манипуляции выполняются именно в углах глаз (как внешних, так и внутренних).
Кантопластикой называют пластическую операцию, целью которой является изменение формы и разреза глаз. Она выполняется во внешних уголках глаз (вмешательство на внутренней части называют эпикантопластикой). Данная операция может проводиться по эстетическим причинам, которые обусловлены желанием пациента, или по медицинским показаниям.
Кантопластика позволяет устранить многие дефекты в области глаз, в частности, избавиться от давления век на глазное яблоко при воспалительных процессах, пучеглазия при высокой степени миопии, выворота века, выполнить укрепление мышц век, расширить сращение или сужение после травм и другие.
Операция выполняется как под общим наркозом, так и под местной анестезией с седацией. Во время кантопластики делают разрез на верхнем или нижнем веке, через который хирург получает доступ к кантальному сухожилию (оно удерживает углы век). Таким образом коррекция, перемещение и фиксация этого сухожилия (кантуса) в другом положении позволяет кардинально изменить разрез и форму глаза. На финальной стадии операции врач накладывает аккуратные швы, которые после периода восстановления тканей станут абсолютно незаметными.
Кантопластика считается малоинвазивной операцией и, как правило, проводится одним днем без необходимости оставаться в клинике.
Отличия от блефаропластики
На самом деле кантопластика — это вариант блефаропластики. Однако в классическом понимании блефаропластика выполняется, как правило, для коррекции возрастных изменений — тогда как кантопластика направлена на коррекцию формы глаза. Впрочем, зачастую оба вмешательства совмещаются, что позволяет устранить жировые грыжи, нависающую кожу и в том числе подтянуть опускающиеся уголки глаз или вывороты век.
C глазу на глаз: блефаропластика за и против
Эстетические показания к кантопластике
Операция по изменению формы глаз популярна при азиатском разрезе (делает глаза более открытыми), круглой форме (моделирует миндалевидную форму), врожденно выпученных глазах, опущенных углах глаз, асимметриях, а также неудачно проведенных коррекций.
Прибегнув к кантопластике, можно сделать глаза более выразительными, а взгляд открытым.
Противопоказания
- онкология;
- склонность к образованию келоидных рубцов;
- нарушения свертываемости крови;
- беременность и период лактации;
- некоторые офтальмологические заболевания.
Реабилитация после кантопластики
В первые дни в области век появляются синяки и отечность, а также ощущения раздражения и сухости глаз. Для устранения этих побочных эффектов врач назначает соответствующие препараты и капли. Реабилитация занимает месяц-полтора.
После операции в течение двух недель необходимо сохранять максимальный покой: не работать на компьютере, не смотреть телевизор, не читать книги, дать глазам полный отдых и не нагружать их никаким образом. Также врачи рекомендуют отказаться от использования косметики, воздержаться от ношения контактных линз, не посещать сауну и бассейн, интенсивно не тренироваться и носить очки с темными стеклами, чтобы защитить глаза и снизить нагрузку.
Эффект после кантопластики может сохраняться очень долго, до десяти лет и более.
Поделиться:
Автор: Редакция
Фото:
Pexels.com/CC
08.02.2023
Спейслифтинг: в чем плюсы данного вида хирургической подтяжки лица
После пластической операции мы хотим получить «свое» лицо — просто молодое и не перетянутое. Сохранить индивидуальность и одновременно улучшить внешние данные позволит технология спейслифтинга.
Гравитационный птоз, а проще говоря, опущение мягких тканей лица — самый явный признак старения, который неизбежен для всех. И не будет большим преувеличением сказать, что действительно эффективный способ коррекции возрастных изменений такого типа — хирургическая подтяжка, или фейслифтинг.
Пластика лица — широкое понятие, подразумевающее более десятка разновидностей хирургического вмешательства. Чем же одна омолаживающая операция может отличаться от другой? Есть несколько принципиальных моментов. Например, в некоторых случаях делают длинные разрезы: один в области виска уходит на 10–12сантиметров вверх, в волосистую часть головы; другой, такой же длинный, идет от заушной зоны к затылку. Тогда как есть методики с короткими разрезами. Они могут совсем не затрагивать волосистую часть виска, не выходить из заушной зоны или выдаваться всего на 1–3сантиметра. Другой отличительный аспект — выбор метода восстановления глубоких структур лица. Это может быть уменьшение их размеров, сокращение, подъем и перемещение. Естественно, что, например, операции с коротким разрезом предполагают достаточно ограниченное воздействие на глубокие структуры.
В зависимости от характера вмешательства и реабилитация будет более или менее длительной, а результат коррекции выраженным и стабильным или незначительным и быстропроходящим.
Нюансы спейслифтинга
Технологии эстетической медицины неустанно развиваются. Появляются новые подходы и к хирургическому омоложению лица. Спейслифтинг — инновация, начавшая входить в практику эстетических хирургов в начале 2000-х годов. Автор разработки — австралийский специалист Брайан Мендельсон — положил в основу метода концепцию так называемых скользящих пространств лица. Дело в том, что гравитационный птоз в наибольшей степени фокусируется на трех участках лица: скулах, щеках и в области шеи. Опущение тканей происходит неравномерно. Например, скуловая зона может быть минимально смещена, а вот область щеки — заметно сползти вниз, приводя к образованию глубоких носогубных складок. Примечательно, что при выполнении традиционной подтяжки эта неравномерность старения не учитывается, что часто становится причиной искусственности, натянутости лица и неудовлетворенности результатом вмешательства.
Жизнь после фейслифтинга: как ухаживать за кожей и можно ли наносить макияж
При спейслифтинге (к слову, это операция с коротким разрезом) указанный нюанс принимается во внимание, а значит, пациент получает гарантии сохранения естественности облика. Надо отметить, что этот метод требует от хирурга весомого опыта и учета малейших тонкостей анатомии. Глубокий слой тканей (мышечно-апоневротический) в ходе операции затрагивается лишь частично — в области шеи. Скуловая зона восстанавливается перемещением более глубоких структур, а при работе с щечной областью воздействие направлено на жировое тело щеки. В целом это очень тонкая и дозированная работа. Спейслифтинг занимает сравнительно немного времени — около трех часов, а реабилитация после него для большинства пациентов составляет четыре недели.
В лучшем виде
Однако скорректировать области птоза — еще не значит вернуть лицу молодой вид. Вследствие старения ткани не только смещаются и провисают, но и теряют свой изначальный объем. Конечно, это касается тех, кто не имеет выраженного лишнего веса и обладает тонкой кожей. Именно им наряду со спейслифтингом нередко показана волюметрическая коррекция образовавшихся пустот и западений собственной жировой тканью.
Введение собственного жира происходит после того, как скользящие пространства перемещены и прочно зафиксированы к несущим структурам. Забор жира возможен из разных участков, удобно и безопасно изъять его в нижней части живота. Затем он специальным образом обрабатывается, чтобы уровень его приживаемости был максимальным. Скуловое пространство относительно мало по объему, поэтому оно наполняется небольшим количеством аутожира. Область щеки и щечное пространство восполняются довольно значительным объемом аутожира, тем самым улучшается общий вид щеки, убирается западение в ее центральной части, уменьшается выраженность носогубной и ротовой складок. Угол нижней челюсти и область подбородка, как и скуловое пространство, не требуют значительного липотрансфера. Также собственный жир может быть использован для увеличения профиля подбородка, так как с возрастом его высота уменьшается и он приобретает немного скошенный вид.
Спейслифтинг выполняется пациентам разного возраста, но идеальным результат будет при умеренных возрастных изменениях.

Поделиться:
Автор: Редакция
Фото:
Pixabay; Unsplash
07.02.2023
Редукционная маммопластика: как проводится операция по уменьшению размера груди
Существуют косметические и медицинские причины, по которым можно стремиться к уменьшению груди. Если вы думаете об этом, то вам, вероятно, будет интересно узнать о некоторых нюансах.
Как и в случае с аугментационной маммопластикой (увеличение груди), существует ряд причин, по которым выполняют уменьшение груди. Эстетические причины заключаются в том, что женщина ощущает тяжесть, неудобство, стесняется своего бюста и хочет чувствовать себя более уверенно в любой одежде. Кроме того, зачастую из-за слишком большого размера груди трудно заниматься физическими упражнениями, спортом и даже обычными домашними делами.
С другой стороны, есть и медицинские показания для уменьшения груди. Такая операция может помочь решить проблемы со спиной, шеей, плечами. Среди них болевые ощущения, спазмы шеи и трапециевидных мышц.
Подготовка к операции
Любая пластическая операция начинается с консультации. На предварительной встрече врач выяснит, показано ли вам в целом такое вмешательство, подходите ли вы для него с точки зрения здоровья, нет ли противопоказаний. Немаловажно тщательно обсудить с хирургом желаемый конечный результат, чтобы не было никаких неожиданностей и разочарований.
Операцию выполняют после достижения 18 лет, так как рост груди должен прекратиться и быть стабильным в течение минимум шести месяцев. Также необходимо сообщить хирургу о том, какие лекарства принимаете и курите ли. Для исключения рисков выполняется УЗИ или маммография.
Риски операции по уменьшению груди
Основные побочные эффекты выражаются в виде послеоперационных синяков и рубцов. Как и любая хирургическая операция, редукционная маммопластика имеет риск инфекции и осложнений, связанных с плохой заживляемостью тканей, отсутствием нормального кровоснабжения в этой области. Кроме того, есть вероятность асимметрии, потери чувствительности сосков, утраты возможности грудного вскармливания. При этом курильщики имеют повышенные риски таких осложнений.
Выйди вон: как удалить из губ силиконовый наполнитель
Чего ожидать во время операции
Редукционная маммопластика — это достаточно сложная операция, которая проводится под общим наркозом в течение 2-4 часов. В ее ходе удаляется часть молочной железы, кожи и проводится подтяжка тканей. Затем требуется около часа, чтобы восстановиться после анестезии и получить инструкции по уходу. На грудь накладывают специальную повязку или компрессионное белье, которое не следует снимать ни при каких обстоятельствах без разрешения врача.
Восстановительный период
Первые 1-2 дня нужно находиться в клинике под наблюдением врачей. Этот период сопровождается болью и отечностью груди, возможным повышением температуры. В области разрезов устанавливаются дренажи, чтобы выводить скапливающуюся в результате воспаления жидкость. Когда состояние стабилизируется, можно отправляться домой. Первую неделю требуется прием обезболивающих препаратов. Также следует воздерживаться от любой физической активности, поднятия тяжестей, наклонов, плавания в течение минимум шести недель. Однако неспешная ходьба будет полезна.
Окончательный результат операции можно оценить через полгода-год.
Останутся ли шрамы
После редукционной маммопластики обычно остается небольшой шрам, напоминающий якорь. Разрез идет вокруг ареол, спускаются вертикально вниз и заканчиваются в подгрудной складке. То, как заживают разрезы, а также какими они становятся зависит от генетики, особенностей заживления и типа кожи. Для сглаживания шрамов требуется от 12 до 18 месяцев.
Уменьшить выраженность шрамов можно вспомогательными косметологическими методами. К ним относятся средства с осветляющими компонентами, рассасывающие инъекции, аппаратные процедуры для выравнивания рубцов и тона кожи: микронидлинг, фракционный лазер, широкополосный свет.
Поделиться:
Автор: Редакция
Фото:
Pexels.com/CC
03.02.2023
Чем тотальный фейслифтинг отличается от классической круговой подтяжки лица
Несмотря на мощное развитие аппаратной косметологии и других малоинвазивных процедур, пластическая хирургия пока остается единственным, хоть и радикальным, способом очевидного омоложения внешности.
Конечно, многие женщины и мужчины хотят продлить молодость, приостановить возрастные изменения и вернуть свои юные черты. Косметология всеми силами старается в этом помочь, предлагая регулярно и правильно ухаживать за кожей, проводить профилактические и стимулирующие процедуры для активизации замедляющихся обменных процессов, восполнять дефициты необходимых веществ. Однако закон гравитации непреложен. Как ни ухаживай за кожей, она вместе с подкожно-жировой клетчаткой, мышцами и другими тканями, упрямо устремляется вниз, искажая молодые привлекательные черты. Неудивительно, что в голову приходят мысли о пластической операции.
Сделать лицо значительно моложе позволяет фейслифтинг, или круговая подтяжка лица. И здесь есть важный нюанс. Классический вариант операции обычно подразумевает работу с кожей, то есть поверхностную пластику, тогда как тотальный фейслифтинг затрагивает ткани на разных уровнях. Манипуляции с кожей, подкожно-жировой клетчаткой и глубокими мышечно-апоневротическими структурами (СМАС-слой) особенно показаны при выраженных возрастных изменениях лица, кроме того она дает более естественный и продолжительный результат.
Показания к тотальному фейслифтингу
- изменения овала лица;
- глубокие складки и морщины;
- выраженный птоз век, щек;
- избытки ткани в области подбородка и шеи;
- опущение уголков глаз и губ.
Особенности тотального фейслифтинга
Тотальный фейслифтинг включает целую комбинацию различных манипуляций, которые подбираются в каждом случае индивидуально. Он позволяет не только разровнять кожу и убрать складки, но и укрепить мышечный каркас лица, вернуть тканям их расположение, которое они имели несколько лет назад. Такую операцию следует доверить только опытному хирургу, так как эта работа требует правильного обращения с каждым слоем ткани, не допускающего ошибок. Тотальный фейслифтинг длится в течение 3-5 часов под общим наркозом. Обычно он подразумевает проведение нескольких этапов: подтяжки верхней трети лица (лифтинг лба, бровей, височной зоны), блефаропластики, подтяжки средней трети лица, работу с глубоким СМАС-слоем, а также подтяжку нижней трети лица, включая шею. При этом применяется как открытый, так и эндоскопический метод, последний часто актуален для работы с тканями в верхней зоне лица.
Бодилифтинг: как проводится хирургическая подтяжка тела, или торсопластика
Последовательная коррекция, подтяжка и укрепление всех слоев ткани на лице дает впечатляющий результат омоложения, который способен держаться до 10 лет и более.
Реабилитация
Тотальная подтяжка лица — серьезная хирургическая операция, которая затрагивает многие ткани и поэтому требует длительного реабилитационного периода. К этому надо быть готовым. В первые дни будут ощущения тяжести, стянутости, боль, отеки, гематомы и синяки. Все это постепенно пройдет, стоит только набраться терпения и ответственно выполнять все рекомендации хирурга.
Чтобы заживление прошло без осложнений, нужно соблюдать щадящий режим, носить компрессионную лицевую повязку столько времени, сколько рекомендовал врач, спать на спине, не употреблять алкоголь, не курить, исключить тепловые процедуры. Надо понимать, что реабилитация — процесс индивидуальный. Сколько именно она займет и как будет проходить зависит от возраста пациента, объема работ, состояния тканей, выполнения рекомендаций.
Окончательный результат тотального фейслифтинга можно оценить не менее, чем через три-шесть месяцев.
Для снижения все рисков, связанных с длительным хирургическим вмешательством, в период планирования проводится полное обследование, чтобы исключить все патологии, препятствующие проведению фейслифтинга.
Поделиться:
Автор: Редакция
Фото:
Fotodom/Shutterstock
27.01.2023
Актуальные статьи
Неврит лицевого нерва или паралич Белла – поражение лицевого нерва, проявляющееся односторонним парезом или параличом мимических мышц лица. В результате в этих мышцах развивается слабость, приводящая к снижению (парез) или полному отсутствию (паралич) мимических движений и появлению асимметрии лица.
Невритом лицевого нерва заболевают один из 3-5 тысяч человек. Неврит лицевого нерва возможен в любых возрастных группах, средний возраст заболевших — 40 лет. Мужчины и женщины в целом болеют одинаково часто.
Причины
В зависимости от того, вызвано поражение лицевого нерва инфекцией или нет, различают первичный неврит лицевого нерва (неинфекционный) и вторичный, или симптоматический, неврит лицевого нерва (инфекционный).
К наиболее частым причинам первичного неврита лицевого нерва считают:
- местное переохлаждение области шеи и уха, особенно под воздействием холода, ветра, сквозняка или кондиционера
- недостаточное кровоснабжение (ишемия) нерва вследствие сосудистых проблем (отмечено избирательное поражение лицевого нерва при расстройстве кровообращения в позвоночной артерии.).
Принято считать, что вторичный неврит лицевого нерва — связан с инфекционным фактором, в первую очередь с вирусом простого герпеса типа I. Помимо герпеса он может быть вызнаван заболеванием уха – отитом, евстахиитом, мастоидитом (так называемые отогенные невриты).
Следует отметить, что неврит лицевого нерва может протекать и без воспалительного процесса. В таких случаях специалисты говорят о невропатии лицевого нерва.
Симптомы
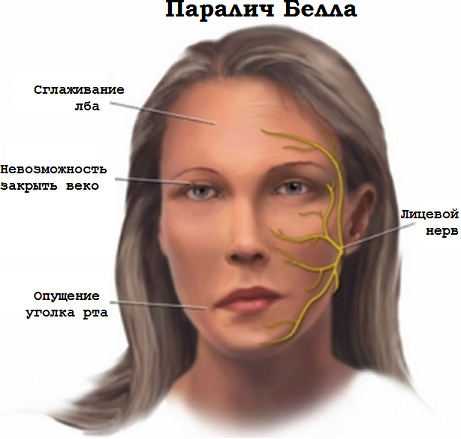
Обычно неврит лицевого нерва развивается постепенно. В начале возникает боль позади уха, через 1-2 дня становится заметна асимметрия лица, создаётся характерная лицевая асимметрия на стороне поражённого нерва:
- сглаживание носогубной складки
- отсутствие складок на соответствующей половине лба
- широко раскрыты веки и наблюдается т.н. лагофтальм («заячий глаз») — белая полоска склеры между радужной оболочкой и нижним веком
- возможно появление сухости глаза или слезотечения. В некоторых случаях развивается симптом «крокодиловых слез» — на фоне постоянной сухости глаза у пациента во время приёма пищи происходит слезотечение.
На здоровой стороне:
- резкое опускание угла рта в здоровую сторону, в результате, лицо перекашивается в здоровую сторону
- менее резкое перетягивание носа в здоровую сторону.
Все эти расстройства особенно заметны при попытке произвести активные мимические движения.
Пациент не может сомкнуть веки. Когда он пытается это сделать, его глаз поворачивается вверх (симптом Белла).
Слабость мимических мышц проявляется невозможностью осуществить движения ими:
- при оскаливании зубов — рот и нос ещё резче перетягиваются в здоровую сторону
- надувание щёк не удаётся
- при нахмуривании на больной стороне не появляются вертикальные складки
- при поднимании бровей кверху отсутствуют горизонтальные складки на лбу
- слюнотечение возникает вследствие недостаточной функции мышц рта.
К основной картине могут присоединяться дополнительные симптомы:
- снижение или полное отсутствие вкусовых ощущений в области передних 2/3 языка
- повышенная слуховая чувствительность (гиперакузия)
- боль в области сосцевидного отростка (за ухом)
- повышение чувствительности в области ушной раковины.
Диагностика
Основным методом обследования при невритах лицевого нерва является осмотр врача невролога, однако, в ряде случаев трубуются дополнительные лабораторные и инструментальные исследования, которые зависят от выявленной неврологом симптоматики:
- измерение артериального давления
- допплерография и дуплексное исследование сосудов головы и шеи
В отдельных случаях врач может назначить:
- обследование ЛОР органов
- электронейромиография
- рентгенографическое исследование черепа
- проведение МРТ (магнитно-резонансной томографии) головного мозга.
Особенно важно, что в условиях Клиники ЭКСПЕРТ возможно коллегиальное обсуждение проблемы пациента с врачами других специальностей (консилиум терапевта, эндокринолога, оториноларинголога, иммунолога, стоматолога и др.). Это позволяет сократить количество «ненужных» обследований и ускорить постановку правильного диагноза, а значит — и назначение адекватного лечения.
Лечение
Эффективность лечения неврита лицевого нерва зависит от правильного выявления причины и своевременности начала терапии. Как правило, если пациент обращается к врачу неврологу как можно раньше, то вероятность выздоровления гораздо больше.
Самолечение недопустимо!
При диагнозе неврит лицевого нерва лечение следует начинать как можно раньше – желательно уже в первые часы после появления симптомов. В этом случае успешность лечения неврита лицевого нерва будет максимальной и в 75-80% случаев позволит полностью устранить симптомы заболевания. Лечение проводится индивидуально, в зависимости от причины симптоматики.
В течение 1-й недели заболевания пораженным мышцам необходим покой. В этом периоде назначают:
- дегидратирующие средства
- сосудорасширяющие препараты
- витамины группы В
- при наличии воспалительного процесса и болевого синдрома показаны обезболивающие и противовоспалительные средства
- короткие курсы лечения гормональными препаратами
- из физиотерапевтических процедур — неконтактное тепло.
На 2-й неделе начинают массаж, ЛФК с постепенно нарастающей нагрузкой, проводят лейкопластырную фиксацию поражённых мышц, применяют парафиновые аппликации. С конца 2-й недели целесообразны применение антихолинэстеразных препаратов и дибазола; более интенсивная физиотерапия. В отдельных случаях проводят электростимуляцию.
Спустя 2-3 месяца при неполном восстановлении целесообразно назначение биостимуляторов. Следует использовать также рефлексотерапию. При неврите лицевого нерва также полезен лечебный массаж лица.
Уход за глазами при неврите лицевого нерва включает:
- закапывание искусственной слёзной жидкости или физраствора (каждые 1-2 часа)
- ношение очков
- ношение влажной повязки на глазу
- ночью необходимо применять специальную глазную смазочную мазь и закрывать глаз медицинской бумагой
- никогда не применять медицинские изделия из хлопка для контакта с глазом, так как хлопок царапает глазное яблоко
- при каком-либо дискомфорте в глазу, покраснение — необходимо обратиться к окулисту.
В условиях Клиники ЭКСПЕРТ лечащий врач может помочь пациенту, назначив лечение в комфортных условиях дневного стационара.
Прогноз
Прогноз неврита лицевого нерва зависит от его локализации и наличия сопутствующей патологии (отит, паротит, герпес). В 75% случаев происходит полное выздоровление, но при длительности заболевания более 3-х месяцев полное восстановление нерва встречается значительно реже. Рецидивирующие невриты имеют благоприятный прогноз, но каждый следующий рецидив протекает более тяжело и длительно.
Тяжёлые формы могут вызывать следующие осложнения:
- необратимые повреждения лицевого нерва
- неправильное отрастание нервных волокон, что приводит к непроизвольному движению одних мышц, когда человек пытается использовать другие — синкинезия (например, когда человек улыбается, у него могут непроизвольно закрываться глаза)
- частичная или полная потеря зрения, вызванная невозможностью опускать веки и, как следствие, избыточной сухостью глаз.
При стойких остаточных явлениях в отдалённом периоде (спустя 2 года) решается вопрос об оперативном лечении
Рекомендации
Для того, чтобы без риска для здоровья выяснить причину неврита лицевого нерва, исключить другие причины слабости мимической мускулатуры и получить адекватное, современное, комплексное лечение, мы рекомендуем обратиться к квалифицированному врачу неврологу.
Часто задаваемые вопросы
Можно ли массировать лицо при неврите лицевого нерва?
Обычный классический массаж при неврите не показан, т.к. это может привести к контрактурам мимических мышц на пораженной стороне. Показан специальный «точечный» массаж и лечебная физкультура.
У меня 3 раза был неврит лицевого нерва. Есть ли профилактическое лечение, чтобы избежать его снова?
Все зависит от причин, вызывающих рецидивирующий неврит лицевого нерва. Если он провоцируется вазоневральным конфликтом (лицевого нерва и сосудов), то возможно оперативное устранение этого конфликта. В остальных случаях следует избегать провоцирующих факторов (переохлаждений общих и местных — околоушной области и пр.).
У моей мамы появилась асимметрия лица. Это от неврита?
Причиной асимметрии лица может быть не только неврит лицевого нерва, но и более тяжелые заболевания, например, острое нарушение мозгового кровообращения, опухоль (невринома) слухового нерва или др. Для уточнения диагноза Вашей маме следует обратиться к врачу неврологу.
Истории лечения
История №1
Пациентка Т. 39 лет, в течение 3-х лет перенес 2 рецидива неврита левого лицевого нерва. Пациентка обратилась к врачу неврологу Клиники ЭКСПЕРТ, когда на фоне переохлаждения вновь появилась асимметрия лица.
Пациент прошел курс гормонотерапии, внутривенных капельных инъекций в дневном стационаре Клиники ЭКСПЕРТ и курс восстановительной терапии, включая точечный массаж и занятия лечебной физкультурой. Мимические движения полностью восстановились.
В ходе дообследования при МР-томографии мостомозжечкового угла слева был выявлен вазоневральный конфликт левого лицевого нерва. Пациентка была направлена на плановое нейрохирургическое лечение.
ГБУ РО «ОКБ им. Н.А. Семашко»
6 детское неврологическое отделение
Врач-невролог высшей категории Старикова Елена Анатольевна
Что такое неврит лицевого нерва? Неврит, в переводе с латыни, это поражение периферических нервных окончаний. Лицевой нерв — один из двенадцати черепномозговых нервов. Он иннервирует мимические мышцы и отвечает за движения век и губ.Каковы основные причины развития неврита?
У новорожденных детей поражение лицевого нерва происходит в результате родовой травмы. У детей старшего возраста причинами возникновения неврита становятся различные внешние и внутренние факторы:
- Переохлаждение и сквозняки.
- Вирусные инфекции( герпес, аденовирусная инфекция, полиомиелит и полиомиелитоподобные заболевания).
- Опухоли злокачественного и доброкачественного течения.
- Травмы.
- Стрессовые ситуации.
- Сахарный диабет.
Неврит у новорожденных детей проявляется особенным образом. Одна половина лица, которая лишена подвижности, смотрится как маска. Разница становится более заметна, когда ребенок начинает плакать. Ребенок не может полноценно приложиться к груди во время еды, и молоко начинает вытекать изо рта. В тяжелых случаях становится невозможным эффективное сосание. Боли в месте выхода лицевого нервамогут быть причиной беспокойства ребенка, нарушения сна, отказа от груди. Слабость мимических мышц лица может сопровождаться вкусовыми, секреторными нарушениями. Однако все эти изменениябольше выражены у детей старшего возраста.
Заболевание развивается остро, в течение несколькихчасов (реже 3-10 дней). Развитию заболевания часто предшествует общее илилокальное переохлаждение. Приблизительно в 60% случаев неврит лицевого нерваначинается с ноющей боли за ухом. Обычно слабость лицевых мышц выявляется утром, при пробуждении. Общее самочувствие, как правило,не страдает.
В остром периоде заболеванияотмечается сглаженность складок на лбу, расширение глазной щели, опущение брови, нижнего века, крыла носа, угла рта. Глазная щель не смыкается полностью. У 2/3 пациентовприсутствует слезотечение, режевозникает сухость глаза.Во многих случаях наступает нарушение вкуса на передних 2/3 языка. Активные движения на стороне поражения отсутствуют или значительноограничены.При надувании щек на стороне пареза щека «парусит», а при недостаточном смыкании губпища иногда выпадаетизо рта.При незначительном парезе круговой мышцы глазанаблюдается симптом ресниц, который состоит в том, чтопациент может закрыть глаза. Но при попытке их зажмурить видны кончики ресниц на пораженной стороне.
Обычно диагноз не вызывает сомнений и выставляется при осмотре пациента. Однако, поскольку причинами неврита могут бытьне только простуды и переохлаждения, для исключенияболее серьезных заболеваний, необходим осмотр нескольких специалистов:окулиста, отоларинголога,невролога, стоматолога.В случае необходимости назначаются дополнительные методы диагностики: исследование крови, рентгенологические исследования, электронейромиография.
Лечение назначает врач в зависимости от причины, сроков заболевания, течения. Оно включает лекарственную терапию, физиопроцедуры, массаж, лечебную гимнастику, рефлексотерапию. Как правило, проводится несколько курсов лечения. Полное восстановление при благоприятном развитии возможно в течение4-6 недель. В других случаях улучшение наступает спустя 3-6 месяцев и бывает лишь частичным. Благоприятный исход отмечается примерно в 80%, а значительные остаточныеявления – в 5-8%.
Осложнением заболевания может быть контрактура мимических мышц. Первым ее проявлением является легкая покалывающая боль. Затем появляется ощущение подергивания отдельных мышечных пучков. В далеко зашедших случаях создается впечатление, что парализованной является не больная, а здоровая сторона. Ощущение стягивания на пораженной половине лица усиливается, особенно при волнении, на холоде, физических нагрузках.
Что надо знать родителям, на что обратить внимание? Постарайтесь избегать сквозняков, особенно опасны перепады температур. Часто неврит лицевого нерва развивается у ребенка, когда он разогретый, после интенсивных физических занятий, посещения бани выходит на улицу. Или когда едут в машине в жаркий день с интенсивно работающим кондиционером. Предупреждайте детей, что после уроков физкультуры, тренировки необходимо посидеть в помещении. Также опасна длительная инфекция с воспалением среднего уха — отитом. Часто неврит развивается, когда дети, не полностью выздоровевшие после ОРВИ, начинают посещать детские учреждения и выходить на улицу. Если вы увидели у ребенка асимметрию лица, если не закрывается глаз, опущен угол рта, выливается пища, необходимо обратиться к врачу, чтобы как можно раньше был установлен диагноз и начато лечение. Эти просты и банальные истины во многих случаях помогают избежать заболевания. Своевременно начатое лечение-главный фактор, позволяющий добиться полного излечения и отсутствия осложнений.Чтоб наши дети могли всегда красиво улыбаться!
СОДЕРЖАНИЕ
Невропатия лицевого нерва (паралич Белла) – это заболевание, характеризующееся поражением нервных волокон и сопутствующим параличом мимических мышц левой или правой половины лица. При своевременном лечении симптоматика полностью устраняется, но при игнорировании рекомендаций врача асимметрия может сохраниться на всю жизнь.

Информация о заболевании
Лицевой нерв отвечает за обеспечение движений мимических мышц лица, работу слезной железы, мышцы, напрягающей барабанную перепонку, а также иннервирует передние две трети языка. Он выходит из черепа в узком канале, расположенном в толще височной кости. Малейший отек в этой области приводит к сдавлению волокон и развитию соответствующей симптоматики.
Патология чаще возникает у людей среднего возраста, которые часто пренебрегают мерами профилактики из-за высокого темпа жизни. Пик заболеваемости приходится на холодное время года, поскольку низкие температуры являются одним из провоцирующих факторов.
Записаться на прием
Причины
В зависимости от причины, различают следующие формы невропатии лицевого нерва:
- идиопатическая: причина паралича остается невыявленной (наиболее частый вариант заболевания);
- инфекционная: патология возникает на фоне инфекционного поражения нервных волокон при герпесе, туберкулезе, паротите, сифилисе и некоторых других заболеваниях;
- отогенная: является осложнением воспаления среднего уха или сосцевидного отростка;
- травматическая: невропатия развивается на фоне черепно-мозговой травмы;
- ишемическая: заболевание связано с нарушением кровотока и снижением поступления кислорода к нервным волокнам.
Риск возникновения патологии существенно повышается в следующих ситуациях:
- при нарушениях обмена веществ, в том числе на фоне сахарного диабета;
- при запущенных формах артериальной гипертензии;
- во время беременности, особенно при выраженном токсикозе.
Пусковым фактором развития патологии нередко является переохлаждение.
Формы
Различают три формы (стадии) невропатии лицевого нерва:
- острая: длится не более 14 дней, характеризуется быстрым развитием симптоматики и быстрым восстановлением;
- подострая: длительность от 14 дней до 1 месяца;
- хроническая: симптомы нередко выражены в меньшей степени по сравнению с острой, но сохраняются на протяжении длительного времени (больше месяца).
Симптомы
Симптомы невропатии лицевого нерва дают возможность сразу заподозрить заболевание. Признаки возникают со стороны пораженного нерва. Пациенты отмечают:
- острую боль: обычно она начинается в районе уха и постепенно распространяется по всему лицу и начинает отдавать в затылочную область;
- интенсивное слезотечение, реже сухость слизистых оболочек глаз;
- дискомфорт или звон в ухе при резких звуках;
- нарушение чувства вкуса в передних частях языка.
По мере прогрессирования заболевания появляются признаки поражения двигательных волокон нерва:
- сглаженность кожных складок, особенно носогубной;
- вздутие щеки при выдохе или попытке произнести согласный звук;
- отсутствие полного смыкания век, поворот глазного яблока вверх и наружу (лагофтальм);
- вытекание жидкости из угла рта;
- застревание пищи между десной и щекой при еде;
- ограничение мимики: пациент не может нахмуриться или улыбнуться.
Если причиной невропатии является инфекционный процесс, к характерным признакам присоединяются симптомы общей интоксикации:
- высокая температура тела;
- головная боль;
- тошнота и рвота;
- слабость.
Диагностика
Неврологические расстройства, характерные для невропатии лицевого нерва, могут возникать и при других заболеваниях, в частности, при инсульте. Именно поэтому при возникновении любых похожих симптомов необходимо срочно обратиться к неврологу.
Диагностика патологии включает в себя:
- сбор жалоб;
- сбор анамнеза, в ходе которого врач уточняет время и обстоятельства возникновения симптомов, фиксирует перенесенные и хронические заболевания, травмы и другие важные детали;
- неврологический осмотр, в ходе которого специалист проверяет кожную чувствительность, двигательную функцию, мышечную силу, качество рефлексов, работу центральной нервной системы и т.п.;
- анализы: общий анализ крови и мочи, биохимический анализ крови с обязательным определением уровня глюкозы, определение антигенов и антител к инфекционным заболеваниям при подозрении на их наличие;
- рентгенография органов грудной клетки: позволяет диагностировать туберкулез, опухоли;
- МРТ или КТ головного мозга: помогает визуализировать опухоли, очаги острой ишемии, кровоизлияния, последствия перенесенных травм и инсультов;
- КТ височной кости;
- электронейромиография: оценка скорости проведения импульса по нервным волокнам и мышцам, позволяет определить уровень поражения и тяжесть заболевания;
- консультации специалистов: терапевта, оториноларинголога, эндокринолога, инфекциониста при необходимости.
Список исследований может корректироваться в зависимости от конкретной клинической ситуации.

Лечение невропатии лицевого нерва
Для лечения используется комбинация медикаментозных и немедикаментозных методов. Как правило, врачи назначают лекарственные препараты из этих групп:
- нестероидные противовоспалительные средства (НПВС): ибупрофен, мелоксикам, нимесулид, диклофенак и другие препараты; необходимы для снятия болевого синдрома и воспаления, устранения отека; применяются при невропатии легкой и средней степени тяжести;
- глюкокортикостероиды: преднизолон, гидрокортизон, дексаметазон; обладают противовоспалительным действием, снимают отек; используются при тяжелых формах заболевания, а также при неэффективности НПВС;
- мочегонные средства: фуросемид, лазикс; необходимы для устранения отека тканей;
- сосудистые препараты: пентоксифиллин, никотиновая кислота, кавинтон; стимулируют активный кровоток в зоне поражения, улучшают питание тканей;
- метаболические средства: актовегин; необходимы для стимуляции обмена веществ и регенерации поврежденных структур;
- противовирусные и антибактериальные средства при инфекционной природе патологии;
- антихолинэстеразные препараты: нейромидин, аксамон; улучшают передачу возбуждения от нерва к мышце, помогают быстрее избавиться от паралича мимической мускулатуры;
- витамины группы В: мильгамма, комбилипен; стимулируют регенерацию нерва и улучшают проведение импульсов.

Экспертное мнение врача
Если нейропатия перешла в хроническую форму, и парез мышц сменился их спазмом, назначаются миорелаксанты: мидокалм, карбамазепин, баклофен. Они замещают антихолинэстеразные средства и способствуют расслаблению мускулатуры. При неэффективности этих средств используются инъекции на основе ботулинического токсина.
Медикаментозное лечение дополняется физиотерапией. В остром периоде используются:
- УВЧ;
- воздействие переменным магнитным полем;
- фонофорез с гормонами.
Через полторы-две недели от начала болезни к этим методам добавляются:
- электротерапия (диадинамические токи и т.п.);
- электростимуляция мышц;
- электрофорез;
- магнитотерапия;
- лазерная терапия;
- дарсонвализация.
Дополнительный эффект обеспечивается грязевыми аппликациями, лечебными ваннами, иглорефлексотерапией.
В острый период также рекомендуется:
- спать только на боку (на пораженной стороне);
- подвязывать лицо платком для предотвращения растяжения парализованных мышц;
- проводить тейпирование мускулатуры: натягивать мышцы с помощью лейкопластыря (длительность от 30-60 минут до 2-3 часов);
- несколько раз в день наклонять голову в сторону поражения и поддерживать мышцы ладонью; длительность процедуры – 10-15 минут.
После затухания острого воспаления рекомендуется выполнять упражнения лечебной гимнастики для разработки пораженных мышц:
- нахмуриваться и поднимать брови вверх;
- широко открывать и зажмуривать глаза;
- расширять ноздри;
- надувать щеки;
- улыбаться с открытым и закрытым ртом;
- вытягивать губы, задувать воображаемую свечу, свистеть;
- высовывать язык и т.п.
Чем больше пациент будет гримасничать, тем быстрее восстановится мускулатура. В этот же период допустим легкий лечебный массаж для стимуляции кровообращения.
Если в течение 2-3 месяцев лечение не приносит эффекта, врачи рекомендуют воспользоваться хирургическими способами лечения. Используются два типа операций:
- восстановление проведения импульса по нерву:
- декомпрессия нервного волокна при его сдавливании в канале височной кости;
- реиннервация: замещение пораженного участка донорским нервом (сегментом подъязычного, диафрагмального или добавочного нерва, а также здоровыми ветвями лицевого);
- пластические операции для устранения косметического дефекта:
- частичное ушивание век (тарзофазия);
- подтягивание кожи лица и т.п.
Выбор конкретной методики лечения зависит от формы заболевания, его причины, степени тяжести и уровня поражения.
Записаться на прием
Возможные осложнения
При отсутствии адекватного лечения невропатия лицевого нерва может привести к контрактуре мимической мускулатуры. Это состояние, при котором мышца остается спазмированной и не расслабляется. Лицо при этом выглядит асимметричным, эстетика серьезно нарушается.
Нарушение работы век нередко становится причиной тяжелых воспалительных процессов: конъюнктивитов, блефаритов и т.п.
Профилактика
Соблюдение правил профилактики невропатии лицевого нерва позволяет снизить вероятность возникновения патологии. Это особенно актуально при повышенном риске развития заболевания. Врачи рекомендуют:
- избегать переохлаждений, травм лица;
- соблюдать технику безопасности на производстве для предотвращения повреждения глаз;
- вовремя обращаться к врачу при инфекциях и отитах;
- контролировать уровень сахара в крови;
- своевременно диагностировать и лечить хронические заболевания.
Лечение в клинике «Энергия здоровья»
Невропатия лицевого нерва требует максимально быстрой и четкой диагностики и полноценного, комплексного лечения. Только в этом случае можно добиться быстрого восстановления нарушенных функций. Неврологи клиники «Энергия здоровья» используют самые эффективные методики:
- современные лекарственные схемы, воздействующие на причину заболевания и снимающие симптомы;
- курсы физиотерапии для восстановления тканей;
- лечебный массаж;
- обучение приемам мимической гимнастики;
- тейпирование пораженных зон;
- наблюдение на всем протяжении терапии, коррекция дозировок и препаратов при необходимости;
- полный комплекс мер для быстрой и полноценной реабилитации;
- организация санаторно-курортного лечения для максимально полного восстановления.
Преимущества клиники
Клиника «Энергия здоровья» предоставляет каждому посетителю медицинскую помощь самого высокого уровня, вне зависимости от его возраста и причины обращения. Мы предлагаем:
- скрининговые диагностические программы для оценки состояния здоровья;
- точная и быстрая диагностика явных и скрытых патологий;
- современные методики лекарственной терапии, физиопроцедуры, ЛФК, массаж;
- малые хирургические операции в стенах клиники;
- курсовое лечение хронических заболеваний в комфортабельных палатах дневного пребывания;
- организация госпитализации в профильный стационар при необходимости;
- оформление документов для санаторно-курортного лечения, подбор санатория;
- дистанционные консультации иностранных врачей для получения альтернативного мнения;
- современные реабилитационные программы.
Невропатия лицевого нерва – это довольно частая патология. Чтобы она не привела к необратимой асимметрии лица, как можно скорее обращайтесь к специалисту. Неврологи клиники «Энергия здоровья» всегда придут на помощь.
Содержание статьи
- Что такое неврит лицевого нерва и как его лечить? Профилактика и причины заболевания
- Причины
- Симптомы
- Диагностика
- Лечение
- Диагностика и лечение патологии в Москве
- Профилактика
- Вопросы-ответы по теме
Что такое неврит лицевого нерва и как его лечить? Профилактика и причины заболевания
Неврит лицевого нерва — это воспаление одной из семи пар черепно-мозговых нервных ответвлений, в
результате которого поражается лицевой нерв. Характерный признак заболевания — искажение симметрии (перекос лица).
При этом нарушаются многие привычные функции: возникают трудности с пережевыванием пищи, речью, проявлением эмоций.
Поражение обеих сторон лица встречается довольно редко — в 2% случаев. Чаще всего бывает левосторонний или
правосторонний неврит.
Наиболее подвержены этому заболеванию пожилые люди и школьники младшего возраста.
Причины
Толчком к развитию неврита лицевого нерва чаще всего становятся инфекционные заболевания (корь, паротит, дифтерия,
герпес, вирус ветряной оспы, грипп, цитомегаловирус, аденовирус), а также переохлаждение организма и снижение
иммунитета. На фоне воспаления происходит сужение и спазм артерий, нарушается кровоток и отток лимфы, происходит
сдавливание нервов и лимфососудов, вследствие чего нарушается работа челюстно-лицевых мышц и возникает асимметрия
одной части лица.
Различают первичный и вторичный неврит лицевого нерва. Первичный возникает в результате инфекционно-воспалительного
заболевания или переохлаждения, вторичный может стать последствием гипертонического криза, опухоли головного мозга,
травмы головы. Идиопатическая форма неврита — паралич Белла возникает без определенной причины.
Факторы, влияющие на возникновение неврита лицевого нерва:
- переохлаждение
- рассеянный склероз
- анатомически узкий костный канал, особенности строения лицевого нерва
- заболевания придаточных пазух носа, среднего уха (отиты, гаймориты), головного мозга воспалительного характера
- инфекционные заболевания
- нарушение кровообращения в области лицевого нерва
- сильные стрессы, глубокое эмоциональное переживание
- гипертония
- алкогольная зависимость
- заболевания эндокринной системы
- атеросклероз
- изменение гормонального фона в процессе беременности
Симптомы
Очевидный и самый главный симптом неврита лицевого нерва — паралич мышц лица. Он развивается в
течение одного-двух дней с момента начала заболевания. Ему, как правило, предшествует боль за ухом. Остальные
симптомы зависят от формы (острой, подострой), и среди них выделяются такие признаки, как:
- Сглаженность носогубной складки. Особенно это заметно, если до этого складка была глубокой.
- Опущение одного из уголков губ.
- Изменение лица, которое принимает вид маски, поскольку эмоции проявлять очень сложно.
- Нарушение слюноотделения.
- Проблемы со зрением.
- Нарушение слуха.
- Проблемы со вкусом — случается, что пациенты не могут распознавать вкус так же, как и раньше.
-
Болевые ощущения разного характера — как острые, стреляющие, так и волнообразные, постоянно то нарастающие, то
пропадающие.
Поскольку проблема такого плана очень пугает пациента, у него могут возникнуть и психологические негативные реакции
— раздражительность, агрессия, плаксивость и другие признаки психологической нестабильности. Возможно повышение
температуры тела (обычно не выше 38 градусов).
Диагностика
Даже с учетом ярких признаков острого неврита лицевого нерва диагностика не ограничивается
исключительно осмотром пациента. Чтобы понять, в чем причина проблемы, и исключить некоторые заболевания, больному
назначают:
- общий анализ крови
- МРТ и КТ
- электромиографию и электронейрографию.
Своевременная диагностика неврита лицевого нерва важна для того, чтобы избежать осложнений. Они
могут быть очень серьезными: атрофия мышц, хронический конъюнктивит, непроизвольные спазмы лица, контрактуры
мимических мышц и т. д. И, конечно, важную роль играет то, что болезнь сильно портит внешность.
Лечение
Лечение неврита лицевого нерва долгое и требует максимум терпения.
Применяются следующие схемы лечения:
-
Лекарственная терапия. Основу лечения составляют стероидные противовоспалительные препараты. Они необходимы для
снятия воспаления, устранения боли и снижения отечности. Дополнительно могут назначаться мочегонные,
противовирусные, витамины, спазмолитики и другие средства.
-
Массаж. Его назначают через неделю после начала заболевания. Самостоятельно делать массаж ни в коем случае
нельзя. Его должен проводить опытный и квалифицированный специалист. -
Средства народной медицины (исключительно в тех случаях, если врач их допускает!). Сюда относят разные
компрессы, растирания и т. д. Такие средства могут лишь дополнять основное лечение, но никак не выступать в
качестве основных. -
Хирургическое вмешательство. Кардинальный способ лечения рекомендуют в том случае, если консервативное лечение
не действует в течение полугода или дольше. Но через год проводить лечение неврита лицевого
нерва уже не целесообразно, поскольку изменения в мышцах становятся необратимыми.
В течение всего срока лечения важно регулярно наблюдаться у лечащего врача, чтобы видеть динамику и вовремя
корректировать план лечения.
Диагностика и лечение патологии в Москве
АО «Медицина» (клиника академика Ройтберга) обладает всем необходимым оборудованием для диагностики и лечения неврита лицевого нерва. При подозрении на паралич лица следует немедленно обратиться к неврологу. Прием пациентов в АО «Медицина» (клиника академика Ройтберга) осуществляется в современном диагностическом комплексе, построенном с учетом последних достижений медицины. К вашим услугам – лучшие специалисты в этой области с 30-летним опытом работы в клинике с международным признанием в самом центре Москвы. У нас всегда – прием и диагностика в день обращения, отсутствие очередей, прекрасный сервис и оказание медицинской помощи в полном соответствии с российскими и международными стандартами.
Профилактика
К профилактическим мерам предотвращения неврита лицевого нерва относятся:
- Закаливание.
- Здоровый образ жизни, исключающий чрезмерные физические и психологические стрессы и нагрузки.
- Избегание переохлаждения.
- Здоровое питание. Оно предполагает употребление в пищу максимально полезных и разнообразных продуктов питания.
-
Своевременное лечение всех инфекционных, вирусных заболеваний, которые в качестве осложнения могут
вызвать неврит лицевого нерва. - Внимательное отношение к своему здоровью и образу жизни.
Вопросы-ответы по теме
Можно ли полностью вылечить неврит лицевого нерва?
Если обратиться за помощью в течение суток после обнаружения проблемы, шансы на полное выздоровление составляют 80%.
Как долго лечится неврит лицевого нерва?
Все зависит от конкретной ситуации, но обычно это месяцы лечения при условии, что пациент выполняет все рекомендации
врачей и максимально ответственно относится к своему здоровью.