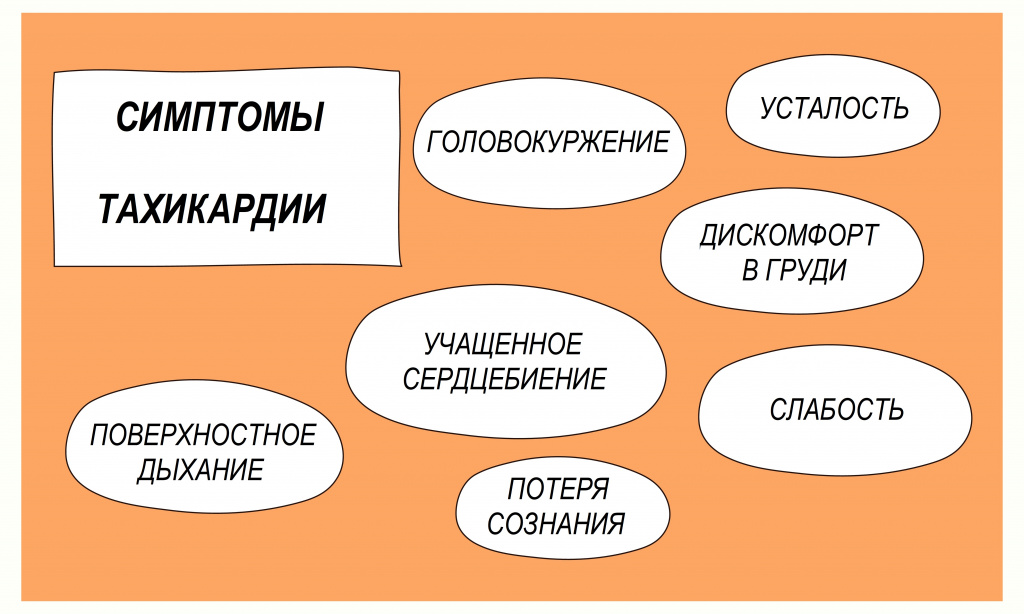
Вас беспокоят неприятные ощущения в груди, учащенное сердцебиение, слабость, головокружение, дискомфорт, нехватка воздуха? Такие симптомы часто сопровождают тахикардию – вариант аритмии сердца. При появлении подобных жалоб необходимо срочно обратиться к кардиологу!

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Содержание
- Когда сердце просит помощи
- Причины учащенного сердцебиения
- Почему тахикардия опасна для здоровья
- Диагностика и лечение тахикардии
- Как выбрать кардиолога
- Ритм под контролем
- Прямой эфир: «Пульс. Каким он должен быть у здорового человека?»
- Как определить частоту пульса?
- Насколько точными являются измерения пульса при помощи спортивных часов и пульсометров?
- Можно ли при помощи современных «умных часов» и фитнес-браслетов определить нарушения сердечного ритма?
- Всегда ли одинаковы частота пульса и частота сердечных сокращений?
- Какую частоту сердечного ритма/частоту пульса в покое следует считать нормальной?
- Какая норма ЧСС во время сна?
- Ритмичность пульса.
- Какая частота сердечных сокращений является нормальной при физических нагрузках?
- Нормы артериального давления для разных возрастов
- Что такое систолическое и диастолическое давление
- Изменение нормы АД по возрасту
- Как правильно измерять давление
- Последствия нарушений артериального давления
- Пульс 120 ударов в минуту в состоянии покоя: причины, что делать, опасно ли это?
- Причины патологии
- Физиологические
- Патологические
- Провоцирующие факторы
- В чем опасность?
- Первая помощь
- Когда нужен вызов скорой?
- Особенности лечения
- Норма пульса у мужчин по возрасту в 20, 30, 40, 50, 60 лет в покое и при физической активности
- Возрастные нормальные уровни ЧСС
- У мальчиков
- Для молодых
- Для средних лет
- Для пожилых
- Какие цифры считаются опасными?
- Оценка работы сердца
- Патологические факторы
Когда сердце просит помощи
Своевременная диагностика заболеваний часто играет решающую роль, особенно если речь идет о кардиологических проблемах. Чем раньше поставлен точный диагноз, тем быстрее можно назначить правильное лечение. Очень важно быть внимательным к своему сердцу и обращаться к врачу при появлении любых признаков неблагополучия. Тахикардия – это увеличение частоты сердечного ритма больше нормы. В некоторых случаях она является одним из признаков заболевания сердца.
Обратитесь к врачу при появлении следующих симптомов:
- у Вас уже выявлена какая-либо форма тахикардии, но Вы не обращались к кардиологу для дальнейшего наблюдения и/или лечения
- периодически появляется частое сердцебиение
- боли в груди, «колет» сердце
- затруднение дыхания, чувство нехватки воздуха
- предобморочные состояния или обмороки (даже без неприятных ощущений в области сердца)
- головокружения
- при подсчете пульса в домашних условиях Вы самостоятельно обнаружили частоту пульса 90 ударов в минуту и более
- повышение или понижение артериального давления
- наличие кардиологических заболеваний у Вас или у родственников.
Даже если приступ тахикардии у Вас возник впервые, то обращение к врачу считается обязательным.
Жалобы на учащенное сердцебиение являются серьезным поводом для срочного обследования. В Клинике ЭКСПЕРТ ведут прием врачи с большим опытом работы. Возможна самая современная диагностика нарушений сердечного ритма.
Причины учащенного сердцебиения
Существует естественная (физиологическая) тахикардия, когда учащенное сердцебиениевозникает в ответ на какую-то физическую нагрузку, сильный стресс и эмоциональное перенапряжение, при повышении температуры тела и т.д. В этом случае сердечным ритм самостоятельно приходит в норму. Физиологическая тахикардия наблюдается и в период беременности (особенно в III триместре). К нарушениям в работе сердца могут приводить самые разные причины. В первую очередь к ним относятся заболевания сердца (например, пороки, эндокардит). Тахикардия является одним из клинических проявлений анемии.
Повышенное сердцебиение возникает при некоторых заболеваниях эндокринной системы (например, сахарный диабет, патология щитовидной железы). Тахикардия появляется при расстройствах вегетативной нервной системы, из-за гемодинамических нарушений, при регулярном приеме некоторых лекарственных препаратов и пр.
Кардиологи Клиники ЭКСПЕРТ учитывают всё многообразие причин, которые «заставляют» сердце биться чаще. Именно поэтому пациентам предлагается всестороннее обследование позволяющее точно определить причины и правильно назначить лечение, которое так необходимо пациенту.
Почему тахикардия опасна для здоровья
Приступы тахикардии чаще всего носят периодический характер. Они могут возникать кратковременно и с относительно небольшим увеличением частоты сердечных сокращений, а сильное сердцебиение влияет на трудоспособность. Во всех случаях требуется срочное обследование пациента! Главную опасность представляют еще не выявленные кардиологические заболевания, которые могут проявлять себя учащенным сердцебиением. Большое внимание требуется людям с уже диагностированными серьезными проблемами. Это может быть ишемическая болезнь сердца, хроническая сердечная недостаточность. В тяжелых случаях тахикардия провоцирует еще более опасные нарушения ритма и более серьезные осложнения (сердечная астма, отек легких). Появляющиеся нарушения гемодинамики в целом являются неблагоприятным фактором для состояния внутренних органов.
При приступе тахикардии необходимо немедленно вызвать врача (в случае любого ухудшения самочувствия: потеря или спутанность сознания, сильные боли в области сердца и пр.). Во время приступа человеку необходимо обеспечить покой.
Диагностика и лечение тахикардии
Вы испытываете учащенное сердцебиение, что делать в этой ситуации? Ответ прост – обратиться к кардиологу. Первым делом врач проведет точную диагностику. Начинается она с подробного опроса пациента. Врачу важно услышать обо всех имеющихся жалобах, а также о хронических заболеваниях, наследственности и пр. Главный метод обследования – ЭКГ. В настоящее время имеется современная аппаратура для получения ЭКГ-данных. С помощью неё максимально точно определяется любая аритмия сердца. Правильный анализ ЭКГ имеет особое значение, поэтому расшифровку полученных данных проводит опытный кардиолог. В ряде случаев для уточнения диагноза требуются другие методы обследования пациента: эхокардиограмма, Холтеровское мониторирование ЭКГ и пр. Нельзя забывать о дополнительных методах исследования: анализы крови, УЗИ щитовидной железы и т.д.
В Клинике ЭКСПЕРТ возможен весь необходимый комплекс диагностических мероприятий. Имеется современная аппаратура для ЭКГ, поэтому кардиолог всегда поставит быстро и точно диагноз.
Как выбрать кардиолога
Если Вы хотите обратиться в медицинское учреждение для консультации из-за учащенного сердцебиения, то в первую очередь важно выбрать ту клинику, которая хорошо себя зарекомендовала. Преимущества Клиники ЭКСПЕРТ:
- многопрофильный медицинский центр, что позволяет при необходимости получить консультацию у разных узких специалистов
- опытные и внимательные кардиологи
- современное оборудование для обследования, а также практикующие специалисты ультразвуковой и функциональной диагностики
- возможность оперативно взять все анализы, предоставить результаты обследований
- самое внимательное отношение к пациентам, только индивидуальный подход, детальное изучение проблемы
- удобство и комфорт в клинике, отзывчивый медицинский персонал.
Не откладывайте посещение врача кардиолога, ведь своевременное выявление главной проблемы «учащенного сердцебиения» может порой спасти вашу жизнь.
Ритм под контролем
Врачом выбирается стратегия противоаритмического лечения. Основным вариантом для нормализации нарушений ритма сердца являются антиаритмические препараты. Медикаментозная терапия назначается в строго индивидуальном порядке. Она зависит от формы тахикардии, имеющихся хронических заболеваний и нарушений, а также от причин вызвавших такое состояние! Существуют различные группы антиаритмических препаратов в зависимости от основного механизма действия. Из-за индивидуальных особенностей в назначении терапии категорически не заниматься самолечением. В сложных случаях необходимо срочное медицинское вмешательство для купирования приступа.
Дополнительно кардиолог оценивает факторы риска, которые могут ухудшить состояние пациента. Это может быть семейный анамнез, пожилой возраст, артериальная гипертония, некоторые хронические заболевания, образ жизни и пр. Положительным эффектом обладаютпростые правила адекватного режима труда и отдыха. Это полноценный и спокойный сон, хорошее питание, ограничение стрессовых ситуаций, правильный подход к физической нагрузке. При тахикардии не следует курить, употреблять спиртные напитки. Алкоголь и никотин могут самостоятельно влиять на сердечный ритм, а также стать провокаторами более серьезных патологий. Если возникает учащенное сердцебиение, то очень важно всегда соблюдать все назначения врача постоянно приходить на плановые осмотры. Специалист оценит эффективность назначенной терапии, уточнит самочувствие. Не отменяйте назначенные лекарственные препараты самостоятельно. Только кардиолог поможет выбрать правильную тактику и взять ритм Вашего сердца под контроль.
Кардиолог Клиники ЭКСПЕРТ назначает индивидуальную медикаментозную терапию только после тщательной оценки состояния пациента. Внимательный комплексный подход и правильная диагностика гарантируют эффективное лечение! Частое сердцебиение перестанет Вас беспокоить.
Прямой эфир: «Пульс. Каким он должен быть у здорового человека?»
Артериальный пульс – это один из важных показателей функционирования нашей сердечно-сосудистой системы и в целом человеческого организма.
Пульс (pulsus, лат. «удар») — это колебательное движение стенок артерий, возникающее в зависимости от сокращений сердца и эластичности стенок сосудов. Другими словами, при сокращении сердечной мышцы, в систолу, кровь из камеры сердца выбрасывается в артериальное русло, это приводит к повышению давления в артериях и их расширению. Во время расслабления сердечной мышцы, в диастолу, давление в артериях снижается. Возникающие при этом колебания стенки сосуда мы и можем оценить при пальпации (ощупывании) артерий, расположенных неглубоко под кожей.
Пульс можно оценить на сонных, лучевых, плечевых, бедренных, подколенных артериях, артериях стоп. Обследование пульса врачом включает определение целого ряда характеристик, таких как частота, ритмичность, наполнение, напряжение, амплитуда, время продолжительности систолической волны и т.д.
Наиболее распространенным и удобным способом для самостоятельной оценки пульса является определение его на лучевой артерии, на внутренней стороне запястья со стороны большого пальца.
Как определить частоту пульса?
Частота пульса/частота сердечных сокращений рассчитываются как количество ударов/сокращений за одну минуту, 60 сек. В некоторых случаях, при выраженной нерегулярности (аритмичности) пульса подсчет частоты проводят в течение 3-х минут с последующим делением результата на 3 для определения средней величины.
В настоящее время существует большое количество современных технических средств, которые позволяют практически каждому человеку определять без лишних усилий и без участия специалиста частоту и ритмичность пульса в покое и при выполнении физических нагрузок: пульсометры, встроенные в спортивные часы, трекеры, мобильные телефоны. Шкала определения частоты пульса и его регулярности есть и в большинстве современных автоматических приборов для определения артериального давления (тонометрах).
Насколько точными являются измерения пульса при помощи спортивных часов и пульсометров?
В большинстве современных устройств используется метод оптической плетизмографии (фотоплетизмографии). В основе метода лежит способность крови отражать красный свет и поглощать зеленый. Оптический сенсор на обратной стороне часов излучает зленный свет на запястье с помощью светодиодов, и измеряет количество рассеянного кровотоком света, таким образом, определяя кровоток на запястье.
Считается, что оптические датчики достаточно точно определяют пульс, в т.ч. при ходьбе и беге. Однако, измерения могут стать менее точными при выраженном повышении частоты пульса, более 150 ударов в мин, в холодную погоду (за счет снижения кровотока на запястье). Существуют и другие ситуации, которые могут помешать работе датчика и привести к погрешностям в измерении пульса: наличие татуировки на запястье, неплотное прилегание часов к коже, тренировка в спортзале. Ритмичные движения, например, при беге или езде на велосипеде, обеспечивают более точные результаты по сравнению с занятиями теннисом или боксом, где спортсмены двигаются нерегулярно.
Можно ли при помощи современных «умных часов» и фитнес-браслетов определить нарушения сердечного ритма?
Современные «умные часы», оснащенные функцией регистрации ЭКГ, позволяют не только отслеживать частоту сердечного ритма и давать представление о его ритмичности, но и могут выявлять некоторые нарушения сердечного ритма. В частности устройства Apple и AliveCor с поддержкой измерения ЭКГ сертифицированы для выявления такого нарушения сердечного ритма как фибрилляция предсердий. Однако, «умные часы» не предназначены для выявления всех нарушений сердечного ритма, и на них нельзя полностью полагаться. Они могут пропускать серьезные проблемы или заставлять людей безосновательно беспокоиться о возможных проблемах с сердцем из-за так называемых «ложных срабатываний». В любом случае точно определить наличие нарушений сердечного ритма и их характер может только обследование у специалиста – кардиолога. Если часы срабатывают неоднократно или, что более серьезно, человек при этом плохо себя чувствует, что необходимо обязательно проконсультироваться с кардиологом. В клинике ЭКСПЕРТ проводится обследование для изучения работы сердца (суточное мониторирование ЭКГ и АД, Эхокардиография), по результатам которых специалист даст заключение и рекомендации.
Всегда ли одинаковы частота пульса и частота сердечных сокращений?
У здорового человека частота пульса и частота сердечных сокращений одинаковы, это означает, что каждое сокращение сердца приводит к достаточному поступлению крови в артериальную систему. Однако, при некоторых патологических состояниях, частота пульса и частота сокращений сердца могут различаться, частота пульса может стать меньше чем частота сердечных сокращений. В этом случае необходимо обращение к специалисту и проведение комплексного медицинского обследования.
Какую частоту сердечного ритма/частоту пульса в покое следует считать нормальной?
Частота сердечного ритма/пульса в покое зависит от многих факторов, таких как возраст, пол, масса тела, среднесуточная продолжительность сна, курение, употребление кофеин-содержащих напитков, уровень физической активности. На частоту сердечного ритма может оказывать влияние прием некоторых лекарственных препаратов.
У детей нормальные значения частоты сердечного ритма отличаются от таковых у взрослых и существенно зависят от возраста, так у ребенка 1-3 месяцев ЧСС в норме составляет 145-170 уд/мин., в 3-6 месяцев — 130-150 уд/мин, а в 6-12 месяцев — 120-140 уд/мин.
По мере взросления частота сердечных сокращений снижается и в среднем у взрослого человека (старше 18 лет) в состоянии покоя должна составлять 60-90 ударов в минуту. У женщин ЧСС в покое в среднем на 6-10 ударов в минуту чаще, чем у мужчин.
Частый пульс, более 90 уд/мин, называется тахикардия, редкий, менее 60 уд/мин, – брадикардия.
При этом необходимо отметить, что частота сердечного ритма в покое у здорового человека изменчива и может в норме колебаться в течение времени (дня, недели, месяца, года) в достаточно широком диапазоне, зачастую выходя за рамки значений, принятых за норму, а также за рамки «индивидуальной нормы». Частота сердечного ритма ночью, во время сна, замедляется, после еды ритм учащается. Днем ЧСС дает два подъема – первый около 11 часов дня, второй – между 6 и 8-ю часами вечера. ЧСС может изменяться и при резкой смене положения тела, при психо-эмоциональной нагрузке. Частота сердечных сокращений имеет и небольшие сезонные колебания, зимой ЧСС в среднем выше, чем летом.
Для людей тренированных, активно занимающихся «аэробными», циклическими видами спорта на выносливость (лыжи, плавание, марафон, велосипедный спорт и т.д.) ЧСС покоя в среднем ниже, чем у нетренированного человека. Пульс 50-55 ударов в минуту в покое, а иногда и 40-50 уд/мин, для этой категории взрослых считается нормальным и не сопровождается никакими неприятными ощущениями. У нетренированного человека такая частота сердечного ритма расценивается как брадикардия и требует дополнительного обследования у кардиолога.
Тревожными симптомами при редком пульсе являются слабость, головокружение, обмороки, предобморочные состояния. Появление этих симптомов требует незамедлительного обращения к специалисту.
Какая норма ЧСС во время сна?
У здорового человека частота сердечного ритма во время сна ниже, чем во время бодрствования. Это объясняется преобладанием тонуса парасимпатической нервной системы во время сна. У здорового взрослого человека средняя частота пульса во время сна меньше средней дневной частоты примерно на 18-20 ударов/мин. При этом, установленные средние значения частоты сердечных сокращений во время сна и бодрствования различаются в зависимости от пола и возраста.
Частота пульса во сне у взрослого здорового человека может варьировать также как и во время бодрствования, т.к. сон является неоднородным, динамическим и сложно организованным процессом, состоящим из 5 стадий (фаз), различающихся по глубине. Продолжительность этих стадий у разных людей неодинакова и подвержена влиянию многих факторов как внутренних, таки внешних. Это может оказывать влияние на колебания частоты пульса во время сна. Первые 4 фазы, фазы медленноволнового сна, характеризуются постепенным урежением частоты пульса. На пятой стадии, быстрого сна, когда снятся сны, может повышаться частота дыхания и число сердечных сокращений. Кроме того, вызывать учащение сердечного ритма в ночное время может психо-эмоциональная или физическая нагрузка перед сном, стресс, употребление крепкого чая или кофе, курение, употребление алкоголя, ряда лекарственных препаратов.
Если приступы учащенного сердцебиения во сне возникают регулярно без связи с внешними провоцирующими факторами, сопровождаются пробуждением, чувством нехватки воздуха, дискомфортом, тяжестью или болью в грудной клетке, за грудиной, необходимо пройти обследование для исключения заболеваний сердца, эндокринных нарушений (гипертиреоз, сахарный диабет), воспалительных заболеваний, анемии, повышения артериального давления во сне и нарушений дыхания во сне. Весь комплекс мероприятий и консультаций причастных к проблеме специалистов можно пройти в нашей клинике.
Ритмичность пульса.
У здорового человека пульс ритмичный, т. е. пульсовые волны следуют одна за другой через равные промежутки времени. При нарушениях сердечного ритма (аритмиях) пульсовые волны обычно следуют через неравные промежутки времени, пульс становится аритмичным. В некоторых случаях аритмия может сопровождаться ощущением дискомфорта в области сердца, сбоем дыхания, ощущением «кувырков», ударов в грудную клетку, головокружением и даже потерей сознания. В данной ситуации целесообразно обращение к кардиологу для уточнения характера нарушений сердечного ритма и исключения сердечной патологии.
Какая частота сердечных сокращений является нормальной при физических нагрузках?
В настоящее время большое внимание уделяется регулярному выполнению физических упражнений для предупреждения развития сердечно-сосудистых заболеваний, а также в рамках комплексной кардио-реабилитации. Польза от регулярной физической активности доказана в крупных научных исследованиях. При этом очень важно, чтобы рекомендуемые физические нагрузки были безопасны для человека. Интенсивные, не адекватные, физические нагрузки у нетренированных людей могут привести развитию различных осложнений.
Оптимальный уровень физической нагрузки определяться индивидуально и зависит от функциональных возможностей сердечно-сосудистой и дыхательной систем, возраста, особенностей физического развития. Для грамотного планирования интенсивности физической нагрузки одним из основных критериев является определение ЧСС. Интенсивность физической нагрузки выражается в процентном отношении от показателя максимальной частоты сердечных сокращений. При этом максимальной ЧСС называется наибольшая частота пульса, при которой сохраняется нормальная работа сердца.
Существует множество формул для расчета максимальной частоты сердечных сокращений. Традиционно используют формулу: ЧССmax = 220 – «Возраст».
Однако, необходимо учитывать, что по формулам вычисляются статистически усредненные значения, в то время как индивидуальные значения максимальной ЧСС зависят не только от возраста или пола. Как уже говорилось, на максимальную ЧСС также оказывают влияние степень тренированности, антропометрические показатели.
При выполнении физических упражнений выделяют пять уровней интенсивности тренировок или пульсовых зон:
- умеренная нагрузка (пульс 50–60 % от максимальной ЧСС);
- «контроль веса» (пульс 60–70 % от максимальной ЧСС);
- аэробная зона (пульс 70–80 % от максимальной ЧСС);
- анаэробная тренировка (пульс 80–90 % от максимальной ЧСС);
- максимальная нагрузка (пульс 90–100 % от максимальной ЧСС).
Для расчета максимальной ЧСС во время тренировки можно использовать Формулу Карвонена:
ЧСС во время тренировки = (максимальная ЧСС — ЧСС в покое) х интенсивность (в процентах) + ЧСС в покое
Наилучшим образом для тех, кто либо только начинает свои тренировки, либо имеет низкий уровень общей физической подготовленности, подходит зона умеренной нагрузки. Начальный уровень физической нагрузки у нетренированных людей не должен вызывать учащение пульса более чем на 30 ударов в минуту по сравнению с состоянием в покое. Уровень нагрузки должен увеличиваться постепенно в течение 1-3 недель в зависимости от ее переносимости. Тренировка в анаэробной зоне и в зоне максимальной нагрузки подходит для хорошо тренированных лиц и профессиональных спортсменов.
Важно помнить, что перед тем как приступить к тренировкам необходимо пройти комплексное медицинское обследование, позволяющее в первую очередь исключить заболевания сердечно-сосудистой системы, оценить функциональные возможности сердца и дыхательной системы, а также определить индивидуальный максимум ЧСС.
Необходимо знать, что появление при выполнении физической нагрузки таких симптомов как: дискомфорт, неприятные ощущения, боли за грудиной или в левой половине грудной клетки, слабость, быстрая утомляемость, головная боль, головокружение, перебои в работе сердца, выраженная потливость; — является признаком неадекватности физической нагрузки и может быть проявлением патологии сердечно-сосудистой системы. В этом случае необходимо обязательное, незамедлительное обращение к кардиологу.
Более точно определить частоту сердечного ритма, наличие нарушений сердечного ритма (аритмий) можно с помощью электрокардиографии. При необходимости оценки сердечного ритма в различное время суток и при различной нагрузке выполняется суточное мониторирование электрокардиограммы. Для оценки реакции сердечно-сосудистой системы на нагрузку, определения индивидуальной максимальной частоты сердечных сокращений проводятся пробы с дозированной физической нагрузкой. Важно помнить, что определить необходимость и объем обследований может только специалист.
Нормы артериального давления для разных возрастов
Показатели АД относятся к основным физическим параметрам, по которым судят о состоянии сосудистой системы и здоровье человека в целом. За единицу времени сердце перекачивает определенный объем крови. Создаваемое ей давление на стенки сосудов наиболее высоко на выходе из левого желудочка и уменьшается по мере дальнейшего продвижения. Минимальные показатели фиксируются в венах и капиллярах. Идеальные цифры верхнего и нижнего давления рассчитываются в зависимости от пола и возраста. Значительные отклонения от нормы сигнализируют о жизненно опасных состояниях: гипертонии, гипоксии или сердечной недостаточности.
Что такое систолическое и диастолическое давление
Выталкивание сокращающейся сердечной мышцей крови в аорту называется фазой систолы. Сопротивление, которое создается при этом на стенки главной артерии, — систолическое или верхнее давление. Показатель, фиксируемый в фазе расслабления миокарда, — нижнее или диастолическое. Оно всегда ниже предыдущего, систолического. Записывают эти значения соответственно, разделяя чертой: 120/80, 130/90 и т. д.
Многие считают нормальным единственный показатель АД — 120/80 мм ртутного столба, считая, что малейшие отклонения от него признаком развития сосудистых заболеваний. Другие не обращают внимания на цифры тонометров вообще, измеряют давление крайне редко, только во время ежегодных диспансеризаций. Распространенное заблуждение: изменение показателей сразу дает знать о себе негативными симптомами. На самом деле даже длительные отклонения от нормы редко приводят к нарушениям самочувствия, особенно на начальной стадии гипертонии. Это обстоятельство — главная причина того, что патология часто запускается, а к врачам больные обращаются уже на второй или третьей стадии.
У здоровых людей также вероятны колебания артериального давления. Показатели могут незначительно меняться в течение суток: утром и вечером они несколько ниже, чем в разгар дня. На АД отражаются привычки и образ жизни, употребляемая пища, напитки. В рамках нормы — его периодическое снижение или повышение до 10 единиц. Многие прекрасно себя чувствуют при стабильных показателях, отклоняющихся от общепринятых более значительно. По этим причинам в медицине существует понятие «рабочего» давления для взрослых людей. Это состояние сосудов, при котором человек не испытывает ухудшения самочувствия, а организм сохраняет здоровье. Стабильные показатели АД при этом могут варьироваться:
для систолического: от 100 до 140;
для диастолического: от 60 до 90.
Дальнейшее снижение или повышение цифр уже говорит о развитии патологий.
Изменение нормы АД по возрасту
Ошибочно думать, что контроль артериального давления необходим только пожилым людям. Болезни, связанные с его нарушением, могут развиваться в любом возрасте. Чтобы их не упустить, рекомендуется следить за уровнем АД регулярно с первых лет жизни. При этом важно помнить, что его нормы для детей и взрослых свои. Их диапазон:
у новорожденных: от 75/50 до 105/75
в возрасте 1–5 лет: от 80/55 до 110/79
для 6–15-летних: от 90/60 до 110/80
для 16–24 лет: от 110/70 до 132/80
для 25–39 лет: от 110/70 до 135/86
для 40–59 лет: от 111/78 до 139/88
для 60 лет и старше: от 116/80 до 147/90
Низкие показатели у грудничков и малышей до 1 года объясняются несовершенством сосудистой системы. Артерии у них недостаточно эластичные, а сеть капилляров густая. По мере взросления тонус организма увеличивается, при этом диапазон колебаний АД становится меньше. У детей старше 5 лет давление растет более медленно, к подростковому возрасту достигая нижней границы нормы взрослого человека.
В школьные годы из-за резких скачков роста и развития возможны более частые изменения показателей, в том числе на протяжении суток. Если состояние не сопровождается плохим самочувствием, волноваться не стоит. Тревогу должно вызывать увеличение показателей на 20 мм и более. В этих случаях требуется коррекция режима дня, консультация у терапевта, эндокринолога и кардиолога.
Еще одна категория людей, у которых значительные изменения АД считаются нормой — беременные женщины. Перестройка гормонального фона и увеличение нагрузки неизбежно сказываются на работе сосудов и внутренних органов В этот период контролировать показатели следует регулярно. Их выход за границы возрастной нормы — повод для дополнительных консультаций у врача.
Как правильно измерять давление
Если поводов сомневаться в состоянии здоровья нет, необязательно измерять артериальное давление ежедневно. Но делать это хотя бы дважды в месяц и при ухудшении самочувствия не повредит. Утренние показатели — сразу после пробуждения, считаются наиболее достоверными. В это время кровоток стабилен. Колебания АД неизбежны при резких движениях, после приема пищи, вследствии нервного и физического напряжения. Не стоит брать тонометр после занятий спортом и другой активной деятельности.
Чтобы цифры показателей не искажались, желательно во время измерений занять расслабленную позу, не двигаться. Тонометр важно располагать на уровне груди. При использовании механического аппарата не следует туго сжимать его манжету. Процедуру следует повторять на обеих руках. Отклонение полученных значений более чем на 5 мм — признак некорректной работы прибора или неправильного его использования.
Последствия нарушений артериального давления
К продолжительному повышению уровня АД приводят функциональные нарушения сердца, почек, лишний вес, стрессы, курение, эндокринные и системные заболевания, атеросклеротические изменения сосудов. У большинства людей начальные отклонения не вызывают тревоги, но опасны для организма. Прогрессирующая гипертензия чревата развитием ишемической болезни, инфарктом миокарда, острым нарушением мозгового кровообращения.
Регулярная гипотония — показатели ниже 85/60 приводят к недостаточному поступлению кислорода и питания в ткани. Эта патология часто возникает вследствие сердечной недостаточности, физического истощения, генетической предрасположенности. Без коррекции она может провоцировать нарушение работы ЦНС, гормонального баланса, анемии и миокардиопатии.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Пульс 120 ударов в минуту в состоянии покоя: причины, что делать, опасно ли это?
Из статьи вы узнаете, что означает, когда пульс 120 ударов в минуту или выше, причины тахикардии в состоянии покоя, в чем опасность и что делать?
Причины патологии
Пульс 120 ударов сердца в минуту – это тахикардия. Причин для ее развития несколько. Большинство носят преходящий характер, и только немногие способны создавать риск для здоровья человека, требуют экстренного медицинского вмешательства.
Физиологические
К временным причинам функционального характера, вызывающим частый пульс, относятся:
- неправильный образ жизни: психоэмоциональное перевозбуждение, стресс – все, что способно изменить электролитный баланс миокарда (дисбаланс калия, натрия, кальция и магния) и повысить частоту сердечных сокращений;
- чрезмерные физические нагрузки;
- беременность.
Патологические
К причинам, которые способны вызвать органические изменения в органах и тканях на фоне пульса в 120-125 ударов/минут в состоянии покоя относятся:
- заболевания сердца, сосудов, других жизненно важных внутренних органов (ИБС, миокардиты, тромбоэмболия легочной артерии (ТЭЛА), ОИМ, генетически обусловленные синдромы, кардиомиопатии разного генеза);
- гипоксия или ишемия тканей;
- заболевания бронхолегочной системы;
- обезвоживание разного генеза;
- неконтролируемый прием лекарств с интоксикацией;
- нарушение работы щитовидной железы (гипертиреоз);
- ВСД;
- ожирение;
- сахарный диабет;
- малокровие любой этиологии;
- гипертермия (+ один градус увеличивает пульс, в среднем, на 10 ударов/минуту).
Провоцирующие факторы
Усугубляют ситуацию с частым пульсом прием психостимуляторов, вредные привычки: алкоголь, курение, крепкий кофе, энергетики; бессонница, недосып; атерогенный профиль питания с преобладанием жирной пищи; страх; дефицит витаминов; токсикоз.
Чтобы нормализовать пульс, достаточно устранить эти факторы.
В чем опасность?
Пульс 120 ударов/минуту характерен для синусового типа, и сам по себе, существуя ограниченное время, не несет большой опасности. Вместе с тем, с одной стороны, с течением времени тахикардия создает риск перехода в экстрасистолию, или фибрилляцию желудочков. С другой, говорит о прогрессировании какого-то первичного заболевания, для которого вполне вероятны фатальные осложнения. К таким опасным последствиям приводят:
- Врожденная аномалия проводящей системы (наличие дополнительных ветвей проводящей системы сердца, которые дублируют импульс, мешая полноценной работе миокарда, полноценному выбросу крови), что приводит гипоксии мозга, обморокам, потере сознания.
- Приобретенные патологии: гипертония, атеросклероз, гипертиреоз с развитием мерцательной аритмии или фибрилляции желудочков. Основная опасность заключается в образовании внутрисердечных тромбов, их отрыве, ишемическом инсульте с высоким риском летального исхода.
Минимизировать или предотвратить опасность можно специальными техниками для снижения пульса:
- периодическая задержка дыхания для активации блуждающего нерва, который способен укротить тахикардию;
- проба Вальсальвы: задержка дыхания с одновременным напряжением живота – суть та же, активация блуждающего нерва;
- проба Ашнера – надавливание пальцами на закрытые глаза, суть прежняя;
Эти приемы могут помочь урежению пульса, но они выполняются либо врачом, либо под присмотром врача, либо по его назначению врача. Самолечение может привести к непредсказуемым последствиям.
Первая помощь
Если начинает частить пульс, нужно успокоиться, выпить прохладной воды, полежать и сделать повторные замеры минут через двадцать. При нормализации пульса повода для беспокойства нет.
Если же к пульсу в 120 ударов/минуту присоединяются опасные симптомы: гипертермия, абдоминальные боли, кардиалгии, предобморочное состояние или обморок, следует вызывать скорую помощь. До приезда врачей нужно минимизировать движения и не принимать никаких лекарств. Исключение составляют седативные капли: Валериана, Пустырник, Корвалол, Валокордин и Валидол под язык. Следует открыть окно, измерить АД.
Если причина тахикардии хорошо известна и приступы случаются часто, есть схема приема препаратов, утвержденная врачом, то нужно положить под язык Анаприлин, принять капсулу Кордарона или таблетку Пропанорма. При высоком давлении – привычный гипотензивный препарат.
Во всех других случаях до приезда врачей все лекарства исключаются.
Когда нужен вызов скорой?
Если пульс 120-125 ударов/минуту не проходит на протяжении получаса, следует немедленно обращаться за медицинской помощью. Помимо тахикардии, пациента могут беспокоить:
- загрудинные боли давящего или жгучего характера, средней интенсивности (если это продолжается более получаса – признак развивающегося инфаркта);
- одышка, которая говорит либо о нарастающей сердечной недостаточности (при полном покое), либо о нарушенном газообмене из-за легочной патологии;
- цианоз носогубного треугольника на фоне неестественной бледности кожи;
- нарушение ритма сердца (экстрасистолия или фибрилляция) может развиться параллельно с учащенным сердцебиением, при этом характерно ощущение замирания сердца;
- холодный, профузный, липкий пот – следствие вегетососудистых нарушений;
- головные боли разного характера и генеза – результат ишемии и гипоксии мозговых структур;
- головокружение, иногда ортостатического характера на фоне низкого АД, потеря ориентации в пространстве с вынужденным лежачим положением;
- нарастающий звон в ушах;
- синкопальные состояния, предобмороки и обмороки – один из самых плохих прогностических признаков, которые говорят о стойкой прогрессирующей ишемии головного мозга с исходом в инсульт;
- страх, панические атаки или полная апатия требуют немедленной коррекции.
Такие симптомы лечатся только стационарно и только квалифицированными специалистами. Время в отдельных случаях идет на минуты.
Особенности лечения
Терапия пульса 120 ударов/минуту, как правило медикаментозная. Используются препараты разных фармакологических групп:
- сердечные гликозиды: Строфантин, Коргликон, Дигоксин, Целанид – улучшают сократимость миокарда, но применяются с большой осторожностью, минимальными дозами и короткими курсами, поскольку обладают способностью кумулироваться, вызывая внезапную остановку сердечной деятельности;
- бета-блокаторы: Беталок, Конкор, Метопролол, Карведилол по показаниям;
- антиаритмики: Анаприлин, Амиодарон – небольшими курсами;
- гипотензивные средства: Ренитек, Ко-ренитек, Норваск, Энап, Амлодипин – при высоком АД со склонностью к дальнейшему росту;
- седативные препараты: Ново-Пассит, Персен, Афобазол – для стабилизации психоэмоционального фона.
Оперативное вмешательство при пульсе 120-125 ударов/минуту проводится по жизненным показаниям: пороки сердца – врожденные и приобретенные, тотальный атеросклероз, требующий баллонной ангиопластики, стеноз со стентированием. Возможна абляция радиоволнами (прижигание) очага патологической активности миокарда или установка водителя ритма (кардиостимулятора).
Во всех случаях ЧСС 120 ударов/минуту априори предполагается изменение образа жизни: отказ от алкоголя, сигарет, сбалансированный рацион с ограничением соли до 5-7 граммов/сутки, дозированная физическая активность.
При синусовой тахикардии 120 ударов/минуту народные средства использовать бессмысленно и даже опасно из-за риска развития осложнений (неточность дозировки).
Норма пульса у мужчин по возрасту в 20, 30, 40, 50, 60 лет в покое и при физической активности
Пульсом именуется толчкообразное ритмичное колебание артерий, капилляров в ответ на сердцебиение. Обычно измеряется артериальный пульс, который создаётся изменением объёма сосудов в течение рабочего цикла сердца. Во время сокращения желудочков стенки растягиваются, во время расслабления они возвращаются к своему исходному размеру.
ЧСС легко установить методом прощупывания крупных артерий. Существует несколько мест, с помощью которых можно измерить пульс:
- Самое распространённое — на внутренней стороне запястья.
- На сонной артерии под нижней челюстью.
- Под коленом.
- Есть и другие места (пах, стопа и пр.), но пульс здесь находится с трудом.
Как правило, для измерения используют лучевую артерию. Она лежит в самом низу предплечья, около его соединения с лучезапястным суставом. Лучевая артерия идеально подходит для измерения ЧСС, так как находится вблизи от поверхности и при этом подпирается снизу лучевой костью, благодаря чему сосуд легко прощупать.
Важно! Для измерения сердцебиения руку следует расслабить.
На сосуд кладут 2–3 пальца и нащупывают пульс, не оказывая сильного давления. Одновременно с этим анализируют характеристики пульса: частоту, ритм, напряжение, величину и наполнение. При определении этих показателей можно установить множество сердечно-сосудистых патологий:
- тахикардию;
- брадикардию;
- фибрилляцию;
- различные виды аритмии;
- экстрасистолию.
Для точных данных пульс нужно измерять в течение минуты. При этом время начать отсчитывать рекомендуется одновременно с первым ударом сердца. При аритмиях можно для надёжности увеличить расчётный период до двух минут. При нагрузке норма пульса у мужчин 35 лет меньше, чем у противоположного пола, но отличие небольшое — всего 5–7 ударов.
Нормативы в любом возрасте следующие:
- нормальный пульс для мужчины до 40 лет и старше — 60–90 ударов;
- при волнении — до 100;
- при тренировках — 115–200, всё зависит от интенсивности упражнений.
Возможные симптомы тахикардии
Возрастные нормальные уровни ЧСС
Пульс у взрослого мужчины, безусловно, отличается от пульсации ребенка и человека преклонного возраста.
Давно составлена подробная таблица нормы пульса у взрослого человека. Вот пример таблицы ЧСС по возрастам у мужчины:
Возраст, годы Границы нормы, удары/мин
| До месяца | 110–165 |
| До года | 100–155 |
| От 1 до 2 лет | 95–140 |
| От 2 до 8 | 70–130 |
| От 8 до 11 | 65–105 |
| От 11 до 15 | 55–100 |
| От 15 до 48 | 60–95 |
| От 48 до 60 | 65–95 |
| Старше 60 | 75–90 |
Данные приведенные выше для сильного пола, являются результатами промеров в спокойном положении. Как видно выше, таблица норм пульса у мужчин по возрасту существенно различается.
У мальчиков
Если посмотреть таблицу легко увидеть, что у малышей с первого дня рождения число сердцебиений много выше, в отличие от старых представителей мужчин. Этот показатель также зависит от роста ребенка и величины сердечка. Чем меньше размеры сердца малыша, тем быстрее оно работает для обеспечения органов и тканей кровью. По этим причинам у маленьких детей процесс обмена веществ быстрее происходит, нежели у взрослых.
Скорость сердечных биений у грудных детей не менее 100 уд/мин. По мере взросления она понижается. К примеру, для подросткового возраста нормальное число биений сердца не менее шестидесяти.
Читайте также: Показатели пульса 80 уд/мин
Для молодых
У парней, достигших возраста 15 лет, но не старших 20, отмечается снижение числа сердечных сокращений. Средняя их частота изменяется в границах 65–70. Небольшие колебания, не связанные с патологиями, дают: различная масса тела и физическая подготовка. У спортсменов эти показатели немного ниже.
Для средних лет
Норма пульса у взрослого мужчины средних лет (30—40 лет) расположена в пределах 60–70 уд. Небольшие отклонения возникают, по причине того, как живет этот представитель мужского пола.
Но в эти годы происходят изменения в тканях организма, ведущие нередко к развитию болезней. Поэтому в 35-летнем возрасте мужскому полу уже важно следить за своим состоянием, чтобы не упустить начальный момент и своевременно провести лечение.
Внимание! В последние годы возрастной порог сердечных патологий снизился до 30—35 лет.
Для пожилых
У человека старше среднего возраста кровь становится более густой, даже если отсутствуют существенные нарушения в состоянии здоровья. Количество сокращений сердца немного увеличивается, и иногда достигает уровня 90, считаемого врачами оптимальным. Пульс у мужчин после достижения 50-летнего рубежа чаще равняется 75 в спокойном положении.
Какие цифры считаются опасными?
Средний критерий принято считать 70 ударов в минуту. Самым непредсказуемым считается максимальный показатель. Он может спровоцировать:
- инсульт — образование тромбов в полости сердца с разрывом сосудов и кровоизлиянием;
- желудочковую недостаточность;
- аритмический шок;
- синкопальные состояния — кратковременная потеря сознания;
- смерть, из-за внезапной остановки сердца.
Вернуться к оглавлению
Оценка работы сердца
Для оценки работы сердца проводится не только измерение пульса в состоянии покоя и при физической нагрузке, но и функциональная проба Руфье. При этом нагрузочном комплексе выполняется три замера частоты сокращений сердца.
Первое измерение проводится в положении лежа или сидя и записывается, как показатель А. После этого испытуемому предлагается выполнить 30 глубоких приседаний за 45 секунд. Далее выполняется второе измерение и записывается, как показатель В. Через 1 минуту пульс подсчитывается еще один раз и записывается, как показатель С.
Расчет значения пробы Руфье проводят по формуле – из суммы показателей А, В и С вычитается 200 и результат делится на 10.
Оценка индекса Руфье проводится следующим образом:
- 0 – отличный показатель;
- от 1 до 5 – хороший показатель;
- от 6 до 10 – удовлетворительный показатель;
- от 11 до 15 – неудовлетворительный показатель (или средняя сердечная недостаточность);
- 15 и более – крайне плохой показатель (или выраженная сердечная недостаточность).
Патологические факторы
Многочисленны и несут опасность для здоровья и жизни. Среди основных причин:
- Заболевания кардиологического профиля. Наиболее распространенная группа. Среди них: ИБС, застойная недостаточность, постинфарктное состояние в период ранней реабилитации. Изменяются реологические свойства крови, орган ускоряет характер активности, наступают выраженные патологические процессы. Кардиогенный шок — еще одно состояние. На сей раз сопряженное с брадикардией (замедлением сердцебиения менее 60-ти уд. мин.).
- Неврологические болезни. Вроде дисциркуляторных нарушений, мигренозных процессов, опухолей гипофиза или гипоталамуса. Следует как можно раньше начинать лечение под контролем группы специалистов.
- Почечные патологии. Недостаточность, пиелонефриты, нефриты и другие подобные явления. Сопровождаются снижением скорости кровотока, гемодинамики и наступлением ишемических изменений со стороны органов и систем.
- Заболевания надпочечников и гормональной структуры вообще. В том числе сахарный диабет, гипо- или гипертиреоз, болезнь Аддисона, гиперкортицизм, гипопитуитаризм. Показано лечение под контролем эндокринолога.
Факторы становления изменения ЧСС многообразны. Необходимо разбираться в вопросе подробно.
Тахикардия — это учащение сердечных сокращений, вызванное различными факторами. Патология протекает по-разному, поэтому лечение проводится специальными препаратами, предназначенными для определённого вида тахикардии.
Препараты для лечения тахикардии сердца
В зависимости от различных факторов, препараты для лечения тахикардии делятся на группы.
В зависимости от типа тахикардии:
- для синусового типа;
- для пароксизмального типа;
- для желудочковой:
- для наджелудочковой тахикардии;
- для фибрилляции желудочков.
В зависимости от артериального давления у пациента:
- при пониженном давлении;
- при нормальном давлении;
- при повышенном давлении.
В зависимости от типа лекарств:
- на натуральной основе;
- на синтетической основе;
- с дополнительным эффектом лечения аритмии.
По способу воздействия:
- сердечные гликозиды (ослабляют сократительную способность миокарда);
- ингибиторы (борются с сердечной недостаточностью);
- тиреостатики (применяются при заболевании щитовидной железы);
- омега- и бета-адреноблокаторы (блокируют проводимость ионов калия, уменьшая выработку АТФ энергии).
Препараты на натуральной основе
Лечение тахикардии сердца подразумевает комплексную терапию, основу которой представляют препараты на основе натуральных компонентов. Такие лекарства обладают накопительным свойством, т.е. не являются эффективными при внезапном приступе, а, скорее, помогут уменьшить частоту возникновения приступов тахикардии.
Ещё одно положительное свойство — способность натуральных препаратов успокаивать нервную систему. Несмотря на отсутствие побочных эффектов, их нужно принимать строго согласно дозировке, потому что входящие в состав средств алкалоиды и эфирные масла приведут к обратному эффекту.
Препараты для лечения тахикардии на натуральной основе изготавливаются из целебных растений, которые имеют ярко выраженные седативные свойства и снижают частоту сердечных сокращений.
| Название растения | Состав | Лекарственные свойства | Как принимать |
| Валериана (корень) | Масляная и уксусная кислоты, борнеол, борнилизовалерианат, пинены, сесквитерпены борнеоловые эфиры муравьиной, гликозиды и алкалоиды | Снижает рефлекторную возбудимость ЦНС, усиливает замедление действий некоторых отделов головного мозга, способствует сонливости, воздействует на проводящую способность и сократительную способность сердца, расширяет коронарные сосуды | Принимать 30-40 капель или 3-4 таблетки три раза в сутки. Принимать курсом в 21 день |
| Боярышник | Полифенолы, кверцетин, флавоноиды витексин | Защищает сердце, восстанавливает повреждённые участки сосудов, выводит токсины, увеличивает способность миокарда к сокращению, излечивает аритмию | Спиртовую настойку принимают по 30 капель 3 раза в день до еды по 1-2 таблетки 3 раза в день, пить чай из 1 ст.л измельчённых плодов с мёдом |
| Пион | Салициловая и бензойная кислоты, пеонол, метилсалицилат | Восстанавливает мозговое кровообращение, снимает нервное напряжение | Принимать по 30 капель 3 раза в день курсом 2 месяца |
| Цикорий (корень) | Витамины группы В, магний и калий | Содержит необходимые сердцу витамины и микроэлементы, инулин полезен для диабетиков, витамины группы В успокаивают нервную систему, расширяет сосуды | Пить 3 чашки растворимого цикория до обеда |
| Трава пустырника | Алкалоиды, иридоиды, флавоноиды, витамины А, С и Е | Обладает кардиотоническим и седативным свойствами, нормализует артериальное давление, уменьшает частоту сердечных сокращений | Чай из 2 ст.л. травы принимают 2 раза в день, таблетки принимают 4 раза в день по 1 шт. |
Лечение синусовой тахикардии
Для синусовой тахикардии сердца характерны следующие проявления:
- пульс в состоянии покоя превышает 90 ударов в минуту;
- дискомфорт в области сердца;
- чувство усталости и измождённости;
- ВСД (признаки дистонии — слабость, рассеянность, нервозность, потливость и тремор рук, озноб в жару и т.д.).
Характерная особенность синусовой тахикардии — относительно здоровое сердце пациента. Редко могут встречаться такие заболевания, как аритмия и гипертония, но основная причина синусовой формы тахикардии — это разбалансировка связи пучка сердечных мышц с вегетативной нервной системой. Возникает подобная патология на фоне стресса, невроза и депрессии. Состояние типично для подростков и женщин с выраженной вегето-сосудистой дистонией (ВСД).
Тахикардия синусового типа не наступает внезапно, но продолжается длительное время, изматывая больного и вызывая чувство страха за своё здоровье. Обычно является спутником невроза и депрессии.
При лечении синусовой тахикардии помогают препараты бета-адреноблокаторы. Они препятствуют воздействию гормона норадреналина, который провоцирует учащённость и интенсивность сердечных сокращений, уменьшая тем самым потребность миокарда в кислороде. Лечение тахикардии сердца подразумевает следующие препараты:
- Анаприлин — аптечный препарат с активно действующим компонентом пропранололом. Он уменьшает амплитуду сердечных сокращений. Миокард меньше сокращается, поэтому уменьшается потребность в кислороде. Применяется 3-4 раза в сутки. Препарат кладётся под язык за 15 минут до еды, начинает действовать через 5 минут. Наибольшая активность наступает спустя 1,5 часа.
- Атенолол или бетакард, имеет в составе компонент атенолол, являющийся избирательным адреноблокатором. Угнетает возбудимость сердечной мышцы, стабилизирует ритм сердца, уменьшает амплитуду сердечных сокращений. Помогает восстанавливать сердечный ритм, успокаивает нервную систему. Принимается по 1-2 таблетки 3 раза в день перед едой с небольшим количеством воды.
- Верапамил — блокатор кальциевых каналов, снижает тонус периферических артерий. Блокирует поступление в клетку кальция, который трансформирует энергию АТФ в механическую энергию. Миокард меньше сокращается и требует меньшее количество кислорода. Применяется при приступе тахикардии по 2-3 таблетки, в профилактических целях – по 1 таблетке 3 раза в день.
- Аритмил содержит амиодарон, альфа- и бета-адреноблокатор. Снимает тонус коронарных сосудов, успокаивает парасимпатическую нервную систему. Вызывает замедление сердечного ритма, снижает артериальное давление за счёт уменьшения сосудистого тонуса.
- Обзидан — неизбирательный бета-адреноблокатор. Снимает напряжение при стенокардии, уменьшает давление, снижает сократимость миокарда, понижает частоту сердечного ритма.
Препараты для лечения пароксизмальной тахикардии
Тахикардия пароксизмального типа характеризуется приступами пароксизмы — учащенного сердцебиения с увеличением пульса свыше 140 ударов в минуту в спокойном состоянии. Развивается на фоне заболевания сердца при перенесённом инфаркте и сопровождается аритмией. Характерные черты:
- резкое начало приступа;
- головокружение и шум в ушах;
- потливость, тошнота, метеоризм;
- обморок.
При пароксизмальной тахикардии пациенту необходима срочная госпитализация. После снятия острого приступа больной проходит восстанавливающую терапию, заключающуюся в приёме бета-адреноблокаторов и антиаритмических препаратов. Главная опасность — переход тахикардии в мерцание желудочков с приступами до 300 ударов в минуту и вероятностью смертельного исхода в 80% случаев заболевания.
Препараты для лечения тахикардии сердца пароксизмального типа:
- Дигоксин — сердечный гликозид, получаемый из растения наперстянки шерстистой. Увеличивает внутриклеточное содержание ионов натрия и уменьшает количество ионов калия. Это вызывает повышение в клетке ионов кальция, которые увеличивают сократимость миокарда. В итоге увеличивается активность блуждающего нерва, снижает скорость работы предсердий. Принимается по 3-5 таблеток натощак.
- Амиодарон влияет на мышечные клетки сердца, удлиняя потенциал их действия. Лекарство вызывает эффект брадикардии, замедляя сердечный ритм. При приступах тахикардии принимается по 1-2 таблетке 2 раза в день. Нельзя принимать более 6 таблеток в сутки.
- Кордарон — это инъекция для уменьшения частоты сердечных сокращений. Ослабляет влияние тиреоидных гормонов на миокард, увеличивает коронарный кровоток.
- Дилтиазем — блокатор кальциевых каналов, уменьшает напряжение стенок миокарда. Вызывает расслабление гладкой мускулатуры, снижает тонус коронарных сосудов. Не вызывает привыкания.
- Соталекс уменьшает тяжёлые проявления тахикардии, поддерживает нормальный синусовый ритм. Принимается по 2-3 таблетки 2 раза в день.
Препараты для лечения фибрилляции желудочков
Фибрилляция (мерцание) желудочков — это самая опасная форма тахикардии, при которой частота сердечных сокращений в спокойном состоянии достигает 300 ударов. Возникает как осложнение ишемической болезни сердца, гипертрофической кардиомиопатии. Характерные признаки:
- остановка сердца и кровообращения;
- потеря сознания;
- судороги;
- непроизвольное мочеиспускание;
- синюшность кожи.
Если случился приступ, единственным способом завести сердце является применение электрических дефибрилляторов — специальных устройств, дающих электрический импульс. Далее больному вводят серьёзные препараты, например:
- Орнид — раствор, устраняющий раздражение симпатических нервов, повышает порог возбудимости желудочков, нормализует деятельность клеток миокарда, приводит в норму патологические изменения.
- Новокаинамид — раствор или таблетки, активным веществом которых является прокаинамид. Уменьшает кровяное давление, тормозит поток ионов натрия, увеличивая способность проводимости ионов кальция. Применяется по самочувствию пациента. Нельзя принимать без консультации врача.
- Магнезия или магниевая соль серной кислоты снимает спазмы гладкой мускулатуры, расширяет сосуды, компенсирует нехватку магния в организме. Применяется совместно с другими препаратами во время приступа мерцания желудочков.
Препараты от тахикардии при высоком давлении
Препараты от тахикардии людям, страдающим артериальной гипертензией, также содержат вещества, понижающие давление. К ним относятся:
- Фенобарбитал — это мощное седативное средство, успокаивающее нервную систему. Применяется в случае нервной возбудимости, психоэмоционального расстройства, за которым следует сердечный приступ. Является психотропным средством, принимается по рецепту врача.
- Эгилок — это бета-адреноблокатор, имеет избирательное действие. Снижает артериальное давление, увеличивает просвет коронарных сосудов.
- Триамтерен — препарат, снижающий проводимость ионов калия. Уменьшает проявления гипертонии, нормализует сердечный ритм.
Препараты от тахикардии при нормальном давлении
При нормальном давлении пульс учащается в зависимости от внешних обстоятельств. Пациент может быть болен, и тахикардию вызовет высокая температура. При воспалениях и сильных болях также характерно учащённое сердцебиение. Поэтому препараты должны подразумевать седативное действие.
- Бисопролол — нормализует частоту сердечных сокращений, повышает жизненный тонус, не вызывает понижения давления и чувства усталости.
- Верапамил — нормализует сердечный ритм, его можно принимать даже беременным на последних сроках, если угроза повышенного сердечного пульса представляет угрозу для жизни малыша.
- Трикардин — сердечные капли на основе пустырника, пустырника и валерианы. Содержит природные вещества, снимающие причины учащённого сердцебиения при повышенных физических нагрузках и неврозах.
Препараты от тахикардии при низком давлении
Лечение тахикардии сердца при низком давлении переносится особенно тяжело, поэтому нужны специальные препараты. Сосуды и так находятся в повышенном тонусе, кровообращение несколько замедленно, и сердцу приходится увеличивать нагрузку для лучшей перекачки крови. Поэтому препараты должны не только снизить пульс, но и немного увеличить давление.
- Грандаксин — это препарат, относящийся к группе бензодиазепинов. Обладает стимулирующим действием, помогает бороться с утомляемостью и низким давлением. Снимает тревожность и характерную для неё нервозную тахикардию.
- Мезапам — снижает нервную возбудимость, убирает учащённый пульс, справляется с симптомами ВСД. Нормализует давление, придаёт тонус.
Как узнать, какой препарат от тахикардии нужно принимать
Тахикардия сердца — серьезное нарушение, поэтому лечиться самостоятельно в данном случае нельзя. Нужно обратиться к кардиологу и пройти обследование. Доктор выпишет нужные лекарства.
Учитывая, что болезнь во многом зависит от индивидуальных особенностей организма пациента, препараты не всегда удается подобрать сразу, поэтому если самочувствие не улучшается, нужно ещё раз обратиться к врачу за новыми рецептами.
Тахикардия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Тахикардия – состояние, при котором частота сердечных сокращений составляет более 100 ударов в минуту. Тахикардия не является самостоятельным заболеванием, а представляет собой симптом (проявление) некоторых заболеваний. Кроме учащенного сердцебиения это состояние характеризуется одышкой, слабостью, болью в груди, иногда потерей сознания.
При нарастающей одышке и боли в груди необходимо немедленно обратиться за медицинской помощью.
Разновидности тахикардии
Одна из классификаций разделяет тахикардию на физиологическую и патологическую.
Для физиологической тахикардии характерно отсутствие поражения сердечной мышцы и проводящих путей сердца. Такой вид тахикардии можно назвать компенсаторным, так как развиваются она в ответ на повышение потребности организма в кислороде, например, во время занятий спортом, психоэмоционального напряжения, нахождения на высокогорье и т.д.
Для физиологической тахикардии характерны следующие проявления:
- изменения частоты сердечных сокращений носят преходящий характер (не являются постоянными);
- присутствует очевидная связь с провоцирующим фактором (стрессом, сильным волнением, физическими нагрузками);
- по завершении действия провоцирующего фактора частота сердечных сокращений постепенно приходит в норму;
- отсутствуют патологии со стороны сердечно-сосудистой системы (например, врожденные пороки сердца, перенесенные инфаркты, поражения клапанного аппарата сердца и прочих нарушений ритма сердца).
Патологическая тахикардия наблюдается при следующих заболеваниях и состояниях:
- Гиперфункция щитовидной железы (гипертиреоз, тиреотоксикоз, диффузный токсический зоб).
- Заболеваний надпочечников с их гиперфункцией и, как следствие, повышенным выбросом адреналина в кровь.
- Поражения проводящих путей сердца вследствие перенесенного инфаркта, врожденной патологии клапанного аппарата сердца.
- Наличие анемии (снижения уровня гемоглобина крови).
- Поражения сердечной мышцы (например, миокардит, перикардит).
- Гормональная перестройка организма (беременность, климактерический период).
Возможные причины тахикардии
Тахикардия при гиперфункции щитовидной железы чаще отмечается у женщин, чем у мужчин. Повышение уровня гормонов щитовидной железы отражается на синусовом узле, который располагается в правом предсердии. Он генерирует электрические импульсы, вызывающие сокращения миокарда. При высоком уровне гормонов они воспроизводятся хаотично, воздействуя на сердце. В результате сердцебиение учащается, возникает тахикардия.
Дисфункция коры надпочечников, или болезнь Аддисона, при которой надпочечники не могут вырабатывать достаточное количество гормонов. Их дефицит приводит к тому, что почки начинают быстро выводить с мочой натрий и воду, возникает обезвоживание организма, нарушается водно-электролитный баланс, загущается кровь, замедляется циркуляция и кровоснабжение периферических тканей. На фоне этих изменений происходят патологические изменения сердечно-сосудистой системы.
При анемии увеличение числа сердечных сокращений обусловлено необходимостью поддерживать необходимый уровень кислорода в крови в условиях дефицита гемоглобина.
Напомним, что гемоглобин является переносчиком кислорода к тканям и находится в эритроцитах.
При снижении уровня гемоглобина увеличение частоты сердечных сокращений позволяет «прогонять» кровь с кислородом к тканям быстрее, что дает возможность частично поддерживать необходимый уровень оксигенации. Выделяют несколько видов анемий, в том числе связанных с патологией костного мозга (например, апластические анемии, лейкозы), с недостатком микроэлементов (железодефицитная, В12- и фолиеводефицитная анемии), анемии вследствие кровопотери (хронической и острой).
При подозрении на развитие анемии вследствие острой кровопотери необходимо незамедлительно обратиться за медицинской помощью.
Тахикардии беременных обусловлены как увеличением потребности организма матери и плода в кислороде, так и ростом потребления сывороточного железа, фолатов, цианокобаламина.
Тахикардия может развиться на фоне приема некоторых лекарственных препаратов, употребления кофе и кофеинсодержащих продуктов, энергетических напитков, содержащих таурин, табакокурения.
К каким врачам обращаться
При подозрении на патологию щитовидной железы или надпочечников нужно обратиться к эндокринологу. Для лечения состояний, связанных с нарушением работы сердца, – к кардиологу. При наличии анемии — к терапевту или гематологу. Беременные женщины наблюдаются в женской консультации, где врач – акушер-гинеколог может своевременно выявить патологию и назначить лечение.
Диагностика и обследования при тахикардии
При обращении пациента с симптомами, характерными для тахикардии, необходимо выяснить, является ли тахикардия первопричиной ухудшения самочувствия, побудившей пациента обратиться к врачу, или она вторична и имеется основное заболевание.
При наличии подозрений на патологию щитовидной железы определяют в крови уровень гормонов щитовидной железы (Т3 – трийодтиронин, Т4 – тироксин и их свободные фракции) и уровень тиреотропного гормона.
Для дифференциальной диагностики врач может рекомендовать комплекс лабораторных анализов (скрининг).
Для диагностики заболеваний надпочечников необходимо определить уровень альдостерона и ренина в крови и моче в условиях покоя и после проведения стресс-тестов, адренокортикотропного гормона, содержание в крови натрия и калия.
Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl.
Краткая характеристика определяемых �…
Для определения степени выраженности анемии необходимо сдать общий анализ крови с определением уровня гемоглобина и эритроцитов.
Для более полной диагностики оценивается уровень сывороточного железа, витамина В12 (цианокобаламина), эритропоэтина, трансферрина и фолиевой кислоты.
Железо сыворотки (Iron, serum; Fe)
Определение концентрации железа в сыворотке крови в комплексе с другими тестами (см. белки, участвующие в обмене железа) используют в диагностике железодефицитны�…
Эритропоэтин (Erythropoetin)
Синонимы: Анализ крови на эритропоэтин; ЭПО; Гемопоэтин.
Erythropoietin; EPO.
Краткая характеристика исследуемого аналита Эритропоэтин
Эритропоэтин – гликоп�…
Трансферрин (Сидерофилин, Transferrin)
Синонимы: Переносчик железа; Сидерофилин. Siderophilin, Transferrin; Tf.
Краткая характеристика определяемого вещества Транферрин
Транферрин – плазменный бел�…
Фолиевая кислота (Folic Acid)
Фолиевая кислота − витамин, необходимый для нормального синтеза ДНК (особенно в онтогенезе) и процессов кроветворения.
Синонимы: Витамин В9; Фолацин; Пте�…
Для удобства существует комплекс диагностических мероприятий «анемия», позволяющий сократить время постановки диагноза.
Обследования во время беременности включают, в том числе, исследования, позволяющие контролировать баланс микроэлементов в организме матери.
Особое внимание во 2-м триместре уделяется уровню сахара в крови матери и плода. Для этого используется пероральный глюкозотолерантный тест.
Глюкозотолерантный тест при беременности
Синонимы: Анализ крови на ГТБ при беременности; Пероральный глюкозотолерантный тест (ПГТТ); Тест на толерантность к глюкозе; Проба с 75 граммами глюкозы.
Glucose toleranc…
При подозрении на заболевания сердца необходимо выполнить ЭКГ, ЭхоКГ.
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Мониторирование ЭКГ по Холтеру (холтеровское мониторирование) в течение 24, 48 или 72 часов проводят для подтверждения нарушений ритма сердца при отсутствии тахикардии в момент регистрации стандартной ЭКГ.
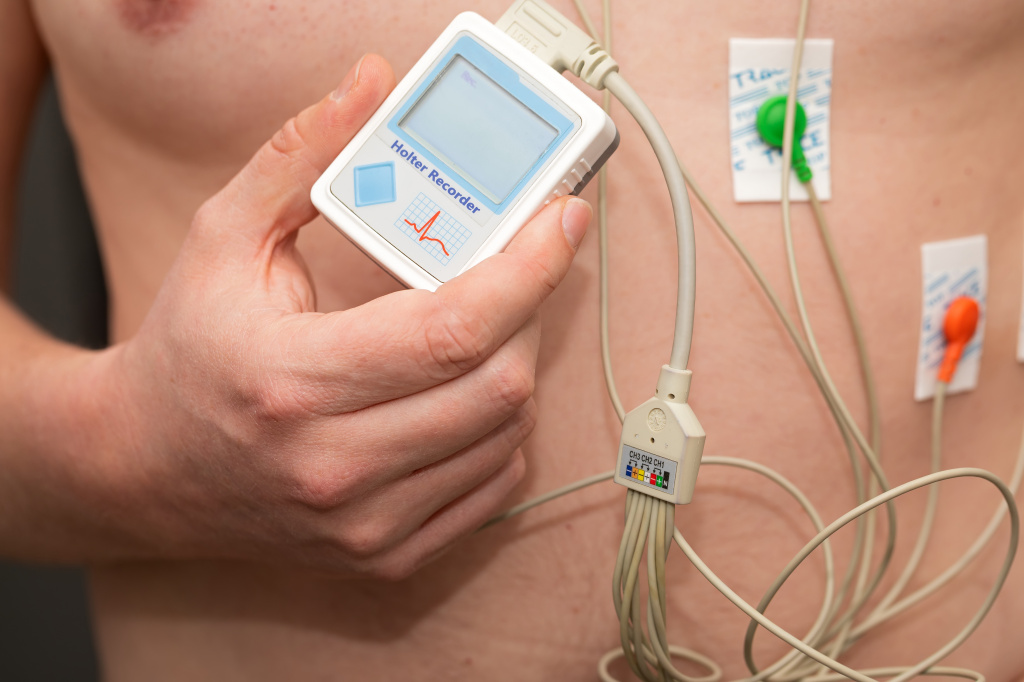
Для снижения частоты развития приступов тахикардии, вызванных приемом некоторых лекарственных препаратов, злоупотреблением кофе и табакокурением, достаточно ограничить поступление в организм этих веществ и отказаться от курения.
Поводом для обращения за медицинской помощью при тахикардии может стать:
- Внезапное появление одышки (чувства нехватки воздуха) и ее нарастание.
- Возникновение боли в груди, которая может отдавать в нижнюю челюсть, левую руку, лопатку, жжение, боль или дискомфорт в эпигастрии.
- Развитие резкой слабости, потеря сознания.
- Жидкий черный стул (в медицине данное состояние имеет название – мелена), являющийся клиническим признаком желудочно-кишечного кровотечения.
Лечение тахикардии
При формировании плана ведения пациента необходимо принимать во внимание следующее обстоятельство: если тахикардия развивается вследствие острого кровотечения, сердечной недостаточности, артериальной гипотензии или физической нагрузки, учащение ритма сердца является компенсаторным механизмом, подавление которого может привести к декомпенсации и резкому ухудшению состояния пациента. В этих случаях препараты, уменьшающие частоту сердечного ритма, не назначают.
При тахикардии, вызванной снижением уровня гемоглобина, выясняют его причину. Например, при железодефицитной анемии назначают препараты железа, при курсовом приеме которых за достаточно короткий срок отмечается положительная динамика.
При своевременном начале лечения В12- и фолиеводефицитной анемии уже через 7–10 дней в анализе крови отмечается повышение уровня ретикулоцитов, что говорит о правильности назначенной терапии.
Гиперфункция щитовидной железы корректируется препаратами, блокирующими синтез Т3-, Т4-гормонов. Подбором доз препарата, определением необходимости его назначения должен заниматься только врач-эндокринолог.
В лечении болезни Аддисона используются гормональные препараты, их выбор осуществляет врачом-эндокринологом с учетом индивидуальных особенностей пациента, исходя из данных анализов крови на содержание гормонов, уровня калия, натрия.
В лечении тахикардии, связанной с патологией сердечно-сосудистой системы, применяют различные группы препаратов, влияющие как на уровень артериального давления, так и на состояние самого миокарда. Например, группа препаратов, объединенных названием бета-блокаторы, снижает частоту сердечных сокращений, тем самым обеспечивая увеличение насыщения сердечной мышцы (миокарда) кислородом.
Источники:
- Дубикайтис Т.А. Обследование пациента с тахикардией в общей врачебной практике. Российский семейный врач, журнал. 20(3):2016. С. 35-46.
- Клинические рекомендации «Наджелудочковые тахикардии». Российское кардиологическое общество. 2020.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
9836
04 Февраля
-
9725
04 Февраля
-
10626
16 Января
Похожие статьи
Профузное потоотделение
Профузное потоотделение: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Замирание сердца
Замирание сердца: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Сердечные аритмии
Причины аритмий разнообразны. Некоторые из причин нарушений ритма сердечных сокращений кроются непосредственно в структуре сердечной мышцы.
Тромбоцитоз
Тромбоцитоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Как измерить свой пульс, и зачем это делать
Частота сердечных сокращений (ЧСС), которую нередко называют «пульсом», показывает, сколько раз в минуту бьется сердце. Этот показатель различается в зависимости от того, что делает человек. Во время сна частота сердечных сокращений значительно ниже, чем во время бега.
Несмотря на то, что ЧСС и пульс выражаются одинаковыми цифрами, техническая разница между этими двумя показателями есть.
ЧСС – это показатель того, столько ударов сердца происходит за определённый промежуток времени, обычно за минуту.
Пульс – это индикатор движения крови по артериям. Приложив палец к крупной артерии, можно почувствовать, как сердце перекачивает кровь.
Врачи используют показатель частоты сердечных сокращений для контроля здоровья человека. А люди, занимающиеся спортом, – чтобы определить эффективность тренировок.
Что такое нормальная частота сердечных сокращений?
Для человека старше 18 лет нормальная ЧСС в состоянии покоя составляет от 60 до 100 ударов в минуту. Чем более натренирована сердечно-сосудистая система – тем меньше требуется сердечных сокращений, чтобы организм получил необходимые питательные вещества и кислород с кровью.
У профессиональных спортсменов ЧСС в покое может быть около 40 ударов в минуту.
Нормальным пульсом в состоянии покоя считается:
— Для новорожденного – 120-160 ударов в минуту,
— Для малыша от 1 месяца до года – 80-140 ударов в минуту,
— Для ребёнка в возрасте от 2 до 6 лет – 75-120 ударов в минуту,
— Для ребенка в возрасте от 7 до 12 лет – 75-110 ударов в минуту,
— Для людей старше 18 лет – 60-100 ударов в минуту,
— Для взрослых спортсменов – 40-60 ударов в минуту.
Как проверить свою ЧСС?
На запястье (на лучевой артерии). Поверните руку ладонью вверх. Положите два пальца на запястье с наружной стороны руки. Почувствуйте толчки крови под подушечками пальцев. Возьмите часы или секундомер и посчитайте количество толчков в течение минуты или 30 секунд, умножив этот показатель на два.
На шее (на сонной артерии). Поместите указательный и безымянный пальцы руки на шее, рядом с трахеей. Посчитайте количество ударов в минуту.
Кроме того, пульс можно проверить и на других крупных сосудах:
— в районе бицепса или локтевого сгиба,
— на голове рядом с ухом,
— посредине подъема стопы,
— на виске,
— на краях нижней челюсти,
— в паху.
Также вы можете воспользоваться пульсометром. Пульсометры существуют в качестве самостоятельных приборов, но могут входить в конструкции часов и даже мобильных телефонов.
Что влияет на ЧСС?
На частоту сердечных сокращений влияют несколько факторов:
— тренированность,
— температура окружающей среды,
— положение тела (стоя, сидя, лежа),
— эмоциональное состояние: волнение, гнев, страх, тревога приводят к повышению ЧСС,
— наличие лишнего веса,
— прием лекарств, алкоголя или курение.
Если у нетренированного человека сердце бьется слишком медленно – менее 60 ударов в минуту – это называется брадикардия.
Если в состоянии покоя у взрослого нетренированного человека сердце бьётся быстрее 100 ударов в минуту – это называется тахикардия.
Если вы наблюдаете у себя подобные симптомы, которые сопровождаются головокружением, одышкой или обмороком – срочно обратитесь к врачу.
Что такое максимальная частота сердечных сокращений?
Этот показатель говорит о том, сколько ударов в минуту ваше сердце может сделать максимально – при физической нагрузке. Во время занятий спортом он позволяет оценить, насколько интенсивна нагрузка, которую вы получаете.
Обычно максимальная ЧСС считается по математической формуле, в которой учитывается возраст человека.
Для взрослых мужчин МЧСС = 220 – возраст. То есть у 25-летнего мужчины максимальная частота сердечных сокращений будет составлять 195 ударов в минуту.
Для взрослых женщин расчёт такой же, но иногда применяется формула с поправкой: МЧСС = 226 – возраст. То есть для 25-летней женщины этот показатель будет составлять 201 удар в минуту.
В наше время у многих людей наблюдаются проблемы с функционированием сердечно-сосудистой системы. Нередко при этих патологиях увеличивается частота сердечных сокращений –повышается пульс. Медики различают физиологическое учащение пульса и патологическое, поэтому если у человека есть подозрения на то, что у него неправильно работает сердце, ему лучше сразу обратиться к врачу.
О нормах пульса и о том, почему у людей развивается тахикардия, рассказывает врач-терапевт, кандидат наук, специалист в области сердечно-сосудистых заболеваний, организатор «Клуба бывших гипертоников» Александр Юрьевич Шишонин.
Физиологические показатели пульса у людей разного возраста
Прежде чем искать ответ на вопрос: «Как понизить высокий пульс?», нужно удостовериться в том, что у вас действительно есть с этим проблема. Физиологические показатели сердцебиения могут варьировать в значительном диапазоне. Для каждого человека они индивидуальны.

Примечание. Частота биения сердца у представительниц слабого пола несколько выше, по сравнению с мужчинами. Небольшие отклонения от нормы могут наблюдаться, однако они должны быть обусловлены индивидуальными особенностями организма.
Как измерять пульс?
Частоту сердцебиения можно измерять в разных точках: на висках, на шее или в области сердца. Однако проще всего это сделать на запястье. Частоту пульса лучше определять на правой руке, так как он там лучше прощупывается. Измерять количество ударов нужно в течение 10 сек., затем полученный результат умножают на 6. Таким образом, устанавливают среднюю частоту сердцебиения.

Причины учащения сердцебиения
Этиология тахикардии может быть связана с разными эндо- и экзогенными факторами:
- беременность;
- сбой в работе ЦНС;
- интоксикация;
- злокачественные новообразования;
- лишний вес;
- заболевания сердечно-сосудистой системы;
- наличие вредных привычек (употребление спиртного, прием наркотиков, курение);
- психоэмоциональное напряжение (радость, страх, стресс и т. п.);
- чрезмерные физические нагрузки;
- а- и гиповитаминозы;
- дисфункция щитовидки;
- менопауза;
- бесконтрольный прием некоторых медикаментов;
- систематическое переедание;
- анемия;
- тепловой удар;
- хроническая усталость.

Мнение опытного врача-терапевта
Многие люди ищут ответы на вопросы, как снизить высокий пульс и какие показатели считаются нормой. Александр Шишонин отметил, что для каждой возрастной категории пациентов установлены свои нормы.
Итак, нормальный пульс для взрослых – 60-70 ударов в минуту. Если у человека пульс – 80, то это также не считается патологией. Ниже или выше указанных цифр – это уже отклонение. Как отмечает доктор Шишонин, низкий пульс более опасный для здоровья человека, чем высокий.

В медицине низкий пульс называют брадикардией, высокий – тахикардией. Гипертония часто сопровождается учащенным пульсом. При гипоксии нарушается работа головного мозга, в том числе и сосудистого центра. Для того чтобы организм нормально работал, головной мозг отдает приказ, в результате чего повышается давление или пульс, то есть частота сердечных сокращений.
Рекомендация. Для того чтобы снизить высокий пульс, если он возник на фоне гипертонии, спровоцированной шейным остеохондрозом, можно использовать гимнастику для шеи, разработанную доктором Шишониным. Простые упражнения способствуют насыщению мозга кислородом, в результате чего пульс автоматически снижается.
Чтобы скачать гимнастику, вступайте в наше сообщество «Клуб бывших гипертоников». Информация предоставляется бесплатно. Там же вы сможете узнать больше о многих других аспектах здоровья, связанных с артериальным давлением, остеохондрозом, атеросклерозом, задать свои вопросы доктору Шишонину и просто пообщаться.
Природой так заложено, что центры, регулирующие наше дыхание и сердцебиение, работают совместно, поэтому при тахикардии возникает так называемое поверхностное дыхание. И стоит человеку только начать сознательно глубоко вдыхать, с паузой на вдохе и выдохе – он заметит, что через 5 мин. такого дыхания тахикардия снизится и ему станет легче.
В экстренных случаях, когда показатели биения сердца достигают 180-200 уд/мин, нужно, вызывать скорую помощь. До ее приезда необходимо вызвать рвоту, после чего глубоко выдохнуть и вдохнуть носом. Также полезно в течение нескольких секунд сильно надавливать на область внутреннего угла глазного яблока. Легкий массаж шеи в данном случае также не помешает. Эти простые действия помогут снизить пульс до допустимых показателей.
Профилактические меры при тахикардии
Для того чтобы пульс находился в пределах физиологической нормы, медики рекомендуют придерживаться следующих правил:
- рационально питайтесь;
- постарайтесь удалить из своего рациона жирную пищу, продукты, содержащие алкоголь и кофеин;
- ведите здоровый образ жизни;
- больше находитесь на свежем воздухе;
- контролируйте свой вес;
- не переедайте;
- полноценно отдыхайте;
- употребляйте много овощей и фруктов;
- избегайте стрессовых ситуаций и физического переутомления.
Совет. Не забывайте о том, что измерение кровяного давления и частоты пульса – залог вашего здоровья.
Заключение
Каждый человек должен знать физиологические значения пульса, так как учащенное сердцебиение может указывать на наличие серьезных патологий в организме. Тем, кто хочет нормализовать свой пульс, нужно придерживаться вышеуказанных рекомендаций, ведь они направлены на улучшение работы сердца и сосудов. Принимать лекарства следует только по назначению врача.
Если частота сердечных сокращений опускается ниже границы нормы (60 ударов в минуту), то тогда можно говорить о развитии брадикардии. Практически все причины снижения пульса связаны с патологическими состояниями организма. Их можно разделить на несколько видов — экстракардиальные (связано с заболеваниями не связанными с сердцем), органические (связано с заболеваниями сердца). А также токсикологические и физиологические состояния.
Симптомы низкого пульса
- головокружение
- слабость
- полуобморочные и обморочные состояния
- усталость
- затрудненное дыхание
- боли в груди
- колебания артериального давления
- нарушение концентрации внимания и памяти
- кратковременные расстройства зрения
- эпизоды спутанного мышления
- умеренную и сильную головную боль
- онемение, холод в конечностях
Причины снижения пульса
Физиологические факторы:
- сон в ночное время суток
- пребывание в условиях низких температур
- гормональные перебои в подростковом возрасте
- профессиональные занятия спортом
Заболевания сердца:
- ишемия сердечной мышцы
- инфаркт миокарда
- сердечная недостаточность
- кардиомиопатия
- миокардит
- пороки сердца — врожденные, приобретенные
Токсикологические факторы:
- острая интоксикация организма
- беспорядочный прием медикаментов, в частности мочегонных, стимуляторов сердечной деятельности и давления
- недостаток или избыток в организме ионов (калия, магния, натрия, кальция) негативно влияют на сердце
- курение, употребление наркотических средств, алкогольных напитков
Прочие заболевания и состояния, которые могут приводить к низкому пульсу:
- вегетососудистая дистония.
- анемия
- заболевания органов дыхания — бронхит, астма
- внутричерепное давление на фоне отеков, кровоизлияний, новообразований в головном мозге
- тяжелые инфекционные заболевания — гепатит, брюшной тиф, дифтерия, менингит
- заболевания эндокринной системы — сахарный диабет, нарушения функции щитовидной железы, надпочечной функции
Первая помощь
Если низкий пульс не связан с серьезными заболеваниями сердца, то можно прибегнуть к средствам, которые найдутся в домашних условиях:
-
капли Зеленина (специальный препарат для устранения симптомов брадикардии на растительной основе, в состав которого входит экстракт валерианы, листья белладонны, трава конвалия, ментол). Принимать 25 капель 3 раза в день до полного устранения симптомов. Капли противопоказаны при органических поражениях сердца, зрения и поджелудочной железы.
Если низкий пульс обусловлен заболеваниями сердца или другими патологическими состояниями организма, то действовать нужно быстро, особенно если присутствуют сразу несколько симптомов, и обязательно вызвать «скорую помощь».
Пока ожидаете «скорую помощь» нужно:
-
уложить на спину, подложив валик под ноги, чтобы они находились немного выше, чем сердце
-
если среди симптомов наблюдается боль в области сердца, можно дать нитроглицерин. Этот препарат действует быстро, уже через 5 минут наступит облегчение
-
можно принять некоторые медикаменты (экстракт белладонны). Данный препарат подойдет тем, у кого симптомы приступы брадикардии появились впервые. Две таблетки препараты нужно измельчить и высыпать под язык. Но действие проявится не так скоро, как от нитроглицерина, и проявится только через минут 30.
Профилактика
Своевременное устранение экстракардиальных причин. Лечение органических поражений сердца. Уменьшение токсических воздействий на миокард, а также правильный подбор дозировок лекарственных средств позволят предотвратить развитие брадикардии. А также физкультура, народные рецепты, традиционная медицина и положительные эмоции. И еще к одному из методов профилактики низкого пульса можно отнести своевременное измерение пульса. В современных тонометрах присутствует функция не только измерения артериального давления, но и измерение пульса. Компанией Microlife разработана технологию PAD, которая позволяет получить точный результат даже у пациентов с нарушениями ритма. Тонометры с технологией AFIB компании Microlife позволяют во время измерения АД провести скрининг наличия мерцательной аритмии, что в последствие может предупредить серьезные последствия данного заболевания.