Последнее обновление: 18.01.2023
Врач акушер-гинеколог высшей категории
Заведующая гинекологическим отделением сети многопрофильных клиник «Медгард-Саратов»
Вагинальная микрофлора является особой экосистемой женского организма, обеспечивающей защиту детородных органов от инфекций, патогенных микроорганизмов и грибковых инфекций, которые способны вызвать развитие воспалительных процессов в матке, яичниках и самой вагине.
В нормальных условиях вагинальная флора находится в идеальном балансе, однако иногда это равновесие может нарушаться.
В таких случаях необходимо своевременно провести восстановление и нормализацию микрофлоры влагалища, чтобы не допустить развития ряда опасных заболеваний.
Ниже будет приведена информация о том, что представляет собой вагинальная флора, в чем ее важность для женского здоровья и последующего деторождения, какие причины влияют на нарушение ее баланса. Также мы рассмотрим, как восстановить и нормализовать микрофлору влагалища лекарственными препаратами и народными средствами.
Нормальная микрофлора влагалища
Вагинальная флора представлена совокупностью полезных и транзиторных микроорганизмов, находящихся в строгом равновесии: в нормальных условиях полезная флора значительно превышает условно-патогенную.
Приблизительно 95-98% всей вагинальной флоры представлено лактобациллами (палочками Дедерлейна).
Именно лактобациллы (Lactobacillus), разрушая гликоген, вырабатывают молочную кислоту, обеспечивающую кислую среду в вагине и защищающую ее от инфицирования. Оставшиеся 2-5% флоры представлены грамположительными палочками, грамотрицательными кокками, грамположительными кокками, грамотрицательными облигатно анаэробными палочками и энтеробактериями.
Все эти представители вагинальной флоры находятся в симбиозе с организмом человека, не причиняя здоровью вреда, а, напротив, защищая его от болезней. При нормальном функционировании микрофлоры, инфекция, попадая в вагину, нейтрализуется за счет кислой среды.
Микрофлора половых путей в разные периоды жизни женщины не одинакова и отражает влияние комплекса факторов как внешней , так и внутренней среды.
Даже на протяжении одного менструального цикла выявляются колебания по фазам. Так, в первые дни цикла рН среды влагалища повышается до 5-6, что связано с распадом клеток эндометрия (Endometrium) и крови, при этом число лактобактерий падает, но баланс поддерживается увеличением факультативных и облигатных анаэробов. При завершении менструаций все быстро восстанавливается и к середине цикла и фазы секреции составляет 3,8- 4,5, и сопровождается максимальным числом лактофлоры, содержанием гликогена и молочной кислоты.
Дисбактериоз микрофлоры влагалища
Когда же микрофлора влагалища нарушена, количество лактобацилл уменьшается. Вместо нормального уровня кислотности, равного 3,8-4,5, наблюдается защелачивание, при котором pH составляет 4,5 и выше. Это приводит к снижению местного вагинального иммунитета и наступлению благотворных условий для развития инфекционных воспалительных и невоспалительных заболеваний. Нарушение вагинального баланса принято называть бактериальным вагинозом, дисбиозом и влагалищным дисбактериозом (Dysbacteriosis).
Нарушение микрофлоры влагалища: причины дисбаланса
Существует ряд факторов, влияющих на степень вероятности нарушения баланса вагинальной флоры. Среди них можно отметить следующее:
- Гормональные всплески, наблюдающиеся во время беременности, кормления ребенка грудью, абортов, пременопаузы, климакса, переходного периода, нерегулярной половой жизни. Например, многие женщины интересуются у своих гинекологов о том, как восстановить микрофлору влагалища после родов, так как из-за гормональных сдвигов слизистая становится чрезмерно сухой и раздраженной.
Мнение эксперта
Как только уровень эстрогенов в силу различных причин падает, наблюдается изменение влагалищного биоценоза: количество палочек Додерлейна сокращается, что создает благоприятные условия для развития условно-патогенной микрофлоры, а также для внедрения патогенных агентов. Это обусловлено влиянием эстрогенов на механизм образования гликогена и поддержания оптимальных условий для жизнедеятельности лактобацилл.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
- Антибактериальная терапия. Одна из особенностей антибиотиков состоит в том, что они уничтожают не только вредные, но и полезные микроорганизмы. Поэтому после приема этих медикаментов важно восстановить нарушенную микрофлору влагалища. И помните: ни в коем случае нельзя принимать антибиотики бесконтрольно в течение длительного времени, не посоветовавшись с врачом, так как это может привести к печальным последствиям.
- Регулярные переохлаждения. Они влияют на уровень общего и местного иммунитетов, подрывая защитные силы организма.
- Недостаточная гигиена интимной зоны. Если регулярно не подмываться, вовремя не менять нательное белье, использованные прокладки или тампоны, велика вероятность развития вагинального дисбиоза. Особенное внимание нужно уделять своевременной смене тампонов во время месячных: делать это необходимо каждые 2-3 часа, потому что в противном случае создаются идеальные условия для нарушения микрофлоры влагалища. Также нужно правильно подмываться, направляя струю воды спереди, а не сзади, так как во втором случае возможно попадание кишечных бактерий в вагину.
- Использование неподходящих средств интимной гигиены. Для подмываний необходимо использовать специализированные гели и пенки для интимной гигиены. Они имеют нейтральный уровень pH и не вызывают симптомов нарушения микрофлоры влагалища. Также стоит отказаться от использования тампонов и прокладок, имеющих в составе красители и ароматизаторы.
- Использование внутриматочной спирали в течение долгого времени, прием некоторых оральных контрацептивов.
- Пребывание в непривычном климате. Часто смена климатических зон с прохладной на более теплую становится одной из причин нарушения баланса микрофлоры.
- Стрессовые ситуации и несбалансированное питание. Стресс подрывает защитные силы организма, делая его более восприимчивым к инфекционным процессам. Неправильное питание, богатое дрожжевыми продуктами, алкоголем и простыми углеводами также ведет к ослаблению местного вагинального иммунитета.
Признаки нарушения микрофлоры влагалища
Дисбаланс микрофлоры влагалища может протекать как бессимптомно, так и иметь определенные признаки. В числе симптомов можно выделить следующие клинические проявления:
- Нетипичные вагинальные выделения. Чаще всего они имеют серый или белый цвет и характерный рыбный запах. Также выделения могут быть пенистыми.
- Зуд и жжение.
- Болезненное мочеиспускание.
- Сухость слизистой и отек
- Боль во время полового акта.
Анализы для определения состояния микрофлоры влагалища
Так как заболевание часто носит бессимптомный характер, многие женщины узнают о нем только на приеме у гинеколога. Если у врача возникло подозрение о том, что его пациентка не здорова, он забирает урогенитальный мазок на определение микрофлоры влагалища для лабораторных исследований. Для получения результатов может использоваться в соответствии с европейскими рекомендациями исследование мазка при окраске по Граму в соответствии со шкалой «Хэй-Айсон» или с оценкой балов Nugent и российскими рекомендациями национального руководства по гинекологии – анализ фемофлор ( определение ДНК ассоциированных с бактериальным вагинозом микроорганизмов или оценка микроскопической характеристики биоценоза влагалища ( классификация Кира).
Исследование мазка подразумевает анализ плоского эпителия, грамположительных палочек (в том числе – палочек Дедерлейна), лейкоцитов и пр.
В результате проведенных исследований специалист может определить состав и соотношение вагинальной микрофлоры, наличие/отсутствие/интенсивность воспаления, а также определить, по какой причине возник дисбиоз.
Сдача анализа для выявления соотношения полезной и патогенной микрофлоры влагалища требует определенной подготовки:
- Необходимо воздерживаться от половых контактов в течение суток.
- За три дня до забора мазка нужно исключить вагинальные спринцевания, использование тампонов, свечей и других местных средств, не проводить гигиену в день забора анализа.
- После согласования с лечащим врачом желательно воздержаться от приема антибактериальных препаратов хотя бы на несколько дней.
Результаты анализов обычно можно получить спустя 1-3 дня, после чего необходимо начинать соответствующее лечение, направленное на восстановление, улучшение и поддержание микрофлоры влагалища в нормальном, здоровом состоянии.
Препараты для восстановления микрофлоры влагалища
Подбором средств и препаратов для восстановления и нормализации микрофлоры влагалища должен заниматься исключительно специалист, так как самолечение способно привести к еще более запущенной форме дисбиоза.
Ниже мы рассмотрим основные категории препаратов, восстанавливающих вагинальную микрофлору.
Как восстановить микрофлору влагалища после антибиотиков и молочницы с помощью пробиотиков?
Для этой цели используются специальные пробиотики для микрофлоры влагалища. Они представляют собой медицинские препараты, в состав которых входят штаммы молочнокислых бактерий или же пробиотические лактобактерии, действие которых направлено на нормализацию и лечение нарушений микрофлоры влагалища после приема антибиотиков. Данные средства могут применяться как местно (в виде вагинальных капсул), так и орально.
Вагинальные свечи для восстановления, нормализации и улучшения микрофлоры влагалища
Вагинальные суппозитории представляют собой небольшие препараты продолговатой формы, внешне напоминающие шар, овал, цилиндр или конус, диаметром около 1-1,5 см и весом от 1,5 до 6 г. Они вводятся интравагинально (во влагалище) – при помощи аппликатора или без него. В качестве основы для изготовления вагинальных свечей используются растительные и животные жиры, глицерин или желатин. Под воздействием температуры тела суппозитории теряют твердую форму, за счет чего активное вещество получает возможность воздействовать на слизистую оболочку вагины.
Для восстановления микрофлоры влагалища используются свечи на основе таких действующих веществ, как ацидофильные лактобактерии, бифидобактерии бифидум, аскорбиновой кислоты, молочной кислоты и пр.
Таблетки для восстановления и улучшения микрофлоры влагалища
Для нормализации микрофлоры используются как оральные препараты (например, пробиотики), так и вагинальные таблетки и капсулы. Обычно они состоят из жировой оболочки, способствующей легкому введению средства в вагину, и сердцевины, заполненной гранулированным порошком.
Гели, кремы и спреи для восстановления микрофлоры влагалища
Кремы, гели и спреи относятся к категории местных гидрофильных средств. В отличие от более плотных, вязких и тяжелых мазей, имеющих жировую основу, эти средства намного легче наносить, они быстро впитываются, не оставляя ощущения жирной пленки.
Одно из эффективных средств, благотворно влияющих на вагинальную микрофлору – это восстанавливающий гель «Гинокомфорт®». Он не только помогает восстановить нормальную микрофлору, но и защищает от рецидивов заболевания в будущем. В состав средства входят такие натуральные компоненты, как масло чайного дерева, имеющее противомикробное и противовоспалительное действие, и экстракт ромашки, оказывающий регенерирующий эффект. Бисаболол и пантенол помогают справиться с раздражением и воспалительными процессами, а молочная кислота способствует восстановлению нормальной микрофлоры влагалища и поддержанию физиологического уровня кислотности.
Чем можно восстановить и наладить микрофлору влагалища из средств народной медицины?
- Ромашкой. Чтобы приготовить настой из цветков ромашки, насыпьте в термос 1 ст. л. сухого сырья, залейте 1,5 стакана кипятка и оставьте настаиваться. Затем процедите полученный настой, процедите его и делайте спринцевания и вводите в вагину ватные тампоны, смоченные в ромашковом настое.
- Облепиховым маслом. Смочить ватный тампон в облепиховом масле и ввести его в вагину на ночь.
Если вы решите воспользоваться любым из средств народной медицины, обязательно сообщите об этом врачу. И помните: «бабушкины» рецепты могут выступать только в качестве дополнительной терапии.
Микрофлора влагалища в норме со средствами «Гинокомфорт»
Если вы задумались о том, как улучшить микрофлору влагалища, обязательно ознакомьтесь с ассортиментов продукции «Гинокомфорт».
Восстанавливающий гель «Гинокомфорт» имеет сбалансированный состав, разработанный специалистами фармацевтической компании ВЕРТЕКС. Средство прошло клинические исследования, проведенные на кафедре дерматовенерологии с клиникой СПбГМУ под руководством Игнатовского А.В. и Соколовского Е.В. В результате исследований была доказана высокая эффективность восстанавливающего геля в составе комплексной терапии различных дисбиотических нарушений. Регулярное применение геля поможет вам справиться с зудом, сухостью и другими неприятными симптомами дисбиоза и восстановить нормальную микрофлору.
Также вы можете использовать интимные моющие гели «Гинокомфорт» для ежедневной гигиены: они обеспечат эффективное очищение интимной зоны без ее пересушивания и без нарушения микрофлоры.
Все средства «Гинокомфорт» имеют необходимые документы и сертификаты качества.
Правила лечения нарушения микрофлоры влагалища, видео
Источники:
- ВИДОВОЕ РАЗНООБРАЗИЕ ВАГИНАЛЬНЫХ ЛАКТОБАЦИЛЛ В НОРМЕ И ПРИ ДИСБИОТИЧЕСКИХ СОСТОЯНИЯХ. Будиловская О.В., Шипицына Е.В., Герасимова Е.Н., Сафронова М.М., Савичева А.М. // Журнал акушерства и женских болезней. – 2017. – №2. – С. 24-31.
- ЭНДОГЕННАЯ МИКРОБИОТА ВЛАГАЛИЩА И ЕЁ РЕГУЛЯЦИЯ. Рищук С.В., Пунченко О.Е., Малышева А.А. // Бюллетень Оренбургского научного центра УрО РАН. – 2013. – №4. – С. 1-30.
-
Применение метода полимеразной цепной реакции в реальном времени для оценки микробиоценоза урогенитального тракта у женщин. Сухих Г.Т., Прилепская В.Н., Трофимов Д.Ю., Донников А.Е., Айламазян Э.К., Савичева А.М., Шипицына Е.В. // (Тест Фемофлор, инструкция медицинской технологии. Москва. — 2011. — С. 25.
-
Иммунология: атлас. Хаитов Р.М., Ярилин А.А., Пинегин Б.В. // М.: ГЭОТАР-Медиа. — 2011. — С. 624.
-
Бактериальный вагиноз — современные представления, комплексное лечение: методические рекомендации для врачей акушеров-гинекологов. Тихомиров А.Л., Олейник Ч.Г., Сарсания С.И. // Москва. — 2005. — С. 26.
- https://bmcmicrobiol.biomedcentral.com/articles/10.1186/1471-2180-9-116
- https://www.researchgate.net/publication/272354426_LACTOBACILLUS_FOR_CORRECTION_VAGINAL_MICROFLORA/l…
- https://www.ncbi.nlm.nih.gov/pubmed/27437931
- https://www.pnas.org/content/108/Supplement_1/4680
Популярные вопросы
Если нарушена микрофлора у женщины, в таком случае надо партнеру пить таблетки и какие?
При выявленном дисбактериозе у женщины лечение и обследование партнёра обязательно. Терапия определяется результатами обследования и назначается урологом.
Сдавала анализы на микрофлору и цитологию. После чего как обычно было немного больно ходить в туалет, около 1 дня. Потом прошло,на след. день был защищенный половой контакт, а через день началась менструация, появилось жжение и зуд. Больно ходить в туалет, выделений и крови нет. И так продолжается уже неделю. Результат анализов хороший. До сдачи этих анализов жалоб не было.
Не отмечали ли Вы сухость при половом контакте или некоторое травмирование слизистых половых путей, что могло обостриться в период менструаций? Порекомендую воспользоваться гелем Гинокомфорт с маслом чайного дерева, что позволит провести мягкую противовоспалительную терапию, заживить микротравмы слизистых и сбалансировать лактофлору в половых путях. Гель применяют по 1 дозе 1 раз в день на протяжении 7-10 дней.
Врач-гинеколог назначила свечи тамистол от дисбактериоза и обилии кокковой флоры. Появились сильные боли внизу живота, общее недомогание. Может ли это быть причиной такого состояния?
Здравствуйте! В составе свечей антисептический препарат мирамистин, обладающий широким спектром противомикробного действия. Появление болей с их использованием не связано. Это, вероятнее всего, прогрессирование воспалительного процесса. Вам необходимо повторно обратиться на прием к специалисту.
Здравствуйте, у меня такой вопрос. У меня дисбактериоз влагалища постоянно рецидивирует. Беспокоит зуд. ИППП- отрицательные. Сдала анализы на гормоны, в итоге-гиперпролактинемия и низкий прогестерон. Может ли из-за изменения баланса этих гормонов происходить изменение в микрофлоре?
Здравствуйте! Повышение уровня пролактина приводит к снижению эстрогенов, что может неблагоприятно отразиться на структуре слизистых половых путей — приводит к истончению, ранимости, сухости, уменьшению численности лактобактерий и снижению защитных свойств. При выявленных нарушениях гормонального фона следует провести коррекцию, что поможет справиться с проявлениями дисбиоза. При этом дополнительно можно воспользоваться гелем Гинокомфорт с маслом чайного дерева, что позволит избежать присоединение воспалительного процесса и стабилизирует баланс рН среды за счет входящей в состав молочной кислоты. Гель применяется по 1 дозе 1 раз в день на протяжении 7-10 дней.
Для точной диагностики обращайтесь к специалисту
Как улучшить состояние микрофлоры влагалища
Микрофлора влагалища – особая экосистема женского организма. Отвечает за защиту детородных органов от вредоносных микроорганизмов и инфекций, которые могут привести к появлению воспалительный реакциях в яичниках, матке и вагине.
Чтобы не допустить осложнений, стоит своевременно нормализовать состояние микрофлоры, чтобы устранить риск появления серьезных патологий.
Содержание:
-
Нормальная микрофлора влагалища
-
Дисбактериоз
-
Причины дисбаланса и признаки нарушения
-
Необходимые анализы
-
Препараты для восстановления состояния
Нормальная микрофлора влагалища
Флора влагалища представляет собой полезные и транзиторные микроорганизмы, равновесие которых должно строго поддерживаться.
Около 96% микрофлоры влагалища состоит из лактобациллов. Именно они могут разрушать гликоген, в результате чего появляется молочная кислота, отвечающая за создание кислой среды и защиту от поражения микробами. Оставшиеся 4% — это грамположительные и грамотрицательные кокки, анаэробные палочки.
Все представители микрофлоры постоянно взаимодействуют с организмом женщины, не нанося вреда, а защищая от патологий. При нормальном состоянии, вредные микробы, попадающие во влагалище, уничтожаются кислой средой.
В зависимости от возраста женщины может меняться состояние вагинальной флоры под воздействием внутренних и внешних факторов.
Дисбактериоз
При нарушении флоры вагины, лактобациллов становится значительно меньше. Уровень кислотности сильно увеличивается, что приводит к ухудшению местного иммунитета. Во влагалище складывается неблагоприятная среда, способствующая распространению инфекции и развитию различных заболеваний.
Причины дисбаланса и признаки нарушения
Имеется множество факторов, оказывающих влияние на возможность нарушения баланса микрофлоры влагалища. К ним можно отнести:
-
гормональный сбой, который может появиться у беременной женщины и в период лактации. Также гормональные всплески могут быть вызваны абортами, климаксом, переходным возрастом, нерегулярной половой жизнью. Слизистая оболочка влагалища может стать очень сухой;
-
антибактериальное лечение. Медикаменты могут уничтожать не только вредные, но и полезные вещества. После приема антибиотиков часто требуется восстановление влагалищной флоры;
-
постоянные переохлаждения. Сказываются на местной и общей иммунной системе, негативно отражаясь на здоровье женщины;
-
не соблюдение гигиены половых органов. Если постоянно не подмываться, несколько дней ходить в одном и том же нижнем белье, пользоваться тампонами и прокладки, то появится риск появления вагинального дисбиоза;
-
пользование внутриматочной спиралью достаточно длительное время;
-
пользование некачественными средствами гигиены для интимной зоны. Для подмывания нужно выбирать только качественные средства, специально предназначенные для интимной гигиены;
-
смена климата. При резкой смене холодного климата на теплый может нарушиться баланс флоры;
-
частые стрессы и неправильное питание. Ухудшается не только общее состояние организма, но и женское здоровье.
Женщине стоит забеспокоиться о состоянии вагинальной флоры при наличии следующих признаков:
-
жжение и зуд;
-
нетипичные выделения белого или серого оттенка с неприятным запахом;
-
болевые и дискомфортные ощущения во время мочеиспускания;
-
отечность и сухость слизистой оболочки;
-
болезненные ощущения при половом акте.
Необходимые анализы
Поскольку патологии часто проходят бессимптомно, многие женщины узнают об их наличии только на осмотре у гинеколога. Если врач подозревает, что с женским здоровьем не все в порядке, то он берет соответствующие анализы.
Чаще всего делают урогенитальный мазок, позволяющий определить состояние микрофлоры.
Лабораторные исследования позволят определить наличие тех или иных заболеваний, воспалительных процессов, причину появления дисбиоза.
Перед сдачей анализа нужно соблюдать следующие рекомендации:
-
за день до анализов отказаться от половых контактов;
-
за 3е суток отказаться от пользования тампонами, свечами и прочими средствами, способными ухудшить гигиену;
-
отказаться от приема антибактериальных средств на несколько дней.
О результатах можно узнать через 2-3 дня. Согласно результатам анализов, врач назначает соответствующее лечение, которое нужно начать незамедлительно.
Препараты для восстановления состояния
Назначать те или иные препараты может только врач. Ни в коем случае нельзя заниматься самолечением, которое может только ухудшить состояние.
Пробиотики
Это лекарственные препараты, в составе которых содержаться молочнокислые микроорганизмы. Их действие направлено на улучшение состояние микрофлоры и лечение некоторых заболеваний и проблем, возникших в результате приема антибиотиков. Такие препараты выпускаются как для местного, так и орального использования.
Свечи
Это препараты небольшой продолговатой формы, которые с виду схожи с шаром, цилиндром или овалом. В диаметре достигают до 1,5 см, весят 2-6 г. Предназначены для местного использования. Такие свечи изготавливают исключительно из натуральных веществ, не способных навредить женскому организму.
Таблетки
Для улучшения состояния вагинальной флоры можно принимать таблетки и капсулы орального или вагинального назначения. Как правило, они имеют жировую оболочку, которая способствует беспрепятственному введению в вагину. Внутри таблеток содержится гранулированный порошок. Многие специалисты советуют принимать лактожиналь.
Гели, спреи и крема
Являются гидрофильными препаратами для местного использования. Они легко наносятся, быстро впитываются. Помогают справляться с раздражениями и воспалительными реакциями, нормализуют состояние вагинальной флоры, поддерживают необходимое значение кислотной среды.
Дата публикации 14 июня 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Бактериальный вагиноз — это инфекционное невоспалительное заболевание, при котором во влагалище происходит обильный рост определённых микроорганизмов и резкое снижение молочнокислых бактерий, обладающих защитными свойствами.
Эта патология — одно из самых распространённых заболеваний женской половой сферы. По различным оценкам, оно обнаруживается примерно у 70 % женщин репродуктивного возраста[14].
Разберём само название болезни. Термин «бактериальный» подчеркивает значительное повышение количества аэробных и особенно анаэробных бактерий, получающих энергию при минимальном количестве кислорода[15]. Значение слова «вагиноз» указывает на то, что признаки воспаления при этом заболевании отсутствуют.
Раньше его ошибочно именовали «гарднереллёз», так как считалось, что причиной патологии являлись бактерии Gardnerella vaginalis[14]. Однако было выявлено, что эти микроорганизмы обнаруживаются не только у пациенток с симптомами болезни, но и у 40 % женщин, не имеющих жалоб[1]. Поэтому диагноз «Гарднереллёз» — неверен и некорректен: он не отражает ни этиологии, ни патогенеза заболевания, а в некоторых случаях приводит к ложноположительной диагностике и назначению необоснованного лечения.
Причины бактериального вагиноза весьма разнообразны. К ним можно отнести как банальные нарушения интимной гигиены, так и более сложные ситуации.
К факторам, влияющим на микрофлору и способствующим возникновению болезни можно отнести:
- травмы при родах;
- различные операции на промежности;
- хирургический аборт;
- нарушения менструального цикла;
- нерациональное применение антибиотиков и даже местных антисептиков.
Возможен ли бактериальный вагиноз у мужчин
Бактериальный вагиноз у мужчин невозможен. Однако мужчина может быть носителем инфекции, которая станет причиной бактериального вагиноза у женщины.
Бактериальный вагиноз у ребёнка
Биоценоз микрофлоры ребёнка формируется при прохождении через родовые пути матери. Если мама — носитель возбудителей бактериального вагиноза, то такая же флора будет и у ребёнка. В таком случае у девочки может развиться бактериальный вагиноз.
Влияние вагиноза на процесс зачатия и на беременность
Бактериальный вагиноз связан со следующими заболеваниями: бесплодие, невынашивание беременности, замершие беременности, преждевременные роды, хориоамнионит (инфицирование оболочек плода и жидкости, окружающих ребёнка в утробе матери) и истмико-цервикальная недостаточность (преждевременное открытие шейки матки при беременности). В основе этих заболеваний лежит хронический эндометрит, возникающий под влиянием возбудителей вагиноза.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы бактериального вагиноза
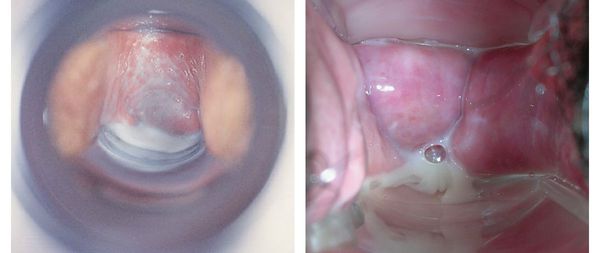
Основной признак бактериального вагиноза — это обильные жидкие однородные выделения из половых путей с неприятным запахом. Они могут быть серого или белого цвета.
Запах выделений часто сравнивают с запахом рыбы. Особенно сильно он ощущается при ощелачиваниия среды влагалища — после полового акта и во время менструации[13].
Примерно у 50% женщин, т. е. у каждой второй, жалобы на выделения из влагалища отсутствуют, поэтому заболевание может протекать бессимптомно[14][16].
Иногда при бактериальном вагинозе пациенток беспокоят дискомфорт, зуд или жжение во влагалище и в области прямой кишки, нарушения мочеиспускания и болезненные ощущения во время или после полового акта[2][14].
Чувство жжения и зуда также характерны для вагинита — воспалительного процесса во влагалище. От бактериального вагиноза его отличает чувство сухости влагалища, а также покраснение и отёк его оболочки.
Патогенез бактериального вагиноза
У бактериального вагиноза нет одного конкретного возбудителя — он может быть вызван различными микроорганизмами. К наиболее частым причинам вагиноза относят не только упомянутые G.vaginalis, но и фузобактерии, пептострептококки, вейлонеллу, вагинальный атопобиум, а также бактерии Peptoniphilus, Prevotella, P. bivia и M. Mulieris. Чаще всего развитие болезни провоцирует сочетание 2-3 микроорганизмов и более.
При наличии факторов риска данные возбудители начинают активно размножаться в процессе своей жизнедеятельности, защелачивая среду влагалища (в норме pH влагалищных выделений составляет 3,5-4,5). Предотвратить рост патогенных бактерий могут только лактобациллы, которые выделяют молочную кислоту, но из-за увеличения pH среды их количество снижается[15][16].
По современны представлениям, бактерии, вызывающие бактериальный вагиноз, способны создавать биоплёнки, которые прикрепляются к эпителию влагалища. Внутри этих плёнок микроорганизмы становятся менее уязвимыми для воздействия, в том числе и для лекарственных средств[14]. Именно образование биоплёнок является причиной частого рецидивирования и безуспешного лечения болезни.
Как передаётся бактериальный вагиноз
Бактериальный вагиноз не относится к заболеваниям, передающимся половым путём, так как он также встречается у девушек, которые никогда не вступали в интимные отношения[14]. Хотя однозначно утверждать об отсутствии связи заболевания с его передачей половым путём сложно: многочисленные исследования подтверждают, что смена полового партнёра, наличие многочисленных половых партнёров, а также нетрадиционный секс значительно увеличивают количество рецидивов бактериального вагиноза[3].
Классификация и стадии развития бактериального вагиноза
На данный момент какая-либо классификация и разделение на стадии заболевания отсутствуют. Кода в МКБ-10 (Международной классификации болезней), который бы соответствовал диагнозу «Бактериальный вагиноз», тоже нет. Для кодирования данного состояния используются другие коды. Чаще всего его относят к «N86. Другие воспалительные заболевания влагалища», что является неправильным и не всегда корректным.
Ранее использовалась классификация, предложенная Е.Ф. Кира в 1995 году. Согласно ей, выделяли четыре типа вагинального микробиоценоза — совокупности микроорганизмов, обитающих во влагалище:
- Нормоценоз — преобладание лактобактерий. является признаком нормальной микрофлоры влагалища.
- Промежуточный тип — умеренное или сниженное количество лактобактерий, наличие грамположительных кокков и грамотрицательных палочек. Часто наблюдается у здоровых женщин, редко может сопровождаться жалобами на выделения из половых путей.
- Дисбиоз — практически полное отсутствие лактобактерий, обильная полиморфная грамотрицательная и грамположительная палочковая и кокковая микрофлора. Данное состояние ассоциировали с бактериальным вагинозом.
- Вагинит — увеличение количества лейкоцитов в мазках. Данное состояние ассоциировали с неспецифическим вагинитом.
Сегодня такая классификация не используется из-за значительного расширения познаний о микробиоценозе влагалища и появлении современных методов лабораторной диагностики.
Классификация бактериального вагиноза на основании микроскопического исследования:
- Компенсированный бактериальный вагиноз — количество лактобактерий снижено, что свидетельствует о возможности заселения влагалища патогенными микроорганизмами.
- Субкомпенсированный — низкий уровень лактобактерий и растущее число условно-патогенных микроорганизмов.
- Декомпенсированный — в мазке выявляются условно-патогенные микроорганизмы, лактобактерии отсутствуют, выражены клинические симптомы бактериального вагиноза [18].
Осложнения бактериального вагиноза
Неприятные выделения из половых путей в значительной мере снижают качество жизни женщины и её самооценку, являются причиной расстройства сексуального поведения и даже могут привести к депрессивному расстройству[16].
Чем опасен бактериальный вагиноз
В целом бактериальный вагиноз способен вызывать ряд достаточно серьёзных осложнений. Учёными доказано влияние заболевания на течение беременности: оно в два раза увеличивает риск преждевременных родов, особенно если оно обнаружено в начале второго триместра[14][15]. Осложнения могут возникнуть и после рождения ребёнка: послеродовой эндометрит, инфицирование раны после Кесарева сечения. Некоторые исследователи предполагают, что токсины возбудителей вагиноза могут влиять на плод, проникая через плаценту, что в дальнейшем может стать одной из причин гиперактивности ребёнка[6].
Сравнительно недавно также была доказана связь бактериального вагиноза с папилломавирусной инфекцией: у пациенток с этим невоспалительным заболеванием влагалища риск инфицирования вирусом папилломы человека выше, чем у здоровых женщин. Это также говорит о повышенном риске неоплазии шейки матки[4].
Кроме того, на данный момент активно дискутируется возможная взаимосвязь бактериального вагиноза с повышенным риском заражения ВИЧ-инфекцией и другими венерическими заболеваниями (сифилис, гонорея, трихомониаз)[15]. В частности в одном исследовании было отмечено, что ВИЧ-инфицированная женщина с бактериальным вагинозом с большей вероятностью передаст ВИЧ половому партнёру, чем ВИЧ-инфицированная женщина без вагиноза[14][17].
Диагностика бактериального вагиноза
Диагностика бактериального вагиноза обычно не представляет существенных трудностей. Тем не менее при постановке диагноза часто можно встретить ошибки: как гипердиагностику (когда пациентке приписывается болезнь, которой у неё на самом деле нет), так и гиподиагностику.
Чаще всего правильно определить заболевание удаётся уже при первом обращении женщины к врачу. В таких случаях диагноз ставится на основании характерных жалоб, данных осмотра и Рh-метрии влагалищных выделений. Иногда может понадобится достаточно обширное клинико-лабораторное обследование.
Какие показатели важны для диагностики бактериального вагиноза
В диагностике бактериального вагиноза используются критерии R. Amsel. К ним относятся:
- наличие однородных беловато-серых выделений из половых путей (при осмотре можно отметить их равномерное распределение по стенкам влагалища);
- повышение Ph во влагалище — более 4,5;
- положительный тест с 10 % раствором гидроокиси калия — определение летучих аминов;
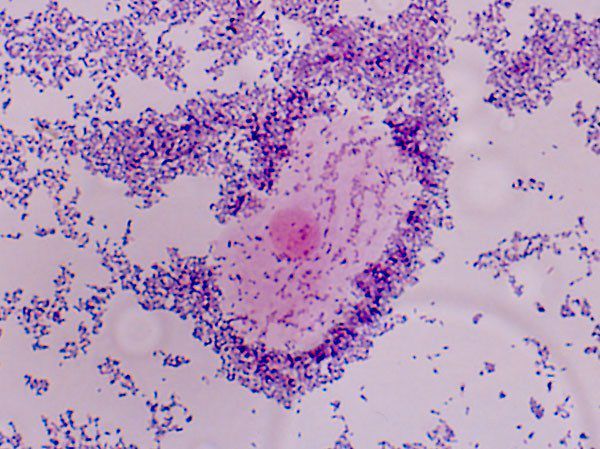
- обнаружение в нативных мазках и/или в мазках по Граму «ключевых клеток», т. е. клеток эпителия влагалища с плотно прикреплёнными к их поверхности грамвариабельными микроорганизмами. Лейкоциты в этих мазках не обнаруживаются или содержатся в пределах нормы, что говорит об отсутствии воспаления, а лактобактерии снижены вплоть до полного отсутствия.
Диагноз «Бактериальный вагиноз» устанавливается при наличии минимум трёх признаков.
Также существует полуколичественная оценка мазков влагалищной жидкости, окрашенных по Граму, по шкале от 0 до 10. Сейчас этот метод практически не используется.
Для лабораторной диагностики бактериального вагиноза применяется метод PCR Real Time в рамках комплексного анализа микрофлоры влагалища. Существует ряд тест-систем, самыми распространёнными из которых являются Фемофлор 16+КВМ и Фемофлор скрин. Данные тест-системы позволяют получить достаточно полное представление об особенностях микробиоценоза влагалища женщины и назначить обоснованное лечение.
К клиническим методам диагностики относят различные экспресс-тесты: Fem-exam, BVBlue, Pip-activity TestCard. Однако все они диагностики широко не применяются в клинической практике. В основном это связано с их недостаточной чувствительностью.
Дифференциальная диагностика с трихомониазом, кандидозом и уреаплазмозом
Необходимо помнить, что любая женщина, живущая половой жизнью и обратившаяся к врачу с жалобами на выделения из половых путей, должна обязательно пройти обследование на возбудителей трихомониаза, кандидоза, уреаплазмоза, гонореи, хламидиоза в связи с широким распространением данных инфекций и высокой частотой осложнений[5].
Лечение бактериального вагиноза
К какому врачу обратиться
Лечением бактериального вагиноза занимается гинеколог.
Когда стоит обратиться к врачу
К врачу следует обратиться при появлении симптомов бактериального вагиноза: обильных выделениях из половых путей с неприятным запахом, зуде или жжении во влагалище и в области прямой кишки, нарушении мочеиспускания и болезненных ощущениях во время или после полового акта.
Как лечить вагиноз дома. Народные средства от бактериального вагиноза
Ни в коем случае нельзя заниматься самолечением — его должен назначать врач, иначе это может негативно сказаться на здоровье женщины.
Чем лечить бактериальный вагиноз
Для устранения бактериального вагиноза используют антисептические средства и различные комбинированные препараты. В настоящее время доказана эффективность двухэтапной схемы лечения бактериального вагиноза: первый этап заключается в применении антисептических средств, а второй — в восстановлении микрофлоры влагалища.
Существует достаточно много как зарубежных, так и российских рекомендаций и схем лечения данного заболевания. В соответствии с Евразийскими клиническими рекомендациями по рациональному применению антимикробных средств в амбулаторной практике, при устранении бактериального вагиноза следует использовать следующие препараты[7]:
Средства терапии первой линии:
- крем «Клиндамицин» 2 %;
- гель «Метронидазол» 0,75 %;
- «Метронидазол» 0,5 г (для приёма внутрь);
- «Орнидазол» 0,5 г (для приёма внутрь).
Средства терапии второй линии:
- свечи от бактериального вагиноза «Клиндамицин» 0,1 г;
- «Клиндамицин» 0,3 г (для приёма внутрь);
- «Метронидазол» 2,0 г (для приёма внутрь).
Продолжительность и кратность приёма этих средств определяется врачом индивидуально. Кроме того, существует значительное количество комбинированных препаратов.
Перспективным методом лечения бактериального вагиноза на данный момент является обработка влагалища кавитированными ультразвуком растворами антисептиков. Этот метод активно изучается и на него возлагаются большие надежды в лечении не только бактериального вагиноза, но и различных воспалительных заболеваний кожи и слизистых оболочек[8].
Эубиотики (пробиотики)
Эубиотики — это биологически активные добавки, содержащие живые микрокультуры. Необходимость применения пробиотиков долгое время оставалось спорной. Согласно последним исследованиям, их применение при бактериальном вагинозе повышает эффективность лечения [19].
Для восстановления вагинальной микрофлоры могут быть использованы вагинальные капсулы с живыми лактобактериями и гель с молочной кислотой.
Особенности лечения у беременных
Дискуссии о целесообразности лечения беременных женщин давно закрыты: оно обязательно показано всем беременным пациенткам, в том числе с низким риском преждевременных родов (случаи, когда в прошлом преждевременных родов не было). Лечение беременных с бессимптомным бактериальным вагинозом и высоким риском преждевременных родов (если дети и до этого рождались раньше положенного срока) может существенно снизить риск досрочного прерывания беременности[1].
В первом триместре беременности не применяют препараты системного действия. Лечение проводят только местно, свечами, например «Клиндацином». Со второго-третьего триместра, помимо местного лечения, можно применять метронидазол и клиндамицин в таблетках.
Питание при бактериальном вагинозе
Соблюдение диеты на течение бактериального вагиноза не влияет. При лечении следует исключить алкоголь, так как применяемые препараты могут замедлить расщепление этилового спирта, в результате чего общее самочувствие ухудшится.
Прогноз. Профилактика
Прогноз при своевременно начатом лечении в большинстве случаев благоприятный. Иногда возможны рецидивы заболевания. При их возникновении необходим комплексный подход к пациентке, полное клинико-лабораторное обследование и исключение сопутствующих заболеваний, которые могут увеличивать риск повторного появления бактериального вагиноза. Также нужно проконсультироваться по вопросам питания и образа жизни.
В качестве профилактики возникновения бактериального вагиноза прежде всего нужно исключить такие факторы риска, как:
- нарушение целостности и анатомии наружных половых органов женщины (могут возникнуть при травмах в родах, различных оперативных вмешательствах);
- ощелачивание среды влагалища (возможно при употреблении некоторых лубрикантов, гелей для душа, спринцеваниях);
- хирургические аборты, некоторые гинекологические операции, сопровождающиеся удалением слизистой пробки из цервикального канала;
- нарушения менструального цикла, гипоэстрогенное состояние в период перед менопаузой;
- нерациональное использование антимикробных средств и антисептиков.
Существенный вклад в развитие и рецидивы заболевания вносят частые смены половых партнёров, тяжёлые сопутствующие заболевания, злоупотребление алкоголем, курение. Всего этого следует избегать.
Немаловажную роль в профилактике играет здоровый образ жизни, адекватная физическая активность и приверженность к правильному питанию — вегетарианская диета и повышенное потребление «быстрых» углеводов увеличивают риск рецидива.
Для предупреждения бактериального вагиноза нужно следовать рекомендациям по интимной гигиене:
- Подмываться не реже двух раз в день. Для подмывания половых органов использовать только тёплую воду или специальные составы для интимной гигиены, которые содержат вещества, не нарушающие кислотность влагалищной среды.
- Подмываться следует только чисто вымытыми руками, не использовать мочалки. Во время подмывания струя воды должна быть направлена спереди назад.
- После мытья необходимо промокнуть влагу полотенцем для интимной гигиены. Оно должно быть мягким, чистым и строго индивидуальным. Использовать их для рук, лица и других частей тела нельзя.
- Во время менструации не рекомендуется принимать ванну, купаться в бассейне или водоёмах. Предпочтительно принимать душ утром и вечером. Лучше избегать половых контактов, особенно в первые дни месячных.
- Гигиенические прокладки во время менструации необходимо менять не реже четырёх-пяти раз в сутки, тампоны — каждые два часа.
- Ежедневными гигиеническими прокладками желательно пользоваться не регулярно.
- Не применять спринцевания влагалища для регулярной гигиены. Они возможны только в том случае, если их назначил врач.
- Отдавать предпочтение нижнему белью из натуральных тканей с широкой ластовицей. Менять его следует ежедневно, в некоторых случаях — два раза в день. Стирать нижнее белье следует отдельно от другой одежды, полотенец и постельного белья.
Можно ли заниматься сексом при бактериальном вагинозе
Заниматься сексом при бактериальном вагинозе можно, так как он не относится к заболеваниям, передающимся половым путём. Однако бактериальный вагиноз ассоциирован с уреаплазмозом и микоплазмозом, поэтому клинические проявления могут возникнуть и у сексуального партнёра заражённой женщины. Кроме того, бактериальный вагиноз зачастую сопровождается характерным «рыбным» запахом и обильными выделениями, что может стать психологической преградой для полового акта.
Микрофлора влагалища является естественной защитой женских половых органов от вредных микроорганизмов. Состав микрофлоры у каждой женщины индивидуален и зависит от ряда факторов: возраста, климатических условий, фазы менструального цикла. На нее даже может повлиять выбор нижнего белья или средств для интимной гигиены!
Во влагалище могут обитать до 40 видов микроорганизмов. Несмотря на индивидуальный состав, постоянная микрофлора влагалища здоровой женщины на 90 – 95% представлена лактобактериями1. Они выделяют молочную кислоту и поддерживают кислую среду, которая защищает от большинства инфекций и предотвращает воспаление.
— Во влагалище живет множество микроорганизмов. В основном, это лактобактерии, которые создают нормальную флору. Но есть и условно-патогенные микроорганизмы (кандиды, стрептококки, стафилококки, анаэробные микроорганизмы, некоторые виды микоплазм, уреаплазм и др.). Последние могут вызывать заболевания, однако при нормальном количестве лактобактерий нарушений не возникает, – поясняет врач акушер-гинеколог, хирург Анна Добычина.
К причинам нарушения микрофлоры влагалища относятся:
- изменение гормонального фона (половое созревание, беременность, климакс);
- гинекологические заболевания;
- применение контрацептивов;
- стресс;
- снижение иммунитета;
- лечение антибиотиками;
- частая смена половых партнеров;
- несоблюдения правил интимной гигиены;
- неправильное питание2.
— Любой стресс для организма может вызвать снижение иммунитета во влагалище и нарушение флоры – дисбактериоз. Среди стрессовых факторов: смена климата, прием антибиотиков, антидепрессантов, смена полового партнера, появление у партнера другой женщины, воздействие стиральных порошков, презервативов и смазки и многое другое. Происходит сбой в работе флоры влагалища: лактобактерий становится меньше, и они перестают сдерживать условно патогенную флору. В зависимости от того, каких бактерий становится больше, развивается то или иное заболевание, – добавляет Анна Добычина.
Дисбактериоз влагалища может привести к бактериальному вагинозу, кандидозу (или молочнице), вагиниту и другим заболеваниям3. Именно поэтому при выявлении неприятных симптомов нельзя заниматься самолечением, а нужно доверить выбор терапии врачу.
Список топ-10 лучших свечей для восстановления микрофлоры в гинекологии
Чаще всего для восстановления микрофлоры влагалища специалисты назначают вагинальные свечи, или суппозитории. По словам нашего эксперта, свечи для восстановления микрофлоры в гинекологии содержат различные виды лактобактерий, бифидобактерий, а также могут включать в себя молочную или аскорбиновую кислоту, небольшие дозы женских половых гормонов4. Эти препараты подбираются в зависимости от результатов анализов, клинической картины и возраста женщины.
Важно! Любые препараты обладают побочными эффектами и противопоказаниями. Наш рейтинг является обзорным и не служит руководством к действию. Перед покупкой средств посоветуйтесь с врачом.
1. Ацилакт
Действующее вещество в составе свечей – полезные лактобактерии. Ацилакт назначают как самостоятельное средство или после окончания курса антибактериальной терапии. Препарат показан при дисбактериозах, в том числе бактериальном вагинозе. Суппозитории можно сочетать с антибактериальными, противовирусными и иммуномодулирующими препаратами.
Противопоказания: не рекомендуется применять при вульвовагинальных кандидозах (молочнице).
2. Фемилекс
Это антисептическое средство на основе молочной кислоты применяется при бактериальном вагинозе и дисбиозе влагалища. Фемилекс способствует восстановлению и поддержанию нормальных показателей pH и микрофлоры влагалища.
Противопоказания: гиперчувствительность к компонентам препарата, кандидозный вульвовагинит, детский возраст до 16 лет.
3. Гексикон
Свечи Гексикон применяют для лечения бактериального вагиноза и вагинитов. Действующим веществом суппозиториев является местный антисептик хлоргексидин. Препарат призван подавлять патогенную микрофлору и при этом не нарушать функциональную активность полезных микроорганизмов — лактобацилл.
Противопоказания: гиперчувствительность к компонентам препарата.
4. Лактодепантол
Действующим веществом препарата является молочная кислота, которая обеспечивает нормальный уровень pН и подавляет рост патогенных и условно-патогенных микроорганизмов. Свечи Лактодепантенол назначают для лечения заболеваний, сопровождающихся нарушением нормальной микрофлоры влагалища.
Противопоказания: гиперчувствительность к компонентам препарата, кандидозный вульвовагинит.
5. Хлоргексидин
Активное вещество в составе свечей – хлоргексидин, который обладает антибактериальным и антисептическим свойствами. Свечи применяются для лечения вагинитов, а также профилактики инфекций, передаваемых половым путем.
Противопоказания: повышенная чувствительность к компонентам препарата.
6. Бифидумбактерин
Главным активным веществом свечей Бифидумбактерин выступают полезные бифидобактерии, которые подавляют патогенные микроорганизмы. Препарат назначают при дисбактериозе влагалища, так как он способствует регуляции кислотно-щелочного баланса.
Противопоказания: гиперчувствительность к компонентам.
7. Йодоксид
Активное вещество препарата – йод, который обладает антисептическим и противомикробным действием в отношении бактерий, грибков и вирусов. Свечи применяются для лечения бактериального вагинита и других инфекционно-воспалительных заболеваний влагалища.
Противопоказания: повышенная чувствительность к йоду и другим компонентам препарата, возраст до 8 лет.
8. Вагиферон
Действующими веществами препарата являются интерферон, метронидазол, флуконазол – вещества с противовирусными, иммуномодулирующими, антибактериальными, противогрибковыми свойствами. Свечи Вагиферон показаны для лечения бактериального вагиноза и различных вагинитов.
Противопоказания: повышенная чувствительность к компонентам препарата, беременность, период грудного вскармливания; детский возраст до 16 лет.
9. Лактонорм
Препарат Лактонорм выпускается в виде вагинальных капсул. Его применяют для лечения и профилактики дисбактериоза, а также в качестве комплексного лечения вульвитов, вагинитов, бактериального вагиноза. Входящие в состав средств лактобактерии нормализуют микрофлору влагалища.
Противопоказания: повышенная чувствительность к компонентам препарата.
10. Лактожиналь
Вагинальные капсулы Лактожиналь применяются для восстановления нормальной микрофлоры влагалища после лечения антибиотиками бактериального вагиноза, а также для профилактики рецидивов молочницы после лечения противогрибковыми препаратами. Действующим веществом капсул являются лактобактерии, которые улучшают обменные процессы и способствуют восстановлению естественной микрофлоры.
Противопоказания: повышенная чувствительность к компонентам, молочница, возраст до 18 лет.
Как выбрать свечи для восстановления микрофлоры влагалища
Свечи для восстановления микрофлоры влагалища подбирают на основании жалоб женщины, гинекологического осмотра и оценки характера выделений. Прежде чем назначить лечение, врачу необходимо разобраться, какой именно патоген преобладает в микрофлоре влагалища.
На помощь гинекологу приходят такие анализы, как фемофлор-16, микроскопия и pH-метрия отделяемого влагалища. Особенно важно проводить эти исследования при рецидивирующих патологических выделениях. Также каждая женщина, которая обратилась с такой проблемой, должна сдать ПЦР на инфекции, передающиеся половым путем. Исследование позволяет обнаружить возбудителей гонореи, хламидиоза, трихомониаза, микоплазмоза.
— Лечение этих заболеваний должно начаться незамедлительно, чтобы снизить риск развития бесплодия и восходящей инфекции, – объясняет гинеколог-эндокринолог, специалист по невынашиванию беременности Ольга Каплина.
Отзывы врачей о свечах для восстановления микрофлоры влагалища
По словам Ольги Каплиной, нарушения микрофлоры влагалища эффективнее всего восстанавливают лекарственные свечи на основе клиндамицина и метронидазола.
— Это хорошо зарекомендовавшие себя бактериостатики, которые выпускаются в форме вагинальных свечей и гелей. После основного лечения важно использовать свечи, содержащие лактобактерии. Они способствуют заселению влагалища дружественной микрофлорой и предупреждают рецидивы, – добавляет эксперт.
Популярные вопросы и ответы
На вопросы, касающиеся восстановления микрофлоры влагалища, отвечает гинеколог-эндокринолог, специалист по невынашиванию беременности Ольга Каплина.
Почему нарушается микрофлора влагалища?
— Причины разнообразны, но чаще всего нарушение микрофлоры провоцируют:
• бесконтрольный прием антибиотиков;
• частые спринцевания без назначения врача;
• снижение иммунитета, например, на фоне тяжелого вирусного заболевания;
• хронический стресс;
• частая смена половых партнеров;
• эндокринные заболевания, в том числе сахарный диабет;
• несбалансированное питание – злоупотребление сладостями и фастфудом.
Нередко причиной вагинозов становятся погрешности в гигиене – агрессивное вымывание влагалища мылом, отсутствие душа после дефекации, постоянное использование ежедневных прокладок, редкая смена прокладок и тампонов во время менструации, ношение тесного нижнего белья.
Как проявляется нарушение микрофлоры влагалища?
— Вас должно насторожить появление зуда и дискомфорта во влагалище, болезненность при половом акте, наличие нетипичных для здоровых женщин выделений. Уже по характеру отделяемого можно заподозрить определенные заболевания, связанные с нарушениями микрофлоры:
• белые хлопьевидные, творожистые выделения провоцирует кандидоз – в просторечии молочница;
• зеленые, зеленовато-желтые выделения чаще всего встречаются при аэробных вагинитах;
• серые, беловато-серые, иногда пенящиеся выделения с рыбным запахом – частые спутники бактериального вагиноза и чрезмерного размножения гарднереллы.
Что должно входить в состав эффективных свечей для восстановления микрофлоры?
— Чаще всего в состав препаратов входят лекарственные вещества трех классов. Антибактериальные будут бороться с патогенными микроорганизмами, вызывающими бактериальный вагиноз. Без противогрибковых не обойтись, если у женщины молочница. А лактобактерии необходимы для восстановления полезной микрофлоры после основного лечения.
Что эффективнее для восстановления микрофлоры – свечи или таблетки?
— При незапущенном бактериальном вагинозе целесообразным будет использование препаратов местного действия, к которым как раз относятся вагинальные свечи и гели. К пероральным антибиотикам прибегают в последнюю очередь, чтобы минимизировать побочные эффекты лечения.
Чем чревато самолечение при нарушении микрофлоры влагалища?
— Любое нарушение микрофлоры представляет опасность для женского здоровья и требует грамотной терапии. Я настоятельно не рекомендую заниматься самолечением, поскольку поставить точный диагноз и правильно подобрать препарат может только гинеколог после комплексного обследования.
Самое безобидное последствие, которым грозит самолечение – это неверный выбор лекарственного средства и отсутствие лечебного эффекта. Куда опаснее усугубление процесса, развитие восходящей инфекции и бесплодия. Также не стоит забывать, что при бесконтрольном применении препаратов бактерии и грибки рода Candida вырабатывают устойчивость к ним. И в этом случае лечение пациента становится проблемой даже для специалиста.
Фото: market.yandex.ru, КП
Источники:
- Фофанова И. Ю. Возможности регуляции микрофлоры влагалища //Фарматека, 2011. Т. 11. – С. 69-72. https://pharmateca.ru/ru/archive/article/8213
- Баранов И. И., Тумбинская Л. В. Комплексный подход в коррекции дисбиотических нарушений микрофлоры влагалища //Opinion Leader, 2018. С. 54-59. https://www.elibrary.ru/item.asp?id=44192346
- Буданов П. В., Баев О. Р., Пашков В. М. Нарушения микроценоза влагалища //Вопросы гинекологии, акушерства и перинатологии, 2005. – Т. 4. – С. 78-88. https://www.elibrary.ru/item.asp?id=9571637
- Буданов П. В. и др. Эффективное восстановление колонизационной резистентности влагалища: преимущества и ограничения вагинальных лекарственных форм //Вопросы гинекологии, акушерства и перинатологии, 2013. Т. 12. – С. 72-78. https://www.elibrary.ru/item.asp?id=19026449
Время чтения: 12 мин.
Микрофлора влагалища – это совокупность микроорганизмов, населяющих его слизистую оболочку. Она не является стабильной, баланс зависит от самочувствия женщины, гормональных колебаний, сексуальной активности и других факторов.
О восстановлении вагинальной микрофлоры обычно говорят при лечении бактериального вагиноза, дисбиоза, молочницы и вульвовагинита.
Содержание
- 1 1. Нормальная микрофлора влагалища
- 1.1 1.1. Облигатные бактерии
- 1.2 1.2. Транзиторные бактерии
- 1.3 1.3. Факультативные бактерии
- 1.4 1.4. Как изменяется флора в течение жизни?
- 2 2. Причины дисбиоза
- 3 3. Как восстановить микрофлору влагалища?
- 4 4. Лекарственные средства
- 4.1 4.1. Клиндамицин
- 4.2 4.2. Метронидазол
- 4.3 4.3. Макмирор
- 4.4 4.4. Тержинан
- 4.5 4.5. Антисептики
- 4.6 4.6. Клотримазол
- 4.7 4.7. Натамицин
- 4.8 4.8. Эконазол
- 5 5. Лактобактерии и бифидобактерии
- 6 6. Профилактика рецидива молочницы
- 7 7. Образ жизни
1. Нормальная микрофлора влагалища
На протяжении всей жизни в эпителии влагалища женщины происходят изменения, которые влияют на состав естественной флоры. На слизистой оболочке можно обнаружить 3 основные группы бактерий:
- 1Олигатные.
- 2Транзиторные.
- 3Факультативные.
1.1. Облигатные бактерии
В обычных условиях они не вызывают никаких болезней и способствуют защите влагалища от болезнетворных микробов. Это лактобактерии, бифидобактерии, Leptotrichia, Atopobium, Megasphaera.
Палочки Додерляйна — это целое семейство лактобацилл, среди которых наиболее часто встречаются L. acidophilus, L. brevis , L. plantarum, L. casei, L. cellobiosus, L. crispatus, L. jensenii и L. fermentum.
Их объединяет то, что они из гликогена эпителиальных клеток вырабатывают молочную кислоту, поддерживающую кислую реакцию влагалищного секрета, а многие из них продуцируют еще и перекись водорода, которая подавляет размножение болезнетворных микроорганизмов.
При этом замечена следующая закономерность: при нормальной микрофлоре около 60% таких палочек продуцируют перекись водорода, в случае пограничного состояния – меньше 40%, а при выраженном дисбактериозе – только около 5%.
Лактобактерии обнаруживаются в 98-100% мазков с нормальной микрофлорой.
1.2. Транзиторные бактерии
Это та флора, которая попадает во влагалище извне, например, при спринцевании, введении тампонов, использовании секс-игрушек, во время незащищенного полового акта.
Эти микроорганизмы могут быть как безопасными, так и патогенными. В норме они должны составлять не более 3-5% влагалищной микрофлоры.
К ним относятся более 20 видов, среди которых наиболее распространенными являются G. vaginalis, вибрионы Mobiluncus, дрожжеподобные грибы Candida.
Их количество повышается при бактериальном вагинозе и других инфекционных заболеваниях, молочнице (кандидозе).
Дрожжеподобные грибки могут встречаться и в норме. О ней говорят в тех случаях, когда Candida albicans составляет лишь незначительную часть общего количества микроорганизмов.
Если же флора влагалища соответствует норме, но наблюдается размножение дрожжеподобных грибков (>10 в четвертой степени), то говорят об условно-нормальном варианте и принимают решение о лечении.
1.3. Факультативные бактерии
Обычно они присутствуют в небольшом количестве. Но при нарушении баланса, когда кислотность влагалища смещается в нейтральную или щелочную среду, они активно размножаются и становятся причиной дисбиоза (дисбактериоза) и вульвовагинита.
Это пептострептококки, энтерококки, коринобактерии, микоплазмы, вейлорнеллы и пр. Их количество в норме не должно превышать 5-8%.
1.4. Как изменяется флора в течение жизни?
Как правило, в первые часы после рождения влагалище у девочек стерильно, но уже в первые дни туда проникают лактобациллы, бифидо- и коринобактерии, а также другие бактерии, населяющие кишечник, включая кокки.
В крови новорожденной много материнских эстрогенов, поэтому клетки влагалища создают кислую среду, накапливают гликоген и затем расщепляют его до лактата. Флора по составу близка к таковой у взрослых здоровых женщин.
Через 21 день материнские гормоны выводятся, что приводит к изменению как эпителия влагалища (становится более тонким, а среда влагалища – нейтральной), так и микрофлоры: преобладают кокки, а количество лактобактерий уменьшается.
В 9-12-летнем возрасте удельный вес молочнокислых стрептококков и ацидофильных бактерий увеличивается. После появления менструаций доминирующими микроорганизмами снова становятся лактобактерии.
В климактерическом периоде уровень эстрогенов в организме опять снижается, что сказывается на состоянии микрофлоры влагалища: уменьшается общее количество лакто- и бифидобактерий, а среда становится нейтральной.
Во время беременности в результате гормональной перестройки организма происходит рост влагалищного эпителия и усиление кислотности секрета.
Кислая среда способствует росту нормальной флоры и подавляет рост патогенной. В этот период количество лактобактерий возрастает в 10 раз, а уровень колонизации шейки матки уменьшается.
Во влагалище здоровой женщины с помощью современных молекулярно-генетических методов обнаруживается около 300 видов микроорганизмов, а в практической медицине для диагностики дисбактериоза используется лишь несколько десятков.
На основании простого мазка на флору у женщины определяются 4 типа состояния биоценоза.
| Степень чистоты влагалища | Лактобациллы | Другие бактерии | Клетки | Чему соответствует | Когда наблюдается |
|---|---|---|---|---|---|
| 1 | Преобладают | Отсутствуют или грамотрицательные | Единичные лейкоциты, «чистые» эпителиальные клетки | Норма | У здоровых |
| 2 | В умеренном количестве или снижены | Присутствуют грамположительные и грамотрицательные | Моноциты, лейкоциты, эпителиоциты, макрофаги | Промежуточный тип микрофлоры | У здоровых |
| 3 | Незначительное количество или отсутствуют | Множество грамположительных и отрицательных, обильная кокковая флора | Явления незавершенного фагоцитоза в клетках иммунной системы | Дисбиоз | Бактериальный вагиноз |
| 4 | Множество макрофагов, лейкоцитов, эпителиоцитов, явления фагоцитоза | Воспаление | Вагинит (кольпит) |
2. Причины дисбиоза
Все причины нарушений микрофлоры влагалища условно делят на 2 большие группы – внутренние (эндогенные) и действующие извне (экзогенные).
| Внутренние | Внешние |
|---|---|
| Нарушение баланса гормонов, в том числе опухоли и различные заболевания эндокринной и репродуктивной системы | Прием антибиотиков, цитостатиков и любых других препаратов, губительно действующих на лактобациллы |
| Роды, аборты, беременность | Частые спринцевания, микротравмы |
| Тяжелый психоэмоциональный или физический стресс, в том числе голодание, дефицит белков, витаминов | Беспорядочные половые связи и незащищенный секс.
Заболевания, передающиеся преимущественно половым путем |
| Введение во влагалище или матку инородных тел: ВМС, влагалищных тампонов, пессариев, диафрагм и др. | |
| Низкий уровень личной гигиены, занесение инфекции грязными руками |
Под влиянием этих факторов возникает дисбиоз влагалища:
- 1Компенсируемый, когда лабораторным путем определяются изменения в мазке, но женщина при этом никаких жалоб не предъявляет, никаких симптомов не описывает.
- 2Декомпенсированный с местными признаками воспаления влагалища (вульвовагинит).
- 3Декомпенсированный с генерализованной воспалительной реакцией (распространение инфекции с током крови). Встречается редко, у пациенток с иммунодефицитом (например, на фоне ВИЧ-инфекции).
3. Как восстановить микрофлору влагалища?
Основными направлениями при восстановлении вагинальной микрофлоры являются:
- 1Устранение патогенных микроорганизмов.
- 2«Заселение» слизистой влагалища представителями естественной микрофлоры и создание условий для их жизни.
- 3Укрепление местного и общего иммунитета.
- 4Нормализация гормонального фона.
Первый этап проводят с помощью противомикробных и противогрибковых средств, которые могут назначаться местно в виде свечей, овулей или системно (таблетки, суспензии).
После ликвидации основных проявлений, устранения симптомов воспаления назначают препараты, содержащие лакто- и бифидобактерии (второй этап).
Важно понимать, что эта группа лекарственных средств находится на стадии изучения и проведения исследований.
Как указывалось выше, существует огромное количество видов лактобактерий, поэтому у двух разных женщин обычно обитают разные виды. На текущий момент невозможно заселить слизистые оболочки теми лактобактериями, которые обитают у конкретной женщины.
Индивидуальной несовместимостью можно объяснить симптомы лактобациллеза, достаточно часто возникающие на фоне применения свечей с молочнокислыми бактериями.
Он характеризуется обильными, водянистыми выделениями с характерным кислым запахом, пугающим женщину.
При нарушениях гормонального фона и снижении иммунитета (третий этап) проводится соответствующая коррекция, которая включает лечение сопутствующих заболеваний, нормализацию образа жизни и коррекцию питания.
При половой инфекции курс лечения проходят оба половых партнера (и женщина, и мужчина).
4. Лекарственные средства
Для восстановления баланса микрофлоры недостаточно просто приобрести в аптеке препарат и принять его курсом.
Важно получить полноценное лечение в несколько этапов у гинеколога с обязательными контрольными мазками как в начале, так и в конце терапии.
4.1. Клиндамицин
Это антибиотик широкого спектра действия, который успешно работает против условно-патогенной и патогенной флоры влагалища.
Позволяет существенно уменьшить ее количество и дает шанс размножиться полезным лактобациллам. Противопоказан в первом триместре беременности.
В аптечной сети имеет разные торговые названия и выпускается в виде:
- 1Свечей – Клиндацин, Далацин.
- 2Кремов – Клиндамицин, Далацин, Клиндацин Пролонг.
- 3Капсул для приема внутрь и раствора для внутримышечного введения.
4.2. Метронидазол
Активен не только в отношении болезнетворных микроорганизмов, но и в отношении простейших, например, трихомонад.
Противопоказан в первом триместре беременности и при кормлении грудью. Список форм выпуска для лечения бактериального вагиноза:
- 1Свечи – Мистол, Флагил, Метронидазол, Метровагин.
- 2Вагинальные таблетки – Трихопол.
- 3Гели вагинальные – Метрогил.
- 4Таблетки и капсулы для приема внутрь – Метронидазол, Клион и др.
- 5Комбинированные препараты – свечи Вагисепт (метронидазол + флуконазол), Вагиферон (с добавлением интерферонов), Метромикон-Нео, Нео-Пенотран (метронидазол+миконазол), вагинальные таблетки Клион-Д (метронидазол+миконазол).
4.3. Макмирор
Нифурантел активно уничтожает бактерии, простейшие и грибки. В комбинации с нистатином, обладающим противогрибковым действием, эффективность его еще более возрастает.
В аптечной сети комбинация нифурантела и нистатина известна как Макмирор Комплекс (это мягкие вагинальные капсулы). Препарат широко используется на первом этапе нормализации микрофлоры. Противопоказан в первом триместре беременности.
4.4. Тержинан
Это вагинальные таблетки, содержащие тернидазол, неомицин, нистатин и преднизолон.
Тернидазол и неомицин успешно уничтожают гарднереллы и другие микроорганизмы, которые преобладают при дисбиозе.
Таким образом, препарат меняет соотношение в пользу полезных лакто- и бифидобактерий. Нистатин оказывает влияние на дрожжевые грибки, а преднизолон устраняет воспалительную реакцию.
Тержинан показан на первом этапе восстановления микрофлоры при баквагинозе, вагините.
4.5. Антисептики
Хлоргексидин губительно действует на многие бактерии, включая гарднереллы, хламидии, бактероиды и другие.
При местном применении он практически не всасывается в кровь и не оказывает системного действия.
Для применения в гинекологии хлоргексидин выпускается в виде суппозиториев (Гексикон, Гексикон Д) и комбинированных препаратов (свечи Депантол – декспантенол+хлоргексидин), которыми можно лечиться при беременности и кормлении грудью.
Сходным действием обладает и Флуомизин.
Деквалиния хлорид (основное действующее вещество препарата) — антисептик, активный в отношении большинства грамположительных и грамотрицательных бактерий, грибков рода Candida и трихомонад.
Поливидон-йод — это комплекс йода и поливинилпирролидона, губительно действует на многие болезнетворные микроорганизмы, включая дрожжевые грибки.
Он также используется на первом этапе восстановления микрофлоры влагалища. Повидон-йод часто назначается для профилактики кандидоза.
Наиболее распространенные формы выпуска, используемые в гинекологии, – свечи Бетадин, Йодоксид.
4.6. Клотримазол
Обладает антибактериальной и противогрибковой активностью. Используется для лечения бактериального вагиноза, молочницы. Противопоказан в первом триместре беременности.
Имеет разные формы выпуска, из которых в гинекологии наиболее часто назначают:
- 1Вагинальные таблетки – Кандибене, Канестен, Клотримазол.
- 2Гели, вагинальный кремы – Кандид, Клофан.
- 3Комбинированные свечи – Вагиклин (клотримазол+клиндамицин), Кломегель (метронидазол+клотримазол).
4.7. Натамицин
Это природный антибиотик, который губительно действует на патогенные грибки, в том числе на кандиды.
Его отличительная особенность – практически полное отсутствие аллергических реакций. Можно использовать при беременности и кормлении грудью.
Назначается для восстановления микрофлоры при молочнице, а также смешанных формах дисбиоза.
В гинекологии испльзуются его лекарственные формы в виде пессариев (Натамицин) и вагинальных суппозиториев (Пимафуцин, Пимафунгин).
4.8. Эконазол
Назначается при молочнице и сочетанной бактериально-грибковой инфекции.
Противопоказан в первый триместр беременности. Формы выпуска – кремы и суппозитории (Гино-Певарил, Экалин, Эконазол, Ифенек).
5. Лактобактерии и бифидобактерии
Лакто- и бифидобактерии увеличивают кислотность влагалищного секрета, тем самым они угнетают рост патогенной флоры.
Препараты, содержащие лакто- и бифидобактерии, показаны только после улучшения самочувствия, устранения воспаления и нормализации мазков. Но при молочнице их применение ограничено.
Восстановить микрофлору влагалища на втором этапе лечения могут препараты из этого списка:
- 1Бифидумбактерин (содержит бифидобактерии Bifidobacterium bifidum). Назначается курсом в виде вагинальных свечей и внутрь (капсулы, суспензия). Длительность не менее 14 дней, иногда до 1-2 месяцев.
- 2Ацилакт (свечи). Это живые ацидофильные лактобактерии Lactobacterium acidophillum, активно подавляющие кокковую и другую условно-патогенную флору. Препарат разрешен при беременности, но противопоказан при молочнице, так как обостряет ее.
- 3Лактобактерин (вагинальные свечи + капсулы для приема внутрь). Содержит живые лактобактерии, которые вырабатывают молочную кислоту и подавляют рост патогенных бактерий. Повышает защитные свойства организма, противопоказан при кандидозе.
- 4Гинофлор Э (вагинальные таблетки). В составе препарата – лактобактерии и гормон эстриол, который улучшает функцию эпителия. Нормализует микрофлору влагалища, в том числе в климактерическом периоде, когда ощущается недостаток эстрогенов. Могут применяться после курса лечения молочницы.
- 5Экофемин, Лактожиналь (вагинальные капсулы). Также содержат молочнокислые бактерии, нормализующие и поддерживающие физиологический баланс влагалищной микрофлоры. Противопоказаны при кандидозе.
- 6Вагинорм С (свечи для восстановления кислотности среды). Основное действующее вещество – аскорбиновая кислота. Предназначены для нормализации кислотности, после чего баланс флоры может восстановиться без «подселения» дополнительных бактерий. Препарат противопоказан при вагинальном кандидозе. Частый побочный эффект — зуд и жжение, при их возникновении дальнейшее применение препарата необходимо прекратить.
6. Профилактика рецидива молочницы
Для восстановления микрофлоры после молочницы назначают профилактические курсы противогрибковых препаратов.
Однако наиболее важный фактор успешной терапии – сочетание лекарственных средств и соблюдение рекомендаций относительно образа жизни и диеты.
Как правило, при кандидозе используются свечи, вагинальные таблетки, содержащие такие фунгицидные средства, как миконазол, клотримазол, бутоконазол, эконазол, а также комбинированные средства – Тержинан, Полижинакс, Макмирор и другие.
Для системной терапии используется флуконазол, курс терапии данным препаратом короче, чем свечами. Эффективность сравнима с вагинальными формами.
7. Образ жизни
Чтобы лечение молочницы или дисбиоза влагалища оказалось эффективным, следует обязательно придерживаться рекомендаций, позволяющих укрепить иммунную систему и предупредить гормональный сбой.
- 1Сбалансированно питаться, получать достаточное количество витаминов, белков. Отказаться от агрессивных диет (белковых, кремлевских и так далее).
- 2Избегать повышенных психоэмоциональных перегрузок, нервного истощения, использовать восстанавливающие и релаксационные методики.
- 3Ежедневно высыпаться.
- 4Соблюдать гигиену половых органов, носить чистое нательное белье, правильно подмываться, отказаться от спринцеваний в домашних условиях без назначения врача.
- 5При использовании тампонов, диафрагм обязательно следить за их чистотой.
- 6Отказаться от незащищенного секса и беспорядочных половых связей.
- 7Избавиться от вредных привычек: курения, приема алкоголя.
- 8Вести активный образ жизни, с ежедневными физическими упражнениями и гимнастикой.
- 9Своевременно лечить сопутствующие заболевания, в том числе гинекологические.
Вернуть здоровье или восстановить баланс после молочницы и приема антибиотиков народными средствами не представляется возможным.

Дисбактериоз влагалища – преобладание условно-патогенной флоры над нормальной микрофлорой, выражающееся в качественном и количественном изменении видового состава. Резкое преобладание одних форм микроорганизмов над другими часто служит пусковым фактором для развития воспалительных заболеваний, осложненных присоединением инфекции.
Причины нарушения микрофлоры влагалища
К нарушению микрофлоры приводят следующие факторы:
- переохлаждение, низкий иммунитет, беспорядочная половая жизнь;
- сбой в работе гормональной системы на фоне полового созревания, менопаузы, хирургического прерывания беременности;
- частые смены климатических поясов, стрессы;
- воспалительные процессы репродуктивной сферы;
- прием антибиотиков – длительный или с нарушением графика;
- дисбактериоз кишечника, диарея;
- венерические заболевания;
- неправильная или нерегулярная гигиена интимных зон.
Размножение бактерий и грибков усиливается при гиповитаминозах, длительном приеме некоторых медикаментов, скудном питании, нарушении обменных процессов в организме.
Симптоматика и лечение
Дисбактериоз развивается без ярко выраженных признаков в начальных стадиях. Позже проявляются следующие симптомы:
- зуд во влагалище;
- ощущение сухости и рези;
- изменение характера выделений;
- ощущение дискомфорта при интимной близости.
Нормальные выделения из влагалища имеют белый цвет и еле ощутимый запах. При дисбактериозе они становятся мутными, а цвет меняется на зеленоватый или слегка желтый, иногда с запахом гноя.
Диагностика
В процесс стандартной диагностики входят:
- осмотр у врача-гинеколога;
- мазок со стенок влагалища, уретры, цервикального канала;
- анализ на полимеразную цепную реакцию;
- бакпосев влагалищных выделений.
Перед сдачей анализов следует воздержаться от интимной близости в течение 2 суток, применения вагинальных свечей и интимных кремов, спринцевания, принятия ванны, посещения бассейна.
Лечение нарушения микрофлоры влагалища
Лечение проходит в несколько этапов.
- Подавление патогенной микрофлоры, которая может спровоцировать серьезные заболевания.
- Нормализация микрофлоры влагалища с помощью пробиотиков общего и местного действия.
- Прохождение обязательной контрольной диагностики со сдачей лабораторных анализов.
При выявлении воспаления (к примеру, цистита, кольпита, аднексита) или половых инфекций проводится специфическая терапия антибиотиками и иммуномодулирующими препаратами.
Профилактика
Каждая женщина должна уделять особое внимание профилактике нарушений микрофлоры влагалища.
Мероприятия для предупреждения заболевания:
- регулярное посещение гинеколога;
- своевременное лечение инфекций интимной сферы;
- недопущение бесконтрольного приема антибиотиков.
Общеукрепляющими мерами являются: соблюдение правил личной гигиены, отказ от вредных привычек, полноценный сон и правильное питание.
- ИНВИТРО
- Библиотека
- Справочник заболеваний
- Бактериальный вагиноз…
Бактериальный вагиноз (Дисбактериоз влагалища, Гарднереллёз, Bacterial vaginosis)
Бактериальный вагиноз: причины появления, симптомы, диагностика и способы лечения.
Определение
Бактериальный вагиноз — это инфекционное полимикробное заболевание, связанное с изменением микрофлоры влагалища, при котором происходит значимое уменьшение количества или полное исчезновение палочек Додерлейна (лактобактерий) и их замещение факультативными анаэробными микроорганизмами и/или возбудителем гарднереллеза. Увеличение уровня лейкоцитов в вагинальном отделяемом и признаки воспаления стенок влагалища могут отсутствовать.
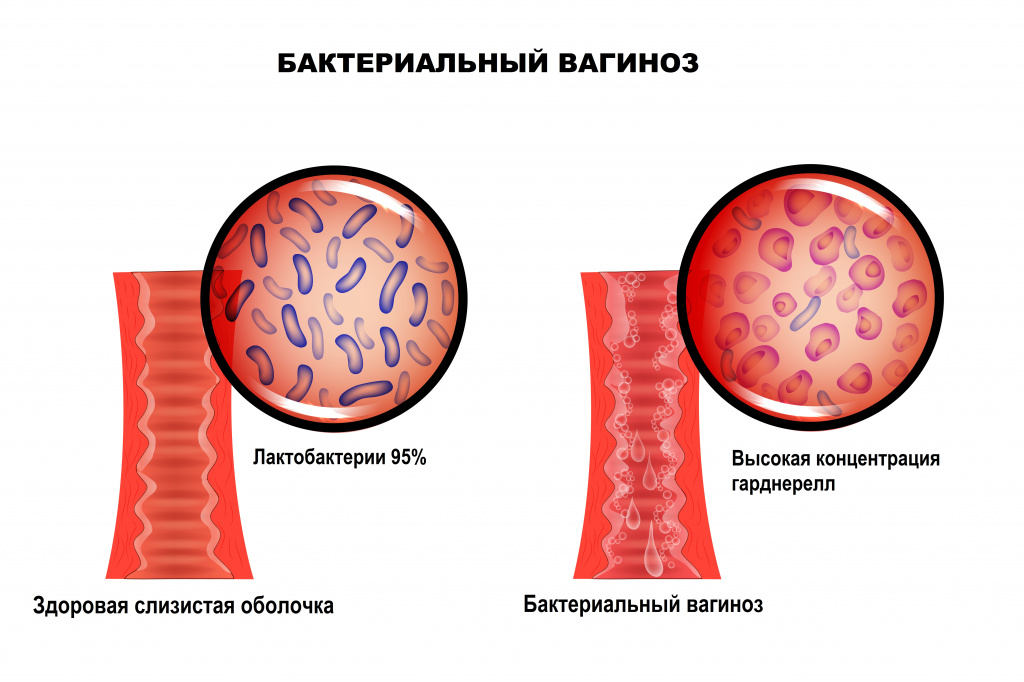
В норме ведущее место (95%) в вагинальном микробиоценозе занимают палочки Додерлейна, продуцирующие перекись водорода и молочную кислоту.
Они поддерживают постоянство богатой кислородом кислой рН-среды и играют роль местных факторов защиты. В случае нарушения защитных механизмов патогенные или условно-патогенные микроорганизмы транзиторной или факультативной флоры прикрепляются к клеткам влагалищного эпителия с последующим размножением и повреждением тканей.
Бактериальный вагиноз является наиболее частой причиной патологических вагинальных выделений у женщин репродуктивного возраста, однако иногда он может наблюдаться и у девочек до менархе, и у женщин в период менопаузы.
Причины появления бактериального вагиноза
Предрасполагающие факторы, ведущие к развитию бактериального вагиноза:
- использование антибактериальных препаратов;
- длительное применение внутриматочных контрацептивов;
- ношение синтетического нижнего белья, злоупотребление прокладками на каждый день и тампонами, которые препятствуют проникновению кислорода;
- длительный прием антибиотиков;
- хронические заболевания кишечника и другие состояния, вызывающие дисбактериоз;
- использование пероральных контрацептивов;
- перенесенные ранее воспалительные заболевания урогенитального тракта;
- нарушение гормонального статуса, сопровождающееся нарушением менструального цикла, преимущественно по типу олигоменореи или аменореи;
- атрофия слизистой оболочки влагалища;
- снижение иммунитета;
- воздействие малых доз ионизирующего излучения;
- стрессовые воздействия на организм.
Классификация заболевания
Международная классификация болезней 10-го пересмотра не выделяет бактериальный вагиноз в самостоятельное заболевание, поэтому статистически его относят к № 89 — «Другие невоспалительные заболевания влагалища».
Классификация бактериального вагиноза на основании микроскопического исследования:
- Компенсированный бактериальный вагиноз — количество лактобактерий снижено, что является фактором риска заселения влагалища патогенными микроорганизмами.
- Субкомпенсированный — низкий уровень лактобактерий и растущее число условно-патогенных микроорганизмов.
- Декомпенсированный — в мазке выявляются условно-патогенные микроорганизмы, лактобактерии отсутствуют, выражены клинические симптомы бактериального вагиноза.
Симптомы бактериального вагиноза
Поскольку признаков воспаления (покраснения слизистой, отека, кровоточивости) при вагинозе не наблюдается, его ведущие клинические симптомы зависят от характера течения заболевания (острый или хронический).
У большинства женщин бактериальный вагиноз протекает бессимптомно и может быть обнаружен случайно во время рутинного осмотра и взятия мазка.
Интенсивный рост факультативной флоры, образование патологических биопленок сопровождается появлением влагалищных выделений с характерным неприятным запахом.
Острый бактериальный вагиноз проявляется выделениями из влагалища, имеющими серовато-белый цвет, однородную консистенцию, неприятный «рыбный» запах; болезненностью во время половых актов; дискомфортом, зудом и жжением в половых органах (могут быть выражены слабо либо отсутствовать); болезненностью, резью при мочеиспускании, болью внизу живота в надлобковой области (редко).
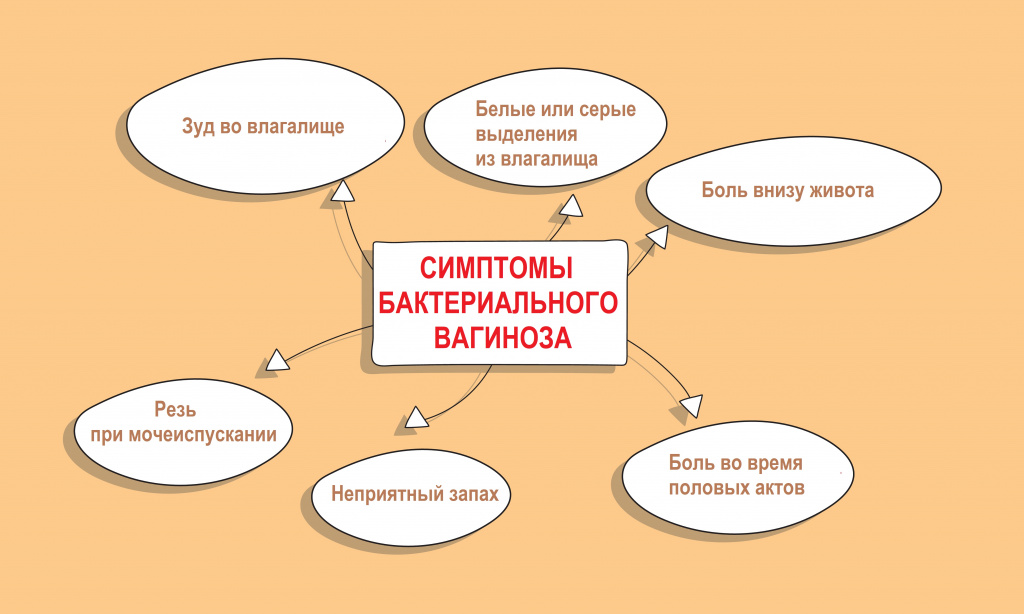
Диагностика бактериального вагиноза
При постановке диагноза у врача есть четыре критерия, которыми он пользуется. Наличие у пациентки трех из них говорит в пользу бактериального вагиноза.
- Наличие гомогенных беловато-серых выделений, равномерно распределяющихся по стенкам влагалища.
- Показатель кислотности при pH-метрии сдвигается в щелочную сторону, повышается уровень влагалищного рН >4,5.
- Положительный аминовый тест с 10% раствором гидроокиси калия (усиление специфического запаха гнилой рыбы) — определение летучих аминов.
- Обнаружение в нативных мазках и/или в мазках по Граму «ключевых клеток», т. е. клеток эпителия влагалища с плотно прикрепленными к их поверхности грамвариабельными микроорганизмами. Лейкоциты в этих мазках содержатся в пределах нормы, что говорит об отсутствии воспаления, а уровень лактобактерий снижен вплоть до полного отсутствия.
Верификация диагноза базируется на сопоставлении клинических симптомов и лабораторных признаков.
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму. Материалом для оценки состояния флоры влагалища служат гинекологические мазки (отделяемое наружных половых органов, уретры, влагалища, шейки матки, полости матки).
Дисбиоз влагалища выражается в незначительном количестве или полном отсутствии лактобацилл, обильной полиморфной грамотрицательной и грамположительной палочковой и кокковой микрофлоре — соответствует микробиологической картине бактериального вагиноза. Выявляются «ключевые клетки».
Основным методом диагностики бактериального вагиноза в настоящее время является метод полимеразной цепной реакции в реальном времени для исследования нормальной и условно-патогенной бактериальной микрофлоры влагалища у женщин. Диагностическая панель позволяет оценить общую бактериальную массу, процентное соотношение лактобактерий, гарднереллы и других патогенов.
ИНБИОФЛОР. Бактериальный вагиноз
Профиль № 3022 «Бактериальный вагиноз» − исследование нормальной и условно-патогенной бактериальной микрофлоры влагалища у женщин детородного возраста.
…
Полуколичественный тест определения фрагментов ДНК, специфичных для гарднереллы в моче или в соскобе эпителиальных клеток урогенитального тракта.
К каким врачам обращаться
Лечением бактериального вагиноза занимается
врач-гинеколог
. К специалисту следует обратиться при появлении первых симптомов заболевания.
Консультации
эндокринолога
, гинеколога-эндокринолога,
гастроэнтеролога
рекомендованы в случае частого рецидивирования бактериального вагиноза с целью исключения сопутствующих заболеваний или состояний, которые могут способствовать нарушению нормальной вагинальной микробиоты.
Лечение бактериального вагиноза
Нуждаются в лечении:
- Все женщины с симптомами бактериального вагиноза при наличии лабораторно подтвержденного диагноза.
- Женщины без симптомов в следующих случаях:
- риск невынашивания беременности (анамнез преждевременных родов либо поздних выкидышей);
- перед введением внутриматочных контрацептивов;
- перед оперативным вмешательством на органах малого таза, в том числе перед медицинским абортом;
- все беременные, имеющие в анамнезе самопроизвольные выкидыши, замершие беременности, преждевременные роды либо поздние выкидыши с рН>4,5, положительным аминотестом и положительным результатом микроскопии («ключевые клетки», биопленки) независимо от наличия симптомов.
Существует достаточно много зарубежных и российских рекомендаций и схем лечения данного заболевания. Целью лечения является устранение симптомов заболевания и проявления инфекции, а также профилактика инфекционно-воспалительных процессов после гинекологических операций (манипуляций) и родов.
Хотя бактериальный вагиноз не считается воспалительным заболеванием, его лечение проводят антимикробными препаратами. Лечение, как правило, двухэтапное.
1-й этап. Назначают антибактериальную терапию, которая может быть местной или системной и направлена на уничтожение анаэробных (бескислородных) бактерий. Цель назначения антимикробной терапии препаратами метронидазола или клиндамицина — подавление роста чувствительной условно-патогенной флоры, в том числе и микоплазм. Идеальным вариантом является использование вагинальных препаратов с возможностью эффективного воздействия на бактериальные пленки без развития резистентности.
Клиндамицин не должен использоваться во второй половине беременности.
2-й этап. Направлен на нормализацию биоценоза влагалища и заселение его лактобактериями. Для восстановления вагинальной микрофлоры могут быть использованы вагинальные капсулы с живыми лактобактериями и гель с молочной кислотой, а также пробиотики, содержащие живые микрокультуры.
Перспективным методом лечения бактериального вагиноза на данный момент является ультразвуковая кавитация — обработка влагалища растворами антисептиков с помощью орошения.
Осложнения
В гинекологии бактериальный вагиноз повышает риск инфекционных осложнений после ряда гинекологических операций, абортов, воспалительных заболеваний органов малого таза, перитонита, тазовых абсцессов при установке внутриматочных контрацептивов. Также повышается восприимчивость к инфекциям, передающимся половым путем, ВИЧ, вирусу папилломы человека и генитальному герпесу.
К неблагоприятным последствиям относятся:
- воспалительные заболевания органов половой системы (вульвовагинит, эндометрит, сальпингоофорит);
- циститы, уретриты — как у женщины, так и у полового партнера;
- образование бактериальных пленок, устойчивых к стандартной терапии.
Заболевание не представляет непосредственной опасности для жизни женщины, однако является фактором риска развития осложнений беременности. В акушерской практике бактериальный вагиноз способствует развитию самопроизвольного аборта, околоплодной инфекции, преждевременным родам, рождению детей с низкой массой тела, эндометриту и сепсису после кесарева сечения.
Профилактика бактериального вагиноза
Основой профилактики бактериального вагиноза является устранение факторов риска, к которым относятся:
- нерациональное использование антимикробных средств и антисептиков;
- лекарственная иммуносупрессия (прием цитостатиков, глюкокортикоидов);
- нарушения менструального цикла, гипоэстрогенное состояние в период перед менопаузой;
- частое использование гигиенических тампонов и продолжительное использование внутриматочных средств контрацепции;
- частые влагалищные души, спринцевания, применение спермицидов;
- несоблюдение правил интимной гигиены;
- частая смена половых партнеров;
- инфекции, передаваемые половым путем (хламидиоз, гонорея, трихомониаз).
Есть данные о том, что гормональная контрацепция (комбинированные оральные контрацептивы либо прогестины) оказывает положительный эффект в отношении профилактики рецидивов бактериального вагиноза.
Источники:
- Пестрикова Т.Ю., Юрасова Е.А., Котельникова А.В., Князева Т.П. Современные подходы к верификации диагноза бактериального вагиноза и тактике ведения. РМЖ. 2018. № 2(I). С. 48–53.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин. Издание 2-е, исправленное и дополненное. Российское общество акушеров-гинекологов. — Москва. 2019, С. 10-23.
- Пустотина О.А. Бактериальный вагиноз: патогенез, диагностика, лечение и профилактика. Акушерство и гинекология. 2018; 3. С. 150-6.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
3705
09 Февраля
-
3700
09 Февраля
-
3720
08 Февраля
Похожие статьи
Кольпит
Кольпит: причины появления, симптомы, диагностика и способы лечения.
Полипы
Полипы: причины появления, симптомы, диагностика и способы лечения.
Сифилис
Сифилис: причины появления, симптомы, диагностика и способы лечения.
Стоматит
Стоматит: причины появления, симптомы, диагностика и способы лечения.
Бесплодие у женщин
Бесплодие женское: причины появления, симптомы, диагностика и способы лечения.
Интимная микрофлора женщины – это особая система, в которой сосуществуют множество микроорганизмов, обитающих на слизистой оболочке наружных половых органов.
Среди них есть потенциально «вредные» или условно-патогенные бактерии (кокки, гарднерелла, грибы Candida и т.д.), а есть лактобактерии.
Именно лактобактерии сдерживают размножение «плохих» бактерий и отвечают за состояние микрофлоры влагалища.
В норме условно-патогенных бактерий бывает не больше 4-8% и в обычном состоянии они не активируются — их рост и количество полностью «контролируется» лактобактериями, которые создают особую среду с кислым pH, в которой «не комфортно» большинству микроорганизмов.
Но женский организм, как хрупкий сосуд. И даже «безобидное», на первый взгляд нарушение баланса бактерий во влагалище может обернуться очень серьезными проблемами для женского здоровья.
Когда иммунитет ослабляется, у организма нет сил пополнять армию наших «защитников»-лактобактерий. Освободившееся место быстро занимают другие, не совсем полезные микроорганизмы. Чаще всего это Gardnerella vaginalis — достаточно вредная бактерия, которая в очень небольших количествах всегда присутствует на слизистой, но в случае избытка вызывает дисбиоз влагалища или бактериальный вагиноз.
Причины нарушения микрофлоры
На микрофлору влагалища может оказать влияние много различных факторов:
Использование антибиотиков или гормональных препаратов.
Попадая в организм, антибиотики борются с возбудителем инфекции, но одновременно губят и другие микроорганизмы, в том числе лактобактерии.
Как правило, патогенные микроорганизмы более активны, агрессивны, они успевают размножиться раньше, чем приходит в норму содержание «хороших» бактерий. В итоге возникает дисбиоз влагалища.
По схожей схеме развивается нарушение микробного равновесия при лечении гормональными препаратами, например, кортикостероидами. Они подавляют иммунитет, создают условия, оптимальные для размножения условно-патогенных бактерий.
Беременность.
Во время вынашивания ребёнка у женщины меняются гормональный фон и работа иммунной системы, а также несколько изменяются свойства слизистой оболочки влагалища. Все эти факторы могут привести к снижению количества лактобактерий и росту патогенных бактерий, провоцируя дисбиоз.
Наличие острой или хронической инфекции.
Эти состояния требуют постоянной «мобилизации» иммунитета, чтобы не дать инфекции распространится по организму. Но зачастую усилий иммунной системы не хватает на поддержку нормального биоценоза влагалища. В этом случае количество условно-патогенных бактерий также начинает расти и возникает дисбиоз.
Стрессы, нарушения психологического состояния, депрессия.
Сильное влияние стрессовых факторов приводит к дезадаптации — расстройству работы всего организма, в том числе иммунной системы. В результате, нарушается общее и местное иммунное равновесие, в том числе во влагалище, и «плохие» бактерии получают возможности для активного размножения.
Особенности и активность половой жизни.
Часто бактериальный вагиноз появляется при смене полового партнера. Это, в какой-то степени, нормально — двум организмам нужно привыкнуть друг к другу. Но если половые партнеры меняются достаточно часто, у микрофлоры влагалища практически нет шансов найти время построить новый защитный барьер для инфекций.
Частые спринцевания влагалища с применением хлор-содержащих антисептиков, использование внутриматочных средств для контрацепции, влагалищных дезодорантов.
Излишняя гигиена не полезна — это доказанный факт. Всегда оставляйте шанс организму на восстановление и самостоятельную защиту от бактерий.
В то же время несоблюдение личной гигиены, как и ношение тесного или синтетического нижнего белья, может привести к изменению микробного состава и спровоцировать дисбиоз.
Проведенные операции или травмы.
Здесь работает тот же принцип, что и с восстановлением после курса лекарств — собственных усилий иммунитета может не хватить для поддержания биоценоза влагалища, поэтому количество лактобактерий начинает снижаться, количество а условно-патогенных бактерий расти.
Чем опасно нарушение микрофлоры?
При возникновении бактериального вагиноза женщины чаще всего жалуются на появление выделений (серовато-белого цвета, издающих запах несвежей рыбы), зуд и жжение во влагалище, болезненность при мочеиспускании, боль во время полового акта.
Что происходит в результате дисбиоза?
- Нарушается местный иммунитет, развивается хроническая инфекция в области наружных половых органов. Выделения, неприятный запах, зуд, появление болезненных ранок — все это существенно ухудшает качество жизни женщины.
- Повышается риск заражения вирусом папилломы человека. Он, в свою очередь, считается фактором риска развития рака шейки матки.
- Повышается риск развитие бесплодия. Инфекция и воспаление — одни из ведущих его причин.
- Внутриутробное инфицирование плода часто происходит на фоне нарушений интимной микрофлоры у беременных.
- Возрастает риск привычного невынашивания беременности и других акушерских патологий.
- Риск развития плацентарной недостаточности с задержкой развития плода и формированием патологического течения беременности.
- Риск преждевременных родов.
Дисбиоз может стать причиной развития серьёзных патологий внутренних органов. У инфекций существует способность распространяться вертикально: от слизистой наружной интимной области на внутренние оболочки органов малого таза (шейку матки и матку, в фаллопиевы трубы), на слизистую мочевого пузыря и мочевыводящих путей, в брюшную полость. Поскольку эти органы близко расположены, их слизистые имеют сходное строение и восприимчивы к одинаковым микроорганизмам.
Бактерии Gardnerella vaginalis создают на поверхности эпителия влагалища особые биопленки, чтобы «защитить» себя от воздействия антибиотиков. Такие биопленки являются очагами хронической инфекции, именно поэтому так часто возникают рецидивы бактериального вагиноза1.
Даже простой перечень возможных рисков при нарушении интимной микрофлоры, показывает: эти симптомы нельзя оставлять без внимания!
Как восстановить интимную микрофлору
Два шага к комфорту
Чтобы подавить рост патогенных бактерий и восстановить баланс нарушенной микрофлоры, необходимо действовать в 2 этапа:
Схема лечения бактериального вагиноза:
- Прием противомикробных препаратов для подавления патогенной флоры.
- Прием пробиотика с лактобактериями для восстановления нормальной микрофлоры влагалища и профилактики рецидивов дисбиоза.
Лактожиналь® — это лекарственный препарат на основе штамма лактобактерий Lactobacillus casei rhamnosus Doderleini (Lcr).
- Лактобактерии Лактожиналь® разрушают биопленки патогенных бактерий и образуют собственную защитную биопленку на поверхности эпителия влагалища, снижая риск рецидивов заболевания.
- Лактобактерии Lcr подавляют рост условных патогенов (Gardnerella vaginalis, P.bivia) с первых часов терапии. Уже через сутки применения лактобактерии Lcr восстанавливают pH влагалища, помогая нормализовать интимную микрофлору.
- Лактобактерии Лактожиналя полностью подавляют рост грибов рода Candida на вторые сутки, не повышая риск развития «молочницы».
- Лактожиналь® рекомендован для предродовой подготовки у беременных женщин, входящих в группу риска в отношении бактериального вагиноза.
Лактожиналь — это препарат № 1 для нормализации микрофлоры по количеству назначений среди врачей-гинекологов* (*при диагнозах бактериальный вагиноз и вульвовагинальный кандидоз (при наличии выделений. На основе данных аналитической базы Proxima в 2016-2018 годах).
В результате применения препарата Лактожиналь после антимикробной терапии на 90% снижается вероятность рецидивов бактериального вагиноза.
Лактобактерии, входящие в препарат Лактожиналь, рекомендованы Российским обществом акушеров-гинекологов (2019) для использования с целью второго этапа терапии бактериального вагиноза и с целью профилактики рецидивов вульвовагинального кандидоза.
Возможность записаться к врачу как мужского так и женского пола на выбор
Уникальная авторская 100% БЕЗБОЛЕЗНЕННАЯ методика забора мазков у мужчин
300 метров от метро Кропоткинская
БЕЗ ВЫХОДНЫХ с 09:00 до 20:00
Результаты анализов за 20 минут (мазок и кровь на ЗППП) стоимость 500 рублей на 1 инфекцию
Врачи высшей категории, кмн с опытом работы от 15 лет — консультация 900 рублей
Анонимность анализов и лечения
Записаться на прием
Прием ведет:
Гаряева Ирина Владимировна
Врач акушер-гинеколог, УЗИ-специалист
* поиск по всем статьям на сайте
Микрофлора влагалища
Микрофлора влагалища играет важнейшую роль в организме женщины.
Она обеспечивает колонизационную резистентность половых путей.
Это значит, что другие, «вредные» микроорганизмы не способны «поселиться» во влагалище, потому что здесь уже живут «полезные» бактерии.
Иногда состав нормальной микрофлоры нарушается, что чревато многими проблемами.
Нормальная микрофлора влагалища
В норме микрофлора влагалища состоит из таких микроорганизмов:
Лактобациллы.
Основные микроорганизмы в женском влагалище.
Они «приклеиваются» к слизистой оболочке и образуют биопленку.
Она состоит из колоний лактобацилл и окружена их метаболическими «отходами» – гликокаликсом.
Бактерии поглощают глюкозу и вырабатывают мочевую кислоту.
Это определяет кислую рН влагалищной среды.
В результате при нормальном биоценозе в половых путях «хорошо себя чувствуют» ацидофильные (кислотолюбивые) микроорганизмы.
Способность лактобацилл к адгезии является эстрогензависимой.
Поэтому в постменопаузе часто состав нормальной микрофлоры нарушается.
Транзиторные микроорганизмы – те, которые «заселяются» временно.
Их существует очень много видов.
Но все вместе взятые они не превышают от 3 до 5% состава микрофлоры влагалища.
В их числе:
- стафилококки;
- стрептококки;
- коринебактерии;
- бактероиды;
- микоплазмы;
- микрококки;
- пропионовокислые бактерии;
- энтеробактерии.
Редко (менее чем у 10% женщин) обнаруживаются такие представители транзиторной флоры:
- клостридии;
- уреаплазмы;
- бифидобактерии;
- гарднереллы;
- кандиды;
- актиномицеты;
- золотистый стафилококк;
- кишечная палочка.
Нарушение микрофлоры влагалища
При нарушении микрофлоры влагалища развивается одно из двух состояний:
- вагинит – воспаление слизистой оболочки влагалища;
- вагиноз – патологический процесс бактериального происхождения, который не сопровождается реакцией иммунного ответа и не вызывает воспаления.
Неспецифический вагинит редко бывает обусловлен только одним видом микроорганизмов.
Чаще это полиэтиологическое (многопричинное) заболевание.
Обычно биоценоз влагалища нарушается вследствие таких причин:
- лечение антибиотиками (самая частая причина);
- применение цитостатиков;
- гормональное лечение;
- лучевая терапия;
- анемия;
- врожденные аномалии репродуктивной системы;
- использование контрацептивов;
- иммунодефицитные состояния.
К появлению симптомов приводит нарушение количественного соотношения разных видов микроорганизмов.
Тио есть, микрофлора влагалища после антибиотиков меняется из-за того, что препараты уничтожают часть лактобацилл.
Негативное воздействие наблюдается как при местном, так и при системном применении антибактериальных лекарств.
Ранее считалось, что воспалительный процесс может быть вызван одним микроорганизмом.
Например, уреаплазмой, золотистым стафилококком, микоплазмой, гарднереллой, кишечной палочкой и т.д.
Но сегодня установлено, что при вагините в большинстве случаев обнаруживается смешанная микрофлора влагалища.
То есть, воспаление спровоцировано сразу несколькими микроорганизмами.
О том как проходит
гинекологическое обследование
рассказывает врач гинеколог
Гаряева Ирина Владимировна
Смотреть видео
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем гинекологом
Гаряевой Ириной Владимировной
Наши цены на услуги
| Наименование | Срок | Цена |
|---|---|---|
| Прием гинеколога с осмотром на кресле | 1200.00 руб. |
Мазок на микрофлору влагалища
Исследование микрофлоры влагалища состоит из трех этапов:
- Исключение половых инфекций.
- Микроскопическое исследование окрашенного по Грамму мазка.
- Посев на флору.
Основной ориентировочный анализ на микрофлору влагалища – это мазок.
Под увеличением микроскопа врач сразу же может увидеть некоторых микроорганизмов.
Это возбудители половых инфекций: трихомонады и гонококки.
А также кандиды – условно-патогенные грибы.
Их обнаружение в мазке свидетельствует о чрезмерном увеличении популяции.
Данное состояние называется кандидоз или молочница.
Также при микроскопии оценивают:
- состояние эпителия;
- количество лейкоцитов (воспалительных клеток);
- наличие и завершенность реакций фагоцитоза (поглощение и растворение бактерий лейкоцитами);
- наличие отдельных представителей микрофлоры (кокки, палочки, лептотрикс и т.д.).
Обсеменение влагалища микробами оценивается в баллах.
В результатах анализа вы увидите от одного до четырех плюсов:
- 1 – микробных клеток меньше 10 в поле зрения.
- 2 – до 100 клеток.
- 3 – до 1000 клеток.
- 4 – больше 1000 клеток.
Посев микрофлоры влагалища
Еще одним информативным методом исследования является посев на микрофлору.
В настоящее время стало возможным определение не только видовой принадлежности тех или иных микроорганизмов, но также их количество в исследуемом материале.
Посев позволяет оценить соотношение лактобацилл и условно-патогенной флоры.
В норме лактобацилл должно быть больше.
Если их меньше, чем других бактерий, то микробиоценоз влагалища считается нарушенным.
Это состояние требует лечения.
Патогенная микрофлора влагалища
Иногда при микроскопическом исследовании обнаруживается патогенная микрофлора влагалища.
Это могут быть гонококки или трихомонады.
Кроме того, у женщин из групп риска необходимо исключение ИППП во всех случаях, когда наблюдаются симптомы вагинита.
Для этого используют ПЦР на самые частые венерические заболевания.
Клинический материал, который используется, это мазок из уретры.
В исследуемом материале может быть обнаружена хламидия, трихомонада, гонококки и другие возбудители ИППП.
Как восстановить микрофлору влагалища?
Восстановление микрофлоры влагалища происходит в 2 этапа.
- 1 – уничтожение «плохих» микробов.
- 2 – восстановление «хороших» микробов.
Препараты, использующиеся на первом этапе лечения, могут быть разными.
Выбор зависит от результатов исследований – микроскопии и посева на флору.
Противомикробные средства назначаются, исходя из того, какие микроорганизмы преобладают в микробиоценозе влагалища.
Могут использоваться клиндамицин, метронидазол, хлоргексидин.
Для повышение рН влагалища используется молочная кислота.
При наличии проблем с иммунитетом используются иммуномодуляторы.
При дефиците эстрогенов (например, в постменопаузе) показана заместительная терапия гормональными препаратами.
В некоторых ситуациях могут использоваться простагландины и антигистаминные препараты.
При сильном зуде или болевом синдроме назначаются свечи с местными анестетиками (бензокаин).
Свечи для микрофлоры влагалища
На втором этапе нормализации микрофлоры влагалища применяются свечи с лактобактериями (эубиотики).
Они позволяют «заселить» половые пути женщины «полезными» микробами.
В дальнейшем это снижает риск рецидива бактериального вагиноза или неспецифического вагинита.
Названия препаратов: Аципол, Ацилакт, Лактобактерин.
Как правило, лечение эубиотиками начинают спустя 3 дня после окончания антибактериальной терапии.
За это время они обычно элиминируются из организма.
Поэтому не возникнет ситуации, когда «подселенные» во влагалище лактобактерии тут же уничтожаются антибиотиками.
При возникновении симптомов вагинита или бактериального вагиноза, обращайтесь в нашу клинику.
У нас можно быстро сдать все необходимые анализы и получить адекватное лечение.
Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный гинеколог, врач высшей категории
Запись на прием ежедневно по телефону
8 (495) 642-30-37
с 9:00 до 21:00
,
Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный врач венеролог, уролог, врач высшей категории, кандидат медицинских наук
Запись на прием ежедневно по телефону
8 (495) 642-30-37
с 9:00 до 21:00
,
Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный врач венеролог, уролог, врач высшей категории, кандидат медицинских наук
Запись на прием ежедневно по телефону
8 (495) 642-30-37
с 9:00 до 21:00
-
Отличная клиника, в случае проблем со здоровьем всегда обращаюсь к этим докторам, уже давно с ними знаком и никогда никаких проблем в обслуживании не возникало. Все четко и понятно, приехал и проконсультировался, получил лечение.
Мазуров Дмитрий, киноактер
-
Рекомендую всем своим знакомым, поскольку только здесь получил первоклассное лечение. Хорошая клиника, меня все устраивает, особенно демократичные цены и удобно, что можно проконсультироваться сразу по многим вопросам.
Артем
-
Весь наш коллектив регулярно лечится в этой клинике. Здесь работают классные специалисты, главное все комфортно, все обследования можно сделать сразу на месте и главное результаты лечения хорошие.
Коллектив группы НА-НА
-
Анонимная пациентка благодарна доктору Ленкину за квалифицированную помощь по диагностике и лечению вен заболеваний. Ранее обращалась в другие клиники, но результат был неудовлетворительным, и только в этой клинике смогли оказать квалифицированную помощь.
-
Благодарю своему спасителю, прекрасному врачу, и просто хорошему человеку доктору Ленкину, за очень уважительное и внимательное отношение к своим пациентам, терпение и объяснение всего процесса лечения. Конечно болеть всегда неприятно и плохо, но в руках этого замечательного специалиста чувствуешь себя уверенно и не переживаешь по поводу результатов лечения.
Пчелкина Мария Сергеевна
Видеоотзывы
Запишитесь на прием сейчас