Привкус во рту — это ощущение кислого, горького или другого неприятного вкуса без видимой причины. Симптом возникает после погрешностей в диете, при заболеваниях ротовой полости и ЛОР-органов, патологиях со стороны ЖКТ. Неприятные ощущения развиваются при интоксикациях, эндокринных и неврологических нарушениях. Для установления этиологического фактора проводят лабораторные анализы, ФГДС, рентгенографию, ЛОР-осмотр. Для устранения симптома рекомендуется полоскать ротовую полость, принимать этиотропные препараты.
Общая характеристика
Периодически неприятный привкус встречается у здоровых людей. Он может быть вызван скоплением частиц пищи при недостаточной гигиене ротовой полости, употреблением продуктов с ярким насыщенным вкусом. В большинстве случаев симптом вызывают патологические причины. Горький привкус ощущается во рту преимущественно утром, сразу после пробуждения. Неприятные ощущения беспокоят человека в течение нескольких часов, не исчезают после полоскания ротовой полости водой.
Горечь или ощущение кислого сопровождаются изжогой, першением в горле. При этом слизистая ротовой полости пересыхает, слюна вязкая, выделяется в меньшем количестве. Иногда пациенты предъявляют жалобы на резкий химический или металлический привкус, который сохраняется на протяжении всего дня. Если симптомы проявляются с определенной периодичностью или постоянно, нужно посетить специалиста.
Причины привкуса во рту
Причины привкуса крови во рту
Такой симптом возникает при случайном прикусывании щеки или языка до крови. Характерный вкус в ротовой полости, повторяющийся несколько раз за неделю, обуславливают патологические причины. Основными болезнями, при которых ощущается привкус крови во рту, являются:
- Стоматологические заболевания: гингивит, стоматит, пародонтит.
- ЛОР-патология: синусит, хронический атрофический ринит.
- Поражение ЖКТ: эрозивный эзофагит и гастрит, язвенная болезнь, расширение вен пищевода.
- Сердечно-сосудистые нарушения: гипертоническая болезнь, стенокардия, васкулиты.
- Редкие причины: туберкулез, рак легкого, бронхиальная астма.
Причины горького привкуса во рту
Горечь чаще чувствуется по утрам, но иногда симптом беспокоит больного в течение дня. Горьковатому вкусу сопутствуют тошнота, снижение аппетита, иногда бывает рвота с примесями желчи, специфический неприятный запах тухлого изо рта. Горький привкус во рту могут провоцировать такие причины, как:
- Возрастная атрофия слизистой у пожилых.
- Беременность.
- Вредные привычки: курение, злоупотребление алкоголем.
- Патологии печени: аутоиммунный, вирусный или токсический гепатит, цирроз, жировая дистрофия.
- Поражение билиарного тракта: холециститы и холангиты, дискинезия желчевыводящих протоков, желчнокаменная болезнь.
- Заболевания ЖКТ: функциональная диспепсия, хронический гастрит, дуоденит.
- Неврологические расстройства: последствия черепно-мозговой травмы, резидуальные проявления инсульта, болезнь Альцгеймера.
- Ятрогенные состояния: постановка пломб, протезирование зубов.
- Осложнения фармакотерапии: лечение химиопрепаратами, антигистаминными средствами, антибиотиками.
Причины металлического привкуса во рту
Неприятное ощущение чаще наблюдается после потребления неочищенной водопроводной воды, которая проходит по трубам плохого качества, покрытым ржавчиной. Вкус железа также появляется при приготовлении или хранении пищи в алюминиевой посуде. Возможные патологические причины, вызывающие металлический привкус во рту:
- Анемия: железодефицитная, В12-дефицитная.
- Инородные тела: наличие пирсинга на языке или губах, некачественные металлические зубные протезы.
- Гормональные перестройки: беременность, климактерический период.
- Химические отравления: ртутью, свинцом, медью, мышьяком.
- Воздействие радиации.
- Заболевания мочевыделительной системы: хронический гломерулонефрит, интерстициальный нефрит, почечная недостаточность.
- Болезни ЖКТ: эрозии пищевода, кровоточащая язва желудка, варикозное расширение эзофагеальных вен.
- Осложнения фармакотерапии: прием антипротозойных, антацидных гипотензивных препаратов.
Причины сладкого привкуса во рту
Постоянный вкус сладости отмечается у людей, которые злоупотребляют кондитерскими изделиями и шоколадом. Если симптом не связан с приемом пищи, в рационе преобладает несладкая еда, это свидетельствует о серьезных проблемах. Основные причины, при которых появляется сладкий привкус во рту:
- Сахарный диабет.
- Беременность, гестационный диабет.
- Стоматологические болезни: кариес, пародонтит, стоматит.
- Заболевания пищеварительной системы: хронический панкреатит, ГЭРБ, гиперацидный гастрит.
- Воздействие патогенных микроорганизмов: синегнойной палочки, стафилококков и стрептококков.
- Неврологические нарушения: повреждение лицевого нерва, хронические стрессы.
- Отравление пестицидами.
Причины привкуса ацетона во рту
Резкий химический вкус зачастую становится результатом изменения обменных процессов и накопления кетоновых тел. Этот признак не встречается в норме и всегда указывает на серьезные нарушения работы организма. Неприятный запах и привкус ацетона во рту вызывают следующие причины:
- Соблюдение безуглеводной диеты.
- Эндокринные заболевания: сахарный диабет и его осложнение — кетоацидотическая кома, дисфункция щитовидной железы.
- Поражение почек: гломерулонефрит, острая и хроническая почечная недостаточность, некронефроз.
- Патология печени: фиброз и цирроз, болезнь Вильсона-Коновалова, новообразования.
Диагностика
Если во рту эпизодически или постоянно чувствуется нетипичный привкус, требуется консультация гастроэнтеролога. Симптом вызывают различные причины, поэтому перед лабораторно-инструментальным обследованием следует тщательно собрать анамнез и сопутствующие жалобы. Наибольшую диагностическую ценность имеют:
- Анализы крови. Стандартное биохимическое исследование крови выявляет накопление аммиака и кетоновых тел, которые часто провоцируют неприятный привкус во рту. В клиническом анализе можно обнаружить снижение гемоглобина, изменение размеров и формы эритроцитов, что характерно для анемии. При необходимости проводится токсикологический анализ.
- Гормональный профиль. Если пациенты жалуются на сладковатое ощущение в полости рта, измеряют уровень сахара натощак. Показательны результаты перорального теста толерантности к глюкозе. Для уточнения формы диабета учитывают концентрацию инсулина и С-пептида. При нормальных показателях глюкозы рекомендовано определить уровень гормонов щитовидной железы.
- ЛОР-осмотр. Во время исследования изучается состояние ротовой полости, горла, носовых ходов. Частыми находками являются признаки хронического воспаления, гнойные или белесоватые налеты на слизистой оболочке. В носу иногда обнаруживают кровянистые корки. При выявлении кариозных зубов или кровоточивости десен человека направляют к стоматологу.
- Эндоскопия. Причины необычных вкусовых ощущений, которые сочетаются с болями в животе и мучительной изжогой, диагностируют с помощью ФГДС. В ходе эндоскопии визуализируют воспалительные и деструктивные процессы в слизистой желудка, недостаточность кардиального сфинктера с затеканием кислого содержимого в пищевод.
- Рентгенологическая визуализация. Для исключения ЛОР-причин постоянного неприятного привкуса во рту выполняется рентгенография придаточных пазух носа. Экскреторная урография показана обследуемым с отеками, болями в пояснице и другими признаками поражения почек. Для изучения состояния кишечника назначают рентгенографию пассажа бария.
- Дополнительные методы. У женщин обязательно исследуют уровни половых гормонов, у молодых пациенток дополнительно оценивают содержание хорионического гонадотропина, чтобы подтвердить или исключить беременность. При подозрении на рак легкого, особенно у мужчин с большим стажем курения, требуется бронхоскопия с забором материала для цитоморфологического анализа.
При неприятном привкусе во рту важно соблюдать гигиену полости рта
Лечение
Помощь до постановки диагноза
Многие больные чувствуют облегчение после полоскания рта водой с небольшим количеством лимонного сока или слабым раствором соды. Важно соблюдать гигиену ротовой полости: тщательно чистить зубы 2 раза в день, после каждого приема пищи споласкивать рот водой, при необходимости пользоваться зубной нитью. Чтобы не страдать от горечи по утрам, за ужином следует воздержаться от жирных блюд и копченостей.
Беременным женщинам советуют есть часто, маленькими порциями, чтобы не перегружать ЖКТ. После еды нельзя занимать горизонтальное положение, заниматься физическим трудом. Если неприятный привкус во рту сопровождается диспепсическими расстройствами, болевым синдромом или прогрессирующим ухудшением общего состояния, важно вовремя обратиться к врачу, чтобы установить, почему во рту возникает привкус.
Консервативная терапия
Специфический привкус встречается при множестве заболеваний, поэтому можно обозначить только основные направления терапии, а подбор индивидуального комплекса лечебных мероприятий осуществляет специалист. При выявлении кариеса показано лечение у стоматолога: обычно после ликвидации хронических очагов инфекции неприятный вкус исчезает. Чаще всего в терапевтических схемах используют:
- Антисептики. Регулярное промывание ротовой полости раствором хлоргексидина и его аналогами обеспечивает увлажнение и очищение слизистой, препятствует размножению патогенных микроорганизмов. При стоматите с болевым синдромом применяют растворы местных анестетиков.
- Антациды. Если симптом обусловлен гиперацидными состояниями, рекомендованы современные невсасывающиеся препараты, которые быстро снижают кислотность. Часто требуется курс лечения антисекреторными средствами для достижения стойкого эффекта и заживления дефектов слизистой.
- Желчегонные препараты. При билиарной патологии улучшают состав желчи и стимулируют ее выброс в 12-перстную кишку, благодаря чему горечь исчезает. Препараты можно комбинировать с гепатопротекторами, чтобы защитить печень от воздействия желчных кислот.
- Антидоты. Отравления тяжелыми металлами служат показанием для назначения специфических комплексонов, которые связывают и выводят токсические вещества из крови. Для ускорения дезинтоксикации внутривенно вводят большие объемы кристаллоидных растворов.
Физиотерапия
При хронических ринитах и синуситах носовые ходы промывают растворами морской соли, на кожу носа и околоносовой области наносят грязевые аппликации. Для улучшения кровотока в почках назначают диатермию или индуктотермию. В комплекс лечения почечной патологии обязательно включают питье минеральной воды с ощелачивающими свойствами. Для устранения боли при гастрите применяют электрофорез и УВЧ на переднюю брюшную стенку.
Дата публикации 29 июля 2022Обновлено 29 июля 2022
Определение болезни. Причины заболевания
Нарушение вкуса, или дисгевзия (Dysgeusia), — это состояние, при котором искажается нормальное вкусовое восприятие, например солёные продукты кажутся горькими или появляется желание попробовать несъедобный предмет (бумагу, мел, глину и т. п.).
Распространённость
В последние годы нарушение вкуса встречается очень часто — это связано с пандемией коронавирусной инфекции. В течение нескольких суток после выздоровления вкусовые ощущения нарушаются у 18 % пациентов, в течение нескольких недель — у 40 %, длительное время — у 9 %. Вкусовые ощущения искажаются у 26 % переболевших, например свежие яйца и мясо кажутся протухшими [3].
Причины дисгевзии
Причин и факторов риска дисгевзии множество. Нарушение вкуса возникает из-за неправильной работы вкусовых анализаторов на разных уровнях: от слизистой оболочки полости рта и языка до повреждения нервов и центров головного мозга [1].
Возможные причины нарушения вкуса:
- Острые и хронические респираторные заболевания, например грипп [1].
- Грибковые и вирусные инфекции — кандидоз, кератомикоз, дерматит, ротавирусная и ВИЧ-инфекция.
- Заболевания верхних дыхательных путей — ларингит и фарингит.
- Поражение лицевого нерва — парезы и параличи.
- Неврит лицевого, тройничного и зрительного нерва.
- Травмы полости рта и головного мозга — невропатия лицевого нерва, которая парализует мимические мышцы.
- Неправильный патологический прикус — дистальный, мезиальный, перекрёстный, глубокий, открытый.
- Повреждение слизистой оболочки полости рта при чистке или лечении зубов.
- Термическая и лучевая травма [1].
- Злокачественные новообразования — интраэпителиальная карцинома, плоскоклеточный рак, болезнь Боуэна.
- Химиотерапия при лечении онкологических заболеваний — восприятие вкуса и запаха нарушается из-за повреждения вкусовых и обонятельных рецепторов, а также из-за воздействия на центральную и/или периферическую нервную систему. Горький вкус может появиться из-за того, что препараты попадают к рецепторам со слюной или проникают из капилляров [13].
- Побочные действия лекарств — Аллопуринола, B-лактамных антибиотиков, йода и др. Метронидазол вызывает неприятный металлический привкус, Хлоргексидин для полоскания рта — солёный привкус, 5-фторурацил — сладкий [6].
- Эндокринные и метаболические заболевания — сахарный диабет, гипер- и гипотиреоз, эндемический зоб.
- Аллергия на лекарства, продукты питания, патогенные раздражители — аллергический стоматит, аллергия на антибиотики, сердечные препараты и лекарства от онкологических заболеваний [1].
- Вредные привычки — сосание пальцев и предметов, прикусывание губ и щёк, привычка грызть ногти, злоупотребление алкоголем, курение.
- Чрезмерное потребление продуктов с усилителями вкуса, например глутаматом натрия.
- Нарушенная выработка секрета слюнными железами (уменьшение или увеличение секреции). Для нормальной работы вкусовых сосочков химические раздражители должны растворяться в слюне. Выработка секрета может нарушаться как при общих заболеваниях (например, сепсисе, пневмонии, диабете, злокачественной анемии, сыпном и брюшном тифе, детском церебральном параличе), так и при болезнях слюнных желёз (сиалоадените и сиалолитиазе). Одна из самых распространённых причин нарушения выработки секрета — это болезнь Шегрена.
- Аутоиммунные заболевания — аутоиммунный энцефалит, миастения, системная красная волчанка [4].
- Отравление свинцом или ртутью.
- Поражение центральной нервной системы — инсульт, болезни Альцгеймера и Паркинсона, рассеянный склероз.
- Операции на среднем ухе с пересечением барабанного нерва, удаление нёбных миндалин (тонзиллэктомия) и стоматологические процедуры, например удаление и лечение абсцессов, ношение зубных протезов [5][12].
- Местная анестезия, введение препарата вблизи нижнего альвеолярного нерва во время стоматологических процедур — может вызывать уменьшение или исчезновение вкусовых сосочков или потерю вкуса на той стороне, где проводилась анестезия [5].
- Беременность — нарушение вкуса возникает из-за временной перестройки обмена веществ в этот период.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы нарушения вкуса
Может возникать как лёгкое нарушение ощущений, так и полная потеря вкуса. Пища может терять характерную сладость или солёность, а кислые продукты казаться горькими. Блюда, которые раньше нравились, приобретают неприятный кислый или гнилой привкус. Также может появиться металлический привкус или ощущение вкуса, когда человек ничего не ест (фантогевзия).
Основные и самые распространённые проявления дисгевзии:
- изменение вкуса пищи и напитков;
- желание есть необычные предметы — бумагу, глину, мел (употребление мела встречается при беременности), а также вдыхать бензин, керосин и лаки;
- сухость слизистой оболочки полости рта;
- изменение цвета языка — от лёгкого покраснения до ярко-красного оттенка;
- увеличение, слабость и жжение языка;
- бело-жёлтый налёт на языке, который трудно снять;
- снижение слюноотделения;
- заеды в уголках рта, тусклые и посечённые волосы, исчерченные и ломкие ногти [8].
Симптомы сохраняются от пары дней до нескольких месяцев. Они могут быть вызваны серьёзным заболеванием, поэтому при нарушении вкуса важно как можно скорее обратиться к врачу, чтобы выявить и устранить причину.
Патогенез нарушения вкуса
Вкусовые ощущения повышают аппетит и запускают работу желёз желудочно-кишечного тракта, что способствует нормальному пищеварению. Также они помогают отличать несъедобные или испортившиеся продукты, предохраняя от отравлений.
За восприятие и анализ вкусовых ощущений отвечает вкусовой анализатор — система вкусовых рецепторов, нервов и участков головного мозга, в которых обрабатывается информация.
Выделяют три отдела вкусового анализатора:
- периферический — язык и рецепторы в слизистой оболочке полости рта;
- проводниковый — ветви чувствительных нервов (блуждающего, языкоглоточного, тройничного) [7];
- центральный — внутренняя сторона височной доли коры больших полушарий;
В слизистой оболочке передней части языка оценивается качество и концентрация веществ, поступающих в ротовую полость [2]. Большая часть рецепторов расположена на поверхности языка во вкусовых сосочках. Импульсы от них передаются по нервным волокнам к клеткам подкорковых центров и коры головного мозга, где формируется вкусовое чувство.
При этом часть сигналов от таламуса идёт в новую кору — нижнюю часть постцентральной извилины, где различаются вкусы. Другая часть волокон от таламуса направляется в структуры лимбической системы: парагиппокампову извилину, гиппокамп, миндалину и гипоталамус. Здесь оценивается выраженность вкуса, например сладкий вкус может быть ярким (мёд и сахар) или менее выраженным (ванильный чизкейк и печенье).
Классификация и стадии развития нарушения вкуса
В Международной классификации болезней (МКБ-10) дисгевзия кодируется как R43 Нарушения обоняния и вкусовой чувствительности. Такой диагноз ставят пациенту, который не способен определять вкусы.
Выделяют различные виды нарушения вкуса:
- Агевзия — полная потеря вкуса. Возникает при сильном повреждении нервной системы, головного мозга, лицевой области, например при параличе лица или челюсти. Причинами также могут быть гормональные нарушения и дефицит микроэлементов и витаминов, отвечающих за работу вкусовых рецепторов.
- Гипогевзия — частичное ослабление вкусовых ощущений. Может возникать при лучевом воздействии — непосредственном облучении полости рта или облучении всего тела. При этом могут уменьшаться или даже исчезать вкусовые сосочки языка, снижаться количество вкусовых почек, нарушаться их обновление, усиливаться ороговение эпителия, появляться эрозии, резко замедляться деление окружающих эпителиальных клеток.
- Гипергевзия — выраженное усиление вкусовых ощущений. Чаще всего возникает при дегенеративных изменениях, преимущественно при поражении корковых нейронов, например при болезни Паркинсона.
- Парагевзия — ложное ощущение вкуса, например сладкие продукты кажутся солёными. В основном возникает при поражении коры головного мозга или проводящих путей вкусового анализатора.
- Алиагевзия — пища, которая раньше нравилась, теперь вызывает отвращение.
- Фантогевзия — «вкусовые галлюцинации», ложное ощущение какого-либо вкуса. Возникает без явных физических причин, например при неврозах. Иногда встречается при опухолях основания мозга [15].
Также дисгевзия может быть:
- врождённой (вкусовой дальтонизм);
- приобретённой — после травм или заболеваний;
- временной — при беременности, приёме лекарств, полоскании рта антисептиками (Хлоргексидином и Листерином), употреблении некоторых продуктов, например артишоки содержат цинарин, который у большинства людей нарушает вкусовые ощущения и увеличивает чувствительность сосочков языка к сладкому вкусу [4][14].
Осложнения нарушения вкуса
Вкусовые ощущения влияют на эмоциональное состояние, активируют центры насыщения в мозге и регулируют работу остальных рецепторных систем, например влияют на остроту зрения и слуха, чувствительность кожи и проприоцепцию (ощущение положения частей тела относительно друг друга и в пространстве).
При дисгевзии нарушается работа пищеварительного тракта и снижается качество жизни, в некоторых случаях человек может потерять работу (повара, сомелье и т. д.).
При осложнениях в первую очередь появляется неприятный металлический привкус, сухость во рту, боль в животе, диарея и рвота. Всё это может приводить к нарушениям в центральной нервной системе — головной боли, головокружению, нарушению равновесия и координации движений, депрессии и судорогам. Затем в тяжёлых случаях снижается уровень лейкоцитов и нейтрофилов, ухудшается кровообращение, работа сердца, возникает дистрофия отдельных органов (например, костного мозга, селезёнки, лимфатических узлов и вилочковой железы). В итоге состояние становится необратимым и практически не поддаётся лечению.
Иногда нарушение вкуса, особенно у пожилых людей, может привести к апатии, ухудшению аппетита и истощению.
Из-за выраженного снижения остроты вкуса, неприятного солёного и металлического привкуса пациенты с хронической болезнью почек могут перестать соблюдать рекомендованную диету, что приводит к дефициту питательных веществ [4]. Также при дисгевзии человек может добавлять в пищу слишком много сахара или соли, чтобы улучшить её вкус. Это может стать проблемой для людей с диабетом или гипертонией [17].
Диагностика нарушения вкуса
Дисгевзия может возникать при различных заболеваниях, поэтому в первую очередь нужно обратиться к врачу общей практики или терапевту, при нарушениях у ребёнка — к педиатру. На первом приёме врач осматривает ротовую полость на наличие видимых изменений и тщательно собирает анамнез:
- узнаёт, на что жалуется пациент;
- с чем связывает нарушение вкуса;
- чем болел раньше;
- какие операции перенёс;
- страдает ли хроническими заболеваниями;
- какие лекарства принимает и как долго [10].
При необходимости врач может направить пациента к более узким специалистам: неврологу, эндокринологу, гематологу, стоматологу, оториноларингологу, психиатру.
Нарушение вкусовых ощущений оценивают с помощью вкусовых тестов. На четыре квадранта языка (правый, левый, передний, задний) капают растворы четырёх стандартных вкусовых возбудителей: хлорида натрия, глюкозы, гидрохлорида хинина и лимонной кислоты. Затем врач уточняет, какой вкус чувствует пациент.
Дисгевзия часто сопровождается нарушением обоняния. Для его оценки применяют ольфактометрию и шкалу Берштейна — пациенту нужно опознать запахи из специального набора пахучих веществ.
Чтобы исключить местные причины нарушения вкуса, тщательно исследуют ЛОР-органы и черепно-мозговые нервы (VII, IX, Х пары).
Также проводятся анализы крови на аллергию, уровень сахара, железа, цинка и витамина B12. Чтобы изучить состояние головного мозга и пазух, проводится компьютерная томография. Для диагностики патологических изменений головного мозга может потребоваться МРТ головы.
Лечение нарушения вкуса
Стандартной схемы лечения дисгевзии нет — чтобы восстановить вкусовые ощущения, нужно устранить основное заболевание. Если нарушение вкуса вызвано приёмом определённого препарата, врач может заменить его на другое лекарство [5].
Если дисгевзия возникла при беременности, то лечение, как правило, не требуется. По мере того как гормональный фон стабилизируется, вкусовые рецепторы вернутся в норму [20]. Чтобы смягчить неприятный привкус во рту, можно использовать жевательную резинку или леденцы без сахара.
При обнаружении проблем с зубами лечение проводит стоматолог. Если выявлены эндокринные нарушения, то потребуется обследование у эндокринолога [5].
Неврологические и психические заболевания (например, невроз, депрессия, панические атаки, нарушение пищевого поведения, шизофрения) зачастую требуют длительного лечения и диспансерного наблюдения.
Медикаментозное лечение
Выбор лекарства зависит от причины нарушения вкуса. Если вырабатывается недостаточно слюны, назначают препарат для увлажнения ротовой полости, например Гипосаликс, который позволяет хотя бы частично восстановить вкусовые ощущения.
Если дисгевзия вызвана бактериальными или грибковыми заболеваниями, применяют антибиотики и противогрибковые препараты.
Предполагается, что к потере вкусовых ощущений может приводить нехватка в организме цинка. При его дефиците назначают препарат цинка, например Цинктерал.
Физиотерапия
Чтобы усилить эффект и продлить действие терапии, проводятся физиотерапевтические процедуры: озонотерапия, иглоукалывание, рефлексотерапия, массаж, электрофорез. Например, озонотерапия позволяет подавить патогенную флору, оказывает противовирусное, обезболивающие и другие полезные действия [16].
Выбор метода физиотерапии зависит от причины нарушения вкуса. Не все методы обладают достаточной доказанной базой. Они не помогают устранить нарушение вкуса и его причину.
Хирургическое лечение
В сложных случаях может понадобиться операция, например чтобы скорректировать форму и строение языка, удалить опухоль, абсцесс или очаг инфекции.
Прогноз. Профилактика
Прогноз зависит от основного заболевания, которое вызвало дисгевзию. Вкус может восстановиться после лечения болезни обмена веществ, кандидоза или пузырчатки в полости рта. Если причиной нарушения вкуса стала респираторная инфекция или аллергия, то вкусовые ощущения также возвращаются после выздоровления. Иногда вкусовые ощущения восстанавливаются спонтанно [17].
У пациентов с рассечением барабанной струны при операции на среднем ухе даже одностороннее нарушение вкуса может приводить к снижению качества жизни.
Нарушение вкуса при коронавирусе
После коронавирусной инфекции восприятие вкуса иногда восстанавливается дольше, чем при других инфекциях. Вероятно, это связано с поражением нервных клеток, токсичным воздействием вируса на вкусовые рецепторы и сопутствующими болезнями, например системными заболеваниями или нарушением выработки слюны. Но считается, что вызвать необратимое нарушение вкуса COVID-19 не может [19].
Профилактика дисгевзии
Для профилактики дисгевзии следует:
- соблюдать гигиену полости рта;
- дважды в год посещать стоматолога для осмотра, профессиональной гигиены и лечения болезней зубов и полости рта;
- сбалансировано питаться, употреблять разнообразные специи, которые являются своеобразной тренировкой для рецепторов [17];
- регулярно мыть руки и принимать душ;
- при необходимости и по назначению врача периодически принимать витаминные комплексы;
- проходить ежегодную диспансеризацию.
Нарушение вкуса встречается достаточно часто. Оно может быть кратковременным на фоне каких-то бытовых причин, но может остаться надолго. В любом случае нужно обратиться к врачу: казалось бы незначительное отклонение от нормы может быть одним из симптомов тяжёлого заболевания.
Когда человек здоров, его ничто не беспокоит. И какой-либо вкус во рту он ощущает только при принятии пищи. Если вы почувствовали необычный привкус с утра или между приемами пищи, стоит задуматься о причине этого симптома.
Конечно, неприятный привкус во рту может возникать и по классическим причинам – из-за курения, плохой гигиены полости рта, сломанных зубов или употребления некоторых продуктов – кофе, черного чая, чеснока, сахара или жирной пищи. Но чаще – необычный привкус во рту может означать самые разные заболевания.
Горький привкус во рту
Горечь – четкий сигнал о проблемах в пищеварительной системе. Горький привкус дает желчь при нарушении работы желчных протоков, желчного пузыря или печени. Когда эти органы функционируют нормально, желчь, протекая по желчевыводящим протокам, беспрепятственно поступает в двенадцатиперстную кишку. При нарушении их работы она может попадать в пищеварительную систему.
Так бывает при холецистите и камнях в желчном пузыре. В этом случае пациента беспокоит целый ряд симптомов: горький привкус обычно сопровождается болью под ребрами с правой стороны и частой тошнотой, тремором, лихорадкой, потерей аппетита, рвотой.
Ещё одна причина горечи во рту – длительный прием лекарств из группы антибиотиков, гормонов и противоаллергических средств.
Если вы чувствуете горечь во рту, запишитесь на УЗИ брюшной полости для проверки состояния печени и желчного пузыря. Также нужно сдать биохимический анализ крови, обнаруживающий ферменты печени. В случае тяжелых симптомов выполняют гастроскопию.
До назначения медикаментозного лечения соблюдайте строгую диету, исключив из меню жирные, жареные, маринованные и острые продукты. Скорее всего, гастроэнтеролог назначит прием специальных препаратов – гепатопротекторов, защищающих печень от токсичных веществ и повышающих активность клеток органа.
Сладкий привкус во рту
Сладость во рту – первый признак нарушении углеводного обмена и развития диабета. По мере повышения уровня сахара в крови и лимфатической жидкости слюна принимает сладкий вкус. Заболевание часто встречается у полных людей, пациентов с генетической предрасположенностью к диабету и больных панкреатитом.
Для уточнения диагноза нужно сделать тест на толерантность к глюкозе. Анализ покажет, как организм справляется с избытком сахара. В случае нарушений эндокринолог выпишет лекарства, снижающие уровень сахара в крови.
До назначения лечения нужно соблюдать диабетическую диету, исключающую сладкое и мучное. Вместо рафинированного сахара, нужно использовать заменители. При выборе продуктов учитывайте, что количество углеводов в них должно быть минимальным.
Соленый привкус во рту
Это первый признак обезвоживания. Когда человек пьет мало воды или принимает мочегонные средства, жидкость в организме сгущается. То же самое и со слюной – в ней накапливается соленый хлорид натрия. Или, может быть, вы просто едите слишком много соленой пищи – чипсов, крекеров, соленых палочек?
Если проблема связана с обезвоживанием, выпивайте не менее 1,5-2 литров чистой воды в день, а на жаре – еще 1 литр. При этом откажитесь от алкоголя, в том числе пива. Не пейте кофе, чай, энергетические напитки и коктейли для похудения. Все эти напитки обладают мочегонными свойствами.
Очень часто соленый привкус возникает при закупорке слюнных желез. Тогда вам нужно будет посетить стоматолога.
Кислый привкус во рту
Кислота во рту – симптом повышенной кислотности в желудке. Кислый привкус дает желудочный сок – биологическая жидкость, необходимая для полноценного пищеварения. При нарушениях питания, например, при злоупотреблении копченостями или жирной пищей, вырабатывается излишек кислоты. Так желудок стремится переварить тяжелую пищу. Также кислота активно вырабатывается в ответ на специи и раздражающие продукты.
При повышенной кислотности разрушается слизистая оболочка желудка и пищевода, в ответ начинается воспаление – гастрит, эзофагит. На поврежденных участках образуются эрозии и язвы. Диагноз почти очевиден, если вкус кислоты усиливается ночью и утром или во время активных физических нагрузок. Это чувство также сопровождается тяжестью и болью в груди, изжогой и отрыжкой. В случае язвы почти всегда возникают жжение в пищеводе и частая отрыжка.
Повышение кислотности в желудке сопровождается жжением в пищеводе, тошнотой, рвотой, запорами и изжогой.
Ещё одна причина кислого привкуса – гастроэзофагеальный рефлюкс – процесс, при котором кислотное содержимое желудка поднимается в пищевод. В этом случае кислота очень жгучая и насыщенная.
Если вы не только чувствуете кислотность во рту, но и замечаете, что на языке образовался налет, это может указывать на начало грибковой инфекции. Это часто происходит после лечения антибиотиками, из-за диабета или при ослаблении иммунной системы.
При появлении кислого вкуса во рту, нужно обратиться к гастроэнтерологу. Возможно, нужно будет сдать желудочный сок на анализ и пройти гастроскопию. Ожидая назначение лечения, нужно изменить свой рацион, избегая жирной пищи, выбирая легкоусвояемые продукты. Не переедайте, предпочитайте есть меньшими порциями чаще. Грибковые инфекции лечат только медикаментами.
Кисло-соленый привкус
Такой симптом может предупреждать о хронической или острой почечной недостаточности – состоянии, при котором почки не работают должным образом, и организм не может выводить токсины из организма. При тяжелой степени почечной недостаточности появляется привкус и меняется запах изо рта. Может ощущаться запах мочи.
Помимо этих симптомов, о развитии хронической почечной недостаточности и необратимом повреждении организма предупреждают слабость, похудание, потеря аппетита, тошнота и рвота. Человек становится сонливым, возникают головные боли и боли в мышцах.
Диагностировать почечную недостаточность может уролог. Для этого нужно будет сдать анализы крови и мочи, обследовать почки. В некоторых случаях даже нужно делать биопсию.
Вкус металла во рту
Этот необычный вкус может возникнуть по нескольким причинам:
- Кандидоз полости рта.
- Повышение количества калия в организме.
- Отравление хромом, тяжелыми металлами, особенно ртутью.
- Избыток витамина D.
- Металлический привкус во рту часто возникает во время беременности из-за приема определенных лекарств.
- Саркоидоз. Это системное гранулематозное заболевание неизвестного происхождения, поражающее многие органы, чаще всего легкие.
- Ощущение металлического вкуса может быть связано с кровотечением из десен. Эта проблема возникает при воспалении полости рта, повреждении тканей скобами, зубными пластинами и протезами.
- Источником странного вкуса может быть избыток железа в крови. Это возможно при приеме лекарств от анемии или постоянном употреблении воды, насыщенной железом.
Определить количество гемоглобина и других элементов можно, сдав анализ крови. А вот диагностировать саркоидоз сложно. Пациенты с ним обычно выглядят совершенно здоровыми. Заболевание можно обнаружить с помощью рентгена легких, регулярного измерения температуры тела и уровня кальция в крови.
До приема врача категорически запрещено контактировать с вредными веществами и принимать какие-либо таблетки.
Вкус мыла во рту
Обычная причина – переизбыток средства для мытья посуды. Нужно понимать, что химикаты полностью не смываются водой. Поэтому после еды ощущается послевкусие мыла.
Замените жидкость для мытья посуды содой. В противном случае со временем вы рискуете получить проблемы со здоровьем. Химикаты ослабляют иммунную систему. Это увеличивает предрасположенность к инфекциям и даже онкологии.
Вкус гнили во рту
Гнилостный привкус во рту связан с пародонтозом. При этой патологии частицы пищи попадают в десневые карманы и гниют, вызывая неприятный запах. Удалить такие отложения можно у стоматолога, так как в этом случае требуется профессиональная чистка зубов и десен.
Кроме того, привкус гниения беспокоит пациентов при хронических заболеваниях бронхов, бактериальном или грибковом синуситах и ангине.
Почувствовав такой привкус во рту, посетите оториноларинголога. Врач направит на рентген носовых пазух и легких, и на анализы крови. После обнаружения источника проблемы будут назначены лекарства.
Вкус плесневого сыра
Такой вкус предупреждает о воспалении миндалин. Вкус плесени возникает, когда бактерии размножаются в слизи в дыхательных путях.
При таком симптоме нужно немедленно обратиться к врачу. Воспаления лечатся лекарствами, но если заболевание «запущено», может потребоваться операция.
Нарушение и потеря вкуса: появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Вкусовое ощущение является одним из пяти основных чувств человека. С одной стороны, определение вкуса пищи необходимо для повышения аппетита и рефлекторного запуска работы желез желудочно-кишечного тракта, что способствует нормальному пищеварению; с другой, – вкусовое ощущение помогает отличить несъедобные или испортившиеся продукты питания, предохраняя от отравлений.
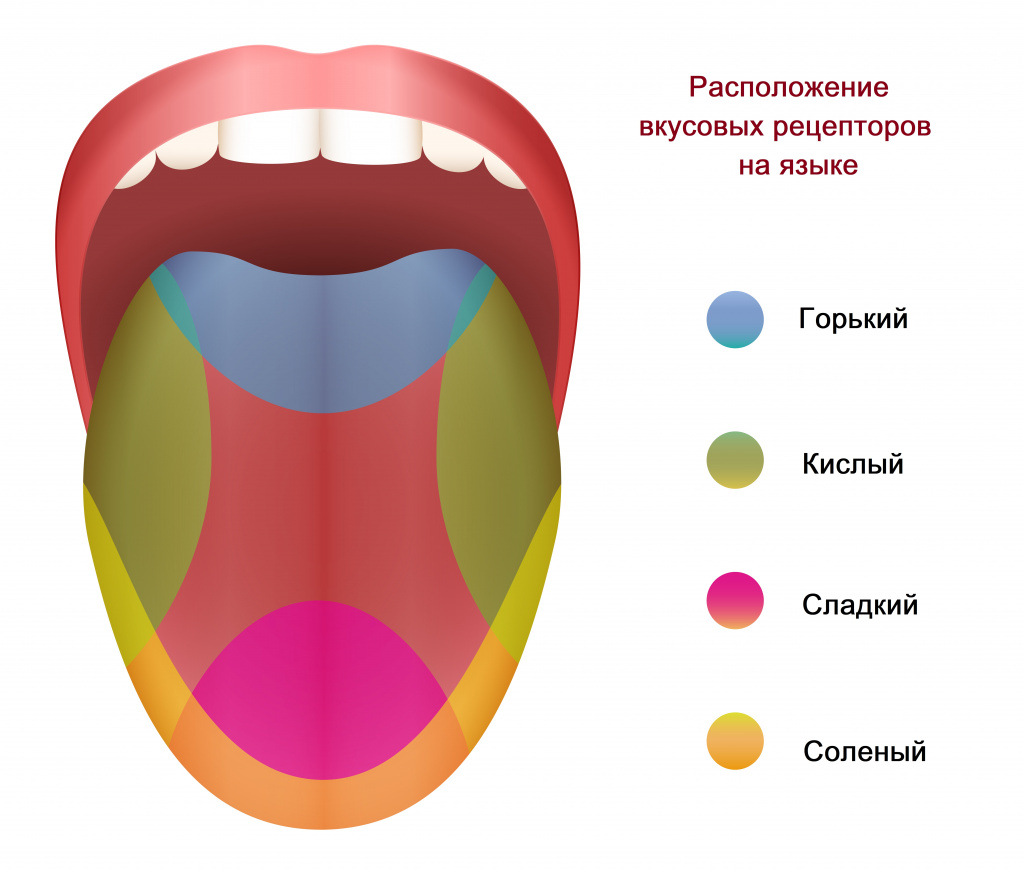
Вкус воспринимается при помощи вкусовых рецепторов. Большая часть из них расположена на поверхности языка в структурах, называемых вкусовыми сосочками. Мы чувствуем соленый, сладкий, горький, кислый вкусы.
Импульсы от вкусовых сосочков передаются по нервным волокнам к клеткам подкорковых центров и коры головного мозга, где формируется то или иное вкусовое чувство. Система вкусовых рецепторов, нервов и участков головного мозга, в которых происходит обработка информации, полученной от рецепторов, называется вкусовым анализатором.
Разновидности нарушения вкуса
Нарушения вкуса имеют три основных типа.
Первый тип – обострение вкусового чувства (гипергевзия), для которого характерно возникновение вкусового ощущения высокой интенсивности, несоразмерной с обычным уровнем.
Второй тип – снижение остроты вкусового ощущения (гипогевзия). Данное состояние характеризуется возникновением вкусового ощущения малой интенсивности, вплоть до полного отсутствия вкуса, так называемой агевзии.
Третий тип – извращение вкусового ощущения, или дисгевзия. При этом, например, раздражение рецепторов, в норме отвечающих за развитие чувства сладкого, приводит к возникновению другого чувства — острого, горького, соленого.
Также стоит отметить, что нарушение вкуса может охватывать восприятие всех вкусовых модальностей, а может – избирательно отдельные из них.
Возможные причины нарушения вкуса
Причины развития нарушения вкуса могут быть связаны с повреждением вкусового анализатора на разных уровнях.
Достаточно часто причина нарушения вкуса кроется в изменении слизистой оболочки полости рта и языка, что приводит к непосредственному повреждению вкусовых сосочков или невозможности доставки химического вещества к ним.
Наиболее часто к изменениям слизистой приводят инфекционные процессы и последствия дефицита в организме тех или иных питательных веществ.
Для нормальной работы вкусовых сосочков необходимо растворение химических раздражителей в слюне. С этим связаны расстройства вкуса при нарушении выработки секрета слюнными железами.
Известно, что вкусовое ощущение тесно связано с ощущением запаха (обонянием). Именно поэтому при остром и хроническом рините (воспалении слизистой оболочки носовой полости) отмечается нарушение восприятия вкуса.
Вкусовые ощущения меняются или даже полностью исчезают при повреждении нервов и центров головного мозга, относящихся к вкусовому анализатору. Стоит сказать, что изменение вкусового восприятия может наблюдаться при психических расстройствах.
На нарушения вкуса жалуются беременные женщины, что связано со специфической перестройкой обмена веществ в этот период. Притупление вкуса также вызывает курение. Изменения вкусовых ощущений регистрируются после приема некоторых лекарственных средств, а также при употреблении отдельных продуктов питания, обладающих крайне интенсивным вкусом (например, лимона).
При каких заболеваниях развивается нарушение вкуса?
Круг заболеваний, для которых характерно нарушение вкуса, достаточно обширен. Ниже перечислим лишь основные из них:
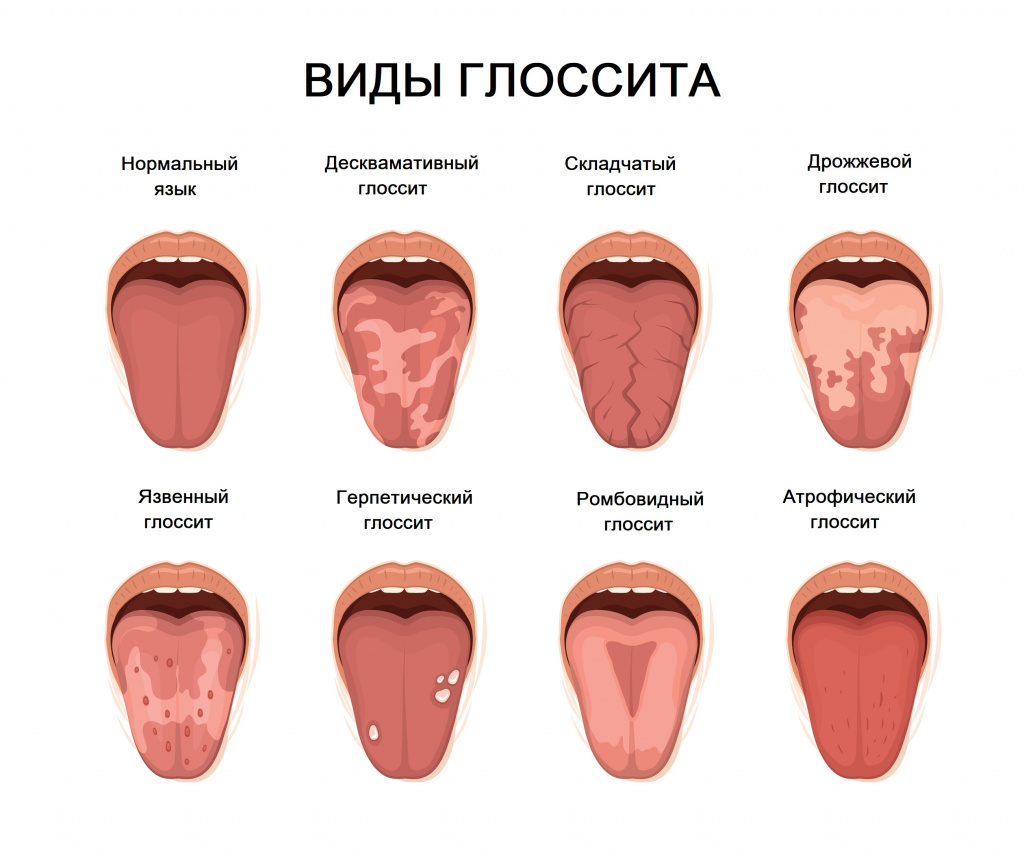
- Воспалительные заболевания слизистой ротовой полости (стоматит) и языка (глоссит).
- Железодефицитная анемия, В12-дефицитная анемия.
- Невралгии черепных нервов, герпетическое поражение тройничного нерва.
- Острые респираторные инфекции.
- Новая коронавирусная инфекция COVID-19. (список анализов на коронавирус COVID-19: ПЦР мазок из ротоглотки и носоглотки, метод полимеразной цепной реакции с обратной транскрипцией ОТ-ПЦР, антитела IgM и IgG к коронавирусу)
- Поражение чувствительных нервов и рецепторов при сахарном диабете, гипотиреозе (недостаточности щитовидной железы).
- Инсульты и иные очаговые повреждения вещества головного мозга.
- Грибковые поражения во рту с вкусо-обонятельными расстройствами.
- Психические расстройства.
К каким врачам обращаться при развитии нарушения вкуса?
Поскольку среди причин развития нарушения вкуса присутствуют заболевания самых различных органов и тканей, то первым врачом, к которому стоит обратиться, является врач общей практики или
терапевт
(
врач-педиатр
в случае с появлением отклонений у ребенка). Врач в ходе тщательного опроса, полноценного клинического исследования установит диагноз и при необходимости направит пациента к врачам более узких специальностей:
неврологу
,
эндокринологу
, гематологу, стоматологу, оториноларингологу, психиатру.
Диагностика и обследования при нарушении или потере вкуса
В ряде случаев в ходе первичного обращения к врачу может быть диагностировано то или иное заболевание, повлекшее за собой развитие нарушения вкуса, даже без применения дополнительных методов лабораторного и инструментального обследования. Тем не менее в ряде случаев необходимо дополнительное подтверждение диагноза. С этой целью могут быть использованы такие исследования, как:
- тест методом ПЦР на коронавирус Covid-19, мазок из носа и зева на определение РНК вируса SARS-CoV-2;
Железо сыворотки (Iron, serum; Fe)
Определение концентрации железа в сыворотке крови в комплексе с другими тестами (см. белки, участвующие в обмене железа) используют в диагностике железодефицитны�…
Ферритин (Ferritin)
Синонимы: Анализ крови на ферритин; Депонированное железо; Индикатор запасов железа. Serum ferritin.
Краткая характеристика определяемого вещества Ферритин
Ферритин &n…
Гомоцистеин (Homocysteine)
Гомоцистеин – аминокислота, промежуточный продукт, образующийся в процессе метаболизма аминокислоты метионина, фактор риска развития атеросклероза.
…
Гомоцистеин (Homocysteine)
Гомоцистеин – аминокислота, промежуточный продукт, образующийся в процессе метаболизма аминокислоты метионина, фактор риска развития атеросклероза.
…
Что делать при развитии нарушения вкуса?
Поскольку проблемы с восприятием вкуса не являются самостоятельным заболеванием, вслед за развитием этого симптома могут проявиться другие признаки болезни. Чтобы предотвратить прогрессирование патологического процесса, необходимо как можно раньше обратиться к врачу.
Если вы столкнулись с проблемой нарушения вкуса, то попробуйте проанализировать, что могло привести к этому состоянию: какие провоцирующие факторы имели место, какие сопутствующие симптомы появились и т.д.
Такие сведения помогут лечащему врачу определить истинные причины развития заболевания и выработать оптимальную тактику лечения.
Лечение нарушения вкуса
Поскольку нарушение вкуса не самостоятельное заболевание, а является лишь симптомом тех или иных болезней, его лечение заключается в терапии первичного или основного заболевания.
Так, лечение воспалительных поражений ротовой полости заключается в подавлении воспаления, применении антисептических и при необходимости противомикробных средств.
Железодефицитная анемия и В12-дефицитная анемия поддаются успешному лечению путем восполнения недостающих витаминов и элементов, входящих в состав соответствующих лекарственных средств.
Терапия герпетического поражения нервов, проводящих импульсы от вкусовых рецепторов, заключается в назначении противогерпетических препаратов и общеукрепляющей терапии, т.к. герпетические инфекции зачастую развиваются на фоне сниженного иммунитета.
Неврологические и психические заболевания, как правило, требуют длительной специфической терапии с последующей реабилитацией.
Особое место занимает новая коронавирусная инфекция COVID-19. При коронавирусной инфекции отсутствие вкусовых ощущений наблюдается одновременно с потерей обоняния (аносмией). Стоит отметить, что даже если потеря вкуса и обоняния — единственные симптомы коронавируса, необходимо соблюдать карантин и сдать анализ на COVID-19. При положительном результате врач назначит соответствующее лечение.
Источники:
- Крихели Н.И., Гаматаева Д.И., Дмитриева, Н.Г. Вкусовая чувствительность и ее изменения. Российская стоматология, журнал. 2011;4(2). С. 15-19.
- Фомина Е.И., Пожарицкая М.М., Давыдов А.Л., Будылина С.М., Старосельцева Л.К., Сейтиева А.С. Нарушения вкусового восприятия у больных сахарным диабетом 2-го типа. Клиницист, журнал. №1. 2007. С. 20-24.
- Клинические рекомендации «Железодефицитная анемия». Разраб.: Национальное гематологическое общество, Национальное общество детских гематологов, онкологов. – 2021.
- Клинические рекомендации «Острые респираторные вирусные инфекции (ОРВИ) у взрослых». Разраб.: Национальное научное общество инфекционистов, Российское научное медицинское общество терапевтов. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Время от времени практически все мы испытываем чувство горько-кислого вкуса во рту. Это может возникать из-за приема кислой, раздражающей еды или напитков, которые мы употребляли за последние пару часов до возникновения дискомфорта. Однако, если во рту часто появляется кислый привкус, не следует игнорировать этот симптом, поскольку иногда это указывает на более серьезную проблему со здоровьем.
Пищеварительная система человека очень сложно устроена, но при этом легко подвергается изменениям под действием агрессивных факторов или внутренних изменений, происходящих в одной или нескольких системах либо органах тела. Это означает, что кислый или горький привкус во рту может быть вызван различными причинами, в том числе – болезненными. У каждой из этих причин есть свой метод диагностики и лечения.

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Содержание
- Причины кислого привкуса во рту у взрослых
- Симптомы кислого привкуса во рту у взрослых
- Лечение кислого привкуса во рту у взрослых
- Диагностика
- Современные методы лечения
- Профилактика кислого привкуса во рту у взрослых в домашних условиях
- Популярные вопросы и ответы
- Кислый привкус во рту — это опасно?
- Какие продукты могут спровоцировать кислый привкус во рту?
- Какие болезни могут быть причиной кислого привкуса во рту?
- Можно ли устранить кислый вкус во рту народными методами?
- Есть ли какие-то препараты, которые помогут избавиться от кислого вкуса во рту?
- Чем опасен кислотно-щелочной дисбаланс
- Основные сведения о кислотно-щелочном балансе
- Что такое дисбаланс щелочей и кислот
- Регуляторные системы организма
- Причины кислотно-щелочного дисбаланса
- Разновидности кислотно-щелочного дисбаланса
- Метаболический ацидоз
- Респираторный ацидоз
- Метаболический алкалоз
- Респираторный алкалоз
- Чем опасен кислотно-щелочной дисбаланс
- Последствия закисления организма
- Как поддержать кислотно-щелочной баланс
- Диета
- Полезные минералы
- Физический упражнения и отдых
- Как определить pH организма
- Таблица нормального значения pH разных жидкостей и тканей организма
- Привкус кислого во рту
- Проявление и этиология состояния
- Классификация состояния по его проявлениям
- Сочетание кислоты во рту с тошнотой
- Распространенные случаи появления неприятного вкуса во рту
- Как осуществляется лечение патологии
Причины кислого привкуса во рту у взрослых
Вероятные причины кислого привкуса можно разделить на четыре основные категории.
ГЭРБ (гастроэзофагеальная рефлюксная болезнь). Пища проходит из полости рта, где предварительно пережевывается и обрабатывается слюной, в узкую трубку, называемую пищеводом, а оттуда в желудок, где начинается процесс активного пищеварения. В начале желудка есть небольшой клапан, который предотвращает попадание пищи обратно в пищевод из желудка. Клапан называется нижним сфинктером пищевода или НПС. У людей, страдающих гастроэзофагеальной рефлюксной болезнью или ГЭРБ, он открывается не совсем правильно, позволяя пище попасть в пищевод из желудка.ГЭРБ вызывает различные симптомы, такие как изжога, боль в груди, кислый или горький вкус, неприятный запах изо рта, ощущение жжения в горле, затруднение при глотании, ощущение комка в горле, кашель и хриплый голос. Существуют различные причины ГЭРБ, такие как тяжелое переедание, кислая пища, жирная пища, регулярное употребление кофеина, злоупотребление алкоголем, регулярное курение, беременность, ожирение и т.д.
Лекарства. Некоторые лекарства, принимаемые при других заболеваниях, могут оставлять остаточные количества препарата во рту или влияют на вкусовые рецепторы в головном мозге или на языке. Это может вызвать кислый привкус во рту. Специалистами выяснено, что существует более 250 различных лекарств, которые могут вызывать кислый привкус во рту. Их можно классифицировать как:
- антибиотики – самый частый виновник, примеры включают сульфаметоксазол, тетрациклин, триметоприм, ампициллин, метронидазол и т.д;
- лекарства, которые назначаются в составе химиотерапии, такие как этопозид, циклофосфамид и цисплатин;
- лекарства, применяемые при неврологических заболеваниях, таких как болезнь Паркинсона, мигрень и т. д., а также некоторые миорелаксанты;
- лекарства, назначаемые при сердечно-сосудистых заболеваниях, таких как высокое АД, нерегулярное сердцебиение, диуретики, статины и т. д.
- рецептурные и безрецептурные препараты, такие как антигистаминные средства, бронходилататоры и препараты для лечения воспалений, снижения зависимости от курения, грибковых и вирусных инфекций;
- лекарства, назначаемые при психологических состояниях, таких как депрессия, тревога, биполярное расстройство, а также стабилизаторы настроения и снотворные.
Дефицит цинка. Цинк – один из тех минералов, в которых организм нуждается (хотя и в небольших количествах) для хорошего здоровья. Они поступают из пищи, которую мы потребляем, такой как красное мясо, моллюски, молочные продукты, орехи, бобы, устрицы, бобовые и некоторые овощи. Дефицит цинка может возникнуть, если человек не получает достаточно цинка с пищей, цинк не всасывается должным образом в кишечнике, или человек принимает лекарства, которые мешают усвоению цинка. К ним относятся тиазидные диуретики, каптоприл (ингибитор АПФ) и пеницилламин. Эти препараты используются для лечения широкого спектра заболеваний, таких как рак, диабет, заболевания печени, целиакия, хроническое заболевание почек, панкреатит, серповидно-клеточная анемия, болезнь Крона и язвенный колит.
Другие причины. Есть бесчисленное множество других состояний или причин кислого вкуса во рту, некоторые из них:
- курение или жевание табака со временем может повлиять на вкусовые рецепторы и сделать пищу менее вкусной;
- некоторые люди страдают от снижения выработки слюны, что создает неправильное восприятие вкуса – это состояние называется ксеростомией или синдромом сухости во рту; ксеростомия может быть вызвана обезвоживанием, из-за которого сухость слизистых рта становится причиной кислого вкуса во рту;
- беспокойство и стресс, поскольку они могут вызвать синдром сухости во рту;
- различные инфекции или заболевания вызывают воспаление, которое может усилить ощущение кислого вкуса или создать неправильное восприятие вкуса;
- грибковые инфекции во рту, такие как кандидоз полости рта;
- несоблюдение регулярности чистки зубов или несоблюдение правил гигиены полости рта может вызвать кислый привкус во рту;
- известно, что у женщин беременность и менопауза вызывают кислый привкус во рту из-за гормональных изменений;
- менопауза, которая, как и беременность, может вызывать кислый привкус во рту из-за изменения уровня гормонов;
- травмы или операция на головном мозге могут повлиять на область, которая контролирует восприятие вкуса, и создать неправильное восприятие вкуса;
- неврологические расстройства, такие как деменция, паралич Белла, эпилепсия, рассеянный склероз, а также опухоли головного мозга;
- лучевая терапия, применяемая для лечения рака головы и шеи, может повредить ткани слюны и вызвать кислый привкус во рту;
- отравление свинцом из-за чрезмерно загрязненного свинцом воды или воздуха;
- синдромы, которые до конца не изучены, такие как синдром кедрового ореха или синдром жжения во рту.
Симптомы кислого привкуса во рту у взрослых
Кислый привкус во рту обычно сопровождается следующими симптомами:
- потеря или снижение обоняния;
- синдром жжения во рту – жжение, покалывание или зуд во рту, особенно в зоне языка, иногда распространяющийся на губы и другие области рта;
- заложенность носа (затруднение дыхания носом);
- другие измененные вкусовые ощущения, например металлический привкус во рту;
- сухость во рту.
Лечение кислого привкуса во рту у взрослых
Как видно из вышеизложенного, повторяющиеся случаи кислого вкуса во рту – непростое состояние, которое можно облегчить домашними средствами или антацидами.
Проконсультируйтесь с гастроэнтерологом или терапевтом. Врач тщательно диагностирует основное заболевание, а затем назначит правильный курс лечения для достижения наилучших результатов.
Диагностика
Выявление точной причины – это многоэтапная процедура, которая включает:
- изучение медицинской истории, анализ ваших лекарств;
- осмотр головы, шеи и ротовой полости.
Впоследствии врач может назначить несколько дополнительных анализов.
Проводятся разные вкусовые пробы. Больного просят попробовать сладкий, соленый, кислый и горький вкусовые растворы для определения их качества и интенсивности с целью оценки вкусовых ощущений.
При подозрении на бактериальную или грибковую инфекцию иногда делают мазки.
В некоторых случаях травма головы может повлиять на нервы, снабжающие вкусовые рецепторы, и вызвать изменение или потерю вкусовых ощущений. В этих случаях может потребоваться компьютерная томография или МРТ.
Анализы крови или мочи проводятся для диагностики любых основных заболеваний.
Современные методы лечения
Лечение нарушения вкусовых ощущений зависит от основной причины.
Если кислый вкус или какое-либо изменение вкусовых ощущений вызвано приемом лекарств, рекомендуется изучить историю болезни пациента и оценить изменение приема лекарств.
Если это вызвано хроническим заболеванием или состоянием, рекомендуется обследование и лечение этого состояния.
Добавки цинка назначают пациентам с дефицитом цинка, и, согласно некоторым исследованиям, их даже назначают пациентам с неизвестными причинами изменения вкуса.
Изменения вкусовых ощущений из-за лучевой терапии или химиотерапии будут постепенно уменьшаться через несколько месяцев после прекращения лечения. Этим пациентам также может быть полезен прием цинка.
Кислый привкус во рту после чистки зубов или любого стоматологического лечения временный и проходит сам по себе через несколько часов.
Профилактика кислого привкуса во рту у взрослых в домашних условиях
Вот несколько распространенных проверенных на практике советов и мер по уменьшению кислого вкуса во рту:
- поддержание хорошей гигиены полости рта, который включает чистку щеткой два раза в день, зубную нить, чистку языка и полоскание рта, помогает уменьшить неприятный вкус, если он вызван заболеванием десен или другими инфекциями полости рта;
- жевание жевательной резинки без сахара и питье большего количества воды помогает уменьшить сухость во рту и изменить вкусовые ощущения.
Популярные вопросы и ответы
На популярные вопросы по поводу кислого вкуса во рту нам ответила врач-стоматолог Юлия Лапушкина.
Кислый привкус во рту — это опасно?
Полость рта – часть пищеварительного тракта, и все органы этой системы отличаются морфологическим единством. Чаще кислый привкус – один из симптомов болезней пищеварительного тракта. Именно поэтому участие гастроэнтеролога в лечении обязательно.
Однако при игнорировании стоматологического лечения выздоровление происходит не так быстро, как хотелось бы. Ведь на фоне болезней пищеварительного тракта страдает и полость рта, что также может стать причиной неприятных привкусов, например, горького и даже металлического. Чтобы разорвать этот порочный круг необходимо участие нескольких специалистов и комплексный подход к лечению.
Иногда причину кислого привкуса найти сложно. Даже на фоне относительного здоровья, привкус не исчезает и тогда его причину нужно искать в полости рта, а именно в ортопедических конструкциях. Из-за разности потенциалов могут формироваться гальванические токи, поражающие слизистую оболочку и становящиеся причиной неприятных привкусов, и не только кислого.
Какие продукты могут спровоцировать кислый привкус во рту?
Кислый привкус во рту могут вызвать продукты сокращение потребления продуктов с кислым или горьким привкусом, такие как красное мясо, кофе и чай – их употребление надо уменьшить.
Поможет диета, богатая питательными веществами, включающая яйца, молочные продукты, рыбу, фрукты и овощи.
Добавление приправ и специй в еду усилит ее вкус.
Какие болезни могут быть причиной кислого привкуса во рту?
Кислый вкус во рту может быть естественной реакцией на прием кислой пищи, а может быть симптомом заболевания. Основные причины: заболевания полости рта, желудочно-кишечного тракта, прием медикаментов или БАДов.
Одной из самых частых причин кислого вкуса является гастроэзофагеальная рефлексная болезнь (ГЭРБ). Она связана с недостаточностью нижнего пищеводного сфинктера, в результате чего происходит заброс кислого содержимого желудка (соляной кислоты) в пищевод и ротовую полость.
Также кислый вкус может появится и без забросов, тогда говорят о функциональной изжоге. В основе этого состояния лежат нервные механизмы: неправильное восприятие нервной системы обычных раздражителей.
К функциональному забросу можно отнести и появление кислого вкуса у беременных. Это связано с повышением внутрибрюшного давления из-за увеличения матки. Как правило, после родов этот симптом проходит.
Если к кислому вкусу присоединяется горечь, то надо искать причину в работе желчного пузыря. Сладковатый привкус – проблемы поджелудочной железы.
Другой группой причин могут быть изменениям в ротовой полости из-за разрастания патогенной флоры при гингивитах, стоматитах, при кариесе. Поэтому необходимо обратиться также к стоматологу и ЛОР-специалисту.
Можно ли устранить кислый вкус во рту народными методами?
Устранение кислого привкуса во многом зависит от причины. Нормализация питания – важный этап в поддержании здоровья, независимо от наличия или отсутствия симптомов. Отказ от курения и алкоголя также может привести к нормализации вкуса.
Нередко можно услышать рекомендации по приему соды, но врачи не рекомендуют притуплять симптомы, лучше разобраться в причинах и устранить ее.
Есть ли какие-то препараты, которые помогут избавиться от кислого вкуса во рту?
Иногда при наличии кислого вкуса особенно в сочетании с изжогой пациенты самостоятельно принимают антациды. Это средства, которые быстро могут устранить симптомы, но имеют характер только эпизодической помощи. Поэтому мы рекомендуем не заниматься самолечением, а обратится к специалисту.
Чем опасен кислотно-щелочной дисбаланс
Наш метаболизм основан на сложных биохимических процессах, в ходе которых разнообразные ферменты внутри организма расщепляют пищу на белки, жиры и углеводы. Для оптимального функционирования этих ферментов нужна внеклеточная жидкость, которая должна быть сбалансированной. Это значит, что в ней должно содержаться оптимальное количество кислот и оснований. Любое изменение кислотно-щелочного баланса ведет к различным нарушениям и заболеваниям.
Основные сведения о кислотно-щелочном балансе
Большинство из нас не до конца понимает, что такое кислотно-щелочной баланс, и тем более не осознает всю серьезность последствий его нарушения.
Кислотно-щелочной баланс – это состояние, в котором поддерживается определенное соотношение катионов и анионов (положительно и отрицательно заряженных ионов), содержащихся в жидкостях организма. Кислоты – это химические соединения, которые содержат положительно заряженные ионы водорода. Основания – это соединения с отрицательно заряженными ионами гидроксильных групп. Основания могут быть растворимыми и нерастворимыми. Те, которые способны растворяться в воде, принято называть щелочью. Кислоты и основания являются неотъемлемой частью нормального функционирования человеческого организма.
Что такое дисбаланс щелочей и кислот
Кислотно-щелочной баланс играет фундаментальную роль в функционировании всех клеток и органов организма человека, измеряется показателем кислотно-щелочного равновесия (рН), и его нарушение приводит к серьезным сбоям в работе всего организма.
Обычно внутри клеток поддерживается стабильный ионный состав. Определенная концентрация компонентов содержится и во внеклеточной жидкости, а также в других жидкостях организма. Когда их химические характеристики нарушаются, говорят о кислотно-щелочном дисбалансе. Часто такой дисбаланс приводит к тому, что среда становится либо слишком кислой, либо чрезмерно щелочной. Такое случается, если в результате ферментативных реакций в организме производится чрезмерное количество кислот или оснований.
Баланс кислот и щелочей достигается, когда pH крови находится в пределах 7,35-7,45. Более высокий показатель pH крови указывает на преобладание в ней щелочных компонентов, более низкий – доминирование кислот. Опасный для организма дисбаланс возникает, когда pH крови опускается ниже показателя 6,8 или превышает 7,8. В таких случаях происходит денатурация белков (меняется их молекула), клеточные ферменты перестают функционировать, нарушается дыхательный газообмен. Кислотно-щелочной дисбаланс может проявляться как ацидоз или алкалоз. Оба эти состояния опасны для жизни, но о них более детально поговорим немного ниже.
Регуляторные системы организма
Человеческий организм естественным образом ежедневно производит кислоты и основания. В этом процессе важная роль отведена так называемым буферным системам, которые отвечают за поддержание стабильного pH. Если они перегружены или подвержены стрессу, их работа может быть нарушена. Например, при хроническом закислении организм будет пытаться нейтрализовать кислоту, используя основания, содержащиеся в костной ткани. Если процесс затянется, это приведет к потере прочности костей. Следовательно, можно утверждать, что кислотно-щелочной дисбаланс также опасен и для буферных систем организма.
За поддержание уровня pH в диапазоне нормы главным образом отвечают почки и печень. Эти органы, вместе с буферной системой крови, пищеварительным трактом и скелетом являются неотъемлемым механизмом нейтрализации возможных кислотно-щелочных нарушений. Если функция почек нарушается, это может привести к снижению pH организма, а затем – к стойкому ацидозу. Что касается печени, то ее функция состоит в расщеплении жирных кислот, метаболиты которых затем выводятся почками.
Легкие являются второй важной системой, необходимой для поддержания кислотности в диапазоне нормы. Во время дыхания человек выдыхает углекислый газ, повышенная концентрация которого в крови вызывает снижение кислотности. Работа дыхательной системы, регулирующей уровень углекислого газа, основана на гипер- или гиповентиляции. В первом случае речь идет о чрезмерной вентиляции легких, во втором – о недостаточной. При гиповентиляции может возникать нарушение pH в виде респираторного ацидоза. Если вентиляция легких, наоборот, чрезмерная, то возможен респираторный алкалоз, при нарушении функции легких по какой-либо причине, функцию по нейтрализации pH выполняют почки – вместе с мочой выводят из организма кислоты.
Что касается буферной системы крови, то в процессе поддержания кислотно-щелочного баланса, она имеет одну очень важную особенность. Добавление к ней кислот или оснований кардинальным образом не меняет ее собственный pH, но в зависимости от ситуации буферная кровь может стать «донором» «кислых» ионов водорода.
Кишечный тракт принимает участие в очищении организма. Но в некоторых случаях пищеварительная система может стать причиной нарушения кислотно-щелочного баланса. Такое может происходить в случае сильной длительной диареи, в процессе которой из организма интенсивно выводятся ионы бикарбоната, отвечающие за щелочность среды.
Кости – самая большая буферная система для хранения основных минералов. Доступ к этому резерву организм может получить в любое время, когда возникает на это потребность. Щелочи из костных «запасников» используются, когда необходимо нейтрализовать лишнюю кислоту в организме. Но если повышенная кислотность сохраняется в течение продолжительного времени, это может привести к чрезмерному вымыванию из костной ткани бикарбонатных минералов. В итоге это негативно влияет на плотность и массу костей, становится причиной частых переломов и болезней опорно-двигательного аппарата.
Еще одна важная буферная система – это соединительные и мышечные ткани, в которых временно хранятся избытки кислот. Регуляторные функции выполняет также кожа, когда вместе с потом выводится лишняя кислота, в крови содержатся бикарбонаты, которые могут связываться с кислотами для их нейтрализации.
Причины кислотно-щелочного дисбаланса
К причинам кислотно-щелочного дисбаланса относятся:
- дегидратация;
- употребление кислой пищи; при отсутствии достаточного количества углеводов;
- злоупотребление алкоголем и напитками с кофеином;
- курение;
- наркотики;
- прием некоторых лекарств, в том числе диуретиков;
- загрязнение воздуха и воды;
- химикаты в продуктах личной гигиены;
- плохая экология;
- частое использование бытовой химии;
- эмоциональное потрясение;
- недостаток сна;
- чрезмерная физическая нагрузка;
- тяжелое инфекционное заболевание;
- нарушение работы буферных систем;
- хронические заболевания почек, диабет.
Разновидности кислотно-щелочного дисбаланса
Кислотно-щелочной дисбаланс может проявляться в виде алкалоза – когда повышается количество щелочных веществ в жидкостях, или ацидоза – когда повышается уровень кислот. В свою очередь эти процессы могут проявляться как:
- метаболический ацидоз;
- респираторный ацидоз;
- метаболический алкалоз;
- респираторный алкалоз.
Метаболический ацидоз
Метаболический ацидоз может быть вызван острыми метаболическими нарушениями, возникающими при некоторых инфекционных заболеваниях и критических состояниях. Хронический метаболический ацидоз обычно развивается незаметно в течение многих лет. Бывает у людей, страдающих сахарным диабетом, заболеваниями почек.
К повышенной выработке в организме кислот приводят следующие факторы:
- злоупотребление пищей, богатой животными белками;
- чрезмерные физические нагрузки;
- стресс;
- воспалительные процессы;
- соблюдение низкоуглеводной диеты.
Сами по себе эти факторы не являются опасными для человека, но если они сохраняются длительно, риск ацидоза повышается.
Признаки метаболического ацидоза довольно расплывчаты и неспецифичны. Они могут включать такие симптомы как хроническая усталость, слабость, снижение массы и плотности костной ткани, а также проблемы с кожей, ногтями и пищеварением. Нарушение кислотно-щелочного баланса в сторону повышения кислотности также может повлиять на функционирование периферической и центральной нервной системы, вызывая «затуманенность» мозга, беспокойство, мышечные спазмы.
Респираторный ацидоз
Респираторный ацидоз развивается из-за неспособности легких выводить избыток углекислого газа из организма. Во многом признаки нарушения схожи с метаболическим ацидозом.
Эта разновидность кислотно-щелочного дисбаланса может появляться на фоне приема некоторых препаратов, после травмы грудной клетки или обструкции дыхательных путей. Специфический симптом – замедленное и поверхностное дыхание больного.
Причины ацидоза
Кислотно-щелочной дисбаланс, проявляющийся ацидозом, может появляться в силу разных факторов и нести с собой опасные клинические последствия. Как правило, кислотность организма повышается в результате нарушения работы органов, призванных регулировать pH. Чаще всего такое случается на фоне некоторых заболеваний, таких как:
- почечная недостаточность;
- нарушение дыхательной функции, например, при хронической обструктивной болезни легких или сердечной недостаточности; , при котором развивается кетоацидоз;
- хроническая диарея;
- гипоксия, в ходе которой развивается лактоацидоз;
- отравление алкоголем, салицилатами, этиленгликолем.
Метаболический алкалоз
Об этом состоянии говорят, когда в силу определенных метаболических процессов в организме сильно повышается содержание бикарбоната (щелочей).
Такое состояние обычно связывают с передозировкой бикарбоната натрия, употреблением наркотиков, сильным обезвоживанием, вызванным в том числе продолжительной рвотой, диареей.
Респираторный алкалоз
Это патологическое повышение в организме щелочей, вызванное усиленным выведением углекислого газа. Респираторный алкалоз может случаться из-за гипервентиляции легких, а также бывает у пациентов после болевого шока. Иногда причиной этого нарушения служат чрезмерная физическая нагрузка, лихорадка, некоторые легочные заболевания (пневмония, бронхит, астма, ХОБЛ). В некоторых случаях может развиться после длительного приема лекарственных препаратов.
Причины алкалоза
Причиной алкалоза чаще всего является дефицит калия и/или водорода. Такое возможно в случае:
- применения глюкокортикостероидов, которые вызывают снижение концентрации калия и повышение натрия в сыворотке крови;
- чрезмерной потери «кислых» ионов водорода (например, в результате продолжительной и сильной рвоты);
- вымывания калия после приема диуретиков;
- гипервентиляции легких, в ходе которой уменьшается концентрация двуокиси углерода, ответственного за «кислотность».
Чем опасен кислотно-щелочной дисбаланс
Когда в организме возникают системные нарушения электролитов, это создает неблагоприятное воздействие на сердечно-сосудистую и нервную системы.
Повышение щелочной составляющей вызывает:
- снижение уровня электролитов в сыворотке крови;
- сердечную аритмию;
- судороги (иногда напоминают приступ эпилепсии);
- онемение и спазм кистей рук (так называемый синдром «руки акушера» – из-за характерного положения кистей);
- судороги век и светобоязнь;
- стенокардию (сокращение коронарных артерий);
- спазм брыжеечных артерий (вызывает боль в животе);
- спазм дыхательных путей (гортани, бронхов), вызывающий одышку;
- спазм сосудов головного мозга (проявляется как мигрень);
- сокращение периферических сосудов рук и ног (вызывает симптом Рейно).
Чрезмерно повышенная кислотность вызывает:
- интенсификацию глюконеогенеза (усиленное производство глюкозы в печени);
- липолиз (распад жировой ткани);
- катаболизм (распад) белков;
- нарушение сердечного ритма;
- слабость скелетных мышц;
- кислое дыхание.
Последствия закисления организма
Если алкалоз – менее распространенная форма кислотно-щелочного дисбаланса, то ацидоз встречается довольно часто. Одним из первых признаком закисленности организма являются темные круги под глазами. Кроме того, возможны частые головные боли, расстройство пищеварения, прыщи и гнойнички, склонность к простудам, головокружение, тошнота, горечь или кислый привкус во рту, налет на языке, физическая слабость.
Избыток кислоты в организме может стать причиной разных проблем со здоровьем:
- со стороны желудочно-кишечного тракта это острое или хроническое воспаление слизистой оболочки желудка, кишечный микоз, запор, проблемы с пищеварением, вздутие живота, заболевания желчного пузыря;
- со стороны мышц и суставов – подагра, мышечные боли, повреждение межпозвонковых дисков, острые и хронические боли в спине, остеопороз, артрит, ревматоидные заболевания;
- выпадение волос, ломкость ногтей, разрушение зубов, пародонтоз, сухость кожи, грибковые инфекции, прыщи, проблемы с кожей, целлюлит;
- со стороны метаболической системы это избыточный вес, внезапная потребность сладкого, сахарный диабет, камни в почках, повышенный уровень холестерина;
- со стороны сердечно-сосудистой системы это гипертония, заболевания кровеносных сосудов, нарушение кровоснабжения рук и ног, вызывающие ощущение холода в конечностях, головокружение, мигрень, инфаркт миокарда;
- хронические боли, депрессия, снижение работоспособности, общее недомогание, неспособность справиться со стрессом, снижение либидо, быстрая утомляемость.
Как поддержать кислотно-щелочной баланс
Чтобы вывести организм из состояния хронического ацидоза и восстановить кислотно-щелочной баланс, потребуется немного времени и некоторые изменения в образе жизни.
Диета
В то время как животные белки в ходе метаболизма превращаются в кислоты, фрукты и овощи метаболизируются в основания. Поэтому растительная пища является лучшим натуральным средством против повышенной кислотности организма. Кроме того, фрукты и овощи обладают противовоспалительными свойствами, что также немаловажно в программе восстановления кислотно-щелочного баланса. Еще один важный компонент здоровой диеты – вода. Обильное питье помогает поддержать работоспособность буферных систем.
Проанализировав современные популярные блюда, исследователи пришли к выводу, что в наши дни человек делает упор на продукты, повышающие кислотность организма. То есть современная диета ведет к закислению тканей и жидкостей, что, в свою очередь, весьма негативно сказывается на здоровье. Даже сравнительно небольшое повышение уровня кислоты, которое еще нельзя называть ацидозом, уже является вредным. Избыток кислот в организме вызывает старение тканей, ранние морщины, отеки и воспаления. На культурах опухолевых клеток показано, что они лучше растут в кислой среде.
Сбалансированная диета для поддержания кислотно-щелочного баланса должна содержать продукты питания, обладающие как кислотными, так и основными свойствами. Только так можно поддержать в организме сбалансированный pH. Чтобы снизить кислотность организма, ежедневный рацион следует составлять, исходя из формулы 80:20. Это значит, что 80% употребляемой пищи должно быть щелочной, а 20% – кислой. Также полезно пить ощелачивающие травяные чаи: зеленый, из ромашки, люцерны, красного клевера.
- ; ; ; ; ; ; ;
- капуста; ; ; ; .
Полезные минералы
Употребление минералов помогает поддерживать кислотно-щелочной баланс, а также работоспособность буферных систем. В случае нарушения pH-баланса минеральные вещества помогают организму быстрее вернуть равновесие.
Одним из наиболее полезных для правильной буферизации считается цинк. Кроме того, он улучшает состояние кожи, ногтей, костей, укрепляет иммунную систему. Состояние иммунной системы крайне важно для лиц с кислотно-щелочным дисбалансом. Не менее полезные минералы при разбалансированном pH – кальций и магний. Кальций способствует укреплению костей, поддерживая их плотность и структуру, а магний благотворно влияет на нервную и мышечную системы.
Физический упражнения и отдых
Умеренная физическая активность положительно влияет на весь организм. Упражнения способствуют движению жидкостей и лимфы, что помогает выводить токсины и метаболиты. Кроме того, правильное сочетание физической активности и отдыха способствует уменьшению стресса. Но достаточно переусердствовать с занятиями спортом или тяжелой физической работой, как в тканях в избытке вырабатывается молочная кислота. В таком случае упражнения становятся фактором риска развития лактоацидоза и повышенной кислотности организма. Поэтому после интенсивных тренировок важно давать телу отдых. Это помогает расслабиться и предотвращает накопление лишних кислот.
Как определить pH организма
Самый простой способ определить pH – с помощью тест-полосок для оценки кислотности мочи. Тест проводят с использованием первой утренней мочи. В идеале полоска должна выдать результат в диапазоне 7-8,5. Но надо понимать, что такое тестирование покажет только приблизительный результат и не объяснит, что является причиной ацидоза или алкалоза.
Также определить pH можно путем лабораторного исследования крови. Нормальный pH крови колеблется в диапазоне от 7,35 до 7,45. Если показатель ниже 7,35 – говорят об ацидозе, выше 7,45 – это признак алкалоза. Для получения более полной картины состояния здоровья пациента, помимо самого значения pH, важно определить концентрацию в его организме бикарбонат-ионов и количество углекислого газа.
Оценка pH слюны с применением тест-полосок может дать представление об общем состоянии здоровья. Результаты этого теста показывают щелочные запасы организма, а также внутриклеточный pH. Чтобы получить наиболее точные результаты, тест следует делать сразу после сна (при этом сон должен длится не менее 5 часов), до еды и чистки зубов. Если человек здоровый, тест выдаст результат 6,8 (сразу после пробуждения). Если тест делать немного позже, но до употребления пищи, результат должен быть 7, а после завтрака – 8,5.
Таблица нормального значения pH разных жидкостей и тканей организма
Жидкости и ткани pH
| Кровь | 7,35-7,45 |
| Внутриклеточная жидкость | 7,4 |
| Внеклеточная жидкость | 7,2 |
| Желудочный сок | 1,5-1,8 |
| Предел кислотной экскреции почек | 4-4,4 |
| Моча | 4-8 |
| Сердечная мышца | 6,9 |
| Слюна | 6,5-7 |
| Соединительная ткань | 7,1-7,25 |
| Панкреатические соки | 8,3 |
| Амниотическая жидкость (околоплодные воды) | 8,5 |
| Желчь | 8,8 |
Кислотно-щелочной дисбаланс – это всегда нарушение функционирования клеток и органов. Насколько серьезными могут быть последствия, зависит от времени и степени разбалансированности системы поддержки баланса кислот и щелочей в организме.
При ухудшении общего состояния и самочувствия необходимо определять pH крови в комплексе обследования организма.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Специальность: инфекционист, гастроэнтеролог, пульмонолог .
Общий стаж: 35 лет .
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист .
Привкус кислого во рту
Ощущение кислого привкуса во рту – нормальное состояние у человека, если он съел какой-либо кислый продукт, например, лимон или кислый леденец. А может ли нетипичный вкус появиться без связи с приемом еды?
Действительно, ощущение кислоты в ротовой полости в некоторых случаях относится к клиническим симптомам болезней и патологий в организме, к побочным эффектам приема некоторых препаратов.
Проявление и этиология состояния
Кисловатый привкус на слизистой рта причиняет человеку неудобства не только потому, что сам по себе является неприятным – проблема в том, что он нередко сопровождается неприятным запахом изо рта, ощутимым для окружающих, а это значительно снижает комуникабельность.
Почему появляется этот признак, о чем свидетельствует и на сколько может быть опасным? Любая диагностика начинается с установления причины, вызывающей кислый привкус во рту. В первую очередь, состояние может говорить о присутствии проблем с пищеварительным трактом. Так, причиной появления ощущения кислоты во рту может быть повышенная кислотность отделяемого секрета в желудке, формирование патологий в органах пищеварения, болезни ротовой полости, нарушения в работе поджелудочной железы, печени, желчного пузыря, заброс желчи в желудок и пищевод. Прием некоторых медикаментозных средств может спровоцировать посторонние привкусы во рту, не связанные с употреблением еды.
Беременность – состояние, при котором женщина часто чувствует кислоту в ротовой полости. Это объясняется тем, что в брюшной полости несколько повышается давление, а желудочный сок под его воздействием выбрасывается в пищевод и попадает выше, в рот. Давление на органы усиливается из-за растущего объема матки.
Кислый вкус вместе с сухостью во рту появляется при нарушенном водно-солевом балансе, если у ребенка или взрослого развивается обезвоживание, при постоянном употреблении вредной, жирной, жареной пищи.
Появление ощущения кислоты в ротовой полости, так или иначе, сигнализирует о том, что в организме происходит нарушение физиологических процессов. Особенно должно насторожить такое ощущение в совокупности с другими симптомами, например, тошнотой, диареей, болью в желудке или печени, рвотой, изменением цвета кала и мочи. Подобные проявления могут сигнализировать о формировании воспаления стенок желудка, повышении кислотности, язвенной болезни в желудке или кишечнике.
Классификация состояния по его проявлениям
В медицине принято различать 4 типа кислого привкуса:
- кисло-сладкий;
- кисло-горький;
- кисло-соленый;
- кислый с металлическим.
Кисло-сладкий вкус говорит о наличии проблем в работе нервной системы, особенно отчетливо проявляется после пережитого стресса. Также появляется на фоне повышенной концентрации сахара в крови после сладкого, из-за некоторых патологий пищеварительного процесса или резкого отказа от курения заядлого курильщика.
Если у человека развивается пародонтоз, кариес или гингивит, по наличию кисло-сладкого вкусового ощущения в ротовой полости можно определить их начало. Появление неприятного вкуса вместе с тошнотой и запахом говорит о возможной интоксикации организма, в том числе, интоксикации медицинскими препаратами, химическими веществами типа пестицидов, а также дихлорангидридом угольной кислоты.
Почему человека беспокоит горький привкус с кислинкой? Часто такое явление отмечается с утра после сна, может присутствовать постоянно, то есть весь день, или временно.
Среди основных причин появления:
- прием нездоровой пищи накануне вечером, и следующая за этим функциональная нагрузка на печень и кишечник в течение ночи;
- употребление значительного количества алкоголя;
- аллергические реакции;
- лечение антибиотиками;
- злоупотребление таблетками; ;
- язва желудка или кишечника.
Также ощущение присутствует при гастрите и панкреатите.
Если человек страдает никотиновой зависимостью, и выкуривает много сигарет перед сном, ночью он будет ощущать горьковатый вкус с кислым.
Кислота с металлическим послевкусием, в первую очередь, объясняется присутствием металлических коронок на зубах, пирсинга или металлических протезов во рту. Кроме того, металлический с кислым вкус появляется как симптом гингивита, стоматита, пародонтоза, сахарного диабета, анемии, кровоточащей язвы. После удаления зуба металлический привкус говорит о том, что появившаяся в результате рана кровоточит. У беременных женщин отмечается на фоне гормональных изменений, связанных с их положением. Может проявляться у подростков при половом созревании, или у женщин при наступлении климакса.
Характерно для продолжительного или острого отравления соединениями тяжелых металлов – ртути, свинца, меди, мышьяка, цинка.
Кислота с соленым привкусом – верный признак воспалительного процесса слюнных желез (сиалоаденита), проявляется при наличии патологий ЛОР-органов, эпидемического паротита, недуга Шегрена, иногда ощущается после продолжительного плача или во время насморка. На подобное ощущение жалуются люди с несбалансированным рационом питания. Ощущение особенно обостряется после приема кофе, крепкого чая, энергетических напитков, сладкой газировки, или может сопровождать состояние обезвоживания.
Сочетание кислоты во рту с тошнотой
Если кислый вкус во рту определяется совместно с чувством тошноты, это однозначно говорит о наличии заболеваний в пищеварительном тракте. Если изначально присутствуют только эти два симптома, со временем к ним добавляются отрыжка, тяжесть и боль в верхней части живота, изжога. Описанные проявления характерны для гастрита, гастродуоденита, язвы 12-перстной кишки или желудка.
Однако симптомы могут формироваться даже после банального переедания, особенно если человек съел много сухой пищи без приема жидкости, когда желудок не в состоянии секретировать достаточное количество сока для переваривания. Еда не успевает нормально перевариться, застаивается и бродит в желудке, поэтому формируется отрыжка тухлым, тошнота, запоры или диарея.
Наиболее часто встречающаяся проблема с такими симптомами – поражение поджелудочной железы.
Распространенные случаи появления неприятного вкуса во рту
При гиперацидном гастрите у человека воспаляются слизистые стенки желудка. Существует несколько разных причин формирования болезни, среди которых размножение и функционирование бактерии Хеликобактер пилори, нервное напряжение и стрессы, неправильное питание, курение и прием алкоголя.
Болезнь проявляется изжогой, рвотой, частыми головными болями, нарушением аппетита, который может как резко снизиться, так и сильно увеличиться. Язык обложен белым налетом, больного мучают запоры, колики и спазмы в кишечнике.
Язвенная болезнь желудка формируется из-за нарушений в работе перистальтики и секреторной функции органа, из-за проблем с кровообращением и питанием его стенок. Известно также, что язва может развиваться на нервной почве, из-за стресса, длительного психологического напряжения, гормональных нарушений.
Симптоматика сходна с проявлениями гастрита, но выражается гораздо ярче – это режущая боль в верхней части живота, сильная рвота, часто с примесью крови, отрыжка тухлым, повышенное газообразование, вздутие и метеоризм, жжение в пищеводе, запоры, чувство тяжести после еды, усиленное слюноотделение.
Состояние диафрагмальной грыжи характеризуется расширением отверстия диафрагмы, куда попадает часть желудка, проникая в грудную полость. Болезнь, в основном, сопровождается рефлюксом, когда содержимое пищеварительного тракта начинает движение в другую сторону, при этом в желудок попадает желчь из желчного пузыря, в пищевод и ротовую полость может проникать содержимое желудка. Естественно, что при этом человек ощущает кислый привкус во рту.
Грыжа такого типа формируется из-за тяжелого и постоянного физического напряжения, на фоне ожирения, беременности, повышенной эластичности тканей пищеводного отверстия диафрагмы, а также в результате других патологий.
Чувство кислоты во рту не всегда преследует человека весь день беспрерывно, во время еды при употреблении кислых продуктов – состояние может проявляться в разное время суток, или быть связанным с определенными действиями человека.
По утрам ощущение кислого во рту свидетельствует о проблемах с пищеварением, о наличии гастродуоденита, гастроэзофагеального рефлюкса. Если симптом не связан с поеданием кислой пищи, с ним обязательно нужно показаться врачу-гастроэнтерологу.
Появление вкуса кислого молока во рту, если при этом человек его не пил до этого, должно насторожить человека, так как оно проявляется при глистной инвазии, спазме кишечника, нарушениях в работе печени. Особенно опасно для человека наличие при этом желтого налета на языке (так называемого симптома “желтого языка”) – состояние, характерное для поражения тканей печени гельминтами.
После еды человек может ощутить кислоту в ротовой полости, что объясняется плохой гигиеной рта, наличием болезней желудочно-кишечного тракта, неправильным питанием, злоупотреблением кислой едой, например, цитрусовыми. Естественно, что если съесть за один прием килограмм помидоров или апельсинов, во рту останется кисловатое послевкусие.
Если проблема возникла из-за несоблюдения гигиены рта, достаточно будет просто начать чистить зубы хотя бы дважды в день (утром и перед сном). Дополнительно можно использовать освежающие ополаскиватели для зубов и десен. Если такая мера не помогла, следует обратиться к стоматологу – возможно, причина кроется в развитии пародонтоза или кариеса, в процессах разрушения зубов.
Повышение или снижение концентрации и кислотности желудочной кислоты обычно относят к симптоматике гастрита. При этом часто присутствует кисловатый вкус во рту, белый налет на языке, боли и колики в животе, изжога. Описанная клиническая картина требует обязательного осмотра у доктора, а также проведения некоторых обследований.
Из менее типичных причин появления ощущения кислоты во рту – фарингит, ангина, простудные заболевания, нарушения обмена веществ, болезни эндокринной системы, дисбактериоз во рту или в кишечнике.
Как осуществляется лечение патологии
По сути, появление привкуса кислинки во рту само по себе не является болезнью или патологией – оно только сигнализирует о наличии проблем со здоровьем. Самостоятельно определить, каких именно, больной не может, и ему обязательно нужно обратиться к терапевту, а далее – к гастроэнтерологу, эндокринологу, инфекционисту, стоматологу.
Во время приема доктор опрашивает пациента, узнает об особенностях его питания, о наличии у него диагностированных заболеваний. Следует отметить, что для установления диагноза одного осмотра и опроса недостаточно, так как врачу необходимо понимать, что происходит внутри пищеварительного тракта больного. Для этого ему нужно будет пройти процедуру УЗИ органов брюшной полости и ФГДС. Дополнительно анализируются результаты исследовангия крови, кала и мочи.
Основу лечения составляет диетическое питание. Если присутствуют проблемы с процессом пищеварения, вылечить их только с помощью медикаментозной терапии невозможно. В первую очередь, из рациона исключается жареная, острая, соленая, копченая пища, больному предписывается дробное питание небольшими порциями. Основу ежедневного меню составляют злаковые и растительная пища, но в приготовленном виде, на период острого состояния сырые фрукты и овощи употреблять нельзя.
Также запрещено кушать кондитерские изделия, свежий хлеб, фастфуд, консервы, жирные сорта мяса и рыбы. Исключается крепкий чай, кофе, газированные и сладкие напитки. Пить нужно не менее 2 литров чистой воды в день.
Для лечения проблем ротовой полости, ЛОР-органов и ЖКТ обязательно необходимо отказаться от курения и приема алкоголя – хотя бы временно, но лучше всего насовсем. Важная составляющая часть процесса выздоровления – соблюдение гигиены ротовой полости, регулярная чистка зубов, своевременное посещение стоматолога.
Сразу после еды не следует ложиться горизонтально, чтобы не мешать процессу пищеварения – лучше присесть или неспешно прогуляться.
Можно ли справиться с симптомом народными средствами? Если после посещения врача и установления диагноза, он разрешает применять некоторые рецепты, например, полоскание содой ротовой полости, ими можно дополнить осуществление общего медикаментозного лечения. Однако отзывы врачей о таких методах лечения очень неоднозначные, и говорят об их малой эффективности.
Появление посторонних вкусов во рту нормально после еды, особенно после приема продуктов с ярко выраженными вкусовыми свойствами – после цитрусовых, молока, жирных сортов мяса, грибов, кофе или крепкого чая. Через непродолжительное количество времени ощущение проходит.
Однако если у ребенка или взрослого человека по утрам, или ночью, или вне приемов пищи появились жалобы на неприятный вкус и ощущение кислинки в ротовой полости, это может свидетельствовать о наличии проблем со здоровьем, поэтому в таких случаях не стоит откладывать визит к врачу.
- Гордон О. Л. Хронический гастрит и так называемые функциональные заболевания желудка. – М.: Государственное издательство медицинской литературы, 2011. – 300 c.
- Гордон О. Л. Хронический гастрит и так называемые функциональные заболевания желудка. – М.: Государственное издательство медицинской литературы, 2011. – 300 c.
- Invitro.ru. – Кислый привкус во рту.
- Комсомольская правда. – Кислый привкус во рту у взрослых.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Специальность: инфекционист, гастроэнтеролог, пульмонолог .
Общий стаж: 35 лет .
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист .
Горечь во рту

Горький привкус во рту — достаточно распространённый симптом. Иногда он может возникать из-за проблем с зубами или недостаточной гигиены полости рта. Но чаще всего горечь во рту связана с нарушением работы органов желудочно-кишечного тракта.
СОДЕРЖАНИЕ
Физиологические причины горечи во рту
Патологические причины горечи во рту
Симптомы, сопровождающие горечь во рту
Диагностика заболеваний, вызывающих горечь во рту
Лечение при горечи во рту
Горечь во рту — не самостоятельное заболевание, а симптом, который встречается как у здоровых людей, так и у пациентов с патологиями желудочно-кишечного тракта, инфекциями, стоматологическими и неврологическими болезнями.
Физиологические причины горечи во рту
Употребление семечек или орехов. Горький привкус во рту может появиться после употребления семечек или орехов, особенно кедровых. В их состав входят жирные кислоты, которые распадаются под воздействием слюны и образуют горьковатые химические соединения.
Некачественная пища. Горечь во рту может вызвать просроченная или подгоревшая пища. Как правило, горький привкус появляется сразу после еды. Снять неприятное ощущение помогают ополаскиватели для полости рта или обычная вода, но остаточное послевкусие может сохраняться на 30–40 минут.
Возрастные изменения. У многих пожилых людей постепенно атрофируется слизистая оболочка языка, на которой расположены вкусовые сосочки. В результате способность распознавать вкусы постепенно утрачивается. Самым ярким и выраженным при этом оказывается горький вкус, а остальные человек воспринимает хуже.
Беременность. Горький привкус во рту бывает у беременных. Это объясняется тем, что из-за повышенной выработки гормона прогестерона нарушается поступление жёлчи в просвет кишечника. Жёлчные кислоты забрасываются выше, в пищевод, и провоцируют горечь во рту и изжогу.
Курение. Никотин и смолы, которые входят в состав сигарет, задерживаются на слизистой оболочке полости рта и вызывают горький привкус. Избавиться от него помогают мятные леденцы, жевательные резинки и, конечно, отказ от вредной привычки.
Лечение антибиотиками. Антибиотики подавляют полезную микрофлору желудочно-кишечного тракта и нарушают активность лизоцима — фермента, который содержится в слюне и предотвращает активный рост бактерий. Если вредоносные микроорганизмы начинают размножаться в полости рта, человек может чувствовать горечь и жжение во рту, которые усиливаются во время еды.
Патологические причины горечи во рту
Среди патологических причин горького привкуса во рту — ГЭРБ (гастроэзофагеальный рефлюкс), стоматологические заболевания и болезни нервной системы.
ГЭРБ — гастроэзофагеальный рефлюкс
ГЭРБ (гастроэзофагеальный рефлюкс, или гастроэзофагеальная рефлюксная болезнь) — это патология пищеварительной системы, при которой содержимое желудка и (или) двенадцатиперстной кишки регулярно забрасывается в пищевод и вызывает воспаление его стенок.
Заброс содержимого желудка — причина раздражения стенок пищевода. Фото: melvil
По распространённости ГЭРБ стоит на первом месте среди болезней органов пищеварения: в России от неё страдают, по разным оценкам, от 11 до 24% населения. Истинную картину оценить довольно сложно, поскольку лишь около четверти пациентов с ГЭРБ обращаются к врачу.
Причина ГЭРБ — нарушение работы желудка и снижение тонуса кардиального сфинктера (мышечного клапана, который пропускает пищу в желудок и не даёт ей подняться обратно в пищевод).
Факторы риска развития ГЭРБ можно разделить на три группы: демографические, генетические и связанные с образом жизни человека.
Демографические факторы риска развития ГЭРБ:
- возраст: пациенты старше 50 лет;
- пол: ГЭРБ чаще выявляют у мужчин;
- этническое происхождение: ГЭРБ реже обнаруживают у коренных жителей Азии;
- индекс массы тела (ИМТ): чем больше вес, тем выше риск развития патологии;
- беременность: риск развития ГЭРБ нарастает с каждым триместром из-за увеличения размеров плода и давления на внутренние органы.
Генетические факторы риска развития ГЭРБ:
- отягощённый семейный анамнез (ГЭРБ у родителей и близких родственников);
- мутации в генах, которые кодируют иммунный ответ, стимулируют рост и развитие клеток, отвечают за синтез инсулина.
Факторы риска, связанные с образом жизни:
- характер питания: большое количество жирной, жареной и солёной пищи в рационе;
- курение;
- употребление спиртных напитков;
- приём пищи перед сном и привычка перекусывать ночью;
- малоподвижный образ жизни.
Кроме того, ГЭРБ достаточно часто протекает одновременно с другими заболеваниями.
Заболевания, которые часто сопровождают ГЭРБ:
- синдром раздражённого кишечника — нарушение работы кишечника, которое проявляется болями в животе и расстройством стула (запорами или диареей);
- язвенная болезнь желудка и двенадцатиперстной кишки — рецидивирующее заболевание, при котором на слизистой оболочке органов образуются изъязвления;
- хронический гастрит — воспаление слизистой оболочки желудка, которое сопровождается горечью во рту, отрыжкой, изжогой, чувством тяжести и тупой болью в области желудка после приёма пищи;
- грыжа пищеводного отверстия диафрагмы — грыжевое выпячивание, которое появляется при смещении в грудную полость нижнего отдела пищевода, верхнего отдела желудка и петель кишечника;
- склеродермия — редкое аутоиммунное заболевание соединительной ткани, которое одновременно поражает кожу, сосуды, костно-мышечную систему и внутренние органы;
- хроническая обструктивная болезнь лёгких (ХОБЛ) — прогрессирующее заболевание лёгких, при котором воспаляются дыхательные пути и отекают бронхи;
сахарный диабет 2-го типа — хроническое эндокринное заболевание, при котором клетки теряют чувствительность к инсулину (гормону, поддерживающему нормальный уровень глюкозы в крови); - артериальная гипертензия — хронически повышенное артериальное давление;
- гиперхолестеринемия — повышенный уровень холестерина в крови;
- гипертриглицеридемия — повышенное содержание в крови триглицеридов (жировых молекул);
- инфаркт миокарда — некроз (омертвление) участка сердечной мышцы, вызванное его недостаточным кровоснабжением;
- инсульт — острое нарушение кровоснабжения головного мозга;
- ожирение — избыточное отложение жира в организме;
- неалкогольное жировое заболевание печени (жировой гепатоз) — неинфекционное заболевание, при котором клетки печени заполняются жиром.
Наиболее распространённые симптомы ГЭРБ — гастроэзофагеального рефлюкса:
- горечь во рту;
- изжога, которая усиливается после обильной пищи (особенно в положении лёжа) и после физических нагрузок;
- отрыжка;
- боль при глотании;
- боль в грудной клетке по ходу пищевода;
- повышенное слюноотделение;
- першение в горле, осиплость, хронический кашель, обусловленные забросом содержимого желудка в пищевод;
- кариес, вызванный повреждением эмали зубов кислым содержимым желудка;
- неприятный запах изо рта.
Стоматологические заболевания
Горечь во рту может появиться после врачебных манипуляций. Так бывает, когда пломбы или коронки, изготовленные из некачественного материала, начинают реагировать с ферментами слюны.
Также горький привкус во рту наблюдается при заболеваниях зубов и полости рта. В этом случае он не зависит от приёмов пищи и часто сопровождается неприятным запахом изо рта.
Основные стоматологические заболевания, которые могут стать причиной горечи во рту:
- периодонтит — воспаление соединительной ткани (периодонта), которая окружает верхушку корня зуба;
- гингивит — воспаление десны;
- стоматит — воспаление слизистой оболочки полости рта;
- пародонтит — поражение околозубной ткани, которое может привести к выпадению зубов;
- кариес — разрушение твёрдых тканей зуба с образованием полостей.
Заболевания нервной системы
На фоне некоторых неврологических заболеваний вкусовые ощущения теряются или извращаются — например, человек воспринимает сладкое как кислое или солёное, и наоборот. Горький привкус во рту при этом сохраняется и не исчезает даже после чистки зубов.
Возможные неврологические причины горького привкуса во рту:
- нарушения мозгового кровообращения;
- идиопатические моно- или полинейропатии — поражение периферических нервных волокон (одного или нескольких);
- мигрень или эпилепсия (прямо перед приступом у пациента может появиться вкусовая аура — ощущение во рту неприятного привкуса, чаще горького, кислого, солёного или металлического);
- рассеянный склероз — аутоиммунное заболевание, при котором иммунная система ошибочно атакует нервные волокна собственного организма;
- болезнь Альцгеймера — хроническое медленно прогрессирующее заболевание, при котором утрачиваются когнитивные способности (внимание, память, речь, мышление).
Кроме того, извращение вкуса также наблюдается у пациентов с COVID-19.
Симптомы, сопровождающие горечь во рту
Если горький привкус во рту вызван патологическими причинами, то он может сопровождаться и другими симптомами.
Частые симптомы, которыми сопровождается горечь во рту:
- общая слабость и вялость;
- серый или жёлтый налёт на языке;
- боль в правом подреберье;
- отрыжка воздухом или пищей;
- пожелтение кожи и белков глаз;
- массивное выпадение волос;
- нарушения пищеварения;
- трудности дефекации — диарея или запоры.
При появлении серого или жёлтого налёта на языке, боли в правом подреберье, отрыжки, пожелтении кожи и белков глаз следует обратиться к терапевту.
Диагностика заболеваний, вызывающих горечь во рту
Одна из самых частых причин появления горечи во рту — заболевания органов желудочно-кишечного тракта. Поэтому, если часто беспокоит горький привкус во рту, стоит обратиться к гастроэнтерологу.
Врач проведёт опрос и осмотр, выслушает жалобы и уточнит, есть ли связь между горьким привкусом во рту и пищевыми привычками или временем суток. Затем он может направить пациента на дополнительные обследования.
Инструментальная диагностика
УЗИ печени и жёлчного пузыря позволит исследовать состояние этих органов и выявить воспалительные процессы, деструктивные изменения, новообразования.
Эндоскопическое обследование, как правило, назначают для диагностики заболеваний пищевода и гастродуоденальной зоны (нижнего отдела желудка). Во время эндоскопии проверяют целостность слизистой оболочки желудка, а также состояние начальных отделов двенадцатиперстной кишки. При необходимости делают биопсию.
ФГДС — визуальный осмотр слизистой оболочки пищевода, желудка и двенадцатиперстной кишки при помощи эндоскопа, вводимого в желудок через рот
Внутрижелудочная pH-метрия — диагностическая процедура, во время которой измеряют кислотность среды в желудке, пищеводе или двенадцатиперстной кишке. Её часто назначают при подозрении на ГЭРБ. В ходе исследования в соответствующий отдел желудочно-кишечного тракта вводят гибкий pH-метрический зонд. Результаты, полученные с зонда, обрабатывают pH-регистратором и записывают.
Импедансометрия пищевода — исследование, которое позволяет обнаружить движение пищи из желудка в пищевод и оценить, насколько часто и продолжительно это происходит, как на процесс влияет положение тела человека, количество пищи и тип лекарственных препаратов, которые он принимает. Во время процедуры в пищевод вводят тонкий зонд, оснащённый специальными датчиками, и оставляют на 24 часа.
Лабораторная диагностика
Общий анализ крови позволит оценить состояние здоровья и выявить воспалительные процессы и анемию. В этом случае в крови обнаружится повышенное содержание лейкоцитов, высокое СОЭ и низкий гемоглобин.
3.9.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

Биохимический анализ крови выявит нарушения в работе печени и степень их выраженности.
28.339. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

При подозрении на гастрит или язву желудка могут рекомендовать анализ на хеликобактер пилори: бактерия может быть возбудителем этих заболеваний.
19.37.1. 
Кач. 2 дня

19.72.2. 
2 дня

Лечение при горечи во рту
Для лечения горечи во рту применяют комплексный подход: назначают средства, которые помогают снять неприятный симптом, и лекарственные препараты, которые направлены на лечение основного заболевания.
Симптоматическое лечение
До выяснения причин горечи во рту полезно пересмотреть диету — чтобы облегчить симптомы, стоит перейти на дробное питание, отказаться от жирных и жареных блюд, сигарет, алкоголя. Также важно следить за гигиеной полости рта — использовать зубные пасты и нити, ополаскиватели для полости рта, ирригаторы (специальные приборы, которые удаляют из межзубного пространства остатки пищи и налёт).
Если горький привкус во рту очень сильный, может помочь полоскание кипячёной водой с добавлением лимонного сока, долька лимона или мятный леденец.
Лечение ГЭРБ — гастроэзофагеального рефлюкса
Немедикаментозное лечение ГЭРБ состоит в нормализации массы тела и соблюдении режима питания. Принимать пищу следует небольшими порциями, каждые 3–4 часа. Полезно отказаться от продуктов, которые расслабляют пищеводный сфинктер — это жирные и жареные блюда, солёные продукты, спиртные напитки. Нелишним будет отказаться и от тугой одежды, которая пережимает туловище.
Во время сна стоит поднимать изголовье кровати хотя бы на 15 см или использовать высокие подушки.
Медикаментозным лечением ГЭРБ занимается врач-гастроэнтеролог. Как правило, лечение занимает 5–8 недель и включает следующие группы лекарственных средств:
- антациды — препараты, которые нейтрализуют кислоту желудочного сока;
- H2-гистаминовые блокаторы — подавляют выработку соляной кислоты в желудке;
- ингибиторы протонной помпы — длительно снижают выработку желудочной кислоты.
Примерно в 5–10% случаев консервативная терапия не даёт эффекта. В такой ситуации может быть показано оперативное лечение.
Основные виды хирургических операций, которые применяют при ГЭРБ:
- эндоскопическая пликация гастроэзофагеального соединения — накладывание швов в области нижнего отдела пищевода;
- радиочастотная абляция пищевода — обработка поражённых участков пищевода электрическим током высокой частоты;
- гастрокардиопексия — подшивание пищевода и части желудка к структурам, расположенным в диафрагме;
- лапароскопическая фундопликация по Ниссену — оборачивание дна желудка вокруг пищевода для создания манжета, который будет не давать желудочному соку поступать обратно в пищевод.
Источники
- Шабров А. В., Зиновьева Е. Н., Ситки С. И., Рябов С. И. Заболевания печени и желчевыводящих путей. СПб., 2011.
- Малеев В. В., Ситников И. Г., Бохонов М. С. Вопросы гепатологии : учебное пособие. СПб., 2016.
- Дмитриева Л. А. Максимовский Ю. М.Терапевтическая стоматология. Национальное руководство. М., 2009.
Частые вопросы
Горечь во рту у здоровых людей может появиться после приёма некоторых антибиотиков, употребления подгоревшей или просроченной пищи, а также некоторых видов семечек и орехов (особенно кедровых). Кроме того, горький привкус во рту достаточно часто бывает у курильщиков. Также горечь во рту могут вызвать патологии жёлчного пузыря и жёлчных протоков, заболевания ЖКТ, болезни зубов и некоторые неврологические нарушения. Установить точную причину может только врач.
Если горький привкус во рту не связан с патологическими причинами, то снять неприятное ощущение поможет вода с лимонным соком, ополаскиватели для полости рта, мятные леденцы. Если горечь не проходит и сопровождается другими симптомами (боль в правом подреберье, нарушения стула, вялость, пожелтение кожи и белков глаз) — необходимо обратиться к врачу. Он назначит необходимые обследования, определит причину неприятного явления и подберёт тактику лечения.
При появлении во рту горького привкуса нужно обратиться к терапевту, гастроэнтерологу или стоматологу. При необходимости специалисты направят пациента на дополнительные обследования, чтобы установить точную причину неприятного явления.
Информацию проверил
врач-эксперт
Информацию проверил врач-эксперт
Екатерина Кашух
Врач-гастроэнтеролог, кандидат медицинских наук
Оцените статью:
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Горечь во рту является частым и очень распространенным неприятным вкусовым ощущением, с которым могут сталкиваться как дети, так и взрослые. Появление данного симптома может быть признаком начала серьезного заболевания пищеварительного тракта, которое требует незамедлительной диагностики и своевременного терапевтического вмешательства.
Горечь во рту считается частым спутником человека, ведущего неправильный образ жизни, рацион которого далек от принципов здоровой пищи. Часто данное негативное ощущение остается без должного внимания, но при этом оно может становиться важным сигналом к запуску опасных патологических процессов в области желчного пузыря и печеночных протоков.
Горечь во рту часто связывают со значительными погрешностями в диете, неограниченным потреблением вредной острой и жирной пищи. Неприятные вкусовые ощущения часто могут проявляться на фоне каких-либо стоматологических проблем, многочисленных функциональных нарушений желудка и кишечника, приема различных лекарств.
У горечи во рту имеется несколько временных характеристик, благодаря чему неприятный привкус может возникать кратковременно или постоянно, проявляться утром или только после приема пищи. Тот или иной момент возникновения негативного вкусового ощущения должен натолкнуть доктора на наличие определенного патологического изменения в разных отделах пищеварительного тракта пациента.
У горечи во рту выделяют множество причинных факторов, которые могут быть как внутренними, так и внешними. Внешние факторы, как правило, связаны с погрешностями в питании человека, воздействием негативных токсичных агентов, к которым можно отнести курение и алкоголь. Внутренние причинные механизмы обусловлены значительными и многочисленными функциональными изменениями в разных отделах пищеварительной системы человека.
Механизм образования горечи во рту
Причину возникновения негативного вкусового ощущения в ротовой полости часто связывают с определенным механизмом, который вызван значительными застойными явлениями желчи и ее обратным током в верхние отделы пищеварительной системы. Желчь в норме способствует правильному и активному пищеварению, благодаря своему составу. При определенных патологических процессах в желчных протоках и пузыре, при наличии явных отклонений в пищевом поведении происходит массивная выработка пищеварительной субстанции, которая часто и в больших количествах скапливается в протоках и забрасывается в пищевод и ротовую полость. Установлено, что благодаря наличию в желчи определенных кислот и солей, она имеет характерный горький привкус, который регистрируется специальными рецепторами в ротовой полости и носоглотке.
Часто пусковым механизмом возникновения неприятного привкуса могут стать физические нагрузки, сопровождаемые болевыми ощущениями в правой части живота. Значительные стрессовые факторы могут провоцировать кратковременное ощущение горьковатого привкуса. Причинами этих проявлений могут стать патологические изменения в печеночной ткани. Постоянное проявление данного симптома часто сигнализирует о наличии опухолевых образований в печени, формировании камней в протоках желчного пузыря, значительных гормональных и эмоциональных нарушениях.
Ведущие причины горечи
Ведущие причины горечи рассматриваются при наличии значительных патологических изменений в пищеварительной системе. Главными из них являются заболевания двенадцатиперстной кишки, воспалительные процессы в желудке, при которых происходит недостаточное усвоение питательных веществ и накопление шлаков.
Также основные причины горечи выявляются благодаря нарушенной моторной активности стенок желудка, а также частым рефлюксным процессам концентрированной соляной кислоты в ротовую полость. Явный дисбаланс в среде полезной кишечной микрофлоры может также приводить к формированию горького вкусового ощущения в ротовой полости. Присоединение к патологическому процессу отдельных кишечных паразитов может также провоцировать появление горьковатого привкуса.
К важным причинам горечи стоит отнести многочисленные стоматологические заболевания. Яркие воспалительные процессы в деснах, а также в слизистой оболочке языка, чувствительность к медикаментозным агентам в подвергающихся лечению зубах могут вызвать горький привкус. Дополнительное негативное влияние на возникновение неприятного ощущения оказывают многочисленные воспалительные заболевания печени, расстройства регуляции работы периферической нервной системы, нарушение функций эндокринной системы.
Стоит отметить, что недостаток цинка и других элементов приводит к нарушению функционирования вкусовых рецепторов. Также огромное значение в возникновении привкуса горечи имеет большой стаж курения и пагубное воздействие табака на рецепторный аппарат полости рта.
Причины горечи после еды и в утреннее время
Привкус горечи после еды может возникать из-за ряда причин, к которым можно отнести кислотный рефлюкс, образование камней в полости желчного пузыря, нарушение работы рецепторного аппарата ротовой полости, употребление вредной калорийной пищи, провоцирующей усиленную выработку желчи.
Привкус горечи в утреннее время может проявить себя после значительного переедания вечером перед сном, после употребления в пищу многочисленных специй и жареных блюд. Негативное эмоциональное состояние, большой стресс и выраженный дисбаланс в работе эндокринных желез может вызвать неприятное вкусовое ощущение.
Причины постоянной горечи
Причинами регулярных или постоянных ощущений горечи в ротовой полости могут стать опухолевые процессы в печени и различных отделах кишечника, а также негативное образование больших по размеру камней в желчных протоках и пузыре, которые мешают нормальному оттоку желчи.
При первых признаках постоянного неприятного горького привкуса стоит незамедлительно обратиться к врачу и провести полную диагностику для исключения указанных выше патологий.
Профилактика привкуса горечи
Профилактика играет важную роль в предупреждении развития неприятных патологий пищеварительной системы, сокращении продолжительности ощущений горечи. Профилактические меры направлены на отказ от жирной, калорийной, жареной и соленой пищи, переедания в ночное время, употребления алкогольных напитков и табака.
Важным моментом считается нормализация режима труда и отдыха, прием пищи малыми порциями, включение в диету полезных жидких блюд.
Привкус горечи и другие: причины, запись на прием к врачу
Появление привкуса во рту связано с множеством причин, и далеко не всегда это указывает на болезни или инфекции. Однако если привкус горечи или любые другие не проходят после чистки зубов, использования ополаскивателей — это повод взять телефон в руки и записаться на прием к врачу, чтобы исключить влияние лекарств, кандидоз полости рта, заболевания пищеварительного тракта и многое другое. Начать стоит именно с терапевта, но, возможно, понадобится консультация ряда других специалистов.
Привкус горечи единственный?
На прием к врачу пациенты приходят с разными жалобами на неприятный привкус во рту. Привкус горечи — не единственный. Внимания будет заслуживать:
- металлический;
- соленый;
- сладкий привкус.
Их появление и длительное сохранение будет требовать консультации врача, проведения необходимого обследования.
Какие болезни нужно исключить?
Некоторые болезни могут вызывать привкус горечи во рту, а также ряда других ощущений. Первоначально необходимо исключить кислотный рефлюкс и болезни пищеварительного тракта. Поводом записаться на прием к врачу можно считать появление следующих симптомов:
- стойкий неприятный запах изо рта;
- появление боли в груди и в области желудка;
- хронический кашель, который усиливается вечером и в положении лежа;
- упорная изжога;
- изменения голоса — охриплость;
- боль в горле;
- тошнота, вплоть до рвоты.
Болезни пищеварительного тракта — не единственный фактор, который нужно исключить. В некоторых случаях, причины привкуса горечи нужно искать со стороны нервной системы. При нарушении передачи импульсов мозг может неправильно воспринимать сигналы, так и формируется привкус во рту. К числу болезней, которые влияют на восприятие вкуса и формирование привкуса можно отнести:
- онкопатологии, в том числе и некоторые виды лечения опухолей;
- травмы головы;
- эпилепсия.
Привкус горечи также может быть связан с рядом инфекционных заболеваний, некоторые из них поражают непосредственно полость рта, другие отличаются системным воздействием.
Кандидоз полости рта
Кандидоз, или молочница полости рта — одна из самых распространенных инфекций, с которой приходят на прием к стоматологу. Воспаление спровоцировано грибками рода Candida, которые могут входить в состав нормальной микрофлоры полости рта.
К числу тревожных симптомов можно отнести:
- привкус во рту;
- образование налета на внутренней стороне щек, языке, по линии смыкания губ;
- образование заед в уголках рта;
- нарушения восприятия вкуса;
- неприятные ощущения, при тяжелых случаях — боль.
При появлении симптомов кандидоза необходимо записаться на прием к стоматологу, после чего может быть поставлен диагноз. В группе риска оказываются дети, пациенты в возрасте, с диагнозом диабет, а также после длительного курса антибиотиков и ряда других лекарств. Причем в некоторых группах рисках кандидоз протекает упорно и плохо реагирует на лечение.
Респираторные инфекции
Респираторные инфекции, а также поражения лор-органов могут вызывать металлический привкус во рту, а также ряда других. Пациенты жалуются на зловонное дыхание (галитоз) и другие неприятные симптомы.
Гепатит В
Гепатит В — инфекционное заболевание печени, связанное с формированием привкуса горечи во рту, а также некоторыми другими симптомами, такими как:
- снижение или полная потеря аппетита;
- галитоз;
- изменения стула;
- тошнота, вплоть до рвоты.
При появлении любых симптомов необходимо записаться на прием к врачу, сдать анализы и как можно скорее начать лечение.
Изменения гормонального фона
Беременность — состояние, которое связано со значительными изменениями в организме женщины. Они могут повлиять на восприятие вкуса, а также формирование привкуса горечи и ряда других.
Многие женщины говорят о том, что во время беременности часто ощущали металлический привкус, но, как правило, он сопровождает лишь первый триместр беременности и после проходит бесследно. На более позднем сроке появление такого привкуса может быть связано с приемом препаратов железа.
Гормональные изменения в период менопаузы могут быть связаны с формированием горького привкуса во рту.
Стоматологические аспекты
Привкус горечи во рту может указывать на стоматологические проблемы и болезни. Осложнения кариеса связаны с формированием разного спектра привкусов и стойких запахов изо рта.
При обращении к стоматологу, в первую очередь, необходимо исключить: кариес и его осложнения, неудовлетворительную гигиену полости рта. Поводом записаться на прием к стоматологу можно отнести:
- стойкий неприятный запах изо рта;
- кровоточивость десен;
- отек и покраснение десен;
- повышенная чувствительность зубов.
Сухость в полости рта, вызванная разными болезнями и состояниями, также может стать причиной формирования привкуса горечи во рту и других ощущений. Слюна поддерживает нормальную работу полости рта как единой системы: она смывает остатки пищи, способствует сдерживанию роста и размножения бактерий. Ксеростомия может стать результатом ряда болезней и состояний, таких как:
- прием лекарств;
- курение и другие привычки;
- пожилой возраст;
- болезни слюнных желез;
- диабет;
- нарушения обменных процессов.
Прием лекарств
Многие лекарства вызывают формирование неприятного привкуса во рту: горечи, металлического и ряда других. Объяснить это можно формированием побочных эффектов, а также результатом лечения. К числу лекарств, которые могут вызывать данные побочные эффекты можно отнести:
- антибиотики;
- антидепрессанты;
- антигистаминные;
- противосудорожные;
- лекарства от диабета, подагры;
- оральные контрацептивы.
Стоит помнить, что большая часть лекарств может стать причиной сухости в полости рта, следовательно, при длительном приеме лекарств могут формироваться побочные эффекты.
Когда нужно записаться на прием к врачу?
Длительное существование привкуса горечи во рту и любого другого — повод записаться на прием к врачу. Особенно если появляются другие симптомы, указывающие на болезни. Во многих случаях, чем быстрее было начато лечение, тем благоприятнее прогнозы.
Кроме того, стоит помнить, что в некоторых случаях лечение привкуса горечи во рту или любого другого не требуется, например, если причиной стала беременность.
Лечение и рекомендации
Тактика лечения определяется причиной формирования привкуса горечи во рту. Например, если речь идет о рефлюксной болезни, то лечение основного заболевания может помочь облегчить симптомы. При лечении кандидоза достаточно соблюдения гигиенических рекомендаций, реже назначается прием противогрибковых препаратов.
Но необходимо помнить про профилактические рекомендации:
- регулярная и правильная чистка зубов;
- отказ от вредных привычек;
- пересмотр приема лекарственных препаратов;
- регулярные профилактические осмотры в кресле стоматолога.
Тест, разработанный Американской академией периодонтологии поможет вам выяснить, насколько у Вас велик риск возникновения пародонтита.
Дисфункция билиарного тракта
Среди заболеваний билиарного тракта первое место принадлежит дискинетическим расстройствам.
Под дисфункциями желчевыводящих путей (ранее их называли дискинезиями) подразумеваются нарушения моторно-эвакуаторной функции желчного пузыря, протоков, а также нарушение тонуса сфинктера Одди. Эти изменения приводят к нарушению процесса образования и выделения желчи, а в дальнейшем – и к её застою. Дисфункции билиарного тракта – это функциональные расстройства длительностью более 3-х месяцев. Они могут носить периодический, кратковременный или затяжной характер, проявляясь в виде болей в правом подреберье.
Желчь выполняет важную роль в процессе пищеварения. Она нужна для “размыления“ жиров до состояния эмульсии. Затем она в кишечнике обрабатывается ферментами, расщепляется и всасывается. Желчь представляет собой водяной раствор, состоящий на 70% из солей желчных кислот (холевая и хенодиоксихолевая), на 22% – из фосфолипидов (лецитина), на 4% – из холестерина, на 3% – из белка и на 0,3% – из билирубина. При недостаточном количестве желчных кислот – лецитина и холестерина – появляется нерастворимый холестерин, и желчь становится литогенной. При застойных явлениях в билиарном тракте происходят изменения состава желчи, развивается воспалительный процесс и появляется осадок в желчи – билиарный сладж, что в дальнейшем может привести к образованию конкрементов.
Классификация дисфункциональных расстройства билиарного тракта
дисфункция желчного пузыря;
дисфункция сфинктера Одди.
гипофункция или гиперфункция желчного пузыря;
спазм или недостаточность сфинктера Одди.
Оставьте телефон –
и мы Вам перезвоним
Причины дисфункции билиарного тракта
Первичная дискинезия желчевыводящих путей может возникнуть у детей из-за: несогласованной работы симпатической и парасимпатической нервной системы: снижается тонус сфинктера Одди и желчного пузыря. Также различные стрессы, неправильный режим питания или погрешности в еде (употребления большого количества жирной пищи, переедание или нерегулярный прием пищи) приводят к тому, что нервно-мышечный аппарат желчного пузыря становится раздражённым и плохо сокращается.
Вторичная дискинезия желчевыводящих путей появляется из-за: хронических болезней пищеварительной системы, глистной инвазии; врождённых пороков развития желчевыводящих путей; эндокринных нарушений, воспалительных заболеваний пищеварительной системы.
Симптомы дисфункции билиарного тракта
Клинические проявления дисфункциональных расстройств билиарного тракта достаточно широки и могут носить неспецифический характер. Жалобы многосимптомны, как правило, связаны с психосоциальными факторами. Их можно условно разделить на три группы.
Для гипертонической формы дисфункции желчного пузыря характерны острые приступообразные, колющие, сжимающие кратковременные боли в правом подреберье или вокруг пупка, сопровождающиеся, как правило, тошнотой, отрыжкой или даже рвотой, но без подъема температуры.
Для гипотонической формы характерны ноющие, давящие, тупые боли, приобретающие постоянный характер и связанные с приемом пищи, физической нагрузкой или эмоциональным напряжением. Отмечается горечь во рту, тошнота.
Для спазма сфинктера Одди в сочетании со сниженным тонусом желчного пузыря характерны тупые, ноющие боли в животе. При недостаточности сфинктера Одди, характерны ранние боли после приема жирной пищи, они могут быть и острыми и ноющими, в сочетании с проявлениями диспепсии.
Наблюдаются тошнота, рвота, отрыжка, изжога, горечь во рту, чувство тяжести в эпигастрии, изменение характера и частоты стула. Все это связано с несвоевременным выделением желчи в двенадцатиперстную кишку и нарушением переваривания жиров, с дуоденогастральным и гастроэзофагальными рефлюксами.
Головная боль, чувство кома в горле, потливость, сонливость, быстрая утомляемость, кардиалгия, похолодание конечностей, изменение поведения, тревожность, истерия, снижение способности к обучению и работоспособности.
Методы диагностики дисфункции билиарного тракта
Обилие и многообразие симптомов дисфункциональных расстройств билиарного тракта вызывает затруднения в постановке диагноза, что требует дополнительного
обследования.
К скриниговым методам диагностики относятся: биохимические исследования сыворотки крови, УЗИ органов брюшной полости и ЭГДС.
Для уточнения диагноза используются УЗИ с определением функции желчного пузыря и сфинктера Одди, динамическая холесцинтиграфия, ЭРХПГ.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения дисфункции билиарного тракта
Лечение дисфункциональных расстройств билиарного тракта должно быть комплексным и направлено на нормализацию оттока жёлчи и секреции поджелудочной железы. Для этого необходимо нормализовать режим и характер питания. Пища является стимулятором сокращения желчного пузыря, поэтому питание должно быть дробным, до 5 раз в день, небольшими порциями, при этом прием пищи желательно проводить в одно и то же время. Рацион должен быть выстроен так, чтобы на первую половину дня приходилось 55-60% от его суммарной калорийности. Из рациона исключаются: газированные напитки, наваристые бульоны, жирные сорта мяса, копчености, острые, жареные и консервированные продукты, концентраты. Рекомендуется свежеприготовленная пища в тёплом отварном, паровом или тушенном виде. Лечебное питание назначается не менее чем на 1 год, а при сохранении длительно болевого синдрома – до 1,5-2 лет.
Особая роль в лечении дискинезий билиарной системы принадлежит желчегонным средствам, которые условно подразделяются на:
холеретики, стимулирующие образование желчи за счет усиления функциональной активности гепатоцитов. Это препараты, содержащие желчь: аллохол, холензим, лиобил; синтетические препараты: никодин, оксафеномид, циквалон; препараты растительного происхождения: экстракт кукурузных рылец, экстракт расторопши, артишок, дымянки, фламин, холагол, хофитол, холосас, гепабене, и др.
холекинетики, стимулирующие желчевыделение, вызывающие повышение тонуса желчного пузыря, снижение тонуса желчных путей и способствующие усиленному поступлению желчи в ДПК: сульфат магния, сорбит, ксилит.
Для купирования болевого синдрома применяют миотропные спазмолититки (галидор, дротаверин, баралгин, мебеверин, и др). Могут назначаться также холелитические средства (производные деоксихолевой кислоты), нормализующие выработку холестерина, и гепатопротективные средства, обладающие комплексным действием на гепатобилиарную систему (спазмолитическое, противовоспалительное и холеретическое).
Для улучшение оттока желчи хорошо проводить дюбажи по Демьянову (слепое зондирование), с сульфатом магния (0,2-0,4 г/кг), минеральной водой «Донатом магния», 1-2 раза в неделю (на курс до 4-8 процедур).
Достаточно часто дисфункции билиарного тракта являются следствием невроза. С этой целью показана вегетотропная терапия. Предпочтение отдается лекарствам растительного происхождения:
седативные препараты: корень валерианы, бром, пустырник, шалфей.
тонизирующие препараты: экстракт элеутерококка, настойка аралии, китайского лимонника, свежезаваренный чай и пр.
Профилактика дисфункциональных расстройства билиарного тракта заключается в назначении рационального питания, соблюдении режима питания, исключении стрессов, санации вторичных очагов инфекции, назначении дозированных физических нагрузок.
За детьми с дисфункциями билиарного тракта сроком на 2 года устанавливается диспансерное наблюдение. Ребёнок должен проходить профилактические курсы терапии в весенне-осенние периоды и в период ремиссии: фитотерапию, водолечение и бальнеолечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Симптомы заболеваний печени, которые нельзя игнорировать
С каждым годом количество пациентов с патологией печени растет. К развитию заболеваний приводят проблемы с обменом веществ, отравление лекарственными или химическими препаратами, травмы, опухоли. Даже вредные привычки могут стать причиной нарушения работоспособность печени.
Основные симптомы болезней печени
Разнообразие симптомов, многие из которых имеют довольно характерное проявление, поможет врачу своевременно выявить проблему, назначить лечение. Однако сохраняется опасность того, что некоторые заболевания на ранних стадиях проходят практически бессимптомно. Чтобы исключить риск развития болезни и вовремя провести диагностику печени , гастроэнтерологи и гепатологи рекомендуют обратить внимание на некоторые моменты.
Нарушение работоспособности печени может проявиться как одним симптомом, так и их сочетанием, которое зависит от конкретного заболевания и наличия сопутствующих осложнений.
Боль и неприятные ощущения
Болезненные ощущения обычно сконцентрированы в правом подреберье. В некоторых случаях они могут отдаваться в область между лопатками, отдельно в правую лопатку. Оценить патологию можно исходя из типа и интенсивности боли. Например, незначительный дискомфорт с ноющей болью, который дополняет ощущение тяжести, может говорить о наличии воспалительного процесса, в том числе вызванного токсинами. Пациенту очень сложно четко показать место, где сконцентрирована боль.
Интенсивная и выраженная боль в подреберье характерна для тяжелого воспаления, в том числе гнойного. Она присутствует при камнях в желчных протоках, травмах печени. Мучительные ощущения характерны и для печеночных колик, к которым приводит передвижение камней в желчевыводящих протоках.
Есть патологии, которые не проявляют себя неприятными ощущениями. Это вялотекущие процессы, такие как гепатит С или цирроз печени. Пациент их не замечает на протяжении долгого времени, из-за чего диагностика печени и лечение могут запаздывать. Зачастую эти заболевания выявляются уже на поздних сроках развития.
Рвота и тошнота
Ощущение тошноты и рвотные позывы довольно часто встречаются при заболеваниях ЖКТ. Если проблема затрагивает печень, эти симптомы будут выражены гораздо сильнее.
С появлением тошноты начинаются проблемы с аппетитом — он притупляется или полностью пропадает. Возникает отвращение к конкретным продуктам, обычно с большим содержанием жиров. В некоторых случаях приступ тошноты завершается рвотой, после чего на некоторое время наступает облегчение состояния. Примесь желчи в рвотных массах указывает на проблемы с печенью.
Проявление симптомов в ротовой полости
Характерный симптом — появление желтого налета на языке. Интенсивность и цвет зависит от болезни. Например, легкая желтушность ближе к кончику языка может говорить о ранней стадии гепатита. Появление желто-зеленого налета характерно для серьезных патологий органов ЖКТ, желчевыводящих путей или печени. Застой желчи проявляется в виде налета насыщенного желтого оттенка. При этих этапах могут быть назначены анализы для проверки ЖКТ.
Может присутствовать и неприятная горечь. Она возникает когда желчь попадает в пищевод. Наличие выраженного привкуса может быть симптомом вирусного гепатита, опухоли или цирроза печени, болезни ЖКТ или желчного пузыря. Иногда горечь вызывают сильные стрессы, прием некоторых лекарственных препаратов. Чтобы точно определить заболевание, врачи назначают комплексную диагностику организма пациента.
Помимо горечи во рту может появиться сладковатый или “рыбный” аромат, который сопровождается запорами или поносом, вздутием живота, рвотой. Этот симптом говорит о проблемах с пищеварительной системой, спровоцированных проблемами с печенью.
Повышенная температура тела
Симптом указывает на наличие болезнетворного агента, с которым борется организм. При повышении температуры по 38°С и ее колебаниях в пределах 37-37,5°С могут наблюдаться циррозы печени, гепатит.
При болезнях желчевыводящих путей температура держится на отметке в 39°С и выше. В этом случае у пациента наблюдается подергивание мимических и скелетных мышц.
Изменение цвета мочи и кала
За счет повышенного объема билирубина, характерного для гепатита или цирроза, моча приобретает темный оттенок. При взбалтывании в ней появляется пена насыщенного желтого оттенка.
Для некоторых заболеваний характерно обесцвечивание кала, которое сопровождается повышенной температурой и неприятными ощущениями в области правого подреберья. Могут присутствовать рвотные позывы.
Изменение цвета кожи и слизистых оболочек
За счет накопления в тканях желчных пигментов меняется цвет слизистых оболочек и кожи. Это может говорить о наличии цирроза печени или гепатита, особенно при наличии темной мочи и светлого кала. Желтушность кожи присутствует при желчекаменной болезни. Для уточнения диагноза врач может назначить дополнительные лабораторные исследования.
Проблемы с отделением желчи иногда проявляются в виде коричневых пигментных пятен с разной степенью интенсивности. Обычно они возникают в паху, подмышечных впадинах или на ладонях.
Другие проявления на коже
Дополнительным симптомом, которые наблюдается при патологиях печени, являются сосудистые звездочки. Обычно они появляются на спине или щеках. Их вызывают проблемы с обменом веществ, повышенная хрупкость стенок капилляров. На запущенной стадии у пациента при небольшом нажатии на кожу сразу появляются синяки.
Аутоиммунные заболевания и вызванные инфекцией гепатиты сопровождаются аллергическими высыпаниями, воспалением. На следующем этапе может появиться атопический дерматит, псориаз.
Характерным симптомом являются “печеночные ладони”, при которых на стопах и ладонях появляются пятна красного цвета. Они становятся более бледными при надавливании. При прекращении давления их цвет снова становится красным.
Изменения гормонального фона
При хронических болезнях печени возникает гормональный дисбаланс. В этом случае у пациентов наблюдается выпадение волос на лобке, в подмышечных впадинах. Мужчины страдают от атрофии яичек и увеличении грудных желез — это вызывается избытком женских гормонов. У женщин растет объем эстрогенов, из-за чего по всему телу возникает сыпь, ПМС становится очень выраженным, менструальный цикл проходит с нарушениями.
Интоксикация организма
Так как печень отвечает на фильтрацию и вывод токсинов из организма, ее поражение препятствует выполнению этих функций. Возникает выраженная интоксикация и сопутствующие ей симптомы. К ним относятся неприятные ощущения в мышцах и суставах, проблемы с аппетитом, разбитое состояние и потеря веса.
Консультация врача и диагностика
Все эти симптомы указывают на необходимость срочно записаться на консультацию к гастроэнтерологу или гепатологу. Они соберут анамнез и изучат симптоматику пациента, подберут наиболее подходящие инструментальные и лабораторные методы диагностики. Своевременная консультация поможет выявить заболевания печени на ранних стадиях и подобрать наиболее эффективное лечение.
Можно доверять! Текст проверен врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Горечь во рту: причины, диагностика, лечение
Горьковатый привкус во рту – типичная жалоба пациентов, с которой большинство людей не спешат обращаться к врачу. Хоть такой симптом бывает при естественных причинах, не связанных с болезнью, нередко горечь является одним из первых признаков нарушения работы желудочно-кишечного тракта (ЖКТ). Чтобы избавиться от противного вкуса, нужно выяснить, от чего бывает горечь во рту, и подобрать правильное лечение согласно причинам неприятной симптоматики.
Непатологические причины горечи во рту
Кратковременный неприятный привкус бывает при употреблении некачественной (подгоревшей или испорченной) пищи. Он возникает сразу же во время еды и беспокоит человека в течение 30-60 минут. Горечь ощущается после употребления большого количества семечек и орешков, салатов с заправкой из нерафинированного масла, поскольку все эти продукты содержат жирные кислоты, подвергающиеся при длительном хранении процессам окисления.
Причиной появления вкуса горечи во рту могут быть:
- курение – при вдыхании дыма никотиновые смолы задерживаются на слизистой полости рта и раздражают вкусовые рецепторы;
- возраст – у пожилых людей наблюдается постепенная атрофия слизистой ротовой полости и снижается способность распознавать вкусы, поэтому часто ощущается неприятная горечь;
- прием лекарств – таблетки имеют горьковатый привкус, который остается во рту на несколько часов, если человек разжевывает или рассасывает пилюлю.
Горький привкус во рту по утрам, сопровождающийся подташниванием и отсутствием аппетита, является распространенной жалобой беременных женщин в первом триместре. На более поздних сроках беременности могут присоединяться функциональные расстройства желчевыделения, которые также вызывают неприятную горечь.
При каких заболеваниях бывает горький привкус во рту
Симптом характерен для всех заболеваний желчного пузыря и печени, при которых нарушается нормальный ритм выделения желчи, происходит ее обратный заброс в желудок и пищевод. Ощущение горечи развивается при таких патологиях:
- дискинезия желчевыводящих путей и сфинктера Одди;
- хронический холецистит и холангит;
- желчнокаменная болезнь;
- паразитарные поражения (описторхоз, лямблиоз, эхинококкоз);
- вирусные и токсические гепатиты.
При патологиях гепатобилиарной системы горечь во рту часто появляется после еды, провоцируется приемом жирной и жареной пищи, употреблением алкоголя. Симптом беспокоит человека при физических нагрузках, особенно при наклонах туловища вперед. Характерно появление болей в правом подреберье, тяжести в животе, изжоги, рвоты иногда с примесями желчи. При обострении болезни возможно потемнение мочи, обесцвечивание кала, желтушность кожных покровов.
Неприятный привкус характерен для стоматологических заболеваний: воспалений слизистой полости рта и десен, нелеченого кариеса. Симптом наблюдается постоянно и не связан с приемом пищи, при гнойных и гнилостных процессах он сопровождается зловонным запахом изо рта. Помимо горечи во рту, симптомы включают зубные боли, жжение и дискомфорт во время еды.
К более редким причинам горечи во рту относятся:
- нарушения распознавания вкусов при поражении головного мозга опухолью, травмой, дегенеративными процессами;
- функциональная диспепсия, сопровождающаяся брожением и гниением пищи вследствие замедления процессов пищеварения;
- пневмония и бронхит, при которых происходит откашливание гнойной мокроты;
- заболевания эндокринной системы.
К какому врачу обращаться при горечи во рту
Если симптомы не связаны с пищевыми привычками или курением, обязательна консультация доктора. Первичное обследование пациентов с такими жалобами проводит врач-гастроэнтеролог. Специалист занимается всеми острыми и хроническими заболеваниями ЖКТ, поэтому он может правильно оценить симптомы и поставить диагноз. При необходимости врач выдаст направление на прием гепатолога, стоматолога и других профильных докторов.
Методы обследования
Для диагностики первопричины горечи во рту назначается несколько видов исследований:
- УЗИ органов брюшной полости – базовый метод оценки структурно-функциональных особенностей желудка, кишечника, печени и желчного пузыря;
- Эзофагогастродуоденоскопия (ЭФГДС) – эндоскопическая диагностика проводится для осмотра слизистой оболочки пищеварительного тракта, в том числе дуоденального сосочка;
Комплексная диагностика включает лабораторные методы: копрограмма и бактериологический анализ кала, клинический и биохимический анализ крови, общий анализ мочи. Женщинам обязательно исследуют гормональный фон, делают анализ ХГЧ для подтверждения или исключения беременности. При подозрении на вирусные гепатиты проводятся анализы специфических маркеров.
Лечение горечи во рту
Для быстрой помощи при горьком привкусе во рту можно съесть дольку лимона или мятный леденец, выпить воды с лимонным соком. Курильщикам рекомендуется по возможности отказаться от вредной привычки или максимально сократить число выкуриваемых за день сигарет. Нужно более тщательно следить за гигиеной полости рта, использовать мятные зубные пасты, зубную нить и ирригатор для очистки труднодоступных участков зубов.
Чтобы устранить горечь во рту, вызванную заболеваниями, врачи могут назначать такие группы лекарств:
- растительные и синтетические желчегонные средства;
- гепатопротекторы;
- препараты пищеварительных ферментов;
- спазмолитики;
- энтеросорбенты;
- прокинетики;
- противовирусные или противопаразитарные медикаменты.
Применение любых препаратов возможно только по назначению врача. До консультации со специалистом и постановки диагноза не стоит заниматься самолечением, чтобы не усугубить ситуацию.
В клинике «МедПросвет» вы можете получить квалифицированную помощь гастроэнтеролога и врачей других специальностей. Наши специалисты проведут обследование и лечение в соответствии с принципами доказательной медицины. Записывайтесь к врачу на удобное время по телефону или через форму обратной связи на сайте.
Синдром Жильбера — симптомы и лечение
Что такое синдром Жильбера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Синдром Жильбера — это генетический пигментный гепатоз с аутосомно-доминантным типом наследования, протекающий с повышением уровня неконъюгированного (свободного) билирубина, чаще проявляющееся в период полового созревания и характеризующийся доброкачественным течением [1] .
Краткое содержание статьи — в видео:
Синонимы названия болезни: простая семейная холемия, конституциональная или идиопатическая неконъюгированная гипербилирубинемия, негемолитическая семейная желтуха.
По распространённости данное заболевание встречается не менее, чем у 5 % населения, в соотношении мужчин и женщин — 4:1. Впервые заболевание описал французский терапевт Августин Жильбер в 1901 году.
Чаще синдром Жильбера проявляется в период полового созревания и характеризуется доброкачественным течением. Основным проявлением этого синдрома является желтуха.
К провоцирующим факторам проявления синдрома можно отнести:
- голодание или переедание;
- жирную пищу;
- некоторые лекарственные средства;
- алкоголь;
- инфекции (грипп, ОРЗ, вирусный гепатит);
- физические и психические перегрузки;
- травмы и оперативные вмешательства.
Причина заболевания — генетический дефект фермента УДФГТ1*1, который возникает в результате его мутации. В связи с этим дефектом функциональная активность данного фермента снижается, а внутриклеточный транспорт билирубина в клетках печени к месту соединения свободного (несвязанного) билирубина с глюкуроновой кислотой нарушается. Это и приводит к увеличению свободного билирубина.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома Жильбера
Некоторые специалисты трактуют синдром Жильбера не как болезнь, а как физиологическую особенность организма.
До периода полового созревания данный синдром может протекать бессимптомно. Позже (после 11 лет) возникает характерная триада признаков:
- желтуха различной степени выраженности;
- ксантелазмы век (жёлтые папулы);
- периодичность появления симптомов [1] .
Желтуха чаще всего проявляется иктеричностью (желтушностью) склер, матовой желтушностью кожных покровов (особенно лица), иногда частичным поражением стоп, ладоней, подмышечных впадин и носогубного треугольника.
Заболевание нередко сочетается с генерализованной дисплазией (неправильным развитием) соединительной ткани.
Усиление желтухи может наблюдаться после перенесения инфекций, эмоциональной и физической нагрузки, приёма ряда лекарственных препаратов (в частности, антибиотиков), голодания и рвоты.
Клиническими проявлениями заболевания общего характера могут быть:
- слабость;
- недомогание;
- подавленность;
- плохой сон;
- снижение концентрации внимания.
В отношении ЖКТ синдром Жильбера проявляется снижением аппетита, изменением привкуса во рту (горечь, металлический привкус), реже возникает отрыжка, тяжесть в области правого подреберья, иногда наблюдается боль ноющего характера и плохая переносимость лекарственных препаратов.
При ухудшении течения синдрома Жильбера и существенном повышении токсичной (свободной) фракции билирубина может появляться скрытый гемолиз, усиливая при этом гипербилирубинемию и добавляя в клиническую картину системный зуд.
Патогенез синдрома Жильбера
В норме свободный билирубин появляется в крови преимущественно (в 80-85 % случаев) при разрушении эритроцитов, в частности комплекса ГЕМ, входящего в структуру гемоглобина. Это происходит в клетках макрофагической системы, особенно активно в селезёнке и купферовских клетках печени. Остальная часть билирубина образуется из разрушения других гемсодержащих белков (к примеру, цитохрома P-450).
У взрослого человека в сутки образуется приблизительно от 200 мг до 350 мг свободного билирубина. Такой билирубин слаборастворим в воде, но при этом хорошо растворяется в жирах, поэтому он может взаимодействовать с фосфолипидами («жирами») клеточных мембран, особенно головного мозга, чем можно объяснить его высокую токсичность, в частности токсичное влияние на нервную систему.
Первично после разрушения комплекса ГЕМ в плазме билирубин появляется в неконъюгированной (свободной или несвязанной) форме и транспортируется с кровью при помощи белков альбуминов. Свободный билирубин не может проникнуть через почечный барьер за счёт сцепления с белком альбумином, поэтому сохраняется в крови.
В печени несвязанный билирубин переходит на поверхность гепатоцитов. С целью снижения токсичности и выведения в клетках печени свободного билирубина при помощи фермента УДФГТ1*1 он связывается с глюкуроновой кислотой и превращается в конъюгированный (прямой или связанный) билирубин. Конъюгированный билирубин хорошо растворим в воде, он является менее токсичным для организма и в дальнейшем легко выводится через кишечник с желчью.
При синдроме Жильбера связывание свободного билирубина с глюкуроновой кислотой снижается до 30% от нормы, тогда как концентрация прямого билирубина в желчи увеличивается.
В основе синдрома Жильбера лежит генетический дефект — наличие на промонторном участке A(TA)6TAA гена, кодирующего фермент УДФГТ1*1, дополнительного динуклеотида ТА. Это становится причиной образования дефектного участка А(ТА)7ТАА. Удлинение промонторной последовательности нарушает связывание фактора транскрипции IID, в связи с чем уменьшается количество и качество синтезируемого фермента УДФГТ1, который участвует в процессе связывания свободного билирубина с глюкуроновой кислотой, преобразуя токсичный свободный билирубин в нетоксичный связанный.
Вторым механизмом развития синдрома Жильбера является нарушение захвата билирубина микросомами сосудистого полюса клетки печени и его транспорта глутатион-S-трансферазой, которая доставляет свободный билирубин к микросомам клеток печени.
В конечном итоге вышеперечисленные патологические процессы приводят к увеличению содержания свободного (несвязанного) билирубина в плазме, что обуславливает клинические проявления заболевания [6] .
Классификация и стадии развития синдрома Жильбера
Общепринятой классификации синдрома Жильбера не существует, однако условно можно разделить генотипы синдрома по полиморфизму.




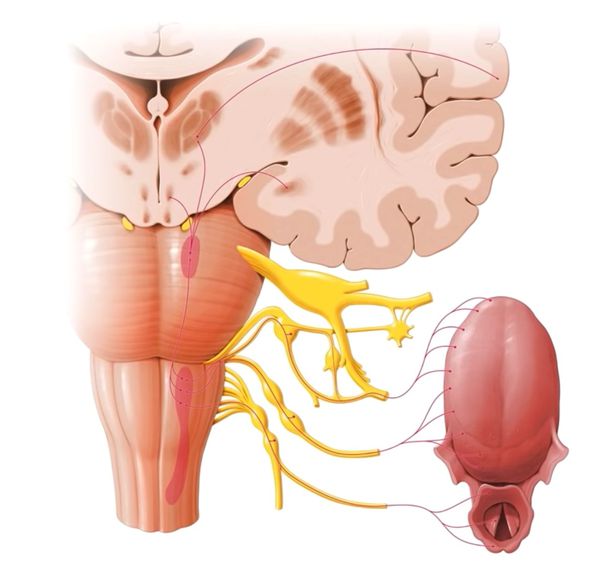
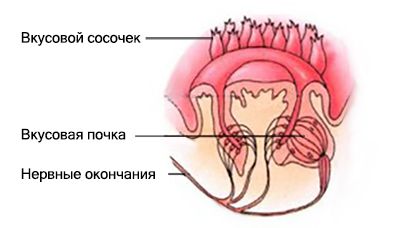
![Ольфактометрия [21] Ольфактометрия [21]](https://probolezny.ru/media/bolezny/narushenie-vkusa/olfaktometriya-21_s.jpeg)