Все слышали знаменитую поговорку: «Ты – то, что ты ешь», и в какой-то степени это правда. Исследования показывают, что диета влияет на наш телесный запах, в том числе и на вкус и запах женской смазки.
Что влияет на вагинальный запах
Существует также научное доказательство того, что вкус женской смазки напрямую зависит от цикла. Считается нормальным, если в определенные дни (когда у тебя только закончились месячные) он может становиться немного соленым или металлическим.
Когда наступает период овуляции, важно отметить, что твои выделения будут иметь более мускусный запах и вкус. Концентрация и количество слизи также будут повышены в этот момент, что естественно для всех женщин.
Некоторые продукты питания также выделяют соединения, которые могут сделать запах и вкус твоих гениталий более травянистыми или более выраженными. Эти продукты питания включают в себя красное мясо, молочные продукты, чеснок, лук, а также продукты питания и напитки, содержащие большое количество сахара.
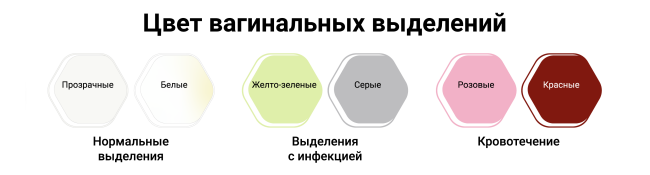
Нормальные выделения, в основном без запаха или мускусного запаха, защищают от инфекции, обеспечивают смазку и поддерживают общее здоровье влагалища. Но есть ряд факторов, которые могут привести к изменению женских выделений и/или вызвать неприятный запах.
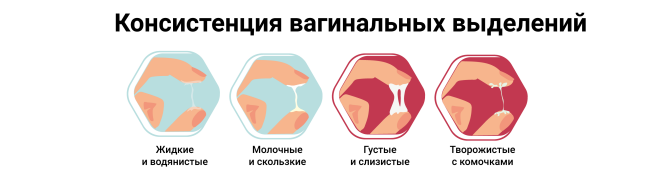
- Вагинальная дрожжевая инфекция, приводящая к густым белым выделениям.
- Инфекции, передающиеся половым путем, такие как хламидиоз, гонорея и трихомониаз, вызывают зеленые, желтые или серые выделения с неприятным запахом. Это также может сопровождаться болью в области малого таза.
- Бактериальные инфекции (бактериальный вагиноз), которые приводят к неприятному рыбному запаху.
- Изменение уровня эстрогена вследствие беременности, грудного вскармливания или менопаузы.
- Стринги. Какими бы заманчивыми, красочными и причудливыми ни были стринги, избегай их ношения. Они могут привести к раздражению, чрезмерному потоотделению и неприятному запаху. Лучше отдать предпочтение хлопчатобумажному нижнему белью, потому что интимные места должны дышать.
- Мыло. Использование мыла может вызвать сухость и привести к дисбалансу в производстве натуральных химических веществ, что приводит к неприятному запаху.
Помимо упомянутых выше причин, некоторые серьезные заболевания также могут быть причиной аномальных выделений из влагалища и отвратительного запаха. К ним относится рак шейки матки или влагалища. Однако эти состояния будут сопровождаться болью и даже вагинальным кровотечением.
Как улучшить вкус и запах женской смазки
Давай рассмотрим некоторые продукты питания, употребление которых может улучшить запах и вкус женских выделений.
- Ягоды.
Темные фрукты, такие как черника, клюква и клубника, очень эффективны в улучшении здоровья влагалища. Чем темнее плод, тем слаще сок. Клюква также борется с бактериями, которые вызывают ИМП.
Регулярное употребление этих ягод не только улучшит вкус и запах твоего влагалища, но и обеспечит его защиту от болезней и инфекций. Ты можешь употреблять клюкву и в виде сока, так она более вкусна.
Однако, убедись, что ты употребляешь только натуральные соки, приготовленные из свежих фруктов, а не те, которые в основном состоят из сахарной воды, так как это только усугубит проблему.
- Корица.
Эта пряность способна нейтрализовать кислотность женского влагалища. Мягкий антибиотик, корица не только помогает поддерживать рН-баланс влагалища, но и улучшает его вкус. Еще одна специя, которая так же эффективна, как и корица, — мускатный орех.
- Сельдерей.
Сельдерей, состоящий в основном из клетчатки и воды, хорош не только для нейтрализации вагинальных запахов, но и для борьбы с обезвоживанием. Обезвоживание вызывает концентрированную мочу, которая может повлиять на твой вагинальный запах и вкус.
Кроме того, магний, железо и кальций в нем могут нейтрализовать кислоты в твоем организме. Сельдерей содержит большое количество антиоксидантов и противовоспалительных соединений и витамин С, благодаря чему способен убивать вредные бактерии.
- Перечная мята.
Попробуй выпить мятный чай, а затем обрати внимание на разницу в запахе влагалища. Мята перечная известна своими ароматическими свойствами, и она также способна обеспечить приятный запах и вкус твоей интимной зоны.
- Авокадо.
Еще один фрукт, стоящий на страже здоровье влагалища и его запаха. Полезные жиры, содержащиеся в авокадо, поддерживают здоровые стенки влагалища и его естественную смазку. Это помогает предотвратить сухость, а также зуд и жжение. Кроме того, в нем содержится много витамина В6 и калия, которые отвечают за репродуктивные функции.
- Пажитник.
Знаешь ли ты, что именно пажитник может сделать тебя «там» сладкой и вкусной, как кленовый сироп? Употребление в пищу семян пажитника – это верный способ стать слаще и лучше пахнуть, несмотря на его собственный специфический вкус.
- Лимон.
Это цитрусовое чудо богато витамином С и имеет кислую природу. Именно поэтому он может помочь поддерживать рН влагалища и держать все под контролем. Кроме того, он работает как иммунный усилитель, помогая твоему организму бороться с инфекцией.
- Арбуз.
Арбуз выводит токсины из организма и помогает сохранить влагалище в чистоте. Он также предотвращает инфекцию и избавляет от странных запахов. Арбуз содержит пребиотики, которые могут сбалансировать уровень рН и ввести полезные бактерии во влагалище.
- Имбирный чай.
Антимикробные свойства имбиря – это как раз то, что нужно, чтобы способствовать здоровому кишечнику, влагалищу и предотвратить любые вагинальные инфекции, сохраняя твою свежесть и запах naturel.
- Яблоки.
Фитоэстроген хлоридзин и антиоксиданты, содержащиеся в яблоках, стимулируют кровоток в органах малого таза, который поддерживает хорошее здоровье. Ежедневное употребление этого фрукта повышает твою чувствительность и возбуждение.
- Йогурт.
Йогурт отлично подходит для здоровья влагалища, так как он способствует росту полезных бактерий в твоем организме. Он не только улучшает рН-баланс влагалища, но и помогает бороться с дрожжевой инфекцией, одной из главных причин неприятного запаха. Оптимальный уровень пробиотиков жизненно важен для роста полезных бактерий.
- Ананас.
Употребление ананасов – один из самых распространенных и эффективных способов сделать твой вкус слаще. Ананасы богаты кислотой и витамином С, а их подщелачивающий эффект помогает поддерживать общий баланс рН и кислотности. Этот продукт действительно может сделать вагинальные выделения во время секса вкуснее и слаще.
Продукты, которые следует избегать
- Сладкое/мучное. Всплеск уровня сахара в крови может вызвать дрожжевые инфекции, что вызовет неприятный запах смазки. Дрожжи поглотят сахар, и так они начнут размножаться с новой силой. Сюда входит хлеб, пироги и другие продукты, в которых содержатся дрожжи.
- Кофеин, алкоголь, шоколад и искусственные подсластители могут раздражать твой мочевой пузырь, особенно если ты страдаешь интерстициальным циститом (ИК).
- Такие продукты, как чеснок, лук, перец чили, вызывают повышенное потоотделение в организме, что делает пот вокруг интимных частей еще более неприятным.
- Красное мясо. Запах и вкус молекул пищи, которые мы глотаем, могут выделяться через секреции, вырабатываемые этими железами и тканями, что приводит к заметной разнице в аромате и вкусе нашего тела. Употребление красного мяса также может снизить уровень рН влагалища.
Одна из (многих) сверхспособностей женского влагалища заключается в том, что оно является самоочищающимся органом. Тебе не нужно использовать специальные средства, спринцевания или другие предметы гигиены, чтобы вычистить или вымыть внутреннюю часть влагалища. В противном случае это может привести к тому, что твой рН будет нарушен, что приведет к возникновению инфекции.
Рыбный запах из влагалища. В чем причины? Как избавиться от рыбного запаха навсегда.
Последнее обновление: 18.01.2023
Врач акушер-гинеколог высшей категории
Заведующая гинекологическим отделением сети многопрофильных клиник «Медгард-Саратов»
В нормальных условиях влагалище женщины репродуктивного возраста имеет кислую среду, которую обеспечивает наличие лактобактерий. Однако в некоторых случаях уровень pH влагалища может изменяться: он становится более кислым или щелочным, вызывая те или иные гинекологические проблемы. Ниже вы найдете информацию о том, что такое кислотность влагалища, как ее понизить или повысить до уровня нормы, как проверить кислотность влагалища самостоятельно и как этот показатель женского здоровья изменяется под воздействием тех или иных факторов.
Кислотность влагалища: что это такое?
Наличие кислой среды в вагине – это гарантия защиты детородных органов от болезнетворной флоры, инфекций, грибковых заболеваний. В нормальных условиях вагинальный секрет состоит в основном из лактобактерий (Lactobacillus), производящих молочную кислоту; также в небольшом количестве в нем содержатся лейкоциты, эпителиальные клетки, аэробы и анаэробы.
Повышенная кислотность влагалища и ее причины
Норма pH влагалища составляет от 3,8 до 4,5. Если же показатель составляет менее 3,8, то речь идет о повышении уровня кислотности влагалища.
К числу факторов, влияющих на изменения уровня кислотности влагалища, относят:
- Использование неподходящих средств интимной гигиены. Для ежедневных подмываний нужно использовать специальные гели и пенки, имеющие нейтральный уровень pH. Если же для этой цели применять простое мыло, есть шанс нарушения pH-баланса влагалища.
- Длительное лечение с использованием антибиотиков. Антибиотики уничтожают не только патогенные микроорганизмы, они также уменьшают количество ценной микрофлоры. Поэтому лечение антибиотиками должно проходить под строгим контролем врача.
- Излишне частая и интенсивная интимная гигиена. Если слишком часто проводить спринцевания и вагинальный душ, можно нарушить pH-среду влагалища.
- Стрессы, проживание в неблагоприятных экологических условиях, хроническая усталость, недосыпания, неправильное питание и общее снижение защитных сил организма, которое может проявиться в виде изменения уровня pH.
- Гормональные всплески и сбои. Известно, что pH-метрия влагалища при беременности, перед месячными, при менопаузе или в начале пубертатного периода дает разные результаты.
Мнение эксперта
Баланс эстрогенов и прогестерона в организме здоровой женщины репродуктивного возраста является оптимальным для поддержания нормального уровня кислотности влагалища. Если же уровень эстрогенов по какой-либо причине снижается, наблюдается нарушение процесса выработки гликогена, приводящее к уменьшению количества лактобацилл.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Пониженная кислотность влагалища
Если показатель pH составляет более 4,5, то речь идет о защелачивании вагинальной среды. Снижение количества лактобактерий ведет к ослаблению местного иммунитета и впоследствии появляется бактериальный вагиноз.
Пониженная и повышенная кислотность влагалища: симптомы
Примерно в половине случаев изменения уровня pH не сопровождаются ярко выраженными симптомами – именно поэтому так важно систематически проверять его самостоятельно хотя бы раз в месяц.
Однако 50% женщин, страдающих от нарушений уровня pH, все же сталкиваются с их проявлениями. К ним относятся:
- вагинальный зуд и жжение;
- обильные выделения, имеющие нетипичную консистенцию и цвет;
- неприятный запах.
Тест на кислотность влагалища
Существуют специальные тест-полоски для определения pH влагалища, которые помогают идентифицировать уровень кислотности в домашних условиях, не обращаясь к гинекологу. Они имеются в свободном доступе, продаются в большинстве аптек и отпускаются без рецепта.
Тест-полоски для определения кислотности влагалища представляют собой небольшие отрезки особой бумаги серо-зеленого цвета. Чтобы самостоятельно проверить pH, нужно раскрыть упаковку с тестом непосредственно перед проведением измерения, так как долгое пребывание на воздухе может сказаться на точности тест-полоски. Далее необходимо приложить полоску к вагинальной стенке на несколько секунд (точное время обычно указывается производителем на упаковке), после чего извлечь ее и сравнить с цветовой шкалой, входящей в комплект теста. Под воздействием кислой среды цвет полоски меняется, и это помогает определить изменения кислотности влагалища. Если же результат не соответствует ни одному из приведенных оттенков проверочной шкалы, нужно выбрать наиболее близкий цвет.
Как определить кислотность влагалища без тестовых полосок?
Проведение тестирования в домашних условиях дает достаточно точные результаты, однако для того, чтобы удостовериться в повышенной/пониженной кислотности влагалища, нужно обратиться к гинекологу. При помощи осмотрового зеркала врач проведет забор вагинальных выделений и нанесет их на индикатор. Основываясь на перемене его цвета, можно будет делать выводы о наличии или отсутствии изменений кислотности.
Как повысить кислотность влагалища и для чего это может быть нужно?
С медицинской точки зрения правильнее говорить не о повышении уровня pH влагалища, а о его восстановлении и нормализации. Для этого необходимо записаться на прием к гинекологу, который подберет соответствующую терапию. Главное в подобных случаях – не заниматься самолечением, так как это может еще больше усугубить ситуацию.
Лечение пониженной и повышенной кислотности влагалища обычно включает в себя коррекцию местного иммунитета, борьбу с патогенной флорой и нормализацию популяции лактобактерий.
Чем снизить кислотность во влагалище для зачатия?
Повышенный уровень pH влагалища создает не самую благоприятную среду для сперматозоидов. Этот своеобразный защитный механизм способствует тому, что достичь яйцеклетки для оплодотворения может только самый быстрый, здоровый и сильный сперматозоид. В некоторых случаях это мешает зачатию.
PH влагалища, видео
Как снизить кислотность во влагалище для более быстрого и успешного зачатия, решает врач. При этом он назначает ряд анализов, направленных на обследование обоих партнеров. Домашние методы уменьшения кислотности влагалища (например, при помощи содовых спринцеваний), способны навредить женскому здоровью.
Чтобы защитить себя от возможных нарушений уровня pH, важным является подбор подходящих средств интимной гигиены, не оказывающих негативного влияния на показатели кислотности. Для этого рекомендуем вам ознакомиться с моющими гелями для интимной гигиены «Гинокомфорт». Благодаря их сбалансированному составу, эти средства поддерживает физиологический уровень кислотности, и при этом обладают деликатным очищающим действием.
Если же у вас уже наблюдается нарушение уровня pH, можно уменьшить его проявления при помощи интимного увлажняющего геля «Гинокомфорт». Он был разработан специалистами фармацевтической компании ВЕРТЕКС, прошел клинические исследования и имеет пакет необходимых документов и сертификатов качества. Апробация геля, проведенная на кафедре дерматовенерологии с клиникой СПбГМУ, показала его хорошую переносимость женщинами, отсутствие побочных эффектов и аллергических реакций.Средство помогает справиться с вагинальной сухостью, зудом и жжением – распространенными симптомами как повышенной, так и пониженной кислотности влагалища.
Источники:
- СОСТОЯНИЕ И РЕГУЛЯЦИЯ НОРМАЛЬНОГО МИКРОБИОЦЕНОЗА ВЛАГАЛИЩА. Орлова В.С., Набережнев Ю.И. // Научные ведомости Белгородского государственного университета. Серия: Медицина. Фармация. – 2011. – №22 (117). – С. 15-21.
- ГОРМОНАЛЬНЫЙ СТАТУС И МИКРОБИОЦЕНОЗ ВЛАГАЛИЩА. Доброхотова Ю.Э., Затикян Н.Г. // Акушерство, гинекология и репродукция. – 2008. – №2. – С. 7-9.
-
Анаэробная микрофлора женского репродуктивного тракта. Валышев А.В., Елагина Н.Н., Бухарин О.В. // Микробиол. — 2001. — №4, С. 78-84.
-
Бактериальный вагиноз – современные представления, комплексное лечение. Тихомиров А. Л., Олейник Ч.Г., Сарсания С.И. // Методические рекомендации. – М. — 2005. — С. 5–7, 11–18.
-
Микроэкология влагалища. Микробиоценоз в норме, при патологических состояниях и способы его коррекции. Кафарская Л. И., Ефимов Б.А., Покровская М.С. // Лекция. – М. — 2005. — С. 1-5.
- https://www.researchgate.net/publication/11817901_Origins_of_vaginal_acidity_high_DL_lactate_ratio_i…
- https://www.medicalnewstoday.com/articles/322537.php
- https://www.frontiersin.org/articles/10.3389/fmicb.2016.01936/full
- https://www.pubfacts.com/detail/16859053/Association-of-bacterial-vaginosis-trichomonas-vaginalis-an…
Популярные вопросы
Мне нужно средство с нейтральным ph, а ещё очень важный момент, на очень многие средства интимной гигиены известных марок у меня возникает аллергия. Являются ли ваши средства гипоаллергенными и какое вы можете мне посоветовать?
В Вашем случае подойдет гель Гинокомфорт с экстрактом мальвы, если нет аллергии на его составляющие, указанные в инструкции.
Здравствуйте, какой pH у кремов?
У гелей Гинокомфорт, содержащих молочную кислоту (моющий гель для интимной гигиены и восстанавливающий гель с маслом чайного дерева линии Гинокомфорт), рН 4,2, что соответствует слабо-кислой среде половых путей. Гель увлажняющий Гинокомфорт имеет нейтральную рН среду.
Не могу подобрать гель с нейтральной рН (склероатрофический лихен).
Здравствуйте! В Вашем случае подойдёт гель Гинокомфорт с экстрактом мальвы. Это обеспечит противовоспалительный и увлажняющий эффекты. Гель применяется 1 раз в день, длительность использования не ограничена.
Здравствуйте, можно ли использовать ГИНОКОМФОРТ интимный гель восстанавливающий всем для предотвращения появления проблем, или же есть какие-то противопоказания?
Здравствуйте! Гели линейки Гинокомфорт могут применяться в качестве профилактических средств. Противопоказанием является индивидуальная непереносимость компонентов средства.
Для точной диагностики обращайтесь к специалисту

Наиболее частая причина обращения к гинекологу — наличие у девушек выделений из влагалища с неприятным запахом.
Известно, что в норме вагинальный секрет или не пахнет вовсе, или имеет едва ощутимый специфический запах. Он меняется в зависимости от продуктов, которые употребляет женщина, ее возраста, интимной жизни, физических нагрузок, беременности, менструаций и хирургических вмешательств. Но у здоровой женщины этот аромат никогда не может быть противным. Такой симптом может быть связан с наличием гинекологического заболевания, инфекции, грибкового поражения или воспалительных процессов.
Поэтому не стоит игнорировать данную проблему, лучше, не теряя времени, обратиться за помощью к специалисту.
Какие бывают запахи и возможные выделения
Влагалищный секрет выполняет очень важные функции. Он увлажняет слизистые, препятствует размножению патогенных микроорганизмов, поддерживает благоприятную микрофлору влагалища.
Нередко под воздействием некоторых неблагоприятных процессов, протекающих в организме, количество и цвет выделений меняется, появляется противный запах. В зависимости от причины данного проявления, аромат может быть разным.
Хлорный запах
Запах хлора обычно говорит о том, что лубрикант или презервативы, использующиеся парой, нарушают микрофлору вульвы. В таком случае достаточно просто заменить средства на более подходящие и тревожащий симптом отступит.
Сладкий запах
Продукты, употребляемые в пищу, могут немного изменить запах влагалищного секрета. Если в рационе присутствует много сладкого, цитрусовых и ананаса, можно ощутить сладковатый аромат. А из-за большого количества лука или чеснока вульва может пахнуть не самым лучшим образом.
Запах мускуса
На то, как пахнет вагина, влияет и повседневная активность девушки. Если в жизни представительницы прекрасного пола присутствуют активные тренировки, аромат секрета будет более мускусным. Это связано с интенсивной работой потовых желез во время занятий спортом.
Нельзя допускать излишней потливости в паховой области, поскольку это благоприятная среда для размножения вредоносных бактерий. Спортивным девушкам рекомендуется на время тренировки заменять обычное нижнее белье на спортивный аналог, позволяющий воздуху циркулировать в промежности.
Запах тухлой рыбы
Тревожным признаком является рыбный запах из влагалища. Если данный неприятный запах из влагалища и белые выделения возникли после половой связи, с большой вероятностью можно говорить о кандидозе (молочнице) или вагинозе. В результате размножения патогенных бактерий нарушается флора интимного места, наладить которую можно приемом антибиотиков строго по назначению врача.
Запах металла
В норме металлический аромат может присутствовать во время менструаций. Также его можно ощутить в период зачатия или после родов, когда имеют место кровянистые выделения. Если же во время беременности появились мази коричневого цвета, пахнущие металлом или гнилью, присутствуют болезненные ощущения, стоит немедленно обратиться за медицинском помощью. Такие проявления характерны внематочной беременности или патологиям плода.
Дрожжевой запах
Нередко девушки задаются вопросом, почему из влагалища неприятный запах дрожжей. Это явление — еще один признак кандидоза. В здоровом организме всегда содержится какое-то количество спор грибка Candida, но крепкий иммунитет подавляет его размножение, удерживая количество бактерий до допустимых значений.
Но ряд внешних факторов (стресс, инфекционные заболевания, воспалительные процессы, бесконтрольный прием антибиотиков, эндокринные нарушения) наносят удар по иммунной системе, она оказывается не способна сдерживать размножение грибка, из-за чего возникает молочница с дрожжевым или кислым запахом из влагалища.
Самостоятельно можно лечить болезнь годами, что может привести к хронической форме с необратимыми последствиями.
Правильно подобранное лечение грамотным специалистом способно исключить эту проблему за считанные недели и избежать других сопутствующих женских заболеваний.
Гниющий запах
Неприятный запах из влагалища во время секса, напоминающий гниль или уксус, может свидетельствовать о наличии расстройств половой сферы не только у женщины, но и у обоих партнеров. В этом случае необходимо вместе посетить медицинское учреждение и пройти обследование.
В большинстве случаев гниль ощущается при наличии в организме инфекций, передающихся половым путем. Эти патогенные бактерии проникают в репродуктивные органы, вызываю воспалительные процессы.
Запах вагины в норме
При отсутствии заболеваний здоровая вагина не имеет запаха или слегка пахнет чем-то кислым. Это связано с тем, что среда вульвы в норме имеет кислый Ph (3,8 — 4,5). Ее образуют лактобактерии, препятствующие размножению вредных микроорганизмов. Можно выделить 6 параметров нормальной влагалищной флоры:
- Во влагалище и нижней части шейки матки живут микроорганизмы (бактерии, грибы, вирусы).
- 1 грамм влагалищного секрета содержит 109 бактериальных колоний.
- Микроорганизмы, встречающиеся в вагине и шейке матки принадлежат к 12 различным бактериальным группам и находятся в определенном количественном равновесии друг с другом.
- Доминируют по количеству бактерии “лактобациллы”, вырабатывающие перекись водорода и молочную кислоту, и придают влагалишному секрету кисловатый аромат.
- Бактерии других групп присутствуют в вагине в гораздо меньшем количестве относительно “лактобацилл”.
- Вульву и нижнюю половину шейки матки могут населять стафилококки, стрептококки, микоплазмы, уреаплазмы, гарднереллы и другие микроорганизмы.
Как и образ жизни девушки, так и аромат ее интимной зоны в течение жизни может меняться. Это зависит от множества факторов:
-
Овуляция. Уровень эстрогенов в организме возрастает, увеличивается количество секрета и меняется аромат;
-
Беременность;
-
Период кормления грудью;
-
Применение гормональной контрацепции;
-
Начало половой жизни;
-
Частая смена полового партнера;
-
Недостаточное количество половой смазки во время сексуальных контактов. В стенке вульвы, на слизистой образуются микротравмы, являющиеся источником изменения характеристик влагалищного секрета;
-
Несоблюдение правил личной гигиены. Известно, что для поддержания достаточной чистоты необходимо принимать душ дважды в день. При небрежном отношении к собственной гигиене, естественная секреция влагалища смешивается с остатками мочи и с течением времени начинает источать плохой аромат. Еще одна ошибка в гигиене этой области — использование агрессивных моющих средств, не предназначенных для вульвы, слишком частые подмывания и спринцевания без назначения врача. Данные процедуры способны убить полезные лактобактерии и нарушить нормальную флору.
-
Повышенный уровень стресса, отсутствие полноценного сна, несбалансированное питание, вредные привычки;
-
Хронические заболевания, гормональные нарушения;
-
Прием антибиотиков;
-
Интенсивные физические нагрузки.
Неприятный запах после месячных
Часто девушки замечают неприятный запах из влагалища после месячных, напоминающий железо. Это не должно настораживать, поскольку в крови содержится большое количество этого элемента. Если же во время менструаций пахнет резко и неприятно, стоит обеспокоиться и посетить кабинет гинеколога, поскольку это может указывать на наличие заболеваний.
Для профилактики плохого аромата в критические дни достаточно соблюдать ряд простых правил:
-
Каждые 2-3 часа менять прокладки или тампоны и каждые 5-7 часов — менструальную чашу;
-
В эти дни особенно внимательно относиться к интимной гигиене и использовать только специализированные средства;
-
Регулярно менять нижнее белье.
Неприятный запах после секса
Выделения после секса могут быть влагалищными или уретральными. Физиологические коитальные и посткоитальные выделения тягучие, прозрачные или белые.
У женщин такая секреция образуется в результате усиления активности желез, расположенных в преддверии вульвы и в области шейки матки.
В норме она не должна противно пахнуть. Такой аромат могут обусловливать различные патологические процессы, как воспалительного, так и невоспалительного характера. У девушек такая проблема бывает связана:
-
с изменением собственной микрофлоры — бактериальный вагиноз. Наблюдаются обильная секреция белого или сероватого оттенка, пахнущая тухлой рыбой. Она усиливается после секса или после критических дней.
-
с заселением слизистой бактериями или грибами. Творожистая секреция с неприятным кислым или дрожжевым запахом. Сопровождается отечностью и покраснением слизистых, зудом, жжением.
-
с воспалительными процессами, протекающими в организме;
-
с заражением инфекцией, передающейся половым путем. Зеленые или желтые выделения из влагалища с неприятным запахом, гладкой кремовой или пенящейся консистенцией.
Причины появления неприятного запаха
В большинстве случаев причинами неприятного запаха из влагалища служат инфекции, способные влиять на обильность, цвет и аромат секреции. Существуют две группы микробов: патогенные и условно-патогенные.
Патогенные микроорганизмы вызывают заболевания и их не должно быть в мазках здоровой женщины. К ним относят трихомониаз, гонорею, хламидиоз, генитальный микоплазмоз. При обнаружении этих бактерий во влагалище обязательно требуется лечение.
К группе условно-патогенных микробов относятся уреаплазма, гарднерелла, кандиды и кокки.
В умеренном количестве они могут присутствовать в вульве и это является нормой. Интимное место женщины не должно быть стерильным, в противном случае это приведет к заселению плохой флоры и возникновению заболеваний.
Также нерациональный прием антибиотиков ведет к развитию невосприимчивости бактерий к различным антибактериальным препаратам.
Таким образом, если в мазках девушки обнаружены условно-патогенные микробы в умеренном количестве и у пациентки нет жалоб, лечение не требуется.
В случае, когда условно-патогенная флора присутствует в большом количестве, она может вызвать воспалительные процессы, сопровождающиеся неприятным запахом.
Еще одна частая причина — бактериальный вагиноз. Это изменение микрофлоры вульвы, которое не всегда сопровождается воспалением. Для этого состояния характерны дурнопахнущие обильные, длительные сероватые секреции. Обычно они усиливаются после полового контакта и менструации.
Как избавиться от неприятного запаха
Если у девушки появились обильные выделения желтоватые, зеленоватые или коричневые, с примесью комочков беловатого цвета, с характерным зловонным ароматом, следует незамедлительно обратиться к врачу.
Это могут быть симптомы опасных гинекологических заболеваний или инфекций. Гинеколог, определив причину, подберет лечение и расскажет, как убрать неприятный запах из влагалища.
Диагностика
Не пытайтесь поставить диагноз самостоятельно. Самолечение затрудняет проведение врачебной диагностики и может привести к хроническому заболеванию. Также следует помнить, что обращаться к врачу гинекологу рекомендуется регулярно, не реже, чем 1 раз в год.
С целью профилактического обследования минимум 1 раз в год проводится УЗИ органов малого таза и сдают анализы на наличие инфекций, передающихся половым путем, и грибковых инфекций.
Для диагностики патологических состояний доктор в первую очередь проводит беседу, в которой собирает информацию о ранее перенесенных болезнях, имеющихся симптомах, жалобах, перенесенных оперативных вмешательствах.
В качестве лабораторных исследований проводится анализ флороценоз. Его преимущество заключается в том, что он способен выявить не только патогены, но и лактобактерии, и условно-патогенная флора.
Также при необходимости назначают ультразвуковое исследование органов малого таза.
Рекомендации по уходу
Для избавления от неприятного запаха из влагалища недостаточно просто принимать лекарства, прописанные врачом. Качественное решение проблемы требует комплексного подхода. Для этого следует придерживаться ряда советов по уходу:
-
Для лучшей вентиляции интимной зоны рекомендуется носить хлопковое качественное белье;
-
Исключить тесную, облегающую одежду;
-
Не принимать горячий душ и не использовать горячую воду для интимной гигиены, поскольку это убивает полезные бактерии;
-
Не использовать ароматизированные гели, мыло и прокладки;
-
Чаще менять тампоны и гигиенические прокладки;
-
Употреблять достаточное количество воды. Она способствует выведению из организма плохих бактерий.
-
Включить в свой рацион питания йогурты и другие кисломолочные продукты. Пробиотики, содержащиеся в йогурте — эффективное средство в борьбе и профилактике бактериального вагиноза. Регулярное употребление кисломолочных продуктов уменьшает вероятность появления нехорошего запаха из вульвы.
-
Кушать цитрусовые. Эти фрукты богаты витамином С и другими антиоксидантами, подавляющие рост вредных бактерий.
-
Употреблять клюквенный сок. Сок или морс из этой ягоды помогает поддерживать нормальный Ph уровень, что препятствует росту бактерий, также он уменьшает риск развития бактериальной инфекции мочевыводящих путей.
К какому врачу обращаться
При первых проявлениях данного симптома рекомендуется обратиться к опытному врачу-гинекологу в частную медицинскую клинику «Доктор АННА». Наш специалист с вниманием отнесется к проблеме, проведет тщательное обследование, выявит причину и назначит комплекс мер для лечения нарушения и нормализации флоры вульвы.
Чем скорее девушка обратится за медицинской помощью, тем меньше вероятность развития осложнений и хронизации заболевания.
Лечение
После выявления причины данного симптома доктор расскажет, как избавиться от неприятного запаха из влагалища, даст все необходимые рекомендации по уходу и профилактике.
Чаще всего лечение включает в себя:
-
прием антибактериальных, противогрибковых, противовоспалительных препаратов;
-
прием медикаментов, нормализующих микрофлору вагины;
-
иммуномодулирующие препараты;
-
спринцевание и санация лекарственными растворами;
-
вагинальные свечи.
Отсутствие грамотного обследования и лечения может привести к таким осложнениям, как нарушение функции репродуктивных органов, воспалительные процессы, бесплодие.
Особую опасность представляет гинекологическое заболевание, вызывающее плохой аромат вагины, для беременных женщин. Игнорирование проблемы может привести к прерыванию беременности, преждевременному излитию околоплодных вод, травмам мягких тканей промежности, послеродовым инфекционным осложнениям. Поэтому во избежание осложнений, не занимайтесь самолечением, обратитесь к специалистам.
Автор статьи: Марченко Анна Ивановна
Главный врач, Врач акушер-гинеколог, гинеколог-эндокринолог, гинеколог детский, врач ультразвуковой диагностики, д.м.н., профессор
Записаться на прием
Введите, пожалуйста, свои данные
| Наименование услуги | Цена в руб. |
|---|---|
| Прием лечебно-диагностический врача акушера-гинеколога первичный | 1800 |
| Прием лечебно-диагностический врача акушера-гинеколога, К.М.Н.,первичный (осмотр, консультация) | 2200 |
| Прием лечебно-диагностический врача акушера-гинеколога, Д.М.Н., первичный (осмотр, консультация) | 3000 |
| Прием лечебно-диагностический врача акушера-гинеколога, Д.М.Н., повторный (осмотр, консультация) | 2000 |
| Прием лечебно-диагностический врача акушера-гинеколога повторный | 1600 |
| Прием врача акушера-гинеколога диспансерный | 1200 |
| Прием врача акушера-гинеколога по результатам обследования | 1100 |
| Прием врача акушера-гинеколога первичный по беременности | 1800 |
| Прием врача акушера-гинеколога повторный по беременности | 1600 |
Необильные белые, прозрачные или кремовые выделения из половых путей увлажняют слизистую и защищают ее от болезнетворных микроорганизмов. Но иногда они становятся обильными желтыми, зеленоватыми, серыми с неприятным запахом.
Почему у женщины плохо пахнет «оттуда» и что делать в этом случае?
Нормальные женские выделения могут иметь запах
В норме выделения практически не пахнут или имеют специфический несильный «сырой» запах. После употребления сладостей, лука или чеснока можно ощутить сладковатый, луковый или чесночный запах, исходящий от выделений. Все проходит после гигиенических процедур.
Слабовыраженный кислый запах без других признаков и дискомфорта также является нормой. У такой женщины увеличено количество лактобактерий, считающихся нормальной флорой.
В течение жизни запах выделений может слегка меняться. Наиболее частые причины такого явления:
- Возрастные периоды, в которые изменяется концентрация гормонов и свойства слизистой. Перед климаксом выделения становятся менее обильными и не пахнут.
- Беременность – в этот период у женщины может выделяться большее количество слизи, а ее запах становится более интенсивным. Так организм защищает половые пути от инфекции.
- Менструация, послеродовый и послеоперационный периоды. Появляющиеся в это время кровянистые выделения имеют металлический запах. Это объяснимо, поскольку в крови всегда есть соединения железа.
- При нерегулярной смене прокладок к запаху железа примешивается неприятное тухлое «амбре». Его причина – размножение болезнетворных микроорганизмов, для которых кровь является питательной средой. Из-за контакта с воздухом такие выделения могут стать коричневыми.
- Интенсивные физические нагрузки и ношение плотного синтетического белья, от которых запах становится более мускусным, но он, как правило, исчезает после гигиенических процедур.
- Применение лекарственных препаратов, проникающих в вагинальную смазку. Во время лечения ими женщина пахнет лекарствами.
- Интимные контакты, после которых могут появиться жидкие выделения с запахом хлорки. В этом случае желательно сменить лубрикант или марку презервативов.
Естественный женский аромат не должен быть неприятным, «бьющим в нос». Появление патологических выделений (белей), даже не имеющих запаха, но сопровождающихся зудом, жжением и воспалением слизистой, тоже не является нормой.
О чём может свидетельствовать тухлый «рыбный» запах
Наиболее частая причина такого явления – дисбиоз (дисбактериоз, бактериальный вагиноз), сопровождающийся гибелью здоровой микрофлоры и разрастанием микробов-анаэробов, развивающихся без доступа воздуха. Такая флора называется условно-патогенной, поскольку в небольшом количестве не вредит организму. Размножение анаэробов сопровождается выделением слизи, специфических веществ и газов, имеющих гнилостный запах, напоминающий тухлую рыбу или яйца.
Выделения становятся мутными и обильными. Их цвет меняется на бело-желтый, зеленоватый или серый. Такие бели вызывают дискомфорт и раздражение слизистой. Чаще всего из анаэробов встречается гарднерелла, усиленное размножение которой приводит к инфекции – гарднереллезу. В половых путях могут размножиться и другие анаэробы или возникнуть сочетанное поражение, сопровождающееся появлением различных микробных колоний.
К развитию дисбиоза приводят:
- Лечение препаратами, влияющими на микрофлору половых путей – гормонами, антибиотиками, сильнодействующими средствами.
- Воспалительные процессы.
- Стресс, акклиматизация, тяжелые сопутствующие заболевания.
- Гормональный сбой.
- Чрезмерная или недостаточная гигиена.
- Спринцевания, особенно с применением различных бактерицидных препаратов.
Другая причина запаха тухлятины из половых путей – злокачественные новообразования. Рост опухолей часто сопровождается распадом тканей, которые имеют гнилостный запах. Сами выделения могут быть гнойными, кровянисто- гнойными и напоминать мясные помои.
Запах кислого молока или дрожжей
Этот неприятный «аромат» указывает на молочницу – инфекцию, вызванную размножением дрожжеподобного грибка кандида.
В этом случае выделения становятся похожими на скисшее молоко, а на половых органах образуется налет в виде белой кашицы или хлопьев, похожих на творог. Эти симптомы вместе с характерным запахом и дали название болезни.
Снять их помогает комбинированная терапия с включением не только системных антимикотиков, но и использование специальных препаратов для местного лечения. Наиболее сложная терапия рецидивирующего урогенитального кандидоза.
Препаратом выбора в комбинированной терапии у таких пациентов является препарат Гепон. Это иммуномодулирующее средство для лечения хронической молочницы. Оно является патогенетическим средством, способным повысить устойчивость организма к развитию молочницы и ускорить процесс выздоровления. Уже через два дня после применения лекарства в качестве монотерапии у 83% пациентов с кандидозом проходят краснота, зуд, жжение, отеки и сухость. У многих они не возвращаются до 1,5 лет, так как Гепон стимулирует выработку антител к различным инфекциям.
Определять чувствительность препарата не нужно: он универсален при любых штаммах молочницы. Не вызывает жжения при приеме и показывает низкую аллергенность благодаря отсутствию вспомогательных веществ.
Кандидоз может распространяться за пределы половых путей, переходя на область заднего прохода и пах, где также образуется белесый налет с характерным кислым молочным запахом. Грибки могут размножаться в полости рта и под грудью.
Причина кандидоза – нарушение естественного микробного баланса, возникающее при приеме антибиотиков, спринцеваниях и других воздействиях, уничтожающих здоровую микрофлору. Молочница зачастую развивается на фоне сниженного иммунитета.
Частая причина кандидоза – сахарный диабет. В этом случае в слизистой половых путях увеличивается концентрация углеводистых соединений, которыми питаются дрожжи.
У женщин, страдающих сахарным диабетом, могут наблюдаться белые кислые выделения, пахнущие ацетоном или уксусом. При таких симптомах нужно сдать анализ на глюкозу крови и посетить эндокринолога.
Обильные выделения с неприятным запахом
Наиболее частые причины такого состояния:
- Половые инфекции –– гонорея, хламидиоз, трихомониаз, уреаплазмоз. При этих болезнях запах из половых путей может быть сладковатым, тухлым, но не настолько резким и сильным, как при гарднереллезе. Выделения становятся другими – при гонорее они липкие и жёлтые, при трихомониазе – зеленоватые и пенистые, при других половых инфекциях может выделяться жидкая или густая слизь с примесью крови.
- Бактериальный кольпит. В этом случае у женщины наблюдается воспаление влагалища, вызванное кокковой флорой, кишечной палочкой или другими болезнетворными микроорганизмами. Выделения могут быть водянистыми, мутно-белыми, желтоватыми, иногда с кровянистыми примесями.
- Гинекологические заболевания. В этом случае неприятный запах сочетается с болью внизу живота, сбоем менструального цикла, а иногда – с высокой температурой.
- Нарушение интимной гигиены, провоцирующее размножение патогенной микрофлоры. У нечистоплотной женщины плохо пахнет от половых органов.
Выделения с запахом аммиака
Такое состояние наблюдается при утечке мочи у женщин в предклимактерическом и климактерическом периоде. С возрастом из-за опущения мочевого пузыря или слабости сфинктера – мышцы, удерживающей урину – моча может подтекать во время смеха, кашля, чихания, а иногда и без видимой причины. Это и приводит к появлению аммиачного запаха.
Вторая причина такого запаха – мочеполовые свищи – неестественные проходы между мочевым пузырем и половой системой женщины. Вызывают их образование послеродовые разрывы, гнойные процессы и травмы половых органов.
В этом случае женщине требуется операция, устраняющая такое состояние.
Чем грозят выделения с неприятным запахом во время беременности
После зачатия у женщины начинает в большем количестве выделяться гормон прогестерон. Под его воздействием наблюдаются обильные бели, которые могут быть прозрачными или слегка мутными с желтоватым оттенком. Неприятного запаха при этом появиться не должно.
Женщине в положении, у которой начало плохо пахнуть от интимной зоны и белья, нужно срочно обратиться к врачу и пройти обследование. Такое состояние может сопровождать инфекции, провоцирующие выкидыш.
Во время беременности часто наблюдается обострение молочницы, особенно если женщина болела ей до этого. В таком состоянии нельзя самостоятельно принимать антибиотики пользоваться свечами и мазями, покупаемыми по совету рекламы или подруг. Антигрибковые и антибактериальные компоненты, содержащиеся в лекарствах и свечах, могут нарушить развитие эмбриона и плода. Лечение проводит врач с использованием максимально безопасных средств.
Правильнее будет пролечить имеющиеся заболевания репродуктивной сферы перед вынашиванием. В этом случае риск появления дурно пахнущих белей с неприятным запахом значительно уменьшится.
Можно ли женщине избавиться от выделений самостоятельно
Многие пытаются избавиться от выделений с запахом с помощью дезодорирующих средств. Такое лечение принесет только вред. Постоянное применение препаратов, содержащих химические вещества, усугубляет дисбиоз и другие состояния, сопровождающиеся гибелью влагалищной флоры. В результате грибки и патогенные микробы размножатся и вылечить болезнь будет тяжелее.
Устранение неприятного запаха с помощью настоев лекарственных трав – ромашки, ноготков, подорожника, тысячелистника – может помочь только при выделениях, не связанных с инфекцией. Уничтожить болезнетворные микроорганизмы травы не смогут.
Диагностика причин выделений с неприятным запахом
Для выявления причин такого состояния проводится гинекологический осмотр. Во время него обнаруживаются опухолевые или воспалительные процессы на шейке матке или в половых путях. Проводится кольпоскопия – осмотр шейки матки с помощью оптического прибора кольпоскопа. Гинеколог берет мазок шейки матки на раковые и предраковые клетки.
При подозрении на новообразования матки назначается гистероскопия – осмотр маточной полости с помощью прибора-гистероскопа. Во время такой диагностики врач берет образцы тканей на биопсию с подозрительных участков.
Женщине назначается анализ, показывающий, какие микроорганизмы вызвали воспалительный процесс. Оптимальным вариантом считается исследование Фемофлор, выявляющее практически все болезнетворные микроорганизмы, которые могут вызвать неприятный запах.
Назначаются анализы на сифилис – сифилитические язвы также могут вызывать плохо пахнущие выделения. Женщина сдает кровь на ВИЧ, поскольку бурное размножение патогенной флоры может быть вызвано угнетением иммунитета.
Проводится УЗИ малого таза, во время которого врач осматривает репродуктивные органы и мочевой пузырь, чтобы убедиться в отсутствии инфекционного или опухолевого процесса.
Как нужно лечить выделения с неприятным запахом у женщин
Лечение проводится в зависимости от выявленного заболевания. При обнаружении инфекции назначаются антибактериальные, противогрибковые, противотрихомонадные препараты.
Показаны также средства, обладающие противовоспалительным, противозудным и обезболивающим действием. Они не только устранят выделения, но и снимут дискомфорт в интимной зоне. Лекарственные средства могут применяться в виде спринцеваний и аэрозолей.
При дисбактериозе назначаются пробиотики и пребиотики, нормализующие микробное равновесие в организме. Лечение дополняют назначением иммуностимулирующих препаратов и витаминов, улучшающих состояние женщины.
После окончания лечебного процесса делают повторные исследования мазков, дающие возможность удостовериться в полноте выздоровления. Поскольку неприятный запах часто связан с особенностями организма, при определённых условиях он может появляться снова. В этом случае нужно сразу обращаться к врачу.
В Университетской клинике можно сдать анализы, выявляющие причины выделений с неприятным запахом, пройти лечение заболеваний, вызывающих такое состояние, и проконтролировать полноту избавления от недуга.
Выделения из влагалища: норма и патология. Или на что необходимо обратить внимание женщине.
Многие женщины, «помешанные» на чистоте тела, всячески стремятся избавиться от влагалищных выделений, считая их проявлением «не чистоты», нездоровья. Они не понимают, что наличие выделений из влагалища также физиологично, как образование слюны, слез, желудочного сока и других физиологических секретов. Избавляться от этих выделений бессмысленно и небезопасно.
С другой стороны, существует ряд заболеваний, при которых изменения характера выделений является первым тревожным признаком, вынуждающим женщину обратиться к гинекологу. Попробуем разобраться, где проходит граница между нормой и патологией.
1. Прежде, чем выяснять, какие выделения относятся к норме, а какие – явно патологические, важно понять, что из себя представляют влагалищные выделения: откуда они берутся и из чего состоят.
В состав влагалищных выделений входят:
- слизь, образуемая железами канала шейки матки (цервикального канала);
- клетки эпителия канала шейки матки и влагалища, которые постоянно слущиваются со стенок в просвет влагалища;
- микрофлора, представленная 5-12 видами микроорганизмов (бактериями, вирусами, грибами), в норме заселяющими влагалище (шейка матки, полость матки, трубы и яичники в норме стерильны).
Нормальная влагалищная флора у женщин репродуктивного возраста в основном представлена молочнокислыми бактериями (лактобактерии, палочки Дедерляйна) – количество колоний, обнаруженных в ходе бакпосева выделений, составляет 10 в 7 степени и выше. В небольшом количестве обнаруживаются стрептококки, бактероиды, энтеробактрии, грибы. В очень маленьких количествах (меньше 10 в 4 степени) обнаруживаются условно-патогенные микроорганизмы – микоплазмы, уреаплазмы, грибы рода кандида, гарднереллы. Сам факт обнаружения этих микробов не говорит о наличии заболевания.
Благодаря лактобактериям выделения из влагалища в норме имеют кислую среду (значение рН-3,8-4,4), которая обуславливает наличие кисловатого запаха выделений (не всегда).
2. Нормальные выделения
Существует несколько разновидностей нормальных влагалищных выделений, характер которых зависит от возраста женщины, гормонального статуса, наличия или отсутствия половой жизни и других факторов.
Сразу оговоримся, что у девочек до начала пубертатного периода выделений из влагалища быть не должно. Этот факт обусловлен особенностями гормонального профиля и строением половых органов в этом возрастном периоде. Появление выделений из влагалища у девочки до 10-12 лет, особенно выделений, имеющих окраску и запах, свидетельствует о неблагополучии либо в половой системе, либо в рядом расположенных пищеварительном или мочевыводящем трактах.
Примерно за год до начала первой менструации у девочек появляются выделения из влагалища, обусловленные гормональной перестройкой организма, переходом организма из состояния «девочка» в состояние «девушка». Эти выделения жидкие иногда слизистые, имеют беловатую окраску или слабо выраженный желтый оттенок, без запаха или со слабым кисловатым запахом. Эти выделения являются физиологически нормальными и необходимыми для увлажнения стенки влагалища и защиты половых органов от инфекционных агентов. Естественно, нормальные выделения не сопровождаются такими ощущениями, как боль, зуд, жжение и не приводят к покраснению и отеку кожи и слизистой оболочки наружных половых органов.
После наступления менструаций и установления регулярного менструального цикла для нормальных выделений из влагалища характерна циклическая смена свойств и качеств в зависимости от фазы менструального цикла. В первую фазу менструального цикла (при 28-ми дневном цикле – с момента окончания месячных до 12-13 дня цикла, который считается с первого для месячных0) – выделения носят необильный (1-2 мл в сутки – диаметр пятна на ежедневной прокладке 2-3 см), водянистый или слизистый характер, имеют однородную консистенцию (или могут быть примеси в виде маленьких (до 2 мм) комочков), они бесцветны или имеют беловатый или желтоватый оттенки, без запаха или со слабым кисловатым запахом.
В период овуляции (1-2 дня в середине цикла) количество выделений увеличивается до 4 мл в сутки (размеры пятна на ежедневной прокладке увеличиваются до 5 см), они становятся слизистыми, тягучими, иногда оттенок выделений становится бежевым.
Во второй половине менструального цикла количество выделений (по сравнению с овуляторным периодом) уменьшается, выделения могут приобрести кремообразный или киселеподобный характер. За несколько дней до наступления менструации характерно повторное увеличение количества выделений. Такое циклическое изменение характера выделений условно сохраняется в течение всего репродуктивного периода женщины – от установления регулярного менструального цикла до появления первых признаков угасания гормональной функции яичников в пременопаузе.
Однако существует множество факторов, которые, не являясь патологическими, меняют характер влагалищных выделений.
К таким факторам относятся начало половой жизни и смена полового партнера, сам половой акт, прием гормональных контрацептивов, смена средств для интимной гигиены или состава нижнего белья, беременность, послеродовый период.
Рассмотрим влияние этих факторов на характер выделений подробно.
Начало половой жизни и смена полового партнера приводят к тому, что в половые пути женщины попадает новая, чужая, незнакомая, хотя и абсолютно нормальная, непатогенная микрофлора. В результате, в течение определенного промежутка времени (сугубо индивидуального для каждой женщины) происходит адаптация половой системы и всего организма женщины к «новым жильцам». В этот период характерно увеличение количества выделений, изменение цвета и консистенции. Главное, что при этом отсутствуют всякие неприятные ощущения (дискомфорт, зуд, жжение).
Сам половой акт также способствует появлению специфических влагалищный выделений. В течение нескольких часов после незащищенного полового акта (без использования презерватива) выделения из влагалища имеют вид прозрачных сгустков, с белым или желтоватым оттенком. Через 6-8 часов после полового акта характер выделений меняется: они становятся жидкими, белыми, обильными. Если половой акт был защищен презервативом или использовался метод прерванного полового сношения, то после него характерно выделение кремообразного, белого скудного секрета, состоящего из «сработавшейся» влагалищной смазки.
Прием гормональных контрацептивов способствует изменению гормонального профиля, который играет основополагающую роль в процессе формирования влагалищных выделений. Торможение овуляции, на котором основано действие практически всех гормональных контрацептивов, приводит к уменьшению количества выделений (в период приема таблеток). После отмены контрацептива характер выделений из влагалища восстанавливается.
Аналогичное влияние на характер выделений оказывает грудное вскармливание. По окончании послеродового периода количество влагалищных выделений очень незначительно (при условии кормления ребенка «по требованию» и отсутствия месячных).
Во время беременности также происходит изменение гормонального статуса организма, воздействующее на структуру и функцию многих органов. Количество влагалищных выделений у беременных, как правило, увеличивается за счет повышенного кровоснабжения органов половой системы и проникновения небольшого количества плазмы (жидкой части крови) через стенки влагалища в его просвет. Выделения становятся обильными, жидковатыми и являются причиной необходимости более частой смены ежедневных прокладок.
В конце беременности количество выделений еще увеличивается за счет слизи, отходящей из цервикального канала, что служит предвестником приближающихся родов. Беременная женщина должна быть очень внимательной к своему состоянию, в том числе отслеживать характер влагалищных выделений. Так, например, появление очень жидких выделений во второй половине беременности обязательно должно насторожить женщину и стать поводом для обращения к врачу, так как подобная картина может наблюдаться при отхождении околоплодных вод.
Нормальные выделения после родов называются лохии.
Лохии — это физиологические послеродовые выделения из матки, состоящие из крови, слизи и отторгшихся, нежизнеспособных тканей (децидуальной оболочки матки). В норме продолжительность выделения лохий составляет 3-6 недель после родов (иногда, до 8 недель). Важно, чтобы отмечалась тенденция к осветлению и уменьшению количества лохий. В первую неделю после родов лохии сравнимы с обычными месячными, только они более обильны и могут содержать сгустки.
Затем их количество с каждым днем уменьшается. Постепенно они приобретают желтовато-белый цвет из-за большого количества слизи (становятся похожи на яичный белок), могут содержать небольшую примесь крови. Приблизительно к 4-й неделе наблюдаются скудные, «мажущие» выделения, а к концу 6-8-й недели после родов выделения из влагалища приобретают такой же характер, как и до беременности. Количество выделений в перименопаузе (периоде, включающем промежуток времени перед окончанием менструальной функции, последнюю менструацию и всю последующую жизнь женщины) прогрессивно уменьшается. В составе влагалищных выделений в этот период (также как и у девочек до пубертатного периода) преобладают кокковые микроорганизми (стафилококки, стрептококки). Еще раз напоминаем: в норме не должно быть ни малейших ощущений дискомфорта в области половых органов, ни боли, ни зуда, ни жжения. Появление этих симптомов, даже на фоне якобы нормального характера выделений, должно быть сигналом о необходимости немедленной консультации гинеколога.
3. Патологические выделения
Теперь поговорим о явно патологических выделениях из влагалища.
Сразу скажем, по характеру выделений практически невозможно точно установить достоверный диагноз, так как в большинстве случае имеется сочетание двух и более патологических процессов, а также нередко врачи сталкиваются с нетипичными проявлениями того или иного заболевания. Поэтому по внешнему виду выделений можно только предположить развитие определенного патологического процесса, а доказать его наличие должны данные клинического, лабораторных и инструментальных обследований.
Самыми частыми причинами изменения характера выделений из влагалища являются специфические инфекционно-воспалительные заболевания органов половой системы, а именно трихомониаз, кандидоз, хламидиоз, гонорея, а также бактериальный вагиноз и неспецифические воспалительные заболевания половых органов.
Разберемся, как выглядят выделения при этих патологических процессах, и при помощи каких методов можно подтвердить или опровергнуть диагноз.
Трихомониаз.
Обильные белые, желтоватые или зеленоватые пенистые выделения с неприятным запахом, сопровождающиеся зудом и/или жжением, болезненным мочеиспусканием. Для уточнения – необходимо исследование нативного мазка или мазка после окрашивания по Романовскому-Гимзе, или ПЦР исследование влагалищных выделений или культуральный метод.
Молочница (кандидоз).
Густые выделения, похожие на комки желтоватого творога, количество выделений значительно увеличено. В качестве сопровождения – изматывающий интенсивный зуд половых органов и раздражение (покраснение, отек) наружных половых органов. Подтверждение – микроскопическое исследование мазков из влагалища, бактериальный посев выделений.
Бактериальный вагиноз.
Количество выделений значительно увеличивается, цвет выделений – серовато-белый, появляется неприятный запах (запах тухлой рыбы) и несильно выраженный периодически возникающий зуд наружных половых органов. Симптомы усиливаются после полового акта. При длительном существовании процесса выделения становятся желто-зелеными, липкими, при осмотре в зеркалах – равномерно «размазаны» по стенкам влагалища. Для подтверждения диагноза проводится бактериальный посев влагалищных выделений.
Хламидиоз.
Повышенное количество выделений встречается нечасто. Характерен желтый цвет выделений (этот признак особенно заметен врачу во время осмотра женщины в зеркалах, так как выделения происходят из канала шейки матки и стекают по стенкам влагалища), часто сопровождающиеся болями в нижней части живота, болезненным мочеиспусканием, увеличением и болезненностью бартолиновой железы. Диагноз подтверждается при помощи культурального исследования и ПЦР-исследования отделяемого из цервикального канала.
Гонорея.
Умеренные желтовато-белые выделения из влагалища, сопровождающиеся болями внизу живота, болями при мочеиспускании и, нередко, межменструальными кровотечениями. Для подтверждения диагноза используется микроскопическое исследование выделений, бактериологический посев и ПЦР-исследование.
Неспецифический вагинит (кольпит).
Выделения из влагалища являются основным симптомом. Их характеристики разнообразны: жидкие, водянистые, иногда густые, гнойные, часто зловонные, нередко с примесью крови. Острое воспаление сопровождается зудом, чувством жжения или жара в области половых органов. Диагноз подтверждается при помощи микроскопического исследования влагалищных мазков.
4. Особое место в гинекологии занимают выделения из влагалища с примесью крови.
В большинстве случаев кровянистые выделения вне менструации свидетельствуют о наличии заболевания и указывают на необходимость обратиться к врачу. Некоторые доктора считают, что межменструальные кровянистые выделения из влагалища – явление неопасное, вызванное с гормональными колебаниями, связанными с овуляцией. Однако подобные выделения иногда возникают в связи с нарушениями менструального цикла, а также могут указывать на наличие половой инфекции (например, гонореи), эндометриоза, полипоза, хронического воспаления матки (эндометрита) и т.д. и поэтому требуют особого внимания и обследования (консультация гинеколога, микроскопический и бактериологический анализ выделений, кольпоскопия, УЗИ органов малого таза).
Настораживать должны любые кровянистые выделения (любого цвета, в любом количестве, любой продолжительности), возникающие во время беременности. Даже если они не сопровождаются болевыми ощущениями. Причиной таких выделений могут быть угроза прерывания беременности, неправильное расположение плаценты (предлежание плаценты), преждевременная отслойка плаценты. Менее опасной причиной появления кровянистых выделений у беременных являются микроразрывы сосудов эрозированной шейки матки, возникающие после полового акта. Установить истинную причину кровотечения может только врач, поэтому при любом появлении таких выделений показан визит к доктору.
5. Как отличить норму от патологии: вагинальный рН тест CITOLAB
Одним из основных критериев, который позволяет оценить состояние микрофлоры влагалища, является уровень рН выделений. В нормальном состоянии соотношение микрофлоры влагалища сбалансировано: превалируют лактобактерии, которые создают кислую среду (рН 4,0-4,4). Это является естественной защитой от попадания и размножение болезнетворных микроорганизмов. Изменение рН вагинальной среды может быть связано с разными причинами: кандидозной, трихомонадной или бактериальной инфецией.
На сегодняшний день есть возможность определить рН влагалищных выделений, не прибегая при этом к сложным анализам. Благодаря созданию вагинального рН теста CITOLAB от компании «Фармаско», определение рН влагалищных выделений стало возможным даже в домашних условиях. При помощи данного теста можно установить отклонение кислотности влагалищной среды от нормального уровня (рН≥4,7), что является признаком вагинальной инфекции.
Тест CITOLAB pH дает возможность обнаружить заболевание на ранней стадии и вовремя начать лечение, что немаловажно, так как позволяет избежать осложнений заболевания. Однако следует помнить, что для уточнения возбудителя болезни понадобятся дополнительные обследования, которые вам назначит гинеколог.
В заключение
Подытоживая вышеизложенный материал, повторимся: выделения из влагалища, в большинстве случаев, являются нормой. Настораживать должно их отсутствие, изменение характеристик, появление примеси крови, зуда, жжения, ощущения дискомфорта. Во всех перечисленных случаях необходимо, не откладывая в долгий ящик, обратиться за консультацией к гинекологу. Берегите здоровье!
Половые органы женщины выделяют секрет, его количество и качество показывает, есть ли в организме нарушения и насколько правильно функционирует половая система. Если выделения у женщин превышают норму или имеют несвойственные цвет, запах или консистенцию, нужно срочно обратиться к гинекологу — у вас проблемы!
ПЕРВИЧНЫЙ ПРИЕМ ГИНЕКОЛОГА — 1000 руб., КОНСУЛЬТАЦИЯ ПО РЕЗУЛЬТАТАМ УЗИ или АНАЛИЗОВ — 500 руб.
Необычные выделения — основная причина визита женщин к гинекологу. И это понятно — такой симптом сложно не заметить, особенно, если выделения сопровождаются неприятным запахом и необычным цветом.
Какие выделения между менструацией считаются нормой
Женские выделения в норме состоят из слизи шеечного канала, отмерших клеток слизистой, жидкости (секрета), выделяемой железами влагалища, молочной кислоты. В выделениях здоровой женщины обнаруживают молочнокислые бактерии (палочки Додерляйна), небольшое количество кокков и других микроорганизмов, не наносящих вреда. В норме влагалищные выделения слабокислые. Такая среда не дает размножаться болезнетворным микробам.
Основная функция нормальных женских выделений — защита матки и влагалища от инфекций и увлажнение внутренней поверхности органа. У здоровой девушки первые выделения начинаются незадолго до начала менструаций. На количество и характеристики влагалищных выделений влияет гормональный фон организма, половая активность, стадия менструального цикла и состояние внутренних половых органов — матки, яичников, придатков.
В интернете, на форумах, можно часто встретить информацию о том, что заметных выделений между месячными у женщин быть не должно. Так как они выделяются и всасываются в равном объеме. На практике это конечно же не так — выделения отмечают большинство здоровых женщин.
Как выглядят нормальные выделения у женщин
Выделения здоровой женщины похожи на слизь без резкого запаха и не слишком обильную. Они смазывают и очищают слизистую, предохраняя ее от высыхания и раздражения.
Сразу после окончания менструации выделения скудные, потом их количество увеличивается. До наступления овуляции (до 12-16 дня) они прозрачные, водянистые, затем становятся более мутными и тягучими. Объем выделений у каждой женщины индивидуален. Выделения усиливаются при стрессе, половом возбуждении и беременности. В сутки выпекает до 2 мл белей. Увеличение объема выделений в период овуляции означает готовность яйцеклетки к оплодотворению. Это происходит в середине менструального цикла и помогает определить, максимальную вероятность зачатия ребёнка.
В различных ситуациях нормальные выделения из влагалища женщины могут иметь разную структуру, консистенцию и цвет. Вот какими они бывают:
- Слизистые выделения прозрачного цвета.
- Кремообразные выделения в небольшом количестве (во второй половине цикла, после периода овуляции).
- Обильные киселеобразные выделения без цвета и запаха (перед началом месячных).
- Беловатые или желтые выделения с небольшими сгустками (после секса без презерватива).
- Обильные белые выделения (утром после незащищенного секса).
- Кровянистые выделения (во время месячных).
- Мажущие выделения темного цвета (во время приема противозачаточных средств.
- Жидкие выделения светлого оттенка, не вызывающие неприятных ощущений (во время беременности).
При болезни состав и объем выделений меняется. Выделения у женщин становятся обильными, зловонными с желтым, зеленым и красноватым оттенком. Бели раздражают слизистую и кожу промежности. При появлении таких симптомов нужно обратиться к врачу и сдать мазок на ЗППП и влагалищную флору.
О консультации гинеколога / Consultation of a gynecologist
В нашей клинике принимают гинекологи высшей и первой аттестационной категории. Все врачи имеют подтверждающие квалификацию сертификаты, выданные в СПБ и Москве.
Стоимость первичного приема гинеколога — 1000 руб., консультация по результатам анализов или УЗИ — 500 руб. Записаться к гинекологу Вы можете без страхового полиса, регистрации в Санкт-Петербурге и российского гражданства. У нас есть гинекологи и специалисты УЗИ, владеющие английским языком.
Прием гинеколога
You can apply to us without having an insurance policy, registration in St. Petersburg and Russian citizenship.
ATTENTION! IN THE CLINIC IS A DOCTOR SPEAKING IN ENGLISH LANGUAGE!
Патологические бели и возраст
В детском и подростковом возрасте обильные бели вызываются глистными инвазиями, аллергией, гормональными сбоями, неправильным развитием половых органов. При нерациональном приеме антибиотиков у девочек возникает молочница. В 30% случаев гнойные выделения вызваны инфекцией, проникшей в половые пути с током крови или лимфы. У детей встречаются случаи бытового заражения ЗППП.
В детородном возрасте среди причин, вызывающих бели, лидируют инфекции (60-70%), вызванные кокками, простейшими и грибами Candida. Нередки опухоли, вызывающие необильные выделения, которые женщины принимают за молочницу или аллергию. Выделения усиливаются в период беременности и после родов. Это вариант нормы, не требующий лечения.
Обильный влагалищный секрет в период климакса и менопаузы нередко вызван онкопатологией или предраком. Поэтому при его возникновении нужно обследоваться у гинеколога. В этом возрасте бели часто вызываются пролапсом (опущением) органов и атрофией слизистой.
Виды выделений с признаками патологии
Выделяют следующие виды выделений:
- Влагалищные. Они имеются у любой здоровой женщины. Если их количество и объем увеличиваются, то вероятно, в организме присутствуют заболевания, связанные с мочеполовой системой, например, кольпит. Чтобы точно определить причину, нужно сдать мазок из влагалища на исследование.
- Вестибулярные. Эти выделения чаще всего белого цвета и являются симптомом воспаления наружных половых органов и желез.
- Трубные. Это самая редкая группа выделений, сопутствующих воспалению маточных труб.
- Шеечные. Как видно из названия, они образуются из-за эрозии, полипов и других воспалительных процессов в шейке матки.
- Маточные. Их вызывают миомы, злокачественные опухоли, воспаления слизистой матки.
Определить источник выделений очень важно, и сделать это может только гинеколог.
Фото: выделения у женщин — нормальные и патологические
Таблица: виды выделений у женщин при заболеваниях половой сферы
|
Виды выделений |
Заболевания |
|
Вестибулярные (наружные) |
Вульвит, бартолинит, аллергия, предраковые состояния, злокачественные опухоли |
|
Влагалищные |
Кольпит, онкология, аллергия на латекс, неправильное применение тампонов |
|
Цервикальные (шеечные) |
Цервицит, эрозия шейки матки, неправильное использование шеечных колпачков, рак |
|
Маточные |
Эндометрит, эндометриоз, смещение матки, опухоли, несвоевременное удаление ВМС |
|
Трубные |
Воспаление придатков, кисты яичников |
Особенности женских выделений с опасными признаками
Различают выделения по консистенции, обильности и по цвету. Эти признаки позволяют определить наличие в организме определенного гинекологического заболевания.
- Естественные выделения между менструациями имеют консистенцию бесцветной слизи без запаха. Если они становятся желтыми, зелеными или творожистыми и сопровождаются гнойным отделяемым, то это уже тревожный сигнал, свидетельствующий об инфекции.
- Выделения темного, розоватого оттенков или с примесями крови указывают на гормональный сбой в организме или эрозию шейки матки.
- Наиболее опасными для жизни женщины считаются мажущие выделения коричневого или розового цветов, особенно если они появляются в период беременности. Обратиться к врачу следует незамедлительно, особенно если выделениям сопутствуют следующие симптомы: головная боль и боль в животе, учащенное сердцебиение, слабость и низкое давление, нитевидный пульс, обильное потоотделение, бледность кожи.
Многие болезни, в т.ч. и ЗППП, протекают бессимптомно. Выделения при них бывают, однако не носят патологический характер и выглядят, как нормальные. Если заболевание проходит в скрытой форме, то его практически невозможно диагностировать самостоятельно ввиду отсутствия характерных проявлений. Выявить патологию можно на плановом осмотре. Для этого женщина должна обследоваться у гинеколога минимум 2 раза в год и сдавать мазок, который позволит определить наличие скрытых заболеваний на начальной стадии.
Подробные признаки патологических выделений
Патологическими называют выделения у женщин, если являются симптомом воспаления, опухолей половых органов и ИППП (половых инфекций). У здоровой женщины выделения не могут стать причиной жжения, дискомфорта, зуда, раздражения и других неприятных ощущений. Мазок на микрофлору покажет количество лейкоцитов в пределах нормы, не повышенное.
Симптомы патологических выделений, требующих срочной диагностики и лечения:
- Выделения коричневого, розового или кровянистого цвета в любое время вне менструаций.
- Привычное количество менструальной крови меняется: становится меньше, больше. Месячные проходят с болью либо пропадают совсем.
- Обильные выделения белого, зеленого, желтого, темного оттенков, нехарактерных для менструального цикла.
- Выделения, сопровождающиеся зудом, болью в животе и неприятным запахом.
Если во влагалищных выделениях появились прожилки крови и сгустки, а бели стали похожи на мясные помои – нужно срочно обращаться к гинекологу, сдать мазки, анализы крови и мочи, сделать УЗИ. Это грозные симптомы, указывающие на высокую вероятность раковой опухоли.
Важно понимать, что причиной появления выделений не обязательно может быть заболевание половой системы. Их могут вызвать и патологии другого типа, не имеющие связи с половыми органами. Но в любом случае, обследование нужно начинать у гинеколога.
Таблица: выделения у женщин, свидетельствующие о заболеваниях
При малейшем подозрении на патологические выделения нужно немедленно обратиться за консультацией к гинекологу, чтобы определить их причину. По внешнему виду выделений можно определить, симптомом какого гинекологического заболевания они являются.
|
Заболевание |
Цвет, запах выделений |
Объем, консистенция |
|
Гиперплазия эндометрия |
Коричневый |
Мажущие |
|
Эндометрит |
Темный |
Густые, объемные |
|
Загиб шейки матки |
Ярко-красный |
Жидкие со сгустками крови |
|
Отслойка плаценты |
Кровянистый |
Вязкие, мажущие |
|
Гнойный цервицит |
Зеленоватый |
Жидкие со слизью |
|
Хронический эндометрит |
Сукровица |
Жидкие с неприятным запахом |
|
ИППП |
Зеленый |
Жидкие |
|
Дисбиоз влагалища |
Жёлтый или зеленый |
Густые |
|
Кандидоз (молочница) |
Белый, с запахом кислого молока |
Творожистые, объем зависит от тяжести болезни |
|
Аднексит, вагинит |
Желтоватый |
Скудные |
|
Воспаление яичников |
Зеленый |
Обильные |
|
Эрозия шейки матки |
Ярко-красный |
Жидкие |
|
Воспаление матки |
Прозрачный |
Густые |
|
Микробный вагиноз |
Мутно-молочный, с неприятным запахом |
Жидкие, нормальный объем |
|
Гонорея |
Желтовато-зеленый, с гнилостным запахом |
Густые, скудные |
|
Хламидиоз |
Прозрачно-желтый, с запахом гнили |
Обильные, жидкие |
|
Трихомоноз |
Желтовато-зеленые, запах неприятный |
Обильные, пенистые |
|
Гарднереллез |
Прозрачно-белые или грязно-серые, запах несвежей рыбы |
Жидкие, обильные |
Следует помнить, что кровь после полового акта в сочетании с болью в животе не является нормой и требует незамедлительного посещения гинеколога. Визит к врачу необходим и через неделю после аборта для проведения УЗИ независимо от наличия выделений.
Как понять, какое количество выделений из влагалища является нормальным, а какое нет? Как должны выглядеть нормальные выделения? И есть ли признаки, по которым женщина сразу может понять, что ей пора записаться на прием к гинекологу?
Начиная с периода менархе (приход первой менструации) и заканчивая периодом постменопаузы, бели в норме присутствуют у всех женщин1.
Влагалищные выделения — способ защиты от инфекций путем увлажнения, а также «очистки» влагалища от микробов, старых клеток и слизи. Характер выделений зависит как от внутренних, так и от внешних факторов: возраста, фазы менструального цикла и колебания уровня половых гормонов, беременности, менопаузы, сексуальной активности, приема антибиотиков или гормональных препаратов, наличия хронических заболеваний и стрессов1,2.
Известно, что основные признаки заболевания во влагалище начинаются тогда, когда патогенные микроорганизмы поражают его эпителиальные клетки. Одним из защитных механизмов со стороны влагалища является образование так называемого физического барьера на поверхности эпителиальных клеток – слоя слизи и выделений, богатых иммуноглобулинами — защитными белками, которые продуцируют иммунные клетки и другие компоненты1-3.
Виды выделений из влагалища
Нормальные вагинальные выделения
Существует ряд признаков, оценив которые, женщина может быть спокойна относительно ее выделений, они являются нормальными.
Количество выделений: в норме незначительное. Почти на протяжении всего цикла объем выделений приблизительно соответствует 1 ч.л. (до 5 мл). В середине цикла количество выделений может быть увеличено, но это носит кратковременный характер.
Цвет выделений: прозрачный, полупрозрачный в I фазе цикла или беловатый (иногда с легким желтоватым оттенком) во II фазе цикла ближе к менструации.
Консистенция: в норме выделения однородные, без каких-либо примесей и компонентов (нет крупных комочков, прожилок или следов крови). Чаще всего они слизистые, в середине цикла (в период овуляции) слизь может приобретать свойства тягучести (похожа на сырой яичный белок). К концу цикла после овуляции выделения могут приобретать более густой характер и по консистенции похожи на крем.
Запах: нормальные бели имеют слабокислый запах или не имеют запаха совсем1,4.
Характер выделений, как правило, меняется на протяжении менструального цикла, но при отсутствии заболеваний они никогда не теряют свойств, характерных для нормальных выделений.
Признаки патологических выделений в интимной зоне
Любые выделения из влагалища всегда стоит соотносить с эталоном нормальных выделений. Это удобно как для врача, так и для самой женщины.
Для патологических выделений, которые бывают при различных гинекологических заболеваниях, характерны следующие признаки:
- Количество выделений: при ряде гинекологических заболеваний выделения часто становятся обильными, их количество увеличивается и не меняется на протяжении менструального цикла (более 5 мл). Иногда выделений становится так много, что приходится несколько раз менять ежедневные прокладки. При этом женщину преследует чувство постоянной влажности в области половых органов, что приносит существенный дискомфорт.
- Существуют инфекции, например хламидиоз, где количество выделений может изменяться на протяжении цикла. В таком случае следует обращать внимание на дополнительные признаки: болезненность при мочеиспускании, дискомфорт или боль при половых контактах, болезненные ощущения внизу живота.
- Цвет выделений: цвет патологических белей может быть различным. Бели с присутствием в них крови имеют яркий алый, темный или коричневый цвет. Если такие выделения появляются вне запланированных дней менструации, то это может быть связано с гинекологическим заболеванием (эндометриоз, полип в матке или в шейке матки, кистозные образования на яичниках). Другими причинами могут быть прием гормональных таблеток (в том числе контрацептивов) или постановка внутриматочной спирали, как правило, это носит временный характер.
- Желтый или зеленый цвет вагинальных выделений может быть связан с половыми инфекциями (ИППП). Для бактериального вагиноза — инфекционное заболевание влагалища — характерен грязно-серый цвет белей. Выделения с белыми крупными комочками, напоминающие творог, характерны для молочницы.
Появление кровянистых выделений вне менструации всегда требует консультации специалиста и дополнительного обследования.
- Консистенция: патологические выделения приобретают различную консистенцию: водянистую, густую кремовую, «творожистую».
- Запах: выделения при различных заболеваниях, как правило, имеют неприятный, иногда резкий запах1,4,5.
Дополнительными признаками заболевания наряду с патологическими выделениями могут быть: зуд, ощущение жжения, болезненность при мочеиспускании или при половых контактах, покраснение, отек в области наружных половых органов.
Диагностика причины вагинальных выделений
При появлении патологических выделений каждая женщина должна обязательно записаться на прием к врачу-гинекологу. Помимо субъективных признаков, которые может оценить сама женщина, существуют также объективные признаки заболевания, которые выявляет доктор в процессе осмотра, а также результаты обязательной лабораторной диагностики, подтверждающие конкретный диагноз.
Диагностика заболеваний влагалища начинается с оценки жалоб на приеме у врача. Уже по характерным жалобам врач может заподозрить то или иное заболевание.
Второй этап диагностики
Осмотр гинекологом на кресле. Врач может оценить степень воспаления и характер выделений, если они имеются. Также во время осмотра врач производит забор отделяемого из влагалища для дальнейшей лабораторной диагностики.
Третий этап диагностики
Лабораторное исследование влагалищных выделений. С помощью микроскопа определяют количество клеток и характер микрофлоры влагалища. Могут проводиться дополнительные лабораторные методы исследований для подтверждения точного диагноза.
Дополнительно по назначению врача в случае патологических выделений могут быть рекомендованы инструментальные методы обследования – кольпоскопия (осмотр шейки матки и влагалища под увеличением с помощью кольпоскопа) и УЗИ (ультразвуковое исследование) органов малого таза5,6.
Лечение патологических выделений из влагалища
Жалобы на влагалищные выделения являются самыми частыми на приёме у гинеколога.
Конкретные препараты для лечения патологических выделений назначаются после постановки окончательного диагноза.
Нередко наблюдается сочетание возбудителей различных заболеваний, вызывающих патологические выделения из влагалища1,6,7.
Препараты для лечения патологических выделений существуют в различных формах: для приема внутрь (капсулы или таблетки) или местные (влагалищные свечи или таблетки, гели, кремы, растворы).
Наиболее часто для лечения патологических вагинальных выделений назначают местные средства, которые вводятся во влагалище. При использовании местных препаратов лекарство поступает непосредственно в очаг воспаления.
С учетом того, что выделения из влагалища нередко бывают признаком сочетания нескольких заболеваний (например, сочетание бактериального вагиноза и молочницы, вызванной грибами), предпочтительнее рассматривать препараты с широким спектром действия, то есть тем, которые способны вызвать гибель сразу нескольких видов микроорганизмов.
Бетадин® Свечи при лечении заболеваний с патологическими выделениями
Бетадин® является средством, которое воздействует на широкий круг микроорганизмов: грибы (причина развития молочницы), грамм-положительные и грамм-отрицательные бактерии (причина воспаления во влагалище (вагинит) и бактериального вагиноза) и ряд других микроорганизмов.
При патологических выделениях из влагалища применяют Бетадин® в виде вагинальных свечей. При введении одной свечи из основного действующего вещества (повидон-йод) высвобождается от 18 до 24 мг активного йода, который обладает сильным действием в отношении патогенных микробов, способствует их уничтожению. Большинство патогенов гибнут в течение 1 минуты после воздействия на них йода8.
Показаниями для применения свечей Бетадин® являются острый или хронический вагинит, бактериальный вагиноз (вызванный Gardnerella vaginalis), кандидоз, инфекция, вызванная Trichomonas vaginalis (трихомониаз). Инфекции влагалища после терапии антибиотиками или стероидными препаратами. Еще одним показанием является профилактика различных инфекций при хирургических вмешательствах в гинекологии.
Инструкция
Где купить Бетадин® свечи?
Следует помнить, что для применения Бетадина®, содержащего соединение йода, есть ряд ограничений: период вынашивания ребенка и период грудного вскармливания, наличие каких-либо нарушений функции щитовидной железы, а также повышенная чувствительность к компонентам препарата.
При остром вагините, как правило, назначают по 1 свече Бетадин® на ночь во влагалище в течение 7 дней. При более тяжелых ситуациях лечение можно продолжить еще на 7 дней8.
Профилактика патологических выделений из влагалища
Множество инфекционно-воспалительных заболеваний сопровождаются патологическими выделениями и нарушением микрофлоры влагалища. Важно соблюдать следующие правила профилактики:
- Отказаться от случайных половых контактов и частой смены половых партнеров
- Соблюдать правильную интимную гигиену
- Ограничить бесконтрольное применение антибиотиков, глюкокортикоидов и гормональных препаратов без имеющихся на то показаний
- Не носить тесную синтетическую одежду
- Своевременно лечить обострения хронических заболеваний (например, контролировать уровень глюкозы в крови при сахарном диабете)
- Своевременно лечить любую гинекологическую патологию
- Регулярно посещать профилактические осмотры врачом-гинекологом
Часто задаваемые вопросы
Нужно ли лечить полового партнера, если у женщины появились патологические бели?
При появлении любых патологических выделений у женщины, необходимо обратиться на прием к врачу-гинекологу. В зависимости от того, какое конкретно заболевание выявляется в ходе обследования женщины, для ее партнера рекомендуется получение консультации врача-андролога и проведение необходимого обследования. Лечение обоих половых партнеров происходит не во всех случаях появления патологических выделений у женщины. Это решается индивидуально в зависимости от клинической ситуации.
Могут ли кровянистые выделения появляться в середине цикла? И повторяться почти каждый месяц?
Появление кровянистых выделений в середине цикла иногда является нормальным признаком свершившейся овуляции (выход яйцеклетки из яичника и ее готовность к оплодотворению). При этом женщина, как правило, ощущает и другие признаки овуляции – более обильные слизистые выделения (похожие на белок сырого яйца), незначительные боли внизу живота (иногда только с одной стороны), увеличение сексуального желания. Сами выделения при этом не обильны, скорее это прожилки крови или незначительные мажущие выделения, которые не сопровождаются патологическими признаками, не имеют резкого запаха и носят кратковременный характер (буквально 1, максимум 2 дня). В любом случае появление кровянистых выделений из влагалища вне менструации требует очного посещения врача.
Кровянистые выделения только после половых контактов о чем могут свидетельствовать? Норма ли это?
Появление крови может наблюдаться после первого в жизни женщины полового акта. Если речь идет о другой ситуации, то такие кровянистые выделения не являются нормой. Нередко это связано с воспалительными процессами, в частности с цервицитом (воспаление в шейке матки). Женщина с подобными симптомами должна обратиться к врачу.
Молчанов Олег Леонидович
Врач-гинеколог, репродуктолог, доктор медицинских наук.

Читать по теме
Бактериальный вагиноз
Почти в 90% случаев патологических выделений у женщин диагностируется бактериальный вагиноз. Почему возникает это заболевание, и как его лечить?
Подробнее

Свечи от вагинита
Лечение вагинита местными препаратами в форме вагинальных свечей. Как выбрать свечи от воспаления во влагалище?
Подробнее
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее
Список литературы
- Савельева Г. М., Сухих Г. Т., Серов В. Н., Радзинский В. Е Национальное руководство «Гинекология» // ГЭОТАР-Медиа 2020, Москва.
- Клинические рекомендации «Воспалительные заболевания шейки матки, влагалища, вульвы»// РОАГ, 2021.
- Петерсен Э.Э. Инфекции в акушерстве и гинекологии// МЕДпресс информ, Москва 2007.
- Клинические рекомендации «Хламидийная инфекция» от 17.02.2021.
- Клинические рекомендации «Гонококковая инфекция» 2021.
- Клинические рекомендации «Урогенитальный трихомониаз» 2021.
- Клинические рекомендации «Аногенитальная герпетическая вирусная инфекция» 2021.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин, 2019.
- Клинические рекомендации «Менопауза и климактерическое состояние у женщины»// РОАГ 2021.
- Инструкция по медицинскому применению Бетадин®, суппозитории, РН: П№015282/01.
Выделения из влагалища

Наличие регулярных кремообразных выделений из влагалища считается нормой. Однако изменение их консистенции, цвета или запаха может быть признаком инфекции. В статье разбираем, какие выделения нормальны, а какие — повод обратиться к гинекологу.
СОДЕРЖАНИЕ
Что такое вагинальный секрет
Виды выделений из влагалища
Причины патологических выделений из влагалища
Диагностика и лечение патологических выделений из влагалища
Как предотвратить появление нездоровых выделений из влагалища
Что такое вагинальный секрет
Влагалище, или вагина, — часть женской половой системы, соединяющая наружные половые органы (вульву) и матку. Представляет собой эластичную полую трубку, состоящую из мышц, слизистой оболочки и различных желёз, выделяющих секрет.
Как и вульва, влагалище у каждой женщины имеет индивидуальные отличия в строении. Так, наличие и форма девственной плевы, длина влагалища и его угол по отношению к входу в матку (шейка матки) индивидуальны. В среднем длина влагалища у взрослой женщины варьируется от 7 до 12 см.
Через влагалище происходит вагинальный половой акт, оплодотворение и рождение ребёнка. Благодаря эластичности тканей влагалище может растягиваться, приспосабливаясь к размерам полового члена или головы плода во время родов, а затем снова уменьшаться, возвращаясь к изначальной форме.
На слизистой оболочке влагалища в норме хорошо развита микрофлора. Она состоит из полезных лактобактерий , которые поддерживают кислотность среды и защищают внутренние органы репродуктивной системы от патогенов.
Также через влагалище организм выводит различные биологические жидкости: менструальные выделения, вагинальный секрет, а в начале родов — и околоплодные воды.
Выделения из влагалища — это смесь жидкости (секрета), выделяемой железами влагалища, слизи шеечного канала, отмерших клеток слизистой оболочки и бактерий, которые входят в состав нормальной микрофлоры. Состав и количество выделений индивидуальны. Кроме того, их цвет, консистенция и интенсивность зависят от возраста женщины и фазы менструального цикла.
Виды выделений из влагалища
Поскольку влагалище изнутри пронизано железами и выстлано влажной слизистой оболочкой (эпителием), густо заселённой микроорганизмами, оно постоянно выделяет слизь с различными примесями. Это нормально: так влагалище поддерживает микрофлору, самоочищается от ненужных бактерий и отмерших в ходе обновления клеток эпителия. Но если выделения вызывают дискомфорт, сопровождаются зудом, жжением, болью и воспалением вульвы и влагалища — это признак патологии.
Таким образом, выделения из влагалища могут быть физиологическими (нормальными) и патологическими (аномальными).
Физиологические выделения из влагалища
Физиологический вагинальный секрет — это нормальные выделения, характерные для здоровой микрофлоры влагалища. Они представляют собой слизь различной консистенции — от жидкой до густой, кремовой. Цвет — от прозрачного до желтовато-белого. На белье и ежедневных прокладках вагинальный секрет оставляет белые пятна, иногда с лёгким желтоватым оттенком.
Нормальные выделения состоят из цервикальной слизи, которую вырабатывает шейка матки, отмерших клеток слизистой оболочки, секрета вагинальных желёз, бактерий и молочной кислоты.
Количество вагинального секрета зависит от фазы менструального цикла. Так, в начале цикла выделений мало, и они жидкие. Обильные вязкие выделения характерны для середины цикла — овуляции. У женщин репродуктивного возраста среднее количество выделений может достигать 2 мл в сутки — это примерно половина чайной ложки.
Однако выделения из влагалища характерны не только для женщин, достигших репродуктивного возраста. У девочек выделений практически нет, либо они минимальны и не особо заметны. Количество отделяемого увеличивается вместе с началом пубертатного периода, когда начинают развиваться вторичные половые признаки (например, растут молочные железы, изменяется фигура). Под действием гормонов меняется микрофлора влагалища — это признак созревания репродуктивной системы, её подготовки к началу менструального цикла и возможной половой жизни.
Девочки-подростки часто переживают из-за вагинальных выделений, но стесняются о них спрашивать. Это может стать причиной неуверенности в себе.
В первые дни менструации выделения становятся обильными, жидкими, с большим количеством крови и сгустков. Это связано с активным отторжением эндометрия — слоя слизистой оболочки, которая выстилает полость матки и подготавливает её к возможному наступлению беременности. В среднем на 4–5-й день кровянистых выделений становится меньше, они сгущаются, темнеют, а затем вовсе прекращаются.
У беременных объём регулярных выделений из влагалища увеличивается из-за усиленного кровоснабжения органов репродуктивной системы, повышения уровня половых гормонов эстрогена и прогестерона. По химическому составу выделения могут стать более кислыми — так влагалище защищает плод от патогенов, — но дискомфорта это не доставляет.
Во время беременности объём выделений увеличивается, но это обычно не доставляет дискомфорта
У женщин в менопаузе количество выделений значительно сокращается — до почти незаметных. Это связано со снижением уровня женских половых гормонов и постепенным угасанием функции репродуктивной системы. Влагалище становится менее эластичным, появляется ощущение сухости, иногда — боль при вагинальном половом акте.
Патологические выделения из влагалища
Нормальные выделения из влагалища без резкого запаха — признак здоровья репродуктивной системы. Но если отделяемое стало необычным по цвету, запаху и объёму, а также вызывает неприятные ощущения, следует обратиться к врачу за медицинской помощью.
При заражении патогеном микрофлора влагалища меняется: одних микроорганизмов становится больше, других — меньше. Нарушается кислотно-щелочной баланс, снижаются защитные функции слизистой оболочки.
Кроме того, активность патогена может привести к воспалению влагалища, наружных половых органов и репродуктивной системы. Это может повлиять на репродуктивную функцию, в тяжёлых случаях — спровоцировать бесплодие, а во время беременности — привести к самопроизвольному аборту (выкидышу) и необратимым патологиям развития плода.
Основные признаки патологических выделений из влагалища:
- неприятный запах — затхлый, гнилостный, напоминающий запах сырой рыбы;
- необычный цвет — зелёный, сероватый, жёлтый, серо-белый;
- необычная консистенция — творожистая, комковатая, пенистая;
- обильные выделения — объём вагинального секрета больше, чем обычно;
- зуд, жжение, воспаление, покраснение в области влагалища и вульвы;
- боль при мочеиспускании;
- боль при вагинальном половом акте.
Причины патологических выделений из влагалища
В подавляющем большинстве случаев причиной патологических выделений служат чужеродные болезнетворные микроорганизмы, которые проникают во влагалище, прикрепляются к слизистой оболочке и нарушают нормальную микрофлору своей жизнедеятельностью.
К самым распространённым заболеваниям, которые влияют на характер вагинального секрета, относятся бактериальный вагиноз, вагинальный кандидоз, трихомониаз, хламидийная инфекция и гонорея.
Важно отметить, что только по характеру выделений невозможно поставить точный диагноз. Для этого нужны лабораторные исследования соскоба из влагалища, в некоторых случаях — анализ крови. Однако наличие нетипичных выделений — это однозначный сигнал репродуктивной системы о том, что её здоровье под угрозой.
Вагинальный кандидоз — одна из причин нетипичных выделений из влагалища
Бактериальный вагиноз
Бактериальный вагиноз — невоспалительное заболевание влагалища, при котором сильно снижается концентрация молочнокислых бактерий. Они входят в состав нормальной микрофлоры и поддерживают кислотно-щелочной баланс.
Повышенный уровень кислотности сдерживает рост условно-патогенных микроорганизмов, которые также в небольшом количестве обитают во влагалище и приносят некоторую пользу. Но если количество лактобактерий уменьшается, среда во влагалище становится более щелочной — а значит, удобной для жизни и активного роста условно-патогенных и патогенных микроорганизмов.
Возбудителями бактериального вагиноза могут стать условно-патогенные бактерии, входящие в состав нормальной микрофлоры, — Gardnerella vaginalis, Atopobium vaginae, Mobiluncus spp., Veillonella spp. и другие.
Эпителиальные клетки вагинального секрета покрыты палочками условно-патогенного организма — Gardnerella vaginalis (розовые зёрнышки)
Распространённые причины бактериального вагиноза:
- частая смена половых партнёров;
- несоблюдение интимной гигиены;
- частое спринцевание, применение антисептических препаратов (например, мирамистина) без назначения врача;
- травмы слизистой оболочки влагалища;
- лечение антибиотиками;
- нарушения гормонального фона.
Симптомы бактериального вагиноза — наличие обильных выделений с «рыбным» запахом белого или светло-серого цвета, иногда пенистых, зуд и жжение в области входа во влагалище, а также дискомфорт в области наружных половых органов и боль во время полового акта (диспареуния).
При бактериальном вагинозе выделения из влагалища обильные, беловато-серые и густые, по запаху напоминают тухлую рыбу.
Диагностика бактериального вагиноза включает измерение кислотности влагалища — pH-метрию, аминотест, а также изучение микрофлоры влагалища лабораторными методами. Профилактические исследования на различные инфекции, передаваемые половым путём, назначаются на усмотрение гинеколога в рамках дифференциальной диагностики.
16.1.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

27.39. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 3 дня

199.16. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 5 дней

28.98.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

Основная цель лечения бактериального вагиноза — нормализовать микрофлору влагалища, сократить популяцию условно-патогенных микроорганизмов и восполнить дефицит лактобактерий. Для этого врач может назначить противобактериальные препараты и вагинальные свечи.
Вагинальный кандидоз
Кандидоз, или молочница, — инфекционное заболевание, которое возникает из-за активного роста условно-патогенного грибка рода Candida. Этот грибок входит в состав нормальной микрофлоры влагалища, но если количество лактобактерий уменьшается или иммунная система ослабевает, кандида начинает быстро разрастаться.
Приблизительно в 80–90% случаев возбудителем молочницы становится Candida albicans. Другие виды встречаются реже: например, при длительном течении молочницы, сахарном диабете, а также у пациенток с иммунодефицитом. Может передаваться половым путём.
Микроскопические грибы Candida albicans в 80-90% случаев являются возбудителем молочницы
Распространённые причины кандидоза:
- ослабление иммунитета, в том числе местного;
- заболевания эндокринной системы, влияющие на обмен веществ, — сахарный диабет, патологии щитовидной железы;
- ношение тесной одежды — брюки в обтяжку, синтетические легинсы;
- регулярное применение гигиенических прокладок;
- приём антибиотиков, кортикостероидов, иммунодепрессантов;
- длительное использование внутриматочных средств, влагалищных диафрагм, спермицидов;
- частое спринцевание;
- нарушения гормонального фона.
К основным проявлениям кандидоза относятся творожистые выделения белого цвета, зуд и жжение в области вульвы и влагалища, боль при мочеиспускании (дизурия), иногда — боль при половом акте (диспареуния).
При кандидозе выделения из влагалища белые, необычно густые и творожистые.
Диагностировать молочницу может врач-гинеколог. После осмотра и сбора жалоб специалист может назначить лабораторные исследования на грибок рода Candida и общее исследование микрофлоры влагалища.
19.22.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Кач. 1 день

19.66.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Колич. 1 день

152.0. 
14 дней

16.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

Основная цель при лечении молочницы — восстановление нормальной микрофлоры влагалища. Дозировку противогрибковых лекарств и длительность лечения рассчитывает врач-гинеколог, основываясь на результатах лабораторных исследований.
Трихомониаз
Трихомонадный вагинит, или трихомониаз, — инфекционное заболевание, передаваемое преимущественно половым путём (ИППП). Реже трихомониаз передаётся от матери к ребёнку во время родов. Инфекция, как правило, поражает не только репродуктивную систему, но и мочевыводящие пути.
Инкубационный период заболевания длится от 3 дней. У 20–40% людей заболевание протекает бессимптомно.
Возбудитель трихомониаза — патогенный одноклеточный микроорганизм Trichomonas vaginalis. Источником и распространителем инфекции может быть как женщина, так и мужчина.
Trichomonas vaginalis — вид одноклеточных простейших, возбудитель трихомониаза
Факторы, которые могут привести к развитию трихомониаза:
- незащищённый половой акт с заражённым партнёром;
- случайные половые связи;
- наличие других инфекций половых путей — например, бактериального вагиноза или кандидоза.
Симптомы трихомонадного вагинита включают выделения из влагалища серо-жёлтого цвета, часто пенистые, с неприятным запахом. Также присутствуют зуд и жжение в области половых органов, могут появиться боли при мочеиспускании и половом акте. Слизистая оболочка вульвы краснеет и отекает.
Влагалищные выделения при трихомониазе серо-жёлтые, нередко пенистые, с неприятным запахом.
Диагностика трихомониаза включает микроскопию соскоба из урогенитального тракта и цервикального канала, посев на бактерии, а также прицельный анализ на Trichomonas vaginalis.
16.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

165.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

120.4.01.27.01.3. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 5 дней

19.20.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Кач. 1 день

28.95. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

Чаще всего терапия трихомониаза предполагает приём противомикробного препарата обоими партнёрами.
Хламидийная инфекция
Урогенитальная хламидийная инфекция (хламидиоз) — одно из самых распространённых заболеваний, передаваемых половым путём. Новорождённые могут заразиться хламидиозом от матери внутриутробно или во время родов.
Возбудитель хламидийной инфекции — бактерия Chlamydia trachomatis.
Инкубационный период заболевания длится 7–14 дней, затем могут появиться первые симптомы. Однако у большинства женщин (70–95%) и у половины мужчин хламидиоз никак не проявляется, что способствует его распространению.
Факторы, которые могут привести к развитию хламидийной инфекции:
- незащищённый половой акт с заражённым партнёром;
- случайные половые связи;
- наличие других инфекций половых путей.
Симптомы урогенитальной хламидийной инфекции, если они проявились, включают нетипичные слизисто-гнойные выделения, межменструальные кровянистые выделения, боль и дискомфорт при мочеиспускании и половом акте, боль в нижней части живота.
Выделения из влагалища при хламидийной инфекции слизисто-гнойные.
Диагностикой хламидиоза занимается врач-гинеколог. Он может назначить лабораторное общее исследование соскоба из урогенитального тракта, а также прицельный анализ на хламидии.
16.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

28.94. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

19.14.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Кач. 1 день

19.58.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Колич. 1 день

Хламидийную инфекцию лечат с помощью антибиотиков.
Гонорея
Гонококковая инфекция (гонорея, или триппер) — заболевание, передаваемое половым путём, а также во время родов. Бытовым путём заболевание не распространяется.
Возбудитель гонореи — гонококковая бактерия Neisseria gonorrhoeae.
Инкубационный период гонококковой инфекции длится от 1 до 10 суток. В этот период симптомы болезни не проявляются, но носитель бактерии может заражать других людей.
Факторы, которые могут привести к развитию гонореи:
- незащищённый половой акт с заражённым человеком;
- случайные половые связи;
- наличие других инфекций половых путей.
У женщин гонорея в большинстве случаев (более 70%) протекает бессимптомно. Реже проявляются симптомы в виде слизисто-гнойных выделений из уретры и влагалища, зуда и жжения, болезненного мочеиспускания, боли при половом акте (диспареуния), иногда — боли внизу живота.
При гонорее могут появиться гнойно-слизистые выделения из влагалища жёлтого или зелёного оттенка.
Лабораторная диагностика гонореи предполагает исследование соскоба из урогенитального тракта на микрофлору и анализ на инфекции, передаваемые половым путём, в том числе прицельный — на гонококк.
16.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

28.94. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

19.21.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Кач. 1 день

19.65.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Колич. 1 день

Гонококковую инфекцию лечат антибиотиками.
Диагностика и лечение патологических выделений из влагалища
Аномальные выделения из влагалища — не самостоятельная патология, а признак инфекционного заболевания репродуктивной системы. Как только первопричина выделений будет диагностирована и вылечена, микрофлора влагалища нормализуется и симптом исчезнет.
Как правило, заболевания, сопровождающиеся влагалищными выделениями, лечатся антибиотиками или противогрибковыми препаратами. Период терапии и восстановления микрофлоры может длиться до 2–3 недель. Однако самостоятельно назначать себе лечение не следует: каждый возбудитель чувствителен к определённому виду антибиотиков и подобрать их правильно может только врач после осмотра и ознакомления с результатами лабораторных исследований.
К какому врачу обращаться при нездоровых выделениях из влагалища
Диагностикой и лечением заболеваний репродуктивной системы у женщин занимается врач-гинеколог. Специалист соберёт анамнез — расспросит о половых контактах, методах контрацепции, перенесённых инфекционных заболеваниях, а также о симптомах и их длительности.
Лечением заболеваний влагалища занимается гинеколог.
После опроса врач проведёт осмотр влагалища на гинекологическом кресле и при необходимости возьмёт соскоб.
В конце приёма гинеколог назначит дополнительные исследования или, если диагноз ясен, расскажет о плане лечения и выпишет лекарственные препараты.
Какие исследования назначают при патологических выделениях из влагалища
Чтобы ускорить процесс лечения, можно сдать комплексный анализ на самые распространённые патогены самостоятельно и прийти на приём к врачу с уже готовым результатом.
28.94. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

16.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

Однако важно понимать, что по характеру выделений и симптомам многие инфекционные заболевания половых путей схожи. Сделать более точное предположение может только специалист после осмотра слизистой оболочки влагалища и шейки матки.
Как предотвратить появление нездоровых выделений из влагалища
В большинстве случаев причиной патологических выделений из влагалища служат инфекции, передаваемые половым путём. Чтобы предотвратить заражение, рекомендуется избегать контакта или пользоваться барьерной контрацепцией (презервативами) при половом акте с потенциально заразными людьми.
Кроме того, подросткам и женщинам, ведущим половую жизнь, следует регулярно — раз в год — посещать гинеколога для профилактического осмотра и контроля здоровья репродуктивной системы.
Женщинам, живущим половой жизнью, рекомендуется посещать гинеколога раз в год.
Также девушкам и женщинам следует соблюдать правила интимной гигиены:
- Ежедневно подмывать вульву — наружные половые органы. Для этого можно использовать специальные средства для интимной гигиены. Подмываться нужно спереди назад — от вульвы к заднему проходу, не наоборот.
- Вытирать вульву отдельным полотенцем. Стирать его необходимо не реже раза в неделю.
- В длительных поездках или при невозможности регулярно подмываться следует использовать специальные влажные салфетки для интимной гигиены.
- Не проводить спринцевание влагалища без рекомендаций врача. Особенно перед посещением гинеколога. Процедура может нарушить естественную микрофлору и навредить полезным бактериям или исказить клиническую картину при осмотре. Влагалище справляется с очисткой самостоятельно с помощью естественных выделений.
- Раз в 3–4 часа менять гигиенические прокладки, тампоны и менструальные чаши. В тепле и влаге хорошо растут и развиваются различные микроорганизмы. Контакт вульвы и влагалища с ними может стать причиной инфекционного заболевания.
- Чаще носить бельё из натуральных тканей — синтетические материалы плохо пропускают воздух и могут создать парниковый эффект в области промежности. Сочетание влаги, тепла и ограниченной циркуляции воздуха — хорошие условия для размножения бактерий.
Частые вопросы
Влагалище здоровой женщины вырабатывает в среднем 2 мл выделений в сутки — это приблизительно половина чайной ложки. Выделения могут быть жидкими или слегка густыми, белыми, с желтоватым оттенком, без резкого запаха. Больше всего выделений вырабатывается в середине менструального цикла — это нормально.
Однако если выделения беспокоят, их слишком много, они неприятно пахнут, имеют необычный оттенок или консистенцию, рекомендуется обратиться к гинекологу.
Информацию проверил
врач-эксперт
Информацию проверил врач-эксперт
Ольга Уланкина
Акушер-гинеколог, кандидат медицинских наук
Оцените статью:
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.