Ферментная недостаточность поджелудочной железы
Ферментная недостаточность поджелудочной железы – это ограниченная секреция либо низкая активность панкреатических ферментов, приводящая к нарушению расщепления и всасывания питательных веществ в кишечнике. Проявляется прогрессивным похудением, метеоризмом, анемией, стеатореей, полифекалией, диареей и полигиповитаминозом. Диагностика основана на лабораторных методах исследования внешней секреции поджелудочной железы, проведении копрограммы, определении уровня ферментов в кале. Лечение включает терапию основного заболевания, нормализацию поступления нутриентов в организм, заместительное введение ферментов поджелудочной железы, симптоматическое лечение.
Общие сведения
Ферментная недостаточность поджелудочной железы – одна из разновидностей пищевой интолерантности, которая развивается на фоне угнетения внешнесекреторной панкреатической деятельности. Оценить частоту экзокринной недостаточности ПЖ в популяции не представляется возможным, так как исследования, посвященные этому состоянию, практически не проводятся, а частота выявления ферментной недостаточности гораздо выше, чем, например, хронических панкреатитов.
Тем не менее, недостаточность выработки панкреатических ферментов является серьезным состоянием, способным привести к выраженному истощению и даже смерти пациента при отсутствии адекватного лечения. Практические изыскания в области гастроэнтерологии направлены на разработку современных ферментных препаратов, способных полностью заместить экзокринную функцию поджелудочной железы и обеспечить нормальное течение процессов пищеварения.
Ферментная недостаточность поджелудочной железы
Причины
Первичная панкреатическая недостаточность связана с поражением поджелудочной железы и угнетением ее экзокринной функции. К причинам формирования первичной панкреатической недостаточности относят:
- врожденную недостаточность ферментов;
- агенезию либо гипоплазию железы;
- все виды хронического панкреатита;
- рак поджелудочной железы;
- муковисцидоз;
- жировое перерождение панкреас на фоне ожирения;
- операции на поджелудочной железе;
- синдром Швахмана;
- синдром Йохансона-Близзарда.
При вторичной форме патологии ферменты вырабатываются в достаточном количестве, однако в тонком кишечнике инактивируются либо их активация не происходит. Вторичная ферментная недостаточность поджелудочной железы развивается при:
- поражении слизистой оболочки тонкого кишечника;
- гастриноме;
- операциях на желудке и кишечнике;
- угнетении секреции энтерокиназы;
- белково-энергетической недостаточности;
- патологии гепатобилиарной системы.
Патогенез
Патогенетические механизмы формирования внешнесекреторной панкреатической недостаточности включают: атрофию и фиброз поджелудочной железы (как следствие обструктивного, алкогольного, калькулезного или некалькулезного панкреатита, атеросклероза, возрастных изменений, систематического неправильного питания, сахарного диабета, оперативных вмешательств на панкреас, гемосидероза); панкреатический цирроз (является исходом некоторых форм хронического панкреатита — сифилитического, алкогольного, фиброзно-калькулезного); панкреонекроз (гибель части либо всех клеток поджелудочной железы); формирование камней в панкреатических протоках.
Классификация
Недостаточность экзокринной функции поджелудочной железы может быть:
- врожденной (генетический дефект, нарушающий либо блокирующий секрецию ферментов) и приобретенной;
- первичной и вторичной;
- относительной и абсолютной.
Абсолютная ферментная недостаточность поджелудочной железы обусловлена угнетением секреции ферментов и бикарбонатов на фоне уменьшения объема паренхимы органа. Относительная недостаточность связана со снижением поступления панкреатического сока в кишечник из-за обтурации просвета протоков поджелудочной железы камнем, опухолью, рубцами.
Симптомы ферментной недостаточности
В клинической картине ферментной недостаточности поджелудочной железы наибольшее значение имеет синдром мальдигестии (угнетение пищеварения в просвете кишечника). Непереваренные жиры, попадая в просвет толстого кишечника, стимулируют секрецию колоноцитов – формируется полифекалия и диарея (стул жидкий, увеличен в объеме), кал имеет зловонный запах, цвет серый, поверхность маслянистая, блестящая. В стуле могут быть видны непереваренные комочки пищи.
Мальдигестия протеинов приводит к развитию белково-энергетической недостаточности, проявляющейся прогрессирующим похудением, дегидратацией, дефицитом витаминов и микроэлементов, анемией. На продолжающуюся потерю веса большое влияние оказывает соблюдение диеты с ограничением жиров и углеводов, а также боязнь приема пищи, формирующаяся у многих пациентов с хроническим панкреатитом.
Нарушения моторики желудка (тошнота, рвота, изжога, чувство переполнения желудка) могут быть связаны как с обострением панкреатита, так и с опосредованным влиянием экзокринной панкреатической недостаточности за счет нарушения гастро-интестинальной регуляции, развития дуодено-гастрального рефлюкса и др.
Диагностика
Основное значение для выявления ферментной недостаточности поджелудочной железы имеют специальные тесты (зондовые и беззондовые), часто комбинирующиеся с ультразвуковыми, рентгенологическими и эндоскопическими методами. Зондовые методики являются более дорогостоящими и причиняют пациентам дискомфорт, однако и результаты их более точные. Беззондовые тесты дешевле, спокойнее переносятся больными, но они дают возможность определить панкреатическую недостаточность только при значительном снижении или полном отсутствии ферментов:
- Прямой зондовый секретиново-холецистокининовый тест. Основан на стимуляции секреции ПЖ введением секретина и холецистокинина с последующим забором нескольких проб дуоденального содержимого с интервалом 10 минут. В полученных образцах исследуется активность и скорость панкреатической секреции, уровень бикарбонатов, цинка, лактоферрина. В норме прирост объема секрета после теста составляет 100%, прирост уровня бикарбонатов – не менее 15%. О ферментной недостаточности ПЖ говорит прирост объема секрета менее 40%, отсутствие прироста уровня бикарбонатов. Ложноположительные результаты возможны при сахарном диабете, целиакии, гепатите, после резекции части желудка.
- Непрямой зондовый тест Лунда. Схож с предыдущим методом, но стимуляция панкреатической секреции производится путем введения в зонд пробной пищи. Данное исследование провести проще (не требует инъекции дорогостоящих препаратов), однако результаты его в значительной мере зависят от состава пробной пищи. Ложноположительный результат возможен при наличии у пациента сахарного диабета, целиакии, гастростомы.
- Беззондовые методы. В основе беззондовых методов лежит введение в организм определенных веществ, способных взаимодействовать с ферментами в моче и сыворотке крови. Исследование продуктов метаболизма данного взаимодействия дает возможность оценить внешнесекреторную функцию поджелудочной железы. К беззондовым тестам относят бентирамидный, панкреато-лауриловый, йодолиполовый, триолеиновый и другие методы.
Кроме того, определить уровень панкреатической секреции можно и косвенными методами: по степени поглощения плазменных аминокислот поджелудочной железой, путем качественного анализа копрограммы (будет повышено содержание нейтральных жиров и мыла на фоне нормального уровня жирных кислот), количественного определения в кале жира, фекального химотрипсина и трипсина, эластазы-1.
Инструментальные методы диагностики (рентгенография органов брюшной полости, МРТ, КТ, УЗИ поджелудочной железы и гепатобилиарной системы, ЭРХПГ) используются для выявления основного и сопутствующих заболеваний.
Лечение ферментной недостаточности поджелудочной железы
Лечение экзокринной панкреатической недостаточности должно быть комплексным, включать коррекцию нутритивного статуса, этиотропную и заместительную терапию, симптоматическое лечение. Этиотропная терапия направлена, в основном, на предотвращение прогрессирования гибели паренхимы ПЖ.
Диетотерапия
Коррекция пищевого поведения заключается в исключении употребления алкоголя и табакокурения, увеличении количества белка в рационе до 150г/сут., сокращении количества жиров как минимум вдвое от физиологической нормы, приеме витаминов в лечебных дозировках. При выраженном истощении может потребоваться частичное либо полное парентеральное питание.
Медикаментозная терапия
Основным методом лечения ферментной недостаточности поджелудочной железы является пожизненный заместительный прием ферментов с пищей. Показания к заместительной ферментной терапии при панкреатической недостаточности: стеаторея с потерей более 15 г жира в стуки, прогрессирующая белково-энергетическая недостаточность.
Наибольшей эффективностью на сегодняшний день обладают микрогранулированные ферментные препараты в кислотоустойчивой оболочке, заключенные в желатиновую капсулу – капсула растворяется в желудке, создавая условия для равномерного перемешивания гранул препарата с пищей. В ДПК, при достижении уровня рН 5,5, содержимое гранул высвобождается, обеспечивая достаточный уровень панкреатических ферментов в дуоденальном соке. Дозировки препаратов подбираются индивидуально, в зависимости от тяжести заболевания, уровня панкреатической секреции. Критериями эффективности заместительной терапии и адекватности дозировок ферментных препаратов является увеличение веса, уменьшение метеоризма, нормализация стула.
Прогноз и профилактика
Прогноз при панкреатической недостаточности обусловлен выраженностью основного заболевания и степенью поражения паренхимы поджелудочной железы. Учитывая тот факт, что ферментная недостаточность поджелудочной железы развивается при гибели значительной части органа, прогноз обычно сомнительный. Предупредить развитие данного состояния можно путем своевременной диагностики и лечения заболеваний поджелудочной железы, отказа от приема алкоголя, курения.
Ферментная недостаточность поджелудочной железы — лечение в Москве
17.08.2022 № 7-8 | (стр. 19)
—
Ферментная недостаточность – это состояние, которое возникает в желудочно-кишечном тракте, когда выделенных поджелудочной железой ферментов (энзимов) не хватает для переваривания пищи. Какими симптомами она проявляется? Когда и у кого возникает?
Дарья Дмитриева
Проявления несварения
Симптомы ферментной недостаточности знакомы многим. Это тяжесть в животе, тошнота, изжога (с отрыжкой или без), спазмы, иногда достаточно болезненные, бурление и вздутие, метеоризм и флатуленция (выделение кишечных газов с характерными звуками и неприятным запахом). Ферментная недостаточность часто сопровождается снижением аппетита или полным его отсутствием, возникновением проблем со стулом (более вероятно развитие поноса, но может сформироваться и запор).
Бывает, что нехватка энзимов проявляется лишь склонностью к диарее, а других симптомов не возникает. Самочувствие человека не нарушено, но заподозрить проблему можно по характерным изменениям стула: каловые массы заметно размягчены, их объем увеличен по сравнению с обычным, визуально определяются частицы непереваренной пищи, возможно возникновение маслянистого блеска (непереваренные жиры из-за недостатка липазы), пенистого стула (из-за повышенного газообразования вследствие недорасщепления белков и углеводов, которое возникает при недостатке амилазы и протеаз). Стул становится не только более жидким, но и более частым, приобретает неприятный запах.
У практически здоровых
Бывает, что ферментная недостаточность возникает эпизодически и довольно быстро проходит сама. Чаще это связано с перееданием (во время праздников, застолий), приемом непривычной пищи (путешествие, диета, смена рациона), стрессовыми ситуациями, необходимостью питаться быстро, на ходу. Транзиторная ферментная недостаточность может возникать после голодания, при развитии гиповитаминозов. У здорового человека такие эпизоды не приводят к серьезным последствиям.
В качестве профилактики возникновения диспепсии по вышеназванным причинам можно использовать ферментные препараты. Но прием таких средств не должен входить в привычку, грамотный подход – это нормализация режима приема пищи.
Заболевания поджелудочной железы и не только
Наиболее частой причиной возникновения ферментной недостаточности являются заболевания поджелудочной железы – все формы панкреатита, причем как в стадии обострения, так и при хроническом течении. Тогда эта патология имеет выраженную симптоматику, которая сохраняется длительно.
Кроме того, заболевания других органов желудочно-кишечного тракта также могут способствовать возникновению этого состояния. Например, при патологии печени и желчного пузыря и нарушенном выделении желчи возникает ситуация относительной ферментной недостаточности: ферментов выделилось нормальное количество, но они не полностью активировались из-за малого количества желчи. Та же причина – недостаточная активация ферментов – выявляется при инфекциях кишечника, дисбактериозах. Сок поджелудочной железы может не выделяться из-за механического препятствия (глистные инвазии, камни протоков, опухоли).
При врожденных нарушениях синтеза ферментов поджелудочной железы симптоматика ферментной недостаточности возникает в раннем детстве. После операций на органах желудочно-кишечного тракта – сразу после удаления желчного пузыря, части желудка, кишечника и т. п.
Восполнить недостающее
Длительно сохраняющаяся недостаточность пищеварительных ферментов приводит к ухудшению общего состояния человека. Он не просто постоянно испытывает неприятные симптомы диспепсии – он худеет, слабеет, становится раздражительным, астеничным. Такие люди не в состоянии эффективно работать ни умственно, ни физически. Ведь нарушение переваривания белков, жиров и углеводов, а также усвоения витаминов и микроэлементов негативным образом сказывается на всех системах организма, на всех его функциях. Так, нарушение усвоения белка и всасывания железа приводит к выраженной анемии, которая усугубляет и без того болезненное состояние. Длительный понос может стать причиной обезвоживания, электролитных нарушений. Такие пациенты приобретают страх употребления определенных видов пищи, стараются соблюдать диету с минимальным содержанием жиров и углеводов, что усугубляет течение заболевания, у них возникает выраженный недостаток веса. Нередко развиваются неврозоподобные расстройства.
Вот почему так важно восполнить дефицит энзимов при различных патологических состояниях. Восстановление нормального пищеварения – основная задача врача, ведь без полноценного питания невозможно выздоровление. Нет углеводов и жиров – нет энергии, нет белков – нет синтеза новых клеток и тканей. Кроме того, кишечные расстройства, возникающие при нехватке ферментов, ухудшают состояние слизистой пищеварительного тракта. Вследствие чего возникает порочный круг: пораженная слизистая оболочка кишечника вырабатывает меньше ферментов, которые участвуют в активации составляющих сока поджелудочной железы, симптомы несварения еще более усугубляются – слизистая страдает все сильнее. Ферментные препараты, нормализующие переваривание пищи, позволяют организму получить все необходимое для полноценного функционирования.
В ногу со временем
Ферментные препараты используются специалистами уже не одно десятилетие и хорошо себя зарекомендовали в терапии различных заболеваний. Современные средства этой группы должны соответствовать определенным требованиям. Так, например, препарат должен иметь кишечнорастворимую оболочку, чтобы высвобождение действующих веществ происходило именно в кишечнике, а не в желудке, где под действием кислоты желудочного сока большая их часть инактивируется. Также средство должно иметь в составе достаточное количество активных пищеварительных ферментов.
Хорошим примером современного ферментного препарата является Пензитал Гастро®. В каждой его таблетке, покрытой кишечнорастворимой оболочкой, содержится 212,50 мг панкреатина (что соответствует ферментной активности: липазы 6000 ЕД; амилазы 4500 ЕД; протеазы 300 ЕД)1. Пензитал Гастро® улучшает процессы переваривания пищи у взрослых и детей, тем самым значительно уменьшая симптомы ферментной недостаточности поджелудочной железы, которая может проявляться болью в области живота, метеоризмом, изменением частоты и консистенции стула1 или другими симптомами диспепсии. Панкреатические ферменты, входящие в состав препарата, облегчают переваривание белков, жиров, углеводов, что приводит к их полному всасыванию в тонкой кишке.
Кишечнорастворимая оболочка препарата Пензитал Гастро® быстро разрушается, достигнув тонкой кишки (при рН >5,5), и происходит высвобождение ферментов, которые способствуют перевариванию пищи1.
Показания к применению у Пензитала Гастро® довольно широкие. Прежде всего это заместительная терапия недостаточности экзокринной функции поджелудочной железы у детей и взрослых, обусловленной разнообразными заболеваниями желудочно-кишечного тракта (муковисцидоз, хронический панкреатит, состояния после операции на поджелудочной железе и после гастроэктомии, рак поджелудочной железы, обструкция протоков поджелудочной железы или общего желчного протока, состояние после приступа острого панкреатита и возобновления энтерального или перорального питания). Важный момент: Пензитал Гастро® может быть рекомендован для улучшения переваривания пищи у пациентов с нормальной функцией ЖКТ в случае погрешностей в питании (употребление жирной пищи, переедание, нерегулярное питание и т.д.)1.
Прием препарата не вызывает сложностей, а схема довольно проста: взрослым внутрь по 1–2 таблетки перед едой, не разжевывая и запивая водой (эффективность препарата может снижаться при разжевывании, а панкреатические ферменты при высвобождении могут раздражать слизистую оболочку полости рта). При необходимости во время еды дополнительно принимают еще 2–4 таблетки1. У детей препарат Пензитал Гастро® применяется по назначению врача. Продолжительность лечения может варьироваться от нескольких дней (при нарушении пищеварения из-за погрешности в диете) до нескольких месяцев и даже лет (при необходимости постоянной заместительной терапии). Препарат отпускается без рецепта.
1. Инструкция по применению препарата Пензитал Гастро®.
В статье мы расскажем:
- Что такое ферменты
- Недостаточность ферментной системы — генетика или результат нерационального питания
- Как работают пищеварительные ферменты
- Какие пищеварительные ферменты вырабатываются в человеческом организме
- Поджелудочная железа — ферментатная станция
- Топ-15 продуктов богатые ферментами
- Симптомы ферментной недостаточности
- Анализы для оценки уровня ферментов
- Лечение ферментной недостаточности
- Когда показан прием ферментов
- Виды ферментных добавок
- Рекомендации по приему ферментов
Первые обсуждения важности ферментов начались уже тысячи лет назад! Одно из самых ранних письменных упоминаний ферментов встречается в греческих поэмах Гомера, датируемых примерно 800 годом до нашей эры, где упоминалось, что ферменты использовались в производстве сыра.
Что такое ферменты
Ферменты – это вещества белковой природы, которые выполняют роль катализаторов, ускоряющих химические реакции. Они активны в специальных условиях:
-
температура должна быть 37-39 С;
-
при кипячении разрушаются;
-
зависят от среды: ферменты слюны и поджелудочной железы активны в слабощелочной среде, ферменты желудка – в кислой.
Известно, что ферменты катализируют около 4000 биохимических реакций в живых организмах. Скорость большинства ферментативных реакций в миллионы раз выше, чем скорость некатализированных реакций. Они могут преобразовывать реакции за считанные секунды и в отсутствии ферментов эти процессы могут занять сотни лет!
Откуда происходит название определенных видов ферментов? Все просто – чаще всего к названию субстрата, с которым происходит реакция, или же к названию типа реакции, которую они катализируют, добавляется суффикс «аза». Например, фермент уреаза катализирует реакцию гидролиза мочевины, а тирозиназа катализирует синтез меланина и других пигментов из их предшественника тирозина. Во всех правилах есть исключения, так же и здесь – пепсин и трипсин не имеют стандартных суффиксов, но тоже относятся к классу ферментов.
Классификация ферментов в зависимости от типа катализируемой реакции:
-
Оксидоредуктазы – окислительно-восстановительные реакции. В свою очередь делятся на 17 подклассов. Все ферменты содержат белковую часть и небелковую часть в виде гема или производных витаминов рибофлавина (В2), пантотеновая кислота (В5). Так, например, входящий в этот класс фермент печени цитохром гидроксилирует липофильные ксенобиотики (чужеродные для организма вещества).
-
Трансферазы – отвечают за перенос радикалов от одной молекулы к другой. Например, представитель ацилтрансферазы – кофермент А переносит ацильную группу и образует нейромедиатор ацетилхолин.
-
Гидролазы – катализируют реакции гидролиза, то есть расщепление веществ с присоединением молекулы воды. К этому классу относятся преимущественно пищеварительные ферменты, они не содержат небелковой части. Так, амилаза активно участвует в реакциях с углеводами и расщепляет крахмалы до олигосахаридов. А лактаза способна гидролизовать лактозу (молочный сахар) на две составные части – галактозу и глюкозу. Она вырабатывается различными микроорганизмами, а также синтезируется в тонком кишечнике человека и других млекопитающих, помогая полностью переваривать молоко.
-
Лиазы – катализируют реакции расщепления без присоединения молекулы воды. Эти ферменты имеют небелковую часть в виде тиаминпирофосфата (В1) и пиридоксальфосфата (В6).
-
Лигазы – катализируют реакции синтеза сложных веществ из простых. Такие реакции идут с затратой энергии АТФ. К названию ферментов этой группы прибавляют «синтетаза» – Атф-синтетаза катализирует образование молекулы-накопителя энергии аденозинтрифосфата (АТФ) с использованием аденозиндифосфата (АДФ) и неорганического фосфата.
-
Изомеразы – катализируют реакции изомеризации.
Как мы уже выяснили, подавляющее большинство ферментов – это белки. Но многие представители ферментов для проявления каталитической активности нуждаются в присутствии веществ небелковой природы — кофакторов. Различают две группы кофакторов: ионы металлов (таких как Fe3+, Mg2+, Mn2+ или Zn2+) и коферменты.
Коферменты – это небольшие органические соединения, которые связываются с активным центром ферментов, изменяют структуру субстрата или перемещают электроны, протоны и химические группы между ферментом и субстратом. Чтобы механизм был более понятен, можно назвать кофакторы «инструментами», а белковую часть фермента «мастером», который использует данные инструменты для более эффективной рабочей деятельности. В таком случае, мастер и инструменты работают слаженно для достижения наилучшего результата!
Предшественниками многих коферментов являются витамины, вот почему мы нуждаемся в рациональном питании постоянной поддержке витаминного статуса на должном уровне. Так, один из наиболее важных коферментов – NAD+ (никотинамидадениндинуклеотид) – получен из ниацина (В3). При отсутствии или дефиците ниацина в рационе, некоторые ферменты (например, дегидрогеназы) не смогут эффективно работать в организме. У такого человека возникнет пеллагра – заболевание, вызванное дефицитом витамина В3.
Недостаточность ферментной системы-генетика или результат нерационального питания
Ферментная система может страдать в результате наследственных патологий, а также модифицироваться после рождения. В организме разделяют 2 класса ферментов – метаболические и пищеварительные. Внутри нас синтезируется 2700 ферментов и у каждого из них особенная роль!
Расстройства, связанные с патологией метаболических ферментов, включают широко распространенные клинические проявления и могут охватывать практически любую систему органов: лимфатическую, сердечно-сосудистую, нервную, эндокринную, мочевыделительную, печеночную и репродуктивную. Как правило, такие расстройства возникают в результате генетических мутаций и наследуются по рецессивному признаку. Например:
-
Дефицит ферментов порфиринового обмена – это группа заболеваний, в основе которых лежат нарушения цикла биосинтеза гема. Каждая ферментативная реакция в цикле биосинтеза гема катализируется отдельным ферментом и недостаточность любого (кроме первого) из ферментов, катализирующих определенную ступень биосинтеза гема, может привести к развитию клинической стадии определенной формы порфирий. В результате чего происходит поражение либо нервной системы, либо кожных покровов.
-
Повреждение нервной системы также происходит при снижении активности арилсульфатазы, в результате чего происходит нарушение метаболизма миелина и накопление сульфатида цереброзида в миелиновых оболочках в пределах центральной и периферической нервной системы – метахроматическая лейкодистрофия.
-
Галактоземия относится к наследственным болезням углеводного метаболизма и объединяет несколько генетических форм. В основе заболевания лежит недостаточность одного из трех ферментов, участвующих в метаболизме галактозы: галактозо-1-фосфатуридилтраснферазы (ГАЛТ), галактокиназы (ГАЛК) и уридин-дифосфат (УДФ)-галактозо-4-эпимиразы (ГАЛЭ).
-
Фруктозурия – повышенное содержание фруктозы в моче в результате недостаточности фермента фруктокиназы.
Людям с такими особенностями показана лишь симптоматическая терапия, чего не скажешь о проблемах с системой пищеварительных ферментов.
Как работают пищеварительные ферменты
Всасывание питательных веществ происходит при адекватном уровне пищеварительных ферментов. Как мы знаем, процесс пищеварения начинается с ротовой полости – тут же и проявляется первая активность ферментов амилазы и мальтазы, расщепляющих углеводы и синтезируемых слюнными железами. Но здесь действие ферментов не заканчивается, они продолжают выделяться в желудке, поджелудочной железе, печени, тонком кишечнике. В норме вся система работает слаженно и желудочно-кишечный тракт выполняет свою функцию на 100% без приема экзогенных ферментных добавок. Однако, если вы столкнулись с такими проблемами пищеварения, как кислотный рефлюкс, синдром раздраженного кишечника, воспалительные заболевания кишечника или нарушение всасывания питательных веществ (синдром мальабсорбции), то добавки в виде пищеварительных ферментов могут помочь вам облегчить такие состояния.
Непереносимость определенных видов продуктов тоже может быть связана с дефицитом ферментов. Так, например, при лактазной недостаточности будет наблюдаться непереносимость молочных продуктов, появятся боли и урчание в животе, метеоризм, понос с выделением водянистых пенистых фекалий.

Сегодня все больше людей принимают пищеварительные ферменты, особенно те, у кого есть определенные проблемы со здоровьем – желудочно-кишечные заболевания, к которым относятся язвенный колит или болезнь Крона, гипохлоргидрия (слишком низкий уровень желудочной кислоты) или недостаточность поджелудочной железы (слишком низкая выработка панкреатических ферментов).
Добавки пищеварительных ферментов – это широкий класс, который включает в себя панкреатические ферменты, ферменты растительного происхождения и ферменты грибкового происхождения. Такие добавки могут помочь облегчить проблемы с желудочно-кишечным трактом, помогая правильно расщеплять пищу. Они помогают превратить макронутриенты, то есть более крупные молекулы пищи (белки, жиры и углеводы) в легко усваиваемые частицы (аминокислоты, жирные кислоты, холестерин, простые сахара и нуклеиновые кислоты), которые организм в дальнейшем сможет использовать для нормального функционирования и получения энергии. В человеческом организме вырабатываются особые пищеварительные ферменты, способствующие усвоению различных видов пищи.
Пищеварительные ферменты делятся на три класса:
-
протеолитические ферменты, необходимые для переваривания белков;
-
липазы, необходимые для переваривания жиров;
-
амилазы, необходимые для переваривания углеводов.
Преимущества пищеварительных ферментов:
-
Предупреждает нарушения всасывания питательных веществ (синдром мальабсорбции). Такой синдром наблюдается как из-за низкого уровня желудочной кислоты, так и при ферментативной недостаточности.
-
Уменьшение симптомов кислотного рефлюкса и синдрома раздраженного кишечника (СРК).
-
Минимизация таких симптомов, как вздутие, газы, боль в животе, диарея и усталость.
-
Помогает лечить дырявый кишечник, снимая нагрузку с органов желудочно-кишечного тракта.
-
Предотвращение симптомов пищевой непереносимости, например, путем расщепления определенных белков и сахаров –– глютена, казеина и лактозы.
Какие пищеварительные ферменты вырабатываются в человеческом организме
-
трипсин, химотрипсин, эрипсин, эластаза, трансамидиназа, карбоксипептидаза, коллагеназа — протеолитическая функция — участвуют в расщеплении и переваривании белков, в результате чего происходит образование аминокислот;
-
рибонуклеаза, дезоксирибонуклеаза — нуклеолитическая функция — расщепляют нуклеиновые кислоты до нуклеотидов;
-
амилаза, мальтаза, лактаза, глюкозидаза, фруктофуронидаза — гликолитическая функция — участвуют в расщеплении и переваривании углеводов, в результате чего образуются сахара;
-
липаза, фосфолипаза, холестеролэстераза, липопротеинлипаза, эстераза — липолитическая функция — участвуют в расщеплении и переваривании жиров, в результате чего образуются жирные кислоты и глицерин.
Для работы ферментов необходима щелочная реакция среды. Именно поэтому мы всё чаще слышим о защелачивании организма с помощью растительных продуктов.
Да-да, овощи способствуют нормальной функции не только желудочного, но и поджелудочного сока!
Поджелудочная железа — ферментатная станция
Поджелудочная железа играет важную роль как в пищеварении, так и в усвоении питательных веществ, так как она выделяет панкреатические ферменты, которые облегчают расщепление пищи на более мелкие молекулы и способствуют усвоению белков, жиров, углеводов, витаминов, и минералов. Она является главной ферментной станцией нашего организма.
Здоровье поджелудочной железы зависит от состояния организма в целом – ее работа может ухудшаться на фоне патологических состояний печени, желчного пузыря, кишечника, желудка.

Какие факторы влияют на состояние ферментной станции?
-
Воспалительные процессы в органах ЖКТ – панкреатит, гастрит, энтерит.
-
Наличие камней в желчном пузыре, в результате чего возникает нарушение оттока секрета поджелудочной железы.
-
Низкая кислотность желудка, на фоне которого уменьшается выработка пищеварительных ферментов и соляной кислоты.
-
Муковисцидоз.
-
Инфекции приводят к чрезмерному выделению панкреатических ферментов, которые начинают переваривать собственную поджелудочную.
-
Дисбактериоз — патогенные микроорганизмы повреждают ферменты кишечного сока. Количество лактазы, мальтазы и трегалазы снижается.
-
Авитаминоз (недостаток витаминов В, С, Е, РР, никотиновой кислоты).
-
Переедание, в результате которого желудочно-кишечный тракт не справляется и не может вырабатывать энзимы в нужном объеме.
-
Скудное питание и строгие диеты.
-
Паразитоз и глистные инвазии.
-
Аутоиммунные расстройства.
-
Частые приемы алкоголя.
-
Хирургические операции на желудочно-кишечном тракте.
-
Длительный приём лекарственных средств, разрушающих клетки поджелудочной железы.
Точечные советы по питанию, которые
повысят уровень твоей энергии на 10 из 10
От ТОПовых нутрициологов МИИН
Получить советы

Вот несколько примеров продуктов, которые необходимо включать в ваш прием пищи для поддержания здоровья поджелудочной железы:
-
Пища, богатая антиоксидантами – сырые овощи, ягоды и несладкие фрукты.
-
Полезные жиры – кокосовое, оливковое, авокадо, гхи, МСТ;
-
Ферментированные продукты.
-
Качественный белок – дикая рыба, яйца от птиц свободного выгула, мясо животных свободного выгула.
-
Семена и орехи (желательно предварительно замоченные);
-
Проростки.
-
Травы и специи.
Топ-15 продуктов богатые ферментами
-
ананас;
-
папайя;
-
киви;
-
кефир;
-
йогурт;
-
бананы;
-
манго;
-
мисо;
-
темпе;
-
домашняя квашеная капуста;
-
кимчи;
-
авокадо;
-
пчелиная пыльца;
-
яблочный уксус;
-
сырой мед.

Какие продукты вредят ферментной станции?
-
Алкоголь.
-
Фреш из сладких фруктов.
-
Жареное, копченое, соленое.
-
Транс-жиры и фаст-фуд.
-
Обработанные и рафинированные продукты.
Симптомы ферментной недостаточности
-
Метеоризм.
-
Тошнота и рвота.
-
Зловонная диарея — увеличение частоты испражнений, каловые массы с излишками жиров, которые плохо смываются с унитаза, приобретают серый цвет и гнилостное зловоние.
-
Обезвоживание организма.
-
Общая слабость.
-
Вздутие живота и газообразование.
-
Чувство тяжести в желудке.
-
Болезненные ощущения в нижней части живота, в области пупочного кольца. Как правило, они отдают в бока.
-
Урчание и бурление в желудке.
-
Снижение аппетита и уменьшение массы тела.
-
Сухость и серость кожных покровов.
У детей признаки недостаточности будут схожи. Можно заметить изменение их поведения – вялость, отсутствие аппетита, но в то же время частое опорожнение кишечника. Подобные симптомы можно спутать с кишечной инфекцией, конечный результат покажет лабораторная диагностика.
Анализы для оценки уровня ферментов
Лабораторная диагностика ферментной недостаточности включает:
-
Общий клинический анализ крови.
-
Анализ крови на сахар, содержание витаминов и жирных кислот,
-
Биохимический анализ крови на определение уровня ферментов поджелудочной железы и желудка: альфа-амилазы и амилазы панкреатической, липазы, а также пепсиногена I и пепсиногена II, пепсина.
-
Копрограмма.
-
Иммуноферментный эластазный тест (определение уровня эластазы-1 в кале).
Лечение ферментной недостаточности
В лечении ферментной недостаточности огромную роль играет режим и правила питания — обеспечение организма необходимым количеством нутриентов, поддержание нормального уровня сахара в крови, щадящее воздействие на поджелудочную железу и устранение триггеров. Для этого необходимо соблюдать несколько важных принципов:
-
Рекомендуется есть небольшими порциями (100–300 г).
-
Употребление легко усваиваемой белковой пищи.
-
Щадящий температурный режим — холодные и горячие блюда раздражают поджелудочную, необходимо употреблять тёплую пищу.
-
Исключение из меню жареного и острого: рекомендуется варка, приготовление на пару или запекание.
-
Тщательное пережевывание, поскольку при ферментной недостаточности организму очень трудно переварить крупные куски пищи.
-
Ограниченное потребления соли.
-
Не пить сразу после еды, поскольку можно уменьшить концентрацию желудочного сока и помешать пищеварению.
Когда показан прием ферментов
Человеку, не имеющему проблемы с пищеварением и не испытывающему патологических симптомов, прием ферментов просто не нужен, так как организм должен производить достаточное их количество самостоятельно. Но в иных случаях дополнительные ферменты все же необходимы:
-
Хронический панкреатит.
-
Другие хронические, аутоиммунные заболевания.
-
Рак поджелудочной железы.
-
Опухоли поджелудочной железы или двенадцатиперстной кишки.
-
Высокий уровень воспаления.
-
Высокий уровень триглицеридов.
-
Паразитарные инфекции.
-
Алкоголизм.
-
Недавняя операция по удалению поджелудочной железы.
-
Возрастная ферментная недостаточность.
-
Наличие изжоги, вздутия, повышенного газообразования, нарушения всасывания, запоров и диареи.
-
Сниженный иммунитет.
-
Если долго не получается набрать вес.
-
После отравления.
-
При интенсивных физических нагрузках.
-
Пожилой возраст.
Сейчас мы видим все больше исследований о связи между кишечником и мозгом – что может увеличить эффективность лечения детей с расстройствами аутистического спектра (РАС). Одно из таких исследований показало, что в группе детей, принимающих пищеварительные ферменты в течение 3 месяцев, наблюдалось значительное улучшение эмоциональной реакции, снижение аутистического балла, нормализация поведения и проявлений патологических желудочно-кишечных симптомов.
Виды ферментных добавок
Панкреатические ферментные добавки получают как из растительных, так и из животных источников — папайи, ананаса и домашнего скота.
Большинство вариантов содержат панкреатин, который представляет собой комбинацию всех трех групп панкреатических ферментов.

Виды ферментов:
-
Амилаза — фермент, расщепляющий углеводы.
-
Липаза — фермент, способствующий расщеплению жиров.
-
Протеаза и пептидаза — ферменты, способствующие расщеплению белков.
-
Папаин — участвует в переваривании мяса.
-
Альфа-галктозидаза — фермент, который помогает переваривать сложные углеводы с высоким газообразующим потенциалом (бобовые, зерновые, масличные, корнеплоды).
-
Бета-глюканаза — помогает переваривать клетчатку зерновых и дрожжей.
-
Бета-галактозидаза (лактаза) — фермент, который катализирует расщепление лактозы.
-
Пектиназа — расщепляет пектины из фруктов.
-
Фитаза — расщепляет фитиновую кислоту.
-
Инвертаза — расщепляет сахарозу.
-
Целлюлаза — расщепляет растительную клетчатку.
Выбор схемы лечения ферментной недостаточности определяется лечащим врачом, поскольку каждый случай требует индивидуального комплексного подхода.
Многое в выборе зависит от:
-
Вида основного заболевания.
-
Характера ферментной недостаточности.
-
Выраженности боли.
-
Результатов лабораторных анализов.
Только с учетом всех этих факторов можно выбрать адекватное лечение и добиться положительного результата.
Рекомендации по приему ферментов
-
Пищеварительные ферменты не являются универсальной добавкой.
-
Если у вас проблемы с желчным пузырем, приобретите пищеварительные ферменты с большим количеством липазы и желчных солей. Но не забывайте, что волшебной таблетки не существует и здоровье желчного пузыря необходимо восстанавливать с помощью рационального питания.
-
Если у вас непереносимость лактозы, в единичных случаях можно принять добавку с лактазой, чтобы помочь организму расщепить молочный сахар.
-
Если у вас аутоиммунное или воспалительное заболевание, обсудите со специалистом возможность приема протеолитических ферментов, которые помогают переваривать белки.
-
Ищите капсулы замедленного высвобождения, которые покрыты специальной кишечнорастворимой оболочкой, чтобы предотвратить разрушение кишечных и поджелудочных ферментов в желудке.
-
Дозировка ферментов индивидуальна и зависит от таких факторов, как история заболевания и масса тела.
-
Обязательно храните ферментные продукты в сухом прохладном месте и следите за их сроком годности.
В какое время следует принимать пищеварительные ферменты?
Принимайте пищеварительные ферменты примерно за 10 минут до приема пищи или с первым кусочком пищи. Протеолитические добавки можно принимать между приемами пищи в дополнение к пищеварительным ферментам. Начните с приема низкой дозы ферментов, например, с одного приема в день, и корректируйте дозировку по мере необходимости в зависимости от вашей реакции.

Какую дозу пищеварительных ферментов следует принимать?
Дозировка зависит от конкретного принимаемого продукта. Всегда внимательно читайте этикетки, так как прием большой дозы ферментов может вызвать побочные эффекты.
Панкреатические ферменты дозируются в соответствии с единицами липазы. Взрослым рекомендуется начинать прием панкреатических ферментов в дозах от 10 000 до 20 000 единиц липазы с перекусами или от 20 000 до 40 000 единиц липазы с основными приемами пищи. Во избежание побочных эффектов не превышайте 2500 единиц липазы на 1 килограмм веса вашего тела за один прием пищи.
Не стоит забывать, что некоторые продукты (особенно те, которые являются сырыми или ферментированными) могут обеспечить вас естественными пищеварительными ферментами. Попробуйте включить в свой рацион продукты в сыром, термически необработанном виде.
Безопасно ли принимать пищеварительные ферменты?
В большинстве случаев да, большинство людей хорошо переносят их прием, однако побочные эффекты пищеварительных ферментов все же наблюдаются. Это может произойти при слишком высоких дозировках и проявиться следующим образом:
-
Расстройство желудка, боли в животе и спазмы в брюшной полости.
-
Диарея.
-
Тошнота.
-
Газы и вздутие живота.
-
Головная боль и головокружение.
-
Изменения уровня сахара в крови.
-
Изменения стула.
-
Аллергические реакции.
Остановимся на последнем пункте. Признаками того, что у вашего организма возникает аллергическая реакция на ингредиенты в добавке пищеварительных ферментов, являются:
-
Затрудненное дыхание, изменение голоса или хрипы.
-
Отек рта, лица, губ, языка или горла.
-
Чувство стеснения в груди.
-
Кожная сыпь и зуд.
В таком случае необходимо немедленно закончить прием добавок и подобрать другой, более подходящий для вас вариант совместно с врачом или нутрициологом.
Что касается взаимодействия пищеварительных ферментов с лекарствами, то они, как правило, не представляют опасности при одновременном приеме. Однако, возможны некоторые взаимодействия пищеварительных ферментов, в том числе со следующими препаратами: Варфарин, Миглитол и Акарбоза.
Принимайте пищеварительные ферменты отдельно от кальций-содержащих или магний-содержащих антацидов, так как их совместный прием может снизить эффективность энзимов.
Важно помнить о том, что ферментативная недостаточность не носит самостоятельный характер. Она всегда является симптомом какого-либо заболевания. Поэтому очень важно следить за своим здоровьем!
19 Октября 2012 г.
Причины возникновения недостаточности ферментов поджелудочной железы
Поджелудочная железа выполняет эндокринную и экзокринную функции. Эндокринная функция состоит в выработке инсулина и глюкагона – гормонов, регулирующих углеводный обмен, экзокринная – в образовании и депонировании ферментов, расщепляющих пищевые вещества.
При поступлении пищи в желудочно-кишечный тракт поджелудочная железа выделяет ферменты, поступающие в тонкий кишечник, а также бикарбонаты, нейтрализующие соляную кислоту и поддерживающие щелочную среду в 12-перстной кишке, необходимую для нормальной работы поджелудочной железы.
В норме поджелудочная железа выделяет панкреатический сок в количестве от 50 до 250 мл (в зависимости от возраста). С помощью панкреатических ферментов (амилазы, липазы, протеаз) происходит расщепление пищевых веществ, начиная с 12-перстной кишки и далее в полости кишечника.
К развитию относительной ферментной недостаточности могут приводить самые разные причины:
- повреждение клеток железы лекарственными препаратами;
- нарушение обменных процессов (метаболические процессы);
- инфекции;
- обструкция (повреждение) протока поджелудочной железы;
- врожденные патологии поджелудочной железы;
- недостаточная активация ферментов при дефиците желчи;
- дискинезия 12-перстной кишки и тонкой кишки, в результате чего нарушается смешивание ферментов с пищевым комком;
- нарушение флоры кишечника (дисбактериоз);
- дефицит белка;
- желчнокаменная болезнь, целиакия, воспалительные заболевания кишечника (неспецифический язвенный колит и болезнь Крона);
- абсолютная недостаточность поджелудочной железы обусловлена уменьшением объема функционирующей поджелудочной железы.
Симптомы недостаточности ферментов поджелудочной железы
- жидкий стул;
- метеоризм;
- боли в животе;
- тошнота и рецидивирующая рвота;
- снижение аппетита;
- общая слабость;
- снижение физической активности;
- похудание;
- отставание в росте у детей, при тяжелых формах недостаточности.
Важный диагностический признак недостаточности ферментов поджелудочной железы — в первую очередь изменение характера стула, так как проявления недостаточности фермента липазы развиваются раньше снижения активности других ферментов (амилазы и протеаз). По экспериментальным расчетам, недостаточность липазы при проявлении патологии может достигать 300 тысяч единиц в сутки. Стул становится объемным, обильным (полифекалия), каловые массы становятся сероватыми, жирными (плохо смываются), появляется зловонный гнилостный запах.
Диагностика патологий поджелудочной железы
- Исследования крови – общий и биохимический анализы.
- Исследование уровня сахара.
- Исследование мочи – содержание панкреатических ферментов.
- Исследование кала – общий анализ кала и исследование эластазы в анализе кала.
- УЗИ органов брюшной полости.
- Компьютерная томография и магнитно-резонансная томография (КТ и МРТ).
- Эндоскопическая ретроградная панкреатохолангиография.
Лечение недостаточности ферментов поджелудочной железы

Лечение панкреатической недостаточности направлено на ликвидацию нарушений переваривания жиров, белков и углеводов и включает в себя назначение соответствующей высококалорийной диеты и заместительной терапии полиферментными препаратами.
Доза и длительность приема ферментного препарата подбираются индивидуально и зависят от выраженности недостаточности – симптоматики, массы тела, возраста, содержания действующего вещества в препарате и его формы выпуска.
На базе ГУТА КЛИНИК есть возможность провести полный спектр лабораторной диагностики для выявления причин развития ферментативной недостаточности поджелудочной железы. Диагностика проводится на экспертном оборудовании американского и европейского производства от лидеров по созданию медицинской техники премиум-класса. Опытные специалисты в соответствии с индивидуальными показаниями подберут оптимальную схему лечения, в котором вы нуждаетесь, и очень быстро приведут ваше здоровье в норму.
Заместительная ферментная терапия при панкреатической недостаточности
Статьи
И.В. Маев, профессор, д.м.н. Ю.А. Кучерявый, к.м.н.
Кафедра пропедевтики внутренних болезней и гастроэнтерологии МГМСУ
(зав. кафедрой проф. И.В. Маев)
Лечение экзокринной панкреатической недостаточности до сих пор остается сложной задачей, что объясняется многофакторностью ее патогенеза и сложностью выбора оптимальной схемы терапии или наиболее эффективного препарата. В статье освещены патофизиологические и фармакологические аспекты заместительной ферментной терапии, показывающие необходимость индивидуального подхода к каждому пациенту с учетом степени экзокринной недостаточности, уровня желудочного кислотообразования, бактериальной контаминации тонкой кишки и др. Разработанные в последние годы галенические формы ферментных препаратов, существенно улучшающие смешивание и сегрегацию протеаз и липазы непосредственно к их субстратам, значительно повышают качество заместительной терапии при панкреатической недостаточности. Применение таблетированных полиферментных препаратов, покрытых оболочкой, защищающей препарат от соляной кислоты в желудке практически бесполезно; только препараты последних поколений, содержащие минимикросферы панкреатина, покрытые энтеросолюбильной оболочкой, достоверно и дозозависимо уменьшают стеаторею. Знание практикующим врачом принципов заместительной ферментной терапии определяет адекватность назначенного лечения и прогноз течения болезни.
Ключевые слова: панкреатическая недостаточность, хронический панкреатит, лечение, панкреатин
Синдром внешнесекреторной недостаточности поджелудочной железы (ПЖ) обусловлен уменьшением массы ее функционирующей экзокринной паренхимы в результате атрофии, фиброза, неоплазии, либо нарушением оттока панкреатического секрета в двенадцатиперстную кишку (ДПК) в силу блока выводных протоков ПЖ конкрементом, опухолью, густым и вязким секретом. Кроме того, выделяют так называемую вторичную панкреатическую недостаточность, когда панкреатические ферменты не активируются, либо инактивируются в кишечнике (Таблица 1). Важное значение имеет развитие атрофических изменений слизистой проксимального отдела тонкой кишки, когда уменьшается число I-клеток и S-клеток, секретирующих холецистокинин и секретин, соответственно. Дефицит эндогенного секретина вызывает нарушения целого ряда функций органов пищеварения: повышается давление в ДПК и в панкреатических протоках, отмечается спазм сфинктера Одди, снижается объем панкреатического сока и бикарбонатов. В результате уменьшается секреция жидкой части панкреатического сока, что приводит к его сгущению и повышению в нем концентрации белка, а следовательно, к увеличению вязкости и снижению скорости оттока секрета.
Клиническая манифестация экзокринной недостаточности ПЖ зависит от ряда вторичных факторов, включающих особенности гастринтестинальной моторики, желудочной, билиарной и тонкокишечной секреции, абсорбции, секреции гормонов и последствий абдоминальной хирургии (состояние после резекции желудка и гастрэктомии, холецистэктомии, билиодигестивного шунтирования и др.). Коррекция вышеуказанных нарушений может не только способствовать уменьшению проявлений внешнесекреторной панкреатической недостаточности, но и полному ее купированию. Поэтому многие авторы и предпочитают разделение экзокринной недостаточности ПЖ на первичную и вторичную. Следует отметить, что в ряде случаев вторичная панкреатическая недостаточность может развиться как на фоне сохранной экзокринной функции ПЖ, так и не фоне первичной внешнесекреторной недостаточности, значительно усугубляя ее.
Таблица 1
Причины панкреатической недостаточности
| Первичная панкреатическая недостаточность |
Вторичная панкреатическая недостаточность |
| – Хронический панкреатит – Муковисцидоз – Липоматоз ПЖ взрослых (при ожирении) – Резекция ПЖ, панкреатэктомия – Изолированная недостаточность липазы – Синдром Швахмана – Синдром Йохансона-Близзарда – Агенезия, гипоплазия ПЖ – Рак ПЖ — инфильтративный рост с субтотальным замещением функционирующей паренхимы без нарушения оттока — локальное поражение ПЖ с развитием блока (прорастание, сдавление) главного панкреатического протока |
– Заболевания слизистой оболочки тонкой кишки (уменьшение секретиновой и холецистокининовой стимуляции на ПЖ) – Гастринома (инактивация ферментов ПЖ) – Анастомоз по Бильрот II (плохое перемешивание пищевого комка с ферментами ПЖ) – Врожденная недостаточность энтерокиназы – Недостаточность поступления белков с пищей – Желчнокаменная болезнь, постхолецистэктомический синдром, циррозы печени (дефицит желчных кислот, асинхронизм поступления в ДПК желчи и панкреатического сока) |
Патофизиологические аспекты заместительной ферментной терапии. ПЖ обладает огромной резервной возможностью секреции ферментов, поскольку в физиологических условиях она продуцирует около двух литров панкреатического сока в сутки, содержащего в 10 раз больше ферментов и зимогенов, чем требуется для нормального переваривания пищи (физиологическая гиперсекреция) [13,16]. Значит, для развития синдрома мальабсорбции секреторная возможность должна снизиться существенно, примерно до уровня 5-10% от величины физиологической гиперсекреции, или, другими словами, от «нормы», что и было показано в ряде экспериментальных и клинических исследований [13,19,22,26].
На первый взгляд, лечение синдрома мальабсорбции, возникающего у больных с внешнесекреторной недостаточностью ПЖ, кажется достаточно простым. Действительно, банальный пероральный прием экзогенных панкреатических ферментов с заместительной целью должен быть весьма эффективным. Однако, полная коррекция клинических проявлений панкреатической недостаточности достигается не так часто, что связано с множеством различных факторов, анализ которых мы представим ниже.
Несмотря на широкий спектр различных нозологий, приводящих к экзокринной недостаточности ПЖ, наиболее частой причиной развития данного синдрома является хронический панкреатит (ХП). Патогенез внешнесекреторной недостаточности наиболее изучен именно при ХП, что обусловлено не только частой встречаемостью ХП, но и относительно благоприятным прогнозом течения по сравнению с раком ПЖ, наследственными заболеваниями и аномалиями развития, состояниями после оперативных вмешательств на ПЖ. Именно поэтому в данной статье мы будем говорить преимущественно о внешнесекреторной недостаточности ПЖ у больных ХП.
По мере увеличения длительности ХП секреция ферментов все более уменьшается, причем дефицит липазы выражен в большей степени и развивается раньше, чем дефицит трипсина. Это может быть объяснено следующим:
1. Считается, что у больных ХП в первую очередь снижается панкреатическая секреция именно липазы, а уже в дальнейшем происходит снижение секреции амилазы и протеаз [14,16], однако причины этих нарушений до сих пор не совсем понятны.
2. Липаза по сравнению с амилазой и протеазами в большей степени подвергается инактивации протеолитическим гидролизом [28,30].
3. Недостаточность панкреатических протеаз может быть компенсирована кишечными протеазами и пептидазами, панкреатической амилазы – амилазами слюны и кишечника. Компенсаторные возможности слюнной и желудочной липазы относительно других панкреатических ферментов значительно ниже, и не могут предотвратить появление стеатореи [29,38,45].
4. При экзокринной недостаточности ПЖ наряду со снижением синтеза панкреатических ферментов наблюдается снижение секреции бикарбонатов, что приводит к прогрессирующему падению рН в ДПК. При рН ниже 5,0 липаза разрушается быстрее, чем другие ферменты. Кроме того, при снижении интрадуоденального рН происходит снижение преципитации желчных кислот, нарушается формирование мицелл, вследствие чего дополнительно нарушается всасывание жиров [44,45].
Как было обсуждено ранее, экзогенное поступление липазы в ДПК превышающее 5-10% от нормальной концентрации фермента должно сопровождаться редукцией стеатореи [37]. Однако, в эксперименте у пациентов, коррекция экзокринной недостаточности ПЖ достигалась вне зависимости от принимаемого препарата и его дозы, определяясь только концентрацией липазы в ДПК [23,43]. Можно предположить, что это было обусловлено гиперсекрецией соляной кислоты и инактивацией ферментов в просвете двенадцатиперстной и тощей кишки [31]. Так, после приема ферментов внутрь более активный трипсин противостоит неблагоприятному действию низких значений рН в желудке и ДПК. Поэтому любой препарат панкреатина, принятый в достаточном количестве (более 10% от максимального количества, секретируемого за 4 ч пищеварительного периода), устранит азоторею, но не стеаторею. При таких условиях стеаторея всегда уменьшится, но не исчезнет, если только у больного нет сопутствующей ахлоргидрии [3]. Однако при добавлении к заместительной ферментной терапии антисекреторных средств (с целью повышения рН в двенадцатиперстной кишке) стеаторея исчезает у 40% больных [36].
Таким образом, развитие стеатореи при ХП в большей степени обусловлено нарушением панкреатического липолиза в результате снижения синтеза панкреатической липазы, нарушением секреции бикарбонатов с ацидификацией ДПК и преципитацией желчных кислот.
Краткая характеристика полиферментных препаратов.
Полиферментные препараты – это комбинированные многокомпонентные лекарственные средства, преимущественно животного происхождения, основным действующим субстратом которых является панкреатин в чистом виде или в комбинации с дополнительными компонентами (желчными кислотами, гемицеллюлазой, симетиконом, адсорбентами и др.) [5].
В настоящее время фармакологический рынок чрезвычайно насыщен различными по составу и клиническим эффектам полиферментными препаратами, однако их основным компонентом является экстракт ПЖ — панкреатин, содержащий протеазы, липазу и амилазу. Полиферментные препараты, в зависимости от комбинации входящих в их состав компонентов, можно разделить на несколько групп [8,5,10]:
- Экстракты слизистой оболочки желудка, основным действующим веществом которых является пепсин (абомин, пепсидил, ацидинпепсин).
- Панкреатические энзимы, в состав которых входит амилаза, липаза и трипсин (панкреатин, панцитрат, мезим-форте, креон, ликреаза и т.д.).
- Комбинированные препараты, содержащие помимо панкреатина компоненты желчи, гемицеллюлазу, симетикон и др. (фестал, дигестал, панстал, энзистал, панкреофлат и др.).
- Комбинированные ферменты, содержащие животные ферменты (панкреатин) в сочетании с растительными энзимами, витаминами (вобэнзим), комбицин (панкреатин и экстракт рисового грибка).
- Собственно растительные энзимы, представленные папаином, грибковой амилазой, протеазой, липазой и другими фер.ментами (пепфиз, ораза).
- Ферменты, содержащие лактазу (лактраза, тилактаза).
Применение первой группы ферментов у больных панкреатитами показано только при сочетании тяжелой внешнесекреторной недостаточности ПЖ и атрофического гастрита. Препараты 2-4 групп содержат животный панкреатин, но в связи с различным составом и, соответственно, фармакологическим эффектом они не являются взаимозаменяемыми и имеют четкие показания к применению.
На наш взгляд наиболее универсальными средствами, нормализующими пищеварение при синдромах мальдигестии и мальабсорбции, являются препараты панкреатина, не оказывающие влияния на функцию желудка, печени, моторику билиарной системы и кишечника. Эти ферменты обеспечивают достаточный спектр пищевари.тельной активности и способствуют купирова.нию таких клинических признаков как тошнота, урчание в животе, метео.ризм, стеато-, креато- и амилорея. Входящая в полиферментный комплекс амилаза расщепляет преимущественно внеклеточные полисаха.риды до простых сахаров — сахарозы и мальтозы, практически не участвуя в ги.дролизе растительной клетчатки. Протеазы в препаратах панкреатина пре.имущественно представлены химотрипсином и трипсином. Липаза участвует в гидролизе нейтрального жира.
Комбинированные препараты наряду с панкреати.ном содержат желчные кислоты, гемицеллюлазу, симетикон, растительные желчегонные (куркума) и др. Введение в препарат желчных кислот существенно из.меняет его действие на функцию пищеварительных желез и моторику желудочно-кишечного тракта. Увеличивается панкреатичес.кая секреция и холерез, стимулируется моторика кишеч.ника и желчного пузыря. В усло.виях микробной контаминации кишечника происходит их деконъюгация, что в некоторых случаях способствует активации цАМФ энтероцитов с последующим развитием осмотической и секреторной диареи. Ферментные препараты, содержащие желчные кислоты противопоказаны больным с отечными и болевыми формами ХП, поскольку они увеличивают секрецию ПЖ, стимулируют перистальтику кишечника и моторику желчного пузыря, увеличивают внутрикишечное осмотическое давление и, следовательно, болевой абдоминальный синдром.
Показания для заместительной ферментной терапии при ХП с внешнесекреторной недостаточностью [7]:
1. стеаторея при потере с калом более 15 г жира в сутки;
2. прогрессирующая трофологическая недостаточность;
3. стойкий диарейный синдром и диспептические жалобы.
Фармакологические аспекты заместительной полиферментной терапии. Основная цель заместительной терапии панкреатическими ферментами заключается в обеспечении достаточной активности липазы в ДПК. Известно, что воздействие соляной кислоты на панкреатические ферменты приводит к разрушению до 90% их количества, поэтому путем преодоления кислотного желудочного барьера явилось создание галенических форм полиферментных препаратов в кислотоустойчивой оболочке. Использование препарата, имеющего такую оболочку, увеличивает всасывание жиров в среднем на 20% по сравнению с сопоставимой дозой панкреатина без оболочки [27].
Если постпрандиальный рН в желудке зависит как от индивидуальных особенностей секреции, так и от количества пищи и времени ее нахождения в желудке, то интрадуоденальный рН зависит от остаточной секреции бикарбонатов ПЖ, секреции бикарбонатов тонкой кишкой, от разведения объемом, а также от количества соляной и желчных кислот. Поэтому при использовании панкреатических ферментов с кислотоустойчивой оболочкой интрагастральный рН не должен превышать 5, так как в этом случае ферменты будут освобождаться от энтеросолюбильной оболочки уже в желудке. Если это произойдет, то часть ферментов у пациентов с нарушенной моторной функцией будет необратимо разрушена при реацидификации. С другой стороны внутрижелудочное высвобождение панкреатических ферментов может сдвигать баланс защиты слизистой оболочки желудка в сторону усиления факторов агрессии, провоцируя эрозивно-язвенные поражения. Этот механизм часто реализуется у пациентов с дуоденогастральным рефлюксом, являющимся самостоятельным агрессивным фактором за счет негативного влияния желчных кислот, лизолицетина и фосфолипаз на слизистую желудка. В то же время, интрадуоденальный рН должен быть не ниже 5,5 для адекватного высвобождения ферментов в ДПК.
Важнейшими факторами, затрудняющими проведение эффективной заместительной ферментной терапии является асинхронный гастродуоденальный транспорт ферментных препаратов и пищевого комка, что наблюдается при нарушениях пассажа (сахарный диабет, стеноз привратника, состояние после ваготомии, автономные нейропатии и т.д.), а также при применении ферментных препаратов сравнительно большого размера.
Большинство ферментных препаратов выпускается в виде драже или таблеток в кишечно-растворимых оболочках, что защищает ферменты от высвобождения в желудке и разрушения соляной кислотой желудочного сока. Размер большинства таблеток или драже составляет 5 мм и более. Тем не менее, известно, что из желудка одновременно с пищей могут эвакуироваться твердые частицы, диаметр которых составляет не более 2 мм при оптимальном размере 1,4 мм [33]. Более крупные частицы, в частности ферментные препараты в таблетках или драже, эвакуируются в межпищеварительный период, когда пищевой химус отсутствует в ДПК. В результате препараты не смешиваются с пищей и недостаточно активно участвуют в процессах пищеварения [8]. Если таблетка или драже длительное время находятся в желудке, энтеросолюбильная оболочка разрушается, а находящиеся внутри ферменты инактивируются [1].
Одним из вариантов возможного решения этой задачи явилось появление на фармакологическом рынке препаратов, содержащих кислотоустойчивые ферменты растительного и грибкового происхождения, не нуждающихся в кислотозащитной оболочке. Однако, эффективность применения кислотоустойчивый липазы грибкового происхождения значительно уступает препаратам панкреатина [40]. По данным A.Suzuki et al. в экспериментах на собаках бактериальная липаза оказалась в 75 раз менее эффективной, чем свиная – стеаторею удавалось устранить назначением 240 мг бактериального фермента или 18 мг фермента свиного происхождения [41].
Поскольку максимальное физиологическое постпрандиальное поступление панкреатической липазы составляет приблизительно 140000 ЕД/час в течение 4 часов после еды [13], а мальабсорбция не развивается, если в двенадцатиперстную кишку попадает более 5% от нормальной максимальной продукции фермента, то для коррекции стеатореи необходимо обеспечить поступление около 28000 ЕД липазы в течение 4 часов постпрандиального периода. В настоящее время имеется большое количество различных полиферментных препаратов, содержание липазы в которых достаточно сильно варьирует (в пределах 0-25000). Соответственно для коррекции стеатореи необходимо использовать препараты только с высоким содержанием липазы [15]. Однако, на практике наиболее часто применяемыми оказываются коммерчески доступные препараты с содержанием липазы в одной таблетке (драже) в пределах 3500-6000 ЕД. Соответственно, минимально эффективной разовой дозой для коррекции стеатореи будет прием по крайней мере 5-8 драже или таблеток. Однако, данные относительные расчеты, несмотря на свою показательность, не учитывают того факта, что большая часть применяемой липазы может быть инактивирована либо не активирована у больных с преимущественно вторичным механизмом панкреатической недостаточности. В этом случае следует говорить не о 5-8 таблетках, а скорее – о 20-30 на прием пищи, что невозможно по психологическим причинам. Таким образом становится понятно, почему традиционно используемое меньшее количество экзогенно принимаемых ферментов уменьшает стеаторею, но не ликвидирует ее.
Поэтому, неоспоримым является мнение, что применение энтеросолюбильных таблетированных полиферментных препаратов панкреатина, особенно в традиционных дозах, и ферментных препаратов растительного происхождения для лечения экзокринной недостаточности ПЖ практически бесполезно [18].
В дополнение к кислотной инактивации панкреатических ферментов была исследована роль протеолитических ферментов в инактивации липазы [15,37], однако клиническое значение этого механизма до сих пор не доказано. В экспериментах in vitro было показано, что быстрая инактивация липазы различными панкреатическими препаратами обратно коррелировала с активацией трипсина, а ингибирование трипсина его ингибитором значительно увеличивало время функционирования липазы [34]. Предположительно протеолитическая инактивация липазы может быть предотвращена при увеличении соотношения липаза/трипсин относительно физиологического уровня и улучшением смешивания панкреатина с белком, содержащимся в пище [34], связывающим трипсин, как в качестве субстрата, так и за счет природных ингибиторов трипсина, в обилии содержащихся в пище, особенно растительной [25]. У пациентов с алкогольным ХП, соотношение активности протеаз к липазе в дуоденальном соке высокое ввиду значительного превалирования трипсина и химотрипсина в панкреатическом секрете. Протеолитическая инактивация липазы у этих пациентов в патогенезе экзокринной недостаточности более важна, чем при нормальной функции ПЖ. Следует отметить, что у больных алкогольным ХП часто используют панкреатические ферменты с высоким содержанием протеаз для купирования боли, однако, при этом усиливается инактивация эндогенной липазы [24,34,42]. Этот факт достаточно часто отмечен в различных публикациях, где анализировались причины низкой эффективности коррекции стеатореи у больных ХП [18,34,40,42].
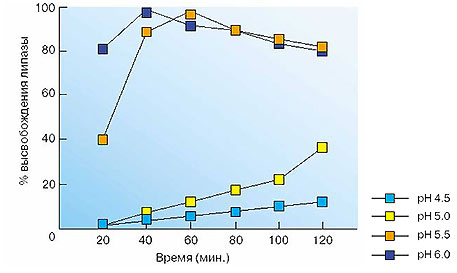
Для обеспечения быстрого и гомогенного смешивания ферментов с пищевым химусом, предотвращения внутрижелудочной инактивации и адекватного пассажа из желудка в ДПК были созданы ферментные препараты панкреатина нового поколения в виде микротаблеток (панцитрат) и микросфер (креон, ликреаза), диаметр которых не превышает 2 мм. Препараты покрыты энтеросолюбильными оболочками и заключены в желатиновые капсулы. При попадании в желудок желатиновые капсулы быстро растворяются, микросферы или микротаблетки смешиваются с пищей и постепенно поступают в ДПК. При рН дуоденального содержимого выше 5,5 оболочки растворяются, и ферменты начинают действовать на большой поверхности (Рис. 1). При этом, практически воспроизводятся физиологические процессы пищеварения, когда панкреатический сок выделяется порциями в ответ на периодическое поступление пищи из желудка. Препарат Креон также характеризуется оптимальным соотношением активности липазы и колипазы, высоким содержанием карбоксилэстеролипазы и фосфолипазы А2 для наиболее эффективного расщепления жиров.
Рис. 1. Характеристики растворимости микросфер Креона, выраженные как процент высвобождения липазы при рН от 4,5 до 6,0.
(По S.N.Atkinson с изм., [11])
Таким образом, именно микрокапсулированные и микротаблетированные препараты можно отнести к самым современным полиферментным препаратам для заместительной ферментной терапии, в том числе отвечающим современным требованиям к данным препаратам, сформулированным на основании экпериментальных, теоретических, биохимических и клинических работ, описанных выше [1, 5, 7]:
- препараты должны быть животного происхождения;
- содержание достаточного количества ферментов (содержание липазы на один прием пищи до 30000 ЕД);
- наличие энтеросолюбильной оболочки;
- равномерное и быстрое перемешивание с пищей;
- одновременный пассаж ферментов с пищей через привратник в ДПК;
- быстрое освобождение ферментов в верхних отделах тонкой кишки;
- отсутствие желчных кислот.
- безопасность, отсутствие токсичности.
Поэтому, препаратами первого выбора при ХП с экзокринной недостаточностью можно считать креон и панцитрат. Широко используемый мезим-форте в дозах 3-6 таблеток в сутки можно использовать только для коррекции дисфункции ПЖ, возникающей при погрешностях в питании. В то время, как креон с активностью 25000 ЕД липазы способен полностью заменить экзокринную функцию ПЖ [10]. Панцитрат – препарат с высоким содержанием трипсина в одной капсуле (от 500 до 1250 ЕД). При этом, как было показано выше, протеазы, прежде всего трипсин, являются главными ингибиторами липазы. Известно, что в препаратах с высоким содержанием протеаз липаза интенсивно разрушается содержащимися в этом же препарате протеазами [7]. Этот эффект несколько ограничивает применение панцитрата для лечения экзокринной недостаточности.
Соответственно, лекарственным средством, полностью удовлетворяющим вышеуказанным требованиям и используемым в последнее время, является высокоактивный полиферментный препарат в виде минимикросфер (Креон 10000 и Креон 25000), покрытых энтеросолюбильной оболочкой. Этот препарат выгодно отличается от своего предшественника креона 8000 и аналогичных препаратов других производителей тем, что средний размер минимикросфер уменьшен до 1 мм. Это обеспечивает иную, чем при применении микросфер и микротаблеток фармакокинетику, способствует оптимальному перемешиванию с пищей и, соответственно, повышает эффективность препарата в среднем на 25% [1]. Решение уменьшить размер микросфер опиралось на результаты исследований J.H.Meyer et al., показавших в эксперименте на здоровых добровольцах, что из желудка быстрее эвакуировались микросферы диаметром 1 мм независимо от количества принимаемой с ферментом пищи [33].
Побочные эффекты полиферментной терапии возникают нечасто и обычно не носят тяжелого характера. Наиболее показательны в этом отношении исследования H.Friess et al. применявших у здоровых добровольцев в течение 4 недель панкреатин в суточной дозе 360000 (!) ЕД липолитической активности. По данным проведенных исследований авторами не только не найдено адаптационных изменений экзо- и эндокринной функции ПЖ, изменений ее размеров, но и не было отмечено существенных побочных эффектов [20], что лишний раз характеризует препараты панкреатина как достаточно безопасные.
К редким возможным побочным эффектам, возникающим при приеме полиферментных препаратов, следует отнести [7]: болезненные ощущения в ротовой полости; раздражение кожи в перианальной области; дискомфорт в животе; гиперурикемию; аллергические реакции; нарушение всасывания фолиевой кислоты (образование комплексов). Наиболее тяжелое осложнение, возникающее при длительном приеме очень высоких доз полиферментных препаратов – фиброз терминальной части подвздошной кишки и правых отделов ободочной кишки, или фиброзная колонопатия.
Хотя ее патогенез до сих пор не известен, появление этой нозологии однозначно связано с длительным приемом высоких доз полиферментных препаратов, превышающих 50000 Ед липазы на 1 кг веса в сутки [12]. До установления данной взаимосвязи было зарегистрировано всего около 60 случаев по всех странах. Фиброзная колонопатия наиболее часто проявляется метеоризмом и болевым абдоминальным синдромом, на рентгенограммах выявляется утолщение стенки кишечника и сужение просвета кишки. При биопсии определяется выраженное разрастание в подслизистом слое зрелой фиброзной ткани. Считается, что это ятрогенное осложнение обусловлено кополимерами метакриловой кислоты, являющихся компонентами энтеросолюбильных оболочек большинства полиферментных препаратов. Поскольку в Креоне кишечнорастворимая оболочка состоит из гидроксипропилметилцелюлозы, его прием является более безопасным [35].
Стратегия заместительной ферментной терапии.
Лечение внешнесекреторной недостаточности ПЖ носит комплексный характер и включает специфическую нутритивную коррекцию, этиотропную и заместительную терапию экзокринной недостаточности, а также симтоматические средства. Этиотропная терапия ХП с внешнесекреторной недостаточностью ПЖ имеет значение только при некоторых этиологических формах ХП. Это обусловлено тем, что при развитии панкреатической недостаточности происходит потеря до 90% функционирующей экзокринной паренхимы ПЖ и этиотропная терапия направлена преимущественно на предотвращение прогрессирования заболевания с максимальным сохранением оставшейся функциональной паренхимы, особенно эндокринного аппарата ПЖ. Классическими примерами этиотропных подходов к терапии является исключение приема алкоголя у больных алкогольным ХП, терапия кортикостероидами при аутоиммунном ХП. Возможно проведение оперативного лечения у больных желчнокаменной болезнью, вентильными конкрементами фатерова соска, рубцовым стенозом сфинктера Одди и другими формами обструктивного ХП. В отношении прочих причин развития ХП этиотропная терапия не разработана, либо не эффективна на данной стадии заболевания.
Нутритивная поддержка складывается из рекомендаций общего характера: исключение алкоголя и табакокурения вне зависимости от этиологии заболевания, высокое содержание белка в рационе (до 150 г/сутки), снижение на 50% от нормы содержания в пище жиров. Рекомендуются преимущественно среднецепочечные триглицериды, моно- и полиненасыщенные жирные кислоты, которые легче перевариваются панкреатической липазой и всасываются без образования мицелл. Пищевой рацион обогащается витаминами, в первую очередь жирорастворимыми. Рекомендуется принимать витаминно-минеральные комплексы, содержащие высокие дозы витаминов и микроэлементов с антиоксидантными свойствами. У больных с развитием трофологической недостаточности в зависимости от тяжести состояния назначается парентеральное, энтеральное, либо комбинированное питание.
Ферментные препараты при ХП с внешнесекреторной недостаточностью назначают пожизненно, однако доза может варьировать в зависимости от многих факторов, в том числе и от соблюдения больным диеты. Таким образом, решение о выборе дозы ферментного препарата должно приниматься индивидуально для каждого больного. Мы считаем, что при выборе концентрации активности ферментов, входящих в состав препарата, можно руководствоваться данными активности фекальной эластазы, снижение содержания которой свидетельствует о выраженности экзокринной недостаточности ПЖ. Эластазный тест в настоящее время самый информативный из неинвазивных методов диагностики внешнесекреторной недостаточности ПЖ и, в то же время он широко доступен. Ряд проведенных нами исследований, где использовалась методика подбора дозы полиферментного препарата у больных ХП, показал клиническую целесообразность ориентации на уровень фекальной эластазы при первичном выборе дозы [5,6]. В зависимости от уровня диагностированной по данным эластазного теста внешнесекреторной недостаточности назначается дифференцированная полиферментная терапия (Таблица 2). Согласно табличным данным, больным ХП с нормальной экзокринной функцией ПЖ можно назначать курсовой прием креона в дозе до 50000 ЕД липазной активности в сутки с целью коррекции симптомов диспепсии, при метеоризме и болевом абдоминальном синдроме. Больным с экзокринной недостаточностью рекомендуются более высокие стартовые дозы полиферментных препаратов.
Таблица 2.
Рекомендации по подбору дозы полиферментного препарата* у больных ХП в соответствии с данными фекальной эластазы
| Состояние экзокринной функции ПЖ | Данные эластазы кала (мкг/г) | Рекомендуемая доза препарата ЕД FIP липазы в сутки |
| Нормальная экзокринная функция ПЖ | Более 200 | 50 000 (1 капсула Креона 10 000 – 5 раз в день) |
| Умеренно выраженная экзокринная недостаточность | 100-199 | 100 000 (2 капсулы Креона 10 000 – 5 раз в день) |
| Выраженная экзокринная недостаточность | Менее 100 | 150 000 (1 капсула Креона 25 000 – 6 раз в день) |
Примечание: * только для микрокапсулированных препаратов панкреатина в энтеросолюбильной оболочке (креон, ликреаза)
Поскольку большинство больных, страдающих панкреатитом с внешнесекреторной недостаточностью, соблюдают диету, придерживаясь рекомендации частого дробного питания, у них, как правило, все приемы пищи равнозначны, и можно принимать ферменты по схеме, указанной в таблице 2. Если же диета пациента состоит из 3 традиционных приемов пищи и 2-3 промежуточных, то рекомендуется прием креона до 30000 ЕД липазы в основные приемы пищи и 10000-20000 ЕД – на промежуточные в зависимости от степени экзокринной недостаточности ПЖ. Для достижения максимального эффекта ферментные препараты должны приниматься в самом начале еды и, по возможности, фракционно во время еды (при приеме более 1 капсулы).
Несмотря на правильный выбор ферментного препарата для заместительной терапии и его стартовой дозы, последнюю нередко приходится корректировать, как ввиду ее возможной неэффективности, так и при ее эффективности – с целью попытки уменьшения суточной дозы для достижения более экономичной схемы терапии. Для этого больные должны быть детально проинструктированы о режиме приема препаратов, поскольку для обеспечения оптимального воздействия лекарственных средств нужны определенные усилия со стороны пациентов — четкое выполнение данных им рекомендаций. Поэтому в последнее время большое значение придается достижению комплайнса – хорошей совместной работы врача и пациента. Подробно алгоритм назначения полиферментных препаратов больным ХП с экзокринной недостаточностью представлен на рисунке 2.
При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критерием адекватности подобранной дозы пищеварительных ферментов служит увеличение массы тела, нормализация стула (менее 3 раз в день), уменьшение метеоризма.
Рис. 2. Алгоритм заместительной терапии.
Причины неэффективности заместительной ферментной терапии могут быть следующими:
— неправильно установленный диагноз;
— наличие сопутствующей ХП патологии, утяжеляющей синдром мальабсорбции и требующий специфического лечения (целиакия, воспалительные заболевания кишечника, тиреотоксикоз, глистные инвазии и т.д.);
— назначение препаратов панкреатина, не имеющих кислотозащитной оболочки (панкреаль Киршнера) без блокаторов желудочной секреции;
— назначение таблетированных препаратов панкреатина в энтеросолюбильной оболочке (асинхронный гастродуоденальный транспорт);
— назначение желчьсодержащих препаратов, усиливающих перистальтику и вызывающих осмотическую диарею;
— назначение неадекватно низких доз ферментов (в том числе микрокапсулированных) для снижения общей стоимости лечения;
— нарушение комплайнса (нарушения в диете, произвольное изменение доз, времени и кратности приема полиферментных препаратов),
— недоучет возможных механизмов, приводящих к вторичной панкреатической недостаточности (желудочная гиперсекреция с ацидификацией ДПК, цирроз печени, синдром избыточного бактериального роста, гипермоторные кишечные нарушения, постгастрорезекционные расстройства и т.д.).
У части больных с синдромом внешнесекреторной недостаточности ПЖ ускорен транзит содержимого по кишечнику, что требует назначения препаратов, ослабляющих кишечную перистальтику (имодиум, дюспаталин и др.). С симптоматическими целями могут применяться короткие курсы вяжущих и обволакивающих средств. Следует помнить, что моторика кишечника очень часто нарушена у больных сахарным диабетом и у пациентов, перенесших ваготомию (обе ситуации у пациентов с ХП, к сожалению, не редкость), кроме того, часто встречается синдром избыточного бактериального роста, снижающие эффективность заместительной полиферментной терапии [32]. Поэтому считается, что для наиболее адекватной терапии экзокринной недостаточности необходимо обязательное включение в состав лечебного комплекса препаратов, устраняющих нарушения микробиоценоза кишечника (про- и пребиотики) [9]. Предпочтение следует отдавать препаратам с пребиотическими свойствами, стимулирующим, в отличие от пробиотиков, рост собственной микрофлоры, что не вызывает лишней антигенной нагрузки на организм [2].
Как мы отмечали ранее, низкие значения интрадуоденального рН приводят к инактивации принимаемых с заместительной целью полиферментных препаратов. Даже в случае приема микросфер креона при интрадуоденальных значениях рН менее 4, растворение энтеросолюбильной оболочки произойдет только в проксимальном отделе тощей кишки, что не приведет к адекватной коррекции мальдигестии. Кроме того, при низких значениях дуоденального pH уменьшается концентрация мицелл желчных кислот и липидов, что вызывает преципитацию желчных кислот даже при нормальной постпрандиальной секреции желчи у пациентов с экзокринной недостаточностью ПЖ. Поэтому для достижения максимального терапевтического действия ферментов рекомендуется сочетать их прием с антацидами, блокаторами H2-рецепторов гистамина или ингибиторами протонной помпы, причем дозы и режим приема этих препаратов подбираются индивидуально. Полная редукция стеатореи на фоне применения данных препаратов достигается редко, хотя желудочный и дуоденальный pH поддерживался на уровне pH 5 в течение долгого времени [37]. В случае, если блокаторы Н2-рецепторов гистамина не эффективны в купировании стеатореи, показано применение ингибиторов протонной помпы [21], которые к настоящему времени себя хорошо зарекомендовали в комплексной терапии внешнесекреторной недостаточности ПЖ [4, 17,39]. По данным E.P. DiMagno в случае неэффективности заместительной ферментной терапии (прием до 90 000 ЕД липазы на прием пищи) в отношении стеатореи, введение омепразола в комплексную терапию увеличивает всасывание жиров на 40% [17]. По нашим данным [4] у больных с внешнесекреторной недостаточностью ПЖ тяжелой степени, резистентных к терапии креоном в высоких дозах достаточно эффективным оказался современный ингибитор протонной помпы – рабепразол, назначение которого привело к редукции стеатореи, диарейного синдрома и метеоризма более, чем у 70% больных, причем у части пациентов дозы полиферментного препарата были уменьшены.
В заключение следует отметить, что лечение экзокринной панкреатической недостаточности остается сложной задачей, требует комплексного подхода; при выборе схемы консервативного лечения необходим индивидуальный подход в каждом отдельно взятом случае с учетом степени экзокринной и трофологической недостаточности, выраженности болевого абдоминального синдрома и эндокринных расстройств. Разработанные в последние годы галенические формы ферментных препаратов, существенно улучшающие смешивание и сегрегацию протеаз и липазы непосредственно к их субстратам, значительно повышают качество заместительной терапии при панкреатической недостаточности. Применение таблетированных полиферментных препаратов, покрытых оболочкой, защищающей препарат от соляной кислоты в желудке практически бесполезно; только препараты последних поколений, содержащие минимикросферы панкреатина, покрытые энтеросолюбильной оболочкой, достоверно и дозозависимо уменьшают стеаторею. Знание практикующим врачом принципов заместительной ферментной терапии определяет адекватность назначенного лечения и прогноз течения болезни.
.Литература
- Белоусова Е.А., Златкина А.Р., Морозова Н.А., Тишкина Н.Н. Старые и новые аспекты применения ферментных препаратов в гастроэнтерологии // Фарматека. – 2003. — №7. – С.39-44.
- Гриневич В.Б., Богданов И.В., Саблин О.А. Клинические и фармакоэкономические аспекты полиферментной заместительной терапии // Клин. перспект. гастроэнтерол., гепатол. – 2004. — №2. – с.16-23.
- ДиМагно Е.П. Межпищеварительная и стимулированная экзокринная панкреатическая секреция у человека в физиологических условиях и при патологии и последствия ее нарушений // Физиология и патофизиология желудочно-кишечного тракта / Под ред. Дж. М. Полак, С.Р. Блума, Н.А. Райта, А.Г. Батлера; Пер. с англ. – М.: Медицина, 1989. – С.302-321.
- Кучерявый Ю.А. Оценка эффективности комбинированной антисекреторной и полиферментной терапии при хроническом панкреатите с тяжелой внешнесекреторной недостаточностью // Рос. журн. гастроэнтерол., гепатол., колопроктол. – 2004. — №2. – с.78-83.
- Маев И.В., Кучерявый Ю.А. Полиферментные препараты в гастроэнтерологической практике // Врач. – 2003. — №10. – с.59-61.
- Маев И.В., Кучерявый Ю.А. Дозозависимая терапия полиферментными препаратами в энтеросолюбильной оболочке при хроническом билиарнозависимом панкреатите // Врач. – 2003. — №12. – с.35-38.
- Охлобыстин А.В. Применение препаратов пищеварительных ферментов в гастроэнтерологии // Клин. перспект. гастроэнтерол., гепатол. – 2001. – №2. – с.34-38.
- Саблин О.А., Бутенко Е.В. Ферментные препараты в гастроэнтерологии // Consilium medicum. – 2004. – Прил.№1 (Гастроэнтерология). – С.11-17.
- Старостин Б.Д. Комбинированная терапия хронического панкреатита (двойное слепое плацебо-контролируемое пилотное исследование) // Эксп. и клин. гастроэнтерол. – 2003. — №3. – С.58-65.
- Щербаков П.Л. Ферментные препараты при заболеваниях поджелудочной железы // Клин. мед. – 2001. — №11. – С.71-74.
- Atkinson S.N. A comparative study of the enzyme activity, acid resistance and dissolution characteristics of four enteric coated microsphere preparations of pancreatin // Eur. J. Clin. Res. — 1991. — Vol.1. – P.37-45.
- Bansi D.S., Price A., Russell C., Sarner M. Fibrosing colonopathy in an adult owing to over use of pancreatic enzyme supplements // Gut. – 2000. — Vol. 46 (2). – P.283-285.
- DiMagno E.P., Go V.L.W., Summerskill W.H.J. Relationship between pancreatic enzyme output and malabsorption in severe pancreatic insufficiency // N. Engl. J. Med. – 1973. – Vol.288. – P.813-815.
- DiMagno E.P., Malagelada J.R., Go V.L.W. Relationship between alcoholism and pancreatic insufficiency // Ann. NY Acad. Sci. – 1975. — Vol.252. – P.200-207.
- DiMagno E.P., Malagelada J.R., Go V.L.W. et al. Fate of orally ingested enzymes in pancreatic insufficiency: comparison of two dosage schedules // N. Engl. J. Med. – 1977. — Vol.296. – Р.1318.
- DiMagno E.P., Clain J.E., Layer P. Chronic pancreatitis. – In: Go V.L.W. et al. The Pancreas: Biology, Pathobiology, and diseases. – New York: Raven Press, 1993. – Р.665-706.
- DiMagno E.P. Gastric acid suppression and treatment of severe exocrine pancreatic insufficiency // Best Pract. Res. Clin. Gastroenterol. – 2001. — Vol. 15 (3). – P.477-486.
- Dobrilla G. Management of chronic pancreatitis. Focus on enzyme replacement therapy // Int. J. Pancreatol. – 1989. — Vol.5. – Р.17-29.
- Dutta S., Hubbard V., Appler M. Critical evaluation of the therapeutic efficacy of a pH sensitive enteric-coated pancreatic enzyme preparation in the treatment of exocrine pancreatic insufficiency secondary to cystic fibrosis // Dig. Dis. Sci. – 1988. — Vol.33. – Р.1237-1244.
- Friess H., Kleeff J., Malfertheiner P. et al. Influence of high-dose pancreatic enzyme treatment on pancreatic function in healthy volunteers // Int. J. Pancreatol. – 1998. — Vol. 23 (2). – P.115-123.
- Heijerman H.G., Lamers C.B., Bakker W. Omeprazole enhances the efficacy of pancreatin (pancrease) in cystic fibrosis // Ann. Intern. Med. – 1991. — Vol.114. – Р.200.
- Ihse I., Arnesjoe B., Kugelberg C. et al. Intestinal activities of trypsin, lipase and phospholipase after a test meal. An evaluation of 474 examination // Scand. J. Gastroenterol. – 1977. — Vol.12. – Р.663-668.
- Ihse I., Lilja P., Lundquist I. Intestinal concentrations of pancreatic enzymes following pancreatic replacement therapy // Scand. J. Gastroenterol. – 1980. — Vol.15. – Р.137-144.
- Isaksson G., Ihse I. Pain reduction by an oral pancreatic enzyme preparation in chronic pancreatitis // Dig. Dis. Sci. – 1983. — Vol.28. – Р.97-102.
- Kelly D.G., Bentley K.J., Sandberg R.J. et al. Do nutrients and bile in human duodenal juice effect the survival of lipase activity? Possible clinical implications // Gastroenterology – 1988. — Vol.94. – A.222.
- Lankisch P.G., Creutzfeldt W. Therapy of exocrine and endocrine pancreatic insufficiency. – In Creutzfeldt W., ed. Clinics in Gastroenterology. – Philadelphia: W.B. Saunders, 1984. – Р.985-999.
- Lankisch P.G., Buchler M., Mossner J. A primer of pancreatitis. – Berlin: Springer- Verlag, 1997.
- Layer P., Go V.L.W., DiMagno E.P. Fate of pancreatic enzymes during small intestinal aboral transit in humans // Am. J. Physiol. – 1986. — Vol.251. – P.475-480.
- Layer P., Zinsmeister A., DiMagno E.P. Effects of decreasing intraluminal amylase activity on starch digestion and postprandial gastrointestinal function in humans // Gastroenterol. – 1986. — Vol.91. – P.41-48.
- Layer P., Jansen J., Cherian N. et al. Feedback regulation of human pancreatic secretion // Gastroenterol. – 1990. — Vol.98. – P.1311-1319.
- Legg E.F., Spencer A.M. Studies on the stability of pancreatic enzymes in duodenal fluid to storage temperature and pH // Clin. Chim. Acta. – 1975. — Vol.65. – P.175-179.
- Madsen J.L., Graff J., Philipsen E.K. et al. Bile acid malabsorption or disturbed intestinal permeability in patients treated with enzyme substitution for exocrine pancreatic insufficiency is not caused by bacterial overgrowth // Pancreas. – 2003. — Vol. 26 (2). – P.130-133.
- Meyer J.H., Elashoff J., Porter-Fink V. et al. Human postprandial gastric empting of 1-3 millimeter spheres // Gastroenterol. – 1988. – Vol.94. – P.1315-1325.
- Pap А, Varrо V. Proteolytic inactivation of lipase as a possible cause of the uneven results obtained with enzyme substitution in pancreatic insufficiency // Hepatogastroenterol. – 1984. — Vol.31. – Р.47-50.
- Pounder R.E. Pancreatic enzyme supplements and fibrosing colonopathy. In: J.K. Aronson (Ed.). Side Effects of Drug Annual 20. – 1997. — Chapter 36. – Р.322.
- Regan P.T., Malagelada J.R., DiMagno E.P. et al. Comparative effects of antacids, cimetidine and enteric coating on the therapeutic response to oral enzymes in severe pancreatic insufficiency // Dig. Dis. Sci. – 1982. — Vol.27. – Р.485-490.
- Regan P.T., Malagelada J.R., DiMagno E.P. et al. Comperative effects of antacids, cimetidine, and enteric coating on the therapeutic response to oral enzymes in severe pancreatic insufficiency // N. Engl. J. Med. – 1977. — Vol.297. – Р.854-858.
- Regan P.T., Malagelada J.R., DiMagno E.P., Go V.L.W. Reduced intraluminal bile acid concentrations and fat maldigestion in pancreatic insufficiency: correction by treatment // Gastroenterol. – 1979. — Vol.77. — P.285-289.
- Sarner M. Treatment of pancreatic exocrine deficiency // World J. Surg. – 2003. — Vol.27(11). – P.1192-1195.
- Schneider M.U., Knoll-Ruzicka M.L., Domschke S. et al. Pancreatic enzyme replacement therapy: comparative effects of conventional and enteric-coated microspheric pancreatin and acid stable fungal enzyme preparations on steatorrhea in chronic pancreatitis // Hepatogastroenterol. –1985. – Vol.32. – Р.97-102.
- Suzuki A., Mizumoto A., Rerknimitr R. et al. Effect of bacterial or porcrine lipase with low- or high-fat diets on nutrient absorption in pancreatic-insufficient dogs // Gastroenterol. – 1999. – Vol. 116 (2). – P.431-437.
- Thiruvengadam R., DiMagno E.P. Inactivation of human lipase by proteases // Am. J. Physiol. – 1988. — Vol.255. – Р.476-481.
- Worning H. The effect of enzyme substitution in patients with pancreatic insufficiency // Scand. J. Gastroenterol. – 1980. — Vol.15. – Р.529-533.
- Zentler-Munro P.L., Fitzpatrick W.J.F., Batten J.C., Northfield T.C. Effect of intrajejunal acidity on aqueous phase bile acid and lipid concentrations in pancreatic steatorrhea due to cystic fibrosis // Gut. – 1984. — Vol.25. — P.500-507.
- Zentler-Munro P.L., Northfield T.C. Review: pancreatic enzyme replacement – applied physiology and pharmacology // Aliment. Pharmacol. Ther. – 1987. — Vol.1. — P.575-592.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)

Пищеварительные ферменты — что это?
Крылатое выражение «ты то, что ты ешь» действительно несет в себе определенную мудрость. Но точнее было бы сказать «ты то, что ты перевариваешь». И в этом нам помогают пищеварительные ферменты, или энзимы, ключ к хорошему пищеварению, здоровому кишечнику и получению всех необходимых питательных веществ.
Как ни странно, но до относительно недавнего времени о механизме работы пищеварительной системы было известно немного. Сегодня количество заболеваний, связанных с нарушением всасывания питательных веществ из-за недостатка пищеварительных ферментов, возрастает.
Почему же эти ферменты так важны? Роль пищеварительных энзимов в первую очередь в том, чтобы выступать в роли катализаторов для ускорения специфических, жизненно важных химических реакций в организме.
Они помогают расщеплять крупные молекулы на частицы, которые легче усваивать. Эти частицы и использует организм для поддержания оптимальной работы и здоровья.
Что такое пищеварительные ферменты?
Пищеварительные ферменты определяются как «ферменты, которые используются в пищеварительной системе».
Все энзимы являются катализаторами, которые заставляют молекулы изменять свою форму. Эти ферменты помогают нам переваривать пищу путем расщепления макромолекул на более мелкие для того, чтобы кишечник мог усвоить все содержащиеся в них питательные вещества, а затем распространить их по организму.
Типы
Все основные пищеварительные ферменты можно разделить на три класса:
- протеолитические ферменты, необходимые для метаболизма белков.
- липазы, которые необходимы для переваривания жиров.
- амилазы, необходимые для расщепления углеводов.
В организме человека встречается несколько типов энзимов, в том числе:
- Амилаза. Она содержится в слюне и панкреатическом соке, превращает крупные молекулы крахмала в мальтозу. Амилаза необходима для метаболизма углеводов, крахмала и сахаров, которые преобладают преимущественно в растительных продуктах (картофеле, фруктах, овощах, крупе и т. д.).
- Пепсин. Он находится в желудочном соке. Пепсин помогает расщеплять белок на более мелкие единицы полипептиды.
- Липаза. Ее вырабатывает поджелудочная железа и секретирует в тонком кишечнике. После соединения с желчью липаза превращает жиры и триглицериды в жирные кислоты. Она необходима для правильного переваривания таких продуктов, как орехи, масла, яйца, мясо и молочные продукты.
- Трипсин и химотрипсин. Эти эндопептидазы продолжают расщеплять полипептицы на еще более мелкие частицы.
- Целлюлаза. Она помогает переваривать продукты с высоким содержанием клетчатки, например, брокколи, спаржу, фасоль, которые могут вызвать газообразование.
- Экзопептидаза, карбоксипептидаза и аминопептидаза. Они помогают высвобождать отдельные аминокислоты.
- Лактаза. Она превращает лактозу в глюкозу и галактозу.
- Сахараза. Расщепляет сахарозу на глюкозу и фруктозу.
- Мальтаза. Превращает сахарную мальтозу в более мелкие молекулы глюкозы.
- Другие ферменты, которые способствуют усвоению сахара/углеводов, включают в себя инвертазу, глюкоамилазу и альфа-галактозидазу.
Как работают пищеварительные ферменты?
Пищеварение – это сложный процесс, который начинается с пережевывания пищи, когда происходит выделение энзимов в слюну. Большую часть работы выполняют желудочно-кишечные жидкости, которые содержат пищеварительные ферменты, влияющие на определенные питательные вещества (жиры, углеводы и белки).
Вырабатывая специфические ферменты, мы помогаем всасываться различным видам пищи. Другими словами, наш организм производит ферменты, специфичные для углеводов, белков и жиров.
Пищеварительные ферменты не просто полезны, они жизненно необходимы. Они превращают сложную еду в легко усваиваемые соединения, включая аминокислоты, жирные кислоты, холестерин, простые сахара и нуклеиновые кислоты (которые помогают строить ДНК).
Ферменты синтезируются и секретируются в различных частях пищеварительного тракта, в том числе в ротовой полости, желудке и поджелудочной железе.
Ниже мы чуть более подробно описали 6 основных стадий процесса переваривания, который начинается с пережевывания, запускающего секрецию пищеварительных ферментов в желудочно-кишечном тракте:
- Слюнная амилаза, вырабатываемая в ротовой полости, является первым пищеварительным ферментом, который участвует в усвоении молекул. И этот процесс продолжается и после того, как пища попадет в желудок.
- Затем париетальные клетки желудка начинают высвобождение кислот, пепсина и других энзимов, включая панкреатическую амилазу. Начинается процесс расщепления частично переваренной пищи в химус (полужидкую массу частично переваренной пищи).
- Желудочный сок нейтрализует действие слюнной амилазы, способствуя работе панкреатической амилазы.
- Приблизительно спустя час химус перемещается в двенадцатиперстную кишку, где кислотность вызывает высвобождение гормона секретина.
- Это, в свою очередь, заставляет поджелудочную железу вырабатывать гормоны, бикарбонат, желчь и различные пищеварительные ферменты, из которых наиболее важными являются липаза, трипсин, амилаза и нуклеаза.
- Бикарбонат изменяет среду химуса с кислотной на щелочную, что не только позволяет ферментам расщеплять пищу, но и убивает бактерии, которые не могут выжить в подобных условиях.
На этом этапе бóльшая часть работы сделана. Однако людям, страдающим недостатком пищеварительных ферментов необходима поддержка в виде пищевых добавок.
В продаже даже существуют пищеварительные ферменты для кошек и собак, ведь животные тоже могут страдать этим недугом.
Кому нужны ферменты? (Признаки дефицита)
Ответ на этот вопрос может включать в себя намного больше людей, чем Вы могли бы подозревать.
Такие симптомы, как вздутие живота, газообразование, боли в животе и усталость, могут быть связаны с невозможностью полностью переварить пищу. В этом случае этим людям может помочь дополнительный прием пищеварительных ферментов. К другим признакам, указывающим на дефицит ферментов, могут относиться:
- Кислотный рефлюкс
- Диспепсия (боль или неприятные ощущения в верхней части области желудка)
- Тяга к определенным продуктам
- Проблемы с щитовидной железой
- Изжога, несварение, отрыжка
- Истончение и выпадение волос
- Сухая или тусклая кожа
- Проблемы с концентрацией или туман в голове
- Усталость по утрам
- Проблемы со сном
- Артрит или боль в суставах
- Слабость в мышцах, усталость перед тренировкой
- Перепады настроения, депрессия и раздражительность
- Головные боли и мигрени
- Ухудшение симптомов ПМС
Люди, страдающие следующими заболеваниями, возможно, будут чувствовать себя лучше при дополнительном приеме пищеварительных ферментов:
1. Заболевания органов пищеварения
Если Вы страдаете каким-либо заболеванием, связанным с желудочно-кишечным трактом, например, кислотным рефлюксом, повышенным газообразованием, вздутием живота, «дырявым» кишечником, синдромом раздраженного кишечника (СРК), болезнью Крона, язвенным колитом, дивертикулитом, нарушением всасывания, диареей или запором, то пищеварительные энзимы могут Вам помочь.
Они могут «успокоить» органы пищеварения, уменьшить боль в животе, вздутие, которые связаны с заболеваниями кишечника.
2. Возрастной дефицит ферментов
С возрастом среда в желудке становится более щелочной, что мешает выработке достаточного количества ферментов поджелудочной железой.
Помимо сопутствующих заболеваний с возрастом увеличивается риск развития пищеварительных проблем, связанных с недостатком желудочного сока или пищеварительных ферментов. Довольно часто это приводит к возникновению кислотного рефлюкса.
3. Гипохлоргидрия
Гипохлоргидрия (недостаточное количество желудочного сока) затрудняет усвоение минералов, витаминов и других элементов из пищи, в результате чего возникает дефицит питательных веществ.
4. Заболевания печени и другие заболевания, связанные с ферментами
Часто заболевания печени влекут за собой сопутствующий дефицит пищеварительных энзимов. Наиболее распространенным является дефицит альфа-1 антитрипсина, генетическое нарушение, которое встречается у одного человека из 1 500.
Симптомы могут включать в себя ненамеренную потерю веса, повторяющиеся респираторные инфекции, усталость и учащенное сердцебиение.
К заболеваниям, диагностика которых может быть не связана с пониженной выработкой пищеварительных ферментов, относятся:
- Болезнь Крона
- Дефицит железа или витамина В12
- Дефицит витамина D
К симптомам дефицита энзимов можно также отнести:
- Изменения стула. Стул может стать более бледным, жирным или всплывать в воде.
- Жалобы, связанные с желудочно-кишечным трактом. Вздутие живота, диарея, особенно в течение часа после приема пищи, метеоризм и расстройство желудка могут быть признаками недостатка ферментов.
5. Недостаточность поджелудочной железы
Недостаточность поджелудочной железы представляет собой неспособность поджелудочной выделять ферменты, необходимые для пищеварения. Эта распространенная проблема среди людей, страдающих раком поджелудочной железы.
Прием препаратов, содержащих ферменты поджелудочной железы (заместительная терапия), может быть полезен для пациентов с раком поджелудочной, хроническим панкреатитом, муковисцидозом, а также пациентам, перенесшим операцию на кишечнике, для ускорения заживления.
Природные источники
Многие сырые овощи и фрукты содержат ферменты, которые улучшают пищеварение.
Сырые фрукты и овощи, произрастающие на хорошей и питательной почве, являются самыми лучшими натуральными источниками пищеварительных ферментов. Постарайтесь включить в свой рацион такие продукты, как:
- ананас
- папайя
- киви
- кефир
- йогурт
- бананы
- манго
- мисо, соевый соус и темпе (ферментированные соевые продукты)
- квашеная капуста
- кимчи
- авокадо
- яблочный уксус
- сырой мед
- пчелиная пыльца
Препараты, содержащие пищеварительные ферменты, преимущественно производятся с использованием следующих источников:
- Фрукты, в основном, ананас и папайя. Бромелаин, фермент, получаемый из ананаса, расщепляет широкий спектр белков, обладает противовоспалительными свойствами и может выдерживать широкий диапазон рН (кислота-щелочь). Папаин, фермент, получаемый из свежей папайи, эффективно способствует расщеплению как маленьких, так и больших белков.
- Животные. К таким препаратам относится панкреатин, получаемый из быка или свиньи.
- Растения. Эти препараты получают из пробиотиков, дрожжей и грибков.
Пищевые добавки
Так как белки, сахара, крахмал и жиры требуют определенных видов ферментов, лучше всего принимать препараты, включающие в себя все эти разновидности.
Многие специалисты считают, что наиболее эффективными являются препараты, в который присутствует полный комплекс энзимов, улучшающих пищеварение. Ищите добавки, которые включают в себя следующие ферменты:
- альфа-галактозидаза (его получают из грибка аспергилла черного, считается, что он способствует перевариванию углеводов).
- амилаза (вырабатывается слюнными железами)
- целлюлаза
- глюкоамилаза
- инвертаза
- лактаза
- липаза
- мальт-диастаза
- протеаза (или кислая протеаза)
- бета-глюканаза
- пектиназа
- фитаза
При выборе ферментов мы рекомендуем следовать следующим рекомендациям, основанным на симптомах и текущем состоянии здоровья:
- Если у Вас проблемы с желчным пузырем, и Вы находитесь в поиске природного средства для его лечения, то обратите внимание на препараты, содержащие липазу и желчные соли.
- В препаратах, содержащих бетаин гидрохлорид, непременно присутствует и пепсин.
- В некоторых препаратах может содержаться лактаза, которую до недавнего времени можно было приобрести только в виде отдельного лекарства. Этот фермент помогает людям, страдающим проблемами, которые связаны с усвоением сахара из молочных продуктов.
- Препараты с протеазой помогают усваивать белок. Они особенно будут полезны людям с аутоиммунными и воспалительными заболеваниями.
- Смеси с добавлением трав, таких как перечная мята и имбирь, также поддерживают пищеварение.
- Некоторым людям требуется больше ферментов поджелудочной железы, чем другим. По этой причине выбирайте препарат, исходя из Ваших личных потребностей. Большинство продуктов содержит некоторое количество панкреатина, который представляет собой комбинацию из трех ферментов поджелудочной железы.
Существуют ли пищевые ферменты для вегетарианцев?
Некоторые препараты содержат только ферменты растительного происхождения, которые вполне подойдут вегетарианцам и веганам. Они обычно содержат бромелаин, полученный из ананаса, и папаин из папайи.
Продукты, разработанные специально для веганов, как правило, содержат панкреатин, полученный из грибка аспергилла черного (Aspergillus niger). Чаще всего источником этого фермента является желчь быка или свиньи.
Кроме этого, некоторые препараты дополнительно содержат травы и специи. В них часто входит экстракт амлы, который не является ферментом, однако он используется в Аюрведической медицине в качестве растительного средства для улучшения общего состояния. Считается, что он работает в синергии с другими соединениями.
Когда следует принимать пищеварительные ферменты?

Для оптимальных результатов пищеварительные ферменты следует принимать за 10 минут до приема пищи или вместе с первым кусочком. Добавки протеазы можно принимать между приемами пищи в сочетании с другими энзимами.
Начните прием с двух раз в день и корректируйте дозировку по необходимости.
Можно ли принимать пробиотики и пищеварительные ферменты одновременно?
Да, ферменты необходимо принимать до еды, а пробиотики после или между приемами пищи.
Полезно получать пробиотики из ферментированных продуктов питания. Например, йогуртов, кефира, кимчи или сметаны. Пробиотики помогают нормализовывать микробиом кишечника, способствуя пищеварению и уменьшая такие симптомы, как газообразование и вздутие.
Польза для здоровья
Чем полезны пищеварительные ферменты? Преимущественно тем, что они помогают переваривать пищу. Энзимы следует принимать по следующим причинам:
- Помогают лечить «дырявый» кишечник и другие состояния, снимая напряжение с желудочно-кишечного тракта.
- Поддерживают здоровый баланс бактерий в кишечнике.
- Помогают организму расщеплять трудно перевариваемые белки и сахара, например, глютен, казеин и лактозу (молочный сахар).
- Значительно уменьшают симптомы кислотного рефлюкса и синдром раздраженного кишечника.
- Улучшают усвоение питательных веществ, предотвращая развитие дефицита.
- Естественным образом блокируют действие ингибиторов ферментов, которые присутствуют в таких продуктах, как орехи, зародыши пшеницы, яичные белки, семена, бобы и картофель.
При недостатке пищеварительных ферментов Вы можете испытывать запор. В этом случае может помочь дополнительный прием энзимов. Пищеварительные ферменты не связаны с потерей веса и не могут быть использованы для похудения. Однако они могут помочь избавиться от тяги к каким-либо определенным продуктам и способствовать более быстрому наступлению чувства сытости.
Использование в Традиционной китайской медицине и Аюрведе
Традиционная медицина применяет холистический метод лечения проблем с пищеварением, что подразумевает изменения в питании и образе жизни, а не прием препаратов. Пищеварительные ферменты в форме лекарственного средства стали доступны только 50 лет назад. До этого, пациентам рекомендовалось включать в свой рацион больше сырой пищи и продуктов, содержащих пробиотики.
Согласно древней медицинской системе Аюрведе пищеварение зависит от количества Агни, «пищеварительного огня». Считается, что Агни можно увеличить, если избавиться от причин несварения (например, прием пищи при стрессе или незадолго до сна), скорректировать рацион питания и укрепить органы пищеварения с помощью трав и домашних лекарств.
В Аюрведе специи играют важную роль в поддержании пищеварения. Особенно целебными считаются:
- имбирь
- куркума
- тмин
- кориандр
- фенхель
- кардамон
- пажитник
- корица
- розмарин
- шалфей
- орегано
Чтобы увеличить количество пищеварительного огня, необходимо пить травяной чай, который способствует работе ферментов. Такой чай можно приготовить, залив кипятком тмин, кориандр и фенхель (по 1/3 чайной ложки). Перед употреблением напиток необходимо процедить. Употребление папайи также может быть полезно, так как она содержит папаин, который помогает снять воспаление.
В Традиционной китайской медицине за пищеварение отвечает Ци, «жизненная энергия». Акупунктура, травы, движение и избавление от стресса в сочетании с растительными ферментами из продуктов питания помогут улучшить пищеварение и справиться с недомоганиями.
Для поддержания пищеварения чаще всего рекомендуют именно сырые фрукты и овощи, подвергнутые незначительной обработке.
К другим методам, улучшающим состояние желудочно-кишечного тракта, относятся:
- употребление местных/сезонных продуктов
- употребление органических необработанных продуктов без ГМО
- ограничение потребляемого сахара, жидкости во время приема пищи и холодных продуктов питания
- тщательное пережевывание пищи
- отказ от пищи за 2-3 часа до сна
- занятия йогой, тай чи, растяжкой и другими видами физических упражнения для увеличения аппетита
Риски и побочные эффекты
Пищеварительные ферменты могут быть опасны? Если Вы страдаете хроническими заболеваниями, то мы рекомендуем обратиться к врачу, который сможет подобрать Вам наиболее подходящие энзимы.
В зависимости от состояния здоровья специалист сможет назначить наиболее безопасные препараты. Если Вы страдали или страдаете заболеваниями печени или желчного пузыря, язвами, то перед приемом добавок обязательно проконсультируйтесь с доктором.
Несмотря на всю пользу пищеварительные ферменты могут вызывать побочные эффекты, среди которых:
- тошнота
- диарея
- спазмы в области живота
- газы
- головная боль
- отек
- головокружение
- изменение уровня сахара в крови
- аллергическая реакция
- изменение стула
Если Вы заметили у себя эти симптомы, прекратите прием ферментов и проконсультируйтесь с врачом.
Чаще всего нежелательные последствия возникают при слишком высокой дозировке или неправильном приеме препарата. По этой причине перед употреблением важно ознакомиться с инструкцией.
Ферменты поджелудочной железы и пищеварительные ферменты
Ферменты пищеварительной системы, или ферменты желудка, включают в себя ферменты поджелудочной железы, а также энзимы растительного и грибкового происхождения.
Ферменты поджелудочной железы присутствуют в восьми стаканах панкреатического сока, которые большинство из нас производят каждый день. Этот сок содержит пищеварительные энзимы, улучшающие пищеварение, и бикарбонат, который нейтрализует желудочный сок.
Ферменты поджелудочной железы обычно заканчиваются на –ин (трипсин или пепсин), в то время как другие ферменты обычно заканчиваются на –аза или –оза (фруктоза, лактоза, сахароза).
К энзимам, которые имеют дело преимущественно с жирами и аминокислотами, относятся:
- Липаза – превращает триглицериды в жирные кислоты и глицерин.
- Амилаза – превращает углеводы в простые сахара.
- Эластаза – расщепляет белок эластин.
- Трипсин – преобразует белки в аминокислоты.
- Химотрипсин – преобразует белки в аминокислоты.
- Нуклеаза – превращает нуклеиновые кислоты в нуклеотиды и нуклеозиды.
- Фосфолипаза – превращает фосфолипиды в жирные кислоты.
В организме человека ферменты производят слюнные железы, желудок, поджелудочная железа, печень и тонкий кишечник.
Поджелудочная железа производит желчные соли и кислоты, которые включают в себя воду, электролиты, аминокислоты, холестерин, жиры и билирубин. Все эти вещества поступают из печени через желчный пузырь.
Холевая и хенодезоксихолевая кислоты в сочетании с аминокислотами глицином и таурином производят желчные соли, которые очень важны для усвоения питательных веществ.
Заключение
- Пищеварительные ферменты помогают переваривать пищу путем расщепления крупных макромолекул на более мелкие, которые наш кишечник способен усвоить.
- Пищеварительные ферменты делятся на 3 класса: протеолитические ферменты, липазы и амилазы. Они метаболизируют различные макроэлементы.
- Дополнительный прием пищеварительных ферментов может быть полезен людям, страдающим воспалительным заболеванием кишечника, СРК, низким содержанием кислоты в желудке (гипохлоргидрия), дефицитом ферментов, недостаточностью поджелудочной железы, аутоиммунными заболеваниями, запором, диареей или вздутием.
- Источниками пищеварительных ферментов являются фрукты (особенно ананас и папайя), животные (бык и свинья), а также пробиотики, дрожжи и грибок. Лучше всего употреблять препараты, где присутствуют все основные виды ферментов.
- К продуктам, являющимся богатыми источниками пищеварительных ферментов, относятся ананас, папайя, киви, ферментированные молочные продукты, манго, мисо, квашеная капуста, кимчи, авокадо, пчелиная пыльца, яблочный уксус и сырой мед.
Вы можете оставить заявку на плановую госпитализацию на нашем сайте и мы свяжемся с Вами.