Сделайте первый шаг
запишитесь на прием к врачу!
Плацента – уникальный орган женского организма, появляющийся во время беременности и исчезающий после родов. Его задачей является обеспечение плода питательными веществами и кислородом, а также выведение продуктов его жизнедеятельности и защита от иммунной системы матери. Однако, при низкой плацентации этот же орган может и погубить ребенка, помешав ему выйти из родовых путей во время родов. Такая патология встречается довольно часто и может проявиться даже у здоровых женщин. Что ее провоцирует и можно ли снизить такие риски?
Что такое низкая плацента?
Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
- Полным. Плацента располагается внизу, полностью перекрывая канал шейки матки. Самостоятельные роды в этом случае невозможны и угрожают жизни ребенка и матери из-за высокой вероятности обширных кровотечений.
- Неполным. Плацента располагается в нижней части, но со смещением в сторону, поэтому перекрывает зев матки лишь частично. Такое предлежание также делает роды невозможными и опасными для матери или ребенка из-за высокого риска кровотечений.
- Низким. Плацента находится на расстоянии 7 см от цервикального канала, не перекрывая его. При таком ее расположении роды возможны, но требуют от врачей повышенного внимания. Если расстояние от плаценты до зева матки составляет менее 7 см, и она затрагивает край зева, такое предлежание называется краевым.
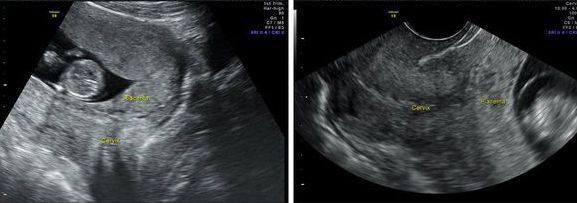
Нижнее предлежание – самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют. Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала. Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Сделайте первый шаг
запишитесь на прием к врачу!
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
- Анатомические аномалии матки. Форма этого органа напрямую влияет на то, куда «приплывет» плодное яйцо. Если у женщины имеются врожденные или приобретенные (например, после операции) нарушения анатомического строения матки, то шансы на низкую плацентацию существенно возрастают. К этой же категории можно отнести истмико-цервикальную недостаточность, заключающуюся в ослаблении мышц маточной шейки, которая не способна выдерживать внутриматочное давление.
- Повреждения эндометрия. Это нарушения строения слизистой оболочки матки, возникшие из-за инфекций, выскабливания при абортах, тяжелых родов, кесарева сечения и т. д. Также частой причиной низкой плацентации является эндометриоз (воспаление эндометрия), доброкачественные и злокачественные опухолевые образования, которые нарушают функционирование этого слоя.
- Плодный фактор. Закрепление оплодотворенного яйца в эндометрии осуществляется из-за ферментов, вырабатываемых эмбриональными оболочками. Иногда эта функция нарушается, и эмбрион опускается из фаллопиевой трубы слишком низко, внедряясь в слизистую в нижней части матки. Такие ситуации особенно часто возникают при гормональных или эндокринных нарушениях у женщины, воспалительных процессов в яичниках, маточных придатках и трубах.
- Повторные роды. Замечено, что с каждой последующей беременностью риск предлежания плаценты возрастает, особенно если предыдущая была осложненной. Вероятно, это связано с повреждением матки или эндометрия, а также с гормональными изменениями, которые происходят у женщин с возрастом.
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
- Кровотечения. Уже на 12-13 неделе у женщин с данной аномалией могут начаться маточные выделения с примесью крови, которые связаны с микроотслойками «детского места» от эндометрия. Наиболее часто этот симптом проявляется в последнем триместре беременности, когда плод вырастает до больших размеров и при движениях сильнее отрывает плаценту от матки. На поздних сроках даже небольшая нагрузка (кашель, чихание, запоры и т. д.) способны привести к обильным кровотечениям, угрожающим жизни матери и ее ребенка. Из-за периодической или постоянной потери крови у женщины часто наблюдаются симптомы анемии – головокружение, слабость, сниженное давление и уровня гемоглобина в крови.
- Высокое стояние маточного дна. По расположению верхней части матки врач обычно судит о степени развития беременности. При плацентарном предлежании маточное дно часто располагается слишком высоко, что может косвенно свидетельствовать о низком расположении плаценты.
- Предлежание плода. Расположение ребенка, матки и плаценты взаимозависимо. Поэтому тазовое или поперечное предлежание плода часто сопровождается низкой локализацией «детского места», о чем врач может судить по данным, полученным в ходе ультразвукового обследования пациентки.
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
- Малоинвазивностью. Ультразвуковое исследование при подозрении на низкое предлежание плаценты проводится абдоминально. Сканер располагается на внешней поверхности живота, врач не выполняет никаких разрезов, поэтому никаких рисков для ребенка или матери УЗИ не создает.
- Информативностью. Современные аппараты УЗИ имеют высокую разрешающую способность и точно визуализируют положение ребенка в матке. С их помощью врач может определить расположение плаценты, расстояние от ее кромки до маточного зева.
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Сделайте первый шаг
запишитесь на прием к врачу!
Чем грозит низкое плацентарное расположение?
Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
- Выкидыш или преждевременные роды. Вероятность такого исхода обусловлена тем, что при плацентарной недостаточности матка испытывает более высокие нагрузки, чем при нормальной беременности. Любое физическое напряжение и даже психический стресс могут вызвать интенсивные маточные сокращения, изгоняющие плод наружу. Притом вероятность этого сохраняется на протяжении всего срока беременности.
- Предлежание плода. Если плацента сформировалась низко на раннем сроке беременности, то риск неправильного расположения плода повышается на 50%. Развиваясь в животе матери, будущий ребенок стремится занять такую позицию, чтобы его голова как можно меньше соприкасалась с чем-либо – включая «детское место». Поперечное или тазовое предлежание плода делает невозможными естественные роды и является патологическим состоянием, угрожающим и ему самому, и его матери.
- Гипоксия плода. При нижнем предлежании плаценты ухудшается кровоснабжение эмбриона питательными веществами и кислородом. Хроническая и острая гипоксия вызывает необратимые изменения в головном мозге ребенка, задержку его внутриутробного развития, а во время родов способна привести к его смерти.
- Маточные кровотечения. Это осложнение грозит женщине с плацентарной недостаточностью на всем протяжении беременности. Особенно этот риск велик на поздних сроках, когда плод становится достаточно крупным и сильнее давит на стенки матки, повышая вероятность отслойки плаценты от эндометрия. Несильные, но регулярные кровотечения провоцируют развитие у матери анемии, которая, в свою очередь, является одной из причин хронической эмбриональной гипоксии. При сильном отслоении плаценты возможно развитие обширного кровоизлияния с геморрагическим шоком, фатальным и для женщины, и для ее ребенка.
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Сделайте первый шаг
запишитесь на прием к врачу!
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Низкое расположение плаценты
Низкое расположение плаценты – осложнение беременности, для которого характерна локализация детского места в нижнем сегменте матки, ближе, чем на 6 см от ее внутреннего зева. Опасность заключается в том, что аномалия никак не проявляется. Определить низкое расположение плаценты удается только во время ультразвукового сканирования или при развитии осложнений – повреждении, отслойке органа, сопровождающихся патологическими признаками. Лечение осуществляется амбулаторно, показан лечебно-охранительный режим и медикаментозная терапия. В большинстве случаев при низком расположении плаценты родоразрешение осуществляется с помощью кесарева сечения.
Общие сведения
Низкое расположение плаценты – акушерская аномалия, сопровождающаяся неправильным прикреплением детского места. При такой патологии присутствует риск гипоксии плода вследствие передавливания пуповины. Также низкое расположение плаценты грозит преждевременной ее отслойкой на поздних сроках беременности из-за давления плода. Наиболее подвержены низкой плацентации женщины старше 30 лет. При обнаружении низкого расположения плаценты прогноз далеко не всегда неблагоприятный. По мере увеличения матки в объеме присутствует высокая вероятность миграции детского места и его расположения в последующем на передней или задней стенке. При таком развитии событий беременность протекает нормально, и возможны роды естественным путем.
Как правило, низкое расположение плаценты выявляется во время УЗ-скрининга I триместра, однако ближе к 20-й неделе примерно в 70% случаев происходит миграция детского места, и диагноз снимается. К концу беременности такая патология сохраняется лишь у 5% пациенток. Если низкое расположение плаценты выявлено в III триместре, вероятность ее перемещения крайне мала.
Низкое расположение плаценты
Причины
Окончательно установить причины низкого расположения плаценты ученым не удается до сих пор. Однако на основании многочисленных исследований сделаны предположения о том, что аномальное прикрепление детского места происходит на фоне диффузной гиперплазии ворсинок хориона и краевого отмирания отдельных элементов децидуальной оболочки. Стать причиной таких изменений и привести к низкому расположению плаценты может истончение миометрия, развившееся в результате многочисленных абортов, выскабливаний и прочих гинекологических манипуляций. Риск возникновения акушерской аномалии повышается на фоне перенесенных ранее выкидышей, воспалительных и инфекционных заболеваний репродуктивных органов.
Низкое расположение плаценты часто диагностируется после кесарева сечения в результате формирования рубца на матке. С большей вероятностью патология развивается при многоплодной беременности, если у женщины в анамнезе было 3 и больше родов, на фоне доброкачественных заболеваний, к примеру, миомы. Врожденные аномалии матки, в частности, двурогая или седловидная матка, присутствие перегородок в полости органа, также увеличивают возможность низкого расположения плаценты. В группу повышенного риска входят пациентки, склонные к вредным привычкам, подверженные стрессам, выполняющие тяжелую физическую работу.
Классификация
В акушерстве диагностируют низкое расположение плаценты двух видов в зависимости от локализации эмбрионального органа по отношению к самой матке. Исходя из этого критерия, прогноз беременности также может быть разным. Выделяют следующие формы аномалии:
- Низкое расположение плаценты по задней стенке матки. Это более благоприятный вариант развития патологии. По мере увеличения матки в размере часто происходит миграция детского места. Соответственно, освобождается пространство для ребенка, роды с высокой вероятностью будут проходить через естественные пути.
- Низкое расположение плаценты по передней стенке матки. Диагностируется достаточно редко, однако имеет неблагоприятный прогноз. Если при локализации детского места на задней стенке оно склонно перемещаться кверху, то в данном случае по мере увеличения матки плацента будет «двигаться» книзу. При этом есть угроза частичного или полного перекрытия маточного зева. Переднее низкое расположение плаценты часто становится причиной обвития пуповиной, гипоксии плода, преждевременной отслойки плаценты.
Симптомы низкого расположения плаценты
Клинически низкое расположение плаценты в большинстве случае не проявляется. Обычно женщины хорошо себя чувствуют, а обнаружить аномальное прикрепление детского места удается во время планового акушерского УЗИ. Низкое расположение плаценты может сопровождаться патологической симптоматикой, если на его фоне начали развиваться осложнения. При преждевременной отслойке возможны тянущие боли в живот, крестце, кровотечение. Крайне редко данный диагноз способствует развитию позднего токсикоза. Кроме того, низкое расположение плаценты на поздних сроках гестации может привести к гипоксии плода. Дефицит кислорода проявляется снижением двигательной активности ребенка, учащенным или замедленным сердцебиением.
Диагностика и лечение
Выявить низкое расположение плаценты удается во время УЗ-скрининга I, II или III триместра беременности, которые назначаются акушером-гинекологом рутинно всем пациенткам на сроке 12, 20 и 30 недель соответственно. Определение аномального прикрепления детского места на ранних этапах не является критичным, так как ближе к середине гестации оно мигрирует и занимает правильную позицию без риска для здоровья женщины или плода. УЗИ при низком расположении показывает не только ее точную локализацию, но и толщину, уровень кровотока в сосудах, состояние плода. Оценка этих параметров позволяет заподозрить более серьезные осложнения, в частности, гипоксию, обвитие, начавшуюся отслойку.
Лечение низкого расположения плаценты зависит от срока гестации, а также общего состояния женщины и плода. Выявление аномалии в первом триместре не требует дополнительной терапии, достаточно ограничить физические нагрузки. С большой вероятностью детское место мигрирует по мере увеличения матки в объеме. Госпитализация при низком расположении плаценты показана при угрозе преждевременной отслойки, выраженной гипоксии плода или ближе к родам в период 35-36 недель для обследования пациентки и определения плана родоразрешения.
Низкое расположение плаценты требует коррекции режима дня. Пациентка должна как можно больше отдыхать. Важно полностью исключить психоэмоциональные и физические нагрузки, сексуальные контакты, так как все это может спровоцировать осложнения в виде отслойки. При низком расположении плаценты следует меньше ходить пешком, отказаться от поездок в общественном транспорте. Отдыхать рекомендуется в положении лежа, при этом следует приподнимать ножной конец, чтобы усилить приток крови к органам малого таза, в частности, к матке и плаценте.
Медикаментозное лечение при низком расположении плаценты не назначается. Ведение беременности при этом требует более тщательного наблюдения, скорее всего, консультация акушера-гинеколога будет назначаться чаще обычного. Коррекция состояния пациентки или плода осуществляется лишь при угрозе или развитии осложнений на фоне аномального прикрепления. При начавшейся отслойке плаценты показано использование препаратов, улучшающих кровоток в сосудах пуповины, витаминных комплексов. Если на фоне низкого расположения плаценты присутствует гипертонус матки, применяются токолитики.
При низком расположении плаценты родоразрешение возможно, как через естественные половые пути, так и с помощью кесарева сечения. Первый вариант возможен при размещении детского места не ниже, чем на 5-6 см от внутреннего зева матки, а также хорошем состоянии матери и плода, достаточной зрелости шейки и активной родовой деятельности. Плановое кесарево сечение проводится, когда низкое расположение плаценты сопровождается угрозой преждевременной отслойки, при выраженной гипоксии плода.
Прогноз и профилактика
Подавляющее большинство беременностей, протекающих с низким расположением плаценты, имеет благоприятный исход. У 70% пациенток с таким диагнозом ближе к родам детское место занимает правильное положение по передней или задней стенке матки. В остальных случаях своевременная диагностика и назначение охранного режима дают возможность избежать осложнений, доносить беременность до 38 недель и родить абсолютно здорового ребенка. У 40% женщин с низким расположением плаценты роды осуществляются путем кесарева сечения. В остальных случаях дети появляются на свет через естественный родовой канал. Иногда со стороны плода присутствуют признаки внутриутробной гипоксии.
Профилактика низкого расположения плаценты состоит в ранней диагностике и лечении гинекологических аномалий, способствующих истончению слизистой оболочки матки. Также женщинам следует избегать абортов, своевременно становиться на учет по беременности к акушеру-гинекологу. Уменьшить вероятность развития низкого расположения плаценты поможет исключение стрессов, физических нагрузок после зачатия. Также следует избегать работы на вредных предприятиях, отказаться от пагубных привычек, побольше отдыхать и обеспечить достаточное поступление питательных компонентов в организм будущей мамы. Положительным образом на здоровье женщины и плода сказываются прогулки на свежем воздухе. Каждая пациента должна выполнять все рекомендации акушера-гинеколога, сдавать необходимые анализы и проводить скрининговые исследования, чтобы как можно раньше обнаружить низкое расположение плаценты и приступить к терапии.
Низкое расположение плаценты — лечение в Москве
О заболевании
При нормально протекающей беременности плацентарная ткань прикрепляется в области тела матки, при этом нижний край плаценты не доходит до внутреннего зева примерно на 70-80 мм и более. Низкая плацентация может повышать риски самопроизвольного выкидыша, т.к. нижний маточный сегмент не может создать оптимальных условий для роста и развития плода (в сравнении с плацентацией в теле матки).
Обычно во время беременности состояние, когда низко расположена плацента, диагностируется при проведении ультразвукового сканирования. Однако частота обнаружения такой аномалии прикрепления напрямую зависит от срока беременности. Так, в первом и втором триместре беременности намного чаще встречается низкая плацентация, чем в третьем. Такая разница в распространенности связана с процессом плацентарной миграции.
К 24-25-й неделе беременности примерно в каждом втором случае низко расположена плацента. Дело в том, что в начале гестационного процесса рост плацентарной ткани существенно опережает рост матки. Плацента «разрастается», чтобы обеспечить адекватное питание плода. Во второй половине беременности происходит существенное увеличение размеров плода, что растягивает матку. Одновременно с этим начинает разворачиваться нижний сегмент, который формируется из перешейка и шейки матки. Активный рост плода в сочетании с формированием нижнего сегмента создает условия для миграции плаценты вверх. Таким образом, низкая плацентация, диагностированная на ранних сроках, может самостоятельно разрешиться к 32-33 неделям гестации. Поэтому окончательная диагностика аномалий плацентарного прикрепления проводится в сроке 35-36 недель.
Когда по УЗИ обнаруживается, что плацента низко расположена при беременности, то такой статус важно отличать от плацентарного предлежания. В последнем случае речь идет о состоянии, при котором плацентарный край частично или полностью перекрывает внутренний зев. Предлежание, выявленное в первой половине гестации, так же, как и низкое прикрепление, может разрешиться во второй (в связи с процессом миграции). Миграция плаценты более активно происходит, если она локализуется на передней стенке.
Виды низкого расположения плаценты
Низкое предлежание плаценты – термин, который часто можно встретить на просторах интернета. Однако он не совсем верный. Важно различать 2 понятия:
- Низкое прикрепление плацентарной ткани, когда она локализуется в нижнем сегменте, но при этом никогда не доходит до внутреннего зева.
- Собственно предлежание, когда плацента настолько низко расположена, что может частично или полностью перекрывать окружность внутреннего маточного зева. Предлежание – достаточно опасное состояние, т.к. в разы повышает риск акушерского кровотечения (нижний сегмент матки – это губчатая ткань, которая плохо сокращается).
Таким образом, говорим правильно: не низкое предлежание плаценты при беременности, а низкое прикрепление или предлежание. Провести грань между этими состояниями помогает ультразвуковое обследование (УЗИ), выполненное в третьем триместре гестации.
Симптомы
Клинические признаки предлежания плаценты и низкого расположения плацентарной ткани могут отсутствовать. Это немая (скрытая) фаза. Однако при отслоении предлежащей плаценты, появляется наружное кровотечение (стадия выраженных симптомов). Отслойка, как правило, связана с формированием нижнего маточного сегмента (приходится на срок 30-35 недель). Этот процесс сопровождается сокращением гладкомышечных клеток матки. Низко расположенная плацента, являясь губчатой тканью, не может синхронно повторить происходящие изменения, поэтому частично отслаивается.
Кровотечение при низкой плацентации безболезненное, тонус матки нормальный (в отличие от преждевременной отслойки нормально располагающейся плацентарной ткани). Кровянистые выделения обычно появляются в покое или во время ночного сна. Они часто повторяются, что может приводить к развитию хронической анемии.
Причины
Наиболее вероятные причины низкой плацентации при беременности – это:
- воспалительные процессы матки (в первую очередь имеет значение эндометрит) и ее придатков;
- перенесенные инструментальные аборты, особенно осложнившееся воспалением;
- послеродовые инфекционно-воспалительные процессы;
- аномальное строение матки (удвоение, двурогая, седловидная матка);
- миома матки с подслизистым расположением узла;
- рубец на матке после кесарева сечения, миомэктомии;
- повышенная протеолитическая активность плодного яйца, в т.ч. при многоплодной беременности.
Диагностика низко расположенной плаценты
Наиболее информативным методом диагностики аномалий прикрепления плацентарной ткани является ультразвуковое сканирование. Для получения объективных результатов перед обследованием обязательно опорожнить мочевой пузырь, т.к. он может оттеснять плаценту ближе к маточному зеву. Наиболее точные данные удается получить с помощью трансвагинального сканирования, которое дополняет трансабдоминальный ультразвуковой осмотр. Врач визуализирует нижний край плаценты, сохраняет изображение в сагиттальной проекции и проводит измерение расстояния от плацентарного края до внутреннего зева. Если в третьем триместре эта дистанция менее 70 мм, то говорят о низкой плацентации.
В программу диагностики беременной, предъявляющей жалобы на кровянистые выделения из половых путей, также входят следующие методы:
- общеклинический анализ крови;
- биохимическое исследование крови;
- коагулограмма.
Лечение
Лечение при низком прикреплении плаценты направлено на остановку кровотечения. Немая стадия в терапии не нуждается. Рекомендуется только ограничить сексуальную активность, не принимать горячую ванну и не посещать сауну.
Консервативное лечение
Низкая плацентация, которая сопровождается кровянистыми выделениями, требует консервативной терапии, направленной на пролонгирование беременности. Акушер-гинеколог назначает гемостатики (кровоостанавливающие средства), спазмолитики и антианемические препараты (если гемоглобин ниже 110-100 г/л). Терапия обычно продолжается 1-2 недели. За это время происходит организация отслоившихся участков плацентарной ткани.
Хирургическое лечение
Если несмотря на проводимое лечение, кровотечение не удается остановить, то может потребоваться экстренное кесарево сечение. Нижний маточный сегмент плохо сокращается, поэтому операцию проводят под «прикрытием» гемостатиков и утеротоников (средств, усиливающих сократительную активность матки).
Профилактика
Для снижения риска низкой плацентации рекомендуется предохраняться от непланируемой беременности, т.к. аборты в разы повышают риск этого осложнения. Подобрать оптимальный метод контрацепции с учетом ваших пожеланий и уровня здоровья поможет акушер-гинеколог.
Реабилитация
После кесарева сечения рекомендуется ранняя активация и прикладывание ребенка к груди с первых суток. Это поможет родильнице быстрее восстановиться и сохранить достаточную лактацию.
Акушерство: национальное руководство. Под ред. Савельевой Г.М., Сухих Г.Т., Серова В.Н., Радзинского В.Н. 2016;1294-1301.
Профилактика, лечение и алгоритм ведения при акушерских кровотечениях: клинические рекомендации. Российское общество акушеров-гинекологов. 2014;8-14.
Гинекология: национальное руководство. Под ред. Савельевой Г.М., Сухих Г.Т., Серова В.Н., Радзинского В.Н., Манухина И.Б. 2017;871-882.
Дата публикации 8 октября 2019Обновлено 29 апреля 2022
Определение болезни. Причины заболевания
Предлежание плаценты (placenta praevia) – это аномальное расположение плаценты в нижних отделах матки, когда она целиком или частично перекрывает внутренний зев матки (мышечное кольцо на границе между полостью матки и шейки матки, препятствующее преждевременному рождению плода при беременности) [1].
Краткое содержание статьи — в видео:
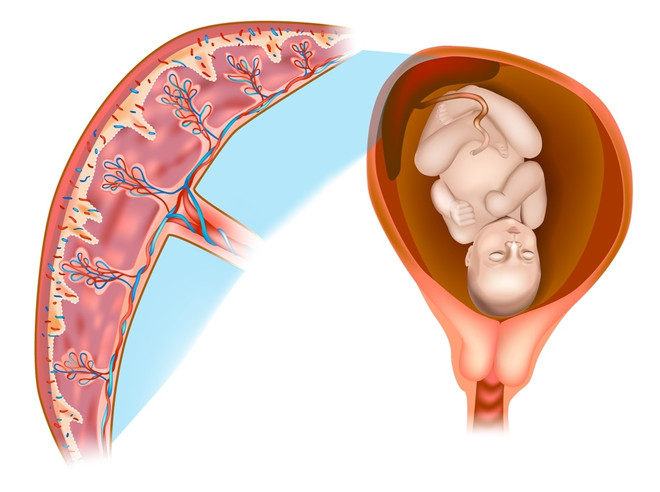
Плацента (от лат. placenta — «лепёшка») — орган, который образуется у женщины во время беременности и обеспечивает связь плода с организмом матери. По виду плацента действительно похожа на объёмную лепешку, от которой отходит «отросток» — пуповина.
Чаще всего плацента располагается по передней, реже задней стенке матки с переходом на одну из боковых стенок. Ещё реже плацента локализуется на дне матки и в области трубных углов.
Если беременность протекает благоприятно, нижний край плаценты обычно располагается на 5 см выше области внутреннего зева во II триместре (20-27 недель) и на 7 см — в III триместре беременности (28-40 недель). Низкое расположение плаценты диагностируют в том случае, если расстояние между внутренним зевом и нижним краем плаценты уменьшилось до 3 см во II триместре и до 5 см в III триместре беременности. Если в области внутреннего зева присутствует плацентарная ткань, это говорит о предлежании плаценты [6].
Причины предлежания плаценты
Существуют различные гипотезы причин аномального расположения плаценты [1][7][10][11][12].
- Патологические изменения эндометрия (внутреннего слоя стенки матки) вследствие воспаления (эндометрита) или половых инфекций.
- Врождённые аномалии половых органов с деформациями полости матки (двурогая или однорогая матка, удвоение матки).
- Половой инфантилизм (недоразвитие матки).
- Миома матки с деформацией её полости.
- Внутренний эндометриоз (аденомиоз).
- Беременность наступившая после хирургических вмешательств (выскабливания полости матки, аборты, удаления миом матки, кесарева сечения и др.).
- Повторная беременность, беременность после многократных осложнённых родов. Как уже говорилось выше, основными факторами возникновения предлежания плаценты, являются травмы и заболевания, которые повреждают эндометрий. Подобные изменения нередко появляются вследствие многократных родов и/или осложнений в послеродовом периоде. Поэтому неправильное расположение плаценты у повторнородящих возникает значительно чаще (около 75 %), чем у первородящих (около 25 %) [4].
- Экстрагенитальные заболевания (негинекологические заболевания беременных женщин), сопровождающиеся застойными явлениями в области малого таза, в том числе и матки.
- Применение современных репродуктивных вспомогательных технологий, таких как искусственная инсеминация, экстракорпоральное оплодотворение (ЭКО) и перенос эмбрионов.
На сегодняшний день точно неизвестно, почему при ЭКО увеличивается риск предлежания плаценты. Возможно, это связано с сокращением миометрия при введении оплодотворённой яйцеклетки, в результате чего эмбрион прикрепляется низко. По данным учёных из больницы Святого Олафа при Университете Трондхейма (St Olavs University Hospital), риск развития предлежания плаценты у женщин, забеременевших при проведении ЭКО в шесть раз выше, чем при естественном зачатии. А среди женщин, которые забеременели как естественным путём, так и искусственным, риск развития предлежания плаценты был в три раза выше именно при беременности в результате искусственного оплодотворения [15].
Чем опасно предлежание плаценты
Предлежание плаценты опасно возникновением кровотечения на любом сроке беременности, как на начальных сроках, так и в последнем триместре.
Кровотечение при предлежании плаценты
Предлежание плаценты часто приводит к профузному (сильнейшему) кровотечению, которое может стать угрозой для жизни матери и плода. Частота возникновения данной патологии колеблется от 0,1 до 1 % от общего числа родов [5][7].
Всегда ли стоит беспокоиться
Если кровотечение отсутствует, то в случае предлежания плаценты угрозы жизни матери и плоду нет.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы предлежания плаценты
Предлежание плаценты на определённом этапе может протекать абсолютно бессимптомно (немая фаза течения заболевания). Клиническая картина в эту фазу очень скудная: высокое стояние предлежащей части плода, его неустойчивое положение, тазовое, косое или поперечное расположение плода в полости матки. Зачастую диагноз устанавливается лишь на ультразвуковом исследовании [1].
Основное клиническое проявление, которое может свидетельствовать о предлежании плаценты при беременности – это кровотечения из половых путей. Причиной является частичная отслойка плаценты, которая происходит по мере растяжения стенки матки.
Кровотечение при данной патологии имеет свои особенности [2]:
- возникает внезапно, без видимой причины (например, ночью во время сна, во время отдыха и т. д.);
- проходит безболезненно;
- имеет повторяющийся характер;
- вытекающая кровь имеет ярко-красный оттенок;
- как правило, кровь принадлежит матери, но бывают случаи, когда происходит не только отслойка плаценты, но и её разрыв. В этом случае плод тоже может терять кровь.
Кровотечения могут появиться в разные периоды беременности, даже на самых маленьких сроках, но чаще всего это происходит ближе ко второй половине беременности (в 30-35 недель) на фоне полного благополучия. Время появления и интенсивность кровотечения зависит от степени предлежания плаценты. Чем ниже в матке расположена плацента, тем раньше и сильнее начинается кровотечение [10].
Полное предлежание плаценты провоцирует обильные кровотечения, которые могут прекратиться, но обычно через некоторое время они возникают снова. А могут продолжиться в виде скудных выделений, а в последние недели беременности возобновиться и/или усилиться.
Если предлежание плаценты неполное, кровотечения обычно появляются в начале родов или в конце беременности.
Факторы, провоцирующие кровяные выделения при беременности с предлежанием плаценты [7]:
- влагалищное исследование;
- физическая нагрузка;
- половой акт;
- горячая ванна, посещение сауны;
- резкое кашлевое движение;
- увеличение внутрибрюшного давления при запоре, вызванное сильным натуживанием во время дефекации.
Патогенез предлежания плаценты
В норме плодное яйцо прикрепляется в верхней трети полости матки (в области дна матки). При неполноценности плодного яйца оно не может своевременно прикрепиться в области дна матки. В результате имплантация в эндометрий происходит в тот момент, когда плодное яйцо уже опустилось в нижние отделы матки. Это может случиться, если в слизистой оболочке матки происходят какие-либо атрофические и дистрофические процессы, вследствие чего условия имплантации нарушаются [7][10].
При прогрессировании беременности нижние отделы стенки матки начинают растягиваться, формируя нижний сегмент. В этот момент мышечные волокна в нижних отделах матки сокращаются, а плацента неспособна растягиваться и сокращаться вслед за стенками матки. В результате происходит смещение поверхностей: участка нижнего сегмента матки и участка плаценты. Ворсинки, покрывающие плаценту, отрываются от стенок матки, что проявляется кровотечением из сосудов плацентарной ткани. Когда сокращение мышц и отслойка плаценты прекращается, происходит тромбоз сосудов и кровотечение останавливается. Повторяющиеся кровяные выделения возникают при повторных сокращениях матки.
С началом родовой деятельности появление кровотечений обусловлено натяжением плодных оболочек, которые удерживают край плаценты, за счёт чего она не сокращается вместе с нижними отделами матки. Вследствие этого натяжения нарушается связь между маткой и плацентой и появляется кровотечение. Когда плодные оболочки разрываются, плацента следует за сокращениями нижнего сегмента матки и дальше не отслаивается. При неполном предлежании после разрыва плодных оболочек головка плода, опустившаяся в таз, поджимает края плаценты, что объясняет остановку кровотечения во время родов.
При полном предлежании кровотечение не прекращается, так как в процессе сглаживания шейки матки плацента продолжает отслаиваться.
Классификация и стадии развития предлежания плаценты
По отношению плаценты к области внутреннего зева выделяют следующие виды предлежания плаценты[6][8][10].
- Полное предлежание плаценты (placenta praevia totalis) — плацента целиком закрывает внутренний зев шейки матки. При влагалищном исследовании плодные оболочки в пределах зева не выявляются. Если удается установить, что центр плаценты располагается на уровне внутреннего зева, ставят диагноз: «центральное предлежание плаценты» (placenta praevia centralis). Полное предлежание составляет от 20 до 44 % в структуре всех случаев неправильного расположения плаценты [6][8].
- Частичное предлежание плаценты (placenta praevia partialis) — плацента не полностью перекрывает внутренний зев шейки матки. При влагалищном исследовании рядом с дольками плаценты определяются плодные оболочки. Этот вид предлежания возникает в 31 % наблюдений [6][7][8].
- Краевое (боковое) предлежание плаценты (placenta praevia marginalis) — край плаценты расположен рядом с внутренним зевом шейки матки, но не перекрывает его. При влагалищном исследовании в пределах зева выявляются только плодные оболочки.
Разделение на заднее и переднее предлежание плаценты в классификации не используется. Расположение плаценты само по себе может быть задним или передним, но оно может быть никак не связано с предлежанием.
Окончательное представление о расположении плаценты можно получить только в III триместре беременности, так как изменение формы и положения матки оказывает влияние на локализацию плаценты [6][8]. По мере развития беременности строение нижнего сегмента матки изменяется, а рост плаценты происходит вверх, к дну матки, где кровоснабжение лучше. Этот процесс получил название «миграция плаценты», и завершается он обычно к 33-34 неделям беременности. Миграция чаще происходит, если плацента расположена по передней стенке, менее благоприятный прогноз при расположении по задней стенке [6][7].
Осложнения предлежания плаценты
Частым осложнением неправильного расположения плаценты является её плотное прикрепление (placenta adhaerens) или истинное приращение (placenta increment), возникающие из-за недостаточного развития децидуальной оболочки (слизистой оболочки матки, которая изменяется в течение беременности и отпадает после родов) в области нижнего сегмента матки.
В зависимости от глубины проникновения ворсин плаценты в миометрий (мышечную стенку матки) выделяют три варианта приращения плаценты [6][8][9][10]:
- Placenta accrete — ворсины хориона (структурной единицы плаценты) граничат с миометрием, но не внедряются в него и не нарушают его структуру [6][8].
- Placenta increta — ворсины хориона проникают в мышечную стенку матки на некоторую глубину и нарушают её структуру.
- Placenta percreta — ворсины прорастают миометрий на всю глубину вплоть до висцеральной брюшины.
В случае плотного прикрепления и приращения плаценты процесс её отслойки в третьем периоде родов нарушается, вследствие чего возникает кровотечение.
Возможны и другие негативные последствия предлежания плаценты.
Фетоплацентарная недостаточность (нарушение функции плаценты), гипоксия плода (нехватка кислорода для плода), задержка роста плода (дефицит веса плода) — такие осложнения могут стать следствием отслойки плаценты. Это объясняется тем, что отслоившаяся часть перестаёт участвовать в общей системе маточно-плацентарного кровообращения и в газообмене.
Анемия (снижение уровня гемоглобина в крови) часто развивается из-за повторяющихся кровотечений. При массивном кровотечении может наступить гибель плода.
Прерывание беременности. Предлежание плаценты создает угрозу прерывания беременности, что обусловлено схожестью причин возникновения неправильного расположения плаценты и преждевременных родов. Преждевременные роды чаще имеют место при полном предлежании плаценты (43,5 %) [7].
Гестоз (преэклампсия) — грозное осложнение беременности, возникающее после 20 недель, характеризуется расстройствами функции сердечно-сосудистой системы, гемостаза, иммунитета, гемодинамики, микроциркуляции, что приводит к эндогенной интоксикации и полиорганной недостаточности. А это значительно ухудшает характер повторяющихся кровотечений.
Гипотония (пониженное артериальное давление) развивается из-за частых кровопотерь. По данным различных авторов, частота встречаемости гипотонии при беременности с аномально расположенной плацентой составляет 25-35 % [7].
Неправильное положения плода (поперечное, косое, тазовое) — ещё одно серьёзное последствие неправильного расположения плаценты, которое, в свою очередь, тоже сопровождается осложнениями, такими как асфиксия плода, выпадение петель пуповины, травма плода [10].
Послеродовые осложнения и последствия
Послеродовые осложнения общепопуляционные, как и при нормальном расположении плаценты.
Диагностика предлежания плаценты
Анамнез. Диагностика предлежания плаценты начинается со сбора акушерско-гинекологического анамнеза. Стоит обратить внимание на наличие в нём перенесённых воспалительных процессов в матке и придатках, дисфункций яичников, аномалий развития матки, перенесённых абортов и операций (удаление миоматозных узлов, кесарево сечение) и осложнений после них.
Жалобы. Главный симптом, который указывает на предлежание плаценты — безболезненные кровотечения из половых путей во второй половине беременности, которые периодически повторяются. Обычно это признак полного предлежания плаценты. При частичном предлежании кровотечения, как правило, появляются в конце беременности или с началом родовой деятельности. Безболезненное кровотечение в III триместре беременности, независимо от его интенсивности, должно рассматриваться как следствие предлежания плаценты до тех пор, пока диагноз не уточнён окончательно [1][2].
Осмотр врачом. Наружное акушерское исследование. Подозрение на аномальное расположение плаценты должно возникнуть при неправильном положении плода и высоком расположении предлежащей части плода (головки) над входом в малый таз. При пальпации головка ощущается не так чётко: как будто через губчатую ткань (стенки матки и плацента), и её можно принять за тазовый конец.
Состояние плода. При расположении плаценты в нижнем сегменте по задней стенке предлежащая часть часто выступает над лоном, смещаясь кпереди. Когда головка смещается кзади и к мысу, появляется ощущение сопротивления, что может привести к урежению сердцебиения плода. Однако диагностическая ценность указанных признаков низкая.
Влагалищное исследование беременной. Имеются чёткие диагностические признаки (наличие плацентарной ткани в области внутреннего зева), указывающие на аномальное расположение плаценты. Однако такое исследование необходимо проводить максимально бережно с целью предотвращения кровотечения. Если УЗИ показало полное предлежание плаценты, то от влагалищного исследования стоит вовсе отказаться.
Инструментальные методы исследования. Самым безопасным и наиболее объективным методом диагностики предлежания плаценты является ультразвуковое исследование (УЗИ).
УЗИ-диагностика предлежания плаценты
С помощью УЗИ возможно не только установить факт и вариант предлежания плаценты (полное, частичное), но и оценить размеры, площадь, структуру и степень зрелости плаценты, определить степень отслойки, а также узнать о «миграции плаценты» [6][8].
Метод точен на 98 %. Результат может быть ложноположительным при переполненном мочевом пузыре, поэтому в случае сомнений нужно повторить ультразвуковое исследование при опорожнённом мочевом пузыре [6].
Раньше применялись непрямые методы исследования (цистография, ангиография, использование радиоизотопов), но ультразвуковая диагностика вытеснила их.
При обнаружении неправильного расположения плаценты проводят динамический ультразвуковой контроль для оценки процесса «миграции плаценты». Контроль проводиться трансабдоминальным (через переднюю брюшную стенку) или трансвагинальным (через влагалище) доступом как минимум трёхкратно в сроках 16, 24-26 и 34-36 недель [7]. Более достоверные результаты дает трансвагинальное УЗИ [6][10].
При отслойке плаценты с помощью УЗИ можно определить наличие гематомы (скопления крови) между плацентой и стенкой матки, если не произошло кровотечение из полости матки.
На каком сроке ставят диагноз предлежание плаценты
Диагноз ставят с 20 недель, так как 80 % предлежаний плаценты и низкое её расположение в ранних сроках беременности к доношенному сроку исчезают.
Лечение предлежания плаценты
Решающим фактором, определяющим тактику ведения беременности, является наличие или отсутствие кровотечения [9].
Особенности ведения беременности
Выбор метода лечения зависит от ряда обстоятельств [7]:
- времени возникновения кровотечения (во время беременности, в родах) и его интенсивности;
- вида предлежания плаценты;
- срока беременности;
- состояния родовых путей (степень раскрытия шейки матки);
- положения и состояния плода;
- общего состояния беременной (роженицы);
- состояния гемостаза.
При отсутствии кровянистых выделений в первой половине беременности женщина может находиться под амбулаторным наблюдением. Необходимо соблюдать определённый режим: исключить физическую нагрузку, стрессовые ситуации, поездки, половую жизнь. Беременная должна чётко знать, что при появлении кровянистых выделений необходима срочная госпитализация в стационар [10].
Медицинское сопровождение беременных с предлежанием плаценты
При выявлении предлежания плаценты во второй половине беременности, особенно при полном предлежании, пациентка должна находиться в стационаре. Лечение в акушерском стационаре при сохранении удовлетворительного состояния беременной и плода направлено на продление срока беременности до 37-38 недель.
- Назначают строгий постельный режим, а также препараты, нормализующие сократительную деятельность матки (спазмолитики, β-адреномиметики, магния сульфат).
- Проводят лечение плодово-плацентарной недостаточности и анемии (препараты железа, поливитамины).
- По показаниям проводят переливание эритроцитной массы, свежезамороженной плазмы [3].
- Одновременно назначаются дезагреганты (препараты, препятствующие тромбообразованию), препараты, укрепляющие сосудистую стенку.
- Если нет уверенности в продлении срока беременности до 36 недель, то для профилактики развития синдрома дыхательных расстройств у ребёнка после родов беременным показано введение глюкокортикоидов (гормональных противовоспалительных средств).
Как рожать с предлежанием плаценты
В ряде случаев необходимо проведение экстренного кесарева сечения.
Показания к экстренным родам с помощью кесарева сечения (независимо от срока беременности):
- начавшееся кровотечение при полном предлежании плаценты;
- одномоментное массивное кровотечение, угрожающее жизни беременной, несмотря на срок беременности и состояние плода (плод нежизнеспособен или мертвый);
- повторяющиеся кровотечения;
- небольшие кровопотери в сочетании с анемией и снижением артериального давления [3][4][5][10].
Показания к плановому кесареву сечению:
- Полное предлежание плаценты является абсолютным показанием. В этом случае внутренний зев шейки матки полностью перекрыт плацентой, поэтому естественные роды невозможны. Кроме того, с началом родовой деятельности плацента будет прогрессивно отслаиваться, а кровотечение усиливаться. Такое состояние угрожает жизни роженицы и плода [5].
- Неполное предлежание плаценты, осложнённое сопутствующей патологией [10]:
- неправильное положение плода (поперечное, тазовое, косое);
- узкий таз;
- рубец на матке;
- многоплодная беременность;
- выраженное многоводие;
- возраст первородящей и т. д.
Естественные роды при предлежании плаценты
Естественные роды через родовые пути с ранней амниотомией (вскрытием плодного пузыря) необходимо вести под постоянным мониторным контролем за состоянием плода и сократительной деятельностью матки (КТГ). Естественное родоразрешение возможно при неполном предлежании плаценты и благоприятных условиях:
- плод находится в головном предлежании;
- кровотечение отсутствует или остановилось после вскрытия плодного пузыря;
- отсутствует сопутствующая акушерская патология;
- шейка матки зрелая;
- родовая деятельность хорошая.
Однако чаще всего в случае предлежания плаценты акушеры выбирают оперативное родоразрешение. Кесарево сечение используется с частотой 70-80 % при данной патологии [5].
В раннем послеродовом периоде кровотечение также может возобновиться из-за нарушения процессов отделения плаценты, снижения сократительной способности матки и повреждения сосудистой сети шейки матки [4].
Секс и предлежание плаценты
Из-за риска кровотечения при предлежание плаценты рекомендуется физический и половой покой.
Прогноз. Профилактика
Регулярное наблюдение акушером-гинекологом, своевременная диагностика аномального расположения плаценты, осложнений предлежания плаценты и их лечение дают благоприятный прогноз для матери и плода.
Для профилактики предлежания плаценты рекомендуется [7][9][10]:
- снижать число искусственных абортов;
- своевременно выявлять и лечить различные воспалительные болезни репродуктивных органов (в том числе после абортов и родов);
- избегать сомнительных половых связей, использовать средства барьерной контрацепции с целью профилактики инфекций, передающихся половым путём;
- проводить предгравидарную подготовку к беременности, назначенную акушером-гинекологом: пройти полное обследование для выявления генитальной (миома матки, аденомиоз, гормональные нарушения, аномалии развития матки) и экстрагенитальной (негинекологической) патологии и своевременно её пролечить.
Низкое расположение плаценты

, акушер-гинеколог | Обновлено 7 фев 2022
Содержание:
Когда можно не волноваться
Виды низкого расположения плаценты и особенности каждого из них
Симптомы низкой плацентации
Причины низкого расположения плаценты
Лечебные и профилактические мероприятия при низком расположении плаценты
Плацента – временный, но крайне важный орган, который формируется у женщины во время беременности. Именно плацента осуществляет связь организма плода с организмом матери. От плаценты отходит пуповина, внутри которой располагаются крупные сосуды.
Чаще всего плацента располагается по передней стенке матки, реже – по задней с переходом на одну из боковых стенок. Еще реже плацента размещается в области дна матки и трубных углов. Прикрепление плаценты к задней стенке – наиболее оптимальный вариант, так как в этом случае она лучше всего защищена от случайных повреждений.
В норме нижний край плаценты располагается на 5 см выше внутреннего зева цервикального канала, соединяющего полость матки и влагалище. Это определяется при плановом УЗ-исследовании.
Если край плаценты оказывается ближе, чем на 5 см от внутреннего зева, говорят о низкой плацентации или о низком расположении плаценты. Часто, услышав такие слова, будущие мамы пугаются. Однако далеко не всегда низкая плацентация является поводом для тревоги.
Когда можно не волноваться
Низкое расположение плаценты в первом и даже во втором триместре не должно пугать беременную женщину. По мере роста плода и увеличения матки в размерах происходит так называемая «миграция плаценты». То есть она поднимается. В подавляющем большинстве случае к третьему триместру беременности диагноз «низкое расположение плаценты» снимается.
Если низкая плацентация к третьему триместру сохраняется, то ждать миграцию уже не следует.
Виды низкого расположения плаценты и особенности каждого из них
В медицине выделяют:
- полное предлежание плаценты: плацента перекрывает весь внутренний зев;
- частичное предлежание плаценты: плацента перекрывает часть области внутреннего зева;
- краевое предлежание плаценты: плацента располагается в непосредственной близости к внутреннему зеву, но не перекрывает его.
Симптомы низкой плацентации
В большом проценте случаев патология никак не проявляет себя и диагностируется лишь при плановом УЗ-исследовании.
Единственный, но очень грозный признак, характеризующий аномалии прикрепления плаценты, – это безболезненное кровотечение из половых путей. Из-за повреждения крупных сосудов кровотечение может быть таким интенсивным, что в кратчайшие сроки поставит под угрозу жизнь и плода, и матери.
Каждая женщина с кровотечением на поздних сроках гестации (беременности) должна быть немедленно госпитализирована.
Причины низкого расположения плаценты
Аномалии расположения и прикрепления плаценты связаны с патологическими изменениями эндометрия, в результате которых нарушается процесс прикрепления плодного яйца и формирование хориона.
Эндометрий – особый слой, выстилающий внутреннюю поверхность матки.
Хорион – внешняя зародышевая оболочка, окружающая эмбрион. Образуется на начальных сроках вынашивания, имеет огромное количество удлиненных сосудов, которые проникают в стенки матки.
К подобным изменениям могут приводить:
- миома матки, деформирующая ее полость;
- аденомиоз (вид эндометриоза);
- многоплодная беременность;
- многократные хирургические вмешательства (выскабливание полости, удаление миом матки, кесарево сечение и др.);
- многократные и/или осложненные роды;
- беременность при помощи вспомогательных репродуктивных технологий;
- воспалительные заболевания эндометрия (эндометриты и цервициты);
- врожденные аномалии строения половых органов (седловидная матка, двурогая матка, гипопластичная матка и т.д.).
Седловидная матка – врожденный дефект, при котором верхняя часть органа похожа на седло: она шире, чем при нормальном строении.
Двурогая матка – аномалия развития матки, при которой она полностью или частично разделяется на два рога, сливаясь в области шейки.
Гипоплазия матки – недоразвитие органа, которое сопровождается уменьшением его размеров относительно физиологических и возрастных норм.
Лечебные и профилактические мероприятия при низком расположении плаценты
1. Если низкая плацентация обнаружена на УЗИ, то женщине (при отсутствии кровотечения) назначается наблюдение и лечебный режим, а именно:
- продолжительный отдых в горизонтальном положении (с приподнятыми ногами);
- исключение любых физических и психоэмоциональных нагрузок;
- запрет на любые сексуальные контакты.
2. Чтобы снизить риск отслойки низко расположенной плаценты, будущая мать должна избегать:
- поездок в общественном транспорте;
- перегрузок на работе;
- дальних поездок;
- длительного пребывания на ногах.
3. В случае повышения тонуса матки и/или кровотечении делаются медикаментозные назначения. Пациентки с подобными признаками должны проходить лечение только в специализированном стационаре.
4. Массивное кровотечение при низкой плацентации – повод к экстренному родоразрешению путем кесарева сечения (независимо от срока гестации).
Женщины, у которых диагностирована низкая плацентация, планово госпитализируются в роддом для подготовки к родам. Если плацента перекрывает внутренний зев, родоразрешение проводится только путем планового кесарева сечения. Если плацента не перекрывает внутренний зев, возможны роды через естественные родовые пути (при отсутствии иных отклонений).
Видео
Список литературы
- Горин В. С., Зайцева Р. К., Серебренникова Е. С., Чернякина О. Ф., Кугушев А. В. Аномалии расположения плаценты: акушерские и перинатальные аспекты. Российский вестник акушера-гинеколога. 2010;10(6): С. 26-31.
- Медицинское наблюдение и оказание медицинской помощи женщинам в акушерстве и гинекологии : клинический протокол: утв. М-вом здравоохранения Респ. Беларусь 19.02.2018 / К.У. Вильчук [и др.]. – Минск, 2018. – 203 с.
- Лобан-Рублевская, Е.И. Клинико-морфологическое обоснование лечения плацентарной недостаточности у беременных с низким расположением плаценты: автореф. Дис. канд. мед. наук : 14.01.01 / Е.И. Лобан-Рублевская; БГМУ. Минск, – 2011, 24 с.
Фото: © Depositphotos
8 ноября 2021 14:00 | Отредактировано: 7 февраля 2022 11:51
Содержание
- Что это такое
- Причины низкой плацентации
- Диагностика и симптомы
- Опасность и риски
- Лечение
- Рекомендации будущей маме
- Как рожать?
- Отзывы
Низкое расположение плаценты пугает будущих мам и вызывает у них массу опасений за исход беременности и родов. В чем кроется его опасность и что делать, если диагноз «низкая плацентарность» уже прозвучал, мы расскажем в этом материале.

Что это такое
Плацента представляет собой уникальный орган. Он появляется только при беременности и исчезает после рождения ребенка. Задача плаценты — обеспечить малышу питание, доставку всех необходимых для его нормального роста и развития веществ, витаминов, кислорода. Одновременно с этим плацента помогает выводить в материнский организм продукты метаболизма крохи.
Предлежание плаценты — это понятие, которое обозначает место расположения этого временного и очень нужного органа в полости матки. Предлежание всегда является патологией, ведь сам термин имеет значение нахождения плаценты на пути, по которому нужно будет при родах проходить ребенку.
В норме – место прикрепления плаценты должно быть таким, чтобы малышу «детское место» не мешало родиться на свет. Если речь идет о предлежании, это означает, что плацента расположилась низко, частично или полностью перекрыла выход в малый таз.

Низкая плацентация встречается достаточно часто на ранних сроках беременности. До 20 недели беременности частичное или краевое предлежание регистрируется примерно у 10% беременных. Но у плаценты есть свойство подниматься выше шеечной области следом за растущими вместе с плодом стенками матки. Поэтому к 30 неделе беременности предлежание имеется только у 3% беременных, а к 40 неделе — всего у 0,5-1% будущих мам. Процесс подъема плаценты выше называется миграцией.


Формируется плацента окончательно лишь к 10-12 неделе беременности. До этого место «врастания» плодного яйца в эндометрий называется хорионом. Предлежание бывает трех видов.
- Полное — внутренний зев полностью перекрыт плацентой. Это очень опасное угрожающее состояние, при котором невозможны самостоятельные роды и велика вероятность гибели плода или матери в результате спонтанного массированного кровотечения.
- Неполное — плацента закрывает внутренний зев шейки матки частично. Самостоятельные естественные роды, в большинстве случаев, также невозможны, опасность для малыша и мамы велика.
- Низкое или нижнее — плацента расположена выше входа в цервикальный канал, но расстояние от него до «детского места» не превышает 7 сантиметров. Внутренний зев не закрыт плацентой. Если же «детское место» расположено слишком низко и затрагивает край зева, предлежание называют краевым.
Естественные роды при таком предлежании плаценты вполне возможны, правда, они потребуют от врачей особого внимания, а от беременных — предельной осторожности в процессе вынашивания плода.

Определить тип и степень предлежания врачи могут посредством ультразвукового сканирования. При каждом плановом УЗИ плаценте уделяется пристальное внимание. Определяется ее локализация по передней или задней стенке матки, а также измеряется расстояние от внутреннего зева (входа в цервикальный канал) до края «детского места».
Если оно составляет не менее 3 сантиметров, ставят диагноз «низкая плацентация» или «первая степень предлежания плаценты».
Нужно заметить, что нижнее предлежание — наиболее безопасное из всех трех видов предлежаний. Прогнозы врачей при нем более благоприятные, но и вариантом нормы такое расположение «детского места», конечно, не является. Определенные опасности и риски существуют.

Причины низкой плацентации
По большому счету, практически невозможно хоть как-то повлиять на место формирования плаценты. Она появится там, где удастся закрепиться плодному яйцу в момент имплантации.
Имплантируется оплодотворенная яйцеклетка в полость матки примерно на 8-9 сутки после оплодотворения, с этого момента формируется хорион, который впоследствии и становится плацентой. Определить, куда именно «приплывет» плодное яйцо, никак нельзя. Но существуют факторы риска, которые повышают вероятность того, что бластоциста закрепится слишком низко.
В первую очередь, к таким факторам относятся патологии строения матки, заболевания репродуктивной системы женщины, последствия хирургических вмешательств.

Так, у женщин, страдающих воспалительными процессами эндометрия, перенесших аборты или иные выскабливания, имеющих в анамнезе кесарево сечение, шансы на низкую плацентацию при последующей беременности — выше. Такие причины называют маточными или внутриматочными. К ним можно отнести:
- эндометриоз;
- проведенные на матке операции — (аборты, удаление миомы, диагностическое выскабливание, кесарево сечение);
- осложненные прежние роды;
- миома матки;
- недоразвитие и неправильное врожденное строение тела матки;
- несостоятельность шейки матки (истмико-цервикальная недостаточность);
- беременность несколькими плодами одновременно.


Причиной закрепления плодного яйца в нижней части матки может быть и ферментная недостаточность самих плодных оболочек. Такие причины развития низкой плаценты называют плодными. К ним относятся:
- гормональные нарушения у женщины;
- воспалительные заболевания придатков, маточных труб, яичников.
При повторной беременности низкое расположение плаценты более вероятно, чем при первой беременности. Чем больше рожает женщина, тем выше вероятность развития нижней плацентации с каждой последующей беременностью.


Считается, что к группе риска относятся и женщины с лишним весом, и женщины, которые так и не смогли бросить курить с наступлением беременности. Если в предыдущую беременность плацента была расположена низко, с большой вероятностью, по словам специалистов, «детское место» будет расположено внизу и в последующую беременность. К тому же, есть определенная генетическая зависимость — женщина может унаследовать склонность к нижней плацентации от собственной матери.

Диагностика и симптомы
На низкое предлежание плаценты могут указывать кровянистые выделения на любом сроке беременности. Врача могут смутить повышенные значения высоты стояния дна матки, которые опережают реальный срок беременности, а также неправильное расположение плода в маточной полости — тазовое или поперечное предлежание малыша часто сопровождается низкой плацентацией.
Кровянистые выделения из половых путей при нижнем предлежании плаценты обычно впервые появляются после 12-13 недели беременности. Они могут быть более или менее обильными. Часто они продолжаются до самых родов.
Но наиболее распространены кровотечения в последнем триместре беременности, когда стенки матки оказываются растянутыми настолько, что происходят частичные микроотслойки «детского места» от маточного эндометрия.

У трети беременных с низкой плацентацией такие кровотечения наблюдаются после 35 недели беременности. У шести из десяти женщин проявляется довольно сильное кровотечение в родах. Спровоцировать кровотечение у беременных с низким положением плаценты может даже неосторожный сильный кашель, смех, секс, запоры, физические нагрузки и сильный стресс. Любое напряжение маточной мускулатуры опасно небольшой отслойкой и обнажением кровеносных сосудов.
У женщин, у которых низкая плацентарность проявляется эпизодическими или постоянными кровотечениями, снижен уровень гемоглобина, развивается анемия, часто наблюдается пониженное кровяное давление, головокружения, приступы внезапной слабости.
При подозрении на предлежание плаценты доктор не проводит ручного внутривлагалищного осмотра, ведь это может спровоцировать роды раньше времени или кровотечение, которое может оказаться летальным как для плода, так и для беременной.

Лучшим способом диагностики считается ультразвуковое сканирование. УЗИ позволяет с точностью до миллиметра определить положение «детского места».
Порой низкое положение плаценты не имеет никаких симптомов. Женщина ни на что не жалуется, и только врач УЗИ на очередном осмотре обращает внимание на то, что «детское место» находится ниже, чем того хотелось бы. В этом случае требуется более внимательный контроль за состоянием плаценты: контрольные УЗИ, призванные отследить процесс миграции, назначаются и проводятся в 12, 20 (или 21-22) неделю и в 30 недель. При необходимости могут быть рекомендованы более частые сканирования.

Опасность и риски
Чем грозит низкое плацентарное расположение, догадаться не трудно. На ранних сроках это опасно угрозой самопроизвольного выкидыша, а на более солидном сроке гестации — угрозой преждевременных родов. У женщин с такой проблемой в конце второго и третьем триместрах нередко развивается гестоз, который лишь усиливает риски неблагоприятного исхода. У половины беременных наблюдается железодефицитная анемия.
Если плацента на ранних сроках сформировалась и прикреплена низко, то вероятность, что ребенок примет неправильное положение в полости матки, повышается на 50%. Ребенок инстинктивно будет выбирать такое положение, при котором его головка не будет соприкасаться с чем-либо, в том числе и с плацентой.

Малыш с большой долей вероятности примет не головное, а тазовое предлежание, что сильно затруднит процесс родов или вообще будет являться показанием для проведения кесарева сечения.
Для малыша низко расположенная плацента является фактором риска по вероятности развития гипоксии. Длительное хроническое кислородное голодание может вызвать гибель малютки, необратимые изменения в структурах его головного мозга.
Также плацентарная недостаточность, которая развивается, если «детское место» опущено, может привести к задержке развития плода. Нижний отдел матки хуже снабжается кровью, чем тело и дно матки, именно поэтому малыш будет получать меньше необходимых ему полезных веществ.
Аномальное расположение питающего малыша органа опасно. Если плацента прикреплена низко, женщина в любой момент может столкнуться с кровотечением, которое может иметь очень печальные последствия.

Лечение
Несмотря на уровень современной медицины, универсального способа лечения низкой плацентации не существует. Нет таких таблеток и уколов, чтобы поднять «детское место» выше. Остается лишь надеяться, что миграция произойдет самостоятельно, и в большинстве случаев именно так и случается.
Задача врачей — быстро справляться с периодическими кровотечениями и максимально долго сохранять беременность: до тех пор, пока малыш не будет полностью жизнеспособен. Выполнение врачебных рекомендаций — первоочередная задача для каждой беременной с низко расположенной плацентой.
Для снижения тонуса матки назначаются спазмолитические препараты: «Но-шпа», «Папаверин», «Гинипрал». Для восполнения дефицита железа беременной рекомендуется курсами принимать препараты железа «Феррум Лек», «Сорбифер». Для лучшего маточно-плацентарного кровотока, для устранения симптомов задержки развития малыша, фетоплацентарной недостаточности рекомендуются «Курантин», «Трентал», а также фолиевая кислота, витамины группы В, «Аскорутин» и витамин Е в больших терапевтических дозах.
Достаточно часто женщине рекомендуется ежедневное введение раствора магнезии внутримышечно (по 10 мл) и «Магне В 6» в таблетках дважды в день. Если есть гормональная недостаточность, прописывают «Утрожестан» или «Дюфастон» в индивидуальной дозировке. При бессимптомном протекании лечиться можно дома, при частых эпизодах кровотечений рекомендуется проходить лечение в дневном стационаре гинекологической специализированной клиники.
На поздних сроках женщине чаще, чем другим беременным, придется посещать гинеколога и делать КТГ плода, чтобы убедиться, что сердечная деятельность малыша находится в норме и не возникло выраженного кислородного голодания. Лекарственная терапия, скорее всего, будет продолжаться до самых родов, если плацента не поднимется.

Рекомендации будущей маме
Как уже говорилось, женщине придется быть предельно осторожной. Ей предписывается спокойный режим, ей противопоказаны стрессовые ситуации, физические нагрузки, подъем тяжестей, наклоны вперед. С низкой плацентой ни на каком сроке нельзя прыгать, путешествовать по неровным дорогам на автомобиле или автобусе, ведь тряска может спровоцировать сильное кровотечение.
Женщине нельзя заниматься сексом, поскольку оргазм стимулирует маточную мускулатуру, что увеличит вероятность отслойки плаценты. Запрещен не только непосредственно половой акт, но и другие формы сексуального удовлетворения — оральный, анальный секс, а также мастурбация. Любые действия, способные привести к сокращению маточной мускулатуры, противопоказаны.

Также нежелательны путешествия воздушным транспортом. Оптимальная поза для отдыха (а отдыхать нужно в любую свободную минутку) — лежа на спине с закинутыми вверх ногами. Если полежать не получается (женщина находится на работе), стоит приподнимать ноги выше в положении сидя.
Для этого можно воспользоваться небольшой импровизированной подставкой под ноги.

Как рожать?
При низкой плацентации роды могут проходить и естественным путем, и путем хирургической операции – кесаревого сечения. Окончательно решение о тактике родовспомогательной помощи определяется приблизительно на 35-36 неделе беременности по результатам контрольного УЗИ.
Если плацента не поднялась, скорее всего, врачи порекомендуют оперативное родоразрешение. Кесарево сечение делают в том случае, если у женщины низко расположенная плацента сочетается с тазовым или поперечным предлежанием плода, если она беременная двойней или тройней, если на матке есть рубцы от предыдущих хирургических вмешательств.
Также на операцию стараются направить беременных старше 30 лет, перенесших ранее несколько абортов и имеющих отягощенный гинекологический анамнез. Если беременность сопровождалась регулярными кровотечениями, также может быть рассмотрен вопрос о проведении планового кесарева сечения.

Иногда потребность в экстренном хирургическом вмешательстве возникает уже в процессе родов, например, если кровотечение не останавливается после отхождения вод, если имеется слабость родовых сил.
При отсутствии кровянистых выделений, готовой и зрелой шейке матки, нормальных размерах таза, некрупном ребенке, который находится в головном затылочном предлежании, самостоятельные роды разрешаются.
Стимуляция родов медикаментами при низком предлежании не проводится ни в каком случае, родовая деятельность должна развиваться самостоятельно.

Отзывы
Согласно отзывам, оставленным мамами на просторах интернета, в большинстве случаев, к 30 неделе положение плаценты устанавливалось в пределах нормы. Это значит, что выявленные на 20-21 неделе нарушения – не приговор, а всего лишь временная трудность. Роды с низкой плацентой также в большинстве случаев протекали вполне удовлетворительно, на свет появились здоровые малыши.
В течение беременности, по словам женщин, достаточно трудно постоянно соблюдать все рекомендации, наиболее тяжело дается запрет на интимные отношения. У многих из-за этого временно портятся отношения с супругом, беременность протекает на фоне переживаний и стресса.

О том, чем опасно низкое предлежание плаценты, смотрите в следующем видео.
Ни одна беременная не застрахована от различных осложнений. О них она
может узнать на разных сроках своего «интересного» положения. Одним из таких
диагнозов, омрачающим настроение будущей мамочки, может стать низкая
плацентация. Что это такое, можно ли распознать это состояние до проведения
УЗИ, что делать для сохранения беременности и как будут проходить роды — мы
дадим ответы на эти вопросы.
Что такое низкая плацентация?
Плацента – орган, необходимый для развития и успешного вынашивания
плода. Он формируется в матке. Через кровеносную систему плаценты эмбрион
получает полезные вещества и кислород.
Когда формируется плацента? Начальный этап этого процесса начинается
ближе к седьмому дню после зачатия. В этот период вокруг плода развивается
предшественник плаценты – внешняя оболочка. Процесс ее формирования
завершается к 20 неделе беременности.
От места прикрепления плаценты на стенке матки зависит протекание
беременности и родов. В идеале плацента прикрепляется в самой верхней точке
внутри матки: здесь лучшие условия для развития эмбриона и отличный кровоток.
Но нередко у беременной диагностируют низкое расположение плаценты. Это и
есть низкая плацентация. При этом состоянии эмбрион прикрепляется ближе к
выходу из матки (зеву) ближе, чем на 5,5-6 см.
Причины низкого прикрепления плаценты
Почему бывает низко расположена плацента? Причин много. Условно их делят
на врожденные и приобретенные — из-за перенесенных болезней, операций,
абортов.
К причинам низкого прикрепления плаценты относят:
- аномалию развития внутренних половых органов женщины;
- возраст более 30 лет;
- воспалительные заболевания слизистой матки и органов малого таза;
- наличие заболеваний, передающихся половым путем;
- ранее перенесенные операции на репродуктивных органах;
- новообразования в матке;
- многоплодную беременность;
- большое число родов;
- роды с кровотечением и отделением плаценты;
- искусственное прерывание беременности (аборты)
Симптомы низкой плацентации
Диагноз ставит врач при проведении ультразвукового исследования. К
тревожным «звоночкам», на которые нужно обратить внимание относят:
- тянущие боли внизу живота и в пояснице;
- кровотечение (независимо от их обильности, сразу же обращайтесь к
врачу); - пониженное артериальное давление;
- слабость;
- повышенная утомляемость;
- головокружение.
Однако наличие этих симптомов не является обязательным. В любом случае, если хоть один из них присутствует, обратитесь к врачу, который ведет беременность.
Опасность низкой плацентации для течения беременности
Если опущена плацента, то плод по мере роста давит на нее. Это может привести к кровотечениям и отслойке плаценты. Последнее – серьезная угроза не только для жизни будущего малыша, но и для жизни беременной.
Еще чем грозит низкая плацентация, так это угрозой выкидыша и другими осложнениями. По мере роста плода плацента сдвигается. При низкой плацентации по передней стенке не исключено обвитие пуповиной и перекрытие выхода из матки.
Если у беременной низкая плацентация по задней стенке, то осложнений может быть больше. Субъективно женщина может чувствовать давление внизу живота, жаловаться на боль, которая по мере роста плода будет усиливаться. Так как в нижней части матки мало сосудов, из-за опущенной плаценты плод может недополучать кислород и полезные вещества.
Центральное (полное) предлежание плаценты
Это – более серьезный диагноз, чем низкая плацентация у беременных.
При центральном предлежании плацента находится внизу матки, перекрывая выход из
нее. Встречается также частичное предлежание — краевое и боковое. В первом
случае ткань плаценты на две трети закрывает выход из матки, во втором – не
более трети ее зева. При центральном предлежании плаценты роды проводят
путем кесарева сечения.
Всегда ли стоит беспокоиться?
На последних месяцах беременности плацента часто поднимается. Поэтому до
середины срока низкое расположение плаценты – лишь подсказка гинекологу
уделить пациентке особое внимание.Если до 36 недели плацента так и не
поднялась выше, в 38 недель беременную лучше госпитализировать в стационар.
Лечение при низком расположении плаценты
Не существует какого-либо лечения этого состояния. Есть только
рекомендации, которым нужно следовать. В любом случае, лучше поберечь себя
и будущего малыша.
При низкой плацентации нужно:
- исключить серьезные физические нагрузки;
- высыпаться и много отдыхать;
- правильно питаться, чтобы ребенок получал нужное количество
витаминов; - обращаться к врачу, если что-то беспокоит;
- оставаться спокойной;
- во время сна подкладывать подушку под ноги — они должны быть выше
уровня таза; - временно отказаться от интимной жизни;
- лечь в стационар, если до 36 недели плацента не поднялась.
Низкая плацентация при родах
Роды при подобном диагнозе обычно проходят естественным путем, если
плацента не перекрывает зев матки.
Многое зависит от того, как лежит ребенок:
— головкой к зеву матки – малыш появится естественным путем, если нет других
показаний к кесареву сечению;
— проведут плановое кесарево сечение, если малыш расположен неправильно.
Для роженицы в любом случае главное настроится на благоприятный исход, не
нервничать и доверится профессионалам.
Вклад в будущее ребенка и его родных – пуповинная кровь
У вас есть возможность сразу после рождения попросить врачей собрать
пуповинную кровь. В ней содержатся стволовые клетки, которые применяют при
лечении различных заболеваний: начиная от диабета и вирусных заболеваний, и
заканчивая болезнями иммунной и кровеносной системы.
Стволовые клетки в условиях криозаморозки сохраняют свои жизненно важные свойства на протяжении десятков лет.
Стволовые клетки можно использовать для лечения как самого ребенка, так и его родных
Сегодня методики лечения с помощью стволовых клеток успешно применяют во всем мире. В Украине лидирующие позиции по разработке и применению таких методик принадлежат Институту клеточной терапии. Стволовые клетки пуповинной крови хранятся в Криобанке Института клеточной терапии в специальных контейнерах при гарантированном поддержании нужных условий.
Почему стоит сохранять пуповинную кровь в Криобанке?
Сегодня более 100 заболеваний можно излечить с помощью стволовых клеток. Процедура забора пуповинной крови возможна только при рождении ребенка – в момент перерезания пуповины.
И для ребенка, и для роженицы это абсолютно безопасно и безболезненно. Когда счет идет на дни, а возможности срочно найти подходящего донора нет, то единственный выход – лечение с применением стволовых клеток. Если поиск донора занимает месяцы, то подготовка стволовых клеток – несколько часов.
Чувство максимального спокойствия за самое ценное в жизни – за детей, возможно лишь если вы на 100% уверены, что нужное лекарство под рукой. Оно хранится в Криобанке Института клеточной терапии и доступно вам и вашей семье по первому требованию.
Низкое расположение плаценты при беременности: чем это опасно?
Диагноз «низкое расположение плаценты» при беременности ставят не ранее 20 недель гестации. До этого периода плацента может изменять локализацию, подниматься выше вместе с ростом матки. Однако важно различать низкую плацентацию и предлежание плаценты при беременности. Хотя в обоих случаях идет речь о месте прикрепления детского места, прогнозы у состояний в отношении вынашивания, вероятности осложнений и процесса родов отличаются.
Что такое «детское место»?
Детское место – ненаучное, хотя и устоявшееся, и активно ранее использовавшееся в медицине название плаценты. Это удивительный «одноразовый» орган: плацента появляется в период вынашивания ребёнка и выводится из организма в процессе родов, когда вместе с оболочками плодного пузыря ее называют последом.
Временный, но очень важный орган, плацента нужна для связи между матерью и ребёнком. Развивается она одновременно с эмбрионом и заканчивает полностью формирование к окончанию первого триместра.
Как правило, место прикрепления плаценты – на стенке или дне матки (оно находится вверху, на противоположной стороне от шейки и влагалища). На стенках и дне – самая развитая сеть кровеносных сосудов, а значит, у плаценты есть все возможности полноценно развиваться и передавать малышу максимум питательных веществ и кислорода из материнского кровотока.
О низкой плацентации или про низкое расположение плаценты при беременности говорят, если детское место прикрепляется близко к шейке. Если край плаценты заходит на шейку матки или же перекрывает ее всю, это – предлежание. Такое состояние опасно как недостаточностью питания ребёнка, так и отслоением плаценты при схватках, поэтому предлежание плаценты – безоговорочное показание для оперативных родов (кесарева сечения).
Диагностика низкой плацентации или низкого расположения плаценты
Достаточно часто низкое расположение плаценты при беременности в начале второго триместра выявляется на УЗИ при первом скрининге. На таком сроке (если нет других патологий детского места) никаких мер не требуется, потому что низкая плацентация по мере роста матки исчезает сама.
- При ультразвуковом сканировании (обычном УЗИ) специалист может заподозрить или диагностировать аномалию расположения детского места. При этом серьезная обеспокоенность обоснована, если аномалия выявляется во второй половине вынашивания.
- До середины гестации – до 20 недель – плацента мигрирует вверх, ближе ко дну матки, что обусловлено активным ростом органа на этом сроке.
По данным исследований российских специалистов, только у одной из 10 будущих мам, кому до 20-24 недель озвучивали диагноз «низкое расположение плаценты при беременности», низкая плацентация сохранялась и в дальнейшем.
Предрасполагающими факторами к сохранению аномалии расположения плаценты считаются повторная беременность и оперативные роды путем кесарева сечения. Особенно влияет наличие рубца на матке – у половины беременных с кесаревым сечением в анамнезе и низкой плацентацией или предлежанием детского места до 20 недель в дальнейшем достаточной миграции плаценты не происходит.
Однако в некоторых случаях плацента не поднимается выше 60 мм от внутреннего зева и после 20 недель (контрольное УЗИ в таких случаях рекомендовано на сроке в 24 недели). В подобной ситуации говорят о низкой плацентации при беременности. Чем она опасна?
Риски низкой плацентации
С низким расположением и даже предлежанием плаценты плод может развиваться нормально до завершения положенного срока вынашивания. Однако риск патологии все же будет повышен
- Из-за того, что плацента располагается низко, повышается вероятность частичной отслойки края плаценты и кровотечения во втором-третьем триместре. Причем объём выделений крови может быть значительным и создать риск для жизни как ребёнка, так и мамы.
- Если речь идет только о низкой плацентации при беременности, могут рассматриваться естественные роды с учетом различных факторов – положения ребёнка в матке в 37 недель, размеры плода, точное расстояние от края плаценты до внутреннего зева шейки, сопутствующие патологии и т. д.
- При выявлении расстояния от края плаценты до шейки матки в 20 мм и менее показано кесарево сечение в 36 недель.
При предлежании плаценты всегда показаны оперативные роды.
Как заподозрить аномалию?
Если ультразвуковое исследование матки по какой-то причине не проводили, то аномалия расположения плаценты может подозреваться по некоторым маркерам:
- маточные кровотечения в конце второго или в третьем триместре. Чаще всего они безболезненные и провоцирования физической нагрузкой, половым актом или тренировочными схватками;
- на поздних сроках (после 36 недель) заподозрить низкую плацентацию или предлежание можно также по расположению ребёнка – поперечному, тазовому предлежанию, так как детское место может мешать принимать естественную позу головкой вниз.
Разумеется, при таких признаках необходимо сделать УЗИ (особенно при кровотечении – срочно!), чтобы определить, где плацента, есть ли частичная отслойка или иные угрозы, и решить вопрос о способе родоразрешения.
Как наблюдают будущих мам с аномалиями плаценты?
Если низкое расположение плаценты при беременности сохраняется после 20 недель, назначают регулярные ультразвуковые исследования. Край плаценты все еще может немного смещаться по мере растяжения и роста матки, и это надо контролировать.
Если нет перекрытия, в том числе частичного, и отсутствуют кровянистые выделения, повторное обследование назначается на сроке в 36 недель.
В 32 недели проводят УЗИ:
- Если в 20 недель было выявлено перекрытие шейки матки;
- Женщинам с рубцом на матке и низким расположением детского места – при любой аномалии плаценты.
При перекрытии шейки показана госпитализация после 34-х недель беременности из-за риска отслойки и кровотечения. Если будущая мама отказывается от пребывания в стационаре, при появлении кровянистых выделений или схваток необходимо вызывать скорую помощь.
Читайте далее
Тревожность и как с ней бороться
Тревогу может испытывать любой человек в связи со стрессом, неприятностями. Но бывает, что, вроде, беспокоиться не о чем, а тревога мучает всё равно.
Опубликовано 28.01.2016 04:02, обновлено 07.01.2021 14:02
Использованные источники
Патологическая плацентация и прогнозирование преэклампсии и задержки роста плода в первом триместре / Холин А.М., Ходжаева З.С., Гус А.И. // Акушерство и гинекология – 2018
Эффективность влагалищного пессария при ведении беременных с предлежанием плаценты и низкой плацентацией / Евтушенко И.Д., Ксендзов Л.И., Горин В.С. // ACTA BIOMEDICA SCIENTIFICA – 2005
Акушерство / Под ред. Савельевой Г.М. – 2000
Особенности строения и расположения плаценты у пациенток с мезенхимальной дисплазией / Кудинова Е. Г. – 2012
Плацента. Этапы развития / Смирнова Т.Л. // Вестник ЧГУ – 2009
Эффективность влагалищного пессария при ведении беременных с предлежанием плаценты и низкой плацентацией / Евтушенко И.Д., Ксендзов Л.И., Горин В.С. // ACTA BIOMEDICA SCIENTIFICA – 2005 – №1(39)
Патологическая плацентация и прогнозирование преэклампсии и задержки роста плода в первом триместре / Холин А.М., Ходжаева З.С., Гус А.И. // Акушерство и гинекология – 2018 – №5
Читайте также
Предлежание плаценты – это аномальное прикрепление органа, когда плацента локализуется в нижней части матки и частично или полностью закрывает внутренний маточный зев. Такое состояние встречается у 30% беременных в начале второго триместра, а к родам процент патологии не превышает 1,04%, что обусловлено ростом матки и физиологическим перемещением плацентарного комплекса вверх.
Плацента — эмбриональный орган, который формируется к 12 неделе беременности и создает связь между организмом матери и ребенка вплоть до родов. Благодаря плаценте плод получает необходимые питательные вещества, поэтому любые аномалии этого органа чреваты серьезными осложнениями. В норме в третьем триместре плацентарный край находится на 7 см выше внутреннего зева.
Внимание
Предлежание плаценты в 34% случаев осложняется кровотечением при беременности, в 66% случаев — в периоде родов. Чтобы не допустить угрожающего для жизни состояния, нужно регулярно наблюдаться у акушера-гинеколога!
Причины
Точные причины предлежания плаценты пока не установлены. Выделяют 2 группы факторов, которые повышают вероятность развития патологии: материнские и факторы, обусловленные плацентарной патологией.
В материнским факторам относят повторные роды: до 80% случаев центрального предлежания плаценты происходит у много рожавших женщин (более 3 родов в анамнезе). Частичное предлежание чаще возникает у беременных старше 35 лет, а также у первородящих женщин, имеющих другие факторы риска.
Плацентарные предпосылки подразделяются на 2 группы: нарушения формирования и прикрепления плодного яйца (например, при генетических аномалиях, при экстракорпоральных методах оплодотворения) и анатомо-физиологические особенности матки и плаценты.
Вторая группа факторов является наиболее многочисленной, включает такие причины:
- рубцы на матке после операций кесарева сечения, аборта, хирургического лечения новообразований и других гинекологических заболеваний;
- хроническое воспаление и атрофия слизистой матки (эндометрия) в результате эндометрита, венерических инфекций;
- миома матки и другие объемные новообразования;
- врожденные пороки развития матки, генитальный инфантилизм;
- нарушения кровоснабжения и трофики матки на фоне экстрагенитальных заболеваний.
Классификация
С учетом расположения плаценты относительно матки в гинекологии выделяют 3 разновидности предлежания:
- Полное предлежание плаценты— состояние, при котором орган перекрывает внутренний зев матки. Встречается в 4-5 раз чаще, чем другие варианты.
- Боковое предлежание плаценты — частичное закрытие внутреннего зева.
- Краевое предлежание плаценты— нижний край плаценты локализован около края внутреннего зева, однако не закрывает его.
Существует более простая классификация, согласно которой выделяют полное (центральное) предлежание и неполное (частичное), объединяющее в себе боковое и краевое предлежание. В отдельную группу аномалий относят низкую плацентацию, при которой край органа находится менее, чем на 7 см от внутреннего зева (после 37 недели гестации) или менее 5 см (до 37 недели).
Окончательный диагноз устанавливается только в третьем триместре после завершения процесса миграции плаценты. Во втором триместре в 50% случаев орган расположен в нижнем маточном сегменте, поскольку до этого момента рост плодовых оболочек происходит быстрее, чем рост матки. С начала третьего триместра ускоряется формирование нижней части матки поэтому плацента смещается кверху на 3-9 см. Это объясняет, почему диагностированное на раннем сроке беременности предлежание плаценты не всегда сохраняется до момента родов[3].
Некоторые врачи выделяют в отдельный пункт шеечное прикрепление плаценты, при котором она прорастает внутрь шейки матки. Фактически это является вариантом полного предлежания и зачастую вызывает кровотечения еще на раннем сроке беременности.
Симптомы предлежания плаценты
В большинстве случаев патология протекает бессимптомно, и диагностируется при ультразвуковом скрининге беременности. Незначительные жалобы, которые могут возникать у женщины, в основном связаны с сопутствующими акушерскими или экстрагенитальными патологиями. По данным УЗИ могут обнаруживаться неправильные положения плода (косое, поперечное). Это первый период называют “немой фазой” заболевания.
Главный признак аномалий плацентарного прикрепления — кровянистые выделения из половых путей, которые указывают на начало отслойки плаценты от маточной стенки. Вытекающая кровь — материнская. Она появляется из сосудов плацентарной площадки, которые повреждаются при смещении плаценты относительно нижнего сегмента матки.
При неполном предлежании плаценты выделение крови обычно начинается в третьем триместре, особенно часто в последние 2-3 недели беременности, а при полном — во втором триместре. При этом центральное предлежание отличается более обильным кровотечением и чаще вызывает осложнения.
Кровотечение имеет ряд особенностей:
- не сопровождается болью;
- возникает вне связи с физической нагрузкой или стрессом;
- зачастую развивается во время ночного сна;
- вытекающая кровь имеет ярко-красный цвет;
- кровотечения многократно повторяются во время беременности.
Величина кровопотери определяется степенью отслойки, и далеко не всегда зависит от вида аномалии прикрепления плаценты, поэтому не может рассматриваться как важный показатель для дифференциальной диагностики полного и частичного предлежания.
Чем опасно предлежание плаценты
Главная угроза предлежания плаценты — обильное кровотечение, требующее оказания экстренной комплексной помощи беременной или роженице. С учетом объема кровопотери выделяют 4 степени (Гостищев В.К., Евсеев М.А., 2005):
- I степень (легкая) — потеря до 15% объема циркулирующей крови (ОЦК), который составляет в среднем 5,5 л, при этом уровень гемоглобина держится более 100 г/л;
- II степень (среднетяжелая) — потеря 15-25% ОЦК, гемоглобин 80-100 г/л, учащенный пульс, сниженное артериальное давление;
- III степень (тяжелая) — дефицит ОЦК 25-35%, гемоглобин 60-80 г/л, холодная бледная кожа, частый пульс, резкое падение давления, уменьшение количества мочи;
- IV степень (крайне тяжелая) — кровопотеря свыше 35% ОЦК, гемоглобин менее 60 г/л, серьезные нарушения работы сердечно-сосудистой системы, отсутствие мочи, нарушения сознания.
Осложнениями массивной кровопотери могут быть: респираторный дистресс-синдром — нарушения снабжения организма кислородом, ДВС-синдром — тяжелое расстройство свертывания крови, острая почечная недостаточность.
Менее распространенные, но не менее опасные осложнения предлежания плаценты включают:
- нарушение положения плода, из-за чего возможны затяжные роды, акушерские травмы, асфиксия плода;
- преждевременный разрыв плодных оболочек, что в несколько раз повышает риск инфицирования ребенка и матери;
- задержка роста плода на фоне фетоплацентарной недостаточности — нарушения функций плаценты, из-за чего ребенок недополучает питательные вещества;
- гестоз — опасная патология беременности, которая возникает во второй половине срока, проявляется нарушениями работы сердца, сосудов, почек;
- тяжелая степень анемии — значительное снижение уровня гемоглобина в крови из-за повторных маточных кровотечений.
Женщины, у которых было кесарево сечение, имеют высокий риск приращения плаценты на фоне ее предлежания. При этом орган глубоко проникает в стенку матки, поэтому после рождения ребенка послед не отходит, требуются дополнительные инвазивные манипуляции. После одного кесарева сечения вероятность врастания плаценты составляет 10%, а после 4 и более операций — до 60%.
Осложнения после родов
В послеродовом периоде у женщины может быть сильное атоническое кровотечение, которое возникает из-за неспособности нижнего сегмента матки быстро сократиться. Такое осложнение требует комплексных кровоостанавливающих мероприятий, при неэффективности которых врачи рассматривают вариант радикальной хирургической операции.
Еще одно опасное последствие предлежания плаценты — разрушение гипофиза (синдром Шихана) из-за нарушения кровоснабжения головного мозга на фоне обильного маточного кровотечения. Гипофиз — небольшая эндокринная железа, которая располагается в мозге и вырабатывает множество гормонов, регулирующих работу других желез внутренней секреции. При его поражении у женщин возникают сильная слабость, истощение, нарушения лактации, падение кровяного давления и другие опасные состояния.
Ведение беременных с предлежанием плаценты
Наблюдение и лечение беременной зависит от срока гестации, наличия или отсутствия кровотечений:
- при диагностированной неосложненном неполном (краевом) предлежании плаценты на 20 неделе пациентка в течение второго триместра наблюдается в женской консультации, регулярно осматривается врачом и проходит УЗИ, чтобы следить за состоянием плацентарного комплекса и развитием ребенка;
- в третьем триместре при отсутствии осложнений и возможности женщины быстро (в течение 5-10 минут) доехать до клиники в случае начала кровотечения также возможно амбулаторное ведение беременности;
- если женщина живет далеко от больницы, рекомендована госпитализация в стационар для обеспечения круглосуточного медицинского наблюдения;
- при наличии хотя бы одного эпизода кровотечения во время беременности показана госпитализация “на сохранение” и пребывание в стационаре до момента родов, чтобы предоставить женщине комплексное лечение.
При неосложненных случаях предлежания плаценты беременность сохраняют до 37-38 недели — такая тактика оптимальна, поскольку к этому времени ребенок уже полностью формируется, и удается избежать большинства проблем (незрелости, асфиксии, респираторного дистресс-синдрома новорожденных).
Немедикаментозное лечение
Если у женщины был один или несколько эпизодов кровотечения, ей назначается постельный режим в стационаре, чтобы свести к минимуму риски отслойки плаценты. До самых родов женщине исключают физические нагрузки, советуют оставаться максимально спокойной, а мужу и родственникам рекомендуют не давать пациентке дополнительных поводов для волнения. Беременной требуется полноценное и разнообразное питание по общепринятым стандартам, однако необходимо следить за калорийностью рациона, учитывая отсутствие физической активности.
Медикаментозное лечение
Для сохранения беременности до срока минимум 36 недель назначается ряд препаратов, которые предупреждают сокращения матки, улучшают состав крови женщины и укрепляют сосудистые стенки. План лечения подбирается индивидуально.
Основные препараты при предлежании плаценты
|
Фармакологическая группа |
Примеры лекарств |
Принцип действия |
|---|---|---|
|
Глюкокортикоиды |
Дексаметазон |
Лекарство назначается в третьем триместре для ускорения развития легких у плода. С его помощью удается предотвратить проблемы с дыханием у новорожденного, даже если он рождается раньше срока |
|
Токолитики |
Партусистен, Бриканил, Фенотерол, Гексопреналин |
Препараты уменьшают сократимость мышечного слоя матки, снижают риск спонтанного кровотечения, помогают максимально пролонгировать беременность. Они используются при отсутствии осложнений предлежания плаценты и наличии условий для безопасного вынашивания ребенка |
|
Антиагреганты |
Дипиридамол, Пентоксифилин |
Медикаменты улучшают кровоток в плацентарных сосудах, способствуют доставке питательных компонентов к плоду, предупреждают развитие фетоплацентарной недостаточности и задержки внутриутробного развития (ЗВУР) |
|
Кровоостанавливающие |
Хлорид кальция, Викасол, свежезамороженная плазма |
Препараты используются при начавшемся маточном кровотечении для его максимально быстрой остановки. Они содержат факторы свертывания крови или способствуют активации собственных факторов в организме матери |
|
Седативные |
Седуксен, Валериана |
Лекарства уменьшают нервное напряжение матери, предупреждают преждевременные сокращения матки в ответ на действие эмоциональных стрессовых факторов |
|
Общеукрепляющие |
Поливитамины, комплексы микроэлементов |
Медикаменты улучшают обмен веществ беременной, восполняют дефицитные состояния, способствуют активному поступлению полезных молекул в организм плода для его роста и полноценного развития |
|
Препараты железа |
Феррум Лек, Тардиферон, Мальтофер |
Лекарства используются для коррекции железодефицитной анемии, которая возникает у женщин после кровотечений |
Тактика родов при предлежании плаценты
В большинстве случаев женщинам рекомендовано кесарево сечение, исключающее риск осложнений для матери и ребенка, которые могут возникнуть из-за внезапно начавшегося кровотечения. Операция может быть плановой на сроке 36-38 недель либо экстренной — в любой момент беременности при появлении осложнений. Если отсутствуют серьезные риски для здоровья роженицы и ребенка возможно ведение естественных родов.
Плановое кесарево сечение
Согласно клиническим рекомендациям Минздрава по предлежанию плаценты, плановая операция родоразрешения проводится при наличии таких показаний:
1. Полное предлежание. В этом случае ведение естественных родов невозможно, поскольку путь, через который должен пройти ребенок, перекрыт плацентой. При попытке самостоятельных родов развивается угрожающее жизни матери кровотечение, которое сложно остановить.
2. Неполное предлежание плаценты с сопутствующими патологиями:
- многоплодная беременность;
- возраст женщины более 30 лет (особенно, если это первые роды);
- рубец на матке после кесарева сечения или других операций;
- выраженное многоводие;
- узкий таз;
- неправильное положение плода — тазовое, поперечное, косое предлежание.
Кесарево сечение является оптимальным вариантом родоразрешения. Некоторые женщины сомневаются в его проведении, остерегаясь рисков для ребенка или послеоперационных осложнений, однако операция намного менее опасна, чем открывшееся кровотечение. Опытные гинекологи проводят кесарево сечение быстро, точно и безопасно, а при использовании анестезии учитываются фармакологические особенности препаратов, чтобы не навредить ребенку.
Особенно внимательным врач должен быть при краевом предлежании плаценты по передней стенке, поскольку в этом случае после разреза возможны обильные кровотечения, которые потребуют радикальных мер вплоть до экстирпации матки. Чтобы этого избежать, существуют специальные техники выполнения кесарева сечения. В тоже же время краевое предлежание плаценты по задней стенке намного реже сопровождается осложнениями.
Экстренное кесарево сечение
Внеплановое оперативное родоразрешение в основном проводится при полном предлежании плаценты при беременности, которое зачастую проявляется маточным кровотечением. Оно выполняется на любом сроке после 22 недели по абсолютным показаниям:
- обильное кровотечение у женщины с центральным предлежанием плаценты;
- повторяющиеся кровотечения, которые плохо купируются медикаментозной терапией;
- жизнеугрожающая кровопотеря на любом сроке беременности при любом типе предлежания плаценты;
- частые кровотечения, которые сопровождаются тяжелой анемией и другими осложнениями.
После экстренного родоразрешения раньше срока рождаются незрелые дети, которым требуется специальный уход в отделении неонатологии. Для полноценного лечения применяются современные системы кислородной поддержки, парентерального питания, ряд медикаментов, что позволяет выхаживать младенцев даже с экстремальной низкой массой тела.
Естественные роды
Основные условия для проведения физиологического родоразрешения:
- неполное предлежание плаценты;
- отсутствие кровяных выделений в течение беременности;
- хорошие показатели здоровья беременной, отсутствие экстрагенитальных патологий;
- нормальное внутриутробное развитие плода;
- головное предлежание плода.
Роды проводятся по стандартному протоколу, однако есть важное отличие: показано раннее вскрытие плодного пузыря при установившейся родовой деятельности или появлении кровянистых вагинальных выделений. Такая манипуляция помогает головке плода быстрее опуститься в полость таза, за счет чего плацента прижимается к стенке матке, и кровотечение естественным образом останавливается. Для улучшения сократимости матки, ускорения родов и дополнительной профилактики кровотечения применяется окситоцин.
Ведение послеоперационного периода
У женщин с предлежанием плаценты после родов могут быть обильные кровотечения из открытых маточных сосудов, поэтому для их профилактики назначаются утеротонические препараты (повышающие сократимость мускулатуры матки). С этой целью применяется гормон окситоцин, препараты Динопрост, Динопростон. Они назначаются в первые 3-4 часа после родов.
Поскольку при предлежании плаценты наблюдается повышенный риск инфекций, сразу же после рождения ребенка в полость матки вводятся антибиотики широкого спектра, которые уничтожают большинство вредных бактерий. Антибиотикотерапия продолжается в течение нескольких дней послеродового периода.
Скидка на первичный прием врача в феврале
В феврале первичный прием врача, у которого вы ещё ни разу не были, в том числе
ОН КЛИНИК
Бейби, со скидкой –
от 2 125 ₽
вместо
2 500 ₽
.
Подробнее

Лысенко Наталия Владимировна, главный акушер-гинеколог, гинеколог-эндокринолог, главный врач.
Ведение беременности в медицинском центре ОН КЛИНИК.
Диагностика предлежания плаценты
Обследование у акушера-гинеколога начинается с выяснения жалоб и анамнеза, причем специалист обращает внимание на наличие абортов, осложнений предыдущей беременности, гинекологических заболеваний, дисфункции яичников. Врач проводит стандартное наружное акушерское исследование, при котором определяет неправильное или высокое расположение предлежащей части плода, также возможно менее четкое, чем в норме, ощущение головки плода при пальпации живота. Влагалищного осмотра беременной специалисты стараются избегать, поскольку оно может спровоцировать отслойку плаценты и развитие массивного кровотечения.
Затем проводится УЗИ живота, чтобы осмотреть прикрепление плаценты, подтвердить или опровергнуть диагноз. Исследование абсолютно безболезненно для женщины, к тому же ультразвуковые волны не вредят ребенку, поэтому диагностику можно проводить с любой частотой. Во втором триместре УЗИ делают в положении лежа на спине, в третьем — на боку. Диагноз предлежания плаценты ставят при беременности 20 недель и более, поскольку на раннем сроке не исключены ошибки из-за физиологически низкого расположения органа.
Важно
Ультразвуковая диагностика — самый информативный методы диагностики, точность которого составляет более 98%.
По результатам УЗИ можно определить 4 степени аномалий прикрепления плаценты:
- Первая. Расположение органа в нижнем отделе матки на расстоянии не менее 2 см от внутреннего зева — так называемое низкое предлежание плаценты (норма до 20 недель беременности).
- Вторая. Нижний край плаценты достигает внутреннего маточного зева, но не закрывает его.
- Третья. Плацента полностью перекрывает маточный зев, при этом она расположена асимметрично, т.е. большей частью на передней или задней стенке матки.
- Четвертая. Внутренний зев прикрыт центральной зоной плаценты, и она располагается симметрично относительно матки.
Если у женщины присутствует высокий риск врастания плаценты (например, в анамнезе было несколько операций кесарева сечения), УЗИ дополняют проведением МРТ.
Дополнительное обследование
При патологии плаценты часто бывают нарушения развития ребенка, поэтому акушеры-гинекологи проводят информативный и безопасный тест — биофизический профиль плода (БПП). Он предполагает проведение ультразвукового и кардиотокографического исследования, занимает 1-1,5 часа, включает в себя несколько показателей:
- дыхательные движения плода;
- общая моторная активность;
- мышечный тонус;
- степень зрелость плаценты;
- объем околоплодных вод.
Каждый из показателей оценивается в 0, 1 или 2 балла, после чего все значения суммируются. Нормой считается результат 8 и более баллов, а значения менее 8 указывают на недостаточное поступление кислорода в организм плода, что чревато различными осложнениями.
Для оценки состояния здоровья женщины проводится полный комплекс лабораторного обследования, куда входят следующие анализы:
- общий анализ крови — для оценки показателей эритроцитов и гемоглобина, определения наличия и степени тяжести анемии;
- коагулограмма — важный анализ для проверки свертываемости крови, в котором при предлежании плаценты нередко находят отклонения от нормы;
- анализ на резус-антитела — проводится для исключения иммунологического конфликта резус-отрицательной матери и резус-положительного ребенка;
- биохимический анализ крови — проверка работы печени, почек, состояния белкового обмена, что необходимо для исключения осложнений предлежания плаценты;
- анализ на фетальный гемоглобин — определение уровня незрелого гемоглобина в крови матери и ребенка является важным маркером незрелости плаценты.
Прогноз и профилактика
Прогноз при предлежании плаценты напрямую зависит от его вида (полное или частичное), времени диагностики патологии, адекватности и полноты медицинской помощи во время беременности, родов и послеродового периода. Если женщина находится под наблюдением опытного специалиста и соблюдает все рекомендации, прогноз благоприятный, врачам удается сохранить здоровье матери и ребенка.
Профилактика предлежания плаценты направлена на избегание факторов риска:
- обдуманное планирование семьи для предупреждения нежелательной беременности и абортов;
- использование средств барьерной контрацепции, чтобы снизить риск инфицирования ИППП;
- правильную подготовку к зачатию и беременности, достижения контроля экстрагенитальных заболеваний женщины;
- своевременное лечение воспалительных и гормональных заболеваний женской репродуктивной системы;
- повышение качества медицинской помощи беременным и роженицам для предотвращения постабортных, послеродовых осложнений.
Для профилактики осложнений при диагностированном предлежании плаценты женщине нужно соблюдать физический и эмоциональный покой, ограничить половую жизнь, своевременно посещать врача для плановых осмотров и контроля течения беременности.


.webp)