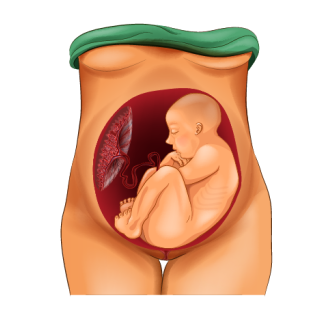
Низкое расположение плаценты
Низкое расположение плаценты – осложнение беременности, для которого характерна локализация детского места в нижнем сегменте матки, ближе, чем на 6 см от ее внутреннего зева. Опасность заключается в том, что аномалия никак не проявляется. Определить низкое расположение плаценты удается только во время ультразвукового сканирования или при развитии осложнений – повреждении, отслойке органа, сопровождающихся патологическими признаками. Лечение осуществляется амбулаторно, показан лечебно-охранительный режим и медикаментозная терапия. В большинстве случаев при низком расположении плаценты родоразрешение осуществляется с помощью кесарева сечения.
Общие сведения
Низкое расположение плаценты – акушерская аномалия, сопровождающаяся неправильным прикреплением детского места. При такой патологии присутствует риск гипоксии плода вследствие передавливания пуповины. Также низкое расположение плаценты грозит преждевременной ее отслойкой на поздних сроках беременности из-за давления плода. Наиболее подвержены низкой плацентации женщины старше 30 лет. При обнаружении низкого расположения плаценты прогноз далеко не всегда неблагоприятный. По мере увеличения матки в объеме присутствует высокая вероятность миграции детского места и его расположения в последующем на передней или задней стенке. При таком развитии событий беременность протекает нормально, и возможны роды естественным путем.
Как правило, низкое расположение плаценты выявляется во время УЗ-скрининга I триместра, однако ближе к 20-й неделе примерно в 70% случаев происходит миграция детского места, и диагноз снимается. К концу беременности такая патология сохраняется лишь у 5% пациенток. Если низкое расположение плаценты выявлено в III триместре, вероятность ее перемещения крайне мала.
Низкое расположение плаценты
Причины
Окончательно установить причины низкого расположения плаценты ученым не удается до сих пор. Однако на основании многочисленных исследований сделаны предположения о том, что аномальное прикрепление детского места происходит на фоне диффузной гиперплазии ворсинок хориона и краевого отмирания отдельных элементов децидуальной оболочки. Стать причиной таких изменений и привести к низкому расположению плаценты может истончение миометрия, развившееся в результате многочисленных абортов, выскабливаний и прочих гинекологических манипуляций. Риск возникновения акушерской аномалии повышается на фоне перенесенных ранее выкидышей, воспалительных и инфекционных заболеваний репродуктивных органов.
Низкое расположение плаценты часто диагностируется после кесарева сечения в результате формирования рубца на матке. С большей вероятностью патология развивается при многоплодной беременности, если у женщины в анамнезе было 3 и больше родов, на фоне доброкачественных заболеваний, к примеру, миомы. Врожденные аномалии матки, в частности, двурогая или седловидная матка, присутствие перегородок в полости органа, также увеличивают возможность низкого расположения плаценты. В группу повышенного риска входят пациентки, склонные к вредным привычкам, подверженные стрессам, выполняющие тяжелую физическую работу.
Классификация
В акушерстве диагностируют низкое расположение плаценты двух видов в зависимости от локализации эмбрионального органа по отношению к самой матке. Исходя из этого критерия, прогноз беременности также может быть разным. Выделяют следующие формы аномалии:
- Низкое расположение плаценты по задней стенке матки. Это более благоприятный вариант развития патологии. По мере увеличения матки в размере часто происходит миграция детского места. Соответственно, освобождается пространство для ребенка, роды с высокой вероятностью будут проходить через естественные пути.
- Низкое расположение плаценты по передней стенке матки. Диагностируется достаточно редко, однако имеет неблагоприятный прогноз. Если при локализации детского места на задней стенке оно склонно перемещаться кверху, то в данном случае по мере увеличения матки плацента будет «двигаться» книзу. При этом есть угроза частичного или полного перекрытия маточного зева. Переднее низкое расположение плаценты часто становится причиной обвития пуповиной, гипоксии плода, преждевременной отслойки плаценты.
Симптомы низкого расположения плаценты
Клинически низкое расположение плаценты в большинстве случае не проявляется. Обычно женщины хорошо себя чувствуют, а обнаружить аномальное прикрепление детского места удается во время планового акушерского УЗИ. Низкое расположение плаценты может сопровождаться патологической симптоматикой, если на его фоне начали развиваться осложнения. При преждевременной отслойке возможны тянущие боли в живот, крестце, кровотечение. Крайне редко данный диагноз способствует развитию позднего токсикоза. Кроме того, низкое расположение плаценты на поздних сроках гестации может привести к гипоксии плода. Дефицит кислорода проявляется снижением двигательной активности ребенка, учащенным или замедленным сердцебиением.
Диагностика и лечение
Выявить низкое расположение плаценты удается во время УЗ-скрининга I, II или III триместра беременности, которые назначаются акушером-гинекологом рутинно всем пациенткам на сроке 12, 20 и 30 недель соответственно. Определение аномального прикрепления детского места на ранних этапах не является критичным, так как ближе к середине гестации оно мигрирует и занимает правильную позицию без риска для здоровья женщины или плода. УЗИ при низком расположении показывает не только ее точную локализацию, но и толщину, уровень кровотока в сосудах, состояние плода. Оценка этих параметров позволяет заподозрить более серьезные осложнения, в частности, гипоксию, обвитие, начавшуюся отслойку.
Лечение низкого расположения плаценты зависит от срока гестации, а также общего состояния женщины и плода. Выявление аномалии в первом триместре не требует дополнительной терапии, достаточно ограничить физические нагрузки. С большой вероятностью детское место мигрирует по мере увеличения матки в объеме. Госпитализация при низком расположении плаценты показана при угрозе преждевременной отслойки, выраженной гипоксии плода или ближе к родам в период 35-36 недель для обследования пациентки и определения плана родоразрешения.
Низкое расположение плаценты требует коррекции режима дня. Пациентка должна как можно больше отдыхать. Важно полностью исключить психоэмоциональные и физические нагрузки, сексуальные контакты, так как все это может спровоцировать осложнения в виде отслойки. При низком расположении плаценты следует меньше ходить пешком, отказаться от поездок в общественном транспорте. Отдыхать рекомендуется в положении лежа, при этом следует приподнимать ножной конец, чтобы усилить приток крови к органам малого таза, в частности, к матке и плаценте.
Медикаментозное лечение при низком расположении плаценты не назначается. Ведение беременности при этом требует более тщательного наблюдения, скорее всего, консультация акушера-гинеколога будет назначаться чаще обычного. Коррекция состояния пациентки или плода осуществляется лишь при угрозе или развитии осложнений на фоне аномального прикрепления. При начавшейся отслойке плаценты показано использование препаратов, улучшающих кровоток в сосудах пуповины, витаминных комплексов. Если на фоне низкого расположения плаценты присутствует гипертонус матки, применяются токолитики.
При низком расположении плаценты родоразрешение возможно, как через естественные половые пути, так и с помощью кесарева сечения. Первый вариант возможен при размещении детского места не ниже, чем на 5-6 см от внутреннего зева матки, а также хорошем состоянии матери и плода, достаточной зрелости шейки и активной родовой деятельности. Плановое кесарево сечение проводится, когда низкое расположение плаценты сопровождается угрозой преждевременной отслойки, при выраженной гипоксии плода.
Прогноз и профилактика
Подавляющее большинство беременностей, протекающих с низким расположением плаценты, имеет благоприятный исход. У 70% пациенток с таким диагнозом ближе к родам детское место занимает правильное положение по передней или задней стенке матки. В остальных случаях своевременная диагностика и назначение охранного режима дают возможность избежать осложнений, доносить беременность до 38 недель и родить абсолютно здорового ребенка. У 40% женщин с низким расположением плаценты роды осуществляются путем кесарева сечения. В остальных случаях дети появляются на свет через естественный родовой канал. Иногда со стороны плода присутствуют признаки внутриутробной гипоксии.
Профилактика низкого расположения плаценты состоит в ранней диагностике и лечении гинекологических аномалий, способствующих истончению слизистой оболочки матки. Также женщинам следует избегать абортов, своевременно становиться на учет по беременности к акушеру-гинекологу. Уменьшить вероятность развития низкого расположения плаценты поможет исключение стрессов, физических нагрузок после зачатия. Также следует избегать работы на вредных предприятиях, отказаться от пагубных привычек, побольше отдыхать и обеспечить достаточное поступление питательных компонентов в организм будущей мамы. Положительным образом на здоровье женщины и плода сказываются прогулки на свежем воздухе. Каждая пациента должна выполнять все рекомендации акушера-гинеколога, сдавать необходимые анализы и проводить скрининговые исследования, чтобы как можно раньше обнаружить низкое расположение плаценты и приступить к терапии.
Низкое расположение плаценты — лечение в Москве
В небольшом проценте случаев беременность подходит к сроку предполагаемой даты родов с неправильным положением ребёнка в животе у мамы — поперек или косо (0,3% случаев доношенных беременностей). Стоит ли пугаться, если при контрольном ультразвуковом обследовании выявлено, что плод лежит не так, как положено? Какие меры следует предпринимать для выправления ситуации, когда до родов еще остается пять-семь недель? MedAboutMe расскажет об этом при помощи компетентных специалистов.
Неудобное положение
Положение ребёночка, когда ось его тела не совпадает с продольной осью матки, называют неправильным, если речь идет о третьем триместре беременности — в это время малыш уже не имеет возможности так активно «вертеться» как раньше, в первые месяцы.
До двадцать восьмой недели ребёнку хватает места для разворотов и он может переворачиваться по нескольку раз за сутки. Примерно к тридцати неделям гестации подавляющее большинство малышей оказывается в наиболее физиологичном положении «вниз головой». Однако от пяти до десяти процентов «несговорчивых» детей не желают переворачиваться и занимают крайне невыгодную позицию, как для себя, так и для мамы. Почему так происходит и что делать в случае диагностированного неправильного положения?
Предрасполагающие факторы
Маленький «акробат» никак не может занять правильную позицию, несмотря на то, что уже давно пора? Факторы, которые этому способствуют, могут быть со стороны матери (объёмные образования, миоматозные узлы в полости матки, аномальное строение — двурогая матка). У многорожавших женщин развивается слабость, «дряблость» мышц как матки, так и передней брюшной стенки — они не могут зафиксировать правильное положение младенца. По статистике, среди всех случаев, у многорожавших беременных патологическое положение отмечается в десять раз чаще первородящих женщин.
Беременность двойней или тройней также предрасполагают к тому, что один из плодов будет находиться в нефизиологичном состоянии к концу срока гестации.
Имеет значение низкое расположение «детского места», а также так называемое «приращение» плаценты. Эти патологии хорошо визуализируются при ультразвуковом исследовании и с большой долей вероятности потребуют проведения кесарева сечения в положенный срок.
Короткая пуповина, мешающая ребёнку свободно осуществлять движения, укорочение пуповины вследствие обвития вокруг шеи малыша, маловодие — эти факторы также служат причинами нестандартного положения плода в утробе матери.
Поможем неповоротливому малышу
Если в вашем случае нет вышеперечисленных факторов, на которые нельзя повлиять, с разрешения доктора можно помочь природе исправить ситуацию.
После 33-34 недели, узнав о диагнозе, можно применять гимнастические упражнения и дополнять их психологическими приемами:
- Осуществляем повороты из положения лежа на боку на другую сторону. Полежали десять минут — снова следует быстро перевернуться. Таким образом можно сделать по три-четыре подхода — выполнять упражнение следует несколько раз в сутки.
- Исходное положение — коленно-локтевое, следует приводить к животу попеременно то одну, то другую ногу. Количество повторов — около пяти-шести за один заход. Также рекомендуется выполнять несколько раз в сутки. При выполнении любых гимнастических этюдов вы должны себя хорошо чувствовать, не ощущать чувство голода, но и не заниматься на полный желудок.
- Если вы отдыхаете днем, полезно будет положение «лежа на спине» с слегка приподнятыми ногами (около двадцати сантиметров выше головы). Для этого подложите под поясницу и ноги подушки. Если лежать на спине тяжело даже десять минут, сядьте на колени и опустите таз на пятки (их стоит развести для удобства, носки оставьте сомкнутыми). Колени разведите на ширину плеч и отдыхайте в таком положении по пятнадцать минут два-три раза в день.
- Врачи утверждают, что неправильное положение в некоторых случаях может быть вызвано главным образом психоэмоциональным напряжением матери и тонусом матки. В таком случае, а первый план должно выйти устранение стрессовой ситуации. Идеально, если мама любит и умеет плавать в бассейне. Двигается мама — стимулируется ненавязчиво и двигательная активность крохи, снимается лишнее напряжение. Слушайте музыку, гуляйте с наслаждением в парке, наполняйте свое воображение приятными картинами, представляйте себе уже перевернутого малыша.
Для закрепления успешного результата также нужно выполнять некоторые нехитрые действия. Когда малыш перевернется, закрепите благоприятное положение с помощью ношения бандажа (для оптимального выбора и правильной техники одевания обратитесь к специалисту) и принимайте несколько раз в день позу «портного» — сядьте на пол, согните ноги в коленях и отведите их в стороны так, чтобы ваши ступни соприкасались друг с другом; попытайтесь направлять колени как можно ниже к полу — так будут работать мышцы тазового дна.
Если срок родов подходит, а неправильное положение, увы, не исправляется — существует оперативный выход из сложившейся трудной ситуации.
Абсолютные показания к выполнению операции кесарева сечения
Их не много, но естественное родоразрешение в каждом из таких случаев грозит либо повреждениями/гибелью плода вследствие невозможности родиться правильно и вовремя, либо травматизмом матери. Итак, показания к оперативному извлечению плода:
- Вес плода по данным ультразвукового исследования более трех с половиной — четырех килограмм при наличии узкого таза у беременной женщины;
- Укоренившееся поперечное или косое положение плода;
- Признаки гипоксии ребёнка (дистресс-синдром плода) или обвитие пуповиной;
- Слабая родовая деятельность, отсутствие динамики в раскрытии шейки матки.
Дополнительно о том, какие меры следует предпринимать беременной во втором и третьем триместре для выправления ситуации и как часто следует проводить ультразвуковой контроль, расскажет специалист.
Комментарий эксперта

После 34 недели беременности, поперечное или косое положение плода считается неправильным. Беременным женщинам с такой проблемой во втором и третьем триместре необходимо проводить комплекс гимнастических мероприятий по исправлению неправильного положения плода. К ним относятся такие меры как:
• сон в положении на левом боку с приведенным к животу коленом (это может быть как дневной сон-отдых, так и ночной сон),
• принятие днем периодически коленно-локтевого положения с приведением попеременно колен к животу (по 5-10 приведений на каждое колено),
• плавание в бассейне,
• бандаж до срока родов после исправления положения плода.
Если с началом третьего триместра стойко сохраняется неправильное положение плода, следует подключить ультразвуковой контроль за положением плода: во-первых, чтобы оценить эффективность предпринимаемых мер и вовремя начать носить бандаж (зафиксировать положение), а во-вторых, правильно спланировать тактику ведения родов. Подобный ультразвуковой контроль целесообразно проводить не чаще, чем 1 раз в 10 дней.
Акушерство / Под ред. Савельевой Г.М. – 2000
Медикаментозное воздействие во время беременности при тазовом предлежании плода / Ишпахтин Г.Ю., Щепин М.М., Елисеева Е.В. // ACTA BIOMEDICA SCIENTIFICA – 2005 – №4(42)
Сначала они связаны с тем, как малыш будет развиваться, а затем появляются более страшные переживания. Как правило, они связаны с преждевременными родами, больше всего страх вызывает низкое предлежание плода.
Симптомы
Самый распространенный и главный симптом – боли в области живота. Как правило, такие боли не отпускают девушку долгое время. При низком предлежании могут наблюдаться кровотечения. Из-за кровотечений плод подвергается кислородному голоданию. Это очень опасно, так как вредит развитию малыша.
Однако стоит отметить, что некоторые не знают о том, что плод находится в низком положении. Это связано с тем, что симптомы проявляются не у каждой женщины.
Этот диагноз может поставить врач при проведении УЗИ, так как там становится четко видно все возможные риски.
Последствия
Когда девушке ставят диагноз низкого предлежания плода, её обязательно предупреждают обо всех возможных последствиях, которые могут произойти.
Чаще всего существует риск начала родов на раннем сроке. Однако они связаны не только с этим диагнозом, поэтому их начало можно предотвратить.
Для того, чтобы не допустить начало преждевременных родов женщине необходимо лечь в больницу. Это делается для того, чтобы грамотно подойти к решению этой проблемы, и предотвратить все возможные риски своевременно.
Еще одним последствием при данном диагнозе является частое мочеиспускание. Эта проблема ухудшает состояние. Для её предотвращения необходимо снизить количество жидкости, которое употребляет девушка.
Также, низкое предлежание может привести к образованию геморроя. Это происходит из-за того, что головка ребенка сильна давит. Чтобы не допустить возникновения данного заболевания стоит правильно питаться, а также не делать больших физических нагрузок.
Советы
Девушкам с таким диагнозом необходимо постоянно наблюдаться у лечащего врача. А также сообщать обо всех ухудшениях или новых симптомах врачу, чтобы он смог оказать своевременную помощь.
Существует дородовой бандаж, который помогает снизить угрозу преждевременных родов. С помощью такого приспособление удается снизить давление, которое оказывается головкой, что помогает избежать преждевременного открытия матки.
Необходимо регулярно наблюдаться у специалистов, чтобы предотвратить все возможные последствия и получить эффективное лечение в больнице. Благодаря этому женщина сможет сохранить собственное здоровье и здоровье ребенка.
Сделайте первый шаг
запишитесь на прием к врачу!
Плацента – уникальный орган женского организма, появляющийся во время беременности и исчезающий после родов. Его задачей является обеспечение плода питательными веществами и кислородом, а также выведение продуктов его жизнедеятельности и защита от иммунной системы матери. Однако, при низкой плацентации этот же орган может и погубить ребенка, помешав ему выйти из родовых путей во время родов. Такая патология встречается довольно часто и может проявиться даже у здоровых женщин. Что ее провоцирует и можно ли снизить такие риски?
Что такое низкая плацента?
Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
- Полным. Плацента располагается внизу, полностью перекрывая канал шейки матки. Самостоятельные роды в этом случае невозможны и угрожают жизни ребенка и матери из-за высокой вероятности обширных кровотечений.
- Неполным. Плацента располагается в нижней части, но со смещением в сторону, поэтому перекрывает зев матки лишь частично. Такое предлежание также делает роды невозможными и опасными для матери или ребенка из-за высокого риска кровотечений.
- Низким. Плацента находится на расстоянии 7 см от цервикального канала, не перекрывая его. При таком ее расположении роды возможны, но требуют от врачей повышенного внимания. Если расстояние от плаценты до зева матки составляет менее 7 см, и она затрагивает край зева, такое предлежание называется краевым.
Нижнее предлежание – самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют. Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала. Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Сделайте первый шаг
запишитесь на прием к врачу!
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
- Анатомические аномалии матки. Форма этого органа напрямую влияет на то, куда «приплывет» плодное яйцо. Если у женщины имеются врожденные или приобретенные (например, после операции) нарушения анатомического строения матки, то шансы на низкую плацентацию существенно возрастают. К этой же категории можно отнести истмико-цервикальную недостаточность, заключающуюся в ослаблении мышц маточной шейки, которая не способна выдерживать внутриматочное давление.
- Повреждения эндометрия. Это нарушения строения слизистой оболочки матки, возникшие из-за инфекций, выскабливания при абортах, тяжелых родов, кесарева сечения и т. д. Также частой причиной низкой плацентации является эндометриоз (воспаление эндометрия), доброкачественные и злокачественные опухолевые образования, которые нарушают функционирование этого слоя.
- Плодный фактор. Закрепление оплодотворенного яйца в эндометрии осуществляется из-за ферментов, вырабатываемых эмбриональными оболочками. Иногда эта функция нарушается, и эмбрион опускается из фаллопиевой трубы слишком низко, внедряясь в слизистую в нижней части матки. Такие ситуации особенно часто возникают при гормональных или эндокринных нарушениях у женщины, воспалительных процессов в яичниках, маточных придатках и трубах.
- Повторные роды. Замечено, что с каждой последующей беременностью риск предлежания плаценты возрастает, особенно если предыдущая была осложненной. Вероятно, это связано с повреждением матки или эндометрия, а также с гормональными изменениями, которые происходят у женщин с возрастом.
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
- Кровотечения. Уже на 12-13 неделе у женщин с данной аномалией могут начаться маточные выделения с примесью крови, которые связаны с микроотслойками «детского места» от эндометрия. Наиболее часто этот симптом проявляется в последнем триместре беременности, когда плод вырастает до больших размеров и при движениях сильнее отрывает плаценту от матки. На поздних сроках даже небольшая нагрузка (кашель, чихание, запоры и т. д.) способны привести к обильным кровотечениям, угрожающим жизни матери и ее ребенка. Из-за периодической или постоянной потери крови у женщины часто наблюдаются симптомы анемии – головокружение, слабость, сниженное давление и уровня гемоглобина в крови.
- Высокое стояние маточного дна. По расположению верхней части матки врач обычно судит о степени развития беременности. При плацентарном предлежании маточное дно часто располагается слишком высоко, что может косвенно свидетельствовать о низком расположении плаценты.
- Предлежание плода. Расположение ребенка, матки и плаценты взаимозависимо. Поэтому тазовое или поперечное предлежание плода часто сопровождается низкой локализацией «детского места», о чем врач может судить по данным, полученным в ходе ультразвукового обследования пациентки.
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
- Малоинвазивностью. Ультразвуковое исследование при подозрении на низкое предлежание плаценты проводится абдоминально. Сканер располагается на внешней поверхности живота, врач не выполняет никаких разрезов, поэтому никаких рисков для ребенка или матери УЗИ не создает.
- Информативностью. Современные аппараты УЗИ имеют высокую разрешающую способность и точно визуализируют положение ребенка в матке. С их помощью врач может определить расположение плаценты, расстояние от ее кромки до маточного зева.
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Сделайте первый шаг
запишитесь на прием к врачу!
Чем грозит низкое плацентарное расположение?
Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
- Выкидыш или преждевременные роды. Вероятность такого исхода обусловлена тем, что при плацентарной недостаточности матка испытывает более высокие нагрузки, чем при нормальной беременности. Любое физическое напряжение и даже психический стресс могут вызвать интенсивные маточные сокращения, изгоняющие плод наружу. Притом вероятность этого сохраняется на протяжении всего срока беременности.
- Предлежание плода. Если плацента сформировалась низко на раннем сроке беременности, то риск неправильного расположения плода повышается на 50%. Развиваясь в животе матери, будущий ребенок стремится занять такую позицию, чтобы его голова как можно меньше соприкасалась с чем-либо – включая «детское место». Поперечное или тазовое предлежание плода делает невозможными естественные роды и является патологическим состоянием, угрожающим и ему самому, и его матери.
- Гипоксия плода. При нижнем предлежании плаценты ухудшается кровоснабжение эмбриона питательными веществами и кислородом. Хроническая и острая гипоксия вызывает необратимые изменения в головном мозге ребенка, задержку его внутриутробного развития, а во время родов способна привести к его смерти.
- Маточные кровотечения. Это осложнение грозит женщине с плацентарной недостаточностью на всем протяжении беременности. Особенно этот риск велик на поздних сроках, когда плод становится достаточно крупным и сильнее давит на стенки матки, повышая вероятность отслойки плаценты от эндометрия. Несильные, но регулярные кровотечения провоцируют развитие у матери анемии, которая, в свою очередь, является одной из причин хронической эмбриональной гипоксии. При сильном отслоении плаценты возможно развитие обширного кровоизлияния с геморрагическим шоком, фатальным и для женщины, и для ее ребенка.
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Сделайте первый шаг
запишитесь на прием к врачу!
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Тазовое предлежание плода
Лечением данного заболевания занимается Гинеколог
- О заболевании
- Виды тазового предлежания – классификация
- Симптомы
- Причины тазового предлежания
- Диагностика тазового предлежания
- Лечение
- Профилактика
- Реабилитация
- Вопросы и ответы
- Мнение эксперта
- Врачи
Что это такое?
Тазовое предлежание плода – это ситуация, когда плод головкой располагается в дне, а у малого таза матери находятся его ягодицы и/или ножки.
О тазовом предлежании
Наличие механических препятствий со стороны малого таза не позволяет более объемной части плода (головке) вставиться во вход. Плод «ищет» альтернативные пути, в результате чего формируется тазовое предлежание (размеры тазового конца намного меньше головного). Механические преграды также могут объяснить тазовое вставление при аномальной анатомии плода. Однако часто в клинической практике встречаются случаи тазового предлежания в отсутствие каких-либо объяснимых причин. Считается, что они связаны с незрелостью вестибулярного аппарата внутриутробного ребенка (вестибуллярный аппарат – это структура, которая определяет пространственную ориентацию тела).
Современное акушерство придерживается точки зрения, что для правильного головного (затылочного) предлежания плод должен иметь нормальную анатомию и хорошую двигательную активность, при этом объем околоплодных вод должен быть достаточным, и плацента должна располагаться не в области нижнего сегмента и не затрагивать внутренний зев. Если один из этих факторов выпадает из общей цепочки, то повышается вероятность формирования тазового предлежания плода.
Виды тазового предлежания – классификация
Тазовое предлежание может быть 2 основных типов (разница между ними заключается в том, какая именно часть ближе всего предлежит к будущему родовому каналу):
- ягодичное – самыми первыми рождаются ягодицы;
- ножное – «первопроходцами» являются ножки.
В свою очередь, ягодичный вариант классифицируется на 2 формы:
- чистая, когда только ягодички плода обращены к материнскому тазу;
- смешанное, когда плод сидит «на попе», то есть под ягодички поджаты ножки.
Ножное предлежание делится на 3 вида:
- коленное – плод «сидит» на коленках над входом в таз;
- полное ножное – и левая, и правая ножка обращены к малому тазу матери;
- неполное, когда одна ножка согнута над малым тазом, а другая – разогнута и выпрямлена вдоль тела малыша.
Симптомы
Тазовое предлежание плода не имеет специфических симптомов. Однако для этого состояния характерно относительно высокое расположение тазового конца плода по отношению к плоскости входа малого таза матери. Поэтому при доношенной беременности может появляться одышка, связанная с высоким расположением диафрагмы. По этой же причине развивается и относительная недостаточность кардиального сфинктера, приводящая к изжоге.
Признаками тазового предлежания плода во время объективного осмотра могут быть:
- высокое расположение дна матки, которое не соответствует нормативам для данного срока беременности;
- наличие в дне матки более плотной и круглой части (головки), при этом над входом таза определяется менее плотное с нечеткими контурами образование (тазовый конец);
- наилучшая точка выслушивания сердечного ритма плода на уровне пупка или выше него (к примеру, при затылочном предлежании сердцебиение лучше слышно ниже пупка).
Причины тазового предлежания
Состояниями, которые повышают вероятность тазового предлежания, могут быть:
- недоношенный плод – чем меньше гестационный срок, тем выше вероятность обнаружить положение плода, при котором над входом в таз располагаются ягодицы или ножки;
- предыдущие роды в ягодичном предлежании;
- сужение материнского таза или аномалии его строения;
- аномальное строение матки – двурогость, седловидность, наличие внутриматочной перегородки;
- избыточное или недостаточное количество околоплодных вод, которое отражается на подвижности плода и создает препятствия для установления правильного головного предлежания;
- многоплодие, которое ограничивает движения младенцев в амниотической полости;
- большие миоматозные узлы;
- большие кисты яичников;
- неправильное прикрепление плаценты, когда она частично или полностью перекрывает внутренний зев;
- пороки развития плода, затрагивающие череп, зону шеи или крестцовую область;
- укорочение пуповины;
- отставание темпов роста плода.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:

Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика тазового предлежания
Диагноз тазового предлежание не устанавливается раньше 36 недель. На основании данных акушерского наружного осмотра врач может заподозрить это состояние. Для его подтверждения назначается ультразвуковое исследование. Врач УЗД оценивает, какая часть плода располагается над входом в малый таз, какова степень сгибания головки, нет ли аномалий развития плода или патологии половых органов матери. Параллельно определяется локализация плаценты и исключается ее расположение в области нижнего сегмента, проводится определение индекса амниотической жидкости для исключения маловодия или многоводия, а также математический подсчет предполагаемого веса плода на основании проведенных измерений головки, бедра, плеча, живота.
В родах диагноз тазового предлежания устанавливается путем влагалищного осмотра. Акушер-гинеколог при открытой шейке матки может обнаружить соответствующие ориентиры того или иного вида тазового предлежания. Это могут быть крестец, паховый сгиб, межягодичная складка, пятка и т.д.
Мнение эксперта
Беременные женщины часто сталкиваются с такой ситуацией, когда при прохождении второго скринингового УЗИ в сроке (18-22 недели) обнаруживается тазовое предлежание плода. По этому поводу появляется необоснованное беспокойство. Оказывается, чем меньше срок беременности, тем выше подвижность плода, который имеет еще небольшие размеры, поэтому может несколько раз за день изменять свое положение. Если при прохождении второго скрининга предлежащей частью является тазовый конец, то данный факт даже не выносится в ультразвуковое заключение, т.к. не имеет клинического значения. Окончательный диагноз тазового предлежания может быть установлен не ранее 36-й недели. Для сравнения – во втором триместре примерно треть плодов располагаются ягодицами или ножками над входом в малый таз, а к 36-37-й недели тазовое предлежание выявляется только в 3-5% случаев.

Лечение
Вопрос о способе родоразрешения при тазовом предлежании решается индивидуально. На выбор метода оказывает влияние возраст женщины, количество родов в анамнезе, вес плода, степень сгибания головки, предполагаемый вес ребенка и другие факторы.
Консервативное лечение
Ведение вагинальных родов при тазовом предлежании относится к высокой категории сложности. От врача требуется профессионализм и выдержка, а от роженицы – терпение и строгое следование советам медиков.
Хирургическое лечение
Кесарево сечение в плановом порядке при тазовом предлежании может быть рекомендовано в следующих случаях:
- срок гестации менее 32 недель и начало родовой деятельности;
- рубец на маточной стенке после предыдущий операций;
- ножное предлежание;
- малый вес плода – 2,5 кг и меньше;
- крупный вес плода –3,6 кг и больше.
Плановую операцию оптимально выполнять в гестационном сроке 39 недель и более. Это позволяет органам и системам плода максимально подготовиться к переходу с внутриутробного этапа на внеутробный.

Профилактика
Специфических мер профилактики тазового предлежания не существует.
Реабилитация
После оперативного родоразрешения рекомендована ранняя активация родильницы и раннее прикладывание ребенка к груди. Это создает условия для профилактики возможных осложнений и стимулирует адекватную лактацию.
Вопросы и ответы
Баскетт Т.Ф., Калдер Э.А., Арулкумаран С. Оперативное акушерство Манро Керра; под ред. Р. Элсивера, – М., 2015. – С. 199-214.
Кан Н.Е. Состояние внутриутробного плода и ранняя адаптация новорожденных в зависимости от пола и предлежания плода: Автореф. дис. … канд. мед. наук. Владивосток, 2000. 23 с.
Катько Е.Н. Особенности течения раннего неонатального периода при рождении плода в тазовом предлежании: Автореф. дис. … канд. мед. наук. М., 1998. 19 с.
>
Заболевания по направлению Гинеколог
Патологическое положение плода: причины появления, симптомы, диагностика и способы лечения.
Определение
За время беременности плод может многократно менять свое положение в матке, пока ему хватает места для перемещения. При нормальной беременности к 22-24-й неделе плод устанавливается головкой вниз, примерно до 32-34-й недели его положение остается неустойчивым, но затем плод фиксируется.
Положение плода – это отношение его оси, проходящей через головку и ягодицы, к продольной оси матки.
Если оси плода и матки совпадают, это называется продольным положением плода, если плод лежит поперек матки – поперечным положением. Кроме того, выделяют косое положение – среднее между продольным и поперечным.

В 95-97% случаев предлежащей частью является головка. Тазовое предлежание, когда над входом в малый таз находятся ягодицы или ножки плода, а у дна матки — его головка, определяется в 3-5% случаев. Косые и поперечные положения (т.н. неправильные положения плода) выявляются в 0,3-0,7% при доношенной беременности, но в 10 раз чаще у многократно рожавших (начиная с 4-х родов), чем у первородящих. При сроке гестации менее 32 недель, пока плоду хватает места для перемещения, неправильное положение плода в матке отмечаются в 6 раз чаще, чем при доношенной беременности.
К патологическим положениям относятся тазовое предлежание, поперечное, косое и неустойчивое положение плода.
Причины возникновения патологического положения плода
Точные причины патологического положения плода недостаточно выяснены. Факторы, которые способствуют возникновению тазовых предлежаний, поперечных и косых положений, можно разделить на материнские, плодовые и плацентарные.
К материнским причинам относятся:
- аномалии развития матки (двурогая, седловидная матка, перегородка в матке),
- опухоли матки,
- узкий таз беременной,
- опухоли таза,
- снижение или повышение тонуса матки,
- большое количество родов у женщины,
- рубец на матке после операции кесарева сечения.
Плодовые причины:
- недоношенность,
- многоплодие,
- задержка внутриутробного развития,
- врожденные аномалии плода (анэнцефалия, гидроцефалия),
- неправильное членорасположение плода (отношение конечностей к головке и туловищу),
- особенности вестибулярного аппарата плода.
Плацентарные причины:
- предлежание плаценты,
- маловодие или многоводие,
- короткая пуповина.
Классификация патологического положения плода
Тазовое предлежание подразделяют на ягодичное (80-90%) и ножное (10-15%). Ягодичное предлежание бывает чистое (63-68%) и смешанное (20-23%), а ножное – полное, неполное (встречается чаще, чем полное) и коленное (встречается редко).
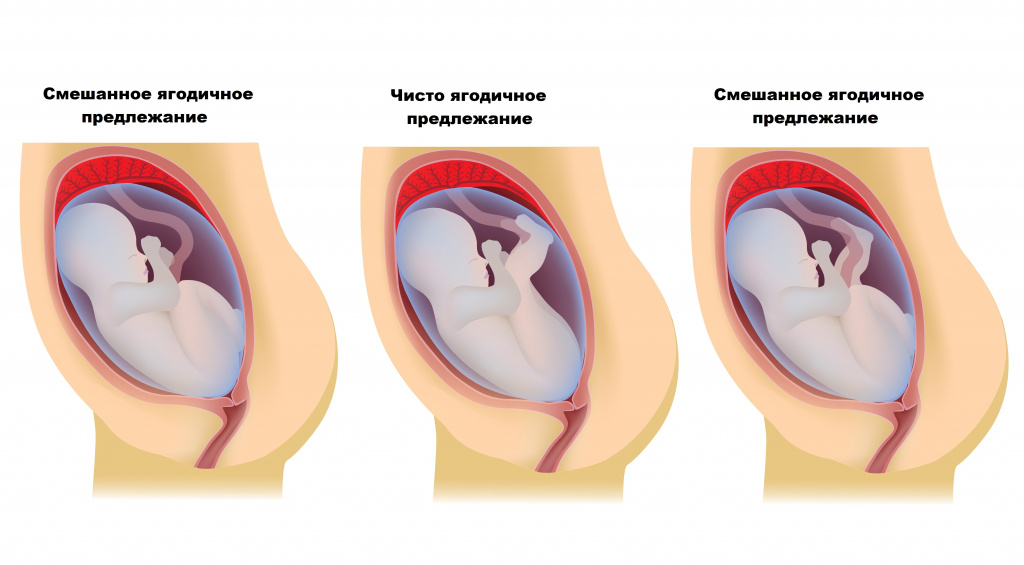
При полном ножном предлежании плод повернут ко входу в таз обеими ножками, слегка разогнутыми в тазобедренных и согнутыми в коленных суставах, при неполном – ко входу в таз предлежит одна ножка, разогнутая в тазобедренном и коленном суставах, а другая, согнутая в тазобедренном и коленном суставах, располагается выше; в случае коленного предлежания ножки разогнуты в тазобедренных суставах и согнуты в коленных, а коленки предлежат ко входу в таз.
К неправильным относят поперечные и косые положения, а также неустойчивое положение плода.
Поперечным называют такое положение плода, при котором ось его туловища пересекает ось матки под прямым углом, а крупные части плода расположены выше гребней подвздошных костей. Косым называют такое положение, при котором ось туловища плода пересекает ось матки под острым углом, а нижерасположенная крупная часть плода размещена в одной из подвздошных впадин большого таза. Косое положение считают переходным состоянием, потому что в конце периода гестации и во время родов оно превращается в продольное либо в поперечное.
Косое положение обычно нестабильно, временно, поэтому часто его называют неустойчивым.
Также при неправильных положениях по головке определяют позицию плода: если головка расположена слева от срединной линии тела беременной – это первая позиция, если справа – вторая. Вид определяют по спинке: если она обращена кпереди – передний вид, кзади – задний. Имеет значение расположение спинки плода по отношению ко дну матки и входу в малый таз.
Симптомы патологического положения плода
Обычно при патологическом положении плода специфических жалоб у беременной нет, однако ее может беспокоить дискомфорт в подреберьях, а в случае смешанного ягодичного или ножного предлежания плода женщина может ощущать шевеление плода преимущественно в нижней части живота.
Диагностика патологического положения плода
Диагноз патологического положения плода, как правило, ставится на 32-34-й неделе беременности. Предварительный диагноз устанавливается на гинекологическом осмотре. При тазовом предлежании отмечается высокое стояние дна матки. Этот показатель гинеколог определяет на каждом визите, начиная с 20-й недели беременности – он отражает высоту, на которую самая широкая, куполообразная часть матки (ее дно) поднялась относительно лобка. Этот показатель косвенно указывает на то, нормально ли протекает беременность. При тазовом предлежании тазовый конец плода высоко расположен над входом в таз, что обуславливает высокое стояние дна матки. Головка плода расположена в дне матки, ягодицы – над входом в таз, это врач может определить при пальпации. Сердцебиение плода выслушивается на уровне пупка или выше.
Поперечное и косое положение плода также может заподозрить доктор во время осмотра. При поперечном положении живот беременной приобретает поперечно-овальную форму, дно матки ниже, чем при продольном положении, отсутствует крупная предлежащая часть – головка или тазовый конец, а ко входу в малый таз предлежат мелкие части плода, например, ручка или плечо. Сердцебиение плода лучше прослушивается в области пупка.
При косом положении живот визуально приобретает косо-овальную форму, окружность живота больше нормы, дно матки стоит низко. Крупная предлежащая часть находится ниже уровня гребня подвздошной кости, в одной из подвздошных ямок большого таза, сердцебиение плода, как и при поперечном положении, лучше прослушивается в области пупка.
Если врач заподозрил неправильное положение плода, обязательно проводят ультразвуковое исследование. При выполнении УЗИ исключают причины, которые могли бы привести к неправильному положению плода: тяжелые пороки развития плода или аномальное расположение плаценты.
К каким врачам обращаться
Как и при нормально протекающей беременности, наблюдение и выбор тактики родов осуществляет врач –
акушер-гинеколог
.
Лечение патологического положения плода
До определенного срока тазовое предлежание требует выжидательного наблюдения, поскольку плод может самостоятельно развернуться в нужном направлении. В ряде случае врачи могут порекомендовать беременной женщине выполнять комплекс упражнений, способствующих изменению тазового предлежания на головное.
При тазовом предлежании плода для снижения вероятности операции кесарева сечения и при отсутствии противопоказаний к естественным родам пациентке могут рекомендовать наружный поворот плода на головку. Показания и противопоказания определяет врач. Эту процедуру проводит акушер-гинеколог в условиях акушерского стационара, в срок ≥36 недель беременности у первородящих и ≥37 недель беременности у повторнородящих.
Эффективность поворота на головку составляет от 30 до 80%, а в 5% случаев наблюдается спонтанный обратный поворот плода.
В зависимости от ситуации и состояния здоровья женщины и плода врач рекомендует естественные роды или проведение операции кесарева сечения.
При неправильном положении плода до 36 недель беременности при отсутствии противопоказаний (рубец на матке, угрожающие преждевременные роды, миома матки, предлежание и низкое расположение плаценты, соматическая патология беременной и др.) рекомендуется проведение корригирующей гимнастики. Поперечное и косое положения плода являются абсолютным показанием для проведения операции кесарева сечения, рожать естественным путем в этих случаях опасно.
Осложнения
При тазовых предлежаниях плода отмечается более высокая перинатальная заболеваемость и смертность, чем при головных предлежаниях. Это связано с рядом причин: недоношенностью, гипоксией, родовой травмой, повреждениями органов брюшной полости и спинного мозга, аномалиями развития плода и др. Перинатальные потери при тазовом предлежании при различных методах родоразрешения в 3–5 раз выше, чем при головных предлежаниях.
Роды при неправильных положениях плода сопровождаются рядом опасных для жизни матери и плода осложнений: раннее излитие вод, выпадение мелких частей плода, разрыв матки, кровотечение из половых путей при аномалиях расположения плаценты.
При неустойчивом или поперечном положении плода перинатальная смертность достигает 24%.
Выпадение петель пуповины происходит в 20 раз чаще, чем при продольном положении и головном предлежании плода. Материнская смертность, связанная с восходящим инфицированием при преждевременном излитии вод, кровотечением при аномальном расположении плаценты, осложнениями оперативных пособий и разрывом матки, достигает 10%.
Профилактика патологического положения плода
В настоящий момент не существует эффективных методов профилактики неправильного положения плода.
Источники:
- Клинические рекомендации «Тазовое предлежание плода». Разраб.: Российское общество акушеров-гинекологов. – 2020.
- Патологические роды (узкий таз, неправильные положения плода, аномалии сократительной деятельности матки): учебное пособие / О.Е. Баряева, В.В. Флоренсов, М.Ю. Ахметова. ФГБОУ ВО ИГМУ Минздрава России, кафедра акушерства и гинекологии с курсом гинекологии детей и подростков. – Иркутск: ИГМУ. – 2020. – 88 с
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Тазовое предлежание плода
Тазовое предлежание плода
В статье поговорим о ребенке в тазовом предлежании: что делать, каковы
риски и протекание вынашивания, можно ли изменить ситуацию и как рожать
малыша.

Тазовое предлежание плода: содержание статьи
Записаться на прием
Что означает тазовое предлежание плода
В норме малыш в матке ложится головой к родовому выходу. Но может расположиться ягодичками, ногами или по смешанному типу.
Принята такая классификация тазового предлежания плода:
- Ножное — лежит ножками к малому тазу мамы. Бывает полное (обе ноги впереди), частичное (одна конечность) и коленное (словно сидит на коленях);
- Тазово-ягодичное предлежание плода — вниз направлены ягодички малыша;
- Смешанное — к родовому выходу лежат ножки и ягодицы.
Самой оптимальной из всех ситуаций считается ягодичное.
Классификация положения плода
Кроме предлежания различают положение плода. Его определяют соотношение осей плода и матки. Условно ось малыша проходит вдоль позвоночника и соединяет его затылок и копчик. Ось матки делит ее на 2 равные половины.
Относительно оси матки дитя может располагаться в одном из 3-х положений:
- косом — оси образуют острый угол. Тогда говорят о косом тазовом предлежании плода;
- продольном — оси совпадают;
- поперечном — оси образуют прямой угол, то есть перпендикулярны друг другу. Самое опасное положение.
При косой позиции плода возможен его переворот в нормальное в процессе рождения, а вот поперечная — прямое показание к кесареву сечению.
Еще один вариант — низкое тазовое предлежание плода. В этом случае возможны кровотечения, прерывание беременности или ранние роды. Для малыша чревато гипоксией, задержкой развития.
Причины тазового предлежания плода
Акушеры выделяют ряд факторов, на фоне которых развивается патология.
Тонус матки — его снижение в верхних отделах или повышение в нижних. Пониженный тонус случается при повторной беременности.
Отклонение в объеме околоплодных вод — уменьшение или увеличение.
Вынашивание двойни и больше деток.
Заболевания со стороны мамы — опухоль, миома матки, неправильное формирование тазовых костей, аномально узкий таз, низкое прикрепление или предлежание плаценты, воспаления органов малого таза.
Проблемы со стороны дитя — гидроцефалия (маленькая голова ребенка), цефалоцеле, обвитие, отклонение от нормы размера плода, задержка развития плода, его повышенная или ограниченная подвижность.
Эти факторы повышают риск патологии, но не гарантируют ее.
Записаться на прием
Осложнения и последствия тазового предлежания плода
Проблема заключается в угрозе здоровью и жизни ребенка. Особенно при обвитии или рождении двойни. Направленные ножками или ягодицами к половым путям мальчики и девочки больше подвержены травмам и гибели. Осложнения могут начаться на любом этапе родов — до, в начале и после них.
Первая причина — ягодицы недостаточно расширяют родовой канал для прохождения головы.
Вторая причина — медленное раскрытие шейки матки. Ягодицы долго не проходят родовые пути — стоят над входом в них. Это приводит к осложнениям на 1-ой стадии родов. Воды изливаются не вовремя, может выпасть пуповинная петля и мелкие части дитя, роды идут не по плану — неправильно и долго.
У ребенка начинается гипоксия, раньше времени отслаивается плацента, развивается хориоамнионит — инфицирование малыша и вод.
Чем опасно тазовое предлежание плода
Голова ребенка не в состоянии преодолеть родовой канал и фиксируется в нем. Это самое распространенное осложнение. Оно чревато последствиями для малыша — гипоксией, поражением головного мозга.
У первенцев такие проблема встречается чаще. У повторно родящих женщин ткани более растянуты — снижается риск травматизации новорожденного.
Врожденные аномалии втрое чаще при тазовом предлежании. К ним относятся пороки сердца, неврологические проблемы, нарушение работы опорно-двигательного аппарата и кишечника.
Диагностика тазового предлежания плода
Диагноз ставят на 34‒35 неделях — самостоятельный поворот ребенка в правильную позицию маловероятен. Проводят осмотр, КТГ, УЗИ и эхографию — лучше трехмерную. Эти методы позволяют выявить патологию и ее вид, оценить состояние дитя и мамы.
Врачи оценивают ряд параметров:
- Разгибание головки плода при тазовом предлежании. Она не должна разгибаться очень сильно. Иначе повышается риск травм спинного мозга, мозжечка при естественных родах;
- Функциональное состояние малыша. Для этого проводят КТГ. Врач оценивает, как выглядит ребенок в тазовом предлежании: оценивает наличие обвития, гипоксии. Важно выявить угрозу преждевременных родов;
- Масса плода при тазовом предлежании. Малыш весом больше 3,5 кг считается крупным;
- Сердцебиение плода. Оно прослушивается в области пупка, отчетливое;
- Живот при тазовом предлежании плода. Измеряют высоту стояния дна матки. Параметры — выше нормы. При осмотре прощупывается копчик, ступни или крестец дитя — зависит от позиции.
Также оценивают, как шевелится ребенок при тазовом предлежании: активность в норме, повышена или ограничена.
В рамках обследования определяют состояние мамы: риск гестоза, наличие много- или маловодия, новообразований в матке, степень зрелости плаценты, состояние кровотока.
Записаться на прием
Особенности ведения беременности
На 38-й неделе или раньше беременную госпитализируют в роддом. Там контролируют состояние, выбирают способ родоразрешения и готовятся к нему.
Проводят комплекс мероприятий по обследованию пациентки.
Собирают анамнез: хронические и перенесенные во время беременности недуги, наличие и протекание предыдущих вынашиваний, измеряют размеры таза и его форму, уточняют акушерский, психосоматический статус и срок гестации.
Определяют: тип предлежания, пол ребенка, как он разгибает головку.
Назначают режим. Покой, сон, питание во избежание набора веса плодом — это важно для будущей роженицы.
Ведение беременности включает профилактику гестоза.
Гимнастика и упражнения для изменения положения
Вы можете попытаться изменить позицию крохи. Для этого подходит коррекционная гимнастика. Она меняет тонус и способствует повороту дитя головкой вниз.
Упражнение № 1: Ложимся на пол и через каждые 10 минут поворачиваемся направо и налево. Продолжительность — трижды в день в течение недели. Выполняем перед едой.
Упражнение № 2: Коленно-локтевая позиция. Опираемся о пол локтями и коленками. Голова ниже таза. Выдерживаем 15 минут. Повторяем трижды в день.
Упражнение № 3: Ложимся на полу на спину, кладем подушки: под голову — поменьше, под поясницу — побольше. Колени сгибаем, ступни на полу. Выдерживаем позу 10 минут.
Следим за своими ощущениями — боли быть не должно.
Техники для поворота плода при тазовом предлежании
К ним относятся психологические практики и акушерское вмешательство.
Вы можете поговорить с малышом. Доказано: дети в утробе слышат маму.
Попробуйте визуализировать — представить себе, что ваш ребенок занимает правильную головную позицию.
Не помогает? Альтернатива есть — обратитесь к акушеру. Он выполнит наружный поворот плода. Оптимально проводить манипуляцию в 36 недель для мам первенцев и в 37 недель — для рожающих повторно.
Процедуру выполняют через стенку матки снаружи. Акушер поддерживает малыша за головку и ягодицы и поворачивает в правильную позицию.
Выполняется поворот под контролем УЗИ, КТГ. Оценивают состояние чада и мамы. Уделяют внимание ощущениям женщины.
Учтите: практикуют метод сейчас редко и не все врачи. Риски для малыша мизерные, но впоследствии он может вновь вернуться в исходное положение.
Успешная манипуляция дает возможность родить самой и избежать характерных для патологии рисков.
Записаться на прием
Родовспоможение при патологии
Решение о способе рождения малыша принимает врач. В 70% случаев на 39-й неделе проводят кесарево сечение. Сама по себе патология — не показатель для оперативного разрешения. Его проводят при наличии сопутствующих проблем со стороны дитя, роженицы.
Операция снижает, но не исключает риск травматизации новорожденного и последствий для его здоровья.
Плановое кесарево сечение проводят при ожидании мальчика (велик риск травмирования яичек и бесплодия в будущем), при предлежании ножками, разогнутой головке.
В группу показаний входит анамнез мамы: рубец на матке, фето-плацентарная недостаточность, хронические заболевания.
Естественные роды допускаются. Вы и дитя хорошо себя чувствуете, размеры ваших тазов соответствуют, исключено ножное предлежание, головка чада согнута? Вы можете рожать сами.
К естественным родам тщательно готовятся. Назначают медикаментозную терапию: успокоительные, спазмолитики, витамины, препараты для укрепления организма — они нужны, чтобы минимизировать риски.
Особенности сопровождения естественных родов
На первом этапе пытаются предупредить отхождение вод до раскрытия шейки. Способствует этому полный покой. Женщина больше лежит на том боку, на который приходится спина малыша.
Врачи контролируют его состояние, интенсивность и регулярность схваток. Для этого проводят КТГ.
Шейка открылась на 4 см — ставят капельницы со спазмолитиками для профилактики неправильного протекания родов. Для предупреждения гипоксии дитя вводят внутривенно препараты для повышения кровотока и микроциркуляции. Их вводят с интервалом в 2 часа.
В активной стадии делают эпидуральную анестезию. Она необходима для нормального протекания схваток, снижения боли и предупреждения стресса у мамы, снижения риска родовых травм. Обезболивание показано при раскрытии 3 см. Параллельно контролируют сокращения матки.
Воды излились не вовремя — есть риск инфицирования малыша. Акушер осматривает женщину. В случае выпадения частей тела дитя или пуповинной петли, проводят экстренное кесарево сечение.
Если шейка готова к родам, воды отошли, осложнений нет — выжидают 3 часа. За это время в норме развивается активная родовая деятельность. Не наступает — начинают стимуляцию. Она запрещена при излитии вод на фоне незрелой шейки. Это показание к операции.
Для выбора правильной тактики от акушера требуется большой практический опыт ведения родов с патологией.
Записаться на прием
На 30-й неделе беременности положение ребенка в матке приобретает особое значение: обычно к этому сроку малыш вырастает настолько, что уже не может перевернуться или развернуться.
Хорошо, если ребенок занял классическую позу, то есть расположился головой вниз (врачи называют это положение головным предлежанием). Однако некоторые дети предпочитают расположиться ножками или попкой вниз (тазовое предлежание) либо занимают поперечное или косое положение.
Появление тазового предлежания объясняется множеством причин: недоношенностью, низким прикреплением плаценты, маткой с перегородкой (двойной), однорогой маткой, миоматозным узлом, из-за которого малышу не хватает места и который мешает ему развернуться, избытком или недостатком околоплодных вод (многоводие или маловодие), растянутой после нескольких родов маткой. Есть мнение, что это положение зависит и от зрелости вестибулярного аппарата ребенка, поэтому, чем меньше срок беременности, тем чаще малыш укладывается попкой или ножками вперед.
Классическое положение
Поскольку изначально матка имеет форму груши, «смотрящей» вниз, малыш «вынужден» принимать такую позу, в которой ему будет удобнее всего. Именно этим можно объяснить классическое положение ребенка в матке, когда в самом широком месте он размещает самую крупную часть тела — попку.
Идеальное положение ребенка — головное предлежание — врачи определяют на седьмом месяце беременности во время УЗИ, влагалищного осмотра или прощупывания (пальпирования) живота. Последний метод позволяет найти объемную и мягкую попку в верхней части матки, круглую и твердую головку — в нижней, а по бокам с разных сторон — спинку, ручки, ножки малыша.
Обычно в головном предлежании ребенок рождается довольно легко (акушерка лишь помогает ему в этом). Однако иногда во время родов происходит так называемое разгибание головки — голова младенца, проходя через малый таз мамы, не наклоняется к грудке, а откидывается назад. В этом случае первым через родовые пути продвигается лоб или лицо малыша. Чаще всего лицевые или лобные предлежания случаются у женщин, которые становятся мамой не в первый раз, кроме того, к этому располагают узкий таз, седловидная матка, многоводие, предлежание плаценты, миома матки, недоношенный, маленький или, наоборот, крупный ребенок.
Лобное предлежание можно определить с помощью влагалищного обследования, его невозможно исправить, и, как правило, роды приходится заканчивать операцией кесарева сечения. Лицевое предлежание тоже устанавливается только во время родов: пальцы врача-акушера определяют глаза, нос, рот малыша. Обычно такие роды ведут через естественные родовые пути, но иногда приходится делать операцию.
Вверх тормашками
Тазовое предлежание — положение, обратное классическому. Различают несколько его разновидностей.
Ягодичное предлежание — в нижней части матки находится попка малыша, а его ножки вытянуты вдоль туловища.
Смешанное ягодичное предлежание — ребенок сидит «по-турецки», ножки согнуты и обращены ко входу в малый таз (это положение встречается в два раза реже по сравнению с предыдущим).
Ножное предлежание — в нижней части матки находятся одна или две ножки ребенка.
Чтобы принять решение о том, как малыш появится на свет, врач должен оценить состояние будущей матери: ее возраст, размеры таза, рост и вес ребенка (слишком большой или слишком маленький), положение головки плода (наклонена ли она к грудке или откинута к спинке), определить окончательный вариант тазового предлежания (ягодичное, смешанное, ножное), пол ребенка. Довольно часто врачи высказываются в пользу операции кесарева сечения. Однако в том случае, если вес ребенка небольшой, голова наклонена к груди, а таз будущей мамы нормальных размеров, акушер-гинеколог может согласиться на естественные роды.
Если ваш малыш отказывается принимать правильное положение, знайте, что он не первый и не единственный. Обязательно задайте все волнующие вас вопросы врачу, который сможет объяснить вам, как «наставить» ребенка на путь истинный и что делать, если ничего не получится.
Поперек правил
Поперечное положение ребенка определяют с помощью наружного исследования: голова и ягодицы малыша находятся по бокам тела женщины. Если срок беременности больше 30 недель, будущая мама может попробовать «повернуть» малыша с помощью специальных упражнений. Для этого нужно лечь на жесткую поверхность и, поворачиваясь то на правый, то на левый бок, оставаться в таком положении примерно десять минут. Повторять эти упражнения нужно 3–4 раза и делать их три раза в день перед едой. Если положение ребенка исправилось, для закрепления эффекта врачи рекомендуют носить бандаж. Если нет, бандаж надевать не нужно, потому что есть надежда, что малыш перевернется и займет правильное положение.
Если врачи определили у будущей мамы поперечное положение ребенка, ей понадобится приехать в родильный дом в 37–38 недель беременности. Доктор проведет обследование и подготовит пациентку к кесареву сечению: роды через естественные родовые пути теоретически возможны, но они чреваты многими осложнениями.
Источник: ( Ссылка )






.webp)