Удаление зубов — одна из самых распространенных манипуляций в кресле стоматолога-хирурга. Чаще всего удаляют зубы, которые уже невозможно спасти консервативными способами, например, существенно разрушенные из-за осложнений кариеса, травм. Но иногда удаление зубов не решает проблему, наоборот, добавляет новых. MedAboutMe предлагает поговорить об осложнениях и ошибках, которые совершают стоматологи при удалении зубов — это могут быть переломы коронки, корня, альвеолы, вывихи соседних зубов и др.
Зуб, разрушенный кариесом; неожиданные последствия
Кариес — патологический процесс, основным симптомом которого является постепенное разрушение зуба. Иногда оно может быть настолько существенным, что останутся одни стенки зуба (все 4 в лучшем случае). Удаление зуба, сильно разрешенного кариесом, имеет свои нюансы и связано с некоторыми сложностями.
Кариес — не единственная причина перелома коронки зуба в ходе удаления, это могут быть анатомические особенности или же некариозные поражения. В 20% случаев перелом коронковой части зуба связан с ошибками, которые совершают стоматологи при выборе тактики удаления и инструментов.
Напомним, в хирургической стоматологии для удаления каждой группы зубов имеются свои щипцы и другие приспособления. Так, удалить центральный резец верхней челюсти не получится щипцами, предназначенными для экстрации моляров. Есть существенная разница при удалении даже одноименной группы зубов сверху или снизу.
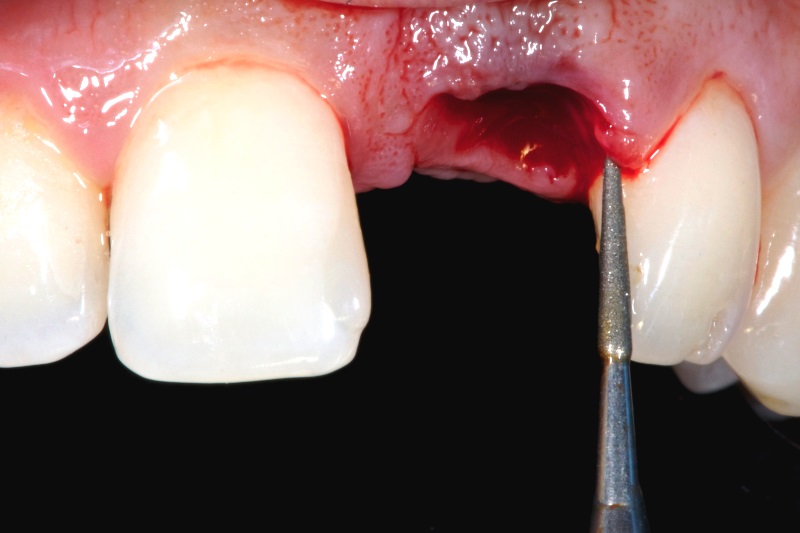
Если из-за кариеса произошел перелом коронковой части, то операция не заканчивается, а продолжается и осложняется. Стоматолог использует дополнительные инструменты для его удаления — элеваторы. Создавая рычаги давления или же используя бормашину, стоматолог разделяет причинный зуб на несколько частей и далее удаляет их при помощи щипцов или элеватора.
Если рассматривать статистические данные, то такие ошибки при удалении зубов не редкость. Так заканчивается около 40% всех удалений по терапевтическим показаниям.
Единственное «осложнение» — более длительная процедура, использование дополнительных инструментов, назначение антибиотиков для профилактики развития инфекции. В остальном заживление проходит по тому же сценарию, что и при обычном удалении зуба.
Перелом корня зуба при удалении
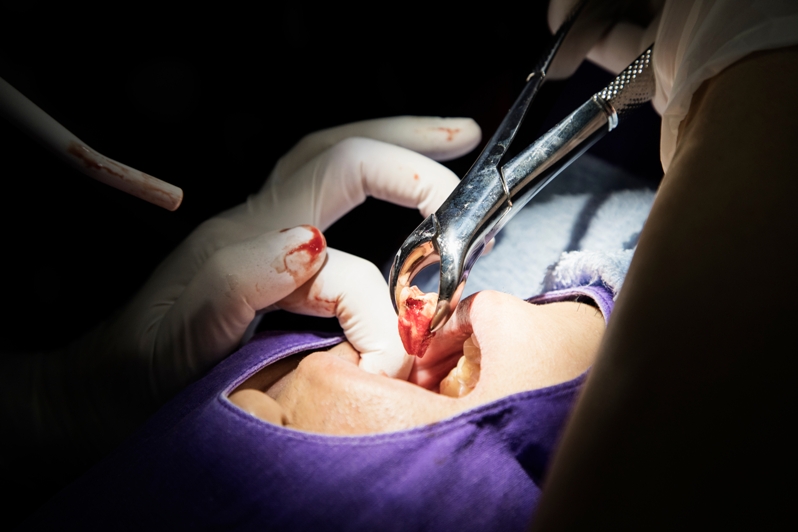
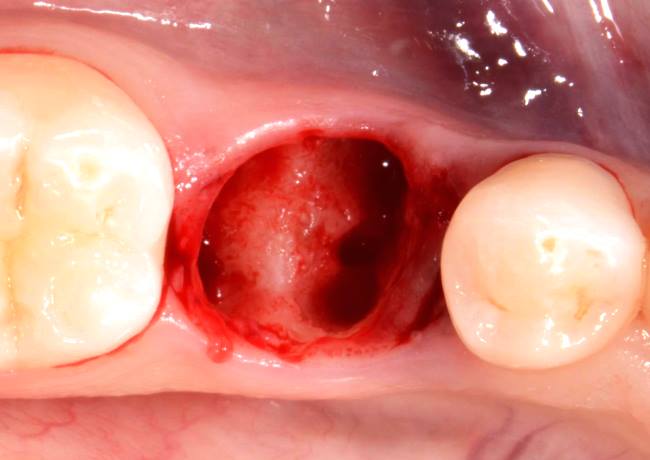
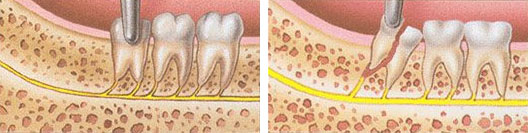
Перелом корня зуба — не самое приятное осложнение при удалении зубов, и чаще всего формируется на многокорневых зубах, особенно если корни искривлены.
К числу причин, способствующих перелому корней зубов, можно отнести: неправильный выбор и наложение щипцов, когда их ось не совпадает с осью зуба, отсутствие фиксации щипцов, неправильные вращательные движения, ошибочно выбранные угол и сторона поворота, нарушение техники при использовании элеватора. Это перечень ошибок, которые может совершить стоматолог.
При переломе корня стоматолог продолжает вмешательство, но простое удаление превращается в сложное или даже атипичное. По показаниям, исходя из уровня перелома его протяженности, стоматолог использует элеваторы, бормашину и другие приспособления.
Особенно остро стоит вопрос о возможности прекращения операции и оставлении частей корня в лунке зуба. Операция удаления зуба не может быть полностью завершена без полного его удаления, в том числе обломков и частей. Но в силу некоторых обстоятельств, например, ухудшения состояния пациента, технических сложностей, операция может быть прекращена. В лунку закладывается лекарство, края раны ушиваются. В реабилитационном периоде пациентам рекомендован прием антибиотиков для профилактики инфицирования лунки удаленного зуба, физиотерапия. Повторная операция по удалению остатков корня, назначается через 7-14 дней, иногда раньше или позже, все будет зависеть от состояния пациента, наличия признаков воспаления и др.
Если стоматолог травмировал соседний зуб
Нанесение травмы соседнему зубу при удалении тоже имеет место, особенно при наличии предрасполагающих факторов. Например, если коронка соседнего зуба разрушена из-за кариеса и если стоматолог в ходе удаления использует зуб для создания рычага давления при удалении зуба элеватором.
Тактика стоматолога зависит от вида травмы, которая была причинена соседнему зубу:
- перелом коронки зуба. Оценка перелома и возможности проведения терапевтического лечения или восстановления его целостности при помощи ортопедических методов лечения;
- перелом корня соседнего зуба, удаление и рядом стоящего зуба. К счастью, такие ошибки и осложнения встречаются очень редко;
- вывих соседнего зуба, случайное удаление не того зуба. Операция реимпланатации, то есть зуб удается вернуть на место. Вернув зуб в лунку после его первичной обработки, зуб шинируют для того, чтобы он смог срастись с мягкими тканями. В присутствии жевательной нагрузки из-за подвижности этот процесс не может осуществляться в полной мере. Кроме шинирования стоматолог назначает прием антибиотиков и дает общие рекомендации. Примерно, через 3-4 недели шинирование снимается, зуб полностью восстанавливается за несколько месяцев.
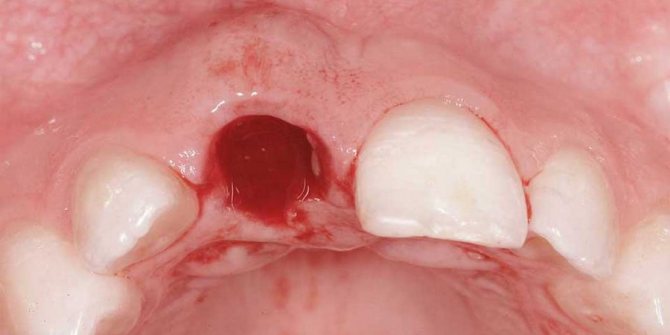
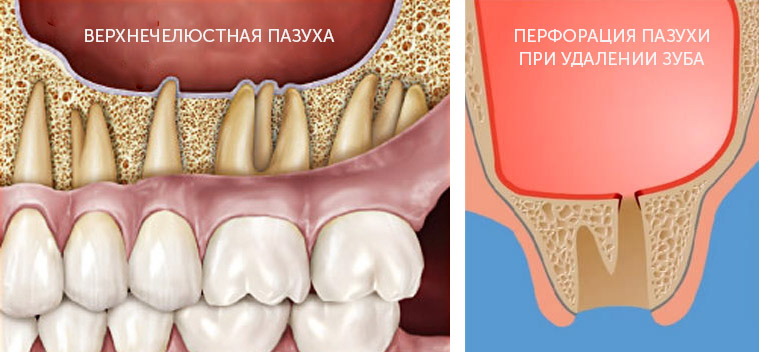
Перфорация дна гайморовой пазухи
У многих пациентов корни моляров и даже премоляров верхней челюсти входят в гайморову пазуху, что повышает вероятность формирования, так называемого одонтогенного гайморита, когда причиной воспаления является больной зуб.
Для возникновения перфорации совершенно не обязательно вхождение корней зубов в пазуху. У 40% пациентов корни зубов от пазухи отделяются тонкой перегородкой, которая может ломаться даже при незначительном механическом воздействии; наблюдаются болезни зубов, которые являются показаниями для их удаления и способствуют перфорации стенки гайморовой пазухи.
Именно по этим причинам перед удалением этой группы зубов стоматологи проводят рентгенографическое исследование с целью изучения особенностей анатомии и предсказания возможных осложнений.
Перфорация стенки гайморовой пазухи может возникать в результате неправильных действий стоматолога: при нарушении техники удаления, неправильного выбора инструментов, излишнем усердии в ходе кюретажа лунки после удаления.
Перфорация дна гайморовой пазухи не остается незамеченной из-за появления специфических симптомов. Дальнейшая тактика лечения перфорации зависит от общей клинической картины: причина удаления, площадь перфорации, самочувствие пациента, наличие сопутствующих заболеваний и многое другое.
Оптимизация репаративной регенерации кости в лунках удаленных зубов в эксперименте / Мирсаева Ф.З., Нугманов Т.Р. // Российский стоматологический журнал – 2010 – №1
Использование временных имплантатов для фиксации иммедиат-протезов после множественного удаления зубов / Гветадзе Р.Ш., Кречина Е.К., Мырочкин В.В., Королев В.М. // Стоматология – 2011 – Т. 90 №6
Осложнения после удаления зубов: виды, лечение, профилактика
- Местные осложнения после удаления зубов
- Инфографика
- Причины осложнений
- Осложнения, связанные с костными структурами
- Патологии мягких тканей
- Другие повреждения
- Осложнения после удаления зуба у детей
- Коррекция общих осложнений
- Профилактика
- Автор
Удаление зуба относится к хирургическому виду лечения, осложнения после которого — не редкость. Осложнений можно избежать, если ответственно относиться к профилактике, и вовремя остановить, обратившись за квалифицированной помощью при появлении первых же симптомов.
Виды осложнений после удаления зубов
Проблемы, которые могут возникать после операций, принято делить на две группы. К первой группе относятся общие осложнения:
- резкое падение артериального давления (коллапс);
- рефлекторные изменения в сосудах из-за недостаточного уровня обезболивания;
- изменение сознания (обморочное состояние) из-за испуга;
- шок, в том числе болевой из-за неподходящей анестезии.
Частота развития общих осложнений невелика. Обычно они ограничены кратковременными обмороками, из которых пациент выводится с помощью нашатырного спирта. Если недостаточной оказывается анестезия, пациент испытывает болевые ощущения, о чём сообщает врачу — решается вопрос об увеличении концентрации используемого вещества или выборе другой методики обезболивания.
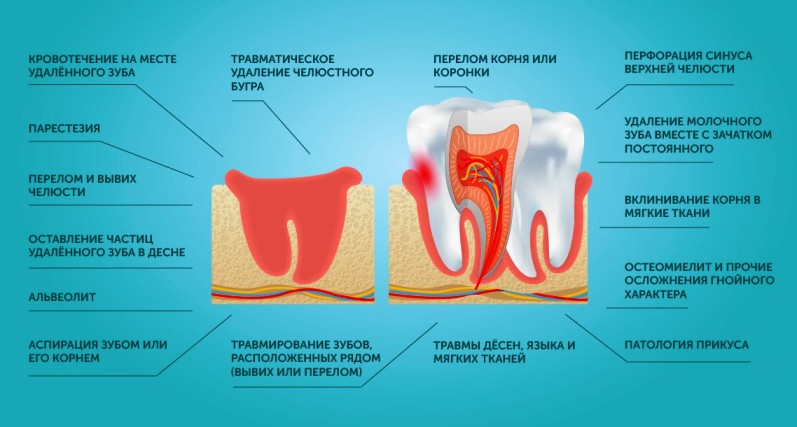
Местным осложнением после удаления зуба считается патологическое состояние, локализованное на участке вмешательства. Оно не затрагивает организм в целом, но доставляет пациенту серьёзные неудобства.
К местным осложненям после удаления зуба относятся:
- кровотечение на месте удалённого зуба;
- парестезия;
- перелом и вывих челюсти;
- оставление частиц удалённого зуба в десне;
- альвеолит;
- перфорация синуса верхней челюсти;
- удаление молочного зуба вместе с зачатком постоянного;
- вклинивание корня в мягкие ткани;
- остеомиелит и прочие осложнения гнойного характера;
- патология прикуса;
- травматическое удаление челюстного бугра;
- травмирование зубов, расположенных рядом (вывих или перелом);
- перелом корня или коронки;
- травмы дёсен, языка и мягких тканей;
- аспирация зубом или его корнем.
Каждому виду осложнения соответствует свой способ лечения. Пациентам важно обращаться за медицинской помощью сразу же, как появляются симптомы — это поможет избежать развития серьёзных патологий.
Причины осложнений после удаления зубов
Общие нарушения состояния обычно возникают на фоне нервного перенапряжения пациента, которые связаны со страхами, зачастую сформированными ещё в детстве. Но технологии сменяются, и сейчас лечение у стоматологов не сопровождается ни болью, ни какими-либо другими неприятными ощущениями. Каждому пациенту подбирается индивидуальный способ анестезии для того, чтобы удаление зуба прошло легко и безболезненно.
Местные осложнения после удаления зубов могут быть связаны с несколькими факторами. Наиболее часто из них встречаются:
- анатомические особенности (служат причиной для перелома корня или коронки, травмы соседних зубов);
- неаккуратная работа стоматолога (неграмотное использование щипцов приводит к переломам зуба или его корня, не до конца отделённая связка зуба при удалении травмирует десну, а при скольжении щипцов или элеватора наносятся повреждения мягких тканей);
- отсутствие рентген-контроля (становится причиной оставления в десне остатков зуба);
- сильное кариозное поражение (провоцирует переломы корня или зубной коронки);
- невыполнение рекомендаций врача (чрезмерная или плохая гигиена после удаления зуба вызывает альвеолит или недостаточное открытие рта во время операции может стать причиной травмирования десны или мягких тканей).
Анатомические особенности, провоцирующие осложнения после удаления зуба
- Корни малой толщины и большой длины.
- Толстые альвеолярные стенки, с которыми трудно работать врачу.
- Высокий уровень искривления корней.
- Гиперцементоз.
- Плотные перегородки между корнями.
- При наличии множества корней учитывается степень их расхождения.
Зная причины возникновения осложнений после удаления зубов, можно предотвратить их появление. Но если избежать осложнений после операции не удалось, необходимо незамедлительно перейти к лечению, откладывание обращения за медицинской помощью приводит к патологиям.
Лечение местных осложнений после удаления зубов
Выбор методики лечения исходит из причин появления патологии, её характера и состояния пациента. Учитывается также возраст, так как не все лекарственные средства подходят детям. Поэтому схема терапии разрабатывается индивидуально под каждого больного.
Осложнения, связанные с костными структурами
Чаще всего во время удаления случается перелом корня зуба. В этом случае его обычно удаляют, чтобы не спровоцировать воспалительный процесс. Если же симптомы заражения уже возникли, а патология обнаружилась через несколько дней после операции, ждут 1-1,5 недели и проводят хирургическое лечение повторно. При этом пациент принимает противовоспалительные препараты, чтобы остановить процесс воспаления.
Если во время удаления переломился зуб, который располагался рядом с удалённым, врач оценивает, насколько разумно и возможно его сохранить. При незначительном повреждении возможно наращивание повреждённого участка. Если перелом серьёзный, зуб удаляется.
Не редки во время операции случаи вывиха ближайшего к удалённому зуба. При травмировании высокой степени показана реплантация. Если подвижность зуба сохранена, его укрепляют стабилизатором в виде эндо-донтоэндооксальным имплантом. При полной смерти тканей зуба проводят удаление с заменой на искусственный зуб. Если вывих неполный, проводится укрепление с использованием шины.
Возникновение ситуации с проталкиванием корня внутрь тканей челюсти снизу возможно при удалении третьего коренного большого зуба. Если твёрдая часть пальпируется, её извлекают через разрез, выполненный над ней. При отсутствии объективных признаков нахождения корня в какой-либо части челюсти проводится рентген, который выполняется в двух проекциях (сбоку и спереди) — так обнаруживается искомый корень, который удаляется.
Корень зуба при удалении может попасть в пазуху верхней челюсти. В этом случае корень срочно удаляется, так как может стать причиной инфекционного синусита. Через лунку операцию не проводят, чтобы не увеличивать отверстие в пазухе. Сначала проводят перфорацию дна, затем операцию по удалению корня — для этого проделывают трепанационное отверстие в пазухе верхней челюсти снаружи и спереди. Операция проводится эндоскопическими приборами под непрерывным контролем.
Травмирование альвеолярного отростка не относят к серьёзным осложнениям при удалении зуба. Это состояние не приносит дискомфорта и не считается опасным. Оно проходит самостоятельно, не оказывая влияния на восстановление после операции. Если обломок имеет острые края, их сглаживают ещё во время удаления зуба. Чаще всего травмам подвержены верхний и нижний третий большой коренной зуб.
Патологии мягких тканей при удалении зубов
При травме мягких тканей или десны первостепенной задачей является остановка кровотечения: на рану накладывают гемостатическую губку, а при сильном повреждении рана ушивается с иссечением тех участков, целостность которых восстановить невозможно.
Некоторых пациентов беспокоит отек, локализованный на десне у удаленного зуба. В первые несколько дней после операции он считается физиологическим. Но если боль сохраняется, а припухлость растет, нужно обратиться к врачу — возможно развитие гнойного осложнения, которое требует вскрытия и дренирования образовавшейся полости.
Если на месте удалённого зуба не возникает сгусток крови, появляется альвеолит. Его провоцирует несоблюдение рекомендация врача по уходу за полостью рта (курение, полоскания в первые несколько суток, невыполнение гигиенических процедур, агрессивная пища). Иногда больного беспокоят боли, которые субъективно ощущаются в области виска. Перед началом лечения лунку санируют, обрабатывают раствором антисептика и помещают в неё ватный тампон с противовоспалительным средством.
При несоблюдении правил асептики и антисептики, после удаления зуба может возникать остеомиелит и другие осложнения гнойного характера. При отсутствии лечения патология распространяется на соседние органы, а также поражает челюсть. Чтобы избавиться от этого состояния пациенту проводят вскрытие инфекционного очага и назначают противовоспалительные средства.
Другие повреждения после удаления зубов
В некоторых случаях из-за удаления зуба возникает парестезия. Она характеризуется отсутствием чувствительности на щеках, губах, подбородке и языке. Длится состояние около двух недель, затем проходит. Приблизить выздоровление можно, принимая витамины группы В, аскорбиновую кислоту, дибазол и галантамин.
Если пациент чрезмерно откроет рот, возможен вывих челюсти. Это осложнение характерно для пожилых пациентов, а также при операции на больших и малых коренных зубах нижнего ряда. При вывихе обычно поражается одна сторона, реже обе. Больным вправляют этот дефект на месте, сразу же после выявления.
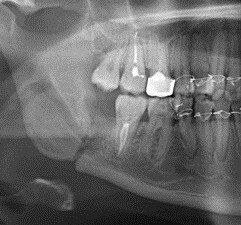
В редких случаях обнаруживается перелом челюсти. Он характерен для операции на втором-третьем большом коренном зубе. Диагностика перелома осложнена смазанностью симптомов, но хорошо заметна на рентгене, поэтому рентген часто используется для контроля успешности операции. Перелом челюсти лечат репозицией костей и их фиксированием шинами через зубы или с помощью внутри- и внеочагового синтеза костной ткани.
При удалении малых или больших коренных зубов сверху возможна перфорация пазухи верхней челюсти. Она характеризуется наличием сквозного отверстия в лунке. Состояние может сопровождаться кровотечением и отделением гноя. Важным этапом лечения считается контроль образования сгустка крови в отверстии при отсутствии воспалений. Чтобы ускорить заживление, на лунку помещают йодоформную турунду, гентамициновую губку или тампоном с противовоспалительным и анельгезирующим средством. Чтобы аппликации оставались на месте, их фиксируют пластмассовой капой или повязкой по типу лигатуры в форме цифры 8 на соседние зубы. Для прикрытия отверстия может использоваться съёмный протез.
Если образование сгустка не происходит, на лунке к краям десны закрепляется йодоформный тампон при помощи шелковых швов или каппы. Аппликацию нужно носить от 5 до 7 дней — за это время рана начинает затягиваться и необходимость в её дополнительном прикрытии отпадает. Важно правильно наложить тампон, чтобы он не заполнял полностью отверстие, в противном случае пациенту грозит воспаление синусов.
Если на дне пазухи обнаруживается отверстие значительных размеров, кровяной сгусток может не образовываться. Тогда стенки полученной лунки обрабатывают так, чтобы убрать все острые части, а затем ушивают без натяжения. При отсутствии положительного эффекта может проводиться наложение на отверстие биологического материала, после чего выполняется пластика дефекта мягкими тканями. Чтобы ускорить заживление, на рану накладывают йодоформный тампон, который фиксируют пластмассовой пластиной.
При вдыхании корня или целого зуба проводится срочная трахеотомия, чтобы пациент не задохнулся. При прохождении предмета в нижние отделы дыхательной системы, его удаляют бронхоскопом, для этого больного транспортируют в подходящее медицинское учреждение. Если же зуб или его часть была проглочена, проводится наблюдение за пациентом и самостоятельный контроль стула. Обычно предмет выходит через естественные пути, не причиняя значительного дискомфорта.
Если после удаления зуба пациент вовремя не вставит имплант, со временем развивается нарушение прикуса — это обусловлено естественным смещением зубов в сторону освободившегося места. Если вовремя не восстановить зубной ряд, потребуется коррекция прикуса брекетами, а установка протеза будет сопровождаться пластикой костей.
Осложнения после удаления зуба у ребенка
Современные медицинские нормы предписывают лечить от кариеса даже детские молочные зубы. До недавнего времени их просто удаляли, считая, что на их месте всё равно вырастут здоровые постоянные. Но выяснилось, что это не так.
Во-первых, кариес с молочных зубов легко переходит на постоянные. Во-вторых, после вынужденного удаления молочных зубов часто развиваается изменение прикуса. В результате приходилось долго корректировать положение челюсти ребенка при помощи пластин и брекет-систем. Поэтому всё чаще врачи принимают решение о постановке временных имплантов даже в детском возрасте для сохранения правильного прикуса.
Риск развития патологии прикуса есть не только в послеоперационный период. Зафиксированы случаи, когда во время лечения врач случайно удалял молочный зуб вместе с зачатком постоянного. Это связано с их близким расположением у некоторых детей. Коррекция в этом случае возможна только при помощи импланта постоянного зуба. Поэтому кариозные поражения у детей важно вовремя замечать и лечить, а не откладывать, и доводить ситуацию до удаления.
Коррекция общих осложнений
Общие нарушения возникают в стенах кабинетов стоматологов всё реже. Это связано с новейшими технологиями в этой сфере, позволяющими проводить лечение безболезненно и быстро, а также с развитием асептики и антисептики. Но некоторые осложнения всё же возникают, хотя происходит это не так часто, как раньше.
При помутнении в глазах у пациента из-за страха вмешательства используют ватку, смоченную в нашатырном спирте. Её подносят на 7-10 см от носа, что приводит человека в чувства. Если тревога не отпускает, в качестве обезболивания предлагают медицинский сон.
Если во время операции произошла большая потеря крови, нужно аккуратно и своевременно восполнить недостаток. В противном случае развиваются сосудистые нарушения, вплоть до гиповолемического шока и недостаточности работы сердца. Поэтому лечение нужно проводить только в хорошо оборудованных клиниках.
Субфебрильная лихорадка считается нормальной реакцией тела на проводимое вмешательство. Но если она выходит за пределы 38,5 ºС на протяжении нескольких дней, необходимо сообщить об этом врачу — симптом может свидетельствовать о начавшемся осложнении.
Профилактика осложнений после удаления зубов
- Ответственный выбор клиники и врача — одно из самых важных условий успешного лечения.
- Рентген-контроль всех проводимых манипуляций — позволяет вовремя выявить и предотвратить развитие осложнений.
- Соблюдение всех рекомендация стоматолога по уходу за полостью рта после операции.
- Своевременная установка импланта — помогает избежать изменений прикуса.
- Тщательный сбор анамнеза позволяет правильно подобрать анестезию и рассчитать её дозировку.
- Сокращение времени на лечение, комфортная обстановка и доброжелательное отношение позволяют избежать большинства общих осложнений.
- Соблюдение правил асептики и антисептики предотвращает и купирует развитие воспалительных и гнойных патологий.
Удаление зуба — хирургическая операция, относиться к этой процедуре нужно ответственно. Осознанный и тщательный выбор клиники и врача поможет избежать большинства осложнений. Грамотное ведение пациента и доброжелательная атмосфера оставят о лечении у стоматолога только положительные эмоции вопреки сложившимся стереотипам.
Источники, использованные при написании статьи:
- «Амбулаторная хирургическая стоматология», Безруков В.М.
- «Хирургическая стоматология», Т.Г. Робустова.
- «Руководство по челюстно-лицевой хирургии и хирургической стоматологии», А.А. Тимофеев.
Оцените, пожалуйста, статью
Рейтинг: 4,7 — 128 голосов
Главный врач, хирург, ортопед
Автор статьи — Станислав Межерицкий, практикующий стоматолог со стажем 19 лет, главный врач и один из учредителей клиники «Матисс Дент». Основная направленность — ортопедическая и хирургическая стоматология. Автор многочисленных публикаций, постоянный участник профильных семинаров.
Бесплатная консультация стоматолога по телефону
Похожие публикации
Лечение зубов без боли
Визит к стоматологу не стоит откладывать «в черный ящик». Чем своевременнее начнётся лечение, тем быстрее и дешевле оно обойдется. Фобия перед стоматологическим креслом ни в коем случае не должна побеждать поход к врачу….
Пульсирующая боль в зубе — что делать?
Болезненная пульсация в зубе — тревожный сигнал, указывающий на развитие воспаления. Причиной тому могут быть различные заболевания ротовой полости или неправильные действия врача. Пульсирующая боль в зубе может быть временной…
Почему зубы реагируют на холодное, горячее, кислое, сладкое и что с этим делать?
Если ваши зубы отзываются болезненной реакцией на холодную или горячую пищу, сладкое, кислое, зубную пасту или просто на надкусывание и пережёвывание пищи, значит, у вас гиперестезия – повышенная чувствительность зубов. По…
Кариес у беременных: чем опасен, осложнения и влияние на плод, как лечить
Предпосылки появления кариеса у беременных Формы и этапы развития кариеса Симптомы Влияние кариеса на беременность и будущего ребёнка Инфографика Диагностика Лечение кариеса у беременных Автор По данным статистики…
Гемисекция зуба: что это такое, кому показана, как делается
Гемисекция зуба — это небольшая операция, которая позволяет стоматологу-хирургу удалить один из корней зуба, при этом его не затронув. Если инфекция находится только в одном корне, а другие здоровы, можно оставить зуб живым,…
Имплантация при адентии
Адентия или утрата всех зубов — достаточно распространенная проблема у пожилых людей. Чаще всего она наблюдается при множественном поражении зубов кариесом, при запущенных формах пародонтита и пародонтоза, реже является результатом…
Патологическая стираемость зубов: что делать, как лечить
В клинической практике стоматологи часто сталкиваются с такой проблемой, как патологическое стирание зубов (дентина и эмали). У одних людей стирание начинается очень быстро и сопровождается изменением анатомической высоты…
Заметки Стоматолога
Оставь надежду всяк сюда входящий Я с детства боялся зубных врачей. Ну не только их конечно, в детстве много всяких страхов, привидений боялся, атомной войны, но зубных врачей, если честно, боялся больше. Вспоминаю, как…
Статья из журнала Vegeterian
Cергей Аврамов: «Художником и творцом может быть любой человек, независимо от того, чем он занимается». Сергей Аврамов, совладелец чайных домов и кафе «Кашмир» и «Фрида» рассказал журналу Vegetarian о новой стоматологической…
Лечение зубов под микроскопом
Маркетинговый ход или необходимость? 1 микрон, микрометр = 0,001 мм, к сравнению, толщина человеческого волоса в среднем равна 70 мкм. Действительная необходимость и эволюция методов диагностики и лечения, благодаря…
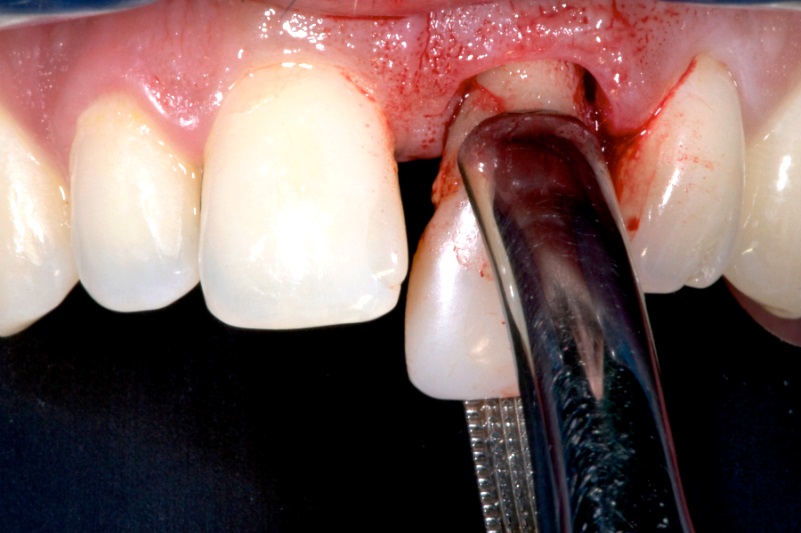
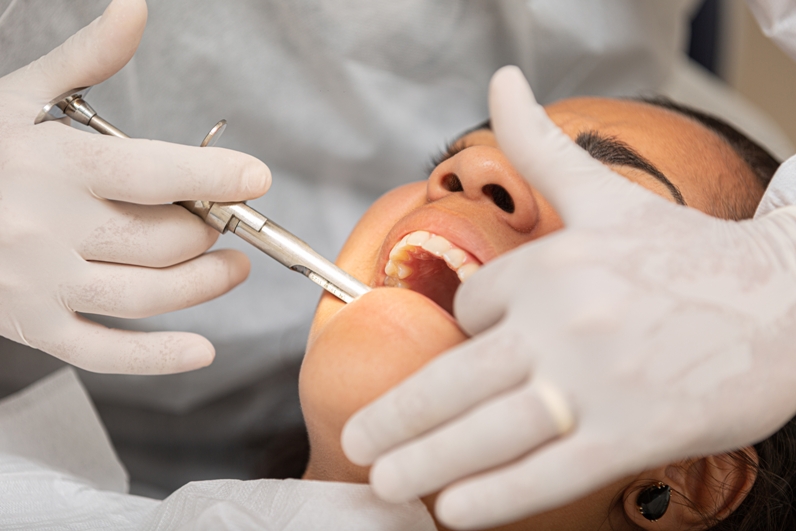
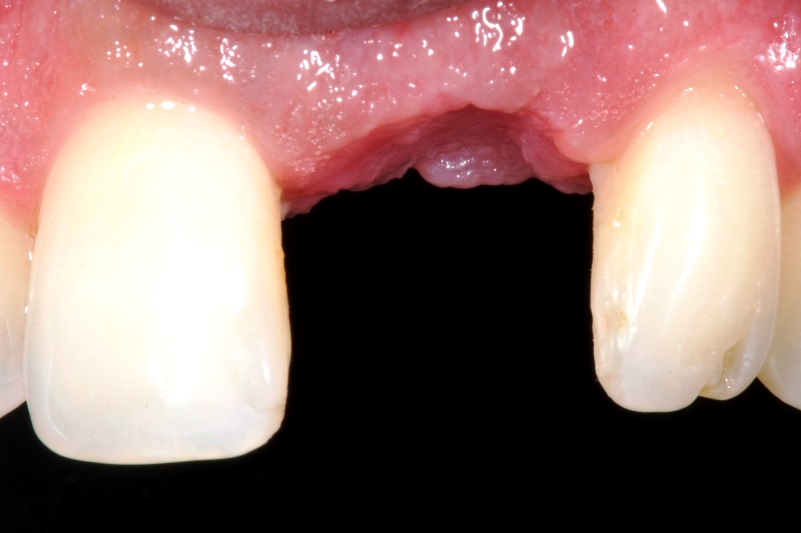
Современная стоматология имеет в своем арсенале множество методов, позволяющих сохранить даже проблемные зубы. Однако в некоторых случаях удаления все-таки не избежать. Стоматологические клиники проводят эту операцию безболезненно (как правило, используется местная анестезия, но в некоторых случаях возможен и наркоз).
Перед проведением вмешательства врач обязательно тщательно обследует пациента, уточнит, нет ли противопоказаний к операции. Будьте готовы к тому, что вам потребуется сделать рентгеновский снимок до вмешательства — это необходимо для того, чтобы доктор оценил состояние корней.
Как правильно себя вести после операции по удалению зуба? Как происходит заживление, от чего зависит его качество и можно ли ускорить процесс? Ответы на эти и другие популярные вопросы, касающиеся удаления зубов дает Илья Неменатов — врач стоматолог-ортопед, хирург, кандидат медицинских наук.
Как проходит восстановление?
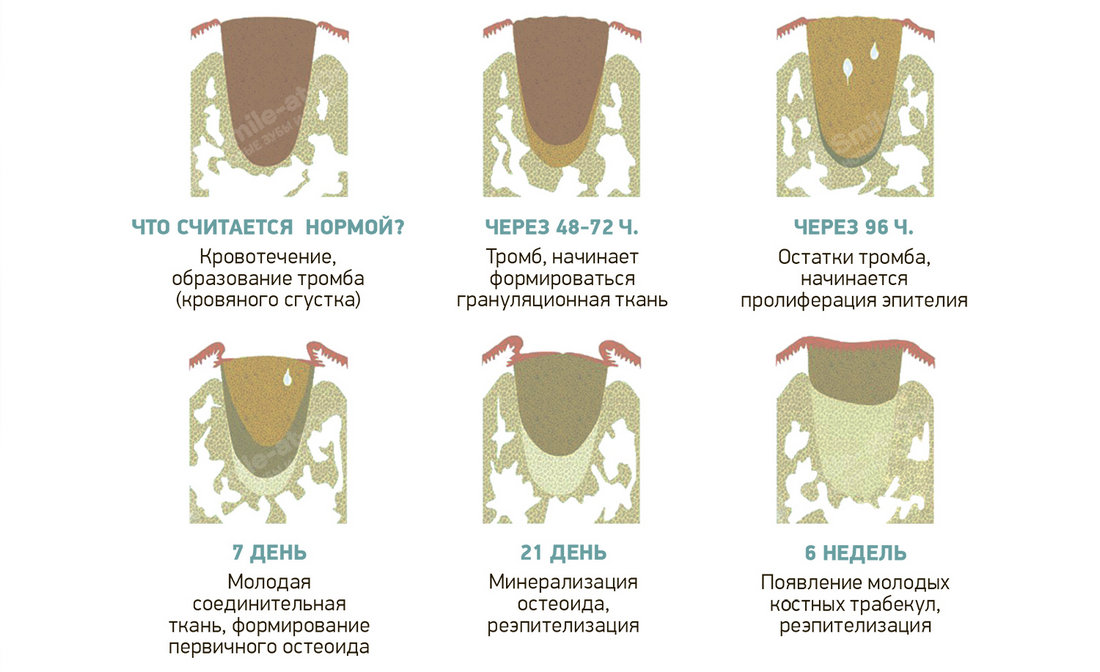
После хирургического удаления зуба на его месте образуется отверстие — лунка, которая постепенно закрывается тканью. Этапы заживления в норме бывают следующими:
- образование кровяного сгустка (происходит через 2–4 часа после удаления);
- появление грануляционной ткани (3–4 дня спустя);
- образование костной ткани (через 1–2 недели).
Образование кровяного сгустка (слева) и грануляционной ткани (справа)
Если вам удалили зуб мудрости, полное заживление обычно происходит примерно через месяц. Связано это с тем, что у этих зубов чаще бывает нетипичная форма корней, и операции по их удалению в целом более травматичны, чем вмешательства на других участках зубного ряда. Иногда корни зуба вообще не удается удалить полностью.
Время восстановления десны после удаления зуба будет зависеть от того, насколько сильно были травмированы ткани в ходе операции. Если операция была сложной и потребовалось наложение швов, рана будет беспокоить вас примерно неделю — обычно швы снимают примерно на 7 день.
После удаления: норма и отклонения
Боль
Одним из главных симптомов, с которыми в норме сталкивается каждый пациент, является боль. После того как прекращается действие анестезии, в области, где было проведено вмешательство, появляются болезненные ощущения.
Они могут быть довольно сильными. В этом случае рекомендуется прием обезболивающих и противовоспалительных препаратов (например, Нимесил, Ибупрофен, Кетанов). Боль может быть ноющей, тянущей, пульсирующей — это нормально. Обычно болевой синдром полностью проходит за 2–4 дня.
В течение первой недели после проведенного вмешательства рекомендуется внимательно наблюдать за своим состоянием и при малейших подозрениях на осложнения обращаться к врачу.
Кровотечение
Кроме того, может присутствовать кровотечение. Обычно кровяной сгусток начинает формироваться достаточно быстро, так что в подавляющем большинстве случаев кровь не попадает в полость рта из послеоперационной лунки. В некоторых случаях стоматолог-хирург устанавливает в лунке специальную саморассасывающуюся губку. Но если вы задели травмированную область, например, твердой пищей, десна может начать кровоточить. Если кровотечение сильное и его не удается самостоятельно остановить, нужно немедленно обратиться к врачу.
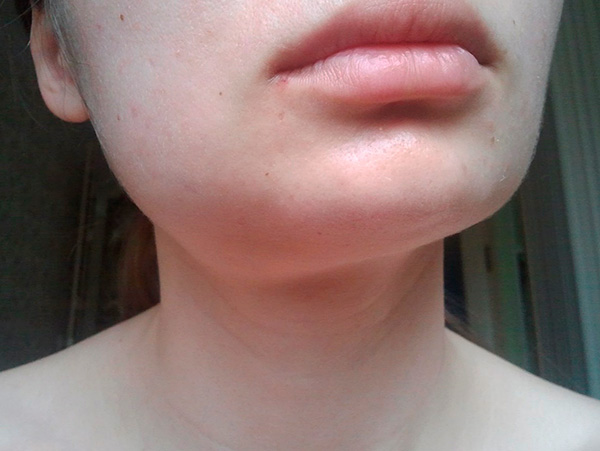
Отек
Отек, возникший после удаления зуба
Если после удаления зуба наблюдается отек, особого повода для беспокойства нет: небольшая припухлость является вполне нормальной. А вот если отек увеличивается, присутствует сильная боль — это может уже свидетельствовать о развитии воспаления. Обычно оно возникает в случае, если уже после операции вы случайно повредили кровяной сгусток, который образовался в ране.
В этом случае лунка остается открытой и внутрь может попасть инфекция. Медлить с обращением к стоматологу нельзя — последствия могут быть серьезными. Врач проведет осмотр, в случае необходимости очистит рану, обработает антисептиками и назначит антибиотики.
Сильный отек, при котором опухает не только десна внутри, но и щека — повод для немедленного визита к стоматологу. Опухоль щеки бывает при сильном воспалении, образовании гноя. Если не вмешаться вовремя, могут развиться дополнительные осложнения.
Повышение температуры
Если после операции у вас повысилась температура, необходимо срочно обратиться к врачу. Как правило, это свидетельствует об инфицировании послеоперационной раны. в некоторых случаях так проявляется воспаление десны. Резкое повышение температуры может свидетельствовать о развитии серьезных осложнений.
В этом случае потребуется в кабинетных условиях очистить полость от гноя, обработать антисептиками, затем провести терапию антибиотиками.
Возможные осложнения после удаления
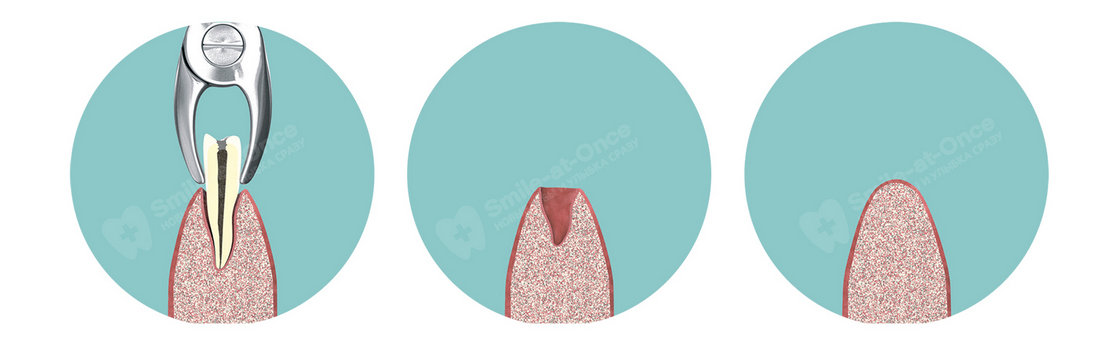
Альвеолит
Среди самых распространенных осложнений — альвеолит (воспаление послеоперационной лунки). Обычно он возникает, когда процесс формирования кровяного сгустка по какой-то причине был нарушен, и рана оказалась беззащитна перед внешними факторами — в ткани проникла инфекция. Ключевой симптом альвеолита — сильная боль. Обычно она возникает на вторые-третьи сутки после операции и сопровождается повышением температуры. При альвеолите зубная лунка покрывается налетом грязно-серого цвета, может издавать неприятный запах. Также возможно увеличение лимфоузлов.
Возникновение альвеолита после удаления зуба
Обычно альвеолит развивается вследствие воздействия условно-патогенной флоры, это возможно даже если операция по удалению зуба была проведена безупречно.
Возникновению альвеолита могут способствовать:
- хронические воспалительные очаги в полости рта;
- сильная травматизация тканей во время операции;
- нарушение формирования кровяного сгустка;
- наличие хронических тяжелых заболеваний.
Лечить осложнение нужно сразу после того, как оно было диагностировано. В некоторых случаях достаточно обработать рану составом-антисептиком. В более сложных ситуациях может потребоваться прием антибиотиков.
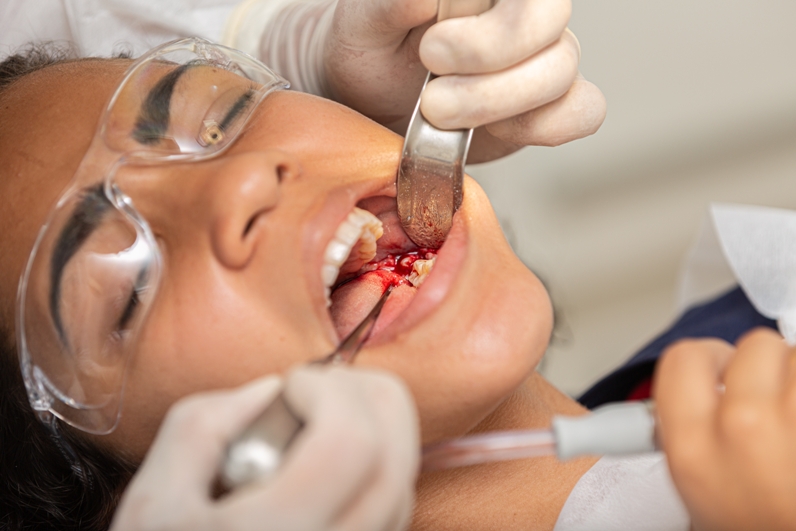
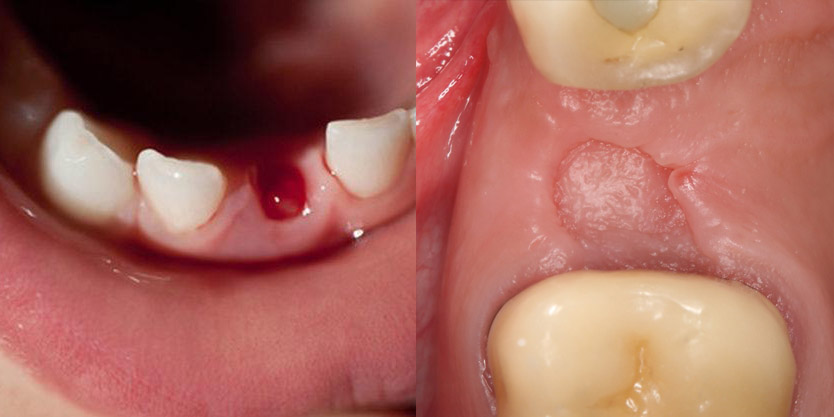
Луночковое кровотечение
Данное осложнение после удаления зубов может возникнуть сразу после операции или в течение нескольких дней после нее. Кровотечение десны бывает связано с факторами, вызвавшими расширение сосудов, а также при травматизации лунки. Кроме того, причиной может быть: повреждение десны, надлом части альвеолы, повреждение кровеносных сосудов.
Луночковое кровотечение после удаления зуба
Лечение зависит от локализации проблемы: если кровоточат края раны, на них накладывают швы, если кровь идет из сосуда в лунке — применяют тампон с кровоостанавливающим составом.
Парестезия
Редкое осложнение, причиной которого является повреждение нервов в процессе операции.
Парестезия после удаления зуба
Главный симптом — онемение в области щек, языка, губ. Как правило, это явление временное и неопасное, проходит в срок от нескольких дней до 1–2 недель.
Травмы после удаления зуба
Осложнения при удалении зубов бывают разнообразными. Многое зависит от положения элемента зубного ряда, который удаляют. Например, при удалении премоляров и моляров более проблемной считается верхняя челюсть. Довольно часто возникает перфорация верхнечелюстной пазухи (это может быть связано как с анатомическими особенностями конкретного пациента, так и с состоянием зуба). Если вам предстоит удалить нижний зуб, вероятность возникновения дополнительных проблем гораздо ниже.
Перфорация верхнечелюстной пазухи при удалении случается, если корни зубов находятся внутри пазухи
Кроме того, иногда встречаются следующие проблемы:
- повреждение соседних зубов (сколы, переломы);
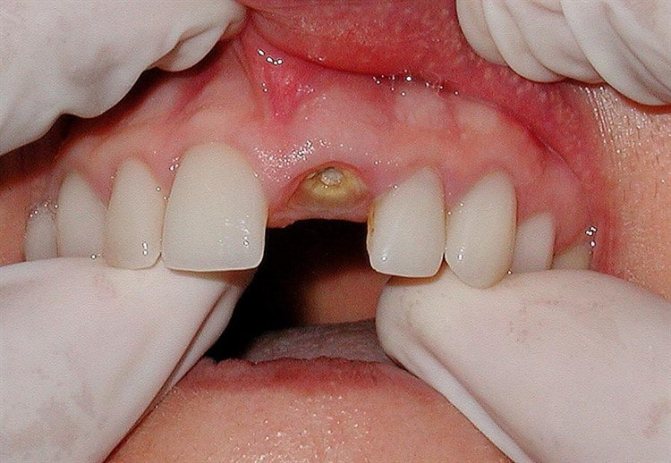
- неполное удаление зуба (в этом случае небольшая часть корня остается в челюстной кости);
-
перелом челюсти (встречается редко, обычно связано с сопутствующими хроническими заболеваниями — например, остеопорозом у пожилых женщин).
Перелом челюсти — редкое, но очень опасное осложнение
Сложное удаление может сопровождаться серьезным повреждением мягких тканей. Однако они, как правило, заживают достаточно быстро.
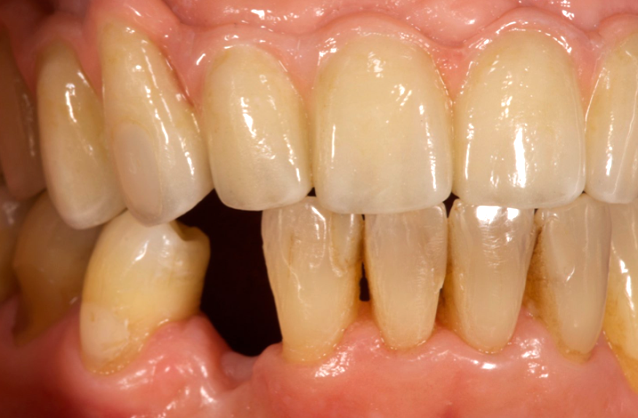
Еще одним осложнением можно считать нарушение порядка рядом стоящих зубов. После удаления любого элемента зубного ряда остальные неизбежно начинают смещаться. В результате может образоваться скученность зубов, либо, наоборот, неэстетичные «пробелы».
Постепенно в месте проведенной операции истончается костная ткань, и восстановление утраченного зуба становится проблематичным. Именно поэтому необходимо максимально задействовать зубосохраняющие технологии, например, синус-лифтинг. Если операции не избежать, стоит рассмотреть вариант немедленной установки импланта — так вы сможете восстановить не только первоначальный внешний вид челюсти, но и ее полную функциональность.
Что можно и чего нельзя делать после операции
Список ограничений не так уж широк, однако все их стоит соблюдать — это поможет ускорить процесс заживления и избежать развития осложнений.
Что можно и что нельзя делать после удаления
После хирургического удаления зуба нельзя:
- принимать препараты, препятствующие нормальному свертыванию крови:
- есть твердую пищу и вязкие продукты, которые могут попасть в рану:
- курить и пить спиртное;
- посещать сауну и баню.
Также категорически нельзя полоскать зуб после удаления — это может повредить формирующийся или уже сформированный кровяной сгусток.
Можно:
- есть мягкую протертую пищу, стараясь дополнительно не задевать десну
- заниматься привычными видами деятельности
- чистить зубы (но соблюдая предельную осторожность, стараясь не задевать поврежденную область).
Подробные рекомендации и правила предосторожности, которые вам предстоит соблюдать в ближайшие дни после операции, врач озвучит после того, как она будет завершена. Постарайтесь неукоснительно следовать им — так вы сможете максимально оградить себя от неприятных последствий.
Как свести риск осложнений при удалении зуба к минимуму?
Не откладывать визит к стоматологу, опасаясь боли или последствий. Удаление зуба — это крайняя мера в стоматологической практике. Сохранение зуба дешевле, чем имплантация нового. Которую будет необходимо сделать, чтобы не нарушать работу всей челюсти и не получить еще больше проблем с зубами.
Ни в коем случае не начинать лечение в домашних условиях. Народная медицина не является полноценным лечением и не может устранить главное — причину заболевания.
Выбирать только проверенные клиники, чтобы не потратить средства и здоровье зря.
В стоматологии Денити принимают хирурги с опытом клинической практики более 15 лет. Наши специалисты ежегодно повышают свой уровень на семинарах специалистов с мировыми именами не только в России, но и за рубежом. Все подтверждающие сертификаты вы можете увидеть в клинике или на сайте.
Первый и самый важный этап — диагностика. Для этого в нашей стоматологии используется немецкий 3D-томограф Ortophos XG3D от мирового лидера в сфере производства стоматологического оборудования Sirona (Сирона). Уникальная съемка, позволяет за один раз снять и вывести на экран трехмерное изображение зоны лечения для точного анализа костной структуры и всех анатомических особенностей.
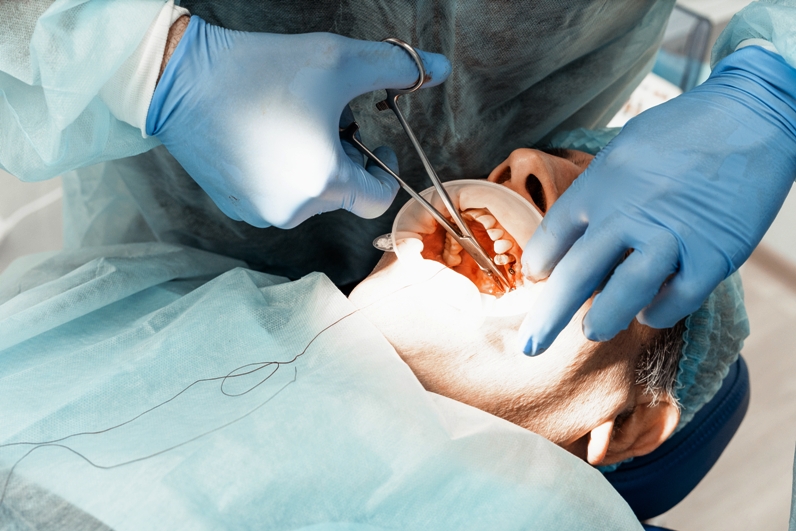
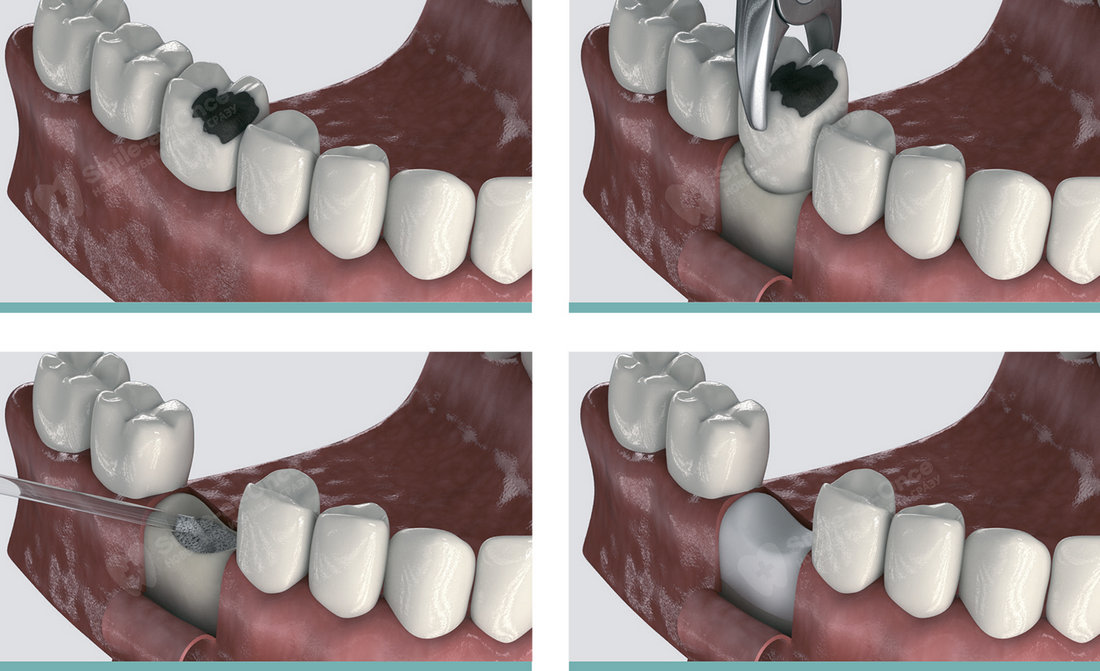
Если зуб все-таки требуется удалить, используем только метод атравматичного удаления зубов. Данная методика подразумевает извлечение зуба без использования щипцов. В процессе удаления проводят рассечение зубов на сегменты. Отделяют зуб от связочного аппарата с помощью микрохирургических лезвий, далее, фрагменты зубов без труда удаляют. Во время процедуры пациент не испытывает боль и прочие неудобства.
Атравматичное удаление зуба: 1) разделение зуба на сегменты. 2) удаление отдельных сегментов.
Лунка заживает гораздо быстрее, не нарушается десневой рельеф. В процессе удаления не повреждаются костные стенки, что позволяет сохранить объем костных тканей.
Помните: самолечение опасно! При первых признаках осложнений нужно как можно быстрее обратиться к врачу.
Удаление зуба — проблемы и решения
В хирургической стоматологии есть такое понятие: самой сложной операцией является удаление зуба, и в то же время самой простой манипуляцией может быть удаление зуба.
Возможные осложнения во время и после удаления зуба
Во время и после удаления зуба существует ряд осложнений, которые стоматолог-хирург старается избегать.
Осложнения во время удаления зуба
- Перелом корня (возникает при сильном кариозном процессе или при неаккуратных действиях врача).
- Апекс корня может быть оставленным в лунке зуба. После удаления хирург осматривает каждый корешок, чтобы убедиться в том, что корни извлечены полностью.
- Проталкивание корня в гайморову пазуху. Зубы верхней челюсти порой находятся корнями очень близко к гайморовой пазухе и при неосторожной работе врача, корень зуба может очутиться в пазухе.
- Обильное кровотечение. При волнении у пациента может подняться артериальное давление. Пациентам с повышенным и пониженным давлением желательно его измерять перед операцией удаления зуба.
- Вывих нижней челюсти. Обычно возникает передний односторонний вывих, реже — двусторонний. Пациенту никак не закрыть рот. При одностороннем вывихе нижняя челюсть смещена в сторону, при двустороннем смещение происходит — вперед.
- Отлом небольшого участка альвеолярного отростка. При грубом удалении зуба, часть альвеолярного отростка может быть отломлена.
- Образование соустья с гайморовой пазухой после удаления зуба. Зачастую корни зубов верхней челюсти входят верхушками в гайморову пазуху. При удалении зуба может образоваться отверстие между пазухой и полостью рта.
Решение: Несмотря на это, доктор продолжает удаление зуба, ведь данная проблема только увеличивает время удаления.
Решение: Делается 3D томография для более тщательного изучения лунки зуба после удаления.
Решение: В этом случае протолкнутый корень обязательно должен быть извлечен.
Решение: Если давление поднялось во время удаления, доктор принимает медикаментозные меры по его снижению.
Решение: При фиксации врачём нижней челюсти пациента левой рукой, во время операции, устраняется сама возможность этого осложнения. Если всё же произошел вывих нижней челюсти, то её быстренько вправляют на место.
Решение: Учитывая возможность предстоящей имплантации, как вариант протезирования, каждый зуб должен быть удален крайне аккуратно, чтобы оставить побольше костной ткани, столь важной для установки имплантов.
Решение: В этом случае соустье плотно ушивается, и назначается медикаментозная терапия.
Осложнения после удаления зуба
- Отёк мягких тканей в области удалённого зуба. После долгого и сложного удаления, как правило, появляется ассиметрия лица, отёк мягких тканей, который начинает спадать на 3 сутки.
- Абсцесс, флегмона. Осложнения, которые возникают при нагноении десны после удаления зуба. Первые признаки данного осложнения — это появление болей и увеличение отёка.
- Кровотечение из лунки после удаления (при соблюдении рекомендаций врача, как правило, пациент не сталкивается с данными осложнениями).
- Альвеолит. После удаления зуба, в лунке образуется кровяной сгусток, который обеспечивает заживление лунки. Случается так, что сгусток выпадает и в лунку попадает пища. Это вызывает сильные боли.
- Парестезия. При удалении зубов нижней челюсти, особенно 8-х (зубов мудрости), при неосторожной работе врача или из-за анатомических особенностей зуба возможна травма нижнечелюстного нерва. Чтобы избежать данного осложнения, очень важно тщательно изучить 3D снимок удаляемого зуба.
Решение: После удаления зуба желательно приложить холод, чтобы снизить вероятность отёка.
Решение: В этом случае нужно незамедлительно обратиться к врачу.
Решение: Но если вдруг открылось кровотечение, нужно незамедлительно обратиться к врачу.
Решение: В этом случае пациент срочно обращается к врачу, который очищает лунку и закладывает лекарство, которое способствует заживлению раны.
Решение: В случае появления парестезии незамедлительно обратитесь в клинику.
При качественной диагностике, аккуратном удалении и правильном ведении послеоперационного периода, пациент не испытывает никаких проблем во время и после удаления зуба. Все раны заживают в течении 2-х — 3-х дней.
Для записи на прием или для консультации
позвоните прямо сейчас по телефонам:
+7 (812) 300-03-03
+7 (812) 655-08-87
Современная стоматология имеет в своем арсенале множество методов, позволяющих сохранить даже проблемные зубы. Однако в некоторых случаях удаления все-таки не избежать. Стоматологические клиники проводят эту операцию безболезненно (как правило, используется местная анестезия, но в некоторых случаях возможен и наркоз).
Перед проведением вмешательства врач обязательно тщательно обследует пациента, уточнит, нет ли противопоказаний к операции. Будьте готовы к тому, что вам потребуется сделать рентгеновский снимок до вмешательства — это необходимо для того, чтобы доктор оценил состояние корней.
Как правильно себя вести после операции по удалению зуба? Как происходит заживление, от чего зависит его качество и можно ли ускорить процесс? Ответы на эти и другие популярные вопросы, касающиеся удаления зубов дает Илья Неменатов — врач стоматолог-ортопед, хирург, кандидат медицинских наук.

Врач-пульмонолог, аллерголог-иммунолог
Задать вопрос
Врач-пульманолог, аллерголог-иммунолог. Стаж: 38 лет. Образование: в 1982 году окончила лечебный факультет Рязанского медицинского института им. И.П. Павлова, там же в 1983 году — интернатуру.
Содержание
- Как проходит восстановление?
- После удаления: норма и отклонения
- Кровотечение
- Повышение температуры
- Возможные осложнения после удаления
- Альвеолит
- Луночковое кровотечение
- Парестезия
- Травмы после удаления зуба
- Что можно и чего нельзя делать после операции
- Как свести риск осложнений при удалении зуба к минимуму?
- Что делать, если осложнения уже есть
- Тромбоцитопения
- Норма тромбоцитов в крови
- Почему бывают низкие тромбоциты?
- Виды тромбоцитопении
- В чем опасность низкого уровня тромбоцитов
- Какой врач занимается лечением
- Диагностика
- Последствия низкой концентрации тромбоцитов
- Лейкопения
- Виды лейкопении
- Причины низкого уровня лейкоцитов
- Клинические проявления
- Диагностика
- Как лечат пациента с лейкопенией?
- Прогноз и профилактика
- Чем опасна лейкопения?
- Лейкопения при онкологии
- Жидкий стул: как решить деликатную проблему
- Что такое диарея?
- Диарея может быть острой и хронической.
- Причины появления жидкого стула
- Наиболее распространенными факторами возникновения диареи у взрослого являются 3 :
- Лечение жидкого стула: как избавиться от проблемы
- Инфекционная диарея
- Функциональная диарея
- Диета — надежный помощник в лечении диареи
- Вот несколько простых правил диеты при диарее:
- Прием ферментных препаратов при диарее
- Что такое диарея?
- Кашель
- Как долго длится кашель?
- Является кашель сильным или слабым?
- Является кашель влажным или сухим?
- Когда появляется кашель?
- Другие характеристики кашля
- Причины кашля. Заболевания, вызывающие кашель.
- Кашель у ребенка
- Кашель – это повод обратиться к врачу
- К какому врачу надо обращаться при кашле
Как проходит восстановление?
После хирургического удаления зуба на его месте образуется отверстие — лунка, которая постепенно закрывается тканью. Этапы заживления в норме бывают следующими:
- образование кровяного сгустка (происходит через 2–4 часа после удаления);
- появление грануляционной ткани (3–4 дня спустя);
- образование костной ткани (через 1–2 недели).
Образование кровяного сгустка (слева) и грануляционной ткани (справа)
Если вам удалили зуб мудрости, полное заживление обычно происходит примерно через месяц. Связано это с тем, что у этих зубов чаще бывает нетипичная форма корней, и операции по их удалению в целом более травматичны, чем вмешательства на других участках зубного ряда. Иногда корни зуба вообще не удается удалить полностью.
Время восстановления десны после удаления зуба будет зависеть от того, насколько сильно были травмированы ткани в ходе операции. Если операция была сложной и потребовалось наложение швов, рана будет беспокоить вас примерно неделю — обычно швы снимают примерно на 7 день.
После удаления: норма и отклонения
Одним из главных симптомов, с которыми в норме сталкивается каждый пациент, является боль. После того как прекращается действие анестезии, в области, где было проведено вмешательство, появляются болезненные ощущения.
Они могут быть довольно сильными. В этом случае рекомендуется прием обезболивающих и противовоспалительных препаратов (например, Нимесил, Ибупрофен, Кетанов). Боль может быть ноющей, тянущей, пульсирующей — это нормально. Обычно болевой синдром полностью проходит за 2–4 дня.
В течение первой недели после проведенного вмешательства рекомендуется внимательно наблюдать за своим состоянием и при малейших подозрениях на осложнения обращаться к врачу.
Кровотечение
Кроме того, может присутствовать кровотечение. Обычно кровяной сгусток начинает формироваться достаточно быстро, так что в подавляющем большинстве случаев кровь не попадает в полость рта из послеоперационной лунки. В некоторых случаях стоматолог-хирург устанавливает в лунке специальную саморассасывающуюся губку. Но если вы задели травмированную область, например, твердой пищей, десна может начать кровоточить. Если кровотечение сильное и его не удается самостоятельно остановить, нужно немедленно обратиться к врачу.
Отек, возникший после удаления зуба
Если после удаления зуба наблюдается отек, особого повода для беспокойства нет: небольшая припухлость является вполне нормальной. А вот если отек увеличивается, присутствует сильная боль — это может уже свидетельствовать о развитии воспаления. Обычно оно возникает в случае, если уже после операции вы случайно повредили кровяной сгусток, который образовался в ране.
В этом случае лунка остается открытой и внутрь может попасть инфекция. Медлить с обращением к стоматологу нельзя — последствия могут быть серьезными. Врач проведет осмотр, в случае необходимости очистит рану, обработает антисептиками и назначит антибиотики.
Сильный отек, при котором опухает не только десна внутри, но и щека — повод для немедленного визита к стоматологу. Опухоль щеки бывает при сильном воспалении, образовании гноя. Если не вмешаться вовремя, могут развиться дополнительные осложнения.
Повышение температуры
Если после операции у вас повысилась температура, необходимо срочно обратиться к врачу. Как правило, это свидетельствует об инфицировании послеоперационной раны. в некоторых случаях так проявляется воспаление десны. Резкое повышение температуры может свидетельствовать о развитии серьезных осложнений.
В этом случае потребуется в кабинетных условиях очистить полость от гноя, обработать антисептиками, затем провести терапию антибиотиками.
Возможные осложнения после удаления
Альвеолит
Среди самых распространенных осложнений — альвеолит (воспаление послеоперационной лунки). Обычно он возникает, когда процесс формирования кровяного сгустка по какой-то причине был нарушен, и рана оказалась беззащитна перед внешними факторами — в ткани проникла инфекция. Ключевой симптом альвеолита — сильная боль. Обычно она возникает на вторые-третьи сутки после операции и сопровождается повышением температуры. При альвеолите зубная лунка покрывается налетом грязно-серого цвета, может издавать неприятный запах. Также возможно увеличение лимфоузлов.
Возникновение альвеолита после удаления зуба
Обычно альвеолит развивается вследствие воздействия условно-патогенной флоры, это возможно даже если операция по удалению зуба была проведена безупречно.
Возникновению альвеолита могут способствовать:
- хронические воспалительные очаги в полости рта;
- сильная травматизация тканей во время операции;
- нарушение формирования кровяного сгустка;
- наличие хронических тяжелых заболеваний.
Лечить осложнение нужно сразу после того, как оно было диагностировано. В некоторых случаях достаточно обработать рану составом-антисептиком. В более сложных ситуациях может потребоваться прием антибиотиков.
Луночковое кровотечение
Данное осложнение после удаления зубов может возникнуть сразу после операции или в течение нескольких дней после нее. Кровотечение десны бывает связано с факторами, вызвавшими расширение сосудов, а также при травматизации лунки. Кроме того, причиной может быть: повреждение десны, надлом части альвеолы, повреждение кровеносных сосудов.
Луночковое кровотечение после удаления зуба
Лечение зависит от локализации проблемы: если кровоточат края раны, на них накладывают швы, если кровь идет из сосуда в лунке — применяют тампон с кровоостанавливающим составом.
Парестезия
Редкое осложнение, причиной которого является повреждение нервов в процессе операции.
Парестезия после удаления зуба
Главный симптом — онемение в области щек, языка, губ. Как правило, это явление временное и неопасное, проходит в срок от нескольких дней до 1–2 недель.
Травмы после удаления зуба
Осложнения при удалении зубов бывают разнообразными. Многое зависит от положения элемента зубного ряда, который удаляют. Например, при удалении премоляров и моляров более проблемной считается верхняя челюсть. Довольно часто возникает перфорация верхнечелюстной пазухи (это может быть связано как с анатомическими особенностями конкретного пациента, так и с состоянием зуба). Если вам предстоит удалить нижний зуб, вероятность возникновения дополнительных проблем гораздо ниже.
Перфорация верхнечелюстной пазухи при удалении случается, если корни зубов находятся внутри пазухи
Кроме того, иногда встречаются следующие проблемы:
- повреждение соседних зубов (сколы, переломы);
- неполное удаление зуба (в этом случае небольшая часть корня остается в челюстной кости);
перелом челюсти (встречается редко, обычно связано с сопутствующими хроническими заболеваниями — например, остеопорозом у пожилых женщин).
Перелом челюсти — редкое, но очень опасное осложнение
Сложное удаление может сопровождаться серьезным повреждением мягких тканей. Однако они, как правило, заживают достаточно быстро.
Еще одним осложнением можно считать нарушение порядка рядом стоящих зубов. После удаления любого элемента зубного ряда остальные неизбежно начинают смещаться. В результате может образоваться скученность зубов, либо, наоборот, неэстетичные «пробелы».
Постепенно в месте проведенной операции истончается костная ткань, и восстановление утраченного зуба становится проблематичным. Именно поэтому необходимо максимально задействовать зубосохраняющие технологии. Если операции не избежать, стоит рассмотреть вариант немедленной установки импланта — так вы сможете восстановить не только первоначальный внешний вид челюсти, но и ее полную функциональность.
Что можно и чего нельзя делать после операции
Список ограничений не так уж широк, однако все их стоит соблюдать — это поможет ускорить процесс заживления и избежать развития осложнений.
Что можно и что нельзя делать после удаления
После хирургического удаления зуба нельзя:
- принимать препараты, препятствующие нормальному свертыванию крови:
- есть твердую пищу и вязкие продукты, которые могут попасть в рану:
- курить и пить спиртное;
- посещать сауну и баню.
Также категорически нельзя полоскать зуб после удаления — это может повредить формирующийся или уже сформированный кровяной сгусток.
- есть мягкую протертую пищу, стараясь дополнительно не задевать десну
- заниматься привычными видами деятельности
- чистить зубы (но соблюдая предельную осторожность, стараясь не задевать поврежденную область).
Подробные рекомендации и правила предосторожности, которые вам предстоит соблюдать в ближайшие дни после операции, врач озвучит после того, как она будет завершена. Постарайтесь неукоснительно следовать им — так вы сможете максимально оградить себя от неприятных последствий.
Как свести риск осложнений при удалении зуба к минимуму?
Не откладывать визит к стоматологу, опасаясь боли или последствий. Удаление зуба — это крайняя мера в стоматологической практике. Сохранение зуба дешевле, чем имплантация нового. Которую будет необходимо сделать, чтобы не нарушать работу всей челюсти и не получить еще больше проблем с зубами.
Ни в коем случае не начинать лечение в домашних условиях. Народная медицина не является полноценным лечением и не может устранить главное — причину заболевания.
Выбирать только проверенные клиники, чтобы не потратить средства и здоровье зря.
В стоматологии Денити принимают хирурги с опытом клинической практики более 15 лет. Наши специалисты ежегодно повышают свой уровень на семинарах специалистов с мировыми именами не только в России, но и за рубежом. Все подтверждающие сертификаты вы можете увидеть в клинике или на сайте.
Первый и самый важный этап — диагностика. Для этого в нашей стоматологии используется немецкий 3D-томограф Ortophos XG3D от мирового лидера в сфере производства стоматологического оборудования Sirona (Сирона). Уникальная съемка, позволяет за один раз снять и вывести на экран трехмерное изображение зоны лечения для точного анализа костной структуры и всех анатомических особенностей.
Если зуб все-таки требуется удалить, используем только метод атравматичного удаления зубов. Данная методика подразумевает извлечение зуба без использования щипцов. В процессе удаления проводят рассечение зубов на сегменты. Отделяют зуб от связочного аппарата с помощью микрохирургических лезвий, далее, фрагменты зубов без труда удаляют. Во время процедуры пациент не испытывает боль и прочие неудобства.
Атравматичное удаление зуба: 1) разделение зуба на сегменты. 2) удаление отдельных сегментов.
Лунка заживает гораздо быстрее, не нарушается десневой рельеф. В процессе удаления не повреждаются костные стенки, что позволяет сохранить объем костных тканей.
Что делать, если осложнения уже есть
Помните: самолечение опасно! При первых признаках осложнений нужно как можно быстрее обратиться к врачу.
Тромбоцитопения
Тромбоцитопения – это патологическое состояние, проявляющееся дефицитом тромбоцитов в крови. В результате нарушается формирование кровяного сгустка, появляются точечные кровоизлияния на коже, повышается риск кровотечений, которые будет трудно остановить.
Концентрация тромбоцитов при тромбоцитопении ниже 150 тыс./мкл. Обнаружить патологию можно посредством клинического анализа крови, который является основой первичной диагностики.
Тромбоциты – это элементы крови (кровяные пластинки), которые образуются в костном мозге из плазмы клеток – мегакариоцитов. Вместе с другими кровяными клетками они играют важную роль в свертывании крови.
имеют способность к прилипанию и склеиванию, за счет чего в случае повреждения кровеносного сосуда формируют тромб, в последующем они участвуют в его разрушении;
выделяют вещества, сужающие кровеносные сосуды во время кровотечения;
способствуют восстановлению тканей при травме;
важны для иммунного ответа, являются клетками-убийцами для чужеродных агентов;
оказывают противоопухолевое и радиозащитное действие.
По статистике снижение тромбоцитов чаще выявляют у людей среднего возраста и школьников. Как правило, оно является симптомом определенной болезни, хотя может быть и самостоятельным состоянием, встречается у 5–20 тыс. людей на 100 тыс. населения.
Норма тромбоцитов в крови
Нормальный объем тромбоцитов – 150-400 тыс./мкл. Значения несколько отличаются в зависимости от пола:
женщины – 180-320 тыс./мкл;
мужчины – 200-400 тыс./мкл.
Во время беременности и менструации вероятно снижение уровня тромбоцитов ниже нормы, однако оно не считается патологией и не является опасным для жизни.
Норма тромбоцитов у детей, тыс./мкл:
от двух недель до года – 150-350;
от 1 года до 5 лет – 180-350;
5 лет и старше – 180-450.
Тромбоциты живут не более 8 суток, после чего разрушаются в печени или селезенке.
Почему бывают низкие тромбоциты?
Причин тромбоцитопении множество, их все можно сгруппировать в три группы:
повышенное разрушение тромбоцитов;
повышенное потребление кровяных пластинок;
недостаточная выработка тромбоцитов.
Тромбоцитопения может быть наследственным или приобретенным состоянием. Чаще она возникает по следующим причинам:
длительный прием определенных групп лекарственных средств, например, цитостатиков, которые угнетают функцию костного мозга по выработке тромбоцитов;
инфекционные заболевания: грипп, аденовирусная или риновирусная инфекция, вирус Эпштейна-Барр, ВИЧ;
спленомегалия (увеличение селезенки), из-за которой ускоряется разрушение эритроцитов и тромбоцитов;
лейкоз, лучевое поражение и другие факторы, угнетающие функционирование костного мозга;
апластическая, В12-дефицитная, фолиево- и железодефицитная анемия;
хроническая сердечная недостаточность;
систематическое употребление алкогольных напитков;
гепатит С, цирроз печени, в том числе алкогольного происхождения;
болезни щитовидной железы – гипо- и гипертиреоз;
массивное переливание крови;
ДВС-синдром, сопряженный с повышенным потреблением тромбоцитов;
сильная интоксикация организма;
аутоиммунные заболевания: васкулит или системная красная волчанка.
Причиной снижения тромбоцитов у новорожденных может стать гемолитическая болезнь, аутоиммунные реакции, опухоли костного мозга, травмы, инфицирование или асфиксия при родах.
Виды тромбоцитопении
К наследственным заболеваниям относится тромбоцитопеническая пурпура. Заболевание характеризуется выработкой антител против собственных тромбоцитов. Все остальные формы тромбоцитопении являются приобретенными.
На агрегацию тромбоцитов влияют антибиотики, антигистаминные и нестероидные противовоспалительные средства, препараты гепарина, аспирина, иммунодепрессанты, анальгетики, трициклические антидепрессанты и другие лекарства. Если тромбоцитопения возникла на фоне приема медикаментов, то речь идет о лекарственно-индуцированной форме.
Аутоиммунная тромбопения является следствием неадекватной реакции иммунной системы. Организм начинает уничтожать собственные кровяные клетки. Эссенциальная тромбоцитопения встречается у взрослых старше 50 лет. Возникает из-за перенесенных операций, болезней печени, селезенки и других внутренних органов, дефицита железа в рационе.
При нарушении функций костного мозга речь идет о продуктивной форме, при массивных кровотечениях или переливании крови – о тромбоцитопении разведения, при ДВС-синдроме – о тромбоцитопении потребления.
По характеру течения тромбопения бывает:
Острая. Длится меньше полугода, преимущественно выявляется у новорожденных.
Хроническая. Длится годами, периоды обострения сменяются ремиссией.
Тромбоцитопения может быть легкой, средней или тяжелой степени. Концентрация тромбоцитов:
легкая степень – 100-180 тыс./мкл;
средняя – 60-80 тыс./мкл;
тяжелая – 20-30 тыс./мкл.
Чем сильнее снижение тромбоцитов, тем тяжелее клиническая картина.
В чем опасность низкого уровня тромбоцитов
Низкая концентрация тромбоцитов, в пределах нижней нормы, может протекать бессимптомно. При легкой степени тромбоцитопении пациент не имеет проблем со здоровьем, отклонения в показателях клинического анализа крови выявляются в ходе профилактического обследования.
Сильно низкие тромбоциты несут угрозу жизни человека. Из-за снижения концентрации кровяных пластинок нарушается система свертывания крови, кровотечение становится проблематично остановить.
Примечание. Самые опасные для жизни кровотечения – в головном мозге и пищеварительном тракте. Они могут стать причиной смерти или инвалидности пациента.
Какой врач занимается лечением
Для проверки концентрации тромбоцитов в крови можно обратиться к терапевту. Если врач выявит отклонения от нормы, он назначит консультацию гематолога. В зависимости от причины повышенной кровоточивости может потребоваться помощь гепатолога, ревматолога или онколога.
Обследование и лечение тромбоцитопении можно пройти в клинике «Чудо Доктор». Специалисты подбирают терапию с учетом результатов обследования, учитывая индивидуальные особенности организма. Лечение направлено на устранение причины и осложнений низких тромбоцитов.
Диагностика
Своевременная диагностика позволяет обнаружить заболевание до развития тяжелых осложнений. Небольшое снижение тромбоцитов можно выявить посредством общего анализа крови. Чтобы понять причину снижения показателей кровяных пластинок, врач назначит дополнительное обследование, включающее:
биохимический анализ крови;
коагулограмму – анализ на определение свертываемости крови;
генетическое тестирование (если есть подозрение на наследственную патологию);
иммунологический анализ крови – показывает количество антител;
УЗИ внутренних органов, в частности печени и селезенки;
МР-ангиографию или дуплексное сканирование сосудов (УЗДГ);
пункцию костного мозга – позволяет оценить состав и структуру кровяных клеток;
анализ на вирусный гепатит.
После выявления снижения тромбоцитов врач подбирает терапию с учетом причины и степени тяжести состояния пациента. Самолечение опасно для жизни!
Последствия низкой концентрации тромбоцитов
Тромбоцитопения – это коварное заболевание, так как оно может протекать на фоне хорошего самочувствия.
Последствия снижения тромбоцитов:
повышенная кровоточивость, риск маточных, легочных и желудочно-кишечных кровотечений;
синяки на теле, которые могут образоваться без причины;
темно-красная сыпь на коже и слизистых;
длительные и обильные месячные у женщин, продолжительность менструации может достигать 1,5–2 недель, что чревато развитием анемии и других тяжелых состояний;
сильные кровотечения после хирургических вмешательств, включая удаление зуба, после травм с повреждением кожного покрова;
кровоизлияние в сетчатку глаза, которое приводит к снижению остроты зрения;
появление крови в моче, кале.
Из-за низких тромбоцитов есть риск внутренних кровотечений и кровоизлияний в кожу или слизистые. При тромбоцитопении средней степени у пациентов наблюдаются приступы головокружения, головной боли, тошноты, а также слабость, сонливость, быстрая утомляемость, одышка, бледность кожного покрова. У человека часто возникают носовые кровотечения, после легких ударов образуются большие гематомы.
Самая тяжелая симптоматика при снижении тромбоцитов ниже 30 тыс./мкл. Повышается вероятность спонтанных кровотечений, в том числе внутренних.
Легкая степень тромбоцитопении не требует лечения, но пациент должен наблюдаться у врача, периодически сдавать общий анализ крови. В случае существенного снижения тромбоцитов доктор может назначить следующие лекарственные препараты:
кортикостероиды – обладают противовоспалительным и обезболивающим действием;
иммуноглобулины или иммунодепрессанты – воздействуют на работу иммунной системы;
препараты железа, фолиевой кислоты, витамина В12.
В клинике «Чудо Доктор» лечение подбирают после тщательного обследования, с учетом причины низких тромбоцитов, поэтому оно максимально эффективное.
При тромбоцитопении тяжелой степени может потребоваться переливание тромбоцитарной массы или иссечение селезенки. При онкологических болезнях крови, а также некоторых наследственных патологиях необходима пересадка костного мозга.
Если из-за снижения тромбоцитов развилось кровотечение, необходимо вызвать скорую помощь. Последующее лечение тромбоцитопении проводится в стационаре.
Внутреннее кровотечение вследствие низких тромбоцитов несет большую угрозу для жизни, поскольку протекает скрытно. Неотложная помощь может потребоваться пациентам, у которых есть такие симптомы:
Лейкопения
Лейкопения – это патология, которая проявляется снижением лейкоцитов в крови ниже нормы, менее 4×109 Ед/л. Она опасна тем, что делает организм человека беззащитным перед инфекционными заболеваниями, поэтому обязательно требует лечения.
Лейкоциты – это белые кровяные клетки, главная функция которых – защитная. Они задействованы в иммунной защите, уничтожают чужеродные элементы, включая инфекции, продукты распада клеток и тканей.
Для нормальной работы иммунной системы ежедневно вырабатывается порядка 100 млрд белых защитных клеток, в крови взрослого постоянно содержится до 4-11×109 Ед./л, ребенка – 5-10×109 Ед./л.
Пониженные лейкоциты в крови – это не заболевание, а признак того, что иммунная система по каким-то причинам ослабла и человеку требуется полноценное обследование. Необходимую диагностику можно пройти в клинике «Чудо Доктор», где есть современное высокоточное оборудование.
Виды лейкопении
Лейкопения бывает нескольких видов, в зависимости от того, каких лейкоцитарных клеток не хватает. Разновидности:
нейтропения – низкий уровень нейтрофилов;
эозинопения – дефицит эозинофилов;
моноцитопения – низкий уровень моноцитов;
лимфопения – недостаток лимфоцитов.
Абсолютную лейкопению диагностируют, если лейкоциты снижаются ниже нормальных показателей. Если уменьшается только процент кровяных клеток относительно друг друга, то это относительная лейкопения.
Важно! В большинстве случаев лейкопения сопряжена со снижением уровня нейтрофилов – иммунных клеток, которые первыми защищают организм от инфекций и являются частью врожденного иммунитета
Степени тяжести патологии:
легкая – уровень лейкоцитов 1-1,5×109 Ед./л;
средняя – 0,5-1×109 Ед./л;
тяжелая – меньше 0,5×109 Ед./л.
По этиологии происхождения лейкопения бывает первичной (наследственной) или вторичной (приобретенной). Врожденная форма возникает из-за генетических нарушений, которые влияют на функции костного мозга.
По характеру течения выделяют острую и хроническую лейкопению. Симптомы первой возникают в течение нескольких часов или дней. Клиническая картина при хронической форме сохраняется на протяжении нескольких месяцев и даже лет.
Причины низкого уровня лейкоцитов
Лейкопения (лейкоцитопения) бывает физиологической и патологической. В первом случае она совершенно безвредна, диагностируется у абсолютно здоровых людей. Однако чаще всего снижение лейкоцитов вызвано первичными и вторичными факторами.
Важно! Патология может развиваться из-за нарушения поступления лейкоцитов из костного мозга, из-за неправильного перераспределения или сокращения времени пребывания белых кровяных телец в крови
Причины возникновения лейкопении:
грибковые, бактериальные и вирусные инфекции;
аутоиммунные заболевания: системная красная волчанка, ревматоидный артрит, системные васкулиты, болезнь Крона, неспецифический язвенный колит;
болезни красного костного мозга, к которым относится лейкоз, множественная миелома, апластическая анемия, миелодиспластический синдром;
лучевая терапия, химиотерапия;
пересадка костного мозга;
прием некоторых лекарственных препаратов: антибиотиков, антигистаминных средств, интерферона;
несбалансированное питание, голодание;
тяжелый физический труд;
длительный контакт с химическими веществами;
Существенное снижение белых кровяных телец возникает при тяжелых бактериальных инфекциях (пневмония, сепсис), шоковых состояниях, а также при онкологических заболеваниях, поражающих костный мозг.
Важно! Костный мозг – это главный кроветворный орган, где образуются все виды кровяных клеток: эритроциты, тромбоциты, лейкоциты
К основным причинам лейкопении у детей относятся вирусные заболевания, в частности ОРВИ, грипп, корь и ветряная оспа, длительное лечение антибиотиками или препаратами интерферона, а также дефицит белка, цинка.
Клинические проявления
Незначительное снижение лейкоцитов не имеет каких-либо симптомов. Его выявляют случайно в ходе клинических анализов. Главным симптомом лейкопении средней и тяжелой степени является снижение иммунитета, из-за чего даже обычная простуда приобретает тяжелое течение, осложняется ангиной, бронхитом, пневмонией.
Как правило, патологическая симптоматика низких лейкоцитов связана с инфекционными осложнениями. У пациента появляются такие жалобы:
повышение температуры тела выше 38 °С;
головная боль, головокружение;
слабость, ломота в теле;
боль в животе, диарея;
кашель, боль в горле;
жжение во время мочеиспускания;
боль в правом боку из-за увеличения селезенки;
регулярное появление язвочек на слизистой ротовой полости (стоматит);
увеличение лимфатических узлов.
Клиническая картина зависит от вида инфекции и пораженного органа. Для выявления пониженных лейкоцитов в крови требуется тщательное обследование пациента.
Диагностика
Лейкоциты определяются посредством клинического исследования крови, направление на которое может выдать врач-терапевт после изучения жалоб пациента. Если диагноз лейкопения подтвердится, назначают дополнительные диагностические процедуры, направленные на выявление причины снижения и конкретного вида белых кровяных клеток, которых недостаточно.
Диагностика включает следующие процедуры:
биохимия крови – показывает уровень фолиевой кислоты, В12 и т.д.;
гемограмма – определяет количество клеток крови: лейкоцитов, тромбоцитов, эритроцитов;
лейкограмма – показывает процентное соотношение разных видов лейкоцитов;
иммунологическое исследование крови – позволяет выявить иммуноглобулины;
анализ крови на ревматоидный фактор, вирусный гепатит, ВИЧ;
бактериальный посев мокроты, мочи;
биопсия увеличенного лимфатического узла;
УЗИ селезенки, печени;
биопсия красного костного мозга с последующим гистологическим и цитологическим исследованием ткани.
Для выявления причины низкого уровня лейкоцитов могут потребоваться и другие исследования, например, рентгенография грудной клетки, КТ пазух носа и другое. Чтобы подтвердить достоверность полученных результатов, через некоторое время назначают повторные анализы.
Как лечат пациента с лейкопенией?
Снижение лейкоцитов требует лечебного вмешательства, даже если оно незначительное. Немедленно нужно обратиться в больницу при появлении синяков на теле, необоснованного повышения температуры тела, чрезмерной слабости и усталости.
Как правило, пониженные лейкоциты в крови – следствие инфекционного заболевания, поэтому пациенту назначают антибиотики широкого спектра действия. В клинике «Чудо Доктор» антибактериальные препараты подбирают с учетом чувствительности патогенных микроорганизмов к действующему веществу.
Если у пациента низкий уровень лейкоцитов, но бактериальная инфекция отсутствует, антибиотики не назначают. В таком случае терапия направлена на устранение причины.
Для лечения лейкопении могут использовать следующие препараты:
противогрибковые средства (при грибковой инфекции);
колониестимулирующие факторы, заставляющие костный мозг производить новые кровяные клетки;
антиретровирусные препараты (при ВИЧ-инфекции);
Для повышения лейкоцитов при сепсисе, энтеропатии и других тяжелых инфекциях требуется переливание лейкоцитарной массы. Для лечения лейкопении, вызванной онкогематологической болезнью, назначают химиотерапию или пересадку костного мозга.
Прогноз и профилактика
Поскольку лейкопения является признаком достаточно серьезных проблем со здоровьем, смертность от нее находится на высоком уровне. Высока летальность среди пациентов с онкологическими заболеваниями, которые нуждаются в лучевой и химиотерапии, больных с почечной и печеночной недостаточностью, сепсисом и другими тяжелыми инфекциями.
Специфической профилактики лейкопении не существует. Чтобы не усугубить состояние здоровья, пациенты, у которых выявлены пониженные лейкоциты в крови, должны придерживаться следующих рекомендаций:
не употреблять сырую воду, соблюдать правила термической обработки мяса, рыбы, яиц, молока;
тщательно мыть овощи и фрукты перед употреблением в пищу;
избегать мест большого скопления людей, пользоваться защитными масками;
каждую неделю сдавать клинический анализ крови;
принимать витаминные комплексы, правильно питаться;
вести здоровый образ жизни;
избегать травм кожного покрова.
Чем опасна лейкопения?
При низких показателях лейкоцитов снижается сопротивляемость организма к инфекционным возбудителям. В первую очередь повышается уязвимость к инфекциям у слизистых оболочек ротовой полости, поскольку во рту присутствует мощная бактериальная флора. После поражается мочеполовая система, желудочно-кишечный тракт.
К самым опасным осложнениям лейкопении относятся некротическая энтеропатия и сепсис.
Лейкопения при онкологии
Пониженные лейкоциты в крови у пациентов с онкологическими заболеваниями – это следствие химиотерапии и лучевой терапии, которые разрушают клетки иммунной системы. Тяжесть лейкопении зависит от дозировок и видов используемых препаратов, от масштаба и продолжительности облучения.
Лейкопения является типичным признаком рака с метастазами, лимфомы, лейкоза и множественной миеломы. Пациенты с последними стадиями онкологии ослаблены, находятся в группе риска развития тяжелых инфекций.
В клинике «Чудо Доктор» пациенту доступны все виды лечения лейкопении. Составление терапевтической схемы производится после выяснения причины снижения лейкоцитов.
Жидкий стул: как решить деликатную проблему
Сбои в работе пищеварительной системы знакомы многим. Одной из типичных причин является диарея (понос) – неприятное явление, способное не только нарушить все планы, но и серьезно сказаться на самочувствии.
Что такое диарея?
Главный признак того, что речь идет не об эпизодическом поносе, а о полноценном расстройстве – суточная частота стула. Диарея — это жидкий стул, возникающий приступообразно: от трех раз в день и чаще. При этом содержание воды в кале, в норме составляющее 50-80%, увеличивается до 95% 1 .
Диарея может быть острой и хронической.
Острая форма (до 14 дней) может появиться в результате отравления, употребления в пищу продуктов-аллергенов 2 , непереносимости некоторых продуктов, лекарств, попадания в организм некоторых вирусов и бактерий 2 .
Хроническая (от месяца и более) — в результате приема антибиотиков, слабительного. Причиной также могут стать некоторые заболевания желудочно-кишечного тракта 2 .
Вторым по значимости признаком является состояние кала. Цвет, консистенция и наличие примесей может свидетельствовать о различных заболеваниях. Например, водянистый и жидкий стул, как и зеленоватый оттенок кала, говорит о развитии кишечной инфекции. Причиной жидкого стула светлого оттенка и глинистого вида может быть поражение тонкого кишечника и его начальных отделов.
Причины появления жидкого стула
Эпизоды жидкого стула, мучающие человека на протяжении одного или нескольких дней, не являются отдельным заболеванием. Это лишь один из симптомов функциональной, органической или нервной дисфункции. Жидкий стул, сохраняющийся на протяжении длительного времени, может сопровождаться другими клиническими проявлениями: болями и спазмами в животе, температурой, ознобом, тошнотой, рвотой, головокружением. Именно на основе комплекса симптомов можно наиболее верно определить причину жидкого стула.
Наиболее распространенными факторами возникновения диареи у взрослого являются 3 :
- пищевая аллергия;
- непереносимость лактозы (почти мгновенная реакция на молоко);
- кишечная инфекция;
- вирусная или бактериальная инфекция;
- неврогенный фактор (стрессы, невротические расстройства, эмоциональные срывы).
Жидкий стул также может свидетельствовать о патологиях других органов, таких, как 4 :
- (наследственное заболевание, поражающее целый ряд органов, от печени до половых желез); (группа заболеваний, связанных с воспалением поджелудочной железы);
- гастриты с дефицитом секреции;
- онкологические заболевания;
- надпочечниковая недостаточность;
- сахарный диабет;
- гипертиреоз (синдром, вызванный повышением гормональной активности щитовидной железы);
- цирроз печени;
- гепатит;
- обменные болезни почек;
- гиповитаминоз (метаболическая диарея).
Лечение жидкого стула: как избавиться от проблемы
Если частый жидкий стул беспокоит на протяжении длительного времени, то скорее всего его причины кроются в серьезном дисбалансе и требуют незамедлительного лечения. В отличие от разового поноса, систематическая диарея подразумевает комплексное лечение, в которое входит не только устранение симптомов, но и воздействие на основные причины синдрома.
Инфекционная диарея
Лечение зависит от формы инфекционного поноса. При легкой форме вполне возможна домашняя терапия, включающая диету, обильное питье и прием препаратов-адсорбентов. Тяжелая форма гастроэнтерического поноса требует госпитализации с целым комплексом неотложных процедур и восстанавливающей терапией, которая заключается в восстановлении утерянного баланса жидкости и соблюдении диеты.
Функциональная диарея
Встречается при расстройствах пищеварительной или нервной системы. Органических изменений в желудочно-кишечном тракте не обнаруживается, а потому основное лечение в этом случае симптоматическое. Если же удается убрать причины нервного расстройства или раздраженного кишечника, то жидкий стул может пройти уже через один-два дня 5 .
Диета — надежный помощник в лечении диареи
Лечение диареи, возникшей вследствие отправления или неправильного питания, а также сбоев в желудочно-кишечном тракте, невозможно без правильной коррекции питания.
Если придерживаться основных принципов диеты при поносе, проблема может решиться гораздо быстрее, а заодно послужит профилактикой возможных дисфункций кишечника.
Вот несколько простых правил диеты при диарее:
- нагрузка на органы пищеварения при диарее должна быть минимальной (пищу следует употреблять измельченной и в отварном виде);
- в пищу стоит употреблять продукты с высоким содержанием пектина, калия и протеина, например, бананы, яблочное пюре, фруктовые соки, бананы, говядину, индейку, курицу.
- в первые дни стоит есть только жидкую пищу и постепенно переходить к привычному питанию, вводя продукты по мере снижения частоты жидкого стула 6 ;
- прием пищи должен быть дробным, небольшими порциями 5-6 раз в сутки.
Важно помнить, что длительный, изматывающий жидкий стул — повод для незамедлительной консультации со специалистом.
Прием ферментных препаратов при диарее
При диарее вирусного или инфекционного характера в первую очередь важно преодолеть острый период. Однако после этого также могут сохраняться неприятные симптомы со стороны желудочно-кишечного тракта: дискомфорт в животе, вздутие, бурление, тяжесть после еды, эпизоды неоформленного стула. Причина может состоять в следующем: воспаление в кишечнике, которое нередко сопровождает болезнь, может нарушить работу пищеварительных ферментов. Эти специальные вещества отвечают в организме за переваривание и усвоение пищи. Воспаление может нарушать естественные условия для их работы, в результате чего ферменты могут инактивироваться или меньше вырабатываться 7 .
В таких случаях для поддержания пищеварения могут понадобиться ферментные препараты. Они доставляют ферменты извне, тем самым компенсируя их нехватку. Креон ® 10000, капсулы кишечнорастворимые подходит для этой задачи.
Капсула быстро растворяется в желудке, высвобождая сотни мелких частиц – минимикросфер 8 . Благодаря маленькому размеру они равномерно охватывают пищу в желудке, чтобы помогать в переваривании ее объема. Это помогает организму получить необходимые полезные вещества из пищи и справляться с такими симптомами как тяжесть и дискомфорт в животе, вздутие, бурление. Подробнее о процессе пищеварения можно узнать здесь.
Диарея может отмечаться при таком заболевании как хронический панкреатит, когда есть нехватка панкреатических ферментов. При хроническом панкреатите, например, развивается экзокринная недостаточность поджелудочной железы, при которой снижается её ферментативная активность — пища расцепляется не полностью, а процессы всасывания нарушены. в этих случаях на помощь могут прийти ферментные препараты, компенсирующие нехватку собственных ферментов 9 .
Также приём ферментных препаратов помогает при комплексном лечении инфекционной диареи и панкреатической недостаточности.
Креон ® 10000 — ферментный препарат последнего поколения, выпускаемый в виде капсул с минимикросферами панкреатина 8 . Попадая в желудок, желатиновая оболочка капсулы быстро растворяется, а минимикросферы перемешиваются с пищей, ускоряя процесс расщепления и способствуя усвоению питательных веществ. Креон ® 10000 помогает устранять неприятные симптомы, связанные с нарушением пищеварения — жидкий стул, тяжесть в желудке, вздутие, боль в животе.
Кашель
Кашель представляет собой рефлекторную реакцию организма на раздражение слизистой оболочки дыхательных путей. Организм пытается прочистить дыхательные пути с помощью форсированного (резкого, усиленного) выдоха, имеющего характерный звук. Таким образом, кашель – это защитная реакция организма. И в то же время это симптом многих заболеваний. Позывы кашлю означают, что свободное дыхание по какой-то причине нарушено, например, по причине развития воспаления.
Кашель бывает разным. То, как мы кашляем, может помочь установить причину кашля, диагностировать вызвавшее его заболевание. Желательно обратить внимание на главные характеристики кашля, чтобы рассказать о них врачу.
Как долго длится кашель?
Для оценки клинического развития заболевания важно определить характер кашля. Он может быть острым, затяжным и хроническим. Острым считается кашель, если он присутствует менее трех недель. Такой кашель, как правило, сопровождает развитие острых заболеваний органов дыхания и служит для освобождения дыхательных путей от мокроты. Острый кашель обычно носит постоянный характер; то есть пока человек болеет, он кашляет, а снижение остроты приступов и прекращение кашля говорит о выздоровлении. Если же кашель через какое-то время возвращается снова, то речь идёт уже о затяжном кашле. Затяжным считается кашель, длящийся от 3-х недель до 3-х месяцев. Подобный кашель (месяц и дольше) означает, что заболевание, его вызывающее, развивается медленно и тяготеет к переходу в хроническую форму. Если кашель не оставляет человека более 3-х месяцев, его квалифицируют как хронический. При хроническом кашле периоды обострения чередуются с периодами ремиссии (когда кашель отсутствует). Также для хронического кашля характерна фиксация – возникновение кашля в определенное время суток. Хронический кашель – это тревожный симптом, поскольку обычно является признаком серьёзных заболеваний. Постоянный кашель теряет свою полезную функцию и сам может быть причиной развития некоторых патологий.
Является кашель сильным или слабым?
Сильный кашель соответствует, как правило, острым заболеваниям. При хронических заболеваниях характерен более слабый кашель (покашливание). Усиление кашля означает обострение заболевания.
Является кашель влажным или сухим?
Влажный (или мокрый) кашель сопровождается выделением мокроты, поэтому его ещё называют продуктивным. С мокротой из дыхательных путей удаляются микробы и продукты их жизнедеятельности. При вирусной инфекции болезнь часто начинается с сухого кашля, который впоследствии переходит во влажный. Большое значение имеет вид мокроты. Появление гноя в мокроте говорит о присоединении бактериальной инфекции. Увеличение её количества может свидетельствовать о прорыве абсцесса или ухудшении состояния. Неблагоприятным признаком является появление крови в мокроте.
Когда появляется кашель?
Кашель может не зависеть от времени суток, но в некоторых случаях кашель возникает по утрам или ночью. Если кашель имеет аллергическую природу, его возникновение обычно бывает спровоцировано контактом с аллергеном.
Другие характеристики кашля
Иногда кашель характеризуют как звонкий, грудной (при остром трахеите), грубый, «лающий» (при ларингите), глубокий, глухой (при хроническом бронхите).
Причины кашля. Заболевания, вызывающие кашель.
Причиной кашля могут быть:
- ОРЗ (грипп, ОРВИ);
- заболевания верхних дыхательных путей (хронический ринит, хронический синусит, фарингит) – в этом случае откашливаемая слизь попадает в дыхательные пути из носоглотки; ;
- острый или хронический трахеит;
- острый или хронический бронхит; (воспаление легких);
- плеврит; ;
- опухолевые процессы (в том числе рак легкого);
- туберкулез;
- сердечная недостаточность;
- аскаридиоз (поражение глистами аскаридами);
- курение;
- вдыхание загрязненного воздуха (кашель присущ представителям некоторых профессий – шахтерам, столярам, плотникам);
- приём некоторых лекарств, применяющихся при лечении болезней сердца и гипертонии.
Кашель у ребенка
- ; ;
- ротовое дыхание. Если у ребенка постоянно заложен нос, и он привык дышать через рот, попадающий в дыхательные пути не прошедший через носовые пазухи холодный и сухой воздух может вызывать раздражение слизистой и кашель;
- попадание инородного тела в дыхательные пути. В этом случае кашель начинается внезапно, ребенок краснеет и начинает задыхаться. Необходимо помочь ребенку откашлять инородный предмет, для чего следует, прижав его грудь и живот к твердой поверхности постучать между лопатками или подержать его вниз головой и потрясти, постукивая по спине. Если помочь не удалось, ребенка следует немедленно доставить в больницу.
Оставьте телефон –
и мы Вам перезвоним
Кашель – это повод обратиться к врачу
Кашель – весьма распространённый симптом. Очень часто он сочетается с другими симптомами, такими как насморк, повышение температуры, боль в горле или боль в груди. В подобных случаях мы, как правило, своевременно прибегаем к врачебной помощи.
Но в других случаях кашель может быть единственным симптомом: другие симптомы полностью отсутствуют или проявляются смазано. И тогда возникает иллюзия, что ничего серьёзного нет и к врачу можно не обращаться. При этом кашель часто является хроническим, поскольку именно хронический кашель, как правило, выступает как изолированный симптом.
Это – опасное заблуждение. Так как многие тяжелые заболевания (опухоли, рак легкого) на начальных стадиях могут проявляться лишь кашлем. При сердечной недостаточности больной может жаловаться на кашель и не обращать внимания на другие симптомы (одышку, слабость, головокружение, гипертонию). Поэтому если кашель не оставляет Вас в течение нескольких недель (кашель больше месяца – это уже затяжной кашель) или если Вы заметили усиление кашля утром или в ночное время, обязательно обратитесь к врачу.
Если ребенок кашляет, покажите его врачу. Детский иммунитет слабее, чем у взрослого человека, поэтому за состоянием здоровья ребенка требуется более чуткий контроль. Возможно, ребёнок просто прокашливается (здоровый ребёнок может кашлять до 10-15 раз в сутки – таким образом его организм прочищает дыхательные пути от пыли и микробов), а может быть у него развивается воспалительный процесс в носоглотке или нарушено носовое дыхание..
К какому врачу надо обращаться при кашле
С жалобой на кашель следует обращаться к врачу общей практики – семейному врачу или терапевту. Длительный, непроходящий кашель – повод для обращения к врачу-пульмонологу. Ребёнка с кашлем надо показать педиатру.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
- Главная
- Статьи
- Причины осложнений после удаления зуба
Причины осложнений после удаления зуба
Добавлено:
22.01.2022
Обновлено: 11.02.2023
Рейтинг статьи 5/5. Оценок: 27
10 лет
Стаж работы
Шелепиха
+7 (499) 174-92-92
Шелепихинская Наб., Д.34, К.1, ЖК «Сердце Столицы»

Экстракция элемента зубного ряда – рядовая стоматологическая операция, но иногда она имеет негативные последствия. Поговорим сегодня о причинах осложнений после удаления зуба. Рассмотрим, какое состояние пациента после операции соответствует норме, как определить, что началось осложнение. Узнаем о симптомах негативных последствий и методах их лечения. Проанализируем, какие осложнения возможны после экстракции, можно ли их предотвратить и что нужно делать.
Содержание статьи
- Кратко о хирургическом вмешательстве по удалению зуба
- Причины осложнений
- Виды осложнений и методы их лечения
- Какое состояние после операции считается нормой
- Как определить, что началось осложнение
- Меры предупреждения послеоперационных осложнений
Кратко о хирургическом вмешательстве по удалению зуба
Современная стоматология ориентирована на сохранение природных зубов пациента. Но некоторые клинические ситуации являются прямым показанием для экстракции элемента зубного ряда. Например, невозможность сохранения коронковой части зуба, поражение тканей всех зубных корней дентальной единицы, чрезмерная подвижность зубов при запущенном пародонтите и т. д. В таких ситуациях единственным возможным решением становится удаление зубного элемента. Экстракция, в зависимости от сложности клинического случая, выполняется по определенному протоколу. Принято различать простое и сложное удаление. Простое подразумевает, что в ходе хирургических манипуляций будут применены только стандартные инструменты (щипцы и элеватор). При сложном удалении могут быть использованы скальпель, бормашина, долото и т. д. При этом следует отметить, что реабилитация пациента после операции любой сложности, как правило, проходит без каких-либо осложнений. Негативные последствия – это исключение, поэтому случаются достаточно редко.
Процесс реабилитации после экстракции зуба состоит из нескольких этапов:
- формирование кровяного сгустка в лунке удаленного зубного элемента – через 2-4 часа после окончания операции;
- образование грануляционной ткани – через 3-4 дня;
- формирование костной ткани – через 2 недели.
Причины осложнений
Послеоперационные осложнения могут возникнуть на любом из этапов реабилитационного периода. Причины патологических последствий можно условно разделить на три вида:
- из-за врачебной ошибки;
- вследствие анатомических особенностей строения зубочелюстной системы или общей ослабленности организма;
- из-за несоблюдения пациентом лечебных предписаний врача.
Перечень причин возможных осложнений:
- неправильные действия хирурга;
- наличие очагов хронической инфекции в полости рта (например, стоматит);
- сильное искривление и переплетение корней многокоренных зубов;
- значительное травмирование тканей при проведении операции;
- нарушение процесса формирования кровяного сгустка;
- повреждение лицевого нерва в ходе операции;
- несоблюдение мер гигиены полости рта;
- физическое истощение пациента;
- наличие хронических заболеваний;
- болезни костной ткани;
- плохая свертываемость крови.
Виды осложнений и методы их лечения
Альвеолит – воспаление альвеолярной лунки, из которой был удален зуб. Причина такой патологии – отсутствие кровяного сгустка, предотвращающего проникновение болезнетворной микрофлоры в десневую и костную ткань. Осложнение характеризуется сильной болью и повышением температуры примерно на третьи сутки после экстракции. Визуально заметен серый налет на поверхности лунки. Лечение состоит в обработке тканей антисептиком и курсовом приеме антибиотиков. Отсутствие лечения грозит развитием остеомиелита.
Кровотечение из лунки – может быть спровоцировано расширением сосудов, приемом фармацевтических препаратов, разжижающих кровь, травмированием лунки пищей или предметом, повреждением кровеносных сосудов во время операции, надломом альвеолы. При повреждении десны накладывают швы. Если кровоточит сосуд в лунке, то его тампонируют.
Парестезия – онемение некоторых участков лица или языка вследствие повреждения нервных окончаний. Данное состояние лечения не требует, проходит само примерно за две недели.
Перфорация гайморовой пазухи – возможна при удалении моляра или премоляра на верхней челюсти. Симптоматика: попадание жидкой пищи в нос, развитие гайморита.
Неполное удаление зубного корня – случается при переплетенных корнях или сильном разрушении одного из них. Лечение – удаление оставшихся в тканях фрагментов. Без лечения возможно образование флегмоны или развитие остеомиелита.
Примечание: для эффективного лечения необходима тщательная диагностика. Все филиалы сети клиник «Улыбнись» оснащены высокоточным немецким диагностическим оборудованием. Вы можете быть уверены в правильности поставленного диагноза.
Какое состояние после операции считается нормой
- Болевой синдром малой и средней интенсивности – до 5 дней
- Небольшое кровотечение – до 1 часа после экстракции
- Незначительный отек десны, не затрагивающий щеку – до 5 дней
- Температура до 37,5° — не более 2 дней
Как определить, что началось осложнение
После операции по удалению зуба пациент должен внимательно следить за своим самочувствием. Вовремя замеченный симптом развития осложнения и своевременный визит к врачу – залог быстрого решения проблемы. Пациента должны насторожить такие проявления: подъем температуры тела до 38° и выше, увеличение отека, опухание щеки, неприятный запах изо рта, сильная боль, кровотечение, образование гноя.
Важно: появление хоть одного из перечисленных симптомов – веский повод для немедленного посещения врача. Наши специалисты советуют не откладывать визит в клинику, промедление может обернуться серьезными последствиями, вплоть до сепсиса.
Меры предупреждения послеоперационных осложнений
- Обязательно обращаться в стоматологическую клинику в случае болезни зубов или десен
- Не заниматься самолечением
- Необходимо принимать антибактериальные препараты, прописанные стоматологом
- Нельзя пить лекарства, ухудшающие свертываемость крови
- В первые два дня нельзя полоскать рот, чистить зубы и употреблять жесткую пищу
- В течение недели после операции не рекомендуется посещение бани, пляжа, спортивных тренировок
- В первые дни нельзя употреблять спиртные напитки, а также следует воздержаться от курения
Сеть стоматологических клиник «Улыбнись» предлагает услуги по удалению зубов любой степени сложности. Обращение в наши центры имеет значимые преимуществ:
- у нас работают хирурги высокой квалификации;
- мы соблюдаем протоколы диагностики и лечения, соответствующие международным стандартам;
- предоставляем семейные и накопительные скидки;
- гарантируем прозрачное ценообразование в зависимости от тарифов прайс-листа.
Вы можете обратиться в любой из филиалов нашей клиники в Москве, расположенных в пешей доступности от станций метро:
- Алексеевская (р-н ВДНХ и пр. Мира), адрес: ул. 3-я Мытищинская дом 3, к. 2;
- Шелепиха, адрес: Шелепихинская набережная, дом 34, к. 1.
Благодаря опыту наших врачей риск появления причин осложнений после удаления зуба сведен к минимуму (при условии соблюдения пациентом врачебных рекомендаций). Ждем вас в наших стоматологических центрах. Мы позаботимся о вашем здоровье!
Рейтинг статьи 5/5. Оценок: 27
10 лет
Стаж работы
Шелепиха
+7 (499) 174-92-92
Шелепихинская Наб., Д.34, К.1, ЖК «Сердце Столицы»
Вопросы и ответы
Аркадий
Мне кажется, что у меня после удаления зуба остался кусок корня. Как это проверить?
Ответ врача:
Диагностику такого осложнения можно выполнить только аппаратным методом, например, рентгенографией. Записывйтесь на прием, мы сможем быстро решить вашу проблему.
Задать вопрос
Читайте также
Услуги
Здоровье полости рта – залог здоровых зубов и красивой улыбки, именно поэтому консультация пародонтолога – это первоочередная мера при проблемах пародонта. Пародонтология – направление стоматологии, занимающееся изучением и лечением тканей, окружающих зубы, т.
У каждого, кто задумался о протезировании зубов, неизбежно возникает вопрос о том, каким способом это лучше сделать: стандартным зубопротезированием или посредством установки имплантов. В этом случае консультация стоматолога-имплантолога просто необходима.
Аппаратная терапия тканей пародонта, а именно, лечение Вектором – это эффективный способ избежать хирургического вмешательства при оздоровлении пародонта. Безболезненность и результативность – основные преимущества данного метода.
Пластика десны (гингивопластика) – хирургическая операция по формированию или удалению десневых тканей в целях придания десне естественного контура. Чаще всего данная процедура необходима после проведения имплантации при опущении линии десны.
Пародонтит – одно из самых распространенных заболеваний пародонта, т. е.
Цены
Возможен как наличный, так и безналичный расчет
3 500 р.
Седация (закись азота) 1 час
85 000₽
Имплантация с использованием имплантата Nobel, Straumann slactive
68 000₽
Имплантация с использованием имплантата Astra, Straumann
45 000₽
Имплантация с использованием имплантата Dentium
10 000₽
Пластика уздечки верхней и нижней губы, языка
15 500-17 500₽
Удаление ретенированного зуба (не прорезавшегося)
11 000 р.
Удаление зуба мудрости(прорезавшегося)
7 000 р.
Удаление постоянного зуба
3 500 р.
Удаление молочного зуба
3 500 р.
Консультация врача-хирурга-имплантолога с изготовлением компьютерной томограммы
800 р.
Консультация врача-хирурга-имплантолога
Наши Врачи
-
Более 10 лет стажа
Хирург-имплантолог
-
Более 19 лет стажа
Врач стоматолог-ортопед
Отзывы пациентов
-
Роман Л.
Это внимательный хороший врач. Оперировал мне флюс, хорошо обезболил, все очистил, воспаление прекратилось. Спасибо ему за отличную работу.
-
Екатерина
Удаляла вчера два зуба, там, как мне казалось, даже ухватиться не за что было. Хирург Бородин показал себя опытным профессионалом, все сделал предельно аккуратно. Я еще не встречала такого замечательного врача)).
-
АТ
Очень довольна выбором клиники и хирурга-имплантолога.Алексей Викторович установил мне 2 американских имплантата, все безболезненно,аккуратно и спокойно. Зря переживала. Жду теперь установки коронки. Спасибо. Очень довольна.
-
Павел
Такой молодой врач, а свою работу знает на отлично! Два дня назад удаляла мне зуб – я даже не понял, как это произошло. Спасибо!
Болевые ощущения у пациентов обычно возникают через 3-4 часа после введения анестезии. Так почему больно после удаления зуба? В ходе его экстракции (особенно в сложных случаях) вокруг него значительно повреждается костная ткань, а с ней множество нервных тканей и кровяных сосудов, провоцирующих сильные боли.
О том, сколько болит после удаления зуба и как справиться с болью, рассказываем далее.
Как долго держится боль после удаления зуба
Продолжительность и интенсивность болевых ощущений зависит от:
- сложности процедуры,
- расположения удаляемой единицы,
- степени травмирования тканей,
- чувствительности пациента к боли.
Если лунка не воспалилась и нет других осложнений при заживлении, пиковая болезненность длится примерно двое суток, затем постепенно стихает.
Продолжительность боли после удаления зуба.
| Вид удаляемого зуба | Сколько болитE-max |
|---|---|
| Молочный зуб | До 2 суток |
| Резцы, клыки | До 2 суток |
| Жевательные зубы (1-ый, 2-ой моляры) | 2-3 суток |
| Зуб мудрости (3-й моляр, восьмерка) | 3-4 суток |
| Сложное удаление с выпиливанием кости и распиливанием коронки зуба | До 7 суток |
| Несколько зубов подряд | До 5 суток |
Где может болеть после удаления зуба
Болезненность сосредотачивается в участке поврежденных нервных окончаний. Все зависит от того, на какой челюсти (на верхней или нижней) и в какой части зубного ряда зуб был извлечен. Если болевые ощущения иррадиировали (распространились) в голову, ухо, горло, область глаз, щеку, носоглотку или на нижнюю челюсть (при экстракции нижних восьмерок), это не повод для паники, а нормальная реакция организма.
Болит десна
В зависимости от тяжести повреждения боль в ходе заживления может быть от слабой ноющей до интенсивной. Если болезненность в области мягких тканей усиливается, это вероятно говорит о возникновении осложнения и необходимости посещения врача.
Болит голова
Боли в голове после экстракции зуба возникают по окончании действия анестезии, то есть через 4-5 часов после операции. Болевые ощущения связаны с повреждением нервных окончаний, ведущих к головному мозгу. При успешном исходе процедуры боль стихает в течение нескольких часов, максимум суток.
Болит ухо
Причинами боли могут стать повреждение десны, нервных окончаний или надкостницы зуба. Наиболее интенсивная болезненность наблюдается после удаления восьмерок. Это связано с особенностями их строения и расположения в труднодоступных участках зубного ряда, из-за чего сильно повреждаются ткани и нервные окончания.
Ушные боли могут усилиться, если после операции не соблюдать гигиену полости рта или есть твердую пищу.
Болит нижняя челюсть
Боли продолжаются несколько дней и характерны при экстракции нижних восьмерок. У таких единиц обычно 2-3 корня. Чтобы их извлечь, стоматологу приходится сильно травмировать десну в области восьмерки. Поэтому в первые 24 часа может отекать щека, подняться температура. Иногда пациенту больно раскрывать широко рот, жевать или глотать. Все это – норма.
Однако, если спустя неделю отечность и болезненность не прошли, все еще есть температура, появился неприятный запах изо рта (галитоз), налицо развитие осложнения.
Как справиться с сильной зубной болью
Облегчить процесс восстановления можно, придерживаясь некоторых правил:
- Исключить твердую, соленую, кислую и горькую пищу, пока заживает рана. Можно пить коктейли, смузи, есть йогурты, каши и другие мягкие продукты.
- В первые 2-3 часа после операции прикладывать к щеке холодные компрессы с паузами по 15 минут.
- Лежать, спать боком на стороне, где не было вмешательства.
Если эти рекомендации не способствовали устранению боли, помогут нестероидные противовоспалительные препараты (НПВП). Наиболее эффективные из них:
- Анальгин и Темпалгин. Препараты с обезболивающим, жаропонижающим и противовоспалительным действием. Снимают сильные боли. Противопоказаны детям до 14-15 лет, беременным и кормящим.
- Найз и Нимесил. Как и предыдущие, обезболивают, снимают жар и воспаление. Препараты противопоказаны детям до 12 лет, беременным или кормящим мамам. Пациентам в возрасте принимать с осторожностью.
- Нурофен (Нурофен Plus) и Ибупром. Действующее вещество – ибупрофен, быстро сбивает высокую температуру. Нурофен Плюс содержит кодеин – анальгетик, снижающий спазм, усиливающий обезболивающее действие. Беременным препараты противопоказаны, пожилым и детям до 6 лет принимать с осторожностью.
- Кетанов и Кеторол. Мощные обезболивающие короткого действия. Купируют боли любой тяжести. Не давать детям до 16 лет и беременным. Пожилым принимать с осторожностью.
- Фламакс и Кетонал. Устраняют умеренные боли и сильные боли. Противопоказаны детям до 15 лет, беременным (III триместр) и кормящим. Пожилым пациентам принимать с осторожностью.
Обязательно проконсультируйтесь с врачём, прежде чем применять любые препараты в том числе, указанные в этой статье!
Какие осложнения могут возникнуть
Осложнения вследствие стоматологического вмешательства обычно развиваются из-за плохой послеоперационной гигиены ротовой полости и несоблюдения рекомендаций доктора. Реже проблемы возникают в результате ошибки врача. После удаления зуба возможны следующие осложнения:
Альвеолит. Выражается в воспалении альвеолярной лунки и тканей вокруг удаленной единицы.
Симптомы альвеолита:
- острые, пульсирующие боли,
- отечность,
- серовато-зеленый оттенок тканей,
- выделения экссудата из раны,
- гнилостный запах изо рта,
- ухудшение самочувствия.
Сухая лунка. В альвеоле не образовался кровяной сгусток. Пациент удалил его при полоскании рта, чистки зубов, или нарушена свертываемость крови.
Симптомы осложнения:
- альвеола сухая даже при влажной полости рта, в ней нет сгустка;
- серый налет в области травмы;
- сильные болевые ощущения.
Кровотечение из альвеолярной лунки. Вызвано нарушением свертываемости крови, высокой степенью травмирования тканей, кровяных сосудов или надломом лунки в ходе процедуры.
Периостит. Гнойное воспаление тканей надкостницы в области альвеолярного отростка.
Симптомы:
- зубная боль с иррадиацией в ухо, висок, глазницу;
- повышенная температура тела (до 38℃);
- нагноение воспаленной области с образованием абсцесса;
- опухлость десен с последующим развитием отечности от глазниц до подчелюстной системы, асимметрия лица;
- гиперемия (переполнение кровью) тканей слизистой оболочки;
- набухание, боли шейных, околоушных, заглоточных, поднижнечелюстных лимфоузлов;
- онемение в области языка, щек, губ (реже немеют крылья носа);
- костные новообразования в области пораженной надкостницы, нарушающие симметрию челюсти.
- ухудшение общего самочувствия (слабость, отсутствие аппетита, тошнота, нервозность).
Остеомиелит (некроз челюсти). Поражение гнойно-некротического характера в кости и костном мозге челюсти. Развивается вследствие злоупотребления алкоголем и сигаретами после операции или проникновения инфекции в заживающую альвеолу.
Симптоматика остеомиелита:
- пульсирующая, ноющая боль в висках, ушах;
- температура тела до 39℃;
- отек тканей десны и слизистой;
- подвижность больного зуба, а затем соседних;
- онемение губ и ухудшение вкусовых ощущений (иногда);
- опухание лимфоузлов подчелюстного и шейного отделов;
- недомогание, нарушение сна.
Перфорация дна гайморовой пазухи. Подразумевает нарушение целостности костной пластины при удалении верхних зубов.
Причины перфорации:
- анатомические особенности пациента (корень извлеченного зуба был внедрен в полость пазухи);
- экстракция единицы с повышенной нагрузкой на нее;
- экстракция ретинированного зуба на верхней челюсти.
О перфорации пазухи сигнализируют:
- кровотечение с пузырьками воздуха, хлюпаньем, посвистыванием из места удаления единицы;
- желтоватые или красноватые выделения из носа;
- изменение тембра голоса.
Невралгия тройничного (лицевого) нерва. Подобная травма редко, но случается при сложном удалении дистопированных и ретинированных зубов. При их экстракции распиливается кость, используются специальные инструменты. Сильные нагрузки при близком расположении тройничного нерва повышают риск его повреждения.
Симптомы:
- острая, «стреляющая» боль в десне, висках, вокруг глаз;
- сильная асимметрия лица;
- полная или частичная потеря чувствительности в области лица.
Как избежать осложнения после удаления зуба
Чтобы снизить вероятность развития послеоперационных осложнений:
- Прикусите марлевый тампон и держите его не менее получаса после процедуры удаления (так формируется кровяной сгусток).
- Ешьте только после того, как анестезия перестанет действовать (через 4-5 часов после процедуры).
- Не полоскайте рот в первые 24 часа после экстракции. В последующие 3-4 дня разрешены антисептические ротовые ванны (достаточно просто подержать антисептическое средство во рту и сплюнуть через минуту).
- Замените зубную щетку на новую с мягкой щетиной. Со второго дня чистите зубы аккуратно, не затрагивая поврежденную область (в первый день откажитесь от чистки зубов).
- Пережевывайте еду противоположной стороной зубного ряда (желательно есть пищу комнатной температуры).
Как заживает лунка после удаления зуба
| Период после операции | Этапы заживления |
|---|---|
| 3 часа | В альвеоле образуется кровяной сгусток крови, защищающий рану от попадания инфекции. |
| 3 часа | Альвеолярная лунка начинается затягиваться и покрываться фибринозным налетом, формируется соединительная (грануляционная) ткань. |
| 5 дней | Альвеола почти полностью зарастает соединительной тканью, отечность и болезненность отсутствуют. |
| 1 неделя | Рана почти затянулась, кость под десной начинает формироваться. |
| 2 недели | Десна полностью заживает. |
| 4-6 месяцев | Кость под десной полностью сформировалась. |
Чего нельзя делать после удаления
После экстракции единицы недопустимы:
- Интенсивное полоскание рта первые трое суток (есть риск вымыть кровяной сгусток крови из альвеолы).
- Теплые компрессы (способствуют кровотечению и увеличению отека).
- Посещение бань, саун, долгое нахождение в горячей воде.
- Надувание щек, сильное выдувание носа и чихание.
- Прикосновения к лунке языком, пальцами и другими вещами, пока она заживает.
- Курение, употребление алкогольных напитков.
- Прием лекарственных препаратов, разжижающих кровь.
- Занятия спортом, интенсивные нагрузки на организм.
Когда нужно посетить стоматолога
Признаки, при которых следует повторно посетить доктора:
- болезненность усиливается, не купируется даже обезболивающими препаратами;
- гнилостный запах из ротовой полости;
- нет кровяного сгустка в альвеоле извлеченного зуба;
- серовато-зеленый налет в области травмы;
- обширная отечность десны через трое суток после операции;
- повышенная температура тела;
- выделения экссудата, обильные кровотечения из раны;
- продолжительная потеря чувствительности разных областей лица;
- подвижность соседних зубов.
Соблюдение рекомендаций врача – залог успешного и быстрого восстановления после экстракции зуба.
Как происходит заживление лунки
Ткани восстанавливаются примерно в течение 10-15 дней. По крайней мере, к этому моменту боль пройдет, а внешние изменения уже не будут вызывать у вас опасений. Разумеется, это условные рамки – процесс заживления у каждого пациента проходит индивидуально. Восстанавливается не только травмированная десна, но и костная ткань внутри лунки, откуда извлекли корень. Ниже мы перечислим примерные сроки для всех этапов. Если они у вас короче/длиннее, паниковать не стоит – нужно оценить остальные симптомы: когда нет никаких дополнительных проявлений патологии, значит, реабилитация идет по плану.
- первые 3 часа: после извлечения зуба возникает кровотечение – это обычная ситуация, поскольку были травмированы ткани. Лунка полностью заполняется кровью, которая в норме сразу сворачивается – так образуется кровяной тромб или сгусток. Он крайне важен для нормальной реабилитации! По сути, это естественный барьер от проникновения бактерий внутрь ранки. Цвет лунки – темно-красный,
- первые 2-3 дня: темный тромб сохраняется и уплотняется, его размеры уменьшаются. Внутри лунки начинает образовываться грануляционная ткань – молодая соединительная ткань, которая станет основой для восстановления слизистой оболочки,
- 3-7 дней: сгусток светлеет, приобретает белесый цвет. Грануляционная ткань покрывает почти всю лунку. Отечность и болезненность должны уменьшиться или даже уйти совсем,
- 7-10 дней: кровяной сгусток рассасывается, остатки можно увидеть только в центре лунки, которая уменьшилась в размерах. Под заживающей десной начинает образовываться новая костная ткань, которая через 4-6 месяцев заполнит дефект от краев к центру,
- после 15 дней: молодая розовая слизистая оболочка покрывает всю лунку, поверхностное заживление завершается.
К чему готовиться после удаления: что считается нормой, а когда срочно бежать к врачу
Чтобы не допустить развития опасных ситуаций после удаления зуба, нужно замечать тревожные признаки, и даже при их слабом проявлении вовремя обращаться к врачу – так вы избежите серьезных осложнений. Это может быть альвеолит, свищ, поражение нерва и другие патологии. Их невозможно купировать и вылечить в домашних условиях.
В таблице мы перечислили симптомы и объяснили, в каких случаях они должны вас насторожить, а когда ситуация остается в рамках нормы.
| Симптом | Норма | Угроза: нужно обращаться к врачу |
|---|---|---|
| Десны болезненные и опухшие, щека отекла, посинела | Отеки и гематомы (синяки) – естественная реакция на травму, особенно если удаление было сложное. Они могут усиливаться вплоть до 3 суток, а дальше начинают спадать | Не проходят дольше 4 дней, усиливаются или появляются после того, как спали – ощущение, что щеку «разносит» |
| Ранка кровит | Кровотечение останавливается в первый час после операции. Далее возможны незначительные и редкие выделения | Кровь сильно идет в течение нескольких часов или кровотечение снова открылось дома – именно обилие выделений должно насторожить |
| Наличие кровяного шарика в лунке | Темно-красный сгусток начинает формироваться сразу после удаления, заполняет всю лунку, сохраняется до 5-7 дней | Лунка пустая, «сухая», глубокая, появился желтовато-сероватый налет, есть неприятный гнилостный запах – такая ситуация называется «сухой лункой» |
| На ранке появился белый налет | Белесая пленка появляется на 2-3 день – это выделение фибрина (белок, участвующий в заживлении тканей) | Желтый, зеленоватый или темно-серый цвет, а также плохой запах, покраснение и боль говорят о развитии инфекции |
| Выделения из лунки | Сукровица – прозрачная жидкость, может сочиться из ранки в первые сутки | Мутный гной с гнилостным запахом указывает на инфекционный процесс |
| Поднялась температура | В течение двух дней (как правило, ближе к вечеру) температура тела может подниматься до 38-39⁰С | Лихорадка сильная, температура держится выше 38⁰С более 2-х дней подряд или поднимается повторно после того, как состояние нормализовалось |
| Невозможно широко открыть рот, есть щелчки челюсти | В основном бывает после удаления крупных зубов – моляров, зубов мудрости. До 3 дней (при сложных операциях – до 7 дней) симптомы могут сохраняться, далее постепенно спадают | Трудности с открыванием рта сохраняются дольше 4 дней, положительных изменений нет, боль усиливается |
| Боль на месте удаленного зуба | Ноющая или пульсирующая – может быть в 1-3 дни, но с каждым днем угасает | Сохраняется дольше 3 дней или усиливается с каждым днем, распространяется по лицу, отдает в ухо, шею |
| Онемела часть десны и щека | Нормально в течение нескольких часов после операции – продолжает действовать анестезия | Если ткани утратили чувствительность больше, чем на сутки, возможно, были задеты нервы. Нужно обратиться к врачу |
| Течет из носа | Не норма! Болезненность при сморкании и дыхании, жидкие выделения и насморк – симптом осложнений при проведении операции |
Как сделать так, чтобы после удаления зуба не было осложнений?
На первом этапе необходимо выбрать врача, который проведет профессиональное и бережное удаление без сильного травмирования тканей. Важно, чтобы операцию проводил не стоматолог-терапевт, а стоматолог-хирург или даже челюстно-лицевой хирург – имплантолог. Именно узкоспециализированный врач знает, насколько важно сохранить объем костной ткани, чтобы после данной операции для имплантации было как можно меньше ограничений.
Самое важное после самой операции – четко придерживаться инструкций и рекомендаций, выданных врачом. Если назначены лекарственные препараты, то их нужно принимать строго отведенное время. Смотрите наш краткий чек-лист, что можно и чего нельзя делать после операции, а также подробные рекомендации, которые помогут вам сократить период реабилитации, пройти его без боли и осложнений.
Краткий чек-лист: список рекомендаций после удаления зуба
Максимально полная памятка для пациентов после удаления зубов
Итак, вы вышли из кабинета врача – хирург попросил вас сильно сжать зубами марлевый тампон, который поможет остановить кровотечение. Удерживать его нужно около 20-30 минут, то есть пока вы оформляете в клинике необходимые документы или направляетесь домой. Удаляйте тампон осторожно, смещая немного вбок, без резких движений, чтобы не повредить свежий кровяной сгусток.
Очень важно! Тромб (его принято называть «кровяным сгустком») защищает ранку от микробов, не дает кусочкам пищи и слюне скапливаться в лунке в первую неделю реабилитации. Это естественная стерильная повязка, которая запускает процесс формирования новых тканей. Самое главное правило, которое убережет вас от осложнений и сильного воспаления раны, – ни в коем случае не удаляйте сгусток, не трогайте его языком или пальцами, не задевайте зубной щеткой и берегите от других воздействий. Постепенно он рассосется сам.
Не держите тампон дольше 30 минут – пропитанная кровью и слюной марля быстро станет рассадником инфекции. К тому же, в лунке идет процесс образования кровяного сгустка – присутствие инородного тела и дополнительное травмирование ей ни к чему. Нужно дать ранке возможность затянуться естественным образом.
«При сложном удалении зубов, особенно если проводилась операция по извлечению зубов мудрости, или если у вас есть сопутствующее заболевание, например сахарный диабет, может потребоваться наблюдение врача еще несколько часов. Для этого у нас есть свой стационар, где можно с комфортом расположиться и отдохнуть, пока мы будем следить за вашим состоянием, нет ли осложнений. Это даст нам уверенность в успешном проведении операции и успокоит вас, как пациента».
Васильев Александр Александрович,
хирург-имплантолог,
стаж работы более 11 летзаписаться на прием
Удаление зубов БЕЗ осложнений!
Современное оборудование нашей клиники позволяет провести точнейшую и разностороннюю диагностику. Консультация проводится бесплатно!
Записаться онлайн
Отек после удаления зуба (особенно если оно было сложным) можно предупредить, приложив холодный компресс – для этого пакет льда из морозилки заверните в полотенце и приложите к щеке (то есть с внешней стороны) не более, чем на 20 минут. Через 15 минут процедуру можно повторить. Если под рукой нет льда, то подойдут замороженные овощи или мясо, но обязательно оберните их в пакет и полотенце, чтобы избежать холодного ожога. Холод сужает сосуды, снижает болезненность и припухлость, хотя не удаляет отек полностью. Компрессы эффективны сразу после операции примерно в течение 3-4 часов.
Ни в коем случае не прогревайте место травмы! Горячий компресс только ухудшит отек из-за усиления кровотока в месте воспаления. Это приведет к серьезным осложнениям после операции.
Когда можно есть и пить после операции
Не стоит жестко ограничивать себя в питании, вам понадобятся силы на восстановление –есть можно сразу, как отойдет анестезия, а именно через 2-3 часа. Пить можно сразу после того, как вы уберете ватный тампон. До этого момента нежелательно, чтобы в открытую лунку попадали частицы еды или бактерии.
В первые 3-5 дней нужно учесть несколько нюансов в питании, чтобы дальнейшее заживление ранки прошло хорошо:
- еда должна быть теплой. Горячая или холодная пища будет раздражать ткани, спровоцирует расширение или сужение сосудов, что может вызвать новое кровотечение,
- грубую пищу лучше исключить, чтобы избежать механического повреждения ранки. Подойдут супы, пюре, запеченные и вареные продукты, блюда из фарша,
- не пережевывайте пищу той стороной, где был удален зуб, чтобы сохранить защитный сгусток в целости.
Осторожно! Многие ошибочно считают, что в первые дни пить и есть жидкие продукты лучше через трубочку. Но на самом деле при всасывании во рту создается вакуум, из-за чего может сместиться сгусток или нарушиться его целостность. Не стоит этого делать. По той же причине нельзя сплевывать или втягивать щеки.
Как проводить гигиену полости рта
Главная задача – сохранить кровяной сгусток на ранке удаленного зуба, при этом поддерживая чистоту и здоровье во рту. Как правильно ухаживать за зубами в этот период:
- сразу после удаления зуба никакие гигиенические процедуры проводить не нужно. Первую чистку зубов лучше отложить на следующее утро. Причем понадобится щетка с мягкой щетиной. И лучше взять новую, чтобы она была стерильной. Чистить зубы нужно с небольшим количеством пасты, избегая области ранки, а соседние зубы очищать с осторожностью,
- нельзя полоскать рот (в том числе после чистки зубов) и пользоваться ирригатором в первые трое суток! Сгусток может раствориться или вымыться с потоком жидкости, и лечение придется возобновить. Вместо полосканий делайте ротовые ванночки – просто наберите воду в рот и аккуратно выплюньте ее. Если врач назначит антисептические препараты, проводите полоскания с ними,
- старайтесь не дотрагиваться до открытой ранки языком, а также руками или зубочисткой – так можно повредить или сдвинуть сгусток и занести в лунку инфекцию.
Забрасывать гигиену нельзя – во рту будет скапливаться бактериальный налет, из-за которого может начаться воспаление.
Лекарства после удаления зуба: что принимать дома
Чтобы не допустить осложнений, врач выпишет вам средства для домашней терапии. Какие именно лекарства можно принимать, зависит от вашей конкретной ситуации, особенностей организма, аллергических реакций и возможных сопутствующих заболеваний.
Как уменьшить боль после удаления зубов
Препараты вам посоветует врач. Принимать болеутоляющие нужно по мере необходимости – на ночь или когда действие анестезии сойдет на нет. Если боль в первые дни становится сильной, то можно принимать прописанные врачом анальгетики каждые 4-6 часов, но не более 4 дней подряд.
Важно! Нельзя принимать аспирин или другие препараты, разжижающие кровь.
Какие антибиотики нужно принимать
Антибактериальные препараты нужны, если иммунитет сам не справляется с патогенными микробами, и начинается инфекционное воспаление. Но антибиотики подавляют деятельность и «хороших» микроорганизмов, а также имеют много побочных эффектов. Поэтому назначают их строго по состоянию здоровья на момент удаления зуба и того, как прошла операция. Как правило, в них есть необходимость, если есть сопутствующее воспаление в полости рта, инфекционный процесс в стадии обострения в организме в целом или если проводилось удаление большого количества зубов сразу.
При получении дальнейшего плана лечения вам нужно приобрести лекарства сразу, не откладывая, чтобы вы могли себе помочь в случае усилившейся боли и неприятных ощущений. Рекомендации врача нужно соблюдать строго, не допуская «самодеятельности».
Лечебные ротовые ванночки в период восстановления тканей
Интенсивное полоскание запрещено – так с раствором можно вымыть кровяной сгусток и оголить лунку, из-за чего ткани воспаляются и будут тяжело заживать. Полоскания заменяют на лечебные ванночки. Для этого подойдет как обычная вода, так и антисептические средства, которые назначает лечащий врач: раствор «Хлоргексидина» 0,05% (в такой концентрации он продается в аптеке) или «Мирамистина» нужно просто подержать во рту около 30-60 секунд, а потом выплюнуть. Повторять процедуры нужно после приемов пищи, 3 раза в день.
Такие ванночки станут обязательным компонентом профилактики воспаления, если у вас в полости рта есть нижеперечисленные проблемы:
- другие зубы повреждены кариесом или на них есть зубной камень. Патогенные микроорганизмы в отложениях могут привести к развитию альвеолита,
- делались разрезы на деснах, чтобы вскрыть флюс,
- под удаленным зубом или ткани рядом были воспалены.
Реабилитация без осложнений!
Используем современное оборудование и материалы, чтобы даже сложное удаление зуба прошло с минимальной травматичностью.
Записаться сейчас
Общие рекомендации после проведения операции
В первый-второй день после удаления зуба хочется прилечь и поспать – это естественная реакция организма на пережитый стресс. После выброса гормонов стресса – адреналина и кортизола – нужны стабилизация и отдых. Не отказывайте себе в этом.
Однако насчет сна есть рекомендации: стоит приподнять подушку повыше и спать полулежа, чтобы голова была приподнята. Это предотвратит излишнее давление в области челюсти и не спровоцирует кровотечение. Чтобы увеличить наклон кровати, положите подушку под матрас или возьмите две подушки.
В остальном соблюдайте спокойный режим без физических перегрузок, скачков давления и перегрева. То есть на первое время лучше отказаться от авиаперелетов, тяжелой работы, занятий спортом и поднятия тяжестей, посещения бассейна, бани или сауны. Нельзя принимать горячую ванну (недолгий теплый душ будет предпочтительнее) и долго находиться на солнце, загорать в солярии. Все это повышает артериальное давление, что чревато новым кровотечением. Идеально, если после удаления зубов у вас будет пара выходных, чтобы восстановиться.
Часто задаваемые вопросы после удаления зуба
В этом разделе мы ответили на самые популярные вопросы, которые возникают в первые дни после удаления зубов.
Улыбайтесь без стеснения и без «дыр» в ряду!
Более 30-ти решений имплантации. Восстановление ваших зубов сразу после удаления всего за 1 день! Начните с бесплатной консультации.
Записаться сейчас
Последствия потери зубов: что происходит с костью и как ее сохранить?
Даже если удален всего один зуб, ситуация с челюстью в этом месте сразу начинает ухудшаться – кость больше не получает жевательную нагрузку, в ней останавливается обмен веществ, и участок костной ткани под зубом начинает проседать, то есть атрофироваться.
Это стремительный процесс – потеря костной ткани может достигать 30% только за первый год. Впоследствии будет проблематично поставить на это место искусственный зуб с опорой на импланте, как из-за постоянного проседания кости и десны, так и из-за смещения соседних зубов. Они теряют опору, поэтому сдвигаются и наклоняются в образовавшуюся «пустоту» – так развиваются проблемы с прикусом.
Для профилактики атрофии кости, в особенности при сложных удалениях многокорневых зубов, рекомендуется установка биокаркаса или подсадка искусственного биосовместимого костного материала с наложением мембраны. Таким образом, костный объем и высота альвеолярного гребня сохраняются достаточными для будущей̆ беспрепятственной имплантации зубов.
Через какое время и как можно восстановить зуб после удаления?
Вариантов восстановления зубов несколько и не для каждого требуется длительное ожидание.
- съемные протезы можно устанавливать не ранее, чем через 3-4 дня, но лучше подождать 2-3 недели, чтобы лунки окончательно пришли в норму,
- мостовидные протезы также нельзя ставить сразу, поскольку при снятии слепков и препарировании (обточке) соседних зубов можно травмировать ранку. Самое раннее – только через 5-6 дней,
- имплантацию можно проводить или сразу – имплант ставится в лунку удаленного зуба, или через 3-5 месяцев после восстановления кости, если речь идет о классической двухэтапной имплантации.
Съемные протезы – это самый недорогой тип восстановления зубов, однако он имеет достаточно большое количество неприятных минусов – от выпадения и плохой эстетики до отсутствия нагрузки на костную ткань, которая не восстанавливается, а продолжает атрофироваться
Второй вариант – это мостовидное протезирование или установка зубных мостов. Это несъемные конструкции, которые крепятся на двух соседних опорных зубах. С точки зрения комфорта этот вариант лучше, чем съемные протезы. Но опорные зубы приходится обтачивать, то есть сознательно выводить из строя – в будущем их также придется восстанавливать. Кроме того, и данный тип протеза также не останавливает развитие атрофии.
Поэтому лучшим решением будет дентальная имплантация – только она может остановить атрофию костной ткани, так как имплант замещает корень зуба и передает жевательное давление на кость, которое в свою очередь стимулирует кровообращение и питание клеток. Имплантация является самым долгосрочным и надежным решением восстановления зуба, по сравнению с другими видами протезирования. При этом импланты можно установить даже в лунку только что удаленного зуба, что позволит отказаться от процедуры наращивания ткани в будущем и значительно сократить уровень хирургического вмешательства, а также сроки лечения и восстановления коронковой части зуба.
1 Свит Дж. Б., Батлер Д.П. Предрасполагающие и операционные факторы: влияние на частоту развития локализованного остеита в челюстно-лицевой хирургии.
Удаление зуба: последствия и осложнения

в случаях крайней необходимости.Тогда как 20-30 лет тому назад удаление считалось, чуть ли не
основным методом стоматологического лечения. Причем сам процесс был очень болезненным, ввиду недостаточного
развития методик и отсутствия высокоэффективных препаратов на то время. Сегодня в клиниках могут назначить удаление только такого зуба,
у которого совершенно нет никаких шансов к восстановлению. Операция актуальна
при протезировании, сильном повреждении кариесом и серьезном разрушении тканей,
которые удерживают зуб. А также в случае пародонтоза, неизлечимой кисты, неправильного роста зубов
мудрости. Проведение процедуры удаления зуба требует особого внимания к гигиене полости рта. Во избежание инфицирования ранки и недопущения
развития осложнений впоследствии, рот
должен максимально очищаться от бактерий, как после процедуры, так и до нее. И
если все же осложнений после удаления избежать не удалось, то бороться с ними нужно
своевременно.
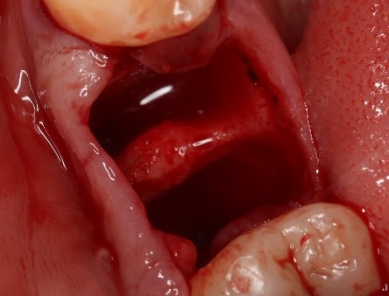
Через некоторое время после того, как зуб вырвали, действие
обезболивания прекращается, и пациент начинает ощущать некоторую болевую
чувствительность в ранке. Это естественно и свойственно любому оперативному
вмешательству. Боль беспокоит в большей или меньшей степени, в зависимости от
размеров раны и ее характера. При гладко протекавшем удалении зуба либо корня,
пациент, как правило, острой боли не испытывает. Дискомфорт проходит через пару
дней. Для снятия отечности, которая возникает из-за частичного разрушения
десневой ткани и нервов, после удаления зуба рекомендуется на 10 минут прикладывать к щеке
лед. Если по прошествии суток припухлость не исчезает, то следует прикладывать
на 20 минут теплую грелку с 10-минутным
периодом. Иногда отек связан с аллергией на анестезию, и справиться с ним помогает
применение антигистаминного препарата.

кровеносных сосудов кровотечение после
удаления зуба – обычное явление. Если после операции прошло несколько часов, а
лунка продолжает кровоточить, то кровь можно остановить с помощью небольшого
марлевого тампона, который следует положить в лунку, слегка прикусив его.
Важным для процесса заживления является наличие кровяного сгустка в лунке.
Сгусток служит своеобразной защитой для кости и нервных окончаний. Во избежание
его рассасывания пациент только через сутки после удаления зуба может начинать
кушать горячую пищу и полоскать рот.
Осложнения после
удаления зуба
В числе общих причин продолжительного кровотечения может
быть ряд заболеваний, включая гемофилию, гипо- или авитаминоз С, заболевания
крови, печени. Кровотечения также обуславливает менструация и облучение рентгеновскими и радиолучами.
Продолжительное и обильное выделение крови из лунки происходит при попадании в
нее инфекции, когда бактерии расплавляют
тромбы.
Иногда после
удаления зуба немеет язык, губы либо подбородок. Такое осложнение называется
парестезия и связано оно с повреждением нервов. Чаще всего, лицевых, при
вырывании зубов мудрости. Эти неприятные последствия проходят через пару недель
после удаления. Проблемы с чувствительностью у
человека могут остаться и навсегда, хотя
такое возможно крайне редко.
Бывает, что после процедуры удаления, проведенной стоматологом,
развивается очень острая, интенсивного характера, боль. Она может отдавать в висок, ухо, глаз, зависимо
от места расположения ранки, и сопровождаться отечностью, а также повышением
температуры. Пациенты при этом не могут ни спать, ни есть, ни работать. А для
облегчения состояния в ход идут всевозможные обезболивающие. Причина болей может быть самой различной. Болевой синдром
характерен при ущемлении либо травмировании нервных окончаний оставшимися
костными осколками. А также при сложном удалении, когда зуб приходится
доставать по частям и не обходится без травмирования костных стенок лунки и разрывов десны. В этом случае развивается
воспаление, и рана заживает дольше обычного.
Но чаще всего
осложнения связаны с инфицированием. Инфекция в лунку может попадать с
гранулемы или кисты. Ее реально занести частичками зубного камня или отложений, либо плохо обработанным инструментом. Заражение
происходит при отсутствии кровяного сгустка в лунке. Наконец, инфекция может
попасть через руки больного и даже врача.
Альвеолит, как
осложнение процедуры удаления зуба
Альвеолит, при
котором воспаляется челюстная кость в
месте вырванного зуба, одно из серьезных
осложнений после процедуры удаления.
Альвеолит сопровождается сильной болью, унять которую невозможно даже с
применением обезболивающих лекарств. Болезненные ощущения развиваются в течение
3-х суток после операции. Изначально пациенту просто больно пережевывать пищу,
но затем боли принимают постоянный характер и не отпускают круглые сутки. При
этом лунка покрывается сероватым налетом, а изо рта начинает неприятно пахнуть.
Запах больше гнилостного характера.
Недуг сопровождается повышением температуры, ухудшается общее состояние.

следствием пародонтита, сухой лунки, оставшегося зубного осколка. Лечение этого
стоматологического осложнения должен проводить только врач. Лунку, при
использовании анестезии, вычищают и обрабатывают от инфекции антисептическими препаратами.
Для образования устойчивого сгустка легким поскабливанием вызывают
кровотечение. Процедура заканчивается накладыванием защитной повязки на лунку,
чтобы уберечь сгусток, с последующим введением противовоспалительных лекарств.
Для отслеживания процесса заживления и с тем, чтобы не допустить развития
возможных осложнений, рекомендовано регулярное посещение стоматологического
кабинета. Самолечение грозит периоститом (воспаляется надкостница), абсцессом, флегмоной
и гайморитом (если удаление произведено на верхней челюсти).

осложнения
Чтобы после удаления
зуба не возникли осложнения, в первые
сутки после процедуры пациент должен тщательно
следить за ранкой, оставшейся после удаления. С целью профилактики неприятных
последствий нельзя допускать физических нагрузок и перенапрягаться, пережевывать пищу на стороне, где вырвали зуб, употреблять горячую либо
холодную еду/напитки. Пища должна быть легкой и мягкой, не требующей усиленного
пережевывания. И только в теплом виде, как и питье. Дабы не навредить кровяному
сгустку в лунке, гигиену ротовой полости следует проводить мягко и крайне
аккуратно. В первые дни, кроме теплого солевого раствора (на стакан кипяченой воды 1
ст. л. соли), исключено применение каких-либо других растворов для полоскания. Но самое важное, чтобы не столкнуться с
подобными последствиями и осложнениями, следует не
доводить свои зубы до состояния крайней неизбежности. Залогом здоровья ротовой
полости в любом случае остается соблюдение безукоризненной ее гигиены, наряду с
периодическим посещением стоматолога.
Автор: Тамара Пантерова
30.07.2015