Если вашему ребенку поставили диагноз врожденный порок сердца, не стоит опускать руки, нужно узнать все способы поддержания здоровья таких детей, а также причины развития данного заболевания, пройти необходимое обследование, чтобы врач назначил соответствующее лечение.
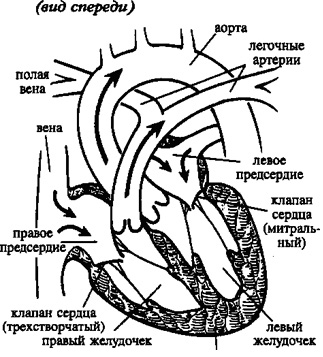
Сердце человека состоит из четырех камер: правое предсердие (ПП) и правый желудочек (ПЖ), левое предсердие (ЛП) и левый желудочек (ЛЖ). Правые и левые отделы сердца между собой никак не сообщаются. В этом нет необходимости, так как они обеспечивают движение крови каждый по своему кругу. Левые отделы сердца отвечают за движение крови по большому кругу кровообращения. Из левого предсердия через левый желудочек в аорту (Ао) поступает артериальная кровь, богатая кислородом. Из аорты по многочисленным артериям, а потом и по капиллярам она разносится по всему организму, доставляя клеткам кислород. В свою очередь, «отработанная» организмом венозная кровь собирается в мелкие вены, которые сливаются в более крупные венозные сосуды – верхнюю и нижнюю полые вены (ВПВ и НПВ). Конечная точка путешествия венозной крови – правое предсердие. Оттуда через правый желудочек кровь попадает в легочную артерию (ЛА). Малый круг кровообращения проходит через легкие, где венозная кровь обогащается кислородом и вновь становится артериальной. Отток обновленной крови осуществляется по легочным венам (ЛВ), впадающим, в свою очередь, в левое предсердие.
Особенности кровообращения у плода и новорожденного
Находясь в утробе матери, плод не дышит самостоятельно и его легкие не функционируют. Кровообращение осуществляется через плаценту. Насыщенная кислородом кровь матери поступает к плоду через пуповину: в венозный проток, откуда через систему сосудов в правое предсердие. У плода между правым и левым предсердием имеется отверстие – овальное окно. Через него кровь попадает в левое предсердие, затем в левый желудочек, аорту – и ко всем органам плода. Малый круг кровообращения отключен. В легкие плода кровь поступает через артериальный проток – соединение между аортой и легочной артерией. Венозный проток, овальное окно и артериальный проток имеются только у плода. Они называются «фетальными сообщениями». Когда ребенок рождается и пуповину перевязывают, схема кровообращения радикально изменяется. С первым вдохом ребенка его легкие расправляются, давление в сосудах легких снижается, кровь притекает в легкие. Малый круг кровообращения начинает функционировать. Фетальные сообщения больше не нужны ребенку и постепенно закрываются (венозный проток – в течение первого месяца, артериальный проток и овальное окно – через два-три месяца). В некоторых случаях своевременного закрытия не происходит, тогда у ребенка диагностируют врожденный порок сердца (ВПС). Иногда при развитии плода возникает аномалия и ребенок рождается с анатомически измененными структурами сердца, что также считается врожденным пороком сердца. Из 1000 детей с врожденными пороками рождается 8-10, и эта цифра увеличивается в последние годы (развитие и совершенствование диагностики позволяет врачам чаще и точнее распознавать пороки сердца, в том числе, когда ребенок еще в утробе матери).
«Синие» и «бледные» пороки сердца
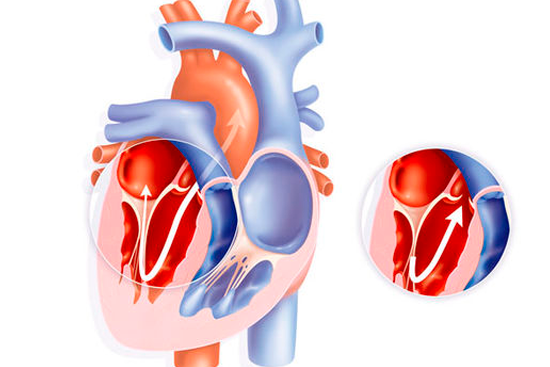
Аномалии могут быть очень разнообразными, наиболее часто встречающиеся имеют названия и объединяются в группы. Например, пороки разделяют на «синие» (при которых кожные покровы ребенка синюшные, «цианотичные») и «бледные» (кожные покровы бледные). Для жизни и развития ребенка более опасны «синие» пороки, при которых насыщение крови кислородом очень низкое. К «синим» порокам относятся Тетрада Фалло, транспозиция магистральных сосудов, атрезия легочной артерии. К «бледным» порокам относятся дефекты перегородок – межпредсердной, межжелудочковой. В некоторых случаях порок может частично компенсироваться за счет открытого артериального протока (в норме он закрывается, как только легкие ребенка расправляются с первым криком). Также у ребенка может недоразвиться клапан сердца – сформируется клапанный порок (наиболее часто, аортальный клапан или клапан легочной артерии).
Причины развития врожденного порока сердца
У плода формирование структур сердца происходит в первом триместре, на 2-8 неделе беременности. В этот период развиваются пороки, которые являются следствием наследственных генетических причин или воздействия неблагоприятных внешних факторов (например, инфекция или отравления). Иногда у ребенка имеется несколько пороков развития, в том числе и порок сердца. Риск рождения ребенка с врожденным пороком сердца очень высок, если:
— ранее у женщины были выкидыши или мертворожденные
— возраст женщины более 35 лет
— женщина во время беременности принимает алкоголь, психоактивные вещества (наркотики), курит
— в семье женщины есть история рождения детей с пороками или мертворождения
— женщина живет в экологически неблагоприятной местности (радиация, отравляющие вещества)
или работает на экологически неблагоприятном производстве
— во время беременности (особенно первые 2 месяца) женщина перенесла инфекционные, вирусные заболевания
— женщина принимала во время беременности лекарственные препараты
с тератогенным эффектом (приводящие к развитию уродств у плода) или
эндокринные препараты для сохранения беременности (гормоны).
Можно ли поставить диагноз ВПС у плода?
Возможность выявить у плода врожденный порок сердца существует, хотя ее нельзя назвать абсолютно информативной. Это зависит от многих причин, основные их которых — наличие высококлассной аппаратуры и квалифицированного специалиста, имеющего опыт перинатальной диагностики. Диагностика возможна начиная с 14-й недели беременности. Если при обследовании у плода выявляется аномалия развития, родителям сообщают о тяжести патологических изменений, возможностях лечения и о том, насколько будет ребенок жизнеспособен. Женщина может принять решение о прерывании беременности. Если есть надежда на успешные роды и лечение, женщина наблюдается у специалиста, роды принимают в специализированном роддоме (чаще всего женщине предлагают кесарево сечение).
Врожденный порок сердца у новорожденных
При рождении ребенка или в первые дни его жизни врачи могут заподозрить врожденный порок сердца.
На чем они основывают свои предположения?
— Шум в сердце. В первые несколько дней жизни ребенка шум в сердце нельзя расценивать как достоверный симптом врожденного порока сердца. Такого ребенка наблюдают, при сохранении шумов более 4-5 суток – обследуют. Само появление сердечного шума объясняется нарушением тока крови через сосуды и полости сердца (например, при наличии аномальных сужений, отверстий, резкой смены направления кровотока).
— синюшность кожных покровов (цианоз). В норме артериальная кровь богата кислородом и придает коже розовую окраску. Когда к артериальной крови примешивается бедная кислородом венозная кровь (в норме не происходит), кожа приобретает синюшный оттенок. В зависимости от типа порока цианоз может быть разной степени выраженности. Однако, врачам приходится уточнять причины цианоза, так как он может быть симптомом болезней органов дыхания и центральной нервной системы.
— проявления сердечной недостаточности. Сердце перекачивает кровь, работая как насос. Когда снижается насосная способность сердца, кровь начинает застаиваться в венозном русле, питание органов артериальной кровью снижается. Учащаются сердечные сокращения и дыхание, появляется увеличение печени и отечность, быстрая утомляемость и одышка. К сожалению, эти признаки очень трудно распознать у новорожденных. Высокая частота сердечных сокращений и дыхания наблюдается у маленьких детей в нормальном состоянии. Только при значительных отклонениях можно с достаточной уверенностью говорить о развитии у малыша сердечной недостаточности. Часто следствием развития сердечной недостаточности является спазм периферических сосудов, что проявляется похолоданием конечностей и кончика носа, их побледнением. Эти признаки помогают косвенно судить о недостаточности сердца.
— нарушения электрической функции сердца (сердечного ритма и проводимости), проявляющиеся аритмиями и, иногда, потерей сознания. Врач может услышать неровное сердцебиение при аускультации (выслушивании фонендоскопом) или увидеть на записи электрокардиограммы.
Как сами родители могут заподозрить у ребенка врожденный порок сердца?
Если порок сердца приводит к серьезным нарушениям гемодинамики (кровотока), как правило, его диагностируют уже в роддоме. При отсутствии выраженных проявлений ребенка могут выписать домой. Родители могут заметить, что малыш вялый, плохо сосет и часто срыгивает, во время кормления и при крике — синеет. Может проявиться выраженная тахикардия (частота сердечных сокращений выше 150 ударов в минуту). В этом случае нужно обязательно сообщить о жалобах педиатру и пройти специальные обследования.
Подтверждение диагноза врожденного порока сердца
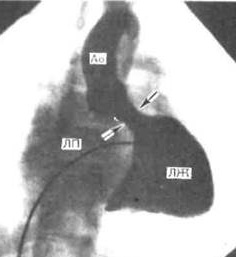
В настоящее время наиболее доступным, простым, безболезненным для ребенка и высокоинформативным методом диагностики пороков сердца является эхокардиография. Во время исследования с помощью ультразвукового датчика врач видит толщину стенок, размеры камер сердца, состояние клапанной системы и расположение крупных сосудов. Допплеровский датчик позволяет увидеть направления кровотока и измерить его скорость. Во время исследования можно выполнить снимки, подтверждающие заключение специалиста. Также ребенку обязательно запишут электрокардиограмму. При необходимости более точного исследования (как правило, для определения тактики хирургического лечения порока) врач порекомендует зондирование сердца. Это инвазивная методика, для выполнения которой ребенок госпитализируется в стационар. Зондирование проводится врачем-рентгенхирургом в рентгеноперационной, в присутствии врача-анестезиолога, под внутривенным наркозом. Через прокол в вене или артерии специальные катетеры вводятся в сердце и магистральные сосуды, позволяя точно измерить давление в полостях сердца, аорте, легочной артерии. Введение специального рентген-контрастного препарата позволяет получить точное изображение внутреннего строения сердца и крупных сосудов (см. рисунок).
Диагноз – не приговор. Лечение ВПС (врожденного порока сердца)
Современная медицина позволяет не только своевременно диагностировать, но и лечить врожденные пороки сердца. Лечением ВПС занимаются кардиохирурги. При выявлении порока, сопровождающегося серьезным нарушением гемодинамики, влияющего на развитие ребенка и угрожающего жизни малыша, операция проводиться как можно раньше, иногда в первые дни жизни ребенка. При пороках, которые не влияют значительно на рост и развитие ребенка, операция может проводиться позже. Выбор сроков операции определяется хирургом. Если ребенку рекомендовали хирургическое вмешательство и его не удалось выполнить своевременно (часто из-за отказа родителей, непонимания серьезности проблемы), у ребенка может начаться патологическое изменение гемодинамики, приводящее к развитию и прогрессированию сердечной недостаточности. На определенном этапе изменения становятся необратимыми, операция уже не поможет. Отнеситесь внимательно к советам и рекомендациям врачей, не лишайте своего ребенка возможности расти и развиваться, не быть инвалидом на всю жизнь!
Операция при врожденных пороках сердца
Многие годы операции при врожденных пороках сердца выполнялись только на открытом сердце, с использованием аппарата искусственного кровообращения (АИК), который берет на себя функции сердца во время его остановки. Сегодня при некоторых пороках такой операции существует альтернатива – устранение дефекта структур сердца с помощью системы AMPLATZER. Такие операции значительно безопаснее, не требуют раскрытия грудной клетки, не отличаясь по эффективности от «большой» хирургии. Если операция выполнена своевременно и успешно, ребенок полноценно развивается и растет, и часто – навсегда забывает о существовании порока. После операции обязательным является наблюдение педиатра, контрольные эхокардиографические исследования. Дети с врожденными пороками сердца часто болеют простудными заболеваниями из-за снижения иммунитета, поэтому в послеоперационном периоде проводится общеукрепляющее лечение и ограничиваются физические нагрузки. В дальнейшем у многих детей эти ограничения снимают и даже разрешают посещать спортивные секции.
Если Вы считаете, что у Вашего ребенка есть проблемы с сердцем, то Вы можете пройти эхокардиографическое исследование и обратиться за консультацией к детскому кардиологу.
Опубликовано: 19.10.2021 13:10:00 Обновлено: 19.10.2021 Просмотров: 62693

Порок сердца – это деформация и патологические изменения в структуре клапанов, перегородок и стенок камер, которые ведут к неправильной работе органа и нарушению внутрисердечной гемодинамики.
Заболевание бывает врожденным и приобретенным. Вероятность передачи врожденного порока сердца от матери ребенку составляет от 3% до 50%. У клинически здоровых родителей риск рождения ребенка с такой патологией равен 1% [1].
Порок сердца связан с высоким риском внутриутробной и детской смертности, внезапной смерти у пациентов старшего возраста, а также снижает качество жизни и трудоспособность, приводит к инвалидизации.
Профилактика заболевания включает грамотное планирование беременности, здоровый образ жизни, своевременную диагностику и лечение патологии на ранних стадиях. Наиболее эффективной терапией считается хирургическое вмешательство.
Классификация и причины пороков сердца
По происхождению выделяют два основных класса этого заболевания.
Врожденный порок сердца развивается у детей между третьей и восьмой неделями беременности из-за неправильного формирования органа. Такие патологии могут стать причиной спонтанных абортов или рождения мертвого ребенка. Кроме того, к факторам риска относятся:
- со стороны родителей: алкогольная или наркотическая зависимость, генетическая предрасположенность;
- со стороны матери: неправильное питание, перенесенные инфекции (сифилис, корь, краснуха), прием некоторых лекарств, нарушения обмена веществ (ожирение, диабет, фенилкетонурия), хронические заболевания (поражения дыхательной и сердечно-сосудистой систем), плохая экология, работа на вредном производстве.
Приобретенные пороки сердца развиваются в течение жизни. Они вызваны функциональными и структурными изменениями в органе при инфекционных поражениях, воспалительных и аутоиммунных процессах в его тканях. Также провоцирующим фактором считается избыточная нагрузка на камеры сердца, например, когда одна камера вынуждена перекачивать кровь через суженную аорту, когда в камеру поступает дополнительный объем крови из другой камеры при несрастании отверстия между ними или при недостаточности клапана.
По локализации дефекта различают:
- при врожденном пороке сердца: дефект межпредсердной перегородки, дефект межжелудочковой перегородки, открытый артериальный проток, сужение аорты и тетрада Фалло;
- при приобретенном пороке сердца: атеросклеротическая, сифилитическая, ревматическая формы или патология, вызванная эндокардитом, сепсисом, аутоиммунными реакциями и др.
По степени выраженности нарушения гемодинамики внутри сердца различают умеренную и выраженную патологию или порок без влияния на движение крови внутри органа.
По общей оценке гемодинамики пороки сердца бывают компенсированными, субкомпенсированными или декомпенсированными.
По числу пораженных клапанов выделяют многоклапанный (трикуспидальный или митральный) или комбинированный порок сердца (с вовлечением обоих клапанов и/или аорты).
Симптомы порока сердца
При незначительном нарушении симптомы заболевания длительное время не проявляются. Если гемодинамика серьезно нарушена, то отмечаются одышка, синюшность кожи, отеки, боли в области сердца, учащенное сердцебиение, беспричинный кашель, повышенная утомляемость, ухудшение трудоспособности, головокружение и обмороки, повышенное или пониженное артериальное давление. При аускультации также выявляют шум в сердце.
У новорожденных порок сердца проявляется появлением синюшности при кормлении грудью, холодными конечностями и кончиком носа, плохим прибавлением веса, отставанием в развитии.
Диагностика пороков сердца
Врач может заподозрить заболевание при первичном осмотре по таким внешним признакам, как синюшность или бледность кожи, одышка в покое. При аускультации выслушиваются характерный шум в сердце или нарушения ритма. С помощью пальпации врач выявляет отеки, пульсацию вен, границы печени. Перкуторно прослушиваются легкие и сердечные тоны, определяются границы сердца.
Важное значение имеет сбор анамнеза: жалобы пациента (для детей – симптомы, которые наблюдаются родителями), хронические, наследственные и перенесенные инфекционные заболевания.
Для подтверждения и уточнения диагноза проводят дополнительные обследования.
Лабораторная диагностика порока сердца включает общий анализ крови (лейкоформула, гематокрит), анализ мочи по Нечипоренко. Из инструментальных методов применяют электрокардиограмму, суточный мониторинг по Холтеру, УЗИ сердца, рентгенографию органов грудной клетки, МРТ сердца и крупных сосудов, ЭХО-КГ.
Для планирующих беременность и беременных женщин рекомендуется пройти специальный комплекс обследований:
- общий анализ крови, группа крови и резус-фактор, антитела к резус-фактору;
- цитологическое исследование мазков с шейки матки и цервикального канала;
- тест на TORCH-инфекции (токсоплазмоз, краснуха, цитомегаловирусная инфекция, герпетическая инфекция);
- для исключения почечной недостаточности: биохимический анализ крови (креатинин, мочевина, калий, кальций, фосфор, триглицериды, щелочная фосфатаза, холестерин, глюкоза), УЗИ органов малого таза, КТ и МРТ органов брюшной полости;
- тест на ассоциированный с беременностью плазменный белок;
- молекулярное исследование числа Х-хромосом;
- генетический тест на определение полиморфизмов, ассоциированных с риском развития артериальной гипертензии (гипертонии) в крови.
Лечение порока сердца
При врожденной патологии диагноз обычно известен еще до родов. Эффективным считается только хирургическое лечение, направленное на полное устранение причины. Чем раньше будет проведена операция по коррекции порока сердца, тем больше шансов на то, что дефект не скажется на развитии ребенка, и тем меньше риск послеоперационных осложнений. Если такое вмешательство невозможно, то ребенку назначают специальный режим физической активности и питания.
Тактика лечения приобретенного заболевания предусматривает комплексный подход. В этой подгруппе пациентов сначала применяют медикаментозное (симптоматическое) лечение, диетотерапию, коррекцию образа жизни. При отсутствии эффекта, ухудшении симптомов или риске осложнений назначают операцию.
Выделяют несколько видов хирургического вмешательства при пороках сердца:
- шунтирование (создание нового пути для кровотока в обход пораженного участка сосуда);
- эндопротезирование (замена пораженного клапана протезом);
- разделение (вальвулопластика) и рассечение (вальвулотомия) створок клапанов.
Прогноз при пороке сердца
Ввиду серьезности заболевания остро встает вопрос о том, сколько живут пациенты с пороком сердца и как увеличить продолжительность их жизни.
Согласно статистике, 25% детей с врожденной патологией умирают в раннем младенчестве и еще порядка 50% – на первом году жизни. Без лечения до подросткового возраста доживают около 10% детей. Благодаря современным технологиям до 80% людей с врожденным пороком сердца доживают до средних лет [2].
При клапанных пороках сердца отмечается высокий процент внезапной смерти, поэтому своевременность хирургического лечения в этой подгруппе пациентов играет решающую роль.
Приобретенная патология может проявиться в позднем возрасте. Продолжительность жизни в этом случае зависит от общего состояния здоровья пациента, физической выносливости, индивидуальных особенностей, условий жизни и работы.
Профилактика и рекомендации при пороках сердца
Врожденный порок сердца можно предотвратить только путем комплексной оценки состояния здоровья родителей при планировании беременности, соблюдения полноценной диеты и надлежащих условий для беременной женщины.
Профилактика приобретенного порока сердца заключается в своевременном и полном излечении основного заболевания, вызвавшего патологию. Общие рекомендации включают соблюдение кардиотрофической диеты, отказ от курения и алкоголя, умеренные физические нагрузки, избегание простудных и инфекционных заболеваний, прохождение регулярного осмотра у кардиолога.
Список литературы
- https://hospitalfts.ru/patients/diseases/details/23807/
- https://www.dhm.mhn.de/ww/ru/pub/dhm/kliniken_und_institute/kinderkardiologie/ambulanz/erwachsene_mi…
Сердечные патологии сегодня лидирует в списке причин младенческой смертности. По данным статистики на одну тысячу новорожденных приходится примерно 8 случаев диагностированных пороков сердца. Но благодаря современным достижениям медицины, сегодня такой диагноз не является приговором. Даже самые сложные пороки успешно лечатся при условии, что патология обнаружена на ранних стадиях развития. Поэтому сегодня широко практикуется внутриутробная диагностика.
Особенности диагностики пороков сердца у плода
Первый ультразвуковой скрининг беременным женщинам проводится на сроках 11-13 недель. Процедура помогает выявить такие сложные пороки у плода, как:
- атрезия легочной артерии;
- отклонение сердечной оси;
- увеличенную толщин воротникового пространства;
- дефект межжелудочковой перегородки.
При детальном обследовании медикам удается выявить до 90% сердечных пороков именно с помощью внутриутробного обследования. Второе проведение скрининга на сроке 18-22 недели беременности уже дает более детальную картину имеющегося отклонения развития плода.
Самыми неблагоприятными считаются сложные пороки:
- аномальное отхождение магистральных сосудов;
- гипоплазия камер сердца;
- атрезии клапанов;
- наличие единственного желудочка.
Перечисленные аномалии развития не позволяют выполнить хирургическую коррекцию. Поэтому при таких пороках врачи дают неблагоприятный прогноз для жизни будущего ребенка.
Основная цель внутриутробной диагностики — сделать грамотный анализ течения беременности. При выявлении у плода кардиальной патологии врачу предстоит определить точность полученных диагностических данных с учетом развития других органов у плода.
Причины врожденных пороков
Вопреки устоявшемуся мнению, что врожденные пороки сердца имеют генетическую природу происхождения, такая связь обнаруживается в редких случаях. Намного чаще негативное влияние на формирующийся плод оказывают внешние факторы:
- вирусные инфекции: например, краснуха;
- хронические патологии у матери;
- алкоголизм и наркомания;
- ионизирующее излучение;
- прием некоторых лекарственных препаратов.
Но влияние на формирование пороков оказывает не только состояние здоровья матери, но и отца. К факторам риска также относится угроза прерывания беременности, мертворождение в анамнезе, а также наличие в семье детей с пороками развития. Конечно, даже на основе таких факторов невозможно дать точный прогноз, поэтому в подобных ситуациях родителей направляют на генетическую экспертизу.
Методы внутриутробной диагностики
На текущий момент тема перинатальной диагностики актуальна, как никогда ранее. Во многом такая тенденция объясняется информированностью населения. Ведь абсолютно всем родителям хочется иметь здоровое потомство. Особенно внимательно относятся к будущему материнству современные женщины, которые в большинстве своем четко выполняют все рекомендации гинеколога.
В свою очередь, главной задачей медиков является правильная тактика ведения беременности на всех этапах. После установки диагноза женщина находится под особым контролем, потому что достижения современной хирургии позволяют спасать жизни новорожденных с аномалиями развития. Выполненная в первые недели после рождения операция на сердце не отражается на качестве дальнейшей жизни.
К основным видам обследования в период беременности относятся:
- регулярное измерение артериального давления;
- контроль суточного баланса жидкости;
- биохимические анализы;
- ЭКГ;
- Электрокардиография.
Малышам сразу после появления на свет, если у них при внутриутробной диагностике был выявлен сердечный порок, назначаются инструментальные и лабораторные виды исследования, а также коагулограмма — комплексный тест крови. Также всем новорожденным проводится пульсометрия с обязательным измерением уровня сатурации. В случае необходимости детский кардиолог в Калининграде назначает рентгенографию органов грудной клетки.
Таким образом, диагностика пороков сердца в период внутриутробного развития плода является первой отправной точкой, от которой впоследствии можно отслеживать динамику состояния ребенка. При этом критические пороки сердца, которые нуждаются в срочном проведении хирургической операции составляют четверть от общего количества врожденных аномалий сердца.
С помощью фетальной эхокардиографии удается определить структуру этого порога, и составить прогноз для плода.
Результаты исследования
Здесь уместно отметить, что внутриутробный скрининг сегодня получил широкое распространение во всем мире. Такие мероприятия проводятся в детской многопрофильной поликлинике «Эдкарик». Поэтому все женщины, проживающие в Калининграде, могут пройти обследование, направленное на выявление пороков сердца у будущего ребенка.
К слову сказать, по последним данным статистики их 48 плодов со сложными пороками в 40 случаях патология была выявлена именно во время перинатальной диагностики. Каждая женщина имеет право сама решить, стоит ли ей рожать ребенка с крайне плохим прогнозом для жизни.
Сложность данного метода диагностики заключается в том, что неправильное положение плода может помешать проведению скрининга. Также осложняет процедуру многоводие и большой срок беременности (свыше 35 недель). Но подобные помехи осложняют ультразвуковое исследование и других органов плода, а не только сердечно-сосудистой системы.
И последнее замечание, на которое следует обратить внимание: проходить обследование во время беременности стоит лишь в учреждениях, имеющих лицензию на осуществление услуг такого рода. Работа частного детского центра «Эдкарик» подкреплена наличием всем необходимым разрешительных документов. Поэтому заключениям, сделанным нашими специалистами, можно доверять.
В качестве итога
Дородовая диагностика — это передовой метод исследования. С его помощью удается выявить у плода не только тяжелые пороки сердца, но также целый ряд других несовместимых с жизнью заболеваний. Например, синдром Дауна и Эдвардса сегодня тоже диагностируют еще на этапе гестации. Специалисты калининградской детской поликлиники «Эдкарик» обладают необходимыми знаниями и опытом, чтобы на качественном уровне выполнить весь комплекс диагностических процедур. Кроме высокого профессионализма наших детских кардиологов наших клиентов порадует:
- внимательное отношение персонала;
- полное отсутствие очередей;
- доброжелательная атмосфера в клинике;
- комфортные условия во время прохождения всех процедур.
Ко всему перечисленному можно добавить еще один существенный плюс — это вполне демократичные цены на все виды услуг.
После скрининга врач проанализирует полученные данные и сделает заключение. В случае выявления у плода порока сердца будет назначено повторное обследование. Узнать все подробности о проведении дородовой диагностики можно на официальном сайте нашего многопрофильного центра. Там же есть телефоны, по которым будущие мамы могут с нами связаться, чтобы выбрать удобное для обследования время. Мы ценим не только здоровье, но и время наших клиентов!
Каждый день в Беларуси рождаются по трое детей с пороками сердца. О том, почему так происходит, что делать будущей матери для профилактики и почему операция не панацея, — в интервью с кардиохирургом Виталием Дедовичем.

Виталий Дедович
заведующий кардиохирургическим отделением для детей №2 РНПЦ «Детской хирургии»
врач-кардиохирург
На тысячу новорожденных — восемь с пороком сердца
— Есть общемировая статистика, которая привязана к показателям младенческой рождаемости: на 1 тысячу новорожденных приходится 8 с пороком сердца. Получается, что если в 2016 году в Беларуси появились на свет 117,8 тысячи малышей (данные Белстат), около тысячи из них — с пороком сердца. Но это не значит, что всем этим детям необходимо оказывать экстренную медицинскую помощь.
Операция не панацея
Врач объясняет, различают критический (сложный) и простой порок сердца. Разница заключается в том, что при критическом врожденном пороке сердца без срочной операции ребенок может умереть сразу после рождения.
— У нас в Беларуси эти вопросы отрегулированы: женщина в первом триместре беременности проходит УЗИ, и если врач заподозрит что-то неладное, ее отправляют на повторное обследование. Таким образом, есть возможность выявить и отследить внутриутробное развитие порока.
Если это порок, который сразу после рождения станет критическим, то, как правило, на третьем триместре беременности женщину направляют в стационар.
Там в первые часы после рождения малыша обследуют и только затем принимают решение. Если это экстренная операция, ее проводят в тот же день. Если срочная — в течение недели.Такие операции в нашей стране делают бесплатно.
— Другая часть детей — те, кто должен быть прооперирован в первый месяц жизни. Это, как правило, тоже сложный порок сердца, который может привести к летальному исходу и неоперабельности, но позже. В данном случае сначала делают инициирующую операцию, на первом году жизни — вторую, а на втором — третью. Таких пациентов в два раза больше, чем с критическим пороком сердца.
Все остальные малыши рождаются с простым пороком сердца. За ними наблюдают и оценивают их состояние в течение первого года жизни. Бывает, что ребенок родился с пороком сердца, но в данный момент это никак ему не мешает. Таких детей около 30%.
Люди до старости не знают, что у них порок сердца
— Оставшиеся 40% пациентов — те, кто рождается и не знает, что у них есть порок сердца. Удивительно, но у нас до сих пор встречаются такие случаи. Например, недавно к нам в центр попала женщина, которая только в 68 лет узнала о своем заболевании. Такие люди рожают детей и даже занимаются спортом. Это говорит о том, что порок сердца есть с точки зрения анатомии, но с точки зрения гемодинамики он незначим.
Важно понимать, что врожденный порок сердца — болезнь, пациенты с нею нуждаются в обдуманном операционном вмешательстве. В этом очень сложно переубедить матерей.
Как появляется врожденный порок
— Если хрестоматийно, то врожденные пороки сердца формируются под воздействием химических, физических, биологических и прочих факторов. Ко мне в кабинет часто приходили мамы с вопросом: «Почему это случилось?». Я перечислял эти факторы, но понимал, что ни один из них не подходит.
В мире существует одна из основных теорий — теория встречи генов. Дело в том, что гены мужчины и женщины соединяются в процессе слияния половых клеток. Если они не совпали или повреждены, то у ребенка может возникнуть порок сердца.
Любая женщина может родить ребенка с пороком сердца с вероятностью до 10-12% в зависимости от возраста беременной. Ученые подсчитали, вероятность рождения второго ребенка с пороком сердца у пары, у которой уже есть ребенок с такой проблемой, примерно такая же, как и у остальных пар. Эта вероятность возрастает до 12-14% в случае, если порок сердца есть у самой мамы.
Лечить порок сердца — это уже риск
— Все пороки сердца можно исправить хирургически с разной степенью риска. У половины деток после операции все будет хорошо, и они никогда об этом не вспомнят. Другая половина — пациенты, которые нуждаются в многоэтапных операциях. При успешном их исходе малыши будут жить, взрослеть и вести активный образ жизни, но не смогут заниматься спортом.
При лечении любого порока сердца — сложного или простого — есть определенный риск. Мировое сообщество по этому критерию разделяет все пороки на шесть групп, которые отражают риск и тяжесть хирургической коррекции.
Первая имеет летальность 0,4%. Это значит, что маленькие пациенты с самыми простыми пороками сердца могут умереть с вероятностью 0,4%. В этой группе у нас нулевой показатель уже в течение десяти лет. Во второй группе летальность — 2,4%, в третьей — 9,8%, а в шестой — 48%.
Один из самых сложных пороков — это гипоплазия левых отделов сердца. Мы всегда объясняем родителям своих пациентов, что даже при идеально выполненной операции ребенок может умереть. В некоторых странах мира с этим заболеванием связывают такой термин, как «пассивная эвтаназия»: ребенка с гипоплазией не лечат. Для него обеспечивают комфортное пребывание, обезболивание и питание. В таком случае малыш умирает вскоре после рождения. Достаточно трудно судить, насколько это гуманно.
Факторы, которые влияют на проблемы с сердцем
— Главная причина — инфекции. Вирусные, микробные, грибковые или аутоимунные. А вот другие причины, вроде воздействия радиации или вредных химических продуктов, влияния не оказывают.
Статистика говорит о том, что если человек курит или злоупотребляет алкоголем, у него возрастает риск возникновения ишемической болезни сердца. Но если речь идет о детях, то к ним неприменимы причины, которые влияют на приобретенный порок сердца у взрослых.
Можно ли защитить ребенка от порока сердца?
— Вакцины от кардиологического заболевания не существует, защититься никак нельзя. Это подтверждает один факт: 100 лет тому назад показатель этого заболевания среди новорожденных был таким же, как и сегодня.
Правда, сейчас активно развивается целое направление — внутриутробные операции. Во время подобного вмешательства медики пунктируют животик мамы, а через околоплодные воды — и самого ребенка и его сердце. Это позволяет внутриутробно облегчить порок сердца. Операция рискованна, так как можно потерять плод либо он замрет в развитии. Вероятнее всего, в будущем и в этом направлении удастся достичь успехов.
Сердце и сосуды можно укрепить еще до планирования беременности
— Улучшить состояние сердечно-сосудистой системы поможет бег на низких пульсах (оздоровительный). Благодаря регулярным тренировкам организм станет выносливее, сможет легче воспринимать физические нагрузки.
Доктор рассказывает, что сам начал бегать около года назад. Поначалу приходилось себя заставлять. Выходишь из операционной, кажется, что самый уставший человек в мире. Постепенно стал входить во вкус, читать специальную литературу. Стал более выносливым в операционной.
— Со временем вместе со мной начала бегать жена, студенты и коллеги по работе. Недавно участвовал в благотворительной инициативе компании velcom «Забег тысячи сердец», участники которой с помощью бега собирали средства в помощь детям с сердечно-сосудистыми заболеваниями. Решил поучаствовать в ней и пробежал 22 км — это мой небольшой вклад в общую сумму, которая составила 90 тысяч белорусских рублей.
Справка 103.by
«Забег тысячи сердец», который был организован компанией velcom при поддержке Минздрава и НОК, прошел с 27 по 28 мая во всем мире. Белорусы могли пробежать со смартфоном любую дистанцию и «нарисовать» при помощи трекера большое сердце. Бегуны суммарно преодолели около 30 тысяч километров на более чем 90 тысяч рублей. Компания velcom передала собранные средства кардиоотделению РНЦП «Детской хирургии» в Минске. Они направлены на приобретение оборудования для ранней диагностики пороков сердца у детей.
Как определяют проблему еще в утробе матери
Когда на первом триместре беременности всем женщинам делают УЗИ, скрининг позволяет выявить грубые врожденные пороки развития. Если есть подозрение на порок сердца у ребенка, об этом сразу же сообщают врачу из женской консультации. Такой женщине медики всегда уделяют особое внимание, и до родов она наблюдается по индивидуальной программе. Если возникают малейшие проблемы или недомогание, ее сразу же кладут на сохранение. Мониторинг осуществляется на каждом из этапов развития плода. У нас в стране этот механизм досконально отработан.
— Как возникает приобретенный порок?
— Врожденный порок сердца — болезнь, которая сформировалась внутриутробно и была обнаружена сразу после рождения ребенка. Приобретенный порок, как правило, формируется с течением времени под влиянием каких-то внешних факторов. Пациенты с приобретенным пороком сердца занимают около 5% от общего числа детей с этим заболеванием.
Что делать женщине, которой сказали, что у будущего малыша уже есть порок сердца?
— Беременной необходимо, прежде всего, определиться с желанием: хочет она этого ребенка или нет. Не нужно искать виноватых, корить себя или родственников. Женщина и плод представляют собой мир, в который никого, кроме мамы и папы, лучше не пускать. Сохраняйте равновесие и помните, что беременная женщина самая красивая и самая счастливая. Нужно следить за собой так, как будто ничего не произошло, потому что от вашего состояния зависит вес и внутриутробное развитие ребенка. Всем я посоветую внимательно слушать и исполнять рекомендации врачей. Это общий, но очень важный совет.
Порок сердца – аномалии или дефекты в строении, которые затрагивает клапаны, перегородки, другие участки органа. Их возникновение приводит к нарушению кровообращения и недостаточности обеспечения тканей кислородом.
Факторы риска, какими бывают?
Порок сердца может быть врожденным и приобретенным.
Приобретенный порок может возникнуть в любом возрасте. Наиболее частыми причинами возникновения являются ревматизм, гипертония, ишемия, сифилис, кардиосклероз. Практически половина случаев – аномалия митрального клапана, примерно в четверти случаев наблюдается порок полулунного клапана.
Помимо этих вариантов фиксируют следующие виды аномалий:
- Пролабирование. Характеризуется набуханием или выпячиванием клапана, выворачиванием створок в полость сердца.
- Стеноз. Причиной становится рубцевание на фоне воспалительного процесса, в результате чего наблюдается сужение отверстия.
- Недостаточность митрального клапана. Склеротизация приводит к неполному смыканию створок. В результате происходит обратный заброс крови в левое предсердие. Чтобы перенаправить кровоток в правильную сторону, необходима большая сила сердечных сокращений, что приводит к гипертрофии.
Врожденный порок сердца формируется в период внутриутробного развития. Причины могут быть внутренние и внешние:
- внутренние причины обусловлены гормональными нарушениями наследственными признаками, передающимися по линии родителей;
- внешние причины заключаются в воздействие экологических факторов на организм матери и плода, заболеваниях матери, перенесенных во время беременности, приеме некоторых медикаментов.
8 (495) 320-21-03
Круглосуточно без выходных
В зависимости от количества пораженных клапанов и отверстий выделяют:
- Простые пороки. Аномалия затрагивает элемент.
- Сложные. Наблюдается сочетание 2 и более нарушений.
По локализации выделяют пороки клапанов и пороки перегородок.
Классификация в зависимости от гемодинамики.
- компенсированные пороки – возникшие нарушения компенсируются системой;
- субкомпенсированные пороки – характеризуются приходящей декомпенсацией;
- декомпенсированные пороки – развивается недостаточность кровообращения, организм не в состоянии компенсировать нарушения.
Причины возникновения
Такой порок клапана сердца как недостаточность митрального клапана относится к приобретенным.
Выделяют 3 вида:
- При относительной недостаточности аномалия не затрагивает сам клапан. Увеличивается отверстие, которое он перекрыть не может.
- Органическая недостаточность является следствием возникновения фиброзной ткани на створках, из-за чего они укорачиваются.
- Функциональная недостаточность характеризуется нарушениями в работе мышечного аппарата, регулирующего активность клапана.
Недостаточность аортальных клапанов чаще встречаются у мужчин, в половине случаев сочетается с митральными пороками. Развивается на фоне ревматических и атеросклеротических поражений аорты. Сопровождается обратным забросом крови в левый желудочек, что приводит к его растяжению.
Основными причинами стеноза аорты являются ревматический эндокардит, атеросклероз. При стенозе происходит срастание створок полулунного клапана аорты, из-за чего кровь не полностью выталкивается из желудочка.
Симптомы
Симптомы митральной недостаточности:
- акроцианоз;
- изменение цвета губ и щек на иссиня-розовый;
- одышка;
- усиление сердцебиения;
- набухание вен на шее;
- увеличение размеров печени;
- дрожание грудной клетки, которое можно прочувствовать даже просто приложив руку.
Этот митральный порок сердца развивается на фоне перенесенного ревматоидного эндокардита. Крайне редко встречается в изолированной форме, чаще диагностируется как сочетанная патология (в комбинации с аномалиями клапана аорты и трехстворчатого). В редких случаях может выступать как врожденный порок сердца. Аномалия приводит к изменению формы клапана, он становится воронкообразным. Кровь в полном объеме не выбрасывается в левый желудочек из предсердия. На фоне этого растет давление в предсердии и сосудах, что может привести к отеку легких.
Аортальный порок сердца наблюдается при недостаточном смыкании полулунных клапанов.
Симптомы:
- головные боли и головокружения;
- одышка;
- ортостатические обмороки;
- общая слабость;
- побледнение кожных покровов;
- ощущение усиления пульсации;
- симптомы Мюссе, Ландольфи.
8 (495) 320-21-03
Круглосуточно без выходных
Симптомы недостаточности аортальных клапанов:
- на стадии декомпенсации диастолическое давление сильно снижается, опускаясь практически до 0;
- при быстром изменении положения тела возникают головокружения, по ночам – приступы удушья;
- побледнение кожных покровов, невооруженным глазом заметна пульсация на шее, пульсируют зрачки глаз.
Комбинированный аортальный порок сердца заключается в сочетании двух нарушений. В нем объединены недостаточность клапанов и сужение устья аорты. Проявляется признаками, аналогичными стенозу, однако они менее выражены. При тяжелых формах наблюдается застой крови в малом круге, возникает сердечная астма и отек легких.
Признаки стеноза устья аорты:
- боли в грудной клетке, напоминающие стенокардию;
- головные боли;
- обмороки;
- головокружения;
- побледнение кожных покровов;
- урежение и слабость пульса;
- снижение систолического артериального давления;
- сохранение диастолического давления в норме.
Тетрада Фалло – наиболее тяжелый врожденный порок сердца, наблюдаемый у новорожденных. Характеризуется сужением легочной артерии и ее неправильным выходом из левого желудочка, увеличением отверстия в межжелудочковой перегородке, нарушением расположения аорты.
Симптомы:
- возникновение цианоза даже после небольших нагрузок;
- тяжелая одышка;
- потери сознания;
- дисфункции кишечника и желудка;
- расстройства нервной системы;
- замедленные рост и развитие.
Открытое овальное окно – дефект, при котором не зарастает перегородка между предсердиями. При небольшом размере окна выраженных нарушений не возникает и вмешательство не требуется. При большом отверстии в качестве симптомов наблюдаются акроцианоз и одышка.
Диагностика
Постановка диагноза проводится при помощи таких методов как:
- физикальное обследование;
- ЭКГ;
- рентгенография сердца;
- МРТ;
- лабораторные исследования: ревматоидные пробы, анализы крови и мочи, определение уровня сахара и холестерина в крови.
Лечение
Когда обнаружен порок сердца, операция – не единственный выход. Лечение начинают с использования консервативных методик. Медикаментозное лечение направлено на профилактику осложнений и рецидивов заболевания, которое стало первопричиной развития пороков.
В медикаментозной терапии могут применяться сосудорасширяющие препараты, диуретики, сердечные гликозиды, препараты против аритмии.
При вероятности наличия осложнений могут быть назначены антибактериальные препараты, антикоагулянты (препараты, разжижающие кровь).
При необходимости устранить порок сердца лечение зависит от того, какая именно патология есть у пациента. Чаще всего встречается дефект межжелудочковой перегородки. Если отверстие в перегородке небольшое по размеру и не влияет на процесс кровообращения, то хирургическое вмешательство не требуется. При серьезных аномалиях требуется проведение операции, в ходе которой отверстие ушивается и перегородка принимает нормальный вид.
При отсутствии перегородки также необходимо проведение операции – чем раньше она будет проведена, тем более благоприятный прогноз.
При открытом овальном окне хирургическое вмешательство требуется, когда дефекты серьезно выражены и несут опасность.
При комбинированном аортальном пороке легкой формы проводится симптоматические лечение, и принимаются меры профилактики развития осложнений. В тяжелых случаях требуется хирургическое вмешательство и замена клапана либо рассечение створок, которые срослись.
При недостаточности аортальных клапанов лечение зависит от стадии декомпенсации. При компенсированном нарушении проводится профилактическое лечение, при декомпенсированной требуется операция.
Прогноз
Прогноз зависит от имеющейся аномалии.
Благоприятный прогноз при дефекте межжелудочковой перегородки – пациенты живут долго. При ее отсутствии или значительном дефекте без грамотного лечения шансы дожить до 20-30 лет невысоки.
Если диагностировано открытое овальное окно, то при изолированном пороке прогноз благоприятный. Если это сочетанная патология, то все зависит от степени нарушения кровотока.
При сужении аорты прогноз хороший в случае установки трансплантата на месте пораженного участка сосуда.
При недостаточности митрального клапана пациенты могут долго прожить. Однако важно следить за своим здоровьем и не допускать развития воспалительных заболеваний. Необходимо заменить поврежденный клапан.
После проведения операции при митральном стенозе прогноз также благоприятный, однако требует прохождения специальных курсов лечения.
Неблагоприятный прогноз при пороках сердца наблюдается при тетраде Фалло.
Однозначного прогноза нельзя дать при стенозе устья легочной артерии. Он зависит от возникших осложнений.
Профилактика
При пороках сердца необходимо согласовывать физические нагрузки с врачом. В большинстве случаев они необходимы для поддержания функциональности организма.
Выполняются комплексы оздоровительных упражнений с целью профилактики заболеваний сердца.
При возникновении подозрительных симптомов, болей в грудной клетке необходимо обращаться для обследования к специалисту. Важно устранять все инфекционные и воспалительные заболевания, не допуская их перехода в хроническую форму.
Своевременное обращение к кардиологу позволит начать лечение на самой ранней стадии, до того как разовьются необратимые последствия.
8 (495) 320-21-03
Круглосуточно без выходных