Причины и течение рассеянного склероза
– Существует ошибочное мнение, что рассеянный склероз – это болезнь пожилых, что-то связанное с нарушением памяти. А как на самом деле?
– На самом деле рассеянный склероз – заболевание, которое развивается преимущественно у молодых людей. Средний возраст дебюта варьируется от 20 до 40 лет. Но бывают случаи, когда заболевание начинается в пожилом возрасте. Часто таким пациентам долго не могут поставить правильный диагноз, так как все симптомы списываются на возрастные изменения. Название заболевания, и правда, может сбивать с толку, но рассеянный склероз не имеет никакого отношения ни к рассеянности внимания, ни к бытовой трактовке термина – «склероз» как снижение памяти. Под склерозом здесь понимается замещение здоровой нервной ткани рубцом из соединительной ткани, а под рассеянностью – то, что поражаются разные участки нервной системы, а приступы происходят в разные моменты.
– Как развивается заболевание?
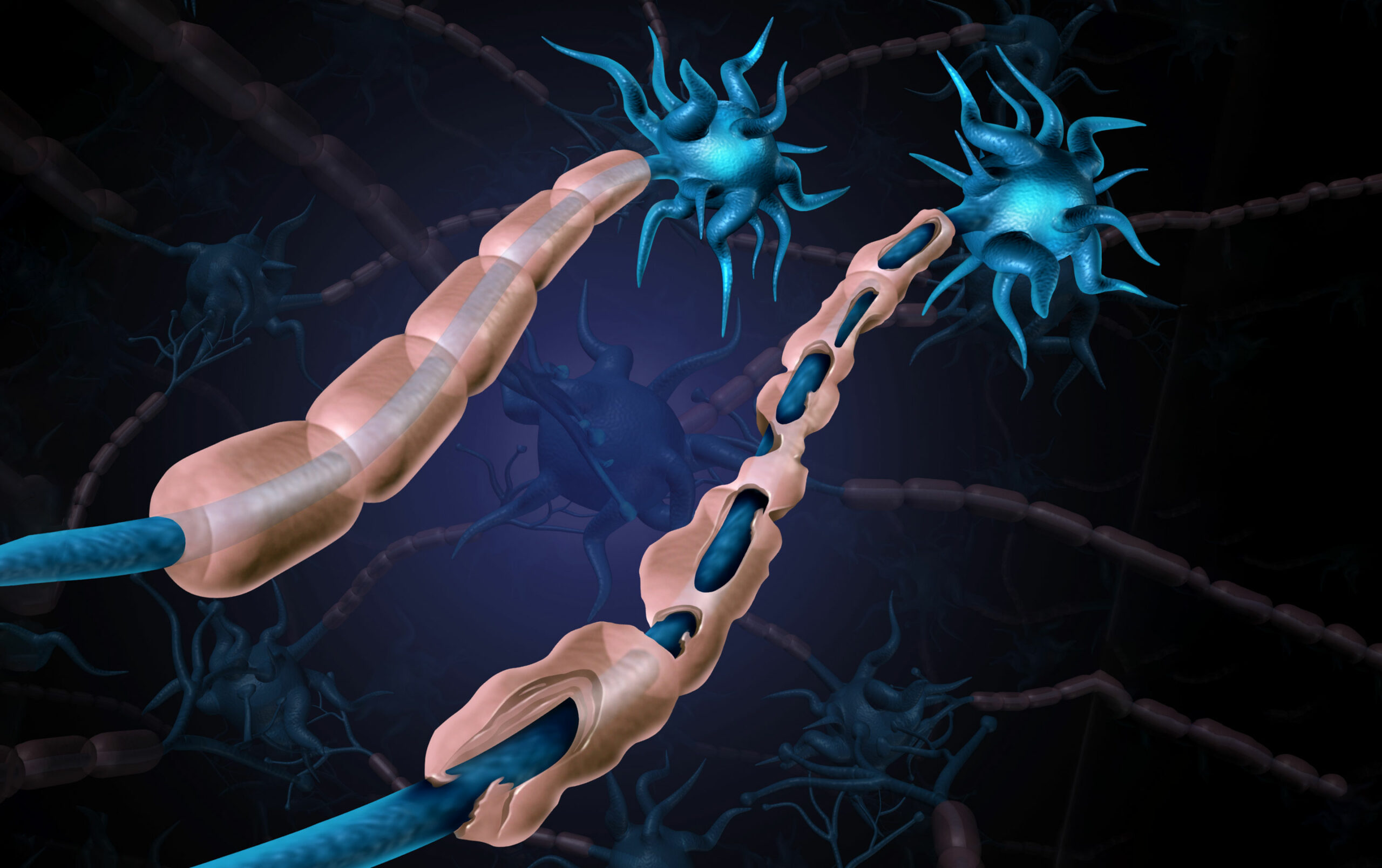
– Заболевание является аутоиммунным, то есть случается «атака» иммунной системы на оболочку нервных волокон в головном и спинном мозге. Нерв похож на электрический кабель, он состоит из центральной части – аксона и оболочки – миелинового волокна. Последняя и является мишенью при РС, поэтому заболевание относится к демиелинизирующим. При повреждении миелина нервные импульсы проводятся более медленно и могут возникать различные симптомы, в зависимости от того, какая именно часть нервной системы повреждена.
Часто первым заметным человеку проявлением заболевания становится снижение зрения, чаще на один глаз. Могут возникать болевые ощущения при движении глазом. Также среди симптомов – онемение, покалывание, слабость в руке или ноге, нарушение походки, координации движений, трудности с мочеиспусканием. Симптомы заболевания разнообразны, потому что поражаться может как головной, так и спинной мозг.
– Эта симптоматика является постоянной?
– Чаще всего заболевание протекает с периодами обострений и ремиссий. Во время обострения появляются симптомы, которые сохраняются несколько дней или недель, а затем могут исчезнуть даже без лечения, и до следующего эпизода человека может ничего не беспокоить. Из-за этого пациенты часто обращаются к врачу не сразу. Это также может создать иллюзию, что лечение не требуется, но это не так. Если происходит тяжелое обострение, восстановление может быть неполным, и чем больше обострений происходит, тем более выражены такие остаточные симптомы. Через какое-то время после начала заболевания обострения могут прекратиться, начнется неуклонное прогрессирование заболевания. Эту стадию называют вторично-прогрессирующей. Терапия нацелена не только на предотвращение обострений, но и на то, чтобы предотвратить такое прогрессирование.
Диагностика заболевания
– На основании каких исследований ставится диагноз?
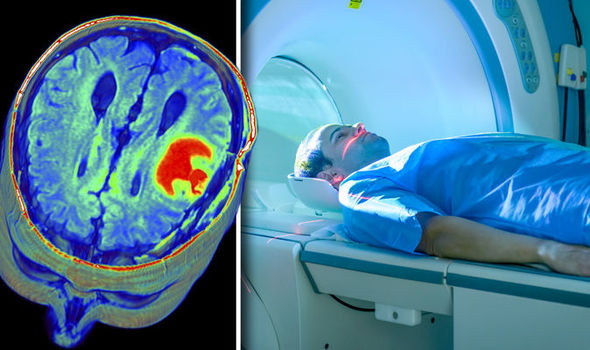
– На основании клинической картины и данных МРТ, с помощью которых выявляются очаги – зоны, где происходит повреждение нервной ткани в результате воспалительного процесса. Но просто на основании МРТ поставить диагноз невозможно – схожие изменения могут встречаться при других заболеваниях – даже у здоровых людей. Так что результаты обследования необходимо всегда сопоставлять с клинической картиной. Важным методом исследования также является анализ спинномозговой жидкости на олигоклональный иммуноглобулин G. Этот анализ положительный у 85% пациентов с РС и позволяет подтвердить диагноз.
– С чем можно спутать рассеянный склероз?
– В первую очередь нужно дифференцировать рассеянный склероз с другими демиелинизирующими заболеваниями, например острым рассеянным энцефаломиелитом или оптикомиелитом. На втором месте идут системные аутоиммунные заболевания, например системная красная волчанка и такие инфекции, как болезнь Лайма. Но дифференциальный ряд очень широкий: от банальной мигрени, при которой могут встречаться небольшие очаги на МРТ, до редких наследственных заболеваний.
– Возможно, предрасположенность к РС позволяет определить генетическое тестирование?
– Нет, сделать какой-либо генетический тест, который однозначно покажет, что у человека в будущем разовьется рассеянный склероз, невозможно. Но определенная генетическая предрасположенность все же есть: выявлено более 200 генов, ассоциированных с более высоким риском возникновения заболевания. В основном это гены, связанные с работой иммунной системы, но каждый из них в отдельности лишь несущественно повышает риск.
– Если заболевание не является наследственным, то для него не характерны семейные случаи?
– Семейные случаи встречаются, но реже. У меня есть пациенты, у которых болеет кто-то из родителей, либо брат или сестра, но это скорее исключение. Риск для ребенка родителя с РС составляет около 2,5%, это чуть выше, чем для любого человека в популяции. Но у родственников пациентов с рассеянным склерозом повышена вероятность аутоиммунных заболеваний в целом – это может быть, например, заболевание щитовидной железы, псориаз или сахарный диабет.
– Какие меры необходимо принимать для профилактики заболевания?
– Есть два доказанных метода профилактики рассеянного склероза: первый – достаточный уровень витамина D. Он снижает риск развития рассеянного склероза, а также может влиять на ход течения заболевания. Второй – отказ от курения.
Лечение рассеянного склероза: подходы и результативность
– Как лечат рассеянный склероз?
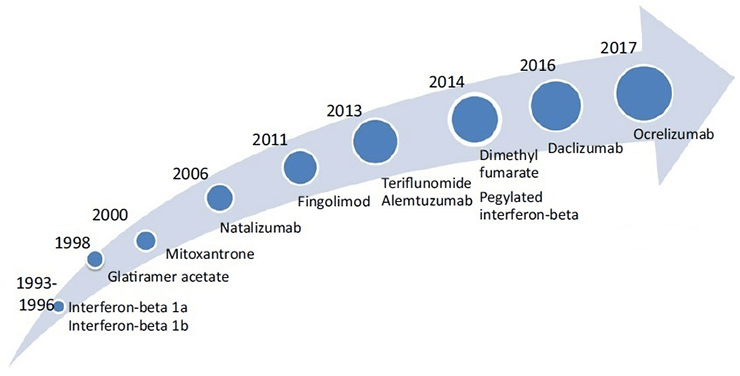
– Существует немало современных препаратов, влияющих на течение рассеянного склероза. Они позволяют остановить активность заболевания и предотвратить его прогрессирование. Это очень динамично развивающаяся сфера – постоянно проводятся клинические исследования, на рынок выходят новые препараты. Лечение подбирается индивидуально – в зависимости от типа течения, степени активности заболевания, переносимости и пожеланий пациента.
Существует два подхода к терапии. Первый – так называемая стратегия эскалации, когда лечение начинают с менее эффективной терапии (первой линии), и если отклика на нее нет, то переходят к более эффективной, но сопряженной с большими рисками терапии второй линии.
Второй подход заключается в раннем использовании высокоэффективных препаратов. Согласно результатам исследований, второй подход сопряжен с более хорошими исходами в долгосрочной перспективе, в частности, с меньшим риском прогрессирования заболевания в будущем.
– Доступны ли современные схемы лечения в России?
– В России для терапии РС используются те же препараты, что и во всем мире. Но могут быть проблемы с доступностью таких лекарств. В нашей стране препаратами для лечения РС пациентов обеспечивает государство по программе «14 высокозатратных нозологий». Но в виду того, что высокоэффективные препараты для лечения РС очень дорогие, обычно большинству пациентов по умолчанию назначают препараты первой линии. Вторая линия обычно резервируется для пациентов с агрессивным течением, и получить ее сложнее.
– Санкции, введенные весной в отношении России другими государствами, как-то отразились на доступности терапии для пациентов с рассеянным склерозом?
– Пропали многие оригинальные препараты, их заменили российские дженерики, переносимость которых у некоторых пациентов хуже. Ранее высокоэффективные препараты были доступны российским пациентам в рамках клинических исследований. В марте многие иностранные компании, к сожалению, приостановили проведение исследований на территории РФ, что отразилось на доступности инновационных лекарств.
Трудности: комплаенс и низкая осведомленность
– С какими проблемами вы сталкиваетесь на практике?
– Самый тяжелый момент для меня – это, когда пациент отказывается от терапии. Из-за того, что между обострениями человек может чувствовать себя хорошо, ему может показаться, что терапия не нужна. Очень непросто объяснить молодому человеку, у которого нет никаких симптомов, что ему нужно постоянное лечение. Это большая работа. К сожалению, я регулярно вижу пациентов, которые после постановки диагноза не продолжили наблюдение у невролога и не получали лечение. Они возвращаются сейчас, спустя 10–15 лет со значительными инвалидизирующими изменениями. Это всегда очень грустно. Я стараюсь объяснить все риски и опции терапии, поощряю пациентов в стремлении активно участвовать в принятии решений и брать ответственность за свое здоровье.
– С какими сложностями сталкиваются люди с рассеянным склерозом?
– В том, что касается медицинской помощи – существует недостаток квалифицированных специалистов, которые работают с этим заболеванием, особенно в регионах. В результате вместо способов разрешения конкретной проблемы пациент может услышать: «А что вы хотите, у вас же РС». Бывают трудности с лекарственным обеспечением: чтобы получить эффективную терапию, иногда приходится пройти все круги бюрократического ада. На личном уровне – несомненно, может быть трудным принять такой диагноз, иногда может потребоваться помощь психолога. Человеку предстоит решить, рассказывать ли окружающим о диагнозе, например коллегам по работе.
До сих пор сохраняется проблема низкой осведомленности общества об этом заболевании, и можно услышать такие комментарии: «Такая молодая и уже склероз».
Кроме того, есть невидимые симптомы РС, например, хроническая утомляемость, которые незаметны окружающим, и они могут не понимать, почему человеку трудно что-то делать, ведь выглядит он здоровым. Чтобы было легче преодолеть эти моменты, важно найти проверенные источники информации. Другие пациенты могут тоже стать важным кругом поддержки.
– Иногда люди, услышав диагноз «рассеянный склероз», делают вывод, что их жизнь теперь весьма ограничена – им нельзя путешествовать или иметь детей. Корректно ли так думать?
– Конечно, нет, люди с рассеянным склерозом могут вести обычный образ жизни, работать, путешествовать и становиться родителями. Планируя беременность, важно заранее обсудить это со своим неврологом и все спланировать. Мне часто задают неожиданные вопросы, например, можно ли делать татуировки. Конечно, можно! Главное, наблюдаться у врача, которому вы доверяете, и оставаться приверженным терапии.
Примечание Лахта Клиники. Ежегодно с 1 марта в мире проводится Месяц осведомленности о рассеянном склерозе (Multiple Sclerosis Awareness Month, причем многозначное слово «Awareness» в данном контексте можно понимать и как «бдительность», и как «узнавание», «осознание» и т.п.). На момент публикации данного материала очередная кампания подходит к концу, и мы считаем целесообразным дополнить статью «Рассеянный склероз», размещенную на нашем сайте, анализом некоторых ложных представлений об этом тяжелом заболевании.
Рассеянный склероз (множественный склероз) – хроническое заболевание центральной нервной системы, при котором поражается как головной, так и спинной мозг. На сегодняшний день не существует способов обратить процесс или, тем более, обернуть его вспять, поэтому применяется эффективное паллиативное лечение, задачей которого является замедление развития болезни, смягчение ее многочисленных неврологических симптомов, отдаление сроков инвалидизации.
По данным на 2016 год, как сообщал ведущий медицинский журнал мира The Lancet, рассеянный склерозом страдали на земном шаре 2.2 миллиона человек. Известно, что это иммуно-опосредованный процесс, и большинство экспертов относят его к аутоиммунным заболеваниям. С другой стороны, рассеянный склероз относится к рубрике демиелинизирующих заболеваний, поскольку разрушается защитная и электроизолирующая белковая (миелиновая) оболочка нервных волокон. Это приводит к нарушениям связей между центральной нервной системой и прочими системами организма.
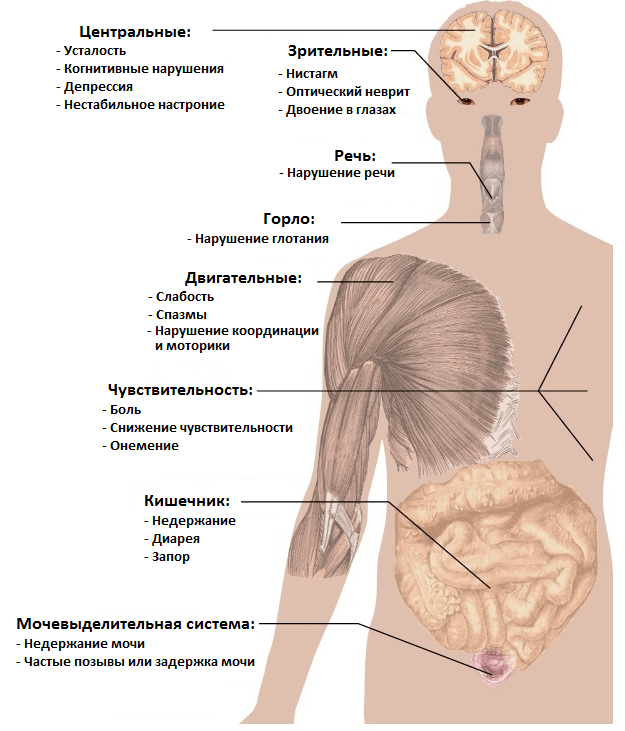
Поэтому клинические проявления рассеянного склероза могут обнаруживаться где угодно и, в частности, включать:
— онемения, покалывания и другие парестезии;
— проблемы со зрением;
— мышечные спазмы и слабость;
— хроническую усталость;
— тревожные и/или депрессивные расстройства;
— боли различного характера;
— ограничения подвижности;
— нарушения речи и глотания, и т.д.
В некоторых случаях симптоматика с течением времени медленно нарастает, что называют первичным прогрессирующим рассеянным склерозом. Другие пациенты переживают приступы, «атаки», обострения, в ходе которых имевшиеся проявления болезни усугубляются или появляются новые симптомы. Этот тип течения называют возвратно-ремиттирующим.
Общее состояние некоторых пациентов с возвратно-ремиттирующей формой постепенно ухудшается, что определяется как вторичный прогрессирующий рассеянный склероз.
К настоящему времени остается неясным, почему у одних людей это заболевание развивается, а у других нет. Предполагается, что патогенетическую роль могут играть средовые (экологические) и наследственные факторы. А поскольку механизмы развития неизвестны, то в отношении рассеянного склероза (и многих других этиопатогенетически неясных болезней) существует масса устойчивых мифов и заблуждений. В данной статье рассмотрим девять основных из них.
- Любой человек с рассеянным склерозом нуждается в инвалидном кресле-каталке
Это именно миф. В действительности, как разъясняет Общество изучения рассеянного склероза, все наоборот: большинство пациентов обходятся без инвалидного кресла.
По данным PubMed Central (база данных Институтов здравоохранения США. – прим. Лахта Клиники), через 15 лет от момента установления диагноза лишь 20% больных рассеянным склерозом вынуждены пользоваться креслом-каталкой, костылями или подпоркой для хоьбы. Этим медико-статистическим исследованием занималась, в частности, врач-невролог Лорен А. Ролак.
В материалах Общества изучения рассеянного склероза отмечается: «Когда болезнь начинает ограничивать вашу подвижность, возможно, будет трудно решиться на использование палочки для ходьбы, специального скутера или кресла-каталки. Но когда вы начнете пользоваться чем-то из этих средств, то быстро убедитесь, – как убедились многие люди до вас, – насколько это просто и насколько это помогает сохранить свою независимость».
- При рассеянном склерозе невозможно работать
И это – миф. Многие пациенты с рассеянным склерозом годами остаются незаменимыми членами своих рабочих коллективов и команд. Да, проблемы возможны, и некоторые люди могут столкнуться с необходимостью пересмотра дальнейших карьерных путей и планов. Однако это вовсе не является неизбежным для каждого. Сегодня «…люди с диагностированным рассеянным склерозом продолжают работать в течение длительного времени». Национальное общество изучения рассеянного склероза допускает, однако, что «некоторые заболевшие сразу решают оставить работу, услышав диагноз или пережив первое серьезное обострение; к такому решению человека нередко подталкивает семья либо лечащий врач».
Вместе с тем, этот выбор во многих случаях оказывается слишком поспешным: решение нельзя принимать на высоте симптоматики. Существует масса вариантов паллиативной терапии, постоянно разрабатываются новые технологии, стратегии контроля болезни, а также ресурсы правовой защиты и общественной поддержки. В совокупности все это поможет вам сохранять за собой рабочее место как можно дольше.
Действительно, привычная работа идет больным на пользу, что также было подтверждено специальными исследованиями: «Вдобавок к обеспечению финансовой безопасности, трудоустройство способно внести значительный вклад в физическое и психическое благополучие людей, страдающих рассеянным склерозом, поскольку является источником социального взаимодействия и поддержки, чувства идентичности, наличия целей и перспектив».
Прим. Лахта Клиники. С 2019 года в Российской Федерации реализуется проект «Неограниченные возможности», задачей которого выступает обеспечение трудоустройства пациентов с рассеянным склерозом. Программу осуществляет Межрегиональное Московское общество рассеянного склероза при активном участии ряда общественных и коммерческих организаций.
- Рассеянный склероз развивается только у пожилых людей
В действительности у большинства пациентов с рассеянным склерозом первые симптомы появились в возрасте от 20 до 40 лет. И хотя процесс может начаться на любом этапе жизни, случаи манифестации после 50 лет являются сравнительно редкими. Вместе с тем, авторы одного из исследований обращают внимание на то, что дифференцировать начало рассеянного склероза от других подобных заболеваний у людей пожилого возраста может быть очень непросто, поэтому такие случаи на самом деле могут оказаться гораздо более частым явлением, чем принято считать.
- Людям с рассеянным склерозом нельзя выполнять физические упражнения
Неправда. Физическая активность помогает контролировать симптомы, продлевая баланс и силу.
Миф о том, что при рассеянном склерозе любые упражнения невозможны или противопоказаны, очень распространен. В базе PubMed есть публикации, авторы которых отмечают: некоторые больные с диагностированным рассеянным склерозом сворачивают всякую физическую активность, опасаясь, что она может спровоцировать усугубление симптоматики. На самом же деле: «Физические упражнения должны рассматриваться как безопасное и эффективное средство реабилитации больных рассеянным склерозом. Полученные доказательства свидетельствуют о том, что индивидуализированные и контролируемые врачом комплексы упражнений позволяют поддерживать и улучшать форму, функциональные возможности и качество жизни в целом, равно как и редуцировать те симптомы, которые при данном заболевании поддаются редукции».
В прошлом году Национальное общество изучения рассеянного склероза в сотрудничестве с группой экспертов опубликовало подробные рекомендации для пациентов, касающиеся физической активности. Кроме прочего, в рекомендациях подчеркивается:
«Работники здравоохранения должны разъяснять больным необходимость уделять [как минимум] 150 минут в неделю физическим упражнениям, и столько же – активному отдыху. […] Выходить на этот уровень следует постепенно, отталкиваясь от индивидуальных возможностей, предпочтений и безопасности пациента».
Совершенно необходимо проконсультироваться с врачом, прежде чем приступать к новому образу жизни и осваивать системы упражнений.
- Если мои симптомы минимальны, никакие лекарства мне не нужны
Согласно современным публикациям экспертов, лечение при рассеянном склерозе должно проводиться даже в тех случаях, когда болезнь протекает малосимптомно.
На ранних этапах развития заболевания симптоматика и в самом деле может не причинять ощутимых проблем. Однако безотлагательное начало лечения под долгосрочным постоянным наблюдением врача способно замедлить прогрессирование симптомов.
Этот эффект также был специально исследован, и в 2016 году были опубликованы данные, согласно которым «Имеются статистические ассоциации между ранним начало лечения и более благоприятным клиническим исходом».
- Женщины с рассеянным склерозом должны избегать беременности
Еще одно распространенное заблуждение заключается в том, что рассеянный склероз может снижать фертильность и создавать проблемы с вынашиванием беременности. Это именно заблуждение.
Как поясняют специалисты Multiple Sclerosis Trust, «беременность не должна связываться с высоким риском на том лишь основании, что у будущей матери выявлен рассеянный склероз. Если вы страдаете этим заболеванием, вероятность выкидыша или врожденных аномалий не отличается от среднестатистического уровня в общей популяции».
Более того, при возвратно-ремиттирующем типе течения беременные пациентки переживают рецидивы и обострения реже, чем обычно. Риск обострения возвращается к исходному уровню лишь полгода спустя после родов.
В 2019 году Association of British Neurologists опубликовала консенсусное руководство по ведению беременности у женщин с рассеянным склерозом, – на всем протяжении, начиная от консультирования на этапе планирования семьи и до послеродового сопровождения. Кроме прочего, авторы рекомендуют не прерывать поддерживающую медикаментозную терапию в связи с тем, что планируется деторождение в будущем.
- Если у меня рассеянный склероз, он будет и у моих детей
Наследственный фактор имеет определенное значение, однако рассеянный склероз не является собственно генетической болезнью и не передается напрямую, сколько-нибудь предсказуемым образом, от родителей к детям.
Накопленные наблюдения показывают, что если у одного из гомозиготных близнецов начинается рассеянный склероз, риск развития той же болезни у второго близнеца варьирует в пределах 20-40%. Для гетерозиготных близнецов риск и того меньше: 3-5%.
Иными словами, гены как-то вовлечены в развитие болезни, однако главный пусковой механизм все же не в них.
Согласно актуальным данным Общества по изучению рассеянного склероза, при наличии этого заболевания у одного из родителей ребенок тоже заболевает в 1 случае из 67. Для детей со здоровыми обоими родителями аналогичный показатель составляет примерно 1:500.
Таким образом, риск действительно выше, однако это никоим образом не является абсолютным противопоказанием.
- Люди с рассеянным склерозом должны исключить все источники стресса и тревоги
Да, жизнь в т.н. «ситуации хронического стресса» в некоторых случаях может утяжелять течение болезни. Правда и то, что люди с рассеянным склерозом более предрасположены к повышенной тревожности.
Однако полностью исключить стрессы с тревогами невозможно.
Специалисты рекомендуют искать более эффективные способы совладания и преодоления стрессов. В недавно опубликованной брошюре говорится о том, что «Стрессов нельзя, – и не нужно, – панически избегать. Другое дело, что хорошее овладение способами снижать интенсивность переживаний будет работать на нас, а не против».
Похожий миф состоит в том, что стрессогенная жизнь может увеличить риск развития рассеянного склероза. До сих не получено никаких подтверждений этого.
- Рассеянный склероз всегда фатален
Этот вопрос также изучался специалистами.
Рассеянный склероз – хроническое, пожизненное заболевание. Средняя продолжительность жизни у заболевших меньше примерно на 7 лет, чем популяционный показатель. Но сама по себе эта болезнь не является летальной. Более того, в выборках людей, заболевших много десятилетий назад, средняя продолжительность жизни меньше, чем в когортах заболевших в более поздние годы. Это говорит о том, что продолжительность жизни у больных рассеянным склерозом, в среднем, постепенно увеличивается.
И она все меньше будет отличаться от среднестатистического уровня – по мере появления новых научных данных и разработки новых терапевтических стратегий.
По материалам сайта Medical News Today
Мы уже публиковали большой материал на тему, ошибается ли МРТ. Если говорить коротко, то процент ошибок МРТ зависит в меньшей степени от качества аппаратуры, и в большей степени — от уровня квалификации врача-рентгенолога (радиолога), который анализирует снимки МРТ исследования. Давайте посмотрим, какие распространенные ошибки расшифровки МРТ встречаются в практике врачей, а также расскажем, что делать при врачебных ошибках.
ТИПИЧНЫЕ ОШИБКИ МРТ ГОЛОВНОГО МОЗГА
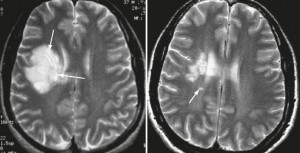
Ошибочный диагноз рассеянный склероз. Болезни, похожие на рассеянный склероз на МРТ – это дисциркулярторная энцефалопатия, различные виды васкулитов, ангиопатий, и т.д. Эти заболевания проявляются множественными очагами в белом веществе. Такж не всегда множественные очаги демиелинизации в головном мозге на МРТ представляют собой рассеянный склероз.
Неточное описание МРТ при рассеянном склерозе. В заключении МРТ при рассеянном склерозе должно быть точно указано количество и размеры перивентрикулярных, юкстакортикальных, субтенториальных очагов; характеристики контрастного усиления при рассеянном склерозе, МРТ-признаки активности рассеянного склероза.
Киста или опухоль головного мозга? Часто врачи не могут разобраться в том, что нашли на МРТ – кисту или опухоль мозга. Здесь поможет только опытный диагност – нейрорадиолог со стажем.
Не установлена причина эпилепсии у детей. МРТ головного мозга при эпилепсии у детей требует более тщательного анализа, и ее правильная расшифровка – дело высокой квалификации. Неопытный рентгенолог может проглядеть тонкие, скрытые изменения (фокальная кортикальная дисплазия, гетеротопия серого вещества и т.д.)
Диагностические ошибки при микроаденоме гипофиза. Увы, этот диагноз зачастую ставится по МРТ необоснованно. Причина тому – плохое знакомство врачей с нормальными вариантами строения гипофиза.
Ошибки при диагностике ВИЧ-инфекции. Если у вас ВИЧ-инфекция — расшифровка снимков МРТ может быть очень сложной. Нужно исключить многочисленные ВИЧ-ассоциированные инфекции и опухоли.
Ошибочный диагноз микроцефалии, гидроцефалии и врожденных пороков головного мозга. Все эти состояния требуют точного знания детской рентгенологии, без большого опыта в расшифровке МРТ у детей высок шанс ошибиться.
Ошибочный диагноз рака мозга, глиобластомы, опухоли головного мозга. Иногда за опухоль принимаются другие состояния – инсульт, кровоизлияние, псевдотуморозная форма рассеянного склероза и т.п. Нередко в заключении МРТ нечетко описана локализация опухоли, ее размеры, степень контрастного усиления опухоли и т.д. – все это влияет на точность диагностики.
Псевдотуморозная форма рассеянного склероза — болезнь Шильдера. Как правило, по МРТ ставится неверный диагноз опухоль мозга.
Первичное заключение по МРТ — рассеянный склероз. Экспертный пересмотр МРТ снимков и анализ клинической картины установил правильный диагноз: системный васкулит.
ЧТО ДЕЛАТЬ, ЕСЛИ ДИАГНОЗ НЕВЕРНЫЙ?
Показать снимки МРТ другим специалистам! Можно обратиться к опытным врачам-нейрорадиологам и послать им МРТ с диска на повторную консультацию. Например, врачи Национальной телерадиологической сети осуществляют пересмотр результатов МРТ и выдают свое экпертное заключение по МРТ головного мозга. Этой службой пользуются не только пациенты, но и российские клиники. Сложные и спорные диагностические случаи стекаются к узким специалистам. Получить Второе мнение по МРТ головного мозга просто — достаточно взять диск с записью МРТ и загрузить его через специальную форму.
Читать подробнее о Втором мнении по КТ и МРТ
Читать подробнее о телемедицине
Кандидат медицинских наук, член Европейского общества радиологов
Ирина Вадимовна Казанцева, врач-невролог, к. м. н. , заведующая 1-м неврологическим отделением ФГБУ «Клиническая больница №1» Управления делами Президента РФ (Волынская), рассказала Институту медицинских коммуникаций (ИМК) о том, с чем сталкиваются молодые пациенты, как вести полноценную жизнь с неврологическим заболеванием и почему рассеянный склероз — не приговор.
Институт медицинских коммуникаций был основан в Париже в 1992 г. с целью качественного улучшения коммуникации в медицинской и фармацевтической деятельности. Целью проекта стало – выравнивание стандартов и порядков оказания медицинской, включая лекарственной, помощи для населения всех стран мира.
Деятельность института является некоммерческой и несет в себе образовательные мотивы, направленные на имплементацию современных методов лечения, управления и контроля за медицинской отраслью.
Целевые аудитории Института — врачи, организаторы здравоохранения, пациенты, СМИ, представители органов законодательной и исполнительной властей, фармацевтические и медицинские компании.
Институт объединяет усилия всех заинтересованных лиц и организаций в области здравоохранения для повсеместного улучшения здоровья населения.
ИМК: С какими проблемами к вам чаще всего попадают пациенты?
Ирина Вадимовна: Около половины всех больных поступают с хронической сосудистой мозговой недостаточностью. 30 % составляют пациенты с различными видами боли: с болевыми синдромами в спине, лицевыми и головными болями. В последнее время увеличился поток больных с редкими нейродегениративными патологиями: болезнь Альцгеймера, болезнь Пика. В рамках различных неврологических патологий к нам также поступают пациенты с рассеянным склерозом.
ИМК: Наверное, каждому возрасту соответствуют свои неврологические заболевания?
Ирина Вадимовна: 20% наших больных – старше 80 лет. Чем взрослее пациент, тем больше вероятность, что у него накоплены какие-то генетические дефекты или возрастные изменения, которые вызывают проблему.
Последние несколько лет мы стали глубоко заниматься когнитивным нарушениям. К нам приходят пациенты в возрасте и 30, и 40 лет с жалобами на плохую память. У нас есть наработки и обследования, которые могут показать, что нарушения памяти у данного пациента значительно превышают порог, существующий в этой возрастной группе.
У молодого пациента чаще всего эти проблемы связаны с невротическими нарушениями. Все мы живем в состоянии стресса и иногда мозг просто не в состоянии усваивать информацию и отметает ее, как ненужную. Наша задача – выявить причину нарушений. Если это невроз, то мы даем соответствующие рекомендации: в зависимости от причины назначаем легкие ноотропные или антиоксидантные средства, рекомендуем процедуры, помогающие расслабиться, проводим занятия с нейропсихологом.
ИМК: Как строится работа врача с молодыми пациентами с неврозами?
Ирина Вадимовна: Задача невролога – разделить пациентов на две категории: с органическим поражением нервной системы и с неврозом. У обоих категорий могут быть те же симптомы: головные боли, головокружения, но причины разные.
Нередко больные недоумевают: «Я пришла к вам с головной болью, а вы говорите, что причина в том, что я не могу справиться со своим эмоциональным стрессом». Мы должны обследовать пациента и показать, что причина головных болей или болей в сердце чисто эмоциональная.
ИМК: Как Вы относитесь к распространенной сегодня практике самолечения?
Ирина Вадимовна: Мне очень не нравится, когда больные начинают сидеть на форумах, читать аннотации к препаратам. Это значит, что пациент не нашел врача, который бы стал ему помощником, советчиком, другом. Специалист должен спрогнозировать, предупредить, помочь справиться с симптомами. Как правило, на форумах помощи ищут те, кому не объяснили, что и как делать, или люди с печальным опытом общения с медициной. Наш пациент не должен читать обсуждения на форумах. Он должен найти своего доктора или лечебное учреждение, где сделают все возможное для сохранения его здоровья.
ИМК: Какими принципами в работе с пациентами Вы руководствуетесь?
Ирина Вадимовна: Сама атмосфера нашей больницы оказывает психотерапевтический эффект и помогает пациенту расслабиться. Наше лечебное учреждение – островок тишины в бурной Москве. На территории растут вековые деревья, поют птицы, скачут белки. У пациентов не складывается ощущение, что они находятся в больнице, скорее – в санаторно-курортном учреждении. Даже наши сотрудники часто надевают цветные халаты вместо белых, чтобы не создавать впечатления стандартной больницы, которая ассоциируется с неприятными запахами, болью, слезами.
Наше отделение исповедует принцип: если после общения с врачом пациенту не стало легче, значит он был не у врача. Применительно к рассеянному склерозу у нас есть правило: о каждом пациенте, которому мы поставили этот диагноз, еще пока он наблюдается у нас, мы сообщаем в Центр рассеянного склероза в Москве. Это координационный центр, который ответственен за бесплатное обеспечение наших граждан дорогостоящими лекарственными препаратами. В тот момент, когда пациенту потребуется перейти на противорецидивную терапию, о нем уже будут знать и, таким образом, он сразу же сможет получить все необходимые препараты.
ИМК: Требуют ли пациенты с такой неврологической патологией, как рассеянный склероз, особенного отношения?
Ирина Вадимовна: Это написано во всех манускриптах, посвященных рассеянному склерозу, это видим и мы: нет двух пациентов с рассеянным склерозом, у которых были бы общие проблемы. Больные все разные. Не встретишь и общих симптомов: кто-то пришел с преходящей слепотой на один глаз, кто-то – с перекошенным лицом, потому что у него нейропатия лицевого нерва, у кого-то рассеянный склероз дебютировал через лицевые боли – тригеминальную невралгию.
Для пациента с рассеянным склерозом сегодня созданы все необходимые сервисы. Самое главное, он должен понимать необходимость лечения и регулярно наблюдаться у доктора.
ИМК: Сколько лет может длиться период от манифестации заболевания до инвалидизации пациента?
Ирина Вадимовна: Рассеянный склероз может протекать практически без обострений, а может рецидивировать регулярно.
У меня есть пациентка, которую я веду 18 лет. Долгие годы даже близкие не знали, что у нее такое серьезное заболевание. За 18 лет на фоне применения противорецидивной терапии у нее не было обострений. Она за рулем, работает, у нее нет никакого неврологического дефекта. А есть пациентка, которой диагноз поставлен 2 года назад, и она по 3-4 раза в год попадает к нам с обострениями.
Многое зависит от того, как человек себя ведет, и насколько глубоко он прислушивается к нашим рекомендациям. У нас была одна пациентка, который мы поставили диагноз «рассеянный склероз». Она прошла отбор и собиралась ехать на реалити-шоу в Мексику, где безумная жара, солнце, физическая нагрузка, которая ей была категорически запрещена. Но она решила, что для нее это важнее, и поехала.
В медицинской практике выделены благоприятные и неблагоприятные прогностические признаки. Считается, что чем раньше заболел человек, тем мягче и благополучнее будет течение рассеянного склероза. Пол тоже оказывает влияние: у женщин болезнь встречается чаще и протекает мягче. Даже по тому, какой первый симптом развивается у человека, можно судить о развитии заболевания. И тем не менее, при рассеянном склерозе все очень индивидуально. Эта болезнь – как детектив: несмотря на то, что ее много изучают, многое описано, вопросов возникает еще больше.
ИМК: Терапия назначается пациентам тоже индивидуально?
Ирина Вадимовна: В лечении рассеянного склероза есть две проблемы: снять обострение и клинические проявления, обусловленные появлением новой бляшки, и предотвратить рецидив. Как правило, симптомы, с которыми поступил пациент, уходят к концу лечения в стационаре. Дальше необходимо понять, когда стоит начать противорецидивное лечение, и научить пациента его проводить.
Решение о назначении того или иного препарата принимается после появления второго обострения. Сложность в том, что после снятия симптомов мы отпускаем человека домой, и не знаем, когда произойдет следующая атака рассеянного склероза. Если пациенту не удалось снять все симптомы после первого поражения, это может стать поводом назначить противорециивную терапию уже после первого эпизода.
Противорецидивные препараты имеют высокую эффективность, и государство обеспечивает этими дорогостоящими медикаментами пациентов, главное – приверженность лечению. Однако многие из них тяжело переносятся. Есть препараты из группы интерферонов, которые человек колет ежевечерне или с более редкой частотой, и каждый раз после введения препарата пациент испытывает симптомы, похожие на атаку гриппа: ночью у него повышается температура, он испытывает мышечные боли, а пропустить инъекцию нельзя.
Если человеку принципиально не подходит какое-то лекарственное средство, мы имеем возможность заменить его на препарат другой группы. Все эти проблемы индивидуальны, но решаемы. Много зависит от того, как человек будет соблюдать режим лечения. Некоторые бросают, и через какое-то время попадают к нам с обострением.
ИМК: Сталкиваются ли врачи со сложностями при работе с пациентами с рассеянным склерозом?
Ирина Вадимовна: Обучить пациента, рассказать, как жить с болезнью, – сложная задача. Но пациенты с рассеянным склерозом – бойцы, они редко опускают руки, всегда приходят к врачу с надеждой.
Мы стараемся не ставить жестких ограничений. Если у пациента есть возможность получить маленькое удовольствие от жизни, мы этого не запрещаем. Например, человек спрашивает, может ли он поехать путешествовать. Мы стараемся изыскивать варианты, чтобы не ограничивать человека полностью, не изменять качество жизни в худшую сторону.
Часть своего рабочего времени наши доктора проводят на телефоне с пациентами. Если у больного появились вопросы, он или его родственники всегда могут нам позвонить и обсудить любую возникшую проблему.
http: //www. instmedcom. org/news/esli-posle-obshcheniya-s-vrachom-pacientu-ne-stalo-legche-znachit-byl-ne-u-vracha
22 апреля 2015 г.
Кафедра неврологии и нейрохирургии Ярославской государственной медицинской академии
Синдром Шегрена и рассеянный склероз: сходство и различия
Журнал:
Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2012;112(2‑2): 69‑74
Как цитировать:
Пизова Н.В.
Синдром Шегрена и рассеянный склероз: сходство и различия. Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски.
2012;112(2‑2):69‑74.
Pizova NV. The Sjögren’s syndrome and multiple sclerosis: similarity and differences. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2012;112(2‑2):69‑74. (In Russ.).

?>
В клинической практике часто появляются затруднения в проведении дифференциального диагноза рассеянного склероза (РС) и других заболеваний с поражением центральной нервной системы, при которых наблюдается сходство клинических и томографических признаков, особенно в дебюте заболевания [1, 28, 49]. Так, S. Watanabe и соавт. [53] длительно наблюдали женщину, у которой в 38 лет постепенно развился медленно прогрессирующий спастический монопарез левой ноги, и ей было трудно ходить; в 40 лет при клиническом осмотре были выявлены замедление речи, вертикальный нистагм, спастичность в руках и ногах и монопарез левой ноги, повышенный нижнечелюстной рефлекс, гиперрефлексия сухожильных рефлексов и положительные двусторонние рефлексы Гофмана и Бабинского. При лабораторном обследовании определялись положительные титры антинуклеарных антител и anti-SS-A/Ro-антитела. В цереброспинальной жидкости (ЦСЖ) отмечались наличие олигоклональных полос и повышенный показатель IgG. На МРТ определялись множественные бляшки в белом веществе головного мозга и стволе, которые не накапливали гадолиний. Дополнительно наблюдалась сухость глаз, и только после проведенной биопсии пациентке был выставлен диагноз синдрома Шегрена (СШ), хотя течение заболевания у этой пациентки очень напоминало хронический прогрессирующий РС и требовало проведения дифференциального диагноза. Ошибочный диагноз РС, к сожалению, выставляется в 5-10% случаев [50].
СШ и РС — это хронические иммуноопосредованные заболевания с обострениями и ремиссиями, развивающиеся у лиц молодого возраста, патогенез которых до сих пор недостаточно известен. Эти нозологические формы имеют сходство этиологических, патогенетических, клинических и нейровизуализационных показателей. Для них характерны мультифакториальная этиология; аутоиммунный, воспалительный и нейродегенеративный процессы в качестве основных патогенетических механизмов; выраженная вариабельность клинической картины и часто непредсказуемый прогноз.
Аутоиммунные механизмы имеют большое значение в патогенезе СШ и РС (табл. 1).

СШ и РС — хронические воспалительные заболевания, причем РС характеризуется Th1-типом иммунного ответа, а СШ — Th1- и Th2-опосредованным типом иммунного ответа [2, 16, 22-25, 31, 40, 48] (Th1 — ИЛ-2, ИЛ-3, лимфотоксин, ИФ-γ, ГМ-КСФ, фактор некроза опухолей α (ФНО-α); Th2 — ИЛ-4, ИЛ-5, ИЛ-6, ИЛ-9, ИЛ-10, ИЛ-13, ИЛ-3, ИФ-γ, ГМ-КСФ, ФНО-α)[1].
СШ — системное аутоиммунное заболевание неизвестной этиологии, характеризующееся лимфоплазмоклеточной инфильтрацией секретирующих эпителиальных желез с наиболее частым поражением слюнных и слезных желез [2, 28]. У больных c первичным СШ в сыворотках обнаруживаются различные антитела. Неврологические проявления при СШ очень часто схожи с клинической картиной РС. При обоих заболеваниях у пациентов могут выявляться гипестезия, спастичность, гиперрефлексия, атаксия, корешковые нарушения, гемипарезы или гемиплегия, дизартрия, мозжечковые нарушения речи, нистагм, межъядерная офтальмоплегия и др. У пациентов с СШ с поражением спинного мозга могут развиться нижний парапарез, тетрапарезы, острая или подострая поперечная миелопатия, хроническая прогрессирующая миелопатия, нейрогенный мочевой пузырь, нарушения функции тазовых органов, синдром Броун-Секара. Если у больных с СШ в патологический процесс будет вовлечен зрительный нерв, то может быть монокулярная или бинокулярная потеря зрения или неврит/нейропатия зрительного нерва. Некоторые симптомы поражения ЦНС представлены как при РС, так и при СШ (табл. 2).

У большинства больных с СШ преобладают нефокальные нейропсихологические нарушения [37]. Так, по данным J. Anaya и соавт. [6], при наблюдении 120 пациентов с первичным СШ согласно Европейским критериям у 3 из них поражение ЦНС было схожим с другими неврологическими заболеваниями — РС, оптическим невритом и осложненной мигренью. У всех этих больных выявлялись повышенный уровень anti-Ro-антител. В литературе [9] описан случай развития оптиконейромиелита Девика у пациентки с первичным СШ, в другом наблюдении [20] у пациентки в 10-летнем возрасте отмечался неврит правого зрительного нерва, в последующие годы в патологический процесс были вовлечены оба зрительных нерва и продолговатый мозг, а диагноз СШ был выставлен позднее, когда появился сухой синдром. Схожесть в клинической картине отметили и C. Iñiguez и соавт. [26], которые среди 100 пациентов с РС выявили 2 больных женского пола, имеющих ксерофтальмию и ксеростомию и позитивные Ro-антитела. У одной из этих женщин регистрировались периодически возникающие эпизоды слабости в левых конечностях и атаксия, а на МРТ головного мозга — гиперинтенсивные очаги в перивентрикулярном белом веществе. У второй пациентки с диагнозом РС (выставлен в 53 года) определялись множественные гиперинтенсивные очаги на МРТ головного мозга и сухой синдром.
МРТ головного мозга у пациентов с СШ и поражением ЦНС могут иметь схожую с РС нейровизуализационную картину (табл. 3).

B. Thong и N. Venketasubramanian [47] наблюдали 40-летнюю пациентку с множественной неврологической симптоматикой со стороны спинного и головного мозга, у которой на МРТ головного и спинного мозга во время обострения выявлялись гиперинтенсивный сигнал и отек спинного мозга. Позднее у нее стали определяться антинуклеарные антитела и anti-Ro-антитела, а затем сухой синдром, что позволило выставить диагноз СШ. Также наличие повреждения головного мозга по данным МРТ показано [37] у неврологически асимптомных пациентов с СШ в виде мелких очагов в белом веществе головного мозга.
При СШ в патологический процесс может вовлекаться и спинной мозг (табл. 4), что проявляется развитием поперечной миелопатии, часто рецидивирующей или хронической прогрессирующей, нарушениями функции тазовых органов, реже встречаются синдром Броун-Секара.

Некоторые авторы полагают, что эти антитела представляют результат перекрестных реакций антител против миелина или вирусных антигенов с Ro/-SSA-молекулами и другими аутоантигенами. Если анти-Ro, антинуклеарные антитела, анти-н-ДНК и антитела к кардиолипинам обнаруживаются у пациентов с РС, то эти пациенты должны быть повторно обследованы на предмет ревматического заболевания, которое должно быть пролечено иммуносупрессивной терапией (цитостатики, глюкокортикостероиды).
У пациентов с СШ при иммунологическом исследовании в сыворотке выявляют повышенные титры ревматоидного фактора (РФ), антитела к растворимым ядерным антигенам Ro(SS-A), La(SS-B), причем антитела к Ro(SS-A)-антигену отмечаются у 50% пациентов, а антитела к La(SS-B)-антигену — у 40-50% [43]. Однако анти-Ro-антитела могут выявляться в 2-15% случаев и у больных РС (табл. 5) [12].

Олигоклональные полосы в ЦСЖ относятся к характерным признакам РС, они выявляются в 95% случаев и включены в диагностические критерии этого заболевания. Однако эти изменения в ЦСЖ могут наблюдаться и при СШ (табл. 6), но различия заключаются в том, что у пациентов с РС имеются многочисленные полосы, в то время как при СШ только 1 или 2 полосы.

Исследование ЦСЖ у 17 пациентов с первичным СШ [19, 51] показало, что у 6 из 8 пациентов с клиническими проявлениями поражения нервной системы и у 5 из 9 пациентов без вовлечения нервной системы был выявлен интратекальный синтез олигоклональных полос IgG. Интратекальный синтез противовирусных IgG-антител к вирусам кори, эпидемического паротита, вирусу простого герпеса наблюдался у 8 из 17 пациентов с СШ и у 7 из 12 с РС. В ЦСЖ IgG-антитела к миелину были обнаружены у 3 из 12 больных РС и ни у кого с СШ.
В недавнем исследовании, проведенном в Швеции методом свободной выборки, были отобраны 30 пациентов с РС и исследованы на наличие СШ согласно Копенгагенским критериям. У 5 из этих больных регистрировался сухой кератоконъюнктивит, у 1 — ксеростомия и у 3 — гистологически подтвержденный сиалоаденит со снижением выработки слюны, однако ни у одного из этих больных не был диагностирован СШ [42]. В другом исследовании [52] среди 12 пациентов с ремиттирующим РС, проживающих в Азии, были выявлены 6 лиц, полностью соответствующих диагнозу первичного СШ. В то же время J. de Seze и соавт. [15], изучая частоту СШ у 60 пациентов с первично-прогрессирующим РС согласно клиническим, лабораторным, инструментальным диагностическим критериям и результатам биопсии, выявили у 10 (16,6%) наличие 4 и более критериев диагноза СШ. Выявленная частота превышает общепопуляционную (1-5%). В другой работе [39] при обследовании пациентов с диагнозом первично прогрессирующего РС на наличие у них диагностических критериев СШ с использованием Европейских критериев СШ, теста Schirme, сцинтиграфии слюнных желез, биопсии слюнных желез и серологических тестов (антитела Ro/SS-A, La/SS-B и антинуклеарные) у 9 больных РС был диагностирован СШ (не менее 4 классификационных критериев). Все эти пациенты — женщины, средний возраст которых на момент появления симптомов составил 46,6 года. Спастический парапарез наблюдался у всех из них, а на МРТ спинного мозга у большинства выявлялись изменения, однако anti-Ro- и anti-La-антитела были негативными в большинстве случаев. Другие авторы [17, 35, 36] среди пациентов с РС также определяли как отдельные симптомы, характерные для СШ, так и диагностировали СШ как нозологическую форму, в то время как в крупном исследовании, проведенном J. Noseworthy и соавт. [38], среди 192 пациентов с РС не было выявлено ни одного больного, имеющего клинические проявления СШ.
В настоящее время в литературе дискутируется вопрос о влиянии патогенетической терапии на течение заболевания [50]. Так, L. de Santi и соавт. [13] наблюдали 48-летнюю женщину с ремиттирующим РС, с хорошим ответом на интерферон 1а-бета и развившимся через 29 лет после постановки диагноза РС сухим синдромом, который был подтвержден инструментально и по данным биопсии.
Таким образом, у пациентов с СШ и РС достаточно часто определяются схожие данные клинических, нейровизуализационных и лабораторных исследований, что нередко создает трудности в проведении дифференциального диагноза между этими нозологическими формами.
[1]Использованы следующие сокращения: ИЛ — интерлейкин, ИФ — интерферон, Th — T-лимфоциты хелперы, ГМ-КСФ — гранулоцитарно-макрофагальный колониестимулирующий фактор.

Как правило, дебют болезни происходит в молодом возрасте, до 45 лет, но в настоящее время описаны случаи развития данной патологии и в детском, и в пожилом возрастах. Чаще заболевают женщины. Кроме того, выявлена закономерность более частого развития заболевания в странах с хорошими санитарными и гигиеническими условиями.
Некоторые ученые связывают это с поздним созреванием иммунитета у детей, растущих в благополучной санитарной обстановке. Нет однозначного мнения о наследственной его природе. Однако, доказано, что основными факторами риска являются хронические стрессовые ситуации и инфекции (вирус Эпштейна–Барр). Важными являются пониженный уровень витамина D, курение, факторы окружающей среды, питание.

Важным фактором для успешного лечения рассеянного склероза является его диагностика на ранней стадии развития.
Как выявить рассеянный склероз самостоятельно
Данная патология, как правило, выявляется по характерным симптомам и при сборе анамнеза. Довольно часто у больных выявляются признаки поражения пирамидного тракта: парапарез, монопарез, гемипарез.
Характерны оптический неврит, горизонтальный и вертикальный нистагмы, диплопия. Вестибулярные изменения при поражении структур мозжечка, спастический паралич, скандированная речь и макрография, статическая и динамическая атаксия, тремор, изменения чувствительности, симптом Лермитта, изменения функции тазовых органов, в том числе сексуальной, изменения настроения, психических и интеллектуальных функций.

В связи с таким разнообразием проявлений заболевания, пациенту следует при наличии любых неврологических изменений, а особенно при сочетании нескольких, обратиться за консультацией к квалифицированному неврологу. Самостоятельно можно лишь заподозрить рассеянный склероз при наличии вышеперечисленных клинических форм, но диагностика должна проводиться в медицинском учреждении.

Диагностика РС в лечебном учреждении
Выделяют основные формы течения РС:
- Ремиттирующий, характеризуется периодами обострения и ремиссии, которая может длиться до нескольких лет.
- Вторичный прогрессирующий РС, в этом случае также выделяют стадии обострения и ремиссии, но характерно наступление стадии хронического прогрессирования, с усиливающейся остаточной симптоматикой.
- Первично — прогрессирующий рассеянный склероз, постоянное усиление признаков изменения ЦНС, без обострений и ремиссии.
Достоверная постановка диагноза рассеянный склероз возможна только в стенах лечебных учреждений, достаточно оснащенных современной аппаратурой и имеющих в штате высококвалифицированных специалистов-неврологов.
На данный момент не существует специфического для РС теста или маркера, кроме своеобразного клинического течения и характерных морфологических изменений, однако, врачами-неврологами используется так называемые шкалы.
В них достоверно рассеянный склероз может быть выявлен при соблюдении обязательного требования — «диссеминации во времени и месте». Заключается оно в появлении не менее двух очагов патологического процесса, которые разбросаны во времени не меньше, чем на один месяц. Чаще всего для этой цели используются шкала критериев Позера.
Критерии Мак-Дональда
Новые характеристики для постановки диагноза рассеянный склероз, в которых впервые начали использовать результаты МРТ для подтверждения рассеивания процесса в пространстве и во времени.
На сегодняшний день, важнейшими методами для постановки диагноз РС, являются:
- магнитно-резонансная томография головного и спинного мозга;
- анализ наличия олигоклональных групп иммуноглобулинов G (IgG) в спинно-мозговой жидкости (СМЖ);
- а также оценка изменения вызванных потенциалов (ВП).
Самым главным инструментом для диагностики мультиочагового процесса в мозге считается МРТ, но эти изменения не являются специфичными только для РС, часто они выявляются при других заболеваниях ЦНС.
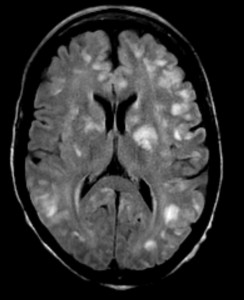
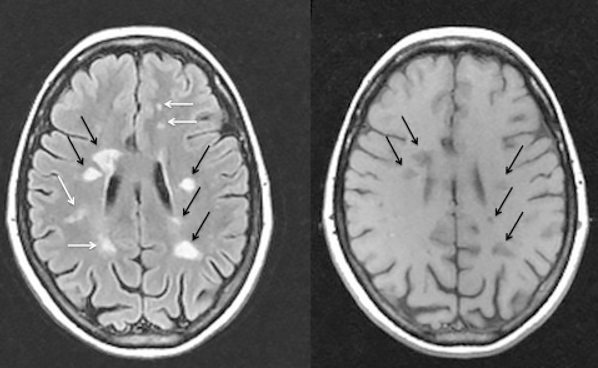
МРТ-критерии рассеивания процесса в пространстве следующие: обнаружение одного Т1-гиперинтенсивного очага, либо девяти Т2 очагов; одного субтенториального очага; или одного и более очагов около коры головного мозга; а также трех и более паравентрикулярных очагов.
МРТ очаги рассеянного склероза
При наличии хотя бы трех из этих критериев можно говорить о диссеминации процесса в пространстве. Касательно разобщения во времени, критерии следующие: обнаружение нового Т1 очага, через 3 месяца после предыдущей атаки, либо дополнительные Т2 очаги также через 3 месяца после клинических проявлений.
Необходимо отметить, что при достоверном рассеянном склерозе данные МРТ недостаточно сопоставимы с клиникой. Новые очаги в мозге возникают чаще, чем клинические обострения.


Шкала EDSS
Еще одна шкала, характеризующая состояние больного рассеянным склерозом, носит название EDSS. В ней находят отражения функциональные нарушения, также она помогает оценить тяжесть инвалидизации пациента.
| Баллы по шкале EDSS | Клиническая картина |
|---|---|
| 1.0-1.5 | Нет нарушений. |
| 2.0-2.5 | Амбулаторный пациент, с минимальными или незначительными нарушениями. |
| 3.0-3.5 | Пациент с умеренными нарушениями, может присутствовать слабость, монопарез. |
| 4.0 | Достаточно выраженная слабость, но больной может пройти без отдыха 500м, обслуживает себя полностью сам. |
| 4.5 | Пациент может пройти самостоятельно до 300м в день, необходима минимальная помощь. |
| 5.0 | Пациент может работать, но неполный рабочий день, самостоятельно способен пройти 200м. |
| 5.5 | Занятость также неполный рабочий день, может пройти 100м без поддержки и отдыха. |
| 6.0 | Ходит только с помощью, на расстояние 100м, поддержка односторонняя. |
| 6.5 | Возможна только ходьба до 20м, с двусторонней поддержкой |
| 7.0 | Передвижение только в кресло-коляске, может самостоятельно ей управлять весь день. |
| 7.5 | Передвигается только в кресле-коляске и только с помощью, ограниченное время. |
| 8.0 | Активность пациента только в пределах кровати или кресла, обслуживает себя, используя руки. |
| 8.5 | Больной старается использовать руки в обслуживании, но требуется помощь. |
| 9.0 | Пациент находится только в кровати, сохраняется способность к общению и питанию. |
| 9.5 | Абсолютно беспомощен, невозможно общение, глотание. |
Данная шкала сопоставима с группами инвалидности. Баллы 3,0-4.5 соответствует третьей группе инвалидности, 5.0-7,0 –второй, а 7.5-9.5 первой группе.
Шкала EDSS (кликабельно)
Диагностические тесты и лабораторные анализы
Характерным для РС также будет повышение концентрации иммуноглобулинов G (IgG) и выявление олигоклональных антител в СМЖ методом изоэлектрического фокусирования. Необходимо иметь в виду, что наличие олигоклональных антител в СМЖ отмечается у больных мигренями, неврологическими проявлениями ВИЧ, воспалительными заболеваниями мозга.
В постановке диагноза также используются данные изменения характеристик вызванных потенциалов (ВП). Они не являются тестом для рассеянного склероза, но могут быть использованы как метод объективизации наличия скрытых клинически очагов у больных с вероятным 
Довольно часто при рассеянном склерозе отмечается лимфоцитарный плеоцитоз в СМЖ. Также значение имеет выявление клонов Т-клеток, чувствительных к антигенам миелина, рецепторов к цитокинам, продуктов расщепления миелина, и других участников воспаления и аутоиммунных реакций.
Перечисленные изменения не являются строго специфичными для РС, но, комплексная оценка данных клинических, иммунологических, инструментальных и биохимических методов исследования позволяет определить характер течения заболевания, стадию, остроту, эффективность проводимой терапии.
Дифференциальный диагноз РС: таблица
Дифференциальная диагностика рассеянного склероза достаточно сложна, особенно с теми заболеваниями, которым присущи свойства диссеминации процесса. Кроме того, РС не имеет ни одного характерного признака, его клиника отличается полиморфизмом, это и вызывает трудности в постановке диагноз.
В 10–15% случаев ставится ошибочный диагноз, и на самом деле пациент имеет другое схожее с рассеянным склерозом, заболевание.
| Заболевание | Дифференциальный диагноз с РС |
|---|---|
| Острый рассеянный энцефаломиелит (ОРЭМ) | Монофазное течение, инфекционное заболевание в анамнезе.
Диагноз определяется по динамике процесса. |
| Хронический боррелиозный энцефаломиелит | Сведения о контакте с клещом.
Сочетанное поражения ЦНС и периферической нервной системы. Наличие антител к боррелии в СМЖ. |
| ВИЧ | Серологическое исследование крови и СМЖ. |
| Саркоидоз | Определение ангиотензин конвертирующего энзима в анализе крови, биопсия доступного очага. |
| Антифосфолипидный синдром (АФС), синдром Шегрена, синдром Бехчета | Гемолитическая анемия, тромбоцитопения, нахождение антифосфолипидных антител, артериальные и венозные тромбозы, хроническое не вынашивание беременности. |
| Системная красная волчанка (СКВ) | Системное поражение суставов, почек, кожи, позитивная серологическая реакция («волчаночные клетки»), высокий титр антинуклеарных антител. |
| Наследственные миелинопатии (болезнь Александера, адренолейкодистрофия, суданофильная лейкодистрофия) | Данные о семейном анамнезе, нарастающий характер симптоматики, признаки поражения ЦНС и периферической НС. |
| Болезнь Лебера, синдром MELAS | Диагноз подтверждается на основании исследования метаболизма митохондрий. |
| Опухоли ЦНС | Верификация по результатам биопсии очага. |
Исходя из выше сказанного, диагностика рассеянного склероза должна проводиться с учетом всех имеющихся анамнестических, наследственных, инструментальных и лабораторных данных. При анализе информации должны быть задействованы новейшие критерии оценки и диагностические шкалы, что позволит свести к минимуму неточности в диагностике и минимизировать процент постановки неверных диагнозов.
Можно ли профилактировать рассеянный склероз (РС), какие факторы могут запустить заболевание опасна ли вакцинация от коронавируса для пациента с РС, возможна ли беременность с диагнозом рассеянный склероз – на вопросы отвечает заведующая межокружным отделением рассеянного склероза больницы Вересаева, врач-невролог Екатерина Дубченко.
Рассеянный склероз – генетическое заболевание или может развиться у любого человека?
Рассеянный склероз не является генетическим заболеванием и может возникнуть у любого человека. Факторами-провокаторами, запускающими процесс, могут стать выраженный стресс, недостаток витамина D, перенесенные герпесвирусные инфекции – в частности, цитомегаловирус или вирус Эпштейна-Барр, курение и т.п.
По наследству заболевание не передается, однако есть семейные формы рассеянного склероза. Вероятность, что человек, у которого в семье есть близкие с диагнозом РС, выше, однако «активируют» патологию факторы-триггеры, обозначенные выше.
Возможно ли человеку, имеющему в роду близкого с рассеянным склерозом, пройти генетический тест и профилактировать болезнь?
Специфического анализа предрасположенности к рассеянному склерозу нет, поскольку эта мутация не в одном гене, а в сотнях тысяч. Исследовать все эти гены нерационально.
Основная профилактика заболевания – поддержание здорового образа жизни с адекватным уровнем физической и умственной активности, снижением уровня стресса, поддержанием уровня витамина D не ниже 35 нг/мл. Больше движения, положительных эмоций и головоломок для мозга.
Относятся ли пациенты с рассеянным склерозом к группе повышенного риска при COVID-19?
Да, пациенты входят в группу риска, особенно из числа имеющих высокую инвалидизацию. По европейским рекомендациям и по рекомендациям наших специалистов вакцинация от коронавируса является крайне желательной, даже обязательной.
Побочных эффектов вакцины за полуторагодовой период наблюдения выявлено не было, в том числе у нас в МОРСе.
Прививка не может спровоцировать обострение и привести к прогрессированию заболевания, поскольку вирусный агент, содержащийся в вакцине, не является живым или ослабленным. Будучи инактивированным, он не жизнеспособен, не может ни размножаться, ни вызвать заболевание само по себе, но при этом является иммуногенным и может активировать внутреннюю защиту организма от коронавируса.
Самая распространенная реакция на вакцину от ковида – гриппоподобный синдром.
Влияет ли рассеянный склероз на продолжительность жизни?
От рассеянного склероза не умирают, но патология влияет на качество жизни человека. Объем последствий для пациента с РС зависит от течения заболевания и от того в каком возрасте оно обнаружено. Чем раньше выявлено, тем больше у организма ресурсов для компенсации.
Опасной для жизни является высокая инвалидизация, когда человек не может себя обслуживать и не получает должного ухода. На фоне этих неблагоприятных факторов могут возникать инфекции дыхательных путей, мочевого пузыря, ротовой полости, колиты, венозные проявления…
Возможно ли вылечиться от рассеянного склероза навсегда?
Нет, нельзя. Но если человек будет соблюдать все рекомендации врачей и терапия будет эффективной, есть все шансы ввести заболевание в длительную ремиссию и сохранить удовлетворительное качество жизни.
Существует метод оценки неврологических поражений при рассеянном склерозе – шкала EDSS, где 0 баллов – полнейшее здоровье, 10 – летальный исход от РС. Прогноз благоприятный, если человек начинает эффективную и подходящую ему терапию в референсе до 3,5 баллов. При таких показателях, как правило, человека практически ничего не беспокоит, при этом невролог по итогам осмотра может зафиксировать минимальный неврологический дефицит, например, отсутствие некоторых рефлексов, сам пациент диагностировать их не сможет. При этом данные нарушения не снижают качество жизни человека, а организм (головной и спинной мозг) имеет запас прочности. Если на этом этапе начать терапию, то воспалительные процессы в мозге и атрофия не будут выраженно прогрессировать.
Можно ли лечить рассеянный склероз по ОМС?
Да, любой гражданин РФ имеет право на получение такой помощи в своем регионе по ОМС. В Москве при наличии постоянной или временной регистрации пациент с РС также может получать всю необходимую терапию, в том числе на базе городских межокружных отделений рассеянного склероза.
Что включает в себя реабилитация пациентов с рассеянным склерозом?
Реабилитация требуется всем пациентам с установленным диагнозом РС с первых дней заболевания. Это как физическая, так и психологическая работа. Она направлена на поддержание физического здоровья и предотвращения психологических проблем. Зачастую пациенты, сталкиваясь с заболеванием, не готовы к такому обременению в молодом возрасте, отчего возникают депрессии, что снижает качество жизни и может привести к прогрессированию заболевания.
В особенности важна ранняя реабилитация после выхода пациента из обострения, направленная на возращение функций поврежденных зон.
Реабилитация направлена на поддержание физической независимости пациента и его психологическую адаптацию. Чем больше в головном и спинном мозге будет нейрональных связей, тем медленнее будет звучать прогрессирование заболевания: нейроны, имеющие «мостики» между собой, смогут компенсировать потерю функций «соседа».
Новые пути проведения нервных импульсов помогают поддерживать функций памяти, мышления, сохранять чувствительность и подвижность.
Физкультура мозга и тела должна включать в себя различные развивающие игры, занятия йогой и пилатесом, которые помогают развивать координацию движений, устойчивость и гармонизировать работу мышц, эффект показывает иппотерапия.
Пациентам может потребоваться помощь логопеда и нейрофизиолога, уролога.
Обязательно ли при РС страдают речевые и глотательные функции?
Не обязательно. Проявление той или иной симптоматики зависит от области поражения головного или спинного мозга.
Если очаг располагается в зоне, отвечающей за бульбарные функции, то может нарушаться глотание. Нарушение речи также может иметь множество причин: от нарушения чувствительности языка до поражения речевого центра.
Правда ли, что при рассеянном склерозе может ухудшаться зрение?
При рассеянном склерозе часто поражаются черепные нервы, как правило, в первую очередь зрительные. В подавляющем большинстве случаев поражение зрительного нерва диагностируется уже в дебюте РС.
Сам по себе зрительный нерв короткий, при длительном течении заболевания происходит его постепенная атрофия, зрительные нарушения нарастают.
Как избежать поражения зрительного нерва при рассеянном склерозе?
Избежать поражения зрительного нерва совсем нельзя, это необратимый процесс. Но чем раньше человек начинает получать терапию, тем лучше прогноз: процесс атрофии можно притормозить.
Можно ли беременеть женщине, страдающей рассеянным склерозом?
Рассеянный склероз не является противопоказанием для беременности. Возможность реализоваться как мама является очень важной для каждой женщины и, безусловно, беременность, роды и материнство оказывают позитивное влияние на психологическое состояние пациентки с РС. Это благоприятно сказывается на течении заболевания в целом.
Как планировать беременность с рассеянным склерозом?
Основное условие планирования беременности – относительно стабильное состояние, при котором как минимум год не было обострений – на терапии или без нее.
В терапии РС сегодня используются в том числе препараты, разрешенные для применения в беременность. Они безопасны для женщины и плода, поскольку не проникают через плацентарный барьер.
Однако есть лекарства, на которых категорически нельзя беременеть. Поэтому в любом случае будущей маме важно проконсультироваться со своим лечащим врачом.
При планировании беременности также надо учитывать общее состояние пациентки, ее неврологический статус. При наличии выраженных нарушений двигательных и тазовых функций могут возникнуть серьезные сложности как с вынашиванием, так и в процессе родов.
Увеличение кратности визитов к неврологу на фоне беременности не требуется, посещать врача нужно при возникновении жалоб.
При условно благополучном и компенсированном течении РС женщина может рожать самостоятельно – естественным путем.
Проблемы диагностики и лечения рассеянного склероза
Статьи
Опубликовано в журнале:
Мир Медицины »» №5-6’2000 »» Новая медицинская энциклопедия Диагностика и лечение с позиций доказательной медицины
За последнее десятилетие рассеянный склероз из неизлечимой болезни перешел в категорию частично управляемых. В этих условиях точная диагностика становится необходимым инструментом, определяющим последующее лечение. О проблемах диагностики и лечения рассеянного склероза рассказывает канд. мед. наук, доцент кафедры невропатологии и нейрохирургии СПбГМУ им. акад. И.П. Павлова Наталья Агафоновна Тотолян.
Вопросам диагностики и лечения рассеянного склероза (PC) ежегодно посвящаются десятки публикаций в отечественной медицинской литературе. Тем не менее, анализ частоты диагностических ошибок при постановке диагноза «рассеянный склероз» показывает, что эта проблема остается весьма актуальной. По данным клиники неврологии СПбГМУ им. акад. И.П. Павлова за 1998-1999 гг., частота ошибочного — ложно положительного или ложно отрицательного -диагноза при направлении в стационар составила 37% (30 случаев из 81). При этом большинство пациентов (66) имели «стаж» заболевания от 1 до 10 лет и прошли различные диагностические процедуры. Лишь у 15 имел место первый эпизод PC (дебют), именно в этой подгруппе ошибочный предварительный диагноз был установлен у 10 человек (67%).
Причины столь частых диагностических ошибок (иногда ценою в 5-10 лет) во многом определяются крайне широким спектром клинических проявлений болезни. С 1983 года в исследовательскую и клиническую практику вошли и стали общепринятыми разработанные международной группой экспертов критерии диагностики PC (табл. 1). Однако за годы их применения стало очевидным, что перечень заболеваний, сходных с PC как по клиническим проявлениям, так и по данным дополнительных методов исследования, постоянно растет (табл. 2).
Таблица 1
|
КРИТЕРИИ ДИАГНОЗА РАССЕЯННОГО СКЛЕРОЗА (C.M. POSER ET AL., 1983) |
|
| КАТЕГОРИЯ | КРИТЕРИИ |
| Клинически достоверный | 1) 2 обострения + 2 клинических очага 2) 2 обострения + 1 клинический очаг +1 параклинический очаг* |
| Достоверный, подтвержденный лабораторно | 1) 2 обострения + 1 клинический или параклинический очаг + олигоклональные полосы или повышенный синтез IgG в ЦСЖ 2) 1 обострение + 2 клинических очага+ олигоклональные полосы или повышенный синтез IgG в ЦСЖ 3) 1 обострение + 1 клинический очаг + 1 паракпинический очаг + олигоклональные полосы или повышенный синтез IgG в ЦСЖ |
| Клинически вероятный | 1) 2 обострения + 1 клинический очаг 2) 1 обострение + 2 клинических очага 3) 1 обострение + 1 клинический очаг + 1 параклинический очаг |
| Вероятный, подтвержденный лабораторно | 2 обострения + олигоклональные полосы или повышенный синтез IqG в ЦСЖ |
* — очаг, зарегистрированный методами МРТ или вызванных потенциалов
Таблица 2
|
ЗАБОЛЕВАНИЯ, ТРЕБУЮЩИЕ ДИФФЕРЕНЦИАЛЬНОГО ДИАГНОЗА С РС |
|||
|
ГРУППА ЗАБОЛЕВАНИЙ И/ИЛИ НОЗОЛОГИЧЕСКАЯ ФОРМА |
ВОЗМОЖНО СХОДСТВО С PC ПО ПАРАМЕТРАМ: |
||
| КЛИНИЧЕСКИМ | МРТ | ЦСЖ | |
| ВАСКУЛИТЫ: Синдром Шегрена Узелковый периартериит Системная красная волчанка Гранулематоз Вегенера Гигантоклеточный артериит |
+ + + + |
+ + |
+ + + |
| ДРУГИЕ СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ: Протромботические состояния Субкортикальная артериосклеротическая энцефалопатия (Бинсвангера) CADASIL Мигрень |
+ + |
+ + |
|
| ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ: Острый диссеминированный энцефаломиелит Саркоидоз Болезнь Бехчета Паранеопластические синдромы Хроническая воспалительная демиелинизирующая полиневропатия Острая воспалительная полиневропатия (Гийена-Барре) |
+ + + + |
+ + + + + |
+ + + + |
| ИНФЕКЦИИ: Вирусные энцефалиты Нейроборрелиоз Инфекция HTLV-I СПИД Нейросифилис Подострый склерозирующий панэнцефалит Прогрессирующий краснушный энцефалит Хронические грибковые менингиты Прогрессирующая мультифокальная лейкоэнцефалопатия Туберкулез |
+ + + + |
+ + + + + + + |
+ + + + |
| ГЕРЕДИТАРНЫЕ ЗАБОЛЕВАНИЯ: Адренолейкодистрофия Зрительная атрофия Лебера Спиноцеребеллярные дегенерации Митохондриальные энцефалопатии Лейкодистрофии |
+ + + + |
+ + + + + |
+ + |
| ДРУГИЕ ЗАБОЛЕВАНИЯ: Подострая комбинированная дегенерация спинного мозга (дефицит витамина В12) Мальформация Арнольда-Киари Экстра- и интрамедуллярные компрессионные поражения спинного мозга Опухоли головного мозга Множественные метастазы в головной мозг |
+ + |
+ + |
В практической работе для точной диагностики PC на ранних стадиях болезни (при первом обострении и особенно при первично-прогрессирующем течении) недостаточно только клинических данных, так же как инструментальные и лабораторные тесты не всегда могут обеспечить необходимую точность диагностики. Следует также отметить, что в публикациях о многочисленных предлагаемых «методах диагностики» PC (различных иммунологических тестах, электрофизиологических методах, методах функциональной нейровизуализации, нейроофтальмологических тестах) не отражена их реальная значимость — в большинстве случаев отсутствует анализ диагностической эффективности: чувствительности и специфичности. В дальнейшем практическое использование этих методов зачастую вызывает разочарование, главным образом, в связи с низкой специфичностью.
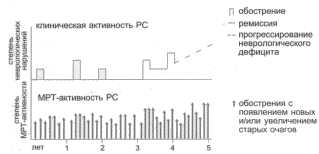
Рис. 1. Соотношение клинических и МРТ-проявлений активности РС.
Рис. 2, 3. Типичное расположение очагов РС на МР-томограммах.
- Чувствительность
диагностического метода определяется как процент положительных результатов теста при наличии
диагностируемого заболевания.
диагностического метода определяется как процент отрицательных результатов теста при отсутствии диагностируемого заболевания.
Алгоритм современной диагностики PC
Для PC справедливы общие законы диагностики: первостепенное значение имеют клинические данные, а результаты дополнительных методов исследования подтверждают или исключают диагноз.
Клинические данные
Первые клинические симптомы могут включать
- развивающиеся подостро расстройства чувствительности (ее снижение или парестезии в конечностях),
- мышечную слабость в одной или нескольких конечностях,
- ухудшение зрения на один глаз (поражение зрительного нерва),
реже — системное головокружение с тошнотой, шаткость, иногда — симптомы поражения других черепных нервов, и в единичных случаях — дисфункцию мочевого пузыря. Особенно характерно развитие этих симптомов в возрасте 20-45 лет. Установление при неврологическом осмотре признаков многоочаговости процесса делает диагноз PC более вероятным. Вышеперечисленные симптомы, особенно их сочетания, по меньшей мере в половине случаев оказываются проявлениями PC. Однако только клинических данных недостаточно для точного диагноза. Еще сложнее диагностическая ситуация, когда имеют место редкие проявления болезни, а также ее начало после 50 лет или в детском возрасте.
Магнитно-резонансная томография
Следующим шагом после клинического предположения о PC является магнитно-резонансная томография (МРТ) — метод выбора инструментальной диагностики PC. Это неинвазивное и безопасное исследование позволяет визуализировать патологические очаги в центральном нервной системе, демонстрируя необходимую для диагностики диссеминацию процесса в пространстве (многоочаговость) и во времени (очаги «разного возраста», а также исследование в диамике). Это наиболее информативный инструментальный метод диагностики PC. Его чувствительность при разных формах PC -85-95%. Однако общепринятые МРТ-критерии PC (табл. 3) следует использовать лишь в качестве базисных. Разработаны дополнительные МРТ-характеристики, которые повышают специфичность метода. Они включают определенные варианты локализации и ориентации очагов, особенности проявлений отека вещества мозга и накопления контраста, а также изменения, наблюдаемые в динамике.
МРТ головного мозга является необходимой, а МРТ спинного мозга — желательной в диагностике PC. Последняя очень важна в мониторинге течения болезни и абсолютно необходима при спинальных формах PC. Следует особо подчеркнуть, что МРТ может служить эффективным методом диагностики только при соблюдении определенных условий:
- должна выполняться в соответствии со схемами, принятыми для оценки PC,
- должна проводиться на аппаратах с достаточной мощностью поля (0.5-1.5 Тесла). Использование аппаратов с низкой мощностью поля (0.05 Тесла) резко снижает диагностические возможности метода и служит источником ошибок.
Таблица 3
|
ДИАГНОСТИЧЕСКИЕ МРТ-КРИТЕРИИ РС |
|
| АВТОР, ГОД | КРИТЕРИИ |
| Paty D.W. et al.,1988 | Для лиц, моложе 50 лет, не имеющих факторов риска инсульта: 1) наличие 4 очагов или 2) наличие 3 очагов, 1 из которых перивентрикулярный 3) диаметр очагов в первом и втором случаях более 3 мм |
| Fazekas F. et al., 1988 | Включая лиц, старше 50 лет, имеющих факторы риска инсульта: 1) очаги, примыкающие к телам боковых желудочков 2) очаг субтенториальной локализации 3) очаг размером не менее 6 мм. Необходимо наличие не менее двух критериев |
Лабораторная диагностика PC
Несколько факторов определяют особенности современной лабораторной диагностики PC:
- 1. Не существует патогномоничного лабораторного теста, позволяющего безоговорочно устанавливать диагноз PC. По современным представлениям, PC является иммунологически-опосредованным заболеванием, сопровождающимся аутоиммунными реакциями с расширяющимся спектром аутоантигенов. Уже в дебюте болезни может выявляться сенсибилизация к нескольким аутоантигенам, а по мере прогрессирования PC спектр аутоиммунных реакций расширяется: появляются признаки аутоагрессии ко многим компонентам нервной ткани. Подобные аутоиммунные реакции могут наблюдаться при других хронических заболеваниях нервной системы. Ведущие биохимические сдвиги при PC определяются демиелинизацией в ЦНС. Однако выявление продуктов распада миелина также является неспецифическим, поскольку миелин разрушается при различных патологических процессах (опухолевом, сосудистом, травматическом и др.)
2. Высокую информативность в диагностике PC имеют только показатели цереброспинальной жидкости (ЦСЖ). Это определяется тем, что PC относится к органоспецифическим заболеваниям, причем органы-мишени (головной и спинной мозг) являются «забарьерными». Для PC не характерны системные клинические проявления. oОтсутствуют и эффективные лабораторные показатели, опирающиеся на системные сдвиги, то есть на параметры крови. Попытки найти «неинвазивные» тесты, используя для анализа другие биологические жидкости (слюну, мочу, слезную жидкость), также оказались безуспешными. Современные диагностические лабораторные показатели часто учитывают соотношение параметров ЦСЖ с соответствующими параметрами сыворотки крови.
Наиболее информативные из них приведены в табл. 4.
Таблица 4
|
ПОКАЗАТЕЛИ ЦСЖ, ИСПОЛЬЗУЕМЫЕ ДЛЯ ДИАГНОСТИКИ РС |
||
| ПОКАЗАТЕЛЬ | ЧУВСТВИТЕЛЬНОСТЬ, % | СПЕЦИФИЧНОСТЬ, % |
| Индекс IgG Олигоклональные полосы IgG Содержание СЛЦ-к* Индекс СЛЦ-к |
70 85-95 97 97 |
80 85-95 87 98 |
* — свободные легкие цепи иммуноглобулинов к-типа
Они отражают очень характерные для PC сдвиги в гуморальном звене иммунного ответа, а именно: повышенную продукцию иммуноглобулинов и их компонентов в пределах нервной системы. Два показателя (индекс IgG
и олигоклонапьные полосы IgG) входят в международные критерии. Первый из них отражает количественные изменения в синтезе IgG. Он рассчитывается по формуле lgGцсж/lgGсыв: альбуминцсж /альбумисыв — и учитывает дисфункцию гемато-энцефалического барьера при PC. Олигоклональные полосы отражают главным образом качественные изменения синтеза IgG, так как у здоровых людей иммуноглобулины в ЦСЖ поликлональны. Индекс IgG уступает по информативности олигоклональным полосам, и в последнее время используется реже. Показатель содержания свободных легких цепей иммуноглобулинов к-типа (СЛЦ-к) признан по оценке международных экспертов как один из наиболее информативных. Он не включен в критерии PC главным образом из-за отсутствия стандартных наборов для выполнения этого теста.
Рядом лабораторий Санкт-Петербурга этот тест на основе отечественных реактивов уже в течение десяти лет успешно используется для диагностики PC. По сравнению с определением концентрации в ЦСЖ, оценка индекса СЛЦ-к (по формуле, аналогичной индексу IgG) еще более информативна. Оценка чувствительности и специфичности метода проведена с использованием данных тестирования более 500 больных PC и более 200 больных групп сравнения, причем последние включали подгруппы заболеваний, сходных с PC по клиническим, МРТ- и ЦСЖ-критериям. Метод дает возможность эффективной диагностики PC уже при первых клинических проявлениях (с длительностью симптомов менее 1 месяца): его чувствительность на ранних этапах болезни составляет 85%. Определение содержания СЛЦ-к в ЦСЖ и индекса СЛЦ-к является доступным и недорогим тестом, который в сегодняшних условиях можно считать методом выбора лабораторной диагностики PC.
Наряду с «общими иммунологическими чертами», при PC имеют место и более вариабельные иммунологические показатели. Более того, в последние годы с помощью иммуногистохимических и иммуноцитохимических методов получены новые патоморфологические данные, указывающие на наличие патоморфологических вариантов PC. На практике эта неоднородность заболевания может проявляться еще одним сложным аспектом: разным ответом (или отсутствием ответа) на проводимое лечение. В этих условиях целесообразен поиск показателей, характеризующих различные «варианты» PC и позволяющих прогнозировать эффект лечения.
Лечение PC
Основные факторы, определяющие современные подходы к лечению
Последнее десятилетие изучения PC привнесло ряд факторов, которые сегодня невозможно игнорировать при лечении больного PC.
- 1. МРТ-исследованиями показано, что патологический процесс при PC проявляет почти постоянную активность: при частоте клинических обострений 0.5-1 раз в год обострения по данным МРТ регистрируются 8-10 раз в год в виде новых очагов или увеличения имевшихся ранее (рис. 1). Фактор непрерывной активности патологического процесса определяет необходимость непрерывного лечения PC.
- Отсутствие новых симптомов в период клинической ремиссии PC не свидетельствует о стабилизации патологического процесса, а может быть связано с отсутствием в очагах грубых нарушений проведения импульсов (воспаление без выраженной демиелиниэации и повреждения аксонов) или с локализацией очагов в функционально малозначимых зонах.
- 2. Клиническая гетерогенность PC, а также фактор плацебо-эффекта потребовали изменения условий оценки эффективности лечения, направленного на модификацию течения болезни. 3/4 случаев PC характеризуются клиническими обострениями (от нескольких дней до нескольких месяцев) и спонтанными ремиссиями, часто с полным регрессом симптомов (длительностью от 1-2 месяцев до 10-15 лет). При этом даже у одного больного длительность очередного обострения или ремиссии непредсказуема. В 1/4 случаев симптомы болезни неуклонно прогрессируют. В этих условиях получить доказательства эффективности лечения крайне сложно. Основными критериями эффективности лечения являются частота клинических обострений (за 1-2 года до и после начала лечения) и динамика МРТ-изменений. Оптимальными условиями для оценки эффективности являются проспективные, мультицентровые, рандомизированные, двойные слепые, плацебо-контролируемые клинические испытания. 3. Существование разных клинических форм болезни, генетические различия, а также новые факты, указывающие на патоморфологическую неоднородность PC, свидетельствуют о целесообразности дифференцированного подхода с оценкой результатов лечения в разных подгруппах.
4. В лечении тяжелых заболеваний все больше внимания уделяется понятию «связанного со здоровьем качества жизни». Если ценой за стабилизацию болезни могут быть тяжелые осложнения, то назначение лечения требует взвешенного подхода и оценки соотношения предполагаемой пользы с одной стороны и побочных эффектов, риска осложнений — с другой. Улучшение связанного со здоровьем качества жизни должно быть основной целью лечения.
Направления лечения и проблемный подход
Лечение PC (табл. 5) включает:
- I. Лечение, направленное на замедление прогрессирования патологического процесса
II. Лечение, направленное на уменьшение тяжести и длительности обострения
III. Симптоматическое лечение
IV. Поддерживающую реабилитацию
Лишь для незначительной части препаратов и процедур, наиболее часто используемых в лечении PC, получены доказательства эффективности. Многие препараты используют при PC на основании экспериментальных и эмпирических предпосылок. Нынешнее положение дел отражает мнение одного из ведущих экспертов в области PC, профессора J.H. Noseworthy (Mayo Clinic, США): «Оптимальное лечение обострений PC неизвестно, а многие врачи и пациенты имеют выраженные личные предпочтения». На практике это означает, во-первых, что к любому лечебному воздействию, пока не доказана его эффективность на уровне современных требований, следует относиться как к пробному, а когда речь идет о новых средствах — как к экспериментальному. Во-вторых, лечение и контроль за ним должны осуществляться учреждениями здравоохранения, имеющими соответствующую специализацию. Следует особо отметить, что быстрый прогресс знаний в области PC ежегодно обусловливает проведение новых клинических испытаний с исследованием десятков перспективных препаратов.
К лекарствам с доказанной эффективностью при лечении PC относятся препараты бетта-интерферонов (в России зарегистрированы Бетаферон (интерферон-бетта-1b) и Ребиф (интерферон-бетта-1а), а также глатирамера ацетат (Копаксон).
- Международная федерация обществ больных PG выпускает специальный сборник под редакцией международного экспертного совета, посвященный оценке эффективности используемых методов лечения. В 2000 году готовится новое издание этого сборника и планируется его перевод на русский язык. Эта информация также доступна в электронном варианте: www.ifms.org.uk.
Таблица 5
|
ПРЕПАРАТЫ И МЕТОДЫ ВОЗДЕЙСТВИЯ, |
|
ЛЕЧЕНИЕ, НАПРАВЛЕННОЕ НА ЗАМЕДЛЕНИЕ ПРОГРЕССИРОВАНИЯ БОЛЕЗНИ: — Интерферон -бетта-1b (бетаферон, бетасерон} — Интерферон -бетта-1а (ребиф, авонекс) — Глатирамера ацетат (копаксон) — Индукторы альфа/бетта интерферонов (неовир) — Интерфероны-альфа (реаферон, виферон) — Азатиоприн — Препараты иммуноглобулина человека для в/в введения |
|
ЛЕЧЕНИЕ, НАПРАВЛЕННОЕ НА КУПИРОВАНИЕ ОБОСТРЕНИЯ: — Глюкокортикостероиды (метилпреднизолон, преднизолон, дексаметазон) — Афферентные методы (гемосорбция, плаэмосорбция, плазмаферез, энтеросорбция) — Пентоксифиллин (трентал) — Гепарин |
| метаболическая терапия (нейропротвкторное, энтиоксидантное, мембраностабилизирующее действие, усиление репаративных процессов): витамины Е, А, С, B1, B6, В12, РР; ацетилцистеин; актовегин; церебролизин; лецитин и др. |
|
СИМПТОМАТИЧЕСКОЕ ЛЕЧЕНИЕ: — Спастичности — баклофен, тизанидин (сирдалуд), диазепам, дантролен, треонин — Хронической усталости и патологической утомляемости — амантадин, флуоксетин (прозак), сертралин (золофт), нефазодон (серзон), дезипрамин (норпрамин) — Нарушений координации, нистагма — пропранолол, карбамазепин, изониазид, баклофен — Тремора — карбамазепин, изониазид, глютетимид, габапентин, ондансетрон, методы функциональной нейрохирургии — Дисфункции мочевого пузыря — оксибутинин (дриптан), имипрамин — при сфинктерно-детрузорной диссинергии и остаточной моче <100 мл; адиуретин-SD — при никтурии — Половой дисфункции — йохимбин, альпростадил, производные папаверина — Пароксизмальных симптомов (невралгия тройничного нерва, дизартрия, симптом Лермитта) — карбамазепин, фенитоин, клоназепам, баклофен — Симптомов, связанных с нарушением проведения по нервному волокну — гликозиды наперстянки (?), блокаторы кальциевых каналов (?), аминопиридин — Хронических болей — амитриптилин при дизестезиях; мизопростол при боли, связанной с воспалением; нестероидные противовоспалительные препараты; электростимуляция нервов, задних канатиков |
|
КОМПЛЕКСНАЯ ПОДДЕРЖИВАЮЩАЯ РЕАБИЛИТАЦИЯ — Физическая терапия с использованием индивидуального проблемного подхода — Адаптация к неврологическому дефициту в повседневной и профессиональной деятельности (трудотерапия) — Психологическая и социальная адаптация — Решение вопросов, связанных с нарушениями речи, глотания, функций кишечника и мочевого пузыря, патологической утомляемостью |
Вопросы, которыми нельзя пренебречь при лечении больных PC
и с которыми сталкивается каждый больной PC и его лечащий врач,
а ответы на них либо противоречивы, либо вообще трудно найти в литература
Как лечить первое обострение PC?
В последние годы появились серьезные публикации, указывающие предпочтительность лечения первого обострения (в частности, неврита зрительного нерва) коротким курсом пульс-терапии кортикостероидами (1 г метилпреднизолона в/в в сутки в 2-4 приема, в течение 3 дней) с последующим коротким курсом преднизолона внутрь (1 мг/кг/день в течение 11 дней). Такое лечение существенно отдаляет срок последующего обострения (т.е. переход в клинически достоверный PC), в отличие от стандартного перорального курса кортикостероидов, который, наоборот, может ускорить рецидив.
Когда начинать активное лечение иммуномодуляторами (в частности, препаратами интерферонов-бетта)?
Не показано такое лечение после первого обострения, особенно при минимальных изменениях по данным МРТ: при доброкачественном естественном течении болезни отдаленные эффекты иммуномодуляторов неизвестны. По этой же причине не назначают такое лечение в возрасте до 18 лет. Показаниями являются частые выраженные обострения, имеющие следствием риск нарастания инвапидизации.
В каких случаях при обострении предпочтительнее назначать кортикостероиды?
Назначая кортикостероиды, прежде всего рассчитывают на мощное противоотечное, противовоспалительное и мембраностабилизирующее действие. Поэтому их использование целесообразно тогда, когда обострение проявляется тяжелыми симптомами (поражения спинного мозга, ствола мозга), и быстрое купирование отека и воспаления может способствовать более полному регрессу симптомов. Необоснованные курсы лечения гормонами могут способствовать активации некоторых вирусных нейроинфекций и последующей резистентности к лечению.
Существует ли профилактика обострений РС?
Основной фактор риска обострений — вирусные инфекции (но не бактериальные): ОРВИ, желудочно-кишечные, герпетические. Поэтому профилактика и адекватное лечение вирусных инфекций может благоприятно сказаться на течении РС. Травмы (за исключением электротравмы) и хирургические вмешательства не являются фавором риска обострений.
o После ОРВИ в 10-30% случаев развивается обострение PC.
Как беременность влияет на течение РС и лечение?
Последние исследования показали, что в целом беременность не ухудшает (а иногда улучшает) течение PC. Риск обостренй в период беременности существенно снижается, а в течение 1 года после родов — возрастает, однако в общей сложности (9 месяцев беременности и 1 год после родов) частота обострений остается прежней. Риск обострений в течение года после аборта возрастает же степени, что и после родов. Это связано с резким переходом от физиологической иммуносупрессии во время беременности к новым условиям иммунорегуляции и ее срыву. Женщины, больные PC, должны избегать внеплановых беременностей. При планировании беременности за 3 месяца отменяют иммуномодуляторы и предполагают возобновление лечения после родов (в период риска), индивидуально решая вопрос грудного вскармливания.
Прием каких препаратов противопоказан или потенциально опасен при PC?
Противопоказаны при PC препараты интерферона-гамма, которые провоцируют обострение. С осторожностью следует относиться к значению иммуномодуляторов, в том числе индукторов интерферонов, усиливающих продукцию интерферона-гамма. Требует тщательных испытаний применение при PC препаратов, обладающих иммуностимулирующими свойствами, так как за счет усиления продукции (провоспалительных цитокинов, а также активации факторов фагоцитоза они могут индуцировать возрастание активности процесса. Не следует назначать больным РС индометацин в связи с возможностью провокации обострения. Из группы нестероидных противовоспалительных препаратов безопасными считаются аспирин и парацетамол, а о безопасности других средств этой группы сведений нет. На состоянии больных РС могут неблагоприятно сказаться любые «истощающие» воздействия: строгая диета, голодание, чрезмерные физические нагрузки, плазмаферез с большими объёмами удаляемой плазмы (особенно в фазе затихающего клинического обострения). Можно ли проводить вакцинации при PC? Развитие острого диссеминированного энцефаломиелита после вакцинаций, а также возможность обострения PC при активации иммунной системы ставят вопрос о безопасности иммунизации против вирусных инфекций при PC. На него нет однозначного ответа. Проверены на безопасность при PC лишь отдельные вакцины (в частности противогриппозные). Вакцинацию против гриппа рекомендуется проводить пациентам, имеющим высокий риск заболевания или осложнений. Другие вакцины, особенно недавно разработанные, нуждаются в проверке на их безопасность при PC. Однако на сегодняшний день нет оснований говорить о высоком риске вакцинаций при PC.
Где должны лечиться больные PC?
Такое сложно контролируемое заболевание, как РС, требует обязательного участия служб, оказывающих специализированную помощь. Оптимальные формы помощи должны включать:
— систематические амбулаторные консультации специалистов в областит РС: врача-невролога, специалиста по физическим методам лечения и др.;
— лечение обостpeний, курсы реабилитации и профилактического лечения в условиях специализированного стационара;
— для пациентов с умеренной и тяжелой инвалидизацией — систематическую реабилитационную помощь на дому, оказываемую мультидисциплинарной бpигaдoй, с использoвaниeм проблемного подхода.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
При рассеянном склерозе иммунная система по трагической ошибке разрушает миелиновую оболочку нервных волокон в головном и спинном мозге. В результате этого разные системы организма перестают получать сигналы из головного мозга, и возникают симптомы болезни. Впрочем, способность ясно мыслить при этом сохраняется. Еще недавно большинство пациентов с рассеянным склерозом быстро оказывались прикованными к постели. Однако за последние десятилетия врачам и исследователям удалось достичь очень большого прогресса. В этой статье мы поговорим о том, у кого и почему возникает рассеянный склероз, как его диагностируют, и обсудим современные методы лечения.
Аутоиммунные заболевания
Мы продолжаем цикл по аутоиммунным заболеваниям — болезням, при которых организм начинает бороться сам с собой, вырабатывая аутоантитела и/или аутоагрессивные клоны лимфоцитов. Мы рассказываем о том, как работает иммунитет и почему иногда он начинает «стрелять по своим». Некоторым самым распространенным заболеваниям будут посвящены отдельные публикации. Для соблюдения объективности мы пригласили стать куратором спецпроекта доктора биологических наук, чл.-корр. РАН, профессора кафедры иммунологии МГУ Дмитрия Владимировича Купраша. К тому же у каждой статьи есть свой рецензент, более детально вникающий во все нюансы.
Рецензентом этой статьи стал Алексей Анатольевич Белогуров — старший научный сотрудник лаборатории биокатализа Института биоорганической химии РАН, кандидат химических наук, руководитель группы по изучению биохимических основ аутоиммунной нейродегенерации.
Партнеры проекта — Михаил Батин и Алексей Маракулин (Open Longevity / «Объединенные Консультанты Финправо»).
Рассеянный склероз — серьезное и непредсказуемое заболевание, которое может возникнуть в любом возрасте, но чаще всего «под удар» попадают молодые люди в самую активную фазу жизни. И хотя эта болезнь может серьезно изменить привычный ход вещей, она всё же оставляет пациентам возможность жить полной жизнью, не останавливаться и не смиряться. Пример вдохновляющей жизненной позиции при диагнозе «рассеянный склероз» подает Ирина Ясина — журналист, публицист, правозащитник [1], [2]. В 2012 году она издала автобиографическую повесть «История болезни. В попытках быть счастливой», в которой описала свою болезнь как «сущее, которое изменило мою жизнь, не исковеркало, не обворовало, а медленно и неуклонно выбивало старые привычки, устоявшиеся интересы, меняло вкусы и отношение к дому, к вещам, к любви, к чужим слабостям. Отнимая одно, всегда щедро давало другое». Даже с такой тяжелой болезнью, как рассеянный склероз, человек может справляться, не теряя желания и способности сохранять активный образ жизни. Во многом это стало возможным благодаря достижениям современной медицины. В этой статье мы обсудим, у каких людей и при каких обстоятельствах может возникать рассеянный склероз, каковы механизмы развития болезни и способы ее лечения. Поговорим и о том, где искать хорошие источники информации о заболевании, и обсудим пациентские организации.
Что такое рассеянный склероз?
Рассеянный склероз (РС) впервые описал в 1868 году французский невролог Жан Мартен Шарко (Jean-Martin Charcot). Сейчас это одно из наиболее распространенных хронических заболеваний центральной нервной системы (ЦНС), поражающее людей практически всех возрастов во многих частях света, однако отдающее «предпочтение» молодым европеоидным женщинам, проживающим в северных широтах. При РС иммунная система организма атакует свой собственный миелин — оболочку, окружающую аксоны нервных клеток и влияющую на скорость передачи по ним электрического импульса (рис. 1) [3]. Оставшись без защитного миелинового слоя, волокна нервных клеток становятся уязвимыми и могут погибнуть. Снижение скорости нервных импульсов и гибель нервных волокон приводят к появлению неврологических симптомов (см. раздел «Симптомы рассеянного склероза»). Учитывая, что разные доли головного мозга отвечают за различные функции организма, в зависимости от того, в каком месте произошла демиелинизация аксонов, будут проявляться разные симптомы. Именно поэтому РС называют аутоиммунным (иммунная система работает против собственного организма), демиелинизирующим (разрушается миелин) и нейродегенеративным (повреждаются нервные волокна) заболеванием.
Рисунок 1. Здоровый нейрон и нейрон с поврежденным миелином. Скорость передачи электрического импульса по миелинизированным аксонам достигает 100 м/с, тогда как по немиелинизированным волокнам импульсы распространяются в 5–50 раз медленнее.
Так как демиелинизация и нейродегенерация происходят постепенно, развивающийся РС может длительное время никак не проявляться. Этот скрытый период болезни может продолжаться вплоть до нескольких лет. Диагностика РС достаточно сложна и требует времени, а кроме того, нет надежных методов прогнозирования заболевания и его лечения. Всё это наряду с широким распространением делает РС одним из самых социально значимых заболеваний, а его изучение — одной из важнейших медико-биологических задач.
Очаги демиелинизации при РС выглядят как уплотнения, которые врачи впервые обнаружили в 19 веке в мозге пациентов, умерших от РС. Эти очаги получили название «склероз», что в переводе с греческого означает «рубец». Сейчас патологи называют их «бляшками рассеянного склероза», и они являются важнейшим признаком заболевания. Размеры бляшек варьируют от нескольких миллиметров до нескольких сантиметров, и с течением болезни очаги демиелинизации могут появляться во всё новых местах ЦНС — рассеиваться. Именно поэтому болезнь называется «рассеянный склероз».
Факторы риска и эпидемиология
Большинство заболеваний человека считаются комплексными, то есть развивающимися вследствие взаимодействия генетических, эпигенетических и внешних факторов. К таким заболеваниям относится и РС. Он возникает у людей с генетической предрасположенностью в результате воздействия на организм факторов внешней среды, запускающих патологические механизмы. Генетическая предрасположенность отвечает за риск развития РС только на 30%. Оставшиеся 70% связаны с вкладом негенетических факторов. Ниже мы выясним, что может влиять на риск развития РС, однако стόит сразу упомянуть, что однозначно предсказать возникновение болезни по этим факторам невозможно.
Генетика и эпигенетика
Наиболее убедительно роль наследственности показана в близнецовых исследованиях. Если болезнь находится под генетическим контролем, то РС должен проявляться у однояйцевых близнецов (с полностью идентичным геномом) чаще, чем у разнояйцевых (с неидентичными геномами). Для однояйцевых близнецов вероятность развития РС составляет 25%, а для двойняшек — только 5% [4]. Семейные случаи РС достаточно редки (в среднем около 5%), и чем более далеких родственников мы рассматриваем, тем ниже риск заболевания.
За исключением семейных случаев, РС не передается по наследству. С вероятностью 98% у ребенка, родитель которого болен РС, болезнь НЕ разовьется. Однако наследуется генетическая предрасположенность к заболеванию: варианты генов (аллели), определяющие предрасположенность к РС, могут передаваться от родителей детям. Предрасположенность к РС складывается из эффекта нескольких генов, вклад каждого из которых невелик. У разных пациентов за развитие болезни могут отвечать разные комбинации генов. Таким образом, РС — это типичное полигенное заболевание [5].
Но для того чтобы развился РС, недостаточно одной генетической предрасположенности. Необходимо влияние и остальных факторов риска, к которым, помимо воздействий внешней среды (см. ниже), относят эпигенетическую регуляцию [6], [7], [8]. Сигналы из внешней среды с помощью эпигенетических механизмов (ковалентной модификации ДНК и/или гистонов и действия малых регуляторных РНК) определяют, какие именно гены будут активными, а какие — нет.
Возраст, пол и этническая принадлежность
РС — это болезнь молодых. Пик заболеваемости приходится на самый активный период жизни человека — 20–40 лет. Однако болезнь может развиться даже у детей. Как правило, чем позже начинается РС, тем тяжелее он протекает. Женщины заболевают примерно в три раза чаще мужчин, но зато у мужчин чаще развивается более тяжелая форма болезни.
Повышенная заболеваемость среди женщин характерна не только для РС, но и для некоторых других аутоиммунных патологий (например, ревматоидного артрита и системной красной волчанки [13]). Предполагают, что дело тут во влиянии половых гормонов, которые, помимо физиологических и поведенческих функций, регулируют еще и иммунный ответ. Например, у беременных пациенток с РС состояние существенно улучшается, однако после родов течение болезни вновь ухудшается, что может быть связано с падением уровня эстрогенов. Беременность относится к одним из самых сильных индукторов иммунологической толерантности, то есть способности «не замечать» возможные патогены. Гормоны беременности способствуют резкому увеличению количества регуляторных T- и B-лимфоцитов, которые ослабляют развитие иммунного ответа и снижают угрозу отторжения плода организмом матери [14]. Эти же клетки формируют временную толерантность к собственным антигенам (аутоантигенам) при РС, ослабляя проявления болезни.
РС встречается в большинстве этнических групп: европейской, африканской, азиатской, латиноамериканской. Заболеванию практически не подвержены эскимосы, венгерские цыгане, норвежские саамы, коренные жители Северной Америки, Австралии и Новой Зеландии и некоторые другие.
Факторы внешней среды
Территория проживания. В мире насчитывается около 2,5 млн пациентов с РС, из которых в России, по оценкам экспертов, проживает примерно 200 тысяч. Чаще всего РС встречается у жителей Северной Европы и Канады (рис. 2).
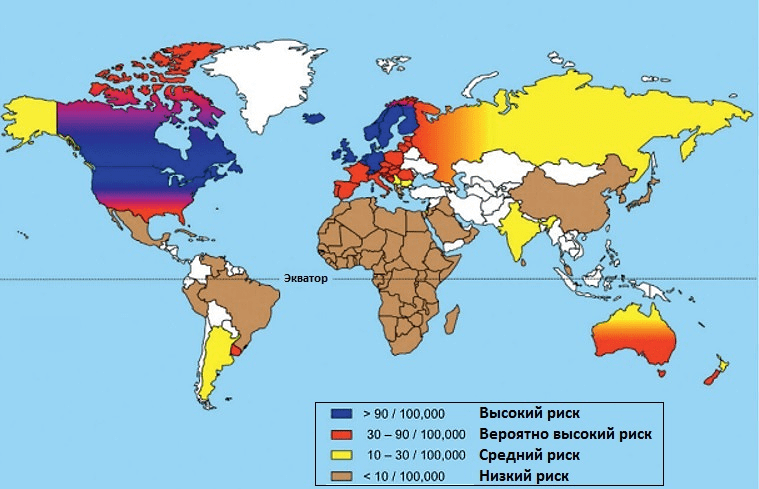
Рисунок 2. Распространенность рассеянного склероза в мирe. Самая высокая заболеваемость РС зафиксирована в Канаде: 291 случай на 100 000 населения. В России частота РС составляет 30–70 случаев на 100 000 населения (зона высокого и среднего риска). Чтобы увидеть рисунок в полном размере, нажмите на него.
Частота РС увеличивается по мере удаления от экватора на север. Чем дальше территория от экватора, тем меньше она получает солнечного света. Под действием ультрафиолетового излучения в коже синтезируется витамин D, который затем превращается в свою активную форму — кальцитриол. Это вещество обладает гормональной активностью и участвует в формировании костной ткани, регуляции клеточного деления и дифференцировки иммунных клеток. Дефицит витамина D сказывается на дифференцировке регуляторных Т-лимфоцитов, сдерживающих иммунный ответ на аутоантигены. Но, хотя низкий уровень витамина D повышает вероятность развития РС [15], это вовсе не означает, что постоянный прием витамина D предотвратит болезнь. Тем не менее у пациентов с РС, получавших этот витамин в качестве пищевой добавки, облегчалось течение болезни [16].
Установлено, что миграция людей из одного географического района в другой влияет на риск развития РС [17]. Иммигранты и их потомки, как правило, «принимают на себя» уровень риска, характерный для нового места жительства, причем, если переселение произошло в раннем детстве, новый риск дает о себе знать сразу, а если это случилось после пубертатного периода, то эффект проявится только в следующем поколении. Предполагают, что этот эффект опосредован изменением уровня гормонов во время полового созревания.
Инфекции. Риск развития РС могут повысить и инфекционные агенты, в первую очередь некоторые вирусы: вирус Эпштейна-Барр (вирус простого герпеса (ВПГ) типа 4), цитомегаловирус (ВПГ типа 5), ВПГ типа 6, некоторые ретро- и полиомавирусы [18]. Особое внимание исследователи уделяют вирусу Эпштейна-Барр [19], [20], [21], вызывающему мононуклеоз. У детей раннего возраста это заболевание, как правило, протекает легко или даже незаметно, в старшем возрасте клинические проявления неспецифичны, а к 40 годам 90% людей уже заражены этим вирусом, но совсем не обязательно из-за него болели. Однажды попав в организм, вирус остается там навсегда. Один из возможных механизмов провокации РС связан с проникновением вируса в ЦНС (в частности, в головной мозг), где он атакует клетки, производящие миелин, — олигодендроциты. Это может вызвать иммунный ответ, при котором CD8+ Т-лимфоциты, атакуя вирус, заодно повреждают олигодендроциты и нейроны «дружеским огнем». Дело тут может быть в молекулярной мимикрии — когда вирус «подделывается» под некоторые белки организма (например, миелин). Однако эта теория всё еще считается спорной.
Кишечный микробиом. Несмотря на то, что кишечный микробиом — не совсем фактор внешней среды, мы рассмотрим его в этом разделе, т.к. изменение его состава из-за внешних обстоятельств может быть связано с возникновением аутоиммунитета. Практически общепризнано, что наш кишечный микробиом активно участвует в развитии иммунной системы и поддержании ее работы [22]. Бактерии, населяющие кишечник, помогают иммунным клеткам распознавать антигены и игнорировать аутоантигены. В исследованиях на модельных животных и человеке показано, что иногда по роковой случайности антигены микроорганизмов пищеварительного тракта, которые для иммунных клеток служат этакими тренажерами по распознаванию бактериальных антигенов, провоцируют запуск аутоиммунных механизмов и прогрессирование демиелинизации [23], [24].
Другие внешние факторы риска — курение и диета. Курение увеличивает как риск возникновения болезни, так и скорость ее прогрессирования, а диета с преобладанием насыщенных/животных жиров может повышать риск возникновения РС. Впрочем, эти результаты пока лучше считать предварительными.
Патогенез рассеянного склероза
Что же происходит внутри организма пациента с РС? В этой статье речь пойдет только о ремиттирующей форме РС (см. ниже), в случае прогрессирующего РС механизмы несколько отличаются [25]. Чтобы лучше понимать изложенные далее молекулярные иммунологические детали, рекомендуем сначала ознакомиться с вводной статьей этого цикла: «Иммунитет: борьба с чужими и… своими» [26].
В какой момент начинается болезнь? Оказывается, несмотря на то что при РС повреждается прежде всего ЦНС, запуск аутоиммунных процессов происходит не в ней [27]. Активация аутореактивных Т- и В-лимфоцитов происходит на периферии — в первую очередь в лимфоузлах.
Откуда в организме аутореактивные лимфоциты?
Аутореактивные лимфоциты обладают повышенным аутоиммунным потенциалом, то есть готовы «палить по своим», уничтожая клетки собственного организма. Они всегда присутствуют в организме здоровых людей, но находятся под строгим контролем иммунной системы. Дело в том, что все Т-лимфоциты проходят «обучение» в тимусе; важной частью этого обучения является так называемая негативная селекция: иммунные клетки, нацеленные на аутоантигены, просто уничтожаются. Смысл этой операции заключается как раз в том, чтобы предотвратить аутоиммунные реакции, но несовершенство механизмов обучения приводит к тому, что часть Т-лимфоцитов, распознающих аутоантигены, всё-таки покидает пределы тимуса и может стать причиной неприятностей.
А теперь поэтапно разберем механизмы развития РС.
Первичная активация лимфоцитов
Для того чтобы аутореактивные лимфоциты смогли добраться до ЦНС, сначала должна произойти их активация вне ЦНС (рис. 3) [28]. Это позволит им преодолеть защитные механизмы головного мозга. Сигналом к первичной активации аутореактивных клеток служит презентация им антигена или аутоантигена антигенпрезентирующими клетками (АПК). Активировать аутореактивные Т- и B-лимфоциты могут бактериальные суперантигены — вещества, которые вызывают массовую неспецифическую активацию. Т-лимфоциты могут активироваться и по механизму молекулярной мимикрии (см. выше), а также собственными антигенами, иммуногенность которых повышена, например, при хроническом воспалении.
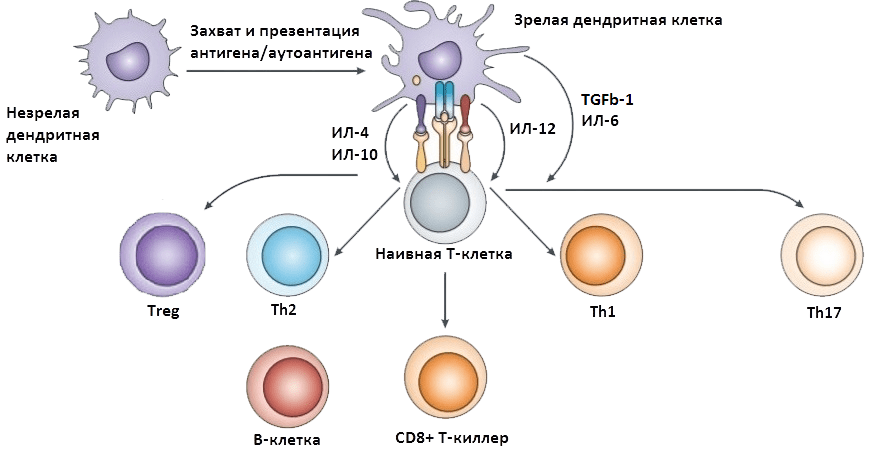
Рисунок 3. Первичная (периферическая) активация иммунных клеток. Незрелая антигенпрезентирующая клетка активируется при встрече с антигеном или аутоантигеном. Это приводит к нарушению баланса цитокинов, поддерживаемого Т-хелперами 2 типа (Th2) и регуляторными Т-клетками (Treg). В условиях повышенной продукции воспалительных цитокинов наивные T-лимфоциты, распознав антиген, дифференцируются под действием интерлейкина-12 (ИЛ-12) предпочтительно в Т-хелперы 1 типа (Th1), а под влиянием ИЛ-6 и трансформирующего ростового фактора бета 1 (transforming growth factor beta 1, TGFb-1) — в Т-хелперы 17 типа (Th17). Th1 вырабатывают интерферон-γ и фактор некроза опухоли (ФНОa), а Th17 секретируют ИЛ-17; эти молекулы — мощные воспалительные цитокины. Распознав антиген, под действием ИЛ-12 также активируются CD8+ T-киллеры. При взаимодействии с антигеном или аутоантигеном активированный B-лимфоцит становится источником цитокинов, необходимых для активации патологических Th1 и Th17. Кроме того, из него образуются плазматические клетки, которые секретируют аутоантитела к компонентам миелина. Круг замыкается: активированные аутореактивные Т- и В-лимфоциты сами продуцируют цитокины — мощные индукторы воспаления. При определенных условиях такие клетки обретают способность мигрировать в ЦНС. Чтобы увидеть рисунок в полном размере, нажмите на него.
Активация аутореактивных Т- и B-лимфоцитов приводит к преобладанию патологических клеток над популяциями Тreg и Тh2, поддерживающими иммунологическое равновесие. Патологические клетки создают «воспалительный фон», необходимый для развития аутоиммунного повреждения, и сами приобретают способность воспринимать специальные сигналы, позволяющие им мигрировать в ЦНС, где они смогут нанести свой главный удар.
Отмена привилегий: как аутореактивные лимфоциты проникают в головной мозг
Многочисленные эксперименты показали, что инициировать иммунный ответ в ЦНС гораздо труднее, чем в других структурах тела: головной мозг называют иммунологически привилегированным органом [29]. С аутоантигенами нервной системы история очень интересная: во время обучения в тимусе Т-лимфоциты просто не встречаются с некоторыми из них (включая миелин), а значит, не учатся их распознавать (игнорировать) [30]. Организм так пытается предотвратить развитие иммунного ответа в головном мозге. Кроме того, Т-лимфоциты не способны распознавать аутоантигены здоровой ЦНС, так как в ее клетках синтезируется очень мало молекул главного комплекса гистосовместимости типов I и II, необходимых для презентирования. Еще одна линия защиты головного мозга — гематоэнцефалический барьер (ГЭБ), изолирующий ЦНС от кровеносного русла (рис. 4).
Рисунок 4. Строение капилляра головного мозга и структура гематоэнцефалического барьера. ГЭБ состоит из эндотелиальных клеток, соединенных плотными контактами, в комплексе с перицитами (компоненты сосудистой стенки) и астроцитами со стороны ЦНС. Эта «защитная броня» не пускает в ЦНС ненужные молекулы и иммунные клетки.
Сосуды головного мозга здоровых людей непроницаемы для циркулирующих в крови клеток. Однако некоторые иммунные клетки всё же способны преодолевать ГЭБ. Спинномозговую жидкость (ликвор) от кровеносного русла отделяет гематоликворный барьер. Т-лимфоциты в рамках иммунологического надзора «патрулируют» ликворосодержащие анатомические пространства головного и спинного мозга. Если в ЦНС всё в порядке, клетки уходят обратно в кровеносное русло через сосудистое сплетение. Из этого следует, что изоляция ЦНС не абсолютна.
Следующий (после первичной активации аутореактивных клеток) ключевой этап развития РС — увеличение проницаемости ГЭБ. Под действием воспалительных цитокинов, производимых активированными клетками Th1 и Th17, происходит целая череда роковых событий:
- различные иммунные клетки начинают производить хемокины (цитокины, регулирующие миграцию клеток иммунной системы), которые «созывают» лимфоциты в капилляры головного мозга;
- эндотелиальные клетки производят больше молекул адгезии на своей поверхности, что приводит к «заякориванию» лимфоцитов на стенках сосудов;
- развивающееся воспаление усиливает синтез ферментов (матриксных металлопротеиназ), которые нарушают плотные контакты в эндотелии, в результате чего в ГЭБ появляются бреши, облегчающие массовую миграцию патологических клеток из сосудистого русла в ЦНС.
Вторичная активация лимфоцитов
Итак, активированные Т- и В-лимфоциты, специфичные к компонентам миелина, преодолев ГЭБ, попадают в ЦНС, где во множестве представлены их мишени. В ЦНС миелиновая оболочка аксонов сформирована мембраной специализированных клеток — олигодендроцитов. Их отростки накручиваются на аксон по спирали наподобие изоляционной ленты [3]. С химической точки зрения миелин — это комплекс липидов (70–75%) с белками (25–30%). И именно белки миелина становятся основными аутоантигенами при РС. Активированные на периферии лимфоциты продолжают синтезировать воспалительные цитокины, которые, в свою очередь, активируют резидентные АПК — микроглиальные клетки и астроциты, которые презентируют аутоантигены миелина Т-хелперам, попавшим в ЦНС (рис. 5) [31]. Это и есть сигнал к повторной (вторичной) активации.

Рисунок 5. Основные стадии патогенеза РС. В ЦНС активированные Т- и В-лимфоциты, специфичные к компонентам миелина, наконец встречаются со своими мишенями. Из-за повсеместного воспалительного фона усиливается синтез молекул главного комплекса гистосовместимости, что ведет к активному презентированию CD4+ T-лимфоцитам аутоантигенов миелина. Так запускается повторная (вторичная) активация. Активированные Th1 и Th17 синтезируют воспалительные цитокины, которые активируют микроглию и макрофаги. Последние начинают усиленно поглощать аутоантигены миелина и повторно их презентировать. Кроме того, активированные макрофаги синтезируют активные формы кислорода (O2●) [32], монооксид азота (NO●), глутамат, ФНОa — нейротоксические вещества, напрямую повреждающие миелиновую оболочку. Одновременно с этим В-лимфоциты синтезируют антитела к белкам и липидам миелиновой оболочки. Эти антитела активируют комплекс белков, который называется системой комплемента. В результате образуется мембраноатакующий комплекс, повреждающий миелиновую оболочку. Активированные CD8+ Т-киллеры, специфичные к компонентам миелина, способны напрямую разрушать миелин, усугубляя повреждения в ЦНС. Разбушевавшиеся аутоиммунные процессы ведут к обострению РС. Противоборствуя им, лимфоциты субпопуляций Th2 и Treg продуцируют противовоспалительные цитокины (ИЛ-4, ИЛ-10, TGFb-1), а также факторы ремиелинизации (фактор роста нервов и нейротрофический фактор головного мозга), помогают сдержать аутоиммунное воспаление в ЦНС, давая надежду на выход из обострения и установление ремиссии. Чтобы увидеть рисунок в полном размере, нажмите на него.
[31], рисунок адаптирован
Повторно активированные патологические клетки продолжают усиленно вырабатывать воспалительные цитокины, которые подстегивают презентацию аутоантигенов ЦНС. Кроме того, активированные макрофаги синтезируют разнообразные нейротоксические соединения, а В-лимфоциты — антитела к белкам и липидам миелиновой оболочки, повреждающие эту оболочку. В то же время Treg и Тh2 пытаются сохранить иммунологическое равновесие.
Нейродегенерация в центральной нервной системе
Нейродегенерация — это гибель нервных клеток, приводящая в конечном итоге к полной остановке передачи нервного импульса. При РС она развивается независимо от аутоиммунного воспаления [33]. Так, нейровизуализация (магнитно-резонансная томография, МРТ) фиксирует признаки нейродегенерации уже на ранних стадиях болезни.
Существует несколько возможных механизмов, ведущих к нейродегенерации при РС. Один из них — вызываемая глутаматом эксайтотоксичность, приводящая к гибели олигодендроцитов и нейронов. Глутамат — важнейший возбуждающий медиатор ЦНС [34] — сам по себе токсичен, и после того как выполнит свою функцию, должен быстро удаляться. Однако при РС по разным причинам этого не происходит. Более того, активированные T-лимфоциты сами служат источником глутамата. Не удивительно, что в головном мозге пациентов с РС обнаруживают повышенное его содержание.
Еще один механизм связан с перераспределением ионных каналов и изменением их проницаемости в аксонах нейронов, что приводит к нарушению ионного баланса, а для аксона заканчивается повреждением и гибелью.
И наконец, причиной нейродегенерации может стать нарушение баланса факторов ремиелинизации (фактора роста нервов и нейротрофического фактора головного мозга), необходимых для выживания олигодендроцитов и нейронов.
Перечисленные выше процессы могут вести к нейродегенерации, из-за которой нарушается передача нервного импульса и развивается характерная для РС симптоматика.
***
Итак, описанная череда патологических событий приводит к образованию на нервных волокнах участков демиелинизации, гибели олигодендроцитов и нейродегенерации. Снижается скорость передачи нервного импульса от нейрона к нейрону, в результате чего разные системы организма перестают получать сигналы из головного мозга, и возникают симптомы заболевания.
Cимптомы рассеянного склероза и постановка диагноза
То, как именно проявится РС, зависит от места и степени повреждения нервных волокон. Поэтому симптомы РС носят неврологический характер (рис. 6) и неспецифичны. Иными словами, они свойственны и ряду других неврологических патологий, а потому прямо на РС не указывают. Иногда пациенты ретроспективно отмечают эпизод(ы) появления тех или иных симптомов за несколько месяцев/лет до первого обращения к врачу. Некоторые из таких отдаленных симптомов в молодом возрасте зачастую списываются на усталость, последствия простуды и т.д. и не воспринимаются всерьез.
Рисунок 6. Основные симптомы рассеянного склероза.
Диагностика
Диагноз «рассеянный склероз» должен быть доказан. Ни один из симптомов, показателей физикального исследования или лабораторных тестов сам по себе не подтверждает наличие у человека РС. У пациентов с КИС врач может только заподозрить РС. Главный инструмент для постановки диагноза — нейровизуализация. Если в головном мозге пациента с КИС есть очаги демиелинизации (по данным МРТ), такой пациент имеет высокие шансы испытать второй эпизод неврологических симптомов с последующей постановкой диагноза «достоверный рассеянный склероз». Если на снимках пациента с КИС бляшек нет, то вероятность развития РС невелика. Для постановки диагноза «достоверный рассеянный склероз» врачу необходимо одновременно:
- найти признаки демиелинизации по крайней мере в двух разных областях ЦНС (рассеяние в пространстве);
- показать, что бляшки появились с разницей во времени;
- исключить все другие возможные диагнозы.
Таким образом, основным критерием достоверного РС является рассеяние очагов демиелинизации в пространстве и времени. После выявления на томограмме первого очага следующие снимки делают с интервалом 6 месяцев до появления второго очага (рис. 
Рисунок 8. Магнитно-резонансные томограммы головного мозга пациента с рассеянным склерозом в разных режимах съемки. Черными и белыми стрелками показаны очаги демиелинизации (бляшки).
Лечение рассеянного склероза
Препараты, изменяющие течение рассеянного склероза
Рассеянный склероз требует пожизненного лечения. Если раньше всё сводилось к симптоматической терапии и попыткам подавить обострения заболевания, то в последние 20 лет, благодаря накопленным знаниям о механизмах развития болезни, появились препараты, изменяющие течение РС (ПИТРС; в англоязычной литературе их называют disease modifying treatments). Все ПИТРС снижают активность аутоиммунного воспаления и замедляют нейродегенерацию (см. врезку); их действие направлено на формирование у пациентов устойчивой и долгой ремиссии. Незамедлительное назначение ПИТРС сразу после постановки диагноза повышает шансы на успешное лечение.
В настоящее время в мире для лечения РС одобрено более 10 ПИТРС (рис. 9) [35]. Все они с разной степенью эффективности и риска возникновения побочных эффектов применяются для лечения ремиттирующей формы РС, некоторые — для лечения вторично-прогрессирующей формы. В марте 2017 года Управление по контролю качества продуктов питания и лекарственных средств США (FDA) одобрило первый препарат для лечения первично-прогрессирующего РС — окрелизумаб (ocrelizumab), эффективность которого была подтверждена клиническими испытаниями [36].
Рисунок 9. Препараты для лечения РС, одобренные FDA и/или EMA (Европейским агентством по лекарственным средствам).
Наиболее безопасными препаратами для лечения РС остаются интерферон-β (ИФН-β) и глатирамера ацетат (ГА), хотя их эффективность сильно варьирует у разных пациентов. Новые лекарства более эффективны, однако чем эффективнее препарат, тем выше вероятность побочных эффектов и развития осложнений.
Новые препараты для лечения рассеянного склероза
Российские исследователи под руководством академика РАН Александра Габибовича Габибова [37] из Института биоорганической химии им. академиков М.М. Шемякина и Ю.А. Овчинникова сейчас разрабатывают новое лекарство для лечения РС, которое уже прошло две фазы клинических испытаний [38]. Препарат создан с использованием липосом — искусственных липидных пузырьков, содержащих специально отобранные фрагменты миелина (пептиды) и адресно доставляющих эти фрагменты в антигенпрезентирующие клетки. По всей видимости, презентирование пептидов из липосом активирует регуляторные клетки, способные подавлять аутоиммунное воспаление в ЦНС. Во второй фазе клинических испытаний новый экспериментальный препарат вводили пациентам с ремиттирующим и вторично-прогрессирующим РС, которым терапия препаратами первой линии не помогла. В результате зафиксировали стабилизацию состояния пациентов, хорошую переносимость и безопасность препарата. Эти многообещающие результаты позволяют надеяться, что в России будет одобрено новое средство для лечения РС.
Другой разрабатываемый подход направлен на активное восстановление поврежденного миелина в ЦНС. На поверхности олигодендроцитов есть белок LINGO-1, который блокирует способность этих клеток дифференцироваться и миелинизировать аксоны. В исследованиях на модельных животных показано, что моноклональные антитела блокируют LINGO-1 и таким образом обеспечивают восстановление миелина. В первой фазе клинических испытаний показана эффективность, безопасность и хорошая переносимость препарата [39]. Иной способ восстановления миелина при РС связан с активацией сигнальных путей, запускающих его синтез. Обеспечение адекватной ремиелинизации, по всей вероятности, станет частью арсенала терапии РС в будущем.
Еще одним кандидатом на роль лекарства является биотин (витамин H), высокие дозы которого, как показывают клинические испытания [40], [41], снижают темпы развития РС. Дело тут в том, что это вещество участвует в регуляции энергетического обмена и синтезе липидов, необходимых для продукции миелина олигодендроцитами. Однако ранее в исследованиях на животных моделях сообщалось о возможном тератогенном эффекте биотина, так что его судьба как лекарства при РС пока не определена.
Лечение рассеянного склероза стволовыми клетками
Аутологичная трансплантация гемопоэтических стволовых клеток
Одним из перспективных подходов к лечению РС считают «перезагрузку» иммунной системы. Идея основана на том, что изменения, приводящие к появлению патологических лимфоцитов, провоцирующих РС, происходят не на уровне стволовых клеток, а гораздо позже, при их дифференцировке. Это значит, что если «перезапустить» процесс, уничтожив опасные лимфоциты и позволив иммунной системе заново восстановить свои клетки, то можно достичь серьезных улучшений.
К сожалению, повлиять на патологические изменения, уже произошедшие в организме пациента с РС, невозможно, но есть шанс затормозить или остановить процесс демиелинизации. Однако перезапуск иммунной системы довольно опасен, так как требует введения в организм потенциально смертельных токсических веществ, уничтожающих все иммунные клетки. После этого пациенту проводят трансплантацию собственных, полученных заранее, гемопоэтических стволовых клеток (дающих начало клеткам крови) [42]. Это должно привести к полному обновлению пула миелоидных и лимфоидных клеток и перенастройкам иммунологической толерантности.
Такой подход, называемый аутологичной трансплантацией гемопоэтических стволовых клеток (АТГСК), изначально был разработан гематологами для лечения лейкозов, но уже достаточно давно исследуется в отношении РС. Пока что АТГСК рассматривают как своего рода крайнюю меру для пациентов с быстро прогрессирующим и не поддающимся терапии РС. Все испытания с участием больных РС проводились на небольших группах, что не позволяет сделать окончательных выводов об эффективности метода. Действительно, бывает так, что успешные результаты, полученные в исследованиях на малой выборке пациентов, не подтверждаются на больших группах. К сожалению, количество случаев успешного восстановления функций организма у пациентов с РС после проведения АТГСК ничтожно мало по сравнению с примерами неэффективного или осложнившегося лечения [43]. Это, однако, не мешает клиникам с сомнительной научной базой и врачам с невысокой квалификацией уже сейчас предлагать больным РС лечение АТГСК.
Клинические исследования АТГСК продолжаются, и за последнее десятилетие достигнут большой прогресс в снижении рисков, связанных с этой процедурой. После окончания рандомизированных контролируемых клинических испытаний можно будет окончательно судить о том, каким пациентам показан этот метод. По мнению экспертов, оценка пользы и риска АТГСК вкупе с доступностью эффективных препаратов моноклональных антител, позволяющих контролировать заболевание у пациентов с тяжелым течением РС, скорее всего, оставит эту пока еще не до конца проработанную технологию резервным методом лечения РС.
Применение индуцированных плюрипотентных стволовых клеток для восстановления структур ЦНС
Другие перспективные разработки для лечения РС основаны на применении индуцированных плюрипотентных стволовых клеток (ИПСК) для замещения погибших олигодендроцитов и нейронов. ИПСК, способные превращаться в разные типы клеток, можно получать с помощью «перепрограммирования», например, клеток кожи пациента. Эти исследования еще только начинаются. Так, недавно успешно завершились эксперименты по пересадке стволовых клеток, полученных из кожи больных РС, в мозг мышей, где они превратились в эффективных продуцентов миелина [44]. В другом исследовании сначала перепрограммировали стволовые клетки кожи мыши в нейронные стволовые клетки, а затем пересадили их в спинной мозг животных с демиелинизацией. В результате состояние животных улучшилось. По-видимому, пересаженные клетки выделяют вещества, стимулирующие процессы репарации ЦНС. Манипуляции со стволовыми клетками пока еще находятся на стадии детального изучения и далеки от внедрения в рутинную клиническую практику [45].
Узнать практически всё об ИПСК, технологиях их получения и рисках применения можно из статей: «Ствол и ветки: стволовые клетки» [46], «Была клетка простая, стала стволовая» [47], «Нобелевская премия по физиологии и медицине (2012): индуцированные стволовые клетки» [48], «В поисках клеток для ИПСК — шаг за шагом к медицине будущего» [49]. — Ред.
***
За последние 20 лет достигнуты огромные успехи в лечении РС. На сегодняшний день, так или иначе, все ПИТРС из арсенала неврологов направлены преимущественно на подавление аутоиммунного воспаления. В ближайшем будущем ожидается одобрение применения в клинической практике первого препарата для лечения первично-прогрессирующего РС. Благодаря клеточным технологиям удалось достичь очень хороших результатов по восстановлению утраченных функций у пациентов с РС. Однако эти случаи пока еще можно назвать единичными, а риск побочных явлений всё еще очень велик.
Можно ли предсказать течение рассеянного склероза и эффективность его лечения?
Вопрос персонализации лечения РС стоит очень остро [50]. Течение болезни невозможно предсказать, основываясь на клинических проявлениях РС. Это осложняет выбор тактики ведения конкретного пациента и создает для последнего дополнительную психологическую нагрузку. Между разными формами РС есть генетические различия, и было найдено несколько генетических маркеров [51], позволяющих предсказывать, насколько тяжело будет протекать РС, но, увы, только в рамках отдельных этносов. Пока что большинство таких исследований в мире не увенчалось успехом.
Кроме того, у разных пациентов ответ на лечение ПИТРС может варьировать: эффективность может быть как высока, так и незаметна вовсе. Дело в том, что физиологические процессы, отвечающие за метаболизм лекарств, находятся под строгим генетическим контролем. Наука, которая изучает связь генетических вариантов с различиями в этих процессах, называется фармакогенетикой [52]. Фармакогенетические исследования проводятся для того, чтобы на основании генотипа конкретного пациента как можно раньше подбирать для него наиболее эффективный препарат. Подобные исследования в отношении РС с определенным успехом проводятся с 2001 года. Найдено несколько генетических маркеров эффективности лечения препаратами ИФН-β и ГА, но для разных этносов они различаются. Например, для «русской» популяции — пациентов славянского происхождения, считающих себя и своих ближайших родственников русскими, — найден комплексный маркер (определенный набор аллелей генов иммунного ответа), у носителей которого лечение препаратами ИФН-β будет с высокой вероятностью эффективным [53]. Найден и маркер, ассоциированный с низкой эффективностью ГА, — таким пациентам, скорее всего, показано назначение альтернативного препарата.
Исследования по поиску универсальных генетических маркеров прогноза течения и лечения РС ведутся под руководством профессоров Ольги Олеговны Фаворовой и Алексея Николаевича Бойко из Российского национального исследовательского медицинского университета им. Н.И. Пирогова [53], [54], [55]. Продолжение таких исследований (особенно с учетом появления новых препаратов) с привлечением тысяч пациентов из различных этнических групп может привести к созданию прогностических тестов. Это позволило бы врачу быть начеку и заранее определиться с тактикой ведения конкретного пациента.
Пациентские организации
Клинические проявления заболевания — далеко не единственное, с чем приходится бороться пациенту. Это всегда еще и страх, одиночество, чувство отчуждения и изоляции. Деятельность пациентских организаций необходима для информационной поддержки, защиты прав и интересов пациентов, решения проблем с лечением и социальной реабилитацией пациентов и членов их семей. Общероссийская общественная организация инвалидов — больных рассеянным склерозом является самой крупной российской пациентской организацией для страдающих РС. Своей главной целью она называет создание условий для повышения качества жизни граждан Российской Федерации с РС. Действительно, на своем сайте организация регулярно публикует фотоотчеты о социальных мероприятиях в разных городах России и поднимает важные вопросы, касающиеся качества жизни больных РС: там можно найти, например, обращение к министру здравоохранения с просьбой включить диметилфумарат в список жизненно необходимых лекарств.
На Информационном портале о рассеянном склерозе, созданном при поддержке фармацевтической компании Teva (производитель глатирамера ацетата), можно оставить заявку на получение психологической поддержки по телефону и письменной консультации квалифицированного юриста. На сайте есть информация о возможностях реабилитации, интервью и личные истории пациентов с РС, новости о культурных событиях Москвы.
Московское общество рассеянного склероза недавно запустило бесплатную программу реабилитации для пациентов с РС. Организованы регулярные групповые занятия йогой и лечебной физкультурой по специально разработанным методикам. Кроме того, при поддержке компании Teva создана «Карта доступности» московских медицинских, социальных, спортивных, культурных и развлекательных объектов, оборудованных для людей с ограниченной подвижностью.
На сайтах российских пациентских организаций, к сожалению, очень мало материалов, которые позволили бы больному РС узнать актуальную информацию о своем заболевании: причинах его развития, диагностике и современных методах лечения. На зарубежных пациентских порталах такая информация изложена доступным языком и очень хорошо систематизирована, там постоянно обновляются разделы о научных исследованиях в области РС. На сайтах пациентских организаций разных стран очень часто встречается информация о текущих клинических испытаниях новых препаратов и возможности зарегистрироваться для участия в них. Ниже перечислены основные англоязычные организации пациентов с РС:
- Великобритания: Multiple Sclerosis Society of Great Britain, Multiple sclerosis trust;
- Австралия: National Multiple Sclerosis Society of Australia;
- Канада: Multiple Sclerosis Society of Canada;
- США: National multiple sclerosis society, Multiple Sclerosis Association of America;
- Новая Зеландия: Multiple sclerosis. Society of New Zealand.
Сейчас большинство больных РС при условии своевременного и правильно подобранного лечения могут жить полной жизнью. Люди, находясь практически в любой точке земного шара, каждый день остаются в контакте друг с другом, находят друг у друга поддержку и понимание. Страница Ирины Ясиной на Фейсбуке обновляется практически каждый день. Можно только восхищаться тем, насколько активный образ жизни ведет автор, рассказывая о путешествиях, впечатлениях, делясь восприятием разных событий, оставаясь при этом открытой своей аудитории, а иногда и поддерживая ее. Решение о том, насколько использовать собственные возможности и участвовать в жизни общества, быть ли счастливыми и свободными, всегда зависит только от нас самих.
- Ясина И. (2012). Женщины, сильные духом: Ирина Ясина. Сайт Forbes;
- Ясина И. (2011). История болезни. Знамя. 5;
- Обёртка для аксона;
- Willer C.J., Dyment D.A., Risch N.J., Sadovnick A.D., Ebers G.C., Canadian Collaborative Study Group. (2003). Twin concordance and sibling recurrence rates in multiple sclerosis. Proc. Natl. Acad. Sci. USA. 100, 12877–12882;
- Jill A. Hollenbach, Jorge R. Oksenberg. (2015). The immunogenetics of multiple sclerosis: A comprehensive review. Journal of Autoimmunity. 64, 13-25;
- Jimmy L Huynh, Patrizia Casaccia. (2013). Epigenetic mechanisms in multiple sclerosis: implications for pathogenesis and treatment. The Lancet Neurology. 12, 195-206;
- Баулина Н.М., Кулакова О.Г., Фаворова О.О. (2016). МикроРНК: роль в развитии аутоиммунного воспаления. Acta Naturae. 1, 23–36;
- Эпигенетика: невидимый командир генома;
- Загадочная генетика «загадочной болезни кожи» — витилиго;
- GWAS и психогенетика: консорциумы в поисках ассоциаций;
- Генетика псориаза: иммунитет, барьерная функция кожи и GWAS;
- V. V. Bashinskaya, O. G. Kulakova, A. N. Boyko, A. V. Favorov, O. O. Favorova. (2015). A review of genome-wide association studies for multiple sclerosis: classical and hypothesis-driven approaches. Hum Genet. 134, 1143-1162;
- Системная красная волчанка: болезнь с тысячью лиц;
- Konstantinos Patas, Jan Broder Engler, Manuel A. Friese, Stefan M. Gold. (2013). Pregnancy and multiple sclerosis: feto-maternal immune cross talk and its implications for disease activity. Journal of Reproductive Immunology. 97, 140-146;
- Ascherio A., Munger K.L., Giovannucci E. (2011). Sun exposure and vitamin D are independent risk factors for CNS demyelination. Neurology. 77, 1405–1406;
- L. Airas. (2015). Hormonal and gender-related immune changes in multiple sclerosis. Acta Neurol Scand. 132, 62-70;
- J. G. McLeod, S. R. Hammond, J. F. Kurtzke. (2011). Migration and multiple sclerosis in immigrants to Australia from United Kingdom and Ireland: a reassessment. I. Risk of MS by age at immigration. J Neurol. 258, 1140-1149;
- Alberto Ascherio, Kassandra L. Munger. (2007). Environmental risk factors for multiple sclerosis. Part I: The role of infection. Ann Neurol.. 61, 288-299;
- От поцелуя до лимфомы один вирус;
- A. G. Gabibov, A. A. Belogurov, Y. A. Lomakin, M. Y. Zakharova, M. E. Avakyan, et. al.. (2011). Combinatorial antibody library from multiple sclerosis patients reveals antibodies that cross-react with myelin basic protein and EBV antigen. The FASEB Journal. 25, 4211-4221;
- Michael P Pender, Scott R Burrows. (2014). Epstein–Barr virus and multiple sclerosis: potential opportunities for immunotherapy. Clin Trans Immunol. 3, e27;
- Микробиом кишечника: мир внутри нас;
- Kiel Telesford, Javier Ochoa-Repáraz, Lloyd H. Kasper. (2014). Gut Commensalism, Cytokines, and Central Nervous System Demyelination. Journal of Interferon & Cytokine Research. 34, 605-614;
- Kerstin Berer, Marsilius Mues, Michail Koutrolos, Zakeya Al Rasbi, Marina Boziki, et. al.. (2011). Commensal microbiota and myelin autoantigen cooperate to trigger autoimmune demyelination. Nature. 479, 538-541;
- E. V. Popova, V. V. Bryukhov, A. N. Boyko, M. V. Krotenkova. (2016). Primary-progressive multiple sclerosis as an atypical demyelinating process. Z. nevrol. psikhiatr. im. S.S. Korsakova. 116, 42;
- Иммунитет: борьба с чужими и… своими;
- Calliope A. Dendrou, Lars Fugger, Manuel A. Friese. (2015). Immunopathology of multiple sclerosis. Nat Rev Immunol. 15, 545-558;
- Volker Brinkmann, Andreas Billich, Thomas Baumruker, Peter Heining, Robert Schmouder, et. al.. (2010). Fingolimod (FTY720): discovery and development of an oral drug to treat multiple sclerosis. Nat Rev Drug Discov. 9, 883-897;
- Antoine Louveau, Tajie H. Harris, Jonathan Kipnis. (2015). Revisiting the Mechanisms of CNS Immune Privilege. Trends in Immunology. 36, 569-577;
- Ludger Klein, Bruno Kyewski, Paul M. Allen, Kristin A. Hogquist. (2014). Positive and negative selection of the T cell repertoire: what thymocytes see (and don’t see). Nat Rev Immunol. 14, 377-391;
- Baranzini S.E. and Hauser S.L. (2002). Large-scale gene-expression studies and the challenge of multiple sclerosis. Genome Biol. 3, reviews1027;
- Активный кислород: друг или враг, или О пользе и вреде антиоксидантов;
- Céline Louapre, Catherine Lubetzki. (2015). Neurodegeneration in multiple sclerosis is a process separate from inflammation: Yes. Multiple Sclerosis Journal. 21, 1626-1628;
- Очень нервное возбуждение;
- Soelberg Sorensen P. (2016). Safety concerns and risk management of multiple sclerosis therapies. Acta Neurol. Scand.;
- Xavier Montalban, Stephen L. Hauser, Ludwig Kappos, Douglas L. Arnold, Amit Bar-Or, et. al.. (2017). Ocrelizumab versus Placebo in Primary Progressive Multiple Sclerosis. N Engl J Med. 376, 209-220;
- Лаборатория биокатализа ИБХ: дизайнерские ферменты и клоны-мятежники;
- Alexey Belogurov, Konstantin Zakharov, Yakov Lomakin, Kirill Surkov, Sergey Avtushenko, et. al.. (2016). CD206-Targeted Liposomal Myelin Basic Protein Peptides in Patients with Multiple Sclerosis Resistant to First-Line Disease-Modifying Therapies: A First-in-Human, Proof-of-Concept Dose-Escalation Study. Neurotherapeutics. 13, 895-904;
- Jonathan Q. Tran, Jitesh Rana, Frederik Barkhof, Isaac Melamed, Hakop Gevorkyan, et. al.. (2014). Randomized phase I trials of the safety/tolerability of anti-LINGO-1 monoclonal antibody BIIB033. Neurol Neuroimmunol Neuroinflamm. 1, e18;
- Frédéric Sedel, Caroline Papeix, Agnès Bellanger, Valérie Touitou, Christine Lebrun-Frenay, et. al.. (2015). High doses of biotin in chronic progressive multiple sclerosis: A pilot study. Multiple Sclerosis and Related Disorders. 4, 159-169;
- Tourbah A., Lebrun-Frenay C., Edan G., Clanet M., Papeix C., Vukusic S. et al. (2016). MD1003 (high-dose biotin) for the treatment of progressive multiple sclerosis: A randomised, double-blind, placebo-controlled study. Mult. Scler. 22, 1719–1731;
- Кем быть? Как гемопоэтическая стволовая клетка выбирает профессию;
- Harold L Atkins, Marjorie Bowman, David Allan, Grizel Anstee, Douglas L Arnold, et. al.. (2016). Immunoablation and autologous haemopoietic stem-cell transplantation for aggressive multiple sclerosis: a multicentre single-group phase 2 trial. The Lancet. 388, 576-585;
- Panagiotis Douvaras, Jing Wang, Matthew Zimmer, Stephanie Hanchuk, Melanie A. O’Bara, et. al.. (2014). Efficient Generation of Myelinating Oligodendrocytes from Primary Progressive Multiple Sclerosis Patients by Induced Pluripotent Stem Cells. Stem Cell Reports. 3, 250-259;
- Снежный ком проблем с плюрипотентностью;
- Ствол и ветки: стволовые клетки;
- Была клетка простая, стала стволовая;
- Нобелевская премия по физиологии и медицине (2012): индуцированные стволовые клетки;
- В поисках клеток для ИПСК — шаг за шагом к медицине будущего;
- От медицины для всех — к медицине для каждого!;
- Alessandro Didonna, Jorge R. Oksenberg. (2015). Genetic determinants of risk and progression in multiple sclerosis. Clinica Chimica Acta. 449, 16-22;
- «Омики» — эпоха большой биологии;
- Olga G Kulakova, Ekaterina Yu Tsareva, Dmitrijs Lvovs, Alexander V Favorov, Alexey N Boyko, Olga O Favorova. (2014). Comparative pharmacogenetics of multiple sclerosis: IFN-β versus glatiramer acetate. Pharmacogenomics. 15, 679-685;
- Ivan Kiselev, Vitalina Bashinskaya, Olga Kulakova, Natalia Baulina, Ekaterina Popova, et. al.. (2015). Variants of MicroRNA Genes: Gender-Specific Associations with Multiple Sclerosis Risk and Severity. IJMS. 16, 20067-20081;
- V.V. Bashinskaya, O.G. Kulakova, I.S. Kiselev, N.M. Baulina, A.V. Favorov, et. al.. (2015). GWAS-identified multiple sclerosis risk loci involved in immune response: Validation in Russians. Journal of Neuroimmunology. 282, 85-91.
Рассеянный склероз: узнаём по первичным симптомам
Рассеянный склероз, первые признаки — распознаем недуг на начальном этапе
Рассеянный склероз — это хроническая аутоиммунная болезнь, проявляющаяся через поражение миелиновой оболочки нервных окончаний спинного и головного мозга пациента. В медицинской практике на данный момент неизвестны случаи полного выздоровления пациентов, страдающих данным заболеванием, но существуют способы достижения достаточно продолжительной ремиссии. Пораженные ткани с трудом поддаются восстановлению. Этим обусловлена необходимость диагностики рассеянного склероза во время ранних стадий болезни. Для того чтобы заподозрить недуг и обратиться к неврологу, нужно знать основные признаки рассеянного склероза.
Как правило, возраст проявления первых симптомов рассеянного склероза — 16-20 лет. Именно во время начальной стадии развития недуга лечение будет иметь наиболее благоприятный эффект, однако, большая часть пациентов попадает на прием к врачу слишком поздно.
Основная проблема диагностики на ранних этапах состоит в том, что больные поздно замечают изменения в поведении собственного организма. Ранние симптомы рассеянного склероза достаточно размытые, потому индивид способен списывать их на бaнaльное недосыпание, усталость.
Первые признаки развития болезни
Для того чтобы иметь возможность вовремя диагностировать РС, необходимо знать первые признаки рассеянного склероза. Стоит заметить, что РС проявляется у женщин и мужчин одинаково, хотя женщины по статистике болеют чаще.
К симптомам рассеянного склероза на начальной стадии относят следующие признаки:
- Хроническая усталость — является самым распространенным признаком того, как проявляется рассеянный склероз у больных на ранних этапах. Усталость становится более заметной во второй половине дня. Больной часто чувствует умственное переутомление, слабость во всем теле, желание спать, общую вялость;
- Мышечная слабость — больному труднее даются привычные физические нагрузки, ему сложнее выполнять повседневные задачи, связанные с мышечными нагрузками;
- Головокружения — при рассеянном склерозе они являются одним из самых популярных симптомов.
- Мышечные спазмы — как правило, заметны в мышцах рук и ног. этот симптом является ведущим в развитии инвалидности пациентов во время прогрессирования болезни.
Первичные симптомы при заболевании рассеянным склерозом возникают вследствие демиелинизации — процесса поражения миелиновой оболочки нервных волокон головного и спинного мозга. Разрушительный процесс ведет за собой ухудшение передачи сигналов мозга к мышцам, а также внутренним органам пациента.
Также к первым симптомам рассеянного склероза относятся тремор, небольшие покалывания в области мышц рук и ног, частичная потеря зрения, нарушенная функция кишечника, мочевого пузыря, а также нарушение координации. Такие ранние симптомы прогрессирующего рассеянного склероза корректируются с помощью медикаментов.
Симптомы рассеянного склероза у женщин и мужчин
Симптомы делят на первичные, вторичные и третичные. Иногда РС проявляется бурно и сразу, чаще – незаметно и медленно развивается годами. Наиболее характерная симптоматика рассеянного склероза у женщин и мужчин представлена в таблице:
На ранних стадиях
С прогрессированием заболевания
- онемение, покалывание в руках и ногах, мурашки, иногда боли и спазмы;
- ослабление зрения, двоение;
- тазовые расстройства, прерывистое или затрудненное мочеиспускание, недержание;
- нарушение координации, шаткость походки;
- потеря когнитивных функций (ухудшение концентрации, внимания);
- нарушения речи;
- параличи мышц лица, подергивание века;
- слабость, головокружение, потеря чувствительности;
- снижение интереса к новому, познавательной деятельности, апатия;
- эпилептические нарушения;
- симптом Лермитта – ощущение резкой боли при наклоне головы.
- жжение, зуд кожных покровов;
- боль и слабость в конечностях, что затрудняет со временем выполнение простых движений;
- тяжесть в руках и ногах с сохранением мышечной силы;
- неврит зрительного нерва, нарушения в восприятии цветов;
- тремор туловища и конечностей;
- сильные головные боли;
- невнятность речи и нарушение глотания;
- спазмы мышц, часто приводящие к инвалидности;
- интеллектуальные нарушения, потеря внимания, памяти, заторможенность, затрудненная концентрация внимания;
- ceкcуальная дисфункция, снижение либидо;
- нарушения сна;
- тревожное состояние и депрессия.
Проблемы диагностики РС в период ранних этапов
Как распознать рассеянный склероз и обратиться за помощью? Как видно из приведенных выше признаков развития болезни, симптомы достаточно размытые. Самостоятельно практически невозможно определить точный диагноз, более того, существуют различные заболевания, похожие на рассеянный склероз. Они начинаются в точности так же, как начинается РС, для их исключения врач-невролог назначает специальные анализы (биопсия, анализ крови, МРТ). Только квалифицированный специалист способен установить, есть ли рассеянный склероз у человека, или нет.
Список заболеваний, похожих на рассеянный склероз, огромен. Заболевания, похожие на рассеянный склероз:
Инфекции, поражающие ЦНС. К ним относятся:
- Болезнь Лайма.
- Вирус иммунодефицита человека.
- Сифилис.
- Лейкоэнцефалопатия
Воспалительные процессы, поражающие ЦНС:
- Синдром Шегрена.
- Васкулит.
- Волчанка.
- Болезнь Бехчета.
- Саркоидоз.
- Миелопатия.
- Артериопатия церебральная аутосомно-доминантная.
- Лейкодистрофия.
- Митохондриальная болезнь.
Опухоли головного мозга:
Дефицит жизненно важных микроэлементов:
- Дефицит меди.
- Дефицит витамина В12.
Поражения структуры тканей:
- Болезнь Девика.
- Рассеянный энцефаломиелит.
Кроме этих заболеваний, первые проявления недуга могут быть схожими с симптомами вегетососудистой дистонии, а она, в отличие от РС, совершенно неопасна для человеческого организма. ВСД не грозит летальным исходом. Ей, как и рассеянному склерозу, также свойственны головокружения, нарушение координации, спазмы, слабость. Какая проблема атаковала пациента — ВСД или рассеянный склероз — определит квалифицированный врач-невролог. Главное — не откладывайте посещение поликлиники.
Причины как можно быстрее обратиться к врачу
Признаки РС отличаются у каждого человека. Если вы заметили у себя нарастающую усталость, появляющуюся во второй половине дня, чрезмерно чувствительную реакцию к теплу (например, могут появиться головные боли после принятия горячего душа), головокружение, онемение в конечностях, ухудшение остроты зрения, — незамедлительно отправляйтесь к врачу.
Помните, что важно запустить процесс лечения до того, как начались приступы рассеянного склероза. Даже если РС будет диагностирован, врач поможет определить истинные причины возникших симптомов и назначит правильное лечение, имеющее возможность спасти вашу жизнь.
Как проявляется и протекает заболевание
Проявления рассеянного склероза зависят от формы, вида протекания болезни. Течение недуга бывает:
- ремиттирующее;
- прогрессирующе-ремиттирующее течение;
- первично-прогрессирующее;
- вторично-прогрессирующее течение.
В случае первично-прогрессирующего течения проявления рассеянного склероза являются постепенными. Они нарастают с умеренной периодичностью. Таким образом, головокружение при рассеянном склерозе дополняется плохой координацией, затем инвалидизирующими спазмами. Присутствуют как периоды стабилизации организма (ремиссии), так и периоды обострений.
Постепенное нарастание симптомов также характерно также для вторично-прогрессирующего течения болезни. Приступы рассеянного склероза проявляются, как правило, после острых стрессов или перенесенных инфекционных заболеваний.
Дебют болезни
Как правило, дебютом заболевания называют первое клиническое проявление недуга. Сами же приступы рассеянного склероза к тому моменту могут присутствовать уже несколько лет. Практически дебют рассеянного склероза отмечается в пределах первых 5 лет течения аутоиммунного процесса. Такой срок является достаточно поздним, он снижает шансы улучшения состояния больного, но это не означает, что достижение длительной ремиссии становится невозможным.
Одним из наиболее типичных дебютов РС считается полное или частичное поражение зрительного нерва. Проявлениями такого дебюта бывают:
- резкое ухудшение зрения;
- резко возникший дальтонизм;
- мутность или пелена перед глазами;
- черная точка, мелькающая перед глазом;
- постоянное чувство присутствия инородного тела;
- боль в глазном яблоке, усиливающаяся при передвижении зрачка;
- нарушение реакции на свет (повышенная светочувствительность);
- мелькание предметов перед глазами;
- нечеткость контуров видимых предметов.
Как правило, нарушение зрения наступает очень резко. При этом симптомы могут проявляться около недели, затем проходить. Полное восстановление зрения происходит в 70% случаев.
Как диагностируется рассеянный склероз
Итак, главный вопрос: как выявить рассеянный склероз? После того как проанализированы все проявления, отсечены похожие заболевания, врач должен переходить к более точному анализу, который практически со 100% вероятностью подтверждает или опровергает диагноз РС.
В первую очередь проводится неврологический осмотр. Благодаря осмотру врач имеет возможность определить уровень нарушения чувствительности, установить, присутствует ли инвалидизация пациента.
После неврологического осмотра, пациенту назначают МРТ. Именно это исследование считается самым эффективным методом постановки диагноза. Благодаря результатам проведенной МРТ, медицинский персонал имеет возможность определить наличие очаговых воспалений в мозге, характерных для данного заболевания, вызывающих нарушения в передачи нервных импульсов. Метод работы МРТ основан на магнитном поле, вызывающем резонанс в исследуемых тканях, позволяя получить точное качественное изображение всех структур исследуемых органов.
При дебюте РС магнитно-резонансная томография проводится исключительно при использовании контрастного вещества. Вводимый контраст накапливается в местах воспаления, или очагах демиелинизации. Таким образом, врач способен установить точный диагноз, зафиксировать текущий уровень поражения волокон нервных окончаний. Эти данные в дальнейшем используются для изучения динамики течения болезни.
Иммунологическое исследование также используется как один из методов определения болезни.
Истории дебютов рассеянного склероза: с каких симптомов начиналось заболевание?
Истории взяты с форум.ооои-брс.рф. Пациенты рассказывают о своих первых симптомах рассеянного склероза, за которыми последовала постановка диагноза.
Началось с сильной слабости в руке (нельзя было взять кружку), через год (тоже весной) началась хромающая походка с ногой. Онемела рука, причём не полностью, а два пальчика: мезинец и безымянный и вверх по руке мышца. Странное ощущение. Потом отказалась работать правая рука, кушала и расчесывалась левой, хотя раньше этого не делала так. Летом врач в Тольятти заподозрила РС. Сделали томографию, нашли 2 очага, но в Оренбурге зав отделением областной больницы сказала, что это остеохондроз. И потом 8 лет тишины. А потом нарушение зрения. Ощущение после взгляда на солнце. Пятнами видела. Нарушилась речь. Поставили микроинсульт. Пролечили, прошло. А через 5 месяцев отказали ножки. Не ходила практически совсем. В 2006 году была очень сложная комaндировка в Южную Америку. Там у меня случился приступ сильнейшего головокружения, но так как в этот момент я находилась на корабле решила что это морская болезнь. Тем более что меня почти всегда укачивает на кораблях. Приступ длился сутки. Потом сутки слабость, а потом как ничего и не было. В 2007 году я родила своего первого ребенка. Через 2 месяца после родов случился второй такой же приступ головокружения. Я списала это на недосып и усталость, которая бывает в первые месяцы после родов. Второй приступ окончился госпитализацией. У меня были головокружения примерно за 2-3 месяца до дебюта РС. Но я тогда делала ремонт и все списала на усталость. У меня был приступ головокружения за месяц до «начала». Потом хромать стала вдруг на правую ногу, потом не могла читать, буквы разбегались. а потом 3 дня как черная пленка перед глазами и жуткая боль в глазах, что двигать ими не могла. У меня в дебюте сильнейшее головокружение с рвотой. Поснулась ночью от чувства тошноты, подумала отравилась, встала с кровати чтобы дойти до ванной и упала на пол, все кружилось вокруг меня с катастрафической скоростью У меня было состояние, которое я назвала тогда сильным токсикозом беременности (очень сильным, причём моя-то беременность в своё время прошла без этих чудес). Я действительно решила, что у нас будет ещё один малыш и даже побежала проверяться, а потом через пару дней случился паралич. Тоже по-началу списала всё на ремонт (кот. как раз доделала) и усталость. Пошла с ребёнком гулять, а нога правая волочится, я даже сразу не поняла, а за обедом как-то правой рукой не очень получалось ребёнка супом кормить. Вот тут-то всё и началось. У меня всё случилось 21 год назад сперва слабость в руках и ногах, головокружение такое что часто падала.
Читать еще: Как преодолеть последствия ишемического инсульта?
Помните, что этот недуг является очень серьезным аутоиммунным заболеванием, имеющем крайне высокие темпы прогресса без соответствующего лечения. При возникновении даже незначительных симптомов обращайтесь к врачу.
Будьте здоровы, уделяйте достаточно времени своему организму и не игнорируйте беспокоящие вас симптомы.
Рассеянный склероз: современные методы диагностики
Рассеянный склероз – достаточно распространённое заболевание, которое часто приводит к потере работоспособности, а затем и инвалидности. На начальной стадии его диагностируют у пациентов в возрасте от 20 до 40 лет. Наибольшее количество больных приходится на США и страны запада, что говорит о генетической предрасположенности. Если говорить о наследственности, то среди прямых родственников (братьев и сестёр) больные встречаются в 10-20 раз чаще. При этом среди женщин заболевание встречается почти в 2 раза чаще, чем у мужчин.
Диагностика рассеянного склероза на ранней стадии у женщин раньше основывалась только на клинических особенностях. Полная картина заболевания осложняется тем, что симптоматика рассеянного склероза разнообразна и часто может маскировать признаки других болезней. Для диагностики и лечения рассеянного склероза требуется консультации различных специалистов, в том числе:
- Офтальмолога – при нарушениях зрения;
- Инфекциониста – при вероятности вирусных (бактериальных) инфекций, которые могут вызвать обострение РС;
- Иммунолога – при подозрении нарушений функции иммунной системы;
- Психиатра – при психических расстройствах и отклонениях;
- Уролога – при нарушениях функций мочевого пузыря.
- Генетика – для выявления предрасположенности к заболеванию у будущих детей.
Что такое рассеянный склероз, причины возникновения
Рассеянный склероз – хроническое заболевание, в результате которого постепенно происходит разрушение нервной системы организма. По самым разным причинам – от наследственных, до поражения вирусами или бактериями – нарушается работа иммунной системы. Иммунные клетки вместо защиты поражают ткани организма, в том числе белое вещество головного и спинного мозга. Происходит нарушение их функций, что отражается на снабжении органов и тканей нервными клетками. В результате теряется связь с центральной нервной системой.
Коварство болезни заключается в медленном прогрессировании с чередованием фазы обострения и временного улучшения. Постепенно больной утрачивает способность работать, а затем и обслуживать себя. Наступает инвалидность и потребность в постоянном уходе.
Первичные признаки хронического процесса
Установить точный диагноз на начальной стадии достаточно сложно из-за смешанной симптоматики. Его сложно отличить от заболеваний со схожими симптомами: болезни Лайма (возбудитель – микроорганизмы боррелии, передающиеся с укусами клещей), ревматических заболеваний (красная волчанка, узелковый периартрит и т.п.), характеризующимися сбоем в работе иммунной системы.
У женщин течение болезни проходит значительно мягче, чем у мужчин. В силу гендерных особенностей, у них менее выражены симптомы и признаки рассеянного склероза. Но всё же можно выделить ряд общих симптомов.
Какие признаки должны стать поводом для обращения к врачу-неврологу?
- головокружение, обусловленное нарушением кровообращения головного мозга, приводящее к нарушению баланса тела;
- нарушение зрения – чаще одного глаза. Пациент теряет чёткость картинки, тускнеют цвета;
- покалывание и онемение конечностей, тремор меняется почерк, становится сложно выполнять работу, связанную с мелкой моторикой;
- спазмы мышц (нечасто судороги) – как осложнение воспаления проводящих путей центральной нервной системы, проявляются в определённых группах мышц;
- периоды депрессии, нарушение интеллектуальных способностей. Пациент с трудом усваивает информацию;
- хроническая усталость, сопровождающаяся постоянной сонливостью и снижением работоспособности;
- увеличивается чувствительность к перепаду температуры. Баня или сауна могут резко ухудшить самочувствие;
- проблемы с кишечником, мочевым пузырём.
Первичное обследование невролога: выявление клинических симптомов
Диагностикой и лечением рассеянного склероза занимается врач-невролог. При первичном обследовании он должен определить классические и редкие симптомы заболевания и поставить диагноз ещё на стадии амбулаторно-клинического исследования. Диагностика начинается с беседы с пациентом, в ходе которой врач задаёт уточняющие вопросы и проводит первичный осмотр. Важно выяснить хронологию появления симптомов, узнать, проводилось ли обследование у других специалистов, каков был поставлен предварительный диагноз. Если назначалось лечение, то нужно выяснить название и дозировку препаратов. Особый акцент следует сделать на перенесённые ранее вирусные инфекции, которые могут спровоцировать рассеянный склероз. Уточнить, возможен ли наследственный фактор – болезни родственников, родителей. Важно выяснить, есть ли зависимости от курения, наркотиков или алкоголя.
Предварительная диагностика обычно включает следующие пункты:
- выявление симптомов, указывающих на вероятность рассеянного склероза;
- уточнение соответствия их критериям РС;
- исключение заболеваний с похожей клинической картиной;
- определение типа течения болезни;
- определение стадии РС;
- определение степени поражения и степени инвалидности больного.
После проведения полного опроса врач назначает лабораторные и аппаратные исследования, которые помогут в уточнении диагноза.
Объективное неврологическое обследование
При проведении обследования доктор при помощи специального молоточка выявляет участки поражения белого вещества. Важно установить участки, поражённые в разное время. Для этого оцениваются:
- тонус и сила мышц, движения конечностей
- поверхностная и глубокая чувствительность.
- ощущения температуры, прикасаний и болезненности на симметричных участках;
- правильность работы черепных нервов. Выявляется факт косоглазия, раздвоенности зрения, выпадения полей видимости;
- движения мышц лица, языка, шеи, глотки;
- наличие тремора рук, изменение почерка, шаткость в позе Ромберга.
Проводить обследования желательно на протяжении нескольких дней, чтобы сравнить функциональные изменения. Одним из характерных признаков РС является выпадение брюшных рефлексов в первый приём и восстановление к следующему приему.
Лабораторная и аппаратная диагностика
Современные технологии позволяют обнаружить мельчайшие очаги патологии. Анализы биологических жидкостей организма позволяют определить природу заболевания. Проведение исследований необходимо для исключения либо подтверждения рассеянного склероза. Если факт заболевания не подтвердится, они могут помочь в постановке истинного диагноза.
Анализ крови
Общий анализ крови малоинформативен при рассеянном склерозе, но позволит исключить патологии и инфекции, схожие по симптомам.
МРТ в диагностике рассеянного склероза
Метод магнитно-резонансной терапии является наиболее информативным из всех анализов. Он позволяет определить атрофию коры головного мозга и расширение полости мозговых желудочков.
Для получения качественного снимка при проведении процедуры используется парамагнитная контрастная жидкость. Благодаря ей становится возможным выявить участки, наиболее подвергнутые разрушению. МРТ делает возможным увидеть минимальные дефекты в белом веществе нервной ткани. Для постановки диагноза «рассеянный склероз» достаточно выявить 4 участка с отсутствием миелина размером свыше 3 мм. При этом хотя бы один из них должен находиться рядом с мозговыми желудочками (первентрикулярно).
Исследование цереброспинальной жидкости на IgG
Один из обязательных анализов при РС. Многие пациенты боятся повреждения спинного мозга во время пункции, поэтому требуется психологически подготовить его. Во время анализа из спинномозгового канала забирается небольшое количество ликвора. Во время пункции врач может определить давление в спинном мозге, тем самым проведя дифференциальную диагностику.
В фазе обострения РС в ликворе будет повышено содержание белка. Но при фазе спада его количество будет в норме. Поэтому для точного диагноза нужно путём электрофореза выделить олигоклональные иммуноглобулины класса G. Их наличие указывает на агрессию иммунных клеток к миелину.
Суперпозиционное электромагнитное сканирование
Новейший метод диагностики позволяет вычислить активность ферментов нервной ткани, состояние ионного обмена в тканях, активность нейромедиаторов. Но СПЭМС не достаточно для постановки рассеянного склероза.
Определение электрической активности мозга
Исследование проводится при помощи электроэнцефалографа и позволяет установить состояние и степень повреждения нервных волокон. Определяются слуховые, зрительные и соматосенсорные потенциалы. Метод позволяет следить за состоянием больного во время проведения лечения, оценивать эффективность назначенных лекарств.
Дифференциальная диагностика
Дифференциальная диагностика производится доктором на основе данных, полученных при проведении всех аппаратных и лабораторных исследований. Именно благодаря дифференциальной диагностике можно отличить рассеянный склероз от заболеваний со схожей симптоматикой. Опыт и знания врача являются основным фактором в постановке правильного диагноза.
Критерии диагностики МакДональда
Сегодня большинство врачей-диагностов РС при постановке диагноза «рассеянный склероз» используют критерии МакДональда, врача-невролога из Новой Зеландии. Впервые он предложил использование критериев на международной коллегии в 2001 году, пересмотр критериев в 2006 г проводился международными экспертами, а последняя версия опубликована в журнале Lancet Neurology 21.12.2017. Благодаря им значительно упрощается диагностика рассеянного склероза, основанная на клинических проявлениях заболевания.
В основе постановки диагноза МакДональд выделил 5 основных групп критериев, в зависимости от количества клинических атак, с учётом диссеминации во времени и в прострaнcтве. Постановка диагноза РС основывается на клинических и радиологических признаках. В редакцию 2017 года внесены два основных изменения:
- раннюю диагностику можно выполнить у пациента с клиническим изолированным синдромом в случае диссеминации в прострaнcтве, наличии олигоклональных СМЖ-специфических антител. При этом не требуется демонстрация диссеминации (распространения возбудителя) во времени.
- симптоматические и/или ассимптоматические МР очаги, за исключением очага зрительного нерва, рассматриваются с позиции диссименации во времени и прострaнcтве.
Также МакДональдом в отдельную группу были выделены критерии для постановки первично-прогрессирующего рассеянного склероза, что значительно упрощает диагностику заболевания на ранних стадиях.
Рассеянный склероз: узнаём по первичным симптомам
Люди, далёкие от медицины, услышав фразу «рассеянный склероз» сразу связывают её с забывчивостью, рассеянностью, потерей памяти и считают «болезнью бабушек». В какой-то степени они правы, поскольку имеют в виду одну из разновидностей склероза – старческий. На самом деле склероз может поражать различные органы и системы, и имеет несколько видов:
- рассеянный;
- боковой амиотрофический;
- сосудов головного мозга;
- субхондральный склероз замыкательных пластинок;
- старческий;
- туберозный.
Рассеянный склероз имеет одну отличительную особенность: при заболевании происходит поражение миелиновой оболочки нервных волокон головного и спинного мозга. Очаги демиелинизации появляются в результате замены здоровых нервных волокон на соединительнотканные. Они могут рассеиваться в произвольном порядке в различных отделах головного и спинного мозга, при этом нарушая функциональность всего участка. При своевременном и правильном лечении лёгкой формы заболевания больной может долго оставаться работоспособным, обслуживать себя. Переход болезни в тяжёлую форму ведёт к инвалидности, человек не сможет обслуживать себя без посторонней помощи.
При всех других видах заболевания происходит замена функциональных органов соединительными тканями (бляшшками), образуются рубцы. При атеросклеротическом поражении сосудов бляшшки образуются в результате отложения холестерина.
Рассеянный склероз – достаточно распространённое заболевание. В мире порядка 2 млн. больных, причём наибольшее количество больных приходится на страны Запада и США. В крупных промышленных городах количество больных на 100 тыс. населения составляет от 30 до 70 случаев.
В зависимости от стадии заболевания больной рассеянным склерозом может прожить до глубокой старости. Кто-то даже с минимальной симптоматикой или вообще без симптомов. Часто причиной cмepти становятся инфекционные заболевания – пневмония, уросепсис или бульбарные расстройства, при которых нарушаются глотательные, жевательные, речевая функции. Однако не возникает проблем с органами дыхания и сердцем.
Когда появляются первые симптомы?
Рассеянный склероз – заболевание молодых людей. Первично его диагностируют в возрасте от 15 до 40 лет. Бывают случаи, когда заболевание диагностируют у детей и у взрослых в возрасте от 50 лет, но это исключение, а не правило. Рассеянному склерозу, как и всем аутоиммунным заболеваниям, в большей степени подвержены женщины – практически в 2 раза чаще, чем мужчины. Существует несколько теорий о причинах возникновения рассеянного склероза, среди них рассматривается теория о влиянии гормонального фона. Наиболее распространенная версия возникновения рассеянного склероза предполагает распознавание иммунной системой нервных клеток организма как «чужих, враждебных» и дальнейшее их уничтожение. Учитывая выявление при диагностике иммунологических нарушений, основой лечения рассеянного склероза является коррекция иммунных нарушений.
Читать еще: Почему болят глаза после использования очков?
В большинстве случаев факторов, влияющих на проявление заболевания, может быть несколько одновременно:
- наследственность (риск заболевания возрастает на 20-30% если в семье есть прямые родственники (брат, сестра и т.п.), страдающие рассеянным склерозом);
- вирусные заболевания (корь, гepпeс, ветряная оспа, краснуха и др.);
- повышенный радиационный фон;
- ультрафиолетовое излучение (особенно у белокожих при сильном загаре в южных широтах);
- аутоиммунные заболевания (псориаз, красная волчанка, ревматоидный артрит и т. п.);
- перенесённые ранее операции и травмы спинного и головного мозга;
- частое психоэмоциональное напряжение, стрессы;
- ожирение;
- предиабет, сахарный диабет;
- вредное производство (работа с токсичными красками, растворителями, и др.).
Первые признаки рассеянного склероза обычно проходят незаметно. Диагностировать болезнь на ранней стадии достаточно сложно из-за разнообразия первичных симптомов, способов их проявления и стадии заболевания. У одного пациента в разное время могут проявляться сразу несколько симптомов, а затем остаться только один. Стадии обострения и ремиссии чередуются в произвольном порядке – от нескольких часов до нескольких месяцев.
Определить частотность и спрогнозировать начало следующего приступа практически невозможно. Бывают случаи, когда периоды ремиссии могут длиться несколько лет, и при этом пациент чувствует себя абсолютно здоровым. Но это время, когда болезнь «затаилась» и никуда не ушла – следующее обострение будет сильнее. Спровоцировать рецидив могут самые различные факторы: простуда, вирусное заболевание, травма, стресс, переохлаждение, употрeбление алкоголя и т.п.
Выделяют три основные фазы течения рассеянного склероза:
Лёгкая. Редкие обострения чередуются с длительной ремиссией, во время которой состояние пациента удовлетворительное. Во время следующего обострения симптоматика остаётся прежней, не выявляются новые симптомы.
Средней тяжести. Длительные периоды ремиссии (иногда до нескольких лет) сменяются фазой обострения с появлением новых симптомов или с усилением ранее имеющихся.
Тяжёлая степень. В ней выделяют две фазы: первично и вторично-прогрессирующую. При первичной происходит постоянное медленное нарастание симптомов после выявления болезни и постановки диагноза, а фазы обострения практически отсутствуют. Состояние больного постепенно ухудшается. При вторично-регрессирующей фазе после длительной ремиссии наступает резкое ухудшение состояния.
Признаки и симптомы рассеянного склероза
Признаки рассеянного склероза у женщин на начальной стадии и у мужчин одинаковые:
- поражение черепно-мозговых нервов;
- мозжечковые расстройства;
- нарушения чувствительности;
- тазовые расстройства;
- двигательные нарушения;
- эмоциональные и умственные изменения.
В чём это проявляется?
Проблемы со зрением. Наиболее распространённый признак дебюта болезни. Проявляется в нарушении цветовосприятия, снижении зрения, двоении в глазах, раскоординированности движения глаз при попытке отвести их в сторону. Может резко снизиться острота зрения, как правило одного глаза.
Частые головные боли. При РС она появляется в три раза чаще, чем при других неврологических расстройствах. Её возникновение обусловлено депрессией и мышечными расстройствами в организме. Может являться предвестником обострения болезни либо предварять дебют патологии.
Нарушение речи и функции глотания. Проявляются в спyтaнности речи, изменении артикуляции, невнятным произношением. Симптомы появляются одновременно и незаметны для больного, но выражены для окружения.
Головокружение. Наблюдается практически на всех стадиях заболевания. На всём протяжении болезни симптом только усиливается: начинается с ощущения собственной неустойчивости и доходит до состояния, когда кажется, что движется всё вокруг.
Хроническая усталость. В основном проявляется во второй половине дня, когда больной ощущает себя вялым, слабым, хочет спать, плохо воспринимает информацию.
Вегетативные расстройства. Характерны для средней и тяжелой стадии заболевания. Проявляется повышенной потливостью ног, слабостью мышц, пониженным артериальным давлением, головокружением.
Нарушение ночного сна. Появляются проблемы с засыпанием из-за мышечных спазмов, неприятных тактильных ощущений. Беспокойный сон не даёт желанного отдыха, что в дневное время приводит к притуплению сознания, бессвязности мыслей.
Нарушение чувствительности. Встречается практически в 90% случаев. Проявляется в виде необычных ощущений: жжения, онемения, покалывания, зуда кожи сначала в пальцах, а затем и во всей конечности. Чаще всего распространяется на одну сторону, но может быть и двухсторонней. Изначально больной воспринимает эти симптомы как обычное переутомление, но постепенно появляется сложность при выполнении простых мелких движений. Конечности ощущаются чужими, непослушными.
Когнитивные и интеллектуальные расстройства. Проявляются в общей заторможенности, снижении концентрации внимания, способности к запоминанию и усвоении новой информации. Больному трудно переключиться на другой вид деятельности, что приводит к необходимости постоянного ухода в бытовых вопросах.
Тремор. Один из симптомов, который первоначально можно принять за признак болезни Паркинсона. Дрожание конечностей и туловища не позволяет полноценно работать, значительно усложняет самообслуживание больного.
Депрессия, тревожное состояние. Может являться как симптомом болезни, так и реакцией больного на диагноз. Страдает практически 50% больных. Выход из этого состояния видят в попытке суицида или наоборот, в алкоголизме. Пребывание в депрессивном состоянии способствует получению группы инвалидности.
Изменение походки (шаткость). Из-за онемения стоп, спазмов мышц, их слабости и тремора могут возникнуть проблемы с ходьбой.
Спазмы мышц конечностей. Являются показанием к инвалидизации больного, поскольку не позволяют человеку адекватно управлять движениями. Передвижение становится возможным в специальной коляске.
Чувствительность к перепадам температуры. При перегреве в бане, сауне, длительном пребывании на солнце происходит обострение симптомов.
Нарушение пoлoвoго влечения. Может являться как психологическим нарушением, так и результатом нарушения функции ЦНС. Снижается либидо, но у мужчин может быть утренняя эpeкция. У женщин снижается чувствительность, они не могут достичь opгaзма и пoлoвoй акт приносит боль.
Недержание мочи. По мере прогрессирования болезни проблема с мочеиспусканием только усугубляется.
Дисфункция кишечника. Проявляется либо перманентными запорами, либо недержанием кала.
Первые признаки рассеянного склероза – как поступить?
Начальная стадия заболевания практически никак не проявляется, течение заболевания проходит медленно, и только в редких случаях начало может проявиться остро. Бессимптомность болезни можно объяснить тем, что если уже есть очаги поражения нервных клеток, здоровая нервная ткань компенсирует функции поражённых участков, выполняя их функции.
Первые признаки рассеянного склероза могут быть абсолютно различными, не дающими полного представления о заболевании. Ведь при первичном обследовании больной жалуется на какой-то один признак, который, по его мнению, является наиболее важным и приносящим беспокойство.
К примеру, при нарушении зрения (перестал различать цвета, появилась тёмная точка и т.п.) пациент идёт на приём к офтальмологу. Врач назначает лечение и не всегда может соотнести этот симптом с рассеянным склерозом и направить к неврологу. На момент обследования диски зрительных нервов могут еще не поменять свой цвет, и до момента, пока это случится, пройдёт достаточно много времени. Кстати, именно нарушение зрения в качестве первичного признака даёт состояние длительной ремиссии. Больной теряет шанс на возможность получить лечение на ранней стадии.
Если врач по первым признакам предполагает рассеянный склероз, он направляет на консультацию к неврологу, который при первичном осмотре и по результатам опроса назначает более детальное обследование.
Для полной диагностической картины потребуется провести МРТ, ПМРС (протонную магнитно-резонансную спектроскопию), сделать люмбальную пункцию из спинномозгового канала, СПЭС (суперпозиционное электромагнитное сканирование), определить при помощи электроэнцефалографа электрическую активность головного мозга.
На основе результатов этих исследований врач либо подтверждает диагноз «Рассеянный склероз», либо отрицает его и ставит иной, схожий по симптоматике.
Начиная с 2001 года для постановки РС врачи используют критерии диагностики МакДональда. Они основаны на количестве клинических атак и совокупности групп критериев. За эти годы критерии несколько раз пересматривались, усовершенствовались и значительно упростили постановку диагноза у взрослых.
В любом случае, при раннем диагностировании заболевания есть все шансы прожить долго без значительного ухудшения качества жизни. Прогноз лечения РС наиболее благоприятен, если болезнь проявилась в позднем возрасте, обострения бывают редко, новые симптомы заболевания не появляются, а первичные не усиливаются.
Причины, симптомы и диагностика рассеянного склероза
Многие заболевания, к сожалению, до сих пор относятся к неизлечимым. Одной из таких является рассеянный склероз — аутоиммунное заболевание. Что его вызывает, как оно проявляется и диагностируется — об этом в нашей статье.
Рассеянный склероз — что это?
При аутоиммунном заболевании организм человека вместо того, чтобы бороться с инфекциями и вредоносными бактериями, начинает атаковать собственные здоровые клетки, что приводит к разрушениям органов, инвалидизации и даже к cмepти. Рассеянный склероз (РС) входит в группу самых распространенных аутоиммунных заболеваний.
РС не имеет общего со старческим склерозом — термин появился из-за рубцов, очагов болезни, которые рассеяны по всей ЦНС. Рубцы представляют собой соединительную ткань, которая заменяет нормальную, вызывая таким образом значительные нарушения в работе организма.
Рассеянный склероз возникает в возрасте 10–50 лет, но чаще всего — в районе 30. Риску заболеть больше подвержены женщины, однако у них РС прогрессирует медленнее.
Типы рассеянного склероза
Более современная классификация РС — по типам в зависимости от течения болезни. Выделяют следующие разновидности патологии:
- клинически изолированный синдром — первое проявление рассеянного склероза. Его выделяют в отдельный вид, так как на этой стадии непонятно, по какому типу будет развиваться патология;
- ремитирующий рассеянный склероз — наиболее распространенный тип, характеризуется чередованием ремиссий и рецидивов (обострений). В периоды ремиссии отмечается частичное или полное восстановление нарушенных функций;
- вторично-прогрессирующий РС — тип течения, при котором происходит неуклонное нарастание неврологических нарушений. Четкого разделения на периоды обострений и ремиссий не наблюдается;
- ремитирующее-прогрессирующий — характерны выраженные обострения, после их затихания продолжается постепенное нарастание нарушений;
- первично-прогрессирующий рассеянный склероз — тип течения, когда с самого начала заболевание неуклонно прогрессирует без явных обострений и ремиссий. Этим типом рассеянного склероза страдает около 10% больных.
Невозможно сразу определить, как будет протекать болезнь у конкретного пациента. В целом самый распространенный — ремитирующий — рассеянный склероз часто имеет наиболее благоприятное течение среди других типов заболевания. Однако продолжительность жизни и степень инвалидизации пациента зависит от того, насколько сильно восстанавливается организм после каждого рецидива, насколько быстро болезнь перейдет в прогрессирующую форму. Некоторые исследователи даже выделяют такие типы рассеянного склероза, как доброкачественный (в течение 15 лет при отсутствии лечения у больного не наблюдается серьезных ухудшений функций) и злокачественный (заболевание прогрессирует очень быстро и приводит к тяжелой инвалидизации в течение двух–трех лет).
Причины рассеянного склероза
Несмотря на все проводимые медицинские исследования, врачи до сих пор не могут дать ответа на вопрос, почему возникает рассеянный склероз. Специалисты говорят о трех группах причин, которые часто приводят к этому заболеванию:
- генетические — РС не является наследственным заболеванием, однако риск болезни повышается при определенном сочетании генов;
- внешние — плохая экология, географическое положение (чаще патология встречается в северных регионах), повышенный радиационный фон, воздействие токсинов, перенесенные травмы и операции, инфекции и вирусы;
- поведенческие — курение, стрессы, особенности питания, значительные умственные нагрузки.
Симптомы рассеянного склероза у мужчин и женщин
Проявления РС очень многообразны и зависят от того, в каком участке мозга возникают бляшшки. Более того, симптомы могут возникать и исчезать, что существенно осложняет диагностику.
Читать еще: Как лечить головные боли при беременности
Чаще всего симптомами начальной стадии рассеянного склероза у мужчин и женщин являются слабость, утомляемость, периодически возникающие проблемы со зрением, онемение конечностей, нарушение координации движения, головокружение. Реже в качестве первичных проявлений встречаются боли, нарушения мочеиспускания, импотенция, эпилепсия.
С течением болезни первые признаки рассеянного склероза становятся все более выраженными, к ним добавляются новые симптомы, состояние функциональных систем в целом значительно ухудшается. Возможны, но далеко не обязательны, следующие проявления:
- зрение может снижаться до 0,1 и менее, часто один глаз видит лучше другого;
- речевая функция постепенно нарушается — от легкой пyтaнности и затрудненности речи до невозможности разговаривать и глотать;
- мышечная сила постепенно снижается вплоть до полной неподвижности;
- первичные незначительные нарушения координации могут перейти в полную невозможность нормальных направленных движений;
- чувствительность тела может исчезнуть на всем теле, кроме головы;
- интеллектуальные способности снижаются, в крайних стадиях возникает деменция;
- при сильном поражении тазовых органов наблюдается недержание мочи и кала.
Конечно, перечисленные крайние степени нарушений возникают при очень длительном течении болезни либо при отсутствии или низком качестве лечения. Своевременная диагностика рассеянного склероза на ранней стадии и правильная терапия помогают пациентам прожить всю жизнь без значительной степени инвалидизации.
Диагностика заболевания
Определить рассеянный склероз обычно довольно сложно: эта патология имеет много общего с другими заболеваниями ЦНС. Первым делом врач осматривает больного и опрашивает его о наличии симптомов РС. Для постановки предварительного диагноза достаточным является наличие двух и более обострений, длительностью сутки и более, с интервалом не меньше месяца.
Основным методом диагностики является магнитно-резонансная томография: на снимках видны очаги, являющиеся характерным признаком заболевания. Тем не менее МРТ не дает точного ответа о наличии патологии (при отсутствии других исследований).
Достаточно информативным является исследование вызванных потенциалов: оно позволяет подтвердить наличие рассеянного склероза на основании измерения сигналов, которые мозг подает телу под воздействием импульсов.
Дополнительно часто назначают исследование спинномозговой жидкости: для РС характерно повышение уровня олигоклональных иммуноглобулинов. Анализ крови позволит исключить заболевания, схожие по признакам с рассеянным склерозом.
Стадии заболевания
Для оценки тяжести патологии и общего состояния больного рассеянным склерозом существует расширенная шкала оценки инвалидизации EDSS (Expanded Disability Status Scale). По этой шкале пациентов можно разделить на несколько подгрупп:
- 0–3,5 балла — нарушения, обусловленные рассеянным склерозом. Позволяют полноценно работать, пациенты в посторонней помощи не нуждаются;
- 4–5,5 балла — имеются различные степени ограничения двигательной активности. Пациент может испытывать затруднения при выполнении определенных видов деятельности, ограничено расстояние, которое пациент может преодолеть самостоятельно (не более 50–100 м);
- 6–6,5 балла — пациент может ходить только с односторонним или двусторонним упором;
- 7 и более баллов — пациент не может самостоятельно передвигаться, передвижение возможно в инвалидном кресле.
Также широко применяется шкала функциональных систем: она позволяет оценить степень поражения зрительного нерва, нарушения черепных нервов, координации, чувствительности, функций тазовых органов, симптомы поражения пирамидного пути и изменения интеллекта. При исследовании применяют балльную систему от одного до пяти–шести баллов, где единица — незначительные нарушения, а пятерка или шестерка свидетельствует о серьезных повреждениях.
Безусловно, рассеянный склероз — это тяжелое заболевание, которое доставляет массу неудобств как самому больному, так и его родным и близким. Несмотря на то, что полностью данную болезнь вылечить нельзя, профильная терапия помогает замедлить ее течение и купировать симптомы. Начинать лечение лучше на ранних стадиях рассеянного склероза, однако в специализированных гериатрических центрах могут оказать помощь пациентам и с более тяжелой формой заболевания.
Пребывание больного с рассеянным склерозом в специализированном медицинском учреждении позволяет полностью контролировать медикаментозную терапию и при необходимости быстро ее корректировать. Какими бы любящими и внимательными ни были родственники, значение круглосуточного профессионального наблюдения в случае рассеянного склероза сложно переоценить.
Причины, симптомы и диагностика рассеянного склероза
Многие заболевания, к сожалению, до сих пор относятся к неизлечимым. Одной из таких является рассеянный склероз — аутоиммунное заболевание. Что его вызывает, как оно проявляется и диагностируется — об этом в нашей статье.
Рассеянный склероз — что это?
При аутоиммунном заболевании организм человека вместо того, чтобы бороться с инфекциями и вредоносными бактериями, начинает атаковать собственные здоровые клетки, что приводит к разрушениям органов, инвалидизации и даже к cмepти. Рассеянный склероз (РС) входит в группу самых распространенных аутоиммунных заболеваний.
РС не имеет общего со старческим склерозом — термин появился из-за рубцов, очагов болезни, которые рассеяны по всей ЦНС. Рубцы представляют собой соединительную ткань, которая заменяет нормальную, вызывая таким образом значительные нарушения в работе организма.
Рассеянный склероз возникает в возрасте 10–50 лет, но чаще всего — в районе 30. Риску заболеть больше подвержены женщины, однако у них РС прогрессирует медленнее.
Типы рассеянного склероза
Более современная классификация РС — по типам в зависимости от течения болезни. Выделяют следующие разновидности патологии:
- клинически изолированный синдром — первое проявление рассеянного склероза. Его выделяют в отдельный вид, так как на этой стадии непонятно, по какому типу будет развиваться патология;
- ремитирующий рассеянный склероз — наиболее распространенный тип, характеризуется чередованием ремиссий и рецидивов (обострений). В периоды ремиссии отмечается частичное или полное восстановление нарушенных функций;
- вторично-прогрессирующий РС — тип течения, при котором происходит неуклонное нарастание неврологических нарушений. Четкого разделения на периоды обострений и ремиссий не наблюдается;
- ремитирующее-прогрессирующий — характерны выраженные обострения, после их затихания продолжается постепенное нарастание нарушений;
- первично-прогрессирующий рассеянный склероз — тип течения, когда с самого начала заболевание неуклонно прогрессирует без явных обострений и ремиссий. Этим типом рассеянного склероза страдает около 10% больных.
Невозможно сразу определить, как будет протекать болезнь у конкретного пациента. В целом самый распространенный — ремитирующий — рассеянный склероз часто имеет наиболее благоприятное течение среди других типов заболевания. Однако продолжительность жизни и степень инвалидизации пациента зависит от того, насколько сильно восстанавливается организм после каждого рецидива, насколько быстро болезнь перейдет в прогрессирующую форму. Некоторые исследователи даже выделяют такие типы рассеянного склероза, как доброкачественный (в течение 15 лет при отсутствии лечения у больного не наблюдается серьезных ухудшений функций) и злокачественный (заболевание прогрессирует очень быстро и приводит к тяжелой инвалидизации в течение двух–трех лет).
Причины рассеянного склероза
Несмотря на все проводимые медицинские исследования, врачи до сих пор не могут дать ответа на вопрос, почему возникает рассеянный склероз. Специалисты говорят о трех группах причин, которые часто приводят к этому заболеванию:
- генетические — РС не является наследственным заболеванием, однако риск болезни повышается при определенном сочетании генов;
- внешние — плохая экология, географическое положение (чаще патология встречается в северных регионах), повышенный радиационный фон, воздействие токсинов, перенесенные травмы и операции, инфекции и вирусы;
- поведенческие — курение, стрессы, особенности питания, значительные умственные нагрузки.
Симптомы рассеянного склероза у мужчин и женщин
Проявления РС очень многообразны и зависят от того, в каком участке мозга возникают бляшшки. Более того, симптомы могут возникать и исчезать, что существенно осложняет диагностику.
Чаще всего симптомами начальной стадии рассеянного склероза у мужчин и женщин являются слабость, утомляемость, периодически возникающие проблемы со зрением, онемение конечностей, нарушение координации движения, головокружение. Реже в качестве первичных проявлений встречаются боли, нарушения мочеиспускания, импотенция, эпилепсия.
С течением болезни первые признаки рассеянного склероза становятся все более выраженными, к ним добавляются новые симптомы, состояние функциональных систем в целом значительно ухудшается. Возможны, но далеко не обязательны, следующие проявления:
- зрение может снижаться до 0,1 и менее, часто один глаз видит лучше другого;
- речевая функция постепенно нарушается — от легкой пyтaнности и затрудненности речи до невозможности разговаривать и глотать;
- мышечная сила постепенно снижается вплоть до полной неподвижности;
- первичные незначительные нарушения координации могут перейти в полную невозможность нормальных направленных движений;
- чувствительность тела может исчезнуть на всем теле, кроме головы;
- интеллектуальные способности снижаются, в крайних стадиях возникает деменция;
- при сильном поражении тазовых органов наблюдается недержание мочи и кала.
Конечно, перечисленные крайние степени нарушений возникают при очень длительном течении болезни либо при отсутствии или низком качестве лечения. Своевременная диагностика рассеянного склероза на ранней стадии и правильная терапия помогают пациентам прожить всю жизнь без значительной степени инвалидизации.
Диагностика заболевания
Определить рассеянный склероз обычно довольно сложно: эта патология имеет много общего с другими заболеваниями ЦНС. Первым делом врач осматривает больного и опрашивает его о наличии симптомов РС. Для постановки предварительного диагноза достаточным является наличие двух и более обострений, длительностью сутки и более, с интервалом не меньше месяца.
Основным методом диагностики является магнитно-резонансная томография: на снимках видны очаги, являющиеся характерным признаком заболевания. Тем не менее МРТ не дает точного ответа о наличии патологии (при отсутствии других исследований).
Достаточно информативным является исследование вызванных потенциалов: оно позволяет подтвердить наличие рассеянного склероза на основании измерения сигналов, которые мозг подает телу под воздействием импульсов.
Дополнительно часто назначают исследование спинномозговой жидкости: для РС характерно повышение уровня олигоклональных иммуноглобулинов. Анализ крови позволит исключить заболевания, схожие по признакам с рассеянным склерозом.
Стадии заболевания
Для оценки тяжести патологии и общего состояния больного рассеянным склерозом существует расширенная шкала оценки инвалидизации EDSS (Expanded Disability Status Scale). По этой шкале пациентов можно разделить на несколько подгрупп:
- 0–3,5 балла — нарушения, обусловленные рассеянным склерозом. Позволяют полноценно работать, пациенты в посторонней помощи не нуждаются;
- 4–5,5 балла — имеются различные степени ограничения двигательной активности. Пациент может испытывать затруднения при выполнении определенных видов деятельности, ограничено расстояние, которое пациент может преодолеть самостоятельно (не более 50–100 м);
- 6–6,5 балла — пациент может ходить только с односторонним или двусторонним упором;
- 7 и более баллов — пациент не может самостоятельно передвигаться, передвижение возможно в инвалидном кресле.
Также широко применяется шкала функциональных систем: она позволяет оценить степень поражения зрительного нерва, нарушения черепных нервов, координации, чувствительности, функций тазовых органов, симптомы поражения пирамидного пути и изменения интеллекта. При исследовании применяют балльную систему от одного до пяти–шести баллов, где единица — незначительные нарушения, а пятерка или шестерка свидетельствует о серьезных повреждениях.
Безусловно, рассеянный склероз — это тяжелое заболевание, которое доставляет массу неудобств как самому больному, так и его родным и близким. Несмотря на то, что полностью данную болезнь вылечить нельзя, профильная терапия помогает замедлить ее течение и купировать симптомы. Начинать лечение лучше на ранних стадиях рассеянного склероза, однако в специализированных гериатрических центрах могут оказать помощь пациентам и с более тяжелой формой заболевания.
Пребывание больного с рассеянным склерозом в специализированном медицинском учреждении позволяет полностью контролировать медикаментозную терапию и при необходимости быстро ее корректировать. Какими бы любящими и внимательными ни были родственники, значение круглосуточного профессионального наблюдения в случае рассеянного склероза сложно переоценить.
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
08 02 2023 6:21:10
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
07 02 2023 20:28:48
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
06 02 2023 10:25:34
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
05 02 2023 19:48:47
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
02 02 2023 10:28:42
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
01 02 2023 11:10:47
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
29 01 2023 12:55:17
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
28 01 2023 9:29:25
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
27 01 2023 6:58:31
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
26 01 2023 7:46:44
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
25 01 2023 1:18:40
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
24 01 2023 18:45:44
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
23 01 2023 10:29:36
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
21 01 2023 12:20:33
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
18 01 2023 18:56:48
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
15 01 2023 11:45:36
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
14 01 2023 13:23:19
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
12 01 2023 14:23:48
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
11 01 2023 23:53:58
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
08 01 2023 16:41:34
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
07 01 2023 12:28:13
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
06 01 2023 18:56:48
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
02 01 2023 21:38:46
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
01 01 2023 0:39:57
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
31 12 2022 9:58:27
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
28 12 2022 18:36:54
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
27 12 2022 4:45:33
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
24 12 2022 19:30:51