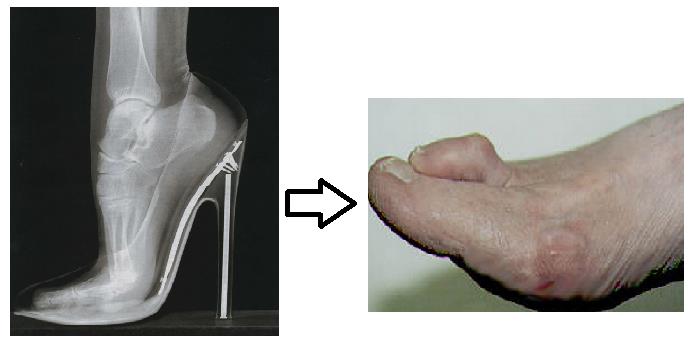
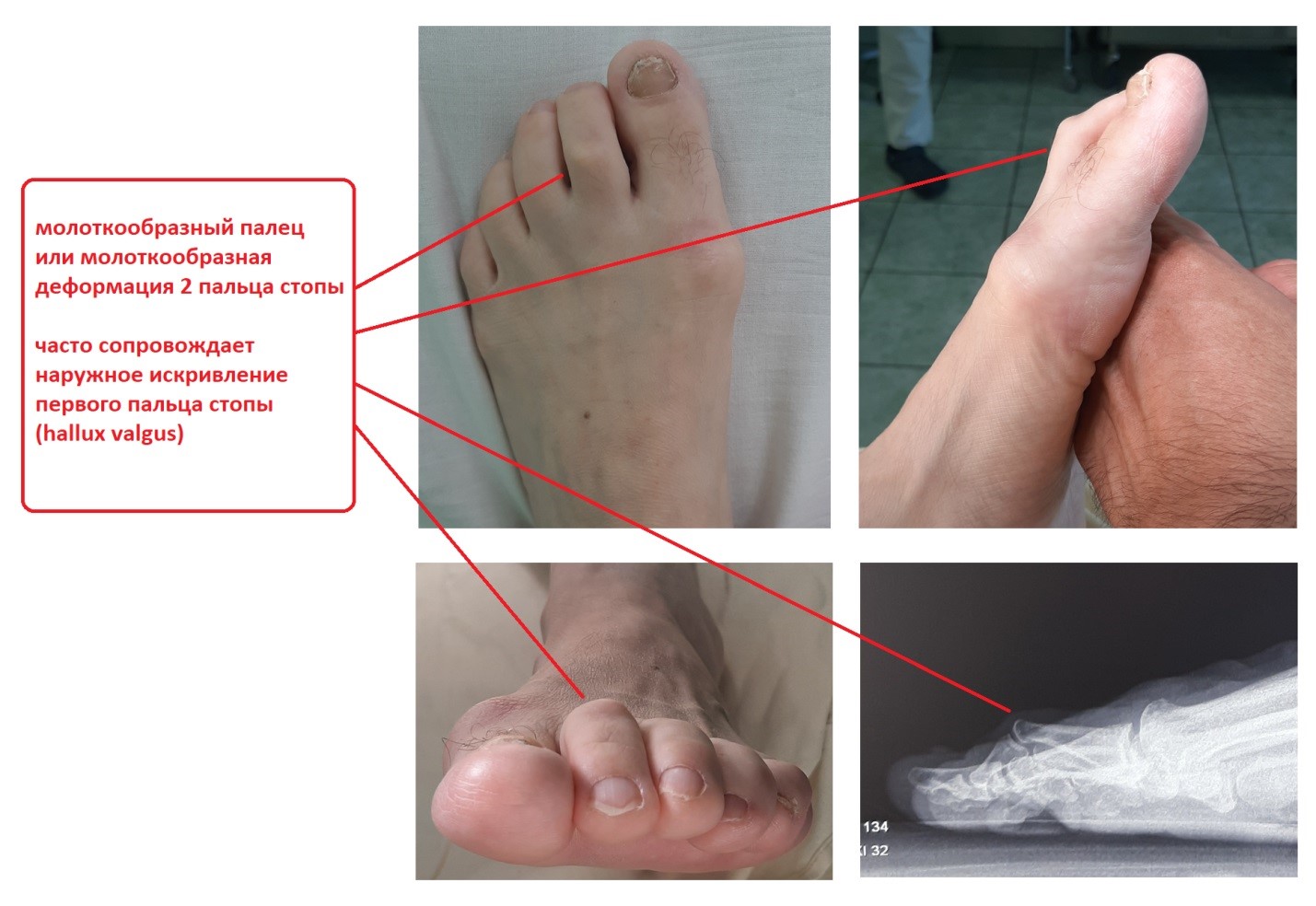
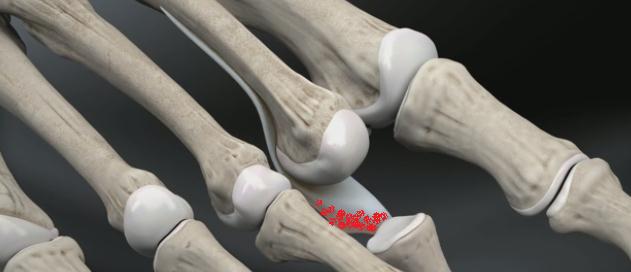
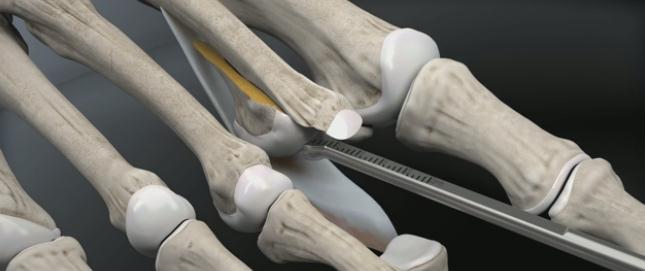
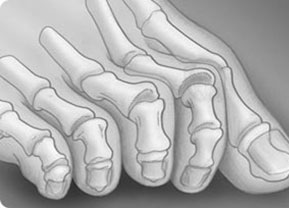
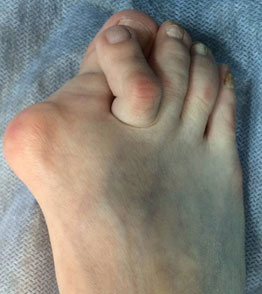
Молотообразная деформация пальцев стопы характеризуется сгибанием в проксимальном межфаланговом суставе, разгибанием в дистальном межфаланговом суставе, и лёгким разгибанием в плюсне-фаланговом суставе. Является наиболее часто встречаемой из деформаций 2,3,4 пальцев стопы. Частота встречаемости значительно выше среди пожилых женщин, чаще всего страдает второй палец стопы.
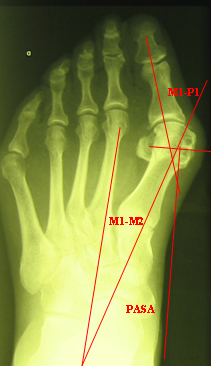
Патофизиология молоткообразной деформации пальцев стопы.
Существует несколько основных теорий формирования молоткообразной деформации пальцев стопы. Основные теории связывают возникновение деформации либо с мышечным дисбалансом либо с дисфункцией капсульно-связочного аппарата плюсне-фаланговых суставов.
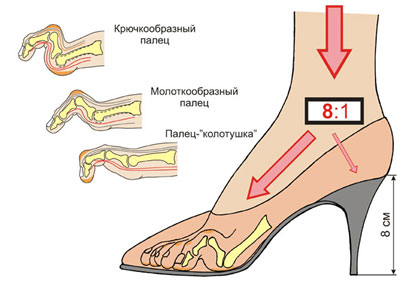
Молотообразная деформация пальцев формируется за счёт избыточной тяги длинного разгибателя пальцев стопы и нарушения мышечного баланса собственных мышц стопы. Пальцам придаёт положение натяжение прикреплённых к ним сухожилий, нарушение нормального положения пальца за счёт обуви с узким мысом, малоразмерной обуви, обуви на высоком каблуке, в конечном счёте, приводит к стойкой деформации за счёт стойкого перерастяжения одних и ослабления натяжения противоположных им сухожилий. Помимо чисто механических причин, к молотообразной деформации пальцев может приводить нарушение мышечного баланса за счёт нарушения иннервации мышц при алкоголизме, диабете, нейродегенеративных заболеваниях.
|
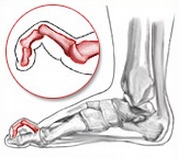
Когтевидная деформация |
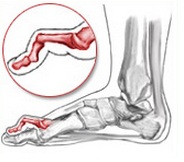
Молотообразная деформация |
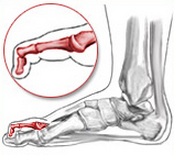
Молоточкообразная деформация |
|
 |
 |
 |
|
|
Дистальный межфаланговый сустав |
сгибание |
разгибание |
сгибание |
|
Проксимальный межфаланговый сустав |
сгибание |
сгибание |
норма |
|
Плюсне-фаланговый сустав |
переразгибание |
Лёгкое переразгибание |
норма |
Классификация деформаций малых пальцев стопы.
Диагностика молоткообразной деформации пальцев стопы.
Для диагностики достаточно данных осмотра, рентгенография не требуется. Для определения степени деформации используется простой тест — надавливание на головку вовлечённой плюсневой кости. Если деформация гибкая, то за счёт снижения тяги собственных мышц стопы палец выпрямляется. Если деформация ригидная, выпрямления не происходит.
Лечение молоткообразной деформации пальцев стопы.
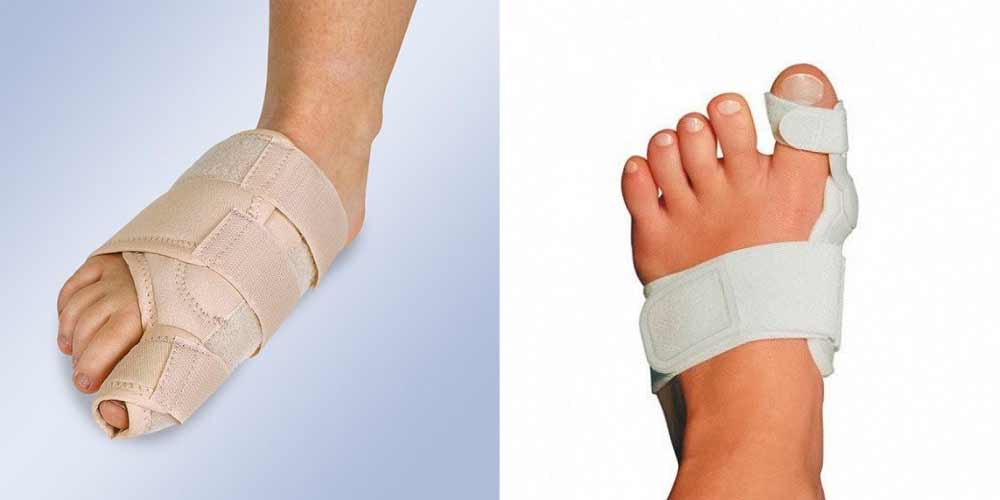
Консервативное лечение складывается из ношения специальной обуви с высокой, свободной, мягкой передней частью, использование силиконовых подушечек, которые позволяют избежать возникновения мозолей.
Очень часто бывает так что деформация 2 пальца беспокоит пациента даже больше чем косточка на большом пальце ноги. Это связано с тем, что деформация происходит в тыльном направлении, где обувь менее податлива, и моткообразный палец постоянно травмируется, с образованием мозолей и даже трудно-заживающих язв.
На начальных стадиях заболевания может применяться тейпирование и ношение специальных бандажей, но это связано с определёнными неудобствами, необходимостью ежедневной траты времени на наложение этих повязок и не всегда удаётся полностью скорректировать положение пальца.
При неэффективности консервативных мер показано оперативное лечение.
Хирургическое лечение молоткообразной деформации пальцев.
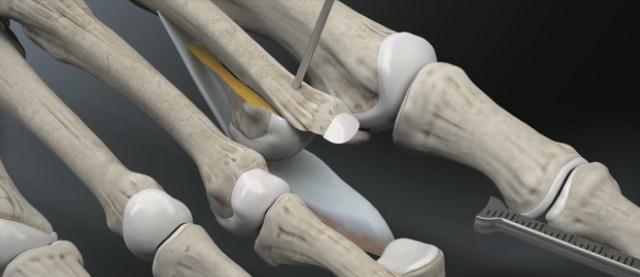
Можно разделить вмешательства при молоткообразной деформации на мягкотканные — при которых осуществляется воздействие на сухожилия, капсулу суставов, и костно-пластические.
При гибкой деформации показана изолированная транспозиция сухожилия сгибателя пальца на его тыльную поверхность. При ригидной деформации показана резекционная артропластика проксимального межфалангового сустава, удлинняющая Z-пластика сухожилия разгибателя, транспозиция сухожилия сгибателя, релиз капсулы плюсне-фалангового сустава.
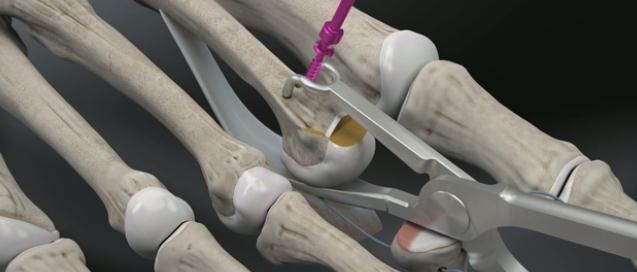
Наиболее простое вмешательство – чрескожная тенотомия сухожилия глубокого сгибателя пальца на уровне дистального межфалангового сустава, и чрескожное рассечение капсулы проксимального межфалангового сустава по подошвенной поверхности. В последующем желательно фиксировать палец спицей, или производить тейпирование. Плюсом методики является её малоинвазивность. Операцию можно выполнить в условиях перевязочной при помощи иглы от шприца под местной анестезией. Из минусов – крайне высокий шанс рецидива – так как длина фаланг пальца не изменяется и распределение механических сил тоже.
Следующая по инвазивности операция при молоткообразном пальце — миниинвазивная остеотомия при помощи бура. Методика применяется также чрескожно, через небольшой прокол кожи 3-4 мм к кости подводится бур, при помощи которого выпиливается клин, за счёт чего осуществляется коррекция деформации. После операции также требуется фиксация, либо при помощи тейпов, либо спицей. Из плюсов – сохраняется проксимальный межфаланговый сустав и нормальная биомеханика. В случае выраженных артрозных изменений межфалангового сустава более оправдано использование методики Гомена.
Техника операции при ригидной молоткообразной деформации пальцев стопы.
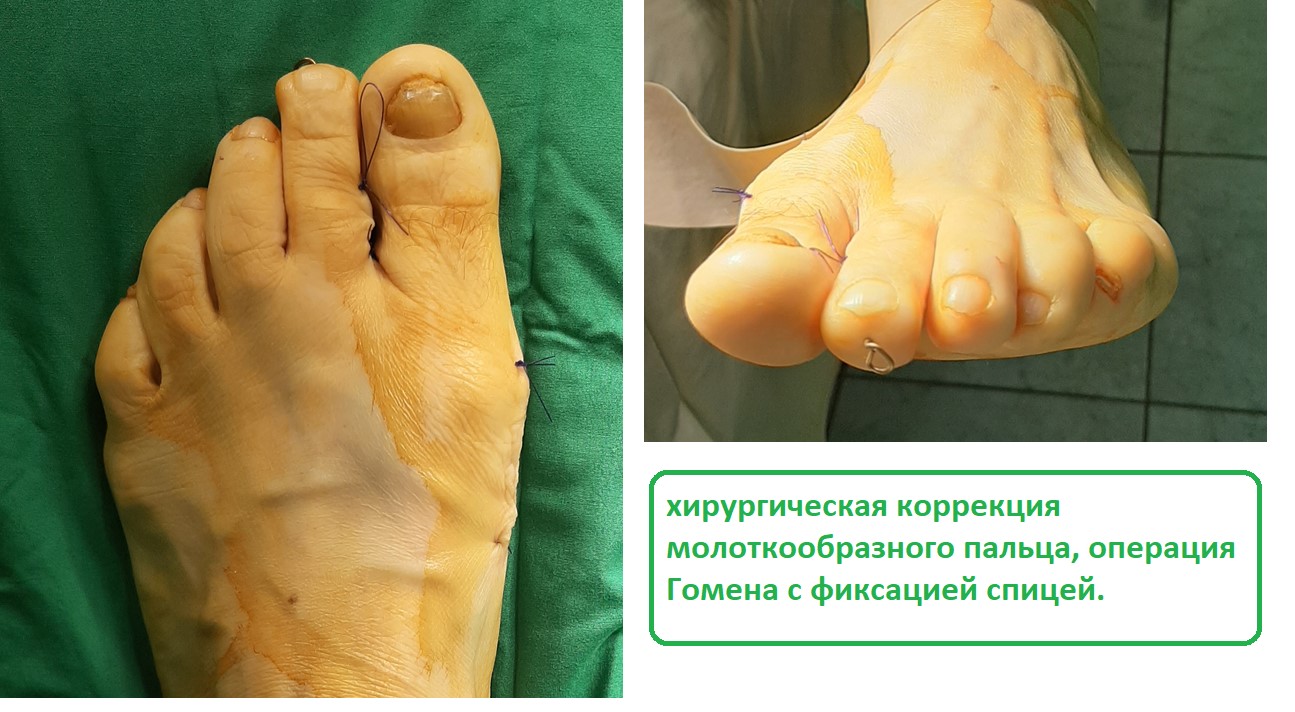
Третья из возможных операций при молоткообразном пальце – артропластическая резекция головки основной фаланги, или операция Гомена. Является самым популярным типом вмешательства, так как обладает крайне большой силой коррекции, выполняется быстро, и крайне редко сопровождается шансом рецидива, так как основная фаланга значительно укорачивается. Фиксация спицей на срок от 3 до 6 недель.
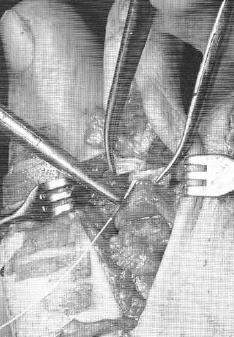
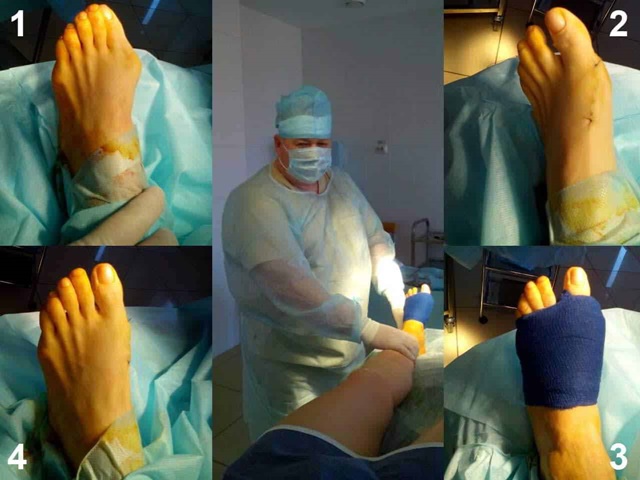
Клинический пример:
Пациентка Л.56 лет, на протяжении 3 лет стала отмечать появление и прогрессирование деформации 2 пальца, рост косточки в области внутреннего края стопы.
Выполнена артропластическая резекция головки основной фаланги 2 пальца с фиксацией спицей, L-образная остеотомия первой плюсневой кости с фиксацией винтом.
При хирургической коррекции молотообразной деформации крайне важно устранить патологию на всех уровнях: восстановить нормальные костные взаимоотношения, восстановить правильный сухожильный баланс, удалить гипертрофированные воспалительно изменённые ткани в области вовлечённых суставов.
Исторически предлагались и более сложные с хирургической точки зрения методики коррекции деформации, но при своей трудоёмкости, они не давали настолько стабильного и хорошего результата, чтобы конкурировать с операцией гомена.
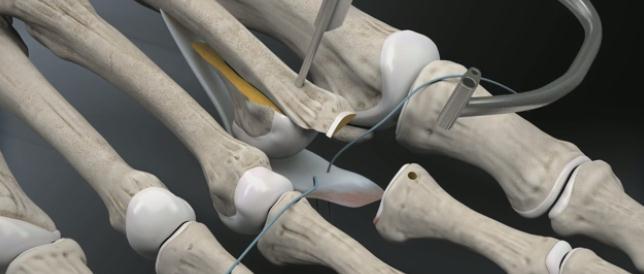
Транспозиция сухожилий сгибателей пальца на место разгибателей впервые было описано Trethowan в 1925 году для лечения когтевидной деформации. В 1951 году она описана для лечения молотообразной деформации Taylor, но так как годами ранее она уже активно использовалась Girdlestone то сейчас она известна как операция Girdlestone- Taylor.
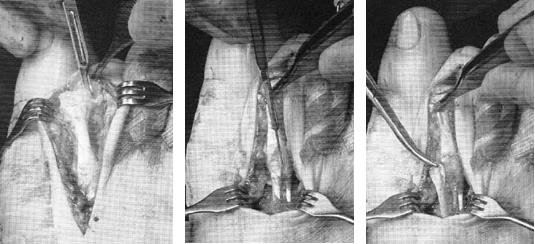
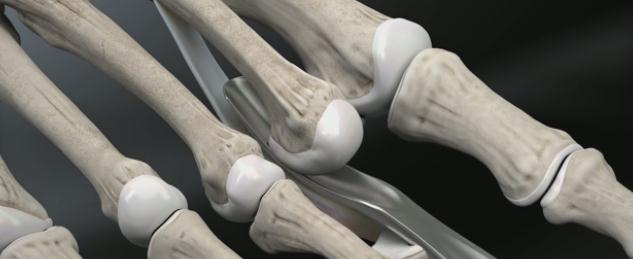
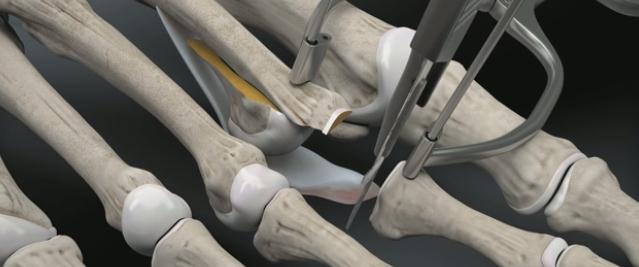
В качестве хирургического доступа используется продольный разрез по тыльной поверхности стопы в проекции плюсне-фалангового сустава, основной фаланги и проксимального межфалангового сустава.
После бережной диссекции мягких тканей и тщательного гемостаза, производится капсулотомия проксимального межфалангового сустава, сухожилие длинного разгибателей пальца отсепаровывается от сухожилия короткого разгибателя и пересекается дистально, коллатеральные связки также рассекаются в положении сгибания средней фаланги. В последующем сухожилие длинного разгибателя большого пальца будет садаптировано к сухожилию короткого разгибателя с укорочением так, чтобы избежать избыточного натяжения сухожильного комплекса.
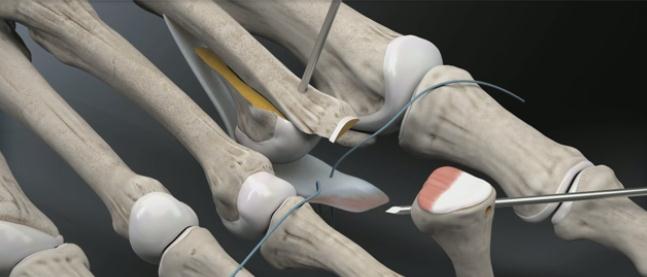
Следующим этапом выполняется релиз плюсне-фалангового сустава. При этом иссекается суставная капсула по тыльной и боковым поверхностям сустава. Выполнять релиз удобнее всего при тракции за дистальный отдел пальца.
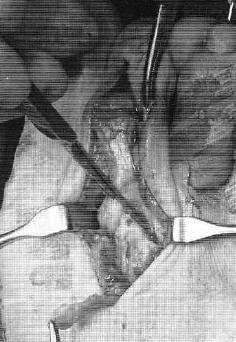
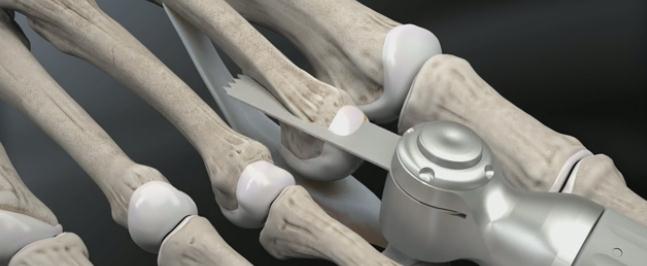
После выполнения релиза производится резекционная артропластика проксимального межфалангового сустава. Для этого может использоваться осцилляторная пила на малых оборотах с орошением физиологическом раствором или ручные инструменты, такие как долото и кусачки Листона, что позволяет снизить риск термального некроза кости. Необходимо максимально экономить костную ткань, так чтобы не укоротить палец слишком сильно.
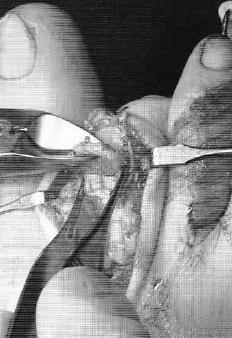
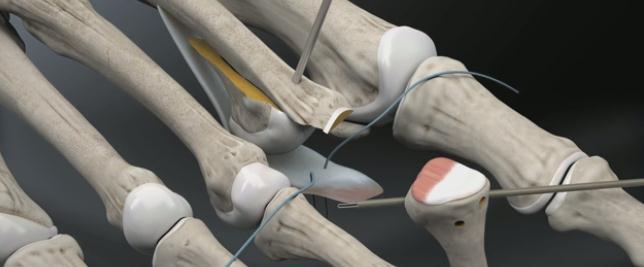
Далее выполняется выделение комплекса сгибателей пальца. После его продольного рассечения на уровне проксимального межфалангового сустава и идентификации сухожилия длинного сгибателя, оно рассекается в продольном направлении и отсекается дистально.
После разделения сухожилия длинного сгибателя пальца на два листка, к его дистальному фрагменту подшивается оставшееся сухожилие короткого сгибателя.
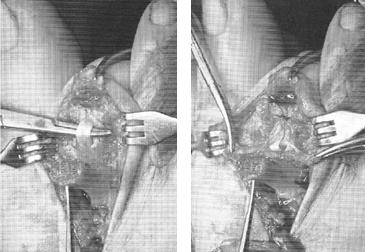
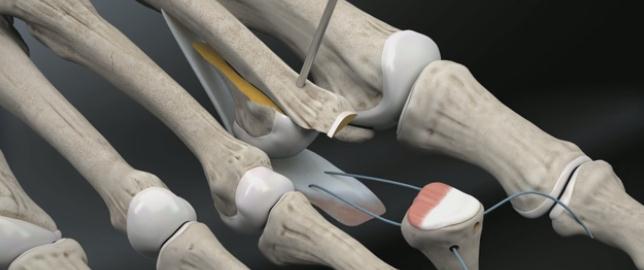
Перед выполнением транспозиции завершается артродез проксимального межфалангового сустава. Также важно выполнить артродез под углом в 10° физиологического сгибания, свойственного здоровым пальцам в состоянии покоя. Для артродеза могут использоваться тонкие спицы Киршнера или винты.
Следующим этапом листки сухожилия длинного сгибателя пальца сшиваются на тыльной поверхности основной фаланги так, чтобы скорректировать его избыточное разгибание, и предотвратить в дальнейшем рецидив заболевания за счёт устранения его основного патогенетического механизма.
В тех случаях когда все вышеперечисленные этапы недостаточны для полной коррекции молотообразной деформации её можно дополнить остеотомией по Weil.
Частыми осложнениями хирургического лечения молотообразной деформации пальцев стопы при помощи этого метода являются «плавающие» пальцы, что вызвано смещением места прикрепления собственных мышц стопы к тыльной поверхности, что приводит к нарушению сухожильного баланса.
Если молоткообразная деформация существует длительно и формируется на фоне грубого поперечного плоскостопия может потребоваться вмешательство и на плюсневой кости. Перегрузка 2-3 плюсневых костей приводит к формированию грубого натоптыша под ними. Суставная капсула и так называемая «плантарная пластинка» при этом могут полностью перетираться, что приводит к полному вывиху в плюсне-фаланговом суставе.
В такой ситуации необходимо укорачивать плюсневую кость и поднимать её головку, иначе молоткообразная деформация не будет устранена. В ряде случаев также может потребоваться восстановление плантарной пластинки. В такой ситуации операция становится намного более травматичной, так как выполняется из 2 доступов – дорсального – для выполнения остеотомии, и подошвенного, для выполнения шва плантарной пластинки.
Мы перечислили только 5 основных операций, которые могут потребоваться при молоткообразном пальце. Решение о том какую именно операцию выбрать принимает хирург в каждом конкретном случае на стадии предоперационного планирования или интраоперационно.
Новые веяния в хирургическом лечении молоткообразной деформации пальцев.
Современная теория развития когтевидной и молоткообразной деформации пальцев стопы базируется на дисфункции плантарной пластинки. Плантарной пластинкой называется плоская толстая соединительно тканная пластинка состоящая из коллагена 3 типа и фиброзного хряща. Её основной функцией является адсорбция стрессовых нагрузок на головки плюсневых костей во время ходьбы и бега, а также возвращает палец в исходное положение в состоянии покоя. При её дисфункции в плюсне-фаланговых суставах развивается нестабильность, приводящая к подвывиху основания основной фаланги в тыльную сторону. Изменения сухожилий носят вторичный характер и связаны с нарушением взаимоотношений плюсневой кости и основной фаланги.
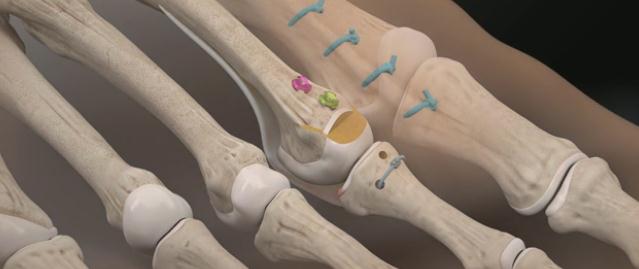
По этой причине и возникла идея о восстановлении плантарной пластинки в комплексе с укорачивающей остеотомией по Weil и при необходимости тенопластики. Компания Arthrex разработала для этой цели специальный инструмент, позволяющий работать в условиях крайне ограниченного пространства и плохой визуализации, что позволяет выполнять восстановление плантарной пластинки относительно малоинвазивно. Ниже описана методика хирургического вмешательства детально описанная на сайте arthrex.com
После продольного рассечения кожных покровов и суставной капсулы плюсне-фалангового сустава визуализируется истончённый и удлинённый участок повреждённой плантарной пластинки.
Производится тупое отслаивание плантарной пластинки в проксимальном направлении.
Выполняется остеотомия Weil при помощи осцилляторной пилы.
Головка плюсневой кости смещается максимально проксимально с целью обеспечения лучшей визуализации.
Производится прелиминарная фиксация остеотомированного фрагмента спицей Киршнера.
Производится установка ещё одной спицы Киршнера в основание основной фаланги, при помощи специального дистрактора плюсне-фаланговый сустав растягивается для лучшей визуализации, производится отсечение плантарной пластинки максимально дистально.
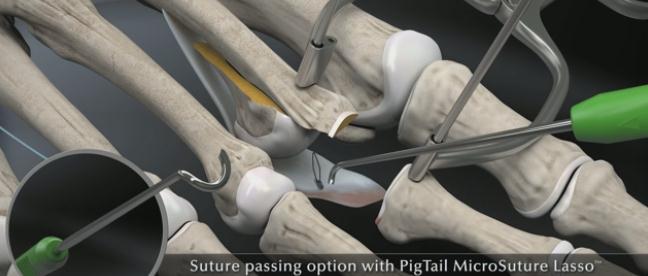
Далее выполняется прошивание плантарной пластинки в области её неповреждённой части при помощи «мини-скорпиона»
Или при помощи «лассо свиной хвостик».
Выполнение прошивания возможно и при помощи обыкновенной хирургической иглы но оно более трудоёмко.
Выполнение прошивания возможно и при помощи обыкновенной хирургической иглы но оно более трудоёмко.
Через полученные туннели при помощи проводника проводятся нити, прошивающие плантарную пластинку.
Прелиминарная спица Киршнера удаляется. Остеотомированный фрагмент устанавливается в желаемое положение (обычно это 2-5 мм укорочения).
Производится фиксация Weil остеотомии винтами.
После фиксации остеотомии производится затягивание нитей прошивающих плантарную пластинку. Оценка полученного результата. Послойное ушивание раны.
Данная методика ещё не получила широкого распространения в нашей стране, однако она широко используется за рубежом и отлично себя зарекомендовала. По крайней мере так говорят представители компании, так ли это, покажет время. В конечном счёте в арсенале хирурга остаются восновном реально рабочие методики, такие как операция Гомена, Вейля, Хелал, Клейтана-Хофмана, возможно шов плантарной пластинки займёт своё место среди них.
Вальгусная деформация большого пальца стопы

Как избавиться от вальгусной деформации большого пальца стопы
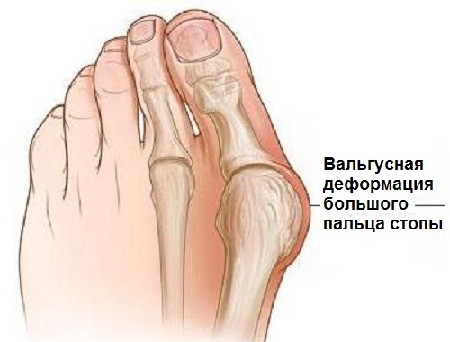
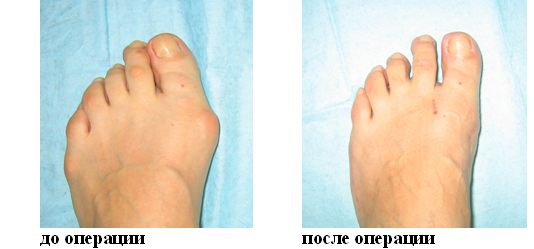
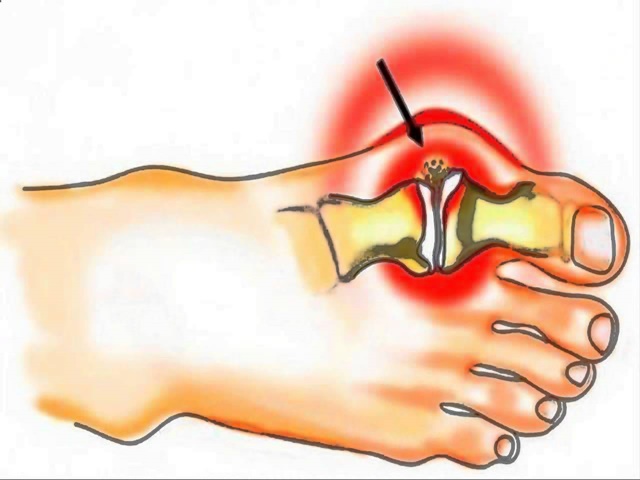
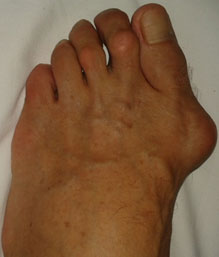
Вальгусная деформация стопы считается едва ли не самой распространенной ортопедической болезнью. Она проявляется в виде искривления большого пальца стопы и выглядит как своеобразная шишка возле его основания.
Поскольк у развивается это заболевание медленно, его бывает довольно сложно выявить на ранних этапах, что приводит к возникновению болезненных ощущений и различных осложнений. Под вальгусной деформацией понимают патологию стопы, в процессе развития которой искривляется плюсне-фаланговый сустав большого пальца. В результате этого его фаланги находятся под углом по отношению друг к другу.
В итоге одна из них начинает выпирать в сторону головкой кости. Это приводит к формированию шишки с внешней стороны стопы. Иногда данный процесс сопровождается болью.
Причины развития вальгуса
Нарушение положения пальцев и других костей стопы развивается на фоне нескольких причин:
- Нарушение анатомии. Строение стопы всегда имеет индивидуальные особенности. При некоторых отклонениях (например, избыточная длина первой плюсневой кости или фаланги пальца) стопа стремится к большей деформации при нагрузках. Нормализация внутренней анатомии ступни – основная задача хирурга-ортопеда при оперативном лечении вальгуса.
- Слабость связочных структур. Она зависит от особенностей строения коллагеновых волокон связок и сухожилий. При их ослабленности легко достигается предел прочности и своды не восстанавливают свою форму после прекращения нагрузок.
- Избыточный вес. Постоянная избыточная нагрузка на ступни способствует отклонению 1-й плюсневой кости кнутри, а пальца, соответственно – кнаружи. Пациенты с избыточным весом имеют высокий риск развития этой патологии.
- Пристрастие к узкой и тесной обуви на высоком каблуке. Ношение подобной обуви неблагоприятно сказывается на функции сводов стопы.
- Наследственность. Наличие изменений стоп у кровных родственников может свидетельствовать о склонности к развитию деформации. Наследственность «в ответе» за свойства соединительной ткани, поддерживающей своды.
Также к причинам появления патологии относятся и разные повреждения ступней.
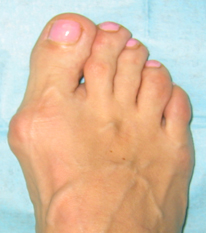
Симптомы и фото
Основные проявления вальгусной деформации стопы заключаются в следующем:
- появляется мягкое образование, которое сопровождается тем, что кожа в районе сустава краснеет, появляются болевые ощущения, поскольку воспаляется суставная сумка;
- большой палец меняет свою форму, становясь кривым;
- в районе первой фаланги образуется твердая шишка;
- развивается костная мозоль, раздражаются кожные покровы;
- появляются болевые ощущения во время ходьбы;
- большой палец теряет свою подвижность. Со временем двигательную активность могут потерять и другие пальцы.
На фото ниже показано, как проявляется заболевание у человека.
Стадии деформации
Принято выделять четыре степени халлюс вальгус, в зависимости от угла отклонения большого пальца:
- I степень — 15 градусов.
- II степень — 20 градусов.
- III степень — 30 градусов.
- IV степень — больше 30 градусов.
Первые две степени вальгусной деформации 1 пальца стопы не осложняются и приносят в основном косметический дискомфорт. III и IV степени имеют последствия для здоровья. Среди таких молоткообразная деформация, когда II и III пальцы перестают принимать участие в процессе ходьбы; вросшие ногти; болезненные мозоли и натоптыши, которые воспаляются и нагнаиваются; отёк стопы, остеомиелит. Поэтому своевременная диагностика имеет первостепенное значение.
Диагностика
Первый этап во время определения диагноза вальгусной деформации большого пальца – это зрительный осмотр врача и определение стадии болезни. Во время осмотра берутся во внимание, в каком состоянии подошвенные поверхности, упругость (тургор) верхней части ступни, а также сосудистый статус, определяется тактильная чувствительность стоп и функциональность фаланги.
Врач обязан рассмотреть все возможные ограничения передвижений стопы, чтобы точно определить причину патологии. С помощью расстояния между плюсневыми головками определяют степень деформации пальца. Чаще всего к жалобам пациентов относится: ощущение тяжести после больших физических нагрузок, ноющие боли в передней части ступни, скованность во время движения.
Осложнения
При отсутствии лечения заболевание приводит к возникновению патологических процессов в области позвоночного столба, коленных и тазобедренных суставах.
Прогрессирование болезни изменяет биомеханику стопы и может привести к изменению походки. Заболевание также нередко является причиной развития бурсита большого пальца вследствие постоянного раздражения и трения, которые вызывают отек и воспаление синовиальной суставной сумки.
Другим частым осложнением вальгусной деформации является артрит плюснефалангового сустава, так как из-за постоянного трения хрящевая ткань большого пальца уменьшается.
Возможно лечение косточки на пальце без операции?
На ранних этапах лечение без операции возможно. Под ранними этапами подразумевается вальгусная деформация большого пальца I—II степени, с небольшим углом отклонения и без осложнений.
В домашних условиях консервативное лечение включает в себя специальную гимнастику, коррекцию веса, , ношение ортопедической обуви и медикаментозную терапию.
На начальных стадиях вальгусной деформации большого пальца стопы упражнения способны значительно уменьшить угол отклонения и болевые ощущения, сопутствующие этой проблеме.
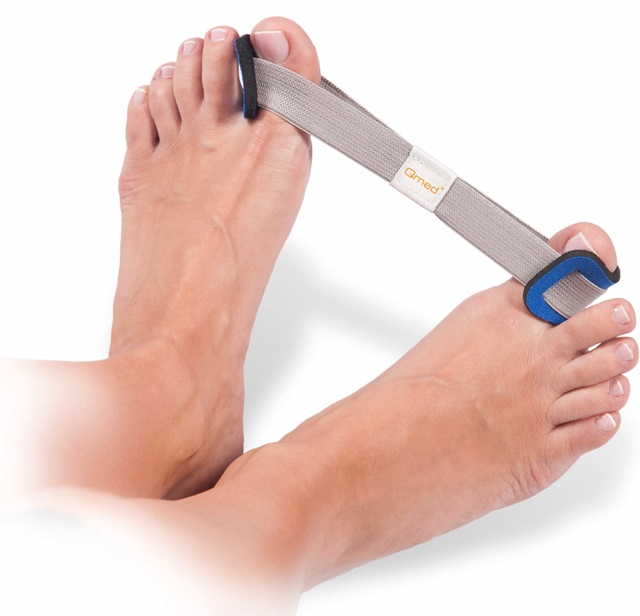
Фиксаторы
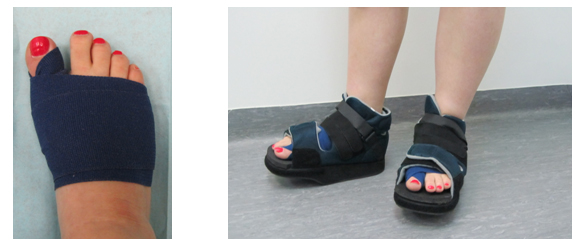
Сегодня ортопеды активно используют новые разработки, а именно фиксаторы, которые корректируют положение большого пальца при вальгусной деформации. Они надеваются преимущественно на ночь и снимаются утром. Примером такого фиксатора является гелевый фиксатор Valgus Pro. Аналогов ему немало, но оригинал даёт результаты быстрее, да и качество самого материала выгодно отличается.
Использование фиксаторов для деформированных больших пальцев позволяет полностью устранить дефект на I стадии и значительно уменьшить дискомфорт и выпирание при вальгусной деформации стопы степеней от II до IV.
Полезные упражнения
Врачи назначают специальную зарядку, которая снимает отечность, разрабатывает поврежденные недугом суставы, уменьшает болевой синдром. Для выполнения гимнастики не нужны особые условия, главное – это регулярность.
Упражнения могут быть разные, но некоторые считаются особо полезными:
- лист бумаги (можно использовать ручку или другой мелкий предмет) поднимается с пола при помощи пальцев ног;
- своды стоп напрягаются и удерживаются в таком положении несколько секунд;
- пальцы ног поочередно сгибаются и разгибаются, пока не появится усталость;
- лежащий на полу лист бумаги нужно скомкать с помощью пальцев ног;
- скалка или небольшая бутылка с водой перекатываются стопой 2–3 минуты;
- пальцы ног разводятся в стороны и удерживаются так не меньше минуты.
Консервативное лечение более эффективно в комплексе со специальным массажем, удаляющим мышечные спазмы и восстанавливающим подвижность суставов.
Физиотерапия
Для лечения вальгусной деформации могут использоваться и физиотерапевтические процедуры – ультразвук или диатермия. Нужно учитывать, что эти мероприятия дают временный эффект.
Наиболее действенным считается применение ортопедических изделий, которые изготавливают индивидуально после исследования формы стопы и походки человека.
Использование различных супинаторов, корректоров пальцев ног или межпальцевых валиков в начале болезни может остановить последующую деформацию. Если же процесс запущен, то применение таких изделий может лишь слегка уменьшить болевые ощущения. С помощью индивидуальных стелек удается корректировать нарушение свода стопы.
Обувь
При вальгусной деформации первого пальца стопы обувь должна быть мягкой, с широким носом и на низком каблуке (до 4 см). При плоско-вальгусной деформации стопы необходимо носить новую обувь с высоким и жестким задником, на 3 см выше пятки, с плотным и высоким супинатором.
Ортопедические стельки
Для коррекции деформации стопы используются различные виды стелек и полустелек. Лучше всего для этого подходят стельки, изготовленные по индивидуальному заказу. С их помощью снижается нагрузка на суставы ног, улучшается кровообращение стопы, снижается чувство усталости в ногах.
Иногда стельки тяжело уместить в обуви, особенно стандартные. Поэтому с целью коррекции патологических нарушений в стопе можно использовать полустельки – укороченный вариант обычной стельки (без переднего отдела).
В некоторых нетяжелых случаях ортопед может разрешить ношение ортопедических подпяточников.
Хирургическое лечение
К оперативному вмешательству, в большинстве случаев, прибегают уже на запущенных стадиях болезни. Хотя операцию можно делать и в начале вальгусной деформации стопы, в этом случае хирургическое вмешательство будет одновременно и профилактикой артроза в первом плюснефаланговом суставе. Современных техники операций не разрушают сустав, сохраняют его опороспособность и подвижность.
Существуют такие способы оперативного вмешательства:
- проведение реконструкции деформированных костей;
- удаление нароста оперативным способом;
- операция, с помощью которой уравновешиваются околосуставные мышцы;
- проведение дистальной и проксимальной остеотомии, которая заключается в изменении угла между костями;
- артродез – оперативное вмешательство по фиксации сустава;
- пересадка сухожилий;
- имплантация суставов;
- а также еще приблизительно 93 методики, которые подбираются индивидуально для каждого пациента.
Процесс реабилитации после хирургического вмешательства может длиться от одного и до двух месяцев, поэтому на протяжении 1,5 месяцев врачи советую носить специальный ортопедический сапог, который поможет надежно зафиксировать больную конечность и обеспечить ей максимальный покой во время движения.
Как предотвратить появление косточки?
Профилактика заболевания включает в себя несколько проверенных способов:
- Правильное питание. Часто поражение суставов вызывает избыточный вес. От лишних килограммов лучше избавиться, для этого следует скорректировать рацион в пользу здорового питания. Жирную, копченую и соленую пищу нужно исключить.
- Ношение только удобной обуви. Суставы, находящиеся в правильном положении, редко подвергаются деформации. В отдельных случаях можно просто носить ортопедические стельки.
- Физические упражнения. Врачами разработано множество методик, позволяющих держать ноги в тонусе. Для этого не обязательно ходить в тренажерный зал, гимнастикой можно заниматься и в домашних условиях.
- Ножные ванночки. Действенное средство, снимающее усталость ног и улучшающее кровообращение. Для повышения эффективности следует добавлять травы или морскую соль.
При проявлении первых неприятных симптомов лучше обратиться к специалисту. После проведения комплексной диагностики он подскажет, как и чем лечить вальгусную деформацию большого пальца. Только своевременная адекватная терапия поможет избежать оперативного вмешательства.
Многие с возрастом замечают, что обувь, которая служила годами, вдруг стала тесной в области пальцев. Стопа стала шире, большой палец сместился внутрь, и другие пальцы наклонились вместе с ним. Эти симптомы чаще всего говорят о вальгусной деформации первого пальца стопы.
«Косточка на ноге» — не только визуальный дефект, но серьезная патология, которая со временем может заметно ухудшить качество жизни человека. Ортопеды ОН КЛИНИК знают, как помочь пациентам с вальгусной деформацией на любой, даже самой поздней, стадии.
Особенности заболевания
Вальгусная деформация первого пальца на ноге (Hallux Valgus) — одна из самых частых ортопедических патологий, которая встречается как у мужчин, так и у женщин. Как правило, вальгусная деформация обнаруживается у людей старше 35 лет ввиду различных причин. У пациентов с таким заболеванием наблюдается смещение большого пальца внутрь с образованием костного нароста на внутренней поверхности стопы. Из-за деформации первого пальца остальные пальцы ног тоже изменяют свое положение — передняя часть стопы становится шире.
Помимо эстетического дискомфорта вальгусная деформация плюсневой кости первого пальца, или «косточка на ноге», доставляет и физические неудобства. Пациенты жалуются на боли при ходьбе, натирание обувью, чувство ломоты в ногах. Но несмотря на ощутимый дискомфорт, многие не торопятся к врачу. Одни по незнанию, считая, что эту проблему нельзя устранить, другие — полагают, что деформация со временем пройдет сама, или самостоятельно назначают себе неэффективное лечение.
Вальгусная деформация первого пальца может прогрессировать и со временем привести к патологическим изменениям всех костных и хрящевых структур стопы. А это прямой путь к развитию опасных заболеваний опорно-двигательной системы, таких как артроз, бурсит, плоскостопие, а также к неврологическим заболеваниям.
Не стоит путать вальгусную деформацию большого пальца с вальгусом стопы. При вальгусной деформации стопы ступня патологически разворачивается во внешнюю сторону, пятка смещается, а между лодыжек возникает большое расстояние. Это положение стоп обычно диагностируют еще в детском возрасте и назначают ряд корректирующих медицинских манипуляций.
Классификация вальгусной деформации первого пальца
Врачи-ортопеды выделяют три степени вальгуса, которые зависят от тяжести деформации пальца.
I степень — угол составляет менее 20 градусов.
II степень — величина угла отклонения лежит в пределах 25-35 градусов.
III степень — угол деформации превышает 35 градусов.
Почему возникает вальгусная деформация первого пальца на ноге
К основным причинам образования вальгусной деформации первого пальца относят:
- врожденные аномалии строения ног, стоп, плюсневой кости;
- плоскостопие;
- искривление позвоночника, сколиоз, кифоз, лордоз и пр.;
- переломы ног, растяжение связок;
- хронические заболевания опорно-двигательного аппарата;
- рахит, выраженный дефицит витамина D;
- гормональные колебания;
- наследственность;
- неправильно подобранная обувь, частое ношение узкой обуви, высоких каблуков.
Симптомы вальгусной деформации
Обычно на первой стадии многие пациенты не подозревают о том, что у них развивается вальгусная деформация первого пальца. Визуально патология еще не так заметна, ношение обуви не всегда доставляет дискомфорт. На II стадии, когда деформация первого пальца уже визуально заметна, могут наблюдаться и другие симптомы этого заболевания:
- смещается положение остальных пальцев ног из-за отклонения большого;
- пальцы ног приобретают характерную «молоткообразную форму», когда кончик пальца толще основания;
- пальцы плотно прилегают друг к другу, заходят на соседние пальцы, из-за чего пациенты часто жалуются на покраснение и мозоли;
- боль в суставах голеностопа;
- отечность ног;
- судороги и тяжесть в ногах;
- дискомфорт при ходьбе;
- болевые ощущения, чувство распирания в ногах при длительном стоянии, ношении узкой обуви.

Косточка на ноге? Что это? Вальгусная деформация первых пальцев стоп. Лечение в ОН КЛИНИК.
Диагностика вальгусной деформации первого пальца
При подозрении на вальгусную деформацию первого пальца ног, а также при наличии симптомов болезни, необходимо обратиться за консультацией врача-ортопеда-травматолога. В Международном медицинском центре ОН КЛИНИК работают специалисты с большим опытом работы, которые проведут полную диагностику, поставят верный диагноз и назначат эффективное лечение.
На первом приеме врач-ортопед соберет анамнез, выслушает жалобы и задаст уточняющие вопросы. В ходе визуального осмотра стопы и положения ног в целом ортопед может поставить диагноз. Наряду с тщательным клиническим осмотром стоп ортопедом-травматологом может быть назначена дополнительная диагностика для выявления степени деформации и определения наличия других ортопедических патологий. Врач может назначить:
- рентгенографию передних отделов стоп в 2-х проекциях. Рентген помогает определить не только степень деформации, но и состояние костных и хрящевых тканей;
- мультиспиральную компьютерную томографию (МСКТ). Назначается для детальной диагностики костно-хрящевых и мягких тканей стопы;
- УЗИ стопы.
Все обследования в нашем медицинском центре можно пройти в день обращения.
Лечение патологии
Лечение вальгусной деформации первого пальца ноги можно разделить на консервативное (терапевтическое) и хирургическое. О том, какой метод лечения подойдет именно вам, травматолог-ортопед сможет сказать уже на первой консультации.
Консервативное лечение эффективно, но назначается только на начальных стадиях заболевания. Коррекция направлена на устранение дискомфорта в ногах, боли и неприятных симптомов, а также на то, чтобы остановить и исправить деформацию первого пальца. Для этого в Международном медицинском центре ОН КЛИНИК врачи назначают:
- обезболивающие медикаментозные средства;
- ношение ортезов;
- подбор специальной ортопедической обуви;
- изготовление индивидуальных ортопедических стелек;
- массаж;
- физиотерапию;
- ортопедические лечебные упражнения, ЛФК.
Хирургическое лечение чаще всего показано при II-III стадии вальгусной деформации первого пальца. Операция также назначается при длительном болевом синдроме и дискомфорте, неэффективности консервативных методов лечения.
В таких случаях проводится корригирующая остеотомия— операция по исправлению анатомических или функциональных нарушений в анатомии кости. В настоящее время существует несколько видов остеотомии, поэтому методика оперирования подбирается врачом индивидуально в зависимости от степени деформации плюсневой кости и наличия сопутствующих заболеваний.
Подготовка к операции
Если вам показано хирургическое лечение вальгусной деформации первого пальца, то перед операцией необходимо пройти стандартный комплекс обследований. А именно:
- рентгенографию передних отделов стоп в 2-х проекциях;
- общий и биохимический анализ крови;
- коагулограмму;
- анализ на определение группы крови и резус-фактор;
- общий анализ мочи;
- ПЦР на инфекции (ВИЧ, сифилис, гепатиты В, С);
- ЭКГ;
- консультацию терапевта;
- флюорографию с расшифровкой;
- УЗИ вен нижних конечностей;
- консультацию профильных специалистов при наличии хронических заболеваний.
ОН КЛИНИК оснащен собственной клинико-диагностической лабораторией, полностью отвечающей мировым стандартам качества. Результаты анализов приходят на электронную почту пациента, а также автоматически подгружаются в медицинскую карту.
Специальной подготовки остеотомия вальгусной деформации первого пальца не требует. В день операции необходимо приехать в клинику натощак. Рекомендуем прибыть за 10-15 минут до начала процедуры, чтобы без спешки подготовиться к операции.
Как проходит операция по удалению «косточки на ноге»
Перед операцией пациента обязательно консультирует врач-анестезиолог. Специалист задает ряд уточняющих вопросов о самочувствии, наличии хронических заболеваний и аллергии, а также рассказывает о возможностях анестезии. Как правило, операция по удалению деформации проводится под спинальной (эпидуральной) анестезией.
После обезболивания хирург-ортопед обеззараживает кожу и выполняет разрез мягких тканей над костью стопы. При деформациях вальгусного или варусного типа корригирующую остеотомию проводят чаще в надмыщелковой области. С помощью небольшой хирургической пилы ортопед распиливает кость, изменяя положение фрагментов кости, и тем самым корректирует деформацию пальцев стоп.
Для фиксации результата хирург закрепляет фрагменты кости с помощью медицинских приспособлений — винтов, спиц, пластин. В конце операции рана зашивается синтетическими нитями косметическим швом, и накладывается стерильная повязка. Наши специалисты — хирурги с опытом работы более 10 лет, которые ежедневно проводят операции по эндопротезированию суставов, выполняют остеотомию, артроскопию и пр. Хирурги-ортопеды ОН КЛИНИК проводят операции на самом высоком уровне, делая эстетический и почти незаметный шов.
Как правило, длительность данного оперативного вмешательства — от 1 до 3 часов. Если косточки присутствуют на обеих ногах, то операция проводится сразу на двух стопах.
Реабилитация после операции
Пациент наблюдается в стационаре в течение первого дня после операции. Ходить разрешено через сутки в специальной ортопедической обуви, компенсирующей нагрузку на передние отделы стопы (туфли Барука).
В обязательном порядке проводится восстановительная (антибактериальная, и противовоспалительная) терапия для снятия болевого синдрома и снижения рисков развития послеоперационных осложнений.
Срок госпитализации после остеотомии для удаления «косточки на ноге» непродолжителен и составляет 1-2 дня. Снятие послеоперационных швов назначается через 2 недели, тогда же и происходит контрольный визит к ортопеду, который оценивает результативность операции. После корригирующей остеотомии лечащий врач находится на связи с пациентом.
Носить ортопедическую обувь рекомендуется в течение 4-х недель после операции. Гипсовой иммобилизации и костылей не требуется. Через 3 недели необходимо начинать разработку пальцев стоп. Еще в стационаре врач даст подробный план восстановления и список разрешенных упражнений, которые помогут быстро восстановиться. Ходьба в обычной обуви без каблука разрешается через 4 недели. Ношение каблуков – не ранее чем через 3-4 месяца (высота каблука — не более 5 см).
Через 2 месяца обязательно ношение специальных стелек-супинаторов, которые можно изготовить индивидуально (непосредственно под особенности стопы пациента) в нашем медицинском центре у опытных врачей-ортопедов.
Занятия спортом разрешены только через 5-6 месяцев после операции. При соблюдении всех рекомендаций врача лечение проходит благополучно и без осложнений.
Что будет, если не лечить вальгусную деформацию
Вальгусная деформация первого пальца — это прогрессирующее заболевание, которое не может пройти самостоятельно. В запущенных случаях вальгус большого пальца приводит к таким последствиям как:
- сильные отеки стопы;
- болезненные мозоли;
- нагноение;
- плоскостопие;
- хроническое воспаление суставов (бурсит);
- артроз фаланговых суставов пальцев ног.
Не стоит заниматься самолечением и пренебрегать тревожными симптомами. Обратитесь за помощью к профессионалам, чтобы не допустить развития сильной деформации пальцев.
Преимущества лечения вальгусной деформации большого пальца в ОН КЛИНИК
- избавляем от «косточки на ноге» за один день;
- хирург-ортопед всегда на связи с пациентом;
- наличие собственной лаборатории позволяет сдать все анализы и пройти обследование в максимально короткие сроки;
- клиники расположены в самом центре Москвы в паре минут от метро, для пациентов на автомобилях есть парковка;
- медицинский центр работает ежедневно с 8:00 до 21:00 для удобства пациентов.
Профилактика
Врачи ортопеды-травматологи советуют следовать следующим несложным рекомендациям для профилактики развития вальгуса большого пальца ноги:
- соблюдать ежедневную гигиену ног;
- носить удобную обувь по размеру, с широким носом;
- воздержаться от частого ношения высоких каблуков (оптимальная высота — 3-5 см);
- при врожденной скученности пальцев ног использовать силиконовые межпальцевые вкладыши, бурсопротекторы, ночные и дневные отводящие бандажи;
- при необходимости носить ортопедические стельки и обувь.
Вальгусная деформация первого (большого) пальца – ортопедическая патология, при которой палец ноги деформируется, отклоняясь наружу. Преимущественно заболевание встречается у женщин после 30 лет. В 3% вальгусную деформацию выявляют у лвальгусная деформация пальцаюдей в возрасте от 15 до 30 лет, в 9% у тех, кому от 31 до 60, и в 16% у лиц старше 60 лет. Проблема доставляет не только сильный эстетический дискомфорт, но и провоцирует изменение всех связок, сухожилий, суставов, костей стопы.
Патогенез
При вальгусной деформации первого пальца угол между первой и второй костями плюсны становится больше, наблюдается смещение первой плюсневой кости. Большой палец стопы смещается наружу, а головка кости выпирает наружу, образуя косточку. Эта косточка не дает большому пальцу соответствовать норме, и он постепенно отклоняется наружу.
Бугорок (косточка) мешает носить обувь, создает воспаление, трение и приводит к бурситу (воспалению сумки первого плюснефалангового сустава). Постепенно косточка становится припухлой, воспаленной, болезненной. Неправильное положение сустава провоцирует его преждевременный износ, поражение хряща и увеличение в размерах костного нароста. Это в свою очередь провоцирует травматизацию стопы и дальнейшее развитие патологии.
Большой палец по мере прогрессирования заболевания смещает остальные пальцы стопы, приводя к их молоткообразной деформации. По мере развития заболевания оно приводит к деформирующему артрозу плюснефаланговых суставов, воспалению суставных сумок, суставов пальцев стопы, хроническому бурситу, смещению внутрь первой плюсневой кости, плоскостопию (хроническому и поперечному), костным и хрящевым разрастаниям головок плюсневых костей.
Формы
В нормальном состоянии плюсневые кости расположены параллельно друг другу. Под влиянием определенных причин первая плюсневая косточка отклоняется наружу и из-за этого на стопе появляется выпирающая шишка небольших размеров, связки и сухожилия теряют эластичность, развивается их дисфункция.
Заболевание проходит несколько стадий:
- Ранняя.
На этой стадии отклонение большого пальца стопы составляет менее 15 градусов.
- Средняя.
Отклонение первого пальца в сторону составляет от 15 до 20 градусов. Одновременно наблюдается деформирование второго пальца. Он приподнимается над большим пальцем и становится похож по форме на молоток.
- Тяжелая.
Отклонение большого пальца составляет 30 градусов. Деформированы уже все пальцы стопы, а у основания первой фаланги наблюдается большой костный нарост. В местах, где имеется большое напряжение стопы, появляются грубые мозоли.
Причины
Основным провоцирующим фактором появления вальгусной деформации становится неправильная обувь. Если человек носит тесные туфли с узким носком или на высоком каблуке, то пальцы постоянно находятся в неправильном (сжатом) положении, что способствует развитию вальгусной деформации. Но не только это становится причиной развития заболевания.
На появление патологии влияют следующие причины:
- травматические повреждения голени и стопы;
- рахит;
- ДЦП;
- полинейропатия;
- низкий свод стопы;
- плоскостопие;
- врожденная слабость мышечно-связочного аппарата;
- хроническое воспаление суставов, спровоцированное псориазом;
- артрит;
- рассеянный склероз (сопровождается поражением оболочки нервных волокон);
- сахарный диабет;
- подагра (отложение уратов в тканях организма);
- гиперподвижность суставов, наблюдающаяся при синдроме Марфана и Дауна;
- юношеская стопа (быстрое увеличение размеров стопы в подростковом периоде);
- болезнь Шарко-Мари-Тута (наследственная невропатия, сопровождающаяся атрофией мышц дистальных отделов конечностей);
- остеопороз (потеря костной массы);
- перенапряжение стоп в связи с профессиональной деятельностью (официанты, спортсмены, балерины).
При наличии провоцирующих факторов заболевание быстро прогрессирует.
Симптомы
Симптоматика патологии зависит от степени поражения стопы. На первом этапе наблюдается покраснение, отечность тканей в области появления косточки, боль в фалангах пальцев, усиливающаяся во время ходьбы. На средней стадии развития заболевания появляется боль, отечность, костные наросты в области головки плюсневой кости, сухая мозоль под средней фалангой пальца. В тяжелой стадии в подошве стопы и в большом пальце возникают сильные, изнуряющие боли. Образуются сухие мозоли, и появляется ороговение кожи под второй и третьей фалангами пальцев.
Диагностика
Диагностические мероприятия начинаются со сбора анамнеза пациента. Доктор расспрашивает его о беспокоящих симптомах, интересуется, что провоцирует их появление (нагрузка на ноги, ходьба, тесная обувь), есть в истории болезни обменные, системные заболевания, травмы нижних конечностей, наследственные заболевания костей.
Далее проводится внешний осмотр, во время которого человека просят пройтись. Врач наблюдает за походкой пациента, одновременно определяя интенсивность болевых ощущений. Изучается положение большого пальца стопы, его расположение относительно других пальцев, исследуют диапазон его сгибания и разгибания.
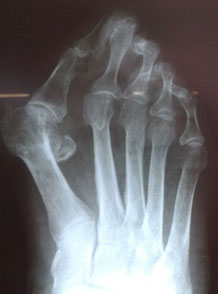
Проверяется наличие других внешних симптомов (припухлость, покраснение, утолщение рогового слоя под костями пальцев). Проводится рентгенография стопы в трех проекциях с целью выявления степени деформации стопы, подвывиха сустава и сопутствующих патологий. Для исключения нарушений кровообращения в ногах проводят УЗИ сосудов.
Лечение
Терапия вальгусной деформации большого пальца стопы бывает традиционной и оперативной. На ранних стадиях, когда еще можно обойтись без операции, врачи советуют выбирать удобную и правильную обувь. Она не должна взывать нагрузку на стопу, трение. Удобная обувь замедляет прогрессирование заболевания.
Одновременно с этим врач посоветует приобрести специальные ортопедические приспособления:
- прокладки для суставной сумки большого пальца (они устраняют давление обуви);
- межпальцевые валики, распорки, которые способствуют правильному распределению нагрузки на стопу.
Все ортопедические приспособления снижают болевые ощущения, но полностью избавиться от дискомфорта с их помощью невозможно.
Для устранения болевых ощущений и воспаления используют нестероидные противовоспалительные средства, уколы кортикостероидов. Для снятия спазмов и восстановления подвижности суставов назначают массаж и специальную гимнастику для расслабления стоп.
Эффективность физиопроцедур
Немаловажную роль в лечении вальгусной деформации играют физиопроцедуры. Для устранения заболевания врачи назначают электрофорез с кальцием, фонофорез гидрокортизоном, парафиновые и озокеритовые аппликации.
Одной из наиболее эффективных методов устранения вальгусной деформации большого пальца стопы является ударно-волновая терапия (УВТ). Эта процедура подразумевает краткосрочное воздействие на болезненную зону акустическими низкочастотными импульсами. С помощью УВТ устраняются болевые симптомы, оказывается воздействие на факторы, способствующие их появлению.
Процедуру проводят с помощью специального прибора, генерирующего ударные волны. Они воздействуют только на патологические участки, не затрагивая здоровые ткани. С помощью ультразвука улучшаются обменные процессы.
УВТ не проводят при наличии неврологических, инфекционных, онкологических, сердечных, соматических заболеваниях, сахарном диабете, нарушении свертываемости крови. Не назначают ударно-волновую терапию беременным, кормящим женщинам и детям до 18 лет.
Эффект от процедуры наблюдается уже после нескольких процедур. Исчезают боли, становится легче ходить. Но полностью убрать выступающую косточку при помощи одной процедуры УВТ нельзя. Врач может прописать не менее 5-7 сеансов. В зависимости от стадии заболевания назначается и порядок проведения процедур. Некоторым людям назначают ежедневные сеансы, другим будет достаточно одной процедуры в неделю. Результат лечения УВТ держится в течение длительного периода.
Хирургическое лечение
При средней и тяжелой степени вальгусной деформации большого пальца стопы назначают оперативное лечение.
Для устранения патологии разработано множество методик, с помощью которых добиваются следующих целей:
- устраняют бурсит первого пальца стопы;
- уравновешивают мышцы, располагающейся вокруг поврежденного сустава для предотвращения рецидива заболевания;
- проводят реконструкцию костей большого пальца.
Если деформация не сильно выражена, проводится удаление нароста на суставной сумке через небольшой разрез. После операции человеку требуется реабилитация, с обязательным ношением бандажа или обуви с деревянной подошвой, использованием корректоров стопы, проведении физиотерапии (не менее 6 процедур).
В настоящее время при вальгусной деформации большого пальца стопы проводят следующие операции:
- Малоинвазивная коррекция деформации.
С двух сторон большого пальца делаются небольшие разрезы, через которые с помощью миниатюрных фрезов выравнивают положение плюсной кости и фаланги пальца.
- Шеврон-остеотомия.
Операция выполняется при угле отклонения пальца не более 17 градусов. Нарост иссекают, а фалангу большого пальца фиксируют с помощью винта и титановой проволоки. Через некоторое время конструкцию удаляют.
- Шарф-остеотомия.
Операцию проводят, если угол отклонения большого пальца составляет 18-40 градусов. Во время вмешательства с помощью мануального воздействия исправляют положение плюсной кости, а затем фиксируют ее двумя титановыми винтами.
Выпирающая косточка большого пальца стопы – это не только эстетически некрасиво, но и доставляет множество неудобств при ходьбе. Непролеченное заболевание приводит к осложнениям в работе всего опорно-двигательного аппарата. Поэтому не следует все пускать на самотек и обратиться к ортопеду при появлении первых признаков деформации.
Программа лечения Врачи Цены Отзывы
Содержание
- Что это за заболевание
- Причины
- Симптомы
- Первые признаки
- Явные симптомы
- Когда нужно срочно к врачу
- Чем опасно заболевание
- Стадии развития артроза стоп
- Осложнения
- Обострения
- Виды артроза стопы
- Деформирующий
- Виды по локализации
- Диагностика
- Лечение артроза нижних конечностей
- Консервативное лечение
- Медикаментозная терапия
- Немедикаментозное лечение
- Народные средства
- Хирургические операции
- Подход к лечению в клинике «Парамита»
- Общие клинические рекомендации
- Профилактика
- Частые вопросы по заболеванию
Артроз стопы – встречается не так часто, как артрозы других суставов опорно-двигательного аппарата. Тем не менее заболевание может сильно осложнить жизнь больного и даже привести к утрате трудоспособности. Заболевание чаще начинается по второй половине жизни. Специалисты рекомендуют при появлении болей в ступне как можно раньше обращаться к врачу. В Москве, в клинике «Парамита», успешно лечат таких пациентов, избавляя их от болей и нарушений движений.
Что это такое
Стопа – это конечная опорная часть ноги, основной функцией которой является поддержка тела в положении стоя и при движении. Она состоит из 26 мелких косточек, соединенных в мелкие суставы. В стопе выделяют 3 отдела:
- предплюсна – задняя часть, в которую входит 7 разных по форме и величине косточек – таранная, пяточная, кубовидная, ладьевидная, наружная, промежуточная и внутренняя клиновидные;
- плюсна — средняя часть, состоящая из 5 трубчатых косточек;
- фаланги – передняя часть – пальцы, состоит из 14 совсем мелких трубчатых косточек.
Отдельные косточки объединены в 23 сустава: 4 предплюсневых, 5 плюснефаланговых, 9 межфаланговых. Сверху (на тыльной поверхности) и снизу (на подошве) сочленения укреплены мышечно-сухожильной системой. От такого строения зависит гибкость и упругость ступни, ее сгибание и разгибание при ходьбе, равномерное распределение нагрузки и отсутствие травмирования околосуставных тканей.
Артроз суставов стопы объединяет группу дегенеративно-дистрофических поражений одного или нескольких мелких сочленений ступни и пальцев ноги.
Артроз мелких суставчиков ступней встречается гораздо реже, чем колена или голеностопа. Болеют чаще лица пожилого возраста, имеющие избыточную массу тела. Заболевание часто является вторичным, связанным какой-то другой патологией – сахарным диабетом, подагрой, хроническим артритом. Код болезни по МКБ 10 – М19 (другие артрозы).
Почему и как развивается артрит пальцев ног и стоп
Заболевание является следствием разных причин. Это:
- ушибы, подвывихи, разрыв и растяжение связок (стопа балерины);
- микротравмирование – ношение неудобной обуви на высоких каблуках и т.д.;
- эндокринная патология, способствующая ослаблению связочного аппарата и лишней массе тела (ожирение, сахарный диабет, гипотиреоз, возрастные гормональные сдвиги);
- хронические артриты;
- частое переохлаждение ступней;
- наследственные и врожденные аномалии – косолапость, плоскостопие, несовершенство связочного аппарата и др.;
Повышенный риск заболеваемости у спортсменов, балерин, грузчиков, женщин, которые постоянно носят обувь на высоком каблуке.
Под действием разных причин (чаще всего их бывает несколько) нарушается кровообращение в области сустава. Атрофируется (уменьшается в объеме) хрящ, снижаются его амортизационные свойства. Затем поверхность его растрескивается, от нее могут отделяться кусочки хряща (секвестры), раздражающие суставные ткани, поэтому в пораженных сочленениях периодически развивается воспаление (синовит), что способствует прогрессированию артроза. Когда хрящ полностью разрушен, страдает подхрящевой слой кости, от постоянного травмирования кость разрастается по краям суставовных поверхностей с образованием костных наростов – остеофитов. Изменяется внешний вид сустава – развивается деформирующий артроз. Травмируются окружающие мягкие ткани — связки, сухожилия, мышцы. Это приводит к появлению болей и трудностей при ходьбе.
Симптомы артроза нижних конечностей
Особенностью заболевания является медленное незаметное течение. Поэтому очень часто пациенты обращаются к врачу с уже далеко зашедшим патологическим процессом.
Первые признаки
Все начинается с того, что ноги быстрее устают при ходьбе и начинают слегка побаливать. Но после небольшого отдыха болевые ощущения проходят и большинство пациентов воспринимает это как что-то само собой разумеющееся. Иногда при ходьбе можно услышать похрустывание. Пожилые люди относят все эти изменения за счет возраста.
Явные симптомы
Постепенно человек может проходить все меньшее расстояние без болевых ощущений, они не проходят сразу в покое, для этого требуется время. По утрам ощущается скованность в ногах, особенно, в ступнях, проходящая через некоторое время после начала двигательной активности. Боли в ногах появляются не только при ходьбе, но и в покое, иногда ночью. Периодически развивается синовит: боли усиливаются, двигаться становится больно. Но затем признаки воспаления проходят заболевание продолжает медленно прогрессировать.
Одним из симптомов болезни является усиливающаяся метеозависимость: появляются ноющие боли в стопах и голени во время сырой ненастной погоды. Ходить и длительно находиться в состоянии стоя трудно, в этот период человек уже старается пользоваться средствами опоры – тростью. Со временем из-за разрастания остеофитов меняется форма ноги– признак деформирующего артроза.
Когда уже нельзя откладывать визит к врачу
При далеко зашедшей стадии заболевания появляются следующие симптомы:
- нарастающий болевой синдром;
- шаткость, неровность походки, так как человек старается максимально разгрузить больную ногу;
- невозможность двигаться без опоры;
- регулярно появляющиеся признаки воспаления – покраснение, отек, резкая болезненность в ноге;
- изменение формы ступни;
- частое подворачивание ноги при ходьбе с растяжением связок, подвывихами и вывихами.
Появление таких симптомов требует срочного обращения в клинику. Помните: врач всегда сможет вам помочь!
Чем опасно заболевание
Артроз нижних конечностей опасен тем, что протекает незаметно, а когда у больного появляются ярко выраженные симптомы, выясняется, что это уже далеко зашедшая стадия. Но и в этом случае помочь больному можно.
Стадии развития артроза стоп
Выделяют три стадии артроза стопы ног
- Начальная – умеренная болезненность в ступнях при движении, иногда – легкое похрустывание. При инструментальном обследовании изменений не выявляется; небольшие нарушения можно увидеть только на МРТ.
- Развернутая – боли усиливаются, походка шаткая, трудно ходить без опоры. То появляются, то исчезают признаки синовита. На рентгеновском снимке видны разрастания остеофитов.
- Деформирующая – боли в покое, ступня изменяет свою форму, частые подвывихи и растяжения связок, нарушение подвижности ноги. На рентгене: суставной щели нет, суставные поверхности срослись, пальцы практически не сгибаются. Выраженное разрастание остеофитов и изменение формы.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Осложнения артроза стоп
Если заболевание не лечить или заниматься самолечением, то неизбежны осложнения:
- невозможность полноценного движения – походка шаткая, ноги подворачиваются;
- постоянные ноющие болевые ощущения в ногах, усиливающиеся при ходьбе и в состоянии стоя;
- изменение формы суставчика – невозможность носить стандартную обувь;
- трудности в выполнении привычных действий – домашней работы и ухода за собой; в итоге — инвалидность.
Обострения
Ярко выраженных обострений при артрозе не бывает, больной просто отмечает усиление болей и ухудшение состояния. Обычно это связано с физическими нагрузками, обострением суставного воспалительного процесса (синовита) или с переменой погоды. Как помочь себе при сильных болях? Специалисты рекомендуют следующий алгоритм действий:
- выпить таблетку лекарства, относящегося к группе нестероидных противовоспалительных средств (НПВС) – это не только уменьшит боль, но и снимет воспаление, состояние сразу улучшится; к НПВС относятся: Кеторол, Кетонал, Нимесулид; действие этих препаратов начнется через 30 минут;
- чтобы быстрее избавиться от боли, на стопу нужно нанести гель Кеторол, мазь Диклофенак и др.;
- лечь и придать стопе возвышенное положение;
- когда состояние нормализуется, нужно обратиться к врачу.
Виды артроза стопы
По характеру изменений и локализации описаны следующие виды артроза ноги:
Деформирующий
Эта форма артроза стопы носит также название остеоартроза и характеризуется прогрессивным течением, частыми обострениями синовитов в течение года, что способствует ускоренному образованию остеофитов с деформацией ступни. Она достаточно быстро теряет возможность нормально двигаться, что значительно усиливает нагрузку на окружающие ткани. Затем происходит сращение костей пораженного сочленения. Больному все труднее передвигаться, он старается минимально опираться на больную стопу, что делает его походку шаткой, нарушается координация движений. Боли могут носить постоянный ноющий характер, усиливающийся при движении. Из-за деформации стопы и пальцевых деформаций человек не может носить стандартную обувь.
Виды артроза стопы по локализации
Чаще всего встречаются следующие артрозы:
- Артроз большого пальца стопы (I плюснефалангового сустава) — встречается при повторяющихся травмах у танцовщиков, у женщин при постоянном ношении неудобной обуви на высоких каблуках, у больных подагрой. Имеют значение врожденные аномалии большого пальца. Суставчик теряет хрящевую ткань, постоянное травмирование суставообразующих костей вызывает деформацию пальца за счет утолщения головки плюсневой кости – она выпирает с внутренней стороны стопы, изменяя ее контуры. Но достаточно часто при значительных изменениях в суставе нога внешне не изменяет своей формы. Симптомы: ноющие боли в области большого пальца ноги, усиливающиеся при движении, со временем значительно осложняющие ходьбу. Чтобы снизить нагрузку на больной сустав, человек старается опираться на наружный край стопы, поэтому на ней появляются характерные сухие мозоли и натоптыши. При наличии далеко зашедшего заболевания возможно полная инвалидизация. Артроз пальцев стопы может развиваться и в других плюснефаланговых суставчикахах, но гораздо реже.
- Артороз таранно-ладьевидного сустава – развивается в основном после перенесенных травм (переломов, подвывихов и др.) у лиц с наследственной или врожденной предрасположенностью. Артроз этого сустава ноги развивается медленно, сначала беспокоит умеренная боль при ходьбе, затем она становится постоянной, сустав деформируется, кости срастаются и стопа становится неподвижной. Ходить становится все сложнее, особенно, в конечной третьей стадии, когда ступня становится полностью неподвижной.
- Артроз пяточно-кубовидного сустава – эта патология может быть следствием травм, наследственной предрасположенности, исходом хронического артрита. Первым симптомом болезни является глубокая боль в области задней части стопы, отдающая в голень и колено. Сначала болит только при движении, но затем и в покое. Трудно ходить и стоять. Частые обострения синовитов способствуют прогрессированию болезни.
Диагностика
Обследование с выявлением причин заболевания, степени разрушения сустава необходимо для назначения эффективной терапии. Ортопед-травматолог назначает пациенту комплекс диагностических процедур:
- анализы крови для выявления воспалительных, аутоиммунных и обменных поражений;
- рентгенографию стоп – выявляются нарушения со стороны костной ткани;
- КТ – если необходимо что-то уточнить;
- МРТ – изображение всех внутри- и внесуставных изменений мягких тканей;
- при необходимости ортопед направляет пациента на консультацию к другим специалистам – ревматологу, неврологу и др.
Лечение артроза нижних конечностей
После установки окончательного диагноза врач назначает лечение. Артрозы стопы лечат в основном консервативными методами. Если же они оказываются неэффективными, то прибегают к операции.
Консервативное лечение
В состав консервативного лечения артроза пальцев ног и стопы входят: медикаментозная и немедикаментозная (диета и образ жизни, ношение ортопедических устройств, курсы массажа и лечебной гимнастики) терапия.
Медикаментозная терапия
Лечение назначают во время обострений синовита, сопровождающихся усилением болей, а также в виде курсов реабилитационной терапии, способствующей восстановлению хрящевой ткани. Назначаются следующие препараты:
- Обезболивающие средства. Применяют в основном лекарства из группы нестероидных противовоспалительных средств (НПВС), так как они снимают не только боль, но также воспаление и отек. Самым эффективным обезболивающим средством этой группы является кеторолак (торговое название — Кеторол), но он противопоказан при эрозивно-язвенных процессах в желудочно-кишечном тракте. Заменить его можно нимесулидом (Найзом), препаратом той же группы, но почти не оказывающего отрицательного воздействия на ЖКТ, его не стоит принимать только при обострениях язвенных процессов. На замену подойдут Анальгин или Парацетамол – оба препарата обладают хорошим обезболивающим и умеренным противовоспалительным действием. Мази и гели с обезболивающими средствами наносят на ногу в месте поражения.
- При сильных болях в болевые точки вводят растворы анестетиков – Новокаина или Лидокаина.
- Миорелаксанты – лекарства, снимающие спазм расположенных рядом с пораженным суставом мышц. Сочетанное назначение миорелаксаантов и НПВС позволяет сократить дозировки и продолжительность курса лечения последних, что значительно сокращает риск побочных эффектов. К препаратам этой группы относятся тизанидин (Сирдалуд) и толперизон (Мидокалм).
- Хондропротекторы – препараты, способствующие восстановлению хрящевой ткани сустава. В состав препаратов этого ряда входят глюкозамин и хондроитин или оба вещества. Их назначают курсами в виде инъекций, препаратов для приема внутрь, а также в виде гелей, кремов и мазей для наружного применения. Препараты: Терафлекс, Дона, Структум, крем Хондроитин и др.
- Препараты для улучшения микроциркуляции крови и питания суставных и околосуставных тканей – пентоксифиллин (Трентал).
- Витамины, минералы и БАДы, необходимые для поддержания обмена веществ — Компливит хондро, Кальцемин, Сустанорм.
- Для улучшения движений в суставе и снижения травмирования тканей в суставную полость вводят гиалуроновую кислоту, заменяющую синовиальную жидкость.
Немедикаментозное лечение
При лечении артрозов пальцев ног и стопы немедикаментозное лечение имеет даже большее значение, чем медикаментозное. К нему относятся:
- Диета и образ жизни. Специальной диеты нет, но главным требованием является максимальное снижение калорийности пищи при сохранении в суточном рационе всех необходимых компонентов – белков, жиров, углеводов, витаминов и минералов. Это необходимо для поддержания правильного обмена веществ в суставе ноги. Очень важно поддерживать постоянную оптимальную массу тела, чтобы не перегружать сустав, поэтому из рациона нужно исключить или значительно ограничить сладости, сдобу, сладкие газированные напитки. Важна умеренная, но постоянная двигательная активность, сидячий образ жизни увеличивает риск прогрессирования артроза.
- Ортопедическое лечение артроза стопы для распределения нагрузки на все суставы и их структуры. С этой целью при болях и нестабильности стопы назначают ношение специальных приспособлений – фиксаторов, бандажей, ортезов. Это позволяет разгружать больной сустав, что способствует активизации восстановительных процессов.
- Лечебная физкультура (ЛФК, лечебная гимнастика) – при правильном подборе упражнений совместно с врачом и инструктором по ЛФК и регулярном их выполнении – это самый эффективный метод восстановительной терапии. Проводится в состоянии ремиссии, способствует улучшению кровообращения, питания тканей, восстановлению мышечно-суставного аппарата. Для домашних занятий подойдет такой общий комплекс упражнений для нижних конечностей (специальные комплексы для стопы должны подбираться индивидуально каждому больному). Об эффективных упражнениях читайте в нашей статье «Лечебная физкультура при артрозе».
- Массаж – так же, как ЛФК улучшает кровообращение, питание тканей, силу мышц и связок. Назначается курсами по 14 – 15 процедур.
Народные средства
Их можно использовать, но только по назначению врача и не стоит думать, что это панацея. Подойдут следующие средства:
- настой лаврового листа для приема внутрь; взять 10 листьев, залить тремя стаканами кипятка, настаивать 2 – 3 часа, процедить и принимать по половине стакана 3 раза в день; курс лечения – 10 дней; снимает воспаление, отек и боль при синовитах;
- кефирно-меловые аппликации; взять стакан порошкового мела, развести его кефиром до консистенции густой сметаны, нанести толстым слоем на салфетку, обернуть ей стопу и держать в течение часа; курс лечение – 30 ежедневных аппликаций; снимает отек, стимулирует обмен веществ;
- ножные ванночки с хвойным отваром; стакан иголок ели или сосны залить тремя литрами воды, довести до кипения, варить на медленном огне 10 минут, настаивать, пока не остынет и использовать в теплом виде для ножных ванночек; процедуры проводить через день в течение месяца; снимает воспаление, стимулирует обменные процессы.
Подробнее про лечение артроза читайте в этой статье.
Хирургические операции
Оперативное лечение может быть эффективным, если подходить к нему с учетом показаний и противопоказаний. Операции обычно проводятся при отсутствии эффекта от консервативного лечения.
- остеотомия – удаление костных разрастаний, сдавливающих окружающие ткани; заодно проводится ревизия сустава и удаляются костно-хрящевые осколки (суставные мыши); операция эффективна на второй стадии заболевания, когда еще нет серьезных деформаций; в области I пальца стопы такая операция носит название хейлотомии;
- артродез – операция создания полной неподвижности сустава, во время которой суставные поверхности удаляются и прочно соединяются между собой специальным фиксатором; сустав не двигается, но боли проходят и человек может ходить; артродез показан в III стадии заболевания;
- эндопротезирование – полная или частичная замена сустава; проводится в основном при артрозе большого пальца стопы.
Подход к лечению заболевания в нашей клинике
Специалисты клиники «Парамита» обязательно предварительно обследуют пациентов, в том числе, с применением самых современных инструментальных методов, например, МРТ. При лечении артроза ног они делают акцент на методах консервативной немедикаментозной терапии. Но при необходимости назначают и лекарственные препараты, не используя высокие дозировки и длительные курсы. Широко применяются следующие методики:
- PRP-терапия – современная передовая методика введения в патологические очаги обработанных особым способом тромбоцитов, взятых из венозной крови пациента; оказывает быстрый восстановительный эффект;
- фитотерапия – лечение с использованием лекарственных растений;
- различные виды рефлексотерапии (РТ) – воздействие на особые акупунктурные точки (АТ) на теле, рефлекторно связанные со стопой:
- иглорефлексотерапия (ИРТ)иглорефлексотерапия (ИРТ) – воздействие на АТ иглами;
- моксотерапия – прогревание АТ полынными сигаретами;
- аурикулотерапия – воздействие на АТ в области ушной раковины;
- фармакопунктура – введение в АТ лекарств и др.
Мы строго индивидуально подходим к каждому больному и всегда добиваемся улучшения. Выполняя все наши рекомендации, пациенты забывают о болях и дискомфорте в нижней конечности при ходьбе.
Общие клинические рекомендации
Артроз стоп – хроническое заболевание, но прогрессирование его вполне можно остановить, устранить боли и нарушение движений. Для этого каждый больной должен выполнять следующие рекомендации:
- заниматься лечебной гимнастикой на постоянной основе;
- строго следить за массой тела, ее увеличение – это боли в стопах и трудности при ходьбе;
- не поднимать тяжести, не прыгать; если хочется заниматься спортом, лучше всего подойдет бассейн;
- исключить травмитрование стоп;
- не забывать о том, что артроз – это хроническое заболевание, требующее поддерживающих курсов лечения, назначать которые должен врач.
Профилактика
Чтобы предупредить развитие артроза стопы, следует:
- больше двигаться, заниматься спортом;
- правильно питаться, следить за массой тела, ожирение увеличивает риск развития артроза стопы;
- избегать травм и переохлаждений ног;
- носить удобную обувь на среднем устойчивом каблуке;
- своевременно лечить все острые и хронические заболевания.
Частые вопросы по заболеванию
Как болят ноги при артрозе?
Что нельзя делать при артрозе стоп?
Чем опасен артроз ног?
Что такое артроз стопы и как его лечить?
Артроз стопы – это не приговор. При правильном подходе к лечению пациенту всегда можно помочь. Врачи клиники «Парамита» в Москве знают, как это сделать. Записывайтесь на прием!
Литература:
- Быстрова М.К., Сивакова Л.В. Продольное плоскостопие как предрасполагающий фактор развития артроза // Международный студенческий научный вестник. – 2021. – № 1.
- Загородний, Н.В. Хирургическое лечение и реабилитация больных с деформирующим артрозом первого плюснефалангового сустава / Н.В. Загородний, В.Г. Процко, А.А. Карданов, З.Х. Хамоков //Медицинская реабилитация пациентов с заболеваниями и повреждениями опорно-двигательной и нервной систем: тез. докл. V гор. науч.-практ. конф. – М., 2002. –Ч. 1. – С. 52–53.
- Davies-Colley M. Contraction of the metatarso-phalangeal joint of the great toe. BMJ. 1887;1:728.
- Hamilton WG, O’Malley MJ, Thompson FM, Kovatis PE.Capsular interposition arthroplasty for severe hallux rigidus. Foot Ankle Int. 1997;18:68-70. doi: 10.
Оценка читателей
Безоперационные методы лечения деформаций стопы
Из этой статьи вы узнаете:
-
Причины возникновения вальгусной деформации
-
Диагностика стадии заболевания
-
Безоперационные методы лечения деформаций стопы
-
ЛФК и специальные приспособления для безоперационного лечения деформаций стопы
Безоперационные методы лечения деформаций стопы, (проще говоря, косточки на ноге), наиболее эффективны на начальной стадии заболевания. Подобную деформацию называют вальгусной, и выражается она в искривлении плюснефалангового сустава большого пальца. Выпирающая шишка – это не только эстетический дискомфорт, она может препятствовать ходьбе, вызывать повреждение кожи в виде мозолей и ссадин и даже стать причиной артроза, варикоза или плоскостопия.
В сложных случаях с вальгусной деформацией способно справиться только операционное вмешательство, которое сопровождается длительным восстановлением. Чтобы не допустить развития болезни и не ограничивать свое передвижение в период послеоперационной реабилитации, нужно своевременно диагностировать деформацию и прибегнуть к безоперационным методам лечения.
Причины возникновения вальгусной деформации
С проблемой сталкиваются чаще всего женщины (97–99 %), возраст которых 30 лет и больше. Это распространенная патология стопы, она находится на втором месте после плоскостопия. Из-за прогрессирующей деформации человек лишается полноты движений. Кроме того, при наличии этого заболевания выбор обуви ограничен, носить ее неудобно или больно.
Главные причины появления дефекта:
-
Некомфортная обувь (слишком узкий носок или высокий каблук).
-
Наличие плоскостопия. У нормальной стопы есть поперечный и продольный свод, их образует и поддерживает мышечно-сухожильный корсет. Благодаря сводам стопа во время ходьбы амортизируется, предупреждая деформацию костно-суставных структур. Если мышечная мускулатура ослаблена, происходит уплощение стопы. В результате костно-суставный аппарат начинает испытывать большие нагрузки, что приводит к деформации.
-
Наследственность. Деформация возникает из-за генетической предрасположенности к заболеваниям опорно-двигательного аппарата, нехватки кальция (приводит к остеопорозу), недостатка витамина Д (причина развития рахита), мочевой кислоты (способствует появлению подагры). Имеет место и наследственная специфика строения стоп, когда длина первой кости плюсны больше других, ее наклон изменен или сустав очень подвижный.
-
Работа, связанная с балетом, танцами. Пуанты балерины имеют меньший размер, чем ее обычная обувь. Поэтому ступня вынуждена изгибаться, чтобы была возможность опоры на пальцы. На носках, площадь которых всего 2 см2, держится вес тела целиком. В результате танцевальной деятельности у балерин неминуемо деформируется стопа.
-
Пожилой возраст, в котором происходит сокращение выработки эстрогена, отвечающего за замедление разрушения костных тканей. Без эстрогена кости начинают интенсивно терять кальций, что приводит к остеопорозу.
-
Лишняя масса тела. Из-за нее возрастает нагрузка на стопы.
-
Травмированная стопа, у которой нарушена конфигурация и повреждены фиксирующие структуры.
-
Воспаление суставов (артрит), приводящее к изменению их структуры (усугубляется процесс вальгусной деформации ступни).

Диагностика стадии заболевания
Существует 3 степени заболевания, которые можно различить по проявлениям симптомов и внешнему виду стопы.
-
Начальная (умеренная). Пациент жалуется на неудобство при носке обуви, что проявляется в трении кожи, образовании мозолей на наружном крае первого плюснефалангового сустава. Появляется шишка с покраснением и отечностью близлежащих тканей. Часто в зоне стопы наблюдаются регулярные боли ноющего характера. Рентгенограмма показывает угол вальгусного отклонения меньше 20о.
-
Средняя. Наблюдается артрит (воспаление сустава) с характерным покраснением кожных покровов. Болевые ощущения усиливаются. Внешний осмотр показывает смещение второго пальца первым. Образуются натоптыши на участках под вторым и третьим пальцами. Угол вальгусного отклонения возрастает до 20–40°. На рентгеновском снимке виден подвывих 1-го плюснефалангового сустава.
-
Запущенная. Во всей стопе ощущается болезненность, движения во время ношения обуви становятся скованными. Во многих случаях пациенты теряют трудоспособность. Стопа существенно деформирована. Происходит сильное смещение первого пальца, который оказывается над или под вторым. В основании первого пальца происходит образование большого костного выступа. Кожные ткани под вторым и третьим пальцами грубеют, формируются натоптыши, мозоли. Рентгенограмма показывает, что угол вальгусного отклонения превышает 40 ͦ. Отчетливо виден подвывих или вывих 1-го плюснефалангового сустава.
Необходима консультация специалиста при следующих изменениях:
-
в районе основания большого пальца появилась припухлость;
-
выпирающая косточка покраснела и болит;
-
палец отклоняется кнаружи;
-
ноги сильно устают при ходьбе;
-
наблюдаются отеки;
-
на подошвах образуются болезненные мозоли и натоптыши.
С проблемами деформации стопы нужно обращаться к врачу-ортопеду. При первичном осмотре он выяснит, какова величина отклонения большого пальца, в каком состоянии находятся сосуды, есть ли мозоли, натоптыши, ощущается ли боль в суставе. Кроме того, врач оценит степень подвижности ступни. Чтобы поставить диагноз, одного осмотра недостаточно, необходимо дополнительное обследование: рентген в 3-х проекциях, МРТ, компьютерная плантография.
Заболевание поддается безоперационному лечению лишь на начальных стадиях (1–2) при величине угла отклонения не больше 20 ͦ. Хорошо помогают разнообразные фиксаторы, ортопедическая обувь, занятия лечебной физкультурой, медикаменты. Хирургический способ показан, если угол отклонения пальцев превышает 20 ͦ, боль носит постоянный характер, наблюдается нарушение походки, выпирающий сустав неподвижен.
Консервативное лечение вальгусной деформации противопоказано в следующих случаях:
-
Наличие варикозного расширения вен, тромбофлебита.
-
Открытые незажившие раны на ступнях.
-
Пациент испытывает непереносимость фиксирующих материалов.
-
Выявлены аллергические реакции на медикаменты.
Следует соблюдать осторожность при назначении лечения пациентам с сахарным диабетом, облитерирующим эндартериитом (стопы являются уязвимыми и нуждаются в особом уходе).
Осложнения проявляются в усилении болезненных ощущений, уменьшении подвижности стоп, деформации пальцев, патологии коленного и тазобедренного суставов, нарушении походки.

Если пациент не будет придерживаться рекомендаций ортопеда, это может спровоцировать прогрессирование заболевания. Тогда хирургическое вмешательство неизбежно.
Безоперационные методы лечения деформаций стопы
Консервативный способ направлен на:
-
Устранение причин, по которым стопа искривлена.
-
Исправление деформации конечностей.
-
Снятие симптомов, сопровождающих заболевание (болей, воспалений, отеков).
По прошествии определенного времени, если наблюдается положительная динамика, кость прекращает свой рост, ее размеры уменьшаются, что приводит к нормализации состояния ступни в целом. При условии соблюдения всех предписаний специалиста можно добиться правильного распределения нагрузки на стопу.
Если больной обратился к доктору впервые, его полностью обследуют. Это необходимо для назначения наиболее эффективного курса лечебных процедур.
Самые распространенные диагностические методы, применяемые для изучения патологии:
-
визуальный осмотр деформированной конечности;
-
рентгенографическое исследование с целью выявления всех костных изменений;
-
КТ, МРТ;
-
компьютерная плантография, определяющая степень нагрузки на определенные области стопы.
Подробно изучив и проанализировав полученные результаты, врач-ортопед назначает пациенту оптимальное консервативное лечение. Важными факторами, влияющими на выбор тех или иных методов, являются:
-
возраст пациента (как правило, 50 лет и старше);
-
угол вальгусной деформации (не должен быть больше 30°);
-
отсутствие других патологий стопы.
Сегодня разработан ряд достаточно эффективных безоперационных методов лечения деформаций. Нередко для того, чтобы достичь положительных результатов, применяют сразу несколько медицинских подходов и лечебных препаратов.
Хороший результат в борьбе с вальгусной деформацией стопы показали следующие консервативные методы:
-
Медикаментозная терапия.
-
Применение специальных приборов и приспособлений.
-
Разнообразные лечебные мероприятия.
-
Использование препаратов народной медицины.
Для получения длительного положительного эффекта важен комплексный подход, при котором гармонично сочетаются все известные методы терапии.
С целью устранения негативных симптомов, сопровождающих деформацию ступней, успешно применяется медикаментозное лечение. Чтобы купировать воспалительный процесс, в суставную полость вводятся препараты, содержащие гормоны («Дипроспан», «Гидрокортизон»). Помимо гормональных средств, с этой же целью используются противовоспалительные средства наружного применения. С болевым синдромом хорошо справляются обезболивающие лекарства, такие как ибупрофен, парацетамол.
Существуют негативные факторы, усугубляющие болезнь, которые рекомендуется исключить. К ним относятся:
-
лишний вес;
-
ношение неудобной обуви на высоком каблуке;
-
профессиональная деятельность, связанная с длительной нагрузкой на ноги (учитель, продавец, парикмахер).
Поэтому для быстрого выздоровления важно подбирать удобную обувь, больше ходить босиком, снизить по возможности нагрузку на ноги и четко следовать рекомендациям врача.
- Бандажи и вальгусные шины
Данные приспособления носят и постоянно, и только в ночное время. Бандажи и вальгусные шины бывают силиконовые, пластиковые, изготовленные из эластичных тканей. Принцип действия шины: специальная накладка фиксирует большой палец в нужном положении и давит на выпирающую косточку.
Функция бандажа заключается в снижении нагрузки на ступни, купировании боли, облегчении ходьбы, предохранении костей от последующего искривления.
- Синусоидально-моделированные токи (СМТ)
Физиотерапевтический метод. Принцип действия: к ногам крепятся электроды, через которые поступает электрический разряд к мышцам и связкам. Процедура является безопасной и не вызывает болезненных ощущений. Благодаря воздействию СМТ происходит стимуляция нервных окончаний, повышается тонус тканей, улучшается кровообращение, устраняется отечность.
- Медикаменты
Назначение лекарственных препаратов требуется для купирования боли, воспаления, отеков. Медикаментозная терапия проводится с применением таблеток, уколов, мазей, гелей. При лечении используются «Ибупрофен», «Кетанов», «Диклофенак», «Индометацин» и другие нестероидные противовоспалительные препараты. Если боли сильные, врач назначает введение гормональных средств внутрь полости сустава.
- Тутор и ортезы
Данные приспособления применяют, если необходимо жестко зафиксировать ногу. С помощью изготовленного из прочного пластика тутора сустав становится неподвижным.
Ортезы бывают 2 видов: безнагрузочные (их используют в ночное время, так как они не допускают движения) и функциональные (в них можно активно двигаться). Для каждого конкретного пациента делается индивидуальный слепок, по которому изготавливается приспособление.
Хорошим домашним средством для ног являются ванночки. Вода в них должна быть теплой (37–38 оС). Процедуру выполняют не более 15 минут. В разнообразные составы ванночек входят, как правило, соль, йод, хвойный или травяной настои. Курс длится 1–2 недели.
Чтобы уменьшить косточку, применяют средства народной медицины. Эффективны различные примочки, компрессы, содержащие прополис, скипидар или глину, йодистая сетка, ванночки с отваром кожуры картофеля или хозяйственным мылом.
Тепловые методы лечения включают парафиновые или озокеритовые обертывания ступней. Это позволяет улучшить микроциркуляцию крови, восстановить поступление питания к мышечным тканям, снять усталость.
ЛФК и специальные приспособления для безоперационного лечения деформаций стопы
Лечебная гимнастика и массаж ног — эффективные мероприятия, направленные на снятие напряжения мышц, укрепления связок. Массаж необходимо проводить курсами по 10–20 сеансов с промежутком в один месяц.
Чтобы вернуть пальцам подвижность, нужно выполнять следующие упражнения:
-
Ходить на носочках.
-
Ходить с упором на наружную сторону ступни.
-
Перекатывать небольшой мяч стопой.
-
Захватывать мелкие вещи пальцами ног.
Кроме того, пользу приносят занятия плаванием, велопрогулки, хождение босиком.
Консервативные методы исправления деформации стопы включают использование специальных ортопедических приспособлений: стелек, стяжек, шин, ночных корректоров и т. д.
-
Стельки, которые изготавливаются для каждого пациента индивидуально, имеют специальное основание. Они способствуют устранению нагрузки на сустав и помогают вернуть ступне ее амортизирующие функции.
-
Супинаторы и межпальцевые перегородки служат для выравнивания фаланг пальцев и уменьшения деформации.
-
Благодаря ночному бандажу-корректору большой палец ноги находится в правильном положении.
-
Накладка ортопедической шины обеспечивает надежную фиксацию пальцев, тем самым способствуя постепенному выравниванию стопы.
Эти приспособления допускается носить постоянно. В некоторых случаях используются специальные стяжки, поддерживающие поперечный свод стопы.
Чтобы лечение было эффективным, важно устранить главную причину заболевания – отказаться от узкой обуви на высоком каблуке. Следует выбирать комфортную натуральную обувь, которая выполнена из мягких материалов, имеет широкий носок и каблук не более 5 см. Только в этом случае нагрузка на стопу будет распределяться равномерно.
Почему клиенты выбирают Клинику эстетической медицины и Салон красоты Veronika Herba:
-
Это Клиника эстетической медицины и Салон красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой косметолог, а один из лучших дерматологов в Москве. Это совершенно другой, более высокий уровень сервиса!
-
Получить квалифицированную помощь вы можете в любое удобное для себя время. Клиника эстетической медицины и Салон красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.
Запишитесь на консультацию специалиста по телефону +7 (495) 085-15-13, и вы сами в этом убедитесь!
Вальгусная деформация первого пальца стопы (Hallux valgus, «косточка» на ноге, «шишка» на стопе) — наиболее частое заболевание стопы, возникающее в области первого пальца, представляет собой отклонение большого пальца по направлению к мизинцу. Второй палец стопы при этом также деформируется.
Кто подвержен заболеванию?
Заболевание, как правило, носит наследственный характер, но неудобная и тесная обувь также может способствовать появлению деформации. Чрезмерная нагрузка на стопу ведет к нарастанию деформации, при этом происходит захождение второго пальца на первый. Возникают, так называемые, «косточки».
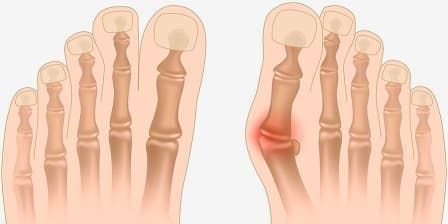
В нашу Клинику с данной проблемой чаще всего обращаются женщины старше 30 лет. Основные причины:
- наследственность
- ношение неудобной обуви
- чрезмерная физическая нагрузка
- избыточный вес
- изменения гормонального фона (в том числе после беременности)
- воспалительные процессы в суставах
- последствия травм или неудачных оперативных вмешательств.
Сначала выпирающие косточки кажутся косметическим дефектом, со временем появляется боль, нарушается двигательная способность стопы, как вытекающие последствия развивается артроз коленного и тазобедренного сустава, остеохондроз и прочие патологии связанные с опорно-двигательным аппаратом. В зависимости от тяжести деформации, для лечения используют различные методики хирургических вмешательств. На начальных этапах деформации лечение необходимо начинать с консервативных методов.
Постановка диагноза
Прежде чем назначить лечение наши специалисты проводят тщательную диагностику пациента, в ходе этой диагностики выявляется этиология (происхождение болезни) и степень тяжести. Существуют международные стандарты по которым все ортопеды-травматологи классифицируют патологию по одним и тем же принципам, а именно:
- Статическая. Деформация произошла из-за нарушений осанки
- Врождённая. Нарушение связано с генетической особенностью положения одной из косточек стопы
- Компенсаторная. В данном случае, деформация является ответом на анатомическую особенность сухожилия, в результате которого большеберцовая кость меняет положение и деформирует голеностопный сустав;
- Паралитическая деформация. Возникает после перенесенного полиомиелита или других воспалительных процессов в центральной нервной системе;
- Спастическая. Является осложнением мышечных спазмов;
- Гиперкоррекционная. При неправильном лечении патологий стоп;
- Травматическая. Является осложнением переломов и травм связок.
Значение данной классификации заключается в том, что лечение патологии невозможно без воздействия на причину. Операция избавит пациента от деформации и приведет к нормальному образу жизни. А воздействие на этиологию заболевания поможет избежать нового появления деформации.
В зависимости от степени тяжести, вальгусная деформация может быть:
- Легкой
- Средней
- Тяжелой
От степени тяжести заболевания зависит метод лечения пациента.
Когда стоит обратиться к врачу?
Главный симптом — боль в стопе после статической нагрузки или длительной ходьбы. Она может сочетаться с дискомфортом в икроножных мышцах. В тяжёлой степени тяжести боль становится постоянной.
Стоит обратиться на консультацию, если вы обнаружили следующие проявления:
- увеличение “косточки”,
- болезненность и покраснение;
- деформация пальцев ноги;
- боль в суставах стопы;
- ощущение усталости после небольших нагрузок;
- сложности с подбором обуви.
Как проводится диагностика вальгусной деформации стопы
Врачи-травматологи отделения травматологии и ортопедии № 2 могут уже на первом приёме определить комплекс типичных нарушений, поставить клинический диагноз и назначить дополнительные обследования для его подтверждения. Дополнительные методы, которые позволяют провести дифференциальную диагностику и уточнить диагноз:
- плантография;
- рентгенография;
- подометрия.
Можно ли вылечить данную патологию?
Да, можно. Всё зависит от тяжести заболевания. На начальных этапах деформации лечение необходимо начинать с консервативных методов.
Консервативная терапия включает в себя:
- ношение удобной обуви,
- ортопедические стельки,
- использование корригирующих бандажей на большой палец,
- физиотерапия,
- массаж.
Оперативное вмешательство необходимо, если консервативные меры оказались неэффективными, а также присутствует выраженный болевой синдром. Целью операции является устранение боли и создания функциональной стопы. «Красивые ножки» при этом становятся лишь приятным дополнением. Решать вопрос об оперативном лечении следует лишь в том случае, если все проводимые консервативные мероприятия окажутся неэффективными, особенно если речь идет о пациентах пожилого возраста.
Оперативное лечение вальгусной деформации
Рекомендовано в том случае, если консервативные меры оказываются неэффективными, а также присутствует выраженный болевой синдром. Наличие только косметического дефекта не является показанием к хирургическому вмешательству. Целью операции является устранение боли и создания функциональной стопы. «Красивые ножки» при этом становятся лишь приятным дополнением. Лечение hallux valgus (вальгусной деформации первого пальца стопы, «косточки» на ноге). При незначительной деформации движения в плюсне-фаланговом суставе в полном объеме, безболезненны. На этой стадии заболевания улучшению способствует смена обуви на более удобную, использование ортопедических стелек. Хирургическое лечение показано лишь при наличии болевого синдрома.
Простое удаление «косточки» при оперативном лечении, как правило, не достаточно. Необходимо выполнение корригирующей остеотомии плюсневой кости как при средней и тяжелой степени выраженности деформации.
Коррекция деформации осуществляется за счет резекции выступающей костной ткани, а также коррекции угла между плюсневыми костями путем позиционирования первой плюсневой кости. Результат операции заключается в восстановлении функции сустава. Для лечения «косточки» стопы в Клинике высоких медицинских технологий им. Н. И. Пирогова используется малотравматичный метод. Хирургическая манипуляция затрагивает, в основном, мягкие ткани и выполняется на сухожилиях. Это сокращает период восстановления после операции. Для коррекции хирургическим путем достаточно двух разрезов: один на внутренней поверхности стопы, а другой — в промежутке между пальцами. Для обезболивания применяется анестезия, тип которой определяет анестезиолог, учитывая общее состояние пациента и сопутствующие заболевания.
Подготовка к операции
Пациент проходит общую подготовку: проходит консультацию различных специалистов, санацию и устранение возможных противопоказаний.
Противопоказаниями к операции являются:
- воспалительные и инфекционные процессы кожи и мягких тканей стопы;
- патология сосудистой системы нижних конечностей;
- нарушения системы свертываемости крови;
- декомпенсация систем организма и выраженное нарушение их функций.
Врач контролирует общие анализы и показатели жизнедеятельности, которые определяют готовность пациента к оперативному лечению.
После операции пациенту накладывается эластичная тугая повязка, которая ограничивает движения. Постепенно разрабатывается программа реабилитации, во время которой восполняется объем движения и пациент возвращается к привычной активности. Лечащий врач рекомендует, в какой период можно вновь выполнять нагрузки на ногу. Также, рекомендуется ношение специальной обуви и супинаторов.
После операции
Дозированная нагрузка на ногу возможна уже со следующего дня после операции. Несмотря на это, в первые две недели послеоперационного периода рекомендуется использовать дополнительную опору для передвижения (трость) для лучшего и скорейшего заживления послеоперационной раны. Полное восстановление опорной функции нижней конечности происходит к 4-6 недели после операции.
Рекомендации по профилактике Hallux Valgus от наших докторов
Существуют определённые профилактические меры, принимая которые можно избежать или остановить прогрессирование возникновения «шишки на стопе».
- 1. Питайтесь правильно. Исключите из меню острые и солёные блюда, ограничьте употребление углеводов и сахара. Добавьте в рацион овощи и фрукты. Следите за весом, ведь как мы уже писали ранее, лишние килограммы усиливают нагрузку на стопы и провоцируют деформацию.
- 2. Делайте гимнастику для стоп. Выделите 5-10 минут на выполнение простейших упражнений. Основным условием гимнастики является ее регулярность. При ежедневных упражнениях укрепляются мышцы и связки стопы:
- — разбросайте по полу мелкие предметы и собирайте их пальцами (ручки, карандаши, ластик, лист бумаги);
- — ходите на носочках и пятках;
- — рисуйте пальцами в воздухе или на песке (полу) всё что душа пожелает;
- — раздвигайте пальцы, таким образом, чтобы они не соприкасались. Держите в таком положении не менее минуты;
- — перекатывайте ступней бутылку с водой.
- 3. Массаж стоп. Массаж стопы возможно делать самостоятельно в домашних условиях. Выполняйте основные правила:
- — Руки должны быть тёплыми и сухими.
- — Массаж проводить 2 раза в день: утром и вечером.
- — Выполните растирание ступни и пальцев. Используйте постукивающие и поглаживающие движения, делая акцент на внутреннюю поверхность подошвы.
- — Пальцы следует массировать от кончиков по направлению к стопе.
- — Закончите массаж сгибанием и разгибанием пальцев ног.
- 4. Ванночки для стоп. После тяжёлого дня тёплые ванны для ног прекрасно расслабляют и успокаивают. Добавьте травы, соль или соду. После окончания процедуры промойте ступни прохладной водой и аккуратно разотрите подошвы мягким полотенцем.
- 5.Носите правильную обувь. Модницам необходимо минимизировать носку туфель на высоком каблуке с узким носом. Повседневная обувь должна быть с устойчивым каблуком – не выше 4 -5 см, с округлым мысом, с мягкой и гнущейся подошвой.
- 6. Подберите ортопедические стельки. Ортопедические стельки показаны всем людям и носить их можно в любом возрасте. Стельки разгружают пальцы, перераспределяя давление по стопе. Правильно подобранные стельки — это стельки которые сделаны на специальном аппарате по вашей стопе.
- 7. Используйте ортезы. Ортезы — это специальные межпальцевые вставки-разделители, которые располагаются между большим и вторым пальцами. Так же существуют вкладыши-подушечки разных видов, защищающие стопы от натоптышей. Вы можете приобрести их и получить консультацию в любом ортопедическом салоне в Санкт-Петербурге.
- 8. Давайте ногам отдохнуть. Если работа требует постоянного нахождения в положении «стоя», необходимо через определенные промежутки времени устраивать ногам разминку (опускать и поднимать пальцы ног, «распускать пальцы веером» и т.д.).
Наша Клиника предоставляет лечение по федеральным квотам, а это значит, что у граждан Российской Федерации есть возможность получить помощь на бесплатной основе. Запись на приём к травматологу-ортопеду: +7 (812) 676-25-25 или на сайте.
Обратившись за помощью Вы получите:
- помощь врачей регулярно обучающихся за границей,
- передовое, а главное доступное диагностическое оборудование МРТ и КТ,
- оперативный прием,
- материалы и импланты, качество которых доказано 3-мя миллионами врачей,
- внимательный уход после операций.
Наш опыт — 30 000 здоровых пациентов. Наша гордость — легкое протекание реабилитации и полное восстановление работоспособности в кратчайшие сроки.
преимущества лечения
Для москвичей лечение бесплатно! по полису ОМС
Для иногородних и иностранцев —
гарантия лучших цен
Лечение деформации стопы любой сложности
12 летний опыт лечения
послеоперационных осложнений
Консультация бесплатна! для всех
при лечении у нас
Молоткообразная деформация 2, 3, 4-го пальцев стопы – деформация (чаще 2, 3-го), при которой пальцы искривляются в виде молотка. При этой патологии проксимальная фаланга разогнута в плюснефаланговом суставе, средняя согнута в межфаланговом суставе.
Изолированно молоткообразная деформация встречается редко. Чаще сочетается вальгусным отклонением первого пальца стопы и поперечным плоскостопием.
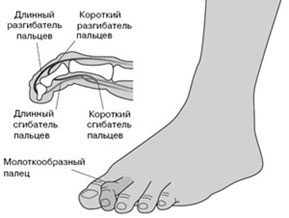
Когтеобразная (крючкообразная) деформация – палец искривляется в виде крючка. Проксимальная фаланга разогнута в плюснефаланговом суставе, остальные 2 согнуты в межфаланговых.
Палец-«колотушка» — искривление в виде молоточка. Ногтевая фаланга согнута в дистальном межфаланговом суставе.
Все вышеперечисленные виды искривлений могут быть мягкими (нефиксированными) и фиксированными (ригидными).
Причины деформаций
- Нарушение равновесия между сухожилиями сгибателей и разгибателей.
- Плоскостопие.
- Болезни нервов и мышц (Шарко-Мари, церебральный паралич и др.).
- Заболевания соединительной ткани, системные заболевания.
- Узкая, тесная обувь, высокий каблук.
- Артроз суставов стопы.
Клиническая картина
- Характерный внешний вид искривленного пальца.
- Боль.
- Ограничения движений.
- Натоптыши на тыльной поверхности пальца, на подошве стопы.
- «Шишка» у основания I пальца, вальгусная деформация последнего.
- Опущение сводов ступни.
- Подвывих и вывих в плюснефаланговых суставах.
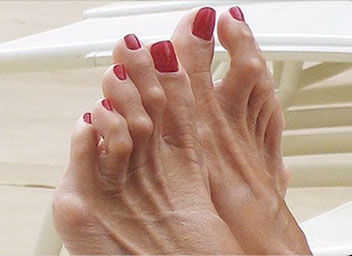
Диагностика
Клинический осмотр пациента ортопедом, жалобы, рентгенография ступни.
Консервативное лечение
Применяется при начальной стадии патологии, когда деформация еще нефиксированная, мягкая. Применяются ортопедические стельки, разные другие ортопедические приспособления, мази и таблетки НПВС, назначается лечебная гимнастика.
Все эти методы не выпрямляют пальцы, только приостанавливают прогресс патологии.
Когда деформация ригидная, консервативные методы неэффективны и возникает необходимость применения хирургических методов лечения.
Хирургическое лечение
Хирургическое лечение включает операции на мягких тканях и костных структурах.
Когда деформация пассивно вручную устраняется, тенотомия или удлинение сухожилия могут быть достаточными для коррекции деформации. Их можно сочетать с релизом капсулы и связочного аппарата на уровне плюснефалангового сустава.
При ригидной деформации возникает необходимость костных операций:
- резекция головки фаланги и/или пересадка сухожилия длинного сгибателя на тыльную поверхность.
- резекция основания проксимальной фаланги с пересадкой сухожилия короткого разгибателя на подошвенную поверхность ПФС.
- артродез проксимального или дистального межфаланговых суставов пальца.
- остеотомия плюсневых костей.
- эндопротезирование проксимального межфалангового сустава.
- сочетание разных методов.
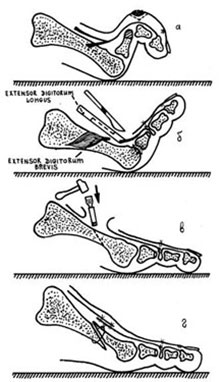
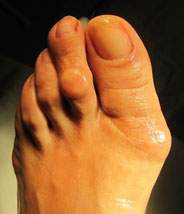
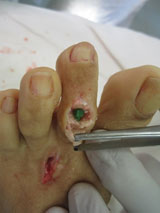
Не теряйте время и деньги! Не рискуйте своим здоровьем!
Обращайтесь к квалифицированному ортопеду при первых же симптомах заболевания. В нашей клинике мы поможем Вам быстро избавиться от вашего недуга.