Синкопе
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2018 (Казахстан)
Категории МКБ:
Обморок [синкопе] и коллапс (R55)
Разделы медицины:
Кардиология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «9» июля 2020 года
Протокол №105
Транзиторная потеря сознания – состояние явного или кажущегося отсутствия осознания окружающего с периодом потери памяти, отсутствием контроля двигательных функций, отсутствием ответа на внешние раздражители, короткой продолжительностью [1].
Синкопе (син.: обморок, синкопальное состояние) – преходящая внезапная потеря сознания, связанная с временной общей гипоперфузией головного мозга, характеризующаяся быстрым развитием, короткой продолжительностью и полным спонтанным восстановлением [1].
Пресинкопе(син.: предобморочное состояние) – схожая группа симптомов и признаков, которые происходят перед эпизодом синкопе. Часто термином пресинкопе описывают состояния продрома передсинкопе, которое, однако, не сопровождается потерей сознания. Пресинкопе может перейти в синкопе или быть прервано до наступления утраты сознания [1,2].
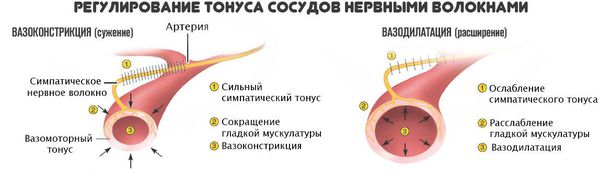
Коллапс — остро развивающаяся сосудистая недостаточность, характеризующаяся падением сосудистого тонуса и относительным уменьшением объема циркулирующей крови[3].
ВВОДНАЯ ЧАСТЬ
Название протокола: СИНКОПЕ
Код(ы)МКБ-10:
| МКБ-10 | |
| Код | Название |
| R55 | Синкопальные состояния (обморок, коллапс) |
Дата разработки/пересмотра протокола: 2013 год (пересмотр 2018 год.)
Сокращения, используемые в протоколе:
| АВ | атрио-вентрикулярный |
| АГ | артериальная гипертензия |
| АД | артериальное давление |
| ВСЭФИ | внутрисердечное электрофизиологическое исследование сердца |
| ДАД | диастолическое артериальное давление |
| ЕОК | Европейское Общество Кардиологов |
| ЖТ | желудочковая тахикардия |
| ИКД | имплантируемый кардиовертер-дефибриллятор |
| ИПР | имплантируемый петлевой регистратор |
| КВВФСУ | корригированное время восстановления функции синусового узла |
| КТ | компьютерная томография |
| ЛПВП | липопротеины высокой плотности |
| ЛПНП | липопротеины низкой плотности |
| МКБ-10 | международная классификация болезней МКБ-10 |
| МРТ | магнитно-резонансная томография |
| МСКТА | мультиспиральная компьютерная томографическая ангиография |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ОГ | ортостатическая гипотензия |
| ОНМК | острые нарушения мозгового кровообращения |
| РЧА | радиочастотная аблация |
| СА | сино-атриальный |
| СКФ | скорость клубочковой фильтрации |
| САД | систолическое артериальное давление |
| СМАД | суточное мониторирование артериального давления |
| СУ | синусовый узел |
| ТИА | транзиторная ишемическая атака |
| ТТГ | тиреотропный гормон |
| УЗДГ | ультразвуковая допплерография |
| У3И | ультразвуковое исследование |
| ФВ | фракция выброса |
| ФГДС | фиброгастродуоденоскопия |
| ФП | фибрилляция предсердий |
| ХМЭКГ | холтеровское мониторирование экг |
| ЧПЭФИ | чреспищеводное электрофизиологическое исследование сердца |
| ЧСЖ | частота желудочковых сокращений |
| ЧСС | частота сердечных сокращений |
| ЭКГ | электрокардиография |
| ЭКС | электрокардиостимулятор |
| ЭхоКГ | эхокардиография |
| CRT-D | Cardiac resynchronization therapy with defibrillation |
| CRT-P | Cardiac resynchronization therapy with pacing |
| ESC | European Society of Cardiology |
Пользователи протокола: врачи общей практики, терапевты, кардиологи амбулаторного звена; врачи терапевты отделения неотложной помощи стационара;врачи терапевты, кардиологи, невропатологи, аритмологи, интервенционные аритмологи, реаниматологи стационаров, врачи и фельдшера скорой медицинской помощи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| Классы рекомендаций | Определение |
Предлагаемая формулировка |
| Класс I | Данные и/или всеобщее согласие, что конкретный метод лечения или вмешательство полезны, эффективны, имеют преимущества. | Рекомендуется/показан |
| Класс II | Противоречивые данные и/или расхождение мнений о пользе/эффективности конкретного метода лечения или процедуры. | |
| Класс IIa | Большинство данных/мнений говорит о пользе/ эффективности. |
Целесообразно применять |
| Класс IIb | Данные/мнения не столь убедительно говорят о пользе/эффективности. | Можно применять |
| Класс III | Данные и/или всеобщее согласие, что конкретный метод лечения или вмешательство не являются полезной или эффективной, а в некоторых случаях могут приносить вред. | Не рекомендуется |
Уровень доказательности того или иного положения считается:
- наивысшим (уровень А) – при наличии данных большого количества рандомизированных клинических исследований и/или данных метаанализа.
- средним (уровень В) – при наличии ограниченного количества рандомизированного (одного) и/или нерандомизированных исследований.
- низшим (уровень С) – если основанием для его введения послужило описание отдельных клинических случаев и/или мнение экспертов.
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
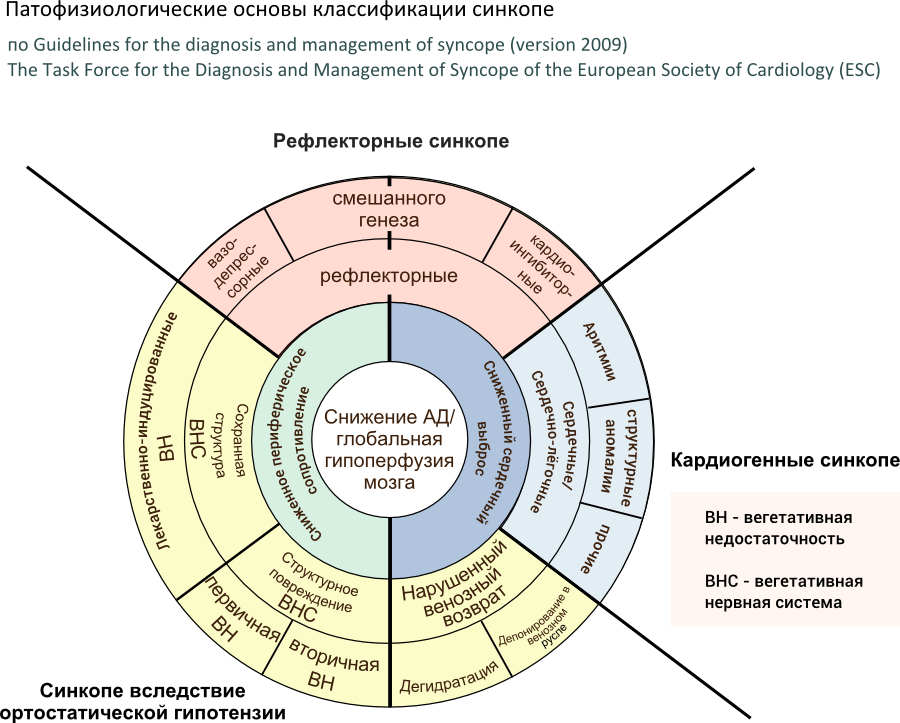
Классификация
Классификация [1]:
Рисунок 1. Классификация транзиторной потери сознания по этиологическому принципу [1].
Таблица 1. Классификация синкопе по этиологическому принципу[1].
| Рефлекторные (нейрогенные) обмороки |
|
Вазовагальные: -ортостатические вазовагальные обмороки (стоя, реже сидя); -вызванные эмоциональным стрессом (страх, боль (соматическая или висцеральная), гемофобия, страх при виде медицинских инструментов) |
|
Ситуационные: -кашель, чихание; -мочеиспускание; -постнагрузочные; -раздражение желудочно-кишечного тракта (прием пищи, глотание, рвота, дефекация, боль вживоте); — другие причины (смех, игра на духовых инструментах, подъем тяжести, натуживание) |
| Синдром гиперчувствительности каротидногосинуса |
| Неклассифицированные формы (без продрома, без триггеров и/или с атипичными проявлениями) |
| Обморок, связанный с ортостатической гипотензией |
|
Первичная вегетативная недостаточность: -чистая вегетативная недостаточность; -мультисистемная атрофия; -болезнь Паркинсона; -болезньЛеви |
|
Вторичная вегетативная недостаточность: -сахарный диабет, алкогольная болезнь, амилоидоз, уремия, повреждение спинногомозга, аутоиммунная автономная нейропатия, паранеопластическая автономная нейропатия; -лекарственная ортостатическая гипотензия (вазодилататоры, диуретики, антидепрессанты); -потеря жидкости (кровотечения, диарея,рвота) |
| Кардиогенный обморок |
|
Аритмогенный: -брадикардия ввиду дисфункции синусового узла, АВ-блокады, нарушения функции имплантированного пейсмекера; -пароксизмальная тахикардия: наджелудочковая, желудочковая; -лекарственно индуцированные брадикардия и тахикардия |
|
Органические заболевания сердца и крупных сосудов: -сердце (аортальный стеноз, острый инфаркт миокарда/ишемия миокарда, гипертрофическая кардиомиопатия, аритмогенная дисплазия правого желудочка, образования в сердце (миксома, опухоли), поражение перикарда/тампонада, врожденные пороки развития коронарных артерий, дисфункция искусственных клапанов сердца; -сосуды (тромбоэмболия легочной артерии, расслаивающаяся аневризма аорты, тяжелая легочнаягипертензия) |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ:
Диагностические критерии:
· отсутствие сознания;
· отсутствие реакции на внешние раздражители;
· отсутствие координированных движений;
· кратковременный характер утраты сознания (секунды, минуты).
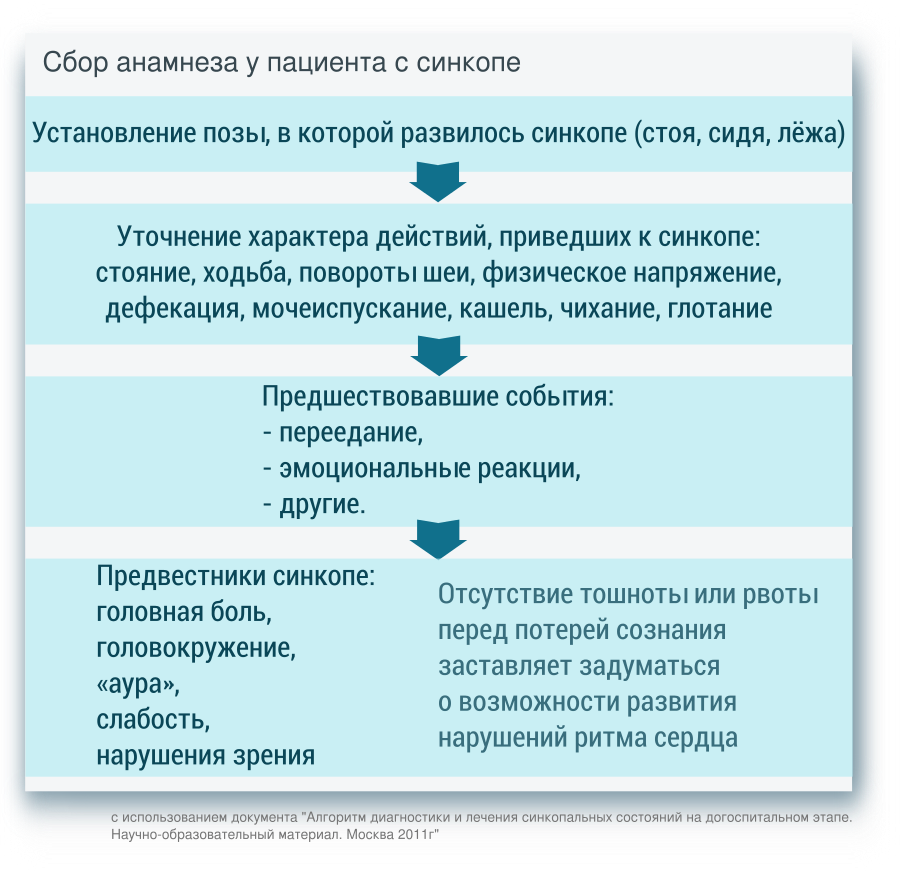
Особенности расспроса пациентов ссинкопе и/или очевидцев:
А. Жалобы:
· медленное падение, «оседание» больного;
· характерно описание продромального периода – нарастающая слабость, тошнота, чувство жара, головокружение;
· при кардиальном аритмогенном обмороке возможно указание на внезапное учащенное правильное/неправильное сердцебиение, предшествующие ему перебои в работе сердца.
В. Анамнез:
· указание на неоднократные рецидивирующие синкопе со стереотипными проявлениями;
· указания на наличие в анамнезе заболеваний сердца, операций, прием препаратов, способных вызвать ортостатическую гипотензию;
· семейный анамнез случаев рецидивирования синкопе у близких родственников, случаи внезапной смерти в семье в молодом возрасте.
С. Физикальное обследование:
· похолодание конечностей;
· диффузный гипергидроз;
· бледностью/цианозом;
· снижение САД менее 90 мм рт ст;
· наличие правильного/неправильного ускоренного/редкого сердечного ритма;
· дефицит пульса;
· малое наполнение и низкая пульсовая волна на периферических артериях или отсутствие пульса на периферических артериях;
· поверхностное частое дыхание.
В межприступный период в объективном статусе может быть не выявлено патологических изменений либо могут быть выявлены характерные признаки заболеваний из круга этиологических причин синкопе.
Примерная схема осмотра пациентас синкопе:
· кожные покровы: влажные,бледные;
· голова и лицо: отсутствие травматическихповреждений;
· нос и уши: отсутствие выделения крови, гноя, ликвора,цианоз;
· глаза: конъюнктивы (отсутствие кровоизлияния, бледности или желтушности), зрачки (отсутствие анизокории, реакция на светсохранена);
· шея: отсутствие ригидности затылочных мышц;
· язык: сухой или влажный, отсутствие следов свежихприкусов;
· грудная клетка: симметричность, отсутствиеповреждений, возможно послеоперационные рубцы при операциях на сердце и сосуды, контуры ЭКС;
· живот: размеры, вздутие, запавший, ассиметричный, наличие перистальтических шумов, ректальное исследование – наличие крови;
· исследование пульса: замедленный, слабый;
· измерение ЧСС: тахикардия, брадикардия,аритмия;
· измерение АД: нормальное,пониженное;
· аускультация: оценка сердечныхтонов, наличия шумов;
· дыхание: тахипное/брадипное, поверхностноедыхание;
· перкуссия груднойклетки (пневмоторакс, гемо/гидроторакс).
Лабораторные исследования для уточнения основного заболевания сердца/сосудов, факторов ортостатической гипотензии или коморбидных состояний, которые могут послужить причиной развития синкопе:
· ОАК: гемоглобин, гематокрит
· Биохимический анализ:
—уровень глюкозы натощак и гликированный гемоглобин;
—уровень липидов крови: общий холестерин, ЛПНП, ЛПВП, триглицериды;
—уровень калия и натрия крови;
—уровень креатинина крови с обязательным определением СКФ;
—тропонины Т/I, высокочувствительный тропониновый тест;
— натрийуретический пептид;
—ТТГ, Т4 св., Т3 св., антиТПО
· Гемостазиограмма/коагулограмма
Инструментальные исследования для уточнения основного заболевания сердца/сосудов, факторов ортостатической гипотензии или коморбидных состояний, которые могут послужить причиной развития синкопе:
· 12-канальная ЭКГ покоя;
· ЭКГ-мониторинг (прикроватный, телеметрия) (УД – IC);
· ХМЭКГ трех/двенадцатиканальное(суточное, трехсуточное, многосуточное) (УД – IIaB);
· имплантируемые петлевые регистраторы ЭКГ (УД – IA);
· эхокардиограмма (трансторакальная, чреспищеводная) (УД – IA);
· электроэнцефалография;
· КТ/МРТ головного мозга;
· нагрузочные ЭКГ-тесты (тредмил-тест, велоэргометрия) (УД – IC);
· стресс-эхокардиография;
· допплерография экстракраниальных артерий, вен нижних конечностей;
· массаж каротидного синуса под ЭКГ-мониторингом (УД – IB);
· тилт-тест (УД – IIaB);
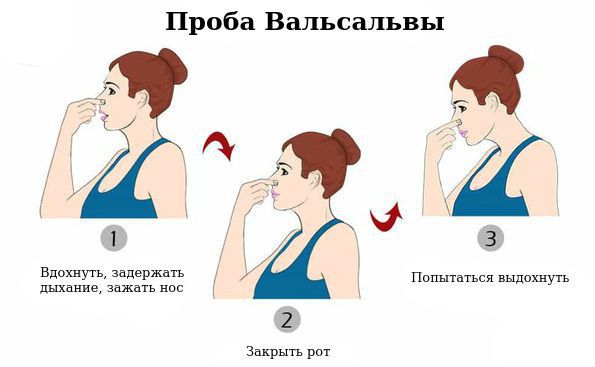
· вегетативные тесты (проба с контролируемым дыханием, проба Вальсальвы (УД – IIaB),активный ортостаз (УД – IC);
· СМАД (УД – IB);
· чреспищеводное электрофизиологическое исследование;
· внутрисердечное электрофизиологическое исследование (УД – IB/IIaB);
· коронароангиография (УД – IIaC).
Показания для консультации специалистов для проведения дифференциальной диагностики при синдроме транзиторной утраты сознания:
· консультация реаниматолога – синкопе без восстановления сознания в течение 10 минут и более, остановка кровообращения/дыхания.
· консультация невролога – подозрение на ТИА/ОНМК, первичную ортостатическую некомпетентность;
· консультация эпилептолога – дифференциальная диагностика эпилепсии как причины транзиторной утраты сознания;
· консультация аритмолога – определение диагноза и тактики при аритмогенном генезе синкопе;
· консультация кардиолога — определение диагноза и тактики при кардиогенном генезе синкопе;
· консультация кардиохирурга — определение диагноза и тактики при кардиогенном генезе синкопе – подозрение на органическую врожденную/приобретенную патологию сердца и сосудов;
· консультация сосудистого хирурга — определение диагноза и тактики при патологии сосудов шеи, синдромах обкрадывания как причины синкопе;
· консультация нейрохирурга — определение диагноза и тактики при патологии головного и спинного мозга, как причинах транзиторной утраты сознания;
· консультация клинического фармаколога – подозрение на ортостатический нежелательный механизм при приеме нескольких классов препаратов;
· консультация психиатра — дифференциальная диагностика психогенного псевдосинкопе;
или осмотр специалистами в составе мультидисциплинарной команды в отделении диагностики и лечения обмороков (SyncopeUnit) – если возможно.
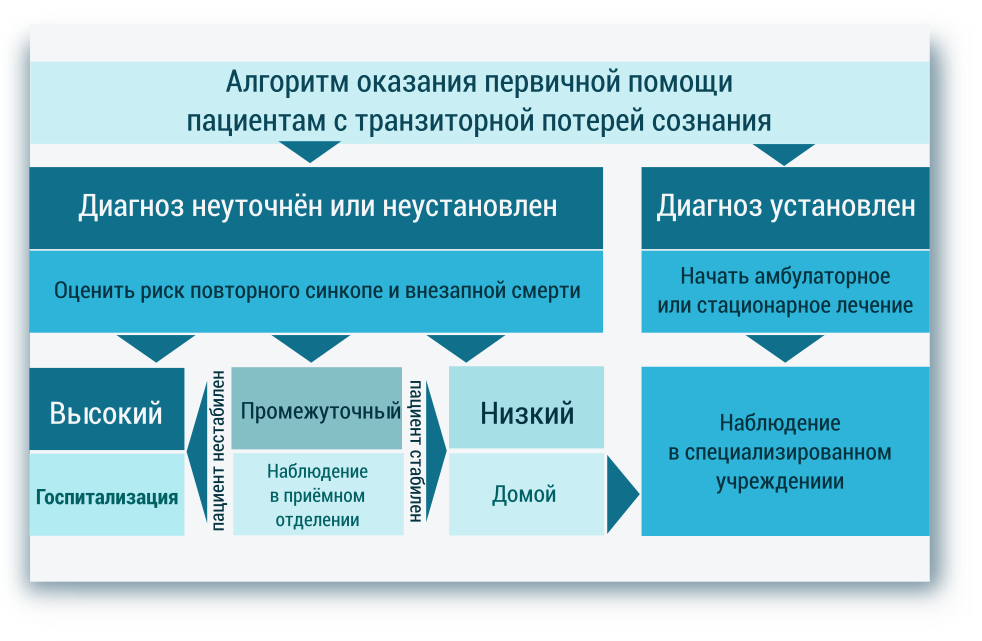
Таблица 2. Диагностические критерии для определения риска развития осложнений у пациента с синкопальным состоянием[1]
| Особенности эпизода синкопе | ||
| Низкий риск | Высокий риск | |
| Большие критерии | Малые критерии | |
|
— ассоциировано с типичным продромом рефлекторного обморока (головокружение, чувство жара, потливость, тошнота, рвота); — после внезапного появления неприятного звука, запаха, боли и пр. — после длительного пребывания в положении стоя в многолюдном душном месте; -постпрандиальный период; — триггер – кашель, дефекация, мочеиспускание; — при повороте головы или давлении на каротидный синус; — при переходе в положение стоя из лежачего/сидячего положения. |
— внезапное появление дискомфорта в грудной клетке, одышки, головной боли или абдоминальной боли; — обморок во время нагрузки или в положении лежа; — внезапное ощущение сердцебиения непосредственно перед обмороком. |
Обусловливают высокий риск только при сочетании с органической патологией сердца/патологическими изменениями на ЭКГ: — нет тревожных симптомов или короткого продрома; — семейный анамнез по внезапной смерти в молодом возрасте; — обморок в положении сидя. |
| Особенности анамнеза | ||
| Низкий риск | Высокий риск | |
| Большие критерии | Малые критерии | |
|
— длительный анамнез повторяющихся синкопе с критериями низкого риска с аналогичными проявлениями и в данном эпизоде; -отсутствие органической патологии сердца. |
— тяжелая структурная патология или коронарная болезнь сердца (сердечная недостаточность, низкая фракция выброса левого желудочка или инфаркт миокарда в анамнезе). | Отсутствуют |
| Физикальное обследование | ||
| Низкий риск | Высокий риск | |
| Большие критерии | Малые критерии | |
| — нормальные данные физикального обследования. |
— необъяснимое снижение САД менее 90 мм рт ст при обращении за помощью; — признаки гастродуоденального кровотечения при ректальном исследовании; — сохраняющаяся брадикардия (≤ 40 в мин) при сохраненном сознании и отсутствии признаков физической тренированности; -недиагностированныйранее систолический шум сердца. |
Отсутствуют |
| ЭКГ | ||
| Низкий риск | Высокий риск | |
| Большие критерии | Малые критерии | |
| — нормальная ЭКГ |
— ЭКГ-признаки острой ишемии; — АВ-блокада II ст МобитцII и АВ-блокада III ст; — брадисистолическая форма фибрилляции предсердий (ЧСЖ ≤ 40 в мин); — сохраняющаяся синусовая брадикардия ≤ 40 в мин или повторяющаяся СА-блокада или паузы синусового ритма> 3 сек при сохраненном сознании и отсутствии физической тренированности; — блокады ножек пучка Гиса или нарушения внутрижелудочкового проведения гипертрофия желудочков, наличие патологического з.Q ввиду ишемической болезни или кардиомиопатии; — устойчивая или неустойчивая желудочковая тахикардия; — дисфункция имплантируемого устройства (ЭКС или ИКД); — тип 1 при синдроме Бругада; — элевация сегмента ST с морфологией 1го типа паттерна Бругада в отведениях V1-V3; — QTc> 460 мсек при повторных записях 12-канальной ЭКГ покоя, указывающий на синдром удлиненного QT интервала. |
Обусловливают высокий риск только в связи с аритмогенным обмороком. — АВ-блокада II ст МобитцI или АВ-блокада I ст со значительным удлинением PQ интервала; — бессимптомная умеренная синусовая брадикардия (40-50 в мин) или брадисистолическая ФП с ЧСЖ 40-50 в мин; — пароксизмальная наджелудочковая тахикардия или ФП; — преэкзитация желудочков с уширением QRS комплекса; — укорочение QTc интервала (≤340 мсек); — атипичные паттерны синдрома Бругада; — отрицательные зубцы Т в правых прекордиальных отведениях, эпсилон-волна предположительно ввиду аритмогенной дисплазии правого желудочка. |
Диагностический алгоритм (схемы):
Рисунок 2. Диагностический алгоритм при оценке состояния пациента с транзиторной утратой сознания [1]
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [1,2]:
Таблица 3. Дифференциальный диагноз синкопе при синдроме транзиторной утраты сознания [1,2].
|
Диагноз |
Обоснование для |
Обследования |
Критерии |
|
Синдром Морганьи- Адамса- Стокса |
Внезапная потеря сознания, |
ЭКГ, ХМЭКГ, имплантация петлевого регистратора ЭКГ, ЧПЭФИ, ВСЭФИ, ЭхоКГ |
Отсутствие ЭКГ |
|
Гипо-, гипергликемическая, кетоацидотическая комы |
Внезапная потеря сознания, гемодинамические расстройства, |
Глюкозометрия, суточный гликемический профиль, гликированный гемоглобин, ОАК, ОАМ |
Нормальные показатели уровня глюкозы в крови, нормальный гематокрит, отсутствие глюкозы и кетонов в моче |
|
Травмы головы и шеи |
Внезапная потеря сознания, гемодинамические расстройства, наличие телесных |
Осмотр пациента, рентгенография головы и шеи, КТ/МРТ головного мозга, позвоночника. |
Отсутствие повреждений при осмотре, отсутствие рентгенологических данных о повреждениях. |
|
Внутреннее кровотечение |
Внезапная потеря сознания, гемодинамические расстройства, бледность кожных покровов |
Ректальное исследование, ОАК, ОАМ, УЗИ органов брюшной полости, почек и забрюшинного пространства, ФГДС, КТ грудного/абдоминального сегментов |
Нормальные показатели уровня гемоглобина крови, ОАМ, отсутствие патологических изменений на визуализирующих исследованиях |
|
ОНМК |
Внезапная потеря сознания, очаговая неврологическая симптоматика, гемодинамические расстройства |
Осмотр пациента, КТМРТ головного мозга |
Отсутствие патологических неврологических симптомов, очаговой симптоматики при осмотре и отсутствие признаков внутримозгового кровоизлияния при визуализирующем исследовании |
|
Эпилептический припадок |
Внезапная потеря сознания, судорожный синдром, гемодинамические расстройства |
МРТ головного мозга, электроэнцефалография, видеорегистрация событий |
Отсутствие патологических изменений на визуализирующих исследованиях, нормальные данные ЭЭГ, отсутствие неврологических особенностей эпиприпадка при проведении видеорегистрации |
|
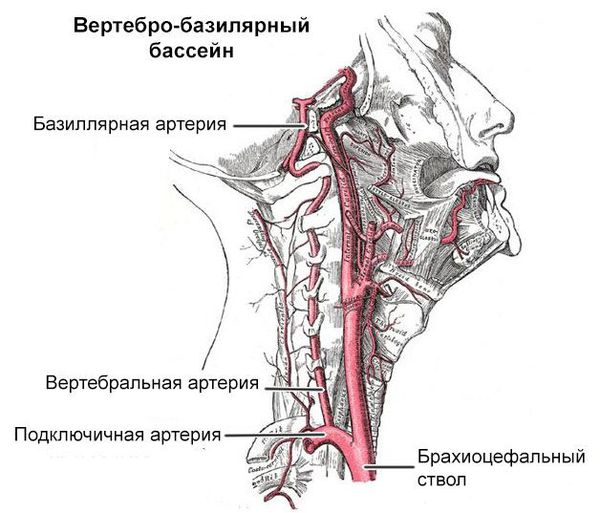
ТИА в вертебробазилярном бассейне |
Внезапная потеря сознания или пресинкопе, тошнота, рвота, головокружение, гемодинамические расстройства |
КТ/МРТ головного мозга, ультразвуковая допплерография сосудов шеи |
Отсутствие патологических изменений на визуализирующих исследованиях, нормальные данные неврологического осмотра |
|
Синдром подключичного обкрадывания |
Внезапная потеря сознания или пресинкопе, очаговая неврологическая симптоматика |
МСКТА артерий позвоночника, шеи, пояса верхних конечностей, УЗДГ артерий брахиоцефальной зоны, подключичной артерии, верхних конечностей |
Отсутствие патологических изменений на визуализирующих исследованиях, нормальные данные неврологического осмотра |
Таблица 4. Состояния, которые могут быть ошибочно приняты за обморок.
|
Состояния |
Характерные признаки, отличные от обморока |
|
Сложные парциальные эпилептические припадки |
Нет падений, но пациент не отвечает на вопросы, позже — амнезия |
|
Психогенный псевдообморок или псевдокома |
Длительность мнимой утраты сознания – длится от нескольких минут до нескольких часов, рецидивы – несколько раз в сутки |
|
Падение без транзиторной потери сознания |
Отвечает на раздражители, нет амнезии |
|
Катаплексия |
Падение с периферическим параличом, отсутствие ответа на раздражители, амнезия не развивается |
|
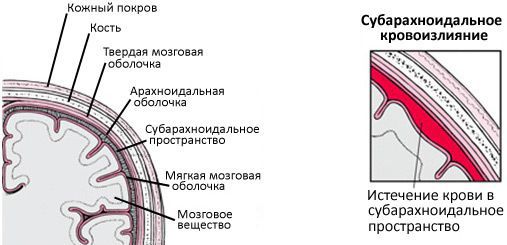
Внутрицеребральное или субарахноидальное кровотечение |
Сознания утрачивается не сразу, а постепенно, сопровождается сильной головной болью, неврологической симптоматикой |
|
Вертебро-базилярная ТИА |
Всегда имеются очаговые неврологические проявления; как правило, не сопровождается потерей сознания. Если сознание утрачивается, то длится дольше, чем транзиторная потеря сознания |
|
Каротидная ТИА |
Сознание не утрачивается, но имеется локальная выраженная неврологическая симптоматика |
|
Синдром подключичного обкрадывания |
Ассоциирован с неврологическими симптомами |
|
Метаболические расстройства, включая гипогликемию, гипоксию, гипервентиляцию с гиперкапнией |
Длительность намного больше, чем при транзиторной потере сознания, сознание может быть нарушено, но не утрачено |
|
Остановка сердечной деятельности |
Потеря сознания, нет спонтанного восстановления |
|
Кома |
Длительность намного больше, чем при транзиторной потере сознания |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ И АМБУЛАТОРНОМ УРОВНЕ [3]:
Немедикаментозное лечение:
Таблица. 5. Немедикаментозное лечение рефлекторных обмороков и обмороков вследствие ортостатической гипотензии [3].
Медикаментозное лечение
Таблица 6. Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Антисептическое и раздражающее средство. Стимулятор дыхательного центра рефлекторного действия. | Гидроксида аммония водный раствор 10%, флакон | вдыхание паров в течение 5-10 сек | А (стимуляция дыхательного центра, восстановление сознания) |
| Альфа-адреномиметик | Фенилэфрин 1% /1,0, ампулы |
внутривенно медленно 0,1-0,3-0,5 мл 1% раствора, разведя в 20 мл 5% раствора декстрозы или 0,9% раствора натрия хлорида; подкожно или внутримышечно 0,3-1 мл 1% раствора |
А (сосудосуживающий эффект) |
| Психостимулирующее средство | Кофеин бензоат натрия20%/ 2,0, ампулы | подкожно или внутримышечно 1-2 мл 20% раствора | А(сосудосуживающий эффект) |
| М-холиноблокатор | Атропина сульфат 0,1% /1,0, ампулы | Подкожно/внутримышечно/внутривенно 0,5-1,0 мл | А (увеличение ЧСС, облегчение проведения импульса по СА- и АВ-узлам) |
Таблица 7.Перечень дополнительных лекарственных средств (менее 100% вероятности применения).
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Антиаритмическое средство III класса. Блокатор калиевых каналов. | Амиодарон 150 мг/3 мл, ампулы | 2,5 — 5 мг/кг (150-300 мг) внутривенно в течение 10-20 мин в 20-40 мл 5% растворе декстрозы | А (купирование пароксизмов тахиаритмии) |
| Антиаритмическое средство IС класса. Блокатор быстрых натриевых каналов. | Пропафенон 150 мг/таблетки | Внутрь однократно 450-600 мг | А (купирования пароксизмов фибрилляции предсердий) |
| Ингибитор фосфодиэстеразы | Аминофиллин 2,4%/10,0/ампулы | Внутривенно медленно 5,0 мл на физ.растворе 10,0 в разведении или внутривенно капельномедленно 5,0-10,0 на 100,0 физ.раствора | В (увеличение ЧСС при АВ-блокадах) |
| Глюкокортикостероиды | Преднизолон 30 мг/1,0, ампулы | Внутривенно капельно 60-90 мг на 100,0 мл физ.раствора; внутривенно струйно 60-90 мг в разведении на 5,0-10,0 мл физ.раствора | А (при лечении синкопе при анафилактоидной реакции, ортостатической гипотензии) |
| Глюкокортикостероиды | Дексаметазон 4мг/1,0,ампулы | Внутривенно капельно 8-24 мг в разведении на 100,0 мл физ. раствора; внутривенно струйно 8-24 мг в разведении на 5,0-10,0 мл физ.раствора | А (при лечении синкопе при анафилактоидной реакции, ортостатической гипотензии) |
| Альфа-адреномиметик | Мидодрин, 2,5 мг в таблетках* | 2,5-10 мг внутрь — 2-3 раза в день | Влечении ортостатической гипотензии) |
* — не зарегистрирован в Республике Казахстан
Медикаментозное лечение различных по этиологии кардиогенных обмороков зависит от вызвавшей причины и подробно описано в соответствующих клинических протоколах по диагностике и лечению фибрилляции предсердий, наджелудочковых тахикардий, желудочковых нарушений ритма и профилактике внезапной смерти, острого коронарного синдрома с подъемом и без подъема сегмента ST.
Хирургическое вмешательство: нет.
Дальнейшее ведение: нет.
Индикаторы эффективности лечения:
- краткосрочные – восстановление сознания, стабилизация гемодинамики при обмороке;
- долгосрочные – выявление причины синкопальных состояний, отсутствие рецидивов обмороков.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [1]:
Карта наблюдения пациента, маршрутизация пациента;
Рисунок 3. Тактика ведения пациента с транзиторной потерей сознания в приемном покое (отделении неотложной помощи) [1]
Рисунок 4. Стратификация риска и тактика ведения пациента ссинкопе в приемном покое (отделении неотложной помощи)[1]
Немедикаментозное лечение: см. Амбулаторный уровень;
Электростимуляция
Электростимуляция может быть эффективна при рефлекторных обмороках с доминирующим механизмом асистолии во время приступа[1,4,5,6]. Основное показание к лечению электрокардиостимуляцией – это установление связи между симптомами пресинкопе и синкопе с развитием брадикардии/асистолии на ЭКГ. На рисунке 5 и в таблице 8суммированы основные принципы для определения показаний к электрокардиостимуляции.
Рисунок 5. Алгоритм принятия решений при вопросе об электрокардиостимуляции у пациентов с рефлекторными обмороками[1]
Рисунок 6. Основные принципы для определения показаний к электрокардиостимуляции при рефлекторных синкопе[1]
Таблица 8. Электрокардиостимуляция при рефлекторных синкопе[1]
| Электрокардиостимуляцию следует рассматривать для уменьшения рецидивов синкопе у пациентов старше 40 лет ссимптомными документированными паузами ввиду асистолии свыше 3 сек или бессимптомными пауза свыше 6 сек ввиду синус-ареста, АВ-блокады или их комбинаций | II a | B |
| Электрокардиостимуляцию следует рассматривать для уменьшения рецидивов синкопе у пациентов старше 40 лет с синдромом каротидного синуса по кардиоингибиторному механизму с частыми повторяющимися непредсказуемыми синкопе | II a | B |
| Электрокардиостимуляция может рассматриваться для уменьшения рецидивов непредсказуемых синкопе у пациентов старше 40 лет с асистолией, индуцированной при тилт-тесте | II b | B |
| Электрокардиостимуляция может рассматриваться для уменьшения рецидивов синкопе у пациентов с характеристиками аденозин-чувствительного механизма синкопе | II b | B |
| Электрокардиостимуляция не показана при отсутствии документированного кардиоингибиторного рефлекса | III | B |
Рисунок 7. Тактика ведения пациентов с синкопе вследствие аритмогенной причины: нарушения проводимости[1]

Рисунок 8. Алгоритм ведения пациентов с необъяснимыми синкопе и блокадой ножек пучка Гиса [1]
Рисунок 9. Выбор терапии для пациентов с синкопе вследствие тахиаритмий[1]
Медикаментозное лечение
Таблица 9. Перечень основных лекарственных средств (имеющих 100% вероятность применения).
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Антисептическое и раздражающее средство. Стимулятор дыхательного центра рефлекторного действия. | Гидроксида аммония водный раствор 10%, флакон | вдыхание паров в течение 5-10 сек | А (стимуляция дыхательного центра, восстановление сознания) |
| Альфа-адреномиметик | Фенилэфрин 1% /1,0, ампулы |
внутривенно медленно 0,1-0,3-0,5 мл 1% раствора, разведя в 20 мл 5% раствора декстрозы или 0,9% раствора натрия хлорида; подкожно или внутримышечно 0,3-1 мл 1% раствора |
А (сосудосуживающий эффект) |
| Психостимулирующее средство | Кофеин бензоат натрия 20%/ 2,0, ампулы | подкожно или внутримышечно 1-2 мл 20% раствора | А (сосудосуживающий эффект) |
| М-холиноблокатор | Атропина сульфат 0,1% /1,0, ампулы | Подкожно/внутримышечно/внутривенно 0,5-1,0 мл | А (увеличение ЧСС, облегчение проведения импульса по СА- и АВ-узлам) |
Таблица 10. Перечень дополнительных лекарственных средств (менее 100% вероятности применения)
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Антиаритмическое средство III класса. Блокатор калиевых каналов. | Амиодарон 150 мг/3 мл, ампулы | 2,5 — 5 мг/кг (150-300 мг) внутривенно в течение 10-20 мин в 20-40 мл 5% растворе декстрозы | А (купирование пароксизмов тахиаритмии) |
| Антиаритмическое средство IС класса. Блокатор быстрых натриевых каналов. | Пропафенон 150 мг/таблетки | Внутрь однократно 450-600 мг | А (купирования пароксизмов фибрилляции предсердий) |
| Ингибитор фосфодиэстеразы | Аминофиллин 2,4%/10,0/ампулы | Внутривенно медленно 5,0 мл на физ.растворе 10,0 в разведении или внутривенно капельно медленно 5,0-10,0 на 100,0 физ.раствора | В (увеличение ЧСС при АВ-блокадах) |
| Глюкокортикостероиды | Преднизолон 30 мг/1,0, ампулы | Внутривенно капельно 60-90 мг на 100,0 мл физ.раствора; внутривенно струйно 60-90 мг в разведении на 5,0-10,0 мл физ. раствора | А (при лечении синкопе при анафилактоидной реакции, ортостатической гипотензии) |
| Глюкокортикостероиды | Дексаметазон 4мг/1,0,ампулы | Внутривенно капельно 8-24 мг в разведении на 100,0 мл физ. раствора; внутривенно струйно 8-24 мг в разведении на 5,0-10,0 мл физ.раствора | А (при лечении синкопе при анафилактоидной реакции, ортостатической гипотензии) |
| Альфа-адреномиметик | Мидодрин, 2,5 мг в таблетках * | 2,5-10 мг внутрь — 2-3 раза в день | В лечении ортостатической гипотензии) |
* — не зарегистрирован в Республике Казахстан
Хирургическое вмешательство:
- кардиохирургическое оперативное лечение при патологии сердца и крупных сосудов как причины синкопе;
- интервенционное вмешательство на коронарных артериях;
- катетерная РЧА/криоаблация аритмогенного очага при обмороках с документированными тахиаритмиями;
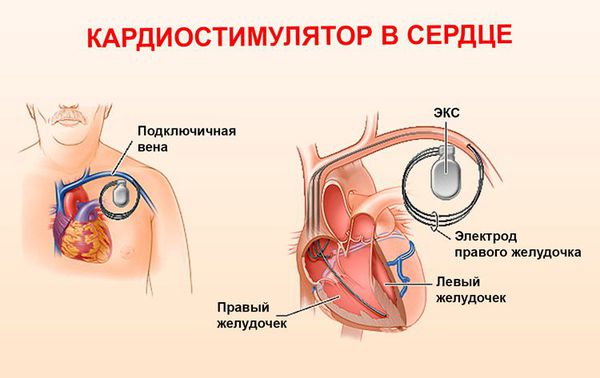
- имплантация ЭКС/CRT-Р при брадиаритмиях, имплантация ИКД/CRT-D для профилактики внезапной аритмической смерти (особенно у пациентов с низкой фракцией выброса левого желудочка).
Дальнейшее ведение: диспансеризация пациентов с синкопальными состояниями высокого и среднего риска развития неблагоприятных событий, пациентов с синкопе вследствие кардиогенных причин.
Индикаторы эффективности лечения:
- краткосрочные – восстановление сознания, стабилизация гемодинамики при обмороке;
- долгосрочные – выявление причины синкопальных состояний, отсутствие рецидивов обмороков.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ:
Показания для плановой госпитализации:
- рецидивирующие синкопе (вне синкопального эпизода) не ясного генеза высокого или среднего риска развития неблагоприятных событий;
- развитие синкопе во время нагрузки;
- ощущение аритмии или перебоев в работе сердца непосредственно перед синкопе, вероятный аритмогенный генез синкопе;
- развитие синкопе в положении лежа;
- рецидивирующие синкопе у лиц с семейным анамнезом внезапной смерти;
- коморбидные состояния, затрудняющие выявление причины синкопе на амбулаторном этапе.
Показания для экстренной госпитализации:
- синкопе (в настоящий момент) высокого или среднего риска развития неблагоприятных событий;
- эпизод остановки дыхания и/или кровообращения; успешные реанимационные мероприятия по любой причине, сопровождавшей синкопе;
- отсутствие восстановления сознания в течение более 10 минут;
- повреждения, возникшие вследствие падения при синкопе;
- обмороки вследствие дисфункции имплантированных кардиоустройств, требующей специализированной помощи (экстракция электродов, реимплантация устройств, замена электродов или батареи устройства).
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2018
- 1. M.Brignole, A.Moya, F.J de Lange et al. 2018 ESC Guidelines for the diagnosis and management of syncope. The Task Force for the diagnosis and management of syncope ofthe European Society of Cardiology (ESC). Developed with the special contribution of the European HeartRhythm Association (EHRA) // European Heart Journal — 2018 (39) – 1883-1948.
2. W.K. Shen, R.S. Sheldon, D.G. Benditt 2017 ACC/AHA/HRS Guideline for the Evaluation and Management of PatientsWith Syncope A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society // Circulation – 2017 (136) — e60–e122.
3. M.Brignole, A.Moya, F.J de Lange et al. Practical Instructions for the 2018 ESC Guidelines for the diagnosis and management of syncopе// European Heart Journal (2018) 39 — e43–e80.
4. F.M. Kusumoto, M.H. Schoenfeld, C.Barrett et al. 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients WithBradycardia and Cardiac Conduction Delay // Journal of the American College of Cardiologyhttps://doi.org/10.1016/j.jacc.2018.10.044.
5. P.D. Varosy, L.Y. Chen, A.L. Miller et al. Pacing as a Treatment for Reflex Mediated (Vasovagal,Situational, or Carotid Sinus Hypersensitivity) Syncope:A Systematic Review for the 2017 ACC/AHA/HRSGuideline for the Evaluation and Management ofPatients With Syncope. A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society // Circulation.2017;136:e123–e135.
- 1. M.Brignole, A.Moya, F.J de Lange et al. 2018 ESC Guidelines for the diagnosis and management of syncope. The Task Force for the diagnosis and management of syncope ofthe European Society of Cardiology (ESC). Developed with the special contribution of the European HeartRhythm Association (EHRA) // European Heart Journal — 2018 (39) – 1883-1948.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
- Кошумбаева Кульзида Мукиевна – кандидат медицинских наук, ведущий научный сотрудник, доцент кафедры кардиологииАО «Научно-исследовательский институт кардиологии и внутренних болезней», кардиолог г.Алматы).
- Макалкина Лариса Геннадьевна — кандидат медицинских наук, доцент кафедры кардиологии, внутренних болезней, МСЭ и реабилитации НАО «Медицинский Университет Астана», клинический фармаколог (г.Нур-Султан).
- Риб Елена Александровна – PhD, ассистент кафедры внутренних болезней интернатуры НАО «Медицинский Университет Астана», кардиолог ГКП на ПХВ «Городская больница № 1» (г.Нур-Султан).
- Камиев Ринат Токтажанович – аритмолог РГП «Больница Медицинского Центра Управления Делами Президента РК», член Европейского общества нарушений ритма сердца (EHRA) (г.Нур-Султан).
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
- Абдрахманов Аян Сулейменович – доктор медицинских наук, заведующий отделением интервенционной аритмологии АО «Национальный Научный Кардиохирургический Центр», кардиолог-аритмолог, Президент ОО «Казахское общество аритмологов», член Европейского общества нарушений ритма сердца (EHRA) (г.Нур-Султан).
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
В Приложении приведены выдержки из Руководства по ведению пациентов с синкопе Европейского общества кардиологов (2018) [1].
ОСНОВНЫЕ ФУНКЦИОНАЛЬНЫЕ ТЕСТЫ ДЛЯ УТОЧНЕНИЯ ПРИЧИНЫ СИНКОПЕ И ОПРЕДЕЛЕНИЯ ПРОГНОЗА ПАЦИЕНТА
ЭХОКАРДИОГРАФИЯ ПРИ СИНКОПАЛЬНЫХ СОСТОЯНИЯХ
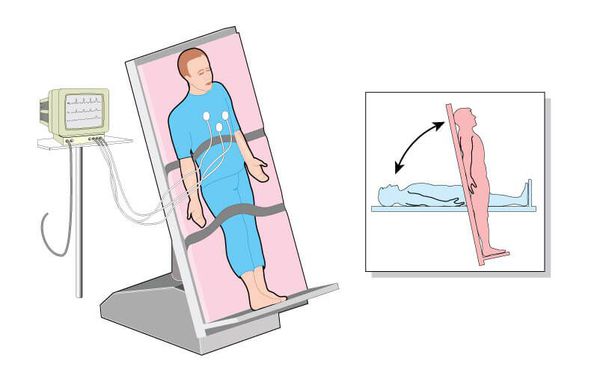
ОСОБЕННОСТИ ПРОВЕДЕНИЯ ОРТОСТАТИЧЕСКОЙ ПРОБЫ ПРИ ДИАГНОСТИКЕ СИНКОПАЛЬНЫХ СОСТОЯНИЙ
ЭКГ МОНИТОРИНГ У ПАЦИЕНТОВ С СИНКОПАЛЬНЫМИ СОСТОЯНИЯМИ
ЭЛЕКТРОФИЗИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ СЕРДЦА ПРИ СИНКОПАЛЬНЫХ СОСТОЯНИЯХ
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
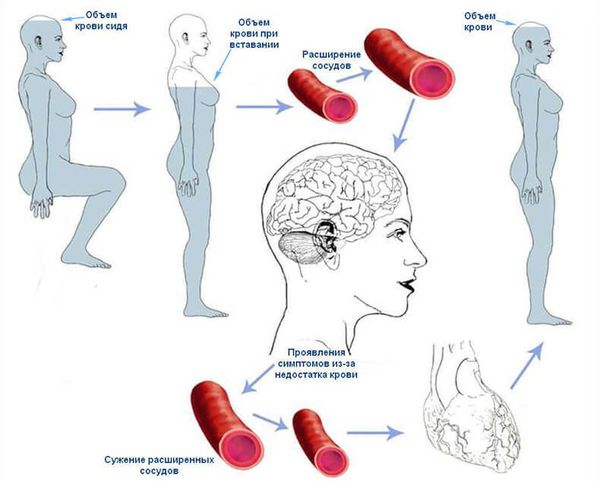
Обморок и потеря сознания: в чем разница? Как помочь человеку в бессознательном состоянии?
Обморок и потеря сознания: в чем разница? Причины обмороков и потери сознания. Первая помощь при обмороке и потере сознания
Часто людей волнует, что такое обморок и потеря сознания, в чем разница между этими терминами и как обеспечить правильную первую помощь человеку, находящемуся в бессознательном состоянии.
Характеристика потери сознания
Потеря сознания – состояние, при котором организм не реагирует на внешние раздражители и не осознает окружающую реальность. Различают несколько видов бессознательного состояния:
- Спyтaнное сознание характеризуется бредом, помрачением и равнодушным состоянием по отношению к окружающей действительности.
- Оглушение – патологическая сонливость, проявляется как снижение уровня бодрствования.
- Сопор – глубокое угнетение сознания с утратой произвольной и сохранностью рефлекторной деятельности.
- Ступор – состояние оцепенения.
- Обморок – кратковременное бессознательное состояние, потеря сознания на непродолжительное время.
- Кома – потеря сознания, причиной которой является нарушение функционирования мозгового ствола.
- Гипноз – состояние, при котором человек находится в полусне, вызывается внушением. В этом состоянии человек полностью подчиняется воле усыпляющего.
- Вегетативное состояние характеризуется угнетением функционирования центральной нервной системы, при этом вегетативная нервная система сохраняет свою нормальную деятельность.
Таким образом, получается, что обморок является одной из разновидностей потери сознания.
Причины потери сознания
Основными причинами потери сознания являются:
- переутомление;
- сильная боль;
- стрессы и эмоциональные потрясения;
- обезвоживание организма;
- переохлаждение или перегревание организма;
- недостаток кислорода;
- нервное напряжение.
Зная, по каким причинам возникает обморок и потеря сознания, в чем разница между этими состояниями, можно правильно оказать первую помощь.
Повреждения мозга, вызывающие потерю сознания, могут быть вызваны прямым воздействием (травмы головы, отравления, кровоизлияния) или непрямым (кровотечения, обморок, шоковые состояния, удушье, нарушения обмена веществ).
Типы потери сознания
Различают несколько типов бессознательного состояния:
- кратковременный обморок и потеря сознания (отличия заключаются в причинах возникновения этого состояния, может быть вызвано снижением уровня глюкозы в крови, сотрясением головного мозга, нарушением кровоснабжения головного мозга);
- потеря сознания, вызывающая тяжелые нарушения жизненных функций организма (при мозговом кровоизлиянии, инсульте, асфиксии, инфаркте, травмах и опасных для жизни ранениях, острых отравлениях, обильных кровопотерях);
- усугубляющаяся потеря сознания характеризуется нарастанием количества нарушений работы головного мозга, приводит к коме.
Любыми проявлениями нарушений функционирования систем организма может быть обморок и потеря сознания. Разница тяжести проявления симптомов зависит от длительности бессознательного состояния и наличия дополнительных травм.
Клиническая картина потери сознания
В бессознательном состоянии у пострадавшего наблюдается:
- расслабление мышечной системы;
- закатывание глазных яблок;
- расширение зрачка, снижение реакции зрачка на свет;
- отсутствие реакции на внешние раздражители;
- снижение болевой чувствительности;
- судороги;
- бледность кожных покровов либо покраснение кожи (при тепловом ударе или перегревании);
- снижение артериального давления;
- появление капелек пота.
Зная, какой симптоматикой проявляется обморок и потеря сознания, в чем разница между ними и как правильно оказывать первую помощь, можно предотвратить cмepть пострадавшего, особенно при отсутствии у него дыхания и сердечной деятельности. Так как своевременная сердечно-легочная реанимация сможет восстановить работу этих систем и вернуть человека к жизни.
Первая помощь при потере сознания
В первую очередь нужно устранить возможные причины потери сознания – вынести человека на свежий воздух, если в помещении есть запах дыма или газа либо действие электрического тока. После этого нужно освободить дыхательные пути. В некоторых случаях может потребоваться вычищение полости рта с использованием салфетки.
Если у человека отсутствуют сердечные сокращения и дыхание, необходимо срочно приступать к сердечно-легочной реанимации. После восстановления сердечной деятельности и дыхания пострадавшего необходимо доставить в медучреждение. При перевозке с пострадавшим должен быть сопровождающий.
Если проблем с дыханием и работой сердца нет, нужно увеличить приток крови к головному мозгу. Для этого пострадавшего нужно уложить таким образом, чтобы голова была немного ниже уровня туловища (если есть травма головы или носовое кровотечение, этот пункт выполнять нельзя!).
Нужно ослабить одежду (развязать галстук, расстегнуть рубашку, ремень) и открыть окно, чтобы обеспечить приток свежего воздуха, это позволит увеличить поступление кислорода. Можно поднести к носу пострадавшего ватку с нашатырным спиртом, в большинстве случаев это помогает вернуть его в сознательное состояние.
Важно! Если длительность бессознательного состояния превышает 5 минут, необходима срочная медицинская помощь.
Зная, чем отличается обморок от потери сознания, можно оказать пострадавшему правильную первую помощь.
Характеристика обморока
Обморок представляет собой кратковременную потерю сознания, вызванную недостатком кислорода из-за нарушений кровоснабжения головного мозга. Кратковременная потеря сознания не несет опасности для жизни и здоровья человека и часто не требует медицинского вмешательства. Длительность такого состояния составляет от нескольких секунд до нескольких минут. Обмороки могут быть вызваны следующими патологическими состояниями организма:
- нарушениями нервной регуляции сосудов при резком изменении положения (переходе из горизонтального в вертикальное положение) либо при глотании;
- при снижении сердечного выброса – стеноз легочных артерий или аорты, приступы стенокардии, нарушения сердечного ритма, инфаркт миокарда;
- при снижении концентрации кислорода в крови – анемии и гипоксии, особенно при подъеме на большую высоту (где находится разреженный воздух) либо пребывании в душном помещении.
Причины обмороков и потери сознания необходимо знать, чтобы уметь различать эти состояния и оказывать необходимую человеку первую помощь.
Клиническая картина обморока
Обморок является характерным проявлением некоторых заболеваний. Поэтому при частых обмороках необходимо обязательно показаться врачу и пройти обследование на предмет выявления патологических процессов в организме.
Обморок представляет собой кратковременную потерю сознания, вызванную недостатком кислорода вследствие нарушения кровоснабжения головного мозга. Главными симптомами обморока являются тошнота и чувство духоты, звон в ушах, потемнение в глазах. При этом человек начинает бледнеть, у него ослабевают мышцы и подкашиваются ноги. При потере сознания характерно как учащение пульса, так и его замедление.
В обморочном состоянии сердечные тоны у человека слабнут, падает давление, все неврологические рефлексы значительно слабнут, поэтому могут возникать судороги или непроизвольное мочеиспускание. Потеря сознания и обморок главным образом характеризуются отсутствием у пострадавшего восприятия окружающей действительности и происходящего с ним.
Первая помощь при обмороке
При обмороке у человека возможно западание языка, так как его мышцы ослабевают. Чтобы не допустить этого, необходимо перевернуть человека на бок и вызвать скорую помощь, так как самостоятельно определить причину такого состояния достаточно сложно.
Первая помощь при обмороке и потере сознания дает возможность до приезда скорой помощи поддержать жизнедеятельность организма пострадавшего. В большинстве случаев первая помощь позволяет избежать летального исхода.
Без должного обследования выявить точную причину обморока невозможно. Так как он может быть последствием и патологического процесса в организме, и обычного переутомления или нервного напряжения.
Обморок и потеря сознания. В чем разница между этими понятиями?
Разобравшись в особенностях бессознательного состояния организма, можно сделать вывод, что потеря сознания – общее понятие. Оно включает в себя множество различных проявлений. Обморок является одним из них и представляет собой кратковременную потерю сознания, которая наблюдается в результате кислородного голодания головного мозга.
Оказание первой помощи при обмороке — что необходимо сделать и алгоритм действий
Тщательно разберитесь, как оказать первую помощь при обмороке – внезапной потере сознания по причине нарушения кровоснабжения мозга. Обморочное состояние продолжается до нескольких минут. Спустя некоторое время человек самостоятельно может прийти в чувство. Обморок не считается заболеванием, а только лишь симптомом сердечной недостаточности. Пострадавшему необходимо обеспечить покой и контролировать его состояние. Про остальную помощь читайте ниже.
Что такое обморок
Синкопе, или обморок, это кратковременная утрата сознания, появляющаяся внезапно и не эпилептической природы. Возникает обморок из-за диффузного снижения обмена веществ в мозге. Нарушение метаболизма вызвано кратковременным уменьшением мозгового кровообращения. Необходимо уметь различать эпилептический обморок от обычного. Эти два состояния требуют разного метода лечения, но в обоих случаях человек теряет равновесие, падает. Первая помощь должна оказываться незамедлительно.
Обморок и потеря сознания – в чем разница
Обморочное состояние может быть предвестником ишемического или геморрагического инсульта, при котором возникают разрывы сосудов, острые тромбозы или эмболии. В данном состоянии потеря сознания глубокая и более продолжительная, чем обморок. Не исключен и переход в кому. Обмороком не называются эпилепсия с нарушением сознания, атонические припадки. Эпиприпадки возникают вследствие нарушения возбуждения коры головного мозга (нервных клеток), что вызывает дисбаланс торможения и возбуждения.
Отличия между такими состояниями представлены в таблице:
Признаки обморока
При первых проявлениях симптомов важно быть осведомленным, что делать при обмороке, не навредив пострадавшему до приезда врача. Существует 3 стадии обморочного состояния, каждая из которых характеризуется своими симптомами:
- предобморок (предсинкопальное состояние);
- синкопальная фаза;
- постобморочная (постсинкопальная) фаза.
Общие признаки обморока у человека:
- головокружение;
- падение артериального давления;
- внезапная слабость;
- холодный пот;
- шум в ушах;
- пелена или потемнение перед глазами;
- тошнота;
- редкое дыхание;
- онемение конечностей;
- недостаточная циркуляция крови;
- редкое, поверхностное дыхание.
От чего можно потерять сознание
Расстройство нервной системы оказывает на организм слишком большую нагрузку, которую мозговому центру сложно вытерпеть. Происходит шок, резкое уменьшение артериального давления, нарушение функционирования головного мозга. Обморочные состояния могут возникать при других нарушениях в организме человека, которые затруднительно выявить. В справочнике участковой медсестры описаны частые причины развития обморочного состояния:
- эмоциональный стресс;
- ощущение общей слабости (плохое питание, голод, длительное волнение);
- недостаток кислорода в помещении, где пребывает человек – уровень кислорода снижается из-за скопления большого количества людей в помещении, загрязнения воздуха, плохой вентиляционной системы;
- результат теплового удара;
- длительное пребывание в положении стоя;
- анемия, аритмия;
- бронхиальная астма;
- черепно-мозговая травма;
- сильный кашель или лихорадка при гриппе;
- травмы живота;
- кровопотери;
- усталость, переутомление;
- беременность;
- побочный эффект от приема лекарств;
- испуг;
- подростковый или пожилой возраст;
- интоксикация (при злоупотрeблении алкоголем, инфекционного происхождения);
- аллергическая реакция;
- тяжелые болезни.
Алгоритм действий
Первое, что необходимо сделать при отсутствии сознания – уложить человека на спину и прощупать пульс. Оказание первой помощи начинается с оценки состояния пострадавшего. При свободных дыхательных путях человек дышит, а пульс его редкий и слабый, артериальное давление снижено. Действия в случае обморока, который продолжается дольше нескольких минут, требуют квалифицированной медицинской помощи.
Доврачебная помощь осуществляется в следующей последовательности:
- Не дать человеку упасть, уложить на ровную поверхность и приподнять ноги для притока крови в мозг. Если это невозможно, то усадите его и опустите голову ниже уровня колен.
- Избавиться от сдавливающих частей одежды.
- Протереть лицо пострадавшего прохладной водой или положить мокрое полотенце на лоб, чтобы улучшить мозговое кровообращение и сузить сосуды.
- Впустить в помещение свежий воздух.
- При наличии рвоты нужно повернуть голову набок или положить пострадавшего в безопасное положение, при котором человек не захлебнется рвотными массами.
- После возвращения сознания нужно соблюдать пocтeльный режим. Напоите горячим чаем, немного приподняв.
- Если снова возникнет повторное предобморочное состояние, то следует повторить первый пункт.
Первая помощь при обмороке у детей
Если потеря сознания наступила не у взрослого человека, а у ребенка, то как ему помочь? У детей возникают такие состояния по таким же причинам, как и у взрослых. Детский организм более слабый, поэтому после каждого приступа необходимо отвести ребенка к неврологу или педиатру. Кратковременные потери сознания могут казаться безобидными, но за ними скрываются более серьезные болезни крови и нервной системы. Помощь при обмороке детям должна оказываться в следующем порядке:
- Ребенка укладывают в постель и приподнимают ноги. Так улучшится поступление крови в мозг.
- Снять или ослабить детали одежды, которые давят на тело.
- Обеспечить доступ свежего потока воздуха (открыть форточку).
- Слегка похлопать по щекам, смоченным в воде полотенцем, обрызгать лицо.
- Дать вдохнуть спирт нашатырный – на расстоянии не меньше 15-ти см.
- Напоить горячим чаем с сахаром, чтобы прошло головокружение.
Длительность обморока
Причины потери сознания определяют длительность обморока. Обычное обморочное состояние продолжается от несколько секунд до 2-3 минут. Нюансы:
- Когда человек не приходит в себя больше 5-ти минут, то сразу вызывайте бригаду скорой помощи – это может быть инсульт или эпилепсия.
- При инсульте сознание может не вернуться в течение нескольких минут, часов и даже дней.
- После инсульта у человека парализована часть тела.
- При эпилептическом припадке у человека возникает опасная гиперемия кожи или цианоз, а не просто бледность кожных покровов.
Что делать после обморока
Для стабилизации функционирования кровотока в мозге потерпевшему следует полежать еще полчаса в спокойном состоянии. Состояние после обморока должно нормализоваться. Чтобы избежать головокружения, впустите свежий воздух. Если это не представляется возможным, то плавно поднимите человека. При ходьбе следует поддерживать больного, не дать подвергаться физической нагрузке, избегать резких движений. Когда представится такая возможность, необходимо пройти обследование у врача и выяснить причину случившегося недуга.
Обморок и потеря сознания: в чем разница
Согласно официальному определению Европейского общества кардиологов, обморок (синкопе) – непродолжительная потеря сознания с утратой возможности сохранять вертикальное положение тела из-за недостаточного кровоснабжения головного мозга. Бессознательное состояние – не всегда обморок. Оно происходит не только из-за нарушения кровоснабжения головного мозга, но и по другим причинам.
Как отличить обморок от потери сознания
Европейское общество кардиологов разработало список вопросов, ответы на которые помогают определить, что это за состояние:
- Потеря сознания была полной?
- Бессознательное состояние случилось внезапно и быстро прошло?
- Сознание восстановилось самостоятельно, быстро и без последствий (помнит ли человек то, что происходило до обморока)?
- Пострадавший не мог сохранять положение тела?
Утвердительные ответы на все вопросы говорят об обмороке. Если хотя бы один из них отрицательный, то нужно проводить комплексное обследование с целью выяснения причины потери сознания.
При бессознательном состоянии нужно вызывать скорую помощь, ведь оно может выступать признаком серьезного заболевания: инсульта (обширного кровоизлияния в мозг), инфаркта, черепно-мозговой травмы, закупорки тромбом легочных артерий, разрыва аневризмы аорты (истончение и разрыв стенки сосуда).
Состояния, которые ошибочно расценивают как обморок
Для обморока характерны полная непродолжительная потеря сознания, невозможность поддерживать положение тела и нарушение кровообращения головного мозга. При похожих состояниях наблюдаются одна или две из этих составляющих:
- эпилепсия – потеря сознания не связана с положением тела, происходит без провоцирующих факторов; перед приступом часто наступает «аура», кожа приобретает синюшный оттенок;
- метаболические нарушения (недостаточность в крови кислорода – гипоксия, снижение сахара крови – гипогликемия) – ранее эти состояния относились к обморочным, но после пересмотра в 2009 году Европейское кардиологическое сообщество исключило их и вынесло в отдельную патологию;
- интоксикация (алкогольная в том числе) – может сопровождаться частичным или полным нарушением сознания, утратой вертикального положения тела;
- вертебробазилярная транзиторная ишемическая атака – из-за нарушения кровоснабжения отдельных участков мозга при спазме артерий может изменяться сознание;
- транзиторная ишемическая атака в бассейне сонных артерий – человек не теряет сознание, но возникает резкая слабость, возможен паралич всего тела, нарушение речи;
- катаплексия (одно из проявлений шизофрении) – больной падает во время проявлений эмоций (смех, крик), сознание при этом сохраняется; приступ продолжается не более 3 минут;
- дроп-атаки – падение с сохранением сознания; чаще такое состояние появляется у пожилых людей; оно связано с давлением или недостаточным кровоснабжением ствола мозга; приступ провоцирует запрокидывание головы;
- психогенный псевдообморок (например, при тревожном состоянии) – часто связан с учащением вдоха/выдоха и поверхностным дыханием; для него характерна резкая слабость без нарушения сознания.
Ежегодно в мире происходит 500 тысяч обмороков.
30% населения хотя бы раз в жизни переносят обморочное состояние.
Fresh News — узнавай первым
Потеря сознания — это довольно грозное состояние, причинами которого могут быть сотни различных факторов: от бaнaльного стресса и переутомления до таких тяжелых заболеваний, как инфаркт миокарда или инсульт.
С этой ситуацией может столкнуться каждый, а некоторые даже были свидетелями подобного, когда в душном трaнcпорте, посреди улицы или в любом другом месте человек вдруг внезапно падает на землю, не двигается и не реагирует на происходящее вокруг.
Конечно, в большинстве случаев прохожие останавливаются, хотят помочь, просто не знают, как . В результате люди теряются, тратится драгоценное время и до прибытия скорой человек может даже умереть. А ведь на его месте на самом деле может оказаться любой из нас или наших близких .
ЭФФЕКТ ОЧЕВИДЦА:
Велика вероятность, что первой вашей реакцией на ситуацию, если кто-то упал без сознания, будет желание побыстрее уйти. Так происходит потому, что вам становится страшно, вы ощущаете неуверенность — а вдруг вы не сумеете оказать правильную помощь, сделаете что-то не так, и человек умрёт.
В психологии даже существует термин «эффект очевидца» — он заключается в том, что, в тот момент, когда нужна помощь, чем большее количество людей находится рядом, тем менее вероятно, что кто-то из них окажет помощь.
Так происходит потому, что каждый из них полагает, что кто-то другой окажет помощь, люди надеются друг на друга – а в итоге никто не помогает. Поэтому необходимо действовать первыми, и не ждать, что это сделает кто-то другой. После того как вы проявите инициативу, остальные станут вам помогать, если же нет – выберите помощника, но не абстрактно обращаясь к толпе, а окликните одного конкретного человека и обратитесь к нему, после чего все взгляды толпы устремляются на вашего «помощника» и он уже просто не сможет отказать, подталкиваемый давлением окружающих.
Теперь постараемся вместе разобраться, что делать, если человек упал в обморок, и как действовать в этой ситуации?
Почему люди теряют сознание?
Основной механизм обморока (или «синкопе» — с греческого) – это различные нарушения мозгового кровотока. Мозг, грубо говоря, «отключается», так как к нему прекращается поступление кислорода или питательных веществ, необходимых для работы.
Еще одной распространенной причиной обморока является недостаток глюкозы в крови. Подобная ситуация часто наблюдается у людей, больных сахарным диабетом. Знаете ли Вы, что клетки головного мозга получают энергию исключительно из глюкозы? Однако, зачастую, обморок наступает из-за малого поступления кислорода и падения артериального давления. К примеру, в душном помещении, трaнcпорте, на жаре или от сильного стресса.
Как помочь человеку в обмороке?
Итак, дыхание и сердцебиение проверили, если они есть, тогда нужно следовать алгоритму оказания первой помощи при обмороке:
- Положите человека на ровную поверхность, на спину. Не нужно ничего подкладывать под голову в качестве подушки.
- Расстегните у пострадавшего все стесняющие части одежды – воротник, манжеты, ремни и тому подобное (только не увлекайтесь, особенно, если пострадавшая – красивая девушка, а вы неженаты).
- Приподнимите ноги пострадавшего, чтобы они находились немного выше головы. Это поможет усилить приток крови к мозгу.
Так же можно применить обмахивание лица пострадавшего для притока свежего воздуха. Можете легко похлопать человека по щекам, только рассчитывайте силу, чтобы не оставить синяков.
Если же, по счастливой случайности, у вас под рукой оказался нашатырный спирт – смочите в него платок или салфетку и поднесите к носу пострадавшего, эта мера рефлекторно возбудит его дыхательный центр и поможет поскорее прийти в себя.
ВАЖНО! Ни в коем случае не давайте нюхать нашатырь из флакона — это может вызвать остановку дыхания. Если рядом нет нашатыря — можно использовать крепкие духи или одеколон.
После проведения описанных мероприятий сознание должно вернуться в течение нескольких минут. После того, как человек вышел из обморока, желательно напоить его сладким чаем или кофе, или просто дать выпить воды.
Сделав всё правильно, вы помогли человеку выйти из обморока — и теперь он вам бесконечно благодарен и никогда не забудет вашу доброту. Ну а и вы получили значительный плюс к своей карме.
В случае, если сознание потерял ребенок или пожилой человек, желательно вызвать Скорую помощь, чтобы состояние пострадавшего проверили профессиональные медики.
ВАЖНО!
Как уже упоминалось выше, потери сознания могут возникать у людей, больных сахарным диабетом. Это происходит из-за резкого дефицита глюкозы в крови. Это состояние называется «гипогликемическая кома».
Зачастую люди, подверженные подобному состоянию, носят с собой записки с информацией о том, что у них диабет, а также конфеты или кусочки сахара. Для помощи такому человеку необходимо срочно дать ему съесть что-то сладкое: мороженное, конфету, сахар.
Если же человек без сознания, но вы подозреваете у него гипогликемию – положите ему под язык небольшой кусочек сладости или сахара, и вызовите Скорую помощь.
Чем отличается обморок от потери сознания
Если человек упал без чувств в результате внутренних процессов в организме или внешнего воздействия, говорят, что он потерял сознание или упал в обморок. Оба эти явления очень схожи, а многие и вовсе не видят между ними разницы. Чем отличается обморок от потери сознания, мы расскажем в небольшой статье.
Есть ли разница между обмороком и потерей сознания
Чтобы понять, в чем отличия обморока от потери сознания, рассмотрим два этих понятия.
При обмороке человек на считанные секунды, или даже минуты, утрачивает сознание по причине сокращения объема крови, поступающей в мозг. Ему не хватает кислорода, артериальное давление падает, и человек «отключается». В обмороке человек может находиться от пары секунд до 2-5 минут. В это время он не разговаривает, не отвечает на вопросы, прекращает активные двигательные процессы. Мышцы резко расслабляются, неврологические процессы или сильно снижаются, или не обнаруживаются вовсе. Кожа бледнеет и даже приобретает серовато-пепельный оттенок. У светлокожих людей, напротив, может проявиться небольшой румянец.
При потере сознания тоже поражается центр сознания, наш мозг. Приток крови к мозгу сильно нарушается, человек падает и полностью перестают воспринимать окружающие процессы: он ничего не слышит и лежит без движений. Кожные покровы становятся очень бледными и могут стать синюшнего оттенка.
У человека отсутствует реакция даже на физические воздействия, поскольку болевая чувствительность сильно снижена. Дыхание слабое и поверхностное. Сердцебиение замедляется или, напротив, учащается, но пульс нитевидный и плохо прощупывается.
В чем отличие обморока от потери сознания
- Обморок – очень кратковременное явление. Человек может прийти в себя уже через несколько секунд. Если через 5 минут пострадавший не пришел в себя, говорят уже о потере сознания
- Потеря сознания длится дольше обморока, поэтому ее последствия опаснее
- Обморок чаще всего возникает из положения стоя, в сидячем положении приступ возникает редко. При этом, человек приходит в себя, если изменить положение тела. При потере сознания это не сработает
- При обмороке сознание восстанавливается самопроизвольно. А если человек потерял сознание, без посторонней помощи ему не обойтись
- Однократный обморок может возникнуть по относительно «безобидным» причинам: из-за теплового удара, длительного нервного перенапряжения, обезвоживания организма, нехватки кислорода в помещении, нехватки железа в организме, строгой диеты, резкой смены положения из вертикального в горизонтальное и наоборот. Потеря сознания возникает из-за более серьезных факторов и заболеваний, а также в результате травм, особенно черепно-мозговых
- Важное отличие обморока от потери сознания – реакция на окружающую действительность и внешние воздействия. В обмороке человек может слышать происходящее рядом, воздействие холодных и горячих температур, реагировать на шлепки, пощечины и другие физические воздействия, приносящие болевые ощущения. Потеряв сознание, пострадавший никак не реагирует на внешние раздражители
- Разница обморока и потери сознания и в реакции зрачков на свет. В обморочном состоянии зрачки реагируют на свет. А при потере сознания их реакция очень сильно снижена
- При длительной потери сознания – свыше 5 минут, у человека может совершаться непроизвольное мочеиспускание и дефекация
- После обморока неврологические, рефлекторные и физиологические реакции быстро восстанавливаются. После потери сознания эти реакции восстанавливаются очень медленно, а могут не восстановиться совсем
- Длительная потеря сознания грозит серьезными повреждениями в тканях мозга. Чем дольше пациент без сознания, тем дольше потом восстанавливаются реакции, а последствия опаснее, вплоть до перехода в кому
- Придя в себя после обморока человек не ощущает потерю памяти, не должны наблюдаться и изменения при осуществлении ЭКГ. Когда пациент приходит в себя после потери сознания, у него случаются провалы в памяти. Результаты ЭКГ покажут изменения
Отвечая на вопрос, обморок и потеря сознания — в чем разница, важно понять следующее. Обморок является одним из видов потери сознания, более общего понятия.
Опасность обмороков возрастает, если они происходят регулярно – это свидетельствует о нарушениях в работе организма.
Читать еще: Чудодейственная янтарная кислота: ее польза и вред для взрослых и детей
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
08 02 2023 0:47:49
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
07 02 2023 13:30:21
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
06 02 2023 1:31:34
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
05 02 2023 12:42:11
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
02 02 2023 18:45:45
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
01 02 2023 20:52:49
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
29 01 2023 2:11:48
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
28 01 2023 15:31:19
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
27 01 2023 16:46:43
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
26 01 2023 23:21:50
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
25 01 2023 20:52:28
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
24 01 2023 8:39:49
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
23 01 2023 23:37:51
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
21 01 2023 19:39:18
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
18 01 2023 14:12:12
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
15 01 2023 1:18:36
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
14 01 2023 18:36:58
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
12 01 2023 14:21:50
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
11 01 2023 6:10:28
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
08 01 2023 4:34:50
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
07 01 2023 15:34:36
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
06 01 2023 12:46:36
Фуросемид таблетки инструкция по применению
Фуросемид таблетки инструкция по применению Инструкция по применению: Цены в интернет-аптеках: Фуросемид – синтетическое диуретическое лекарственное…
03 01 2023 11:45:46
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
02 01 2023 21:10:17
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
01 01 2023 13:12:23
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
31 12 2022 9:33:46
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
28 12 2022 6:11:35
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
27 12 2022 3:43:30
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
24 12 2022 8:54:41
РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ
РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ И ЛЕЧЕНИЮ ОБМОРОКОВ (2009 г.)
EUROPEAN SOCIETY OF CARDIOLOGY
Рабочая группа по диагностике и лечению обмороков Европейского общества кардиологов (ESC) Подготовлены в сотрудничестве с Европейской ассоциацией сердечного ритма (EHRA)1, Ассоциацией сердечной недостаточности (HFA)2 и Обществом сердечного ритма (HRS)3
Одобрены Европейским обществом неотложной медицины (EuSEM)4, Европейской федерацией внутренней медицины (EFIM)5, Европейским обществом гериатрической медицины (EUGMS)6, Американским обществом гериатрии (AGS), Европейским неврологическим обществом (ENS)7, Европейской федерацией обществ вегетативной нервной системы (EFAS)8, Американским обществом вегетативной нервной системы (AAS)9
Авторы (члены рабочей группы): Angel Moya (Председатель) (Испания)*, Richard Sutton (Сопредседатель) (Великобритания)*, Fabrizio Ammirati (Италия), Jean-Jacques Blanc (Франция), Michele Brignole1 (Италия), Johannes B. Dahm (Германия), Jean-Claude Deharo (Франция), Jacek Gajek (Польша), Knut Gjesdal2 (Норвегия), Andrew Krahn3 (Канада), Martial Massin (Бельгия), Mauro Pepi (Италия), Thomas Pezawas (Австрия), Ricardo Ruiz Granell (Испания), Francois Sarasin4 (Швейцария), Andrea Ungar6 (Италия), J. Gert van Dijk7 (Нидерланды), Edmond P. Walma (Нидерланды), Wouter Wieling (Нидерланды)
Внешние эксперты: Haruhiko Abe (Япония), David G. Benditt (США), Wyatt W. Decker (США), Blair P. Grubb (США), Horacio Kaufmann9 (США), Carlos Morillo (Канада), Brian Olshansky (США), Steve W. Parry (Великобритания), Robert Sheldon (Канада), Win K. Shen (США)
Члены Комитета Европейского общества кардиологов по практическим рекомендациям (ESC Committee for Practice Guidelines: CPG): Alec Vahanian (Председатель) (Франция), Angelo Auricchio (Швейцария), Jeroen Bax (Нидерланды), Claudio Ceconi (Италия), Veronica Dean (Франция), Gerasimos Filippatos (Г реция), Christian Funck-Brentano (Франция), Richard Hobbs (Великобритания), Peter Kearney (Ирландия), Theresa McDonagh (Великобритания), Keith McGregor (Франция), Bogdan A. Popescu (Румыния), Zeljko Reiner (Хорватия), Udo Sechtem (Германия), Per Anton Sirnes (Норвегия), Michal Tendera (Польша), Panos Vardas (Греция), Petr Widimsky (Чехия)
Рецензенты: Angelo Auricchio (Координатор от CPG) (Швейцария), Esmeray Acarturk (Турция), Felicita Andreotti (Италия), Riccardo Asteggiano (Италия), Urs Bauersfeld (Швейцария), Abdelouahab Bellou4 (Франция), Athanase Benetos6 (Франция), Johan Brandt (Швеция), Mina K. Chung3 (США), Pietro Cortelli8 (Италия), Antoine Da Costa (Франция), Fabrice Extramiana (Франция), Jose Ferro7 (Португалия), Bulent Gorenek (Турция), Antti Hedman (Финляндия), Rafael Hirsch (Израиль), Gabriela Kaliska (Словакия), Rose Anne Kenny6 (Ирландия), Keld Per Kjeldsen (Дания), Rachel Lampert3 (USA), Henning M0l-gard (Denmark), Rain Paju (Эстония), Aras Puodziukynas (Литва), Antonio Raviele (Италия), Pilar Roman5 (Испания), Martin Scherer (Германия), Ronald Schondorf9 (Канада), Rosa Sicari (Италия), Peter Vanbrabant4 (Бельгия), Christian Wolpert1 (Германия), Jose Luis Zamorano (Испания)
Информация об авторах и рецензентах представлена на сайте Европейского общества кардиологов www.escardio.orq/quidelines
*Авторы, ответственные за переписку (Corresponding authors): Angel Moya (Председатель), Hospital Vall d’Hebron, P. Vall d’Hebron 119-129,
08035 Barcelona, Spain. Tel: +34 93 2746166, Fax: +34 93 2746002, Email: amoya@comb.cat
Richard Sutton (Сопредседатель), Imperial College, St Mary’s Hospital, Praed Street, London W2 1 NY, UK. Tel: +44 20 79351011,
Fax: +44 20 79356718, Email: r.sutton@imperial.ac.uk
Оригинальный текст опубликован в журнале European Heart Journal (2009) 30, 2493-2537, doi:10.1093/eurheartj/ehn298
Рекомендации Европейского общества кардиологов (ЕОК) опубликованы исключительно для использования в личных и образовательных целях. Коммерческое использование не допускается. Ни одна часть Рекомендаций ЕОК не может быть переведена или воспроизведена в любой форме без письменного согласия ЕОК. Для получения разрешения следует направить письменный запрос в Oxford University Press издателю the European Heart Journal, который уполномочен выдавать подобные разрешения от имени ЕОК.
Отказ от ответственности: Рекомендации ЕОК отражают мнение ЕОК, которое составлено на основе тщательного анализа имеющихся данных на момент написания. Профессионалам в области здравоохранения рекомендуется руководствоваться им в полной мере при вынесении клинических заключений. Следование рекомендациям, однако, не отменяет индивидуальной ответственности врача при принятии решений, касающихся каждого отдельно взятого пациента, учитывая информацию, полученную от самого пациента и, когда это уместно и необходимо, от его опекунов. Также ответственностью врача является следование действующим на момент назначения правилам и предписаниям в отношении препаратов и оборудования.
© Европейское общество кардиологов 2009. Адаптированный перевод с английского языка и тиражирование произведены с согласия Европейского общества кардиологов
Перевод: М.О. Евсеев
Преамбула
В рекомендациях и заключениях экспертов рассматриваются все имеющиеся данные по определенному вопросу, что помогает врачу взвесить пользу и риск того или иного диагностического или лечебного вмешательства. Соответственно, подобные документы могут быть полезными для врача в его повседневной практике. Рекомендации не могут быть использованы в качестве учебного пособия, и их применение ограничивается случаями, описанными выше.
За последние годы Европейским обществом кардиологов (ЕОК) и другими организациями было выпущено большое количество рекомендаций и экспертных заключений. С учетом влияния подобных документов на клиническую практику были разработаны качественные критерии подготовки рекомендаций с целью сделать их более прозрачными для пользователя. Предложения по подготовке и публикации рекомендаций и заключений экспертов можно найти на официальном сайте ЕОК (www.escario.org ).
Опубликованные доказательства, касающиеся лечения и/или предотвращения конкретного заболевания, подвергаются тщательной проверке со стороны экспертов в данной области. Критическая оценка производится в отношении диагностических и терапевтических процедур, в том числе по шкале риск-эффективность. Если существует достаточное количество данных, то в анализ включаются оценки ожидаемых исходов в более широкой выборке. Уровень доказательств и класс рекомендаций определяются по каждому варианту лечения на основе заранее утвержденной классификации (табл. 1 и 2).
Эксперты, принимающие участие в этом процессе, предоставляют информацию обо всех существующих или вероятных конфликтах интересов. Материалы, раскрывающие подобные конфликты, хранятся в штаб-квартире Европейского общества кардиологов. О любых изменениях в конфликте интересов, возникающих в ходе подготовки рекомендаций, необходимо сообщать в ЕОК. Работа экспертов полностью финансируется ЕОК и проводится без участия коммерческих ор-
Таблица 1. Классы рекомендаций
ганизаций.
Комитет по практическим рекомендациям ЕОК контролирует и координирует подготовку новых рекомендаций и экспертных заключений рабочими группами, экспертными группами и консультативными советами. Комитет отвечает также за утверждение рекомендаций и экспертных заключений. После окончания работы над документом и его утверждения всеми экспертами, входящими в рабочую группу, он передается на рассмотрение внешним специалистам. После того как документ рассмотрен внешними специалистами и окончательно одобрен Комитетом по практическим рекомендациям, он публикуется.
После того как рекомендации опубликованы, задачей высокой важности становится их распространение. Полезными в этой связи могут быть выпуски в карманном формате и версии для персональных компьютеров. Некоторые исследования показали, что целевые пользователи этой информации иногда не знают
о существовании рекомендаций или просто не применяют их на практике. Поэтому программы по внедрению новых рекомендаций играют важную роль в процессе распространения информации. ЕОК организует встречи, на которые приглашает представителей национальных обществ, являющихся членами ЕОК, и лидирующих кардиологов Европы. Такие встречи могут проходить и на национальном уровне, как только рекомендации утверждены организацией — членом ЕОК и переведены на национальный язык. Необходимость подобных программ была подтверждена тем, что тщательное следование клиническим рекомендациям может оказать положительное воздействие на результат терапии.
Таким образом, разработка Рекомендаций ЕОК имеет целью не только консолидировать результаты новейших исследований, но также создать образовательные инструменты и программы по распространению рекомендаций. Взаимосвязь между клиническими исследованиями, разработкой рекомендаций и их применением на практике будет полной только тогда, когда будет проводиться анализ соответствия повседневной клинической практики изданным рекомендациям. Подобный анализ позволяет также оценить, насколько следование рекомендациям влияет на исход лечения. Рекомендации призваны помочь врачам в их повседневной практике; однако окончательное реТаблица 2. Уровни доказательств
Класс I Имеются доказательства пользы и эффективности процедуры/лечения, или они основываются на общем мнении экспертов
Класс II Неоднозначные доказательства и/или расхождение мнений экспертов по поводу пользы и эффективности процедуры/лечения
Класс На Больше данных в пользу эффективности
Класс 11Ь Польза/эффективность менее убедительны
Класс III Имеются данные и/или общее мнение экспертов о том, что лечение бесполезно/неэффективно и в некоторых случаях может быть вредным
А Результаты многочисленных рандомизированных клинических исследований или их мета-анализа
В Результаты одного рандомизированного клинического исследования или нерандомизированных исследований
С Мнение экспертов и/или результаты небольших
исследований
шение относительно лечения каждого конкретного больного должно приниматься врачом в соответствии с результатами, полученными в ходе наблюдения за пациентом.
Введение
Первые рекомендации ЕБС по лечению обмороков были опубликованы в 2001 г. и пересмотрены в 2004 г. [1]. В марте 2008 г. было принято решение о необходимости разработки новых рекомендаций.
Можно выделить два главных отличия настоящего документа от предыдущих версий. Во-первых, определены две цели обследования пациентов с обмороками: (1) установить точную причину этого состояния, позволяющую выбрать эффективное лечение; (2) оценить риск для пациента, который часто в большей степени зависит от характера основного заболевания, а не от механизма развития обморока. Во-вторых, настоящие рекомендации предназначены не только для кардиологов, но и для всех врачей, интересующихся соответствующей проблемой. В связи с этим к разработке рекомендаций привлекались различные специалисты, в том числе представители международных обществ неврологии, вегетативных заболеваний, внутренних болезней, неотложной медицины, гериатрии и общей медицины. В целом, в подготовке рекомендаций приняли участие 76 специалистов.
Ниже перечислены наиболее важные изменения:
• Пересмотренная классификация обмороков в рамках преходящей потери сознания.
• Новые эпидемиологические данные.
• Новый подход к диагностике (особое внимание уделяется стратификации риска внезапной сердечной смерти (ВСС) и сердечно-сосудистых исходов, включая рекомендации по лечению пациентов с обмороками неясной этиологии, которые относятся к группе высокого риска).
• Подчеркивается растущая роль длительного мо-ниторирования в противоположность стандартной стратегии диагностики, основывающейся на лабораторных тестах.
• Новые подходы к лечению.
Литература, посвященная обморокам, в основном представляет собой описания серий случаев, когорт-ные исследования или ретроспективный анализ опубликованных данных. В связи с этим эксперты провели обзор исследований, в которых изучались методы диагностики, однако не использовали заранее выбранные критерии отбора рассмотренных статей. Члены рабочей группы отмечают, что некоторые рекомендации по диагностике не проверялись в контролируемых исследованиях и основываются на коротких
наблюдательных исследованиях, клиническом опыте, мнении экспертов и иногда здравом смысле. В таких случаях уровень доказательств составляет С.
Часть 1. Определения, классификация и патофизиология, эпидемиология, прогноз, качество жизни и экономические аспекты
1.1. Определение
Обморок — это преходящая потеря сознания, связанная с временной общей гипоперфузией головного мозга. Обморок характеризуется быстрым развитием, короткой продолжительностью и спонтанным восстановлением сознания. В отличие от других определений обморока, в данное определение включена причина потери сознания — преходящая гипоперфузия головного мозга. Без этого дополнения определение обморока становится слишком общим и может включать в себя такие состояния, как эпилептический припадок или сотрясение головного мозга. Преходящая потеря сознания включает в себя все состояния, которые характеризуются спонтанным восстановлением сознания независимо от механизма его нарушения (рис. 1). Наличие определений преходящей потери сознания и обморока позволяет избежать концептуальной и диагностической путаницы. В предыдущих публикациях определения обморока часто отсутствовали или были вариабельными [2]. Иногда обмороком называли любые случаи преходящей потери сознания, включая эпилептические припадки и даже инсульт. С подобными подходами по-прежнему можно столкнуться в литературе [3,4].
При некоторых типах обморока может наблюдаться продромальный период, сопровождающийся различными симптомами (головокружение, тошнота, потливость, слабость и нарушение зрения), которые указывают на приближающуюся потерю сознания. Однако часто обморок развивается без каких-либо предвестников. Точно определить длительность спонтанных обмороков удается редко. Типичный обморок имеет короткую продолжительность. Полная потеря сознания при рефлекторном обмороке продолжается не более 20 с. Однако иногда обморок продолжается несколько минут [5]. В таких случаях бывает трудно дифференцировать обморок и другие причины потери сознания. Восстановление сознания после обморока обычно сопровождается практически немедленным восстановлением нормального поведения и ориентации. Ретроградная амнезия, по-видимому, встречается чаще, чем считалось ранее, особенно у пожилых людей. Иногда после обморока наблюдается усталость [5].
Термином «пресинкопальные» обозначают симптомы, наблюдающиеся перед потерей сознания, поэтому
Клиническая картина
( Преходящая потеря сознания
ВСС = внезапная сердечная смерть
Рисунок 1. Обморок в контексте преходящей потери сознания
синонимом можно считать «предвестники» или «продромальные симптомы». Термином «пресинкопе» часто называют состояние, которое напоминает продромальный период обморока, но характеризуется отсутствием потери сознания; высказываются сомнения по поводу общности механизмов развития обмороков и предобморочных состояний.
1.2. Классификация и патофизиология
1.2.1. Обморок в рамках преходящей потери сознания
Алгоритм диагностики преходящей потери сознания приведен на рис. 1. Основой диагностики этого состояния являются потеря сознания и 4 характеристики: преходящая, быстрое начало, короткая длительность и спонтанное восстановление. Выделяют травматические и нетравматические формы преходящей потери сознания. Сотрясение мозга обычно вызывает потерю сознания. В таких случаях диагноз не вызывает сомнения, учитывая наличие очевидной травмы.
Нетравматическая преходящая потеря сознания включает в себя обморок, эпилептический припадок, психогенный псевдообморок и другие редкие состояния. Психогенный псевдообморок обсуждается ниже. К другим причинам относят состояния, которые встречаются редко (например, катаплексия), и состояния, проявления которых напоминают другие формы преходящей потери сознания только в редких ситуациях (например, чрезмерная дневная сонливость).
Некоторые состояния могут напоминать обмороки
Таблица 3. Состояния, которые ошибочно расценивают как обморок
Состояния с частичной или полной потерей сознания, но без общей гипоперфузии головного мозга
• Эпилепсия
• Метаболические нарушения, включая гипогликемию, гипоксию, гипервентиляцию с гипокапнией
• Интоксикация
• Вертебробазилярная ТИА
Состояния без нарушения сознания
• Катаплексия
• Дроп-атаки
• Падения
• Психогенный псевдообморок
• ТИА каротидного генеза
(табл. 3). В отдельных случаях отмечается потеря сознания, однако она не связана с общей церебральной гипоперфузией. Примерами могут служить эпилепсия, различные метаболические нарушения (включая гипоксию и гипогликемию), интоксикация и вертебробазилярная транзиторная ишемическая атака (ТИА). В других случаях наблюдается очевидная потеря сознания, например, при катаплексии, падениях, психогенном псевдообмороке и ТИА каротидного происхождения. В подобных ситуациях дифференцировать обморок несложно, хотя иногда диагностика может оказаться затруднительной в связи с отсутствием анамнестических данных и другими факторами. Дифференциальная диагностика имеет большое значение, так как внезапная потеря сознания может быть следствием причин, не связанных с нарушением церебрального кровотока, таких как судороги и/или конверсионная реакция.
1.2.2. Классификация и патофизиология обмороков
В табл. 4 приведена патогенетическая классификация основных причин обмороков. Они представляют собой большую группу заболеваний, имеющих сходные проявления, но отличающихся по степени риска. Основное значение имеет снижение системного артериального давления (АД), которое сопровождается ухудшением церебрального кровотока. Для полной потери сознания достаточно внезапного прекращения церебрального кровотока всего на 6-8 с. Результаты тилт-пробы свидетельствуют о том, что обморок развивается при падении систолического АД до 60 мм рт.ст. и ниже [6]. Системное АД определяется величиной сердечного выброса (СВ) и общего периферического сосудистого сопротивления (ПСС). Снижение обоих показателей может привести к развитию обморока, однако у многих пациентов наблюдается комбинация двух факторов, хотя их относительный вклад может отличаться.
На рис. 2 изображены патофизиологические механизмы развития обморока (низкие АД/церебраль-
Таблица 4. Классификация обмороков
Рефлекторный (нейрогенный) обморок
Вазовагальный
• Вызванный эмоциональным стрессом (страхом, болью, инструментальным вмешательством, контактом с кровью)
• Вызванный ортостатическим стрессом Ситуационный
• Кашель, чихание
• Раздражение желудочно-кишечного тракта (глотание, дефекация, боль в животе)
• Мочеиспускание
• Нагрузка
• Прием пищи
• Другие причины (смех, игра на духовых инструментах, подъем тяжести)
Синдром каротидного синуса (СКС)
Атипичные формы (без явных триггеров и/или атипичные проявления)
Обморок, связанный с ортостатической гипотонией
Первичная вегетативная недостаточность
• Чистая вегетативная недостаточность, множественная атрофия, болезнь Паркинсона с вегетативной недостаточностью, деменция Леви
Вторичная вегетативная недостаточность
• Диабет, амилоидоз, уремия, повреждение спинного мозга Лекарственная ортостатическая гипотония
• Алкоголь, вазодилататоры, диуретики, фенотиазины, антидепрессанты
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Потеря жидкости
• Кровотечение, диарея, рвота и др.
Кардиогенный обморок
Аритмогенный
Брадикардия
— Дисфункция синусового узла (включая синдром брадикардии/тахикардии)
— Атрио-вентрикулярная блокада
— Нарушение функции имплантированного водителя ритма Тахикардия
— Наджелудочковая (НЖТ)
— Желудочковая (идиопатическая, вторичная при заболевании сердца или нарушении функции ионных каналов) (ЖТ)
Лекарственные брадикардия и тахиаритмии Органические заболевания
Сердце: пороки сердца, острый инфаркт/ишемия миокарда, гипертрофическая кардиомиопатия, образования в сердце (миксома предсердия, опухоли и др.), поражение/тампонада перикарда, врожденные пороки коронарных артерий, дисфункция искусственного клапана
Другие: тромбоэмболия легочной артерии, расслаивающая аневризма аорты, легочная гипертония
ная перфузия, ассоциирующиеся с неадекватным периферическим сосудистым сопротивлением или низким СВ. Низкое или неадекватное ПСС может привести к ухудшению рефлекторной активности, вызывающей вазодилатацию и брадикардию, которые проявляются вазодепрессорным, смешанным или кардиоингибирующим рефлекторными обмороками. Дру-
Рефлекторный обморок
Кардиогенный
обморок
ВН — вегетативная недостаточность, ВНС — вегетативная нервная система, ОГ — ортостатическая гипотония,
ПСС — периферическое сосудистое сопротивление
Рисунок 2. Патофизиологическая классификация обмороков
гими причинами низкого или неадекватного ПСС могут быть функциональные и структурные изменения вегетативной нервной системы (ВНС) (в виде лекарственно индуцированной, первичной и вторичной вегетативной недостаточности (ВН)). При ВН симпатические вазомоторные волокна не способны повысить общее ПСС при переходе в вертикальное положение. Гравитационный стресс в сочетании с вазомоторной недостаточностью приводит к депонированию крови в венах ниже диафрагмы. В результате снижаются венозный возврат и, соответственно, СВ.
Выделяют 3 причины преходящего снижения СВ. Первая — рефлекторная брадикардия, которая сопровождается кардиоингибирующим рефлекторным обмороком. Вторая — сердечно-сосудистые заболевания, в том числе аритмии и органические заболевания, включая тромбоэмболию легочной артерии и легочную гипертонию. Третья — неадекватный венозный возврат, связанный с уменьшением объема циркулирующей крови и депонированием крови в венах. Три механизма рефлекторно вторичны по отношению к ортостатической гипотензии (ОГ) и сердечно-сосудистым заболеваниям, приведенным во внешних кругах (рис. 2); рефлекторный обморок и ОГ составляют (в тексте на языке оригинала — span) две основные патофизиологические группы (в тексте на языке оригинала — categories).
1.22.1. Рефлекторные обмороки (нейрогенные)
Рефлекторные обмороки — это неоднородная группа состояний, при которых временно нарушаются сердечно-сосудистые рефлексы, в норме контролирующие ответ системы циркуляции на различные триггеры. В ре-
Таблица 5. Варианты ортостатической гипотонии, которая может вызвать обморок
Классификация Диагностический тест Длительность пребывания в положении стоя Патофизиология Основные симптомы Ассоциированные состояния
Начальная ОГ САД в положении лежа и стоя 0-30 с Несоответствие между СВ и ПСС Головокружение, нарушение зрения через несколько секунд после перехода в положение стоя (обморок редко) Молодые астеничные люди, пожилые люди, лекарственная ОГ (альфа-блокаторы), синдром каротидного синуса
Классическая ОГ (классическая вегетативная недостаточность) Ортостатическая или тилт-проба 30 с-3 мин Недостаточное повышение ПСС при вегетативной недостаточности приводит к депонированию крови или уменьшению объема циркулирующей крови Головокружение, предобморочное состояние, слабость, сердцебиение, нарушение зрения и слуха (обморок редко) Пожилой возраст, лекарственная ОГ (любые вазоактивные препараты и диуретики)
Замедленная (прогрессирующая) ОГ Ортостатическая проба или тилт-проба 3-30 мин Прогрессирующее снижение венозного возврата: низкий СВ, уменьшение вазоконстрикции (нарушение адаптивного рефлекса), отсутствие рефлекторной брадикардии Длительный продромальный период (головокружение, утомляемость, слабость, сердцебиение, нарушение зрения и слуха, гипергидроз, боль в спине, боль в шее или в области сердца), после которого быстро развивается обморок Пожилой возраст, вегетативная недостаточность, лекарственная ОГ (любые вазоактивные препараты и диуретики), коморбидность
Замедленная (прогрессирующая) ОГ + рефлекторный обморок Тилт-проба 3-45 мин Прогрессирующее снижение венозного возраста (см. выше) с последующим развитием вазовагальной реакции (активный рефлекс, включая рефлекторную брадикардию и вазодилатацию) Длительный продромальный период (головокружение, утомляемость, слабость, сердцебиение, нарушение зрения и слуха, гипергидроз, боль в спине, боль в шее или в области сердца), после которого быстро развивается обморок Пожилой возраст, вегетативная недостаточность, лекарственные препараты (любые вазоактивные средства и диуретики), коморбидность
Рефлекторный обморок (вазовагальный), вызванный пребыванием в положении стоя Тилт-проба 3-45 мин После первоначальной адаптации происходит быстрое снижение венозного возврата и развивается вазовагальная реакция (активный рефлекс, включая рефлекторную брадикардию и вазодилатацию) Четкие продромальный период (классическая) и триггеры, после чего всегда развивается обморок Молодые здоровые люди, в основном женщины
Синдром постуральной ортостатической гипотонии Тилт-проба Вариабельный срок Не установлены: неадекватный венозный возврат или депонирование крови Значительное увеличение ЧСС и нестабильность АД. Обморок не развивается Молодые женщины
зультате развиваются вазодилатация или брадикардия, которые приводят к падению системного АД и ухудшению перфузии головного мозга.[7].
Рефлекторные обмороки обычно классифицируют на основании преобладающего поражения эфферентных волокон — симпатических или парасимпатических. Термин «вазопрессорный обморок» обычно используют, если основной причиной обморока является гипотония, связанная с утратой сосудосуживающего тонуса в вертикальном положении. «Кардиоингибирующими» называют обмороки, развивающиеся на фоне брадикардии или асистолии. Кроме того, выделяют «смешанные» обмороки, в основе которых лежат оба механизма.
Рефлекторные обмороки можно также классифицировать с учетом триггера, т.е. афферентных путей (табл. 4). Такой подход является упрощенным, так как в конкретных ситуациях могут сочетаться различные механизмы, например, при обмороках, связанных с нарушением мочеиспускания или дефекацией. Триггеры обмороков варьируются в широких пределах. В боль-
шинстве случаев эфферентный сигнал существенно не зависит от природы триггера (например, обморок, связанный с мочеиспусканием, и вазовагальный обморок могут быть кардиоингибирующего или вазодепрес-сорного типа). Знание различных триггеров имеет клиническое значение, так как их распознавание может быть подходом к диагностике обмороков:
• Триггерами вазовагальных обмороков (также известных как «обычные») являются эмоциональный или ортостатический стресс. Развитию обморока обычно предшествуют продромальные симптомы, указывающие на активацию ВНС, потливость, бледность, тошнота).
• Ситуационный обморок — это рефлекторный обморок, возникающий в определенных ситуациях. После нагрузки обмороки могут развиваться у молодых спортсменов (рефлекторный тип), а также у людей среднего и пожилого возраста (раннее проявление ВН до появления типичной ортостатической гипотонии).
• Особого обсуждения заслуживает обморок, опосредованный каротидным синусом. В редких случаях
триггерами его являются механические манипуляции на каротидных синусах. В большинстве случаев механический триггер отсутствует, а диагноз устанавливают на основании массажа каротидного синуса [8].
• Термин «атипичный обморок» используют в тех случаях, когда триггеры рефлекторного обморока неопределенны или вообще отсутствуют. Диагноз устанавливают путем сбора анамнеза и исключения других причин обморока (отсутствие органического заболевания сердца) или положительной тилт-пробы.
Классические вазовагальные обмороки обычно наблюдаются у молодых людей в виде изолированных эпизодов и отличаются от других типов обмороков. В пожилом возрасте они нередко сочетаются с сердечнососудистыми или неврологическими заболеваниями, которые могут сопровождаться ортостатической или постпрандиальной гипотонией. В последних случаях патологический процесс приводит к развитию рефлекторного обморока, который в основном связан с нарушением компенсаторных рефлексов при недостаточности вегетативной системы [9]. Сравнительная характеристика других состояний, вызывающих обмороки в положении стоя, приведена в табл. 5.
1.2.22. Ортостатическая гипотония и синдром непереносимости ортостаза
В отличие от рефлекторных обмороков, при ВН наблюдается хроническое нарушение симпатической эфферентной активности, которое сопровождается ухудшением вазоконстрикторного ответа. В положении стоя АД снижается и развиваются обморок или предобморочное состояние. Ортостатическая гипотония — это патологическое снижение систолического АД в положении стоя. С патофизиологической точки зрения перекрест между рефлекторным обмороком и недостаточностью вегетативной системы отсутствует, однако клинические проявления двух состояний часто сходные, что иногда затрудняет дифференциальный диагноз. «Непереносимостью ортостаза» называют симптомы, которые возникают в вертикальном положении в результате нарушения циркуляции. Они включают в себя обмороки, а также (1) головокружение и предобморочное состояние, (2) слабость, усталость, нарушение ориентации, (3) сердцебиения, потливость, (4) нарушения зрения (в том числе туман перед глазами, усиление яркости, туннельное зрение), (5) нарушение слуха (в том числе снижение слуха, потрескивание и шум в ушах), (6) боль в шее (в области затылка, шеи и плеча), нижней части спины или сердца [10,11]. Различные клинические синдромы непереносимости ортостаза перечислены в табл. 5. К ним относятся также формы рефлекторного обморока, при которых триггером служит ортостатический стресс.
• Классическая ортостатическая гипотония харак-
Рисунок 3. Начальная (слева) и классическая
ортостатическая гипотония (справа)
Слева: 1 7-летний юноша с жалобами на головокружение при вставании на фоне снижения АД. Гипотония достигает максимума через 7-10 с, после чего АД повышается
Справа: 47-летний мужчина с чистой ВН. АД начинает снижаться сразу после вставания до очень низких значений (через 1 мин) без существенного увеличения ЧСС [1 2,1 3]
теризуется снижением систолического АД>20 и диастолического АД>10 мм рт.ст. в течение 3 минут после перехода в положение стоя [1 2] (рис. 3). Она развивается у больных с чистой вегетативной недостаточностью, гиповолемией и другими формами недостаточности вегетативной системы.
• Ранняя ортостатическая гипотония характеризуется снижением АД более чем на 40 мм рт.ст. сразу после перехода в вертикальное положение [13]. Затем АД спонтанно и быстро нормализуется, поэтому гипотония и симптомы сохраняются короткое время (менее 30 с, рис. 3).
• Замедленная (прогрессирующая) ортостатическая гипотония нередко наблюдается у пожилых людей [14-16]. Ее связывают с возрастным нарушением компенсаторных рефлексов и уплотнением миокарда у пожилых пациентов, чувствительных к снижению пред-нагрузки [16]. Замедленная ортостатическая гипотония характеризуется медленным прогрессирующим снижением систолического АД после перехода в вертикальное положение. Отсутствие рефлекторной бра-дикардии (вагальной) позволяет дифференцировать ее от рефлекторного обморока. Однако после замедленной ортостатической гипотонии может развиться рефлекторная брадикардия, если АД снижается менее резко, чем у молодых людей (рис. 4).
• Синдром постуральной ортостатической тахикардии (СПОТ). У некоторых пациентов, в основном молодых женщин, наблюдаются ортостатические симптомы (но без обморока), которые сочетаются с резким
Рисунок 4. Рефлекторный обморок (смешанный), вызванный тилт-пробой, у 31-летнего (вверху) и 69-летнего (внизу) пациентов
Отмечается более быстрое снижение АД у молодого пациента [1 6]
увеличением ЧСС (более чем на 30 в минуту или более 1 20 в минуту) и нестабильностью АД [17]. СПОТ часто ассоциируется с синдромом хронической усталости. Механизмы его развития не установлены.
1.2.23. Кардиогенные обмороки (сердечно-сосудистые) Аритмии
Аритмии — это самые частые причины кардиоген-ных обмороков. Они вызывают нарушения гемодинамики, которые могут сопровождаться критическим снижением СВ и церебрального кровотока. Тем не менее, в развитие обморока могут вносить вклад различные факторы, включая ЧСС, тип аритмии (надже-лудочковая или желудочковая), функцию левого желудочка, положение тела и адекватность сосудистой компенсации. Последняя включает в себя барорецепторные нервные рефлексы, а также ответ на ортостатическую гипотонию, вызванную аритмией [18,19]. Независимо от роли подобных факторов, если аритмия является первичной причиной обморока, необходимо ее лечение.
При синдроме слабости синусового узла наблюдается его повреждение, которое сопровождается нарушением автоматизма или синоатриального проведения. В этой ситуации обморок развивается в результате эпизодов асистолии, которые связаны с остановкой синусового узла или синоатриальной блокадой. Подобные паузы чаще всего наблюдаются при внезапном прекращении предсердной тахиаритмии (синдром бради-тахикардии) [19].
Как правило, обмороки развиваются при тяжелых формах приобретенной атриовентрикулярной блокады (Мобитц II, полная блокада). В этих случаях сокращения сердца возникают за счет работы нижележащих (часто ненадежных) водителей ритма. Обморок развивается в результате задержки активности дополнительных водителей ритма. Кроме того, они характеризуются низким автоматизмом (25-40 в минуту). Брадикардия вызывает удлинение реполяризации и предрасполагает к развитию полиморфной желудочковой тахикардии, особенно по типу пируэт.
Обморок или предобморочное состояние наблюдаются в начале приступа пароксизмальной тахикардии до развития сосудистых компенсаторных механизмов [18,19]. Сознание обычно восстанавливается до прекращения приступа. Если гемодинамика остается неадекватной на фоне тахикардии, то сознание может не восстановиться. В этом случае речь идет не об обмороке, а об остановке сердца.
Брадиаритмии и тахиаритмии могут быть вызваны различными лекарственными средствами. Многие ан-тиаритмические препараты вызывают брадикардию за счет специфического эффекта на функцию синусового узла или атриовентрикулярное проведение. Обмороки могут наблюдаться при полиморфной желудочковой тахикардии по типу пируэт, особенно у женщин; эта аритмия развивается при лечении препаратами, удлиняющими интервал QT. Она особенно часто встречается у пациентов с синдромом удлиненного QT Удлинение этого интервала могут вызывать различные лекарства, в том числе антиаритмические средства, ва-зодилататоры, психотропные, антимикробные, неседативные антигистаминные средства и др. Наследственный синдром удлиненного интервала QT был достаточно хорошо изучен с помощью международного регистра. Значительно меньше данных имеется о лекарственном синдроме удлиненного интервала QT, что связано с отсутствием соответствующей базы данных. FDA получает сообщения только об 1 % серьезных нежелательных лекарственных реакций [20,21]. Учитывая разнообразие препаратов, вызывающих удлинение интервала QT и необходимость постоянного обновления имеющихся данных, члены рабочей группы рекомендуют обращаться за информацией на специальный сайт (www.qtdrugs.org).
Сердечно-сосудистые заболевания
Сердечно-сосудистые заболевания могут сопровождаться развитием обмороков, если сердце не способно обеспечить потребности организма в кровообращении. В табл. 4 перечислены основные сердечнососудистые заболевания, вызывающие обмороки. Возможность обморока вызывает особое беспокойство при наличии фиксированной или динамической обструкции кровотока из левого желудочка. В этом случае причиной обморока является неадекватный кровоток на фоне механической обструкции. Тем не менее, в некоторых ситуациях обморок развивается в результате не только снижения СВ, но и неадекватного рефлекса или ортостатической гипотонии. Например, при стенозе аортального отверстия причинами обмо-
рока могут быть снижение сердечного выброса, а также неадекватная рефлекторная вазодилатация и/или нарушение ритма сердца. Аритмии, особенно фибрилляция предсердий, являются частыми причинами обмороков. Таким образом, обморок может иметь муль-тифакториальное происхождение. Важность диагностики заболевания сердца как причины обмороков определяется необходимостью лечения основного заболевания (если это возможно).
(Окончание в следующем номере) Со списком литературы можно ознакомиться на сайте Европейского общества кардиологов http:www.escardio.org или запросить в издательстве по адресу: rpc@sticom.ru
ФОРУМЫ
КАРДИОЛОГИЯ: РЕАЛИИ И ПЕРСПЕКТИВЫ. ИТОГИ РОССИЙСКОГО НАЦИОНАЛЬНОГО КОНГРЕССА КАРДИОЛОГОВ
(По материалам конгресса О.В. Гайсёнок*, А.С. Лишута)
Успешно завершил работу Российский национальный конгресс кардиологов, проходивший с 6 по 8 октября 2009 г. в здании Президиума Российской Академии Наук.
Конгресс является ведущим национальным научным форумом кардиологов и специалистов смежных областей медицины, что обеспечивает высокий научный и образовательный уровень проводимых мероприятий.
Научная программа Конгресса включала пленарные заседания, симпозиумы, круглые столы научных сессий, школы, лекции, семинары, интерактивный симпозиум, дискуссионный клуб, совещание координаторов регистра ИБС, стендовую сессию и конкурс научных работ молодых ученых. В программе Конгресса нашли отражение последние научные достижения в области профилактики и лечения сердечно-сосудистых заболеваний (ССЗ), что вызвало огромный интерес у широкой медицинской общественности.
В работе конгресса приняли участие ведущие мировые эксперты в области кардиологии. Среди них можно отметить представителей Европейского общества кардиологов: проф. M. Komajda (Department of Cardiology, University Pierre Marie Curie, Paris and Pitie Salpetriere Hospital, Paris, France) с докладом «ХСН: решенные и нерешенные проблемы»; проф. F. Van de Werf (Department of Cardiology, University Hospitals Leuven, Belgium) с докладом «Оценка риска и рациональная терапия больных с ИМ с подъемом интервала ST»); проф. H.-H. Parv-ing (Department of Medical Endocrinology, Rigshospitalet, University Hospital of Copenhagen, Denmark) с докладом «Прямое ингибирование ренина — инновация или ещё один путь блокады РААС» и др. Впервые в работе Конгресса приняли участие представители Американской коллегии кардиологов (АСС).
*Автор, ответственный за переписку (Corresponding author): ovg.07@bk.ru Сведения об авторах:
Гайсенок Олег Владимирович, врач кардиолог отделения общей кардиологии Объединенной больницы с поликлиникой Управления делами Президента РФ. 119285 Москва, Мичуринский пр, 6
Лишута Алексей Сергеевич, к.м.н, ассистент кафедры госпитальной терапии №1 Московской медицинской академии им. И.М. Сеченова. 119991 Москва,
Большая Пироговская ул., 6
Большой интерес вызвали доклады в рамках симпозиума «Готовы ли мы на практике применить принципы доказательной медицины?». Проф. С.Ю. Марцевич отметил важность правильной трактовки данных проводимых исследований, так как в последующем на анализе именно их результатов основывается формирование клинических рекомендаций. Особенно это важно для практических врачей, которые будут использовать их в реальной практике. В качестве примера приведены исследования BEAUTIFUL (morBidity-mortality EvAlUaTion of the If inhibitor ivabradine in patients with CAD and left ventricULar dysfunction) и JUPITER (The Justification for the Use of Statins in Primary Prevention: An Intervention Trial Evaluating Rosuvastatin). В первом оглашенные результаты были получены не исходно, а лишь при разделении участников исследования на подгруппы и анализе результатов в них. Второе исследование проводилось у пациентов низкого риска и нетипичного для популяции в большинстве повышенного уровня С-РБ. Как следствие этого — нелогичный однозначный перенос полученных данных в целом на популяцию (о неоднозначной трактовке результатов исследования в своем комментарии отметил известный кардиолог и исследователь S. Jusuf). В настоящее время накоплен большой опыт применения и проведения исследований по известным препаратам, нужно только правильно его использовать.
Привлекают внимание и доклады по комбинированным препаратам. Применение фиксированных комбинаций обеспечивает удобство для пациентов и большую приверженность их лечению, в связи с чем они должны занять в будущем доминирующее положение в медицинской практике. Интересные данные получены в исследовании TIPS (The Indian Polycap Study), в котором изучался «Polycap» (комбинированный препарат из 5 составляющих — доказанных дженерических препаратов атенолол + рамиприл + гидрохлортиазид + аспирин + симвастатин). Подтверждены безопасность данного препарата и быстрое достижение целевых точек, что важно для практикующего врача.
Профилактика сердечно-сосудистых заболеваний, особенно в контексте фармакопрофилактики, когда препараты назначаются еще здоровому человеку, — это очень интересный вопрос. К тому же, это социальная
проблема, требующая отдельного изучения, исследований, опросов врачей и пациентов. С.Н. Толпыгина в своем докладе обратила внимание на исследования, проводимые в РФ. Создан регистр российских исследований, проведенных за последние годы — всего 87 исследований (http://www.synrg-pharm.com/arti-cle31 .htm). Своеобразный дизайн исследований и отсутствие адекватной рандомизации послужили ограничением для включения ряда исследований в регистр. Международных исследований, в которых принимала участие Россия, к настоящему моменту насчитывается около 700, но отдельная выборка пациентов из России и анализ этих подгрупп не проводился. В связи с этим представляется затруднительным переносить их данные на нашу действительность. Как всегда интересным было выступление проф. В.В. Якусевича, в котором было уделено внимание тому, что зачастую отечественные врачи обладают не объективной, а субъективной, часто некорректной трактовкой исследований, которую представляют им фармацевтические копании. В случаях, когда в изначально запланированном исследовании не получено убедительных данных, начинается «размывание» исследования, разделение по подгруппам. Таких примеров немало — можно поискать их, обратившись на сайт FDA. Стоит обратить внимание на недостоверность небольших исследований: бывало, что попытки провести равнозначные исследования в группах, в несколько раз больших по числу пациентов, приводили к абсолютно противоположным результатам (например, Praise I и II, Elite I и II). Некорректным является также сравнение исследований с разным дизайном и разным количеством включенных пациентов. Недостаточно исследований проводится с участием пожилых пациентов, а пациенты с онкологическими заболеваниями, повышением печеночных ферментов, алкогольной зависимостью и другими проблемами вовсе не включаются в исследования. Этим пациентам тоже необходимо лечение. Много еще нерешенных вопросов стоит перед практикующими врачами и врачами-исследователями. Однако важно помнить принципы Хельсинкской декларации: «Интересы человека превыше интересов науки и общества».
Немалый интерес вызвал доклад об исследовании «Здоровье и образование врача», целями которого являлись выявление факторов риска у врачей, оценка информированности врачей о своих ССЗ, знание врачами международных клинических рекомендаций и их соблюдение. Из 247 врачей (кардиологи и терапевты), средний возраст которых составлял 43 года, 50% не знали свой уровень холестерина, многие курили и имели избыточный вес, 30% страдали артериальной гипертонией. Как следствие для обсуждения был предложен вопрос: если сам врач не лечится — как он будет лечить
других? Этот вопрос, по-видимому, многих заставил задуматься.
На лекции «Уроки исследований со статинами: где грань пользы и риска?» М.Г. Бубнова напомнила слушателям, что уровень ХС ЛПНП является независимым фактором риска ССЗ, а достижение его целевого уровня является первичной целью лечения. В первую очередь, назначение статинов показано пациентам высокого риска. Каждый пациент с сахарным диабетом должен получать статины. Пациентам старших возрастных групп также показана терапия статинами. Из новых положительных эффектов терапии статинами отмечено доказанное снижение риска тромбоэмболических осложнений. Отражено и терапевтическое значение высокой дозы статинов. При этом, однако, не следует забывать о гепатотоксичности, которая напрямую связана с увеличением дозы препарата.
6 октября состоялся круглый стол «Интервенционная кардиология 2009», в котором принимали участие представители секции интервенционной секции ВНОК и РНОИК (Российского Научного Общества Интервенционных Кардиоангиологов). Первый доклад -«Стенты, выделяющие лекарства, в реальной практике. Кому, куда и сколько?» — сделал проф. А.Н. Самко. Он упомянул о первых данных по отдаленным тромбозам стентов, выделяющих лекарства (СВЛ), полученных в 2006 г. Стенты, выделяющие лекарства, должны устанавливаться по показаниям, т.к. в реальной жизни риск рестеноза и тромбоза может быть выше, чем в исследованиях. В докладе также упомянуты исследования Paseo (PaclitAxel or Sirolimus-Eluting Stent Versus Bare Metal Stent in Primary Angioplasty) и Syntax (TAXUS Drug-Eluting Stent Versus Coronary Artery Bypass Surgery for the Treatment of Narrowed Arteries). В завершившемся исследовании PASEO показаны безопасность и преимущества СВЛ среди пациентов с инфарктом миокарда с элевацией ST, перенесших первичную ангиопластику за 2-летний период наблюдения. Слушатели узнали и о том, что в РФ зарегистрированы недорогие стенты китайского производства, которые в настоящее время апробируются в г. Иваново. Отсутствие четкого ответа на упомянутые в названии доклада вопросы послужило причиной для дискуссии, инициатором которой явился Председатель РНОИК З.А. Кавтеладзе. Основной ответ, полученный в ходе дискуссии, — проблема выбора пациентов для постановки стентов касается, в первую очередь, пациентов пожилого возраста. Наличие большого числа сопутствующих заболеваний, как правило, увеличивает риск коронарных вмешательств, необходимость в которых может возникнуть с возрастом. Как следствие, это послужит причиной для отмены ан-титромбоцитарных препаратов и увеличит риск тромбоза стента. Интересным был также доклад А.М. Ба-бунашвили, посвященный вопросу необходимости
реканализации и стентирования хронических окклюзий коронарных артерий. Положительный ответ на этот вопрос подтверждается тем, что данные мероприятия: 1) тормозят ремоделирование сердца; 2) способствуют «электрической» стабильности миокарда (т.е. уменьшению риска развития нарушений ритма сердца); 3) увеличивают толерантность к последующим ишемическим событиям; 4) поддерживают кровоснабжение при развитии окклюзий других коронарных артерий за счет коллатералей; 5) улучшают выживаемость (особенно при хронической окклюзии ПМЖА, наличие которой увеличивает риск смерти). В докладе отражена важная роль мультиспиральной компьютерной томографии, так как успех процедуры реканализации связан с оценкой плотности атеросклеротической бляшки в месте окклюзии. Наглядно был представлен опыт процедур с использованием методики ретроградной реканализации хронической окклюзии коронарных артерий, особенно тем пациентам, которым не показано проведение коронарного шунтирования. При отсутствии визуализации дистального русла не стоит проводить попыток реканализации, т.к. манипуляции, как правило, безуспешны, а риски осложнений довольно высоки (это также может быть заранее диагностировано при помощи мультиспиральной КТ). Актуальными были вопросы, возникшие при обсуждении ситуации рестеноза и тромбоза стентов, выделяющих лекарства: каковы перспективы выполнения коронарного шунтирования при необходимости его выполнения? Проведение его возможно, но, безусловно, сопряжено с техническими сложностями. В связи с этим были упомянуты работы по разработке «рассасывающихся» стентов.
В докладе «Осложнения в клинической практике чрескожного коронарного вмешательства» обращено внимание на редкое осложнение — контрастиндуци-рованную нефропатию. Последняя развивается через
1 -2 дня и характеризуется повышением уровня креа-тинина на 25%. Разрешается осложнение через 7-10 дней, но в 1% случаев пациенты остаются на гемодиализе. В профилактике этого осложнения важно оценивать основной его фактор риска — наличие хронической почечной недостаточности и степень её выраженности.
В следующем докладе обсуждалась тема «Нерешенные вопросы чрескожного коронарного вмешательства». Что в ближайшем будущем мы будем рекомендовать пациентам после чрескожного коронарного вмешательства? В исследовании PLATO (A Study of Platelet Inhibition and Patient Outcomes) подтверждены преимущества нового антитромбоцитарного препарата тикагрелора, который по сравнению с клопидогрелом имел меньше случаев тромбоза стента. В исследовании ^rrent Oasis 7 (Clopidogrel optimal loading dose Usage to Reduce Recurrent EveNTs/Optimal Antiplatelet Strate-
gy for InterventionS) подтверждены преимущества вдвое большей, чем принято в настоящее время, дозы клопидогрела после чрескожного коронарного вмешательства. Кроме того, обсуждались предположения
о снижении эффективности антитромбоцитарных средств при совместном применении с ингибиторами протонной помпы по данным некоторых публикаций. Чтобы избежать «спекуляций» по данному поводу и в целом — с целью профилактики возникновения данной ситуации — всех плановых пациентов перед чрескожным коронарным вмешательством стоит направлять на ЭГДС, и при необходимости заблаговременно назначать соответствующее лечение.
В этот же день состоялся симпозиум «Современные возможности диагностики и лечения нарушений ритма». Но, к сожалению, симпозиум был «обезглавлен» отсутствием одного из его председателей — А.Ш. Ре-вишвили. Поэтому не удалось услышать ожидаемый доклад о современном состоянии и перспективах развития интервенционной аритмологии в России. На симпозиуме обсуждались традиционные методы и современные стратегии лечения нарушений ритма: медикаментозная антиаритмическая и антикоагулянтная терапия.
На другом симпозиуме — «Стратегия медикаментозного воздействия на риск сердечно-сосудистых осложнений» — обсуждались клинические и экономические аспекты лечения кардиологических пациентов. Последние особенно актуальны в период экономического кризиса, когда мы задумываемся не только над тем, что мы назначаем, но и сколько это стоит. В этом контексте не стоит забывать о том, что нельзя автоматически переносить данные, полученные в исследованиях с оригинальными препаратами, на дженерики. Врачам в этих случаях необходимо основываться на данных исследований биоэквивалентности этих препаратов.
Несколько менее популярны были доклады в рамках симпозиума «Генетические подходы к определению риска тромботических осложнений и оптимизации терапии». Скорее всего, это было связано с низкой практической ценностью приложения этих интересных данных в реальной работе практикующих врачей. Описанные случаи генных мутаций, определяющие склонность к тромбофилиям, встречаются в популяции не так часто, чтобы рекомендовать их для тотального скрининга, и тем более сами по себе не являются прямым показанием для назначения профилактической антикоагулянтной терапии.
Доклад проф. А.Б. Добровольского дополнил данные об известных факторах риска: фибриногене и Д-димере. В исследовании Scotish Heart Health Study, включавшем более 5 тысяч человек, подтверждена роль фибриногена как фактора риска ССЗ. А Д-димер яв-
ляется фактором риска [>0,5] повторных венозных тромбоэмболий после перенесенного тромбоза в отсутствие приема антикоагулянтов.
Для большинства практикующих врачей, посетителей конгресса, был интересным симпозиум «Modus Vivendi et Status Praesent» (председатель — проф. С.А. Шальнова). На симпозиуме прозвучал доклад проф. Г.П. Арутюнова о бесспорном вреде курения, у которого «альтернативы нет» по своему вкладу в развитие не только ССЗ, но и онкологических заболеваний. Подводя итоги докладу С.Р. Гиляревского «Алкоголь. Мифы и реальность», можно сказать, что, с точки зрения доказательной медицины, положительный эффект от алкоголя в плане профилактики развития ССЗ, строго говоря, не доказан, и это является всего лишь гипотезой. По мнению экспертов ESC, если человек не употребляет алкоголь, однозначно не стоит ему его рекомендовать, т.к. нельзя предвидеть риск развития злоупотребления им. Не обошли вниманием и гиподинамию. В своем докладе С.В. Недогода (Волгоград) напомнил, что «движение — это жизнь». Он привел интересные факты: полезным может быть не только подъем по лестнице, но и спуск, который составляет 75% энергозатрат от подъема. Доказано, что адекватная физическая активность снижает риск не только ССЗ, но также снижает риск диабета и когнитивных нарушений. Гиподинамия же, напротив, повышает риск не только ССЗ, метаболических нарушений, ожирения, но также и рака кишечника.
Полезным оказался и симпозиум «Бета-блокаторы», прошедший также 7 октября. Доказаны антиатеро-склеротические эффекты бета-блокаторов (BCAPS, ELIVA). По данным ряда исследований, при стабильном течении стенокардии предпочтительнее медикаментозное лечение, чем инвазивная стратегия, однако даже в США далеко не все пациенты получают адекватную терапию и в последующем придерживаются её. Положительные эффекты от терапии можно получить даже тогда, когда есть относительные противопоказания для бета-блокаторов. Целесообразно придерживаться международных рекомендаций: терапевтическая доза метопролола у больных ИБС составляет 100 мг/сутки с последующим титрованием до 200 мг/сутки. Именно эта доза доказала позитивное влияние на риск ряда сердечно-сосудистых осложнений. При этом будет достигнут адекватный контроль ЧСС — будет уменьшено количество приступов стенокардии. Нерациональным является назначение бета-блокаторов в меньших дозах.
В докладе проф. H.-H. Parving (Дания) на симпозиуме «Блокада РААС: неопровержимые доказательства и открывающиеся перспективы» обсуждалась роль нового класса препаратов — прямых ингибиторов ренина. Поиск оптимальной блокады РААС, которая играет цент-
ральные роли в формировании сердечно-сосудистого континуума, может позволить разорвать этот порочный круг. Многие из уже известных препаратов влияют на эту систему: ингибиторы АПФ, блокаторы рецепторов ангиотензина II (БРА), бета-блокаторы. Но все они, а также антагонисты кальция и диуретики, способны привести к повышению активности ренина плазмы, что связано с повышением риска сердечнососудистых осложнений. В связи с этим воздействие прямых ингибиторов ренина (и в частности алискирена) на самые начальные звенья этой цепи (РААС) представляется очень перспективным. В исследовании AVOID (Aliskiren in the eValuation of prOteinuria In Diabetes) доказано уменьшение степени протеинурии (независимый фактор риска смертности при диабете 2-го типа) на фоне приема алискирена у больных сахарным диабетом 2-го типа с нарушением функции почек (СКФ<60мл/мин) и повышением уровня креати-нина (>176мг/дл). Эффект совместного приема алискирена и ирбесартана оказался более выраженным, чем у каждого препарата по отдельности. Но каково влияние прямых ингибиторов ренина на прогноз? У препаратов этой группы нет такой доказательной базы, как у ингибиторов АПФ и БРА, однако дальнейшие исследования должны открыть нам новые перспективы по применению прямых ингибиторов ренина в лечении ССЗ.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
В последний день Конгресса перед проведением Пленарного заседания в Большом зале Президиума РАН состоялся симпозиум «Кардиология 2008: сбывшиеся надежды и разочарования». Проф. Ж.Д. Кобалава напомнила о позициях тиазидных диуретиков и комбинаций с ними. По данным исследования ACCOMPLISH (Avoiding Cardiovascular Events in Combination Therapy in Patients Living with Systolic Hypertension), использование их в терапии артериальной гипертонии является эффективным. Также были представлены интересные данные об использовании «аппаратных» методов (Rheos) в лечении резистентной АГ. Специальный аппарат имплантировался в каротидную зону, что приводило к восстановлению нормальной функции барорецепторов, и как следствие — нормализации АД. Исследование HYVET (The Hypertension in the Very Elderly Trial) в очередной раз подтвердило, что лечение никогда не поздно начинать, в том числе и для пациентов старше 80 лет, которым оно необходимо.
В докладе проф. В.Ю. Мареева прозвучали интересные статистические данные о том, что развитие медицины позволяет снижать ежегодно риск смерти от ХСН на 6%, а от рака — на 1 -2%. Многие препараты, на которые возлагались надежды, не подтвердили своей эффективности по данным исследований (в т.ч. «аквадиуретик» токватан и некоторые другие). В исследовании REVERSE (REsynchronization reVErses Re-
modeling in Systolic Left vEntricular dysfunction) получены данные о снижении смертности на 62% у больных ХСН при использовании 3-камерных синхронизирующих устройств. Использование эффекта «импеданса» позволяет передавать на принимающий портативный прибор информацию о риске развития отека легких за
1 5 дней до его развития и рекомендует пациенту обратиться к врачу.
Следующий доклад был посвящен использованию антиагрегантов и антикоагулянтов в лечении пациентов с острым коронарным синдромом для профилактики инсульта при фибрилляции предсердий. О.В. Аверков представил данные о новых препаратах и последних исследованиях. Преимущества нового перо-рального антикоагулянта дабигатрана в сравнении с вар-фарином подтверждены в исследовании RELY (Randomized Evaluation of Long Term Anticoagulant Therapy), а нового антиагреганта тиклагрелора перед клопидо-грелом при неотложных чрескожных коронарных вмешательствах у пациентов с острым коронарным синдромом — в исследовании PLATO (A Study of Platelet Inhibition and Patient Outcomes).
В докладе С.В. Виллевальде, посвященном профилактике атеросклероза, озвучены данные мета-анализа и исследования ААА (The Aspirin for Asymptomatic Atherosclerosis) о том, что назначение ацетилсалициловой кислоты у бессимптомных пациентов с атеросклерозом неоправданно. Прозвучали упоминания о новых препаратах из группы статинов (питавастатин) и фенофиброевой кислоты, также о новом комбинированном гиполипидемическом препарате (комбинация розувастатина и фибрата).
В заключение прозвучал доклад председателя симпозиума В.С. Моисеева о кардиомиопатиях. Интересными представляются сведения о стресс-кардиомио-патии, которая, как правило, развивается у женщин, а провоцирующим фактором является эмоциональный или физический стресс. Клинические проявления при этом имитируют инфаркт миокарда, а при эхокар-диографии отмечается преходящая дисфункция левого желудочка и интактные коронарные артерии — при ко-ронарографии.
Не остались без внимания и молодые исследователи. В конкурсе научных работ молодых ученых по специальности кардиология приняли участие 46 человек из медицинских учреждений и вузов России и стран СНГ
(Беларуси, Украины, Молдовы).
В рамках Конгресса проходила выставка отечественных и зарубежных лекарственных средств, изделий медицинского назначения, современных информационных технологий и специализированных изданий. Ее уникальность определяется тесной связью с научной программой Конгресса, возможностью не только ознакомиться с новейшими препаратами, но и получить объективную информацию о клинической эффективности новых лекарств на симпозиумах, дискуссиях, семинарах, лекциях.
В рамках Конгресса в очередной раз прошли образовательные школы: «Липидная школа» (лекции читали ведущие специалисты в этой области — это проф. В.В. Кухарчук, проф. Н.В. Перова, проф. Г.А. Коновалов и др)., а также школы по клинической электрокардиографии и неотложной кардиологии.
На заключительном пленарном заседании были представлены для утверждения следующие национальные рекомендации для практических врачей:
• «Российские рекомендации по антитромботической терапии при стабильных проявлениях атеросклероза»;
• «Российские рекомендации по диагностике и лечению метаболического синдрома. Второй пересмотр»;
• «Рекомендации по рациональной фармакотерапии больных сердечно-сосудистыми заболеваниями»;
• «Российские рекомендации по диагностике и лечению нарушений липидного обмена. Четвертый пересмотр»;
• «Диагностика и лечение сердечно-сосудистых заболеваний при беременности»;
• «Наследственные нарушения соединительной ткани в кардиологии»
В заключение хочется отметить, что Российский национальный конгресс кардиологов остается знаковым событием в жизни российских врачей, в первую очередь терапевтов и кардиологов. Конгресс позволяет им быть не только в курсе последних исследований и новостей в медицине, но и повышать свой образовательный уровень.
Поступила 15.10.2009 Принята 02.1 1.2009
Обморок (синкопе) — временная утрата сознания, обусловленная транзиторной общей гипоперфузией головного мозга. Клиника синкопе складывается из предвестников (нехватка воздуха, «дурнота», туман или «мушки» перед глазами, головокружение), периода отсутствия сознания и восстановительной стадии, в которой сохраняется слабость, гипотония, головокружение. Диагностика синкопальных состояний основывается на данных тилт-теста, клинических и биохимических анализов, ЭКГ, ЭЭГ, УЗДГ экстракраниальных сосудов. В отношении пациентов с обмороками, как правило, применяется дифференцированная терапия, направленная на устранение этиопатогенетических механизмов развития пароксизмов. При отсутствии убедительных данных о генезе синкопе осуществляется недифференцированное лечение.
Общие сведения
Обморок (синкопальное состояние, синкопе) ранее расценивался как транзиторная потеря сознания с утратой постурального тонуса. Действительно, именно расстройство мышечного тонуса приводит к падению человека при обмороке. Однако под такое определение подходят многие другие состояния: различные виды эпиприступов, гипогликемия, ЧМТ, ТИА, острая алкогольная интоксикация и пр. Поэтому в 2009 году было принято другое определение, трактующее обморок как транзиторную утрату сознания, вызванную общей церебральной гипоперфузией.
По обобщенным данным до 50% людей хотя бы 1 раз в течение своей жизни перенесли обморок. Как правило, первый эпизод синкопе приходится на период 10-30 лет, с пиком в пубертатном возрасте. Популяционные исследования указывают на то, что частота синкопальных состояний увеличивается с возрастом. У 35% пациентов повторный обморок возникает в течение трех лет после первого.
Глобальная преходящая церебральная ишемия, обуславливающая обморок, может иметь самые различные причины как неврогенного, так соматического характера. Разнообразие этиопатогенетических механизмов синкопе и его эпизодический характер объясняет возникающие у врачей значительные трудности в диагностике причин и выборе лечебной тактики при обмороке. Вышесказанное подчеркивает междисциплинарную актуальность данной проблемы, требующую участия специалистов в области неврологии, кардиологии, травматологии.
Обморок (синкопе)
Причины возникновения обморока
В норме кровоток по мозговым артериям оценивается в пределах 60-100 мл крови на 100 г мозгового вещества в минуту. Его резкое снижение до 20 мл на 100 г в минуту вызывает обморок. Факторами, вызывающими внезапное снижение объема крови, поступающей в церебральные сосуды, могут выступать: уменьшение сердечного выброса (при инфаркте миокарда, массивной острой кровопотери, тяжелой аритмии, желудочковой тахикардии, брадикардии, гиповолемии вследствие профузной диареи), сужение просвета питающих мозг артерий (при атеросклерозе, окклюзии сонных артерий, сосудистом спазме), дилатация сосудов, быстрое изменение положения тела (т. н. ортостатический коллапс).
Изменение тонуса (дилатация или спазмирование) питающих мозг сосудов зачастую носит нейрорефлекторный характер и является ведущей причиной синкопе. Подобный обморок может спровоцировать сильное психоэмоциональное переживание, боль, раздражение каротидного синуса (при кашле, глотании, чихании) и блуждающего нерва (при отоскопии, гастрокардиальном синдроме), приступ острого холецистита или почечной колики, тройничная невралгия, невралгия языкоглоточного нерва, приступ вегето-сосудистой дистонии, передозировка некоторых фармпрепаратов и др.
Другим механизмом, провоцирующим обморок, является снижение оксигенации крови, т. е. снижение содержания кислорода в крови при нормальном ОЦК. Синкопе такого генеза может наблюдаться при болезнях крови (железодефицитной анемии, серповидно-клеточной анемии), отравлении угарным газом, заболеваниях органов дыхания (бронхиальной астме, обструктивном бронхите). Вызвать обморок может также уменьшение содержания в крови СО2, что часто наблюдается при гипервентиляции легких. По некоторым данным, около 41% приходится на обморок, этиологию которого так и не удается установить.
Классификация обмороков
Попытки систематизации различных типов обморока привели к созданию нескольких классификаций. В основе большинства из них лежит этиопатогенетический принцип. К группе нейрогенных обмороков относят вазовагальные состояния, в основе которых лежит резкая вазодилатация, и ирритативные (синдром каротидного синуса, обмороки при языкоглоточной и тройничной невралгиях). К ортостатическим синкопе принадлежат обмороки, обусловленные вегетативной недостаточностью, снижением ОЦК, медикаментозно-индуцированная ортостатическая гипотония. Обморок кардиогенного типа возникает вследствие сердечно-сосудистых заболеваний: гипертрофической кардиомиопатии, стеноза легочной артерии, аортального стеноза, легочной гипертензии, миксомы предсердий, инфаркта миокарда, клапанных пороков сердца. Аритмогенный обморок провоцируется наличием аритмии (АВ-блокады, тахикардии, СССУ), сбоем в работе электрокардиостимулятора, побочным действием антиаритмиков. Выделяют также цереброваскулярный (дисциркуляторный) обморок, связанный с патологией сосудов, кровоснабжающих церебральные структуры. Обмороки, триггерный фактор которых не удалось установить, относят в группу атипичных.
Клиническая картина обморока
Максимальная продолжительность синкопального состояния не превышает 30 минут, в большинстве случаев обморок длится не более 2-3 минут. Несмотря на это, в течении обморока явно прослеживается 3 стадии: пресинкопальное состояние (период предвестников), собственно обморок и постсинкопальное состояние (период восстановления). Клиника и продолжительность каждой стадии весьма вариабельны и зависят от патогенетических механизмов, лежащих в основе обморока.
Пресинкопальный период длится несколько секунд или минут. Он описывается пациентами как чувство дурноты, резкой слабости, головокружения, нехватки воздуха, затуманивания зрения. Возможна тошнота, мелькание точек перед глазами, звон в ушах. Если человек успевает сесть, опустив голову, или лечь, то потери сознания может не произойти. В противном случае нарастание указанных проявлений заканчивается утратой сознания и падением. При медленном развитии обморока пациент, падая, удерживается за окружающие предметы, что позволяет ему избежать травмирования. Быстро развивающееся синкопальное состояние может привести к серьезным последствиям: ЧМТ, перелому, травме позвоночника и т. п.
В период собственно обморока отмечается различная по своей глубине утрата сознания, сопровождающаяся поверхностным дыханием, полным мышечным расслаблением. При осмотре пациента в период собственно обморока наблюдается мидриаз и замедленная реакция зрачков на свет, слабое наполнение пульса, артериальная гипотония. Сухожильные рефлексы сохранны. Глубокое расстройство сознания при обмороке с выраженной церебральной гипоксией может протекать с возникновением кратковременных судорог и непроизвольного мочеиспускания. Но подобный единичный синкопальный пароксизм не является поводом для диагностирования эпилепсии.
Постсинкопальный период обморока, как правило, длится не более нескольких минут, однако может продолжаться 1-2 часа. Наблюдается некоторая слабость и неуверенность движений, сохраняется головокружение, пониженное АД и бледность. Возможна сухость во рту, гипергидроз. Характерно, что пациенты хорошо припоминают все, что происходило до момента потери сознания. Эта особенность дает возможность исключить ЧМТ, для которой типично наличие ретроградной амнезии. Отсутствие неврологического дефицита и общемозговых симптомов позволяет дифференцировать обморок от ОНМК.
Клиника отдельных типов обморока
Вазовагальный обморок — наиболее частый тип синкопального состояния. Его патогенетический механизм состоит в резкой периферической вазодилатации. Триггером приступа может выступать продолжительное стояние, пребывание в душном месте, перегрев (в бане, на пляже), избыточная эмоциональная реакция, болевой импульс и т. п. Вазовагальное синкопальное состояние развивается только в вертикальном состоянии. Если пациенту удается лечь или сесть, выйти из душного или жаркого помещения, то обморок может окончиться на пресинкопальной стадии. Для вазовагального типа синкопе характерна выраженная стадийность. Первая стадия длится до 3-х мин, за которые пациенты успевают сообщить окружающим, что им «плохо». Стадия собственно обморока продолжается 1-2 мин, сопровождается гипергидрозом, бледностью, мышечной гипотонией, падением АД с нитевидным пульсом при нормальной ЧСС. В постсинкопальной стадии (от 5 мин до 1 ч) на первый план выходит слабость.
Цереброваскулярный обморок зачастую возникает при патологии позвоночника в шейном отделе (спондилоартрозе, остеохондрозе, спондилезе). Патогномоничным триггером этого типа обморока является резкий поворот головой. Происходящее при этом сдавление позвоночной артерии ведет к внезапной мозговой ишемии, влекущей за собой утрату сознания. На пресинкопальной стадии возможны фотопсии, шум в ушах, иногда — интенсивная цефалгия. Собственно обморок характеризуется резким ослаблением постурального тонуса, что сохраняется в постсинкопальной стадии.
Ирритативный обморок развивается как следствие рефлекторной брадикардии при раздражении блуждающего нерва импульсами из его рецепторных зон. Появление таких обмороков может наблюдаться при ахалазии кардии, язвенной болезни 12-п кишки, гиперкинезии желчных путей и др. заболеваниях, сопровождающихся формированием аномальных висцеро-висцеральных рефлексов. Каждый вид ирритативного обморока имеет свой триггер, например, специфический приступ боли, глотание, проведение гастроскопии. Данный тип синкопального состояния характеризуется коротким, всего несколько секунд, периодом предвестников. Сознание отключается на 1-2 мин. Постсинкопальный период зачастую отсутствует. Как правило, отмечаются повторные стереотипные обмороки.
Кардио- и аритмогенный обморок наблюдается у 13% пациентов с инфарктом миокарда. В таких случаях синкопе является первым симптомом и серьезно осложняет диагностику основной патологии. Особенностями являются: возникновение независимо от положения человека, наличие симптомов кардиогенного коллапса, большая глубина утраты сознания, повторение синкопального пароксизма при попытке больного встать после первого обморока. Синкопальные состояния, входящие в клинику синдрома Морганьи–Эдемса–Стокса, характеризуются отсутствием предвестников, невозможностью определить пульс и сердцебиение, бледностью, доходящей до синюшности, началом восстановления сознания после появления сердечных сокращений.
Ортостатический обморок развивается только во время перехода из горизонтальной позиции в вертикальное положение. Наблюдается у гипотоников, лиц с вегетативной дисфункцией, пожилых и ослабленных больных. Обычно такие пациенты указывают на неоднократные случаи головокружения или «затуманивания» при резкой перемене положения тела. Зачастую ортостатический обморок не является патологическим состоянием и не требует дополнительного лечения.
Диагностика
Тщательный и последовательный опрос пациента, направленный на выявление спровоцировавшего обморок триггера и анализ особенностей клиники синкопального состояния, позволяет врачу установить тип обморока, адекватно определить необходимость и направление диагностического поиска стоящей за синкопе патологии. При этом первоочередным является исключение ургентных состояний, которые могут манифестировать обмороком (ТЭЛА, острой ишемии миокарда, кровотечения и пр.). На втором этапе устанавливают, не является ли синкопе проявлением органического заболевания головного мозга (аневризмы церебральных сосудов, внутримозговой опухоли и т. п.). Первичный осмотр пациента проводят терапевт или педиатр, невролог. В дальнейшем может потребоваться консультация кардиолога, эпилептолога, эндокринолога, психиатра и др. узких специалистов.
Из лабораторных методов в диагностике генеза синкопе помогают общий анализ мочи и крови, исследование газового состава крови, определение сахара крови, проведение глюкозо-толерантного теста, биохимический анализ крови. В план обследования пациентов с синкопальными состояниями обычно входят: ЭКГ, ЭЭГ, РЭГ, Эхо-ЭГ, УЗДГ экстракраниальных сосудов. При подозрении на кардиогенный характер обморока дополнительно назначают УЗИ сердца, фонокардиографию, суточное мониторирование ЭКГ, нагрузочные пробы. Если предполагают органическое поражение мозга, то проводят МСКТ или МРТ головного мозга, МРА, дуплексное сканирование или транскраниальную УЗДГ, рентгенографию позвоночника в шейном отделе.
В диагностике синкопальных состояний неопределенного генеза широкое применение нашел тилт-тест, позволяющий определить механизм возникновения синкопе.
Первая помощь при обмороке
Первостепенным является создание условий, способствующих лучшей оксигенации головного мозга. Для этого пациенту придают горизонтальное положение, ослабляют галстук, расстегивают ворот рубашки, обеспечивают приток свежего воздуха. Брызгая в лицо пациента холодной водой и поднося к носу нашатырный спирт, пытаются вызвать рефлекторное возбуждение сосудистого и дыхательного центров. При тяжелом синкопе со значительным падением АД, если выше перечисленные действия не возымели успеха, показано введение симпатикотоников (эфедрина, фенилэфрина). При аритмии рекомендованы антиаритмики, при остановке сердца — введение атропина и непрямой массаж сердца.
Лечение пациентов с обмороками
Терапевтическая тактика у больных с синкопе делиться на недифференцированное и дифференцированное лечение. Недифференцированный подход является общим для всех типов синкопальных состояний и особенно актуален при неустановленном генезе обморока. Основными его направлениями являются: снижение порога нейрососудистой возбудимости, повышение уровня вегетативной устойчивости, достижение состояния психической уравновешенности. Препаратами 1-го ряда в лечении обмороков выступают b-адреноблокаторы (атенолол, метопролол). При наличие противопоказаний к назначению b-адреноблокаторов применяют эфедрин, теофиллин. К препаратам 2-го ряда относятся ваголитики (дизопирамид, скополамин). Возможно назначение вазоконстрикторов (этафедрина, мидодрина), ингибиторов захвата серотонина (метилфенидата, сертралина). В комбинированном лечении используют различные седативные препараты (экстракт корня валерианы, экстракт мяты лимонной и мяты перечной, эрготамин, эрготоксин, экстракт белладонны, фенобарбитал), иногда — транквилизаторы ( оксазепам, медазепам, феназепам).
Дифференцированная терапия обморока выбирается в соответствии с его типом и клиническими особенностями. Так, терапия обморока при синдроме каротидного синуса основана на применении симпато- и холинолитиков. В тяжелых случаях показано хирургическая денервация синуса. Основным в лечении обморока, связанного с тройничной или языкоглоточной невралгией, является применение антиконвульсантов (карбамазепина). Вазовагальный обморок лечиться преимущественно в рамках недифференцированной терапии.
Повторяющиеся ортостатические синкопе требуют мероприятий, направленных на ограничение объема крови, депонирующегося в нижней части тела при переходе в вертикальное положение. Для достижения периферической вазоконстрикции назначают дигидроэрготамин и a-адреномиметики, для блокирования вазодилятации периферических сосудов — пропранолол. Пациенты с кардиогенным обмороком курируются кардиологом. При необходимости решается вопрос об имплантации кардиовертера-дефибриллятора.
Следует отметить, что во всех случаях синкопе лечение пациентов обязательно включает терапию сопутствующих и причинных заболеваний.
подготовлено автором сайта по материалам
Guidelines for the diagnosis аnd management of syncope (version 2009)
The Task Force for the Diagnosis and Management of Syncope
of the European Society of Cardiology (ESC)
Определение
Синкопальное состояние (синкопе, обморок) — эпизод временной потери сознания вследствие общей гипоперфузии головного мозга. Для синкопе характерны острое начало, быстрый самостоятельный регресс симптомов.
Термин «коллапс» обозначает резкое снижение артериального давления, при этом, потеря сознания не обязательна. В ряде случаев, коллапс может быть причиной обмороков.
Для обозначения обоих состояний в МКБ-10 используется рубрика R55 Обморок [синкопе] и коллапс.
МКБ-10 выделяются следующие виды обморочных состояний («Неотложная терапия», 2004г. »» №1-2 (16-17), А.Л.Верткин, О.Б.Талибов):
- психогенный обморок (F48.8);
- синокаротидный синдром (G90.0);
- тепловой обморок (T67.1);
- ортостатическая гипотензия (I95.1), в т.ч. неврогенная (G90.3) и
- приступ Стокса-Адамса (I45.9).
Клиника
В клиническую картину отдельных видов синкопе входит продромальный период с различными симптомами: головокружение, общая слабость, головокружение и зрительные нарушения, указывающими на последующее развитие синкопе. Однако, часто синкопы развиваются без предвестников.
Обычно, синкопы кратковременные, в 90% случаев продолжительность составляет 5-22 с. Однако, в ряде случаев, приступы имеют большую продолжительность — до нескольких минут.
- До 90% случаев синкопальных состояний длящихся более полуминуты сопровождаются клоническими
- судорогами.
- Функции тазовых органов обычно контролируются,
- Пульс слабый,
- Артериальное давление понижено,
- Дыхание почти незаметно.
(Алгоритм диагностики и лечения синкопальных состояний на догоспитальном этапе. Научно-образовательный материал. Москва 2011г)
После окончания синкопа характерно быстрое и полное восстановление сознания, ориентированности и адекватного поведения. Ретроградная амнезия встречается редко, преимущественно у пожилых людей. Часть пациентов ощущают после приступа общую слабость.
Прилагательное «пресинкопальный» используется для обозначения симптомов и признаков, которые предшествуют потере сознания при синкопе, являясь продромальным периодом синкопе. Таким образом, «пресинкопе» или «липотимия» обозначает продромальное состояние синкопе без последующего развития потери сознания.
Патофизиология
Для развития церебральной гипоперфузии достаточно снижения систолического артериального давления ниже 60 мм рт.ст. продолжлительностью 6-8 секунд. Кроме того, причиной синкопе может быть быстрое снижение оксигенации крови.
Рефлекторные (нейрогенные) синкопе
Вазовагальные (нейрокардиогенные) синкопе
-
- опосредованные эмоциональным стрессом: страхом, болью, видом крови;
- опосредованные ортостатическим стрессом
Ситуационные синкопе
-
- кашель;
- чихание;
- дефекация;
- мочеиспускание;
- глотание (холодной жидкости);
- постпрандиальные (после приёма пищи);
- манипуляции в парикмахерской;
- игра на трубе;
- удушение;
- подъём тяжестей;
- погружение под воду;
- упражнения на растяжку.
Гиперчувствительность каротидного синуса
Атипичные синкопе (с атипичным триггером/без явного триггера)
Синкопе вследствие ортостатической гипотензии
Первичная вегетативная недостаточность
-
- первичная вегетативная недостаточность,
- мультисистемная атрофия,
- болезнь Паркинсона с вегетативной недостаточностью,
- деменция с тельцами Леви
Вторичная вегетативная недостаточность
-
- сахарный диабет, амилоидоз, уремия, поражения спинного мозга;
- лекарственно-индуцированная ортостатическая гипотензия;
- алкоголь, вазодилятаторы, диуретики, фенотиазины, антидепрессанты.
Гиповолемия
-
- кровотечение, диарея, рвота и т.д.
Кардиогенные синкопе
Аритмогенные
Брадикардия
-
- полная АВ-блокада (АВ-блокада III степени);
- синдром Вольфа-Паркинсона-Уайта;
- синдром слабости синусового узла.
Тахикардия
-
- наджелудочковая;
- желудочковая.
Синдром удлинённого интервала QT
Каналопатии
Структурные поражения сердца
-
- аортальный стеноз;
- диссекция и аневризма аорты;
- острый инфаркт миокарда/ишемия миокарда;
- гипертрофическая обструктивная кардиомиопатия;
- патология коронарных артерий;
- первичная лёгочная гипертензия;
- тромбоэмболия лёгочной артерии;
- синдром эйзенменгера;
- заболевания клапанов сердца;
- миксома предсердия;
- аритмогенная дисплазия правого желудочка.
Состояния, которые ошибочно воспринимаются как синкопе
Состояния с частичной или полной потерей сознания, но без глобальной гипоперфузии головного мозга
- эпилепсия;
- метаболические нарушения (гипогликемия, гипоксия, гипервентиляция);
- интоксикация;
- ТИА в вертебробазилярном бассейне.
Состояния без потери сознания
- функциональные (психогенные) синкопе;
- дроп-атаки;
- транзиторные ишемические атаки в каротидном бассейне;
- катаплексия;
- пароксизмальные дискинезии;
- пароксизмальный кинезиогенный хореоатетоз;
- пароксизмальный некинезиогенный хореоатетоз;
- пароксизмальные дискинезии, вызыванные физической нагрузкой;
- периодические синдромы детского возраста;
- доброкачественное пароксизмальное головокружение;
- доброкачественный пароксизмальный тортиколис;
- циклические рвоты.
Другие пароксизмальные неэпилептические расстройства
- дистония, чувствительная к леводопе;
- эпизодические атаксии;
- синдром Сандифера;
- кивательная судорога;
- пароксизмальное тоническое отведение глаз вверх у детей;
- Доброкачественный неэпилептический миоклонус младенчества;
- врождённая гиперэкплексия;
- Приступы вздрагивания;
- стереотипии, самораздражение и мастурбация;
- Синдром гипервентиляции.
Обследование пациентов с синкопальными состояниями
Синкопе является неотложным состоянием и требует экстренной оценки пациента. В отсутствии указаний на известные пациенту заболевания или приём лекарственных препаратов, клинические характеристики приступа дают основную информацию о природе синкопе.
Сбор анамнеза
Характер приступов
Для того, чтобы определить, бы ли приступ синкопом или пароксизмальным состоянием другого вида, необходимо ответить на следующие вопросы:
- Была ли потеря сознания полной?
- Была ли потеря сознания транзиторной: кратковременной с быстрым восстановлением?
- Восстановилось ли исходное состояние пациента полностью, спонтанно, без последствий?
- Было ли снижение тонуса мышц, поддерживающих позу?
Если на каждый вопрос ответ «да» — у пациента, вероятно, синкопальное состояние; если хотя бы на один из вопрос получен ответ «нет», необходимо рассмотреть другие причины пароксизма.
Количество эпизодов
Как правило для доброкачественных причин, характерно небольшое количество синкопальных состояний, редкое их развитие. Напротив, опасные причины синкопе вызывают частые синкопальные состояния.
Сопутствующие симптомы
Одышка может указывать на связь синкопе с тромбоэмболией лёгочной артерии;
Стенокардия — на заболевания сердца; Внезапное развитие синкопальных состояний (без продромы), также характерно для кардиогенных синкопе, однако, ввиду того, что рефлекторные синкопе встречаются чаще — случаев рефлекторных синкопе с внезапным началом больше, чем кардиогенных.
Очаговые неврологические симптомы — на нейрогенные синкопе.
Кровь в стуле и рвотных массах, мелена — признаки желудочно-кишечного кровотечения.
Непроизвольные мочеиспускание и дефекация, длительное течение — на эпилептический (не синкопальный) характер приступа.
Однако, ни один из клинических признаков не является патогномониничным, клиническое указание на определённый тип синкопе не исключает необходимости полного обследования пациента.
Более подробный обзор возможных причин приводится в таблице ниже:
Таблица 1 диагностические признаки различных видов синкопе
|
Рекомендации |
Класс |
Уровень |
|
ВВС диагностируется, если синкопе провоцируется эмоциональным стрессом или ортостатической нагрузкой и сочетается с типичным продромальным периодом |
I |
C |
|
Ситуационное синкопе диагностируется, если возникли во время или непосредственно после действия специальных пусковых факторов (триггеров) |
I |
C |
|
Ортостатическое синкопе диагностируется, если возникает после перехода в вертикальное положение и/или у пациента была зафиксирована ортостатическая гипотензия |
I |
C |
|
Аритмогенное синкопе диагностируется, если на ЭКГ выявлены следующие изменения: |
I |
C |
|
— стойкая синусовая брадикардия <40 уд/мин в состоянии бодрствования или повторные эпизоды синоатриальной блокады, или синусовые паузы ≥3 с; — атриовентрикулярная блокада 2 степени (Мобитц II) или 3 степени; — альтернирующая блокада правой или левой ножек пучка Гиса; — желудочковая тахикардия или пароксизмальная наджелудочковая тахикардия; — неустойчивые эпизоды полиморфной желудочковой тахикардии и синдром удлиннёного или укороченного интервала QT; — нарушения работы кардиостимулятора или искусственного водителя ритма |
||
|
Синкопе, вызванное ишемией миокарда, диагностируется если у пациента есть ЭКГ признаки острой ишемии, как с признаками инфаркта или без них |
I |
C |
|
Синкопе, вызыванные структурной патологией сердца, диагностируются в случае миксомы предсердия, вызывающей нарушения работы клапанов, тяжёлого аортального стеноза, лёгочной гипертензии, тромбоэмболии лёгочной артерии, или острой диссекции аорты. |
I |
C |
European Heart Rhythm Association (EHRA), Heart Failure Association (HFA), Heart Rhythm Society (HRS), et al.
Guidelines for the diagnosis and management of syncope (version 2009): the Task Force for the Diagnosis and Management of Syncope of the European Society of Cardiology (ESC).
Eur Heart J 2009; 30:2631.
Клинические характеристики, которые указывают на тип синкопе при первичной оценке
Нейрогенные синкопе:
- отсутствие признаков заболевания сердца;
- длительное течение рецидивирующих синкопе;
- развитие после перенесённого приступа боли, внезапного неприятного зрелища, звука или запаха;
- длительное стояние или нахождение в толпе, в жарких помещениях;
- сочетание тошноты и рвоты с синкопе;
- во время еды или после приёма пищи;
- связь с поворотами головы или давлением на область каротидного синуса (опухоли шеи, бритьё, тесный воротник);
- развитие после нагрузки.
Синкопе в связи с ортостатической гипотензией:
- после перехода в вертикальное положение;
- временная связь с началом приёма или изменением дозы сосудорасширяющих препаратов, которые вызывают гипотензию;
- длительное стояние, особенно в толпе, в жарких помещениях;
- наличие вегетативной полиневропатии или паркинсонизма
- вставание после физической нагрузки.
Кардиогенные синкопе:
- установленные структурные аномалии сердца;
- необъяснимая внезапная смерть или каналопатия в анамнезе;
- во время нагрузки или в положении лёжа;
- внезапное сердебиение непосредственно перед развитием синкопе;
- изменения ЭКГ, указывающие на аритмогенное синкопе:
— Двухпучковая блокада (определяется как или блокада левой или правой ножки пучка Гиса в сочетании с блокадой левой передней или левой задней ветвей пучка Гиса)
— Другие нарушения внутрижелудочкого проведения (продолжительность интервала QRS ≥0.12 с)
— АВ-блокада 2 степени, Мобитц I
— Асимптомная синусовая брадикардия (<50 уд/мин), синоатриальная блокада или синусовые паузы ≥3 с без приёма препаратов с отрицательным хронотропным действием
— Неустойчивая желудочковая тахикардия
— Преждевременные желудочковые комплексы (комплексы QRS)
— Удлиннённый или укороченный интервал QT
— Ранняя реполяризация
— Признаки блокады правой ножки пучка Гиса с подъёмом ST в отведениях V1-V3 (синдром Бругада)
— Отрицательные зубцы T в правых прекордиальных отведениях, ε-волны и поздние потенциалы желудочков, указывающие на аритмогенную кардиомиопатию правого желудочка
— Зубцы Q, указывающие на инфаркт миокарда
Оценка риска, связанного с синкопе
- риск смерти или жизнеугрожающих состояний;
- риск рецидивов синкопальных состояний, которые могут приводить к физическим повреждениям, функциональным ограничениям, снижению качества жизни.
- При высоком риске повторных синкопе, признаках связи приступов с серьёзными состояниями, необходимы неотложная оценка и лечение.
Рассматриваются следующие группы высокого риска:
- Указания на серьёзное заболевание сердца (сердечная недостаточность, снижение фракции выброса левого желудочка, перенесённый ранее инфаркт миокарада).
- Клинические или электрокардиографические (ЭКГ) признаки аритмогенных синкопе (см.выше).
- Отдельные соматические заболевания (анемия, электролитные нарушения);
При редких синкопальных состояниях в отсутствии указаний не высокий риск рецидива, дополнительная оценка не требуется
При повторных синкопальных состояниях, необходимо обследование, направленное на выявление причин кардиогенных и нейрогенных синкопе: ЭКГ/суточный и более длительный мониторинг ЭКГ (по Холтеру, имплантируемый или наружный петлевой регистратор ЭКГ); эхокардиологическое исследование, тилт-тест.
|
КРИТЕРИИ КРАТКОВРЕМЕННОГО ВЫСОКОГО РИСКА, КОТОРЫЕ ТРЕБУЮТ ЭКСТРЕННОЙ ГОСПИТАЛИЗАЦИИ ИЛИ ПОЛНОГО ОБСЛЕДОВАНИЯ ПАЦИЕНТА С СИНКОПЕ |
|
Заболевания с поражением коронарных артерий или структурными изменениями сердца (сердечная недостаточность, сниженная фракция выбора левого желудочка или перенесённый инфаркт миокарда) |
|
Клинические признаки или изменения ЭКГ, указывающие на аритмогенное синкопе |
|
— Синкопе во время нагрузки или в положении лёжа |
|
— Сердцебиение во время синкопе |
|
— Внезапная сердечная смерть в семейном анамнезе |
|
— Неустойчивая желудочковая тахикардия |
|
— Двухпучковая блокада (определяется как или блокада левой или правой ножки пучка Гиса в сочетании с блокадой левой передней или левой задней ветвей пучка Гиса) или другие нарушения внутрижелудочковой проводимости с продолжительностью QRS ≥ 120 мс |
|
— Синусовая брадикардия (<50 уд/мин) или синоатриальная блокада, если пациент не принимает препаратов с отрицательным хронотропным действием или не проводит тренировок на выносливость |
|
— Преждевременные желудочковые комплексы (комплексы QRS) |
|
— Удлиннённый или укороченный интервал QT |
|
— Признаки блокады правой ножки пучка Гиса с подъёмом ST в отведениях V1-V3 (синдром Бругада) |
|
— Отрицательные зубцы T в правых прекордиальных отведениях, ε-волны и поздние потенциалы желудочков, указывающие на аритмогенную кардиомиопатию правого желудочка |
|
Важные сопутствующие заболевания |
|
— Тяжёлая анемия |
|
— Электролитные нарушения |
European Heart Rhythm Association (EHRA), Heart Failure Association (HFA), Heart Rhythm Society (HRS), et al. Guidelines for the diagnosis and management of syncope (version 2009): the Task Force for the Diagnosis and Management of Syncope of the European Society of Cardiology (ESC). Eur Heart J 2009; 30:2631. Copyright © 2009 Oxford University Press.
Лечение
После приступа проводятся мероприяния по нормализации сердечного ритма (атропин) артериального давления (прессорные амины — дофамин, адреналин, мезатон), устранению препятствий к дыханию (доступ свежего воздуха, ослабление ворота одежды), нормализации уровня глюкозы крови.
В отношении выявленной причины проводятся специфические мероприятия:
- Аритмии — антиаритмическая терапия, установка ЭКС по показаниям;
- Структурные поражения сердца — медикаментозное и хирургическое лечение;
- Нейрорефлекторные синкопе — ортостатическая тренировка, избегание факторов, провоцирующих приступы, обучение действием в предсинкопальных состояниях.
Дата публикации 14 декабря 2020Обновлено 1 апреля 2022
Определение болезни. Причины заболевания
Обморок (от латинского syncope — «обморок») — это внезапная кратковременная потеря сознания из-за снижения мозгового кровоснабжения. Для обморока характерно внезапное начало и короткая продолжительность. Человек при этом чувствует мышечную слабость и падает, после чего полностью восстанавливается самостоятельно [1]. Врачи в таких случаях чаще применяют термин «синкопальные состояния».
В норме кровоток по церебральным артериям составляет 60-100 мл на 100 гр мозгового вещества в минуту. При его снижении до 20 мл на 100 гр в минуту уже через 4-6 секунд возникает обморок.
Причины обморока
1.Рефлекторное снижение тонуса сосудов (например, при стрессе, сильном кашле, чихании).
2.Ортостатическая гипотензия — понижение артериального давления (АД), которое возникает при перемене положения тела, например, когда человек сидел или лежал, а потом резко встал. Причины ортостатической гипотензии:
- Приём лекарств, расширяющих сосуды (вазодилататоров), мочегонных (диуретиков) и психиатрических препаратов: антидепрессантов и нейролептиков — производных фенотиазина (наиболее частая причина).
- Задержка жидкости в венах при физической нагрузке (нагрузочная гипотензия), длительном пребывании в положении лежа, приёме пищи (посттрандиальная гипотензия).
- Уменьшение объёма циркулирующей крови. Может быть вызвано кровотечением, жидким стулом или рвотой.
- Вегетативная дисфункция — нарушение работы вегетативной нервной системы (ВНС), которая регулирует все внутренние процессы организма, в том числе отвечает за тонус сосудов:
- первичная дисфункция связана с гибелью нервных клеток в нервных узлах при заболеваниях вегетативной нервной системы (вегетососудистой дистонии, болезни Паркинсона, деменции с тельцами Леви или мультисистемной атрофии);
- вторичная является синдромом при хронических заболеваниях, которые напрямую не поражают нервную систему (сахарный диабет, почечная недостаточность, повреждения спинного мозга или поражение ствола мозга).
3.Болезни сердца:
- нарушение сердечного ритма: учащённое сердцебиение (тахикардия) или замедленное (брадикардия);
- структурные поражения сердца при аортальном стенозе, инфаркте миокарда, гипертрофической кардиомиопатии, внутрисердечных новообразованиях (миксоме сердца и др.), тампонаде сердца, патологии перикарда, врождённых аномалиях коронарных артерий.
Распространённость обмороков достаточно высокая. В США примерно 1-3 % посещений отделения неотложной помощи и до 6 % госпитализаций каждый год приходится на обморок. Частота развития первичного обморока в Соединённых Штатах составляет 6,2 случая на 1000 человеко-лет [15]. Повторные обмороки встречаются у 3 % пациентов, причём примерно у 10 % состояние связано с заболеваниями сердца. В Европе и Японии распространённость обморока такая же, как и в США: 1-3,5 % посещений отделений экстренной медицинской помощи в год.
У женщин и мужчин риск развития обморока одинаковый, существенных расовых различий тоже не наблюдается. Согласно данным Национального исследования амбулаторной медицинской помощи в больницах США (NHAMCS), обморок встречается во всех возрастных группах, но взрослое население страдает чаще. У молодых пациентов преобладают некардиальные причины потери сознания (т. е. не связанные с болезнями сердечно-сосудистой системы), а в старшей возрастной группе обморок чаще связан с патологиями сердца [12][13].
У детей обмороки случаются очень редко, с возрастом риск повышается. Пациенты старше 80 лет относятся к группе высокого риска, так как в пожилом возрасте увеличивается частота ишемической болезни сердца, патологии миокарда, аритмии и других заболеваний.
Обмороки при беременности
По данным крупного американского исследования, примерно из 482 тыс. беременных обмороки возникали у 1 % женщин. У 32,3 % пациенток обморок произошёл в первом триместре, у 44,1 % — во втором, и у 23, 6% — в третьем. У 8 % женщин в течение беременности возникало больше одного обморока. К неблагоприятному течению беременности приводили обмороки только в первом триместре [20].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы обморока
В симптоматике обморока три стадии последовательно сменяют друг друга:
1. Пресинкопальная, или предобморочная (стадия предвестников). Начинается с общей слабости и головокружения, затем присоединяется тошнота и неприятные ощущения в области сердца и живота. Характерно повышенное потоотделение (гипергидроз), побледнение кожных покровов и видимых слизистых оболочек, неустойчивость (повышение или понижение) пульса, дыхания и артериального давления (АД). Снижается тонус мышц, наблюдается нарушение координации.
Стадия завершается предчувствием потери сознания: земля «уходит» из-под ног, появляется шум в ушах, нарушается ориентация в пространстве, снижается чёткость зрения (в глазах темнеет, перед глазами появляются «мушки»). Если в этот момент помочь человеку (поддержать, усадить, дать лекарство или обеспечить доступ свежего воздуха) или он успеет самостоятельно оказать себе помощь, то обморока может не случиться. Продолжительность стадии от 15 секунд до 2 минут.
2. Обморок, или синкопальное состояние (стадия разгара). Самочувствие быстро ухудшается. Резко нарастает потемнение в глазах, слабость, иногда ощущается жар в теле. Человек медленно падает, «оседает», пытаясь схватиться за окружающие объекты, одновременно нарушается сознание: от лёгкого помрачения до глубокой потери сознания. Характерно расширение зрачков с замедлением реакции на свет. Артериальное давление в этот момент снижено, пульс и дыхание поверхностные, тонус мышц значительно снижен.
Если пациент пытается удержаться на ногах, возможно падение и получение значительных травм. Глубокие обмороки могут сопровождаться кратковременными тоническими судорогами (редко возникает 2-3 подёргивания мышц). Может возникать непроизвольное мочеиспускание и реже дефекация (неудержание кала) Продолжительность стадии обычно 5-60 секунд.
3. Постсинкопальная стадия (восстановительный период после обморока). Человек возвращается в сознание, обычно сразу ориентируется в случившемся и помнит, что произошло. Ощущает слабость, вялость, головную боль, дискомфорт в области сердца и живота. Часто сохраняется бледность кожных покровов, неуверенность движений, снижение АД. Продолжительность от нескольких минут до нескольких часов [16].
Сохранная память на предшествующие события отличает обморок от черепно-мозговой травмы, для которой характерна ретроградная амнезия. Отсутствие общемозговой симптоматики (нарушения сознания, тошноты, рвоты) и очаговой (нарушения движения, чувствительности, речи, координации, зрения) позволяет отличить обморок от острого нарушения мозгового кровообращения (инсульта).
Патогенез обморока
Обморок происходит из-за кратковременного (на 6-8 секунд) прекращения или снижения мозгового кровотока (гипоперфузии). Это возможно при уменьшении центрального систолического давления (уровня давления в момент максимального сокращения сердца) до 50-60 мм рт. ст., что на уровне головного мозга в положении стоя соответствует 30-45 мм рт. ст.
Причины снижения артериального давления:
- Уменьшение сердечного выброса (насосной функции сердца).
- Снижение общего периферического сопротивления сосудов
Уменьшение сердечного выброса
Связано с гиперактивацией парасимпатической нервной системы, которая отвечает за расслабление и восстановление организма. Этот механизм обморока называется кардиоингибиторным. Выделают четыре основные причины:
1. Урежение сердечных сокращений (брадикардия) или временная остановка сердца (асистолия). Например, обмороки при синдроме каротидного синуса развиваются при раздражении рецепторов давления (барорецепторов) в области раздвоения общей сонной артерии. При этом ритм сердца замедляется, снижается АД и мозговое кровоснабжение, вследствие чего человек может потерять сознание.
Чаще встречается у пожилых мужчин, в анамнезе которых есть артериальная гипертония и атеросклероз сонных артерий. Провоцирующими факторами являются повороты головы (например, во время бритья), ношение тугих воротников, туго затянутый галстук и др. Механизм обморока связан с активацией блуждающего нерва парасимпатической нервной системы и рефлекторной брадикардией.
2. Заболевания сердечно-сосудистой системы. Например, обмороки, связанные с нарушением ритма сердца и со структурными изменениями сердца приводят к снижению сердечного выброса, гипотензии (пониженному АД), недостаточному кровоснабжению головного мозга и к обмороку.
3. Нарушение венозного возврата из-за уменьшения объёма циркулирующей в сосудах крови или задержки жидкости вследствие венозной недостаточности. Например, при ситуационных обмороках (при кашле, чихании, мочеиспускании и др.) увеличивается внутригрудное и внутрибрюшное давление, из-за этого снижается венозный возврат к сердцу, уменьшается сердечный выброс и развивается ишемия головного мозга. Как следствие, человек теряет сознание.
При ортостатической гипотензии обморок связан с падением тонуса сосудов и снижением АД при переходе из горизонтального положения в вертикальное. Это происходит из-за скопления крови в сосудах нижней половины тела. В норме в таких случаях активируется симпатическая нервная система, которая отвечает за возбуждение организма, например при стрессе. За счёт этого артерии сужаются, увеличивается частота сердечных сокращений (ЧСС), то есть развивается тахикардия, и увеличивается венозный возврат к сердцу. При нарушении в работе вегетативной нервной системы сосуды сужаются не сразу, что приводит к ортостатической гипотензии [4].
4. Невозможность достичь адекватного рефлекторного увеличения ЧСС (хронотропная недостаточность) или силы и скорости сокращений сердца (инотропная несостоятельность) при физической нагрузке. Возникает, например, из-за вегетативной дисфункции, нарушения регуляции вегетативной нервной системой тонуса сосудов, ритма сердца и т. д.
Снижение общего периферического сопротивления сосудов
Имеет три фактора развития:
1. Низкая активность симпатической нервной системы приводит к недостаточному сужению сосудов, в результате чего развивается вазовагальный тип обморока. Например, в результате длительного стояния происходит снижение притока крови к сердцу, сердце начинает усиленно работать, стимулируются механорецепторы сердца, активируется парасимпатическая нервная система, что приводит к снижению тонуса сосудов. Активности симпатической нервной системы не хватает, чтобы поддерживать адекватный тонус сосудов, из-за чего сосуды расширяются и развивается брадикардия (снижение ЧСС).
2. Функциональные расстройства. Обморок иногда провоцируется страхом или болью, часто возникает при проведении медицинских вмешательств. Сам обморок связан с центрами, которые расположены в головном мозге и относятся к лимбической системе.
3. Структурные повреждения вегетативной нервной системы. ВНС регулирует все внутренние процессы организма: работу внутренних органов, систем и желёз, кровеносных и лимфатических сосудов, мускулатуры и органов чувств. Она обеспечивает гомеостаз организма, т. е. постоянство внутренней среды и устойчивость его основных физиологических функций (кровообращение, дыхание, пищеварение, терморегуляция, обмен веществ, выделение, размножение и др.). В случае первичного или вторичного повреждения ВНС нарушается сократимость сосудов и может произойти обморок.
Оба механизма развития обморока тесно взаимосвязаны и обычно действуют совместно. Например, скопление жидкости в нижней части тела при ортостатической гипотензии может быть связано так же с расширением сосудов, в результате уменьшается венозный возврат к сердцу и уменьшается сердечный выброс, то есть действуют оба патологических механизма.
Классификация и стадии развития обморока
Стадии обмороков
В развитии обморока выделяют три стадии:
- Пресинкопальная (предобморочная) — характеризуется начальными проявлениями, которые предшествуют потере сознания.
- Обморок (синкопе) — разгар симптоматики, потеря сознания.
- Постсинкопальная (после обморока) — период восстановления и остаточных явлений.
Виды обмороков
1. Рефлекторные (нейрогенные) обмороки, или аноксические судороги — группа состояний, при которых временно нарушаются сердечно-сосудистые рефлексы. В норме эти рефлексы контролируют ответ системы циркуляции крови на различные раздражители. Как следствие, происходит расширение сосудов или снижение частоты сердечных сокращений (ЧСС), что приводит к снижению артериального давления (АД) и нарушению кровоснабжения головного мозга. Рефлекторные обмороки обычно возникают у молодых людей до 40 лет. Они часто происходят в душном помещении при больших скоплениях людей. Также обмороку может предшествовать неприятный звук, визуальный образ, вид крови, чрезмерные эмоции, иногда есть связь с длительным пребыванием в положении стоя и приёмом пищи.
К рефлекторным обморокам относят:
- Вазовагальный (вазодепрессорный) обморок. Возникает при неправильной работе вегетативной нервной системы на регуляцию сосудистого тонуса и сердечного ритма. Может случаться не только у молодых, но и у пожилых пациентов. Обычно начинается прогрессирующими предвестниками: бледность, повышенное потоотделение и/или тошнота [17]. Вазовагальный обморок характеризуются высокой частотой и продолжительностью обмороков, сопровождаются тяжёлыми травмами во время падений. К вазовагальным обморокам относят:
- Ортостатический обморок возникает при переходе из горизонтального положения в вертикальное или сидячее.
- Эмоциональный, например, когда человек испытывает сильную боль или страх.
- Ситуационный возникает при определённых условиях:
- при физиологических рефлексах: мочеиспускании и дефекации (опорожнения прямой кишки);
- возникновении защитных рефлексов: кашля, чихания;
- нагрузке;
- других условиях: смехе, игре на духовых инструментах и т. д.
- Синдром каротидного синуса связан с различными воздействиями на рефлексогенную зону каротидного синуса, что приводит к развитию обморока. Каротидный синус — это небольшое расширение у начала сонной артерии в месте её разделения на наружную и внутреннюю сонные артерии.
- Неклассические атипичные обмороки с предполагаемой, но не выясненной рефлекторной природой, когда обследования не выявили других причин обморока. К этой группе сейчас относят обмороки, связанные с пониженным уровнем в плазме крови вещества аденозина, который обладает антиаритмическим действием.
2. Обмороки при ортостатической гипотензии. В отличие от вазовагального ортостатического обморока есть внешняя причина или острое болезненное состояние, способствующее развитию обморока. К данному виду относят:
- Лекарственные обмороки, связанные с приёмом медикаментов.
- Обмороки, связанные со снижением объёма циркулирующей крови.
- Нейрогенная ортостатическая гипотензия при первичной вегетативной дисфункции.
- Нейрогенная ортостатическая гипотензия при вторичной вегетативной дисфункции.
3. Кардиальные обмороки [11]:
- Связанные с нарушением ритма сердца: брадикардией (урежение седцебиения), тахиаритмиями (учащение сердцебиения).
- Связанные со структурными изменениями сердца, например при аортальном стенозе, инфаркте миокарда и др.
Кардиальные обмороки чаще возникают у людей старше 40 лет, причём мужчины страдают в 2 раза чаще женщин. Случаются при напряжении, физических нагрузках или смене положения тела, но могут быть и в положении лежа. Пациенты перед обмороком иногда ощущают «перебои» в работе сердца, нехватку воздуха, боль в груди. Во время самого обморока отмечается синюшность кожи, нарушение сердечного ритма. В отличие от рефлекторного обморока при кардиальном приступе пациент дольше находится в заторможенном состоянии и с трудом ориентируется в происходящем. Характерна серийность обмороков, возможны повторные (3-4 эпизода), если пациент быстро пытается встать [1].
Осложнения обморока
- Высокий риск травматизации при падениях (ушибы, ссадины, переломы) [10].
- Повышенная опасность дорожно-транспортных происшествий у водителей.
- Снижение качества жизни, ограничения в привычном образе жизни.
- Нарушение трудовой деятельности при частых обмороках.
- Редко может западать язык с перекрытием дыхательных путей (обтурацией) и развитием нарастающего удушья (асфиксии), вплоть до летального исхода.
- Внезапная сердечная смерть.
Обморок, как правило, не угрожает жизни пациента, но когда он вызван сердечно-сосудистым заболеванием, прогноз может быть неблагоприятным. К остановке сердца при обмороке может привести плохо переносимая желудочковая тахикардия, особенно если она часто повторяется [14].
Диагностика обморока
Когда нужно обратиться к врачу
Обратиться к доктору нужно при первом в жизни обмороке.
Вызывать ли скорую помощь при обмороке
Скорую помощь необходимо вызвать, если обморок сопровождается одним из следующих симптомов:
- сильная головная боль;
- необычные боли в груди, животе или спине;
- кровь изо рта или анального отверстия;
- чёрный или дёгтеобразный стул;
- учащённое или неритмичное сердцебиение;
- боли при дыхании;
- несколько приступов потери сознания подряд;
- судороги;
- спутанность сознания;
- сильная слабость;
- нарушение зрения.
Эти симптомы могут указывать на тяжёлое состояние. В таких случаях скорую помощь нужно вызвать немедленно, не дожидаясь, когда станет легче. Самостоятельно ехать в больницу пациенту не следует.
Анамнез
Диагностика обморока включает в себя тщательный сбор анамнеза и осмотр больного [6]. Выяснение анамнеза заболевания, осмотр и проведение 12-канальной ЭКГ относятся к рекомендациям уровня А (самый высокий уровень доказательств) Американского общества врачей неотложной помощи (ACEP) 2007 года по обмороку [5].
При расспросе пациента врач выясняет:
- Были ли провоцирующие факторы (страх, усталость, недосыпание, душное помещение, голодание, приём алкоголя).
- Чем занимался пациент до обморока (находился в покое или была физическая нагрузка), что именно делал, когда почувствовал себя плохо. Если приступ случился во время бритья, сильного кашля, мочеиспускания или акта дефекации, это указывает на рефлекторную природу обморока.
- В каком положении находился пациент до обморока (лежал, сидел или стоял). В состоянии покоя и лежа чаще возникают кардиогенные приступы. Обмороки, возникшие через пару минут после смены положения тела, указывают на ортостатическую гипотензию.
- Какими были предобморочные симптомы (головокружение, нечёткость зрения, тошнота и др.) и как больной чувствовал себя после обморока.
- Имеются ли какие-либо заболевания, принимает ли пациент какие-то лекарственные препараты.
Повышенную настороженность врача должны вызывать такие симптомы, как боли в области сердца, одышка, тахикардия, выраженная головная боль, очаговые неврологические симптомы: слабость, онемение в одной половине тела, шаткость, неустойчивость при ходьбе (атаксия), нарушение речи (дизартрия), двоение в глазах (диплопия).
Осмотр и физикальное обследование
Оцениваются жизненно-важные показатели:
- Высокая температура может указывать на инфекцию как причину обморока.
- Высокая ЧСС (тахикардия) может быть признаком острого коронарного синдрома или тромбоэмболии лёгочной артерии (ТЭЛА).
- Низкая ЧСС (брадикардия) также может указывать на острый коронарный синдром и нарушение сердечной проводимости.
- Шумы сердца при аускультации (выслушивании) указывают на наличие клапанного поражения сердца.
Лабораторная диагностика
Из лабораторных исследований используют в первую очередь общий анализ крови и мочи, анализ электролитов и уровня глюкозы в сыворотке крови.
Диагностические тесты
У пациентов с обмороками используют ряд диагностических тестов:
1. Массаж каротидного синуса выполняется пациентам старше 40 лет с обмороками неясного происхождения, которые предположительно развиваются по рефлекторному типу. Массаж проводят в положении пациента лежа на спине, врач прижимает общую сонную артерию в течение 5-10 минут. Во время массажа обязательным условием является измерение АД и ЭКГ-мониторирование.
Критерии положительного результата теста: асистолия (остановка сердца) на протяжении 3 секунд и более и падение систолического АД на 50 мм рт. ст., что свидетельствует о гиперчувствительности каротидного синуса.
Пробу нужно проводить с осторожностью у пациентов с транзиторной ишемической атакой и инсультом в анамнезе, а также со стенозом сонных артерий > 70 %.
2. Активная ортостатическая проба (проба Шеллонга). В ходе этой пробы обследуемый самостоятельно переходит из положения лежа в положение сидя. Исследование включает в себя измерение АД и ЧСС в положении лежа и стоя в течение 3 минут.
Критерии положительной пробы:
- систолическое АД снижается на 20 мм рт. ст. и более или диастолическое давление снижается на 10 мм рт. ст. и более по сравнению с исходными показаниями;
- систолическое АД становится менее 90 мм рт. ст.
3. Пассивная ортостатическая проба (тилт-тест). Пациент ложится на механизированный стол, который может наклоняться под углами 30-60°. Стол резко переводят из горизонтального положения в вертикальное. При этом кровь пациента перетекает в нижнюю часть тела, что вызывает падение давление в правых отделах сердца.
Критерии положительной пробы:
- регистрируется значительное снижение АД и ЧСС, вплоть до продолжительной асистолии;
- состояние больного ухудшается до обморока.
Тилт-тест противопоказан пациентам с заболеваниями сердца с низким сердечным выбросом.
4. Проба Вальсальвы используется для оценки вегетативной нервной системы. Суть пробы в попытке сделать сильный выдох при закрытом рте, зажатом носе и сомкнутых голосовых связках. То есть происходит натуживание во время максимального вдоха при задержке дыхания в течение 30-40 с.
Критерии положительной пробы:
- отсутствие изменения АД и увеличения ЧСС (характерно для нейрогенных обмороков), выраженное снижение АД (характерно для ситуативных обмороков, например возникающих при кашле)
- состояние больного ухудшается до обморока.
5. Проба с глубоким дыханием (гипервентиляция). Заключается в более глубоком и частом (около 20 в минуту) дыхании в течение 2-3 минут. Количество времени может отличаться. Провоцируется рефлекторное сужение сосудов за счёт избыточного выведения углекислого газа и сдвига реакции крови в щелочную сторону. Таким образом оценивается способность организма выносить пониженное кровоснабжение мозга. Чаще всего данная проба используется при электроэнцефалографии.
Критерии положительной пробы:
- характерная картина мозговой активности (медленных волн) при регистрации электроэнцефалограммы при отсутствии эпилептической активности;
- состояние больного ухудшается до обморока.
Дифференциальная диагностика
- Кома. Потеря сознания длится намного дольше, чем при обмороке.
- Эпилепсия. При обмороке в отличие от эпилепсии нет очага постоянного патологического возбуждения в головном мозге, и нарушения деятельности мозга развиваются только при воздействии неблагоприятных факторов.
- Обмороки при цереброваскулярных заболеваниях.
Можно выделить несколько причин обмороков, которые связаны с цереброваскулярными заболеваниями:
1. Движения головы и шеи: при запрокидывании головы или повороте. В предобморочном периоде может быть кратковременное головокружение. При обмороке кожа пациента бледная, возможно появление очаговой неврологической симптоматики, что указывает на возникновение нарушения мозгового кровообращения. Обычно симптоматика не нарастает до степени потери сознания, чаще ограничивается неврологическими проявлениями. Если потеря сознания наступает, то длится дольше чем при обычном обмороке [3].
После приступа выявляются симптомы вестибуло-атактического синдрома (шаткость при ходьбе, рвота, тошнота) а также очаговый неврологический дефицит (слабость, онемение в конечностях одной из половин тела, двоение в глазах и др.). При расспросе пациента выясняется наличие у него атеросклероза сосудов по данным УЗДГ, аномалии развития магистральных артерий головы или патологии в шейном отделе позвоночника: деформирующего спондилёза, спондилолистеза шейного отдела позвоночника.
2. Кровоизлияния в субарахноидальное пространство (между паутинной и мягкой оболочками головного мозга). Субарахноидальное кровоизлияние может возникнуть при разрыве аневризмы (патологического расширения сосуда) на фоне гипертонической болезни или при черепно-мозговой травме. Сильная головная боль после обморока указывает на причину. В отличие от классической клиники обморока, потеря сознания происходит не внезапно, а медленно прогрессируя [3].
3. Синдром подключичного обкрадывания. Синдром характеризуется обратным током крови по позвоночной артерии из-за стеноза (сужения) подключичной артерии. Соответственно, кровоснабжение головного мозга снижается, что приводит к развитию ишемии (недостатка кислорода) в вертебро-базилярном бассейне. В отличие от обычного обморока всегда дополнительно присутствует неврологическая симптоматика [3].
Синдром подключичного обкрадывания возникает при выполнении движений руками. Клинически проявляется головокружением, нарушением координации, нарушением зрения, речи, слабостью в конечностях и нарушением чувствительности. Причиной стеноза артерии может быть атеросклероз, неспецифический артериит, артериит Такаясу, аномалия рёбер (шейные рёбра), синдром передней лестничной мышцы.
Для дифференциальной диагностики разных типов потери сознания в том числе тех, которые не относятся к обморокам (ТЭЛА, эпилептический припадок и некоторые другие), выполняется определённый комплекс исследований:
- При подозрении на кардиальный обморок — ультразвуковое исследование сердца (ЭХО КГ), мониторинг ЭКГ (холтеровское исследование, имплантируемые регистраторы ЭКГ для длительного мониторирования), оценка АД, велоэргометрия (нагрузочный тест на велосипеде, во время которого регистрируется ЭКГ и измеряется уровень АД), анализ на тропонин (белок сердечной мышцы, специфический маркёр повреждения сердца), биохимический анализ на аденозин.
- При подозрении на ТЭЛА — тест на D-димер (маркер тромбозов).
- При нейрогенном синкопе — тилт-тест и массаж каротидного синуса.
- При ортостатическом синкопе — проба Шеллонга, проба с 30-минутным стоянием, тилт-тест, суточный мониторинг АД.
- При потере сознания церебро-васкулярной природы — МРТ и КТ головного мозга для исключения очагового поражения, УЗДГ магистральных артерий головы, при необходимости выполняется ангиография и рентгенография шейного отдела позвоночника.
- При эпилептических приступах — МРТ и КТ головного мозга, видео-ЭЭГ-мониторинг, проба с гипервентиляцией при проведении ЭЭГ.
- При психогенных припадках — консультация психиатра.
- При подозрении на ортостатическую гипотензию — анализ на вазопрессин (гормон гипоталамуса), эндотелин-1 (сосудосуживающий пептид), натрийуретический пептид (в норме выделяется в кровь при растяжении сердечных стенок — маркер сердечной недостаточности). Повышение данных маркеров также может наблюдаться при обмороках кардиального генеза [17].
- При синдроме каротидного синуса или пароксизмальной предсердножелудочковой блокаде (замедлении или прекращении прохождения импульса между предсердиями и желудочками) — анализ крови на аденозин. Повышение уровня возможно, например при вазовагальном обмороке [17].
При всех типах обморока используются различные устройства видеорегистрации для отображения общей внешней клинической картины приступа.
Лечение обморока
Первая помощь при обмороках
- Если человеку стало плохо, постараться подхватить его перед падением, чтобы уберечь от травм.
- Аккуратно уложить больного на спину и приподнять ноги, чтобы кровь оттекала к голове.
- Открыть окно, чтобы обеспечить доступ свежего воздуха.
- Освободить шею пострадавшего (расстегнуть первые пуговицы рубашки, ослабить воротник, снять галстук).
- Побрызгать на лицо человека холодной водой или обтереть мокрым полотенцем.
Терапия обмороков зависит от механизма развития: расширение сосудов из-за снижения их тонуса или снижение частоты сердечных сокращений.
Рефлекторные обмороки
1. Коррекция образа жизни. Необходимо убедить пациента в том, что его обмороки носят доброкачественный характер, обучить распознавать провоцирующие факторы, чтобы избегать их (например, не находиться долго в положении стоя, при возникновении предвестников присесть или лечь, избегать массовых скоплений людей и душных помещений). Увеличить употребление жидкости [7].
2. Выполнение манёвров контрдавления. Манёвр напряжения рук заключается в сильном сжатии одной руки другой с постепенным их отведением в течение максимально возможного времени до исчезновения симптомов. Манёвр напряжения ног представляет собой их скрещивание с напряжением мышц ног, живота и ягодиц тоже на максимально возможное время, до исчезновения симптомов. Во время выполнения этих маневров происходит увеличение сердечного выброса и повышение АД в предсинкопальном периоде.
3. Лекарственная терапия. К медикаментозному лечению прибегают в том случае, если нет эффекта от коррекции образа жизни и от тренировок с манёврами контрдавления. Флудкортизон увеличивает реабсорбцию (всасывание) натрия в почках и увеличивает объём плазмы крови, поэтому может быть эффективен в снижении частоты рефлекторных обмороков у пациентов с низконормальным АД (110/70 мм рт. ст.). Применяются препараты для сужения сосудов (агонисты альфа-адренорецепторов), например препарат мидодрин [18].
Для лечения вазовагальных обмороков используют препараты группы бета-блокаторов, например метопролол для прерывания патологического рефлекса, связанного с учащением пульса непосредственно перед падением АД. Также используются антидепрессанты, уменьшающие обратный захват серотонина в центральной нервной системе. Доказано, что серотонин участвует в регуляции АД и ЧСС и использование препаратов данной группы (например, флуоксетина) может быть эффективно при вазовагальных повторяющихся обмороках [19].
4. Электрокардиостимуляция. Имплантация электрокардиостимулятора для снижения частоты рецидивов обмороков показана ограниченному числу пациентов с выраженными рефлекторными обмороками. Это пациенты старше 40 лет со спонтанными асистолиями (внезапными остановками кровообращения) более 3 секунд или бессимптомными паузами более 6 секунд, а также пациентам при выявлении асистолии во время тилт-теста с рецидивирующими обмороками.
Ортостатическая гипотензия
- Изменение образа жизни: рекомендуется спать с приподнятым изголовьем кровати, также пациент должен обращать внимание на предвестники обморока, чтобы вовремя принимать безопасное положение.
- Увеличение объёма жидкости до 2-3 литров в сутки и поваренной соли до 10 граммов (при отсутствии артериальной гипертензии).
- Манёвры контрдавления рекомендуются пациентам, имеющим предвестники обморока.
- Абдоминальный бандаж и компрессионные чулки могут уменьшить застой жидкости в венозной системе и тем самым снизить вероятность обморока.
- Уменьшение дозы или отказ от лекарств с гипотензивным действием.
- Тилт-тренинг при вазовагальных обмороках — переход из положения лежа в положение стоя (от одного до нескольких повторений) [18] или длительное пребывание в положении стоя (с постепенным наращиванием времени) [19].
- Лекарственная терапия также используется при неэффективности вышеперечисленных методов терапии. Мидодрин повышает АД, когда пациент лежит на спине и стоит, тем самым уменьшает проявления ортостатической гипотензии. Также положительное влияние может оказать флудкортизон за счёт увеличения объёма жидкости в организме.
Кардиальные обмороки
При обмороках, которые связаны с нарушениями сердечного ритма, рассматривается хирургическое лечение:
- Имплантация электрокардиостимулятора: при синдроме слабости синусового узла, АВ-блокадах, двухпучковой блокаде ножек пучка Гиса.
- Катетерная абляция при желудочковой тахикардии и суправентрикулярных тахикардиях. Подразумевает введение специальных катетеров-проводников в полость сердца через сосуды и подачу по ним радиочастотного импульса, который разрушает участок ткани, отвечающий за неправильный ритм.
Также подбирается антиаритмическая лекарственная терапия.
При обмороках, которые развиваются на фоне структурного поражения сердца (острого инфаркта миокарда, тяжёлого аортального стеноза, внутрисердечных новообразований, тампонады перикарда, патологии коронарных артерий и др.) требуется лечение основного заболевания.
Лечение обморока при беременности
Беременным женщинам следует рассказать своему лечащему врачу о склонности к обморокам и уделить особое внимание немедикаментозным способам профилактики. Для этого нужно пить больше жидкости и выполнять манёвры контрдавления при появлении предобморочных симптомов: лечь на левый бок, чтобы устранить сдавление вен брюшной полости увеличенной маткой. Также по возможности следует избегать ситуаций, которые могут спровоцировать приступ.
Прогноз. Профилактика
Прогноз
Наиболее опасными считаются кардиогенные обмороки. Учащение обмороков напрямую связано с прогрессированием основного заболевания. Пациенты значительно ограничены в повседневной активности. А также в этой группе наибольший процент летальных исходов. Было показано, что летальность при кардиогенных обмороках в течение одного года достигает 18-33 % [8][9].
Рефлекторные обмороки и обмороки, связанные с ортостатической гипотензией, имеют благоприятный прогноз. Они не увеличивают летальность, и рецидивы их достаточно редки. Пациенты знают провоцирующие факторы таких обмороков, стараются их избегать или купировать самостоятельно в пресинкопальном периоде. Тем не менее, риск травматизации сохраняется.
Профилактика
При рефлекторном обмороке:
- Избегать провоцирующих ситуаций: душных помещений, больших скоплений людей, ношения тугих воротников.
- При наличии предвестников обморока рекомендуется напрягать мышцы рук, сжимать мяч или скрещивать ноги. Если предобморочное состояние возникает в положении стоя, необходимо сесть или лечь.
- Проводить терапию причин ситуационных обмороков, например кашля или чихания.
- Остерегаться приёма большого количества жидкости перед сном, если обмороки связаны с мочеиспусканием.
- Употреблять большое количество жидкости в течение дня.
- Выполнять умеренные физические нагрузки.
- Спать с приподнятым изголовьем кровати.
При ортостатической гипотензии:
- Отменить или уменьшить дозы провоцирующих препаратов.
- Употреблять большое количество жидкости, увеличить потребление поваренной соли для увеличения внутрисосудистого объёма.
При кардиогенных обмороках профилактика заключается в лечении основной болезни.
За дополнение статьи благодарим Сергея Маркова — невролога, научного редактора портала «ПроБолезни».