Синдром гипермобильности суставов (ГМС) — нередкая причина обращения за медицинской помощью пациентов в любом возрасте. Клинические проявления СГМС многообразны и могут имитировать другие, более известные заболевания суставов. В связи с недостаточным знакомством с данной патологией врачей-терапевтов, а в ряде случае ревматологов и ортопедов правильный диагноз часто не устанавливается. Традиционно внимание врача обращается на выявление ограничения объема движений в пораженном суставе, а не определение избыточного объема движений. Тем более что сам пациент никогда не сообщит о чрезмерной гибкости, так как он с детства с ней сосуществует и, более того, часто убежден, что и все люди имеют такие же возможности. Типичны две диагностические крайности: в одном случае, в связи с отсутствием объективных признаков патологии со стороны суставов (кроме просматриваемой гипермобильности) и нормальными лабораторными показателями у молодого пациента определяют «психогенный ревматизм», в другом — больному ставят диагноз ревматоидного артрита или заболевания из группы серонегативных спондилоартритов и назначают соответствующее, отнюдь не безобидное лечение.
Что считать гипермобильностью суставов?
Среди многих предложенных способов измерения объема движений в суставах общее признание получил метод Бейтона, представляющий собой девятибалльную шкалу, оценивающую способность обследуемого выполнить пять движений (четыре парных для конечностей и одно для туловища и тазобедренных суставов). Бейтон предложил упрощенную модификацию ранее известного метода Carter и Wilkinson (1964). Движения представлены на рис. 1.
 |
| Рисунок 1. Изменение объема движений 1. Пассивное разгибание мизинца кисти более 90°. 2. Пассивное прижатие большого пальца кисти к внутренней стороне предплечья. 3. Переразгибание в локтевом суставе более 10°. 4. Переразгибание в коленном суставе более 10°. 5. Передний наклон туловища с касанием ладонями пола при прямых ногах. |
Это простая и занимающая мало времени скрининговая процедура, получившая широкое распространение как в клинических, так и в эпидемиологических исследованиях. На основании ряда эпидемиологических работ были определены нормы подвижности суставов для здоровых людей. Степень подвижности суставов распределяется в популяции нормальным образом, то есть не по принципу «все или ничего», а в виде синусоидной кривой. Обычным для европейцев является счет по Бейтону от 0 до 4. Но средняя, «нормальная» степень подвижности суставов значительно отличается в возрастных, половых и этнических группах. В частности, при обследовании здоровых лиц в Москве в возрасте 16-20 лет среди женщин более половины, а среди мужчин более четверти демонстрировали степень ГМС, превышающую 4 балла по Бейтону. Таким образом, при отсутствии жалоб со стороны опорно-двигательного аппарата избыточная подвижность суставов в сравнении со средним показателем может рассматриваться как конституциональная особенность и даже возрастная норма. В связи с этим в педиатрической практике отсутствуют общепринятые нормы подвижности суставов — этот показатель значительно меняется в период роста ребенка.
Может ли избыточная гибкость суставов быть приобретена или это наследственная особенность?
Приобретенная избыточная подвижность суставов наблюдается у балетных танцоров, спортсменов и музыкантов. Длительные повторные упражнения приводят к растяжению связок и капсулы отдельных суставов. В этом случае имеет место локальная гипермобильность сустава (суставов). Хотя очевидно, что в процессе профессионального отбора (танцы, спорт) лица, изначально отличающиеся конституциональной гибкостью, имеют явное преимущество, фактор тренированности несомненно имеет место. Изменения в гибкости суставов наблюдаются также при ряде патологических и физиологических состояний (акромегалия, гиперпаратиреоидизм, беременность). Генерализованная ГМС является характерным признаком ряда наследственных заболеваний соединительной ткани, включающих синдром Марфана, несовершенный остеогенез, синдром Элерса–Данлоса. Это редкие заболевания. На практике врачу гораздо чаще приходится иметь дело с пациентами с изолированной ГМС, не связанной с тренировками и в ряде случаев сочетающейся с другими признаками слабости соединительно-тканных структур. Почти всегда удается установить семейный характер наблюдаемой ГМС и сопутствующей патологии, что свидетельствует о генетической природе наблюдаемого явления.
Определение синдрома гипермобильности суставов
Сам термин «синдром ГМС» принадлежит английским авторам Kirk, Ansell и Bywaters, которые в 1967 году обозначили таким образом состояние, при котором имелись определенные жалобы со стороны опорно-двигательного аппарата у гипермобильных лиц при отсутствии признаков какого-либо другого ревматического заболевания.
Последующие работы позволили конкретизировать нозологические границы данного синдрома, получившего определение «синдром доброкачественной гипермобильности суставов», в отличие от прогностически более тяжелых типов синдрома Элерса–Данлоса и других наследственных дисплазий соединительной ткани.
Последние, так называемые Брайтоновские критерии синдрома доброкачественной ГМС (1998) представлены в таблице. В данных критериях придается значение и внесуставным проявлениям слабости соединительно-тканных структур, что позволяет говорить о синдроме ГМС и у лиц с нормальным объемом движений в суставах (как правило, имеются в виду лица старшего возраста).
Распространенность синдрома гипермобильности суставов
Под синдромом ГМС понимают сочетание ГМС и каких-либо жалоб со стороны опорно-двигательного аппарата, обусловленных слабостью связочного аппарата. Истинная распространенность синдрома ГМС практически неизвестна. Конституциональная ГМС определяется у 7-20% взрослого населения. Хотя у большинства пациентов первые жалобы приходятся на подростковый период жизни, симптомы могут появиться в любом возрасте. Поэтому определения «симптоматичная» или «асимптоматичная» ГМС достаточно условны и отражают лишь состояние индивидуума с ГМС в определенный период жизни. Можно говорить о частоте выявления СГМС по данным отдельных клиник. Так, в одной из крупных европейских ревматологических клиник этот диагноз был установлен у 0,63% мужчин и 3,25% женщин из 9275 пациентов, поступивших на стационарное обследование. Но эти данные не отражают истинную картину, так как большинство пациентов с синдромом ГМС не нуждаются в стационарном лечении. По отечественным данным, доля пациентов с СГМС составляет 6,9% на амбулаторном приеме у ревматолога (Гауэрт В. Р., 1996). В связи с уже упоминавшимся недостаточным знанием врачей о данной патологии нередко эти пациенты регистрируются под другими диагнозами (ранний остеоартроз, периартикулярные поражения и т. д.).
Клинические проявления синдрома ГМС
Клиника СГМС многообразна и включает как суставные, так и внесуставные проявления, в общих чертах отраженные в упомянутых Брайтоновских критериях синдрома ГМС.
Существенную помощь в диагностике оказывает внимательный сбор анамнеза. Характерным фактом в истории жизни пациента является его особая чувствительность к физическим нагрузкам и склонность к частым травмам (растяжения, подвывихи суставов в прошлом), что позволяет думать о несостоятельности соединительной ткани. Выявляемый методом Бейтона избыточный объем движений в суставах дополняет собственно клинические формы проявления СГМС.
Суставные проявления
- Артралгия и миалгия. Ощущения могут быть тягостными, но не сопровождаются видимыми или пальпируемыми изменениями со стороны суставов или мышц. Наиболее частая локализация — коленные, голеностопные, мелкие суставы кистей. У детей описан выраженный болевой синдром в области тазобедренного сустава, отвечающий на массаж. На степень выраженности боли часто влияют эмоциональное состояние, погода, фаза менструального цикла.
- Острая посттравматическая суставная или околосуставная патология, сопровождающаяся синовитом, теносиновитом или бурситом.
- Периартикулярные поражения (тендиниты, эпикондилит, другие энтезопатии, бурсит, туннельные синдромы) встречаются у пациентов с СГМС чаще, чем в популяции. Возникают в ответ на необычную (непривычную) нагрузку или минимальную травму.
- Хроническая моно- или полиартикулярная боль, в ряде случаев сопровождаемая умеренным синовитом, провоцируемым физической нагрузкой. Это проявление СГМС наиболее часто приводит к диагностическим ошибкам.
- Повторные вывихи и подвывихи суставов. Типичные локализации — плечевой, пателло-фемолярный, пястно-фаланговый суставы. Растяжение связок в области голеностопного сустава.
- Развитие раннего (преждевременного) остеоартроза. Это может быть как истинный узелковый полиостеоартроз, так и вторичное поражение крупных суставов (коленных, тазобедренных), возникающее на фоне сопутствующих ортопедических аномалий (плоскостопие, нераспознанная дисплазия тазобедренных суставов).
- Боли в спине. Торакалгии и люмбалгии распространены в популяции, особенно у женщин старше 30 лет, поэтому трудно сделать однозначный вывод о связи этих болей с гипермобильностью суставов. Однако спондилолистез достоверно связан с ГМС.
- Симптоматическое продольное, поперечное или комбинированное плоскостопие и его осложнения: медиальный теносиновит в области голеностопного сустава, вальгусная деформация и вторичный артроз голеностопного сустава (продольное плоскостопие), заднетаранный бурсит, талалгия, «натоптыши», «молоткообразная» деформация пальцев, Hallux valgus (поперечное плоскостопие).
Внесуставные проявления. Данные признаки закономерны, так как основной структурный белок коллаген, первично участвующий в описываемой патологии, также присутствует в других опорных тканях (фасции, дерма, стенка сосудов).
- Избыточная растяжимость кожи, ее хрупкость и ранимость. Стрии, не связанные с беременностью.
- Варикозная болезнь, начинающаяся в молодые годы.
- Пролапс митрального клапана (до введения в широкую практику в 70-80-х годах эхокардиографии многие пациенты с синдромом ГМС наблюдались у ревматолога с диагнозом «ревматизм, минимальная степень активности» в связи с жалобами на боли в суставах и шумами в сердце, связанными с пролапсом клапанов).
- Грыжи различной локализации (пупочные, паховые, белой линии живота, послеоперационные).
- Опущение внутренних органов — желудка, почек, матки, прямой кишки.
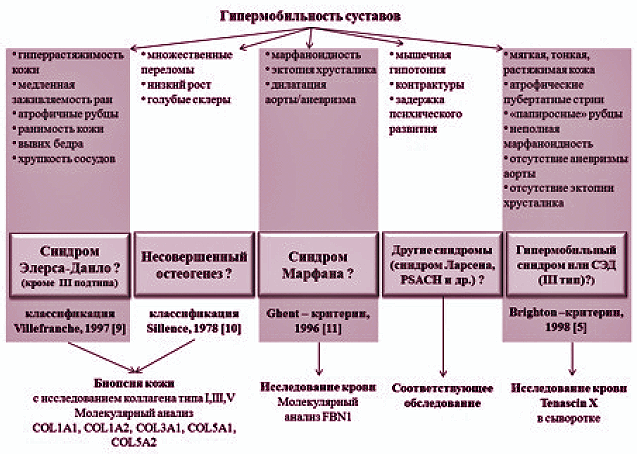
Таким образом, при осмотре пациента с подозрением на СГМС, а это каждый больной молодого и среднего возраста с невоспалительным суставным синдромом, необходимо обращать внимание на возможные дополнительные признаки системной дисплазии соединительной ткани. Знание фенотипических проявлений синдрома Марфана и несовершенного остеогенеза позволяет исключить эти наследственные заболевания. В том случае если обнаруживаются явные кожные и сосудистые признаки (гиперэластичность кожи и спонтанное образование синяков без признаков коагулопатии), правомерно говорить о синдроме Элерса–Данлоса. Открытым остается вопрос дифференциальной диагностики синдрома доброкачественной ГМС и наиболее «мягкого», гипермобильного типа синдрома Элерса–Данлоса. С помощью Брайтоновских критериев это сделать невозможно, о чем авторы специально упоминают; в обоих случаях имеет место умеренное вовлечение кожи и сосудов. Ни для того, ни для другого синдрома не известен биохимический маркер. Вопрос остается открытым и будет, по-видимому, разрешен только с обнаружением специфического биохимического или генетического маркера для описываемых состояний.
Учитывая широкое распространение конституциональной ГМС в популяции, особенно среди молодежи, было бы ошибочным объяснять все суставные проблемы у данной категории лиц только гипермобильностью. Наличие ГМС отнюдь не исключает возможности развития у них любого другого ревматического заболевания, которым они подвержены с такой же вероятностью, как и лица с нормальным объемом движений в суставах.
Таким образом, диагноз синдрома ГМС становится обоснованным, когда исключены другие ревматические заболевания, а имеющиеся симптомы соответствуют клиническим признакам синдрома, логично дополняемым выявлением избыточной подвижности суставов и/или других маркеров генерализованного вовлечения соединительной ткани.
Лечение синдрома ГМС
Лечение пациента с синдромом ГМС зависит от конкретной ситуации. Разнообразие проявлений синдрома предполагает и дифференцированный подход к каждому отдельному пациенту. Важным моментом является объяснение в доступной форме причин его проблем с суставами («слабые связки») и убеждение пациента, что у него нет тяжелого заболевания, грозящего неизбежной инвалидностью. При умеренных артралгиях этого достаточно. Полезными будут рекомендации исключить нагрузки, вызывающие боли и дискомфорт в суставах. Решающими в лечении выраженных болей являются немедикаментозные методы, и в первую очередь — оптимизация образа жизни. Это предполагает приведение в соответствие нагрузок и порога их переносимости данным пациентом. Необходимо свести к минимуму возможности травм, что включает профессиональную ориентацию и исключение игровых видов спорта.
При упорных болях в одном или нескольких суставах используют эластичные ортезы (наколенники и т. п.). Очень важна своевременная коррекция выявляемого плоскостопия. При этом от врача требуются элементарные подологические знания — форма и жесткость стелек определяется индивидуально, от этого во многом зависит успешность лечения. Нередко удается справиться с упорными артралгиями коленных суставов единственно этим способом.
В обеспечении стабильности сустава существенную роль играют не только связки, но и окружающие сустав мышцы. Если путем упражнений повлиять на состояние связочного аппарата невозможно, то укрепление и повышение силы мышц — реальная задача. Гимнастика при синдроме ГМС имеет особенность — она включает так называемые «изометрические» упражнения, при которых происходит значительное напряжение мышц, но объем движений в суставах минимален. В зависимости от локализации болевого синдрома рекомендуют укреплять мышцы бедер (коленные суставы), плечевого пояса, спины и т. д. Полезно плавание.
Медикаментозная терапия применима как симптоматическое лечение при артралгиях. Так как боли при синдроме ГМС в основном имеют невоспалительную природу, то нередко можно видеть полное отсутствие эффекта от применения нестероидных противовоспалительных препаратов.
В этом случае большего результата можно добиться приемом анальгетиков (парацетамол, трамадол). Внутрисуставное введение кортикостероидов при отсутствии признаков синовита абсолютно неэффективно.
При периартикулярных поражениях (тендиниты, энтезопатии, бурситы, туннельные синдромы) тактика лечения практически не отличается от таковой у обычных пациентов. В умеренно выраженных случаях это мази с нестероидными противовоспалительными препаратами в виде аппликаций или компрессов; в более упорных — локальное введение малых доз глюкокортикостероидов, не обладающих местнодегенеративным действием (суспензия кристаллов метилпреднизолона, бетаметазона). Нужно отметить, что эффективность локальной терапии кортикостероидами в большой степени зависит от правильности постановки топического диагноза и техники выполнения самой процедуры.
Обратите внимание!
ГМС — распространенный ревматический синдром, не являющийся прогностически опасным, но вызывающий серьезные диагностические проблемы на практике. Пациент с предполагаемым синдромом ГМС требует от врача внимания к малозаметным деталям при сборе анамнеза и осмотре; необходимы знания и опыт в умении определить, насколько характер жалоб соответствует выявляемой необычной подвижности суставов. Лечение синдрома ГМС также имеет свою специфику и отличается от традиционной терапии других пациентов с заболеваниями суставов
Что сказать пациенту?
Важно объяснить пациенту в доступной форме причину его проблем с суставами («слабые связки») и убедить, что у него нет тяжелого заболевания, грозящего неизбежной инвалидностью. При умеренных артралгиях этого достаточно. Полезными будут рекомендации исключить нагрузки, вызывающие боли и дискомфорт в суставах; посоветовать свести к минимуму возможности травм, что включает соответствующую профессиональную ориентацию и исключение игровых видов спорта.
Критерии синдрома гипермобильности сустава
Большие критерии
- Счет по шкале Бейтона 4 или более (на момент осмотра или в прошлом)
- Артралгия более 3 месяцев в четырех или большем количестве суставов
Малые критерии
- Счет по шкале Бейтона 1-3 (для людей старше 50 лет)
- Артралгия менее 3 месяцев в одном–трех суставах или люмбалгия, спондилез, спондилолиз, спондилолистез
- Вывих/подвывих более чем в одном суставе или повторные в одном суставе
- Периартикулярные поражения более двух локализаций (эпикондилит, теносиновит, бурсит)
- Марфаноидность (высокий рост, худощавость, соотношение размах рук/рост > 1,03, соотношение верхний/нижний сегмент тела < 0,83, арахнодактилия)
- Аномальная кожа: тонкость, гиперрастяжимость, стрии, атрофичные рубцы
- Глазные признаки: нависающие веки или миопия или антимонголоидная складка
- Варикозные вены или грыжи либо опущение матки/прямой кишки.
Для диагноза СГМС необходимо присутствие двух больших, одного большого и двух малых или четырех малых критериев
Исключаются: синдром Марфана по отсутствию поражения хрусталиков и восходящего отдела аорты; несовершенный остеогенез по отсутствию множественных переломов костей и «голубых» склер
Гипермобильный синдром: клинические проявления, дифференциальный диагноз, подходы к терапии
Статьи
Н.Г. Правдюк, Н.А.Шостак
Кафедра факультетской терапии им. А.И. Нестерова, Российский государственный медицинский университет, Москва Дисплазия соединительной ткани (ДСТ) представляет собой уникальную онтогенетическую аномалию развития организма, которая относится к числу сложных вопросов современной медицины. Рассматриваются основные подходы к дифференциальной диагностике различныхформ ДТС. Ведущее место отводится клинической оценке, подходам к терапии одного из вариантов недифференцированной формы ДТС – гипермобильному синдрому.
Ключевые слова: дисплазия соединительной ткани, гипермобильный синдром, гипермобильность суставов.
РФК 2008;3:70-75
Hypermobility syndrome: clinical manifestations, differential diagnosis, therapy approaches
N.A. Shostak, N.G. Pravdyuk
Chair of Faculty Therapy named after A.I. Nesterov, Russian State Medical University, Moscow Connective tissue dysplasia (CTD) represents special ontogenetic abnormality which is a complex problem of contemporary medicine. The principles of differential diagnosis of various forms of CTD are considered. A clinical estimation and therapy approaches are discussed with focus on hypermobility syndrome as one of undifferentiated form of CTD.
Key words: connective tissue dysplasia, hypermobility syndrome, joint hypermobility.
Rational Pharmacother. Card. 2008;3:70-75
Группа наследственных заболеваний соединительной ткани и скелета была впервые выделена американским генетиком Mc Kusick в 1955 году. К тому времени она объединяла лишь некоторые нозологические формы: несовершенный остеогенез, синдром Марфана, синдром Элерса-Данло, эластическую псевдоксантому и гаргоилизм. [1] В течение последующих трех десятилетий благодаря достижениям генетики были описаны и классифицированы свыше 200 заболеваний соединительной ткани и скелета наследственного характера.
Клинические проявления дисплазий соединительной ткани
Дисплазия соединительной ткани (ДСТ) – генетически детерминированное нарушение развития соединительной ткани, приводящее к изменению ее структуры и функций и реализующееся в клиническом многообразии фенотипических признаков и органных проявлений. В настоящее время предложено подразделение ДСТ на дифференцированный и недифференцированный синдромы [2].
Дифференцированные дисплазии характеризуются установленным генным или биохимическим дефектом с определенным типом наследования и клинической картиной заболевания (синдром Марфана, синдром Элерса-Данлоса, несовершенный остеогенез, эластическая псевдоксантома и др.).
Недифференцированные дисплазии соединительной ткани диагностируются в случаях, когда наборфенотипических признаков не соответствует ни одному из дифференцированных синдромов.
Соединительнотканная дисплазия, затрагивая все органы и системы, проявляется комплексом фенотипических признаков. Весьма характерным для ДСТ является генерализованная гипермобильность суставов (ГМС), которая может быть ведущим признаком как недифференцированной ДСТ, так и частью дифференцированных синдромов.
Для объективной оценки генерализованной гипермобильности суставов используются критерии Бейтона [3] (табл. 1).
Таблица 1. Признаки гипермобильности суставов (критерии Бейтона)
- Пассивное сгибание пястно-фалангового сустава 5-го пальца в обе стороны.
- Пассивное сгибание 1-го пальца в сторону предплечья при сгибании в лучезапястном суставе.
- Переразгибание локтевого сустава свыше 10 град.
- Переразгибание коленного сустава свыше 10 град.
- Наклон вперед при фиксированных коленных суставах, при этом ладони достигают пола.
Гипермобильность оценивают в баллах: 1 балл означает патологическое переразгибание в одном суставе на одной стороне. Максимальная величина показателя, учитывая двухстороннюю локализацию, — 9 баллов (8 — за 4 первых пункта и 1 — за 5-й пункт). Показатель от 4 до 9 баллов расценивается как состояние гипермобильности.
Научный и практический интерес к ГМС возник еще в конце 19 века, когда были описаны наследственные синдромы, в клинической картине которых ГМС являлась одним из ведущих симптомов (синдром Марфана, синдром Элерса-Данло, несовершенный остеогенез). Влияние ГМС на состояние здоровья имеет самые разнообразные аспекты. Первое описание ГМС было сделано в 1967 году Kirk, Ansell и Bywaters. [4]. Авторами был предложен термин «гипермобильный синдром» (ГС), отражающий феномен гипермобильности суставов, сочетающийся с дисфункцией опорно-двигательного аппарата (подвывихи, артралгии). Позже стало известно, что ГМС ассоциируется с внешними фенотипическими признаками ДСТ, сходными с маркерами дисплазии при дифференцированных синдромах, а «гипермобильный синдром» стал рассматриваться в рамках нозологической формы. Однако генетическая основа ГС до настоящего времени остается неизвестной.
Клинические проявления ГС многообразны и включают как суставные, так и внесуставные признаки, отраженные в критериях ГС. Диагностические критерии ГС представлены в табл. 2 и именуются Брайтоновскими критериями [5].
Малые критерии ГС были дополнены в ходе работ А.Г. Беленького [6] и включают пролапс митрального клапана, полую стопу, браходактилию, деформацию грудной клетки, сандалевидную щель стопы, сколиоз, Hallux valgus. ГС диагностируется при наличии 2 больших критериев, 1 большого и 2 малых критериев или 4 малых. Достаточно 2 малых критериев, если родственник 1 линии родства имеет признаки ДСТ.
Таблица 2. Диагностические критерии ГС (Brighton, 1998г)
- Счет по шкале Бейтона 4 из 9 или более (на момент осмотра или в прошлом).
- Артралгия более 3 мес в 4 суставах и более.
Малые критерии:
- Счет по шкале Бейтона 1-3 из 9 (0-2 для людей старше 50 лет).
- Артралгия в 1-3 суставах или люмбалгия более 3 месяцев, наличие спондилолиза, спондилолистеза.
- Вывихи/подвывихи более чем в 1 суставе или повторный вывих в одном суставе.
- Периартикулярные поражения более 2 локализаций (эпикондилит, теносиновит, бурсит и т.д.).
- Марфаноидность (высокий рост, худощавость, соотношение размах рук/рост более 1,03,
соотношение верхний/нижний сегмент тела менее 0,83, арахнодактилия). - Аномальная кожа: тонкость, гиперрастяжимость, стрии, атрофичные рубцы.
- Глазные признаки: нависающие веки или миопия.
- Варикозные вены или грыжи или опущение матки/ прямой кишки.
Основным клиническим проявлением ГС является поражение опорно-двигательного аппарата в виде артралгий (полиартралгий), ассоциированных с физической нагрузкой. Наиболее часто в процесс вовлекаются коленные и голеностопные суставы. Причиной болевого синдрома в этом случае является чувствительность к нагрузке опорных суставов и умеренные ортопедические аномалии (дисплазия тазобедренных суставов, продольное и поперечное плоскостопие). Дебют артралгий приходится на молодой возраст, преимущественно у лиц женского пола. Подвывихи суставов (в основном, голеностопных и коленных) типичны для пациентов с ГС. Рецидивирующий выпот в суставе, как проявление ГМС, является нечастой, но наиболее сложной диагностической ситуацией. Характерной особенностью синовита при ГМС является непосредственная связь с травмой, невоспалительный характер синовиальной жидкости и быстрое обратное развитие. В последующему этих пациентов может развиться стойкая артралгия травмированного коленного сустава, связанная с постравматической менископатией. Дорсалгии, нередко сочетающиеся со сколиозом и спондилолистезом, встречаются у пациентов с ГС в любом возрасте. Периартикулярные поражения (тендиниты, эпикондилит, другие энтезопатии, бурситы, туннельные синдромы) встречаются у пациентов с ГС и возникают в ответ на необычную (непривычную) нагрузку или минимальную травму. Наиболее полная картина клинических проявлений и потенциальных осложнений ГС (в том числе со стороны опорно-двигательного аппарата) представлена в табл. 3.
Таблица 3. Клинические проявления и потенциальные осложнения ГС [1]
- Рецидивирующие подвывихи в голеностопном суставе.
- Разрыв мениска.
- Частые переломы костей.
- Острые или рецидивирующие подвывихи плеча, надколенника,
пястно-фалангового, височно-нижнечелюстного суставов. - Травматические артриты.
Хронические (нетравматические)
- Эпикондилит.
- Тендинит.
- Синдром ротаторной манжеты плеча.
- Бурсит.
- Эпизодические ювенильные артриты (синовиты) коленных суставов
(без признаков системной воспалительной реакции). - Неспецифические артралгии.
- Сколиоз.
- Боль в спине.
- Хондромаляция надколенника.
- Остеоартроз.
- Фибромиалгия.
- Дисфункция височно-нижнечелюстного сустава.
- Карпальный и тарзальный туннельный синдромы.
- Акропарестезия.
- Синдром грудного выхода.
- Плоскостопие.
- Синдром Рейно.
- Задержка моторного развития (у детей).
- Врожденный вывих бедра.
ГМС требует тщательного клинического анализа и дифференцированного диагностического подхода. Немаловажную роль в диагностике ГС играет оценка фенотипических маркеров ДСТ. При наличии сопутствующей гиперрастяжимости кожи (диагностируемой при толщине кожной складки над ключицами > 2 см), атрофичных рубцов, повышенной ранимости кожи, в первую очередь, следует думать о классическом варианте синдрома Элерса-Данло (СЭД) (I/II подтип по классификации Villefranche, 1997). Наличие же врожденного вывиха суставов свидетельствует в пользу артрохалазического типа (VII подтип). Обширные кровоподтеки на коже и/или семейный анамнез сосудистых или кишечных разрывов или внезапной смерти являются признаками сосудистого подтипа СЭД (IV). Если умеренная гипермобильность суставов сочетается с характерным внешним обликом, подвывихом хрусталика и/или дилатацией аорты или аневризмой, необходимо думать о синдроме Марфана. Та же клиническая комбинация без глазных и кардиальных проявлений свидетельствует в пользу гипермобильного подтипа СЭД (III). В настоящее время не определены генетические и нозологические границы между гипермобильным типом СЭД и ГС. Кроме того, было показано, что у пациентов с III подтипом СЭД и ГС имеются мутации в генах, кодирующих неколлагеновые молекулы Tenascin-X, при этом отмечается снижение уровня сывороточного Tenascin-X в обеих группах гетерозиготных лиц женского пола [7]. Идентификация мутаций генов Тenascin-X является важной моделью изучения генетической основы ГС.
Клиническая картина несовершенного остеогенеза характеризуется повышенной ломкостью костей, переломы возникают при небольших нагрузках или спонтанно. Клиническая картина заболевания не ограничивается патологией скелета. Синие склеры, низкий рост, разрушение дентина зубов, прогрессирующая тугоухость в детском и юношеском возрасте, контрактуры, мышечная гипотония и повышенная частота пупочных и паховых грыж, врожденных пороков сердца и нефролитиаза – характерный комплекс патологических изменений при несовершенном остеогенезе. Другие характерные признаки в сочетании с ГМС могут указывать на наличие псевдоахондроплазии (PSACH), синдрома Ларсена, мышечной дистрофии Ульриха и др.
Биохимические и генетические нарушения при ДСТ
Наряду с клинической оценкой ДСТ в диагностике заболевания важную роль играют биохимические методы исследования. Они позволяют оценить состояние обмена соединительной ткани, уточнить диагноз, прогнозировать течение заболевания. Наиболее информативным является определение уровня оксипролина и гликозоаминогликанов в суточной моче, а также лизина, пролина, оксипролина в сыворотке крови. Генетические дефекты синтеза коллагена приводят к уменьшению его поперечных связей и возрастанию количества легкорастворимых фракций. Именно поэтому у больных с врожденной дисплазией соединительной ткани отмечается достоверное повышение оксипролина в суточной моче, степень которого коррелирует с тяжестью патологического процесса. О катаболизме межклеточного вещества судят по величине экскреции гликозоаминогликанов [8].
Для наследственных заболеваний соединительной ткани характерно изменение соотношения коллагенов разных типов и нарушение структуры коллагенового волокна. Типирование коллагена проводится методом непрямой иммунофлюоресценции по Sternberg L.A. при помощи поликлональных антител кфибронектину и коллагену [8]. Современной и перспективной является молекулярно-генетическая диагностика (ДНК-диагностика) дисплазии соединительной ткани, предполагающая применение молекулярных методов выявления генных мутаций. Молекулярный анализ гена fibrillin1 (FBN1) при подозрении на синдром Марфана может быть выполнен на геномной ДНК, извлеченной из лейкоцитов крови. В случаях диагностики СЭД или несовершенного остеогенеза проводится биопсия кожи с последующим биохимическим анализом коллагена типов I, III и V. В зависимости от клинической и биохимической оценки дальнейший молекулярный анализ проводится на ДНК, извлеченной из культивируемых фибробластов.
Алгоритм обследования пациента с гипермобильностью суставов представлен на рис. 1.
Рисунок 1. Алгоритм диагностики гипермобильности суставов
Возможности лечения ДСТ
Лечение ГМС при отсутствии жалоб не требует специальных мероприятий. При умеренных артралгиях показано ограничение физических нагрузок. Необходимо свести к минимуму возможности травм, что включает профессиональную ориентациюи исключение игровых видов спорта. При упорных болях в одном или нескольких суставах используют эластичные ортезы, обеспечивающие искусственное ограничение объема движений. Немаловажную роль играет укрепление окружающих болезненный сустав мышц с помощью изометрических упражнений, обеспечивающих оптимизацию локальной биомеханики и как следствие – исчезновение болей. В качестве симптоматической медикаментозной терапии при болевом синдроме показан прием нестероидных противовоспалительных препаратов и анальгетиков. С учётом патогенетической основы несостоятельности соединительной ткани и системного характера проявлений ГС основным направлением терапии является коррекция нарушенного метаболизма коллагена. Это позволяет предотвращать возможные осложнения ДСТ. К средствам, стимулирующим коллагенообразование, относят аскорбиновую кислоту, препараты мукополисахаридной природы (хондроитинсульфат, глюкозаминсульфат), витамины группы В (В1, В2, В3, В6) и микроэлементы (медь, цинк, магний). Последние являются кофакторами внутри- и внеклеточного созревания молекулы коллагена и других структурных элементов соединительной ткани [8].
Особая роль в регуляции метаболизма соединительной ткани отводится магнию. В условиях его недостатка происходит усиление деградации коллагеновых и, возможно, эластиновых волокон, а также полисахаридных нитей гиалуронана. Это обусловлено инактивацией гиалуронансинтетаз и эластаз, а также повышением активности гиалуронидаз и матричных металлопротеиназ. На клеточном уровне дефицит магния приводит также к увеличению числа дисфункциональных молекул т-РНК, замедляя, тем самым, скорость белкового синтеза. Кроме того, определенную роль в деградации соединительной ткани играют аутоиммунные реакции, обусловленные присутствием аллеля Bw35 системы HLA. Активация Т-клеточного иммунитета к компонентам соединительной ткани, содержащим рецепторы, соответствующие антигену Вw35, приводит к деградации соединительнотканного матрикса, что сопряжено с неконтролируемой потерей магния [12]. Повышенная экспрессия этого антигена отмечена у пациентов с первичным пролапсом митрального клапана, который является фенотипическим маркером ГС. В ряде исследований показана принципиальная возможность замедления процессов дегенерации соединительной ткани при лечении препаратами магния. Это достигается посредством усиления биосинтетической активности фибробластов, ответственных за нормализацию волокнистых структур соединительнотканного матрикса [13].
Необходимо отметить, что ДСТ имеет, как правило, прогрессирующий характер и лежит в основе формирования соматической патологии. Последняя нередко выходит на первый план и определяет прогноз основного заболевания. Своевременная метаболическая терапия играет важную роль в лечении и профилактике потенциальных осложнений ДСТ, в том числе ГС.
Литература
- Sillence D.O., Rimoin D.L. Classification of osteogenesis imperfect. Lancet 1978;1(8072):1041–2.
- Яковлев В.М., Нечаева Г.И. Кардио-респираторные синдромы при дисплазии соединительной ткани. Омск: Издательство ОГМА; 1994.
- Grahame R. Joint hypermobility and genetic collagen disorders: are they related? Arch Dis Child 1999; 80(2):188–91.
- Kirk J.A., Ansell B.M., Bywaters E.G. The hypermobility syndrome. Musculoskeletal complaints associated with generalized joint hypermobility. Ann Rheum Dis 1967;26(5):419–25.
- Grahame R., Bird H.A., Child A. The revised (Brighton 1998) criteria for the diagnosis of benign joint hypermobility syndrome (BJHS). J Rheumatol 2000;27(7): 1777–9.
- Беленький А.Г. Генерализованная гипермобильность суставов и другие соединительно–тканные синдромы. Научно–практическая ревматология 2001;(4):40–8.
- ZweersM.C., Bristow J., Steijlen P.M. et al. Haploinsufficiency of TNXB is associated with hypermobility type of Ehlers-Danlos syndrome. AmJHumGenet 2003; 73(1):214–17.
- Кадурина Т.И.Наследственные коллагенопатии (клиника, диагностика, лечение и диспансеризация). СПб.: Невский диалект; 2000.
- Beighton P., De Paepe A., Steinmann B. et al. Ehlers-Danlos syndromes: revised nosology, Villefranche, 1997. Ehlers-Danlos National Foundation (USA) and EhlersDanlos Support Group (UK). Am JMed Genet 1998;77(1): 31–7.
- SimpsonM.R. Benign joint hypermobility syndrome: evaluation, diagnosis, and management. J Am Osteopath Assoc 2006; 106(9): 531-6.
- De Paepe A., Devereux R.B., Dietz H.C. et al. Revised diagnostic criteria for the Marfan syndrome. Am JMed Genet 1996;62(4):417–26.
- ГромоваО.А., ТоршинИ.Ю. Дисплазия соединительной ткани, клеточная биология и молекулярные механизмы воздействия магния. РМЖ 2008;16(4):230-8.
- Пак Л.С. Значение магния в патогенезе и лечении больных пролапсом митрального клапана. Трудный пациент 2007;5(5):13-6.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Синдром гипермобильности суставов — это заболевание, при котором наблюдается избыточная подвижность, сочетающаяся с патологическими симптомами со стороны опорно-двигательного аппарата. Обычно пациентов беспокоят суставные и мышечные боли. Возможны синовиты, бурситы, энтезопатии, повторные подвывихи, ранние артрозы, другие проявления. Диагноз выставляется на основании анамнеза, данных клинического осмотра. Для исключения иных заболеваний назначаются лабораторные и инструментальные исследования. Лечение включает медикаментозную терапию, ЛФК, коррекцию режима дня и двигательной активности.
Общие сведения
Синдром гипермобильности суставов (СГС) — патологическое состояние, которое следует отличать от асимптомной гипермобильности суставов (ГС), не сопровождающейся клиническими проявлениями. Распространенность СГС в популяции составляет около 4%. Женщины болеют чаще мужчин (5,6% и 1,9% соответственно). У 65% у пациентов имеются близкие родственники, страдающие тем же заболеванием, что свидетельствует о наследственной природе патологии. СГС ассоциируется с повышенным риском развития остеоартроза и других болезней костно-мышечной системы.

Причины
Генерализованная гипермобильность суставов — широко распространенное состояние. По данным исследователей, увеличение объема движений по сравнению со среднестатистической нормой выявляется у 6,9-31,5% жителей планеты, чаще — у женщин, уроженцев Азии, Африки, Ближнего Востока. В основе избыточной подвижности лежат мутации генов, отвечающих за формирование коллагена и тенаскина Х, которые входят в состав связок, сухожилий и суставных капсул.
Данная индивидуальная особенность передается по наследству, преимущественно по женской линии. Это нарушение — дисплазия соединительной ткани (ДСТ) потенцируется влиянием множества генов, при этом имеет значение уникальное сочетание аллелей обоих родителей, что объясняет значительную вариабельность проявлений ГС, неопределенную вероятность развития СГС, а также наличие или отсутствие симптомов соединительнотканной недостаточности со стороны других органов и систем.
Патогенез
Изменение структуры соединительной ткани приводит к снижению ее прочности и, как следствие — к повышению вероятности микротравм при физических нагрузках. Наряду с повторными микротравмами имеет значение снижение порога болевой чувствительности и наличие ортопедических аномалий, которые часто выявляются у больных с ДСТ — плоскостопия, дисплазии тазобедренных суставов, спондилолистеза, сколиоза.
Определенную роль играют вегетососудистые расстройства, которые также часто сопутствуют ДСТ. Все перечисленное обуславливает появление болей в мышцах и суставах на фоне физической активности. С возрастом проявления СГС усугубляются, потому что к врожденным аномалиям добавляются приобретенные патологические изменения — менископатии, энтезопатии, тендиниты, остеохондроз, развивающиеся на фоне базовых нарушений строения ОДС, повторных микротравм.
Симптомы
Первые симптомы обычно появляются в молодом возрасте. Больные предъявляют жалобы на мышечно-суставные боли после умеренной физической активности или незначительной травмы. Как правило, наибольшая интенсивность болей отмечается в голеностопных и коленных суставах. Признаки воспаления отсутствуют. Рецидивирующий характер боли вынуждает пациентов ограничивать двигательную активность, что ведет к детренированности, повышенной вероятности травматизации при физической нагрузке.
На фоне детренированности появляются мышечная слабость, повышенная утомляемость. Иногда после травм развиваются острые синовиты, типичными особенностями которых являются невоспалительный характер выпота и быстрое купирование симптоматики. Нередко беспокоят боли в спине. Интенсивность болевого синдрома может существенно варьироваться — от незначительных или умеренных болевых ощущений до упорных болей, существенно ограничивающих физические возможности пациента.
Поскольку СГС развивается на фоне врожденных нарушений синтеза белков, входящих в состав кожи, стенок сосудов, внутренних органов, у многих пациентов выявляются внесуставные проявления патологии. Типичными признаками являются чрезмерно растяжимая тонкая кожа, раннее развитие варикоза, появление синяков после незначительных травм. У некоторых больных обнаруживаются пролапс митрального клапана, опущение матки, почек, прямой кишки, грыжевые выпячивания различных локализаций.
Осложнения
У пациентов с СГС могут возникать повторные подвывихи суставов. Со временем боль начинает беспокоить даже при отсутствии значимых нагрузок, что связано с формированием менископатий, энтезопатий, бурситов, туннельных синдромов, других патологий. Отмечается повышенная вероятность раннего остеоартроза и остеохондроза. При манифестации вторичных поражений связочно-суставных структур жалобы видоизменяются, соответствуют клиническим проявлениям того или иного заболевания.
Наличие вегетативных нарушений, нередко выявляющихся при дисплазии соединительной ткани, утяжеляет течение болезни. На фоне постоянных артралгий, миалгий и дорсалгий, сочетающихся с обмороками, кардиалгиями, сердцебиением, ощущением нехватки воздуха, другими признаками вегетативной дисфункции, развиваются невротические расстройства.
Диагностика
Синдром гипермобильности суставов диагностируют врачи-ортопеды или ревматологи. Для выявления повышенной подвижности применяют так называемый счет Бейтона — совокупность признаков, которые обнаруживаются при проведении простых тестов, не требующих дополнительного оборудования:
- Переразгибание мизинца. Выпрямленный мизинец отклоняется к тыльной стороне кисти до образования угла 90 градусов.
- Приведение I пальца. Удерживая большой палец другой рукой, его можно подвести вплотную к предплечью.
- Переразгибание локтевого сустава. Предплечье отклоняется в сторону плеча до 10 и более градусов.
- Переразгибание коленного сустава. Угол между бедром и голенью составляет 10 или более градусов.
- Повышенная гибкость позвоночника. В положении стоя пациент может полностью положить ладони на пол, не сгибая колени.
За первые четыре положительных признака начисляется по 1 баллу с каждой стороны, за пятый — 1 балл. Наибольшее возможное количество баллов — 9. Используя результаты теста и данные анамнеза, выявляют СГС на основе определенных диагностических критериев:
1. Большие критерии:
- 4 и более балла по шкале Бейтона;
- жалобы на боли в 4 или более суставах на протяжении 3 или более месяцев.
2. Малые критерии:
- 1-3 балла по счету Бейтона для молодых пациентов и 0-2 балла для людей старше 50 лет;
- артралгии в 1-3 суставах или люмбалгии в течение 3 и более месяцев, спондилез, спондилолистез;
- наличие в анамнезе вывихов более чем в 1 суставе или повторных вывихов сустава;
- поражение околосуставных тканей: бурсит, тендинит, энтезопатия, эпикондилит и др.;
- высокий рост, худощавость, арахнодактилия, длинные ноги;
- изменения кожи: атрофии, чрезмерная растяжимость, стрии и т. д.;
- миопия либо нависающие веки;
- варикоз нижних конечностей, опущение внутренних органов, грыжи.
Для постановки диагноза необходимо 2 больших признака, 1 большой и 2 малых признака либо 4 малых признака. План обследования при подозрении на СГС определяется жалобами больных, может включать рентгенографию, КТ, МРТ различных сегментов, другие визуализационные методики. Для исключения ревматических болезней выполняют соответствующие лабораторные исследования.
Дифференциальная диагностика
Гипермобильность суставов, сочетающаяся с симптоматикой со стороны артикулярных, периартикулярных и мышечных тканей встречается при ряде других заболеваний, что обуславливает важность дифференциальной диагностики. В первую очередь СГС различают с синдромами Марфана и Элерса-Данлоса. В ряде случаев может потребоваться дифференцировка с синдромом Луиса-Дитца, несовершенным остеогенезом, иными патологиями.
Лечение синдрома гипермобильности суставов
Лечение СГС длительное, осуществляется в амбулаторных условиях. Центральное место в плане терапевтических мероприятий занимает коррекция образа жизни и режима физической активности. По показаниям немедикаментозные методы лечения дополняют лекарственной терапией.
Немедикаментозные методики
При применении физиологических способов нормализации состояния больных важны комплексный подход и раннее начало лечения. Особое значение немедикаментозные методы имеют в терапии пациентов младше 20 лет, у которых нередко удается существенно уменьшить проявления СГС в течение дальнейшей жизни. Рекомендуются:
- Оптимальный режим дня. Включает достаточное количество сна, чередование периодов работы и отдыха, регулярное полноценное питание. Важной частью режима является ежедневная умеренная физическая активность для профилактики детренированности.
- Коррекция двигательных стереотипов. Предусматривает отработку правильной техники движений. Осуществляется врачами ЛФК. Направлена на исключение нефизиологических нагрузок, предупреждение перегрузок, повторной травматизации.
- Кинезиотерапия. Разрабатываются комплексы статических и динамических упражнений для укрепления мышц в проблемных зонах. Комплексы ЛФК выполняются вначале со специалистом, затем — индивидуально в домашних условиях, по показаниям дополняются остеопатией, миофасциальным релизингом, механотерапией.
- Фиксация. Производится индивидуальный подбор ортезов. В ходе подбора учитываются уровень активности пациента, локализация болевого синдрома, выраженность изменений в различных анатомических зонах.
- Физиотерапия. Назначается в период обострений. Направлена на ликвидацию болевого синдрома, стимуляцию восстановления тканей. Применяются лекарственный электрофорез, лазеротерапия, магнитотерапия, другие методики.
Медикаментозные методы
В большинстве случаев для устранения болевого синдрома достаточно немедикаментозных мероприятий в сочетании с использованием местных средств (гелей, мазей) с отвлекающим и противовоспалительным эффектами. При недостаточной результативности показаны:
- Стимуляторы белкового обмена. В перечень рекомендованных средств входят кальцитонин, аскорбиновая кислота, никотиновая кислота, витамины группы В, минеральные комплексы, другие препараты, способствующие активизации образования коллагена, обеспечению баланса окислительно-восстановительных процессов.
- Корректоры обмена глюкозаминогликанов. Применяются медикаменты из группы хондропротекторов — глюкозамина сульфат, хондроитина сульфат и др.
- Стабилизаторы минерального обмена. Используются средства, содержащие различные формы витамина Д (эргокальциферол, альфакальцидол и аналоги), препараты кальция.
- Корректоры биоэнергетического состояния. Назначаются лекарства, в состав которых входят фосфолипиды и полиненасыщенные жирные кислоты (лецитин), рибоксин, мельдоний, незаменимые аминокислоты.
Медикаментозную терапию проводят несколько раз в год курсами продолжительностью около 2 месяцев с интервалом между курсами не менее 2-3 месяцев. Обычно курс включает по одному препарату из каждой группы. В начале следующего курса средства заменяют. Прием лекарств чередуют с физиотерапией. НПВС при синдроме гипермобильности суставов применять не рекомендуют из-за незначительной выраженности воспаления и возможного негативного влияния медикаментов на состояние соединительной ткани.
Прогноз
Прогноз благоприятный. При соблюдении рекомендованного режима активности, выработке правильных двигательных стереотипов большинство больных ведет обычный образ жизни, полностью сохраняет трудоспособность. В отдельных случаях возможно тяжелое течение с повторными эпизодами нетрудоспособности, необходимостью индивидуальной адаптации, иногда — вынужденной сменой профессии.
Профилактика
Первичная профилактика не разработана из-за врожденного характера патологии. Вторичные профилактические меры включают раннее выявление и регулярное наблюдение пациентов с гипермобильностью суставов, индивидуальный подбор физических нагрузок, профориентацию, разъяснение особенностей течения болезни для предупреждения невротических расстройств, создания настроя на необходимость коррекции в течение всей жизни.
ID: 2021-03-25-A-19660
Оригинальная статья
ФГБОУ ВО Тверской ГМУ Минздрава России
Резюме
В статье представлена проблема диагностики, клинические проявления и подходы к лечению синдрома гипермобильности суставов.
Ключевые слова
Суставы, подвижность, метод Бейтона, профилактика.
Введение
Синдром гипермобильности суставов (СГМС) – это такое состояние, при котором наблюдается чрезмерная подвижность суставов, соответствующая патологическим процессам в опорно-двигательном аппарате. Часто пациента тревожат боли в суставах и мышцах. Клинические проявления СГМС разнообразны и могут имитировать другие известные заболевания. Из-за недостаточного знакомства с этой патологией терапевтов, а в некоторых случаях ортопедов и ревматологов, правильный диагноз устанавливается редко. Внимание врача обычно обращено на выявление ограничения объема движений в пораженном суставе, а не на определение чрезмерного объема движений. Пациент никогда не расскажет об избыточной гибкости сам, так как он живет с ней с самого детства и часто убежден, что и другие люди имеют такие особенности.
Цель
Изучить основные аспекты синдрома гипермобильности суставов с клиническими примерами и обратить внимание коллег на данное состояние.
Материал и методы
Два клинических случая с клиникой избыточной подвижности суставов кисти.
Результаты
В качестве примера приводим два случая клинических наблюдений.
Клинический случай 1. Мама ребенка 13 лет, при прохождении профилактического осмотра, обратила внимание врача-ортопеда на чрезмерную подвижность в суставах кисти. При осмотре выявлена избыточная подвижность в запястно-пястном суставе большого пальца и в пястно-фаланговых суставах кисти (фото 1), однако на боль в данных суставах жалоб ребенок не предъявлял, при рентгенографии воспалительных и костных изменений не выявлено. Со слов матери — чрезмерную гибкость суставов кисти у ребенка раньше не замечала, со стороны близких родственников повышенной подвижности суставов нет, девочка занимается танцами и игрой на синтезаторе. При проведении диагностики тестами по Бейтону, была выявлена повышенная гибкость позвоночника (в положении стоя пациентка смогла полностью положить ладони на пол, не сгибая колени, и коснуться стопой наружной поверхности бедра при сгибании коленного сустава. В результате обследования было сделано заключение, что чрезмерная подвижность суставов является локальной и приобретенной, вследствие занятий танцами и музыкальной деятельностью. Длительные повторные упражнения привели к растяжению связок и капсулы отдельных суставов кисти. Рекомендовано ограничение физической нагрузки на суставы кисти, без приема каких-либо лекарственных препаратов.
Клинический случай 2. При обследовании у пациентки 18 лет была обнаружена чрезмерная подвижность в двух синовиальных межфаланговых суставах (фото 2). На боль при нагрузке на эти суставы пациентка не жаловалась. Артралгия отсутствует. Вывихов не наблюдалось. Спортом не занималась. Из анамнеза известно, что бабушка и мама пациентки имеют синдром гипермобильности суставов в двух синовиальных межфаланговых суставах и в запястно-пястном суставе большого пальца кисти, т.е. способны к приведению I пальца вплотную к предплечью. В данном конкретном случае синдром гипермобильности суставов кисти передался по наследству по женской линии и является изолированной формой, не требующей медикаментозного лечения.
Обсуждение
По данным статистики избыточная подвижность суставов определяется у 7-20% взрослого населения. Первые жалобы приходятся на подростковый период жизни, но могут появиться в любом возрасте. Распространенность СГМС в популяции составляет около 4%. Женщины болеют чаще мужчин (5,6% и 1,9% соответственно). По данным ряда исследователей, увеличение объема движений по сравнению со среднестатистической нормой выявляется у 6,9-31,5% жителей планеты, чаще — у женщин, уроженцев Азии, Африки, Ближнего Востока. У 65% пациентов имеются близкие родственники, страдающие тем же заболеванием, что свидетельствует о наследственной природе патологии. СГМС ассоциируется с повышенным риском развития остеоартроза и других болезней костно-мышечной системы. При обследовании школьников, по данным американских врачей, избыточную подвижность суставов находят у 40% детей, причем у девочек чаще, чем у мальчиков [7]. У 10% из них это состояние приводит к болям в суставах по ночам или после нагрузок, а у остальных — никак не проявляет себя, за исключением повышенной гибкости, с возрастом в большинстве случаев проходит. Доказано, что СГМС связан с дефектами генов структурных белков соединительной ткани — коллагена и/или тенаскина X, приводящими к избыточной растяжимости связок и суставной капсулы, а также такими проявлениями, как сколиоз, миопия, растяжимость, дряблость кожи, пролапсы клапанов, грыжи, варикозные изменения сосудов [6,11]. Повышенная чувствительность соединительнотканных структур к механической нагрузке приводит к микротравматизации околосуставных тканей и часто — к осложнениям (вывихи, бурситы). Решающим аспектом диапазона движения являются механические свойства соединительной ткани, образующей суставы. Изменение суставного натяжения в определенный период времени связано с изменениями в структуре и функции коллагена. Генетические изменения в синтезе коллагена могут ослабить или удлинить мягкие ткани. Существует также приобретенная избыточная подвижность суставов, которая наблюдается у музыкантов, спортсменов и балетных танцоров. Длительные повторные упражнения приводят к растяжению связок и капсулы отдельных суставов [9,11]. Здесь проявляется локальная гипермобильность сустава (суставов). Изменения в подвижности суставов также можно наблюдать в ряде физиологических и патологических состояний (акромегалия, гиперпаратиреоидизм, беременность). Генерализованная гипермобильность суставов – это особенность некоторых наследственных заболеваний соединительной ткани, к которым относятся синдром Марфана, несовершенный остеогенез, синдром Элерса-Данлоса [2]. На практике врач часто имеет дело с пациентами, у которых проявляется изолированная форма избыточной подвижности сустава, иногда сочетающаяся с другими признаками слабости соединительной ткани. Часто устанавливается семейный характер данной ГМС и сопутствующей патологии, это говорит о генетической природе этого заболевания. Эта индивидуальная особенность передается в большинстве случаев по женской линии. Такое нарушение (дисплазия соединительной ткани) определяется влиянием множества генов, в этом случае имеет большое значение уникальное сочетание аллелей обоих родителей, что объясняет значительную вариабельность проявлений ГМС, неопределенную вероятность развития СГМС, а также отсутствие или присутствие симптомов соединительнотканной недостаточности со стороны других органов и систем.
Синдром гипермобильности суставов диагностируют ортопеды или ревматологи. Для его выявления применяют счет Бейтона [1]. Этот метод включает совокупность признаков, обнаруживающуюся при проведении тестов, не требующих дополнительного оборудования:
- Переразгибание мизинца. Выпрямленный мизинец отклоняется к тыльной стороне кисти до образования угла 90 градусов.
- Приведение I пальца. Удерживая большой палец другой рукой, его можно подвести вплотную к предплечью.
- Переразгибание локтевого сустава. Предплечье отклоняется в сторону плеча до 10 и более градусов.
- Переразгибание коленного сустава. Угол между бедром и голенью составляет 10 или более градусов.
- Повышенная гибкость позвоночника. В положении стоя пациент может полностью положить ладони на пол, не сгибая колени.
Избыточную подвижность оценивают в баллах: 1 балл означает патологическое переразгибание в одном суставе на одной стороне. Максимальная величина показателя, учитывая двухстороннюю локализацию — 9 баллов (8 — за 4 первых пункта и 1 — за 5-й пункт). Показатель от 4 до 9 баллов расценивается как состояние гипермобильности [1].
В сборе анамнеза также можно использовать небольшой опросник, состоящий из 5 вопросов:
- Можете ли вы сейчас (или могли раньше) положить ваши ладони на пол, не сгибая коленных суставов?
- Можете ли вы сейчас (или моги раньше) согнуть большой палец кисти и дотронуться им до предплечья?
- В детстве вы замечали у себя необычную гибкость суставов?
- Бывали ли у вас в детском и подростковом возрасте рецидивирующие вывихи коленной чашечки или плеча?
- Возникало ли у вас ощущение «нестабильности суставов»
Два и более положительных ответа свидетельствуют о гипермобильности суставов (чувствительность метода — 85%, специфичность – 90%).
Средняя, «нормальная» степень мобильности суставов сильно отличается в различных группах (возрастных, половых и этнических). Результаты обследования здоровых лиц (16-20 лет) в Москве: степень гипермобильности суставов, которая превышает 4 балла по Бейтону, проявлялась у женщин более чем в 50% случаев, а у мужчин в 25% [1]. Таким образом, избыточная подвижность суставов по сравнению со средним показателем при отсутствии жалоб со стороны опорно-двигательного аппарата может рассматриваться как конституциональная особенность или даже возрастная норма. В связи с этим, в практике врачей-педиатров отсутствуют общепринятые нормы подвижности суставов, поскольку этот показатель изменяется с возрастом ребенка.
Клиника СГМС разнообразна, включает суставные и внесуставные проявления. Значительную помощь в диагностике оказывает точный сбор анамнеза, включающий вышеописанный опросник. Характерная особенность в истории пациента — переносимость физических нагрузок и склонность к растяжениям или подвывихам суставов в прошлом, это позволяет допустить мысль о несостоятельности соединительной ткани [10]. Избыточный объем движений, выявляемый методом Бейтона, в суставах дополняет клинические формы проявления СГМС.
Особенности проявления: мышечно-суставной болевой синдром, рецидивирующие подвывихи, вывихи суставов [6]. С возрастом избыточная подвижность уменьшается, но многие симптомы сохраняются, а в некоторых случаях могут и усугубиться. Существует гипотеза: боль — результат микротравматизации мягких тканей или перегрузки гипермобильного сустава. Самые уязвимые структуры: ахиллово сухожилие, голеностопный сустав, вращательная манжета плеча, латеральные и медиальные надмыщелки плечевой и бедренной костей.
Пациенты с СГМС избегают физической нагрузки из-за боли при повреждениях суставов, что приводит в дальнейшем к нарушениям биомеханики мышечно-скелетной системы, детренированности и снижению тонуса мышц.
Внесуставными проявлениями являются чрезмерная растяжимость, ранимость кожи, дисфункция вегетативной нервной системы, варикозное расширение вен, склонность к образованию гематом, урогенитальный пролапс, синдром Рейно, невропатия, фибромиалгия, тревожность и панические состояния, депрессия.
Заключение
Для установления и лечения синдрома гипермобильности суставов имеет большое значение его раннее выявление, включающее подробный сбор анамнеза, незначительные диагностические пробы, не требующие затрат и оборудования, а также проведение профилактических мер с оптимизацией образа жизни.
Литература
- Beighton P., De Paepe A., Steinmann B. et al. Ehlers-Danlos syndromes: revised nosology, Villefranche, 1997. Ehlers-Danlos National Foundation (USA) and EhlersDanlos Support Group (UK). Am JMed Genet 1998;77(1): 31–7.
- De Paepe A., Devereux R.B., Dietz H.C. et al. Revised diagnostic criteria for the Marfan syndrome. Am JMed Genet 1996; 62(4):417–26.
- Steinmann B, Royce PM,.Superti-Furga A. The Ehlers-Danlos syndrome. 1993351-1993407.
- Grahame R., Bird H.A., Child A. The revised (Brighton 1998) criteria for the diagnosis of benign joint hypermobility syndrome (BJHS). J Rheumatol 2000;27(7): 1777–9.
- Kirk J.A., Ansell B.M., Bywaters E.G. The hypermobility syndrome. Musculoskeletal complaints associated with generalized joint hypermobility. Ann Rheum Dis 1967;26 (5):419–25.
- Johannes WG Jacobs, José António P. da Silva. Hypermobility syndromes from the clinician’s perspective: an overview. Acta Reumatol Port. 2014:39;124-136SimpsonM.R. Benign joint hypermobility syndrome: evaluation, diagnosis, and management. J Am Osteopath Assoc 2006; 106(9): 531-6.
- Hakim AJ, Grahame R. Joint hypermobility syndrome: an update for clinicians. Intern J Adv Rheumatol 2003; 1: 131- 138.Беленький А.Г. Генерализованная гипермобильность суставов и другие соединительно–тканные синдромы. Научно–практическая ревматология 2001;(4):40–8.
- Кадурина Т.И.Наследственные коллагенопатии (клиника, диагностика, лечение и диспансеризация). СПб.: Невский диалект; 2000.
- Шостак Н.А., Правдюк Н.Г., Котлярова Л.А. Гипермобильный синдром: взгляд интерниста. Современная ревматология. 2012;6(1):24-28. DOI:10.14412/1996- 7012-2012-711
- Яковлев В.М., Нечаева Г.И. Кардио-респираторные синдромы при дисплазии соединительной ткани. Омск: Издательство ОГМА; 1994.
- Беленький А.Г. Гипермобильность суставов и гипермобильный синдром: распространенность и клинико-инструментальная характеристика: Дис. … д-ра мед. наук. – Москва, 2004. – 249 с. Kirk J.A., Ansell B.M., Bywaters E.G. The hypermobility syndrome. Musculoskeletal complaints associated with generalized joint hypermobility. Ann Rheum Dis 1967;26 (5):419–25.
Рисунки
<p class=»rtejustify»>
Фото 1.</p>
Пациентка 13 лет. Чрезмерная подвижность в пястно-фаланговом суставе кисти.
<p class=»rtejustify»>
Фото 2.</p>
Пациентка 18 лет. Чрезмерная подвижность в синовиальных межфаланговых суставах.
Артроз и артрит – не единственные проблемы суставов, с которыми сталкиваются люди в пожилом или среднем возрасте. Иногда ортопед озвучивает и другой диагноз – «свободные суставы». Так говорят о ситуации, когда диапазон движений выходит за рамки нормального и приносит человеку определенные неудобства, а порой и серьезные ухудшения здоровья.
Гипермобильность суставов в детстве – это вариант нормы
Всегда ли опасна ли гипермобильность
Более диапазонные, чем необходимо, движения суставов характерны в основном для детей, а с возрастом эта проблема постепенно исчезает. В таких случаях лечение не требуется и осложнений не бывает. Причина – в развитии суставной ткани и росте хрящей. Если же проблема остается с человеком и во взрослом возрасте, это может свидетельствовать о патологии – деформации суставов и изменении структуры сосудов.
Пластика и гибкость в детском возрасте порой зашкаливают! Ниже представлена подборка самых гибких детей в мире:
Какие проблемы могут возникнуть на фоне гипермобильности суставов
Если свободные суставы сопровождаются болевыми ощущениями, это создает предпосылки для вывихов и растяжений. Стабилизирующие связки – слишком слабые и склонные к деформациям, поэтому у таких людей чаще остальных происходят травмы. Еще один симптом синдрома доброкачественной гипермобильности – вторичный остеоартроз коленного сустава, локтевого, плечевого или любого другого.
5 специфических признаков гипермобильности суставов
- Человек способен пассивно разогнуть мизинец кисти на более чем 90°.
- Также он может пассивно прижать большой палец кисти к внутренней стороне предплечья.
- Локтевой сустав переразгибается на более чем 10°.
- Коленный сустав также переразгибается на более чем 10°.
- Человек способен выполнить передний наклон туловища так, чтобы прикоснуться ладонями к полу при прямых ногах.
Эти признаки ортопеды используют для оценки степени гипермобильности пациентов согласно шкале Бейтона. Максимальная оценка – 9 баллов. Если опрос показал 4 балла или больше по отношению к четырем или более суставам, при этом человек жалуется на боль в течение последних нескольких месяцев, ему диагностируют синдром доброкачественной гипермобильности.
К сожалению, аналогичного теста для диагностирования остеоартроза тазобедренного сустава или коленного еще не разработали, поэтому это заболевание со скрытой симптоматикой обнаруживают слишком поздно.
Чтобы определить гипермобильность суставов, ортопеды проводят тест Бейтона
Тактика лечения
Как и в случае с лечением остеоартроза, здесь необходим комплексный подход. Суставы не существуют отдельно от других систем организма, поэтому воздействовать необходимо с разных сторон. Чаще всего терапия включает такие методы:
- Прием обезболивающих препаратов.
- Физиотерапия, направленная на укрепление связок, предотвращение их переразгибания (подбирается индивидуально).
- Изменение рода деятельности пациента с целью снизить интенсивность боли.
- Психологическая помощь – объяснение человеку, что он не страдает тяжелым заболеванием и не рискует стать инвалидом.
Гипермобильность суставов – явление неприятное, но зачастую не опасное
Очень редко гипермобильность является следствием серьезного заболевания. К таковым относятся, к примеру, синдром Элерса-Данлоса («гиперэластичность кожи»), синдром Марфана (аутосомно-доминантная патология соединительной ткани наследственного характера).
К счастью, в большинстве случаев гипермобильность не несет потенциальной опасности и не приводит к инвалидности. Поэтому главная задача терапии – устранить болевой синдром и помочь человеку психологически принять этот диагноз. Не менее важно научить пациента беречь себя, чтобы избегать травм, поскольку частые травмирования могут спровоцировать дегенеративные заболевания в суставах, посттравматический артроз и новые проблемы.