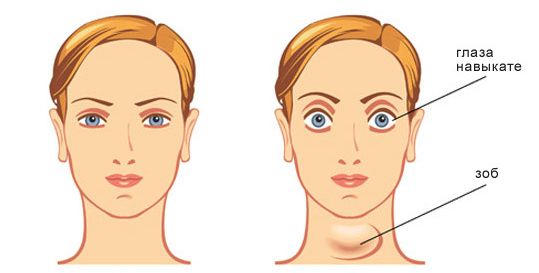
Абсолютно симметричным, лицо человека становится только за несколько мгновений до смерти. По этой причине, особенно переживать из-за небольшой асимметрии черт абсолютно не стоит.И все же, когда вдруг становится очевидно, что один глаз стал заметно меньше другого, это без сомнения, говорит о возникновении определенных патологий, которые зачастую требуют безотлагательного вмешательства специалиста.
Инфекционные заболевания
Особенно часто, подобное явление происходит по причине инфекционных заболеваний глаз. Именно они становятся причиной припухлости век и один глаз кажется заметно увеличенным в размере. Отчаиваться не стоит, подобное состояние непременно пройдет после проведения соответствующей терапии.
Самыми частыми «виновниками» воспаления считаются конъюнктивиты и ячмень. Слизистая оболочка, в обоих случаях подвергается атаке болезнетворных микроорганизмов различной природы. Лечение подобных инфекций требует применения местных антибактериальных средств. Однако подобные препараты, как и диагноз, должен обозначить специалист-офтальмолог. Самолечение очень часто приводит к усугублению состояния. В этой связи, «шутить» с припухлостью глаза, не стоит.
Важно упомянуть, что бактериальные воспалительные процессы, наряду с некоторой припухлостью глаз, также вызывают покраснение, гнойные выделения слезотечение. Поэтому квалифицированному врачу, достаточно легко их распознать и назначить эффективное лечение.
Травмы
Известно, что даже незначительный синяк в области глаза нередко вызывает припухлость, которая зрительно увеличивает глаз. Лечить подобные травмы необходимо в зависимости от проявлений. Однако консультация специалиста и в случае подобной травмы потребуется непременно. Единственное, что разрешается предпринять самостоятельно, это приложить к глазу холод, если при ударе не задеты внутренние структуры, а пострадала лишь его внешняя оболочка. Холод поможет немного снять воспаление и размеры опухоли уменьшатся. Правда, необходимо помнить, что холод (лед) стоит прикладывать только завернув его в несколько слоев марли либо ткани, иначе можно вызвать еще и термальный ожог, который однозначно не улучшит вид глаза.
Без видимой причины
Особенно опасной является ситуация, когда к припухлости глаза нет каких-либо предпосылок, но один глаз стал меньше другого. Подобное явление способны вызывать некоторые неврологические недуги, а также более серьезные заболевания.
Бульбарный синдром
Это серьезное состояние, обусловленное патологическими процессами в головном мозге. Когда патология находится на начальных стадиях развития, она может проявляться в том числе и изменением размера глаз. В это время, очень важно безотлагательно обратиться за квалифицированной медицинской помощью, ведь дальнейшее развитие подобного состояния грозит трагическими последствиями, вплоть до паралича, который не позволит пораженному глазу нормально функционировать. Обычно, изменение размера глаза, сопровождается и поражением век. На пострадавшем глазу, наблюдается неполное их смыкание, разрез глаз изменяется.
Описанная симптоматика может указывать на возникновение опухоли головного мозга. Ведь проблемой всех онкологических заболеваний, является именно их длительное бессимптомное течение. Зачастую подобные заболевания распознают лишь на далеко зашедших стадиях. Поэтому, если один глаз стал меньше другого, лучше поторопиться с консультацией у специалиста.
Воспаление тройничного нерва
Небольшим различием в размере глаз зачастую сопровождается и воспаление тройничного нерва. Подобное заболевание, кроме того, проявляется простреливающими болями в глаз и в ухо, выраженным дискомфортом, сильными мигренями.
Подобные невралгии достаточно долго лечатся, поэтому вовремя определить истинный характер недуга представляется достаточно важным.
Разный размер глаз у маленьких детей
Самое безобидное состояние врачи констатируют при различии в размере глаз у детей от 3 до 5 лет. В этом возрасте происходит формирование мышечного аппарата и действительно возникает легкая асимметрия глаз. Однако, даже в такой ситуации, не лишней будет консультация офтальмолога, а в ряде случаев и невролога. Если заключение этих специалистов положительное и само состояние особого беспокойства не вызывает, остается дожидаться, когда растущий организм все исправит сам, ведь подобное состояние лечения не требует.
Выводы
Итак, подведем черту. Когда появляется заметное отличие в размере глаз, обязательно нужно обратить внимание на возможные дополнительные симптомы. Возникновение припухлости века, покраснения слизистой и гнойные выделения, всегда указывают на бактериальную инфекцию. В случае, если ситуация усугубляется периодическими приступообразными болями – это, скорее всего, невралгия. Но, когда возникшая разница в размере глаз не сопровождается никакими симптомами, стоит предположить патологический процесс в головном мозге.
Впрочем, все рассмотренные ситуации требуют скорейшего вмешательства специалиста. Об этом необходимо помнить и не затягивать с визитом к врачу!
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Один глаз стал меньше другого — причины и что делать
Несмотря на кажущуюся симметричность, тело человека не совсем симметричное. Определить это довольно просто. Для начала можно взять фотографию человека крупным планом и разделить на две половины. После этого одну из половин приложить к зеркалу и сделать снимок, затем то же повторить со второй половиной. В результате получится фото двух совершенно разных людей.
Интересный факт, что лицо становится симметричным незадолго до смерти. В связи с этим переживать из-за легкой асимметрии не стоит, но если один глаз стал заметно больше или меньше другого, то это может свидетельствовать о патологии. То есть состояние такое требует немедленной консультации специалиста.
Инфекционные заболевания
Нередко причиной изменения размера глаза становятся инфекционные заболевания глаз. Если веко опухло, то визуально глаз увеличивается в размере. Эти изменения пройдут, если вылечить основное заболевание. Чаще всего к изменению размера глаза приводит конъюнктивит или ячмень. И в том, и в другом случае слизистая оболочка воспаляется, что приводит к увеличению глаза в размере.
Для лечения бактериальной инвазии применяют антибиотики. Эти лекарства способен назначить только врач. Если заниматься самолечением при припухлости глаза, то это может привести к осложнениям со стороны органов оптической системы.
Следует отметить, что бактериальные инфекции вызывают не только припухлость века, но и сопровождаются такими симптомами, как покраснение, слезоточивость, выделение гноя. В связи с этими визуальными признаками врач довольно просто устанавливает диагноз.
Травмы
Даже небольшая гематома в области глаза вызывает увеличение его в размере. Лечения травмы должно быть направлено на устранение симптомов. При этом очень важно показаться врачу.
Самостоятельно можно приложить холод, если при ударе пострадала только внешняя оболочка. Если задеты внутренние структур, то делать этого нельзя. Приложив холод, можно уменьшить выраженность воспаления, а также снять отек. Однако стоит отметить, что между льдом и кожей должно быть несколько слоев марли или другого материала. В противном случае это приведет к термальному ожогу, который только ухудшит ситуацию.
Без видимой причины
Если глаз увеличился в размере без видимой причины, то ситуация очень опасная. Связано это может быть с неврологическим заболеванием или другими патологиями.
Бульбарный синдром
При бульбарном синдроме имеется повреждение головного мозга. На начальных стадиях развития заболевания, может изменяться размер глаз. При этом важно как можно скорее обратиться за медицинской помощью, потому что в дальнейшем состояние пациента может значительно ухудшиться и привести к фатальным последствиям. В результате может развиться паралич, а глаз будет работать неправильно. Чаще всего одновременно с увеличением глаза в размере поражается веко (перестает смыкаться) и изменяется размер глаза.
Такие симптомы указывают на новообразование мозга, в том числе и опухолевый процесс. Проблема большинства раковых заболеваний заключается в длительном бессимптомном течении. Нередко подобные заболевания диагностируют уже на поздних стадиях. Именно поэтому при уменьшении глаза в размере следует немедленно обратиться к врачу.
Небольшое уменьшение глаза в размере может развиться на фоне воспаления тройничного нерва. При этом присоединяется довольно выраженный болевой синдром, который проявляется прострелами в ухе, глазу. Также возможно появление сильнейших мигреней. Такие невралгии отличаются длительным периодом лечения, поэтому важно вовремя установить точный диагноз. У маленьких детей в возрасте 3-5 лет различия в размере глаз часто носят безобидный характер. В связи с тем, что в этот период формируются мышцы глаз, легкая асимметрия глаз является нормой. Однако и в этом случае лучше показаться специалистам. Если это состояние не вызвало беспокойства, то стоит дождаться момента, когда организм сам перерастет это состояние.
В заключении еще раз хочется отметить, что при появлении существенной разницы в размере глаз нужно первым делом обратить внимание на дополнительные симптомы. Если одновременно присутствует покраснение слизистой, припухлость века, гнойное отделяемое, то речь идет о бактериальной инфекции. Если помимо изменения размера глаз имеется болевой синдром, то, вероятно, имеется невралгия. Однако, при отсутствии этих симптомов речь может идти о заболеваниях головного мозга. В любом случае, важно вовремя проконсультироваться с врачом.
Незначительная асимметрия лица абсолютно естественна. Но если в какой-то момент один глаз становится заметно меньше или больше другого, это сигнализирует о развитии определенных патологий, которые требуют безотлагательного лечения.
Причины возникновения разницы в размерах глаз
Причины того, что один глаз становится меньше другого, могут быть самыми разными — от временных реакций до начала развития серьезного заболевания. Игнорировать данный симптом не стоит. Перечислим основные факторы, которые могут его вызвать.
Инфекции
Инфекции нередко приводят к припухлости век, из-за чего Пациенту кажется, что один глаз заметно уменьшается. Так происходит, например, при конъюнктивите (воспалении слизистой оболочки и век) и при ячмене. Однако в таком случае описываемое явление имеет временный эффект и проходит сразу же после терапевтического снятия инфекционного воспаления.
Травмы
Даже небольшой синяк в области глаз может вызвать припухлость и отек, которые зрительно увеличивают поврежденный глаз. При получении травмы глаза консультация врача-офтальмолога обязательна: необходимо убедиться в том, что важные для зрения структуры глаза не повреждены.
Первая помощь при ушибе глаза — приложить к ударенному месту что-нибудь холодное — например, замороженный продукт, обернутый в несколько слоев ткани или марли, чтобы не вызвать термальный ожог. Холод поможет снять воспаление и предотвратить образование сильной опухоли.
Неврология
Если один глаз стал меньше другого без видимой причины, то это может быть нарушением нервной системы или каких-либо системных заболеваний организма.
Бульбарный синдром
Бульбарный синдром — это патологический процесс, происходящий в головном мозге. На ранних стадиях данное заболевание может проявляться изменением размеров глаз. В таком случае откладывать поход к врачу категорически нельзя — развитие патологии приводит к серьезным последствиям и даже параличу.
При бульбарном синдроме пораженный глаз перестает правильно функционировать, у Пациента меняется размер глаз, а также не происходит полное смыкание век.
Аналогичные признаки могут наблюдаться и на ранних стадиях опухоли мозга.
Воспаление тройничного нерва
Привести к разнице в размере глаз может также и воспаление тройничного нерва. В таком случае Пациент испытывает боли, которые отдают в ухо и приводят к сильным мигреням.
Диагностика и лечение разного размера глаз
Визуальное уменьшение или увеличение одного из органов зрения — тревожный сигнал о проблемах в организме. Но не стоит паниковать. Данный симптом не всегда указывает на опасные заболевания. При этом медлить также не стоит с обращением за медицинской помощью. Только специалист может определить истинную причину изменений, снять дискомфортные ощущения и подобрать при необходимости правильное лечение.
В Глазной клинике доктора Беликовой ведут прием только эксперты — врачи-офтальмологи первой и второй категории, лазерные хирурги, нейроофтальмологи, глаукоматологи, кандидаты и доктора медицинских наук. Мы всегда готовы вам помочь.

Это означает, что правая и левая стороны не одинаковы.
Асимметрия может быть выражена слабо или сильно. В последнем случае пациент начинает комплексовать, хочет выровнять черты лица. Для этого можно проконсультироваться с офтальмологом, неврологом, пластическим хирургом. Они проведут диагностические тесты, расскажут, можно ли изменить асимметрию на лице.
Содержание
- 1 Причины асимметрии глаз
- 1.1 Аномалии строения черепа
- 1.2 Нарушение развития нижней челюсти
- 1.3 Проблемы с мышечной и соединительной тканью
- 1.4 Нарушение строения височно-челюстной области
- 1.5 Косоглазие
- 1.6 Дефекты зрения
- 1.7 Механические повреждения и воспалительные состояния нервной ткани
- 1.8 Отсутствие большого количества зубов
- 1.9 Вредные привычки
- 2 Симптомы
- 3 Диагностика
- 4 Лечение
Причины асимметрии глаз
Асимметрия лица может развиться сразу после рождения. Это означает, что состояние появилось еще внутри утробы. Другая разновидность заболевания – патологическая, образуется по истечении нескольких месяцев-лет после рождения.
Аномалии строения черепа
Неправильное строение черепа передается по наследству. Дефекты могут быть с различными неровностями, вдавлениями:
- правая сторона больше левой, или наоборот;
- пораженная область чрезмерно большая;
- скошенный лоб или затылок;
- одна скула больше другой.
Все эти факторы меняют черты лица, делая их асимметричными.
Нарушение развития нижней челюсти

Проблемы с мышечной и соединительной тканью
Если у человека наблюдается слабость мышц лица, образуется опущение век, щек, бровей. Снижение качества соединительной ткани способствует дряблости кожи. Если такое состояние распространено на одной половине лица, она будет асимметрично ниже другой.
Типичная картина нарушения мышечной и соединительной ткани – широко открытый один глаз, узкий – другой.
Если нарушение мышечной ткани может быть не только на лице, но и на шее. Если она сильно напряжена, голова человека будет склоняться в эту сторону.
Нарушение строения височно-челюстной области
Если у человека происходит нарушение в суставе между нижней челюстью и височной костью, происходит блокирование движения во время открытия рта. Оно образуется неравномерно, человек может открывать сначала в правую сторону затем левую, и наоборот. Если состояние достаточно тяжелое, человеку необходимо сначала подвигать ею, потом открыть.
Косоглазие
Косоглазие развивается на одном или сразу обоих глазах. Дефекты образуются сразу после рождения или через некоторое время. Причины в различных неврологических и офтальмологических первичных заболеваниях. Скоординированная работа глаз нарушается. Если у одного органа зрения снижается острота, постепенно он выключается из функции.
Дефекты зрения
Существуют различные заболевания, при которых снижается функция зрения. Многие из них образуют внешние изменения. У человека на одном глазу появляется бельмо, катаракта, рубец. При этом второй глаз остается здоровым, это образует ассиметричные черты лица.
Механические повреждения и воспалительные состояния нервной ткани
Такие заболевания приводят к отечности. Если воспален нерв только с одной стороны, она резко увеличивается в размерах. Дополнительно формируется болевой синдром. Это наблюдается при механических повреждениях, двигательная активность одной стороны нарушена. У человека сохраняется мимика только на здоровой стороне.
Отсутствие большого количества зубов
Если изменения будут находиться только на одной стороне, щека вдавливается внутрь. Здоровая часть лица остается нормальной. Меняется лицо человека при разговоре. Появляется шепелявость и отсутствие выговаривания некоторых звуков.
Вредные привычки
К ним относятся:
- прищуривание одного глаза;
- постоянное жевание резинки или посторонних предметов;
- сон на одном боку.
Дефекты развиваются постепенно. Вредная привычка влияет на мышечную, соединительную, костную ткань. Меняется расположение мышц и костей относительно друг к другу. Если поражена обширная область, исправить дефект можно будет только с помощью операции.
Симптомы

Выделяют следующие ассиметричные признаки:
- нарушение расположения складок на лице (область между губами и носом, складка на веках);
- губы во время улыбки загибаются не кверху, а книзу;
- односторонняя улыбка;
- большая ширина одного глаза, по сравнению с другим;
- нарушение подвижности мышц на одной стороне лица;
- формирование дискомфортных, болевых ощущений в поврежденной области;
- дефекты речи, отсутствие выговаривания определенных звуков;
- если образуется опущение соединительной мышечной ткани, человек выглядит измождено, устало;
- аномальное расположение глазной щели.
Асимметрия лица может не только проявляться внешне, но и приводить к боли. В этом случае требуется срочное проведение лечения. Своевременное обращение к врачу снижает риск осложнений.
Диагностика
Диагностика состояния пациента складывается в несколько этапов:
- Сбор анамнеза. Это данные, полученные от пациента или его близких родственников. Основываясь на них, врач предполагает диагноз.
- Общий осмотр. Оценка состояния кожных поверхностей, мышечной ткани. Врачи выявляют неврологические симптомы, степень подвижности ткани лица, наличие повреждений и заболеваний.
- Лабораторные анализы. С помощью тестирования выявляют инфекционный очаг, воспаление. Назначают общий анализ крови и мочи, биохимию крови.
- Оценка симметричности лица с помощью измерительных приборов. Врач выявляет точные пропорции, обнаруживаются повреждения и деформации. Если у человека наблюдается патологическая асимметрия, она образуется при нарушениях расположения частей лица на 3 мм и более.
Основываясь на данных диагностики, врач ставит достоверный диагноз. Далее проводится лечение.
Лечение
Существуют различные методы лечения. Их подбирает врач индивидуально для каждого пациента. Он, в свою очередь, выбирает наиболее приемлемый метод:
- Коррекция лица с помощью косметики. Если необходимо сузить область, ее затемняют. Если расширить — высветляют. Для этого применяются коррекционные тональные крема и карандаши.
- Челюстно-лицевая или пластическая хирургия. Обращаются к пластическому хирургу, который индивидуально для пациента подбирает вид операции.
- Посещение стоматолога. Он может поставить коронки или новый зубной ряд.
- Применение гимнастики и массажных комплексов при сниженном тонусе мышц.
- Лечение у невролога для устранения воспалительного состояния нервной ткани.
Асимметрия лица бывает незначительной или серьезной. В последнем случае пациентам хочется изменить внешние параметры. Для этого обращаются к врачам различных специальностей: стоматолог, невролог, офтальмолог, пластический или челюстно-лицевой хирург. После проведения грамотного лечения черты лица становятся симметричными.
Была ли статья полезной?
Оцените материал по пятибалльной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Содержание
- 1 Почему один глаз больше или меньше другого: распространенные причины
- 2 Асимметрия глаз у ребенка: причины
- 3 Асимметрия глаз у новорожденных
- 4 Лечение глазной асимметрии
- 5 Полезное видео

Естественная асимметрия практически незаметна и не причиняет человеку неудобств.
Особенно часто различия наблюдаются между правым и левым глазами.
Беспокойство должно возникнуть в том случае, если асимметрия возникла неожиданно или отличия являются достаточно выраженными.
Почему один глаз больше или меньше другого: распространенные причины
Имейте в виду! Если есть явное различие и один глаз больше другого и это не является врожденной особенностью, то в этом случае речь может идти о целом ряде заболеваний.
Рассмотрим наиболее распространенные патологии, о которых может свидетельствовать данный симптом.
Инфекционные болезни глаз

Ткани, окружающие больной глаз, отекают и не дают ему открываться полностью. Если у человека развивается внутреннее воспаление, то на наличие проблемы будет указывать явная разница между глазами.
Неврит
Данное заболевание может возникать в результате банального переохлаждения или инфекции корня зуба.
Патология поражает лицевые нервы, в результате чего возникает явная асимметрия глаз.
Стоит отметить! В более сложных случаях асимметрия затрагивает половину лица полностью. Со стороны кажется, что лицо «сползает» на одну сторону.
Нарушение кровообращения в мозгу
Изменение разреза глаз характерный симптом нарушения мозгового кровообращения.
Дополнительными симптомами проблем с мозгом являются нарушения функции глотания пищи и проблемы с памятью.
Различные травмы

Повлиять на размер глаза может нарушение правил ношения контактных линз, попадание на слизистую инородного предмета или натирание век.
Аллергические реакции
Наиболее часто изменение размера глаз происходит в результате аллергического отека.
В некоторых случаях отек может быть настолько выраженным, что пациент с трудом приоткрывает глаза.
Кроме того, различия размеров глаз может указывать на различные внутренние заболевания, начиная от проблем с почками и заканчивая раковыми опухолями.
Важно понимать! Резкое изменение размера глаза может являться симптомом достаточно серьезных проблем в связи с чем, при обнаружении подобной проблемы рекомендуется пройти комплексное обследование.
Асимметрия глаз у ребенка: причины
Причины глазной асимметрии у детей практически не отличаются от причин, вызывающих патологию у взрослого. К наиболее распространенным из них можно отнести:
болезни почек — в этом случае нарушается отток жидкостей из тканей, образуются отеки, которые нередко ведут к подобным проблемам;
- травмы, например, в результате занятий спортом;
- инфекции глаз;
- нарушения работы головного мозга.
В обязательном порядке следует обратиться к педиатру в следующих случаях:
- если дефект возник неожиданно на фоне полного здоровья ребенка;
- если помимо различия между глазами у ребенка возникают дополнительные симптомы в виде болезненности, зуда или жжения;
- если разница между глазами достаточно велика, или если глаз практически не открывается.
Асимметрия глаз у новорожденных
Знайте! Данная проблема достаточно часто встречается у грудничков и вызывает у родителей множество вопросов.
Определить точную причину и поставить верный диагноз может только педиатр. Однако можно привести наиболее распространенные по мнению доктора Комаровского причины разных размеров глаз.
Врожденные отеки

Основным симптомом данного состояния является уменьшение размера глаз.
Через некоторое время проблема проходит самостоятельно и не требует никаких посторонних вмешательств.
Наследственность
Если асимметрия глаз наблюдалась у родителей малыша, его бабушек, дедушек или других ближайших родственников, то, скорее всего, разница между глазами в этом случае является нормой.
Кривошея
Проблема может возникнуть как при родах, так и внутриутробно.
Обратите внимание! В результате заболевания происходит атрофия мышц лица и шеи, в результате чего глаз (чаще всего правый) становиться меньше.
Родовые травмы

При этом помимо разницы между глазами у новорожденного будут наблюдаться и другие симптомы, начиная от частых срыгиваний и заканчивая параличом.
При разнице размеров глаз у новорожденных, ребенка следует показать педиатру и пройти комплексное обследование. Важно сдать общий анализ крови и сделать УЗИ головного мозга.
Лечение глазной асимметрии
Лечение данной проблемы полностью зависит от первопричины, вызвавшей патологию.
Таким образом, инфекции глаз требуют консультации офтальмолога, а проблема, возникшая на фоне инсульта, требует лечения у невропатолога.
Будьте в курсе! В целом можно выделить следующий план лечения разного размера глаз:
- прохождение комплексного обследования у терапевта или педиатра. При этом врач проводит внешний осмотр и узнает у пациента о наличии сопутствующих симптомов;
- сдача анализов и прохождение УЗ-обследования.
После того, как на основе обследования будет получена общая информация о первопричине, лечащий врач должен выдать пациенту направление к определенному специалисту, например, хирургу, нефрологу или офтальмологу.
Полезное видео
Из данного видео вы узнаете, что означают глаза разного размера:
Обычно незначительная разница между глазами человека является нормой, однако в некоторых случаях она может говорить о серьезной патологии.
Если асимметрия вызывает у вас беспокойство или сопровождается дополнительными симптомами, следует посетить специалиста и пройти обследование.
Дата публикации 14 октября 2022Обновлено 27 октября 2022
Определение болезни. Причины заболевания
Экзофтальм, или пучеглазие (Exophthalmos), — это патология, при которой увеличенный объём тканей позади глаз смещает их вперёд. При описании экзофтальма также используют термины «проптоз» и «протрузия», что подразумевает смещение органа вперёд [1].
Экзофтальм не развивается самостоятельно, это симптом другой болезни. Он может быть односторонним и двусторонним. Двусторонний экзофтальм чаще всего асимметричный.
При экзофтальме нарушается работа глазодвигательных мышц: пациенту тяжело вращать глазами, смотреть в стороны, вверх и вниз, у него двоится в глазах. Сами глаза краснеют и болят. Иногда выраженный экзофтальм сопровождается неполным смыканием век при моргании, что влечёт за собой раздражение и сухость глаз. Если воспалённые ткани сдавливают зрительный нерв, снижается острота зрения.
Причины развития экзофтальма
У взрослых протрузия глаз часто развивается на фоне нарушений работы щитовидной железы. В таких случаях экзофтальм — это один из симптомов аутоиммунного состояния, которое получило название эндокринная офтальмопатия Грейвса (аутоиммунная, тиреоидная). Однако у детей с аутоимунными нарушениями экзофтальм развивается значительно реже.
Курение также является установленным фактором риска развития экзофтальма при болезни Грейвса [2][4].
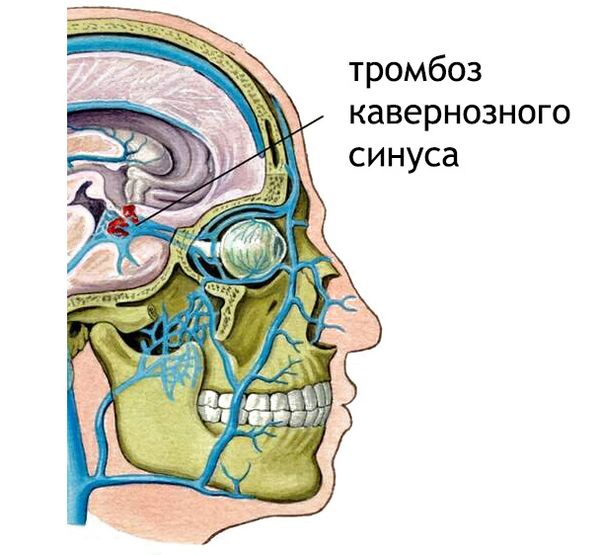
Возможные причины одностороннего экзофтальма:
- флегмона орбиты (инфекционное воспаление);
- аномалии развития глазного яблока или костей глазницы;
- сосудистые аномалии (гемангиома);
- варикозное расширение вен глазницы;
- новообразования головного мозга;
- тромбоз кавернозного синуса.
Двусторонний экзофтальм имеет следующие причины:
- эндокринная офтальмопатия (ЭОП);
- тромбоз кавернозного синуса;
- врождённая глаукома;
- метастазы новообразования головного мозга [3].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы экзофтальма
У экзофтальма нет единой причины и одного механизма развития, поэтому состояние может сопровождаться разными комбинациями симптомов:
- смещение глазных яблок вперёд с одной или двух сторон — при одностороннем экзофтальме верхние веки опущены несимметрично, количество белой оболочки между нижним веком и радужкой в обоих глазах отличается; при двустороннем экзофтальме иногда наблюдается разная выраженность смещения глаз кнаружи;
- ретракция век — сдвиг верхнего века вверх и/или нижнего вниз;
- лагофтальм — неполное смыкание глаз при моргании;
- раздражение и сухость глаз;
- слезотечение;
- ограниченная подвижность глазных яблок;
- двоение (из-за ограниченной подвижности мышц);
- боль — может быть как при движении глаз, так и в покое, с одной стороны или в обоих глазах;
- признаки интоксикации — повышение температуры, озноб;
- покраснение глаз;
- ощущение пульсации в глазу;
- отёк конъюнктивы;
- снижение остроты зрения [5].
Патогенез экзофтальма
Глазница имеет форму пирамиды и состоит из костей:
- верхняя стенка сформирована лобной костью — она отделяет глазницу от лобной пазухи;
- верхняя стенка задней стороны орбиты представлена малым крылом клиновидной кости;
- внутренняя стенка состоит из решетчатой кости и лобного отростка верхней челюсти;
- нижняя стенка является одновременно верхней стенкой верхнечелюстной пазухи, она образована глазничной поверхностью верхней челюсти, скуловой и нёбными костями.
Основанием глазницы служит глазная перегородка — тонкая эластичная фиброзная структура, которая совместно с хрящами век формирует переднюю стенку глазницы. Когда веки закрыты, она полностью изолирует полость глазницы [9].
Полость глазницы заполнена жировым телом, через которое проходят глазные мышцы: верхняя и нижняя прямые, верхняя и нижняя косые, внутренняя и наружная прямые. Пластичность жирового тела позволяет мышцам свободно менять положение при движении глаз.
Мышцы каждой пары работают сообща, уравновешивая друг друга. Все они постепенно сходятся к вершине глазницы и крепятся к стенкам глазного яблока.
Если содержимое орбиты увеличивается, там становится мало места, так как орбита ограничена костями. Увеличенные структуры выталкивают глаз вперёд. Так возникает экзофтальм.
Почему увеличивается содержимое орбиты
Рост объёма содержимого орбиты зависит от основной болезни.
При эндокринной офтальмопатии вырабатываются аутоантитела, которые стимулируют деление фибробластов (клеток соединительной ткани) и адипоцитов (клеток жировой ткани), а также активируют медиаторы воспаления. Это приводит к увеличению мышц глаза, увеличению жировой ткани и отёку внутри глазницы.
Флегмона орбиты (орбитальный целлюлит) — это инфекционное воспаление тканей позади орбитальной перегородки. Наиболее частыми возбудителями инфекции становятся стафилококки, стрептококки и гемофильные палочки. Они проникают за орбитальную перегородку из расположенных рядом очагов инфекции (например, гайморовой пазухи) или при травме, после которой развивается воспаление — отёк тканей, боль и нарушение подвижности глаза.
Также могут воспалиться ткани, которые находятся перед перегородкой, но для этого состояния экзофтальм не характерен.
Классификация и стадии развития экзофтальма
Так как экзофтальм не является самостоятельной болезнью, его классифицируют с позиции других патологий. В международной классификации болезней 10-го пересмотра (МКБ-10) экзофтальм упомянут в описании эндокринной офтальмопатии (код H06.2). Протрузия глаз — основной симптомом этой болезни, но не единственный.
По степени выраженности экзофтальма оценивают тяжесть эндокринной офтальмопатии (по классификации В. Г. Баранова):
- I степень — экзофтальм от 15,0 ± 0,2 мм, отёк век;
- II степень — экзофтальм от 17,9 ± 0,2 мм, отёк век, конъюнктивит, поражение мышц глаз;
- III степень — выраженный экзофтальм до 22,8 ± 1,1 мм, наличие угрожающих зрению симптомов, таких как неполное смыкание век, изъязвление роговицы, стойкое двоение, ограниченная подвижность глазного яблока [6].
В мм указана величина выдвижения глазного яблока при норме 14–19 мм, между глазами также может быть асимметрия, начиная от 2 мм и более, это даёт понять, что один глаз смещён сильнее другого.
Виды экзофтальма:
- мнимый экзофтальм — глазное яблоко увеличивается в размерах, что провоцирует прогрессирование близорукости, вплоть до высокой степени, а также повышает внутриглазное давление (может привести к глаукоме);
- истинный экзофтальм — развивается на фоне сбоев в работе эндокринной системы, болезней щитовидной железы и онкологических заболеваний глазницы;
- перемежающийся экзофтальм — самая редкая форма экзофтальма, которая развивается при варикозе сосудов глазницы, визуально проявляется, когда пациент наклоняет голову;
- пульсирующий экзофтальм — развивается при травмах глаза и тромбозах глазницы [16].
Осложнения экзофтальма
Одним из самых распространённых осложнений является лагофтальм — неполное смыкание глазной щели при моргании, из-за чего развивается синдром сухого глаза, слезотечение, сухость, кератопатия и кератит (помутнение и воспаление роговицы) [5][15].
Единичные очаги кератопатии могут протекать без других проявлений или сопровождаться теми же симптомами, что и синдром сухого глаза: ощущением сухости и песка в глазах, частым морганием, нечёткостью зрения и слезотечением. Особенно ярко симптомы выражены по утрам из-за неполного смыкания глаз во время сна и пересыхания роговицы [11].
При инфицировании повреждённой роговицы развивается кератит. В таком случае появляется боль, покраснение глаз, светобоязнь и слезотечение. Если не лечить патологию, начинают повреждаться более глубокие слои роговицы, появляются язвы.
Помимо инфицированных язв роговицы для лагофтальма также характерны стерильные, или асептические язвы: причиной становится не инфекция, а неполное смыкание глазной щели и нестабильность слёзной плёнки. В этом случае глаз постоянно повреждается, а механизмы восстановления нарушены [14].
Из-за фиброза глазодвигательных мышц развивается ограничение подвижности глазного яблока, в результате чего возникает двоение, вызывающее дискомфорт. Если экзофтальм вызвал отклонение глаза, двоение может быть как при прямом взгляде, так и во время движений глаз.
Отёчные ткани обриты могут сдавливать зрительный нерв. Тогда развивается оптическая нейропатия и острота зрения снижается. Возникает нечёткость изображения, которую невозможно исправить очками, нарушается восприятие цвета, поля зрения в центре и на периферии меняются (появляются слепые участки) [6].
Диагностика экзофтальма
Диагностика включает в себя сбор анамнеза (историю), физикальный осмотр, инструментальные и лабораторные исследования.
Сбор анамнеза
Чтобы определить причины экзофтальма, врач собирает максимально полную историю как болезни, так и жизни. Его интересует, проходил ли пациент операции, получал ли недавно травмы, имеет ли хронические заболевания, в частности связанные с щитовидной железой, онкологией и сосудистыми аномалиями. Документы с информацией о таких состояниях можно показать врачу напрямую или открыть доступ к своей электронной медкарте.
Чтобы отследить историю болезни, необходимо определить давность процесса. Она может косвенно говорить о причинах экзофтальма, например остро возникнувшие жалобы (в течение нескольких часов или дней) характерны для инфекционного процесса.
Во время беседы врач уточняет, есть ли у пациента боль и двоение. При наличии боли важно определить её характер, провоцирующий фактор (например, движение глаз) и местонахождение. Боль говорит о вовлечении в процесс чувствительных ветвей тройничного нерва [3].
Осмотр
Обычно экзофтальм диагностируют на основе экзофтальмометрии. Её проводят с помощью экзофтальмометра Гертеля. В ходе такого обследования врач определяет степень выдвижения глаз в миллиметрах. Нормальным показателем экзофтальмометрии считается 14–19 мм, а асимметрия в 2 мм (т. е. если один глаз на 2 мм выступает больше другого) считается аномальной [3][5][9].
Размер глазной щели измеряют линейкой: расстояние краёв верхнего и нижнего века в среднем составляет 8–11 мм. Если этот показатель больше, можно заподозрить экзофтальм.
Кроме асимметрии глазных щелей, у пациентов с экзофтальмом обращает на себя внимание отёк и изменение цвета кожи век. Отёк вместе с расширенными сосудами конъюнктивы могут свидетельствовать о нарушениях венозного оттока. Врач также проверяет смыкание глазных щелей при моргании и движения глаз во всех отведениях (ограничены или нет).
Визометрия и периметрия — обязательные части осмотра офтальмолога. Так врач оценивает снижение остроты зрения, наличие слепых участков или сужение полей зрения, что говорит о вовлечении в патологический процесс зрительного нерва.
Офтальмоскопия — осмотр глазного дна — позволяет визуально оценить задний отрезок глаза, состояние сосудов и диска зрительного нерва.
Инструментальная диагностика
При подозрении на экзофтальм пациенту назначают:
- УЗИ-диагностику глазного яблока в орбитальном режиме — выявляет сосудистые аномалии, новообразования, патологические изменения глазодвигательных мышц и абсцесс [10];
- компьютерную томографию (КТ) глазницы — оценивает состояние костей и прилежащих мягких тканей, проводят при подозрении на эндокринную офтальмопатию и травмах;
- магнитную резонансную томографию (МРТ) — позволяет лучше различить мягкие ткани, показана для дополнительной визуализации глазодвигательных мышц, при ЭОП в том числе;
- позитронно-эмиссионную томографию (ПЭТ) — выявляет метастатический процесс, включая лейкоз и лимфому, проводят при подозрении на онкологическую причину экзофтальма [2].
Лабораторная диагностика
Чтобы подтвердить воспаление, проводят общий анализ крови.
Пациентам с нарушениями работы щитовидной железы необходимо определить уровень тиреоидных гормонов и сделать УЗИ щитовидной железы.
При подозрении на метастазирование может потребоваться биопсия тканей, чтобы уточнить причину экзофтальма [12].
Дифференциальная диагностика с ложным экзофтальмом
Экзофтальм при диффузном токсическом зобе может быть ложным. Тиреоидные гормоны воздействуют на нервную систему, из-за чего происходят сбои в работе мышцы, поднимающей верхнее веко, которое смещается вверх. Это смещение создаёт впечатление, будто глаза выдвинуты вперёд, но на самом деле расширена только глазная щель, а глазное яблоко расположено как и прежде [7].
При истинном экзофтальме глазное яблоко действительно смещается кнаружи, так как увеличиваются глазодвигательные мышцы и жировая ткань глазницы.
Картину ложного (мнимого) экзофтальма, или псевдоэкзофтальма, также могут вызывать следующие состояния:
- чрезмерное увеличение глазного яблока (при миопии высокой степени и буфтальме — симптоме врождённой глаукомы у младенцев);
- более глубокое положение глаза в глазнице (энофтальм) парного глаза;
- несимметричное строение орбит (врождённое, послеоперационное, после лучевого воздействия);
- ретракция век (смещение верхнего века вверх и/или нижнего вниз) вследствие рубцовых изменений кожи или паралича лицевого нерва;
- сужение глазной щели парного глаза (птоз века) [8].
Лечение экзофтальма
Тактика лечения зависит как от основной болезни, так и от симптомов.
При несмыкании глазной щели и сухости глаз пациенту назначают препараты искусственной слезы (например, Гиалуронат натрия), причём иногда их необходимо принимать всю жизнь. Вязкие гели создают ощущение нечёткого зрения, но это проходит через несколько минут.
Чтобы нарушить отток слезы и увлажнить глаза, в нижнюю слёзную точку могут установить силиконовый окклюдер (глазной пластырь). В некоторых случаях назначают контактные линзы, защищающие роговицу от пересыхания.
Важно беречь глаза от пыли и загрязнений с помощью очков. При выраженной реакции на свет рекомендовано использовать солнцезащитные очки.
Очки с призмами также могут помочь при двоении.
Флегмону орбиты лечат незамедлительно, чтобы инфекция не распространилась через кровоток по всему организму. Применяют антибиотики широкого спектра, иногда дренируют гнойник (выводят скопившийся гной) [3][15].
Лечение эндокринного экзофтальма
В первую очередь терапия направлена на компенсацию основной болезни. Чтобы контролировать отёк тканей орбиты, обычно используют системные кортикостероиды в виде таблеток или внутривенных инъекций [5][15]. Также необходимо каждые полгода проходить осмотры у врача и следить за уровнем гормонов [7].
В 2020 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило первый препарат для лечения эндокринной офтальмопатии, уменьшающий экзофтальм, — Тепротумумаб (Tepezza). Лекарство подавляет патологические сигналы, уменьшет воспаление и объём тканей, однако в России этот препарат не зарегистрирован и аналогов пока не имеет [13].
Среди других методов лечения выделяют:
- Пульс-терапию глюкокортикоидами (ГКС) — эффективность до 80 % [17]. Перпараты вводят внутривенно в течение 3–4 месяцев. Зрение улучшается через 1–2 недели после пульс-терапии [7].
- Рентгенотерапия орбит — лучевую терапию (конформную дистанционную лучевую терапию или дистанционную гамма-терапию) на область орбит применяют в случаях активной ЭОП, не реагирующей на другое лечение. Обычно пациенту назначают 10 сеансов по 20 Гр на орбиту в течение 2–3 недель. При резко выраженном отёчном экзофтальме используют дистанционное облучение орбит с прямых и боковых полей с защитой переднего отрезка глаза. Рентгенотерапия оказывает противовоспалительное влияние, снижает выработку цитокинов и не даёт клеткам так активно делиться. Малые дозы лучевой терапии (16 или 20 Гр на курс) доказали свою эффективность и безопасность, при этом наилучший терапевтический результат отмечается при сочетании лучевой терапии с приёмом глюкокортикоидов. Эффективность рентгенотерапии необходимо оценивать в течение двух месяцев после окончания лечения.
Оперативное лечение
Среди хирургических вмешательств при экзофтальме применяют следующие:
- тарзорафия — частичное ушивание края век для уменьшения глазной щели;
- трансконъюнктивальная миоэктомия мышцы Мюллера и транскутанная рецессия леватора — через воздействие на мышцу хирург опускает верхнее веко;
- орбитальная декомпрессия — удаление части кости и клетчатки из глазницы при выраженном экзофтальме и риске высокого давления на зрительный нерв [11][15].
Первые два метода могут проводить при I степени или ложном экзофтальме. В ходе таких операций хирург воздействует на веко, а глазное яблоко остаётся на месте.
Экзофтальм может быть вызван сосудистым или другим крупным образованием внутри орбиты. Если новообразование операбельно, его удаляют хирургическим путём. В этом случае также может потребоваться лучевая и химиотерапия [15].
Прогноз. Профилактика
Прогноз зависит от причины. Например, на фоне ЭОП и опухолей головного мозга экзофтальм может прогрессировать. При развитии стойкого выраженного экзофтальма, влекущего осложнения, возможно рубцевание роговицы, неоваскуляризация (разрастание сосудов), снижение зрения, центральное повреждение роговицы и эндофтальмит (внутриглазная инфекция).
При компенсированной офтальмопатии прогноз благоприятный. Если не лечить офтальмопатию, состояние будет ухудшаться, вплоть до потери зрения.
Лечение экзофтальма, связанного с заболеванием щитовидной железы, может занять больше времени, чем при других причинах, из-за аутоиммунного процесса [2]. Иногда требуется несколько курсов терапии. При этом пациент должен находиться под наблюдением офтальмолога и эндокринолога.
Неблагоприятный прогноз также при экзофтальме вследствие неоперабельных опухолей и метастазов. В этом случае пациенту назначают симптоматическое лечение.
При возникновении двоения и снижении остроты зрения необходимо отказаться от вождения автомобиля, так как это повышает риск дорожной аварии.
Профилактика развития экзофтальма
Отказ от курения играет первостепенную роль в предотвращении развития и прогрессирования экзофтальма при эндокринной патологии [2].
Контроль уровня гормонов щитовидной железы позволяет выявить заболевание как можно раньше и вылечить его.
Первичной профилактики экзофтальма не существует.
Один глаз стал больше другого — причины и что делать
В своем развитии природа стремится к совершенству, создавая гармонию. Чтобы в этом убедиться, достаточно посмотреть на лист дерева или цветок. Однако абсолютная симметрия не свойственна живым объектам. Этот факт можно также подтвердить и знаменитым экспериментом с фотографией. При этом изображение лица делят на две части и делают снимки правой и левой половины. В результате получается два лица, которые абсолютно симметричны и не похожи друг на друга.
Незначительная асимметрия, заключающаяся в изгибе брови, ямочки на щеках, прищуре только делает внешность более привлекательной. Но в ряде случаев один глаз становится заметно больше другого. Причина этого может заключаться в патологии.
Воспаление
Например, при отеке и покраснении века, чувстве жжения и гнойных выделениях из глаза, речь идет о конъюнктивите. В этом случае важно обратиться к врачу за помощью. Воспаление конъюнктивы может быть связано с вирусной или бактериальной инвазией, травмой. В зависимости от природы конъюнктивита, различается и его лечение.
Если один глаз стал больше другого, а признаков воспаления не обнаружено, то необходимо провести дополнительное обследование. Часто при этом диагностируют неврологическое заболевание.
Увеличение глаза у маленького ребенка
При обследовании малыша могут быть выявлены офтальмологические или неврологические проблемы. Но иногда обнаружить заболевание не удается. В этом случае следует показать ребенка ортопеду, который может установить сколиоз. Искривление позвоночника нередко сопровождается неправильным развитием мышечного и связочного аппарата, что приводит к формированию кривошеи. Заболевание это проявляется также деформацией лицевых мышц. Для лечения кривошеи назначают массаж.
Если у ребенка один глаз расположен выше другого, а также веки на нем полностью не смыкаются, необходима консультация невролога. То же касается и тех случаев, когда имеется различный размер зрачкового отверстия. Все эти симптомы часто развиваются при нарушении мозгового кровотока в результате сосудистых заболеваний. Чтобы подтвердить диагноз проводят измерение внутриглазного давления и обследование глазного дна.
Бульбарный синдром
Если у пациента часто появляются головные боли, а затем внезапно один глаз становится больше другого, то следует срочно обратиться к неврологу. При бульбарном синдроме нарушается речь, возникает частичный паралич лицевых мышц. Он является проявлением серьезной патологии мозга и развивается на фон опухоли ствола головного мозга, полиневрита, стволового энцефалита, перелома основания черепа, ишемии продолговатого мозга.
Важно отметить, что неврологические заболевания должен лечить профильный врач.
Иногда человека возникает выраженная асимметрия лица. При этом с одной стороны опускается веко, уголок рта, щека, которая также становится отечной. Одновременно появляется стреляющая боль в ухе, глазу, деснах. Все эти симптомы характерны для воспаления лицевого нерва. чаще всего неврит возникает при переохлаждении или инфекции зубов. Лечение при неврите нужно начать как можно раньше, так как нервная ткань очень чувствительна к повреждению. После купирования острых симптомов обычно назначают физиотерапевтические процедуры, которые помогу восстановить работу мимических мышц.
анонимно
здравствуйте.моей дочери 15 лет. все было хорошо.ничем серьезным не болела.травм и сотрясений не было тоже.Примерно год назад стала замечать что один глаз (правый) стал как-то более прикрытым. зрение хорошее,отеков и покраснений нет. Очень переживаю, не понимаю что могло произойти.Помогите.Посоветуйте куда можно обратиться.
Здравствуйте!
Правильно переживаете. Срочно обращаться к неврологу. Это может быть начальным проявлением такого симптома как птоз- опущение века. Это симптом неврологических заболеваний. и присмотритесь внимательнее- бывает наоборот- один глаз становится более раскрытым, как бы распахнутым, а второй — здоровый на его фоне кажется прикрытым. Это тоже неврологический симптом, и тоже небезобидный. Поэтому срочно к врачу выяснять истину. тем более возраст такой, когда много различных заболеваний начинают манифестировать, то есть проявлять себя. изучите портретные фотографии девочки за последние лет десять. может эта особенность была всегда , просто сейчас ее лицо стало увеличиваться- она ж взрослеет — и все проявилось ярче. в общем, проанализируйте ее состояние вместе с доктором.
анонимно
Здравствуйте,уважаемая Людмила Алексеевна! Спасибо вам за ответ. По вашему совету мы с дочкой обратились к врачам-неврологам. Делали М Р Т головного мозга-без патологий. Анализ К Ф К-68,что для 15 летней девочки-норма.Электронейромиография -декремент тест-отрицателен,лицевой нерв имеет следующие показатели:М ответ d-1,1s-1,3 ,СПИ афф d-9,2 s-7,1 СПИ эфф d-4,1,s-4,2 .Но у ребенка есть небольшая асимметрия лица (правая щека немного больше левой ),частичный птоз правого глаза и непостоянное косоглазие левого глаза к виску.
Может быть у нас воспаление лицевого невра? Окончательного дииагноза врачи пока поставить не могут.
Здравствуйте. Вы провели серьезное неврологическое обследование, даже проверили скорость распространения возбуждения по двигательным и чувствительным волокнам, и по результатам видно, что нарушений со стороны лицевого нерва не выявляется. Круг поисков суживается — нужна консультация офтальмолога. Ищем дальше
Консультация врача педиатра на тему «Почему у подростка 15 лет один глаз меньше другого?» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Ответ опубликован 27 января 2014

Содержание
- Причины
- Симптомы
- Виды
- Диагностика
- Лечение
- Цены
Косоглазие — это нарушение положения глаз, при котором выявляется отклонение одного или обоих глаз поочередно при взгляде прямо. При симметричном положении глаз изображения предметов попадают на центральные области каждого глаза. В кортикальных отделах зрительного анализатора происходит их слияние в единое бинокулярное изображение. При косоглазии слияния не происходит и центральная нервная система, чтобы защититься от двоения, исключает изображение, получаемое косящим глазом. При длительном существовании такого состояния развивается амблиопия (функциональное, обратимое понижение зрения, при котором один из двух глаз почти (или вообще) не задействован в зрительном процессе).
Причины возникновения косоглазия
Причины косоглазия очень разнообразны. Они могут быть как врожденного, так и приобретенного характера:
- наличие аметропии (дальнозоркости, близорукости, астигматизма) средней и высокой степеней;
- травмы;
- параличи и парезы;
- аномалии развития и прикрепления глазодвигательных мышц;
- заболевания центральной нервной системы;
- стрессы;
- инфекционные заболевания (корь, скарлатина, дифтерия, грипп и т. д);
- соматические заболевания;
- психические травмы (испуг);
- резкое снижение остроты зрения одного глаза.
Симптомы косоглазия
В норме зрение у человека должно быть бинокулярным. Бинокулярное зрение – это зрение двумя глазами с соединением в зрительном анализаторе (коре головного мозга) изображений, полученных каждым глазом, в единый образ. Бинокулярное зрение дает возможность стереоскопического зрения – позволяет видеть окружающий мир в трех измерениях, определять расстояние между предметами, воспринимать глубину, телесность окружающего мира. При косоглазии этого соединения в зрительном анализаторе не происходит и центральная нервная система, чтобы защититься от двоения, исключает изображение косящего глаза.
Как видят люди с косоглазием
изображение при косоглазии
Нормальное зрение

Виды косоглазия по происхождению
Специалисты выделяют две формы косоглазия: содружественное и паралитическое.
Содружественное косоглазие
При содружественном косоглазии косит то левый, то правый глаз, при этом величина отклонения от прямого положения примерно одинаковая. Практика показывает, что чаще косоглазие возникает у лиц с аметропией и анизометропией, среди которых превалирует дальнозоркость. Причем дальнозоркость преобладает в случаях сходящегося косоглазия, а близорукость сочетается с расходящимся видом косоглазия. Основной причиной содружественного косоглазия чаще всего является аметропия, и чем больше она выражена, тем большая ее роль в возникновении этой патологии.
К причинам содружественного косоглазия специалисты также относят:
- состояние зрительной системы, когда острота зрения одного глаза значительно ниже остроты зрения другого;
- заболевание зрительной системы, приводящее к слепоте или резкому снижению зрения;
- некоррегированные аметропии (гиперметропия, миопия, астигматизм);
- нарушения прозрачности преломляющих сред глаза;
- заболевания сетчатки, зрительного нерва;
- заболевания и повреждения центральной нервной системы;
- врожденные различия в анатомическом строении обоих глаз.
Содружественное косоглазие характеризуется следующими основными признаками:
- при фиксации неподвижного предмета один из глаз находится в состоянии отклонения в какую-либо сторону (к носу, к виску, вверху, внизу);
- может быть попеременное отклонение то одного, то другого глаза;
- угол отклонения (первичный) (чаще или постоянно) косящего глаза при включении его в акт зрения почти всегда равен углу отклонения (вторичный) парного глаза;
- подвижность глаза (поле взора) сохраняется в полном объеме во всех направлениях;
- отсутствует двоение перед глазами;
- отсутствует бинокулярное (объемное, стереоскопическое) зрение;
- возможно понижение зрения в косящем глазу;
- часто выявляются аметропии различного вида (дальнозоркость, близорукость, астигматизм) и различной величины (азиометропия).
Паралитическое косоглазие
При паралитическом косоглазии косит один глаз. Основным признаком этого вида косоглазия является ограничение или отсутствие движений глаза в сторону действия пораженной мышцы и, как следствие, – нарушение бинокулярного зрения, двоение. Причины возникновения этого вида косоглазия могут быть обусловлены поражением соответствующих нервов или нарушением морфологии и функции самих мышц. Эти изменения могут носить врожденный характер или наступить вследствие инфекционных заболеваний, травм, опухолей, сосудистых заболеваний.
Признаки паралитического косоглазия:
- ограничение или отсутствие подвижности глаза в сторону пораженной мышцы (мышц);
- первичный угол отклонения (девиации) меньше вторичного;
- отсутствие бинокулярного зрения, возможно, двоение;
- вынужденное отклонение головы в сторону измененной мышцы;
- головокружение.
Данный вид косоглазия может возникать у человека в любом возрасте. Он может быть также вызван повреждениями (травмами), токсикозами, отравлениями и т. п.
Кроме того, различаются следующие формы косоглазия:
- сходящееся (часто сочетается с дальнозоркостью), когда глаз направлен к переносице;
- расходящееся косоглазие (часто сочетается с близорукостью), когда глаз направлен к виску;
- вертикальное (в случае, если глаз косит вверх или вниз).
При сходящемся косоглазии зрительная ось одного из глаз отклонена к носу. Сходящееся косоглазие обычно развивается в раннем возрасте и сначала нередко бывает непостоянным. Чаще всего данный вид косоглазия присутствует при дальнозоркости средней и высокой степеней.
При расходящемся косоглазии зрительная ось отклонена в сторону виска. Расходящееся косоглазие зачастую наличествует при врожденной или рано появившейся близорукости. Причинами появления расходящегося косоглазия могут быть травмы, заболевания головного мозга, испуг, инфекционные заболевания.
Помимо этого бывают и другие сочетания разных положений. Косоглазие может быть постоянным или периодически появляющимся.
Атипичные виды косоглазия – встречаются редко, обусловлены анатомическими аномалиями развития (синдром Дуана, Брауна, LVL-синдром и т. д.)
Косоглазие различают по нескольким критериям:
По времени возникновения:
- врожденное;
- приобретенное.
По стабильности отклонения:
- постоянное;
- непостоянное.
По вовлеченности глаз:
- одностороннее (монолатеральное);
- перемежающееся (альтернирующее).
По происхождению:
- содружественное;
- паралитическое.
По виду отклонения:
- сходящееся (глаз направлен к переносице);
- расходящееся (глаз направлен к виску);
- вертикальное (отклонение глаза вверх или вниз);
- смешанное.
Диагностика косоглазия
Для того, чтобы подтвердить или опровергнуть диагноз «косоглазие», необходимо пройти тщательное обследование зрительной системы. В офтальмологической клинике «Эксимер» диагностика проводится при помощи комплекса современного компьютеризированного оборудования и позволяет составить полную картину о зрении пациента. Одним из критериев диагностики косоглазия является обследование с применением тестов на бинокулярное зрение.
Лечение косоглазия
При косоглазии обычно способность нормально видеть сохраняет только тот глаз, который осуществляет зрение. Глаз, отклоненный в сторону, видит со временем все хуже и хуже, его зрительные функции подавляются. Поэтому лечение косоглазия должно начинаться как можно раньше.
Лечение косоглазия может включать в себя:
- оптическую коррекцию (очки, мягкие контактные линзы);
- повышение остроты зрения обоих глаз (лечение амблиопии) при помощи аппаратных процедур;
- ортоптическое и диплоптическое лечение (развитие бинокулярного зрения);
- закрепление достигнутых монокулярных и бинокулярных функций;
- хирургическое лечение.
Обычно к операции прибегают как к косметическому средству, так как сама по себе она редко восстанавливает бинокулярное зрение (когда два изображения, полученные глазами, мозг соединяет в одно). Вид операции определяется хирургом уже непосредственно на операционном столе, так как при такой операции необходимо учитывать особенности расположения мышц у конкретного человека. Иногда оперируются сразу оба глаза, при некоторых видах косоглазия оперируется только один глаз. Оперативное вмешательство направлено на то, чтобы усилить или ослабить одну из мышц, двигающих глазное яблоко.
Хирургическое лечение косоглазия выполняется в режиме «одного дня», под местной капельной анестезией. В этот же день пациент возвращается домой. Окончательное восстановление занимает около недели, однако после такой хирургической операции врачи настоятельно рекомендуют курс аппаратного лечения для оптимального восстановления зрительных функций.
Семенова Лола Александровна
Врач-офтальмохирург, специалист по лечению косоглазия
Лечение косоглазия — длительный процесс, и одной только хирургической помощи здесь недостаточно. Мало вернуть глаз в правильное положение, нужно научить организм правильно им пользоваться. Это достигается регулярными тренировками: зрительной гимнастикой, развитием и закреплением бинокулярного зрения, коррекцией амблиопии.
И если взрослому человеку еще можно объяснить необходимость регулярных занятий, то детям это быстро надоедает. В этом случае успех лечения зависит от родителей, которые должны контролировать выполнение всех назначений лечащего врача.
Актуальные вопросы
Сколько времени нужно лежать в больнице после операции при косоглазии?
Хирургическое лечение по исправлению косоглазия в клиниках «Эксимер» выполняется в режиме «одного дня», амбулаторно. В этот же день пациент возвращается домой.
При косоглазии ребенку на здоровый глазик накладывают повязку. Лечение длится долго. Не «разучится» ли он видеть им?
Лечение по такой методике требует постоянного контроля остроты зрения здорового глаза, а для повышения остроты зрения худшего глаза существует специальный комплекс аппаратного лечения (лазерная терапия, амблиокор, электростимуляция и др.) Окклюзия (заклеивание или повязка на здоровый глаз) — одна из частей комплексного лечения — должна строго контролироваться лечащим врачом.
Мне 22 года. Косоглазие где-то с двух лет. Сейчас косоглазие заметно, только когда глаза устают. Возможно ли исправить полностью косоглазие каким-либо способом: операционным или с помощью компьютерных программ?
В зависимости от степени косоглазия и его выраженности возможно проведение как оперативного, так и консервативного лечения. Для выбора метода лечения и определения состояния зрительной системы нужно пройти диагностическое обследование.
Запишитесь в клинику «эксимер»
и узнайте больше о своём здоровье!
Вы можете позвонить по телефону: +7 (812) 325-55-35
Или нажать кнопку и заполнить форму заявки
и получить 5% скидку на полную диагностику зрения
Оценка статьи:
4.8/5 (301 оценок)
Оцените статью
Запись оценки…
Спасибо за оценку
|
Популярные статьи |
Больше статей |
Строение и функции глаза
Человек видит не глазами, а посредством глаз, откуда информация передается через зрительны…
Подробнее
Комплексная стимуляция зрения
В офтальмологической клинике «Эксимер» разработана специальная методика стимуляции…
Подробнее
Плохая осанка – плохое зрение?
По данным детских офтальмологов, более 30% детей страдают различными заболеваниями глаз и&…
Подробнее



 болезни почек — в этом случае нарушается отток жидкостей из тканей, образуются отеки, которые нередко ведут к подобным проблемам;
болезни почек — в этом случае нарушается отток жидкостей из тканей, образуются отеки, которые нередко ведут к подобным проблемам;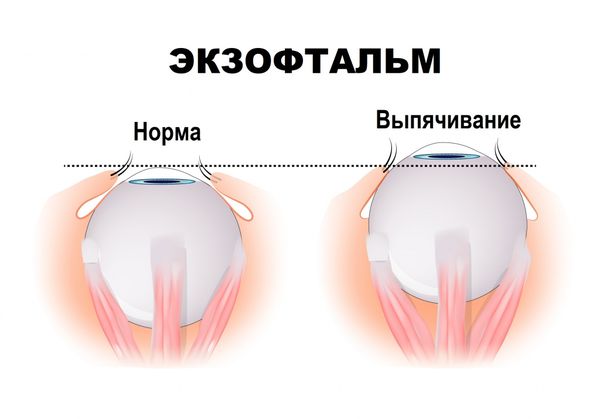
![Экзофтальмометрия [18] Экзофтальмометрия [18]](https://probolezny.ru/media/bolezny/ekzoftalm/ekzoftalmometriya-18_s.jpeg)