Ротация позвонков: ее особенности, причины возникновения и методы лечения
Опорно-двигательный аппарат выполняет важную функцию в организме человека, позволяя ему двигаться. В позвоночнике, который является основой этого аппарата, может развиться ротация позвонков, доставляющая дискомфорт и боль при движении.
Ротация позвонков влияет на общее самочувствие человека и его способность двигаться. Заболевание поддается лечению, главное – вовремя обратиться к врачу.
Понятие ротации позвонков
При возникновении ротации позвонков происходит их смещение и поворот вокруг своей оси, при этом не нарушается их анатомическая форма. Основной причиной, как правило, выступают ослабленные мышцы, которые не могут хорошо фиксировать позвонки.
Недуг носит патологический характер, может распространяться в районе шеи, грудном отделе и пояснице. Если вовремя не обнаружить патологию, то происходит повреждение хрящей межпозвонкового диска, нарушение осанки. Сама патология является причиной развития таких заболеваний, как остеохондроз, сколиоз и много других.
Важно отметить, что при ротации позвоночный столб не видоизменен полностью, только отдельные участки – если речь не идет о последней степени заболевания, когда сам позвоночник может отклониться от обычного положения.
Благодаря современным технологиям в медицине, проблему можно устранить, укрепив мышцы и выполнив все рекомендации врача.
Существует 2 вида смещений:
- Абсолютное. При которой человек имеет явные проблемы со спиной, а значит, ротация является последствием основного недуга, который влияет таким образом на состояние позвонков.
- Относительное. При данном виде патологии человек не жалуется на боли в спине, а возникновение ротации связано с определенной ситуацией, например, поднятие тяжестей, травма, неправильно проведенная операция и др.
Особенности и причины возникновения
Течение недуга бывает разным, в зависимости от места ротации.
- Ротация в зоне поясничного отдела. Особенностью считается то, что, ввиду строения отростков позвонка, вовремя смещения происходит их соприкосновение – одного к другому. Все это снижает подвижность позвоночника, и провоцирует выпирание самих дисков. Нередки случаи образования грыжи. Пациентов беспокоит боль в зоне смещения позвонков, спазм мышц, онемение.
- Патология в грудной области. При этом данный вид недуга имеет свои особенности и течение:
- остистые отростки, без участия межпозвонкового диска, скользят, не соприкасаясь между собой;
- происходит растяжение мышц;
- невооруженным глазом становится заметен изгиб ребер (с проблемной стороны), а с другой стороны происходит упрощение изгиба;
- визуально можно заметить увеличение реберно-хрящевых изгибов.
Если запустить данный вид ротации, возможны проблемы с дыханием и работой сердечных мышц из-за давления на грудной отдел.
- Ротационные сдвиги в области шеи. Часто встречающийся вид патологии, так как шея сама по себе является подвижной частью тела. Особенность заключается в том, что можно выявить не только у взрослых, но и у детей. Ротация может спровоцировать защемление нерва, который приводит к головным болям, онемению верхних конечностей, головокружениям. Подвергается смещению 1й позвонок – атлант, который наиболее свободен.
К основным общим причинам развития ротации относят:
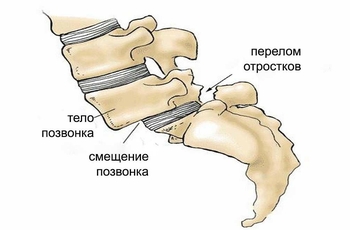
- перелом или вывих позвоночного столба;
- родовая травма (если речь о младенце);
- сильные физические нагрузки.
Симптомы и диагностика
При возникновении заболевания человек не ощущает дискомфорта до тех пор, пока оно не перейдет в более тяжелую форму. Так как сама патология является следствием другого более серьезного заболевания, то и дискомфорт от ее течения в разы меньше.
Человек, подверженный ротации позвонков, чувствует слабость и усталость во всем теле. При ротации грудного отдела появляется боль в области смещения. Если говорить о патологии в области шеи, то это приводит к развитию спазма и защемлению, и пациент жалуется на головную боль, бессонницу и иногда даже на нарушение слуха и зрения.
Часто встречающиеся симптомы смещения позвонков:
- наличие болевых ощущений в зоне смещения позвонка;
- высокая утомляемость;
- плохой сон.
При проявлении каких-либо симптомов обязательно нужно обратиться к травматологу или ортопеду, который сможет провести диагностику и назначить лечение.
Для диагностики применяют:
- рентгенографию;
- МРТ;
- компьютерную томографию.
Данные методы не только определяют наличие ротации, но и место расположения смещения, причины возникновения и возможность защемлений нервов.
Методы лечения и профилактика
Как и любое заболевание, ротация позвонков поддается лечению, главное – следовать рекомендациям специалиста и не заниматься самолечением.
Курс терапии, как правило, включает:
- Прием медикаментов. Необходимо изначально большее время находиться в состоянии покоя. Лекарства смогут улучшить кровоток, снять боль, укрепить мышцы.
- Лечебные физические упражнения и массаж. Способствуют укреплению мышц, повышают их тонус.
- Физиотерапия. Лекарство вводится в нужную зону во время электрофореза.
- Хирургическое вмешательство. Используют в самых тяжелых случаях, когда другие методы не будут давать результат.
Даже при устранении смещения позвонков необходимо выполнять профилактические мероприятия, чтобы вновь не столкнуться с проблемой. Нужно выполнять несложные физические нагрузки, например, плавать в бассейне. Если на работе много сидите, то обязательно выполняйте разминку. При наличии лишнего веса, который добавляет нагрузку на позвоночник, необходимо похудеть.
Чтобы избежать последствий смещения, важно оптимально нагружать опорно-двигательный аппарат, следить, чтобы не развивались те заболевания спины, которые могут спровоцировать ротацию. Если заметили дискомфорт или боль, которые не проходят в течение короткого времени, обязательно посетите специалиста для выявления их причин.
Читайте так же
-
Бандажи для лечения сколиоза
Что мы называем лечебным бандажом? Для чего и где они применяются. Виды корсетов, название моделей функциям их использования. Правило и сроки службы лечебного ортопедического пояса для исправления…
-
Как и зачем формировать правильную осанку?
Правильное положение тела в пространстве является очень важным компонентом здоровья как взрослого населения, так и детей. Оно удовлетворяет человека как с эстетической, так и с физической точки…
-
Биологическая трагедия человечества — сколиоз
Образ счастливого, удачливого бизнесмена, светской красавицы или деловой женщины ассоциируется с хорошо сложённым, статным, здоровым, уверенным в себе человеком с твёрдой походкой и гордой осанкой….
-
Проблемы со зрением при ВСД
Страдающие от ВСД знают, что для этого заболевания характерно нарушение остроты зрения, однако процесс этот проходит постепенно и не вызывает особого беспокойства. Совсем по-другому больной…
-
Ира
2014-09-25 13:04:31Пришла к Михаилу Анатольевичу с болями в шейных позвонках. Он меня посмотрел, ознакомился с МРТ (приносите всегда свое, так доктор получит больше информации), Успокоил, что больно не будет. Я очень боялась, такое рисковое дело — манипуляции с шеей! Мне назначили курс лечения. Михаил Анатольевич… Читать дальше
-
Дмитрий
2015-12-14 09:39:45Очень долго выбирал клинику, для лечения межпозвоночной грыжи, по отзывам остановился на клинике Бобыря, сейчас понимаю что сделал это совсем не зря, хоть лечение было не легким, все же результат очень хороший, за это благодарю Бобыря Михаила Анатольевича и весь остальной персонал, это очень… Читать дальше
-
Виктор Александрович
2014-09-28 13:03:57Добрый день, мой возраст 58 лет. Как и у остальных, заболевания шейного и поясничного отдела. Прошел курс лечения в клинике у доктора Сорокина. Ощущения незабываемые! В обоих отделах (и в шее, и в пояснице) была протрузия, а чуть ниже грыжа. Помогло сразу практически: после 2-х сеансов. Теперь… Читать дальше
-
Валерия
2014-10-23 20:19:39Очень благодарна доктору Золотареву Евгению Юрьевичу! Я, обратилась в клинику Бобыря (м. Алексеевская) для лечения у врача остеопата, по совету лечащего меня врача-невролога. Что такое остеопатия я абсолютно не знала, но в силу большого доверия своему врачу, решила попробовать этот метод лечения…. Читать дальше
- 1 Причины деформации позвоночника
- 2 Виды деформаций
- 3 Сколиоз
- 4 Кифоз
- 5 Лордоз
- 6 Ротация
- 7 Торсия
- 8 Последствия искривлений позвоночника
- 9 Общие признаки деформаций позвоночника искривления
- 10 Диагностика деформаций позвоночника
- 11 Лечение деформаций позвоночника
- 12 Медикаментозное лечение
- 13 Ношение корсета
- 14 Лечебная физкультура
- 15 Физиотерапевтические процедуры
- 16 Оперативное лечение
- 17 Сохранение здорового позвоночника у детей
- 18 Профилактика деформаций позвоночника

Искривление позвоночного ствола представляет собой нарушение его правильной конфигурации. Оно может быть как врожденным, так и приобретенным. Это довольно распространенная проблема, особенно в детском, подростковом возрасте. Значительное искривление может стать причиной инвалидности и оказывать негативное влияние на функционирование внутренних органов.
Причины деформации позвоночника
В норме позвоночный канал одновременно выполняет несколько функций: амортизирующую, опорную, двигательную. В нем есть небольшие изгибы, которые являются физиологическими – лордоз и кифоз. Они поддерживают тело в определенном положении, защищают позвоночник от травмирования во время тяжелой нагрузки.
Есть много причин, из-за которых могут возникать деформации. Врожденное искривление связано с аномалиями развития позвоночного столба. Большая часть деформаций является приобретенной и может быть связана с:
- инфекционными заболеваниями: клещевой энцефалит, туберкулез и другие;
- сильными и неправильными нагрузками на спину;
- неправильно устроенным рабочим местом;
- доброкачественными, злокачественными образованиями;
- нарушением обменных процессов;
- неврологическими заболеваниями: спастический паралич, ДЦП и другие;
- ожирением;
- различными травмами и патологиями опорно-двигательного аппарата.
С учетом причины развития деформация она может быть первичная и вторичная. В первом случае искривление связано с патологическими процессами, которые происходят непосредственно в позвоночнике. Во втором случае деформация является компенсаторной – следствием другого патологического процесса, который проходит вне позвоночного столба.

Виды деформаций
С учетом типа искривления выделяют деформацию в шейном, грудном, пояснично-крестцовом отделах. Есть 4 физиологических изгиба, они не должны превышать нормальные параметры. Если наблюдается искривление кпереди – это лордоз, кзади – кифоз, вбок – сколиоз (в норме боковое отклонение в позвоночнике отсутствует). В некоторых случаях встречается комбинированная деформация – кифосколиоз, то есть одновременное отклонение позвоночного столба назад и вбок.
Искривление позвоночника определяют в градусах: при первой степени деформация не превышает 30°, при второй – 45°, при третьей – 60°, при четвертой –70°. При первых двух показателях деформация не очень выражена и практически незаметна. Внешние признаки появляются при 3-й и 4-й степенях.

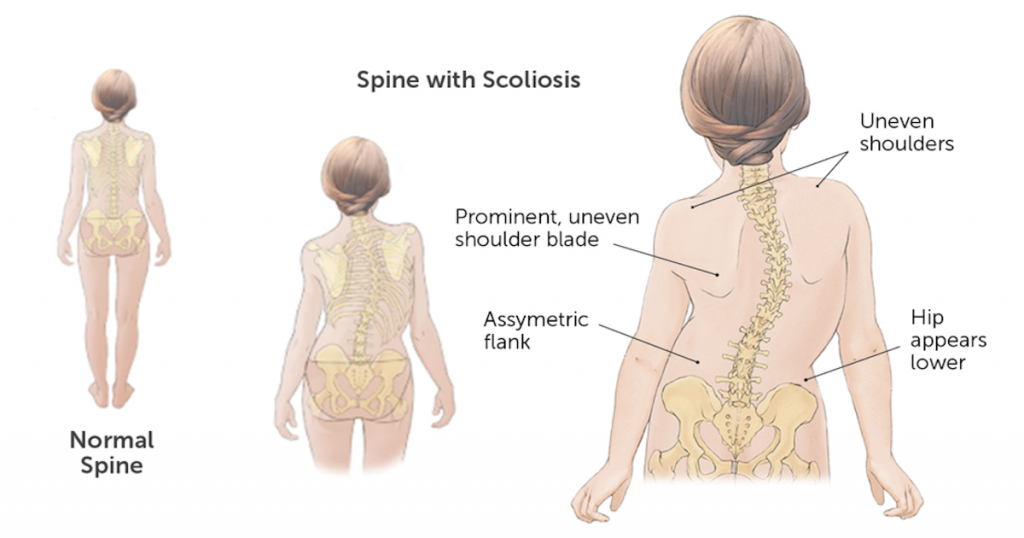
Сколиоз
Тяжелое прогрессирующее заболевание, при котором происходит искривление позвоночного столба вбок относительно своей оси. В патологическом процессе задействованы все отделы, поэтому по мере развития болезни присоединяется деформация в переднезаднем направлении и скручивание.
По мере развития болезни происходит деформация грудной клетки, костей, что нарушает функционирование внутренних органов. Сколиоз – это не обычное нарушение осанки, которое можно легко исправить обычными упражнениями, обучением правильного расположения за рабочим столом. Заболевание требует специальной комплексной терапии в течение длительного времени.
В большинстве случаев сколиоз является идиопатическим заболеванием, то есть причины его развития не установлены. По этой причине нет возможности провести полноценную профилактику. Но ученых известно, что в развитии задействована генетическая предрасположенность и дефицит витамина D.
Чтобы понять, если ли у ребенка сколиоз, можно провести несколько тестов. Заподозрить сколиоз можно при нахождении лопаток на разном уровне при наклоне вперед. Нужно осмотреть и ровно стоящего ребенка, указывать на деформацию позвоночника может асимметрия надплечий, наличие пространств между туловищем и руками.

Кифоз
Представляет собой усиление физиологического изгиба в грудном, крестцовом отделе. О патологическом кифозе говорят, когда угол изгиба составляет от 45°. Причиной могут становиться переломы позвонков, операции на позвоночном столбе, пассивный образ жизни и т.д. Кифоз может возникнуть на фоне некоторых инфекционных, неинфекционных заболеваний, опухолях.
С учетом причины возникновения есть несколько видов кифозных искривлений: врожденная, паралитическая, функциональная и другие. При отсутствии лечения в тяжелых случаях появляется сутулость, спина становится округлой формы, иногда даже формируется горб. При выраженной деформации опускаются плечи, туловище наклоняется вперед, сужается грудная клетка, что негативно отражается на работе внутренних органов.
Лечить деформацию необходимо, так как она провоцирует разрушение позвонков, что влечет появление сильных болей, нарушение двигательной функции, кровообращения, в том числе мозгового.

Лордоз
В норме физиологический лордоз наблюдается у всех людей в шейном и поясничном отделе, если же он превышает допустимую степень изгиба и уходит за пределы нормы, то говорят о патологическом лордозе. Его причиной могут становиться пороки развития, травмы, воспалительные, опухолевые процессы в области позвоночника и другие.
Вероятность развития патологического лордоза возрастает при нарушении осанки, наличии избытка веса, быстрый рост в детском возрасте. С учетом характера поражения позвоночника есть несколько вариантов нарушения осанки с уменьшением либо увеличением лордоза:
- Кифолордотическая осанка характеризуется изменением всех изгибов позвоночника. У больного приподняты надплечья, торчат лопатки, выступает вперед живот, нижние конечности слегка согнуты в коленных суставах.
- Кифотическая осанка. Для данной деформации характерны сильное увеличение грудного кифоза и уменьшение поясничного лордоза. У больного наблюдаются наклон головы вперед, отведение плеч, поднятие предплечий, выпирающие лопатки, свисающие вперед руки. Из-за того, что центр массы тела смещается кзади, человек сгибает ноги в коленях при ходьбе, стоянии, чтобы удержать равновесие.
- Плосковогнутая спина. Характерно уменьшение грудного изгиба и уплощение шейного, поясничный в пределах нормы либо увеличен. При данной форме у больных отмечается смещение центра массы таза кзади, согнутость коленных суставов, опущение головы, впалая грудная клетка и выступающие лопатки.
- Плоская спина. Наблюдается уменьшение всех физиологических изгибов, особенно поясничного. Грудная клетка уходит вперед, живот выступает, лопатки торчат.
При любом виде лордоза нарушается правильное распределение нагрузки на мышцы, связки, кости. Они постоянно находятся в состоянии перенапряжения, из-за чего возникают слабость, быстрая утомляемость, а в дальнейшем и ряд других более серьезных проблем.

Ротация
При данном состоянии происходит вертикальное смещение либо вращение позвонка вокруг своей оси, причем его структура при этом не изменяется. При ротации не происходит полной деформации позвоночника, поворачиваются лишь его отдельные позвонки, но в тяжелых случаях может разворачиваться и позвоночный столб с отклонением в боковую сторону.
Согласно классификации есть 2 вида ротации: абсолютная и относительная (функциональная). При первой у человека имеется какое-либо заболевание позвоночника, на фоне которого и происходит ротация, например, сколиоз, остеохондроз. При второй ротация не связана с заболеваниями спины – она возникает на фоне тяжелой работы, пожилого возраста, оперативного вмешательства и т.п.
Очень часто ротация возникает совместно с полиомиелитом из-за ослабления мышечного каркаса – у позвоночника нет надежной поддержки, поэтому позвонки могут менять свое физиологическое положение. Запущенное заболевание может приводить к ряду осложнений, таких как протрузия, межпозвоночные грыжи, подвывих.
При своевременном лечении ротация поддается корректировке, и при соблюдении всех рекомендаций врача ее можно устранить. Но проблема в том, что на ранних этапах развития она не проявляется выраженными признаками, видимые симптомы наблюдаются, когда болезнь переходит в более тяжелую форму, где требуется серьезное лечение, в том числе и оперативное.
Торсия
Подразумевает деформацию позвонков по типу скручивания с последующей фиксацией данной позиции. Заболевание не проходит самостоятельно, при прогрессировании, запущенности процесса требуется длительное лечение. Часто на ранних этапах заболевание протекает бессимптомно и проявляется при защемлении нервных волокон, поэтому лечение необходимо начинать как можно раньше, чтобы оставить прогрессирование болезни.
Торсия очень близка к ротации, эти 2 термина часто путают, так как они имеют схожую природу, но все различия между ними довольно существенны. При торсии позвонок скручивается вокруг связки, меняя свою конфигурацию, но он не влияет на соседние сегменты. При ротации позвонок поворачивается вокруг своей оси, его первоначальная форма, симметрия дужек не меняется и устранить данную проблему проще.
Скручивание позвонков чаще всего возникает на фоне уже имеющихся проблем с позвоночником, такими как сколиоз, кифосколиоз, и связано одновременно с несколькими факторами:
- неравномерным распределением нагрузки на межпозвоночные диски;
- снижением мышечного тонуса;
- несоответствием скорости роста костной и мышечной ткани в периоды активного физического развития.
В некоторых случаях, которые встречаются редко, торсионная деформация связана с сильными травмами спины, при которых происходит перелом позвонков либо их смещение. Ситуация может усугубляться патологиями внутренних органов, при которых возникает боль, отдающая в спину, что заставляет человека занимать вынужденную позу для облегчения состояния.

Последствия искривлений позвоночника
Деформация позвоночника отражается на работе всего организма и может стать причиной тяжелых осложнений. Не стоит забывать, что это и эстетическая проблема – внешние дефекты могут приводить к психологическим травмам, особенно это касается подростков, которые наиболее чувствительны к несовершенствам внешности.
Деформация позвоночника не возникает за один день. Как правило, все начинается еще в детском возрасте и не сопровождается выраженными признаками, пока болезнь не начнет прогрессировать. Последствиями нелеченого искривления могут стать:
- нарушение работы желудочно-кишечного тракта, почек и других органов;
- повышение давления,
- отечность, паралич ног;
- межпозвоночная грыжа;
- нестабильность межпозвонковых дисков;
- воспаление подвздошно-поясничной мышцы;
- деформирующий артроз суставов позвоночного столба.
Деформация грудного отдела позвоночника может становиться причиной быстрой утомляемости, одышки, частых респираторных заболеваний, проблем с сердцем. В тяжелых случаях может появляться дыхательная, сердечная недостаточность, формироваться кифосколитическое сердце.
Общие признаки деформаций позвоночника искривления
Признаки деформации позвоночника зависит от его вида и причины. Сколиоз, чаще всего начинает развиваться еще в детстве, его наибольшее прогрессирование наблюдается в периоды активного роста. На начальных этапах симптомов нет либо они выражены слабо. В дальнейшем можно заметить, что лопатки перестали быть симметричными, а одно плечо выше другого. Пупок смещается от средней линии, а при наклоне туловища вперед заметно отклонение позвоночного столба. Далее присоединяется боль, изменяется грудная клетка, усиливается отклонение позвоночника.

При патологическом кифозе отмечается сутулость, круглая спина, при выраженном процессе формируется горб. На фоне чрезмерного отклонения позвоночного столба происходит сужение грудной клетки, опущение диафрагмы, наклон верхней части туловища вперед и опускание плеч. При отсутствии лечения и дальнейшем развитии болезни может начаться разрушительный процесс в межпозвоночных дисках, нарушение работы мышц брюшного пресса, спины.
Патологический лордоз, как и другие деформации, также влияет на работу внутренних органов, положение туловища. На фоне заболевания происходит уплощение грудной клетки, выпячивание живота, выдвижение плечевого пояса, головы вперед. Связки спины, мышцы, позвоночник находятся в состоянии повышенной нагрузки из-за неправильного его перераспределения, что вызывает боль, нарушение подвижности и утомляемость.
Диагностика деформаций позвоночника
Выявлением и лечением деформаций занимается ортопед, вертебролог. Если у человека выраженное искривление, то постановка диагноза не вызывает затруднений, так как его признаки заметны при любом положении тела. При невыраженных деформациях врач проводит тщательный осмотр, оценивает симметричность позвоночника, необходимые показатели.
Чтобы поставить окончательный диагноз, определить характер деформации проводят рентгенографическое исследование, которое является главным в первичной диагностике. В дополнение может быть назначена компьютерная томография.
При наличии вторичных деформаций грудной клетки страдают внутренние органы, поэтому пациентам может потребоваться консультация соответствующих специалистов: кардиолога, пульмонолога, гастроэнтеролога и других.

Лечение деформаций позвоночника
Лечебная тактика подбирается с учетом степени искривления, причины дефекта, общего состояния здоровья, наличия сопутствующих заболеваний, возраста и других моментов. Консервативное лечение включает комплексы ЛФК, массаж, дыхательную гимнастику, ношение корсетов, проведение физиотерапевтических процедур. Операцию проводят строго по показаниям, при отсутствии эффекта от других методов.
Медикаментозное лечение
Могут быть назначены нестероидные противовоспалительные препараты для купирования воспаления, болевого синдрома. Если на фоне их приема боль не отступает, их сочетают с обезболивающими средствами. Могут быть назначены глюкокортикоиды, которые направлены на подавление воспалительного процесса. Для расслабления мышц показаны миорелаксанты.

Ношение корсета
Использование корсета для коррекции искривлений позвоночника помогает не только исправить осанку, но и в определенной степени уменьшить степень деформации. При лечении сколиоза действие корсета направлено на отведение плеч больного назад и ограничение сгибания позвоночника. В результате осанка начинает улучшаться, становится анатомические правильной. Через определенное время мышцы запоминают новое положение и уже способны поддерживать позвоночник без корсета.
Если у больного выраженное искривление, то действие может немного отличаться, но принцип остается прежним. Эффективность корсетов зависит от причины, степени искривления, возраста человека. Формирование позвоночника завершается к 22-25 годам. До этого времени есть хорошая возможность исправлять различные искривления, за исключением случаев, которые связаны с врожденными заболеваниями, травмами.
После полного завершения формирования позвоночника исправление осанки чаще заключается лишь в приучении мышц держать позвоночник в правильной позиции. При наличии серьезных дефектах результатом лечения корсетами может стать лишь частичное улучшение.

Лечебная физкультура
ЛФК – эффективная процедура, которая показана при многих заболеваниях опорно-двигательного аппарата, в том числе и при искривлении позвоночника. Комплекс упражнений подбирают индивидуально с учетом степени деформации, возраста пациента, наличия сопутствующих заболеваний и других моментов.
В начальном периоде упражнения выполняются под контролем инструктора, после усвоения правильной техники пациент может заниматься дома самостоятельно.
Эффект от ЛФК:
- оздоровление организма;
- увеличение подвижности позвоночника;
- улучшение физического состояния;
- активация работы сердца, легких;
- снятие мышечной усталости;
- замедление либо прекращение дальнейшего искривления позвоночника;
- улучшение кровообращения;
- укрепление мышц и создание хорошего каркаса для поддержания позвоночника.
Лечебно-оздоровительный комплекс нужно выполнять каждый день, начиная с простых упражнений и малой нагрузки с постепенным ее увеличением.

Физиотерапевтические процедуры
Физиотерапия – это совокупность различных методов воздействия на организм с помощью искусственных (ультразвук, магнитное излучение) и природных (воды, грязь) факторов. Только лишь физиотерапия при искривлении позвоночника дает небольшой эффект, но в комплексном лечении наблюдаются хорошие результаты. Пациенту могут быть назначены:
- водолечение;
- электростимуляция;
- теплолечение;
- ультразвук;
- магнитотерапия;
- аппаратное моделирование позвоночника и другие процедуры.
Физиотерапия может быть использована у любой категории пациентов, так как она безопасна и проводится с учетом минимальной нагрузки на организм. На фоне проведения процедур улучшается движение крови, лимфы, стимулируется иммунная система, ослабевает боль, воспаление.
В сочетании с другими методами физиотерапия укрепляет мышечный корсет, создает хорошие условия для снятия блоков в позвоночно-двигательных сегментах.

Оперативное лечение
При определении показаний к хирургическому вмешательству учитывают очень много факторов, поэтому решение принимают в индивидуальном порядке. Общие показания:
- неэффективность всех консервативных методов;
- прогрессирование заболевания;
- искривление 45-70°;
- выраженная боль;
- нарушение работы внутренних органов на фоне деформации позвоночника.
Есть множество метод оперативного лечения, но практически все она направлены на удержание позвоночного столба в правильной позиции с помощью металлических конструкций, которые закрепляют к позвонкам.
Сохранение здорового позвоночника у детей
Чтобы сохранить здоровую осанку у ребенка, необходимо обеспечить ему правильное питание с достаточным количеством витамина Д, кальция. Рабочее место ребенка должны быть удобным и хорошо освещенным. Расстояние между туловищем и столом должно быть не менее 5 см, ноги должны быть согнуты под прямым углом и стоять на полу.
Важно развивать ребенка, давать физические нагрузки для формирования крепкого мышечного корсета. В этом хорошо помогает плавание, которое способствует гармоничному развитию мышечного скелета, костей и формирует правильную осанку. Школьный рюкзак должен быть симметричным – недопустимо носить его на одном плече.
Спать лучше на жесткой кровати с подушкой небольшого размера. Обязательно нужно приводить ребенка на профилактические осмотры к офтальмологу, ЛОР-врачу, чтобы выяснить, нет ли у него проблем со здоровьем. При нарушении слуха, зрения ребенок в школе будет наклоняться вперед, постоянно выгибая спину, чтобы быть ближе к источнику информации, например, доске.
Правильный выбор обуви играет большую роль в сохранении здорового позвоночника, этому моменту нужно уделять внимание еще с младенчества. Обувь должна по размеру, а не на «вырост».

Профилактика деформаций позвоночника
Чтобы сохранить здоровую осанку, необходимо следовать несложным рекомендациям:
- отказаться от пассивного образа жизни, заниматься развитием физической активности с учетом состояния здоровья и возраста. Полезны занятия ходьбой, бег, плавание, йога, прогулки на свежем воздухе.
- если человек вынужден большую часть времени находиться в сидячем положении из-за профессиональной деятельности, то каждые 40 минут необходимо вставать и выполнять несложные упражнения либо просто походить;
- для профилактики деформаций выполнять комплекс специальных упражнений, которые направлены на укрепление каркаса позвоночника, то есть мышечной ткани;
- следить за положением тела во время ходьбы, работы за столом, нахождения у экрана компьютера – стараться держать спину ровно и не сутулиться, чтобы сохранить физиологические изгибы;
- следить за массой тела. Лишний вес – это не только дополнительная нагрузка на позвоночник, поэтому если есть избыток веса, то от него нужно избавляться и следить за рационом;
- не нагружать позвоночник – избегать поднятия тяжестей, правильно распределять нагрузку.

При наличии плоскостопия, которое может влиять на состояние позвоночника, необходимо использовать специальные стельки.
Прогноз деформаций позвоночника зависит от давности ее существования, тяжести, наличия осложнения, возможности устранения факторов, которые вызвали искривление. В детском возрасте можно устранить деформацию либо добиться состояния компенсации с помощью консервативного лечения. Тяжелые случаи с выраженным искривлением требуют хирургического вмешательства и могут стать причиной инвалидности, поэтому обращаться к врачу нужно при первом подозрении на проблемы с позвоночником.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу
Ротация – это недуг, при котором изменяется физиологическое положение позвонка. Опасна осложнениями. При искривлении позвоночного столба, скорее всего, будет обнаружена и ротация.
Что такое ротация позвонков?
Ротация тел позвонков – что это? Это вертикальное смещение или вращение позвонка вокруг своей оси. Сама структура позвонка при этом не изменяется. Опасна ротация тем, что она приводит к деформации осанки, отрицательно влияет на хрящевые ткани. Сопровождается сколиозом, остеохондрозом. Запущенное заболевание может вызвать осложнение в виде протрузии и грыжи, может формироваться подвывих. Также можно рассмотреть термин «торсия», который близок к ротации. Такая патология представляет собой «закручивание» позвонков. Ротацию позвонков разделяют на два типа: абсолютная и относительная. Абсолютный тип возникает как последствие позвоночных заболеваний. И смещение одних позвонков подвергает также сдвигу соседние позвонки. Относительный тип ротации не связан напрямую с проблемами позвоночника и возникает на фоне сторонних болезней.
Причины заболевания
Причинами возникновения ротации позвонков могут послужить следующие аспекты:
- болезни позвоночника;
- сопутствующие заболевания, косвенно влияющие на позвоночник;
- перенесенные травмы;
- хирургические вмешательства;
- изменения в костной структуре в пожилом возрасте.
Симптомы
Болезненные ощущения при смещении позвонков в значительной мере зависят от того, в каком месте локализуется проблемное место. Стоит отметить, что шейная область чаще всего страдает от смещения тел позвонков.
Ротация шейных позвонков
Симптомы ротации позвонков шейного отдела:
- чрезмерная подвижность шеи;
- регулярные головные боли или головокружения;
- нарушение речи, зрения, слуха;
- бессонница;
- возбудимость, раздражительность;
- возникновение спазмов мышц.
Позвонки в шейном отделе очень близко располагаются к черепу, поэтому тесно связаны с головным мозгом. Если вовремя не начать лечение, то последствия могут быть очень тяжелые.
Грудной отдел
Симптомы ротации позвонков грудного отдела позвоночника:
- ноющая боль в области груди или между ребрами;
- острая боль при защемлении нерва;
- ощущение скованности, особенно после сна;
- онемение конечности с той стороны, где возникла патология позвонка;
- заметное смещение ребер.
Если заболевание запущено, то его может сопровождать частичный или полный паралич конечностей, перекос грудины, нарушение деятельности сердечной и дыхательной систем организма.
Поясничный отдел
Симптомы ротации позвонков поясничного отдела:
- острая боль при попытке сесть или нагнуться;
- отраженная боль в области ног или ягодиц;
- спазмы мышц;
- онемение или снижение чувствительности нижних конечностей;
- невозможность поднять груз.
В тяжелых случаях возможно нарушение двигательной координации.
Степени ротации позвонков
- Первая. Обычно протекает бессимптомно. Выявление заболевания, как правило, происходит случайно при диагностике другой патологии. Боль может возникать изредка при усиленных физических нагрузках или резкой смене положения тела.
- Вторая. Боль не проходит так быстро, как при первой стадии ротации и проявляет себя более выраженными неприятными ощущениями. Особенно это становится заметно после физических нагрузок.
- Третья. Человек ощущает скованность движений. Могут возникнуть нарушения в работе мочеполовой системы. Существует вероятность защемления нервов спинного мозга. В этом случае боли будут носить сильный характер.
- Четвертая. На последней стадии ротации тел позвонков болезнь явно прогрессирует и вносит необратимые изменения в структуру позвоночника. Пациент ощущает сильную слабость в ногах, может появиться хромота или изменение походки. Сильные хронические боли, как правило, вынуждают обратиться к врачу. Но если не предпринимать никаких мер, то заболевание переходит в инвалидность.
Диагностика
Методы диагностики заболевания определяются профилированным специалистом: неврологом, хирургом, ортопедом-травматологом. При первом посещении врач проводит внешний осмотр, а затем могут быть назначены дополнительные диагностические процедуры:
- рентгенография;
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ).
Все эти современные методы дают представление об общей картине заболевания, на основании которой врач выбирает правильную тактику лечения.
Лечение ротационных повреждений позвоночника
Все методы лечения отличаются. в зависимости от стадии заболевания, локализации смещения, возраста пациента и его особенностей состояния здоровья. Тяжелые запущенные заболевания требуют хирургического вмешательства, посредством которого фиксируется позвонок при помощи винта или пластины. Такие операции назначаются при последней степени ротации тел позвонков. В большинстве же случаев можно обойтись нехирургическими методами лечения:
- вправление и вытягивание позвонка;
- ношение специального корсета;
- массаж;
- лечебная физкультура;
- физиотерапия оказывает воздействие на больную область магнитным полем, лазерным лучом или токовым импульсом;
- мануальная терапия и иглорефлексотерапия оказывают воздействие на активные точки в организме.
При правильно подобранной тактике лечения симптомы заболевания начнут угасать и постепенно исчезнут.
Возможные осложнения
Вовремя не вылеченное заболевание может повлечь за собой необратимые разрушительные последствия для организма человека. Патология позвоночника опасна тем, что она влияет и на двигательный аппарат и на центральную нервную систему. Возможные осложнения:
- частичный или полный паралич;
- арахноидит, абсцесс спинного мозга;
- периартрит;
- неврологические проблемы мышц затылка;
- нарушение двигательных функций ног и рук;
- потеря кожной чувствительности в больной области;
- полное выпадение позвонка.
Методов лечения ротации позвонков в настоящее время очень много, и вовремя обнаруженное заболевание очень хорошо поддается терапии. Чтобы избежать серьезных осложнений, крайне важно при первых же симптомах смещения обращаться за врачебной помощью.
Сколиоз – это деформация позвоночника,
происходящая сразу в трех плоскостях. Во фронтальной плоскости дугу искривления
измеряют с помощью угла Кобба. В горизонтальной плоскости при сколиозе
развивается ротация позвонков, а в саггитальной – гипокифоз. Данные нарушения в
позвоночнике, реберно-позвоночных суставах и грудной клетке приводят к
появлению «выпуклого» и «вогнутого» гемиторакса. Ротация позвонков начинается, когда
сколиоз становится более выраженным. Это явление называется торсионным
сколиозом, которое может перерасти в горб.
Сколиоз может быть врожденным и в
этом случае обусловлен аномалиями развития позвоночника, которые закладываются
еще внутриутробно. Это могут быть нарушения формирования или сегментации позвонков,
или сочетание этих аномалий. При врожденном сколиозе наблюдаются продольный и
ротационный дисбаланс.
Другие
виды сколиозов могут развиться в период роста и их истинная природа до сих пор
не установлена. В этом случае мы говорим об идиопатических сколиозах, на долю
которых приходится примерно 85% случаев. В зависимости от возраста, в котором
проявилась патология, идиопатические сколиозы дополнительно классифицируют на
ранние (детские), юношеские и подростковые. Последний – наиболее часто
встречающийся вид сколиоза, он наблюдается у детей с 10 лет и до окончания
периода роста. Его распространенность зависит от искривления позвоночника и
пола пациента.
Друзья, совсем скоро состоится семинар «Сколиоз: виды, причины, лечение». Узнать подробнее…
Эпидемиологические исследования показали, что идиопатические сколиозы значительно чаще встречается у девочек, чем у мальчиков, достигая соотношения 4: 1. Anwer и соавт. отмечают, что в общей совокупности населения распространенность подростковых идиопатических сколиозов, при которых угол Кобба составляет более 10 градусов, составляет около 2,5%. Среди факторов, которые могут привести к увеличению кривизны позвоночника, — женский пол, возраст 10-12 лет, отсутствие менархе, наличие искривления в грудном отделе, величина кривой на момент постановки диагноза более 25 градусов, тест Риссера 0-1, а также остаточная способность к росту.
Клинически значимая анатомия
Позвоночный столб в норме состоит из 24-х отдельных, или свободных, позвонков, 5-ти сросшихся между собой позвонков, образующих крестец, и, обычно, 4-х сросшихся позвонков, формирующих копчик. Указанные 24 свободных позвонка делят на три отдела: 7 шейных позвонков, 12 грудных позвонка и 5 поясничных. Аномалии развития позвонков включают их недоразвитие, а также тотальное или частично слияние смежных позвонков. Функции передней колонны позвоночника – амортизация и распределение веса тела. Между телами позвонков имеются структуры, именуемые межпозвонковыми дисками. Исключение составляют два позвонка – первый шейный, который также носит название атланта, и второй шейный позвонок (эпистрофей или аксис). Межпозвонковый диск состоит из пульпозного ядра и окружающего его фиброзного кольца. Задняя колонна позвоночника состоит из апофизарных суставов, образованных суставными поверхностями суставных отростков вышележащих и нижележащих позвонков.
Изгибы позвоночника
Шейный изгиб
Обычно в шейном отделе позвоночника имеются два изгиба: верхний, идущий от затылочного бугра к аксису (второму шейному позвонку), и более длинный лордотический изгиб, идущий от аксиса ко второму грудному позвонку. Верхний шейный изгиб выгнут вперед, в обратную сторону от нижнего шейного изгиба.
Грудной изгиб
Этот изгиб выгнут назад и продолжается от второго грудного до 12-го грудного позвонка. Форма этого изгиба обусловлена тем, что задние отделы тел грудных позвонков значительно шире и толще шейных. В верхней части у позвонков часто имеется небольшой боковой изгиб, направленный вправо или влево.
Поясничный изгиб
Поясничный изгиб выгнут вперед и идет от первого поясничного позвонка к пояснично-крестцовому сочленению.
Крестцовый изгиб
Крестцовый изгиб начинается от пояснично-крестцового сочленения и заканчивается у крестца. Его передняя вогнутость обращена вперед и книзу.
Эпидемиология/Этиология
Сколиоз – самое распространенное заболевание позвоночника у детей и подростков. Сколиоз характеризуется боковым искривлением позвоночника >10° и обычно сочетается с ротацией позвонков и, очень часто, уменьшением грудного кифоза. Сколиоз может быть структуральным и неструктуральным. Неструктуральный сколиоз возможно скорректировать, он возникает из-за особенностей осанки или является компенсаторным механизмом позвоночника. Структуральные сколиозы практически не поддаются коррекции, исправить здесь можно что-то лишь частично. Отличить один сколиоз от другого можно с помощью теста Адамса, который будет описан ниже.
Чтобы не пропустить ничего интересного, подписывайтесь на наш Telegram-канал.
Пациенты со сколиозом классифицируются по различным типам в зависимости от возраста, в котором началось заболевание, этиологии, тяжести и типа искривления. У каждого типа сколиоза есть свои характеристики, в частности – скорость прогрессирования искривления, угол и паттерн трехплоскостной деформации. Две основные группы сколиозов – это идиопатические и неидиопатические.
Классификация неидиопатических сколиозов
Врожденные сколиозы
Обусловлены аномалиями развития позвоночника, среди которых – недоразвитие позвонка, полупозвонки с добавочными рёбрами, одностороннее сращение тел, дужек или поперечных отростков. Они не обязательно проявляются с рождения, однако могут развиться вплоть до подросткового возраста. Несколько исследований обнаружило гены, ассоциированные с пороками развития позвоночника. Также схожие дефекты были индуцированы у животных с помощью гипоксии и ядовитых веществ.
Нейромышечные сколиозы
В основе данного сколиоза – функциональная недостаточность мышц, поддерживающих позвоночный столб, таких как длинная мышца головы и длинная мышца шеи. К этим сколиозам относят сколиозы при детском церебральном параличе, сколиозы у пациентов со спинальной мышечной атрофией, спинномозговыми грыжами, мышечной дистрофией или травмами спинного мозга. По сравнению с другими видами сколиозов, хирургическое лечение нейромышечного сколиоза сопряжено с наиболее высокими рисками.
Мезенхимальные сколиозы
Данный тип сколиоза связан с функциональной недостаточностью пассивных стабилизаторов позвоночника, в числе которых – позвонки, фасеточные суставы, межпозвонковые диски, связки позвоночного столба (в частности, желтая связка позвоночника и передняя продольная связка), суставные капсулы, а также пассивная мышечная поддержка. Мезенхимальные сколиозы встречаются у пациентов с синдромом Марфана, мукополисахаридозом, несовершенным остеогенезом, воспалительными заболеваниями или после операций на органах грудной полости (например, операций на открытом сердце).
Классификация идиопатических сколиозов
Уровень распространенности идиопатических сколиозов зависит от дуги искривления позвоночника и пола пациента. Данный вид сколиозов чаще встречается у женщин, у которых наблюдалось более серьезное искривление.
Ранний (детский) сколиоз
Развивается возрасте 0-3 лет, встречаемость – 1%. Mau и McMaster сообщали о радикальном увеличении случаев раннего сколиоза в 80-х годах прошлого столетия, что могло быть связано с рекомендациями выкладывать ребенка на живот. McMaster и Diedrich отмечали, что у данной возрастной группы детей, в отличие от детей постарше, наблюдалось обратное развитие сколиоза. Mehta описал разницу реберно-позвоночных углов и определил, что разница в более чем 20 градусов указывает на плохой прогноз и быстрое прогрессирование сколиоза.
Юношеские сколиозы
Развиваются в возрасте 4-10 лет, на них приходится 10-15% всех идиопатических сколиозов у детей. Отсутствие лечения может привести к серьезным осложнениям в работе легких и сердца. Угол искривления от 30 градусов и более имеет свойство быстро прогрессировать и 95% таких пациентов нуждаются в хирургическом лечении.
Подростковые сколиозы
Развиваются в возрасте 11–18 лет и составляют около 90% всех идиопатических сколиозов у детей.
Сколиоз взрослых (сколиоз de novo)
Встречается у 8% людей старше 25 лет. После 60 лет встречаемость резко возрастает и составляет 68%, что связано с дегенеративными процессами в позвоночнике. По данным Anwer и соавт., частота встречаемости данного вида сколиоза составляет 2,5% среди людей с углом Кобба >10 градусов.
Характеристики/Клиническая картина
- Боковое искривление позвоночника.
- Нарушение осанки.
- Асимметрия лопаток и надплечий.
- Одежда плохо «сидит».
- Локализованная мышечная боль.
- Локализованная боль в связках.
- Наибольшую опасность при прогрессирующем сколиозе тяжелой степени представляет собой снижение легочной функции.
- 6% пациентов сообщают о наличии хронической боли в груди, длящейся как минимум три месяца за последний год.
- 6% пациентов отмечают хроническую боль в пояснице на протяжении трех месяцев за последний год.
Читайте также статью: Юношеский идиопатический сколиоз и боль в спине.
Факторы,
связанные с хронической поясничной болью, включают: единственную дугу
искривления (ОШ (отношение шансов) 3.85; 95% ДИ (доверительный интервал),
1.85-8.01), ношение бандажа (ОШ, 3.19; 95% ДИ, 1.56-6.52), умеренная депрессия
(OШ, 2.49; 95% ДИ, 1.08-5.71), умеренная/серьезная
дневная сонливость (OШ, 2.17;
95% ДИ, 1.10-4.28).
Прогрессирование сколиоза ведет к деформации грудной клетки и как следствие – к ухудшению работы легких. Результаты современного исследования показывают, что ухудшение функции легких встречалось при более серьезных деформациях позвоночника, проксимально расположенной дуги искривления и у пожилых пациентов.
Диагностика
Деформация грудной клетки в первую очередь оценивается с помощью рентгенографии в передне-задней и медиально-латеральной проекциях. Компьютерно-томографическая визуализация (КТ) представляет собой золотой стандарт для определения деформации грудной клетки в поперечной плоскости. КТ часто используется в качестве дополнительного инструмента к рентгенограмме в передне-задней и боковой проекциях.
Виды деформации грудной клетки
- Искривление грудной клетки.
- Асимметрия во фронтальной плоскости.
- Одна половина грудной клетки шире другой.
- Одна половина грудной клетки длиннее другой.
- Асимметрия задних ребер.
- Деформация в сагиттальной плоскости.
- Смещение грудины.
Боковое искривление позвоночника во фронтальной плоскости, обусловленное сколиозом, а также ротация позвонков – симптомы, которые часто используются для клинической оценки пациентов. Также существует множество публикаций, доказывающих их взаимосвязь. Кроме того, имеется дополнительное доказательство в пользу того, что искривление позвоночника вносит значимый вклад в прогрессирование деформации грудной клетки. Для постановки точного диагноза используются поверхностная электромиография, МРТ, а также статическое или динамическое постуральное обследование.
- Статическое постуральное обследование помогает проверить способность пациента поддерживать равновесие тела и зафиксировать изменения проекции центра тяжести в свободном положении стоя. Данное обследование используется, чтобы проверить, как пациент с идиопатическим сколиозом переносит нагрузку, создаваемую силой тяжести. Для этого специалисты используются специальную платформу, которая фиксирует значения силы реакции опоры, действующей на тело в положении стоя.
- При динамическом постуральном обследовании также используется специальная платформа, фиксирующая значения силы реакции опоры, действующей на тело пациента во время ходьбы. Платформа также замеряет изменения проекции центра тяжести во время прыжков или других активных занятий.
- Поверхностная электромиография используется для оценки работы остистой мышцы.
Оценка исходов
Сколиоз
– это полиэтиологическое заболевание. При оценке проводимого лечения важно
опираться на мнение пациента, для чего используются различные опросники. Для
оценки качества жизни пациента, связанного со здоровьем, возможно использовать
такие общие инструменты как опросники SF-36
и EQ-5D. С другой стороны, существуют рекомендации использовать специфичные для
сколиоза опросники, в частности SRS-22 и анкету при деформации
позвоночника (Quality of life profile for spinal deformities (QLPSD)). Понять, как воспринимает пациент свое тело и
происходящие с ним изменения возможно с помощью шкалы визуальной оценки
Уолтера-Рида (WRVAS), опросника внешнего вида позвоночника (SAQ) и шкалы
восприятия внешнего вида туловища (TAPS). Последствия ношения корсета можно
установить с помощью специальных шкал: Bad Sobernheim Stress Questionnaire
(BSSQ) & Brace Questionnaire (BrQ).
Важно иметь в виду, что имеющиеся инструменты для оценки лечения неидиопатического сколиоза не были официально утверждены и достаточно проанализированы.
Обследование
Цель функциональной диагностики заключается в том, чтобы отличить неправильную осанку от реального идиопатического сколиоза.
- Обследование активных движений (флексии, экстензии и латерофлексии) шейного, грудного и поясничного отделов позвоночника.
- Тест Адамса (тест наклона вперед) используется для того, чтобы отличить структуральный сколиоз от неструктурального. Возможно выполнение теста сидя или стоя.
При выполнении теста стоя пациента просят сделать наклон вперед с прямыми коленями и поставленными вместе стопами. Взгляд при этом должен быть направлен вниз, плечи опущены, руки выпрямлены в локтях и выведены вперед, ладони направлены назад. При структуральном сколиозе сколиотическая дуга будет присутствовать как в положении стоя, так и при наклоне вперед. Если он исчезает во время наклона – значит, сколиоз неструктуральный.
При выполнении теста сидя пациента просят сесть на стул высотой 40 см. После этого он наклоняется вперед, голову пациент кладет между коленей. Плечи при этом опушены, локти выпрямлены, руки помещены между коленями. В данном тесте определяют положение отростков позвонков и наличие реберного горба.
3. Угол Кобба
- Это стандартный инструмент для определения и отслеживания прогрессирования сколиоза. Угол Кобба рассчитывается следующим образом:
- Проводится линия, параллельная верхней границе тела верхнего позвонка структурной кривой.
- Проводится линия, параллельная нижней границе тела нижнего позвонка структурной кривой.
- Устанавливаются перпендикуляры от этих линий до взаимного пересечения.
- Угол между этими перпендикулярами является углом Кобба.
- Сколиометр – это измеритель угла наклона, который используется для определения асимметрии торса, или его осевой ротации. Сколиометрия производится в трех областях:
- в верхне-грудной (Т3-Т4);
- грудной (Т5-Т12);
- грудо-поясничной (T12-L1 or L2-L3).
Если измерение показывает 0°, это говорит о симметричности торса на определенном уровне. Во всех остальных случаях принято говорить об асимметрии торса.
Подробнее про угол Кобба можно почитать здесь.
4. Изучение функции легких полезно проводить перед операцией. Для этого используется спирометр.
- FVC (Форсированная жизненная ёмкость легких) – дает возможность оценить объем легких.
- FEV1 (объём форсированного выдоха за 1 секунду) – оценивает работу легких на выдохе.
Лечение
Детям до 10 лет оперативное лечение рекомендуется, если сколиотическая дуга прогрессирует несмотря на применяемые консервативные методы (угол Кобба – 50 и более градусов). В этом возрасте не рекомендуют проводить спондилодез, так как он препятствует росту позвоночника и развитию легких.

Консервативное лечение
Начиная
разговор о консервативном лечении пациентов с врожденным сколиозом, следует
сразу отметить, что данных на эту тему в литературе в настоящее время недостаточно.
Согласно одному из обзоров, пациентам со специфическими типами нарушений
сегментации позвонков, как например, при боковом несегментированном стержне, не
пойдут на пользу консервативные методы лечения. При этом то же утверждение
будет справедливо и для младенцев со структурными нарушениями позвоночника и
углом кривизны менее 20 градусов. Тем не менее, есть сообщения о том, что
консервативный подход может быть полезен в нетяжелых случаях с нарушениями
формирования позвоночного столба в первые три года жизни ребенка. В обзоре
подчеркивается, что необходимо дальнейшее изучение целесообразности
консервативных методов у пациентов с нарушениями формирования позвоночного
столба, в частности – использования корсета.
В большинстве случаев, врожденные сколиотические дуги не обладают гибкостью, в связи с чем не поддаются исправлению с помощью ношения корсета. По этой причине использование корсета в основном направлено на предотвращение появления вторичной дуги, которая формируется выше и ниже врожденной кривой. В таких случаях корсеты могут быть использованы вплоть до полного развития скелета.
Хирургическое лечение
Операция
на позвоночнике у пациентов с врожденным сколиозом считается безопасной
процедурой, и многие авторы утверждают, что операция должна быть выполнена как
можно раньше. По их мнению, это может предотвратить развитие серьезных
локальных деформаций и вторичных структурных деформаций, которые потребуют
более интенсивного сращения позже. В основном операции при врожденном сколиозе
выполняются в подростковом возрасте, однако современные технологии сейчас
позволяют добиться хороших результатов и в зрелом возрасте. Цели оперативного
вмешательства – предотвратить прогрессирование сколиотической дуги, придать правильное
положение позвоночнику и улучшить баланс. Для коррекции позвоночника
используются стержни, крючки, винты и тросы. Фиксация осуществляется с помощью
костного трансплантата – от пациента, донора, или искусственного. С другой
стороны, в литературе описаны случаи ранних и поздних осложнений, связанных с
интраоперационными и непосредственно послеоперационными проблемами. Также
имеются данные об осложнениях, связанных с безопасностью и эффективностью
операционного инструментария и возможностях развития неврологических
расстройств, что в долгосрочной перспективе скажется на функционировании
легких, так и на качестве жизни пациента.
В обзоре
2011 г. содержится вывод о том, что пациентов с нарушениями сегментации
позвонков следует оперировать на ранней стадии, в зависимости от степени
деформации и обязательно до подросткового скачка развития, чтобы избежать
развития легочного сердца. Впрочем, в отношении последнего утверждения
отсутствуют доказательства в долгосрочной перспективе.
Магнитоуправляемые «растущие» стержни (MCGR) – это технология, которая позволяет неинвазивно удлинить позвоночник в амбулаторных условиях без наркоза. Показания для MCGR такие же, как и для традиционных «растущих» стержней, однако у MCGR есть существенное преимущество: при его использовании отпадает необходимость повторять хирургические вмешательства.
Физическая терапия
Физическая
терапия, а также ношение корсетов используются при лечении нетяжелых форм
сколиоза, чтобы избежать операции и сохранить косметический эффект. Сколиоз — это
не просто боковое искривление позвоночника, это деформация сразу в трех
плоскостях. Поэтому при работе с данной патологией необходимо работать в сагиттальной,
фронтальной и поперечной плоскостях. К настоящему времени было изучено много
различных методов.
Консервативное
лечение включает в себя: физические упражнения, ношение корсета и специальных
стелек, электрическую стимуляцию. До сих пор нет однозначного мнения
относительно эффективности консервативной терапии. Некоторые врачи следуют принципу
«поживем-увидим», что на практике ведет к тому, что в один день угол Кобба у
пациента достигает пороговых значений, после чего единственным выходом становится
хирургическая операция на позвоночнике.
Перед
физическим терапевтом стоят три важные задачи: информировать, консультировать и
инструктировать. При работе с пациентом со сколиозом специалисту следует не
только правильно выполнять упражнения, но и подробно рассказать пациенту или
его родителям о состоянии пациента.
Ряд физиотерапевтов советуют пациентам использовать корсет, чтобы избежать ухудшения сколиоза. Часто для этой цели используется Milwaukee brace. Тем не менее, доказательства в пользу использования корсета остаются спорными. Maruyama, Nakao и Takeshita изучали эффекты от ношения корсета в обзоре 2011 г. Они сравнили результаты от ношения корсета с отсутствием лечения, другими консервативными методами и операцией. Анализируемыми показателями исхода были прогрессирование сколиотической дуги, которое фиксировалось на рентгенограмме, хирургическое вмешательство и качество жизни пациента. Выяснилось, что ношение корсета точно лучше, чем отсутствие лечения или электрическая стимуляция. Также отсутствует негативное влияние на качество жизни пациентов с идиопатическим сколиозом. Можно сделать вывод, что ношение корсета рекомендуется пациенткам с углом Кобба 25-35°. Уровень доказательности некоторых исследований, вошедших в обзор, был ограничен, в связи с чем необходимо отметить, что необходимы дальнейшие исследования на эту тему. В литературе имеются доказательства, что упражнения оказываются благоприятный эффект на пациентов с идиопатическим сколиозом.
Физиотерапевты могут также обратиться к биопсихосоциальным факторам. Подростки с идиопатическим сколиозом и хронической болью в пояснице нередко страдают бессонницей, депрессией, мучаются от тревог и волнений, сталкиваются с дневной сонливостью. Перечисленным проблемам должна быть дана оценка, также они должны учитываться как факторы, обусловливающие хроническую боль в спине.
Цели физической терапии
К целям физической терапии относятся:
- Автоматическая коррекция в 3D.
- Координация.
- Равновесие.
- Эргономические корректировки.
- Мышечная выносливость/сила.
- Двигательный контроль позвоночника.
- Увеличение амплитуды движений.
- Увеличение дыхательной емкости легких/обучение.
- Сайд-шифт (боковое смещение туловища).
- Стабилизация.
Упражнения
Важным направлением в физической терапии является консервативный трехмерный метод Шрот, состоящий из упражнений, направленных на коррекцию сколиотической дуги, а также дыхательных практик. Цель этих упражнений — деротация, дефлексия и коррекция позвоночника в сагиттальной плоскости при вытягивании позвоночника.

Подъем обеих рук приводит к увеличению деформации плоской спины.

Пациентка с грудным правосторонним сколиозом (функциональный сколиоз с тремя дугами искривления, см. рис. слева) выполняет коррекционное упражнение по методике Шрот («New Power Schroth») под названием «Дверная ручка». Отстройка положения головы еще не достигнута, однако коррекция в сагиттальной проекции уже заметна.

Пациентка с правосторонним грудным сколиозом (функциональный сколиоз с тремя дугами искривления, см. рис. слева) выполняет коррекционное упражнение по программе «The new power Schroth» под названием «Лягушка у пруда». Отстройка положения головы еще не достигнута, однако коррекция в сагиттальной проекции уже заметна.
Пациенту
следует концентрироваться на восстановлении симметрии позвоночника. Ключ к
успеху в терапии сколиоза – последовательная работа над коррекцией
позвоночника. Другая трудная задача терапии связана с мышечным дисбалансом и состоит
в том, чтобы научиться сокращать мышцы на выпуклой стороне позвоночника и
удлинять мышцы на вогнутой стороне. Позиция при выполнении упражнений должна
стремиться к функциональному/структуральному пределу. Успех Шрот-терапии во
многом базируется на сознательной коррекцией осанки. Основные коррекции
достигаются при помощи зеркал, которые располагают спереди и сзади от пациента.
Данная поза требует концентрации и координации, правильного дыхания и
адекватного мышечного напряжения.
Существуют и другие упражнения в лечении сколиозов, признанные эффективными. К примеру, выяснилось, что метод SEAS (Scientific Exercises Approach to Scoliosis), способный снизить темп прогрессирования сколиотической дуги, более эффективен по сравнению с обычным уходом за пациентом со сколиозом. Кроме того, благодаря SEAS пациенту удастся избежать ношения корсета. Данные также подтверждают, что SEAS является эффективным средством снижения деформации позвоночника по сравнению с контрольными группами. Упражнения SEAS, согласно Итальянскому Научному Институту позвоночника (ISICO), основаны на специфической форме активной самокоррекции, которой обучают каждого пациента. Эта активная самокоррекция включает упражнения на стабилизацию, в том числе нейромышечный контроль, проприорецептивное обучение и баланс. Данные упражнения также включены в повседневную активность пациента. Метод SEAS также предполагает активное вовлечение родителей, которые объединяются с пациентом, и благодаря этому когнитивно-поведенческому подходу увеличивается приверженность к лечению (комплаенс).
Сколиотическая дуга может оказывать давление на дыхательные пути и легкие, также пациент может испытывать трудности с дыханием. По этой причине физическому терапевту следует включать в реабилитационную программу дыхательные упражнения вместе с упражнениями на активную мобилизацию грудного отдела. Если в результате давления на позвоночник риск развития легочной дисфункции слишком высок, то рекомендуется проведение операции. Solache-Carranco и M.G. Sánchez-Bringas (2011) изучали эффективность дыхательной реабилитационной программы у детей со сколиозом.
Вот техники, которые они использовали:
- Обучающие техники: (абдоминально-диафрагмальное дыхание, мобилизация грудного отдела, дыхание в покое и во время повседневных занятий). Их использование позволяет мобилизировать и предотвратить скованность в грудной клетке и скелетной мускулатуре.
- Постуральный дренаж и вибрационные техники, которые помогают в отхождении слизи и уменьшении сопротивления дыхательных путей.
- Релаксационные техники для контроля дыхания и профилактики одышки.
Было обнаружено, что дыхательная реабилитация положительно сказывалась на работе легочной системы у детей со сколиозом. Anwer и al. в систематическом обзоре (2015) привели данные умеренного качества, свидетельствующие о том, что программа упражнений превосходит результаты в контрольных группах. Они сообщили об уменьшении угла Кобба, угла поворота туловища, кифоза грудной клетки и поясничного лордоза и улучшении качества жизни у пациентов c идиопатическим подростковым сколиозом. Доказательства более низкого качества свидетельствуют о том, что программа упражнений превосходит результаты в контрольных группах в части уменьшения среднего бокового искривления у пациентов с подростковым идиопатическим сколиозом.
Лечение неструктурального сколиоза
Пилатес (данный подход был разделен на три части):
- 1. Подготовка (разминка и растяжка)
Разминка включала в себя 8 минут ходьбы на дорожке или эллиптическом тренажере. После этого каждый пациент выполнял упражнения на растяжку:
- Растяжка спины с наклоном вперед
Пациент сидит на полу с прямой спиной и выпрямленными ногами. Его задача – наклониться грудью вперед. Цель упражнения – растяжка задней мышечной цепи и мобилизация позвоночника.
- Верхнее вращение
Пациент лежит на спине, руки вытянуты вдоль тела. Пациент должен поднимать ноги до тех пор, пока пальцы ног не коснутся пола. После этого следует медленно, укладывая позвонок за позвонком, вернуться в исходное положение, плавно раскладывая спину по коврику. Цель – растяжка задней мышечной цепи, мобилизация позвоночника и укрепление мышц живота.
- Поза ребенка
Пациент занимает коленно-локтевое положение. Необходимо опустить таз на пятки и руками потянуться вперед, вытягивая позвоночник, ладони при этом толкают пол. Цель: растяжка грудного и поясничного отделов позвоночника, ягодичной области и мобилизация позвоночного столба.
- Подъем ног
Исходное положение – коленно-локтевое. Из этого положения пациент поднимает правую руку и ногу, позвоночник при этом остается выровненным. Необходимо повторить на другую сторону. Цель: растяжка вогнутой области позвоночного столба.
- 2. Специальные упражнения
Для них используются фитболы (Swiss balls и FlexBall Quarks). Очень важно, чтобы пациент научился правильно дышать во время занятия.
Движения
в тазобедренном суставе (используется большой фитбол диаметром 65 см). Цель:
укрепление ягодичных мышц и развитие устойчивого равновесия.
Упражнения
на пресс с фитболом диаметром 55 см. Цель – укрепление внутрибрюшной стенки и подвздошно-большеберцового
мышечного тракта.
Подъем в
положение сидя. Цель – укрепление прямой мышцы живота.
Боковой наклон в тренажере с весом 0.1410 кг для работы на сопротивление. Цель: растяжка боковой мышечной цепи согласно направлению выгнутой части сколиотической дуги.

Боковой наклон. Цель: растяжка боковой мышечной цепи согласно направлению выгнутой части сколиотической дуги.

Растяжка в тренажере с весом 0,1410 кг для работы на сопротивление. Цель: мобилизация позвоночника и растяжка паравертебральных грудных и поясничных мышц.
- 3. Возвращение к расслабленным позициям (релаксация). Данная часть состоит из трех движений, каждое из которых пациент должен повторить по три раза в течение пяти минут. Каждое упражнения должно выполняться в быстром темпе. Цель данных упражнений – метаболическое восстановление и отдых для потрудившихся мышц.

Прогноз
Хирургическое вмешательство
Результат операции должен соотноситься с возрастом пациента, поскольку требования к повседневной жизни, профессиональной деятельности и досугу существенно различаются в разных возрастных группах. Исследования показали, что пациенты, которые на момент операции еще работали, нередко возвращались к ней после хирургического вмешательства. Причина, по которой пациенты не возобновляли работу, заключалась в том, что работа была тяжела физически. Однако почти все пациенты, прекратившие работать до операции, уже больше не возобновляли работу из-за боли в спине. Данные различных опросников свидетельствуют о том, что повседневная активность пациентов после операции улучшается независимо от возраста. Более 70% опрошенных отмечают улучшение качества жизни и снижение регулярного использования обезболивающих препаратов. Впрочем, результаты операции для пожилых людей менее позитивные из-за возрастного фактора. Во-первых, операция может пройти с осложнениями, а имплантат – не прижиться. И даже если этого удалось избежать, то основной проблемой этой категории пациентов будет являться остаточная боль в пояснице, обусловленная мышечным спазмом и болью паравертебральных мышц из-за их хронических или ассиметричных контрактур.
Ношение корсета
Ориентиром для выбора в пользу корсета или операции является скорость прогрессирования сколиотической дуги (более 5° до достижения скелетной зрелости). Некоторые используют показатель 10° для прогрессирования дуги, а также превентивные меры по достижению показателя 45° к скелетной зрелости. Исходные данные должны определяться по проценту пациентов с прогрессированием менее 5° или более 6° в зрелом возрасте, дугами, превышающими 45° в зрелом возрасте, и прогрессированием, при котором операция рекомендована. Исследования, связанные с ношением корсета, должны включать наблюдения в течение как минимум двух лет после достижения пациентом скелетной зрелости. Первое исследование, использовавшее указанный выше критерий, пришло к выводу, что ношение корсета может быть признано эффективным, если оно предотвращает прогрессирование дуги у 70% пациентов. Вне зависимости от рекомендуемых стандартизированных параметров, цель ношения корсета при идиопатическом сколиозе остается неизменной: контролировать сколиотическую дугу, предотвращать прогрессирование деформации и избегать хирургического вмешательства.
Клинические выводы
В заключении необходимо отметить, что при лечении сколиоза важно правильно диагностировать тип сколиоза и его причину. Тип вмешательства должен быть согласован с пациентом и выбран на основании его жалоб и типа сколиоза. Важно понимать, что не все пациенты со сколиозом на самом деле страдают из-за этой деформации позвоночника. Каждый пациент уникален и заслуживает внимательного отношения и адекватного лечения, подходящего конкретно его случаю.
Источник: Physiopedia — Scoliosis.
Искривление позвоночника
Искривление позвоночника – это нарушение правильной конфигурации позвоночного столба. Может быть врожденным или приобретенным, прямым или боковым. Проявляется наличием видимой деформации, выраженной сутулостью, в тяжелых случаях выявляется горб. Диагноз устанавливается на основании результатов осмотра и данных рентгенографии, при необходимости назначаются дополнительные исследования (МРТ, КТ и другие). Лечение включает в себя ЛФК, массаж, физиотерапию и ношение корсетов. При наличии показаний проводятся операции.
Общие сведения
Искривление позвоночника – широко распространенная патология, возникающая преимущественно в детском и юношеском возрасте. При нерезко выраженных нарушениях трудоспособность сохраняется, значительное искривление позвоночника становится причиной инвалидности и оказывает негативное влияние на работу внутренних органов. Лечением данного патологического состояния занимаются ортопеды-травматологи и врачи-вертебрологи.
Искривление позвоночника
Причины
Врожденное искривление позвоночника возникает вследствие аномалий развития позвоночника, чаще всего – клиновидных или добавочных позвонков, врожденной кривошеи. Около 80% сколиотических искривлений формируются по неизвестной причине. Остальные случаи сколиоза развиваются вследствие:
- обменных нарушений: рахита;
- инфекционных заболеваний: полиомиелита, туберкулеза, клещевого энцефалита, плеврита;
- неврологических патологий: ДЦП, спастического паралича, сирингомиелии;
- травм и болезней опорно-двигательного аппарата: приобретенной или врожденной разницы в длине ног более 2-4 см, ампутаций конечностей, синдрома гипермобильности суставов, болезни Шейермана-Мау, неправильной осанки;
- опухолей.
По происхождению различают множество видов кифоза, в том числе:
- генотипический – передающийся по наследству;
- мобильный – формирующийся из-за слабости мышц спины;
- старческий – обусловленный дегенеративно-дистрофическими изменениями позвоночника;
- тотальный – при болезни Бехтерева;
- компрессионный – возникающий вследствие компрессионных переломов позвонков;
- прочие – рахитический, туберкулезный, паралитический и при болезни Шейермана-Мау.
Шейный лордоз обычно развивается после переломов позвонков. С учетом причины развития выделяют первичный и вторичный патологические поясничные лордозы.
- Первичный возникает вследствие патологического процесса в позвоночнике: при опухолях, пороках развития, спондилолистезах, торсионном спазме и контрактурах подвздошно-поясничной мышцы.
- Вторичный (компенсаторный) формируется при патологии нижних конечностей: врожденном вывихе бедра, анкилозе тазобедренного сустава, контрактурах нижней конечности, спастических параличах. Самый распространенный – лордоз вследствие дисплазии тазобедренного сустава или врожденного вывиха бедра.
Патогенез
Перегрузка отдельных структур позвоночника из-за изменения формы или разрушения позвонков, дегенерации соединительной ткани или ослабления мышечного корсета приводит к снижению амортизационной способности дисков. В результате возникает излишняя нагрузка на суставы позвоночника, развиваются артрозы, появляется нестабильность, формируются подвывихи фасеточных суставов. Наблюдаются нарушения кровоснабжения, повышается тонус мышц, отмечается скованность движений, развивается венозный застой.
Все перечисленное усиливает дегенеративно-дистрофические процессы в опорных структурах позвоночного столба. Вначале пораженный отдел устанавливается в порочном положении в результате органических изменений или тяги мышц. Затем развивается фиброз, на фоне которого это положение становится фиксированным. Компенсаторно искривляются другие отделы позвоночника. Различные звенья патологического процесса усугубляют друг друга, возникает порочный круг.
Рентгенография грудного отдела позвоночника. Левосторонний сколиоз 2-й ст. с углом дуги около 15,8 градусов (по Коббу), с центром на Th9.
Классификация
Выделяют искривление позвоночного столба кпереди (лордоз), кзади (кифоз) и боковое искривление (сколиоз). В норме боковые деформации отсутствуют, физиологический грудной кифоз составляет не более 15°, физиологический поясничный лордоз – 150-160°. Если перечисленные показатели выходят за пределы указанных значений, говорят о патологическом искривлении позвоночника, которое разделяется по степени тяжести:
- При сколиозе: первая степень — 1-10°, вторая – 11-25°, третья – 26-50°, четвертая – более 50°.
- При кифозе: первая степень – 31-40°, вторая – 41-50°, третья – 51-70°, четвертая – более 71°.
- При лордозе: менее 145° – гиперлордоз, более 170° – гиполордоз.
Возможна также комбинированная патология – кифосколиоз. Искривление любого типа с неустановленной этиологией называют идиопатическим. По локализации кифоз обычно бывает грудным, лордоз – поясничным, реже шейным, еще реже грудным, сколиоз:
- торакальным (верхнегрудным и грудным) – патологический изгиб в грудном отделе;
- тораколюмбальным – один патологический изгиб в области грудопоясничного перехода;
- люмбальным – искривление в поясничном отделе;
- комбинированным – двойной S-образный изгиб на уровне грудного и поясничного отделов.
Патологический кифоз и лордоз могут быть врожденными или приобретенными. С учетом времени манифестации выделяют следующие варианты сколиоза:
- инфантильный – возникает на 1-2 году жизни;
- ювенильный – развивается в возрасте 4-6 лет;
- подростковый – возникает в возрасте 10-14 лет.
В зависимости от формы искривления позвоночника различают С-образные сколиозы (одна дуга искривления), S-образные (две дуги), Z-образные (три дуги).
Симптомы искривления позвоночника
Сколиоз
Как правило, заболевание возникает в детстве и особенно активно прогрессирует в периоды быстрого роста. На начальных стадиях протекает бессимптомно, обнаруживается по одному или нескольким характерным внешним признакам: лопатки располагаются несимметрично, одно плечо и один сосок находятся выше другого, пупок локализуется не по срединной линии, при наклоне вперед видно отклонение позвоночного столба в сторону. В последующем появляется болевой синдром, искривление усугубляется, формируется деформация грудной клетки.
Патологический кифоз
Патологический кифоз проявляется в виде сутулости, круглой спины, в тяжелых случаях – горба. Из-за чрезмерного искривления позвоночника грудная клетка сужается, диафрагма опускается книзу, верхняя часть туловища наклоняется вперед, плечи опускаются. Продолжительное существование кифоза может становиться причиной разрушения межпозвоночных дисков, клиновидной деформации позвонков, нарушения функции мышц спины и брюшного пресса.
Патологический лордоз
Как и другие виды искривлений, данная деформация влияет на положение туловища и внутренних органов. Отмечается уплощение грудной клетки и выпячивание живота. Голова и плечи выдвинуты кпереди. Из-за перераспределения нагрузки при патологическом лордозе позвоночник, мышцы и связки спины испытывают повышенную нагрузку, что проявляется болями, повышенной утомляемостью и нарушением подвижности.
Осложнения
При искривлении позвоночника в грудном отделе могут отмечаться частые респираторные заболевания, одышка и быстрая утомляемость, обусловленные вторичной деформацией грудной клетки, нарушениями функций сердца и легких. В тяжелых случаях формируется кифосколиотическое сердце, развивается дыхательная и сердечная недостаточность.
Кроме того, при выраженном искривлении позвоночника возможно образование межпозвонковых грыж, нестабильность межпозвонковых дисков, деформирующий артроз суставов позвоночника, воспаление подвздошно-поясничной мышцы, нарушения работы желудочно-кишечного тракта, почек. Тяжелые деформации негативно влияют на внешний вид пациентов, что сказывается на их психологическом состоянии. Нарушается трудоспособность, возможна инвалидизация.
Диагностика
Диагноз устанавливается взрослым или детским ортопедом либо вертебрологом. Выраженные деформации видны при любом положении тела, незначительное искривление позвоночного столба выявляется при наклоне пациента вперед. Врач оценивает симметричность самого позвоночника и других структур (бедер, лопаток и ребер), проводит специальные измерения. Для уточнения характера и выраженности деформации применяют визуализационные процедуры:
- Рентгенография позвоночника. Является золотым стандартом первичной диагностики, проводится как в стандартных, так и в специальных укладках. Снимки анализируются по соответствующей методике, при этом учитывается не только угол бокового искривления, но и степень торсии (поворота) и ротации (скручивания) позвонков.
- Другие методы. В периоды активного роста, когда возможно быстрое прогрессирование сколиоза, выполняются снимки с низким облучением, применяются нелучевые методики: исследование ультразвуковым или контактным сенсором, светооптическое измерение и сколиометрия по Буннелю. Такой подход позволяет снизить общую дозу облучения.
Значительное искривление вызывает вторичные деформации грудной клетки, приводит к уменьшению объема брюшной полости, нарушению расположения и ухудшению функции внутренних органов, поэтому пациенты с выраженным искривлением позвоночника регулярно проходят необходимые обследования, консультации пульмонолога, гастроэнтеролога и кардиолога. Всем больным назначают спирометрию. По показаниям проводят ЭКГ, МРТ позвоночника и другие исследования.
МРТ грудного отдела позвоночника. Выраженная дугообразная сколиотическая деформация грудного отдела позвоночника вправо.
Лечение искривлений позвоночника
Лечение сколиоза
Лечение боковых искривлений позвоночника может быть консервативным и оперативным. Программы консервативной терапии включают в себя специально разработанные комплексы ЛФК, дыхательную гимнастику (по Шрот или аналогичные программы), корсеты, реклинаторы, физиотерапевтические процедуры и массаж.
- Лечебная гимнастика. При угле деформации до 15 градусов назначается специализированная гимнастика. Упражнения подбираются индивидуально, в начальном периоде их следует выполнять под контролем инструктора, чтобы освоить правильную технику. Цель гимнастики – укрепление мышц спины, создание хорошего мышечного корсета.
- Ношение корсета. При угле искривления позвоночника 15-25 градусов занятия ЛФК дополняются ношением корсетов. При угле до 20 градусов корсет следует использовать в ночное время, более 20 градусов – большую часть дня и ночи (не менее 16 часов в сутки). Применяются корригирующие корсеты Милуоки, Шено и их аналоги. Срок ношения составляет от 6 месяцев и более. По мере роста ребенка и уменьшения деформации корсеты заменяют. Корригирующие устройства позволяют устранить не только боковое и переднезаднее искривление, но и ротацию позвоночника.
- Массаж. Лечебный массаж при сколиозе способствует укреплению мышц спины, нормализации лимфо- и кровообращения. Курс лечения, состоящий из 15-20 сеансов, проводят 2-3 раза в год.
- Физиотерапия. Пациентам назначают водолечение, теплолечение (парафин, озокерит) и электростимуляцию.
Показания к операции при сколиозе определяются индивидуально и зависят от возраста больного, вида и локализации искривления и некоторых других факторов. Общепринятыми критериями необходимости хирургического лечения являются искривление 45-70 градусов при измерении по Коббу в сочетании с неэффективностью консервативного лечения, упорный болевой синдром, неуклонное прогрессирование сколиоза, нарушение функции легких и сердца. Применяются операции по Чаклину, Цильке, Дюбуссе, Харрингтону и другие.
Суть всех хирургических методик заключается выводе и удержании позвоночника в правильном положении при помощи металлических конструкций. При этом фиксируемый отдел позвоночника теряет подвижность. Хирургические вмешательства выполняются из переднего или заднего доступа. Для фиксации позвоночника используют металлические стержни, которые крепятся к позвонкам винтами или крючками. В последующем наступает сращение фиксированных позвонков в единый блок.
Лечение кифоза
Лечебная тактика зависит от причины искривления позвоночника, степени кифоза, возраста пациента, его состояния, других факторов. При 1-2 степени кифоза составляется программа комплексной консервативной терапии, включающая в себя ЛФК, массаж, дыхательную гимнастику, физиолечение, грязелечение и рефлексотерапию.
При 3-4 степени, нарушении функции внутренних органов, выраженном болевом синдроме, быстром прогрессировании искривления позвоночника, значительном косметическом дефекте и наличии выраженных неврологических нарушений проводятся хирургические операции. Лечение заключается в коррекции изгиба с использованием специальных металлоконструкций, фиксируемых на позвонки крючками или винтами. Иногда для достижения желаемого эффекта приходится осуществлять несколько операций.
Лечение лордоза
Тактика лечения зависит от причины и степени искривления позвоночника, возраста пациента, состояния его здоровья и других факторов. По возможности проводятся лечебные мероприятия, направленные на устранение причины деформации. Назначается комплекс ЛФК, массаж, тепло- и водолечение. Некоторым больным рекомендуют ношение бандажа.
Прогноз
Прогноз определяется давностью существования и тяжестью деформации, наличием и выраженностью осложнений, возможностью устранения провоцирующих факторов. У детей в легких случаях при своевременном адекватном консервативном лечении отмечается устранение деформации или достижение состояния компенсации. Тяжелые случаи искривления позвоночника у детей и взрослых требуют оперативного лечения, могут стать причиной выхода на инвалидность.
Профилактика
Необходимо своевременно устранять факторы риска, при наличии предрасполагающих факторов проводить регулярные обследования для раннего выявления патологии. Существенную роль играют массовые осмотры учащихся. При подтвержденном искривлении позвоночника необходимо выполнять рекомендации врача относительно режима физической активности, использования корсетов и реклинаторов.
|
Литература 1. Травматология и ортопедия/ Шапошников Ю.Г.- 1997 2. Травматология и ортопедия/ под ред. Корнилова Н.В. — 2011 3. Справочник по травматологии и ортопедии/ под ред. Коржа А.А., Межениной Е.П. — 1980 4. Искривление позвоночника. Сколиоз у детей и взрослых/ Амосов В.Н. — 2010 |
Код МКБ-10 M41 M40 |
Искривление позвоночника — лечение в Москве

Причина этого явления состоит в следующем: слабая мускулатура не может поддерживать мышечный корсет, что делает позвонки подвижными.
В медицине ротация относится к разделу патологий, заболеванию может быть подвержен: шейный, грудной, поясничный отдел.
В результате возникающих смещений (из-за подвижных позвонков в определенном отделе спины) повреждаются хрящи межпозвоночных дисков, нарушается осанка.
Поэтому при ротации у больных часто встречается присутствие и другие болезней позвоночника: остеохондроза и сколиоза. Большую опасность представляет не само заболевание, а его осложнения (грыжа, хромота, повреждения внутренних органов, нарушение слуха и зрения).
Содержание[Скрыть]
- 1. Общее представление о заболевании
- 2. Факторы риска, причины
- 3. Последствия
- 4. Симптомы и методы диагностики
- 5. Лечение
- 6. Прогноз выздоровления
- 7. Заключение
Общее представление о заболевании
При ротации у больного не деформирован позвоночник целиком, а поворачиваются его отдельные позвонки. В наиболее тяжелых, запущенных, случаях поворачивается и позвоночник. Он отклоняется на боковую сторону. То, как сильно наклонен позвоночник, совсем не зависит от степени ротационного изменения.
Вполне возможно наличие высокой степени подвижности позвонков и небольшой наклон спины в боковую сторону, и низкая подвижность позвоночника при наличии большого угла наклона спины набок.
С косметической точки зрения, ротация придает телу неправильный внешний вид. Эстетический недостаток является обратимым: если восстановить мышцы и связки, возможно его устранение.

Классификация
Разделение ротационных изменений по классам основано на вызывавших их факторах. Различают ротацию абсолютную и относительную.
При абсолютной разновидности патологии у пациента присутствует другое заболевание спины. В этом случае ротационные изменения возникли на фоне болезни спины (сколиоза, остеохондроза). Чрезмерную подвижность позвонков вызывает негативный фактор болезни спины: смещена боковая ось позвоночника.
При относительной, или функциональной, ротации у пациента присутствует нарушение, не относящееся к болезням спины: травмы, тяжелая работа, неправильный образ жизни, неправильное хирургическое вмешательство, соматические заболевания, пожилой возраст. Это отклонение явилось фактором ротационных изменений позвонков.
Наиболее часто встречается патология совместно с болезнью «Полиомиелит». Нарушение вызывает ослабленный мышечный корсет: у позвоночника нет поддержки, что способствует изменению его физиологического положения. Затем происходит искривление спины и смещение позвонков.
Изменения в позвоночнике не происходят спонтанно. Для них характерен постепенный переход на каждую стадию с разницей не в дни, а месяца или года. При выявлении беспокойств в любом отделе спины следует обратиться к специалисту в области травматологии или ортопедии.
Это поможет избежать осложнений: грыжи, хромоты. Выявить ротационные изменения позвонков пациенту не под силу самостоятельно, поэтому не стоит ожидать. Лечение требуется начать как можно раньше. Ротация поддается корректировке и, при соблюдении всех рекомендаций, этот косметический недостаток получится устранить.
Степени тяжести
Различают пять степеней развития ротации позвонков: 0, 1, 2, 3, 4.
На самой первой — нулевой – ротация отсутствует: ось позвонка в нормальном, перпендикулярном, положении относительно позвоночника.
С первой до третьей стадий смещается ось. На первой происходит небольшое отклонение ножки в сторону центра. На второй оно составляет две трети в том же направлении. На третьей ножка располагается в центре.
Четвертая степень отличается тем, что ножка расположена за центральной частью позвоночника, ось позвонка нормальная, перпендикулярно спине.

Код по МКБ-10 и распространенность
Ротацию не выделяют отдельно в классификации МКБ-10.
Сколиотические изменения спины встречаются у всех людей, наиболее сильно выраженные — реже. Степень нарушения определяет угол наклона. При второй степени сколиоза присутствует ротация позвонков, если угол более 15 градусов и не превышает 25. При этом на рентгеновских снимках спины присутствуют признаки ротационных изменений. Ротация встречается и при других заболеваниях спины у взрослых и детей.
Факторы риска, причины
Ротация возникает в шейном, грудном, поясничном отделах спины. Механизм болезни отличен для каждого из них ввиду различного аналитического строения областей спины позвоночника.
Ротация поясничного отдела
Поясничные позвонки отличаются наличием крупных отростков, поэтому при их вращении происходит следующее: верхний задевает нижний. Подвижность позвонков ограничивается, межпозвоночные диски оказываются под давлением, с течением времени происходит их выпирание. При этом велика вероятность проявления грыж.
Пациента тревожат:
- боли в поясничной области, которые отдают в ногу или ягодицу;
- мышечные спазмы;
- пониженная чувствительность в пояснице.
Поврежденными часто оказываются четвертый, пятый позвонки из-за нахождения в центре при распределении нагрузки. Ротационные изменения бывают: небольшой степени – легкими — (смещение составляет 1/4), тяжелыми (смещение составляет 3/4). Диапазон смещения: от 1/4 до 3/4. В запущенном случае может выпасть позвонок.
Ротация грудного отдела
Механизм следующий:
- скольжение остистых отростков позвонков при неподвижном межпозвоночном диске;
- соприкасание остистых отростков отсутствует, но есть свободное движение грудного сегмента;
- мышцы растягиваются;
- появляется выраженность реберного изгиба в сторону, где ротация;
- в противоположной стороне происходит упрощение реберного изгиба;
- увеличиваются реберно-хрящевые изгибы.
В запущенном случае перекашивается грудина, сдавливается грудная клетка, нарушается работа сердца и органов дыхания.
Ротация шейного отдела
Чрезмерная подвижность позвонков шейной области позвоночника часто бывает вызвана их смещением. Патология встречается у взрослых и детей.
При смещении возможно защемление нервов, что вызывает:
- сильные головные боли;
- головокружения;
- онемение рук.
Ротация возникает в самом первом позвонке (атланте) шейного отдела из-за его свободы, связанной с анатомическим строением.
Видео: «Нарушение осанки: виды и причины»
Другие причины
Фактором развития ротации позвонков служит мышечная слабость или другие патологии организма. Мышцы не удерживают спину, она искривляется и позвонки начинают вращаться. Ко второй группе причин относятся болезни спины (сколиоз).
Вращение позвонков вызывают и другие факторы:
- наличие переломов или вывихов позвоночника;
- родовые травмы (относится к новорожденным);
- перегрузка спины (поднятие и носка тяжелых предметов).
Последствия
При своевременной терапии болезнь подлежит излечению. Обнаружить патологию не всегда под силу даже специалисту, поскольку часто ее путают с другими болезнями спины. Если вовремя не начать лечение, велик риск развития грыж, хромоты (при наличии ротационных изменений в поясничном отделе спины). Болезнь в грудном отделе может нарушить работу внутренних органов (сердца, легких). Заболевание провоцирует боли головы, спазмы в шее, плечах. Болезнь может вызвать нарушение работы зрительных и дыхательных органов.

Симптомы и методы диагностики
Ротация позвонков на начальных этапах в подавляющем большинстве случаев не вызывает беспокойства. Видимые симптомы появляются в момент перехода болезни на более тяжелую степень: профилактические меры уже принимать поздно и нужно более серьезное лечение. Причина этого состоит в том, что ротация наиболее часто сопровождается и другими болезнями. Это приводит к тому, что сама патология выявляется слабее.
Симптоматика
Человека, подверженного болезнью, отличает наличие сонливости, напряжения и остальных симптомов усталости. Все признаки очень схожи с последним. Затем при ротации в грудном отделе изменяется положение ребер, пояснице — появляется боль в соответствующем отделе спины.
Чрезмерное вращение позвонков шейного отдела вызывает растяжение связок, спазмов на определенной стороне шеи, защемление межпозвонкового диска. У пациентов появляются головные боли, бессонница, пониженный фон настроения. В запущенных случаях органы зрения и слуха при этом заболевании работают хуже.
Общими симптомами ротации в любом из указанных отделов спины являются:
- боли в соответствующем отделе;
- быстрое утомление;
- нарушенный сон.
Диагностика

Специалист установит болезнь по происшествии пациентом методов ее диагностирования.
Выявить патологию врач может на основании данных:
- рентгенографического исследования;
- магнитно-резонансной терапии (МРТ);
- компьютерной томографии.
Указанными методами анализа производится не только постановка диагноза, также устанавливается место смещения, защемления нервов и факторы, вызвавшие развитие болезни.
Лечение
Болезнь может спровоцировать боли и развитие осложнений, поэтому требует своевременного лечения.
Терапия проводится применением:
- медикаментов;
- хирургического вмешательства;
- ЛФК, массажа;
- физиотерапевтических процедур.
Медикаменты
Сразу после выявления заболевания рекомендовано снизить двигательную активность. Приседать и наклоняться до излечения крайне не желательно. Применением лекарств при ротации позвонков можно улучшить кровообращение, купировать болевой синдром, укрепить мышечную ткань, восстановить больной позвонок.
Хирургическое лечение
Хирургическое лечение применяется только на тяжелых стадиях, при крайней необходимости.
ЛФК и массаж
ЛФК и массажные процедуры придают мышцам тонус, поэтому действенны в борьбе с патологией. Хорошую эффективность имеют физиотерапевтические процедуры: введение лекарственных веществ при электрофорезе.

Домашнее лечение
Пациент может принимать меры и в домашних условиях, но только с консультацией лечащего врача. К таким мерам относятся лечебные упражнения. При назначении одного из указанных методов лечения или их комбинации врачом может быть рекомендована носка корсета. Это поможет снизить нагрузку.
Профилактика
При диагностировании ротации позвонков и излечении патологии, периодически необходимы профилактические меры. Для этого требуется увеличить двигательную активность с помощью щадящих физических упражнений, плавания. Сидячий образ жизни желательно разбавить разминками. Лишний вес отрицательно влияет на болезнь, поэтому лучше от него избавляться путём увеличения совершаемых движений.
Видео: «Проведение мобилизации позвонка при ротации»
Прогноз выздоровления
Все из указанных методов проверены временем и показали эффективность в лечении ротации позвонков. При соблюдении всех рекомендаций врача возможно полное излечение болезни.
Заключение
Ротация позвонков возникает наиболее часто на фоне других заболеваний в организме. Излишнее вращение происходит под действием слабой мышечной активности. Это служит основной причиной в механизме развития ротационных изменений в шейной, грудной или поясничной области позвоночника.
Ротация долгое время может присутствовать и не быть выявлена, так как не имеет явных симптомов на начальных стадиях. Несвоевременное лечение может привести к ухудшению функционирования внутренних органов, зрения и слуха.
Наибольшую опасность представляют возможные осложнения болезни, поэтому в случае проявления первых ее признаков необходимо как можно быстрее начать лечение.
Ортопед, Травматолог
Уже в течение 18 лет проводит диагностику и терапию больных с заболеваниями позвоночника, суставов и всей костной системы в целом. Среди диагнозов, которые лечит врач: остеохондроз, остеопороз, артрит, миозит, сколиоз.Другие авторы
Комментарии для сайта Cackle
Дата публикации 16 мая 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Сколиоз — это сложная деформация позвоночника во фронтальной и сагиттальной плоскостях, сопровождающаяся скручиванием позвонков.
На ранних этапах болезни возникает только боковое искривление, но по мере увеличения степени деформации присоединяется искривление позвоночника в сагиттальной плоскости и нарастает скручивание позвоночника вокруг вертикальной оси (в горизонтальной плоскости).
Все авторы отмечают, что среди девочек частота развития сколиотической болезни значительно больше и по отношению к мальчикам составляет 1:3—1:6. Распространённость сколиоза среди девочек объясняется рядом причин: слабостью мускулатуры в связи с меньшей активностью и подвижностью девочек по сравнению с мальчиками, особенностью гормонального фона, менее совершенным физическим развитием.[9]
Причины возникновения сколиоза:
- врождённые — аномалии развития позвоночника в виде комплектных и добавочных врождённых клиновидных позвонков, асимметричный синостоз (сращение) тел позвонков и поперечных отростков, врождённый синостоз рёбер и т.п.;
- нервно-мышечные — недостаточность и слабость мышечно-связочного аппарата позвоночника, врождённая гипотония (сниженный тонус) мышц на фоне сирингомиелии (хронического заболевания центральной нервной системы), миопатий (хронических прогрессирующих нервно-мышечных заболеваний), детского церебрального паралича (ДЦП), рассеянного склероза и др.;
- синдром-связанные — развиваются на фоне дисплазии соединительной ткани при синдроме Марфана, Эллерса — Данло;
- идиопатические — причины развития не установлены;
- вторичные — развиваются после переломов, операций, рубцовых контрактур (ограничений движений в суставах), хирургических вмешательств на грудной клетке.[12]
Согласно трудам И.А. Мовшовича (1964, 1965, 1969), развитие и прогрессирование сколиотической болезни происходит при реализации трёх факторов:
- наличие диспластических изменений в спинном мозге, позвонках, дисках, которые нарушают нормальный рост позвоночника;
- обменно-гормональные нарушения, которые создают общий патологический фон организма и способствуют проявлению первого фактора;
- статико-динамические нарушения в виде возрастающей асимметричной нагрузки на позвоночник в период роста скелета, что приводит к клиновидному росту позвонков.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы сколиоза
Признаки сколиоза можно обнаружить при осмотре тела в трёх положениях: спереди, сбоку и сзади стоя; при наклонённом вперед корпусе; лежа.
При осмотре спереди обращается внимание на наличие асимметрии лица, контуров шеи и надплечий, треугольников талии, асимметричного расположения сосков. Также отмечают деформацию грудной клетки и наклон туловища в сторону.
При осмотре сбоку определяется искривлённая осанка и сагиттальный профиль позвоночного столба, наличие кифотического (искривления кзади) или лордотического (искривления кпереди) компонентов деформации позвоночника.
При осмотре сзади выявляется боковое отклонение линии остистых отростков позвоночника, наличие рёберного горба, поясничного валика. Рёберный горб (гиббус) образуется при деформации грудной клетки вследствие искривления и ротационного смещения позвоночника вокруг продольной оси в грудном отделе. Задний (дорсальный) рёберный горб всегда расположен на выпуклой стороне искривления, бывает пологим и остроконечным.
Поясничный мышечный валик на выпуклой стороне искривления возникает в результате того, что поперечные отростки в процессе скручивания и вращения позвонков приподнимают длинные мышцы спины. Именно они образуют под кожей выпячивание, которое представляет собой чётко очерченный и хорошо контурирующийся под кожей округлый валик, расположенный паравертебрально (вдоль позвоночника). Появление такого симптома свидетельствует об искривлении позвоночника вдоль вертикальной продольной оси и является проявлением торсии (поворота) тел позвонков. По мнению Мовшовича, в этом понятии следует различать два элемента: деформацию позвонка вследствие асимметричного роста отдельных его частей и поворот-скольжение одного позвонка относительного соседнего в сочетании с поворотом всей сколиотической дуги в сторону выпуклости деформации. Наличие торсии позвонков появляется после развития искривления во фронтальной и сагиттальной плоскости и свидетельствует о прогрессировании сколиотической болезни. Гиббус и мышечный валик лучше всего определяются в позе Адамса — при наклоне тела вперед.
Также оценивается подвижность позвоночного столба, паравертебральная болезненность при пальпации, длина нижних конечностей, перекос крыльев таза. Последний симптом определяется в положении стоя по уровню расположения гребней подвздошных костей и часто связан с длиной нижних конечностей — при укорочении одной из них отмечается разный уровень стояния крыльев таза.
Длина нижних конечностей, то есть расстояние от передневерхней ости (костного выступа) подвздошной кости до наружной лодыжки, в норме должна быть одинаковой. Измерение длины конечностей проводят лежа на спине, ноги вместе. Оценивается длина ног по сопоставлению лодыжек при условии, что кончик носа, пупок и место соединения стоп находятся на одной прямой линии.[6][9]
Патогенез сколиоза
В настоящее время выяснение этиологии и патогенеза сколиоза происходит вокруг структурных элементов позвоночного столба, спинальной мускулатуры, коллагеновых структур, эндокринной системы, вестибулярного аппарата и генетической предрасположенности.
Актуальны несколько теорий этиологии идиопатического (неясного происхождения) сколиоза, а именно генетическая теория, эндокринная, нейромышечная.
Однако, несмотря на большое количество исследований и выдвигаемых теорий, до настоящего времени нет окончательных механизмов наследования идиопатического сколиоза и ясности о влиянии гормонального профиля на развитие заболевания.
В грудном отделе по мере формирования грудной кривизны и торсии происходит смещение тела грудного позвонка в выпуклую сторону дуги искривления. Вследствие этого передняя поверхность грудных позвонков обращена в сторону выпуклости дуги, корень дужки на выпуклой стороне удлиняется, позвоночное отверстие расширяется на выпуклой стороне и выглядит более узким на вогнутой. Позвонки становятся клиновидно деформированными. Клиновидная деформация происходит и с межпозвонковыми дисками, на вогнутой стороне они значительно сужены и подвергаются глубоким дистрофическим изменениям.
При сколиозе позвоночник меняет положение и форму: поперечные отростки на выпуклой стороне отклоняются кзади и становятся более массивными. Суставные отростки на вогнутой стороне принимают более горизонтальное положение, их суставные фасетки (дугоотростчатые сочленения, соединяющие между собой позвонки в заднем сегменте) расширяются. На прилежащих участках дужек формируются новые сочленяющиеся поверхности. Остистые отростки грудных позвонков также отклоняются в выпуклую сторону, полудужка выпуклой стороны укорочена по сравнению с полудужкой вогнутой стороны.
Серьезные изменения претерпевает и связочный аппарат: передняя продольная связка по мере развития искривления смещается в выпуклую сторону, где она разволокняется и истончается. На вогнутой стороне часть передней продольной связки уплотняется, становясь более прочной и напряжённой, что способствует дополнительной фиксации деформации.
Позвоночный канал при сколиозе становится неравномерным и сужается на вогнутой стороне кривизны, а на выпуклой расширяется. Дуральный мешок (защитная оболочка спинного мозга) и его содержимое вдавливается в передне-боковую стенку вогнутой части позвоночного канала, отделяясь значительной прослойкой эпидуральной клетчатки от выпуклой поверхности кривизны стенки позвоночного канала. Дуральный мешок может быть фиксирован к вогнутой костной стенке позвоночного канала фиброзными сращениями и имитировать утолщение твёрдой мозговой оболочки по вогнутой поверхности кривизны.
Значительные изменения происходят с рёбрами и грудной клеткой в целом на выпуклой стороне кривизны во фронтальной, сагиттальной и горизонтальной плоскостях. Рёбра расположены более вертикально и могут накладываться друг на друга, расширяются межрёберные промежутки, ребро в области своего угла деформируется, и так формируется горб. По вогнутой стороне кривизны рёбра сближаются, между ними могут произойти фиброзные сращения, межрёберные мышцы претерпевают крайнюю степень дегенерации.[2][4][8][9]
Классификация и стадии развития сколиоза
В этиологической классификации выделяют следующие группы сколиозов:
- Группа врождённых сколиозов — деформация развивается из-за грубых аномалий развития позвоночника в виде клиновидных позвонков, полупозвонков, синостоза рёбер, поперечных отростков и др.
- Группа нейромышечных сколиозов — развиваются на почве миопатий, ДЦП, сирингомиелии, рассеянного склероза, травмы спинного мозга и др.
- Группа сколиозов на почве дисплазии соединительной ткани — синдром Марфана, синдром Эллерса — Данло.
- Группа сколиозов посттравматического происхождения — развиваются после переломов, операций, на фоне рубцовых контрактур (ограничений движений в суставах) после ожогов, гнойных осложнений и хирургических вмешательств на органах грудной клетки.
- Группа сколиозов на почве контрактур внепозвоночной локализации.
- Группа сколиозов на фоне редко встречающейся патологии — сколиозы вследствие остеомиелита, метаболических заболеваний (гомоцистинурия, несовершенный остеогенез), опухолей.
- Группа неструктурных сколиозов — постуральные (осаночные), истерические (напоминают осаночный сколиоз, но могут спонтанно исчезнуть и рецидивировать), анталгические (рефлекторное искривление позвоночника во фронтальной плоскости с гипертонусом мышц поясницы и грудной части спины), воспалительные и др.
Отдельной группой стоят идиопатические сколиозы, причина развития которых не установлена и диспластические виды сколиозов, в основе которых лежат врождённые особенности строения пояснично-крестцового отдела позвоночника, например:
- spina bifida posterior — незаращение дужки позвонка;
- люмбализация — первый крестцовый позвонок частично или полностью отделяется от крестца, формируя дополнительный поясничный позвонок;
- сакрализация — пятый поясничный позвонок полностью или частично срастается с крестцом и др.
В 80 % случаев врачи сталкиваются в повседневной практике именно с этой формой болезни.[2][6][7][9]
Виды сколиозов по локализации первичной кривизны:
- шейно-грудной (или верхнегрудной);
- грудной;
- грудо-поясничный;
- поясничный;
- комбинированный, или S-образный, когда возникают две первичные дуги искривления.
Рентгенологическая классификация по В.Д. Чаклину:
- 1 степень. Угол сколиоза 1°-10°;
- 2 степень. Угол сколиоза 11°-25°;
- 3 степень. Угол сколиоза 26°-50°;
- 4 степень. Угол сколиоза > 50°.
Классификации сколиоза по форме искривления:
- С-образный сколиоз (с одной дугой искривления);
- S-образный сколиоз (с двумя дугами искривления);
- Z- образный сколиоз (с тремя и более дугами искривления).
Формы сколиоза по изменениям статической функции позвоночника:
- компенсированная (уравновешенная) — когда при грудном сколиозе развивается компенсаторное противоискривление в поясничном отделе;
- некомпенсированная (неуравновешенная) — когда сколиотическое искривление присутствует только в грудном или только в поясничном отделах позвоночника.
Осложнения сколиоза
Формирование и прогрессирование такой сложной патологии позвоночного столба неизбежно влечет за собой деформацию грудной клетки, нарушение правильного взаиморасположения органов грудной и брюшной полости и приводит к функциональным нарушениям многих систем организма. Помимо этого сопровождается выраженным косметическим недостатком.
Прогрессирующее искривление позвоночника наиболее часто вызывает:
- Изменения анатомии и функции органов грудной клетки. Это выражается в уменьшении лёгочной функции и выраженной вентиляционной недостаточности, что приводит к хронической гипоксии.
- Развитие правожелудочковой недостаточности вследствие гипертензии малого круга кровообращения и формирования симптомокомплекса «сколиотическое сердце» (одышка, боль в груди, затруднённое дыхание, обмороки, плохая переносимость любой физической нагрузки, учащённое сердцебиение, боль в области грудной клетки и ощущение давления, боли в спине, онемение конечностей, потливость в ночное время, отёки нижних конечностей, цианоз или посинение губ, холодные ноги и руки).
- Опущение печени и почек в полость малого таза, нарушение функций этих органов и моторно-эвакуаторной функции кишечника вследствие серьёзных нарушений топографии внутренних органов. При выраженных формах сколиотической болезни изменяется форма и положение почек, мочеточники утрачивают свои физиологические изгибы и повторяют дугу искривлённого позвоночника. Все это ослабляет функциональную способность почек, приводит к снижению клубочковой фильтрации и повышению уровня эндогенного креатинина. Может произойти нарушение нормальной уродинамики и развитие воспалительных заболеваний мочевыделительной системы.
- Дистрофические изменения в межпозвонковых дисках и синовиальных суставах позвоночника. Они развиваются относительно рано и проявляются в виде болевого синдрома, свойственного остеохондрозу с корешковым синдромом или целым рядом других вегетативных симптомов. Всё это значительно снижает остаточную трудоспособность взрослого человека и ухудшает качество жизни
- Тяжёлые спинальные расстройства вплоть до спастических и даже вялых нижних парезов (снижения мышечной силы) и параличей. Происходит это в ряде случаев при расстройствах крово-, лимфо- и ликворообращения, когда возникают застойные явления. Развивается симптомокомплекс функциональной несостоятельности позвоночника в виде нарушения болевой чувствительности корешкового характера, анизорефлексии (неравномерности) сухожильных и периостальных рефлексов, болевой неврологической симптоматики вплоть до нарастающей ишемической миелопатии.
Вследствие всех этих факторов развивается астенизация (истощение) организма и человек может стать инвалидом из-за выраженных функциональных и органических нарушений.[7][8]
Диагностика сколиоза
Для уточнения степени и локализации искривления позвоночника обязательным завершающим методом обследования является спондилография.
Она объективизирует визуальную клиническую картину патологии, показывает состояние росткового костного потенциала и структуральных морфологических изменений искривлённого позвоночника. Рентгенографию обычно проводят стоя в двух проекциях: прямой с захватом крыльев подвздошных костей и боковой. В ряде случаев требуется дополнительное обследование позвоночного столба в прямой проекции лежа и функциональные спондилограммы с боковым наклоном тела.
Сначала спондилограммы анализируются визуально, после этого проводится ряд простых геометрических построений для определения величины угла сколиотической дуги. Наиболее распространен способ Кобба (Cobb), при котором определяются крайние позвонки образовавшейся дуги, по краниальной (верхней) замыкательной пластинке верхнего позвонка и каудальной (нижней) замыкательной пластинке нижнего позвонка проводятся две прямые линии. Из них по перпендикуляру восстанавливаются и опускаются прямые, пересечение которых и образует угол, равный величине сколиотической деформации.
Кроме этого, крайне важно определить наличие поворота позвонков вокруг вертикальной оси позвоночника и оценить степень их ротации (вращения). Также необходимо выявить наличие активной ростковой костной пластичности позвоночника, которая определяется по рентгенологическим тестам Садофьевой от S-0 до S-IV. Локальный возраст при этом оценивается по характеру развития апофизарных зон (зон роста) тел позвонков и зачастую отстает от паспортного возраста у детей при тяжёлых и прогрессирующих формах сколиотической болезни. Помимо этого оценивается тест Риссера по состоянию апофизов крыльев подвздошных костей и процесса их слияния между собой от R-0 до R-V.
По результатам проведенных обследований определяют следующие характеристики:
- вид сколиотической деформации;
- анатомический тип сколиоза;
- параметры деформации, характеризующие степень искривления позвоночника во фронтальной плоскости;
- состояние ростковой костной зрелости позвоночника как одного из важнейших фоновых факторов прогнозирования естественного развития болезни.
При неправильной осанке во фронтальной плоскости рентгенограмма, сделанная в положении стоя, покажет искривление позвоночного столба, однако без признаков патологической ротации тел позвонков, а на рентгенограмме, выполненной в положении лѐжа, искривление будет отсутствовать.[1][3][8]
Лечение сколиоза
Для лечения сколиоза применят консервативные и оперативные методы. Консервативное лечение направлено на коррекцию и стабилизацию искривлённого позвоночника, создание оптимальных условий для роста и развития ребёнка, предотвращение вторичной патологии внутренних органов и профилактику ранних дегенеративных изменений позвоночного столба. В группу консервативных мероприятий входят специальная лечебная физкультура (ЛФК), корсетотерапия и вспомогательные методы.[6][5][8]
Медикаментозное лечение
Если пациент со сколиозом страдает от сильных хронических болей, назначают симптоматическую терапию. Для этого применяют:
- Нестероидные противовоспалительные средства (НПВС). Применяют для устранения выраженного болевого синдрома, вызванного обострением воспалительного процесса.
- Кортикостероиды. Это гормональные препараты с выраженным противовоспалительным эффектом. Обычно их назначают в том случае, если сколиоз беспокоит на фоне обострившегося ревматоидного состояния.
- Хондропротекторы. Это группа вспомогательных препаратов, применяемая в составе комплексной терапии патологий опорно-двигательного аппарата. Однако их эффективность вызывает множество споров и до конца не доказана.
- Препараты кальция. Кальций – это важный строительный материал для костей. При его дефиците в рационе, вещество вымывается из костной ткани, делая её более хрупкой.
- Миорелаксанты. Эти препараты расслабляют напряженные мышцы и позволяет расслабить перегруженную спину.
- Разогревающие мази и гели, улучшающие кровоток.
Хирургическое лечение
В случае продолжающегося прогрессирования сколиоза и отсутствия эффекта от проводимого адекватного консервативного лечения показано проведение оперативной коррекции сколиотической дуги. Подход к оперативному лечению детей с идиопатическим сколиозом должен быть строго индивидуальным. Выбор способа хирургического вмешательства зависит от возраста пациента, степени костной пластичности, тяжести и мобильности деформации позвоночника.[6][10] В последние годы в подходах к выбору хирургической тактики прослеживается тенденция к использованию металлоконструкций с транспедикулярными опорными элементами. Данный вид спинальных систем позволяет добиться большей коррекции искривления при лечении сколиоза у взрослых пациентов, стабильной фиксации в послеоперационном периоде, уменьшить протяженность зоны металлофиксации и способствует истинной деротации тел позвонков на вершине искривления.[1][7][11] Послеоперационный период лечения обязательно включает дыхательную гимнастику, массаж нижних и верхних конечностей, ЛФК, физиолечение. Проводится оперативное лечение в специализированных вертебрологических центрах или больших многопрофильных больницах.
Ортезирование
Лечение детей с тяжёлой и прогрессирующей формой сколиоза на фоне продолжающегося роста является сложной медицинской задачей. Оно направлено на сдерживание прогрессирования искривления, стабилизацию деформации и уменьшение исходной дуги сколиоза. В настоящее время корсетотерапия является главным и общепризнанным методом в лечении больных идиопатическим сколиозом 2-4 степени.[4][5][6]
Одним из современных перспективных направлений этого метода является использование специального ортеза — асимметричного активно корригирующего корсета Шено (данная конструкция была разработана Жаком Шено во Франции в 70-х годах 20 века). В основе воздействия корсета лежит давление пелотов на вершину дуги искривления. С вогнутой стороны искривления в корсете имеются пространства (зоны расширения) для движения рёбер при дыхании и смещения тканей и органов, что создает условия для деротации и исправления сколиотической дуги.
Корсетотерапия является показанной и проводится при сочетании определённых клинико-рентгенологических и организационных критериев:
- Сколиотическая деформация с углом основной дуги 20° и более, с вершиной деформации не выше, чем Th6-Th8. На этой стадии болезни утрачены возможности полного исправления имеющейся деформации, нарушены физиологические параметры постурального баланса тела, что повышает риск прогрессирования сколиоза.
- Наличие активной ростковой костной пластичности позвоночника.
- Дисциплинированное соблюдение пациентом лечебного режима ношения корсета до 18-23 часов в течение суток с обязательным контрольным рентгенологическим обследованием и осмотром курирующего ортопеда один раз в 4 месяца.
Лечение корсетом Шено продолжается до 18-20 лет, далее по рентгенограммам оценивается костная зрелость позвоночника и результаты тестов отмены корсета. В случае относительной стабильности деформации позвоночного столба проводят постепенную отмену корсета с сохранением ночного режима ношения до 20-22 лет.[4][5][7]
Тейпирование
Тейпированием называют наложение эластичного пластыря или тейпа на поражённые участки тела. Согласно данным современных исследований, эта методика не оказывает существенного влияния на состояние пациентов со сколизом.
ЛФК
ЛФК является ведущим методом лечения, показана при деформациях до 20°-25° по Коббу. Пациент обучается индивидуальному комплексу ЛФК в условиях специализированного кабинета в поликлинике под руководством методиста или врача ЛФК и ежедневно занимается дома. В этот период очень важна вовлечённость в лечебный процесс всех членов семьи. Двигательная активность детей при начальных степенях сколиоза не ограничивается. Активные игры на свежем воздухе, плавание, ходьба на лыжах способны стабилизировать деформацию.[8][1]
Массаж и физиотерапия
Лечить сколиоз можно такими методами как — физиотерапевтические процедуры, приёмы ручного массажа, точечный массаж и другие мануальные техники. Эффективны такие методики, как электрофорез с сосудорасширяющими препаратами, парафино-озокеритовые аппликации, грязелечение, гидромассаж, магнитотерапия, лазеротерапия, ультразвук, амплипульс, электростимуляция паравертебральных мышц. Эти процедуры помогают нормализовать нейротрофические процессы в позвонках и окружающих тканях, улучшить местное кровообращение позвоночника и спинного мозга на вершине искривления. Электрофорез с препаратами кальция способствует минерализации позвонков.[1][2][3][4][5][6][8]
Особенности лечения у детей и подростков
В детском и подростковом возрасте, когда болезнь чаще всего дебютирует и активно прогрессирует, лечение сколиоза может вызвать трудности. Это связано с психологическими проблемами, такими как отсутствие самокритичности ребёнка, отсутствие болевых ощущений, низкая мотивация к лечению и к сохранению определённого образа жизни. Вся ответственность за создание лечебно-охранительного режима лежит на родителях, ближайшем окружении ребёнка, медицинских и школьных работниках. Для успешности лечения сколиоза очень важна правильная мотивация ребёнка, его активное участие в процессе лечения.
Независимо от этиологии сколиоза начальные степени болезни лечатся только консервативно, активное лечение длится до окончания роста скелета, который в норме у мужчин заканчивается к 22-24 годам, а у женщин — на 1-2 года раньше [7].
Прогноз. Профилактика
Прогноз для жизни благоприятный. Тяжёлые прогрессирующие формы болезни приводят к оформлению инвалидности, ограничению трудоспособности пациентов, сужают возможности выбора профессии, затрудняют адаптацию человека в обществе.
Прогноз заболевания зависит от течения болезни. При непрогрессирующих или медленно прогрессирующих формах сколиотической болезни будет эффективно консервативное лечение и не разовьются тяжёлые осложнения со стороны дыхательной и сердечно-сосудистой систем организма. Прогрессирующие злокачественные формы сколиотической болезни, независимо от локализации дуги искривления, плохо поддаются консервативным лечебным мероприятиям и зачастую требуют агрессивной корсетотерапии или хирургического лечения.
Считается, что сколиозы 1 степени могут быть полностью излечимы при соблюдении ряда условий (неотягощённая наследственность, возраст дебюта болезни, физическое развитие ребёнка, возможности и высокая мотивация к лечению и пр.). Чаще всего сколиотическое искривление позвоночника сопровождает человека в течение его жизни, тяжёлые деформации неуклонно медленно прогрессируют (по 0,5°-1° в 1-2 года) в течение всей жизни.
Профилактика сколиоза основана на раннем выявлении заболевания при массовых профилактических осмотрах в дошкольных и школьных учреждениях, пропагандировании здорового образа жизни, соблюдении детьми правильного режима дня, рационального питания и профилактике дефицитных состояний растущего позвоночника.[6][8]
Профилактика сколиотической болезни заключается в рациональном двигательном режиме дня с соблюдением статодинамических нагрузок на растущий позвоночник. Дети должны уметь быстро и качественно выполнять домашние задания, а не сидеть часами над уроками. Необходимы физкультминутки и динамические паузы в процессе выполнения домашних заданий и уроков в школе через каждые 20-25 минут. Крайне важны ежедневные прогулки на свежем воздухе и подвижные игры.[5][8]
Также важна правильная организация рабочего места ребёнка и достаточно яркое освещение. Спать следует на полужёсткой постели и ортопедической подушке с «памятью формы» для полноценной разгрузки шейно-грудного отдела позвоночника во время ночного сна. Питание должно быть полноценным, разнообразным и витаминизированным, обязательно проводится профилактика недостаточности витамина Д в виде ежедневного утреннего приема раствора «Колекальциферола» в дозе 1500 МЕ (до 18 лет).
Осанка ребёнка является фоном, на котором развивается деформация позвоночника. Очень важно формировать стереотип правильной осанки с помощью регулярного проведения теста. Он выполняется стоя у стены и заключается в сохранении одной позы тела в течение 1-2 минут при условии пяти точек контакта тела со стеной на уровне затылка, лопаток, ягодиц, икроножных мышц и пяток.
При частом повторении этого теста формируется «мышечная память» околопозвоночных мышц, способствующая принятию и поддержанию правильной осанки в течение дня.
Почему почти у каждого из нас есть искривление позвоночника? Что такое функциональный сколиоз, а что — настоящая сколиотическая болезнь? Как лечить сколиоз, что поддается коррекции, а что – нет? Почему развивается сколиотическая осанка, и как сохранить здоровье? Об этом мы поговорили с врачом-остеопатом, мануальным терапевтом и неврологом Владимиром Германовичем Косьминым.

Если смотреть со стороны спины, то здоровый позвоночник будет прямым, как на левой половине картинки. Позвоночник со сколиозом будет с изгибами, как на правой половине картинки.
— Давайте дадим определение, что такое сколиоз?
Сколиоз – это стойкое боковое искривление позвоночника. Часто сопровождается ротацией, то есть поворотом остистых отростков в сторону искривления. Когда отростки смещаются в сторону, ребра со стороны дуги немного проваливаются внутрь. А с противоположной стороны — ребра начинают выпирать наружу. Если поставить человека спиной к себе и попросить наклониться вперед, становится хорошо видно, что с одной стороны от позвоночника ребра как бы утоплены, а с другой стороны — образуется реберный холмик.

Дуга сколиоза, как правило, бывает компенсированная. Это значит, что позвоночник сначала делает изгиб в одну сторону, а потом – компенсирующий изгиб в другую сторону. Это нужно, чтобы в целом тело сохраняло вертикальное положение. Не может же человек ходить с корпусом, согнутым под углом.
В зависимости от количества изгибов позвоночника, сколиоз бывает C-образным, S-образным и даже Z-образным. Если изгиб образуется в левую сторону, сколиоз считается левосторонним, если в правую — правосторонним. А бывают разные степени сколиоза: от первой до четвертой. Наименьшее искривление — это первая степень, а наиболее сильное, с большим углом, — четвертая.
Сколиоз бывает очень разным. Иногда человек уже рождается с измененными позвонками. К примеру, один из позвонков может иметь клиновидную форму: с одной стороны он выше, а с другой — ниже. И если в позвоночнике есть хоть один такой клиновидный позвонок, то все позвонки, находящиеся выше него, уже будут расположены под углом. Такой сколиоз не лечится. Если врач вам говорит, что может полностью вылечить такой сколиоз, он вас обманывает. Но корректировать его нужно обязательно, чтобы он не перерос из первой-второй степени в третью-четвертую. К примеру, у детей сколиоз может за полтора месяца перейти из первой степени в четвертую. А четвертая степень – это уже инвалидизация. При сколиозе 4 степени уже даже противопоказана мануальная терапия.
Клиновидный позвонок и полупозвонок — врожденные причины искривления позвоночника. Но чаще всего сколиоз развивается все-таки после рождения: все позвонки имеют нормальную форму, но образ жизни и особенности развития ребенка провоцируют развитие изменений.
— Назовите причины развития сколиоза
— Причин может быть много. Большую роль играет наследственность и то, как прошли роды — визуально ребенок может выглядеть здоровым, но хороший специалист обязательно заметит нарушения. Также очень важны паттерны движения — то, как человек двигается, и то, какие позы становятся “любимыми”. Плохая осанка нередко — результат наших привычек. Еще провоцирует развитие сколиоза быстрый рост ребенка и слабое развитие мышечной системы.
— Как часто развивается сколиоз у детей?
— Надо сказать, что изменения есть практически у всех детей. Когда я писал научную работу по сколиозу, я смотрел детей в школе. По-моему, это был юго-западный район. Осмотрел около тысячи детей. И мне работу эту приостановили, потому что без сколиоза был выявлен только один ребенок. Кажется, это была девочка из 6 класса. Я хочу подчеркнуть очень важный момент: да, сколиоз есть у многих детей. Но это не значит, что на него нужно махнуть рукой. Его обязательно нужно вовремя выявлять и лечить. Задача родителей и врачей — не дать ему развиться. Всех детей нужно хотя бы раз в год приводить на осмотр к хорошему специалисту. Это должен быть не педиатр, а ортопед с хорошей репутацией, остеопат. Обязательно дотошно изучайте отзывы о враче, потому что сколиоз – это опасное заболевание. Его нельзя проморгать.

— Как проводится диагностика сколиоза?
— Врач начинает с визуального осмотра. Очень часто дугу сколиоза видно, если смотреть на спину. Но для точной диагностики этого недостаточно. Остистые отростки позвонков, которые мы видим на спине, анатомически у каждого из нас могут быть разной длины. Или могут быть от природы немного повернуты в сторону. Поэтому после осмотра и диагностических тестов врач может только предположить сколиоз и его форму. А для точной диагностики понадобится рентгеновский снимок или МРТ. Рентген обычно делают в двух проекциях — прямой и боковой.
— Как исправить сколиоз, в чем заключается лечение?
— При сколиозе первая задача врача – выпрямить положение таза, потому что таз очень часто бывает скошенный. Это значит, что одна сторона таза, допустим, правая, выше, чем левая. Врач ищет причину. Это может быть функциональный блок, когда по каким-то причинам заблокирован поясничный отдел позвоночника. В этом случае напряжение мышц поднимает таз с одной стороны. Также у человека может быть разная длина ног. Часто бывает разница в 1,5 или 2 см. Я встречал в своей практике разницу в 6 см. Решается этот вопрос ношением специальной обуви или подпяточника. С обеими причинами нужно работать, нельзя оставлять все, как есть. Затем, когда таз стабилизирован, можно уже работать с позвоночником, с мышцами, назначать специальные упражнения.
— Можно ли вылечить сколиоз?
— Если нет клиновидного позвонка, есть положительная динамика во время проведения лечения, то такой сколиоз мы можем уменьшить. В каждом конкретном случае это будет успех разной степени, потому что многое зависит от возраста и сопутствующих заболеваний. Лечение – это комплексный подход, включающий мануальную терапию, остеопатию, гимнастику для укрепления определенных мышц.

Полностью вылечить сколиоз позвоночника невозможно. Можно затормозить его развитие, уменьшить дугу. Это я говорю и про детей, и про взрослых. У взрослых чаще всего бывают уже какие-то анатомические изменения в позвоночнике, потому что сколиоз провоцирует развитие остеохондроза — если по-простому, это разрушение межпозвоночных дисков. Отсюда возникают боли в грудном отделе позвоночника. Часто возникают боли в суставах, в плечах, онемение пальцев.
Почти каждый день я рассказываю пациентам, почему происходит онемение пальцев рук. Дуга сколиоза в грудном отделе позвоночника вызывает компенсаторную дугу в шейном отделе. И диски в шейном отделе подвергаются неравномерной нагрузке. Возникает компрессия, сдавление нервного корешка, который тянется от спинного мозга до самых кончиков пальцев. Если человек мне сообщает, что есть онемение в пальцах, или ему больно заводить руку за спину, или больно поднимать руку вверх через сторону, я сразу понимаю — пострадали шейные позвонки.
Часто бывают проблемы в области атланто-окципитального сочленения. Это сустав, соединяющий череп с первым шейным позвонком. Если у человека сколиоз, то из-за компенсаторной дуги в шейном отделе сустав наклоняется вбок. Мы называем это движение боковой кив. Зуб атланта — первого шейного позвонка — может смещаться в сторону. В результате у человека появляются головные боли, головокружения, повышенная утомляемость.
— Какие еще нарушения может спровоцировать сколиоз?
— Стойкий сколиоз всегда вызывает дополнительную неврологическую симптоматику. Это изменения, которые провоцируют развитие многих других заболеваний позвоночника. Как я уже говорил, при сколиозе нагрузка на межпозвоночные диски распределяется неравномерно. С одной стороны больше, с другой – меньше. Мы, врачи, называем это статическими нарушениями. Со временем межпозвоночные диски разрушается, образуются грыжи и протрузии.
Еще при сколиозе могут быть боли в грудной клетке. Часто люди думают, что это болит сердце. Они идут к терапевтам, кардиологам, но те не обнаруживают никаких изменений в сердце. При этом были научные работы, которые подтверждают, что сколиоз может провоцировать загрудинные боли, которые похожи на сердечные.
Ну и при тяжелых формах сколиоза, когда человек буквально перекошен, нарушается работа очень многих внутренних органов. Это может быть давление на сам орган, пережатие нервов, нарушение притока и оттока крови и лимфы.
— Что вы можете сказать о ношении корсета от сколиоза и поясов, помогающих держать осанку?
— Сейчас врачи часто выписывают рецепты на корсеты, которые нужно носить либо на поясе, либо на груди. Неприятная новость состоит в том, что многие доктора имеют определенный процент с продаж. При этом у корсетов есть три очень серьезных недостатка:

- Когда мы надеваем корсет, а надевается он туго, мы сжимаем мягкие ткани. И внутри тканей нарушается микроциркуляция сосудов.
- Корсет делает позвоночник малоподвижным за счет ограничения движения позвонков. На сеансе остеопат стремится расширить ваши возможности движения, сделать суставы более мобильными, улучшить трофику. Позвоночник снабжается микроэлементами только во время движения. Корсет, наоборот, усиливает блоки в позвоночнике, что приводит к усилению остеохондроза.
- Те мышцы, которые должны включаться в работу при движении, не могут этого сделать из-за корсета. В итоге мышцы слабеют и атрофируются.
Поэтому я считаю, что корсет не лечит позвоночник, а калечит его. Есть смысл назначать его при сильном смещении позвонков — больше, чем наполовину. Еще — при переломах позвонков из-за травмы или остеопороза.
Вы можете мне возразить, что есть рекомендация: после двухчасового ношения корсета нужно снять его и сделать гимнастику, которая спасет от застоев и мышечной атрофии. Но покажите мне хотя бы одного человека, который каждый раз после корсета будет делать гимнастику? А если и будет, то насколько правильно он будет ее делать? Корсет носить нежелательно, и это не только мое мнение, это мнение многих передовых экспертов. Гораздо эффективнее получать правильное лечение у остеопата и делать гимнастику.
— Расскажите подробнее о гимнастике, и можно ли самому составить для себя комплекс упражнений?

— К сожалению, и пациенты, и даже многие врачи относятся к лечебной гимнастике безответственно. Простой пример. Если во время лечения позвоночника всего с одной только грыжей мне нужно сделать какую-то манипуляцию, я должен знать пространственное расположение этой грыжи, ее размер. В зависимости от того, где находится грыжа – правосторонняя она или левосторонняя, передняя или задняя, — нужно подобрать одну правильную манипуляцию. Задача — не навредить. А в случае со сколиозом мы имеем целую дугу. Она может быть и правая, и левая, иметь несколько изгибов. Дуги сколиоза могут быть разными по высоте и включать в себя разные позвонки. В этом случае идет речь о разных мышцах, на которые нужно давать нагрузку. Просто задумайтесь, насколько точно должны быть подобраны упражнения при сколиозе, чтобы дугу уменьшить, а не увеличить. Возьмем боковые наклоны – они должны выполняться с правильным дыханием, с усилением на вдохе, на выдохе или на паузе. Это подбирается строго индивидуально. При сколиозе также могут подбираться определенные движения только в одну сторону. Важно помнить, что при выполнении неправильных упражнений мы можем усилить сколиоз.
— Как понять, что пора к врачу? Можно ли провести какую-то предварительную самодиагностику?

— Я уже говорил, что к хорошему врачу-остеопату надо ходить регулярно, хотя бы раз в год. И детей своих водить. Тогда многих проблем получится избежать. А что касается самодиагностики, есть несколько индикаторов, которые помогают заметить проблемы. Расскажу на примере детей. Поставьте ребенка спиной к себе. Посмотрите на плечи — они должны быть строго на одном уровне. Также на одном уровне должны быть нижние уголки лопаток, талия должна быть симметричной. Поставьте свои руки на уровне тазовых костей ребенка, прижав мягкие ткани и хорошенько нащупав кости. Так вы сможете заметить, есть ли наклон таза.
Если ваш ребенок делает уроки, сгорбившись или скрючившись, на замечания реагирует плохо и говорит, что ему так удобнее, знайте, ему и правда так удобнее. Но это не значит, что так и надо оставлять. Это значит, что начались изменения в работе мышечно-фасциальных цепей. И пока это не отразилось на состоянии позвоночника, нужно заняться осанкой ребенка. Причина может быть как в мышечном напряжении, так и в слабости определенных мышц.
Вот сидит ребенок и делает уроки, подойдите к нему сзади и погладьте по спине. Если выпирают лопатки, это знак — что-то не так. Особенно если есть разница – с одной стороны выпирает больше, чем с другой. В такой ситуации хорошо бы сделать рентген грудного отдела позвоночника в двух проекциях и прийти к специалисту.
В моей практике встречались родители, которые не замечали у ребенка очень кривую спину. Помню как-то раз я поставил ребенка перед собой, подвел родителей и показал третью степень сколиоза, на грани четвертой, с изменением ребер и реберным горбом. Родители очень удивились и спрашивают – откуда это у него, у него же нормально все было. И у ребенка тоже спрашивают – откуда это у тебя, еще вчера же нормально все было. Этот пример еще раз напоминает нам — регулярно водите ребенка к врачу. Родители не обязаны знать, как выглядит сколиоз, но они обязаны отвести ребенка к врачу, который знает.
Сколиоз у взрослых имеет примерно такие же индикаторы.
— В чем еще заключается профилактика сколиоза, кроме регулярного посещения врача?
— Нужно правильно сидеть и обращать внимание на положение таза, использовать правильный стул, соблюдать соотношение по высоте между столом и стулом. И нужно регулярно и правильно делать упражнения, которые вам будут рекомендовать специалисты.
Еще хочу рассказать о тех рекомендациях, которые устарели. Раньше для лечения и профилактики сколиоза рекомендовалось висеть на турнике, чтобы выпрямлять дугу сколиоза. Были проведены исследования, которые показали, что это неправда, и дуга сколиоза от этого только усиливается.
Позвонки между собой соединяются межпозвонковыми мышцами, которые расположены с двух сторон позвоночника, как скобки. Эти мышцы включаются в работу с помощью другого механизма. Они не управляются нами осознанно. Когда человек висит на турнике, он склонен расслаблять крупную мускулатуру. Но межпозвонковые мышцы в этот момент получают еще большую нагрузку и еще больше спазмируются. Они напрягаются, сокращаясь, и от этого дуга сколиоза только усиливается.
Поэтому на турнике может висеть только подготовленный человек, которому разрешил врач. И висеть нужно, не расслабляя мышцы спины, а держать, например, уголок – то есть поднять вперед ноги. Либо делать небольшие скручивания, когда таз идет в одну сторону, а плечи в другую.
Еще раньше рекомендовали спать на жестком, чуть ли не на мебельном щите. Сейчас хороший врач вам такое не посоветует. Сколиоз так не лечится, зато провоцируется развитие остеохондроза. При сколиозе нужно спать на матрасе средней жесткости. А при заболеваниях дисков — пролапс, протрузии, грыжи — только на мягком.
Будьте внимательны к пружинным матрасам. Пружина может деформироваться или развернуться. И если эта пружина будет давить в остистый отросток позвонка, она может остеопатически воздействовать на него и даже развернуть. Поэтому, выбирая пружинные матрасы, будьте внимательны, чтобы пружины были хорошо изолированы и не воздействовали напрямую на тело. Это не я придумал, эта информация была в одном из докладов на заседании Всемирной лиги профессиональных вертебрологов, которое проходило в Москве.
Еще до сих пор считалось, что при сколиозе хорошо помогает массаж и плавание. Массаж в целом полезен для самочувствия, а плавание хорошо подходит для общего укрепления организма. Но сколиоз они не лечат. У меня был опыт — лечил сборную команду России по плаванию, и у многих из них был сколиоз. Вряд ли можно упрекнуть этих ребят, что они мало плавали.
Своевременное лечение сколиоза необходимо для полноценной жизни ребенка и взрослого. Чтобы определить, есть у вас повод для беспокойства, приходите в клинику “Остеопатия+” на бесплатную консультацию. Она длится около 30 минут. Врач проведет визуальную диагностику и функциональные тесты. Он может посоветовать сделать рентген или МРТ позвоночника. Вы можете сделать эти снимки в любой клинике, в которой будет удобно.
Позвоночник выполняет несколько жизненно важных ролей, необходимых для нормальной жизнедеятельности человека. Он обеспечивает двигательную активность конечностей, защищает спинной мозг и выполняет опорную функцию.
Поэтому состояние позвоночника во многом определяет здоровье человека.
Йога для позвоночника и спины позволяет добиться отличных результатов в области растяжки и укрепления мышц, подтянуть мышечный каркас, восстановить двигательную активность, нарушенную заболеваниями и др.
Йога для позвоночника очень полезна. Специальные позы и положения, которые принимает человек с концентрацией на своих внутренних ощущениях, помогают не только держать мышцы в тонусе, но и бороться с рядом серьезных заболеваний позвоночника.
Польза йоги для спины
Выполнение комплекса упражнений йоги полезно не только для лечения заболеваний позвоночного столба. Йогатерапия — наилучшее профилактическое мероприятие для тех, кого беспокоит состояние спины и организма в целом. При правильном выполнении поз йоги можно добиться следующих результатов:
- снятие болевого синдрома в области позвоночника;
- исправление осанки, выпрямление позвоночного столба;
- стимулирование кровообращения в суставах, внутренних органах и пораженных областях спины;
- расслабление и укрепление спинных, шейных и других мышц;
- повышение эластичности связок и сухожилий;
- укрепление всех систем организма человека;
- устранение скованности позвоночника;
- уменьшение напряжения между позвонками и др.
Советуем прочитать: упражнения для укрепления мышц поясницы.
Йога — распространенное направление нетрадиционной медицины для лечения остеохондроза, грыжи, смещения позвонков и других заболеваний позвоночного столба.
Особенности йоги — концентрация внимания на себе и своем организме, укрепление и омоложение тела посредством выполнения определенных упражнений и поз. Йоги называют их асанами.
Важно! Перед тем как приступить к занятиям йогой, необходимо изучить главный элемент всех упражнений — полное дыхание. Оно возможно только при расправленной и свободной грудной клетке.

В основном болевые ощущения разной интенсивности в зоне спины возникают по причине травмирования нервных волокон спинного мозга.
Это случается в связи с изнашиванием дисков между близлежащими позвонками, когда в повседневной жизни человека недостаточно движения.
Связки с мышцами, участвующие в поддержании положения позвоночного столба, нуждаются в минимальных тренировках, а значит, каждому человеку хотя бы в качестве профилактики повреждений показаны занятия для позвоночника.
- В результате постоянных и правильных занятий можно получить не только здоровую спину, но и чувство расслабленности, облегчения, прилив сил и хорошее настроение.
- Кроме упражнений есть и продукты, полезные для суставов и позвоночника, о которых написано в соответствующей статье нашего портала.
Заниматься йогой можно в домашних условиях самостоятельно. Некоторые предпочитают ходить на групповые занятия в специализированные центры.
Рекомедуем изучить:
- Гимнастика для позвоночника по методике Норбекова
- Лечебная гимнастика для позвоночника: описание основных упражнений
Йога для спины противопоказана людям со следующими заболеваниями и состояниями:
- развитие злокачественных опухолей и новообразований;
- заболевания сердца и кровеносной системы;
- психические расстройства;
- тяжелое состояние пациента, когда любая двигательная активность приносит массу неприятных и болевых ощущений;
- инфекции и воспаления.
Прочитайте об упражнениях на доске Евминова в дополнение к данному материалу.
Также не рекомендуется заниматься йогой при лихорадке, переохлаждении или перегреве, обострении хронических заболеваний, после тяжелой работы, операции, еды, профессиональных тренировок и др.
Йога может стать отличным помощником в борьбе с заболеваниями позвоночника и суставов. Однако только правильное выполнение упражнений способно оказывать терапевтический эффект.
В дополнение рекомендуем:
- Делаем зарядку с пользой для позвоночника
- Чем полезны упражнения для укрепления мышц поясничного отдела позвоночника
Упражнения йоги можно условно разделить на некоторые группы в зависимости от направленности действия и эффекта занятий:
- при смещении позвоночных дисков;
- при искривлении позвоночника;
- для вытяжения спинных мышц и др.
Изучите упражнения при болях в спине и поясницы, чтобы самостоятельно справиться с недугом.
Йога и смещение позвонков
Существует множество поз и положений, правильное выполнение которых будет полезно при данной патологии. Ниже представлены самые эффективные из них:
- Пашимоттанасана. Сначала нужно принять исходную позицию — сесть на коврик, ноги выпрямить, пальцы ног направить внутрь, спину выпрямить, плечи опустить. Ладошки нужно опустить на пол так, чтобы пальцы смотрели вперед. Далее поднимают и вытягивают руки, захватывают подошвы. Нужно лечь на нижние конечности грудью с ровной спиной. Голову опускают на ноги в конце наклона. В таком положении нужно находиться несколько минут.
- Ардха шалабхасана. Нужно выпрямить ноги, лежа на спине, чтобы стопы были расположены рядом. Голова должна быть опущена, а руки опущены вдоль тела. После принятия исходной позиции руки вытягивают пред собой. На выдохе нужно вытянуть ноги назад и как можно выше поднять голову, грудь и руки. Упражнение выполняется за счет напряжения мышц спины и ягодиц. Все внимание концентрируется на поясничном отделе.
- Падангустасана. Принять исходное положение — стоя, конечности опущены вниз, ноги вместе. На вдохе руки поднимают вверх, и слегка расставляют ноги. На выдохе нужно сделать наклон вниз, схватив указательными пальцами большие пальцы ног. Далее делают прогиб позвоночника, поднимая голову вперед. Затем на выдохе опускают голову к коленям и стоят в таком положении 30 секунд.
Важно! Если данное упражнение с прямыми ногами делать затруднительно, можно слегка согнуть их в коленях.
Кроме вышеописанных поз облегчить состояние пациента со смещенными позвоночными дисками помогут асаны Уттанасана, Ардха шалабхасана, Уджайи, Супта вирасана, Матшиасана, Сету бандха сарвангасана и многие другие.
Есть огромное количество поз из йоги, которые будут полезны для пациентов с заболеваниями позвоночника — шейного и поясничного отделов. Вовсе необязательно выполнять все из вышеперечисленных. По данному вопросу целесообразнее проконсультироваться с йоготерапевтом.
Искривление позвоночного столба и йога
- Ардха матшиендрасана. Упражнение выполняется из положения сидя. Одну ногу сгибают так, чтобы пятка находилась под противоположным бедром как можно ближе к тазу. Другую ногу заводят за бедро и ставят на стопу. Положение таза остается неизменным, а корпус поворачивают в сторону бедра, под которым находится пятка. В такой позе рекомендуется находиться несколько минут. При постоянных тренировках можно пробовать заводить одну руку за спину и обхватывать лодыжку.
- Вакрасана. Нужно сесть на пол и выпрямить правую и левую ногу. Правую ногу подтягивают к телу, а колено — к груди. Стопу ноги ставят с левой стороны от левого бедра. Ягодицы прижимают вниз, а позвоночник вытягивают вверх. В такой позе нужно находиться полминуты, затем поменять ноги.
- Паривритта триконасана. Стопы разворачивают вправо, и также поворачивают туловище вместе с руками. Потом делают наклон с вытянутой правой рукой вверх, а другой рукой дотрагиваются до пола. Все внимание должно уделяться пояснице. В таком положении нужно пробыть не менее 20 секунд.
Упражнения для вытяжения спинных мышц
- Марджариасана. Исходное положение — стоя на четвереньках. На выдохе голову опускают вниз и выгибают спину. Затем голова запрокидывается наверх, а спина вытягивается в противоположную сторону.
Интересно! Марджариасана в народе называется позой потягивающейся кошки.
- Паванмуктасана. Нужно лечь на спину и подтянуть одно колено к голове, другая нога — прямая. В таком положении нужно остаться на одну минуту. После расслабления ноги меняют.
- Апанасана. Нужно лечь на спину и прижать колени к груди, обхватив ноги за голени. Копчик максимально прижимают вниз и фиксируют положение на несколько минут.
Важно! Перерывы между упражнениями должны составлять не менее 20 секунд.
Перед занятием йогой для позвоночника пациентам с проблемами в шейном, грудном или пояснично-крестцовом отделах спины рекомендуется проконсультироваться с лечащим врачом на предмет пользы и вреда упражнений.
Йога для укрепления мышц спины, позвоночника, суставов и предупреждения рецидивов и прогрессирования заболеваний должна выполняться по определенным правилам. Только тогда можно рассчитывать на успех занятий. Если выполнение упражнений доставляет боль и дискомфорт, то от них стоит отказаться.
Смещение поясничных позвонков: как лечить, симптомы, упражнения
Если Вы стали замечать, что в позвоночнике появились боли, одной из причин может быть смещение позвонков. Запущенное состояние опасно для здоровья.
- Ощущаете резкие боли или прострелы в пояснице?
- Постоянный дискомфорт при малейшей нагрузке?
- Мучает сильная боль в позвоночнике, которая отдает в ноги?
- Не можете выполнять повседневные дела как раньше?
- Ощущаете дискомфорт во время ходьбы?
Когда произошло смещение позвонков поясничного отдела, важно вовремя обнаружить причины и приступить к лечению.
Об этом мы подробно расскажем в нашей статье. Заболевание достаточно серьезное и может принести значимый вред здоровью. Стоит уделить 5 минут времени и узнать, как избавиться от боли и быть здоровым.
Что такое смещение поясничных позвонков?
Спондилолистез – патологические изменения позвоночного столба, которые характеризуются смещением одного позвонка относительно других. Это может сопровождаться отклонением от оси и другими патологическими явлениями.
Чаще всего заболевание проявляется у пациентов средних лет, после определенного возраста. Сместившийся позвонок раздражает корешки нерва, провоцирует появление сильных болей в позвоночнике.
- Как результат, теряется способность нормально двигаться.
- Внимание!
- Если вовремя не пройти курс терапии, человек может стать инвалидом.
Как распознать недуг и избежать негативных последствий? Для этого следует знать симптомы болезни.
Смещение поясничных позвонков: симптомы заболевания
Симптомы, характерные для данной патологии, будут зависеть от многих факторов. Обращают внимание на место смещения позвоночника, в котором имеются патологические нарушения. Важно учитывать и степень такого смещения.
Защемляется окончание нерва, это приводит к проявлению основной симптоматики.
- Отека;
- Ноющей или острой боли;
- Воспалительного процесса.
Последствия таких изменений негативно влияют на качество и продолжительность жизни человека. Может нарушаться иннервация внутренних органов. Это приводит к развитию патологических нарушений в мочеполовой системе, органах пищеварения. Симптомы зависят от степени нарушения.
Выделяют следующие признаки:
- Острые прострелы в пояснице;
- Боли в зоне седалищного нерва;
- Ощущения боли в нижнем отделе позвоночника;
- Вынужденное положение или скованность в движениях;
- Спазмы мышц нижних конечностей.
Не все симптомы проявляются сразу. Многие из них способны появится только спустя несколько лет.
Степени развития спондилолистеза
Первая
Боли появляются периодически и усиливаются после выполнения какой-либо физической нагрузки.
Вторая
Характеризуется скованностью движений и постоянными болями в позвоночнике.
Третья и четвертая стадия
Отмечается нарушения со стороны кишечника, желчного пузыря. Походка нарушена. Можно заметить шарканье ногами или хромоту.
Способствует появлению таких патологических нарушений в организме больного ряд причин.
Причины смещения поясничных позвонков
Рассмотрим, что сможет послужить предпосылкой появления спондилолистеза.
Почему смещаются позвонки и болит поясница?
Самой распространенной причиной являются чрезмерные физические нагрузки. Проблемы чаще всего выявляют у спортсменов. В результате растяжений и нагрузок нарушается структура позвоночника. Спортсмены страдают от постоянных ушибов, ударов, падений и вывихов. Это ведет к смещению позвонков. Наиболее травматичные, это игровые виды спорта, тяжелая атлетика.
Причиной могут послужить возрастные изменения межпозвоночных дисков. С годами происходит истончение и смещение межпозвоночного хряща.
Ежедневная статическая нагрузка на позвоночный столб тоже влияет на изменение расположения и смешение позвонков.
Одной из причин является оперативное вмешательство на спинном мозге и ослабление мышц спины.
У человека имеется 5 поясничных позвонков. Наиболее часто отмечают смещение 3 и 4 поясничных позвонков. Отсутствие своевременного лечения приводит к сильным болям в позвоночнике.
Смещение поясничных позвонков: диагностика
Очень важно вовремя обнаружить проблему и приступить к её лечению. Первым делом следует посетить врача.
Какой врач занимается лечением спондилолистеза?
Диагностикой и лечением заболевания обычно занимается невролог. При необходимости, он направит к ортопеду или мануальному терапевту. Поставить точный диагноз можно на основании симптоматических признаков и данных исследования. Специалист собирает анамнез и уточняет жалобы больного.
- Интенсивность болей и характерные симптомы;
- Место расположения патологии;
- Степень повреждения и смещения;
- Длительность болей в позвоночнике.
- Помните!
- Во время опроса, следует честно отвечать на вопросы врача.
- Обычно специалист проводит ощупывание позвоночника и конечностей. Проводит
визуальный осмотр, выявляет отклонение позвоночника от оси. Врач может попросить сделать различные движения. Такой тест позволит определить место расположения патологии.
Обязательно проводят инструментальные исследования.
Диагностика включает в себя:
- Рентгенографию в нескольких проекциях;
- Магнитно-резонансную томографию (МРТ);
- Компьютерную томографию (КТ).
По снимку врач сможет поставить достоверный диагноз. Только после полного обследования, следует приступать к лечению. Классический курс терапии назначается специалистом, при этом обязательно учитывается особенность организма больного и степени нарушения.
Последствия и осложнения смещения поясничных позвонков
Запущенная патология, позднее обращение к специалисту, все это становится причиной серьезных осложнений. Угрозой для здоровья может стать неправильно назначенный курс терапии.
Чем опасно невнимательное отношение к своему здоровью?
К возможным осложнениям относят:
- Параличи и парезы нижних конечностей;
- Снижение или отсутствие чувствительности в ногах и спине;
- Невозможность контролировать выведение мочи из организма и дефекацию;
- Постепенное деформирование позвоночного столба;
- Формирование хронического болевого синдрома;
- Переломы отростков;
- Образование протрузии, грыжи.
Хронизация патологии приводит к тому, что прием препаратов становится не эффективным.
Стоит отметить, что обращение к врачу и соблюдение всех рекомендаций не гарантирует благоприятный исход. Важно постоянно уделять время для занятий гимнастикой, следить за правильной осанкой. В этом случае можно избежать осложнений.
Узнать, как вылечить смещение позвонков поясничного отдела можно на следующем видео:
Смещение позвонков поясничного отдела: профилактика
Для сохранения здоровья важно выполнять меры профилактики. Они способствуют предупреждению развития заболевания и смещения.
Важно всегда держать ровно осанку. Рабочее место должно быть правильно организовано. За столом следует сидеть прямо, не склоняться вперед. Не рекомендуется находиться длительное время в одном положении.
Избегайте длительного стоячего положения. В том случае, когда необходимо долго стоять, смена положения тела должна происходить через каждые 10 минут. Рекомендуется работать на ортопедическом стуле или стоя на коленках. Это поможет снизить нагрузку на позвоночник.
Для правильного положения тела во время сна, стоит приобрести ортопедический матрас. При этом кровать не должна быть слишком мягкой.
Полезно заниматься физическими упражнениями. Дозированная нагрузка поможет укрепить мышечный каркас спины. Если есть искривление, врач может назначить носить корсет.
Смещение поясничных позвонков: как лечить?
Выделяют два основных метода. Это консервативное и оперативное лечение.
Первый вид включает проведение гимнастики, прием лекарственных препаратов и различные физические упражнения.
Проведение операций обеспечивает одномоментное восстановление смещения двух позвонков.
Важно!Любое оперативное вмешательство на позвоночнике имеет свои последствия. Даже после успешной операции проводят длительный восстановительный период.
- Как вправлять смещенный поясничный позвонок вы можете посмотреть на видео:
- Все методы направлены на реабилитацию и снятие болевого синдрома у пациента.
- Следует отметить!
- Методику лечения смещения позвоночника подбирает только лечащий врач по результатам обследования.
При нарушениях третьей степени, рекомендуется проведение оперативного вмешательства. В остальных случаях можно обойтись консервативным лечением.
Массаж
Выполняется только специалистом. Для лучшего эффекта рекомендуется пройти курс, который будет занимать несколько сеансов. Курсовой массаж снимает спазмирование мышц и боли в спине, восстанавливает кровоток и укрепляет спинные мышцы.
Гимнастика
Является одной из частей комплексного лечения. ЛФК позволяет укрепить «корсет из мышц». Упражнения должны выполняться с особой осторожностью, без резких движений. Для укрепления спины полезна зарядка и занятие йогой.
Все комплексы упражнений составляются специалистом по результатам оценки степени смещения, тяжести патологии и физических возможностей пациента. Выполнять те или иные комплексы стоит при отсутствии болевого синдрома.
Когда техника вызывает боль, нужно внести коррективы. Посоветуйтесь с инструктором ЛФК, если упражнение вызывает сомнение.
Ознакомится с техникой выполнения ЛФК, Вы можете на этом видео:
Тренажер Древмасс
- Эффективно лечить боль в позвоночнике можно за 5 — 10 минут в день.
- Для этого применяют специальный тренажер – Древмасс.
- Тракция – вытяжение позвоночника;
- Формирование мышечного корсета;
- Улучшение кровоснабжения.
Заниматься можно в домашних условиях.
Регулярные занятия помогут избавиться от болей в спине. Массажер удобен в использовании, подходит как взрослым, так и детям.
Это отличное средство при хронической боли, подходит для реабилитации при травмах спины. Древмасс апробирован ведущими специалистами и рекомендован для регулярного применения.
- Появились сомнения?
- Сделайте заказ, прямо сейчас и приступайте к занятиям.
- Просто заполните форму на сайте.
- Берегите свое здоровье!
- Ваша команда Drevmass
Что делать при смещении позвонков: лечение, гимнастика
Смещение позвонков – серьезная проблема, доставляющая дискомфорт, боль, головокружения, но как правильно лечить эту патологию, знает только врач-ортопед. При онемении конечностей, парестезиях, потемнении в глазах необходимо сделать МРТ или КТ-снимок соответствующего отдела.
Симптомы и причины смещения позвонков
Спондилолистез сопровождается следующими симптомами, при которых необходимо явиться к врачу:
- Головная боль, устойчивая к анальгетическим препаратам.
- Расплывчатое зрение.
- Проблемы со слухом.
- Боли в пояснице.
- Ограничение движений.
При смещении шейных позвонков страдает кровообращение головного мозга, иннервация рук. При проблемах в поясничном отделе наблюдается онемение нижних конечностей, иногда снижение сухожильных рефлексов (коленного).
Основные причины спондилолистеза:
- Чрезмерная механическая нагрузка на позвоночник.
- Опухоли.
- Остеохондроз.
- Воспалительные, дегенеративные заболевания суставов позвоночника, болезнь Бехтерева.
Узнайте про причины спондилоартроза поясничного отдела, симптомы и лечение болезни.
Читайте про спанделиоз позвоночного столба: причины и лечение.
Основные методы лечения
Есть несколько методов лечения смещения позвонков:
- Ношение специального ортопедического корсета или поясничного пояса для поддержки позвоночника.
- Применение медикаментов для устранения отечности, воспаления, болевого синдрома.
- Лечебная физкультура.
- Массаж, мануальная терапия.
- Народная медицина.
- Санаторно-курортное лечение.
- Хирургическая операция при смещении позвонков.
Корсет
Для улучшения состояния больного назначают ортопедические корсеты: воротник Шанца для шейного отдела, пояс для поясничного и грудного отдела. Эти приспособления снижают нагрузку на осевой скелет, уменьшают болевой синдром, позволяют вести более активный образ жизни.
Существует несколько видов такого воротника:
- Жесткий.
- Надувной.
- Мягкий с надувными вставками.
Жесткий воротник сделан из металла либо пластика. Позволяет жестко фиксировать проблемный отдел позвоночника для снижения выраженности болевого синдрома. Однако ограничивает подвижность существенно. Надувной воротник обеспечивает нормальное кровообращение шеи и головы, распределяет тяжесть равномерно.
Лекарственные препараты
Основной симптом – боль. Для ее купирования применяют ненаркотические анальгетики: Кеторолак в уколах или таблетках, Анальгин. Они также снижают интенсивность реактивного воспаления. Продаются без рецепта. Лучше всего действуют комбинированные препараты (Пенталгин).
Применяются компрессы с гидрокортизоном (ампула), новокаином (30 мл), разбавленным вдвое димексидом (50 мл). Последний способствует проникновению других компонентов под кожу. Примочки оказывают противовоспалительный, обезболивающий эффект. Время действия полчаса. Курс 10 дней.
Для устранения отека спинного мозга при спондилолистезе применяют диуретические препараты (Фуросемид), йодид калия, Аспаркам.
Необходимо избегать при этом обезвоживания, нарушений водно-электролитного обмена.
Препараты калия, магния (Аспаркам, Панангин) расслабляют мышечные зажимы, которые ухудшают кровообращение и вызывают боль. Для более сильного эффекта применяют миорелаксанты: Мидокалм, Сирдалуд.
Нестероидные противовоспалительные средства (Диклофенак, Ибупрофен, Индометацин в свечах, инъекциях, мазях, гелях) облегчают болевой синдром, препятствуют нарастанию отечности.
Однако их частое применение может приводить к появлению эрозий в желудке, двенадцатиперстной кишке. Наиболее предпочтительны для продолжительного приема селективные ингибиторы Целекоксиб, Мелоксикам.
Наружно применяется гель Троксевазин, Наятокс для снижения отечности, купирования болезненности.
Хирургическое вмешательство
Если не помогли мануальная терапия, медикаментозное лечение, прибегают к операции. Производят репозицию и фиксацию смещенных позвонков специальными имплантами, сделанными из металла. После вмешательства необходима реабилитация в течение 2 месяцев.
После операции возможны осложнения: затруднение мочеиспускания, тромбозы конечностей, двигательные нарушения, дисфункция кишечника (паралитическая непроходимость). Это следствие поражения нервов спинномозговых корешков.
В большинстве случаев после хирургии ограничивается подвижность позвоночника, так как металлическая пластинка прочно фиксирует осевой скелет. При спондилолистезе запрещены подъемы тяжестей, сильные нагрузки на позвоночник при беге, других видах спорта.
Все про спондилит поясничного отдела позвоночника: причины, симптомы, лечение.
- Узнайте про стеноз позвоночника: причины, симптомы, диагностика, лечение.
- Читайте, как проявляется остеопения поясничного отдела позвоночника: причины, симптомы, лечение.
Методы физиотерапии и народная медицина при смещении позвонков
Что делать при смещении позвонков поясничного отдела, смотрите в видео, где представлены упражнения. Самостоятельные занятия чреваты риском усугубления проблем, усилением болей.
Поэтому ЛФК-упражнения при смещении позвонков необходимо выполнять при инструкторе по назначению врача-ортопеда. Как правило, доктор отправляет на групповые занятия.
Лечение смещения поясничных позвонков гимнастикой направлено на формирование прочного мышечного корсета, поддерживающего больной позвоночник.
Перед тем как вправлять смещение позвонков поясничного отдела, необходимо пройти обследование и обратиться к лицензированному специалисту по мануальной терапии и остеопатии. Самостоятельно делать это небезопасно, так как можно существенно усугубить ситуацию. Массажист также должен иметь лицензию и медицинское образование, навыки обращения с пациентом при спондилолистезе.
Проводится вытяжка позвоночника в воде или при помощи специальных механизмов. После вправления необходима фиксация поврежденного отдела предназначенным для этого ортопедическим поясом или корсетом. При успешно проведенном лечении исчезает болевой синдром, двигательные расстройства, онемения, нарушения мозгового кровообращения при проблемах в шейном отделе.
Для уменьшения болезненности шеи, спины используют солевые, грязевые, скипидарные ванны, тепло-, гидро-, светолечение. Применяют парафиновые обертывания.
Народная медицина
Для компрессов применяются следующие настои:
- 30 г измельченных в кофемолке плодов каштана тщательно смешать с 50 г меда, оставить на 3 дня. Перед употреблением необходимо взболтать. Способствует устранению воспалительного отека, ослаблению болей.
- Смешать мед с тертой сырой картошкой. Держать теплый компресс несколько часов можно во время сна. После смыть.
- Можно использовать порошок горчицы, тертый хрен или перцовый пластырь.
- Камфорный спирт применяется для растирок. Улучшает кровообращение, способствует снятию спазмов мышц.
Смещение позвонков – сложная проблема, которая приводит к дисфункции органов вследствие сдавления нервов (корешковый синдром). Предпочтительно консервативное лечение, так как операция несет в себе значительные риски, являясь резервным методом.
Упражнения при смещении позвонков поясничного отдела: противопоказания
Упражнения при смещении позвонков поясничного отдела являются одним из важных компонентов лечения патологии. Лечебная физкультура поможет держать мышцы в тонусе, что в свою очередь будет стабилизировать состояние позвоночного столба.
Одними упражнениями ограничиваться не стоит, они будут идти в виде дополнения к медикаментозной терапии. Всегда учитывается стадия болезни и возрастная категория пациента.
Прежде чем определиться с комплексом упражнений, нужно обследоваться.
Противопоказания
Лечебная физкультура при смещении позвонков поясничного отдела противопоказана в тот момент, когда заболевание обострилось или стадия подострая. Если имеет место нестойкая ремиссия, ЛФК также нецелесообразна.
Лечебные упражнения
Какие упражнения надо делать при смещении позвоночника? Этот момент должен определить лечащий врач. Специалист обязан подобрать комплекс, учитывая индивидуальные особенности пациента, стадию и др.
Упражнения, которые входят в ЛФК при смещении позвонков поясничного отдела, направлены на расслабление, укрепление мускулатуры спины и живота. Их целесообразно делать не только во время лечения, но и после для профилактики. Так можно избежать повторных обострений.
Если делать их систематически, то:
- уменьшится болезненность;
- человек сможет дольше находиться в каком-то определенном положении;
- уйдет сдавленность нервных позвоночных корешков.
При систематическом выполнении ЛФК и выполнении всех рекомендаций врача можно рассчитывать на быстрое восстановление и возвращению к привычной жизни.
Приведем пример трех упражнений, которые помогут восстановиться.
- Первое упражнение поможет укрепить мускулатуру спины.
Больной должен принять положение на четвереньках. В медленном темпе поднимается прямая нога и так ее нужно держать около 5-7 секунд. После это же делаем с другой конечностью. Повторений должно быть не менее пяти раз. С каждым днем количество подъемов должно увеличиваться, но не более 10-15 раз. Чрезмерные перегрузки могут дать обратный эффект и состояние только ухудшится.
- Следующее упражнение идет на растяжение.
Изначально больной укладывается на живот. Руки вверх, голова слегка поднимается. Нужно попеременно производить подъемы руки и ноги. Если поднимается правая рука, вместе с ней это же делает левая нога. Потом наоборот. Можно сделать одновременное поднятие рук и ног. Все выполняется не спеша. Повторов всего десять.
- Третье упражнение поспособствует укреплению мускулатуры живота. Оно разрешено уже тогда, когда боли отошли.
Такого рода упражнения создадут мышечный корсет. Последний в свою очередь будет держать позвоночник. Важно при выполнении придерживаться выбранной позы, тело перемещать нельзя.
Лягте на спину, одна и вторая рука находятся у туловища. Усложненный вариант (рассчитан для последующих занятий) – руки за головой. Производим подъем согнутых ног. Должен быть угол 90 градусов. Параллельно с этим следует оторвать голову от пола и вытянуть насколько это возможно. Замереть на 3-5 секунд. Придерживаемся 5-7 повторов.
Зарядка при смещении позвонков поясничного отдела может состоять и из других упражнений. Самостоятельно выбирать их не рекомендуется. Следует проконсультироваться со специалистом.
Помните! Сильные наклоны и быстрые повороты могут стать причиной возобновления болей и сильного смещения дисков.
Каким спортом и упражнениями нельзя заниматься?
Что можно делать при смещении позвонков поясничного отдела? Если диагноз – спондилолистез, то нельзя нагружать спину. Можно делать те упражнения, которые прописал врач.
Запрещено наклоняться больше, чем на 20 градусов, так как такой маневр приведет к еще большему смещению и чрезмерному растяжению мышечных волокон. Если нужно что-либо поднять, важно следить за тем, чтобы спина была ровной.
Противопоказаны сильные прогибы назад, скручивания.
Следует отказаться от:
- тяжелой атлетики (пауэрлифтинга, бодибилдинга, поднятия штанги и пр.);
- гимнастики;
- борьбы, бокса, каратэ и т.п.
Ограничить себя следует от любых чрезмерных физических нагрузок.
Если упражнения, которые порекомендовал врач, приносят дискомфорт, резкую боль, то нужно прекратить их выполнение. В таком случае нужна немедленная консультация медработника-инструктора, может, вы просто его неправильно выполняете. Если дело не в этом, то выбранный комплекс должен быть пересмотрен лечащим врачом.
Вывод
ЛФК – это не просто зарядка, которую можно делать без инструктора. Упражнения при смещении позвонков на первом этапе должны контролироваться узким специалистом. Любое неверное движение и боль возобновиться, а в худшем случае усилится вдвое. Важен медленный темп и допустимые повороты или подъемы. Перед тем, как начинать лечение, нужно досконально обследоваться.
Упражнении лечебной гимнастики и ЛФК при смещении позвонков поясничного отдела
Спондилолистез – патология, представляющая горизонтальное сдвижение позвонков. Преимущественное место распространения – поясничная зона. Иногда патология встречается в области шеи. Гимнастика при смещении позвонков поясничного отдела восстанавливает правильное расположение нарушенных сегментов, стабилизирует кровообращение, устраняет боль.
Методы лечения
Заболевание выявляют различными инструментами: комплексным обследованием, рентгеном, магнитно-резонансной томографией, компьютерной диагностикой. Терапевтическую программу составляют:
- лечение медикаментами – короткий курс нестероидных препаратов;
- физиотерапевтические процедуры – устраняют воспаление нервов, стимулируют мышцы;
- ортопедическая коррекция – использование индивидуального корсета (корсет одевать нежелательно, так как он приводит к снижению мышечного тонуса);
- упражнения лечебной гимнастики;
- прогрессирующее заболевание не исключает хирургического вмешательства, хотя делать операцию нежелательно, если есть шанс лечения с помощью упражнений.
Гимнастика при спондилолистезе поясничного отдела позвоночника – это лечебный комплекс упражнений для формирования развитого мышечного корсета.
Комплекс лечебной гимнастики составляют индивидуально с учетом причин, тяжести заболевания, возраста пациента.
Главный принцип упражнений основан на реставрации кровоснабжения в поврежденном отделе позвоночника. Польза гимнастики при спондилолистезе:
- Разгрузка мышц. Способствует устранению боли, ослаблению симптомов воспаления.
- Восстановление кровоснабжения. Происходит стимулирование микроциркуляции крови, улучшается отток крови, улучшаются обменные процессы в организме.
- Купирование боли. Регулярные упражнения устраняют болевой синдром при спондилолистезе поясничного отдела позвоночника.
Рекомендации
Лечебные упражнения – дополнительное средство терапии. Они оказывает неоценимое положительное влияние на позвоночный столб. Показанием для применения гимнастики при смещении позвонков поясничного отдела является, прежде всего, диагностирование заболевания.
ЛФК проводят в любом возрасте. Особенно лечебная физкультура эффективна как мера профилактики при смещении позвонков поясничного, грудного отделов. Физическая нагрузка укрепляет не только мышцы, позвоночник, но и весь организм человека.
Правила проведения тренировок:
- движения выполняют медленно, плавно – запрещены резкие повороты, наклоны, вращения;
- начинают комплекс зарядки с разминки, заканчивают расслабляющим массажем;
- при появлении жгучей боли в позвоночнике лечебную гимнастику прекращают.
Часто комплексы ЛФК проводятся в медицинских учреждениях. Они бывают коллективными и индивидуальными. Занимается организацией такой инструктор по лечебной физкультуры или лечащий врач.
Упражнения при начальной форме заболевания
В начальной стадии спондилолистеза делают следующие несложные упражнения ЛФК при смещении позвонков поясничного отдела:
- Самовытяжение позвоночника – лечь на спину. Руки поднять вверх. Живот втянуть в себя. Потянуться головой и стопами в противоположные стороны, сохраняя спину ровной.
- Сокращение мускулатуры – лежа на спине, руки вытянуть вдоль тела. Сжать пальцы в кулак. Максимально напрягать мышцы ног, пресса и спины на протяжении 15 секунд.
- Перекат – согнуть правую ногу. На выдохе перегнуть ногу через туловище, пытаясь достать пола. Противоположной рукой нужно придерживать колено, скручиваемся в поясничном отделе. На вдохе вернуться в исходное положение. Скручивание происходит за счет рычага «колено – рука», мышцы спины находятся в расслабленном состоянии. Упражнение повторить 10 раз. То же самое проделать с левой ногой.
- Перевалка – упражнение выполняют лежа на животе. Приподнять верхнюю часть туловища. Переваливаясь с одного бока на другой, плавно скользить ладонями по бедрам, поочередно дотягиваться до подколенной ямки. Повторить упражнение 20 раз с постепенным наращиванием амплитуды движения.
- Лежа на животе, руками отжаться от пола. Прогнуться в спине. Поворачиваясь вправо, смотреть на левую пятку. Затем сделать упражнение в противоположную сторону. Повороты совершать всем корпусом, максимально при этом опустив плечи. Повторить 20 раз.
- Лечь на живот, руки завести за голову, локти развести, стопы зафиксировать. На вдохе приподнять верхнюю часть туловища. Прогнуться назад максимально вверх. Опуститься вниз на выдохе. Повторить 20 раз.
- Качели – в положении лежа на животе положить кисти рук под бедра ладонями кверху. Поочередно поднимая верхнюю, нижнюю части туловища, раскачиваться на руках лодочкой. Повторить 10 раз. Выполняя упражнение, нужно соотносить нагрузку с физическими возможностями.
- Лежа на спине, руки положить вдоль туловища ладонями вниз. Прямые ноги поднять под углом 200. Вращать ими по часовой стрелке, мысленно рисуя эллипс. Через 10 раз повторить движение в противоположную сторону.
Упражнения для растяжки позвоночника
Упражнения выполняют лежа на спине. Используют гимнастический мат. Приведенные упражнения являются наиболее безопасными. Эти упражнения предназначены для поясничного отдела, однако их можно делать как дополнительные при смещении позвонков грудного отдела (нужно обязательно посоветоваться с доктором).
- Пальцы ног натянуть на себя. Руки сцепить за головой. Плавно вытянуться всем телом вперед. Сохранить позу на 10 секунд. После короткой паузы трижды повторить.
- Руки вытянуть вдоль тела. Мышцы спины максимально напрячь на 10 секунд. Обхватить колено, плавно прижать его к груди. Повторять по 3 раза на каждую ногу.
- Руками обхватить колени. В течение 60 секунд выполнять маятниковые покачивания.
Утреннюю гимнастику заканчивают контрастным душем (сперва горячая вода, потом, на короткий промежуток времени — холодная вода). После первой недели ежедневных занятий в позвоночнике начинают происходить позитивные изменения.
Упражнения для мышц спины при смещении позвонков
Главная — Статьи — Упражнения для мышц спины при смещении позвонков
Смещение позвонков может протекать по-разному. Одни вообще не ощущают боль, другие больные жалуются на резкую боль.
Специалисты называют смещением чрезмерноую подвижность дисков позвоночника. Чаще всего смещение можно заметить при медосмотре или из-за сильной боли в одной из областей позвоночника.
В настоящее время смещение позвонков лечат специально разработанными упражнения. С тяжелых и запущенных случаях приходится обращаться к хирургическому вмешательству, до чего лучше не доводить.
Правила для укрепления и обновления позвоночника
- физические упражнения не должны вызывать боль;
- упражнения обязательно выполнять медленно, без рывков;
- все упражнения не должны вызывать чрезмерных усилий на уровне суставов.
Следует придерживаться такой последовательности:
- Разминка.
- Упражнения для разтяжки позвоночника.
- Укрепление позвоночника (не вызывающие боль).
- Установка осанки. Благоприятное влияние на позвоночник посредством растяжки).
Упражнения для растяжки позвоночника
- Согните одно колено и сядьте на ягодицы. Прижмите живот к колену и лбом коснитесь пола. Руки протяните вперед перед собой и положите на пол. Расслабьтесь на пару минут, повторите 5-7 раз. В спине появятся приятные ощущения.
Упражнения для укрепления позвоночника
Все упражнения необходимо совмещать с правильным дыханием носом. Желательно делать упражнения в утягивающем корсете. Это ускорит процесс реабилитации. В результате упражнений позвонки раздвигаются и устанавливаются в свои естественные положения. Упражнения стимулируют наращивание хрящей. Вы можете полностью обновить и омолодить свой позвоночник не зависимо от вашего возраста.
Варианты омоложения позвоночника:
- «Паровозик». Расположите руки по швам. Плечи постепенно, но не спеша выполняйте круговые движения. Дышите ровно и спокойно.
- Наклоны в стороны. Начальное положение стоя. Руки прижмите к туловищу. Делайте наклоны. При наклонах руки перемещаются вдоль тела, но не отрываются. Выполняйте по 10 раз в каждую сторону. При наклоне- выдох. При выравнивании — вдох.
- Скручивание. Спина, кроме верхнего грудного отдела, остается неподвижной. Руки на плечах. Поворачиваем корпус вправо и влево. Таз остается неподвижным.
Тренируем мышцы спины
Этот комплекс оздоровительных упражнений направлен на тренировку мышц шеи и спины, образуя «корсет» для позвоночника. Но необходимо помнить, что желаемый эффект от упражнений, когда его выполняют минимум 10 секунд, повторяя хотя бы 3-4 раза.
Оглавление
- 1Причины
- 2Виды
- 3Степени грудного сколиоза и симптомы
- 4Диагностика
- 5Лечение сколиоза грудного отдела позвоночника
Грудной сколиоз, а правильнее сказать, сколиоз грудного отдела позвоночника представляет собой стойкую деформацию позвоночного столба, сопровождающуюся его искривлением на уровне грудного отдела и ротацией позвонков вокруг своей вертикальной оси. Это наиболее часто встречающийся вид сколиотической болезни. При этом впервые он в основном диагностируется еще в детском или подростковом возрасте, когда происходят резкие скачки роста.

Причины
В норме в грудном отделе позвоночника наблюдается незначительный физиологический изгиб – кифоз. Кривизна дуги у здорового человека направлена строго кзади. Она, как и 3 других физиологических изгиба, необходима для повышения способности позвоночного столба переносить приходящиеся на него нагрузки, улучшения его амортизирующих и динамических свойств.
Но в результате действия тех или иных факторов, точное происхождение которых в 80% случаев не удается установить, происходит смещение позвонков из анатомически правильного положения в ту или иную сторону и их разворот (ротация). Сегодня существует несколько теорий, пытающихся объяснить природу этого явления (генетическая, эндокринная и нейромышечная), но исчерпывающих подтверждений ни одна из них пока не имеет.

Замечено, что чаще всего сколиоз развивается у тех, чьи близкие родственники имели аналогичные патологии опорно-двигательного аппарата. Также к числу предрасполагающих факторов относят:
- аномалии развития позвоночника разного характера;
- врожденная слабость мышечно-связочного аппарата, патологии соединительной ткани;
- диспластические изменения в позвонках, спинном мозге, межпозвонковых дисках, провоцирующие нарушение развития позвоночного столба;
- травмы;
- операции на позвоночнике и грудной клетке;
- рахит, туберкулез, остеопороз;
- воспалительные заболевания спинного мозга;
- деформация, укорочение одной из нижних конечностей;
- опухоли позвоночника различного типа;
- склонность сутулиться, сидячий образ жизни;
- неравномерные нагрузки на спину и плечевой пояс.
Превалирование грудного сколиоза над другими видами, в частности поясничным, обусловлено тем, что грудной отдел позвоночника является самым длинным. Он образован 12-ю позвонками и в силу особенностей строения больше подвержен искривлению.
Виды
Сколиоз грудного отдела не всегда изолированный. Нередко деформация затрагивает и соседние отделы позвоночника: шейный и поясничный. В результате могут диагностироваться шейно-грудной и грудопоясничный сколиозы. При этом образование одной дуги (С-образный сколиоз) склонно активизировать компенсаторные механизмы, направленные на уравновешивание тела, что приводит к формированию второй дуги. В таком случае уже будет наблюдаться S-образный сколиоз, при котором одна дуга будет основной, а другая – компенсаторной. Крайне редко диагностируется Z-образный сколиоз, при котором наблюдается 3 и более дуг.
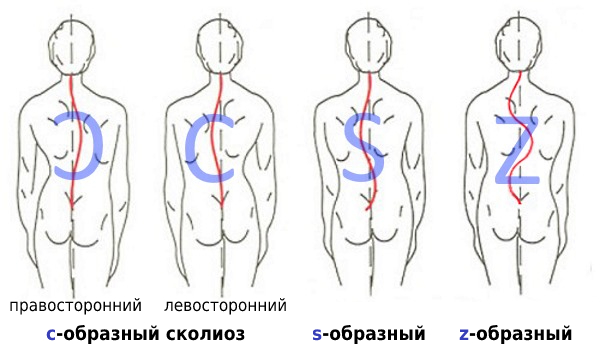
На основании причин развития выделяют следующие виды сколиоза:
- врожденный;
- нейромышечный;
- диспластический;
- вторичный;
- идиопатический.
Но поскольку точно установить причину развития деформации позвоночника более чем в 80% случаев не удается, у подавляющего большинства пациентов диагностируется именно идиопатическая форма.
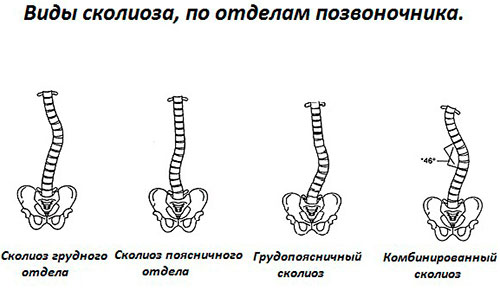
Степени грудного сколиоза и симптомы
Различают 4 степени грудного сколиоза, среди которых 1-я считается самой легкой. Тяжесть патологии определят на основании рентгеновских снимков, на которых выполняют определенные геометрические построения и точно определяют угол кривизны сколиотической дуги.
- 1 степень – угол составляет до 10°;
- 2 степень – величина угла находится в диапазоне 11—25°;
- 3 степень – угол кривизны 25—50°;
- 4 степень – угол искривления превышает 50°.

Степень сколиоза, как и уровень образования дуги, определяют и характер возникающих симптомов. При патологии 1-й степени зачастую любые нарушения самочувствия отсутствуют, хотя при внимательном осмотре уже можно заметить первые признаки искривления позвоночника:
- незначительную разницу в уровне расположения плеч;
- слабо выраженное выпячивание мышц в области выпуклой части дуги;
- уменьшение выраженности треугольника талии с одной стороны и его углубление с противоположной;
- опущение головы вперед и сутулость;
- отставание лопаток от грудной клетки.
В дальнейшем по мере прогрессирования деформации эти проявления усугубляются, а изменения становятся заметными даже при непрофессиональном осмотре. Обращает на себя внимание асимметрия контуров шеи, более выраженное выпячивание мышечного валика, формирование реберного горба. Это уже может сопровождаться возникновением болей в спине, которые по мере прогрессирования патологии только усугубляются, постепенно лишая больного возможности подолгу стоять, ходить, сидеть и вести нормальный образ жизни.
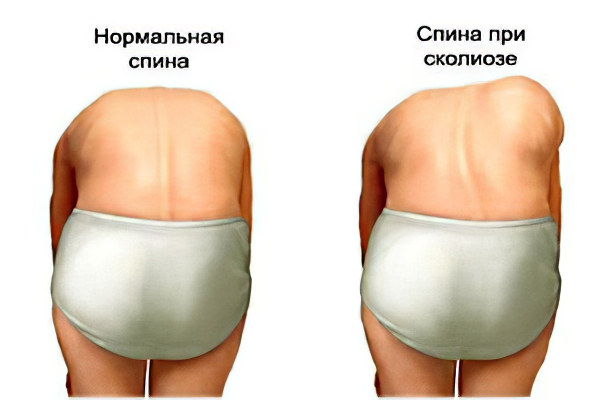
При 3—4 степени сколиоза наблюдаются грубые деформации корпуса. Серьезное искривление позвоночника провоцирует смещение внутренних органов с естественных мест. В первую очередь страдают легкие, которые сдавливаются другими структурами, что приводит к:
- ухудшению перенесения физических нагрузок;
- одышке, затруднению дыхания;
- хронической гипоксии (кислородному голоданию), что негативно отражается на работе всех внутренних органов и в первую очередь головном мозге;
- дыхательной недостаточности.
Также происходит смещение сердца и сдавление кровеносных сосудов малого круга кровообращения. В результате возрастает кровяное давление в нем, наблюдаются нарушения сердечного ритма, усугубляется одышка, возникают боли в груди разного характера. В тяжелых случаях развивается сердечная недостаточность.
Печень, желудок, поджелудочная железа так же могут смещаться и давить на кишечник. Это провоцирует нарушение процессов пищеварения и нередко приводит к запорам. Нередко наблюдается опущение почек, что отрицательно сказывается на уродинамике и создает предпосылки для развития воспалительных заболеваний (гломерулонефрита, пиелонефрита и т. д.).
Диагностика
Обнаружение признаков грудного сколиоза должно послужить поводом для обращения к ортопеду или вертебрологу. Лучшим вариантом является регулярное прохождение профилактических ортопедических осмотров – раз в год. В таком случае специалист сможет заметить наличие признаков развития искривления позвоночника в грудном отделе на самых ранних этапах развития и подобрать оптимальную тактику лечения. Это послужит залогом снижения риска прогрессирования деформации и эффективного ее устранения.
Задачей ортопеда или вертебролога является выяснение характера имеющихся жалоб и проведение осмотра. В ходе него он обращает внимание на симметричность положения плеч, лопаток, треугольников талии, костей таза. Также он определяет наличие реберного горба, мышечного валика, деформацию грудной клетки, оценивает состояние мышц спины и живота, измеряет длину ног.
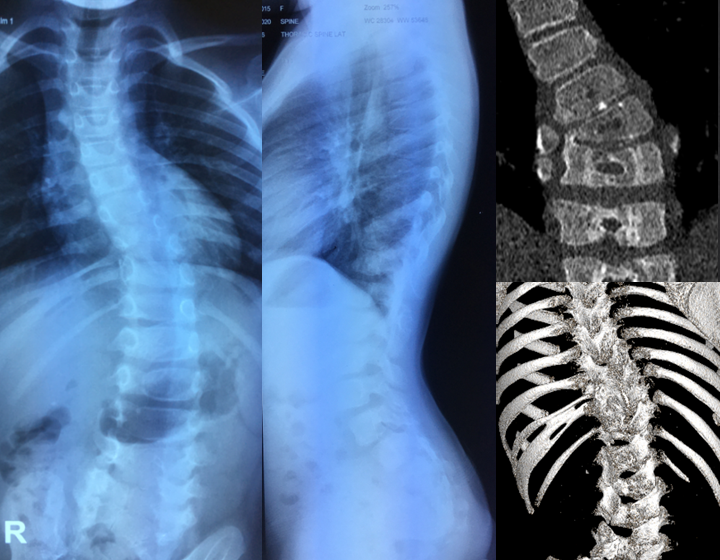
При наличии симптомов грудного сколиоза обязательно назначается рентген позвоночника. Снимки делают в нескольких проекциях, иногда и при определенных укладках. Это позволяет визуализировать положение каждого позвонка, обнаружить признаки их ротации, точно измерить угол сколиотической дуги. В результате определяется степень грудного сколиоза, что позволяет подобрать оптимальное лечение.
В редких случаях дополнительно назначается КТ, МРТ, миелография.
Лечение сколиоза грудного отдела позвоночника
Лечение грудного сколиоза у детей изначально осуществляется консервативно. Взрослым даже с 1—2 степенью искривления позвоночного столба такая терапия не позволит добиться устранения деформации, так как хребет сохраняет пластичность только до 20—24 лет. Поэтому при диагностировании заболевания в более позднем возрасте безоперационными методами можно только остановить его прогрессирование. Но в случае обнаружения патологии в детском или подростковом возрасте, особенно на ранних этапах развития, с помощью консервативных методов удается добиться существенного или даже полного регресса патологических изменений. Но это возможно только при строгом соблюдении врачебных рекомендаций.

Консервативная терапия всегда носит комплексный характер и может включать:
- ЛФК – основа лечения сколиоза любой степени;
- ортезирование – применяется при 2—3 сколиоза и заключается в ношении полужесткого или жесткого корсета, способствующего восстановлению анатомически правильного положения позвоночника;
- физиотерапию – носит вспомогательный характер и способствует улучшению кровообращения, снижению воспаления и улучшению самочувствия;
- медикаментозную терапию – носит симптоматический характер и призвана устранить боли, улучшить кровообращение, предотвратить дегенеративные изменения в межпозвоночных дисках.
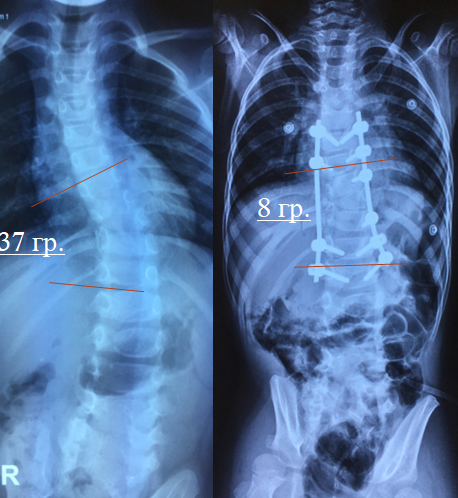
При грудном сколиозе 3—4 степени обычно рекомендуется операция, так как зачастую это сопряжено с существенным ограничением работоспособности, выраженными болями, развитием дыхательной и сердечной недостаточности и других осложнений. Также хирургическое вмешательство может рекомендоваться при 2 степени искривления грудного отдела позвоночника, если наблюдается его агрессивное прогрессирование. Это необходимо для предотвращения возникновения тяжелых осложнений со стороны органов грудной и брюшной полости.
Операция при сколиозе подразумевает установку особых металлоконструкций. Сегодня существует несколько видов таких систем, но суть их применения всегда заключается в уменьшении радиуса изгиба позвоночника и деротации, т. е. развороте позвонков в нормальное положение. При глубоких деформациях полностью исправить ситуацию невозможно, так как это чревато развитием тяжелых неврологических расстройств. Но даже в запущенных случаях достигнутого после операции результата достаточно для устранения болей, выраженной асимметрии тела, психологических комплексов и восстановления нормальной работоспособности.

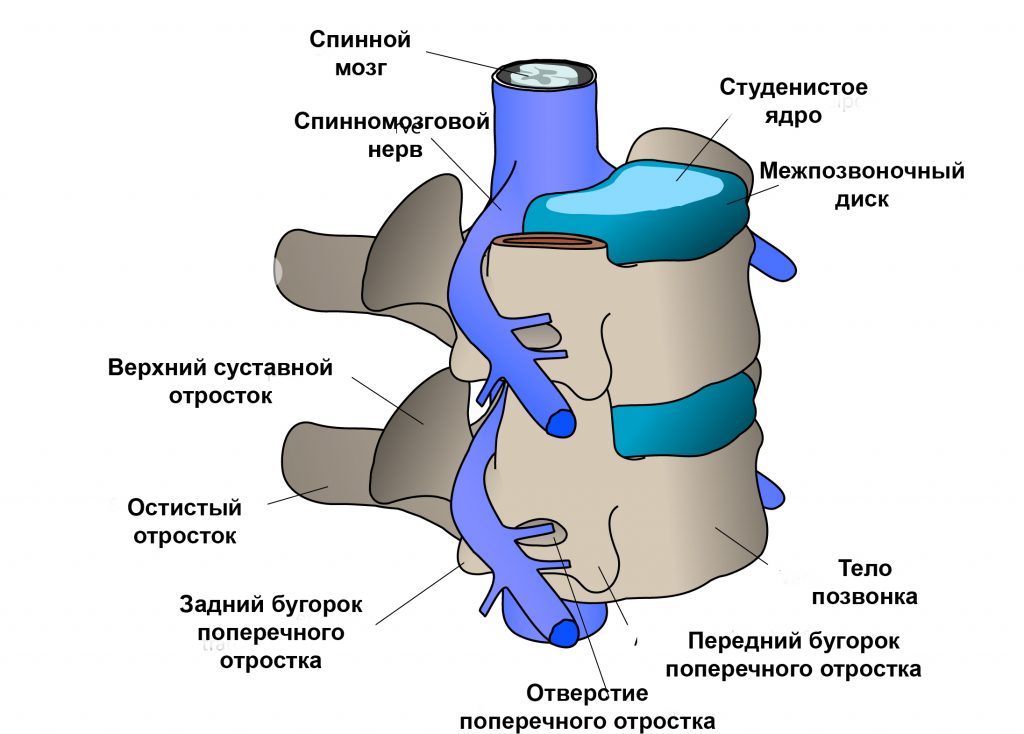
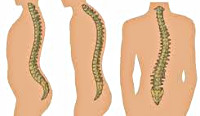



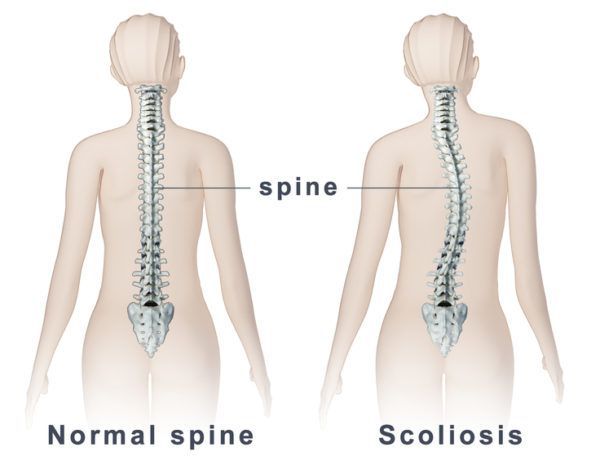
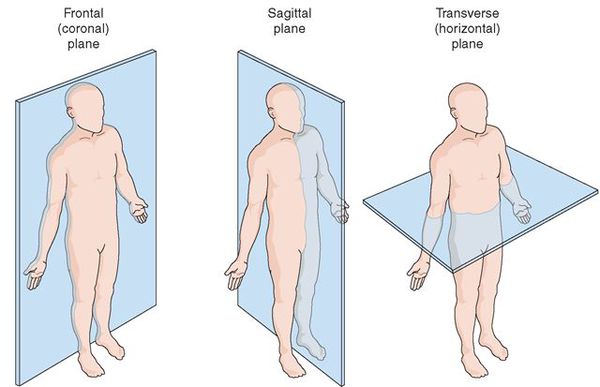
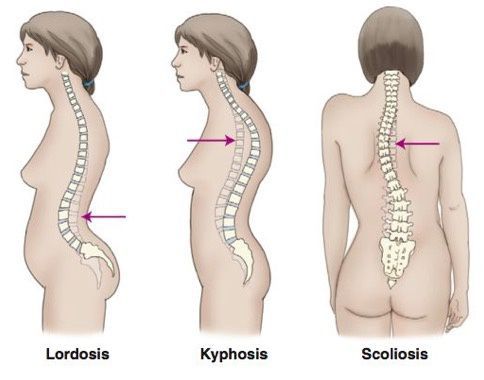
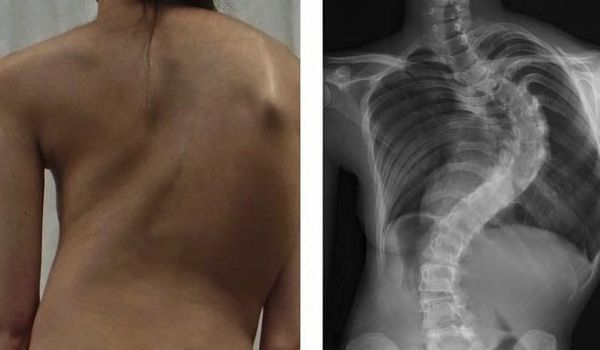
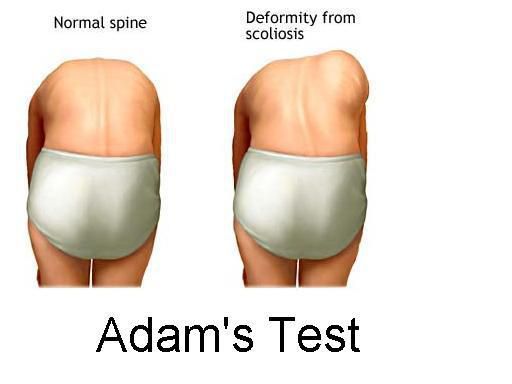
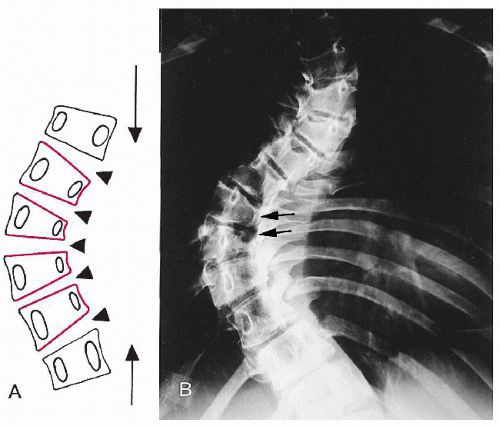
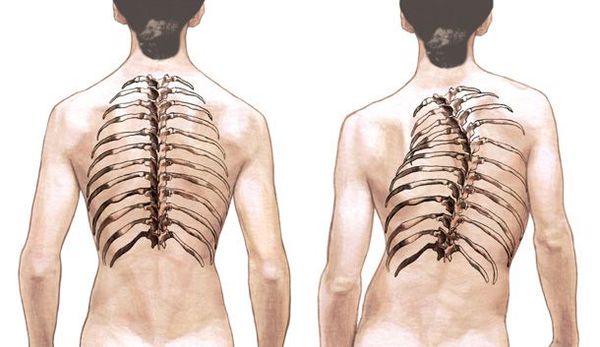
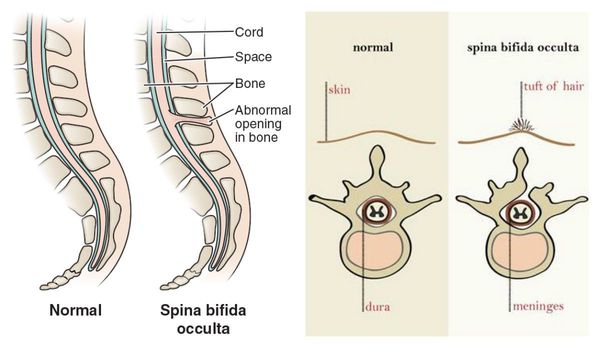
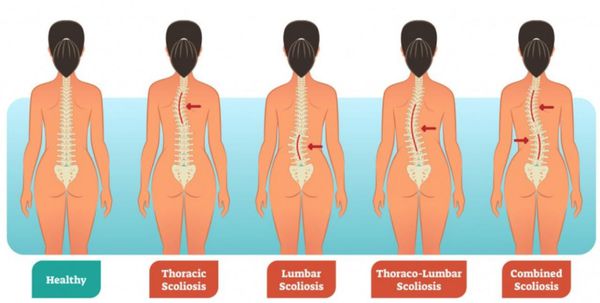
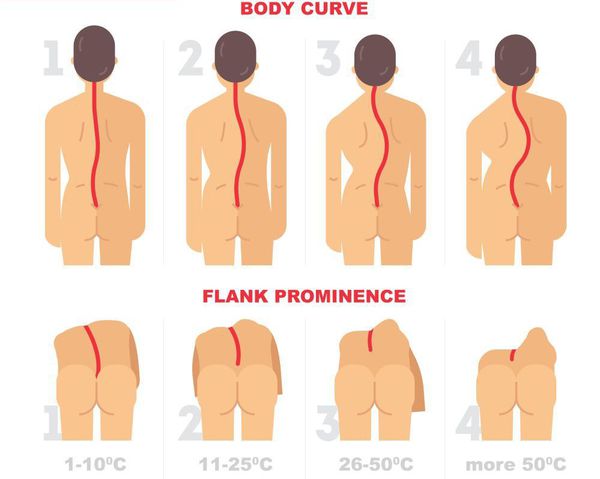
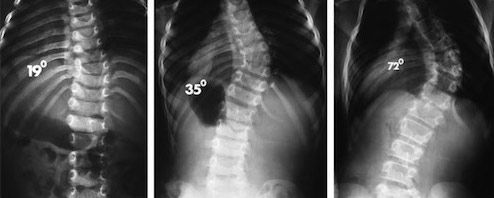
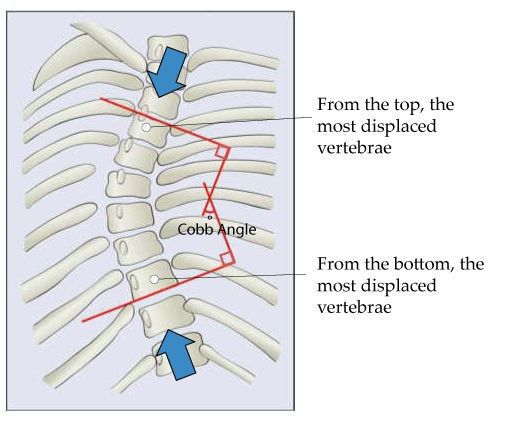
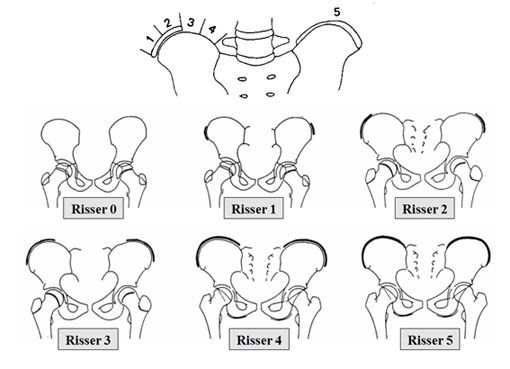
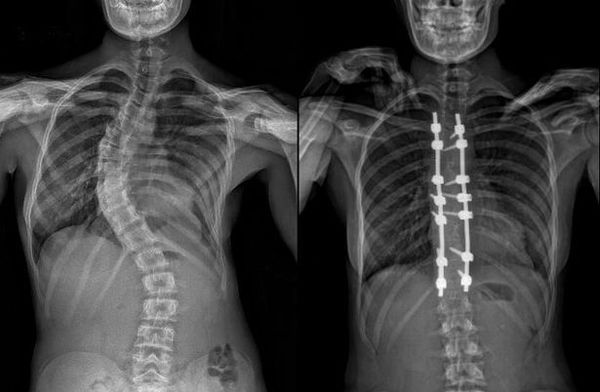
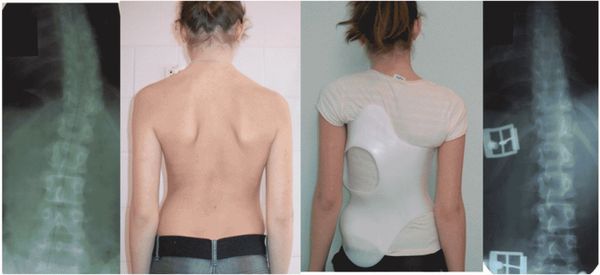















 Все про спондилит поясничного отдела позвоночника: причины, симптомы, лечение.
Все про спондилит поясничного отдела позвоночника: причины, симптомы, лечение.




