Ошибки при обеззараживании шприцев
Сбор и химическое обеззараживание шприцев должны осуществляться по строгому алгоритму. Медработник наливает дезинфицирующий раствор в два подписанных контейнера. Одна предназначена для обеззараживания шприцев, другая для игл. В качестве «Емкости для обеззараживания игл» используют пластиковый иглосъемник.
Сразу после манипуляции медработник приступает к обеззараживанию деталей. Так выглядят основные требования к обеззараживанию:
- Из «Емкости для обезвреживания шприцев» в инструмент набирают дезсредство;
- При помощи иглосъемника на отцепляет иглу;
- Корпус погружают в дезраствор и выдерживают на время экспозиции.
При обеззараживании использованных шприцев медработники нередко допускают следующие ошибки:
- Не проводят обеззараживание, после манипуляции выбрасывают их в мусорный контейнер;
- После использования надевают обратно колпачки на иглы и не обеззараживают инструменты сразу же после манипуляции;
- Не обеззараживают иглы и корпуса отдельно, погружают их неразобранными в одну емкость;
- Используют неподходящее дезсредство, неправильно готовят рабочий раствор дезсредства;
- Располагают баки для отходов рядом с отопительными приборами;
- При работе не используют перчатки и защитную одежду.
Ошибки при сборе шприцев
Емкости необходимо регулярно освобождать. Так, по истечению дезинфекционной выдержки из корпусов шприцев, нажимая на поршни выпускают дезраствор. Обработанные корпусы шприцев и поршни перекладывают в маркированный пакет.
Когда иглосъемник заполнится иглами на 2/3 объема дезраствор сливают. Контейнер упаковывают и перемещают в комнату для хранения отходов.
На этапе сбора использованных игл и корпусов медработники могут допускать следующие ошибки:
- Собирают иглы и шприцы, не дожидаясь окончания экспозиции в дезсредстве;
- Допускают перенаполнение баков отходами;
- Утрамбовывают содержимое руками;
- Пересыпают иглы из одной емкости в другую.
Ошибки при хранении отходов
Запакованные емкости с обеззараженными отходами должны сберегаться в комнате временного хранения отходов для дальнейшего их перемещения к пункту утилизации. Эта комната должна закрываться на ключ, здесь не могут находиться посторонние люди.
При хранении медотходов нередко допускается следующая ошибка: отходы сберегают в неподходящем месте, например, в манипуляционной. Либо же обеззараженные одноразовые инструменты хранят в открытом, не запакованном виде.
Утилизацией медицинских отходов занимаются специальные организации, с которыми ЛПУ подписывает договор. Не допускается выбрасывание шприцев и игл в уличные контейнеры для сбора мусора.
Вернуться к списку публикаций
Избежание ошибок при инъекциях
Тот, кто использует загрязненные шприцы и канюли, не должен удивляться, если таким образом инъекцион ные медикаменты не оказывают должного эффекта. Во многих случаях этот эффект абсолютно отсутствует, и животное необходимо лечить снова.

Перечень возможных ошибок при при менении медикаментов велик. Для того чтобы защитить себя от больших финансовых затрат, необходимо наличие у вас подходящих инструментов для каждой сферы деятельности. Правильно выбранная форма инъекции и соответствующее хранение медикаментов гарантируют эффективность инъекций. Правильный выбор шприца. В зависимости от того, проводится ли лечение группы животных или единичных особей, следует подобрать подходящий шприц.
Стерильно упакованные одноразовые шприцы из пластика лучше всего подходят для лечения отдельных особей животных. Этими шприцами делают инъекции под кожу (подкожно, п/к) в мышцу (внутримышечно, в/м) или в вену (внутривенно, в/в). Для крупного рогатого скота они выпускаются в стандартных упаковках по 5, 10 и 20 мл. В случае, если приходится проводить манипуляции с группой животных, как например, вакцинации, выгоднее пользоваться (из экономических соображений) шприцами-автоматами. Они подходят для подкожных или внутри мышечных инъекций объемом до 50 мл. Дозировка может устанавливаться ступенчато от 1 до 5 мл.
Шприцы-автоматы надежнее, чем одноразовые пластиковые. К тому же, металлические наконечники не так легко ломаются, как у пластиковых шприцов. Крупный рогатый скот на откорме в загонах удобней и безопасней инъекцировать с помощью удлиненного шприца-автомата.
Иметь в наличии инъекционные иглы всех размеров. Выбор канюли зависит от размера животного и от места инъекции. Для телят, которые должны инъекцироваться подкожно, достаточно канюли размером 20–25 мм. Однако при внутри мышечном введении лекарств коровам необходима канюля длиной 40 мм.
Во избежание того, что животному будет сделан укол не той иглой, необходимо всегда иметь в хозяйстве достаточное количество стерильно упакованных канюлей всех размеров. Только так можно избежать того, что лекарство, предназначенное, например, для внутримышечного введения, инъекцируется в подкожную ткань и таким образом не окажет полного действия.
Канюли, которые еще достаточно остры и не согнуты, могут использоваться вновь. Для этого они должны быть тщательно промыты горячей водой, по возможности прокипячены, и храниться в непыльном месте в специально предназначенной для этого коробке. Тупые канюли приводят к тому, что при инъекции возможно попадание кожи и частей ткани в животное. В результате этого возможны местные тканевые реакции, которые негативно влияют на восприятие лекарства в месте инъекции.
Часто невозможно опредилить невооруженным глазом затупившиеся канюли. Здесь поможет следующее: проведите медленно иглой по тыльной стороне руки. Если вы при этом чувствуете сопротивление, то канюлю необходимо заменить.
Отбракованные канюли нельзя просто так выбрасывать в мусорник. Их необходимо собрать в закрываемый стеклянный или пластиковый сосуд и затем соответственно утилизировать.
Важность гигиены для эффективности лекарственных препаратов. Каждый владелец КРС должен иметь в своем хозяйстве (для соблюдения правил гигиены) собственный шприц-автомат и шприц для вакцинации, которыми пользуется ветврач при вакцинировании. Вакцинации всегда должны начинаться с молодых животных, так как у них наиболее чувствительная иммунная система.

В любом случае необходимо, чтобы применяемые шприцы всегда были внутри и снаружи чистыми. Они должны храниться в сухом непыльном месте, например, в чистом ящике для инструментов.
Шприцы-автоматы следует промывать после применения водой. При этом нужно промывать не только область перед поршнем, но и за ним. При использовании масляных суспензий или вакцин шприцы должны промываться горячей водой и мылом. Только так можно быть уверенным, что в них не будет остатков медикаментов.
Не оставлять канюли воткнутыми в пробки бутылок. Лекарственные препараты теряют свои качества, если они подвергаются воздействию влаги и тепла. Кроме того, возрастает вероятность проникновения и распространения внутри бутылки грибов и загрязнений. Поэтому вскрытые инъекционные растворы должны храниться в холодильнике при темпера туре от 2 до 8 градусов Цельсия.
При каждом набирании следует использовать новую стерильную канюлю, для того чтобы не внести в бутылку микробов. Не оставляйте иглы воткнутыми в пробки открытых бутылок, потому что таким образом микроорганизмы и прочие загрязнения могут легко попасть внутрь.
Пакетики с порошками, мази для смазывания вымени и таблетки хранятся в чистом закрываемом шкафу. Они также должны быть защищены от солнца и температур выше 20 градусов, для того чтобы гарантировать максимальную пригодность этих медикаментов.

Если инструментарий соответствует назначению, можно вводить лекарство в нужное место. Для этого необходимо внимательно прочитать инструкцию по применению препарата. Во избежание воспаления мускулатуры, вы должны как можно чаще инъекцировать подкожно. Проще всего это осуществлять в области шеи, если складку кожи натянуть вверх. В таком случае животные практически не чувствуют укола. Внутримышечные инъекции должны проводиться в мышечный пакет под лопаткой. Ни в коем случае не инъекцируйте в мышцы бедра задних конечностей. Эта область часто загрязнена, и риск образования абсцессов очень высок.
Внутривенные инъекции проводят со стороны шеи в яремную вену. Для этого вена пережимается в нижней трети, и только в верхней трети вводится игла. Если кровь вытекает из канюли, то шприц можно подсоединять. Перед тем как вводить лекарство, втяните немного крови в шприц, для того чтобы быть уверенным что игла сидит
верно.
Молочная вена внизу живота видна достаточно четко и без пережимания. Однако проведение инъекции в этом месте считается спорным, так как там часто развиваются
гематомы и абсцессы. В принципе, животноводы могут сами проводить внутривенные инъекции, если их выполняют правильно и животным не причиняют беспричинной боли. Лучше всего воспользуйтесь услугами вашего ветврача, чтобы он вам показал, как проводить внутривенную инъекцию.
Вывод. Только тот, кто при введении шприцом медикаментов используетмнеобходимые для этого знания и умения, может полностью использовать потенциал воздействия применяемых веществ. Для этого должны быть подобраны подходящие шприцы и канюли, чтобы ввести медикамент в нужную область. Важное значение
имеет также хранение инъекционного инструментария и медикаментов в чистом виде.
В практике клинициста бывают неординарные ситуации, связанные с лабораторными исследованиями. Врач назначает анализы и получает результаты, совершенно не укладывающиеся в клиническую картину. Например, пациент тяжелый, и логично, что должны быть изменения, но их нет. Или наоборот, здоровый человек проходит медосмотр, а у него показатели общего анализа крови за пределами нормы. Как правило, основной причиной подобных казусов являются дефекты преаналитического этапа.
О наиболее распространенных ошибках при заборе венозной крови для диагностических исследований рассказала заведующая клинико-диагностической лабораторией Городской гинекологической больницы Минска Дина Жуковская.
Лабораторная диагностика

- неправильная предварительная подготовка пациента к сдаче анализа,
- несоблюдение инструкций и технических требований в момент забора крови,
- нарушение условий при транспортировке образцов в лабораторию.
Основным регламентирующим документом, в котором подробно прописаны преаналитический этап и все требования к нему, является «Инструкция о порядке организации преаналитического этапа лабораторных исследований», утвержденная приказом Минздрава № 1123 от 10.11.2015.
Дина Жуковская:
При соблюдении врачами и средним медперсоналом всех рекомендаций, прописанных в этом документе, количество ошибок можно минимизировать.
В Инструкции изложена подготовка пациента с учетом особенностей каждого исследования, указано, какие одноразовые системы для каких видов исследований предназначены, описаны техники забора крови, в частности венозной, при которой чаще всего совершаются ошибки.
Кровь из вены или из пальца?
Дина Жуковская:
Венозная кровь является лучшим биологическим материалом для гематологических, биохимических, гормональных, серологических и иммунологических показателей. В настоящее время практически все исследования выполняются из венозной крови, это стандарт.
Исследование капиллярной крови из пальца у взрослых и детей, пяточки у новорожденных допускается только в случаях, когда технически затруднена возможность венопункции:
- при ожогах большой площади,
- склонности пациента к венозному тромбозу,
- выраженном ожирении,
- острых состояниях, связанных с гипотонией, и др.
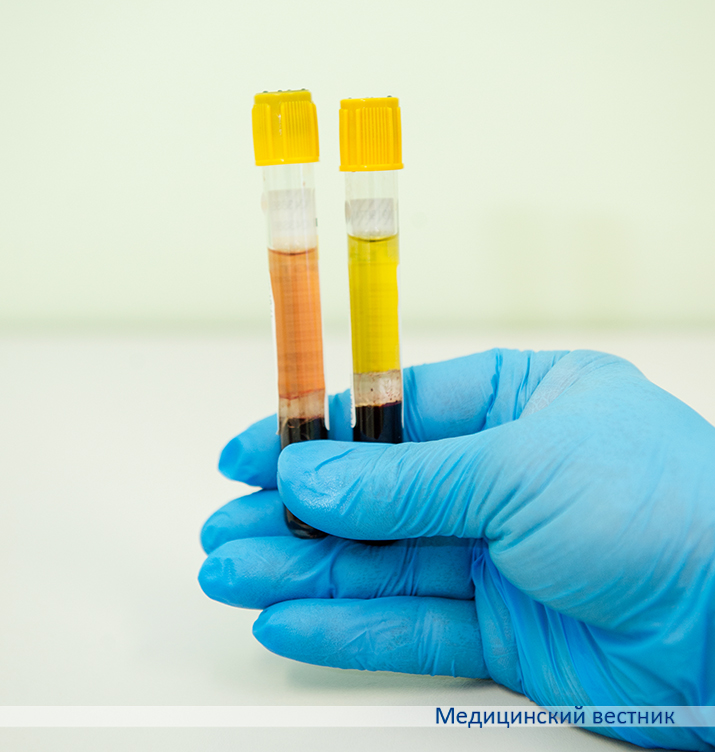
В зависимости от цели может проводиться анализ цельной крови, сыворотки или плазмы крови. В пробирках или системах, предназначенных для каждого вида, находятся коагулянты/антикоагулянты.
Маркировка и антикоагулянты
Согласно приказу Минздрава № 1123, к применению разрешены два типа стандартных одноразовых систем:
- шприц-пробирка с поршневым или вакуумным способом забора крови,
- вакуумная система.
Каждая из них имеет несколько вариантов:
- по виду исследования,
- реагенту-наполнителю,
- размеру,
- объему пробы.
Вакуумные системы исключают контакт персонала с кровью пациента. Они подлежат процедуре государственной регистрации для применения в учреждениях здравоохранения (как государственных, так и коммерческих).
Дина Жуковская:
По международным стандартам сейчас все одноразовые вакуумные системы промаркированы крышками по цвету, чтобы средний медперсонал не мог случайно перепутать. При заборе сразу нескольких видов анализов наполнение пробирок должно быть строго последовательным. Вначале берется кровь в пробирки без антикоагулянтов, затем — с антикоагулянтами во избежание загрязнения ими иглы.
Желтый. Перед доставкой в лабораторию эти пробирки необходимо отцентрифугировать и получить сыворотку — идеальный биологический материал для определения биохимических показателей, гормонов, онкомаркеров. Современные системы для транспортировки сыворотки содержат специальный гель, который отделяет чистую сыворотку от сгустков эритроцитов и предотвращает смешивание. Если в учреждении систем с гелем нет, то перед транспортировкой полученную сыворотку нужно переместить во вторичную пробирку.
Голубой. В системе содержится антикоагулянт — цитрат натрия. Забор крови на коагулограмму проводится только в эту пробирку. Исследуются плазма крови, факторы свертывания, антикоагулянтный потенциал и т. д.
Зеленый. В системе находится антикоагулянт гепарин. При смешивании с гепарином цельной крови полученный образец исследуется на газы крови, так называемый анализ КОС (кислотно-основное состояние), и другие биохимические показатели.
Фиолетовый. В системе находится консервант ЭДТА. Используется цельная кровь при самом распространенном, простом и в то же время информативном ОАК, иммунологическом определении группы крови. Также может использоваться плазма при некоторых клинико-химических исследованиях.
Помимо систем важен грамотный выбор диаметра иглы, которой берется кровь. Какие вены какими иглами пунктировать? Этот навык возможно приобрести только постоянной практикой и накоплением опыта. Существуют современные системы с камерой визуализации, что позволяет в момент пункции видеть, попала ли игла в вену.
Некоторые медсестры с большим опытом применения обычных пробирок для забора крови и техники перетягивания вен жгутом испытывают неуверенность при использовании одноразовых вакуумных систем. По мнению Дины Жуковской, следует уделять больше внимания обучению этим навыкам и закреплению их на курсах повышения квалификации.
Важный момент — перемешивание
При заборе венозной крови нужно не только наполнить нужную пробирку, но и правильно перемешать, чтобы произошел контакт крови с антикоагулянтом, напыленным на стенках.
Техника перемешивания крови с антикоагулянтом тоже имеет значение. Не нужно пробирку трясти, взбалтывать, необходимо сделать около 10 ротирующих движений, затем перейти к наполнению следующей пробирки.
Дина Жуковская:
Иногда медсестра не придает этому значения, поэтому тщательного перемешивания не происходит. В таком случае общий анализ крови обязательно будет с погрешностями из-за агрегации тромбоцитов.
Бывает, что эти микросгустки даже видны невооруженным глазом, но чаще не видны. И только на конечном этапе, когда мы потратили время, реагенты, врач ждет результат, а мы видим аномалию с запредельной тромбоцитопенией. Наша лаборатория оснащена современными анализаторами, которые в таких случаях сразу выдают звуковой сигнал и текстовое сообщение: «Внимание! Агрегация тромбоцитов!»
Сколько крови брать?
Вакуумные одноразовые системы облегчают задачу: нужный объем четко обеспечивается вакуумом. Но есть нюансы: при соблюдении техники забора скорость наполнения пробирки будет такой, что она заполнится ровно до метки. Только в этом случае достигается правильное соотношение кровь/антикоагулянт.
Если в момент пункции вены и забора крови возникают препятствия (медсестра долго не может попасть в вену, начинает искать другую вену, кровь идет плохо из-за неадекватно подобранного диаметра иглы), то правильное соотношение кровь/антикоагулянт не будет достигнуто. Такой образец не следует отправлять в лабораторию!
Дина Жуковская:
Исследование этой пробы не имеет смысла, потому что результат будет заведомо недостоверным. Несоблюдение техники сразу видно по метке на пробирке. И если мы получаем некачественный образец, то даже не берем его для исследования, чтобы не терять время, а связываемся с отделением для решения вопроса о повторном заборе крови у данного пациента.
Поэтому если медсестра понимает, что не соблюла технику забора крови, система не наполнилась до метки, будет лучше, если она сама примет решение и не станет направлять такой образец на исследование.
Что делать, если медсестра не может попасть в вену?
Помогают более опытные сестры, обычно это медсестры-анестезисты.
Если пациенту назначен только ОАК, а у него очень плохие вены, то допускается забор капиллярной крови.
В случае тяжелого состояниях пациента, срочной необходимости анализа и невозможности обеспечить венозный доступ к периферическим венам выполняется катетеризация центральных вен. Это делается врачом, чаще всего в отделениях реанимации.
Дина Жуковская:
Из отделения звонят нам, и наш фельдшер-лаборант берет кровь из пальца. Но, повторюсь, такой вариант подходит лишь для общего анализа крови. Для всех остальных исследований нужна только венозная кровь. Если возможно перенести анализ на следующий день, то лучше так и поступить, особенно если пациент нервничает.
За рубежом пациентам в стационарах, как правило, ставят периферические катетеры, которые используются для внутривенных инфузий лекарственных средств. Это удобно и для персонала, и для пациента, особенно если назначений много. У нас такой подход пока не получил повсеместного распространения, хотя тоже применяется, особенно в педиатрической практике.
Особенности взятия образца крови из катетера
Взятие образцов крови для исследований из установленного ранее катетера для внутривенной инфузии лекарственных средств допускается, но только при строгом соблюдении определенных условий.
Запрещен забор крови для исследования системы гемостаза (коагулограмма) из катетера, обработка которого проводилась гепарином. Необходимо обеспечить другой венозный доступ.
В катетере есть так называемая гепариновая заглушка, когда для предотвращения тромбирования вводится гепариновый раствор с физраствором в соотношении 100:1. Поэтому перед взятием крови на исследование из катетера его следует промыть физраствором в объеме, равном объему катетера, и обязательно утилизировать первые 5 мл взятой из катетера крови. Нужно, чтобы даже следов гепарина не оказалось в образце!
Дина Жуковская:
Иначе мы получим неадекватный результат, в частности, нехарактерное удлинение АЧТВ. Иногда мы вообще не можем определить этот показатель, потому что кровь совсем не сворачивается, и понятно, что у живого человека такого не может быть. В таком случае звоним в отделение или пишем в примечании: «Повторите коагулограмму. Вероятно попадание гепарина в образец».
У тяжелых пациентов в ОРИТ: при крайней необходимости срочного взятия образца крови на общий анализ у пациента, который в это время находится на инфузии через венозный или артериальный катетер, кровь берется из другого доступа. Медсестра обязательно должна указать в сопроводительном бланке факт того, что кровь бралась в момент инфузии, а также лекарственное средство. В лаборатории при выдаче результата будет учтен момент делюции (разведения) пробы.
Транспортировка образцов
Доставка образцов с биоматериалом в лабораторию осуществляется в наиболее возможный короткий промежуток времени.
В учреждении со своей лабораторией герметично закрытые пробирки, установленные вертикально в штативы, относятся в лабораторию.
При транспортировке в централизованную лабораторию штативы с образцами крови помещаются в специальные промаркированные термоконтейнеры, оборудованные хладагентами для поддержания температуры 2–8 °С.
Основные требования при транспортировке: избегать перепадов температур, резких колебаний, воздействий прямых солнечных лучей, нахождения рядом с нагревательными приборами или оборудованием.
Дина Жуковская:
Недочеты, которые встречаются на данном этапе, обычно происходят в момент сбора образцов в отделении. Так, приходилось наблюдать ситуации, когда штативы стояли на подоконнике над батареей отопления или на столе у окна под яркими солнечными лучами. Конечно, клетки, ферменты в пробирках разрушаются — и качество таких образцов резко снижается.
Самое главное — достоверный результат
Дина Жуковская:
Согласно данным ВОЗ, более 70 % врачебных решений принимается на основании результатов лабораторных исследований. Они помогают поставить верный диагноз, назначить эффективное лечение, а в экстренной ситуации — коренным образом повлиять на тактику оказания помощи и спасти пациенту жизнь. Но самое главное в данном процессе — получить достоверные результаты. Они зависят от совместных усилий врачей, среднего медперсонала, специалистов лаборатории. В нашем учреждении этот процесс хорошо отлажен.
Сахарный диабет считается грозным заболеванием, требующим четкого соблюдения правил лечения. Инсулинотерапия – важный метод, позволяющий контролировать показатели глюкозы в крови при собственном дефиците инсулина (гормона поджелудочной железы). Как правило, при диабете препараты вводятся ежедневно.

Пожилые люди, а также те, которые имеют осложнения основной болезни в виде ретинопатии, энцефалопатии самостоятельно вводить гормон не могут. Они нуждаются в помощи среднего медицинского персонала. Однако большинство пациентов быстро учатся тому, как делать инъекции инсулина, а в дальнейшем проводят процедуры уже без дополнительного участия. Далее рассмотрены особенности введения инсулина и алгоритм набора препарата в шприц.
Основные моменты
Прежде всего, лечащий эндокринолог выбирает схему проведения инсулинотерапии. Для этого учитывается образ жизни пациента, степень компенсации диабета, физическая активность, лабораторные показатели. Специалист определяет, инсулин какой продолжительности действия должен использоваться, точную дозировку и количество инъекций в день.
В случае выраженной гипергликемии через несколько часов после приемов пищи, врач назначает введение пролонгированных препаратов натощак. При высоких скачках сахара сразу после еды предпочтение отдается короткому или ультракороткому инсулину.
Бывают ситуации, в которых комбинируют введение коротких и пролонгированных средств. Например, утром и вечером вводят базальный инсулин (длинный), а перед каждым приемом пищи – короткий.
Больной сахарным диабетом всегда должен иметь кухонные веса. Это необходимо для того, чтоб определить, какое количество углеводов поступает в организм и правильно высчитать дозу инсулина. А также важным моментом считается измерение показателей сахара в крови глюкометром несколько раз в день с фиксацией результатов в личном дневнике.
Комбинирование препаратов – четко контролируемый врачом этап лечения
Диабетик должен взять себе в привычку следить за сроком годности используемых препаратов, поскольку просроченный инсулин может абсолютно непредсказуемым образом подействовать на больной организм.
Не нужно бояться уколов. Помимо знаний о том, как правильно колоть инсулин, нужно перебороть свой страх выполнять данную манипуляцию самостоятельно и без контроля медицинских сотрудников.
Выбор шприца для инъекции
Введение инсулина может осуществлять при помощи одноразовых инсулиновых шприцов или шприцов-ручек. Инсулиновые шприцы бывают двух видов: те, что имеют встроенную иглу и те, которые оснащены интегрированной иглой.
Читайте также: Как подготовиться к сдаче крови на сахар
Шприцы со съемной иглой
Устройство такого приспособления необходимо для того, чтоб облегчить процесс набора инсулина из флакона. Поршень шприца сделан так, что движения осуществлялись мягко и плавно, делая погрешность при наборе препарата минимальной, ведь известно, что даже самая маленькая ошибка для диабетиков может иметь серьезные последствия.
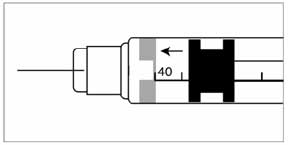
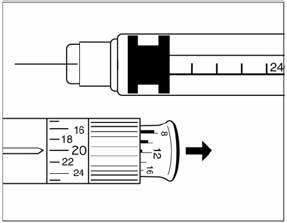
Цена деления имеет значения от 0,25 до 2 ЕД инсулина. Данные указаны на корпусе и упаковке выбранного шприца. Желательно использовать шприцы с наименьшей ценой деления (особенно это касается детей). На данный момент распространенными считаются шприцы объемом в 1 мл, вмещающие от 40 до 100 ЕД препарата.
Шприцы со встроенной иглой
Отличаются от предыдущих представителей лишь тем, что здесь игла не снимается. Она впаяна в пластиковый корпус. Неудобство в наборе лекарственного раствора считается недостатком таких шприцов. Достоинство – отсутствие так называемой мертвой зоны, которая образуется в шейке приспособления для инъекций со съемной иглой.
Интегрированная игла – одно из преимуществ для введения гормона
Как делать инъекцию
Прежде чем вводить лекарственное средство, следует подготовить все необходимое для манипуляции:
- инсулиновый шприц или шприц-ручку;
- ватные тампоны;
- этиловый спирт;
- флакон или картридж с гормоном.
Флакон с препаратом нужно достать за полчаса до инъекции, чтоб раствор успел нагреться. Подогревать инсулин с помощью воздействия тепловых агентов запрещено. Обязательно проверить на флаконе срок годности препарата и дату его открытия.
Важно! После открытия очередного флакона нужно записать дату в личном дневнике или на этикетке.
Мытье рук
Следует тщательно вымыть руки с мылом. Высушить полотенцем. Обработать антисептиком (при его наличии) или этиловым спиртом. Подождать, пока спирт высохнет. Нельзя допускать контакта спирта с местом инъекции, поскольку он имеет свойство инактивировать действие инсулина. При необходимости зону введения следует обмыть теплой водой с антисептическим мылом.
Набор препарата в шприц
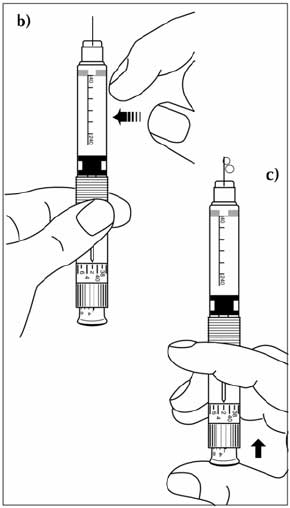
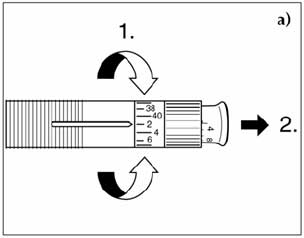
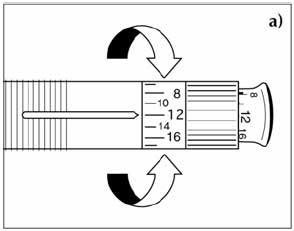
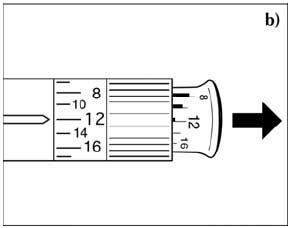
Техника набора инсулина включает следующие этапы:
- Больной должен четко знать необходимую дозу лекарственного вещества.
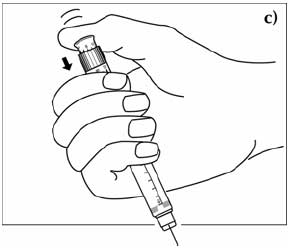
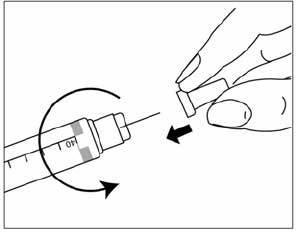
- Снять колпачок с иглы и аккуратным движением оттянуть поршень до отметки того количества препарата, которое нужно будет набрать.
- С иглой следует обращаться аккуратно, не прикасаясь к рукам, обратной стороне колпачка или стенкам флакона, чтоб не произошло растерилизации.
- Вставить шприц в пробку флакона. Перевернуть флакон вверх дном. Ввести воздух из шприца внутрь.
- Медленно оттянуть поршень снова до нужной отметки. Раствор поступит в шприц.
- Проверить отсутствие воздуха в шприце, при наличии – выпустить.
- Аккуратно закрыть иглу шприца крышкой и положить на чистую заранее подготовленную поверхность.
Соблюдение правил набора лекарственного вещества в шприц – важный этап эффективного лечения
Применение инсулина может сопровождаться использованием комбинированных схем терапии. В этом случае врач назначает введение препаратов короткого и пролонгированного действия одновременно.
Самостоятельное смешивание разных форм лекарственного вещества не допускается. Следует убедиться в порядке набора растворов в один шприц перед тем, как делать инъекцию инсулина. Подобные схемы расписывает лечащий специалист.
Обычно первым набирают гормон короткого действия, а затем уже длительного.
Инъекция
Техника введения инсулина подразумевает четкое соблюдение зон для инъекций. Укол делают не ближе, чем 2,5 см от родинок и рубцов и 5 см от пупка. Также препарат не вводят в места повреждений, ушибов, наличия отечности.
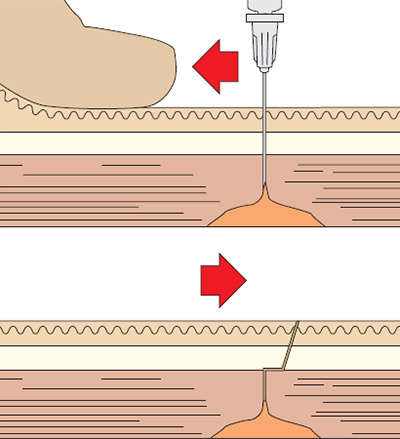
Колоть инсулин нужно в подкожно-жировой слой (подкожная инъекция). Введение подразумевает образование кожной складки и ее оттягивание, чтоб не допустить попадание раствора в мышцу. После образования складки иглу вводят под острым (45о) или прямым (90о) углом.
Как правило, под острым углом инъекция выполняется в местах с малой жировой прослойкой, детям и при использовании обычного шприца объемом 2 мл (при отсутствии инсулиновых шприцов медработники в ЛПУ используют обычные шприцы малого объема, самостоятельно их применять не рекомендуется). В остальных случаях инъекции инсулина выполняют под прямым углом.
Иглу инсулинового шприца следует ввести на всю длину в кожную складку и медленно продвигать поршень, пока он не достигнет нулевой отметки. Подождать на протяжении 3-5 секунд и вывести иглу, не меняя угол.
Случаются моменты, когда раствор начинает вытекать с места прокола. Нужно легко прижать эту зону на 10-15 секунд. При повторении подобных случаев проконсультироваться со специалистом о происходящем.
Нужно помнить, что шприцы одноразовые. Повторное их использование не допускается.
Правильно собираем складку
Подкожные инъекции, как впрочем и остальные, более эффективны при максимальном выполнении правил по проведению манипуляции. Сбор кожи в складку – одно из них. Поднимать кожу нужно только двумя пальцами: указательным и большим. Использование остальных пальцев увеличивает риск захвата мышечной ткани.
Образование кожной складки для инъекции – метод усиления эффективности терапии
Складку не нужно сжимать, а лишь следует придерживать. Сильное сдавливание приведет к болезненности при введении инсулина и вытеканию лекарственного раствора из места прокола.
Инъекция шприцом-ручкой
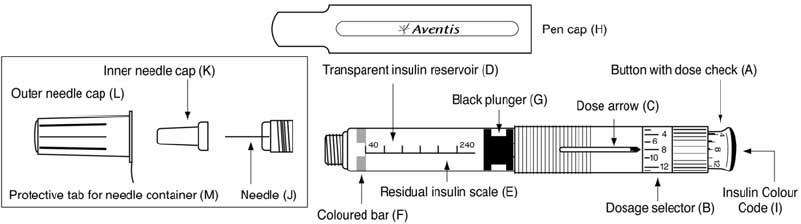
Алгоритм введения инсулина включает не только применение обычного шприца. В современном мире использование шприцов-ручек стало весьма популярно. Прежде чем сделать инъекцию, такое приспособление нужно заправить. Для шприцов-ручек используется инсулин в картриджах. Существуют одноразовые ручки, в которых находится картридж на 20 доз, не подлежащий замене, и многоразовые, где «начинка» сменяется на новую.
Особенности применения и преимущества:
- четкая автоматическая установка дозировки;
- большой объем препарата, позволяющий отлучаться из дома на длительное время;
- безболезненность введения;
- более тонкие иглы, чем в инсулиновых шприцах;
- отсутствие необходимости раздеваться, чтоб поставить инъекцию.
После вставки нового картриджа или во время использования старого следует выдавить несколько капель лекарственного вещества, чтоб убедиться в отсутствии воздуха. Устанавливается дозатор на необходимых показателях. Места введения инсулина и угол определяет лечащий врач. После того как больной нажал на кнопку, следует подождать 10 секунд и только потом извлекать иглу.
Шприц-ручка является индивидуальным приспособлением. Совместное использование с другими диабетиками недопустимо, поскольку увеличивается риск распространения инфекционных заболеваний.
Места для инъекций
Правила введения инсулина подчеркивают необходимость соблюдения следующих советов:
- Вести личный дневник. Большинство больных сахарным диабетом фиксируют данные о местах введения препарата. Это необходимо для профилактики липодистрофии (патологического состояния, при котором исчезает или резко уменьшается количество подкожного жира в месте инъекции гормона).
- Вводить инсулин нужно так, чтоб место следующего укола «сдвигалось» по часовой стрелке. Первую инъекцию можно сделать в переднюю брюшную стенку на 5 см от пупка. Смотря на себя в зеркало нужно определить места «продвижения» в следующем порядке: верхний левый квадрант, верхний правый, нижний правый и нижний левый квадрант.
- Следующее допустимое место – зона бедер. Смена области укола происходит сверху вниз.
- Правильно вводить инсулин в ягодицы нужно в таком порядке: в левую боковую часть, в центр левой ягодицы, в центр правой ягодицы, в правую боковую часть.
- Укол в плечо, как и область бедер, подразумевает «продвижение» сверху вниз. Уровень нижнего позволенного введения устанавливает врач.
Правильный выбор места инъекции – возможность предотвратить развитие осложнений инсулинотерапии
Живот считается одним из популярных мест для инсулинотерапии. Преимущества заключаются в самом быстром всасывании препарата и развитии его действия, максимальной безболезненности. Кроме того, передняя брюшная стенка практически не склонна к липодистрофии.
Поверхность плеча также пригодна для введения средства короткого действия, но биодоступность в этом случае составляет около 85%. Выбор такой зоны позволен при адекватных физических нагрузках.
В ягодицы колют инсулин, инструкция которого говорит о его пролонгированном действии. Процесс всасывания более медленный по сравнению с другими областями. Часто используется в лечении детского диабета.
Передняя поверхность бедер считается наименее пригодной для терапии. Сюда ставят инъекции, если необходимо применение инсулина продолжительного действия. Всасывание препарата происходит очень медленно.
Читайте также:
- Что такое иммунореактивный инсулин инвитро
- Зачем нужны инсулин и глюкагон человеку
Последствия инъекции инсулина
Инструкция по применению гормона подчеркивает возможность развития побочных эффектов:
- аллергические проявления местного или общего характера;
- липодистрофия;
- гиперчувствительность (бронхиальный спазм, ангионевротический отек, резкое падение артериального давления, шоковое состояние);
- патология зрительного аппарата;
- образование антител к активному веществу препарата.
Способы введения инсулина достаточно разнообразны. Выбор схемы и метода – прерогатива лечащего специалиста. Однако помимо инсулинотерапии следует помнить также о соблюдении диеты и оптимальной физической активности. Только такая комбинация позволит поддерживать качество жизни пациента на высоком уровне.
Этот вид медицинской манипуляций осуществляется в условиях дневного стационара нашего центра.
Показания к подкожному введению лекарственных средств

В некоторых ситуациях это может оказаться преимуществом. Небольшие порции лекарства плавно всасываются из подкожного слоя в кровь. Благодаря этому обеспечивается продолжительное действие, но без передозировок. В качестве примера можно привести инсулин. Быстрое поступление этого препарата чревато грозным осложнением – гипогликемией, резким падением уровня сахара крови. А при подкожном введении инсулин действует сравнительно медленно, и постепенно снижает сахар.
Вводим подкожно мы и масляные растворы, предварительно подогретые до температуры человеческого тела. Правда, объем вводимых подкожно средств ограничен. Инъекции больших объемов свыше 5 мл чреваты возникновением инфильтратов и их последующим инфицированием.
Нельзя подкожно вводить раздражающие средства и препараты, вызывающие спазм капилляров и некроз кожи. В этой связи запрещены растворы кальция хлорида, норадреналина. А вот адреналина гидрохлорид в качестве неотложной помощи подкожно мы вводим. В любом случае, выбирает средства для инъекций под кожу и определяет показания к ним врач нашего центра.
Методика подкожного введения лекарственных препаратов

Инъекция может осуществляться в обширные участки тела на спине, животе, голенях, бедрах, ягодицах. Но самое удобное место – верхняя треть наружной поверхности плеча. Это место обрабатывается антисептиком.
Здесь медсестра формирует треугольную складку. Для этого она захватывает кожу большим и указательным пальцами. Эти пальцы соответствуют сторонам получившегося треугольника, а его основание – месту для инъекции.
Укол делается под углом 40-450 к поверхности кожи. При этом игла погружается в кожу на 23 ее длины. После этого медсестра, плавно надавливая на поршень, вводит препарат. Затем игла извлекается, и место укола вновь обрабатывается антисептиком. Во избежание гематомы пациент в течение нескольких минут прикладывает смоченный антисептиком тампон к месту укола.
В зависимости от показаний врач может назначить подкожные инъекции однократно или многократно, курсом. Назначения и отметки об их исполнении отображаются в медицинской документации.
Возможные осложнения после подкожной инъекции
Важно помнить, что любое инъекционное введение лекарственных средств должно быть выполнено медицинским специалистом, владеющим определенными навыками! Самостоятельное выполнение инъекций приводит к возникновению нежелательных осложнений:
1. Инфильтрата – болезненного уплотнения в подкожно-жировой клетчатке на месте укола, которое возникает спустя 2-3 дня в результате:
- несоблюдения требований асептики – использования нестерильного инструментария либо недостаточной обработки кожных покровов;
- превышения максимального объема подкожной инъекции;
- многократного введения препаратов в одно и то же место;
- гиперчувствительности тканей пациента к действующему веществу медикаментозного средства (чаще всего это явление характерно для некоторых антибактериальных препаратов и не подогретых до оптимальной температуры масляных растворов).
Для устранения инфильтрата необходимо наложить гепариновую мазь, йодную сеточку либо согревающий полу-спиртовой компресс. Также пациенту назначают курс физиотерапевтических процедур.

3. Аллергической реакции – неадекватного ответа иммунной системы на вводимое лекарство. Может протекать в легкой форме (в виде заложенности носа, зудящих высыпаний на коже, гиперемии и отечности век) и тяжелой, сопровождающейся бронхо-спазмом, отеком Квинке, анафилактическим шоком. Чтобы предотвратить появление лекарственной аллергии, перед непосредственным введением препарата у пациента выясняют наличие повышенной чувствительности к каким-либо веществам.
4. Флегмоны – разлитого гнойного воспаления клетчаточных пространств, которое возникает при:
- нарушении требований асептики и антисептики;
- не пролеченном инфильтрате.
В этом случае пациенту требуется помощь врача-хирурга.
5. Подкожных кровоизлияний – следствия проникновения в подкожную клетчатку кровяного пигмента из поврежденного сосуда (чаще всего это происходит при использовании во время инъекции деформированной или тупой иглы). Чтобы избежать данного негативного эффекта следует приложить к месту укола стерильную салфетку, смоченную 70% медицинским спиртом, а спустя какое-то время – сделать полу-спиртовой компресс.
6. Повреждения нервных стволов – результата неправильного выбора места подкожной инъекции, при котором вблизи нерва создается депо лекарственного средства. Данное осложнение становится причиной пареза или паралича, лечебные мероприятия будут зависеть от клинических проявлений и тяжести их течения.
7. Формирования участка липо-дистрофии – рассасывания подкожно-жировой клетчатки. Как правило это является следствием инсулинотерапии – длительных инъекций в одно и то же место. Для профилактики подобного осложнения необходимо вводить инсулин комнатной температуры и чередовать места уколов. Лечебные мероприятия заключаются во введении в участки патологически измененной жировой ткани 4-8 ЕД раствора Суинсулина, обладающего антидиабетической активностью.

9. Медикаментозной эмболии – очень тяжелого осложнения подкожной инъекции, спровоцированного нарушением техники ее проведения. Чаще всего может возникнуть в том случае, если медицинская сестра введет в сосуд масляный раствор (при попадании в него масла происходит закупорка). У пациента появляется синюшность кожных покровов, кашель, чувство сдавленности в грудной клетке и приступ одышки, прогрессирование патологического состояния может привести к летальному исходу. Лечение эмболии симптоматическое.
10. Периостита – воспаления надкостницы, возникающего вследствие неправильного выбора места инъекции, нарушения ее техники, поломки иглы (при использовании старого изношенного или дефектного инструментария, резком сокращении тканей во время укола), плохо рассасывающегося инфильтрата.
Преимущества выполнения подкожных инъекций в МКЦ «Проксима
Подкожно-жировой слой характеризуется наличием густой сосудистой сети, именно поэтому медикаментозные средства, введенные подкожно оказывают более быстрое действие по сравнению с пероральным приемом – препараты минуют пищеварительный тракт и сразу попадают в кровяное русло. Подкожные инъекции выполняются иглой самого малого диаметра, вводится не более 2,0 мл лекарственного средства. Чтобы избежать негативных эффектов от инъекций, необходимо довериться настоящим профессионалам! В клинике «Проксима» работают высококвалифицированные медсестры, имеющие многолетний практический опыт. Чтобы записаться на подкожные манипуляции, позвоните нам по телефону, указанному в разделе «Контакты» или оставьте на сайте заявку.
Версия для печати
Безопасная техника инъекций
Safe injection techniques
Article 498. Workman B (1999) Safe injection techniques. Nursing Standard. 13, 39, 47-53.
В данной статье Barbara Workman описывает правильную методику внутрикожных, подкожных и внутримышечных инъекций.
Цели и предполагаемые результаты обучения
Поскольку знания о процедурах ежедневной сестринской практики медсестер растут, разумно пересмотреть некоторые рутинные процедуры.
В данной публикации приведен обзор принципов проведения внутрикожных, подкожных и внутримышечных инъекций. Показано, как правильно выбрать анатомическую область инъекции, предусмотреть возможность непереносимости лекарственных препаратов, а также особые потребности пациента, которые могут повлиять на выбор места выполнения инъекции. Освещены аспекты подготовки пациента и кожи, а также особенности оснащения, и способы уменьшения дискомфорта у пациента во время выполнения процедуры.
Основная цель статьи — побудить медицинскую сестру критически пересмотреть собственную технику выполнения инъекций, исходя из принципов медицины, основанной на доказательствах, и обеспечить пациенту эффективную и безопасную помощь.
После прочтения данной статьи медсестра должна знать и уметь следующее:
- Определять безопасные анатомические области для проведения внутрикожных, подкожных и внутримышечных инъекций;
- Определять мышцы — анатомические ориентиры для выполнения внутримышечных инъекций, и объяснять, почему их для этого используют;
- Объяснять, на чем основан тот или иной метод обработки кожи пациента;
- Обсудить способы уменьшения дискомфорта у пациента во время инъекции;
- Описать действия медсестры, направленные на профилактику осложнений инъекций.
Введение
Проведение инъекций — это рутинная, и пожалуй, самая частая работа медсестры, и хорошая техника инъекций может сделать эту манипуляцию относительно безболезненной для пациента. Однако, техническое мастерство без понимания манипуляции подвергает пациента ненужному риску осложнений. Изначально выполнение инъекций было врачебной манипуляцией, но, с изобретением пенициллина в сороковые годы, обязанности медсестры значительно расширились (Beyea and Nicholl 1995). В настоящее время большинство медсестер выполняют эту манипуляцию автоматически. Поскольку сейчас сестринская практика становится основанной на доказательствах, то вполне логично пересмотреть эту фундаментальную процедуру с позиций доказательной медицины.
Лекарственные препараты вводят парентерально потому, что обычно они так всасываются быстрее, чем из желудочно-кишечного тракта, или же, как инсулин, разрушаются под действием пищеварительных ферментов. Некоторые препараты, как например, медокси-прогестерона ацетат или флуфеназин, высвобождаются в течение длительного времени, и требуется такой путь введения, который бы обеспечил постоянное всасывание препарата.
Существуют четыре главных характеристики инъекции: место введения, путь введения, техника инъекции и оснащение.
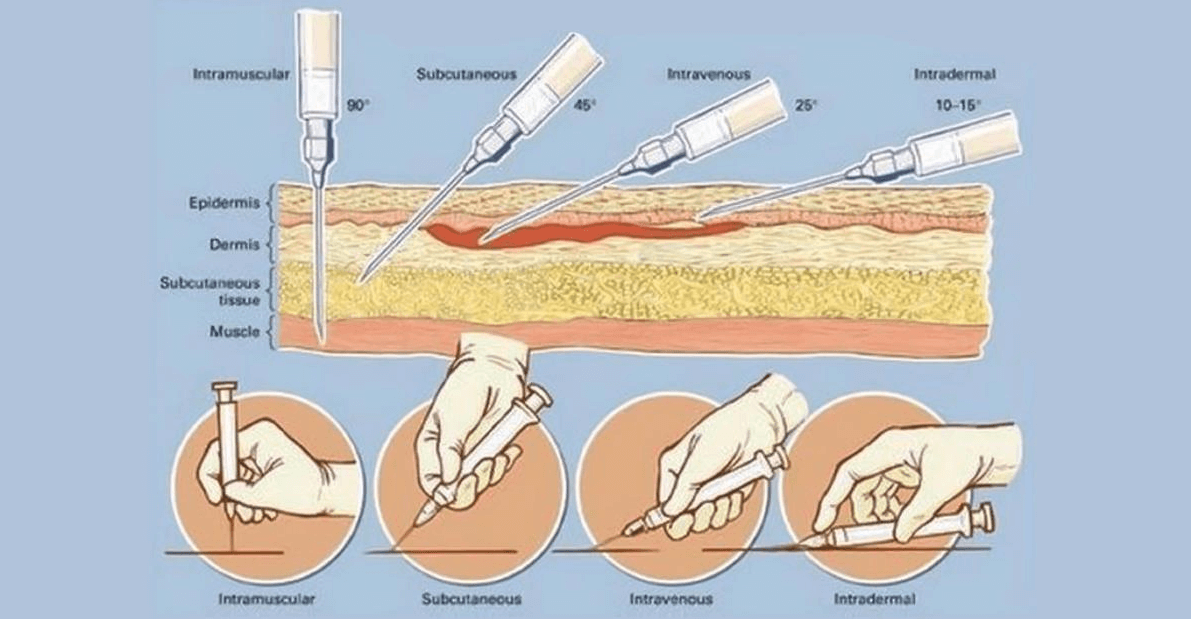
Внутрикожный путь введения
Внутрикожный путь введения предназначен для обеспечения скорее местного, а не системного действия препаратов, и, как правило, применяется в основном для диагностических целей, например аллерготестов и туберкулиновых проб, или для введения местных анестетиков.
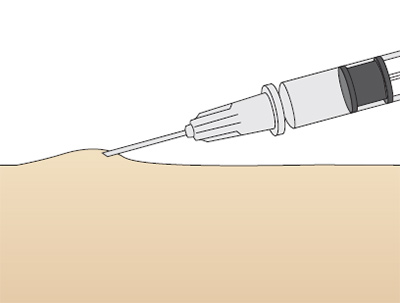
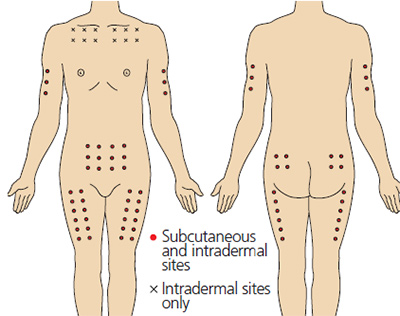
Для выполнения внутрикожной инъекции иглу калибра 25G срезом кверху вводят в кожу под углом 10-15°, исключительно под эпидермис и вводят до 0.5 мл раствора, до появления на поверхности кожи так называемой «лимонной корочки» (Рис. 1). Такой путь введения применяется для выполнения аллерготестов, и место инъекции должно быть обязательно отмечено, чтобы отследить аллергическую реакцию через определенный промежуток времени.
Места для выполнения внутрикожных инъекций аналогичны таковым для выполнения подкожных инъекций (Рис. 2), но также их можно выполнять на внутренней стороне предплечья и под ключицами (Springhouse Corporation 1993).
При проведении аллергопроб очень важно обеспечить наличие противошокового набора в ближайшем доступе, если у пациента будет реакция гиперчувствительности или анафилактический шок (Campbell 1995).
Рис. 1. «Лимонная корочка», которая образуется при внутрикожной инъекции.
ВАЖНО (1):
Вспомните симптомы и признаки анафилактических реакций.
Что вы будете делать при анафилактическом шоке?
Какие препараты, которые вы применяете, могут спровоцировать аллергическую реакцию?
Подкожный путь введения
Подкожный путь введения препаратов используется, когда необходимо медленное равномерное всасывание медикамента в кровь, при этом 1-2 мл препарата вводят под кожу. Этот путь введения идеален для таких лекарственных препаратов, как инсулин, который требует медленного равномерного высвобождения, он относительно безболезненный и подходит для частых инъекций (Springhouse Corporation 1993).
На Рис. 2 представлены места, пригодные для выполнения подкожных инъекций.
Традиционно, подкожные инъекции проводятся путем вкола иглы под углом 45 градусов в складку кожи (Thow и Home 1990). Однако с введением в практику более коротких инсулиновых игл (длиной 5, 6 или 8 мм), инъекции инсулина сейчас рекомендуется выполнять со вколом иглы под углом 90 градусов (Burden 1994). Следует обязательно брать кожу в складку, для того, чтобы отделить жировую ткань от подлежащих мышц, особенно у худых пациентов (Рис. 3). Некоторые исследования с применением компьютерной томографии для отслеживания направления движения инъекционной иглы, показали, что иногда при подкожном введении препарат непреднамеренно оказывается в мышце, особенно при инъекциях в переднюю брюшную стенку у худых пациентов (Peragallo-Dittko 1997).
Инсулин, введенный внутримышечно, всасывается намного быстрее, и это может привести к нестабильной гликемии, и возможно, даже к гипогликемии. Гипогликемические эпизоды могут отмечаться и в том случае, если меняется анатомическая область проведения инъекции, так как инсулин из разных участков всасывается с разной скоростью (Peragallo-Dittko 1997).
По этой причине должна проводиться постоянная смена мест введения инсулина, например, в течение нескольких месяцев используется область плеча или живота, затем место введения меняется (Burden 1994). Когда госпитализируется пациент с диабетом, надо посмотреть, нет ли в местах введения инсулина признаков воспаления, отека, покраснения или липоатрофий, и обязательно отметить это в медицинской документации.
Проводить аспирацию содержимого иглы при подкожном введении в настоящее время признано нецелесообразным. Peragallo-Dittko (1997) сообщает о том, что прокол кровеносных сосудов перед подкожной инъекцией встречается очень редко.
Информацию о необходимости аспирации не содержат и обучающие материалы для пациентов с диабетом. Также было отмечено, что аспирация перед введением гепарина повышает риск образования гематомы (Springhouse Corporation 1993).
Внутримышечный путь введения
При внутримышечном введении лекарственный препарат оказывается в хорошо перфузируемой мышце, что обеспечивает его быстрое системное воздействие, и всасывание достаточно больших доз, от 1 мл из дельтовидной мышцы до 5 мл в других мышцах у взрослых (для детей эти значения следует делить пополам). Выбор места для инъекции должен быть основан на общем состоянии пациента, его возрасте и объеме раствора лекарственного препарата, который нужно ввести.
Предполагаемое место инъекции следует осмотреть на предмет признаков воспаления, отека и инфекции, следует избегать введения препарата в участки повреждений кожи. Аналогичным образом через 2-4 часа после манипуляции место проведения инъекции следует осмотреть, чтобы убедиться, что нет никаких нежелательных явлений. Если инъекции часто повторяются, то надо отмечать места введения, чтобы менять их.
Это снижает дискомфорт у пациента и уменьшает вероятность развития осложнений, например, атрофии мышц или стерильных абсцессов вследствие плохого всасывания препаратов (Springhouse Corporation 1993).
ВАЖНО (2):
При госпитализации пациентов с диабетом должна вестись специальная медицинская документация.
Как вы отмечаете места ротации инъекций?
Как вы мониторируете пригодность места инъекции?
Обсудите это со своими коллегами.
Рис. 2. Анатомические области для внутрикожных и подкожных инъекций. Красные точки — места подкожных и внутрикожных инъекций, черные крестики — места выполнения только внутрикожных инъекций.
Рис. 3. Захват складки кожи при выполнении подкожной инъекции.
У пожилых и истощенных людей мышечная масса меньше, чем у молодых, более активных людей, поэтому перед выполнением внутримышечной инъекции надо оценить, достаточна ли для этого мышечная масса. Если у пациента мало мышц, то можно взять мышцу в складку до того, как проводить инъекцию (Рис. 4).
Рис. 4. Как взять мышцу в складку у истощенных или пожилых пациентов.
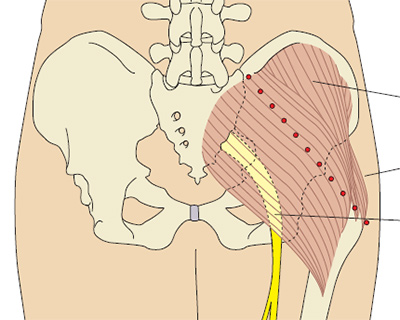
Существует пять анатомических областей, пригодных для выполнения внутримышечных инъекций.
На Рис. 5(a-d) подробно показано, как определить анатомические ориентиры всех этих областей. Вот эти анатомические области:
- Дельтовидная мышца на плече, эта область используется в основном для введения вакцин, в частности вакцины от гепатита В и АДС-анатоксина.
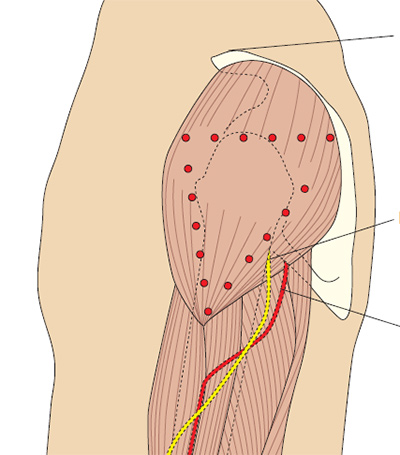
- Ягодичная область, большая ягодичная мышца (верхний наружный квадрант ягодицы) — это традиционная область для проведения внутримышечных инъекций (Campbell 1995). К сожалению, существуют осложнения, при использовании данной анатомической области возможно повреждение седалищного нерва или верхней ягодичной артерии при неправильном определении точки введения иглы. Beyea и Nicholl (1995) в своей публикации приводят данные нескольких исследователей, которые использовали компьютерную томографию и подтвердили тот факт, что даже у пациентов с умеренным ожирением, инъекции в ягодичную область чаще приводят к тому, что препарат оказывается в жировой ткани, а не в мышечной, что безусловно замедляет всасывание лекарственного препарата.
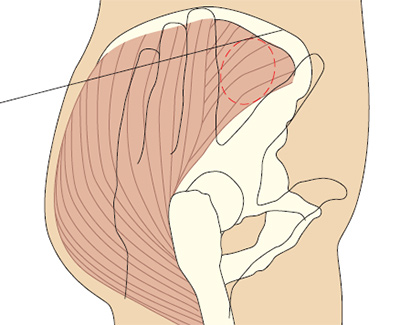
- Передне-ягодичная область, средняя ягодичная мышца — это более безопасный способ выполнения внутримышечных инъекций. Он рекомендуется потому, что здесь нет крупных нервов и сосудов, и нет сообщений об осложнениях вследствие их повреждения (Beyea и Nicholl 1995). Вдобавок, толщина жировой ткани здесь более или менее постоянна, и составляет 3.75 см по сравнению с 1-9 см в области большой ягодичной мышцы, что позволяет утверждать, что стандартная внутримышечная игла калибра 21 G (зеленая) окажется в средней ягодичной мышце.
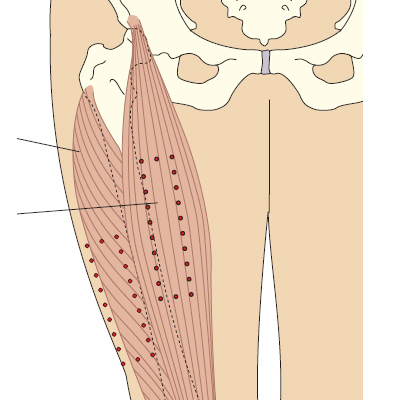
- Латеральная головка четырехглавой мышцы бедра. Эта анатомическая область чаще всего используется для инъекций у детей, при ней есть риск непреднамеренного повреждения бедренного нерва с дальнейшим развитием атрофии мышц (Springhouse Corporation 1993). Beyea и Nicholl (1995) предположили, что эта область безопасна у детей до семимесячного возраста, затем лучше всего пользоваться верхним наружным квадрантом ягодицы.
Рис. 5a. Определение положения дельтовидной мышцы.
Самая плотная часть мышцы определяется так: от акромиального отростка проводится линия до точки на плече на уровне подмышки. Игла вводится примерно на 2.5 см ниже акромиального отростка на глубину 90º.
Следует избегать лучевого нерва и плечевой артерии (Springhouse Corporation 1993).
Можно попросить пациента положить кисть на бедро (как это делают модели во время показов), что облегчает поиск мышцы.
Для определения большой ягодичной мышцы: пациент может лежать на боку со слегка согнутыми коленями, или направив большие пальцы ног вовнутрь. Если ноги слегка согнуты, то мышцы более расслаблены и инъекция менее болезненная (Covington и Trattler 1997).
Рис. 5b. Определение наружного верхнего квадранта ягодицы.
Проведите воображаемую горизонтальную линию от места начала межъягодичной щели до большого вертела бедра. Затем нарисуйте другую воображаемую линию вертикально в середине предыдущей, и вверху латерально будет верхний наружный квадрант ягодицы (Campbell 1995). Мышца, которая в нем лежит — это большая ягодичная мышца. При ошибке во время выполнения инъекции можно повредить верхнюю ягодичную артерию и седалищный нерв. Типичный объем жидкости для введения в этой области составляет 2-4 мл.
Рис. 5c. Определение переднее-ягодичной области.
Положите ладонь правой руки на большой вертел левого бедра пациента (и наоборот). Указательным пальцем нащупайте верхний передний гребень подвздошной кости и отодвиньте средний палец, чтобы образовалась буква V (Beyea и Nicholl 1995). Если у вас маленькие руки, то это получается сделать не всегда, поэтому просто сдвиньте руку в сторону гребня (Covington и Trattler 1997).
Иглу вводят в среднюю ягодичную мышцу в середине буквы V под углом 90º. Типичный объем раствора препарата для введения в этой области составляет 1-4 мл.
Рис. 5d. Определение латеральной головки четырехглавой мышцы бедра и прямой мышцы бедра.
У взрослых латеральную головку четырехглавой мышцы бедра можно определить на ладонь ниже и латеральнее большого вертела, и на ладонь выше колена, в средней трети четырехглавой мышцы бедра. Прямая мышца бедра находится в средней трети передней поверхности бедра. У детей и пожилых, или у истощенных взрослых, иногда эту мышцу приходится брать в складку, чтобы обеспечить достаточную глубину введения препарата (Springhouse Corporation 1993). Ого раствора препарата составляет 1-5 мл, для младенцев — 1-3 мл.
Прямая мышца бедра — это часть передней четырехглавой мышцы бедра, это место редко используется для инъекций медсестрами, но нередко используется при самостоятельном введении лекарственных препаратов, или у младенцев (Springhouse Corporation 1993).
ВАЖНО (3):
Научитесь определять анатомические ориентиры для каждой из этих пяти областей для внутримышечных инъекций.
Если вы привыкли вводить препараты только в верхне-наружный квадрант ягодицы, то научитесь использовать новые области и регулярно совершенствует свою практику.
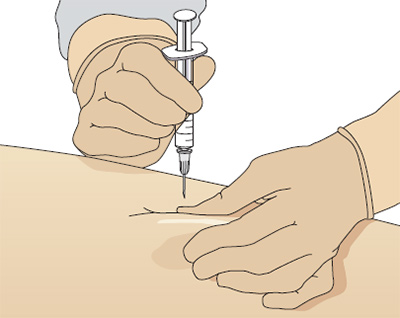
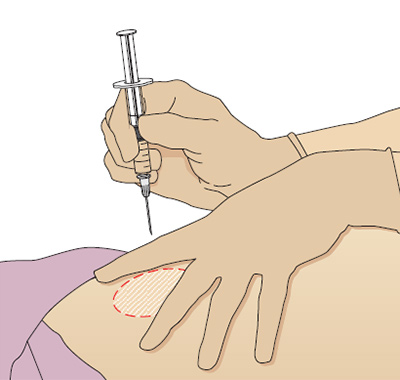
Методика
От угла введения иглы зависит боль от инъекции. Иглу при внутримышечной инъекции следует вводить под углом 90° и убедиться, что игла достигла мышцы — это позволяет уменьшить боль от инъекции. Исследование Katsma и Smith (1997) выявило, что не все медсестры вводят иглу под углом 90°, считая, что именно такая методика делает инъекцию более болезненной, так как игла быстро проходит сквозь ткани. Растягивание кожи уменьшает вероятность повреждений от иглы и улучшает точность введения препарата.
Чтобы правильно ввести иглу, положите кисть нерабочей руки и натяните кожу над местом вкола указательным и средним пальцем, а запястье рабочей руки положите на большой палец нерабочей. Держите шприц между подушечками большого и указательного пальцев, именно так удается ввести иглу точно и под нужным углом (Рис. 6).
Рис. 6. Методика выполнения внутримышечной инъекции, угол вкола иглы 90º, переднее-ягодичная область.
В Великобритании проводилось мало исследований на эту тему, поэтому у медсестер могут быть совершенно разные навыки и технологии выполнения инъекций (MacGabhann 1998). Традиционная методика выполнения внутримышечных инъекций заключалась в растяжении кожи над местом ее прокола, чтобы снизить чувствительность нервных окончаний (Stilwell 1992) и быстрый укол иглой под углом в 90° к коже.
Однако в обзоре литературы, подготовленном Beyea и Nicholls’ (1995) указано, что использование Z-методики дает меньший дискофморт и сниженное количество осложнений по сравнению с традиционной методикой.
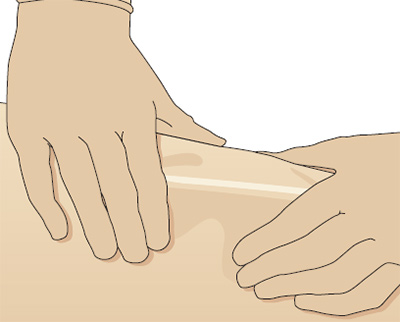
Z—методика
Эта методика изначальна была предложена для введения лекарственных препаратов, которые окрашивают кожу или являются сильными раздражителями. Сейчас она рекомендуется для внутримышечного введения любых медикаментов (Beyea и Nicholl 1995), так как считается, что ее применение уменьшает болезненность, и вероятность вытекания препарата (Keen 1986).
В этом случае кожу на месте инъекции оттягивают вниз или в сторону (Рис. 7). Это сдвигает кожу и подкожную клетчатку примерно на 1-2 см. Очень важно помнить, что при этом направление иглы меняется и можно не попасть в нужное место.
Поэтому, после определения места инъекции, нужно выяснить, какая мышца находится под поверхностными тканями, а не какие кожные ориентиры вы видите. После введения препарата подождите 10 секунд до удаления иглы, чтобы препарат всосался в мышцу. После удаления иглы, отпустите кожу. Ткани над местом инъекции закроют депозит раствора лекарственного средства и предотвратят его утечку. Считается, что если конечность после инъекции будет двигаться, то всасывание препарата ускорится, так как в месте инъекции увеличится кровоток (Beyea и Nicholl 1995).
Рис. 7. Z-методика.
Методика воздушного пузырька
Эта методика была очень популярна в США. Исторически она была разработана во времена использования стеклянных шприцев, в которых требовалось использовать пузырек воздуха для того, чтобы убедиться, что доза препарата правильная. Сейчас «мертвое пространство» в шприце не считается необходимым, так как пластиковые шприцы откалиброваны более точно, чем стеклянные и эта методика больше не рекомендуется производителями (Beyea and Nicholl 1995).
Недавно в Великобритании были проведены два исследования на муляжах (масляный раствор с медленным высвобождением препарата) (MacGabhann 1998, Quartermaine и Taylor 1995), в которых сравнивалась Z-методика и методика воздушного пузырька, предназначеная для предупреждения утечки раствора после инъекции.
Quartermaine и Taylor (1995) предположили, что методика воздушного пузырька более эффективна для предупреждения утечки по сравнению с Z-методикой, но результаты MacGabhann (1998) не позволили сделать каких-то определенных выводов.
Существуют вопросы, связанные с точностью дозировки при использовании данной методики, так как доза препарата в данном случае может существенно повышаться (Chaplin et al 1985). Требуются дальнейшие исследования данной методики, так как для Великобритании она считается относительно новой. Однако, если она используется, медицинская сестра должна убедиться, что она вводит пациенту правильную дозу препарата, и что методика используется строго в соответствии с рекомендациями.
Методика аспирации
Хотя в настоящее время методика аспирации не рекомендована для контроля при проведении подкожных инъекций, ее следует использовать при внутримышечных инъекциях. Если игла по ошибке попала в кровеносный сосуд, то препарат можно непреднамеренно ввести внутривенно, что иногда приводит к эмболии вследствие специфических химических свойств лекарств. При внутримышечном введении препарата, в течение нескольких секунд следует проводить аспирацию содержимого иглы, особенно если используются тонкие длинные иглы (Torrance 1989a). Если в шприце видно кровь, то его вынимают, и готовят свежий препарат для инъекции в другом месте. Если крови нет, то препарат можно вводить, со скоростью примерно 1 мл за 10 секунд, это кажется немного медленным, но позволяет мышечным волокнам раздвинуться для правильного распределения раствора. Перед тем, как удалять шприц, надо подождать еще 10 секунд, а потом убрать шприц и прижать место введения салфеткой со спиртом.
Массировать место инъекции не нужно, так как в этом случае может возникнуть утечка препарата из места введения и раздражение кожи (Beyea и Nicholl 1995).
Обработка кожи
Хотя известно, что очистка кожи салфеткой со спиртом до проведения парентеральных манипуляций снижает число бактерий, на практике имеются противоречия. Протирание кожи для подкожного введения инсулина предрасполагает к уплотнению кожи под действием алкоголя.
Ранее проведенные исследования позволяют предположить, что такое протирание не является необходимым, и что отсутствие подготовки кожи не приводит к инфекционным осложнениям (Dann 1969, Koivisto и Felig 1978).
Некоторые специалисты сейчас считают, что если пациент соблюдает чистоту, а медсестра четко выполняет все стандарты гигиены и асептику во время выполнения процедуры, то дезинфекция кожи при выполнении внутримышечной инъекции не является необходимой. Если практикуется дезинфекция кожи, то кожу нужно протирать не менее 30 секунд, потом давать ей высохнуть в течение еще 30 секунд, в противном случае вся процедура неэффективна (Simmonds 1983). Вдобавок, выполнение инъекции до высыхания кожи, не только увеличивается ее болезненность, но и в толщу тканей могут попасть еще живые бактерии с кожи (Springhouse Corporation 1993).
ВАЖНО (4):
Какие рекомендации по обработке кожи перед инъекциями существуют в вашем учреждении?
Уточните, какие рекомендации есть по проведению инъекций инсулина.
Соответствуют ли эти рекомендации данным исследований, приведенным в статье?
Как вы будете поступать?
ВАЖНО (5):
Представьте себе, что вы наблюдаете за студентом, который собирается выполнить свою первую инъекцию. Какие подсказки или советы вы будете использовать в этом случае, чтобы обучающийся правильно развивал навыки выполнения инъекций?
Оборудование
Иглы для внутримышечных инъекций должны быть такой длины, чтобы они достигли мышцы, и при этом не менее четверти иглы должны оставаться над кожей. Чаще всего для внутримышечных инъекций используются иглы калибра 21G (зеленые) или 23 (синие), длиной от 3 до 5 см. Если у пациента много жировой ткани, то для выполнения внутримышечных инъекций требуются более длинные иглы, чтобы они достигли мышцы. Cockshott et al (1982) обнаружили, что толщина подкожно-жировой клетчатки у женщин в ягодичной области может быть на 2.5 см больше, чем у мужчин, поэтому стандартная инъекционная игла 21 G длиной 5 см достигает большой ягодичной мышцы только у 5% женщин и 15% мужчин!
Beyea и Nicholl (1995) рекомендовали смену иглы при выполнении внутримышечной инъекции после набора препарата из ампулы или флакона, чтобы быть уверенными в том, что игла чистая, сухая и острая.
Если иглой уже прокалывали резиновую крышку флакона, то она тупится, и в этом случае инъекция будет более болезненной, так как кожу приходится прокалывать с большим усилием.
Размер шприца определяется объемом вводимого раствора. Для внутримышечного введения растворов в объеме менее 1 мл, применяются только шприцы малого объема, чтобы точно отмерить нужную дозу препарата (Beyea и Nicholl 1995). Для введения растворов объемом 5 мл и более, лучше разделить раствор на 2 шприца и вводить в разные участки (Springhouse Corporation 1993). Обратите внимание на наконечники шприцов — они имеют разное предназначение.
Перчатки и вспомогательные материалы
В некоторых учреждениях правила требуют использования перчаток и фартуков во время выполнения инъекций. Следует помнить, что перчатки защищают медицинскую сестру от выделений пациента, от развития лекарственной аллергии, но они не обеспечивают защиты от повреждений от игл.
Некоторые медицинские сестры жалуются, что в перчатках им работать неудобно, особенно если изначально они учились выполнять ту или иную манипуляцию без них. Если медицинская сестра работает без перчаток, то нужно проявлять осторожность, и следить за тем, чтобы на руки ничего не попало — ни лекарств, ни крови пациентов. Даже чистые иглы надо сразу же утилизировать, их ни в коем случае нельзя повторно закрывать колпачками, иглы сбрасывают только в специальные контейнеры. Помните, что иглы могут упасть из лотков для инъекций на кровать пациенту, что может привести к травмам как у пациентов, так и у персонала.
Для защиты спецодежды от брызгов крови или растворов для инъекций можно использовать чистые одноразовые фартуки, также это полезно в тех случаях, когда необходим особый санэпидрежим (для профилактики переноса микроорганизмов от одного больного к другому). Нужно аккуратно снимать фартук после процедуры, чтобы попавшие на него загрязнения не вступали в контакт с кожей.
ВАЖНО (6):
Составьте список из всех способов, которые помогают уменьшить болезненность инъекций. Сравните с Таблицей 1.
Как вы сможете использовать больше способов уменьшения болезненности инъекций в вашей практике?
Таблица 1. Двенадцать шагов к тому, чтобы сделать инъекции менее болезненными
| 1 | Подготовьте пациента, объясните ему сущность процедуры, так, чтобы он понял, что будет происходить, и четко выполнял все ваши инструкции |
| 2 | Поменяйте иглу после того, как вы набрали препарат из флакона или ампулы, и убедитесь, что она острая, чистая и достаточной длины |
| 3 | У взрослых и детей старше семи месяцев местом выбора для инъекций является передне-ягодичная область |
| 4 | Расположите пациента так, чтобы одна нога была слегка согнута — это уменьшает болезненность при инъекции |
| 5 | Если вы используете салфетки со спиртом, убедитесь, что до выполнения инъекции кожа полностью высохла. |
| 6 | Можно использовать лед или замораживающий спрей, чтобы обезболить кожу, особенно это важно для маленьких детей и пациентов, которые страдают фобией уколов. |
| 7 | Используйте Z-методику (Beyea и Nicholl 1995) |
| 8 | Меняйте стороны выполнения инъекций и отмечайте это в медицинской документации |
| 9 | Прокалывайте кожу аккуратно, под углом, близким к 90 градусам, чтобы предотвратить болезненность и смещение тканей |
| 10 | Аккуратно и медленно введите раствор, со скоростью 1 мл за 10 секунд, чтобы она распределилась в мышце |
| 11 | Перед тем, как убирать иглу, подождите 10 секунд, и вытаскивайте иглу под тем же углом, что и вводили |
| 12 | Не массируйте место инъекции после ее завершения, просто прижмите участок укола марлевой салфеткой |
Уменьшение боли
Пациенты очень часто боятся выполнения инъекций, поскольку предполагают, что это больно. Боль обычно возникает вследствие раздражения болевых рецепторов кожи, или рецепторов давления в мышце.
Torrance (1989b) привел список факторов, которые могут вызывать боль:
- Игла
- Химический состав раствора лекарственного препарата
- Методика выполнения инъекции
- Скорость введения препарата
- Объем раствора лекарственного препарата
В Таблице 1 перечислены способы уменьшения болезненности от введения препарата.
У пациентов может быть сильная боязнь уколов и игл, страх, беспокойство — все это значительно усиливает болезненность при инъекциях (Pollilio и Kiley 1997). Хорошая техника выполнения процедуры, адекватное информирование пациента и спокойная, уверенная медсестра — лучший путь к уменьшению болезненности манипуляции и уменьшению реакции больного. Можно также использовать методики модификации поведения, особенно в случае, когда пациенту предстоят длительные курсы лечения, а иногда приходится применять безыгольные системы (Pollilio и Kiley 1997).
Предполагается, что обезболивание кожи льдом или охлаждающими спреями до укола позволяет уменьшить боль (Springhouse Corporation 1993), хотя в настоящее время нет доказательств эффективности этой методики, полученных в исследованиях.
Медицинские сестры должны понимать, что пациенты могут даже переживать синкопальные состояния или обмороки после обычных инъекций, даже если в остальном они вполне здоровы. Нужно выяснить, было ли такое ранее, и желательно, чтобы рядом была кушетка, на которую больной может прилечь — это уменьшает риск травм. Чаще всего такие обмороки случаются у подростков и молодых мужчин.
ВАЖНО (7):
Оцените возможность возникновения осложнений, которые мы обсуждали.
Запишите, что вы можете сделать, чтобы их предотвратить.
Осложнения
Осложнения, которые развиваются в результате инфицирования, могут быть предупреждены строгим соблюдением мер асептики и тщательным мытьем рук. Стерильные абсцессы могут возникать в результате частых инъекций или плохого местного кровотока. Если место инъекции отечное или эта область тела парализована, то препарат будет плохо всасываться, и такие участки не стоит использовать для инъекций (Springhouse Corporation 1993).
Тщательный выбор места инъекции позволит избежать повреждения нерва, случайно внутривенной инъекции и последующей эмболии компонентами препарата (Beyea и Nicholl 1995). Систематическая смена места инъекции предупреждает такие осложнения, как инъекционная миопатия и липогипертрофия (Burden 1994). Подходящая длина иглы и использование для инъекций передне-ягодичной области позволяет ввести лекарственный препарат точно в мышцу, а не в подкожно-жировую клетчатку. Применение Z-методики уменьшает боль и окрашивание кожи, характерное для применения некоторых лекарственных препаратов (Beyea и Nicholl 1995).
Профессиональная ответственность
Если препарат введен парентерально, то «вернуть» его уже никак нельзя. Поэтому всегда надо проверять дозу, правильность назначения, и уточнять у пациента его фамилию, чтобы не перепутать назначения. Итак: нужное лекарство нужному пациенту, в нужной дозе, в нужное время, и нужным способом — это позволит избежать медицинских ошибок. Все препараты надо готовить исключительно по инструкции производителя, все медсестры должны знать, как действуют эти препараты, противопоказания к их применению и побочные действия. Медицинская сестра должна оценить, а можно ли вообще применять препарат у данного пациента в данное время (UKCC 1992).
Выводы
Безопасное выполнение инъекций — одна из основных функций медицинской сестры, оно требует знания анатомии и физиологии, фармакологии, психологии, навыков общения, и практического опыта.
Существуют исследования, которые доказывают эффективность методик выполнения инъекций для предупреждения осложнений, но до сих пор есть «белые пятна», которые нуждаются в дополнительных исследованиях. В данной статье акцент сделан на доказанных в исследованиях методиках, чтобы медицинские сестры могли включать данные процедуры в свою ежедневную практику.
Список литературы
Beyea SC, Nicholl LH (1995) Administration of medications via the intramuscular route: an integrative review of the literature and research-based protocol for the procedure. Applied Nursing Research. 5, 1, 23-33.
Burden M (1994) A practical guide to insulin injections. Nursing Standard. 8, 29, 25-29.
Campbell J (1995) Injections. Professional Nurse. 10, 7, 455-458.
Chaplin G et al (1985) How safe is the air bubble technique for IM injections? Not very say these experts. Nursing. 15, 9, 59.
Cockshott WP et al (1982) Intramuscular or intralipomatous injections. New England Journal of Medicine. 307, 6, 356-358.
Covington TP, Trattler MR (1997) Learn how to zero in on the safest site for an intramuscular injection. Nursing. January, 62-63.
Dann TC (1969) Routine skin preparation before injection. An unnecessary procedure. Lancet. ii, 96-98.
Katsma D, Smith G (1997) Analysis of needle path during intramuscular injection. Nursing Research. 46, 5, 288-292.
Keen MF (1986) Comparison of Intramuscular injection techniques to reduce site Koivisto VA, Felig P (1978) Is skin preparation necessary before insulin injection? Lancet. i, 1072-1073.
MacGabhann L (1998) A comparison of two injection techniques. Nursing Standard. 12, 37, 39-41.
Peragallo-Dittko V (1997) Rethinking subcutaneous injection technique. American Journal of Nursing. 97, 5, 71-72.
Polillio AM, Kiley J (1997) Does a needless injection system reduce anxiety in children receiving intramuscular injections? Pediatric Nursing. 23, 1, 46-49.
Quartermaine S, Taylor R (1995) A Comparative study of depot injection techniques. Nursing Times. 91, 30, 36-39.
Simmonds BP (1983) CDC guidelines for the prevention and control of nosocomial infections: guidelines for prevention of intravascular infections. American Journal of Infection Control. 11, 5, 183-189.
Springhouse Corporation (1993) Medication Administration and IV Therapy Manual. Second edition. Pennsylvania, Springhouse Corporation.
Stilwell B (1992) Skills Update. London, MacMillan Magazines.
Thow J, Home P (1990) Insulin injectiontechnique. British Medical Journal. 301, 7, July 3-4.
Torrance C (1989a) Intramuscular injection Part 2. Surgical Nurse. 2, 6, 24-27.
Torrance C (1989b) Intramuscular injection Part 1. Surgical Nurse. 2, 5, 6-10.
United Kingdom Central Council for Nursing, Midwifery and Health Visiting (1992) Standards for Administration of Medicine. London, UKCC.
04.07.2018
Внутримышечная инъекция – это простой и популярный метод введения медикаментов в организм человека. Однако при неаккуратном проведении этой процедуры могут возникнуть осложнения, избежать которых можно, если владеть правильной техникой ее выполнения.
Знание алгоритма процедуры внутримышечных инъекций нужно не только врачам. В жизни каждого человека может произойти ситуация, когда необходимо проколоть курс уколов самостоятельно. Прежде, чем отрабатывать внутримышечные инъекции на практике, нужно тщательно изучить теорию, касающуюся этой манипуляции. Соблюдение всех норм позволит избежать осложнений.
Места для инъекций
Наилучшие места для внутримышечных уколов – это верхняя часть ягодицы, широкая мышца бедра и дельтовидная мышца плеча. При выполнении инъекции в ягодицу ее нужно зрительно разделить на 4 квадранта. Укол делается в верхний наружный квадрант – это самый безопасный участок без крупных нервов и сосудов. В случае бедра так же на 4 квадранта делят его переднюю поверхность. Колют во внешний наружный квадрант.
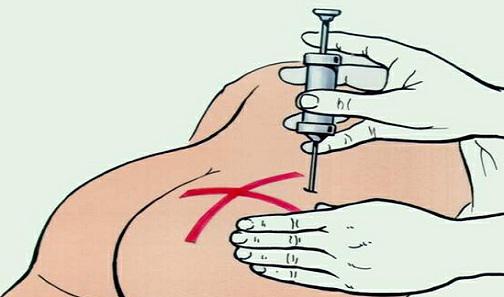
Правильное место для укола в плечо можно найти так: мысленно разделить руку от локтевого до плечевого сустава на 3 одинаковых участка. Центр средней области будет наиболее подходящим местом. Однако сделать укол в плечо без чьей-либо помощи сложнее, чем в бедро или ягодицу.
- Совет: если в/м инъекции назначены курсом, а не единичной процедурой, каждый раз выбирайте другое место, а также старайтесь не попадать в точки предыдущих уколов, чтобы не провоцировать воспаления и уплотнения.
- Важно: перед выполнением инъекции в любую мышцу ее нужно максимально расслабить, чтобы не допустить поломки иглы в процессе.
Этапы проведения уколов
Процедура внутримышечных инъекций делится на следующие этапы:
- Готовятся медицинские расходные материалы. Нужны: стерильный шприц, лекарственный препарат в ампуле, салфетки спиртовые для инъекций (или спирт + ватные диски). Шприц нужно проверить на свободную проходимость иглы, пропустив через нее воздух посредством движением поршня. Если медикамент находится не в готовом растворе, а в порошке, то его нужно развести в правильных пропорциях специальным растворителем.
- Проводятся асептика ампулы и набор лекарства. Ампула дезинфицируется спиртовой салфеткой в месте вскрытия, после чего раствор набирается внутрь шприца. Нужно стараться, чтобы игла не касалась стенок ампулы.
- Выбирается место укола на теле пациента. После оно обрабатывается проспиртованной салфеткой – круговыми движениями наружу от центра. Это обязательная манипуляция в целях предотвращения осложнений внутримышечных инъекций.
- Шприц очищается от воздуха. Шприц поднимается иглой вверх и из него выпускается воздух. Надавливать на поршень нужно, пока из иглы не появится маленькая капля препарата.
- Делается инъекция. Она выполняется быстрым движением, под прямым углом. Лекарство нужно вводить постепенно, с равной силой надавливая на поршень шприца.
- Шприц извлекается. После введения лекарства иглу резко достают под тем же углом, под которым она была введена, приложив к месту укола салфетку со спиртом и слегка помассировав ею кожу. Это так же важно сделать после укола, как и до него.
Возможные осложнения
Некорректное выполнение внутримышечного укола может спровоцировать появление различных осложнений: от незначительных до болезненных. Поэтому лучше ознакомиться с возможными из них еще до того, как они появятся:
- Гематома. Образуется, когда игла затрагивает кровеносный сосуд, либо в том случае, когда препарат вводят слишком быстро. Профилактикой небольших кровоизлияний является использование для уколов достаточно острых игл и соблюдение правильной техники. Если гематома уже образовалась, к ней нужно приложить спиртовой компресс. Для ускорения рассасывания гематом нужно наносить специально предназначенные для этого мази.
- Инфильтрат. Признак инфильтрата – это уплотнение и болезненность на месте укола. Они возникают при многочисленных инъекциях в одно и то же место и из-за неправильной техники введения лекарства. Чтобы не провоцировать возникновение инфильтрата, необходимо внимательно выбирать места для инъекции, менять их, контролировать температуру вводимых препаратов и правильно проводить все манипуляции. Если инфильтрат возник, рекомендуется приложить к нему согревающий компресс. Также ускоряет рассасывание уплотнений сетка из йода.
- Поломка иглы. Это может произойти из-за сильной напряженности в мышцах в процессе инъекции, из-за плохого качества иглы, а также из-за введения иглы до самой канюли. Чтобы не сломать иглу, ее нужно вводить на глубину не более 2/3 ее длины. Во время процедуры пациент должен лежать. Если игла сломалась, чтобы ее вытащить, нужно воспользоваться пинцетом. Если обломок попадет слишком глубоко под кожу, необходимо обратиться к врачу для его хирургического извлечения.
- Абсцесс. Если не следовать правилам обеззараживания, может развиться абсцесс – гнойное воспаление. Признаками являются покраснение кожи, боль, повышение общей температуры. Чтобы не допустить абсцесса, необходимо соблюдать правила асептики. Если осложнение уже произошло, назначается оперативное вмешательство.
Если от постинъекционного осложнения не удается избавиться самостоятельно, обязательно покажитесь медицинскому работнику.
Желаем, чтобы необходимые уколы проходили для вас всегда легко и безболезненно.
Начало практического применения инсулина почти 85 лет тому назад остается одним из немногих событий, значение которых не оспаривается и современной медициной. С тех пор многие миллионы нуждающихся в инсулине больных во всем мире были спасены от смерти в результате диабетической комы. Пожизненное заместительное лечение инсулином стало основным условием выживания больных диабетом 1 типа, оно также играет большую роль в терапии определенной части больных диабетом 2 типа. В первые годы существовало достаточно много проблем, связанных с получением препарата, техникой его введения, изменением доз, но постепенно все эти вопросы были решены. Сейчас каждому больному диабетом с потребностью в инсулине вместо фразы «Мы вынуждены колоть инсулин», следовало бы говорить: «Мы имеем возможность колоть инсулин». В последние годы интерес к возможностям совершенствования инсулинотерапии, т. е. приближения к физиологическим условиям, постоянно растет. Определенную роль здесь играют не только установка на уменьшение ограничений в образе жизни и улучшение качества жизни, но и признание необходимости коренных преобразований, направленных на улучшение метаболического контроля. Дж. Дж. Р. Маклеод (ассистенты которого — Фредерик Бантинг и Чарльз Бест — в 1921 г. открыли инсулин) писал в своей книге «Инсулин и его применение в лечении диабета»: «Чтобы больной мог доверить самому себе свою собственную жизнь, ему нужно отлично овладеть определением дозы и введением инсулина…» Эта фраза актуальна и по сей день, поскольку замены подкожному введению инсулина в обозримом будущем не предвидится.
В связи с этим очень важно правильно использовать инсулин и современные средства его введения, к которым относятся шприцы, шприц-ручки, носимые инсулиновые помпы.
Хранение инсулина
Как у любого лекарственного препарата, длительность хранения инсулина ограничена. На каждом флаконе обязательно указывается срок годности препарата. Запас инсулина необходимо хранить в холодильнике при температуре + 2…+8 °С (ни в коем случае не замораживать). Флаконы с инсулином или шприц-ручки, которые используются для ежедневных инъекций, могут храниться при комнатной температуре в течение 1 мес. Также нельзя допускать перегревания инсулина (например, запрещено оставлять его на солнце или летом в закрытой машине). После инъекции обязательно следует убирать флакон инсулина в бумажную упаковку, поскольку активность инсулина снижается под воздействием света (шприц-ручка закрывается колпачком). Не рекомендуется при перевозке запаса инсулина (во время отпуска, командировки и т. д.) сдавать его в багаж, так как он может потеряться, разбиться, замерзнуть или перегреться.
Инсулиновые шприцы
Стеклянные шприцы неудобны (требуют стерилизации) и не могут обеспечить достаточно точную дозировку инсулина, поэтому сегодня они практически не применяются. При использовании пластиковых шприцев рекомендуются шприцы со встроенной иглой, позволяющей устранить так называемое «мертвое пространство», в котором в обычном шприце со съемной иглой после инъекции остается некоторое количество раствора. Таким образом, при каждом введении теряется определенное количество препарата, что, учитывая масштабы заболеваемости диабетом, оборачивается огромными экономическими потерями. Пластиковые шприцы вполне можно использовать неоднократно, при условии, что с ними обращаются правильно, соблюдая правила гигиены. Желательно, чтобы цена деления инсулинового шприца была не более 1 ЕД, а для детей — 0,5 ЕД.
Концентрация инсулина
Пластиковые шприцы выпускаются для инсулина с концентрацией 40 ЕД/мл и 100 ЕД/мл, поэтому при получении или покупке новой партии шприцев следует обращать внимание на их шкалу. Больных, отправляющихся в поездку за рубеж, также стоит предупредить о том, что в большинстве стран используется только инсулин с концентрацией 100 ЕД/мл и соответствующие шприцы. В России в настоящее время встречается инсулин в обеих концентрациях, хотя ведущие мировые производители инсулина поставляют его в концентрации 100 ЕД в 1 мл.
Набор инсулина в шприц
Последовательность действий при наборе инсулина с помощью шприца следующая:
- подготовить флакон с инсулином и шприц;
- если нужно, ввести инсулин продленного действия, хорошо перемешать его (покатать флакон между ладонями до тех пор, пока раствор не станет равномерно мутным);
- набрать в шприц столько воздуха, сколько единиц инсулина необходимо будет набрать позже;
- ввести воздух во флакон;
- вначале набрать в шприц немного больше инсулина, чем нужно. Это делают для того, чтобы легче было удалить пузырьки воздуха, попавшие в шприц. Для этого слегка постучать по корпусу шприца и выпустить из него лишнее количество инсулина вместе с воздухом обратно во флакон.
Смешивание инсулинов в одном шприце
Возможность смешивания инсулинов короткого и продленного действия в одном шприце зависит от вида пролонгированного инсулина. Смешивать можно только те инсулины, в которых использован белок (НПХ-инсулины). Нельзя смешивать появившиеся в последние годы аналоги человеческого инсулина. Целесообразность смешивания инсулинов объясняется возможностью уменьшения числа инъекций. Последовательность действий при наборе в один шприц двух инсулинов следующая:
- ввести воздух во флакон с инсулином продленного действия;
- ввести воздух во флакон с инсулином короткого действия;
- вначале набрать инсулин короткого действия (прозрачный), как было описано выше;
- затем набрать инсулин продленного действия (мутный). Делать это следует осторожно, чтобы часть уже набранного «короткого» инсулина не попала во флакон с препаратом продленного действия.
Техника инъекций инсулина
 |
| Рисунок 1. Введение инсулина иглами различной длины |
Скорость всасывания инсулина зависит от того, куда вводится игла. Инъекции инсулина должны всегда осуществляться в подкожный жир, но не внутрикожно и не внутримышечно (рис. 1). Оказалось, что толщина подкожной клетчатки у лиц с нормальным весом, особенно у детей, часто меньше длины стандартной инсулиновой иглы (12–13 мм). Как показывает опыт, очень часто больные не формируют складку и делают инъекцию под прямым углом, что приводит к попаданию инсулина в мышцу. Это подтвердили специальные исследования с использованием ультразвуковой аппаратуры и компьютерной томографии. Периодическое попадание инсулина в мышечный слой может приводить к непредсказуемым колебаниям уровня гликемии. Для того чтобы избежать вероятности проведения внутримышечной инъекции, следует использовать короткие инсулиновые иглы — длиной 8 мм (Бектон Дикинсон Микрофайн, Новофайн, Дизетроник). Кроме того, эти иглы являются и самыми тонкими. Если диаметр стандартных игл составляет 0,4; 0,36 или 0,33 мм, то диаметр укороченной иглы — всего лишь 0,3 или 0,25 мм. Это особенно актуально для детей, поскольку такая игла практически не вызывает болезненных ощущений. В последнее время предлагаются и более короткие (5–6 мм) иглы, которые чаще применяют у детей, но дальнейшее уменьшение длины увеличивает вероятность внутрикожного попадания.
Для того чтобы сделать инъекцию инсулина, необходимо следующее:
 |
| Рисунок 2. Формирование складки кожи для инъекции инсулина |
- освободить на коже место, куда будет вводиться инсулин. Протирать спиртом место инъекции не нужно;
- большим и указательным пальцами взять кожу в складку (рис. 2). Это делается также для уменьшения вероятности попадания в мышцу. При использовании самых коротких игл делать это не обязательно;
- ввести иглу у основания кожной складки перпендикулярно поверхности или под углом 45°;
- не отпуская складку (!), нажать до упора на поршень шприца;
- подождать несколько секунд после введения инсулина, затем вынуть иглу.
Области инъекций инсулина
Для инъекций инсулина используются несколько областей: передняя поверхность живота, передняя поверхность бедер, наружная поверхность плеч, ягодицы (рис. 3). Делать инъекцию самому себе в плечо не рекомендуется, так как при этом невозможно сформировать складку, а значит, увеличивается риск внутримышечного введения инсулина. Следует знать, что инсулин из различных областей тела всасывается с разной скоростью (например, быстрее всего из области живота). Поэтому перед приемом пищи рекомендуется вводить инсулин короткого действия в эту область. Инъекции пролонгированных препаратов инсулина можно делать в бедра или ягодицы. Место инъекции должно быть каждый день новым, в противном случае возможны колебания уровня сахара крови.
 |
| Рисунок 3. Области инъекций инсулина |
Следует следить также за тем, чтобы в местах инъекций не появлялись изменения — липодистрофии, которые ухудшают всасывание инсулина (см. ниже). Для этого необходимо чередовать места инъекций, а также отступать от места предыдущей инъекции не менее чем на 2 см.
Шприц-ручки
В последние годы, наряду с пластиковыми инсулиновыми шприцами, все большее распространение получают полуавтоматические дозаторы инсулина, так называемые шприц-ручки. Их устройство напоминает чернильную авторучку, в которой вместо резервуара с чернилами находится картридж с инсулином, а вместо пера — одноразовая инсулиновая игла. Подобные «ручки» выпускаются сейчас практически всеми зарубежными производителями инсулинов (Ново Нордиск, Эли Лилли, Авентис), а также производителями медицинского оборудования (Бектон Дикинсон). Исходно они были разработаны для больных с нарушением зрения, которые не могли самостоятельно набрать инсулин в шприц. В дальнейшем их стали использовать все больные сахарным диабетом, так как они позволяют повысить качество жизни больного: отпадает необходимость носить с собой флакон с инсулином и набирать его шприцем. Особенно это значимо при современных режимах интенсифицированной инсулинотерапии, когда в течение дня больному приходится делать инъекции многократно (рис. 4).
 |
| Рисунок 4. Режим интенсифицированной инсулинотерапии с помощью многократных инъекций |
Однако освоить технику инъекций с помощью шприц-ручки несколько сложнее, поэтому больные должны тщательно изучить инструкцию по использованию и строго придерживаться всех указаний. Один из недостатков шприц-ручек также состоит в том, что, когда в картридже остается небольшое количество инсулина (меньше нужной больному дозы), многие пациенты просто выбрасывают такой картридж и вместе с ним инсулин. Кроме того, если больной вводит инсулины короткого и продленного действия в индивидуально подобранном соотношении (например, при интенсифицированной инсулинотерапии), то он лишен возможности смешать и ввести их вместе (как в шприце): приходится вводить их раздельно двумя «ручками», таким образом увеличивается число инъекций. Как и в случае с инсулиновыми шприцами, важное требование к инъекторам — возможность дозировать кратно 1 ЕД, а для маленьких детей — кратно 0,5 ЕД. Перед инъекцией пролонгированного инсулина нужно произвести 10–12 поворотов ручки на 180° для того, чтобы шарик, находящийся в картридже, равномерно перемешал инсулин. Наборным кольцом ставится необходимая доза в окошке корпуса. Введя иглу под кожу так, как было описано выше, следует нажать на кнопку до упора. Через 7–10 с (!) вынуть иглу.
Самой первой шприц-ручкой была Новопен, созданная в 1985 г. Необходимая доза с ее помощью вводилась дискретно, так как с каждым нажатием кнопки можно было ввести только 1 или 2 ЕД.
Следующие поколения шприц-ручек позволяли вводить всю дозу сразу, предварительно определив ее. В настоящее время в России используются шприц-ручки, в которые вставляется картридж объемом 3 мл (300 ЕД инсулина). К ним относятся Новопен 3, Хумапен, Оптипен, Инново.
Новопен 3 предназначена для введения инсулинов компании Ново Нордиск. Шприц-ручка имеет корпус, изготовленный из пластика и металла. Она позволяет одномоментно ввести до 70 Ед инсулина, при этом шаг введения — 1 ЕД. Кроме классического варианта серебристой окраски выпускаются разноцветные шприц-ручки (чтобы не путать разные инсулины). Для детей имеется модификация Новопен 3 Деми, которая позволяет вводить инсулин с кратностью дозы 0,5 ЕД.
Шприц-ручка Хумапен предназначена для введения инсулинов компании Эли Лилли. Ручка очень проста в использовании, можно легко перезарядить картридж (за счет специального механизма), а также скорректировать неправильно набранную дозу. Корпус устройства полностью пластиковый, что облегчает его вес, а специально разработанный эргономичный дизайн корпуса делает его удобным для руки во время инъекции. Цветовые вставки на корпусе предназначены для использования различных инсулинов. Хумапен позволяет одномоментно ввести до 60 ЕД инсулина, шаг вводимой дозы — 1 ЕД.
Шприц-ручка Оптипен предназначена для введения инсулинов компании Авентис. Основное ее отличие от других моделей — наличие жидкокристаллического дисплея, на котором отображается доза для введения. Чаще всего на российском рынке встречается вариант Оптипен Про 1. Он позволяет одномоментно ввести до 60 ЕД инсулина, цифра «1» означает, что шаг вводимой дозы — 1 ЕД. Еще одним преимуществом данной модели является тот факт, что невозможно установить дозу больше, чем остается инсулина в картридже.
В 1999 г. компания Ново Нордиск выпустила новую шприц-ручку Инново. За счет специального механизма была уменьшена длина устройства. Как и у Оптипена, доза отображается на жидкокристаллическом дисплее. Но главное отличие от всех предыдущих модификаций в том, что Инново показывает время, прошедшее с момента последней инъекции, и запоминает последнюю дозу инсулина. Также электронная система контроля гарантирует точное введение набранной дозы. Диапазон вводимых доз — от 1 до 70 ЕД, шаг дозирования — 1 ЕД. Установленная доза может быть увеличена или уменьшена простым поворотом дозатора вперед или назад без потери инсулина. Невозможно установить больше дозу, чем остается инсулина в картридже.
Смена игл
Поскольку больному, находящемуся на инсулинотерапии, за свою жизнь приходится делать огромное количество инъекций, большое значение приобретает качество инсулиновых игл. Для того чтобы обеспечить как можно более комфортное введение инсулина, производители постоянно делают иглы тоньше, короче, острее. Чтобы сделать введение инсулина практически безболезненным, острие иглы подвергается специальной заточке и смазке с использованием новейших технологий. Тем не менее повторное и многократное использование инсулиновой иглы ведет к повреждению ее острия и стиранию смазочного покрытия, что увеличивает болезненные ощущения и дискомфорт. Затупление иглы не только делает введение инсулина болезненным, но может стать причиной местного кровоизлияния. К тому же стирание смазки на игле способствует увеличению силы проталкивания иглы через кожу, в связи с чем возрастает опасность искривления иглы и даже ее поломки. Однако основной аргумент против многократного использования иглы — это микротравматизация ткани. Дело в том, что при повторном использовании иглы ее острие изгибается, приобретая форму крючка, что хорошо видно под микроскопом (рис. 5). При удалении иглы после введения инсулина этот крючок разрывает ткань, вызывая микротравму. Это способствует образованию у ряда больных выступающих уплотнений (плюс-ткань) в местах инъекций инсулина, т. е. липодистрофий. Помимо того, что липодистрофические уплотнения вызывают косметический дефект, они могут иметь серьезные медицинские последствия. Часто больные продолжают вводить инсулин в эти уплотнения в силу того, что уколы в этих местах менее болезненны. Однако всасывание инсулина в этих местах происходит неравномерно, в результате чего может ослабевать контроль гликемии. Довольно часто в таких ситуациях ставится ошибочный диагноз «лабильное течение диабета».
 |
| Рисунок 5. Деформация инсулиновых игл после многократного использования |
Повторное использование иглы может приводить к тому, что кристаллы инсулина забивают канал, что, в свою очередь, затрудняет подачу инсулина и делает ее неадекватной.
Многократное использование игл для инсулиновых шприц-ручек может повлечь за собой еще одну серьезную ошибку. В инструкции к шприц-ручкам написано, что после каждой инъекции необходимо снимать иглу. Но большинство больных не соблюдают этого правила (в связи с тем, что бесплатно выдается недостаточное количество игл). Таким образом, остается открытым канал между инсулиновым картриджем и окружающей средой. В результате температурных колебаний происходит утечка инсулина и попадание воздуха во флакон. Наличие пузырьков воздуха в инсулиновом картридже приводит к более медленному введению инсулина по мере проталкивания поршня. В результате введенная доза инсулина может оказаться неточной. При наличии больших пузырьков воздуха количество введенного инсулина в некоторых случаях может составлять только 50–70% от набранной дозы. Для того чтобы снизить влияние этого фактора, необходимо вынимать иглу не сразу, а через 7–10 с после того, как поршень достиг своего нижнего положения, о чем и следует проинструктировать больных.
Какие же выводы можно сделать, исходя из всех вышеперечисленных наблюдений? В идеале следует рекомендовать одноразовое использование инсулиновых игл; кроме того, после каждого введения инсулина нужно немедленно снимать иглу.
Учитывая важность вышеперечисленных моментов, врачам следует периодически проверять средства введения инсулина, технику инъекций и состояние мест инъекций у каждого больного.
Инсулиновые помпы
Носимые дозаторы инсулина (инсулиновые помпы) появились в конце 1970-х гг. Следующее десятилетие характеризовалось бурным интересом к этим новым техническим средствам введения инсулина, на них возлагались определенные надежды. После накопления опыта и проведения достаточного числа научно-клинических исследований помповый «бум» спал, и эти приборы заняли свое вполне определенное место в современной инсулинотерапии. В России в настоящее время используются помпы компании Медтроник Минимед.
При использовании дозаторов происходит следующее (рис. 6): для имитации физиологической секреции через установленную в теле канюлю (место инъекции меняется каждые 2–3 дня) инсулин короткого действия подается помпой непрерывно в виде подкожной инфузии (базальная скорость), а перед едой больной вводит различные дополнительные количества инсулина (болюсное введение).
 |
| Рисунок 6. Режим интенсифицированной инсулинотерапии с помощью помпы |
Таким образом, прибор представляет собой систему «открытого» типа. Это значит, что дозировку инсулина больной регулирует сам, изменяя ее в зависимости от результатов самоконтроля гликемии. Последнее и является тем звеном, которое как бы «замыкает цепочку», формируя обратную связь. Одно из главных преимуществ имеющихся носимых помп — возможность варьирования базальной скорости инфузии инсулина. Современные помпы позволяют устанавливать разную скорость для каждого часа суток, что помогает справиться с таким явлением, как «феномен утренней зари» (повышение уровня гликемии в ранние утренние часы, заставляющее больных в этом случае производить первую инъекцию инсулина в 5–6 ч утра). Также использование помп позволяет уменьшить количество инъекций, проявить большую гибкость в отношении времени приема пищи и количества потребляемых углеводов. Существуют и имплантируемые помпы, в которых инсулин попадает внутрибрюшинно, а значит, поступает в воротную вену, как это происходит при нормальной секреции инсулина.
Тем не менее многочисленные исследования показали, что значительной разницы в уровне метаболического контроля у больных, использующих дозаторы инсулина, и у тех, кто находится на режиме многократных инъекций, нет. Самым большим недостатком является высокая стоимость помп. Применение помп однозначно оправдано в определенных ситуациях, например во время беременности, у детей с лабильным течением диабета и т. д. Миниатюрного, портативного прибора, который бы не только вводил инсулин, но и имел датчик для определения гликемии, а также функцию автоматизированной подачи инсулина на основе полученных результатов, т. е. представлял бы собой искусственную b-клетку, для длительного клинического применения пока не разработано. Тем не менее экспериментальные модели уже существуют, и серийное производство таких приборов может начаться в ближайшем будущем. В связи с этим возрос интерес к применению обычных помп, так как и медицинским работникам, и больным необходимо привыкать к обращению со сложными техническими устройствами.
Таким образом, на сегодняшний день в нашем арсенале имеются средства самоконтроля и введения инсулина, которые во многом позволяют оптимизировать лечение больных сахарным диабетом. Остается лишь научить больных правильно их использовать, что представляет собой не менее трудную задачу, чем само создание этих средств.
Литература
- Бергер М., Старостина Е. Г., Йоргенс В., Дедов И. И. Практика инсулинотерапии (при участии Анциферова М. Б., Галстяна Г. Р., Грюссер М., Кеммера Ф., Мюльхаузер И., Савицки П., Шантелау Э., Шпрауля М., Штарке А.). 1-е изд. Springer-Verlag, Berlin-Heidelberg, 1995.
- Дедов И. И., Майоров А. Ю., Суркова Е. В. Сахарный диабет I типа: Книга для пациентов. М., 2003.
- Дедов И. И., Суркова Е. В., Майоров А. Ю., Галстян Г. Р., Токмакова А. Ю. Терапевтическое обучение больных сахарным диабетом. М.: Реафарм, 2004.
- Майоров А. Ю., Анциферов М. Б. Современные средства самоконтроля и введения инсулина в оптимизации лечения больных сахарным диабетом // Сборник материалов Московской городской конференции эндокринологов 27-28 февраля 1998 г. / Развитие системы обучения больных в эндокринологии: школы для больных сахарным диабетом, ожирением, остеопорозом, менопаузой. М., 1998. С. 43-49.
- Bantle J. P., Neal L., Frankamp L. M. Effects of the anatomical region used for insulin injections on glycemia in Type I diabetes subjects. Diabetes Care, 1996.
- Engstrom L. Technique of insulin injection: is it important? Practical Diabetes International, 1994, 11: 39.
А. Ю. Майоров, кандидат медицинских наук
ЭНЦ РАМН, Москва
Инструкция по использованию одноразовой шприц-ручки ОптиСет — инструкция по применению
Синонимы, аналоги
Статьи
Рассмотрите шприц-ручку ОптиСет перед началом введения инсулина. Шприц-ручка может быть использована только в том случае, если раствор в ней прозрачный, бесцветный, не содержит видимых механических включений и по консистенции напоминает воду. Так как препарат представляет собой раствор, не требуется его предварительного перемешивания.
Перед первым использованием шприц-ручку ОптиСет надо выдержать при комнатной температуре в течение 1-2 часов. Следует также удалить из шприц-ручки пузырьки воздуха перед инъекцией. Тщательно следуйте инструкции по использованию шприц-ручки ОптиСет. Пустые шприц-ручки ОптиСет не должны использоваться повторно и подлежат уничтожению. Шприц-ручка ОптиСет должна использоваться только одним пациентом и не передаваться другому лицу.
Следует бережно обращаться со шприц-ручкой ОптиСет: оберегать от падений и прочих внешних воздействий (возможно повреждение картриджа, приводящее к поломке шприц-ручки). Если же это произошло, необходимо начать использовать новую шприц-ручку ОптиСет.
Перед каждой инъекцией следует использовать новую иглу. Возможно использование игл, специально предназначенных для ОптиСета или подходящих к шприц-ручке. После инъекции игла снимается и шприц-ручка хранится без иглы. Повторное использование игл не разрешается. Иглы также должны сниматься перед утилизацией шприц-ручки.
Устройство шприц-ручки ОптиСет
Схематическое изображение шприц-ручки
Подготовка шприц-ручки к использованию
(а) Перед первым использованием шприц-ручки ОптиСет снимите колпачок ручки (Н).
(б) Возьмите новую иглу. Используйте иглы, специально предназначенные для ОптиСета или иглы универсального типа. Снимите наружную защитную мембрану (М) и навинтите иглу (J) с наружным защитным колпачком протектором (L) на шприц-ручку. При выполнении этой процедуры крепко держите инсулиновый резервуар (D) (рисунок 1).
Процедуру навинчивания иглы проводите аккуратно. Неточная установка (под углом) может привести к поломке иглы или к вытеканию раствора, что в конечном итоге приведет к неточности дозирования инсулина.
Рисунок 1.
Рисунок 2.
Тестирование перед первой инъекцией
(а) Проверьте, чтобы стрелка указания дозы (С) указывала на цифру 8 (рисунок 2).
(б) Вытащите кнопку (А) до конца, снимите внутренний и наружный колпачки иглы (К и L) и держите шприц-ручку ОптиСет иглой вверх.
(в) Продолжая держать шприц-ручку иглой вверх, нажмите вниз до упора на кнопку (А). На конце иглы должна появиться капля инсулина, и это означает, что шприц-ручка готова к работе. Количество появляющегося инсулина обычно менее 8 ME. Если инсулин не появляется, проверьте, правильно ли работает ручка (следуйте пунктам «а-в» в разделе «Удаление воздушных пузырьков/Функциональный рабочий тест») и повторяйте процедуру, пока на конце иглы не появится капля инсулина.
Удаление воздушных пузырьков/Функциональный рабочий тест
Возможно присутствие небольшого количества пузырьков воздуха в игле и инсулиновом картридже в период пользования шприц-ручкой ОптиСет. Эти пузырьки воздуха необходимо удалить. (Совсем маленькие пузырьки воздуха в инсулиновом картридже не влияют на точность устанавливаемой дозы). Если шприц-ручкой не пользовались в течение нескольких дней, следует убедиться в том, что она работает правильно и после навинчивания новой иглы повторить пункты а-в, приведенные ниже.
(а) Установите стрелку указания дозы напротив 2, поворачивая в любом направлении селектор дозы (В). Затем вытащите кнопку (А) до конца. Снимите внутренний и наружный колпачки иглы (К и L) (рисунок 3-а).
(б) Держа шприц-ручку ОптиСет иглой вверх, слегка постучите пальцем по инсулиновому резервуару (D), чтобы пузырьки воздуха собрались в верхней его части, ближе к игле (рисунок 3-б).
Рисунок 3-б.
(в) Нажмите кнопку (А) до упора вниз. В случае появления капли инсулина на конце иглы можно считать, что шприц-ручка ОптиСет находится в рабочем состоянии (рисунок 3-c).
Если капля инсулина не появляется, повторите пункты а-в.
В случае отсутствия капли инсулина на конце иглы, даже при неоднократном повторении пунктов «а-в» следует заменить иглу (возможна ее блокировка).
Рисунок 3-а.
Рисунок 4-а.
Рисунок 4-б.
Установка и введение первой дозы инсулина
(а) Установите необходимую дозу инсулина путем вращения селектора дозы (В) в любом направлении до необходимой цифры напротив стрелки указания дозы (С) (рисунок 4-а). (Селектор дозы имеет шаг, равный 2 ME).
(б) После установки нужной дозы необходимо вытащить кнопку (А) до конца (рисунок 4-6).
Кнопка (А) позволяет проверить правильность выбранной дозы. После того, как кнопка вытащена, последняя жирная видимая черта указывает выбранную дозу (например, на рисунке 4-б вытянутая кнопка (А) указывает на дозу, равную 12 ME).
(в) Инъекция. Введите иглу в кожу и нажмите кнопку до упора вниз (рисунок 4-в). Оставьте иглу, введенной в течение хотя бы 10 секунд (можно медленно сосчитать до 10). Продолжая нажимать на кнопку (А), извлеките иглу из кожи. Выполняя эти рекомендации последовательно, можно быть уверенным в полном введении выбранной дозы.
Рисунок 4-в.
Удаление иглы
После каждой инъекции снимайте и выбрасывайте иглу. Это предотвратит загрязнение, а также возможное вытекание раствора, попадание воздушных пузырьков и блокировку иглы.
(а) Возьмите прозрачный инсулиновый резервуар (D). Наденьте внутренний колпачок иглы (К) на саму иглу (J). Поворачивая против часовой стрелки основание иглы (часть иглы, не закрытая внутренним колпачком) (рисунок 5),
(б) наденьте колпачок ручки (Н).
Последующие инъекции
(а) Используйте каждый раз новую иглу.
(б) Если каждый раз требуется одна и та же доза, то стрелка указателя дозы может быть оставлена в прежнем положении напротив выбранного значения селектора дозы (В). Для проведения процедуры остается только вытащить кнопку (А) до упора вверх и затем нажать до упора вниз.
(в) Если требуется изменить дозу, следуйте соответствующим рекомендациям раздела «Установка и введение первой дозы инсулина».
Рисунок 6-а.
Рисунок 6-б.
Примечание
Остаточная инсулиновая шкала (Е) на прозрачном резервуаре (D) показывает оставшееся количество инсулина в шприц-ручке.
Данной шкалой нельзя пользоваться для установки дозы вводимого инсулина.
Она предназначена только для примерного определения оставшегося объема инсулина в шприц-ручке.
В случае, если черный поршень (G) находится близко к отметке «40» в начале цветной полосы (F), то оставшееся количество инсулина в шприц-ручке примерно 40 ME. Конец цветной полосы означает, что оставшееся количество инсулина составляет примерно 20 ME. В случае, если поршень перешел за границу цветной полосы, то оставшееся количество инсулина в шприц-ручке — менее 20 ME (рисунок 6-а).
Кнопка (А) позволит также провести последующую проверку: она блокируется на уровне, означающим количество оставшегося инсулина в шпрц-ручке. Например, если стрелка — указатель дозы была установлена на отметке 20 ME, a кнопка (А) была при вытаскивании остановлена на уровне 12 ME, то пациенту могут быть введены только 12 ME (рисунок 6-б).
В данном случае либо недостающие 8 ME должны быть введены при помощи новой шприц-ручки ОптиСет, либо все 20 ME должны быть введены при помощи новой шприц-ручки ОптиСет.
При разработке дизайна данной ручки был использован международный инсулиновый цветовой код, размещенный на кнопке (I), а также на инсулиновом резервуаре (F).
Купить Инструкция по использованию одноразовой шприц-ручки ОптиСет в planetazdorovo.ru
*Цена в Москве. Точная цена в Вашем городе будет указана на сайте аптеки.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)