Как развивается ребенок? Ровные ноги (Х- и О- образные) — когда? Что родители должны знать о плоскостопии, «косолапии», искривлении ног и обуви? (прекрасная статья для всех!)
Автор: Lynn T. Staheli «Practice of Pediatric Orthopedics»
Терминология
Разворот (Version) — нормальный вариант ротации конечности. Разворот голени это угол между осью коленного сустава и трансмалеолярной осью (ось проведенная через лодыжки голени). В норме голень развернута кнаружи. Разворот бедренной кости это угловая величина между осью проведенной через шейку бедра и чрезмыщелковой осью (ось, проведенная через мыщелки бедра). В норме имеется антеверсия шейки бедра. Торсия описывается как превышение двух стандартных отклонения от средней величины и считается ненормальным явлением и описывается как деформация. Торсионная деформация может быть простой, включающей один уровень или сложной, вовлекающей множество сегментов. Сложные деформации могут быть аддитивные (несколько деформаций, усиливающих друг друга) или компенсирующих (уменьшающих друг друга). Например, внутренняя торсия голени и внутренняя торсия бедра являются аддитивными. Наоборот, наружная торсия голени и внутренняя торсия бедра – компенсаторные.
Нормальное развитие
Нижняя конечность ротируется кнутри в течение седьмой недели внутриутробного развития, поворачивая большой палец ноги к средней линии тела. С развитием плода антеверсия бедра снижается от 30° при рождении до 10° к периоду созревания. Величины антеверсии выше у лиц женского пола и в некоторых семьях. С ростом голень ротируется кнаружи от 5° при рождении до 15° к периоду созревания. Из-за того, что при росте конечности, как бедро, так и голень ротируютя кнаружи, внутренняя торсия голени и антеторсия бедра у детей улучшаются со временем. Напротив, латеральная (наружная) торсия голени обычно ухудшается со временем.
Рис.1 Нижняя конечность ротируется кнаружи с возрастом. Кнаружи ротируется с возрастом как бедро так и голень (большеберцовая кость)
Обследование
Хотя диагноз торсионная деформация может быть поставлен просто при наружном осмотре, история развития деформации помогает исключить другие проблемы и понять степень нарушения.
ИСТОРИЯ РАЗВИТИЯ
Расспросите о начале, тяжести, нарушениях и предшествующем лечении проблемы. Узнайте, как развивался пациент. Задержка начала ходьбы может насторожить в отношении нервно-мышечного расстройства. Имелись ли в семье схожие ротационные расстройства? Часто ротационные деформации имеют наследственный характер и настоящее состояние родителей могут предсказать будущее ребенка.
Рис.2 Внутренняя торсия бедра, которая имеется как у матери, так и у ребенка. Обследование родителей часто выявляет у них деформации схожие с имеющимися у их ребенка
РОТАЦИОННЫЙ ПРОФИЛЬ
Ротационный профиль дает информацию, необходимую для того, чтобы установить уровень и тяжесть любой торсионной проблемы. Отметьте значения в градусах для обеих сторон.
Обследуйте в 4 этапа:
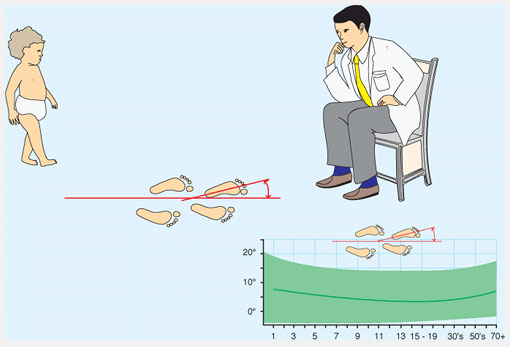
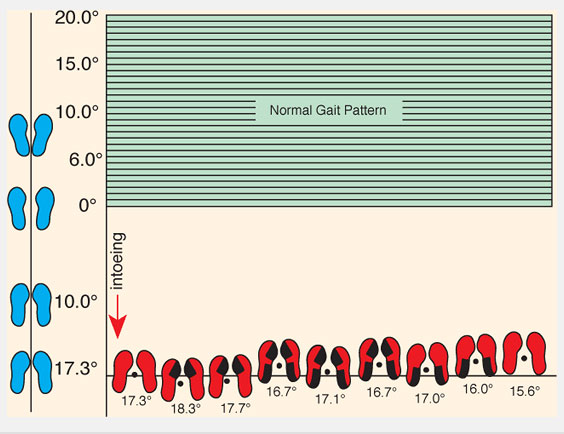
Осмотрите, как ребенок ходит и бегает. Предположите угол отклонения стопы при ходьбе (foot progression angle (FPA)). FPA – это угол между осью стопы и линией направления движения. Эта величина обычно определяется пока ребенок ходит по коридору клиники. Определите среднюю величину отклонения пальцев кнутри или кнаружи. Отрицательные значения присваиваются отклонению пальцев стопы кнутри. Поворот пальцев кнутри (Intoeing) от -5° до -10° легкая степень, -10°-15° средняя, более -15° тяжелая. Попросите ребенка побегать. Ребенок с антеторсией бедра «загребает» ногами (“eggbeater” running pattern) отклоняя стопы кнаружи в фазу переноса ноги.
Рис.3 Угол отклонения стопы при ходьбе. Определяется наблюдением за походкой ребенка. Нормальные величины показаны зеленым.
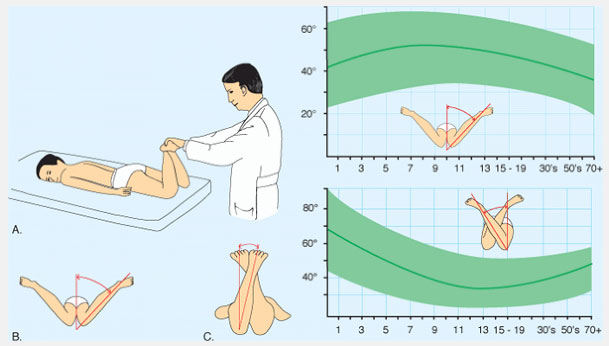
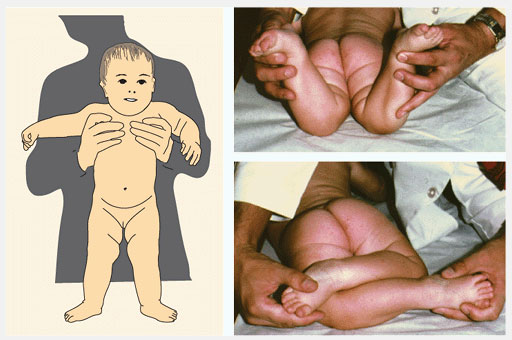
Определите разворот бедра (femoral version) посредством измерения ротационных движений в тазобедренном суставе. Измерьте наружную и внутреннюю ротации в положении ребенка на животе с коленями согнутыми до прямого угла и ровно уложенным тазом. Определяйте движения одновременно с двух сторон. Внутренняя ротация в норме менее чем 60°-70°. Если ротация ассиметрична, назначьте рентгенографию.
Рис.4 Ротация в тазобедренных суставах (ТБС). Ротация в ТБС опеределяется в положении ребенка на животе. Измеряется внутренняя и наружная ротация. Нормальный объем движений показан зеленым.
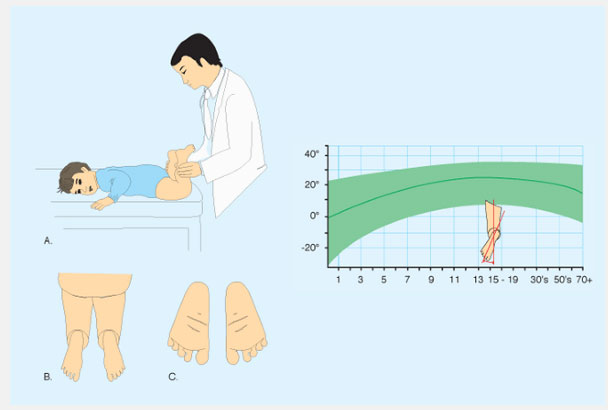
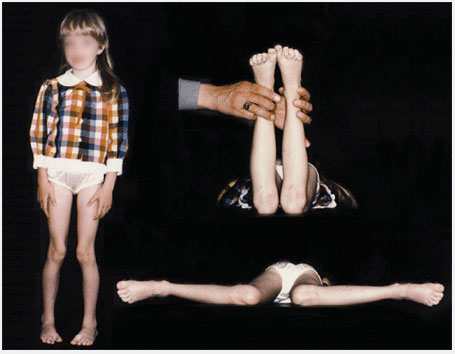
Подсчитайте разворот голени (tibial version) посредством измерения угла бедро-стопа (thigh-foot angle (TFA)). TFA определяется у ребенка лежащего на животе как угол между межлодыжечной осью и осью бедра. Таким способом измеряется ротация голени. Разница между ТМА и TFA показывает ротацию заднего отдела стопы. Диапазон нормальных величин широк, и величина средних значений возрастает по мере увеличения возраста. Для этих измерений очень важна укладка стопы. Позвольте стопе занять естественное положение, не укладывайте самостоятельно стопу, так как это вызывает ошибки в измерениях.
Рис.5 Исследование ротационного статуса голени и стопы. Ротационный статус голени и стопы лучше всего определить обследуя ребенка в положении на животе, позволив стопе занять естественное положение. В таком положении легко определить угол бедро-стопа и форму стопы. Нормальные величины показаны зеленым.
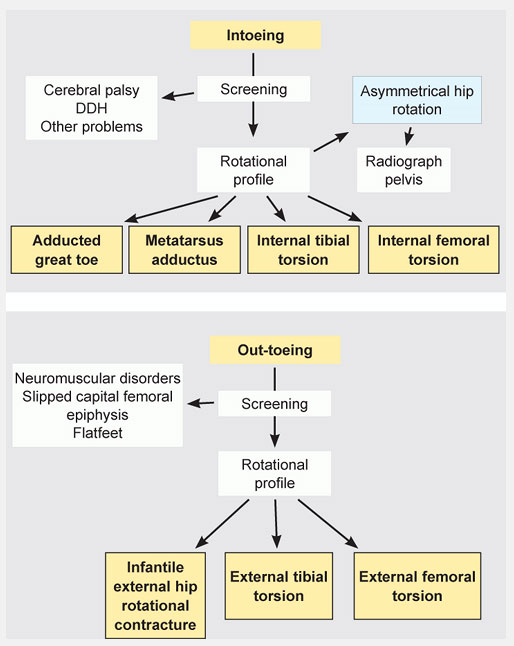
Осмотрите стопу на предмет приведения переднего отдела. Наружный край стопы в норме прямой. Искривление наружного контура стопы и приведение переднего отдела обычно симптомы приведенной стопы (metatarsus adductus). Евертированная (развернутая кнаружи) стопа или плоская стопа обычно является причинами поворота пальцев кнаружи. Включите эти данные в ротационный профиль. На основании скринингового исследования и составления ротационного профиля установите уровень и степень торсионной деформации.
Рис.6 Диаграмма для определения причин поворота пальцев стопы кнутри или кнаружи. Используя скрининговое исследование и ротационного профиля, облегчает постановку диагноза.
СПЕЦИАЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
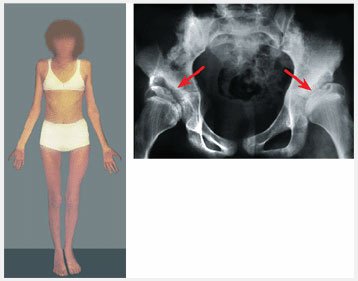
Проведите дополнительные обследования, если ротационные движения в тазобедренных суставах ассиметричны или если ротационные проблемы настолько серьезны, что предполагается оперативная коррекция. Перед оперативным лечением выполните снимки для определения степени антеторсии, чтобы исключит дисплазию тазобедренных суставов и измерить антеторсию бедра (имеется ввиду, видимо, антеторсия шейки бедра – замечание переводчика). Измерения проводятся по данным КТ или рентгенографии в 2-хпроекциях. Обычно антеторсия превышает 50 градусов у пациентов, которым требуется оперативное лечение.
Рис.7 Ассиметричный объем ротационных движений в тазобедренных суставах (ТБС) требует дальнейшего обследования. Эта 12-летняя девочка обратилась с жалобами на поворот пальцев стоп кнутри. Ротационный профиль оказался ненормальным, показывая ассиметрию ротационных движений в ТБС. Рентгенография таза показала тяжелую двухстороннюю дисплазию тазобедренных суставов (показано стрелками). Выполнено оперативное лечение дисплазии ТБС.
Принципы лечения
Первым шагом является постановка правильного диагноза. При лечении ротационных проблем конечностей наиболее трудная часть найти хороший контакт с семьей пациента. По причине того, что нижние конечности со временем ротируются кнаружи (латерально), поворот пальцев стоп кнутри спонтанно исправляется у большинства детей. Попытки контролировать походку, сидение, или положение ребенка во сне невозможны. Такие попытки только создают напряженность в отношениях и конфликт между ребенком и родителями. Косые стельки или вставки неэффективны.
Рис.8 Неэффективность косых стелек. В обувь подкладывались различной формы косые стельки (показано черным). Показаны средние величины поворота пальцев кнутри у детей, носивших стельки и контрольной группы, не носившей стельки. Воспроизведено с разрешения из исследования Knittle and Staheli (1976).
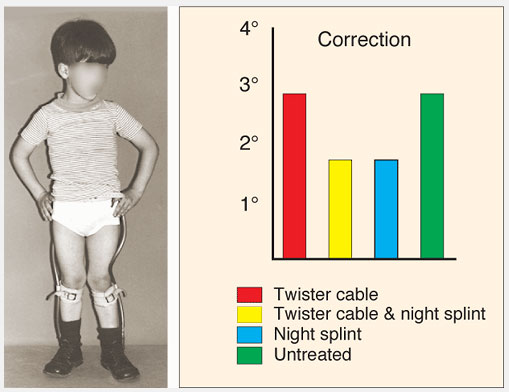
По аналогии дневные брейсы с раскручивающими упругими вставками (twister cables) только ограничивают способность ребенка ходить и бегать. Ночные шины, которые латерально ротируют стопы, лучше переносятся и не мешают ребенку играть, хотя вероятно не имеют особого преимущества в долговременном плане. Таким образом, динамическое наблюдение лучше всего. Родителей нужно убедить, что лечение наблюдением достаточно.Наблюдение за ребенком включает тщательное изучение, сбор информации, повторные проверки правильности диагноза и осмотры в динамике. Родители должны быть проинформированы, что случаи, когда деформация не проходит, достаточно редки. Менее 1% торсионных деформаций бедра и голени не разрешаются самостоятельно и могут потребовать оперативной коррекции в позднем детском возрасте. Редко возникает потребность проведение деротационной остеотомии, которая бывает достаточно эффективна.
Рис.9 Недостаток эффективности брейсов с раскручивающими упругими вставками (twister cables). На диаграмме сравнивается эффективность результатов «лечения» по сравнению с таковыми у нелеченных детей с антеторсией. Попытки лечения не оказывают никакого влияния на результат измерений антеверсии шейки бедра до и после лечения Из исследований Fabry et al. (1973).
МЛАДЕНЕЦ (ДО НАЧАЛА ХОДЬБЫ — INFANT)
Поворот пальцев стопы кнаружи может быть следствием плосковальгусной стопы или, что бывает чаще, из-за наружной ротационной контрактуры тазобедренных суставов или комбинацией обоих факторов. Поворот пальцев стопы кнутри бывает из-за приведенного большого пальца, приведения переднего отдела стопы или внутренней торсии голени.
Наружная ротационная контрактура тазобедренного сустава По причине того, что бедра во время нахождения плода в матке ротированы (развернуты) кнаружи, латеральная ротация бедер является нормальной. Когда ребенок находится в вертикальном положении, его стопы могут разворачиваться кнаружи. Это может беспокоить родителей. Часто только одна стопа повернута кнаружи, обычно правая. Из двух стоп та, что повернута кнаружи, обычно нормальная. Противоположная нога, которую родители считают нормальной, зачастую имеет приведение переднего отдела стопы или внутреннюю торсию голени.
Рис.10 Физиологический младенческий поворот пальцев кнаружи. Поворот пальцев кнаружи в раннем младенческом возрасте происходит из-за наружной ротационной контрактуры тазобедренных суставов. У этого младенца внутренняя ротация ограничена до 30° (верхнее фото), в то время как наружная ротация равна 80° (нижнее фото). Это результат наружной ротации конечностей, которая разрешается спонтанно со временем.
Приведенный первый палец стопы обычно описывается как одновременно спастическая контрактура мышцы, отводящей 1-ый палец (abductor hallucis) и как «ищущий палец» (“searching toe”). Она является динамической деформацией из-за относительно избыточного натяжения мышцы, отводящей 1-ый палец (abductor hallucis), которое происходит во время фазы опоры. Данная деформация может быть ассоциирована с приведением плюсневых костей. Это состояние самостоятельно проходит в процессе созревания нервной системы, когда налаживается более точный баланс мышц стопы. Лечения не требует.
Рис.11 «Ищущий палец» («serchin toe»). Динамическая деформация из-за избыточного напряжения adductor hallucis
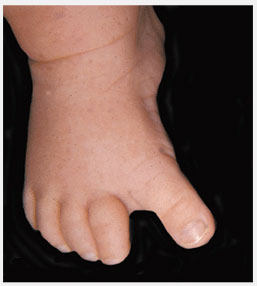
Приведение переднего отдела стопы – спектр различных деформаций, характеризующийся медиальным отклонением переднего отдела стопы различной степени. Прогноз тесно взаимосвязан с ригидностью стопы.
Рис.12 Степени тяжести приведения переднего отдела стопы. Проведите линию которая делит пятку пополам. В норме она пересекает 2-ой палец. Данная линия проходит через 3-ий палец при легкой, между 3-м и 4-м при умеренной, и между 4-5-ым пальцем при тяжелой степени деформации. Из исследования Bleck (1983)
Приведение плюсневых костей (Metatarsus adductus) Является подвижной (flexible) деформацией и происходит из-за стесненного положения плода в матке. Как и другие деформации, она разрешается спонтанно со временем. Большинство деформаций корригируется в течение первого года жизни, остальная часть в последующем периоде детства. Требует регулярного наблюдения и повторных проверок состояния стопы. Брейсов, гипсования, специальной обуви и упражнений не требуется.
Варусное приведение стопы (Metatarsus varus) Ригидное приведение переднего отдела стопы с тенденцией к отсутствию улучшения. Данная ригидная форма стопы встречается нечасто по сравнению с обычной приведенной стопой (metatarsus adductus). Варусное приведение стопы характеризуется жесткостью с наличием складки на подошвенной части стопы. Развитие стопы чаще сопровождается не полной спонтанной коррекцией. Деформация не вызывает функциональных нарушений и не является причиной натоптышей. Эта патология создает косметический дефект и, при выраженной степени, трудности с подбором обуви. Не забудьте про такую деформацию как «серповидная стопа» (skewfoot). «Серповидная стопа» встречается у детей с ослабленным связочным аппаратом суставов и характеризуется выраженным приведением переднего отдела в сочетании с вальгусом заднего отдела стопы. Большинство родителей хотят, что бы деформация была исправлена. Деформация корригируется этапным гипсованием ноги до паховой области, начиная примерно с 6-месячного периода. Гипсовые повязки накладываются с интервалом 1-2 недели до тех пор, пока не наступит коррекция стопы. У детей старше 2-х лет, коррекция гипсованием иногда эффективна, но более трудно воспринимается ребенком и родителями. Оперативное лечение очень редко бывает необходимо, поскольку варусное приведение стопы (metatarsus varus) не вызывает функциональных нарушений и вторичных деформаций.
ВОЗРАСТ ПОСЛЕ НАЧАЛА ХОДЬБЫ (TODDLER)
Поворот пальцев стопы кнутри чаще встречается на втором году жизни и обычно обнаруживается, когда младенец начинает ходить. Эта деформация происходит благодаря внутренней торсии голени, приведенной стопе (metatarsus adductus) или приведенном большом пальце стопы.
Внутренняя торсия голени (ВТГ). ВТГ наиболее частая причина поворота пальцев кнутри. Часто она двухсторонняя. Если ВТГ односторонняя, то чаще бывает слева. Динамическое наблюдение лучший вариант лечения. Повсеместно назначаются ночные шины Дениса-Брауни и Fillauer (Fillauer or Denis Browne night splints), но они не имеют значения в долговременном прогнозе лечения. Восстановление происходит как при назначении лечения, так и без него.
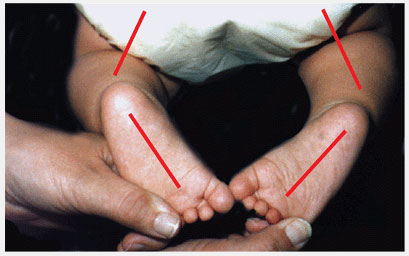
Рис.13 Двухсторонняя внутренняя торсия голени. Угол бедро-стопа отрицателен (красная линия) для обеих ног
Рис.14 Одностороняя внутренняя торсия голени. Внутренняя торсия голени часто ассиметрична и, обычно, хуже на левой стороне
Избегайте дневных Брейсов и специальной обуви, потому что они замедляют передвижения ребенка и могут повредить его самооценку. Коррекция происходит спонтанно, но часто требует 1-2 года. Предупредите родителей что время, необходимое для коррекции исчисляется годами а не неделями или месяцами.
ВОЗРАСТ ПОСЛЕ 2 ЛЕТ. (CHILD)
Поворот пальцев стопы кнутри в детском возрасте после начала ходьбы (после 2-хлет) наиболее часто происходит из-за антеторсии бедра (шейки бедра) и редко из-за сохраняющейся внутренней торсии голени. В позднем детстве, поворот пальцев стопы кнаружи может быть благодаря наружной торсии бедра или наружной торсии голени. Естественное развитие бедренной кости – разворот бедра кнаружи с ростом ребенка, что часто приводит к коррекции внутренней торсии голени и ухудшению наружной торсии голени.
Внутренняя торсия голени (ВТГ) менее характерна чем наружная торсия для детей более старшего возраста. У ребенка старше 8-ми лет ВТГ может потребовать оперативной коррекции если она не разрешается самостоятельно и производит существенные функциональные нарушения и косметическую деформацию. Оперативное лечение может быть показано когда угол бедро-стопа ротирован кнутри более чем 10°.
Рис.15 Сохраняющаяся торсия голени. Ротационные деформации не всегда проходят со временем. У этой девочки сохраняется торсия голени (см. стрелку), которая вызывает функциональные нарушения и требует оперативной коррекции (деротационной остеотомии костей голени).
Наружная торсия голени (НТГ) По причине того, что большеберцовая кость с возрастом ротируется латерально (кнаружи), внутренняя торсия голени (ВТГ) улучшается, а наружная торсия голени (External tibial torsion — НТГ) ухудшается. НТГ может вызывать боли в коленном суставе. Эта боль возникает в пателло-феморальном сочленении и предположительно вызвана нарушением соотношения оси коленного сустава и линией передвижения (line of progression). Это нарушение соотношения наиболее отчетливо проявляется при сочетании наружной торсии голени с внутренней торсией бедра. Коленный сустав ротирован кнутри, а голеностопный кнаружи, оба сустава несоосны с линией движения, что вызывает «синдром несоответствия» (“malalignment syndrome”). Данное состояние приводит к нарушению походки и болям в пателло-феморальном суставе.
Антеторсия бедра (Femoral antetorsion) Антеторсия бедра (точнее шейки бедренной кости) или внутренняя торсия бедренной кости обычно впервые определяется в возрастной группе от 3-х до 5-ти лет и наиболее часта у девочек. Часто остаточные явления антеторсии бедра наблюдается и у родителей пациента. Ребенок с антеторсией шейки бедра сидит в положении «W», стоит, развернув колени кнутри, («целующиеся надколенники»- “kissing patella”) и неловко бегает «загребающей» походкой (“egg-beater”). Внутренняя ротация в тазобедренном суставе превышает 70°. Внутренняя торсия бедра считается легкой, если внутренняя ротация в тазобедренном сустава около 70°-80°, умеренной при 80°-90°, тяжелой при 90° и более. Наружная ротация в тазобедренном суставе уменьшается соответственно, т.к. полный объем ротационных движений в тазобедренном суставе 90-100°. Антеторсия бедра (Femoral antetorsion) обычно наиболее выражена в возрасте между 4-6 годами и затем нормализуется. Восстановление происходит по причине уменьшения угла антеверсии шейки бедренной кости и латеральной ротации большеберцовой кости. У взрослого, антеторсия бедра не вызывает дегенеративного артрита (артроза) и редко вызывает функциональные нарушения. Антеторсия шейки бедра не лечится консервативно. Сохранение тяжелой антеторсии в возрасте старше 8 лет, может являться показанием к деротационной остеотомии бедра.
Рис.16 Внутренняя (медиальная) торсия бедренной кости. Эта девочка имеет внутреннюю торсию бедра. Её надколенники повернуты кнутри в полжении стоя. Наружная ротация в тазобедренном суставе 0°(верхнее фото). Наружная ротация в ТБС 90° (нижнее фото).
Ретроторсия бедра может представлять большую проблему, чем обычно считается. Ретроторсия наиболее часто встречается у пациентов с эпифизеолизом головки бедра. Предположительно увеличивается «срезающая» сила, действующая на зону роста. Ретроторсия связана с повышенным риском развития дегенеративного артрита (артроза) и походкой с поворотом пальцев стопы кнаружи. Проблемы походки обычно не настолько серьезны чтобы требовать оперативного лечения.
Приведение стопы у ребенка – что это и как лечить
Приведение стопы у ребенка — это врожденная деформация, которая напоминает косолапость. Можно сказать, что она является ее разновидностью. Данное отклонение заметно у ребенка уже на первом году жизни и начинает проявляться с началом ходьбы (как правило, к 1,5 годам). Практика свидетельствует о том, что в 85% случаев приведение стопы у ребенка проходит самостоятельно приблизительно к 3 годам (полностью или частично). Самостоятельное устранение деформации замедляется, если ребенок спит на животе, а также согнутых коленях в виде W.
Современные специалисты выделяют несколько степеней данного заболевания, а именно:
- легкую степень: дефект исправляется без особенных усилий;
- среднюю степень: приведение исправляют с определенными усилиями;
- тяжелую степень: деформацию исправить невозможно.
Симптомы приведенной стопы
Передние приведение стопы у ребенка характеризуется определенными симптомами, а именно:
- присутствует закругленный наружный край;
- отсутствует эквинусная установка стопы;
- голень не ротирована;
- свод стопы углублен.
При вышеперечисленных симптомах пятка установлена нормально, даже в легкой степени деформации. Нужно отметить, что при косолапости последний симптом отсутствует. Врожденную приведенную стопу определить весьма просто по следующим признакам: заметен внутренний поворот стопы с подниманием внутреннего края и опусканием наружного. Помимо этого, заметно сгибание стопы в области подошвы, а тажке приведение стопы в передней части. Также необходимо отметить, что при деформации такого рода в голеностопном суставе можно выделить ограниченную подвижность.
Что такое приведение плюсны
Врожденное приведение плюсны (приблизительно в 50% случаев двустороннее). В некоторых случаях наблюдается у грудных детей. Приблизительно у 10% подобной деформацией присутствует дисплазия вертлужной впадины. В таком случае передний отдел стопы обращен внутрь. При этом средний, а также задний отделы сохраняют нормальное положение.
Медиальный край стопы выгнут, а латеральный край — выпуклый. Расстояние между первым и вторым пальцем увеличено, особенно выражается поворот большого пальца внутрь. Сгибание, а также разгибание в голеностопном суставе не нарушается. Возможна ригидность переднего отдела стопы. При подобной деформации ребенок ставит стопу носками внутрь и снашивает обувь неправильно.
В случае обнаружения вышеперечисленных симптомов ребенка необходимо показать специалисты. Для устранения деформации врачи рекомендуют носить ортопедическую обувь.
Лечение
Лечение плоско-варусных стоп осуществляет врач-ортопед, либо специалист по лечебной физкультуре. Вместе с лечебной гимнастикой могут назначаться различные терапевтические процедуры, а также специальный массаж, грамотно подобранная ортопедическая обувь и укладки. Все это вы можете приобрести в нашем магазине детской обуви. Не менее действенными (в зависимости от возраста ребенка) являются следующие занятия:
- езда на машине-каталке: обеспечивает укрепление мышц;
- занятия на шведской стенке, турнике с канатом и лестницей;
- езда на велосипеде, ходьба босиком по наклонной поверхности или бревну.
В большинстве случаев приведение передней части стопы устраняют при помощи массажа. Разработка нижних конечностей рекомендуется проводить одновременно с тонизирующем массажем всего тела (кроме рук). Если по каким-либо причинам эти процедуры провести не предоставляется возможным, рекомендуется ограничиться только массажем ягодичной области, ног, а также поясницы.
Если приведение переднего отдела стопы у детей лечить с первых дней, специалисты назначают достаточно консервативную терапию. Как правило, конечный результат остается положительным. В сложных случаях специалисты прибегают к хирургическому вмешательству. В этой ситуации проводится остеотомия плюсневых костей у их основания, коррекция деформации (проводится операция Пибоди).
Гимнастика, а тажке массаж на первом году жизни ребенка, его достаточная двигательная активность, грамотно подобранная обувь — все это способствует формированию здоровых стоп. Прогноз в случае своевременного лечения будет максимально эффективным.

Детям, не достигшим шести месяцев, при угле приведения менее 30 градусов рекомендуется делать массаж. Также может проводиться мануальная коррекция стопы. В случае искривления более 30 градусов деформацию исправляют при помощи гипсовых этапных с вязок.
Лечение гипсовыми повязками можно начинать с первых дней жизни. В случае лечения ППО часто используется способ гипсования с созданием пространства по Фурлонгу. В гипсовой повязке создаются специальные отверстия для наружной поверхности стопы.
Благодаря этому, определенный отдел можно смещать в латеральном направлении. После того как коррекция стопы с применением гипсовых повязок завершена, еще не ходящему малышу назначается безнагрузочный ортез (с отведением переднего отдела). Ортез надевают на срок 6 месяцев.
В случае диагностирования данного заболевания ребенку может быть назначена специализированная ортопедическая обувь (например Антиварусная обувь), которую можно приобрести на выгодных условиях в магазине Ortopanda.
Деформация стопы – это патологические изменения, которые затрагивают кости, суставы, сухожилия, нервы, мышцы. Отклонение встречается примерно у 30 % детей. При легкой степени нарушения слабовыраженны и, как правило, не причиняют ребенку особых неудобств.
Но, если вовремя не начать коррекцию положения стопы, есть риск, что состояние усугубится. В тяжелых случаях возможно нарушение походки, иннервации, кровообращения, ограничение подвижности в стопе, боли при ходьбе. В зависимости от типа деформации внешне это выглядит как изменение высоты сводов, длины, ширины, угла разворота стопы.
Виды деформации стопы у ребенка, причины, проявления и методы лечения
Что вызывает?
Деформации стопы у детей бывают врожденными и приобретенными.
На стадии внутриутробного развития их провоцируют:
- аномальное расположение плода в матке;
- недоношенность;
- врожденные патологии опорно-двигательной или нервной системы (ДЦП, нарушение иннервации мышц, дисплазия соединительной ткани);
- маловодие, многоплодная беременность, небольшое пространство для плода приводит к механическому давлению на нижние конечности, вызывает отклонения в их развитии;
- интоксикации, курение, прием алкоголя или наркотических веществ женщиной в период беременности;
- внутриутробные инфекции;
- наследственный фактор.
Распространенные причины приобретенных деформаций стопы – это недостаток физической активности и неправильно подобранная обувь.
При недостатке физической нагрузки мышцы стопы со временем ослабевают, хуже удерживают кости в анатомически правильном положении.
Способствует этому:
- перемещение преимущественно по твердым, ровным поверхностям: гладкий пол в квартире, плитка или асфальт на улице;
- отсутствие занятий спортом;
- отказ от профилактического массажа, зарядки для поддержания тонуса мышц стоп.
Пагубное влияние на формирование стопы ребенка в первые годы жизни оказывает неудачная обувь. Поэтому к ее выбору предъявляется ряд требований. Она должна обеспечивать правильное формирование стопы и распределение нагрузки, поддержку сводов. Для этого в обуви для маленьких детей предусмотрены супинаторы, небольшой каблук, гибкая подошва, фиксация пятки.
Приобретенные нарушения установки стоп также вызывают:
- повышенная нагрузка на суставы ног из-за лишнего веса, раннего начала хождения (у малышей они очень подвижны и легко подвергаются смещению);
- болезни опорно-двигательного аппарата;
- родовые травмы;
- переломы, ушибы, растяжения, глубокие порезы, ожоги в области стопы;
- длительная иммобилизация конечности после травм (ношение гипса, ортеза);
- дефицит витаминов;
- перенесенный полиомиелит;
- перенесенные в раннем детстве ОРВИ с осложнениями;
- нарушение обмена веществ;
- эндокринные болезни (гипотиреоз, сахарный диабет);
- запущенный рахит, приводящий к нарушениям минерализации костей, развития мышц, связок;
- воспалительные процессы в мышцах, связках, суставах.
Виды
К распространенным видам деформации стопы у детей относятся плоскостопие, вальгусная, варусная деформации. Гораздо реже встречаются: косолапость, полая, конская, пяточная стопа.
Подробнее каждый из видов описан ниже.
Плоскостопие
Плоскостопие – самый частый тип деформации стопы у детей, который состоит в уплощении сводов. Чем менее развиты своды, тем хуже они выполняют функцию амортизации или смягчения ударной нагрузки. Происходит это чаще всего из-за ослабления мышц, связок, участвующих в поддержке сводов. Снижение их тонуса приводит к тому, что они не удерживают в правильном положении суставы и кости.
В зависимости от того, какой свод уплощен, плоскостопие бывает:
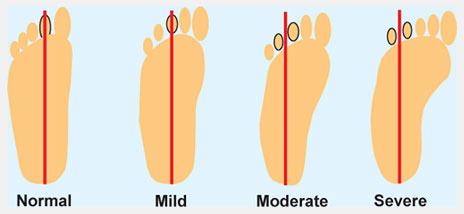
- Продольное. Происходит опускание продольного свода, стопа увеличивается в длину, стремится всей поверхностью прикоснуться к опоре. По высоте продольного свода выделяют 3 степени плоскостопия: 1 степень – высота свода 20 – 30 мм, 2 степень – 15 – 20 мм, 3 степень – менее 15 мм;
- Поперечное. Происходит опускание поперечного свода, стопа становится шире, короче. Большой палец отклоняется наружу. В зависимости от величины угла между большим пальцем и основанием среднего выделяют 3 степени: 1 степень – угол 20 – 25 °, 2 степень – угол 25 – 35 °, 3 степень – угол более 35 °;
- комбинированное или продольно-поперечное, Так называют случаи, когда у ребенка одновременно имеется и продольное, и поперечное плоскостопие.
Чаще всего у детей встречается продольное плоскостопие.
Как выглядит отпечаток стопы при плоскостопии в зависимости от степени тяжести, смотрите на фото:
Заподозрить уплощение сводов стопы родители могут по следующим признакам:
- жалобы ребенка на усталость ног;
- нежелание долго ходить, малыш просится на руки или в коляску уже после получасовой прогулки;
- жалобы на боль при легких нажатиях пальцами с внутренней части стопы;
До 3 лет плоскостопие не повод для беспокойства. Оно физиологическое, обусловлено наличием толстой жировой подушечки на стопах, неокрепшими мышцами и связками, еще не способными выдерживать вес ребенка. Со временем оно исчезает само по себе.
Вальгусная и варусная деформация
Вальгусная деформация стопы составляет в среднем 60 % всех ортопедических отклонений у ребенка. Чаще всего встречается у детей старше 5 лет. В редких случаях вальгусная деформация относится к врожденной патологии, связанной с неправильным (вертикальным) расположением таранной кости.
При таком типе деформации происходит:
- искривление вертикальной оси стоп;
- пятки и фаланги пальцев отклоняются наружу;
- основная опора идет на внутренний край подошвы;
- голеностоп смещается внутрь;
- свод стопы становится более плоским.
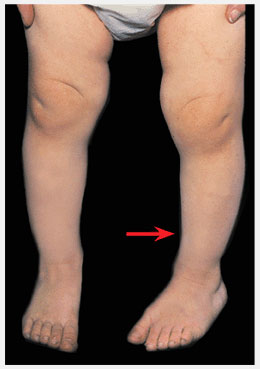
Такие изменения обычно сразу заметны. Родители обращают внимание, что с ножками ребенка, что-то не так. Расстояние между лодыжками увеличивается, а между коленями уменьшается. Постановка ног становится X-образной.
Определить вальгус можно, если при плотно прижатых выпрямленных ногах измерить расстояние между лодыжками. Если оно составляет 5 см или больше, значит, деформация есть. К характерным признакам отклонения относится стаптывание обуви с внутреннего края.
Если вальгусная деформация сочетается с плоскостопием, то такое нарушение строения стопы у ребенка называется плоско-вальгусным. Около 18 % всех форм плоскостопия у детей сопровождается таким отклонением.
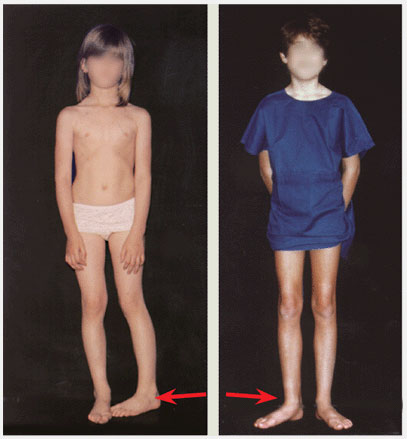
При варусной деформации стоп наблюдаются противоположные вальгусной внешние изменения:
- пятки отклоняются от вертикальной оси вовнутрь;
- основная опора идет на внешний край ступни;
- расстояние между лодыжками уменьшено;
- колени разведены в стороны;
- O-образная постановка ног;
- обувь больше стаптывается с внешнего края.
Варусная деформация развивается медленно. Ее вызывают врожденные аномалии строения костей, патологии суставов, эндокринные расстройства, инфекции, рахит, травмы голеностопа, избыточный вес, другие факторы.
Как у детей отличаются вальгусная и варусная деформации стоп, смотрите на фото:
Косолапость
Косолапость – это тяжелый, в большинстве случаев врожденный дефект, когда стопа развернута внутрь и вниз. Она проявляется подвывихом голеностопного сустава с последующим уменьшением длины стопы. Примерно в 50 % случаев патология затрагивает обе ноги. Частота распространения – 1 случай на 1000 новорожденных. У мальчиков такое отклонение встречается чаще, чем у девочек.
Врожденную косолапость, как правило, обнаруживают в период внутриутробного развития во время планового УЗИ на 20-21-й неделе беременности. Но иногда диагноз ставится при рождении.
Как выглядят стопы при косолапости, смотрите на фото:
К приобретенной косолапости приводят спастические параличи, травмы ног, перенесенный полиомиелит.
Пока ребенок не начнет ходить, патология не вызывает боли или других медицинских проблем.
Но отсутствие лечения в дальнейшем приводит к серьезным последствиям:
- сильные боли при ходьбе или даже неспособность ходить;
- образование мозолей на тех участках стопы, которые выступают опорой при ходьбе;
- укорочение конечности.
Косолапость – это серьезный эстетический недостаток, который может стать причиной комплексов, страха, неуверенности ребенка в себе. Поэтому лечение врожденной косолапости надо начинать сразу, через 1 – 2 недели после рождения. В зависимости от степени тяжести патологии лечение занимает от 2 месяцев до нескольких лет.
Полая стопа
Полая стопа – это обратная форма плоскостопия, когда свод стопы не уплощен, а, наоборот, слишком изогнут. Такое состояние вызывают врожденные отклонения, болезни нервно-мышечного аппарата, травмы. К возможным причинам относится еще наследственный фактор, тогда полая форма стопы рассматривается не как патология, а как особенности конституции.
Изменения при полой стопе и при плоскостопии выглядят следующим образом:
Как при плоскостопии, при полой стопе происходит неправильное распределение нагрузки, ухудшение амортизации во время ходьбы, прыжков, бега. В вертикальном положении опора приходится на пятку и головки плюсневых костей (зона под пальцами). Средняя часть стопы не соприкасается с поверхностью, не имеет возможности делать плавный перекат с пятки на носок при шаге, что вызывает перегрузку переднего отдела стопы, усталость, боль в суставах, деформацию пальцев. Если изменение сводов с правой и левой стороны несимметрично, то это приводит к относительному укорочению одной из конечности, может вызвать протрузии, грыжи межпозвонковых дисков.
Пяточная и конская стопа
Эквинусная или конская стопа – это деформация, при которой угол между осью голени и осью пяточной кости составляет более 125 °.
При таком отклонении:
- ребенок ходит только на цыпочках;
- носок стопы направлен в пол, ребёнок не может потянуть его на себя;
- в вертикальном положении тела или ходьбе опорой выступают пальцы и суставы;
- из-за укорочения икроножной мышцы опустить ногу на пятку невозможно.
По внешнему виду стопы с такой деформацией напоминают копыта лошадей. Она бывает двусторонней и односторонней. При одностороннем варианте пораженная нога во время ходьбы поднимается выше, чем при нормальной походке.
Патология чаще приобретенная, чем врожденная. Одна из главных причин ее возникновения – повреждение седалищного нерва, вызывающее нарушение мышечного тонуса в стопе, голени. Деформация может возникнуть из-за травм мышц, разрыва сухожилий, повреждения костей, воспалительных процессов в тканях стопы.
Пяточная стопа – это нарушение строения стопы, при котором угол между осью голени и осью пяточной кости менее 90°.
Отмечается:
- чрезмерное разгибание, вальгусное (реже варусное) положение стопы;
- увеличение продольного свода, опускание бугра пяточной кости;
- укорочение стопы;
- сглаживание контуров ахиллова сухожилия.
Заболевание обусловлено поражением длинных сгибателей стопы вследствие врождённой патологии, родовых травм, неврологических нарушений, полиомиелита, травм стопы, передней части голени, паралича трехглавой мышцы голени.
Чем опасны деформации стопы?
Деформации стопы нельзя оставлять без внимания. Без лечения и коррекции со временем они приведут к нарушениям в голеностопных, коленных, тазобедренных суставах, неправильному положению таза, перегрузке отдельных мышц. Могут стать причиной преждевременного износа вышележащих суставов во взрослом возрасте, развития остеохондроза, артрозов, искривления позвоночника, нарушения осанки.
Деформации стопы отражаются на общем состоянии ребенка, вызывают боли, усталость, затрудняют ходьбу, способствуют неправильному развитию опорно-двигательного аппарата. Приводят к другим проблемам стоп: врастание ногтя, искривление пальцев, мозоли, натоптыши.
Как лечить деформацию стопы у детей?
При подозрении на деформацию стоп родителям нужно показать ребенка детскому хирургу, ортопеду или травматологу. Доктор внимательно осмотрит ноги, выслушает жалобы, проведет специальные тесты. Возможно, назначит подометрию, рентген, УЗИ, МРТ. По результатам обследования в зависимости от типа, степени тяжести болезни, особенностей организма, возраста назначит лечение. Если причина связана с патологиями нервной системы, дополнительно необходима консультация и наблюдение невролога.
В возрасте до 3 лет важно различать физиологические особенности развития стопы и патологические состояния. Часто то, что кажется родителям ненормальным, неправильным, на самом деле является вариантом нормы. Например, варус или O-образное положение ног до 2 лет считается физиологическим. Чтобы не пропустить малейших отклонений, рекомендуется периодически показывать малыша ортопеду. Раннее выявление болезни позволит начать лечение вовремя, исправить деформацию в короткие сроки простыми методами.
Врожденные деформации стоп обычно обнаруживают врачи-педиатры во время планового осмотра младенца в первые месяцы жизни. Более выраженными они становятся ближе к 1 году, когда малыш учится делать первые шаги. Тогда родители замечают, что у ребенка шаткая, неуверенная походка, нарушена осанка. Он быстро утомляется при ходьбе, не хочет передвигаться на ножках, капризничает при попытках заставить.
На начальных стадиях исправить форму стопы удается консервативными методами, в тяжелых случаях прибегают к наложению шин, гипсовых повязок, фиксирующих стопу в конкретном положении, хирургическим вмешательствам.
Для лечения плоскостопия назначают ношение ортопедических стелек, обуви, массаж, упражнения, способствующие укреплению мышц, поддерживающих своды. Массаж улучшает приток крови, обменные процессы, снимает усталость, стабилизирует мышечный тонус, укрепляет мягкие ткани. Для массажа, глубокой проработки мышц дополнительно используют специальные ортопедические мячики, коврики, полусферы с разными рельефными поверхностями.
Для лечения у детей варусной и вальгусной деформации стопы применяют:
- массаж;
- физиотерапию (электрофорез, магнитотерапия, электростимуляция);
- ЛФК;
- ортопедическую обувь, вкладыши, стельки.
Лечение долгое, поэтому родителям нужно запастись терпением, строго выполнять рекомендации врача. Оно направлено на укрепление мышечно-связочного аппарата стопы, снятие или повышение тонуса, правильное распределение нагрузки.
Относительно новый метод коррекции – тейпирование. На ногу накладываются кинезиологические тейпы. Это эластичные тканевые ленты на клейкой основе, помогающие снять боль, смоделировать правильную установку ноги.
ЛФК и гимнастику подбирает врач. Родители часто пытаются найти решение самостоятельно, читают о разных комплексах, смотрят видео, отзывы. Но при вальгусной деформации стопы у детей неправильное упражнение может ухудшить состояние, поэтому так делать нельзя. У каждого ребенка есть свои особенности, которые при таком подходе не учитываются. То же самое касается выбора обуви.
При лечении врожденной косолапости для фиксации стопы в заданном положении применяют гипсовые повязки, которые меняют каждые 5 – 7 дней. Такой метод позволяет постепенно скорректировать положение стопы и вывести ее в анатомически правильное положение. После окончания терапии назначают упражнения и ортопедическую обувь для профилактики рецидива. При приобретенной косолапости сначала выявляют причину ее развития, а потом подбирают методы коррекции.
При тяжелых деформациях стопы, которые нельзя исправить консервативными методами, показана операция.
Чем младше ребенок, тем выше шансы на успешное лечение, избавление от проблемы. Но часто родители не замечают ранних признаков отклонений от нормы и упускают время.
Как предупредить?
Для профилактики деформации стоп у детей врачи советуют родителям придерживаться простых рекомендаций:
- не нагружать ножки малыша раньше 7 – 8 месяцев не стоит, не пытаться насильно поставить на ножки, научить пораньше ходить. Когда ребенок будет готов, он сам это сделает;
- посоветоваться с педиатром на счет профилактики рахита, больше гулять на свежем воздухе в солнечные дни, чтобы обеспечить достаточное поступление витамина D;
- выбирать ребенку правильную обувь с жёстким высоким жестким задником, помогающим удерживать пятку на оси голени, гнущейся подошвой, супинатором;
- следить, чтобы ребенок был активным, много двигался, не набрал лишний вес;
- обеспечить полноценное питание, богатое витаминами, минералами, необходимыми для правильного развития опорно-двигательного аппарата;
- выполнять с ребенком зарядку для ног;
- проходить регулярные осмотры у ортопеда (в 1, 3, 6 месяцев, в 1 год, в 3 года, с 4 лет – раз в год), особенно если есть наследственная предрасположенность к ортопедическим болезням.
Полая стопа
Полая стопа – это аномальное увеличение высоты арочного свода стопы. Представляет собой противоположность плоскостопия, при котором свод опущен и уплощен. Возникает после травм стопы и при некоторых заболеваниях нервно-мышечной системы, реже имеет наследственный характер. Проявляется внешней деформацией, болями и быстрой утомляемостью при ходьбе. Диагноз выставляется с учетом данных осмотра, результатов плантографии и рентгенографии. Лечение чаще консервативное (физиотерапия, ЛФК, ортопедическая обувь), при прогрессирующей деформации показано оперативное вмешательство.
Общие сведения
Полая стопа – чрезмерное увеличение свода стопы. Наблюдается при целом ряде заболеваний нервной и мышечной системы. Может развиваться после травм стопы (размозжений, тяжелых переломов костей предплюсны), особенно перенесенных в детском возрасте. Иногда передается по наследству. Сопровождается быстрой утомляемостью и болями при ходьбе. Становится причиной образования мозолей и развития деформации пальцев. В ряде случаев протекает без каких-либо функциональных расстройств.
Причиной обращения врачу обычно становятся интенсивные боли в стопах и невозможность подобрать обувь «по ноге». При незначительно и умеренно выраженной полой стопе проводится консервативная терапия. При прогрессирующей деформации показано хирургическое вмешательство. Лечением занимаются травматологи-ортопеды. Если причиной развития патологии являются болезни нервной системы, неврологи параллельно осуществляют терапию основного заболевания.
Полая стопа
Причины
В настоящее время точный механизм формирования полой стопы не выяснен. Предполагается, что данная патология обычно возникает вследствие нарушения мышечного равновесия в результате гипертонуса или паретического ослабления отдельных мышечных групп голени и стопы. Вместе с тем, специалисты отмечают, что в некоторых случаях при обследовании пациентов с полой стопой подтвердить заметное повышение или понижение тонуса мышц не удается.
Полая стопа может формироваться при ряде болезней и пороков развития нервно-мышечного аппарата, в том числе – при полиомиелите, мышечной дистрофии, спинальной дизрафии (неполном заращении срединного шва позвоночника), болезни Шарко-Мари-Тута (наследственной сенсомоторной нейропатии), полинейропатии, сирингомиелии, детском церебральном параличе, атаксии Фридрейха (наследственной атаксии вследствие поражения спинного мозга и мозжечка), менингоэнцефалите, менингите, злокачественных и доброкачественных опухолях спинного мозга. Реже патология развивается вследствие ожогов стопы или неправильно сросшихся переломов пяточной кости и таранной кости. Примерно в 20% случаев факторы, спровоцировавшие формирование деформации, остаются невыясненными.
Патанатомия
Стопа представляет собой сложнейшее анатомическое образование, состоящее из множества элементов: костей, мышц, связок и т. д. Весь этот комплекс тканей действует, как единое целое, обеспечивая опорную и двигательную функцию. Нарушение нормальных соотношений между отдельными элементами стопы приводит к «сбою» механизмов стояния и движения. Нагрузка неправильно распределяется между различными отделами, стопа быстро устает, начинает болеть и еще больше деформируется.
При полой стопе кривизна продольной части свода увеличена, первая плюсневая кость у основания большого пальца опущена, а пятка слегка повернута кнутри. Таким образом, возникает «скручивание» стопы. В зависимости от локализации максимально деформированного отдела в травматологии и ортопедии различают 3 типа полой стопы. При заднем типе из-за недостаточности трехглавой мышцы голени деформируется задний устой подошвенного свода. Из-за тяги сгибателей голеностопного сустава стопа «уходит» в положение сгибания, пятка опускается ниже передних отделов. Задний тип полой стопы часто сопровождается вальгусной деформацией, возникающей вследствие контрактуры малоберцовых мышц и длинного разгибателя пальцев.
Промежуточный тип наблюдается достаточно редко и формируется при контрактурах подошвенных мышц вследствие укорочения подошвенного апоневроза (при болезни Ледероуза) или ношения обуви с чрезмерно жесткой подошвой. При переднем типе наблюдается вынужденное разгибание стопы с опорой только на кончики пальцев. Передний устой свода стопы опущен, пятка располагается выше передних отделов стопы. Нарушение соотношений между задними и передними отделами частично устраняется под тяжестью тела.
Из-за увеличения высоты свода при всех типах полой стопы происходит перераспределение нагрузки на различные отделы данного анатомического образования: средняя часть нагружается недостаточно, а пяточный бугор и головки плюсневых костей, напротив, страдают от постоянной перегрузки. Пальцы постепенно деформируются, принимая когтеобразную или молоткообразную форму, основные фаланги приподнимаются кверху, а ногтевые сильно сгибаются. У основания пальцев образуются болезненные натоптыши.
Вместе с тем, увеличение свода стопы не всегда влечет за собой перечисленные выше последствия. В ряде случаев очень высокий арочный свод выявляется у совершенно здоровых людей. Как правило, в таких случаях форма стопы передается по наследству, является отличительным семейным признаком, не вызывает функциональных расстройств и вторичных деформаций. В подобных случаях изменение формы стопы рассматривается, как вариант нормы, какое-либо лечение не требуется.
Симптомы полой стопы
Пациент жалуется на быструю утомляемость при ходьбе, боли в стопах и голеностопных суставах. Многие больные отмечают, что испытывают значительные трудности при подборе удобной обуви. При осмотре выявляется увеличение высоты внутреннего и наружного свода, расширение, распластанность и некоторое приведение передних отделов стопы, деформация пальцев, а также болезненные мозоли (чаще – в области мизинца и у основания I пальца). Часто отмечается более или менее выраженная тугоподвижность стопы.
При полой стопе вследствие полиомиелита обычно наблюдается нерезкий односторонний парез в сочетании с эквинусом стопы. Тонус мышц снижен, деформация не прогрессирует. При церебральных поражениях, напротив, наблюдается повышение тонуса мышц, спастические явления и усиление сухожильных рефлексов. Процесс также односторонний, не прогрессирующий. При врожденных пороках деформация двусторонняя, склонная к прогрессированию в периоды усиленного роста (5-7 лет и 12-15 лет).
При болезни Фридрейха патология двусторонняя, прогрессирующая. В семейном анамнезе обычно выявляются случаи того же заболевания. Увеличение свода стопы сочетается с атаксией, тяжелыми нарушениями походки, слабо выраженными расстройствами чувствительности и явлениями поражения пирамидных путей (контрактурами, спазмами и пирамидными знаками). При болезни Шарко-Мари-Тута наблюдается прогрессирующая двусторонняя деформация стоп в сочетании с атрофией мышц, которая постепенно распространяется снизу вверх.
Диагностика
Для уточнения диагноза назначают рентгенографию стопы и плантографию. При слабо выраженной полой стопе на плантограмме определяется выступ по наружному краю и чрезмерное углубление вогнутой дуги внутреннего края. При умеренной выраженности патологии вогнутость распространяется до наружного края стопы. При резко выраженной деформации отпечаток подошвы разделяется на две части. В запущенных случаях с отпечатка исчезают контуры пальцев, что обусловлено их выраженной когтеобразной деформацией.
При подозрении на заболевание нервно-мышечной системы пациента направляют на консультацию к неврологу, проводят детальное неврологическое обследование, выполняют рентгенографию позвоночника, КТ и МРТ позоночника, электромиографию и другие исследования. При застарелых травмах костей предплюсны в отдельных случаях может потребоваться КТ стопы. Впервые выявленная полая стопа при отсутствии болезней нервно-мышечного аппарата и предшествующих травм является поводом заподозрить опухоль спинного мозга и направить больного на обследование к онкологу.
Лечение полой стопы
Тактика лечения данной патологии определяется причиной развития заболевания, возрастом больного и степенью увеличения свода стопы. При слабо и умеренно выраженных деформациях назначают массаж, физиотерапию и лечебную физкультуру. Нефиксированные формы поддаются консервативной коррекции специальной обувью с приподнятым внутренним краем без выкладки свода. Резко выраженная фиксированная полая стопа, особенно у взрослых, подлежит оперативному лечению.
В зависимости от причины развития и вида патологии может выполняться остеотомия, клиновидная или серповидная резекция костей предплюсны, артродез, рассечение подошвенной фасции и пересадка сухожилий. Нередко используются различные комбинации перечисленных оперативных методик. Хирургическое вмешательство осуществляется под общим наркозом или проводниковой анестезией в плановом порядке в условиях травматологического или ортопедического отделения.
В большинстве случаев оптимальным вариантом является комбинированная операция по Куслику или по Чаклину. Метод Куслика предусматривает редрессацию или открытое рассечение подошвенного апоневроза в сочетании с клиновидной или серповидной резекцией кубовидной кости. После удаления резецированного участка передние отделы стопы сгибают к тылу, а задние – в направлении подошвы. Рану ушивают и дренируют, на ногу накладывают гипсовый сапожок на 6-7 недель.
При проведении хирургического вмешательства по методу Чаклина подошвенный апоневроз также рассекают или редрессируют. Затем обнажают кости предплюсны, отводя в стороны сухожилия разгибателей, выполняют клиновидную резекцию головки таранной кости и части кубовидной кости. Ладьевидную кость удаляют полностью или частично в зависимости от степени деформации. При резко выраженном опущении I плюсневой кости дополнительно осуществляют ее остеотомию. При наличии эквинуса на заключительном этапе производят тенотомию ахиллова сухожилия. Если положение стопы не удалось полностью скорректировать в ходе операции, накладывают гипс сроком на две недели, затем повязку снимают, производят окончательную коррекцию и накладывают гипс еще на 4 недели.
Кроме того, для исправления полой стопы в некоторых случаях используют методику Альбрехта, которая предусматривает клиновидную резекцию шейки таранной кости и передних отделов пяточной кости. При резко выраженных и прогрессирующих деформациях иногда применяют метод Митбрейта – тройной артродез в сочетании с удлинением ахиллова сухожилия, остеотомией I плюсневой кости и пересадкой мышц. Затем накладывают гипс на 6-7 недель.
В послеоперационном периоде назначают физиотерапию, антибиотики, обезболивающие препараты, массаж и ЛФК. В обязательном порядке используют специальную обувь с приподнятым наружным краем в задних отделах стопы и приподнятым внутренним краем в передних отделах стопы. При операциях, предусматривающих пересадку мышц, на начальных этапах в обувь дополнительно устанавливают жесткие берцы, предохраняющие пересаженные мышцы от чрезмерного растяжения.
|
Литература 1. Лечение деформаций стоп у детей / Гафаров Х.З. — 1990 2. Хирургическая коррекция деформаций стопы / Карданов А.А. — 2016 3. Травматология и ортопедия/ Котельников Г.П., Миронов С.П., Мирошниченко В.Ф. — 2008 |
Код МКБ-10 Q66.7 M21.5 |
Полая стопа — лечение в Москве
29-11-22; просмотров + 2266
Код МКБ-10: Q66.2 — Варусная стопа
Код МКБ-11: LB98.02
— Ребенку 3 года. При ходьбе сильно заворачивает стопы внутрь, (особенно левую). Стоять может ровно, но и стоя тоже иногда поворачивает. Так ей наверно удобнее. (на одном фото видно). Родилась со стопами развёрнутыми на 180 градусов.
Педиатр сказала, что наверно ей было тесно в животе, вот она так и сгруппировалась, выправится со временем. Они , конечно, выправились, но не не донца наверно. После рождения и перед садом ее смотрели ортопеды. Никто не сказал про то, что у неё есть проблема. И я почему-то тогда не заостряла на этом внимание…
Подскажите, что это может быть?
И чем можно ей помочь?
Общая информация
Нарушения формирования стопы как группа заболеваний занимают особую позицию среди врожденной патологии, При внешней простоте диагностики, вследствие зачастую поздно начатого лечения, результаты не всегда удовлетворяют пациента, когда он начинает ходить на порочно развитой стопе, что приобретает и выраженный социальный аспект.
Клинически значимые в амбулаторной практике наиболее часто встречающиеся аномалии развития стопы.
- • приведение передних отделов стоп (metatarsus varus, metatarsus adductus, вальгусно-приведенную стопу);
- • врожденную плоско-вальгусную стопу;
- • пяточную стопу;
- • полидактилию, полифалангию;
- • синдактилию;
- • гипоплазию плюсневых костей.
Полезно знать: metatarsus varus — https://travmakab.ru/news/481
Metatarsus adductus («серповидная стопа»)
Наружный контур стопы выпуклый, передний отдел приведен. Пассивная мануальная коррекция возможна вследствие пластичности стопы. В некоторых случаях, с возрастом, возможна спонтанная регрессия.
Рекомендации врача травматолога-ортопеда:
По фото у ребенка metatarsus adductus (приведение переднего отдела стопы минимальной степени) и pes valgus (вальгусное плоскостопие).
Причина этому гипертонус передней большеберцовой мышцы и гипотонус задней большеберцовой мышцы, проще говоря имеется дисбаланс в тонусе мышц стопы что приводит к нарушению установки стопы.
Принципиальное значение имеет вид деформации ригидный (не поддается пассивной коррекции) и неригидный (поддается коррекции). По фото степень приведения минимальная поэтому скорее всего это неригидная деформация.
По лечению:
— ЛФК ежедневно с инструктором, Упражнения на растяжку или пассивные мануальные манипуляции.
— Ортопедические стельки, обувь.
— Массаж стоп и голеней.
— Миостимуляция
— Парафино и озокеритовые аппликации на голень
1. Индивидуальные орт стельки. Ортопедическую антивальгусную обувь с каблуком Томаса, высокими берцами или задником, каблучком 1 см.
3. ЛФК для стоп. Массаж нижних конечностей с акцентом на голени и стопы 4 раза в год по 10 процедур.
5. СМТ по стимулирующей методике на голени и стопы 4 раза в год по 10 процедур.
6. Парафиноозокерит на голени и стопы 4 раза в год по 10 процедур. Электрофорез с эуфилином на мышцы голени № 10, 2 раза в год.
8. Витамин Д 1000 МЕ в день — профилактическая доза.
9. Наблюдение ортопеда раз в 6 мес или чаще.Вам Для информации — Метатарзус adductus может проходить самостоятельно (без лечения) у большинства детей.
При выраженной деформации или отсутствии положительной динамики при наблюдении эффективно этапное гипсование.
При остаточном приведении переднего отдела стопы с началом ходьбы ребенка, функциональных нарушениях показано ношение антиварусной обуви.
Metatarsus adductus — распространенная проблема, более 90% которой решаются сами по себе.
- Metatarsus varus adductus врожденный — Q66.2
- Metatarsus varus врожденный — Q66.2
Заболевания на основании алфавитного указателя МКБ по коду Q66.2:
- Врожденные деформации стопы — код МКБ-10: Q66
- Конско-варусная косолапость — код МКБ-10: Q66.0
- Пяточно-варусная косолапость — код МКБ-10: Q66.1
- Варусная стопа — код МКБ-10: Q66.2
- Другие врожденные варусные деформации стопы — код МКБ-10: Q66.3
- Пяточно-вальгусная косолапость — код МКБ-10: Q66.4
- Врожденная плоская стопа [pes planus] — код МКБ-10: Q66.5
- Другие врожденные вальгусные деформации стопы — код МКБ-10: Q66.6
- Полая стопа [pes cavus] — код МКБ-10: Q66.7
- Другие врожденные деформации стопы — код МКБ-10: Q66.8
- Врожденная деформация стопы неуточненная — код МКБ-10: Q66.9
Заболевания в разделе МКБ-10:
Материалы проверил врач травматолог-ортопед: Леонтьев В.С.

Metatarsus adductus (приведение переднего отдела стопы): что это, почему ребенок коколапит, что делать?
Ребенку 3 года. При ходьбе сильно заворачивает стопы внутрь, (особенно левую). Стоять может ровно, но и стоя тоже иногда поворачивает. Так ей наверно удобнее
Q66.2 | 29-11-22

Ребёнок, упал, ударился затылком: что делать, есть ли сотрясение?
Ребёнок, подскользнулся на ламинате и упал на спину, ударившись затылком. Сознание не терял, рвоты не было, зрачки одинаковые.
S00.0 | 29-11-22

Ребёнок ударился бровью: синяк, гематома, что делать?
Ребёнок ударился бровью. Моментально приложили холод через ткань и после намазала средством против ушибов. Рассечения нет, только кровоподтёки и огромный синяк.
S01.1 | 29-11-22

Дисплазия тазобедренных суставов, предвывих: ребенок 3 мес, что делать
Ребенку три месяца. При первом осмотре на узи обнаружены недостаток развития тбс
Q65.8 | 29-11-22

Ребенок ходит на полусогнутых ногах: что это, это страшно, как лечить?
Ребенку 1.3 года, самостоятельно ходит чуть больше 1.5 месяцев. Ходунки и прочие девайсы никогда не использовались. В 1 месяц делали УЗИ тазобедренных суставов, все нормально
M21.0 | 29-11-22

Ребёнок ходит на носочках: почему, что это, стоит ли беспокоиться, что делать?
Ребёнок 2 года, с момента как начал ходить, ходит на носочках. Ходили к остеопату, после сеанса три дня ходила отлично, потом всё вернулось.
R26.8 | 29-11-22

Воспалился палец возле ногтя (ребенок)
У ребенка воспалился палец на ноге у ногтя. Покраснел и припух. Мне кажется, даже видно гной внутри немного. Дочка все время тянет этот палец себе в рот. Подскажите, чем можно обработать палец или лучше сразу идти к хирургу?
L08.8 | 29-11-22

Дисплазия тбс у ребенка 7 месяцев
Один ортопед утверждает, что необходимо носить стремена Павлика, второй ортопед говорит, что не критично, ребенок здоров и рекомендуется массаж и лфк. По узи в 1 месяц и осмотре ортопеда замечаний не было, сказали, что следующий осмотр только в возрасте 1 года
Q65.8 | 29-11-22

Ребёнок не становится на ножку: что это, как быть, как лечить?
Ребёнок категорически отказывается ходить и наступать. Ей удобно передвигаться на коленях, ножку постоянно поджимает. При этом опираясь в свободном состоянии на них, не плачет.
| 29-11-22

Стремена Павлика расстегнулись: нужно ли срочно ехать к врачу?
Ребёнку 5 месяцев, месяц назад одели стремена Павлика — дисплазия обеих суставов и подвывих левого бедра. Вчера ночью одна лямка, на правой ноге, сзади, растягнулись и ребёнок несколько раз выпрямила ногу, подвигала. Потом я застегнула примерно как было, ориентируясь на сгиб.
| 29-11-22

Ребенок ударился головой, шишка на голове
Ребенок 3 года сейчас бежал и ударился головой о дверной косяк, сильно не плакал, но мгновенно надулась большая синяя шишка, прямо висячая, нужно ли за ребенком наблюдать или скорую вызывать?
S00.0 | 29-11-22
Дисплазия тазобедренных суставов: ребенок 1,5 года, что делать?
Из-за косолапия повторно обратились к ортопеду и сделали рентген, поставили дисплазию и плохо развитые ядра окостенения, так ли это?
Q65.8 | 29-11-22

Рана от спиц велосипеда у ребенка: что делать, как обрабатывать рану?
Ребенок поранил ногу о велосипедное колесо, содрала кожу на внутренней стороне ноги рядом с косточкой.
S81.8 | 29-11-22
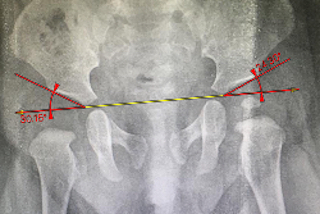
Отсутствует ядро окостенения, ребенок 9 мес: что делать?
Сейчас 9 мес сделали рентген :отсутствие ядер окостенения справа. Подскажите, как и чем это можно исправить?
Q78.8 | 29-11-22
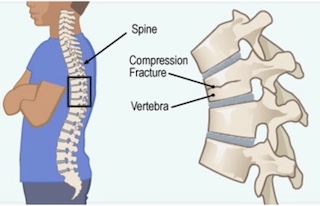
Болит спина после батута: ребенок прыгал на батуте, теперь болит спина, что это?
ребенок (9 лет) спортсмен. Прыжками на батуте. Тренировки по 10 часов в неделю. После летнего перерыва (1 месяц) вышел на первую тренировку и после нее на следующий день заболела спина.
M54.6 | 29-11-22
Атерома у детей: причины, симптомы, лечение
Атерома — киста вследствие закупорки протока сальной железы.
2023-01-02 12:01:32
Атерома — киста вследствие закупорки протока сальной железы.
Встречается преимущественно на волосистой части головы, обычно в пубертатном возрасте.
Не встречаются в зонах отсутствия сальных желез (ладонная поверхность кистей, подошвенная поверхность стоп).
Клинические проявления и диагностика
Округлое подвижное образование, размерами до 1–2 см, возвышается над уровнем кожи.
Плотной консистенции, спаяна с кожей.
Возможны спонтанные выделения из атеромы в виде кашицеобразной массы с неприятным запахом.
Часто инфицируется с формированием свища с гнойным отделяемым, по излечении которого образование формируется вновь.
Дифференцировать следует с дермоидной кистой.
Лечение
Лечение амбулаторное хирургическое с обязательным удалением капсулы атеромы, возможны рецидивы.
Дермоидная киста — https://travmakab.ru/news/539
Атерома — https://travmakab.ru/news/540
Фиброма — https://travmakab.ru/news/538
Липома — https://travmakab.ru/news/537
Гигрома — https://travmakab.ru/news/536
2мес 0д 13ч 7мин
3013
Остеохондральное повреждение таранной кости: что это, как лечить?
2022-12-14 16:35:09
2мес 0д 22ч 56мин
2988
Не рассасывается гематома 2 мес: что делать?
2022-12-14 06:45:45
2мес 1д 23ч 1мин
3138
Будет ли с плоскостопием категория годности В или Д: плоскостопие и армия
2022-12-13 06:41:18
2мес 1д 23ч 21мин
2944
Тип сустава 2b по Графу у ребёнка: что делать, как лечить?
2022-12-13 06:21:10
2мес 2д 11ч 59мин
3889
Эпифизеолиз у ребенка 6 лет: что это, как лечить?
2022-12-12 17:42:45
2мес 2д 12ч 52мин
3037
Срезал(а) кожу пальца, рана: что делать?
2022-12-12 16:49:51
2мес 2д 23ч 9мин
8493
Перелом наружной лодыжки без смещения: как лечить, рекомендации врача травматолога
2022-12-12 06:32:37
2мес 3д 21ч 12мин
3138
Внезапная боль в коленном суставе: разрыв мениска Stoller 3а, жидкость в суставе, что делать?
2022-12-11 08:29:46

Деформации стоп у маленьких пациентов должны выявляться непосредственно после рождения. Отмечается преимущественно наследственный характер формирования заболевания, хотя и немало случаев, когда данные заболевания стоп носят самостоятельный характер.
Частота встречаемости данных заболеваний 1 на 1000 новорожденных. Деформации стоп разнообразны и отличаются по степени тяжести. Чаще всего встречаются такие деформации как косолапость (поворот стопы вовнутрь), приведение переднего отдела стопы, врожденное плоскостопие.
Для чего нужно лечение деформации стоп
Деформации стоп, при отсутствии лечения – инвалидизирующие заболевания, обрекающее пациента на социальную неполноценность, боли в нижних конечностях, проблемы с подбором обуви в будущем.
Диагноз должен быть установлен в родильном доме, и пациент направлен к ортопеду, владеющему методикой лечения деформаций стоп – по Понсети.
Что такое метод Понсети
Метод лечения по Понсети имеет очень высокую эффективность. Данный метод разработал врач-ортопед из США -Игнасио Понсети. Классический метод лечения был изначально применен для лечения косолапости.
Лечение косолапости по методу Понсети заключается в устранении всех компонентов косолапости путем бережного растягивания связок стопы с помощью этапных гипсовых повязок от кончиков пальцев до верхней трети бедер. Смена повязок осуществляется 1 раз в 7 дней. В среднем необходимо 5-6 повязок на одну стопу. Для ребенка это абсолютно безболезненно.
Конечно, первые дни в гипсовых сапожках особенно трудные как для маленького пациента, так и для родителей. Ребенок может быть беспокойным, капризным, но после нескольких дней ребенок и его родители привыкают к гипсовым сапожкам.
Ахиллотомия
После этапного гипсования, через 5-6 недель приходит время для малоинвазивной операции – ахиллотомии. Ахиллотомия –это пересечение ахиллова сухожилия через крошечный прокол кожи чуть выше пятки.
У деток с диагнозом косолапость ахиллово сухожилие укорочено, поэтому без данного вмешательства обойтись нельзя. Ахиллотомия проводится исключительно под местной анестезией, занимает около 2-3 минут с последующей финальной фиксацией гипсовой повязкой до 3 недель.
Брэйсы – важный этап лечения
По снятии последней гипсовой повязки, при хорошем результате лечения пациенты переводятся в брейсы по индивидуальному графику.
Брэйсы – это специальные ботиночки, соединенные между собой планкой. Стандартный протокол ношения брейсов – это 23 часа в сутки первые 3 месяца, в последующем время уменьшается на 2-3 часа каждые 3 месяца. Если лечение косолапости началось в первые месяцы жизни маленького пациента, то после начала самостоятельной ходьбы — примерно в 1 год, брэйсы остаются только на дневной и ночной сон до 4-5 лет. Все остальное время малыш свободно ходит, бегает и развивается наравне со сверстниками. Ношение брэйсов – важный этап лечения, ведь полученный результат после этапного гипсования надо сохранить любой ценой.
Лучшие результаты лечения косолапости достигаются при раннем начале лечения 7-10 дней после рождения!
Лечение врожденного плоскостопия
Если после рождения выявлена деформация стоп, такая как приведение переднего отдела стопы, то ребенка наблюдают около 1 месяца. В некоторых случаях эта деформация установочная (из-за тесного положения в утробе матери) тогда все проходит самостоятельно примерно к 1 месяцу жизни с помощью массажа и занятиями специальной зарядкой. Если этого не произошло, то лечение приведенной деформации стопы лечится также этапными гипсовыми сапожками. Но в данном случае количество повязок меньше, примерно 2-3. Ахиллотомию не проводят и после этапного гипсования также необходимо зафиксировать результат с помощью брэйсов, лонгет или туторов до 2-3 лет.
Такая деформация как врожденное плоскостопие тоже начинается с этапного гипсования, но другим способом – по методу Добса. Но в лечении есть нюансы. Гипсовых этапных повязок необходимо большее количество, примерно 6-8. А после этапных повязок необходимо провести оперативное вмешательство в специализированном детском травматолого-ортопедическом отделении. И так же, как и при лечении косолапости используют брейсы для закрепления результата.
Во всех случаях, в период фиксации брейсами пациентам назначается реабилитация. Родителей обучают приемам ЛФК, работе на специальных тренажерах. Также врачом-ортопедом даются рекомендации по правильному подбору обуви. Всем деткам рекомендуется общий массаж курсами, за исключением голеней и стоп.
Одно из важных и необходимых условий в лечении деформаций стоп – это найти контакт и создать доверительные отношения между родителями и лечащим врачом. После начала лечения, родители всегда должны быть на связи с врачом. При появлении каких-то жалоб или сомнений родители всегда могут связаться с доктором и задать вопросы. При первой встрече врача и маленького пациента, врач ответит на все интересующие вопросы родителей, а именно: как ухаживать за ребенком на всех этапах лечения, как одевать брейсы, на что обращать внимание в процессе лечения.
В каждом индивидуальном случае протокол лечения
может быть изменен, все зависит от деформации стоп и степени тяжести
заболевания. Каждый ребенок уникален, и лечение для каждого подбирается
индивидуально. Важно не упустить момент
и вовремя попасть на прием к врачу-ортопеду. Поэтому, если у вас есть какие-то
опасения и диагноз врожденной деформации стоп был установлен в первые дни
жизни, не стоит ждать медицинской комиссии в 1 месяц, необходимо обратиться к
врачу-ортопеду самостоятельно как можно быстрее.
Приведенная плюсна (серповидная стопа)
Приведенная плюсна, или серповидная стопа (англ. metatarsus adductus) — распространенная деформация стопы, наблюдаемая у детей, которая заставляет стопу подворачиваться внутрь. Стопа выглядит «C-образной». Это состояние часто связано с дисплазией тазобедренного сустава.
Классификация
Приведение плюсны может быть классифицировано как:
- гибкое: проявляется приведением 5 плюсневых костей в предплюсне-плюсневых суставах;
- ригидное: проявляется медиальным подвывихом предплюсне-плюсневых суставов. Наблюдается вальгусная деформация задней части стопы, а ладьевидная кость расположена ближе к головке таранной кости.
Заболеваемость и составляет от 1 на 100 до 1 на 5000 новорожденных [2].
Причины возникновения
Причина возникновения приведенной плюсны остается неизвестной. Однако считается, что это связано с внутриутробной компрессией. Наследственность также может играть роль. Другие теории причинно-следственной связи включают аномальное прикрепление сухожилий передней большеберцовой мышцы, задней большеберцовой мышцы и мышцы, отводящей большой палец стопы [3].
Клиническая картина
Передняя часть стопы приведена и иногда повернута, но средняя и задняя части стопы в норме. Наблюдается выпуклость наружной границы стопы с вогнутостью медиальной границы. У детей старшего возраста может наблюдаться походка на цыпочках.
Медицинское лечение
Специфическое лечение приведенной плюсны часто определяется следующими факторами:
- Возраст ребенка
- История болезни
- Степень деформации
- Толерантность к конкретной процедуре
- Ожидания
Мероприятия включают:
- Пассивные движения
- Стретчинг
- Этапное гипсование
- Специальная обувь
- Оперативные вмешательства по освобождению суставов
Прогноз
Благоприятный. В большинстве случаев приведенная плюсна часто проходит сама по себе.
Источники
- Magee, D. J. (2008). Orthopedic physical assessment. St. Louis, Mo: Saunders Elsevier.
- Wildhe T.Foot deformities at birth: a longitudinal prospective study over a 16 year period. J Pediatric Orthopedic. 1997;17(1):20-24
- Hassan N, Roger J (2015) Management of Metatarsus Aductus, Bean-Shaped foot, residual clubfoot adduction and Z-shaped foot in children, with conservative treatment and and double column osteotomy of the first cuneiform and cuboid. Ann Orthop Rheumatol3(3):1050.
Человеческая стопа несёт на себе колоссальную нагрузку, позволяя человеку свободно передвигаться в пространстве. Колебания массы тела всегда заканчиваются изменениями в области свода.
Любые деформации характеризуются стойким изменением натурального вида. Подобные изменения могут коснуться длины отдельных костей, а также прочности сухожилий и связочного аппарата. Когда у человека происходят деформирующие изменения конечностей, у него нарушается походка, появляется дискомфорт и болезненность при физической нагрузке.
Причиной таких изменений является неправильное распределение человеческого веса по всей площади стоп. Деформирующие изменения возникают с одинаковой частотой у представителей мужского и женского пола, независимо от возраста. В группу риска попадают люди, страдающие хроническими заболеваниями костно-суставного аппарата, спортсмены, а также лица, чья трудовая деятельность связана с избыточной нагрузкой на ноги.
Содержание
- Причины деформации стоп
- Виды деформации стоп
- Признаки
- Диагностика
- Лечение деформации стоп
- Болезни и деформации стопы
- Ортопедия стопы
- Наиболее частые операции для коррекции деформации стоп
- «Натоптыши», молоткообразные пальцы, стойкие мозоли
- Деформация стоп
- Плоскостопие, шишка на большом пальце, заваливание стопы и другие деформации могут сильно мешать в повседневных делах: становится больно ходить, бегать и прыгать, трудно удержать равновесие, сидя на корточках и т.д.
- Опасность патологий стопы для здоровья
- Хирургическое лечение
- Профессионализм хирурга
- Импланты
- Восстановительный период
- Наиболее распространенные случаи деформации стоп, которые можно исправить с помощью артроэреза:
- С чего начать лечение
-
- Запись на прием к врачу ортопеду
-
- Плоскостопие, шишка на большом пальце, заваливание стопы и другие деформации могут сильно мешать в повседневных делах: становится больно ходить, бегать и прыгать, трудно удержать равновесие, сидя на корточках и т.д.
- Вальгусная деформация стопы
- Классификация вальгусной деформации стоп
- Признаки заболевания
- Причины
- Какой врач поможет?
- Способы лечения
- Неоперативный метод — ортопедическая обувь
- Операция
- Хирургия стопы: эстетика или необходимость?
-
- Михаил Иванович, почему возникает плоскостопие?
- С какой проблемой к вам обращаются чаще всего?
- Как избавиться от этой проблемы?
- В какой последовательности производится восстановительное лечение после операции?
- А стоит ли вообще делать такую сложную операцию, когда нет прямой угрозы жизни?
- Существует ли риск рецидива?
- Какие еще проявления плоскостопия Вы можете назвать, которые можно вылечить хирургическим методом?
- И получается, что операция – единственный выход?
- Увеличивается ли число обращений пациентов с проблемой плоскостопия?
- Как долго можно ждать после появления первых признаков дискомфорта?
-
Причины деформации стоп
Самыми распространенными причинами деформации можно назвать:
заболевания соединительной ткани;
длительное нахождение в условиях низкой температуры;
врождённые пороки развития костно-суставного аппарата.
Даже незначительная деформация области стопы может послужить причиной развития таких болезней, как артроз и остеохондроз. К тому же, у людей, имеющих деформации, наблюдается изменение осанки, вплоть до сколиоза.
Виды деформации стоп
В зависимости от места локализации патологических изменений, принято выделять такие виды деформаций стоп:
Молоткообразное искривление фаланг. Данная патология чаще всего затрагивает II и III пальцы, которые приобретают форму молоточков. На фоне искривления возникают такие осложнения как, мозоли в отдельных участках стопы, а также остеоартроз.
Косолапость. Этот вид деформирующих изменений наиболее часто встречается в повседневной практике. Чаще всего, заболевание диагностируется у детей в дошкольном и младшем школьном возрасте. Для косолапости характерно уменьшение длины стопы, и её супинация. Причина косолапости — подвывих голеностопного сустава. Эта болезнь может быть как приобретённой, так и врождённой. Приобретённая форма болезни формируется в результате травм, парезов и параличей. В результате неправильного распределения нагрузки, у человека формируются мозоли на тех участках стопы, которые выступают опорой при ходьбе.
Сводчатая ступня. Это состояние выражается в виде усиления искривления продольной части стопы. При тяжёлом течении патологии у человека не соприкасается середина стопы и поверхность, на которой он стоит.
Плоскостопие. Неправильное распределение веса человеческого тела очень часто провоцирует уплощение поперечной или продольной области свода. Если у человека сформировалось продольное плоскостопие, то нагрузка распространяется на всю стопу, а не вдоль её наружного края (в норме). Для поперечного плоскостопия характерно увеличение промежутков между головками плюсневых костей, и расширение передних отделов стопы.
Пяточная стопа. Для этого заболевания характерно постоянное сгибание тыльной части стопы. При тяжёлом течении патологии, у человека может наблюдаться соприкосновение тыльной части стопы и передней поверхности голени.
Вальгусные и варусные стопы. Такая патология встречается чаще всего у детей, при вальгусной стопе ноги принимают х-образную форму, а пир варусной — о-образную.
Вальгусная деформация большого пальца ноги сопровождается образованием косточки у основания большого пальца. Патология встречается чаще всего у женщин, которые постоянно носят обувь на высоких каблуках.
Есть еще врожденный вид деформаций. Эта разновидность деформаций встречается не так часто, однако нельзя исключать её полностью. Ярким представителем врождённых патологий является эквинусная деформация стопы и вертикальная деформация области таранной кости. Это заболевание обусловлено врождёнными пороками развития фиброзной (соединительной) ткани. В период возрастного роста опорно-двигательного аппарата мышцы не успевают за темпами роста отдельных костей, в результате чего происходит их смещение за пределы анатомической нормы.
Признаки
Для каждой разновидности деформации характерна своя клиническая картина. В качестве общих признаков нарушений формы стопы, можно выделить:
дискомфорт и боль при ходьбе;
невозможность сгибания или разгибания стопы под определённым углом;
Для косолапости характерна невозможность поворота ноги вовнутрь и поворота носка. При разных видах плоскостопия у человека наблюдается тяжёлая походка. С целью снижения болевого синдрома человек старается опираться на ребро ноги во время ходьбы. Изменение формы ступней при молоткообразном искривлении и вальгусной деформации становиться причиной невозможности ношения тесной обуви, а также обуви на каблуках.
Диагностика
При постановке диагноза медицинский специалист учитывает жалобы пациента, а также данные клинического осмотра. Обязательными критериями является положение стопы, объём движений в голеностопных и плюсневых суставах, а также внешний вид ног. Для получения достоверного диагноза используются такие методы:
Рентгенографическое исследование стопы и голеностопного сустава. Данный вид исследования позволяет обнаружить место локализации деформирующих изменений.
Электромиография. Методика измерения биоэлектрической активности мышц широко используется при диагностике конской стопы. На основании данных исследования можно определить сократительный потенциал мышц стопы.
Магнитно-резонансная и компьютерная томография. Эти методы применяются при малой информативности других исследований.
Лечение деформации стоп
Каждый вид деформации нуждается в индивидуальном подходе. Для коррекции некоторых заболеваний бывает достаточно консервативного лечения, а в других клинических случаях пациенту рекомендовано оперативное вмешательство.
При врождённой форме заболевания коррекция стопы начинается с первых дней жизни ребёнка. Детский ортопед производит ручное выведение ножки грудничка в правильное анатомическое положение, после чего её фиксируют гипсовой повязкой. Со временем гипс меняют на шину, которая накладывается перед сном. Когда малышу исполняется 3 года, ему назначают лечебную физкультуру и массаж.
Консервативное лечение приобретённой косолапости заключается в использовании специальных вкладышей и ортопедической обуви. В качестве дополнительных методик используется физиотерапия и лечебная физкультура. При недостаточной эффективности данного лечения пациентам выполняется артродез.
Лечение всех видов плоскостопия осуществляется с использованием консервативных методов. Таким пациентам рекомендуют ношение ортопедических стелек, коррекция гипсовыми повязками, лечебную физкультуру, массаж и аппаратную физиотерапию.
Для ликвидации этого вида деформации используются фиксирующие шины и редрессирующие повязки, корректоры для стопы и пальцев ног, ортопедическая обувь, бандажи, специализированные тяги и пяточные шины. Если консервативная терапия не дала положительного результата, то пациентам назначают артродез голеностопного сустава.
Врождённая форма заболевания поддаётся консервативному лечению посредством редрессирующих гипсовых повязок и фиксирующих шин. Если деформация приобретенная, то исправить её сможет только хирургическое вмешательство.
- Вальгусная деформация I пальца стопы
Для устранения шишки на ноге используются физиотерапевтические виды лечения, лечебная гимнастика, массаж, противовоспалительные мази, фиксирующие бандажи и шины. Если заболевание прогрессирует, то человеку назначают оперативное лечение.
Хирургическое лечение вальгусной деформации может осуществляться посредством таких методик: остеотомия проксимальной фаланги; удаление (экзостозэктомия) костного новообразования; рассечение мышцы, которая отводит поврежденный палец; остеотомия плюсневой кости.
Молоткообразное искривление пальцев стопы
Для того чтобы скорректировать форму пальцев, используются такие виды приспособлений, как ортопедические лонгеты, носки, накладки, вкладыши и колпачки. Также, пациентам рекомендован лечебный массаж, гимнастика, физиотерапия. При запущенном течении, молоткообразная деформация пальцев стопы корригируется при помощи хирургической операции. Этот вид лечения может быть как радикальным, так и симптоматическим.
При возникновении деформирующих изменений, человеку может потребоваться дополнительная консультация врача-невролога. На протяжении всего периода терапии, рекомендован постоянный врачебный контроль динамики болезни.
Болезни и деформации стопы
Практически каждый из нас с детства знаком с заболеваниями стоп. Со школьной скамьи в медпунктах оставляли синие либо зеленые отпечатки ног, и врачи многим ставили диагноз плоскостопия. Также все знают о ограничении в годности к службе армии из-за плоскостопия. Но вряд ли кто-либо серьёзно задумывался, почему это происходит и как возможно исправить ситуацию!
На самом деле – это происходит не просто так!
При плоскостопии деформируется передний, средний а затем и задний своды стопы. В результате нарушается ось всей конечности, что ведёт к быстрым и значительным нарушениям в коленных и тазобедренных суставах, а эта проблема – прямой путь к инвалидности и протезированию сустава.
Заболевание встречается как у мужчин, так и у женщин.
Но если мужчину не взяли в армию, он на 20-30 лет забыл про эту проблему. В будущем, скорее всего и не подумает о том, что колени, тазобедренные суставы начали болеть так рано. Хотя скорее всего это случилось из-за нарушения оси нижней конечности, сформированной с детства. У женщин прогрессирует всё намного быстрее, поскольку мышцы и связки более слабые, и все женщины очень любят носить каблуки (так ножки сморятся и длиннее и стройнее)
К сожалению расплата не заставляет себя ждать долго! «Натоптыши», «шишки» (отклонение большого пальца), мозоли на всех остальных пальцах, искривление пальцев – всё это последствие деформации стоп. Болевые ощущения в ногах, быстрая усталость при ходьбе, боль в икроножных мышцах, хочется выбросить туфли на каблуках и приходится постоянно бороться с растущими мозолями и шишками.
Если при первых появлениях деформации стоп вы сразу обратили внимание и стали заниматься лечением, то всё может быть не так уж и плохо. Выполнение упражнений, ношение ортопедических стелек или обуви, специальные физиопроцедуры и массаж могут остановить и даже скорректировать дальнейшую деформацию, избавить от неприятных ощущений.
Но когда большой палец уже отклонился кнаружи, появились «шишки», «натоптыши», незаживающие мозоли, один палец стал находить на другой – это говорит о серьёзных изменениях в костном, суставном и связочном аппарате и нужно обратиться за консультацией к врачу-ортопеду.
Стопа является одним из наиболее сложной частью человеческого скелета и только грамотный специалист может определить как именно ваша стопа пыталась адаптироваться под действием постоянного хождения по плоской поверхности, ношения каблуков или тесной обуви без поддержки сводов и какое именно вам необходимо лечение.
Ортопедия стопы
Термин «ортопедия стопы» в современной медицине получает совершенно новое значение, значительно отличающееся от распространенной в советской медицине доктриной. На протяжении многих десятилетий систематизирован ного подхода к комплексному решению нарушений, связанных с деформацией костно-суставног о каркаса стопы, практически не существовало. Существовал небольшой перечень операций, которые выполнялись по стандартным показаниям, без достаточного углубленного диагностического подхода. Соответственно, положительных результатов регистрировалось мало, в медицинском и пациентском сообществах сложилось негативное мнение о тяжести и болезненности послеоперационно го периода, незначительном количестве успешных вмешательств. В значительной мере все это соответствовало действительности в связи с неразвитостью диагностических возможностей, не знанию новых данных о патогенезе процесса и устаревшей технике проведения оперативных пособий.
В настоящее время на основании многоцентровых исследований ортопедическая помощь при деформации стоп стала решаться на комплексной основе, включающей в себя:
- Индивидуальное ортезирование стоп
- Новые методы оперативных вмешательств
В современной ортопедии на базе большого количества накопленного материала сложились новые принципы хирургического лечения стоп, которые изложены ниже:
- Максимальная коррекция костно-суставной деформации
- Стабильная фиксация костей с помощью специальных методик
- Полноценная коррекция всех сводов стопы
Принцип максимальной коррекции подразумевает одномоментное исправление всех составляющих компонентов деформации стопы с восстановление правильных сводов и возможностью ношения в послеоперационно м периоде обычной обуви без удаления внутренних фиксирующих конструкций.
Наиболее частые операции для коррекции деформации стоп
Подход к выбору оперативного вмешательства всегда индивидуален для каждого пациента, но существует ряд универсальных подходов.
Деформация первого пальца («шишка»)
- Устранение самой «шишки»
- Восстановление анатомических структур в основании 1 пальца (коррекция связочного аппарата)
- Выравнивание оси 1 пальца
Самым важным в проведении операции является методика остеотомии (рассечение кости) и фиксации (закрепление вновь сформированных костей в правильном направлении с удалением наросшей в результате воспаления соединительной тканью). При остеотомии ортопед-травмато лог правильно выставляет ось 1 пальца. В самой процедуре остеотомии и заключается секрет успешности операции.
Ранее выполнялась поперечная остеотомия с последующей ненадежной фиксацией тонкими спицами или массивной металлической конструкцией. После подобного вмешательства исключена нагрузка стопы в течение 3-3,5 месяцев. За это время связочно-мышечны й аппарат стопы атрофируется, стопа приобретает неприглядный вид, реабилитация затягивается, резко ограничена возможность ношения нормальной обуви (наличие на костях массивной металлоконструкц ии). В дальнейшем выполняется повторная операция для удаления металлоконструкц ии. Все это крайне обременительно, болезненно и неудобно, особенно для пожилых людей. Результаты, как правило, очень непредсказуемы. В дальнейшем возникают трудности при подборе обуви, развиваются шрамы на стопе. Общий процесс восстановления затягивается на 6-7 месяцев.
Совершенно иной результат достигается при современной методике продольной или горизонтальной остеотомии, так называемой, шевронной или SCARF. Операции такого вида выполняются в Клинике «АНДРОМЕДА» ведущими ортопедами-травм атологами с использованием малоинвазивной осцилляторной пилы, применяемой только в нашей Клинике. При использовании для фиксации фрагментов костей специальных винтов Барука результат операции превосходит все ожидания.
В этом случае вектор нагрузки на стопу распространяется перпендикулярно выполненной плоскости остеотомии и костные отломки хорошо фиксируются. Винты вкручиваются в кость «заподлицо» с поверхностью, что позволяет уже в ближайшем послеоперационно м периоде ходить пациенту, что не даёт возможности атрофии мышечного аппарата стопы и ускоряет сращение кости. Эти винты сделаны из инертного титана и не требуют в дальнейшем удаления. Таким образом, современные технологии и материалы позволяют в короткий срок добиться отличного результата.
«Натоптыши», молоткообразные пальцы, стойкие мозоли
Очень часто параллельно с появлением «шишек» и отклоненным кнаружи пальцем на подошвенной поверхности стопы появляются округлые ороговевшие болезненные участки кожи в районе головок 2-5 плюсневых костей с подошвенной стороны, появление мозолей на поверхности деформированных «скрюченных» пальцев. Эти образования очень болезненны и доставляют большой дискомфорт. Появляются они вследствие «распластывания» свода стопы, при этом опора с 1 и 5 плюсневого пальца переносится на 2, 3, 4 плюсневые пальцы. В норме 2, 3 и 4 пальцы не являются опорными при ходьбе. В случае переноса на них основной тяжести тела возникает реакция подошвенной поверхности в виде огрубения и ороговения кожи, возникновения болевых ощущений, невозможность носить узкую жесткую обувь, а с тыльной стороны стопы в области суставов появляются мозоли.
Операции, ранее выполнявшиеся по старым методикам, не приносили устойчивого результата и вызывали рецидивы слабости связочного аппарата стопы с возвратом к «натоптышам».
Радикально проблема решается при остеотомии по Вейлю – формированию функции поперечного свода стопы с укорочением плюсневых костей стопы с сохранением главных суставов пальцев. При этой операции головки 2-4 пальцев остаются сохраненными, выводятся из-под нагрузки и ослабляется напряженный разгибательный аппарат пальцев. Остеотомия при операции Вейля также выполняется с применением современного оборудования, позволяющего минимально травмировать ткани. Операция Вейля также лежит в основе коррекции молоткообразного пальца. Так же возможно применение малоинвазивных чрезкожных методик коррекции стопы, позволяющих скорректировать положение костей и суставов, придать им правильное положение.
Комбинированное и индивидуальное применение различных методик оперативной коррекции свода стопы – обязательный подход, применяемый в Клинике «АНДРОМЕДА». На фото представлены результаты лечения. Послеоперационны й период в стационаре Клиники «АНДРОМЕДА», как правило, составляет 3-4 дня. В послеоперационно м периоде для быстрого заживления и восстановления функции стопы предлагается ношение туфель Барука.
На снимке – результат операции на левой ноге
Если речь идет о небольшой деформации, то результаты получаются значительно лучше. Дело в том, что запущенная стопа становится «жесткой» или ригидной, поэтому коррекция требует более массивного вмешательства, в основном за счет остеотомии большего количества косточек, при этом современные методики позволяют успешно корректировать и очень сложные случаи, представленные на фотографиях.
А главное — более ранняя коррекция деформаций стопы улучшит состояние остальных суставов ног – голеностопного, коленного и тазобедренного.
Деформация стоп
Плоскостопие, шишка на большом пальце, заваливание стопы и другие деформации могут сильно мешать в повседневных делах: становится больно ходить, бегать и прыгать, трудно удержать равновесие, сидя на корточках и т.д.
Как часто мы не замечаем важности привычных вещей, пока не лишаемся их! Взять хотя бы наши стопы: насколько другой становится жизнь, когда работа даже одной косточки или сустава в них дает сбой! Самым эффективным способом лечения разного вида деформации стоп сегодня является костно-пластическая операция, которая называется артроэрез (или артрориз) подтаранного сустава стопы. Это новейшая методика в ортопедии, которую хирурги клиники «Семейная» уже активно используют для лечения как взрослых пациентов, так и детей.
Опасность патологий стопы для здоровья
Любая из деформаций стопы может носить наследственный характер или закладываться и в раннем детстве, например, если ребенка слишком рано поставили на ноги. Поскольку в нашем организме все взаимосвязано, патологии стопы могут также приводить к нарушениям работы других частей опорно-двигательного аппарата: коленей, бедер, спины. Нередко возникают трудности с подбором удобной обуви, меняется походка, вслед за ней и осанка, ноги устают быстрее, из-за чего приходится ограничивать свою активность. Со временем эти патологии только прогрессируют, поэтому так важно вовремя их устранить.
Хирургическое лечение
Артроэрез – это новейшая методика, пришедшая на смену более травматичным и тяжелым для пациента операциям. Ее суть заключается в установке специального импланта в подтаранный синус – природное анатомическое образование, сформированное выемками на таранной и пяточной костях стопы. Обычно размер подтаранного синуса меняется в зависимости от положения стопы, но благодаря многочисленным связкам и тонусу сухожилия задней большеберцовой мышцы он всегда приоткрыт. При деформациях стопы синус уменьшается и может даже полностью закрыться, влияя на подвижность стопы и ее анатомию.
Имплант, размещенный в синусе, мешает его закрытию, и это ограничивает излишнюю подвижность таранной кости и восстанавливает ось голеностопного сустава. Исчезает заваливание стопы кнутри, она приобретает правильные своды и задуманную природой устойчивость.
Профессионализм хирурга
Артроэрез может выступать частью комплексной реконструкции стопы или самостоятельным хирургическим вмешательством – в зависимости от выбранной схемы лечения. Это достаточно простая операция как для пациента, так и для врача. Тем не менее, профессионализм хирурга играет немаловажную роль: полученный результат будет во многом определяться выбором диаметра импланта. Сложность этого выбора заключается в том, что не существует четких критериев, какой имплант может исправить деформацию имеющейся степени. Все зависит от опыта специалиста, его наметанного глаза, его ощущений и представлений о том, какой эффект даст конкретный имплант в конкретном случае.
В клинике «Семейная» все врачи обладают необходимой подготовкой и объемными досье работ, которые наглядно подтверждают их квалификацию и мастерство.
Импланты
Подтаранные импланты имеют цилиндрическо-коническую форму, которая в точности повторяет очертания подтаранного синуса. Они фиксируются настолько устойчиво, что после операции пациент с легкостью может осуществлять нагрузки бегом или ходьбой без вреда для полученного результата.
Восстановительный период
Импланты хорошо приживаются. Они минимизируют нагрузку на костную стенку синуса, благодаря чему восстановительный период после операции проходит достаточно быстро: если артроэрез был проведен в качестве самостоятельной операции, пробный проход пациенты делают в тот день, а на следующий могут встать на ноги без поддержки. Двигаться в привычном режиме становится возможно в среднем спустя неделю.
Если одновременно с артроэрезом были сделаны сопутствующие операции по реконструкции стопы, первые две недели пациент проводит в гипсовых лонгетах на постельном режиме.
Правила восстановительного периода определяет лечащий хирург индивидуально для каждого. Он может предложить пациенту носить ортопедическую обувь или специальные вкладыши для определенных зон стопы, чтобы закрепить результат. Есть и общие установки: после операции около четырех месяцев пациентам нельзя заниматься бегом, прыгать и другим образом увеличивать нагрузку на оперируемые стопы.
Хирург полностью контролирует процесс заживления, регулярно назначает контрольные встречи, чтобы отследить динамику. А через год-полтора имплант удаляется и пациент полностью забывает, что пережил операцию.
Наиболее распространенные случаи деформации стоп, которые можно исправить с помощью артроэреза:
Продольное плоскостопие или синдром дисфункции задней большеберцовой мышцы – это такая деформация стопы, при которой происходит опущение её продольного свода.
Недостаточность заднего большеберцового сухожилия возникает при слабости связочного аппарата стопы, когда в нагрузке участвует только внутренний ее край, а наружный отрывается от поверхности. Со стороны кажется, будто стопы заваливаются кнутри.
Недостаточность заднего большеберцового сухожилия часто является причиной вальгусной деформации большого пальца, известной всем как косточки на ногах. Из-за перегрузки внутренних отделов стопы возрастает нагрузка на область большого пальца, это приводит к проседанию продольного внутреннего свода стопы и увеличению ее размера. Вальгусная деформация обычно сопровождается выпирающими косточками на внутреннем крае стопы и натоптышами в области ее передних отделов.
Если при взгляде сзади стопы отклонены от оси голени более, чем на 10 градусов, то такое проявление недостаточности заднего большеберцового сухожилия называется вальгусной деформацией заднего отдела стопы. Она возникает из-за сложной траектории движения таранной кости, которая формирует нижнюю часть голеностопного сустава и соединяется с пяточной. При недостаточности связочного аппарата головка таранной кости сдвигается, продольный внутренний свод стопы опускается и происходит ее заваливание.
С чего начать лечение
Любой хирург скажет вам, что лечение всегда начинается с консультации. Причем визит к врачу еще не означает, что вам сразу предложат сделать операцию. Для начала специалист должен узнать, что беспокоит пациента, определить вид и степень деформации и найти ее причину. И только на основании этих данных он составляет схему лечения, частью которой может быть операция, и не одна.
Не стоит бояться обратиться к хирургу, нужно просто выбрать правильного специалиста, в чьей квалификации вы будете уверены. У нас в «Семейной» все специалисты – известные в профессиональном сообществе люди, у них большой опыт, широкая практика, у некоторых даже международная. А лучшим подтверждением их мастерства служат досье работ, которые при желании вы сможете изучить, и реальные отзывы клиентов.
Врачи клиники «Семейная» смогут предложить самые новые и эффективные в мире методики, чтобы вернуть здоровье не только вашим ногам, но и всему опорно-двигательному аппарату. Если вы или ваш ребенок страдаете от заболеваний стоп, доверьте их лечение лучшим специалистам клиники «Семейная»!
Запись на прием к врачу ортопеду
Обязательно пройдите консультацию квалифицированного специалиста в области ортопедии в клинике «Семейная», если Вас беспокоят симптомы деформации стоп.
Вальгусная деформация стопы
Вальгусная деформация стопы — распространенное заболевание ортопедического характера, которое чаще наблюдается у женщин и детей. Характеризуется искривлением оси стопы. Средняя часть стопы при этом опущена, наружу развернута пятка с опусканием ее внутреннего края. Если посмотреть сверху, то при сведении ног и лодыжек пятки находятся на довольно большом расстоянии одна от другой. В результате изменяется амортизационная функция стопы — неправильно распределяется нагрузка на все ее составляющие, свод стопы уплощается.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Классификация вальгусной деформации стоп
Заболевание бывает как врожденным, так и приобретенным. Оно имеет свою классификацию, связанную с причиной появления либо с тяжестью искривления. Исходя из этого, существуют такие виды деформированных стоп:
- статическая — при искривлении позвоночника;
- структурная — при врожденной патологии;
- паралитическая — после инфекций;
- спастическая — при мышечных напряжениях;
- гиперкоррекционная — после неверного лечения косолапости;
- травматическая — после травм и переломов стоп, голени, бедра;
- рахитическая — как последствия рахита.
В этот же список входит компенсаторная (укороченная) стопа. Также деформации вальгусных стоп делятся на три степени в зависимости от тяжести искривления:
Кроме того, учитывается высота свода, которая колеблется в зависимости от тяжести поражения, угол наклона пятки, угол высоты свода, отведение переднего и заднего отделов стопы. При этом, чем выше цифры, тем сильнее степень поражения. При последней тяжелой форме заболевание не лечится.
Признаки заболевания
Болезнь развивается постепенно. К явным симптомам относятся появление болей после нагрузок, особенно после ходьбы, использования тесной и короткой обуви. Сюда же можно включить:
- боль, спазмы в мышцах голеней;
- нарушение походки;
- разрастание «косточки» — плюсневой кости;
- большой угол отклонения первого пальца;
- вросшие ногти на ногах;
- «натоптыши» и мозоли на подошве;
- плоскостопие.
Может добавиться бурсит — воспалительный процесс околосуставной сумки, а также воспаление мягких тканей. Если не принять меры, то боли станут постоянными. При обращении за медицинской помощью, врач обнаруживает следующие внешние признаки, которые различаются в зависимости от того, какой сустав поражен:
- уплощение свода стопы;
- выпирание внутренней лодыжки;
- отклонение наружу пятки.
При сдвинутых вместе ногах у пациента пятки находятся на расстоянии, смягчена наружная лодыжка, выпирает внутренняя. Также, вследствие постоянного напряжения, при пальпации отмечается ощутимая болезненность в следующих местах:
- на внутреннем крае подошвы;
- в мышцах голени;
- в фаланге первого пальца.
Без лечения вальгусная деформация стопы сохраняется до конца жизни. Обычно до рецидивов, которые могут обостриться в любом возрасте, больные редко обращаются за медицинской помощью и с таким заболеванием живут всю жизнь.
Причины
Главной причиной возникновения вальгусного искривления является врожденная патология соединительной ткани — нарушение синтеза коллагена, который входит в ее состав, обеспечивая прочность костей, мышц и суставов. Остальные причины являются лишь «подталкивающими»:
- переломы костей;
- разрывы связок;
- остеопороз;
- лишний вес;
- нарушенная осанка.
Кроме этого, деформацию могут вызвать некоторые эндокринные болезни: сахарный диабет, заболевания щитовидной железы. У детей такая патология обычно видна сразу после рождения, но иногда ее могут вызвать и внешние обстоятельства:
- тесная обувь;
- недостаточная физическая активность;
- неравномерные физические нагрузки.
Вальгусное искривление стопы у взрослых возникает при уже приобретенном плоскостопии в следующих случаях:
- беременность;
- физические нагрузки;
- климакс;
- гиподинамия;
- параличи и скелетные травмы.
Коварность болезни состоит в том, что она сильно увеличивает нагрузку на позвоночник, а также — на коленные и тазобедренные суставы, что провоцирует дополнительные проблемы со здоровьем.
Какой врач поможет?
Коррекция деформации стопы на первых стадиях может освободить от операции. Поэтому при появлении первых признаков — болей при ходьбе, разрастания фаланги первого пальца, трудности ношения обуви на каблуках — необходимо обратиться к специалисту. Лечением заболевания стопы занимаются следующие врачи:
На первом приеме врач выслушает пациента, обследует щитовидную железу, осмотрит стопу, задаст ряд вопросов:
- Как давно появились жалобы?
- Какую обувь обычно носите?
- У кого из родственников было подобное заболевание?
- Какие травмы перенесли и когда?
- На учете у каких специалистов состоите?
Также доктор расспросит, какой образ жизни ведет пациент. На основе ответов больного врач составит анамнез, поставит первоначальный диагноз и обязательно направит его на следующие обследования:
- рентгеновский снимок стопы;
- плантография — отпечаток поверхности подошвы;
- магнитно-резонансная томография стопы.
Если причиной заболевания являются сахарный диабет, щитовидная железа или беременность, то врач направит к таким специалистам, как эндокринолог или гинеколог. В отдельных случаях может понадобиться консультация терапевта или генетика, если болезнь связана с наследственными проблемами. При необходимости врач назначит дополнительные обследования: анализ крови, мочи, УЗИ внутренних органов и др.
Способы лечения
Заболевание не относится к категории смертельных. Но без лечения оно будет доставлять много неприятных моментов: боли, усталость в ногах, частые переломы, невозможность носить обувь на каблуках, некрасивая походка. К тому же, будет проблемно заниматься определенной профессиональной деятельностью, например, танцами. Вальгусная деформация стопы поддается лечению, которое включает в себя такие методы:
- консервативный;
- хирургический;
- народный.
Консервативное лечение применяется на первых этапах заболевания, а также назначается пожилым людям. Включает в себя комплекс мер, которые помогают остановить прогрессирование деформации. К ним относятся:
- ортопедические приспособления, обувь;
- диета, богатая кальцием;
- нестероидные препараты;
- массаж стопы;
- лечебная физкультура.
Сюда же включают физиотерапевтические процедуры: магнитотерапию, парафинолечение, фонофорез, а также теплые ванночки. В случаях осложнения назначают гормональные препараты. К тому же, пациент должен скорректировать свой образ жизни, следить за весом, заниматься физическими упражнениями.
Неоперативный метод — ортопедическая обувь
При прохождении консервативного лечения и после операции пациенту обязательно рекомендуется использование ортопедической обуви, основная функция которой — правильное распределение нагрузки на ноги. Особенностями такой обуви являются:
- жесткая фиксация пальцев, пятки и задней части;
- пятка на 2-3 см выше носка;
- невысокий устойчивый каблук;
- упругая нетяжелая подошва;
- расширенная носовая часть.
Кроме лечебной обуви, существует масса ортопедических приспособлений, цель которых — создание барьера между пальцами, восстановление физиологического свода стопы, правильное положение больших пальцев. К ним относятся:
- стельки;
- супинаторы;
- валики, резинки и др.
Такие приспособления надеваются только по рекомендации врача, так как одни из них используются постоянно, другие — только ночью. В любом случае, ортопедическая обувь и приспособления являются отличной альтернативой операции. Нужно помнить, что данный метод требует терпения, поскольку проводится в течение длительного времени — от 6 месяцев до нескольких лет.
Операция
Консервативное лечение вальгусной деформации пациент проходит поэтапно. Если несколько курсов ему не помогли, врач назначает хирургическое вмешательство. Операция показана пациентам с тяжелой степенью искривления стопы. Достоинства такого вида лечения:
- простота и эффективность;
- возможность как общего, так и местного наркоза;
- быстрое восстановление организма.
Оперативное вмешательство включает в себя хирургические манипуляции на нескольких костях стопы с целью изменить ось плюсневой кости. В зависимости от тяжести и степени заболевания, проводится на костях либо мягких тканях. Основными видами такого лечения являются:
- экзостэктомия;
- остеотомия;
- артропластика.
Хирургическое лечение деформированной стопы проводится в клиниках хирургом-ортопедом, состоит из несколько этапов:
- подготовка больного;
- операционное лечение;
- восстановительный период.
Послеоперационный период длится до шести недель, предусматривает ношение специальных приспособлений, в дальнейшем — использование ортопедической обуви. Также пациенту рекомендуется курс лечебной гимнастики, массаж стопы.
Хирургия стопы: эстетика или необходимость?
Интервью с Михаилом Ивановичем Алексеевым, оперирующим травматологом, ортопедом о мерах профилактики и борьбы с плоскостопием.
Плоскостопие относится к числу патологий, которые не представляют угрозы для жизни. Между тем, по мнению врачей, любое нарушение статики стопы приводит к массе проблем, серьезно осложняющих жизнь пациента – вальгусная деформация суставов большого пальца («косточки»), гиперкератозы, пяточная шпора, вросший ноготь, боли в ахилловом сухожилии… Справиться с этим комплексом проблем поможет современная хирургия стопы.
Михаил Иванович, почему возникает плоскостопие?
Плоскостопие может развиться как в результате наследственной слабости связочного аппарата стопы, так и вследствие неправильного образа жизни. Эта патология – постоянный спутник многих профессий: официант, учитель, спортсмен, танцор… Женщины-любительницы высоких каблуков также находятся в группе риска.
Гендерное соотношение пациентов с деформацией переднего отдела стоп: на одного пациента-мужчину приходится сотня женщин.
С какой проблемой к вам обращаются чаще всего?
Главная проблема, с которой чаще всего обращаются к хирургу-травматологу – это одно из основных проявлений поперечного плоскостопия, отклонение и деформация сустава большого пальца. Такое поражение первого плюснефалангового сустава, так называемой «косточки», возникает в результате сглаживания поперечного свода стопы с последующим сложным механизмом развития деформации.
Центр хирургии стопы
Эффективные методики лечения
Как избавиться от этой проблемы?
Если не скорректировать само плоскостопие, стойкого положительного результата мы не добьемся. Задача хирурга – создать правильный поперечный свод и убрать распластанность стопы. В случае деформации «косточки» мы не удаляем её, а проводим оперативное вмешательство на первой плюсневой кости: исправляем деформацию кости, выводим сустав в правильное положение и фиксируем его специальными титановыми винтами (с ними можно делать МРТ, физиотерапию), которые полностью погружаются в кость и удерживают ее до полного сращения.
В какой последовательности производится восстановительное лечение после операции?
На следующий день после операции или даже вечером того же дня пациент может вставать – гипсовая повязка не накладывается. В специальной ортопедической обуви на второй-третий день уже можно ходить по улице. В течение 2 недель будут необходимы перевязки, затем следует снятие швов. Потом на протяжении 5-6 недель необходимо будет носить ортопедические ботинки до полного сращения кости. Мы обычно предлагаем пациентам прооперировать сразу обе стопы, потому что односторонняя проблема встречается очень редко. Кроме того, это более целесообразно для пациента со всех точек зрения, в том числе и экономически: наркоз дается единожды, необходимо одно предоперационное обследование, пациент проводит в клинике один послеоперационный день.
А стоит ли вообще делать такую сложную операцию, когда нет прямой угрозы жизни?
Если проблему не решать, то очень скоро вы просто не сможете переносить обычную нагрузку при ходьбе из-за сильного болевого синдрома. Кроме того, вам будет очень сложно подобрать себе обувь – придется носить туфли и ботинки на 3-4 размера больше. С течением времени могут начаться атрофические изменения стопы. Проблема состоит еще и в том, что чем старше вы становитесь, тем сложнее вам будет решиться на эту операцию. С возрастом появляются ограничения, которые могут воспрепятствовать проведению оперативного вмешательства, например, хронические заболевания.
Существует ли риск рецидива?
Если правильно выполнить операцию и после нее соблюдать рекомендации ортопеда как минимум 3 месяца, риск рецидива минимален. Он возможен при сложных комбинированных плосковальгусных деформациях стоп. Здесь мы имеем дело и с продольным, и с поперечным плоскостопием, когда отклонение сустава первого пальца является следствием изменений в заднем отделе стопы. Если прооперировать передний отдел, оставив без внимания задний, мы получим рецидив. Поэтому при первичном обследовании мы обращаем внимание на изменения всех отделов стопы. Для заднего отдела стопы также существует целый набор операций – от исправления деформации пяточной кости, когда мы моделируем новую точку опоры, до пересадки сухожилий и артроэреза – установки имплантата в полость между таранной и пяточной костью стопы. Последняя операция выполняется даже подросткам с выраженным продольным плоскостопием.
Какие еще проявления плоскостопия Вы можете назвать, которые можно вылечить хирургическим методом?
Любительниц каблуков часто беспокоят натоптыши в переднем отделе подошвы, под головками плюсневых костей, от которых не избавит никакой педикюр. Это опять же следствие поперечного плоскостопия, когда вся нагрузка при ходьбе идет на головки вторых, третьих плюсневых костей, при этом часто происходит деформация малых пальцев стопы в виде «молоточков». Это состояние требует своего хирургического лечения. Еще одно проявление продольного плоскостопия – подошвенный фасциит, который называют еще пяточной шпорой и ошибочно принимают за результат «отложения солей». Распластанность стопы вызывает натяжение подошвенного апоневроза, в результате чего образуются микротрещины и надрывы в месте крепления его к пяточной кости. Постоянные перегрузки и надрывы приводят к образованию рубцов, а в дальнейшем костного нароста на пяточной кости. Эти рубцы уплотняются, появляется отек, сдавливающий нервные окончания, что вызывает острую боль при ходьбе в пяточной области. Сама пяточная шпора боли от давления на кожу не вызывает, и применение различных прокладок, мягких колечек, как правило, не эффективны.
И получается, что операция – единственный выход?
Конечно, нет. В нашем арсенале множество методов консервативного лечения. Проблема состоит в том, что когда у пациента возникают проблемы со стопой, он занимается самолечением, обращается к разным врачам, которые не занимаются этой проблемой углубленно, зачастую назначают только симптоматическое лечение – новокаиновые блокады, гормональные противовоспалительные препараты… К примеру, когда обращаются к хирургу с такой распространенной проблемой, как вросший ноготь, обычно проводят резекцию ногтевой пластины, не вдаваясь в причины появления этой патологии, не выполняя пластику ногтевого валика. Но не нужно забывать, что вросший ноготь является частым спутником плоской стопы. Поэтому нужно искать и устранять причину подобных состояний, а сделать это может только опытный специалист.
Как только возникают неприятные ощущения в стопе, обязательно нужно показываться подологу – специалисту в патологии стопы.
Увеличивается ли число обращений пациентов с проблемой плоскостопия?
Да, и в основном за счет того, что сегодня гораздо большее количество людей следят за состоянием своего здоровья. Ранее люди предпочитали жить с изуродованными пальцами, болями в стопах, и не обращаться к врачу. Сегодня пациенты хотят улучшить качество своей жизни, не дожидаясь усугубления проблем. Современная хирургия стопы решает практически все проблемы, связанные и с поперечным, и с продольным плоскостопием.
Как долго можно ждать после появления первых признаков дискомфорта?
Не нужно ждать, нужно принимать меры. Если в конце дня или после физических нагрузок у вас регулярно появляется дискомфорт в стопах, необходимо начинать действовать. Конечно, первый шаг – это консультация ортопеда, который оценит состояние ваших стоп и даст рекомендации по обследованию и лечению. Следующий шаг – уменьшить продолжительность ношения обуви с высоким (выше 4 см) каблуком и узким носком. Следует пользоваться индивидуальными ортопедическими стельками, соответствующими приспособлениями, фиксаторами, бандажами. Эффективность даже самых простых приспособлений может оказаться достаточной. Задача ортопеда-травматолога — определить, где можно обойтись консервативным лечением, а где потребуется хирургическое вмешательство. В каждом конкретном случае вопрос решается индивидуально.
Дата публикации: 05.02.16
Форма содержит следующий набор полей:
- «Как вас зовут (Имя Фамилия)» — Тип поля текст (обязательное)
- «Ваш телефон» — Тип поля несколько строк текста (обязательное)
- «Текст обращения» — Тип поля несколько строк текста (не обязательное)
- «Подтверждаю свое согласие на обработку персональных данных» — Тип поля флаговая кнопка (обязательное)
Частный медицинский центр Скандинавия
© Все права защищены 2004 — 2021. Информация и цены, представленные на сайте, являются справочными и не являются публичной офертой.
Все материалы, размещенные на данном сайте разрешается использовать/копировать/размещать в открытом доступе на иных ресурсах только с письменного согласия ООО «АВА-ПЕТЕР»
Полая стопа
Экспертная диагностика, консервативное лечение, реабилитация: комплексный подход к решению проблем со здоровьем в сети клиник ЦМРТ.
Консультация ортопеда-травматолога
Записаться
Полая стопа — аномалия строения нижней конечности, характеризующаяся слишком высоким арочным сводом ее нижнего отдела. При этом у пациента вогнутая ступня. Полое искривление стопы значительно затрудняет передвижение. Рассмотрим основные причины патологии, методы диагностики и лечения.
Рассказывает специалист ЦМРТ
Кученков А.В.
Ортопед • Травматолог • Хирург • Флеболог • Спортивный врач • стаж 24 года
Дата публикации: 13 Июля 2022 года
Дата проверки: 18 Февраля 2023 года
Содержимое статьи
Причины полой стопы
Подобное нарушение нормального строения ноги возникает при разных заболеваниях. Это последствие повреждения скелета, при котором нарушается целостность предплюсны. Возникшие у ребенка травмы со временем часто приводят к такой патологии. Врачи также учитывают возможность наследственной предрасположенности к такой аномалии. Механизм развития болезни связан с расстройством мускулатуры, при котором возникает повышенный тонус или ослабление отдельных групп мышц голени.
Другие возможные причины:
- осложнения полиомиелита
- передающиеся от родителей системные нейропатии
- другие врожденные синдромы, влияющие на нервную регуляцию мышц
- воспаление головного мозга и/или его оболочек
- опухоли спинного мозга
- неправильное срастание переломов
Точные причины изменения формы ноги медицине неизвестны.
Симптомы полой стопы
Человек с такой патологией жалуются на изменение походки и слабую переносимость нагрузок, особенно при длительных пеших прогулках. Возникает ноющая боль в нижней части ступни. Неприятные ощущения часто распространяются на голеностопный сустав. Подъем стопы затрудняет подбор обуви, стелек. Обычное положение взъема ботинок не позволяет добиться комфорта, поскольку он становится для пациентов слишком низким и узким. Приведение переднего отдела стопы — еще одно характерное внешнее проявление.
Другие симптомы и клинические признаки:
- ограничение подвижности нижней конечности
- постоянное появление шишек, мозолей, натоптышей
- ослабление мышц ноги
- ослабление сухожильных рефлексов
Другие проявления заболевания зависят от причины возникновения деформации.
Как диагностировать
Врач осматривает нижнюю конечность, оценивает характер аномалии ее строения, определяет выраженность двигательных нарушений. Выполняется плантограмма. Проводится поиск других симптомов и факторов риска для выявления первичного заболевания. Нужно исключить травмы в прошлом, злокачественные новообразования, врожденные синдромы и другие патологии. Диагноз можно поставить только после проведения уточняющих исследований.
Дополнительные диагностические процедуры:
Рентгенография. На снимках видно положение костей, перенесенные в прошлом травматические воздействия.
Компьютерная или магнитно-резонансная томография. С помощью сканирования врач получает послойные изображения разных анатомических структур в высоком разрешении.
МРТ — более точный и современный метод визуализации, лишенный недостатка в виде лучевой нагрузки. Полученные детализированные изображения дают врачу возможность найти первопричину аномалии строения скелета. Специалисты в клиниках ЦМРТ выявляют полые стопы с помощью такого исследования.
К какому врачу обратиться
Ортопед — профильный специалист, занимающийся вопросами диагностики и лечения такой патологии. Иногда требуется консультация травматолога или артролога. Также пациента обследует невролог для исключения патологий нервной системы, влияющих на тонус мышц.
Лечение полой стопы
Выбор способа коррекции состояния зависит от первичной патологии и анамнеза пациента. Если сводчатое строение конечности нарушено незначительно, ортопед назначает мануальную терапию, физиотерапевтические процедуры. Определенные упражнения благоприятно влияют на опорно-двигательный аппарат. Ортопед подбирает пациенту специальную обувь.
Другие методы лечения:
Хирургическое вмешательство. Ортопед выполняет остеотомию, серповидную или клиновидную резекцию костной ткани с целью восстановления формы этого участка скелета. Проводится коррекция сухожилий. Часто требуется проведение нескольких операций.
Лечебная физкультура. Врач дает пациенту рекомендации в виде схемы упражнений для восстановления формы ступни.
Разнообразие хирургических техник позволяет восстановить нормальное строение опорно-двигательного аппарата в большинстве случаев, если консервативной терапии недостаточно. В ходе реабилитации пациенту также понадобится под контролем врача заниматься лечебной физкультурой, посещать клинику для проведения физиотерапии.
Последствия
Заболевание может вызывать следующие осложнения:
Ослабление мускулатуры нижней конечности. Уменьшается переносимость нагрузок.
Хронический болевой синдром. Неприятные ощущения усиливаются, если при постоянном вертикальном положении тела пациент упирается в пол ногами.
Лечения может быть недостаточно для предупреждения всех осложнений. Больному потребуется пройти курс реабилитации.
Профилактика
Специалисты рекомендуют соблюдать следующие меры:
- откажитесь от подъема тяжестей
- все физические упражнения рекомендуется выполнять только после разминки
- регулярно выполняйте упражнения, направленные на укрепление мышечного корсета
- своевременно лечите сопутствующие заболевания опорно-двигательного аппарата
При первых симптомах смещения шейных позвонков в ближайшее время обратитесь к врачу. Будьте здоровы!