Содержание
- Причины вдавленных глаз
- Формы энофтальма
- Симптомы энофтальма
- Диагностика западения глазного яблока
- Лечение энофтальма
- Профилактика запавших глаз
Энофтальм — патология глаз, которая представляет состояние, при котором глаза как бы «западают» в глазницах. В результате, зрение у человека ухудшается, возникают определенные симптомы. При этом в некоторых случаях глаз вообще смещается в сторону и теряет подвижность.
Существует и обратная патология, когда глазное яблоко «уходит» вперед, что в медицине называется «экзофтальм».
Энофтальм может поразить как один глаз, так и сразу оба одновременно. Энофтальм был выявлен в конце 19 века. Заболевание описал хирург из Великобритании по имени мистер Ленг. Анализируя клинический случай, Ленг пришел к выводу, что патология может быть как врожденной, так и приобретенной. Энофтальм — заболевание, характерное и для мужчин и для женщин.
Врожденный энофтальм чаще диагностируется в детском возрасте. К слову, заболевание способно развиться в любом возрасте, но, например, энофтальм травматического генеза наиболее часто возникает у пожилых мужчин.
Причины вдавленных глаз
Причины, по которым глаза «проваливаются», зависят от формы энофтальма: врожденная она или приобретенная.
- При врожденной форме так называемая саггитальная ось, наружная ось глазного яблока, удлиняется. Этот патологический процесс может быть обусловлен неправильным формирование костей черепа, а также изначально меньшим размером глазного яблока относительно нормы.
- Приобретенное состояние запавших глаз может быть вызвано травмами: переломом костей глазной орбиты, перелом скуловых костей.
- Энофтальм способен развиться на фоне онкологических заболеваний глаз.
- Увеличение размера щитовидной железы, аневризма, увеличенные лимфатические узлы могут спровоцировать возникновение энофтальма и состояние впавших глаз.
В медицине есть случаи, когда энофтальм становился следствием таких состояний организма как истощение, в том числе на фоне анорексии, перитонита.
Среди других факторов, которые могут спровоцировать энофтальм, выделяют — дегенерация тканей глаза у пожилых людей вследствие возрастных изменений, некоторых заболеваний нервной системы. В ряде клинических случаев энофтальм проявляется как симптом прогрессирующего заболевания глаз.
Формы энофтальма
Различают следующие формы энофтальма: раннюю, ложную и позднюю. Каждая разновидность патологии может проявляться по-разному. Ранний энофтальм выступает результатом, как правило, травматических повреждений орбитальных стенок глазницы или связок, которые удерживают глаз.
Ложная форма развивается вследствие некоторых врожденных патологий, обычно, когда глаза сформировались неправильно, то есть глазные яблоки меньше, чем должны быть в норме.
Кроме того, ложный энофтальм в некоторых случаях становится последствием проведенных операций или прогрессирования опасных глазных патологий.
Поздняя стадия впавших глаз проявляется также после травм, но через определенный промежуток времени. Поздний энофтальм может быть результатом воспалительных заболеваний глаз.
Симптомы энофтальма
Энофтальм способен проявлять себя различным образом. Тем не менее, специалисты выделяют наиболее характерные для патологии симптомы.
- Снижение подвижности глазного яблока.
- Опущение верхнего века.
- Двоение в глазах.
- Снижение остроты зрения.
- Появление на веке складок в результате впавших глаз.
У людей, страдающих энофтальмом, также наблюдается эффект выпадения из поля зрения отдельных участков. Но этот симптом также характерен и для патологий сетчатки, глазного нерва. Поэтому при любых признаках ухудшения зрения важно как можно быстрее обратиться к офтальмологу.
Диагностика западения глазного яблока
Диагностировать энофтальм самостоятельно невозможно. Для постановки точного объективного диагноза необходима комплексная диагностика зрительной системы. Обследование включает очный осмотр и оценку зрительных структура на компьютеризированных приборах.
Необходимо проверить остроту зрения, уточнить жалобы пациента, собрать анамнез. Оценка энофтальма производится также с помощью пальпации, если нет противопоказаний к этому методу диагностики. Пальпация полезна в случаях, когда западение глазного яблока является результатом травмы. В этих случаях человек жалуется на болевые ощущение в области века.
В число обязательных диагностических обследований входит экзофтальмометрия, измерение устойчивости глазного яблока на фоне развития глазных патологий. Измерение проводится посредством специального прибора экзофтальмометра.
Также врач может назначить пациенту рентгенографию, компьютерную томографию, УЗИ глаза. Рентгенография орбит глазницы показывает траекторию смещения костей при травмах глазных орбит.
Посредством визометрии офтальмолог оценивает степень снижения зрительной остроты, чтобы оценить влияние прогрессирования энофтальма на зрительную функцию.
Чтобы определить, где локализованы дегенеративные изменения, проводится процедура сонография. Это методика УЗИ, которая с микронной точностью выявляет наличие инородных тел в глазу.
Лечение энофтальма
Для эффективного лечения важно сначала определить причину, которая спровоцировала развитие западания глазных яблок. Цель лечения: борьба с причиной, вызвавшей развитие заболевания.
В зависимости от фактора, который спровоцировал энофтальм, офтальмолог подбирает стратегию лечения. Оно может быть терапевтическим и хирургическим.
Консервативное лечение
Терапия включает, как правило, прием антибиотиков и препаратов антибактериального действия. Обычно подобные препараты представляют собой глазные капли. Важно отметить, что терапевтическое лечение возможно только для тех пациентов, у которых степень смещения экзофтальма не превышает 2 миллиметров и у пациента нет эффекта двоения в глазах.
Хирургическое лечение
Если диагностика показывает, что консервативное лечение будет неэффективным, пациенту может быть назначено хирургическое лечение. Обычно хирургия показана при значительном смещении глазного яблока, а также в случае прогрессирования патологии.
Хирургия энофтальма подразумевает введение импланта, который выступает в качестве каркаса, поддерживающего глазное яблоко для избежания дальнейшего смещения.
Импланты состоят из биосовместимых материалов, которые содержат полимерные соединения, силиконы. В некоторых клинических случаях, при тяжелых травмах, пациенту может потребоваться материал из титановых сплавов.
Если энофтальм был вызван переломом костей глазницы, то пациенту может потребоваться сращивание костной ткани для обеспечения стабильного положения глазного яблока. Посредством хирургического вмешательства кость устанавливается на место.
Профилактика запавших глаз
Гарантированных профилактических мер, которые помогли бы предотвратить развитие энофтальма, нет. Для избежания травм глаз важно соблюдать безопасность на производстве, при работе с травмоопасным оборудованием.
Для профилактики развития других опасных заболеваний глаз необходимо регулярно наблюдаться у офтальмолога, минимизировать увлечение вредными привычками (курение, алкоголь), вести активный образ жизни.
Что касается прогноза результатов лечения энофтальма, его исход зависит от стадии прогрессирования патологии. В большинстве случаев исход благоприятный, но в запущенных случаях возможна безвозвратная утрата зрения.
Оценка статьи:
4.6/5 (15 оценок)
Оцените статью
Запись оценки…
Спасибо за оценку
Энофтальм
Энофтальм – это патологическое состояние глазного яблока, при котором происходит его чрезмерное западение в полость орбиты. Клинически проявляется диплопией, скотомами, нарушением подвижности глаз, снижением остроты зрения. Диагностика энофтальма основывается на результатах наружного осмотра, пальпации, экзофтальмометрии, рентгенографии, УЗД в В-режиме, КТ, визометрии. Тактика лечения определяется этиологией. Снижение объема ретробульбарной клетчатки – показание к внедрению взвеси адипоцитов или имплантации искусственных материалов. При травматическом генезе заболевания проводится репозиция костных обломков, при воспалительном процессе осуществляется антибактериальная и кортикостероидная терапия.
Общие сведения
Энофтальм – это заболевание в офтальмологии, характеризующееся смещением глазного яблока в задний отдел орбиты. Впервые патологию описал английский хирург В. Ленг в 1889 году, когда диагностировал смещение глазного яблока на 8 мм в посттравматическом периоде. Врожденный вариант патологии с одинаковой частотой встречается среди лиц мужского и женского пола. Зачастую эту разновидность заболевания диагностируют в раннем детском возрасте.
Энофтальм травматического происхождения чаще выявляется у мужчин средних лет. Старческая форма патологии развивается в связи с инволюционным уменьшением объема ретробульбарной клетчатки. Ее обнаруживают у пациентов старше 60 лет. Особенностей географической распространенности заболевания не отмечается.
Энофтальм
Причины энофтальма
Различают врожденную и приобретенную формы энофтальма.
- Врожденные причины. Увеличение размера сагиттальной оси от заднего полюса к вершине орбиты наблюдается при врожденной форме энофтальма, аномалиях развития костей черепа. Развитие заболевания может быть обусловлено уменьшением размера глазного яблока, вызванным микрофтальмом.
- Субатрофия. К атрофическим или склеротическим изменениям мягких тканей глазницы приводит хроническое воспаление, возрастная инволюция, кровоизлияния, нарушение трофики или липодистрофия.
- Травмы. Наиболее распространенная причина западения глазного яблока – перелом костных структур орбиты. Часто к этому приводит травматическое повреждение ее нижней стенки, возникающее в зоне подглазничного отверстия. Энофтальм – это один из симптомов перелома скуловой кости. В зависимости от направления смещения отломков при огнестрельных ранениях может развиваться экзо- или энофтальм. Травмы глазницы нередко сопровождаются атрофией мягких тканей, что еще больше усугубляет процесс.
- Опухоли интраорбитальной локализации. При течении злокачественного процесса в полости глазницы (ретинобластома) развивается экзофтальм, который после проведения хирургического лечения и лучевой терапии может смениться энофтальмом. Данное заболевание входит в симптомокомплекс триады Клода-Бернара-Горнера, при которой также возникает опущение века и миоз. Причиной патологии является повреждение симпатических нервов шейного отдела.
- Экстраорбитальные патологические процессы. Провоцирующими факторами становятся компрессия аневризмой, увеличенной щитовидной железой, лимфатическими узлами, злокачественными или доброкачественными новообразованиями.
- Прочие причины. Описаны случаи развития энофтальма при тяжелом истощении организма (холера, анорексия, паранеопластический синдром), микседеме, перитоните и в периоде агонии.
Симптомы энофтальма
С клинической точки зрения различают раннюю, позднюю и мнимую формы заболевания. Зачастую энофтальм является монокулярной патологией, асимметричное расположение глазных яблок выявляется при западении глазного яблока на 1 мм и более. Ранний вариант развивается в зоне смещения костных отломков практически сразу после травмирования. Маскировать клинические проявления может только посттравматический отек ретроорбитальной клетчатки.
Возникновение поздней формы энофтальма обусловлено гипоплазией и склеротическими изменениями мягких тканей, атрофией глазодвигательных мышц. Чаще наблюдается после воспаления, кровоизлияния или поражения шейного отдела симпатического ствола. Клиника мнимого энофтальма более характерна для врожденного микрофтальма. Пациенты с энофтальмом предъявляют жалобы на двоение перед глазами, выпадение участков поля зрения. Снижение остроты зрения обусловлено повреждением зрительного нерва или сетчатки при травме.
Если энофтальм входит в симптомокомплекс Клода-Бернара-Горнера, пациенты предъявляют жалобы на сопутствующее опущение верхнего века с небольшим поднятием нижнего, что приводит к сужению глазной щели. Сопутствующие симптомы – нарушение потоотделения, инъекция сосудов конъюнктивы и гиперемия кожи лица на стороне поражения. Также нарушается реакция зрачка на свет вследствие сужения зрачка. Реже энофтальм является офтальмологическим проявлением синдрома Парри-Ромберга.
Осложнения
В большинстве случаев энофтальм сопровождается нарушением трофики глазодвигательных мышц, что при прогрессировании заболевания приводит к их атрофии. При этом больные отмечают ограничение подвижности глаз, постоянное сужение зрачка. В зависимости от локализации патологического процесса при травме возможно развитие страбизма. Также энофтальм – это косметический дефект, при котором на фоне глубоко посаженых глаз формируются специфические складки на верхних веках, обусловленные втяжением орбитально-пальпебральной борозды.
Диагностика
Диагностика энофтальма основывается на результатах наружного осмотра, пальпации, экзофтальмометрии, рентгенографии, компьютерной томографии (КТ), ультразвуковой диагностики (УЗД) в В-режиме.
- Наружный осмотр. Выявляет смещение глазного яблока вглубь, сужение глазной щели, углубление кожной складки над верхним веком. Пальпаторно при травматическом происхождении энофтальма определяется подкожная эмфизема и повышенная болезненность. Метод экзофтальмометрии позволяет диагностировать выстояние или западение глазного яблока не менее чем на 1 мм. Данное обследование проводится пациентам с подозрением на энофтальм с целью установления диагноза и выбора дальнейшей тактики лечения.
- Рентгенография орбит. Показана всем больным энофтальмом на этапе ранней диагностики, методика позволяет визуализировать линии перелома и участки смещения костных обломков. КТ орбиты проводится для установления этиологии заболевания и оценки объема поражения. В аксиальной проекции выявляется смещение глазного яблока в задние отделы орбиты, костные обломки, участки кровоизлияния и атрофии мышечной ткани и ретробульбарной клетчатки. Оба метода дают информацию о рентгеноконтрастных повреждающих агентах (металлические детали, пули).
- Сонография. Если при энофтальме не удается определить точную локализацию триггера, необходимо провести УЗД в В-режиме, которая позволяет обнаружить инородные тела из дерева или стекла.
- Оценка зрительной функции. Методом визометрии оценивается степень снижения остроты зрения.
Лечение энофтальма
Консервативная терапия
Тактика лечения энофтальма зависит от этиологии заболевания. Консервативная терапия энофтальма после травмы проводится только пациентам с незначительными проявлениями (смещение кзади менее 2 мм) без интерпозиции нижней прямой экстраокулярной мышцы и при отсутствии двоения перед глазами. Тактика лечения сводится к назначению курса антибактериальных препаратов и кортикостероидов.
Для устранения болевого синдрома рекомендован пероральный прием ненаркотических анальгетиков. Ликвидировать отек можно при помощи инстилляции гипертонических солевых растворов. Воспалительные процессы глазного яблока или ретробульбарной клетчатки являются показанием к назначению антибактериальных средств широкого спектра действия и проведению дезинтоксикационной терапии.
Хирургическое лечение
В случае развития патологии из-за уменьшения объема клетчатки ретробульбарного пространства рекомендовано выполнить инъекцию взвеси адипоцитов после их предварительной аспирации из подкожной жировой клетчатки в области передней брюшной стенки пациента. Данная процедура позволяет провести репозицию глазного яблока без развития аллергии и реакции отторжения. Хирургическим путем при энофтальме можно внедрить в ретробульбарное пространство имплантаты из твердого силикона, титана или полимерные соединения.
Энофтальм травматического происхождения при западении более 2 мм является показанием к репозиции костных обломков. Оперативное вмешательство проводится путем субцилиарного, трансконьюнктивального или трансантрального доступа. При минимальных проявлениях повреждения дна глазницы выполняется малоинвазивная операция с использованием эндоскопической техники.
Прогноз и профилактика
Специфическая профилактика энофтальма отсутствует. Неспецифические превентивные меры сводятся к соблюдению правил безопасности на производстве (ношение защитных очков и каски), своевременной диагностике и лечению воспалительных процессов в полости орбиты. Частые воспаления ретробульбарной клетчатки или глазного яблока помимо специфического лечения требуют коррекции рациона с включением богатой витаминами и микроэлементами пищи, нормализации режима сна и отдыха. При подозрении на энофтальм необходимо пройти обследование у офтальмолога с обязательным проведением экзофтальмометрии, визометрии. Прогноз при данном заболевании для жизни и трудоспособности благоприятный, однако, в запущенных случаях возможная полная утрата зрения.
Энофтальм — лечение в Москве

Этиология данного состояния довольно широкая. Часто процесс сопровождается темными кругами под глазами.
Обнаружив ввалившиеся внутрь глазницы глазные яблоки, следует обследоваться у высококвалифицированного офтальмолога. Данное состояние запускать нельзя, оно может указывать на серьезные заболевания, приводящие к осложнениям.
Содержание
- 1 Причины
- 1.1 Курение
- 1.2 Нестабильный сон
- 1.3 Эмоциональные переживания
- 1.4 Перенапряжение зрительного нерва
- 1.5 Сильные физические нагрузки с применением силы
- 1.6 Обезвоживание
- 1.7 Употребление некоторых препаратов
- 1.8 Истощение
- 1.9 Возрастные изменения
- 1.10 Нехватка железа в организме
- 2 Возможные заболевания
- 3 Лечение
- 4 Профилактика
- 5 Полезное видео
Причины
Курение
Табак далеко не безобидное вещество, которым злоупотребляет большинство населения. Курение вызывает немало проблем со здоровьем, в том числе проблемы с оптической системой.
Никотин пагубно сказывается на сосудах, они постепенно сужаются, замедляется циркуляция кислорода в головном мозге. Из-за его нехватки глаза западают.
Кроме того, согласно статистическим данным курение является основной причиной возрастной потери зрения и полной слепоты.
Нестабильный сон
Причиной косметического дефекта является постоянное недосыпание. Если человек спит урывками в разное время суток, и это продолжается в течение месяца и более, организм отвечает впавшими глазными яблоками и бледностью.
Одна из теорий гласит, что основная функция сна — восстановление клеток мозга — олигодендроцитов. В состоянии покоя они отвечают за клеточную генерацию, то есть она происходит во всем организме.

Эмоциональные переживания
По глазам можно определить внутренние переживания людей. Впалые глаза и веки могут указывать на то, что человек испытывает стресс. Одновременно впадают веки, это говорит о большем расходе нервной энергии.
Перенапряжение зрительного нерва
Это одна из самых распространенных причин, по которым глаза проваливаются. Перенапряжение зрительного анализатора происходит из-за длительного чтения, работы за ПК и по причине долгого смотрения телевизора.
Зрительная утомляемость проявляется периодическим затуманиванием зрения, головными болями, слезоточивостью, ощущением песка в глазах, двоением зрения, повышенной чувствительность к свету, трудностями с фокусированием и удержанием глаз в открытом положении.
Сильные физические нагрузки с применением силы
Поднятие тяжестей несет опасность для лиц, склонных к развитию глазных заболеваний или ранее имевших их. Исследования показали, что при сильных физических нагрузках происходит сжатие оптического нерва, особенно при задержке дыхания. Это приводит к кратковременному кислородному голоданию.
Если это регулярно повторяется, глаза начинают постепенно проваливаться внутрь глазницы.
Это касается тяжелоатлетов, музыкантов, играющих на духовых инструментах. Поэтому таким личностям ежегодно дают направление на посещение офтальмологической клиники.
Обезвоживание
Первые признаки обезвоживания:
- плохой аппетит;
- сухость слизистых и кожи;
- цефалгия;
- плохая выносливость;
- быстрое наступление усталости;
- учащенное сердцебиение;
- повышение температуры тела.
Если не принять соответствующие меры, обезвоживание приведет к впалым глазам, потере сознания, судорогам. На этой стадии оно характеризуется полным отсутствием мочи. Жизнь человека находится в опасности.
Глаза впадают из-за потери организмом влаги, они в буквальном смысле высыхают. Со стороны оптической системы обезвоживание проявляется ухудшением остроты зрительного восприятия.
Употребление некоторых препаратов

Органы зрения впадают из-за перенасыщения организма некоторыми компонентами, которые содержатся в препаратах. Образовавшийся дисбаланс нарушает функционирование органов.
Истощение
Одновременно впалые глаза и виски говорят о перерасходе внутренних ресурсов. Для нормального функционирования организму необходимо получать полезные вещества из продуктов.
Когда человек морит себя голодом, он пытается компенсировать недостаток нужных компонентов и вытягивает их из сохраненных ресурсов. Повышается расход белка.
Возможно наступление атрофии некоторых тканей, что и приводит к данному признаку.
Возрастные изменения
Изменения, происходящие в организме с возрастом, тоже способны спровоцировать это явление. Ткани начинают обвисать, возможно увеличение глазниц. Происходит смещение глаз.
Нехватка железа в организме
Если глаза провалились, и нижнее веко приобрело синеватый оттенок, это говорит о недостатке железа в организме.
Нехватка данного элемента проявляется усталостью, сухостью слизистых и кожных покровов, пристрастием к острой и соленой пище. Часто определить недостаток железа визуально невозможно, чтобы диагностировать это, необходимо сдать лабораторные анализы.
Возможные заболевания

Многие признаки некоторых заболеваний, способных спровоцировать данное явление, могут остаться незамеченными, особенно при протекании на ранних стадиях.
Патологические причины впалых органов зрения:
- гипотиреоз;
- гипотония;
- инфаркт и инсульт;
- детская гипоксия;
- врожденные аномалии;
- травмы;
- заболевания почек, печени и желчного пузыря;
- трахома;
- изменение гормонального фона;
- болезни сердца и сосудов.
Если такие глаза появились у ребенка, причиной может быть гипоксия или наследственная предрасположенность. В любой ситуации важно провести диагностику, определить, что стало причиной данного дефекта.
Лечение
Способы лечения:
- Усталость и недосыпание не лечатся с помощью медикаментов. Организму необходим полноценный отдых. 8-ми часовой сон, прогулки на свежем воздухе помогут преодолеть эти проблемы. Усталость помогает снять рефлексотерапия и йога.
- Если причиной стало длительное применение медикаментов, необходимо прекратить их употребление. Признак пройдет после отказа от лекарств через некоторое время, когда все вещества выведутся из организма. Не стоит ждать молниеносного результата, его не будет.
- При эмоциональных переживаниях назначается прием у психолога. Важно разобрать возникшие проблемы, найти решение. При сильно психоэмоциональных расстройствах назначается соответствующее лечение. Прописываются препараты, успокаивающие нервную систему.
- Если глаза впали по причине обезвоживания, выход один — восстановить водный баланс. Лечение основывается на достаточном приеме жидкости. Иногда требуется инфузионная терапия. Важно контролировать количество поступающей в организм жидкости.
- При истощении лечение проводится в стационаре. Пациентам назначают питание богатое полезными веществами, прописывают витаминные комплексы и употребление питательных смесей.
Иногда решить проблему помогают специальные имплантаты. Их устанавливают, если нет противопоказаний и в большинстве случаев при возрастных изменениях, которые нельзя вылечить медикаментами.
В остальных случаях показано комплексное лечение причины. После этого глаза примут прежнюю форму.
Профилактика
Предотвратить появление многих дефектов можно, если следовать несложным мерам профилактики.
В данном случае это:
- полноценный отдых;
- восьмичасовой сон (ложится и вставать в одно и то же время);
- отказ от вредных привычек;
- укрепление иммунной системы;
- регулярные прогулки на свежем воздухе;
- витаминные комплексы (не менее 2 раз в год, принимать даже абсолютно здоровым лицам).
Правильный подход к лечению и выполнение профилактических мер — не последнее, что необходимо делать при проблемах с глазами. Важно не реже 2 раз в год посещать офтальмолога, если причиной является перенапряжение или стресс — записываться на прием к психологу.
Полезное видео
Была ли статья полезной?
Оцените материал по пятибалльной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
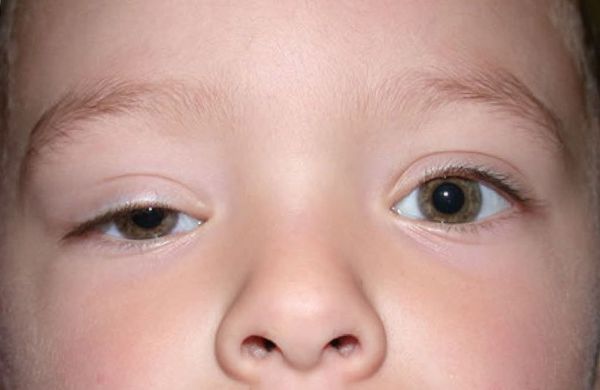
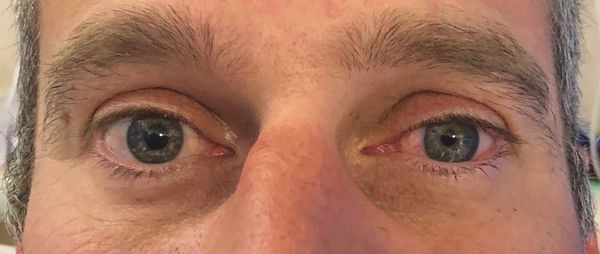
Энофтальмом в офтальмологии называют патологическое состояние глаза, при котором глазное яблоко расположено значительно глубже (западает) в глазнице в сравнении с нормой. Иногда при этом глаз смещен в сторону и его подвижность ограничена. Существует и противоположное состояние глазного яблока, когда оно сильно смещено вперед – это экзофтальм. Обе патологии могут проявляться, как на одном глазу, так и на обоих одновременно.
Причины возникновения
Наиболее распространенными причинами возникновения энофтальма являются патологии развития самого глазного яблока или глазницы. Кроме того, к энофтальму часто приводят травмы органа зрения:
- Травма стенки(нок) височной впадины с последующим разрушением окружающих мягких тканей (к примеру, после сильного удара). Глазная орбита имеет объем в 30 мл, из которых только 6,5 мл приходится на глазное яблоко. Поражение функций любого из элементов пирамидальной впадины приводит к функциональным сбоям всего зрительного анализатора.
- Недостаточность иннервации глаза ганглиозными отростками. Это вторая частая причина энофтальма. Ганглии — густое сосредоточение нервных клеток, чьи связующие волокна подходят к яблоку. Именно ганглии представляют собой своеобразный «телеграф», посредством которого спинной мозг передает сигналы о сокращении или ослаблении определенных мышц. Когда перестают поступать подобные «сообщения», глазное яблоко становится адаптивным в значительно меньшей степени. Это и становится причиной его западания.
- Еще одним фактором для возникновения энофтальма может стать врожденная патология – микрофтальм глаза (меньший относительно нормы размер глазного яблока). Чаще всего микрофтальм, это патология односторонняя. Недостаточный размер глазного яблока обычно сопряжен с неправильным формированием его внутренних сред. Наличие заболевания, легко выявляется при наружном осмотре.
Кроме того, появление энофтальма может быть обусловлено наличием внутриглазной опухоли, возникновением нейротрофических расстройств, а также возрастным ослабеванием тканей у людей преклонного возраста. Симптомы, присущие последнему случаю, свидетельствуют о регрессе биологических функций органов, отвечающих за эффективность работы глазного яблока. Узнать подробности о симптоматике заболевания и способах его лечения, поможет визит к врачу-специалисту. Откладывать его не стоит, ведь подобные регрессивные изменения, происходящие на клеточном уровне, способны привести к быстрому изменению формы глазницы и, далее, к западанию глазного яблока.
Признаки и симптомы
Симптомы энофтальма проявляются по-разному. Особенно часто, возникает ограничение подвижности глаза и происходит опущение верхнего века, носящее название «птоза». Развитие энофтальма сопровождается также двоением в глазах, что считается одним из наиболее частых симптомов заболевания. Признаки патологии проявляются как внешне, так и в поражении функций органа зрения:
- Происходит снижение остроты зрения.
- Повреждение тканей пирамидальной впадины ведет к возникновению дефицита питания глазного яблока, из-за чего происходит атрофия его мышц. Вследствие этого происходит стойкое сужение зрачка. Подобное состояние называется миозом и довольно часто развивается при энофтальме.
- Глазное яблоко постепенно смещается назад, вследствие чего на верхнем веке образуются характерные для заболевания складки.
Степени заболевания
В зависимости от продолжительности течения патологического процесса, для лечения заболевания выбирается соответствующая тактика. В связи с этим принято выделять три степени заболевания:
- Ранний энофтальм. Он обусловлен травмой глазницы, приведшей к перелому костей, которые формируют ее стенки. Энофтальм в этой ситуации проявляется практически сразу либо спустя какое-то время.
- Поздний энофтальм. Состояние является также результатом нарушения целостности органа зрения, которое приводит к атрофии мышц орбиты. Как правило, он развивается в связи с перенесенным воспалительным процессом, гематомами или из-за поражения шейных нервных узлов в основном симпатическом стволе на боковой части позвоночника.
- Кажущийся энофтальм. Подобное состояние сопровождает атрофию глазного яблока при микрофтальме.
Лечение энофтальма
Тактика лечения энофтальма включает первостепенное устранение заболевания, которое привело к его появлению. Методы терапии могут отличаться в соответствии с решающей причиной, приведшей к развитии энофтальма. Кроме того, терапия подразумевает корректировку проявлений заболевания.
Наиболее эффективным методом лечения энофтальма является проведение хирургической операции. В ее ходе, под надкостницу нижней стенки орбиты внедряется специальный имплантат. Подобный имплантат создает для глазного яблока специфическую опору, которая препятствует его западанию. Имплантаты могут разниться по материалу изготовления, и как правило, выполняются из:
- Полимерных соединений;
- Твердых силиконов;
- Титана и прочих металлов.
Послеоперационная терапия предусматривает предупреждение и устранение развития инфекции. В качестве профилактики заболевания рекомендуется избежание травмоопасных состояний для глаза, соблюдение элементарные требования безопасности.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
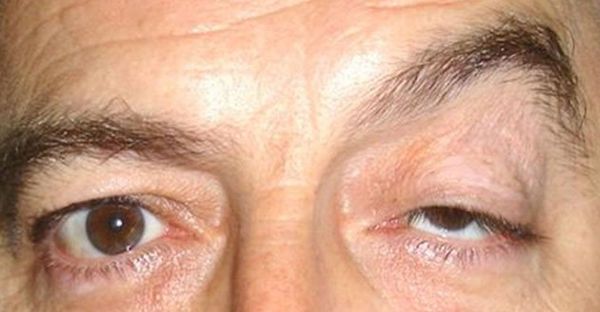
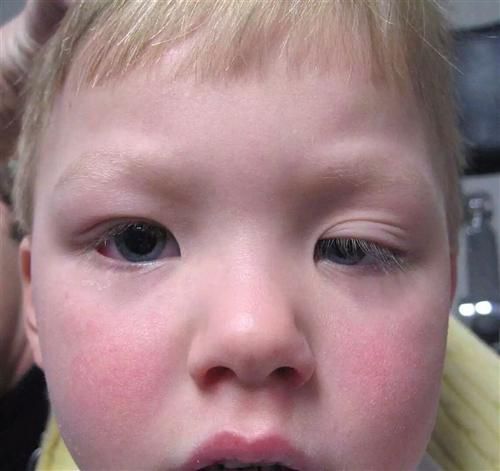
Птоз верхних и нижних век — причины возникновения у взрослых: как избавиться и чем лечить опущение
У людей разного возраста встречается одно из неопасных, но достаточно неприятных нарушений с косметологической точки зрения – птоз верхнего века, причины которого многочисленны. Патология выражается в чрезмерном нависании кожной складки или ее асимметрии, когда глазные яблоки прикрываются неравномерно, например, правое сильнее, чем левое. Существуют способы коррекции подобного состояния, но предварительно стоит выяснить, что именно послужило его активацией и только тогда подбирать адекватные методы лечения. Стоит учесть, что дефект нередко становится первопричиной снижения зрения, поэтому оставлять все в неизменном виде – не лучшая идея. Необходимо обращаться к врачу и рассматривать разные варианты исправления ситуации.
14 декабря 2021
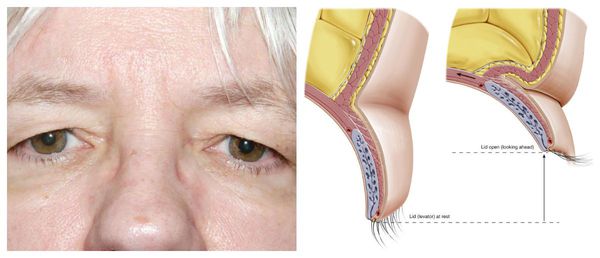
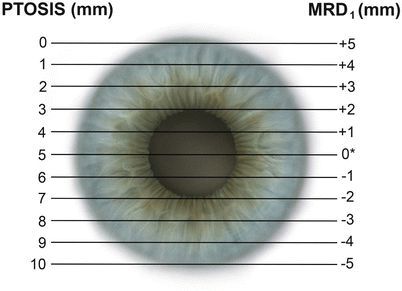
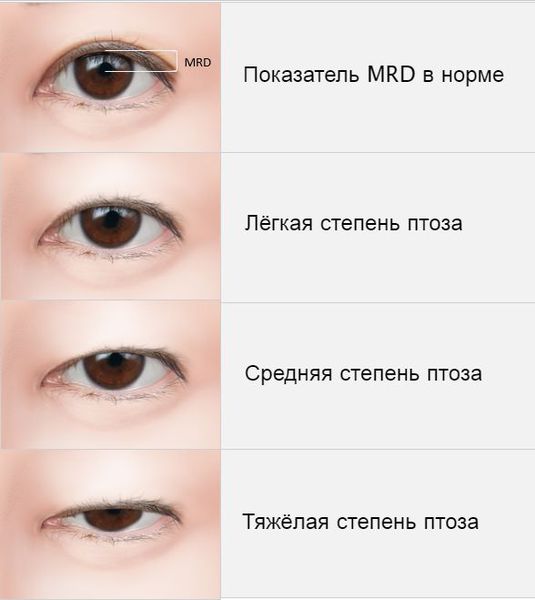
Термин произошел от греческого слова и означает «нависание или падение». Низкое расположение подвижной кожной складки уменьшает поле зрения или полностью нарушает его с измененной стороны. При этом аномалия может быть врожденной либо приобретенной. Нормой считается, если роговица прикрыта примерно на 0,5-2 мм. Если мышца атрофирована или ослаблена – возникает патология. Правильная диагностика позволяет врачу выбрать адекватную стратегию борьбы терапевтическим или хирургическим методом.
Наиболее часто встречаются:
- ослабление мышц;
- возрастные гравитационные изменения;
- паралич нервных окончаний;
- эндокринные и другие заболевания;
- сбои в нервной системе.
В числе причин – сахарный диабет и некорректное проведение инъекций ботокса.
Нависание подвижной кожной складки наблюдается на разных стадиях болезни. Внешне нарушение выражается неравномерностью размеров век, припухшей кожей, «заспанным» видом. Кроме этого возникают компенсаторные признаки, такие как привычка откидывать голову назад, ранние морщины на лбу, появление эффекта приподнятой брови. Также затрудняется процесс моргания, что приводит к повышенной утомляемости и увеличивает риск инфицирования органов зрения. Заниматься самолечением в подобных случаях нельзя, необходимо назначать обследование, цель которого – определить причины опущения верхнего века на одном глазу и начинать лечение только с четким соблюдением рекомендаций специалиста.
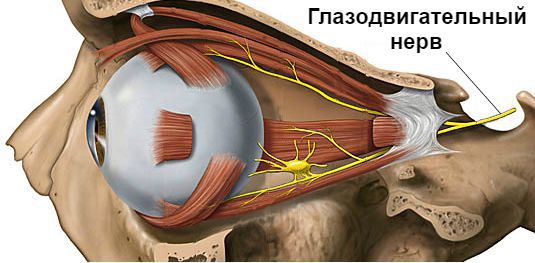
Нормальным показателем считается расстояние от края кожной складки до центральной точки зрачка. Его оценивают при осмотре пациента врачом. Двоение при рассмотрении предмета и косоглазие четко указывают на повреждение глазодвигательного нерва. Часто встречается целый комплекс, объединяющий птоз и западение глазного яблока. Решать проблемы по одной бесполезно, обследуемому назначается соответствующий курс процедур. При отсутствии результатов консервативного лечения специалисты прибегают к оперативной коррекции.
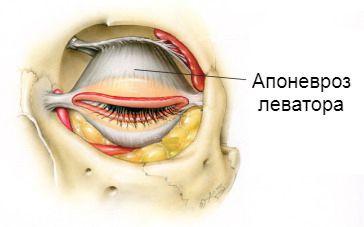
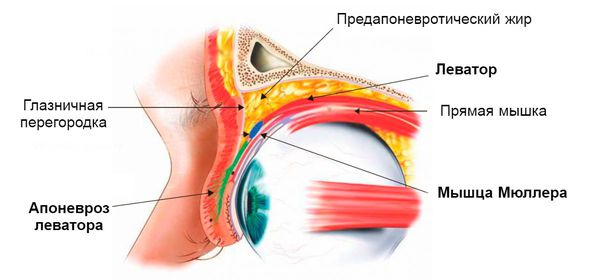
За поднятие складки отвечает леватор и мышца Мюллера. Точки соприкосновения размещены в 3 местах, спереди она прикреплена к коже верхнего века. Приобретённый блефароптоз в большинстве случаев возникает при нарушении анатомической целостности. Может быть следствием родовой травмы.
Как и другие патологии, эта имеет свои характерные признаки, позволяющие разделить общую массу по внешнему проявлению и предпосылкам возникновения.
Его также называют нейрогенным, поскольку первопричинами являются сбои в ЦНС. В подавляющем большинстве случаев нарушение наблюдается с одной стороны. Если нет четкого функционирования лобной и глазной мышц, то возникает патология. Это основные причины птоза верхнего века у взрослого. При этом двухсторонний вид указывает на перенесенный инфаркт, а когда поражен глазодвигательный нерв, наблюдается расширение зрачка, при этом нарушается подвижность глаза. Все случаи сугубо индивидуальны, возможно самопроизвольное исчезновение проблемы при стабилизации пораженного отдела. Если же лечение необходимо, то метод подбирается персонально.
Развивается при миастении, глазной миопатии, в результате локального или системного поражения мышц. Также существует токсическая форма, связанная с отравлением свинцом или другими тяжелыми металлами или их солями. Возможно нарушение двигательной функции глаза, нередко это сопровождается снижением тонуса лицевой мышечной ткани. Как исправить птоз верхнего века в этом случае, будет понятно после тщательного развернутого обследования.
Возникает, если работа мышцы затруднена образованием рубца, ношением линз, при опухоли или травме. Иногда требуются только поддерживающие процедуры, стимулирующие естественную регенерацию. Если повреждение очень сильное, то рекомендовано хирургическое вмешательство.
Этот тип также называют старческим, когда у человека наблюдаются растяжение мышц и связок, их ослабление. В других случаях спровоцировать нарушение могут послеоперационные осложнения, удаление катаракты, тяжелые инфекции, травмы. Развитие идет с обеих сторон, но одна поражается больше. Врожденный вид встречается редко, в равной степени наблюдается у мужчин и женщин. Пациенты отмечают постепенно прогрессирующее опущение кожных складок. Чтобы убрать птоз верхнего века, в большинстве случаев показана хирургическая коррекция, прогноз благоприятный.
По сути – это чисто косметологическая проблема. Она характеризуется избытком кожи, из-за чего образуется тяжелая складка, мешающая нормально видеть. Часто она идет в комплексе с возрастными изменениями. Для своевременного отказа от проведения ненужной или некорректной операции важна развернутая диагностика. Лечение зависит от причины возникновения аномалии.
При определении этого вида нарушения специалисты рекомендуют выждать 6 месяцев до выполнения коррекции, поскольку нередки случаи спонтанного разрешения ситуации. Этиология включает множество факторов, диагностируется после устранения отека. В процессе заживления возможны рубцевание и лагофтальм. Если по истечении времени состояние не улучшится, то проводится резекция мышцы. Это оптимальный вариант, как вылечить птоз верхнего века.
В этом случае перекрывается часть зрительного поля, из-за чего развиваются опасные осложнения. У детей дошкольного и младшего школьного возраста подобная проблема приводит к задержке психического развития, а также формированию комплексов. Очень высока вероятность прогрессии амблиопии, гетеротопии, астигматизма, нарушения бинокулярного зрения.
В зависимости от тяжести патологии и индивидуальных особенностей организма пациента разрабатывается схема лечения с применением консервативной терапии. Если результата нет или изменения слишком масштабные – врачи назначают хирургическую операцию. Коррекция – это необходимость, иначе опущение приводит к искажению зрительных образов в мозгу ребенка. Врожденная форма в подавляющем большинстве случаев будет передана от родителей, возможна прямая связь с хромосомным сбоем. Разновидностью считается миастенический птоз, который более различим внешне в вечернее время, характерным признак – быстро возникающая усталость мышц лица, особенно в зоне вокруг глаз.
Повышают риск развития заболевания аутоиммунные болезни, внутриутробное нарушение формирования плода, опухоли. Врожденный птоз диагностируется и при синдромах Дуэйна и Горнера, сопутствующими симптомами становятся сужение глазных щелей, дефицит слезной жидкости, ухудшение качества сумеречного зрения.
Проявление заболевания часто напрямую связано с возрастными изменениями в организме. При этом процесс идет неравномерно, сначала опускается одна складка, потом вторая, может сохраняться асимметрия. Лечение такого типа заболевания осуществляется исключительно хирургическим путем. Желательно обращаться за помощью на начальной стадии. При осложнении от чрезмерного использования препаратов ботулотоксина или нарушении технологии его введения мышцы не обеспечивают отток лимфы, что провоцирует ее скопление, ведущее к масштабному отеку.
Проблема может возникнуть при индивидуальной непереносимости препарата и непрофессионализме косметолога. В этом случае необходимо не только исправить последствия, но и подобрать качественные уходовые средства, которые помогут ускорить регенерацию и остановить возрастные изменения. Как избавиться от птоза лица и верхнего века, подскажет специалист после полного обследования и сдачи анализов. Не стоит полагаться на случай, поскольку при запущенной патологии нарушается зрение, возникает косоглазие.
Заболевание не относится к жизнеугрожающим. В большинстве случаев последствия носят психологический характер, провоцируя возникновение комплексов, развитие стеснительности, внутренней зажатости от осознания дефекта во внешности. Также начинается сужение зрительного поля и головные боли.
Детям приходится сложнее, возможна прогрессия амблиопии и других нарушений, в том числе бинокулярного зрения. Искажаются очертания предметов, что вызывает частичную дезориентацию в пространстве. При тяжелых формах высока вероятность развития миастенического криза.
Если найдены причины птоза лица и опущения верхнего века, что делать, как бороться и убрать основные симптомы, подскажет врач. Это будет несложно, поскольку действия будут направленными, а методы – четко подобранными и комплексными.
Стоит учесть, что наиболее действенные меры можно принять на ранних стадиях заболеваний. К сожалению, на этом этапе заметить изменения очень сложно. Должны насторожить:
- визуальное увеличение кожной складки;
- асимметрия век;
- сужение поля зрения;
- быстрая утомляемость мышц лица;
- желание запрокинуть голову, чтобы рассмотреть мелкую деталь в подробностях;
- появление продольных морщин на лбу.
Если возникли подозрения в развитии патологии, то необходимо обращаться к специалисту для уточнения диагноза. Прежде всего, выясняется, врожденная аномалия или приобретенная. Дальше проводится осмотр, определение степени опущения. При проблемах со зрением обязательно нужно оценить, насколько сузилось поле, измерить глазное давление и изучить состояние дна. Следующая ступень – проверка тонуса мышц и функции моргания, качества бинокулярного видения.
В числе обследований, которые назначают:
- рентген;
- МРТ;
- УЗИ;
- электромиография.
В отдельных случаях при неясной этиологии могут понадобиться консультации у нейрохирурга, эндокринолога, невропатолога. Заболевание развивается постепенно.
Верхнее веко нависает над роговичной оболочкой либо закрывает треть зрачка. На этой стадии вариантов, как лечить птоз глаза, довольно много. В основном они консервативного направления, поскольку серьезной угрозы остроте зрения нет, главная забота – косметологический эффект.
На этом этапе закрывается от половины до двух третей зрачка, появляется резь, головная боль, перенапряжение мышц лица и шеи. Визуально нарушение хорошо заметно, причиняет не только психологический, но и физиологический дискомфорт.
На этой стадии зрачок закрыт полностью. Требуется хирургическое вмешательство и длительная реабилитация, включающая несколько этапов. Первое действие – определение причин, причем как основных, таки и сопутствующих. Только потом можно назначать лечение, постоянно контролируя самочувствие пациента и процесс восстановления зрительных функций.
Рекомендуемые средства
Существует несколько методик, которые применяются в зависимости от причин нарушения, степени его развития и индивидуальных особенностей организма человека. При выявлении врожденной патологии на ранних стадиях, если зрение не нарушено, достаточно комплексной профилактики. Если проблема вызвана инъекциями ботокса, то специалисты рекомендуют подождать, пока действие ботулинического токсина прекратится. В любом случае лечебная схема разрабатывается индивидуально.
При устранении блефароптоза довольно эффективны физиотерапевтические процедуры:
- массаж;
- электрофорез;
- УВЧ;
- микротоковая терапия.
В составе комплекса назначаются витамин В, нейропротекторы. Гимнастика для глаз эффективна, если веки опустились сами по себе из-за старения организма. Грамотно подобранная программа поможет подтянуть мышцы, вернуть им былой тонус.
Космецевтика
При легком обвисании тканей можно вполне обойтись косметическими средствами. Но они должны обладать высокой эффективностью, не вызывать аллергии, оказывать подтягивающее действие. Инновационные оригинальные инъекционные препараты, кремы и сыворотки японского и корейского производства от Корпорации RHANA, содержащие уникальные биологически активные вещества, позволяют остановить процессы преждевременного старения, подтянуть и укрепить ткани, вернуть эпидермису эластичность и приподнять веко естественным способом.
- Патчи для лифтинга и увлажнения с кинетином.
- Антивозрастной лифтинг-крем для области вокруг глаз «24 часа».
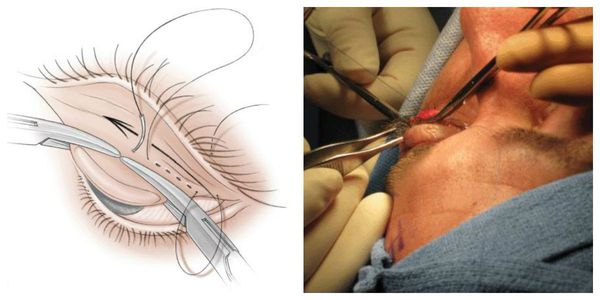
Оперативное вмешательство назначается только при запущенной стадии, если нарушается качество зрения или последствия травмы мешают нормально работать. Для достижения эффекта рассекается мышца или немного укорачивается. Реабилитация продолжается 3-4 недели, под наблюдением хирурга. Метод позволяет полностью избавить от патологии на всю жизнь.
Из наиболее частых – аллергия на местные анестетики. Может появиться отек или эффект неполного смыкания век. Кровотечение и инфекционные заражения встречаются редко. Поскольку процедура проводится под местным обезболиванием. Тяжелых последствий от наркоза тоже не бывает. Иногда диагностируется кератит, тогда рекомендуется применение искусственной слезы и специальных гелей.
Направленных действий не существует, к опосредованным можно отнести регулярные осмотры у офтальмолога, использование косметических уходовых средств с эффектом лифтинга для век и кожи вокруг глаз, самомассаж и поддержание общего тонуса организма.
Если обнаружено частичное опущение, то не стоит расстраиваться, это поправимо. Если знать, как лечится птоз и что относится к ранним признакам развития нарушения, то можно совместно с врачом подобрать наиболее эффективный метод коррекции патологии и затем поддерживать хорошее состояние при помощи качественных уходовых средств.
Подпишитесь на рассылку не пропускайте выход новых статей
Спасибо за подписку!
При появлении новых публикаций на сайте Вам на почту будет отправлено сообщение с ссылкой
Поделиться статьей
Задать вопрос
Комментарии:
Для возможности комментирования статей необходимо авторизоваться
Рекомендуем
Медицинская
Корпорация RHANA
Леонтьевский переулок
дом 2а, строение 1
10:00—18:00
понедельник—пятница
+7 495 609 98 01
Задать вопрос
В офтальмологии энофтальм — это патология, при которой происходит западение глазного яблока в орбитальную полость по сравнению с нормальным положением. Из-за этого смещения может снижаться острота зрения, ухудшается подвижность глаза. Встречается и противоположное нарушение — смещение вперед по отношению к норме. Это заболевание называется экзофтальмом.
Когда развивается заболевание
Эта патология впервые была описана в 1889 году британским хирургом В. Ленгом. Тогда энофтальм диагностировали в посттравматическом периоде. Позже было доказано, что заболевание может быть врожденным. При этом оно с одинаковой частотой встречается у мужчин и женщин. Если это врожденная форма, то ее диагностируют еще в детском возрасте при проверке остроты зрения. Но с годами заболевание может развиваться у пожилых людей — из-за естественного старения и ухудшения трофики тканей. Это нарушение характерно для людей после 60 лет.
Причины патологии
Основные причины энофтальма:
- травмы височной области (перелом скуловой кости и т.д.), при которых разрушаются окружающие мягкие ткани, повреждается пирамидальная впадина;
- врожденные причины, часто связанные с аномалиями развития костей черепа или уменьшенным размером глазного яблока;
- недостаточная иннервация ганглиозными отростками — не проходят нервные импульсы, подающие сигнал о расслаблении или сокращении мышц, снижается адаптивность глазного яблока, развивается заболевание;
- развитие опухолей внутриорбитальной локализации;
- субатрофия, когда энофтальм выступает следствием хронического воспаления, кровоизлияния, нарушения трофики, повреждения некоторых нервов в шейном отделе;
- компрессия (сдавливание) тканей из-за аневризмы, увеличения лимфатических узлов или щитовидной железы.
В медицинской практике описаны случаи развития энофтальма, когда заболевание проявлялось в результате серьезного истощения организма после холеры, вследствие анорексии или перитонита. Иногда его рассматривают не как самостоятельную патологию, а как один из симптомов другого неврологического или офтальмологического нарушения.
Пациентам с подозрением на энофтальм при наличии в анамнезе факторов, приводящих к развитию патологии, следует обратиться к врачу как можно раньше. Офтальмолог определит причину и назначит терапию с учетом сопутствующих факторов.
Виды заболевания
Энофтальм — это патология, которую можно классифицировать по нескольким признакам. С точки зрения этиологии выделяют посттравматическую и нетравматическую формы. Но это не единственный вариант классификации. Выделяют такие формы энофтальма, как:
- Ложная (кажущаяся). Обычно это следствие врожденной патологии, когда один или оба глаза по размеру меньше нормы. Ложная форма может развиваться и после тяжелых офтальмологических патологий или хирургического вмешательства.
- Ранняя, которая развивается сразу после травмы, например, переломов стенки орбиты или повреждений связок, фиксирующих глазное яблоко.
- Поздняя. Она тоже может развиваться после травмы, но через какой-то промежуток времени. Эта форма энофтальма может быть связана с воспалительными заболеваниями или атрофией тканей.
Определить вид и степень смещения может врач на основе измерений и первичного обследования.
Симптомы заболевания
Эта патология может проявляться по-разному. Симптомы энофтальма следующие:
- ограничение подвижности глаза;
- птоз (опущение верхнего века);
- ощущение двоения в глазах;
- снижение остроты зрения;
- стойкое сужение зрачка, вызванное ухудшением трофики мышц (миоз);
- образование складок на веке из-за смещения глазного яблока назад.
Пациенты с энофтальмом жалуются на выпадение участков из поля зрения. Но это может быть обусловлено и травмами сетчатки или повреждением нерва. Поэтому нужно обратиться к врачу, который точно определит причину и вид патологии.
Иногда энофтальм сопровождается нарушением потоотделения, сосудистыми патологиями. В этом случае его рассматривают не как самостоятельное заболевание, а как часть симптомокомплекса Клода-Бернара-Горнера. Иногда у больных с синдромом Парри-Ромберга также наблюдается смещение глазного яблока.
Как диагностируют заболевания
Диагностика энофтальма должна осуществляться в клинике с применением специального оборудования. Врач проводит осмотр, проверяет остроту зрения, собирает анамнез. Офтальмолог может использовать специальный прибор — экзофтальмометр. Он необходим для измерения разницы при односторонней патологии. Смещение на 2-4 мм по сравнению с нормой считается значимым. Но прибор позволяет заметить и меньшее смещение — даже на 1 мм.
Диагностика энофтальма проводится и методом пальпации. Если причина патологии — травма, то при таком осмотре пациент будет жаловаться на болезненные ощущения.
Врач проверяет наличие симптомов воспалительных заболеваний. Помимо осмотра, доктор может назначать дополнительные исследования. Это общий анализ крови, тестирование на гепатит и другие инфекционные заболевания.
Если причина западения глазного яблока — травма, офтальмолог определит степень и характер повреждений. Не всегда первичные методы позволяют получить полную картину, поэтому при подозрении на энофтальм может назначаться рентгенография. Она позволяет установить причину заболевания.
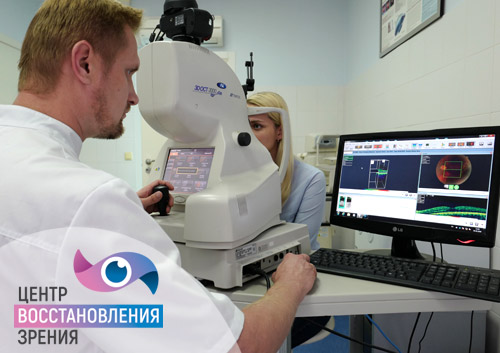
Дополнительно могут проводиться УЗИ глаз или компьютерная томография. Это информативные исследования, которые позволяют получить представление о состоянии глазницы, увидеть даже небольшое смещение.
При травматическом происхождении энофтальма не всегда удается определить локализацию повреждения. Тогда назначают сонографию. Это разновидность ультразвукового исследования, которая проводится в специальном режиме, позволяющем увидеть даже инородные тела из дерева и стекла — осколки, ставшие причиной энофтальма.
Только после проведения обследования врач устанавливает диагноз, на его основе назначается консервативное или хирургическое лечение энофтальма. Выбор терапевтической стратегии зависит от возраста пациента и состояния его здоровья.
Терапевтические методы
При энофтальме важно определить причину заболевания. Потому что главное — это устранить фактор, который привел к западению глазного яблока. Без этого бесполезно проводить лечение — через какое-то время все придет к первоначальному состоянию. Поэтому офтальмолог сначала должен установить, что энофтальм является следствием травмы, ухудшения трофики, воспалительных заболеваний или имеет врожденную природу. В зависимости от этого подбирают терапевтические методы. Кроме устранения причины, лечение направлено и на корректировку симптомов патологии. Имеют значение и формы энофтальма — они тоже влияют на выбор метода.
Консервативная терапия
Это лечение без операции. Оно может назначаться, если травма и повреждение были незначительными, смещение составляет не более 2 мм и пациенты не жалуются на двоение перед глазами. Для безоперационного лечения энофтальма назначают:
- курс антибиотиков или антибактериальных препаратов, в основном в виде глазных капель, чтобы предотвратить распространение инфекции;
- кортикостероиды для снятия воспаления;
- витамины для улучшения трофики и укрепления иммунитета.
Вызванное травмами западение глазного яблока может сопровождаться отеком. Для его устранения используют гипертонические солевые растворы. Все это дает хороший результат при ранней форме патологии. Проводится одновременно и дезинтоксикационная терапия, если в данном случае энофтальм — это результат инфекционного заболевания.
Хирургическое вмешательство
Этот метод лечения используется при значительном смещении или при поздней форме заболевания. Терапия энофтальма в этом случае предполагает установку имплантата. Он служит своего рода опорой для глазного яблока, что предотвращает его дальнейшее западение. Обычно имплантаты делают из экологически чистых полимерных соединений или твердых силиконов, которые обладают высокой биологической совместимостью. Но при тяжелых травмах может понадобиться имплантат из титана — этот сплав широко применяется в хирургии.
Больным энофтальмом, если он является следствием травмы или перелома, может потребоваться репозиция костной ткани. Это нужно для устранения причины заболевания. Кость с помощью хирургических методов принимает нормальное положение, что исключает смещение глазного яблока. Прогноз при любой форме заболевания благоприятный, если пациент сразу обратиться к врачу за лечением.
Профилактика энофтальма как комплекс специфических мер отсутствует. Главное — соблюдать технику безопасности на производстве и при занятиях спортом, чтобы исключить травмы. Также следует при воспалительных заболеваниях сразу обращаться к врачу, чтобы предотвратить развитие патологий.
Лечение глаз в европе
Этиология данного состояния довольно широкая. Часто процесс сопровождается темными кругами под глазами.
Обнаружив ввалившиеся внутрь глазницы глазные яблоки, следует обследоваться у высококвалифицированного офтальмолога. Данное состояние запускать нельзя, оно может указывать на серьезные заболевания, приводящие к осложнениям.
Причины
Курение
Табак далеко не безобидное вещество, которым злоупотребляет большинство населения. Курение вызывает немало проблем со здоровьем, в том числе проблемы с оптической системой.
Никотин пагубно сказывается на сосудах, они постепенно сужаются, замедляется циркуляция кислорода в головном мозге. Из-за его нехватки глаза западают.
Кроме того, согласно статистическим данным курение является основной причиной возрастной потери зрения и полной слепоты.
Нестабильный сон
Причиной косметического дефекта является постоянное недосыпание. Если человек спит урывками в разное время суток, и это продолжается в течение месяца и более, организм отвечает впавшими глазными яблоками и бледностью.
Одна из теорий гласит, что основная функция сна — восстановление клеток мозга — олигодендроцитов. В состоянии покоя они отвечают за клеточную генерацию, то есть она происходит во всем организме.
Эмоциональные переживания
По глазам можно определить внутренние переживания людей. Впалые глаза и веки могут указывать на то, что человек испытывает стресс. Одновременно впадают веки, это говорит о большем расходе нервной энергии.
Перенапряжение зрительного нерва
Это одна из самых распространенных причин, по которым глаза проваливаются. Перенапряжение зрительного анализатора происходит из-за длительного чтения, работы за ПК и по причине долгого смотрения телевизора.
Зрительная утомляемость проявляется периодическим затуманиванием зрения, головными болями, слезоточивостью, ощущением песка в глазах, двоением зрения, повышенной чувствительность к свету, трудностями с фокусированием и удержанием глаз в открытом положении.
Сильные физические нагрузки с применением силы
Поднятие тяжестей несет опасность для лиц, склонных к развитию глазных заболеваний или ранее имевших их. Исследования показали, что при сильных физических нагрузках происходит сжатие оптического нерва, особенно при задержке дыхания. Это приводит к кратковременному кислородному голоданию.
Если это регулярно повторяется, глаза начинают постепенно проваливаться внутрь глазницы.
Это касается тяжелоатлетов, музыкантов, играющих на духовых инструментах. Поэтому таким личностям ежегодно дают направление на посещение офтальмологической клиники.
Обезвоживание
Первые признаки обезвоживания:
- плохой аппетит;
- сухость слизистых и кожи;
- цефалгия;
- плохая выносливость;
- быстрое наступление усталости;
- учащенное сердцебиение;
- повышение температуры тела.
Если не принять соответствующие меры, обезвоживание приведет к впалым глазам, потере сознания, судорогам. На этой стадии оно характеризуется полным отсутствием мочи. Жизнь человека находится в опасности.
Глаза впадают из-за потери организмом влаги, они в буквальном смысле высыхают. Со стороны оптической системы обезвоживание проявляется ухудшением остроты зрительного восприятия.
Употребление некоторых препаратов
Органы зрения впадают из-за перенасыщения организма некоторыми компонентами, которые содержатся в препаратах. Образовавшийся дисбаланс нарушает функционирование органов.
Истощение
Одновременно впалые глаза и виски говорят о перерасходе внутренних ресурсов. Для нормального функционирования организму необходимо получать полезные вещества из продуктов.
Когда человек морит себя голодом, он пытается компенсировать недостаток нужных компонентов и вытягивает их из сохраненных ресурсов. Повышается расход белка.
Возможно наступление атрофии некоторых тканей, что и приводит к данному признаку.
Возрастные изменения
Изменения, происходящие в организме с возрастом, тоже способны спровоцировать это явление. Ткани начинают обвисать, возможно увеличение глазниц. Происходит смещение глаз.
Зайчик в глазу лечение
Нехватка железа в организме
Если глаза провалились, и нижнее веко приобрело синеватый оттенок, это говорит о недостатке железа в организме.
Нехватка данного элемента проявляется усталостью, сухостью слизистых и кожных покровов, пристрастием к острой и соленой пище. Часто определить недостаток железа визуально невозможно, чтобы диагностировать это, необходимо сдать лабораторные анализы.
Возможные заболевания
Многие признаки некоторых заболеваний, способных спровоцировать данное явление, могут остаться незамеченными, особенно при протекании на ранних стадиях.
Патологические причины впалых органов зрения:
- гипотиреоз;
- гипотония;
- инфаркт и инсульт;
- детская гипоксия;
- врожденные аномалии;
- травмы;
- заболевания почек, печени и желчного пузыря;
- трахома;
- изменение гормонального фона;
- болезни сердца и сосудов.
Если такие глаза появились у ребенка, причиной может быть гипоксия или наследственная предрасположенность. В любой ситуации важно провести диагностику, определить, что стало причиной данного дефекта.
Лечение
Способы лечения:
- Усталость и недосыпание не лечатся с помощью медикаментов. Организму необходим полноценный отдых. 8-ми часовой сон, прогулки на свежем воздухе помогут преодолеть эти проблемы. Усталость помогает снять рефлексотерапия и йога.
- Если причиной стало длительное применение медикаментов, необходимо прекратить их употребление. Признак пройдет после отказа от лекарств через некоторое время, когда все вещества выведутся из организма. Не стоит ждать молниеносного результата, его не будет.
- При эмоциональных переживаниях назначается прием у психолога. Важно разобрать возникшие проблемы, найти решение. При сильно психоэмоциональных расстройствах назначается соответствующее лечение. Прописываются препараты, успокаивающие нервную систему.
- Если глаза впали по причине обезвоживания, выход один — восстановить водный баланс. Лечение основывается на достаточном приеме жидкости. Иногда требуется инфузионная терапия. Важно контролировать количество поступающей в организм жидкости.
- При истощении лечение проводится в стационаре. Пациентам назначают питание богатое полезными веществами, прописывают витаминные комплексы и употребление питательных смесей.
Иногда решить проблему помогают специальные имплантаты. Их устанавливают, если нет противопоказаний и в большинстве случаев при возрастных изменениях, которые нельзя вылечить медикаментами.
В остальных случаях показано комплексное лечение причины. После этого глаза примут прежнюю форму.
Профилактика
Предотвратить появление многих дефектов можно, если следовать несложным мерам профилактики.
В данном случае это:
- полноценный отдых;
- восьмичасовой сон (ложится и вставать в одно и то же время);
- отказ от вредных привычек;
- укрепление иммунной системы;
- регулярные прогулки на свежем воздухе;
- витаминные комплексы (не менее 2 раз в год, принимать даже абсолютно здоровым лицам).
Правильный подход к лечению и выполнение профилактических мер — не последнее, что необходимо делать при проблемах с глазами. Важно не реже 2 раз в год посещать офтальмолога, если причиной является перенапряжение или стресс — записываться на прием к психологу.
Впалые глаза: каким должен быть макияж для глубоко посаженных глаз

Много популярных звезды кино имеют небольшие либо глубоко посаженные глаза (Кейт Мосс, Кира Найтли и другие).
Однако мы не замечаем этого, даже больше того – они являются для нас эталонами красоты. И все благодаря искусным приемам.
Причины впалых глаз: как это исправить
Почему такой эффект может появиться у людей, дополняясь порой темными кругами около глаз? Бывает, что дело в заболевании.
Люди, курящие помногу, подчас замечают перемены во внешности такого рода. Данное последствие объясняется тем, что из-за никотина сосуды будут сужаться, что со своей стороны ведет к кислородному голоданию.
К слову, относится это и к пассивным курильщикам. В области около глаз образуются круги. Кроме таких признаков, бывают и прочие, к примеру, слезоточивость, дискомфортные ощущения, соринки, пылинки, мушки.
Несут ли какой-то вред для глаз светодиодные лампы
Безусловно, порой причины не очень серьезны. Когда удастся убрать те, можно снова любоваться отличным видом своего лица. К примеру, вы сильно утомляетесь, беспокойно спите, недостаточно отдыхаете, чувствуете значительные стрессы, переживания.
Какие еще бывают причины:
- возрастные изменения – мы стареем, и насыщение определенных тканей кислородом будет не очень полным, образуются впадины;
- прием лекарств продолжительное время;
- воспаление в желчном пузыре;
- диагностированная трахома;
- трудности с работой почек, печени;
- заболевания сердца, сосудов;
- неполадки в гормональном фоне;
- значительные нагрузки на силу;
- разные ситуации, какие вызвали обезвоживание.
Промахи, каких нельзя допустить
Крайне важна линия бровей: чем ниже те, тем лучше видны недостатки.
- Не следует к тому же делать форму «домика», так как рискуете выглядеть постоянно удивленным человеком.
- Рекомендуем подчеркнуть линии бровей базовыми тенями – их в первую очередь наносят.
- Метод «затемненного века» не действует для данного разреза глаз. Темный цвет лишь еще больше их «вдавит» зрительно.
- Не рекомендуется затемнение подвижной складки.
- Подводка должна быть очень тонкой, природной, непосредственно у линии ресниц, лишь в этом случае вам удастся получить эффект «свежего взгляда».
Ключевая техника
Сначала – базовые принципы нанесения теней. Последние для глаз, вне зависимости от размера, будут идентичны, однако важно уметь комбинировать цвета. Важно, чтобы тени не только взаимодополняли друг друга, но и смотрелись выигрышно, можно добиваться поразительного эффекта.
Выполнение макияжа пошагово
Выделяем веко. Наносим базовые тени на веко, в складку, что поможет переместить ваши глаза несколько вперед. Используйте такой оттенок и для внутреннего угла нижней линии ресниц.
Основная тень. Применяйте тени немножко выше складки, а не в ней. Начнем наружным углом, проводим кисточкой по веку к внутреннему углу чуть выше складки, растушевываем краску к бровям. А сейчас требуется взять основной тон вдоль нижней линии ресниц, начав от наружного угла по направлению к внутреннему.
Какие глазные капли выбрать при травме глаз
Контурная тень. Наносим контур от наружного угла верхней линии ресниц, немножко подаваясь вверх на брови, что помогает осветлять визуально темные участки, а это, в свою очередь, способствует увеличению размеров глаз. Дальше подводим цветом контура под нижней линией ресниц, при этом стартуем от наружного угла, по пути растушевывая их к линии бровей, лба.
Такой макияж подходит также для посаженных близко и глубоко глаз, однако в данной ситуации следует сделать основной акцент на внутренний угол глаза. Оттените его светлыми цветами, можно даже перламутровыми (если позволит ваш цветотип).
3 вида макияжа

Итак, как же сделать хороший дневной макияж:
- на веки нанесем светлую пудру, может быть, даже светлее, чем оттенок кожи;
- нанесем увлажняющий крем, «тоналку», растушуем, а после посыпать пудрой, что еще и поможет зрительно увеличить объем ресниц;
- закроем глаз, натянем верхнее веко, если у вас не имеется опыта с подводкой, можно взять карандаш или применять японскую технику «стрелки с ложечкой»;
- прокрашиваем тоненькой линией верхнюю линию ресничек, ее надо довести от угла до угла, растушевывая, если это необходимо;
- наносим тушь, в особенности хорошо прокрашивая уголок к переносице. Если желаете, можно довести стрелку до переносицы – в этом случае выйдет макияж глаз в восточном стиле. Данная техника подходит для круглых, раскосых разрезов. Вы можете пользоваться яркими тенями в арабском стиле, в таком случае легкий дневной макияж превращается в вечерний.
На узких глазах с глубокой посадкой превосходно будет выглядеть т. н. макияж Чикаго:
- по всей области глаз (верхнее и нижнее веко, половина переносицы к глазу, зона под бровью) нанесем базовые тени;
- представим визуальную петлю, охватывающую верхнее веко, вплоть до линии переносиц. Данная петля берет свое начало у наружного уголка, далее идет над подвижной линией век. Тут надо применять темные тени, какие усилят очарование ваших глаз;
- закрасим внутренний угол, а внешний оставим несколько более свободным. Секрет здесь состоит в том, как растушевать тени;
- потом нанесем на ресницы тушь черного цвета. Если выполнить макияж в светлых оттенках, выйдет отменный образ для праздника либо свадьбы.
Лечение дистрофии роговицы глаза
Еще 1 несложный макияж, какой получится выполнить самостоятельно, – nude. Техника применяется почти на каждом показе моды, особенность здесь в том, что с небольшим числом цветов раскрыто обаяние глаз, лица. Грамотный nude применяет лишь бежевые, коричневые тона, какие по максимуму подобны коже без косметики. Как это сделать?
- Протрем лицо, обезжирим кожу, припудрим рабочую зону.
- Вооружимся тенями естественных оттенков, хорошо растушуем те по всему веку.
- Берем коричневый карандаш. Проводим тоненькую линию, как при методе стрелок, у самой черты ресниц.
- Далее очередь 2-го слоя теней. Дамы с нависшими веками полюбят эту технику, ведь та без перегрузки глаза позволит закрыть мелкие недостатки. На подвижное веко нанесем тени на тон или два темнее базовых, а на внутренний угол, под брови – на тон светлее, чтобы оказался блик. Если это требуется, растушевать.
- Прокрашивать ресницы рекомендуем удлиняющей или разделяющей тушью.
???? Затонувшие глаза: причины, фотографии и лечение — Ваш доктор 2020
Нежная кожа под глазами может иногда казаться темной, затонувшей и пологой.
В то время как затонувшие глаза обычно являются результатом старения, обезвоживания или недостаточного сна, они также могут быть признаком состояния здоровья.
Читайте дальше, чтобы узнать о причинах затонувших глаз, вариантах лечения и о том, как вы сможете ослабить погруженные глаза с помощью простых домашних средств.
рекламаРекламировать
Картинки
Фотографии затонувших глаз
Галерея затонувших глаз
Симптомы
Каковы симптомы затонувших глаз?
Вы, вероятно, сначала заметите впалые глаза, когда вы смотрите в зеркало. Хотя точный внешний вид может отличаться от человека к человеку, впалые глаза часто описываются следующими способами:
- полые под глазами
- темная тень над нижним веком
- темные круги под глазами
- тонко выглядящая кожа под глазами
- общий усталый или усталый взгляд в лицо
Затонувшие глаза также проходят по другим именам, в том числе «ловушки для разрывов» или «подглазничные впадины». Поскольку темные круги обычно являются результатом старения, большинство людей начинают замечать впалые и темные глаза к концу 30-х и началу 40-х годов.
РекламаРекламаРекламировать
Причины
Причины затонувших глаз
Затонувшие глаза могут иметь многие из возможных причин. В большинстве случаев это не считается медицинской проблемой.
Старение
По мере того, как мы становимся старше, мы теряем жир и плотность кости вокруг наших тел, в том числе o ур. Существует также снижение поддержки структур, которые держат все вместе. Кожа теряет коллаген и становится тоньше и прозрачнее. Поломка лица вокруг глаз является частью процесса.
Драматическая потеря веса
Когда вы теряете много веса, потеря жира происходит из всех областей тела, включая лицо. Резкая потеря жира в лице может также сделать кровеносные сосуды, окружающие ваши глаза более заметными и прозрачными.
Генетика
Положение глаз в их гнезде также зависит от вашей генетики. Если другие члены вашей семьи также имеют вид погруженных или затемненных глаз, это может быть просто частью вашей ДНК.
Недостаток сна
Некачественный сон или недостаточное сон — общая проблема в современном обществе. Часто получение менее семи часов спокойного сна может сказаться на вашей внешности.
Обезвоживание
Отсутствие надлежащей гидратации может привести к затопленным глазам, особенно у детей. Дети особенно восприимчивы к обезвоживанию, вызванному вирусами и бактериями желудка.
Если у вашего ребенка есть впалые глаза, а также диарея и рвота, обратитесь к врачу. Это может быть признаком серьезного обезвоживания. Другие симптомы обезвоживания включают чрезмерную жажду, низкий выход мочи и сухость во рту.
Тяжелая дегидратация может вызвать летаргию или снижение чувствительности.
Воздействие на солнце
Воздействие солнца заставляет наши тела производить меланин, который затемняет нашу кожу. Если у вас уже есть более темная кожа под глазами из-за вашей генетики, воздействие солнца может сделать кожу темнее. Темные круги под глазами могут выглядеть как тени, что может вызвать появление выдолбленных глаз.
Аллергии
Аллергический ринит, также называемый сенной лихорадкой или сезонной аллергией, может вызвать появление темных кругов под глазами и дать им затонувший вид. Это часто называют «аллергическими проводниками». «Люди с аллергией могут также натирать или царапать кожу вокруг глаз, что приводит к раздражению. Другие симптомы аллергии включают заложенность носа, чихание, зуд и горло.
Инфекции синуса
Воспаление синусов или инфекция, называемая синуситом, может заставить ваши глаза казаться темными и затопленными. Давление, боль и заложенность носа — другие симптомы инфекции синуса. Вы должны увидеть своего врача, если вы считаете, что у вас есть инфекция синуса.
Курение
Курение ухудшает коллаген и заставляет вашу кожу терять эластичность. Это может привести к провисанию кожи на лице и появлению затонувших глаз.
Диагностика
Должны ли вы обратиться к врачу, если у вас есть затонувшие глаза?
Если ваши затонувшие глаза ухудшаются со временем, несмотря на ваши попытки лучше спать и пить достаточно воды, или если они сопровождаются другими симптомами, вы можете захотеть обратиться к врачу.
При назначении врач проведет медицинскую историю и визуально осмотрит ваше лицо. Они захотят узнать о любых лекарствах, которые вы принимаете, и о том, как долго провалились глаза. Обязательно сообщите врачу о любых других симптомах, которые могут возникнуть у вас, например, в носовой застой, зудящие глаза или усталость, или если вы недавно потеряли вес.
Основываясь на ваших симптомах, ваш врач может заказать лабораторные тесты, чтобы попытаться определить, что вызывает ваши затонувшие глаза.
РекламаРекламировать
Осложнения
Может ли затонувшие глаза вызвать другие условия?
Наличие затонувших глаз в результате старения или генетики не опасно и не должно вызывать никаких других проблем. Однако отрицательные изменения в чьем-то внешнем виде могут спровоцировать эмоциональные реакции. Плохая самооценка и снижение доверия могут в конечном итоге привести к депрессии или тревоге.
Реклама
Лечение и домашние средства
Как лечились впалые глаза?
Затонувшие глаза в результате аллергии или синусовых инфекций можно лечить лекарствами. Внебиржевые антигистамины и глазные капли могут помочь уменьшить симптомы аллергии, в то время как рецептурные антибиотики иногда необходимы для лечения инфекции синуса.
Изменения образа жизни и домашние средства
Чтобы помочь ослабить затонувшие глаза, попробуйте следующее:
- Поддерживайте фиксированное расписание сна и достаточно спать, чтобы вы почувствовали себя отдохнувшим на следующее утро.
- Инвестируйте в качественный увлажняющий крем с солнцезащитным кремом.
- Применить миндальное масло, которое, по исследованиям, может улучшить цвет лица и тон кожи.
- Поместите теплые, влажные чайные пакетики прямо под глазами; чай богат антиоксидантами и флавоноидами и способствует циркуляции крови.
- Возьмите два ломтика охлажденного огурца и поместите их на глаза на 10-20 минут, чтобы уменьшить раздражение и добавить влагу.
- Применить холодные компрессы.
- Надевайте солнцезащитные средства, включая солнцезащитный крем, солнцезащитные очки и головные уборы, когда вы выходите на улицу.
- Выпейте достаточное количество воды.
- Избегайте слишком большого количества кофеина.
- Ешьте темно-зеленые листовые овощи.
- Бросить курить.
- Соблюдайте осторожность при нанесении макияжа. Перед нанесением макияжа используйте увлажняющий крем для увлажнения кожи и убедитесь, что ваш макияж палочки. Затем нанесите укрыватель с желтой основой, которая станет более светлым оттенком, чем ваша кожа, чтобы помочь осветить область.
Медицинские процедуры
Имеются как основные, так и незначительные хирургические методы лечения, доступные для людей, которые испытывают затонувшие глаза из-за старения. Конечно, никакая операция не имеет рисков, поэтому будьте внимательны и информированы, если вы рассматриваете операцию.
Кожные наполнители , такие как Juvederm, Restylane и Perlane, включают инъекцию естественно встречающегося вещества, известного как гиалуроновая кислота, в ткань под глазом. Наполнитель, как правило, безболезнен и занимает всего несколько минут, чтобы вводить, но это не длится вечно, поэтому вам нужно будет переделать процедуру каждый год или около того.
Косметическая хирургия, , включая брови-лифты, блефаропластика (хирургия нижнего века) и лифтинг-лифты, могут уменьшить появление затонувших глаз. Эти методы более инвазивны, чем дермальные наполнители, и требуют более длительного времени восстановления. Тем не менее, они могут предложить более долгосрочное решение для затонувших глаз.
РекламаРеклама
Перспективы
Какова перспектива для кого-то с затонувшими глазами?
Для большинства людей затонувшие глаза — это просто нормальная часть процесса старения, поэтому единственная проблема связана с вашим физическим внешним видом и чувством собственного достоинства.
К счастью, на рынке существует множество методов лечения, включая увлажняющие средства, а также неинвазивные процедуры, такие как дермальные наполнители, чтобы минимизировать появление затонувших глаз.
Если у вас есть проблемы с затонувшими глазами или другими симптомами, а также с затонувшими глазами, обратитесь к врачу.
Впалые глаза – как исправить, причины проваливания
Причин у данного состояния немало. Однако большинство из них носят физиологический характер и легко поддаются лечению. Если ввалились глаза, необходимо провести комплексное обследование, даже когда врач настаивает на обратом.
Многие признаки некоторых заболеваний, способных спровоцировать данное явление, могут остаться незамеченными, особенно при протекании на ранних стадиях.
Патологические причины впалых органов зрения:
- гипотиреоз;
- гипотония;
- инфаркт и инсульт;
- детская гипоксия;
- врожденные аномалии;
- травмы;
- заболевания почек, печени и желчного пузыря;
- трахома;
- изменение гормонального фона;
- болезни сердца и сосудов.
Если такие глаза появились у ребенка, причиной может быть гипоксия или наследственная предрасположенность. В любой ситуации важно провести диагностику, определить, что стало причиной данного дефекта.
Непатологические причины
Стресс
Глаза западают при стрессе, если он постоянный и от него никуда не деться.
Перенапряжение глаз

Глаза западают при перенапряжении – если слишком много сидеть за компьютером, читать в полумраке, читать мелкий шрифт, не надевать тёмные очки и не делать зарядку.
Физическая нагрузка
Чрезмерная физическая нагрузка так же вредна для организма, как и полное её отсутствие.
Вредные привычки
И алкоголь, и никотин ослабляют сосуды, а именно ослабленные сосуды часто становятся причиной того, что глаза западают.
Обезвоживание
Если у больного западают глаза от обезвоживания, значит, оно уже достаточно серьёзно, чтобы угрожать жизни.
Истощение
Из-за недостатка еды и чрезмерной физической нагрузки.
Плохой сон
Из-за бессонницы, которая может быть как следствием стресса, так и последствием проблем с нервной системой.
Препараты, которые оказывают влияние на сосуды, могут повлиять и на глаза.
Нехватка железа
Железа в организме может не хватать как из-за плохого питания, так и из-за проблем со здоровьем.

С возрастом меняются глазные мышцы и кожа вокруг глаз, потому и кажется, что они глубже проваливаются в глазницы. Это косметический дефект, который встречается у большинства людей, перешагнувших порог в шестьдесят лет.
Лечение
Если впавшие глаза вызваны непатологическими причинами, какого-то специфического лечения им не потребуется. Достаточно будет:
- При стрессе больше спать и постараться избавиться от источника. Если это невозможно, то пить специальные травы, успокаивающие и облегчающие симптоматику. Среди них обычно называют мяту, мелиссу, ромашку и разнообразные сборы, их включающие.
- При перенапряжении на несколько дней отказаться от компьютера и телефона, больше времени проводить на природе, бумажные книги заменить на аудио. Также можно посетить окулиста и попросить его прописать увлажняющие и расслабляющие капли, а также гимнастику, чтобы в дальнейшем перенапряжения не допускать.
- Если причиной стала физическая нагрузка, то её нужно скорректировать так, чтобы она больше не была излишней. Тренироваться не до изнеможения, меньше поднимать тяжестей. А чтобы убрать эффект запавших глаз, на несколько дней стоит отказаться от нагрузки вообще.
- При вредных привычках достаточно отказаться от них – или хотя бы меньше им предаваться.
- При обезвоживании стоит наладить отношения с водой – больше пить, больше есть супов.
- При истощении следует позволить себе отдых, и, если это необходимо, посоветоваться с врачом.
- При плохом сне стоит ложиться и вставать в одно и то же время, пить на ночь успокаивающее травы, ночью обеспечить себе полный покой и темноту, а также не читать на ночь статьи в интернете и не играть в игры на телефоне. Если это не поможет, обратиться к врачу, поискать причины бессонницы и попросить что-нибудь от неё выписать.
- Если причина в употреблении определённых препаратов, стоит, опять же, обратиться к врачу и убедиться, что схема была назначена правильно. Если всё в порядке, останется только ждать – когда курс закончится, глаза постепенно начнут выглядеть более здорово.
С возрастными же изменениями ничего сделать не получится. Они естественны и с ними остаётся только смириться по возможности. Косметику лучше не применять – если пытаться замазывать тени под глазами, на коже это скажется исключительно в худшую сторону.
С патологическими причинами сложнее – им нужно настоящее лечение:
- Гипотиреоз лечат с участием врача – как правило, больному прописывают гормоны щитовидной железы в искусственном аналоге. Если принимать их своевременно, здоровье постепенно вернётся в норму и симптомы исчезнут.
- Гипотонию лечат специальными препаратами, плюс больного обычно поощряют употреблять продукты, полезные для давления.
- Инфаркт и инсульт лечит приехавшая на вызов «скорая». При необходимости больного реанимируют, затем вкалывают ему препараты, стимулирующие работу сердца – или, напротив, угнетающие её, в зависимости от того, как протекает приступ. После требуется восстановление, в разной мере долгое.
- Травмы лечат травматологи – иногда с применением хирургических операций, иногда консервативными методами, в зависимости от тяжести.
- Трахому лечат противовоспалительными препаратами, а также лекарствами, которые убивают возбудителя.
- Заболевания почек, печени и желчного пузыря лечат с помощью специфических лекарств в сочетании с диетой, которая способна убрать с них нагрузку.
- Изменения гормонального фона лечат с применением заместительной гормональной терапии. Исключение – перестройка у подростков, которая является неизбежным этапом развития.
- Проблемы с сердцем и сосудами лечат покоем, диуретиками и успокоительными.
- Врождённые аномалии, как правило, не лечат вообще – больному просто обеспечивают поддержку, чтобы он мог с ними жить.
Маскировать данный дефект или прятать под тонной косметических средств бесполезно. Важно установить причину и устранить ее комплексными методами.
Способы лечения:
- Усталость и недосыпание не лечатся с помощью медикаментов. Организму необходим полноценный отдых. 8-ми часовой сон, прогулки на свежем воздухе помогут преодолеть эти проблемы. Усталость помогает снять рефлексотерапия и йога.
- Если причиной стало длительное применение медикаментов, необходимо прекратить их употребление. Признак пройдет после отказа от лекарств через некоторое время, когда все вещества выведутся из организма. Не стоит ждать молниеносного результата, его не будет.
- При эмоциональных переживаниях назначается прием у психолога. Важно разобрать возникшие проблемы, найти решение. При сильно психоэмоциональных расстройствах назначается соответствующее лечение. Прописываются препараты, успокаивающие нервную систему.
- Если глаза впали по причине обезвоживания, выход один — восстановить водный баланс. Лечение основывается на достаточном приеме жидкости. Иногда требуется инфузионная терапия. Важно контролировать количество поступающей в организм жидкости.
- При истощении лечение проводится в стационаре. Пациентам назначают питание богатое полезными веществами, прописывают витаминные комплексы и употребление питательных смесей.
В остальных случаях показано комплексное лечение причины. После этого глаза примут прежнюю форму.
Непатологические причины
Плохой сон
Запавшие глаза у человека могут свидетельствовать не только о том, что он плохо спит, мало пьёт или слишком много работает за компьютером, но и о серьёзных проблемах со здоровьем. Среди них, например:
- Гипотиреоз. Недостаток гормонов щитовидной железы отрицательно сказывается на здоровье – человек худеет, бледнеет, глаза западают, он становится плаксив или раздражителен, и, если ничего не предпринять, качество его жизни серьёзно ухудшается. Причём чем дальше, тем сильнее.
- Гипотония. Пониженное давление для некоторых людей может быть личностной особенностью, но вот у других свидетельствует о патологиях сосудов или нервной системы. Человек страдает от слабости, у него кружится голова, перед глазами плавают чёрные точки, особенно если он пытается резко двигаться. Снять острое состояние можно крепким чёрным кофе, но это временная мера – нужно искать причину.
- Инфаркт и инсульт. Во время приступа у больного могут западать глаза – но в комплексе симптомов этот обычно остаётся незамеченным. Гораздо более показательна невозможность двигать одной стороной лица, поднять обе руки одновременно на одинаковую высоту, говорить членораздельно. Если человек не способен назвать собственное имя, у него заплетается язык и кружится голова, он держится за грудь в области сердца – нужно срочно вызывать ему «скорую».
- Травмы. При черепно-мозговой травме запавшие глаза – один из характерных симптомов. Обычно его сопровождает спутанность сознания, проблемы с фокусировкой взгляда, кратковременные провалы в памяти – или просто головные боли, мучительные, сопровождающиеся тошнотой.
- Трахома. Воспаление слизистой оболочки глаза проходит достаточно болезненно и часто приводит к слепоте – среди инфекционных причин эта одна из первых. Как правило, сопровождается снижением зрения наравне с западанием.
- Заболевания почек, печени, желчного пузыря. Сопровождаются проблемами с усвоением пищи, внезапными реакциями на лекарства, проблемами с мочеполовыми путями. Может желтеть язык, может меняться оттенок кожи. Без лечения могут приводить к смерти.
- Изменения гормонального фона. Не только из-за нарушения функции щитовидной железы, но и из-за проблем с надпочечниками, яичниками, гипоталамусом. Более того, могут возникать и по непатологическим причинам – например, во время гормональной перестройки организма в подростковом возрасте или при климаксе у женщин.
- Проблемы с сердцем и сосудами. Могут быть любыми, от повышенного давления до атеросклероза и сердечной недостаточности.
Также запавшие глаза могут быть результатом врождённой патологии, но тогда они обычно становятся далеко не главной проблемой – как правило, они идут в комплексе с другими симптомами и куда более неприятными аномалиями.
Профилактика
Лучший способ предотвратить западание глаз – это вести здоровый образ жизни:
- спать по восемь часов за ночь, в темноте и тишине, причём ложиться и вставать в одно и то же время;
- отказаться от вредных привычек;
- стараться избавиться от постоянных стрессов – или хотя бы научиться с ними справляться;
- не перенапрягать глаза;
- правильно питаться, обеспечить себе постоянный доступ к воде;
- не перенапрягаться – тем, кто в первый раз сталкивается с физическими нагрузками, обязательно пользоваться помощью тренера.
Кроме того, важно раз в год посещать окулиста и терапевта, чтобы отследить потенциально опасное состояние заранее.
Конечно, у многих людей глаза западают к старости, но это косметический дефект, а не что-то, всерьёз угрожающее здоровью.
Предотвратить появление многих дефектов можно, если следовать несложным мерам профилактики.
В данном случае это:
- полноценный отдых;
- восьмичасовой сон (ложится и вставать в одно и то же время);
- отказ от вредных привычек;
- укрепление иммунной системы;
- регулярные прогулки на свежем воздухе;
- витаминные комплексы (не менее 2 раз в год, принимать даже абсолютно здоровым лицам).
Правильный подход к лечению и выполнение профилактических мер — не последнее, что необходимо делать при проблемах с глазами. Важно не реже 2 раз в год посещать офтальмолога, если причиной является перенапряжение или стресс — записываться на прием к психологу.
Диагностика
Диагностика заболеваний проводится с помощью врача и обычно включает:
- сбор анамнеза – доктор расспрашивает пациента о симптомах, о том, когда они появились, о том, есть ли у него аллергия на лекарства и хронические заболевания, болел ли он недавно, и если да, то чем;
- стандартные анализы, кровь и моча – позволяют составить представление об общем состоянии организма, о том, нет ли в нём воспаления, о том, не повышен ли в крови уровень липидов, а в моче уровень белка;
- лабораторные анализы – эндоскопия позволяет узнать, если у больного аномалии развития, МРТ позволяет составить наиболее точное представление о состоянии нервной и сердечно-сосудистой системы;
- ЭКГ – позволяет понять, в каком состоянии находится сердце;
- томография – позволяет узнать, какое у человека давление;
- анализ крови на гормоны – позволяет выяснить, нет ли гормонального сбоя.
Иногда врачу достаточно провести наружный осмотр, чтобы понять, что у человека вскоре откажет, например, печень. А иногда нужно долго искать и обследовать организм в поисках причины – и то, и другое варианты нормы.
Вам также может понравиться
Дата публикации 20 января 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Птоз верхнего века, или блефароптоз — это патологически низкое расположение верхнего века, которое уменьшает поле зрения и/или полностью нарушает зрение с изменённой стороны. Птоз может быть односторонним и двусторонним.
В норме верхнее веко прикрывает верхний край роговицы примерно на 0,5-2 мм, но в силу нарушения работы мышцы, поднимающей веко, это расстояние может значительно увеличиваться.
Выделяют врождённый и приобретённый блефароптоз. Врождённым считается птоз, который возникает при рождении или развивается в течение первого года жизни ребёнка. Среди врождённых видов наиболее часто встречается простой врождённый птоз, который по своей природе связан с поражением или недоразвитием мышцы, поднимающей верхнее веко.
Врождённый птоз зачастую бывает односторонним, но в случае миастении гравис (редкого аутоиммунного нервно-мышечного заболевания) у новорождённых или при передаче ребёнку антител от матери, болеющей миастенией, может быть двусторонним.
У взрослых пациентов чаще развивается апоневротический птоз (вызванный атрофией или повреждением апоневроза мышцы), в том числе и сенильный (старческий) птоз. Обычно наблюдается у мужчин. Приобретённый птоз может быть миогенным (при нарушении мышц века), нейрогенным (при повреждении симпатических волокон или глазодвигательного нерва), апоневротическим, механическим и травматическим (при резаных ранах и тупых травмах верхнего века, разрыве леватора или гематоме).
Истинный птоз необходимо отличать от псевдоптоза — когда функция мышцы и апоневроза леватора сохранена, и сужение глазной щели возникает в связи с другими причинами, например, дерматохалязисом (выраженным избытком кожи верхнего века).
Блефароптоз может быть как самостоятельным изолированным заболеванием, так и проявлением системной патологии, такой как миастения гравис. При диагностике и лечении такого заболевании требуется мультидисциплинарный подход.
Также птоз верхнего века может развиться после неудачных эстетических манипуляций, в том числе после неправильного введения ботулотоксина А [1][6][8][10].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы птоза века
Основным симптомом блефароптоза является опущение верхнего века: оно прикрывает собой более 2 мм роговицы, сужая глазную щель. В связи с этим такие повседневные действия, как вождение и чтение, могут вызывать трудности.
Помимо функционального нарушения пациенты предъявляют жалобы эстетического характера на уставший, «заспанный» вид, выраженную асимметрию глазных щелей. Откинутая назад голова, множественные горизонтальные морщины на лбу, приподнятые брови могут быть компенсаторными изменениями, возникшими у пациента для коррекции птоза. Отсутствие складки верхнего века может говорить о врождённом характере блефароптоза.
На наличие птоза будет указывать такой показатель, как MRD — расстояние от края верхнего века до центра зрачка. Его оценивают во время осмотра пациента. В норме он должен быть более 2,5 мм. Меньшее расстояние свидетельствует о наличии птоза. При выраженном дерматохалязисе (избытке кожи) верхнего века для исключения псевдоптоза оценивать MRD следует после поднятия пальцем избытка кожи верхнего века.
При развитии блефароптоза, связанного с повреждением глазодвигательного нерва, могут встречаться такие симптомы, как диплопия (двоение в глазах) и отклонение глазного яблока (косоглазие).
В случае наличия птоза века, как проявления системного заболевания, могут встречаться нарушения со стороны других органов и систем, характерные для соответствующего сопутствующего заболевания.
При блефароптозе в составе синдрома Горнера в клинической картине можно наблюдать классическую триаду: птоз, миоз (сужение зрачка) и энофтальм (западение глазного яблока), которые возникают в результате нарушения функции гладкой мускулатуры, иннервируемой симпатическими волокнами [1][2][3][7].
Патогенез птоза века
За поднятие века отвечает леватор и мышца Мюллера. Главной мышцей, поднимающей веко, является леватор. Он связан с глазодвигательным нервом. Спереди данная мышца прикреплена к коже верхнего века, снизу — к передней поверхности верхней тарзальной пластинки, вверху — к своду конъюнктивы. Общая длина мышцы примерно 54-60 мм. Длина апоневроза леватора (именно он непосредственно крепится к тарзальной пластинке) примерно 14-20 мм. У верхнего края тарзальной пластинки (хряща века) непосредственно отдаёт волокна к коже, что формирует складку верхнего века.
Мышца Мюллера находится сразу над леватором апоневроза. Её размеры составляют около 20 мм. Она прикрепляется также к верхней тарзальной пластинке, при сокращении поднимает верхнее веко примерно на 2 мм. Так как данная мышца получает иннервацию от симпатических волокон, она отвечает за развитие блефароптоза при синдроме Горнера.
Приобретённый блефароптоз возникает чаще всего при нарушении анатомической целостности и/или функции вышеуказанных мышц (в том числе вследствие нарушения иннервации).
Врождённый птоз чаще связан с миодистрофией и недоразвитием леватора, но иногда он возникает в связи с врождённой неврологической патологией и травмой, которую ребёнок получил во время родов.
Псевдоптоз может развиваться вследствие избытка кожи верхнего века или в связи с ретракцией (сокращением) кожи верхнего века с одной стороны. Это создаёт впечатление развития птоза на противоположной стороне (например, при эндокринной офтальмопатии) [1][2][6].
Классификация и стадии развития птоза века
В зависимости от причин возникновения блефароптоз бывает нескольких типов:
- Нейрогенный птоз века. Возникает из-за нарушения иннервации леватора верхнего века: пареза глазодвигательного нерва или синдрома Горнера (бывает врождённым и приобретённым). Также данный тип птоза встречается и при поражении центральной нервной системы как последствия инсульта, новообразований головного мозга, аневризматических повреждений головного мозга и рассеянного склероза.
- Миогенный блефароптоз. Проявление первичной или вторичной миопатии (атрофии мышц глаза). Данный тип связан с миопатией леватора верхнего века. Возникает при миастении, глазной миопатии и т. д. Также выделяют токсическую миопатию, связанную с отравлением свинцом или другими тяжёлыми металлами.
- Механический птоз века. Функция леватора нарушается в связи с патологической внешней структурой: новообразованием верхнего века, халязионом (хроническим воспалением мейбомиевой железы, расположенной у края века), контактной линзой в области верхнего свода или рубцовым процессом.
- Апоневротический блефароптоз. Сенильный (старческий) птоз, встречается у пожилых людей как проявление возрастных изменений. Также он может возникнуть как послеоперационное осложнение из-за нарушения целостности апоневроза. Пациенты, столкнувшиеся с хирургическим лечением катаракты, тяжёлыми инфекциями глаза или травмой глаза, имеют повышенный риск развития апоневротического птоза. Как правило, сенильный птоз развивается с обеих сторон, но обычно при этом более выраженная картина наблюдается с одной стороны.
- Травматический блефароптоз. К пересечению леватора может привести любой вид прямой или непрямой травмы века. Также данный тип птоза может возникнуть в связи с рубцеванием, разрывом века, перелом верхней стенки орбиты с ишемией.
Также выделяют псевдоптоз. Он может быть вызван дерматохалязисом (избытком кожи верхнего века), отсутствием поддержки верхнего века, гипотрофией, недоразвитием или уменьшением глазного яблока, энофтальмом, гемифациальным спазмом (непроизвольным сокращением мимической мускулатуры на одной стороне лица) и дальнозоркостью [1][2][4][5].
В зависимости от степени перекрытия радужки глаза верхним веком выделяют следующие степени тяжести птоза века:
- лёгкий птоз — 1-2 мм.
- средний птоз — 2-3 мм;
- тяжёлый птоз — более 4 мм.
Осложнения птоза века
В отсутствии лечения блефароптоз не ведёт к развитию жизнеугрожающей патологии. Он, как правило, приводит только к сужению полей зрения и головным болям напряжения, которые возникают вследствие нарушения бинокулярного зрения.
У детей с блефароптозом могут развиться амблиопия и другие нарушения зрения. Также нельзя забывать о психологическом дискомфорте, который доставляет эта проблема, особенно в детском и подростковом возрасте.
Остальные потенциальные осложнения связаны не с самим птозом, а с заболеваниями, на фоне которых он возник. Например, при блефароптозе, вызванном миастенией гравис, может развиться миастенический криз. Это опасное осложнение провоцирует бронхолёгочная инфекция [12], оно сопровождается угнетением сознания, дыхательной недостаточностью, резкой слабостью мышц. В начале приступа отмечается частое дыхание, увеличенный пульс, повышенное давление, лицо краснеет, затем дыхание становится редким, прерывистым, пульс — менее напряжённым, давление снижается, лицо постепенно синеет. При таком осложнении нужно немедленно вызвать скорую помощь [11].
Диагностика птоза века
Диагностика начинается со сбора анамнеза (истории болезни). Важно определить время начала заболевания: началось ли оно внезапно или постепенно. По возможности, пациентам рекомендуется предоставить свои фотографии в молодости, до начала заболевания, чтобы оценить первоначальную картину, а также исходную симметрию.
Во время осмотра врач оценивает, на какой высоте располагается складка верхнего века, есть ли избыток кожи или новообразования верхнего века. Также он измеряет показатель MRD — расстояние от центра зрачка до края верхнего века (как при взгляде прямо, так и при взгляде вниз). Поэтому показателю оценивают степень птоза.
Так как у пациентов с блефароптозом наблюдается тенденция к поднятию бровей и откидыванию головы назад, важно проводить осмотр при зафиксированной брови в её физиологическом положении.
Помимо прочего, врач оценивает функциональные возможности леватора — объём движения верхнего века от максимально опущенных до максимально поднятых глаз при зафиксированном положении брови:
- отличная функция леватора — при амплитуде движений более 10 мм;
- хорошая функция — при амплитуде 8-9 мм;
- удовлетворительная функция — при амплитуде 5-7 мм;
- неудовлетворительная функция — при амплитуде 1-4 мм.
Также необходим полноценный неврологический осмотр — оценка функции черепно-мозговых нервов, зрачкового рефлекса, силы и чувствительности конечностей и т. д. Он позволяет исключить птоз, как проявление системной неврологической патологии, синдрома Горнера и других нарушений. В случае подозрения на неврологическую причину птоза, травму или новообразование орбиты, а также на нарушение целостности нерва рекомендуется выполнить КТ или МРТ головы и орбиты.
При подозрении на миопатию рекомендуется выполнить ЭМГ (электромиографию — исследование нервно-мышечной передачи с помощью слабых импульсов электротока) и биопсию мышечной ткани.
В случае подозрения на миастению гравис желательно выполнить лабораторную диагностику — определить уровень антител к ацетилхолиновым рецепторам. Однако данное исследование бывает положительным лишь в половине случаев среди пациентов с изолированной глазной формой миастении [1][2][6][7][8].
Лечение птоза века
Лечение блефароптоза может быть как консервативным, т. е. нехирургическим, так и оперативным.
Консервативное лечение
Проявления небольшого или умеренного врождённого птоза могут уменьшаться с течением времени без осложнений со стороны глаза. Некоторые виды нейрогенных птозов также могут самостоятельно улучшаться из-за спонтанной регенерации глазодвигательного нерва при его парезе или вследствие ремиссии неврологической патологии. Птоз при миотонической дистрофии может требовать поддержки верхнего века специальными очками.
Некоторые виды миогенного птоза при миастении гравис и миастеническом синдроме дают хороший ответ на медикаментозную терапию.
Коррекция питания никак не влияет ни на один вид птоза.
Хирургическое лечение
При большинстве блефароптозов требуется хирургическая коррекция. У взрослых операция выполняется, как правило, амбулаторно в условиях местной анестезии, у детей требуется проведение общей анестезии.
Операция при минимальном птозе:
- конъюнктивальная резекция (усечение) мышцы Мюллера
- операция Fasanella-Servat — иссечение конъюнктивы, мышцы Мюллера и верхнего края тарзальной пластинки;
- пластика апоневроза леватора.
Перед операцией обязательно проводится тест с фенилэфрином 2,5 %. Через 10 минут после закапывания оценивают MRD: если он увеличивается более чем на 1,5 мм, то тест считается положительным. Это говорит о жизнеспособности мышцы Мюллера.
Если тест положительный, то рекомендуется конъюнктивальная резекция данной мышцы. В случае плохого ответа на фенилэфрин требуется операция Fasanella-Servat или вмешательства на апоневрозе леватора.
Операция при птозе средней степени тяжести
В данной ситуации рекомендована пластика апоневроза леватора.
Операция при тяжёлом птозе
При таких случаях, как правило, рекомендована пластика с использованием трансплантата широкой фасции бедра для коррекции положения верхнего века. Допускается использование аллогенных материалов (например, силикона), однако отдалённые результаты при этом бывают хуже, чем при использовании собственных тканей [1][2][4][5].
Послеоперационные осложнения
Среди интраоперационных осложнений могут встречаться аллергические реакции на местные анестетики, такие как лидокаин.
В раннем послеоперационном периоде обычно возникает выраженный отёк тканей, в связи с чем некоторые хирурги предпочитают накладывать давящую повязку на 48 часов. Наиболее часто отмечаются асимметрия, признаки гипо- и гиперкоррекции, однако они могут самостоятельно исчезнуть в течение 6-12 месяцев после операции. Также допустим небольшой лагофтальм — невозможность полностью сомкнуть веки. Он проходит в течение 2-3 недель.
Кровотечение и инфекционные осложнения после хирургической коррекции блефароптоза встречаются редко. Они могут привести к кератопатии — поражению роговицы.
Достижение полной симметрии при коррекции блефароптоза зачастую является невыполнимой задачей. Об этом пациента должны предупредить до проведения операции. Остаточная асимметрия всегда будет, но максимально она будет заметна в первый месяц после операции.
Гиперкоррекция (чрезмерный эффект операции) встречается редко. Однозначно определить это осложнение на ранних сроках после операции затруднительно. При подозрении на него назначают самостоятельный массаж века, начиная с 4-5 дня вплоть до нескольких месяцев.
Послеоперационные кератиты у детей имеют достаточно лёгкое течение, у взрослых протекают тяжелее — требуется использование искусственной слезы и специальных гелей.
Среди поздних послеоперационных осложнений выделяют постоянный лагофтальм, кератопатию и рецидив птоза века. Пациентам, у которых признаки гипо- или гиперкоррекции сохраняются длительное время, показано повторное вмешательство на верхнем веке [1][3][8][9].
Прогноз. Профилактика
Прогноз зависит от вида птоза и метода его лечения, в большинстве случаев он благоприятный.
Залогом хорошего прогноза являются ранняя диагностика и правильно подобранная терапия. Оперативное лечение весьма успешно может скорректировать как врождённый, так и приобретённый блефароптоз. При консервативном лечении прогноз весьма неоднозначен: в случае нейрогенных птозов он может быть достаточно положительным, но для большинства видов патологий — хуже, чем при хирургическом лечении.
При лечении блефароптоза наилучшие результаты с функциональной и эстетической точки зрения достигаются благодаря командной работе оперирующего офтальмолога и пластического хирурга.
Так же не менее важна реабилитация после операции, правильный уход, перевязки, соблюдение всех данных рекомендаций и своевременная явка на контрольные осмотры.
Как таковой профилактики блефароптоза не существует. К профилактическим мероприятиям можно отнести знание симптомов и регулярные осмотры у офтальмолога. В случае развития птоза, как проявления системного заболевания, профилактика должна быть направлена на предотвращение развития основного заболевания. Некоторые виды, такие как врождённый птоз или псевдоптоз, обусловленный избытком кожи верхнего века, нельзя предотвратить профилактическими мероприятиями [1][2][7][8][9].

Эстетические особенности периорбитальной зоны зависят во многом от этнической принадлежности.
Форма глаз и век определяется строением орбиты. Ширина глазной щели у европеоидов в среднем 10–13 мм, длина – 30–33 мм, при этом наружный угол глаза располагается чуть выше внутреннего, образуя с горизонтальной линией, проходящей через середину зрачка, угол 7–10 градусов.
Клиническая картина темных кругов под глазами достаточно полиморфна и формируется под действием целого ряда эндогенных (внутренних) и экзогенных (внешних) факторов.
Эстетические проблемы, возникающие в периорбитальной области, могут быть самыми разнообразными: истончение, сухость, снижение тургора и эластичности кожи, дегидратация, атрофия подкожно-жировой клетчатки. Это и обусловливает появление множества периорбитальных морщин, темных кругов под глазами, образование грыж.
Ранее считалось, что гипертрофия мягких тканей является базовой причиной формирования характерной клинической картины усугубления борозд. Исследования выявили значительную возрастную атрофию костных структур черепа в области глазницы, что неизбежно влечет за собой изменение точек фиксации мягких тканей. Вследствие изменения расположения орбитальной связки с горизонтальной на вертикальную происходит перераспределение жировой клетчатки SOOF, что проявляется усугублением пальпебральной (подглазничной) борозды. Ослабление связок, борозд в подглазничной области способствует формированию картины усталого лица даже у молодых пациентов и усугубляет ее у возрастных пациентов.
Усталое лицо
Характерными чертами уставшего лица являются запавшие глаза, темные круги под глазами, усугубление слезной, пальпебральной и нососкуловой борозд. Чаще всего это признаки инволюционных изменений, сопровождающиеся атрофией костных структур, мягких тканей и кожи. Фрагментарная коррекция морщин результата не принесет, необходимо восстановить утраченный региональный объем.
Верхний край жирового пакета щеки отстоит от нижнего края орбиты и на уровне среднезрачковой линии прерывается. Подкожная жировая клетчатка нижнего века рыхлая и практически лишена жира. На щеках – более выраженный подкожный слой, который пронизан множественными соединительнотканными перемычками и фиксирован к коже. Столь значительный перепад по толщине подкожно-жировой клетчатки обусловливает неоднородность рельефа и способствует формированию депрессии подглазничной области.
Возрастная атрофия и инволюция тканей на морфологическом уровне приводят к существенному снижению количества и функциональной активности клеток, уменьшению синтеза компонентов внеклеточного матрикса. Наряду с этим происходит снижение числа активных сосудов, их дилатация (расширение), что приводит к замедлению кровотока. Эти изменения еще больше подчеркивают имеющийся перепад кожи на границе «веко – щека».
Просвечивающая сквозь кожу круговая мышца глаза придает области под нижним веком синеватый оттенок, который мы и называем темными кругами под глазами.
Предпосылки формирования возрастных изменений периорбитальной области
Анатомо-морфологические особенности
Кости
В связи с резорбцией костных структур мы наблюдаем впалые виски, сглаженные скулы, запавшие глазницы, глубокую носослезную и нососкуловую борозды. Возрастная гипоплазия (уменьшение размеров) верхней челюсти и скуловой кости усугубляет картину борозд подглазничной области и приводит к смещению скулового жира и щеки. Уменьшение объема костного каркаса приводит к ситуации, когда площадь покровных мягких тканей превышает опорные возможности подлежащих структур.
Кожа
Изменения происходят и на уровне кожи, которая теряет свой тургор и эластичность, истончается. Кожа провисает, усугубляются морщины и складки. У людей с конституционально тонкой кожей в периорбитальной области с годами она становится практически прозрачной. В этой зоне более малая, нежели в других зонах, толщина эпидермиса, особенно рогового слоя (9 мкм, а в других зонах лица – 15 мкм), меньшее количество рядов шиповатого слоя (2–3, на других участках кожи – 3–15). Уже в раннем возрасте могут визуализироваться сосуды, наблюдаются синие или коричневые круги под глазами. Возрастное снижение упруго-эластических свойств способствует раннему формированию морщин в зонах мимической активности. У многих пациентов можно обнаружить первые морщинки в латеральной области орбиты уже в 25 лет.
Мышцы
В период бодрствования глаза постоянно находятся в движении. Идет одновременная и комплексная работа как глазодвигательных, так и мимических мышц. Мимические мышцы активно участвуют в эмоциональной экспрессии (улыбка, удивление, гнев и т.д.). Кроме того, постоянные мигательные движения необходимы для увлажнения и очищения роговицы и конъюнктивы.
Такую мимическую нагрузку не испытывает ни одна область лица. Круговая мышца глаза является сфинктером и всё время находится в тонусе. Волокна круговой мышцы глаза тесно вплетаются в нижний слой дермы, тем самым обусловливая значительную подвижность кожи вокруг глаз, и любое повышение тонуса может проявляться в виде морщин. Со временем круговая мышца глаза частично атрофируется и растягивается.
ПЖК (подкожно-жировая клетчатка)
Периорбитальная область практически лишена подкожно-жирового слоя, однако в более глубоких слоях расположена окологлазничная жировая клетчатка, предназначенная для формирования глазного ложа. Особенности кожи и расположения ПЖК в периорбитальной зоне обусловливают появление отеков именно под глазами, хотя накапливает жидкость вся жировая ткань. Окологлазничная клетчатка расположена в костной полости глазницы и ограничивает возможности ее расширения, кроме направления кпереди, что приводит к сдавливанию венозных и лимфатических сосудов, вследствие чего отеки усугубляются. Фасция, ограничивающая выпячивание набухшей клетчатки кпереди, ослабевает, что в итоге приводит к формированию картины жировой грыжи. Кожа над грыжей еще больше растягивается и теряет тонус. ПЖК с возрастом атрофируется, способствуя формированию западений в зоне носослезной борозды и придает лицу изможденный вид.
Коррекция слезной и пальпебральной борозд
Эстетическая коррекция темных кругов проводится с помощью широкого арсенала методов терапии и зачастую требует комплексного подхода.
Выбор метода коррекции зависит от этиологии и патогенеза проблемы. Выявление причинно-следственных отношений имеет важное значение в коррекции периорбитальной области.
Определение «молодой взгляд» включает ряд критериев: однородный цвет и рельеф кожи вокруг глаз, отсутствие борозд (слезной, пальпебральной, щечно-скуловой) и жировых грыж нижних и верхних век.
Филлеры на основе гиалуроновой кислоты доказали свою безопасность и эффективность. Редкие нежелательные явления связаны исключительно с техническими нюансами проведения процедуры.
Процедура коррекции носослезной борозды проводится биодеградируемыми филлерами на основе гиалуроновой кислоты, препарат для коррекции столь деликатной зоны должен быть достаточно мягким и пластичным.
Задача – в устранении дефицита объема в периорбитальной области. Выбор препарата зависит от толщины кожи и мягких тканей. Препарат вводится малыми порциями – по 0,05 накостно по передней (лицевой) поверхности скулового отростка верхнечелюстной кости и нижнеглазничному краю скуловой кости.
При введении филлера происходит выравнивание рельефа в подглазничной области, глаза не выглядят запавшими, улучшается светоотражение и исчезают темные круги под глазами.
Коррекция этой области требует от врача понимания механизмов формирования тех или иных косметических дефектов, хорошего знания анатомии, умения оценить индивидуальные и этнические особенности пациента.
Процедура может выполняться как иглой, так и канюлей. Точка для введения канюли – на 1,5 см ниже височного края орбиты. Глубина введения препарата – строго под мышцу. При внутридермальном введении возрастает риск контурирования. Филлер вводится медленно и равномерно в проекции пальпебромалярной борозды. Поднадкостничное введение гарантирует естественный результат, отсутствие эффекта Тиндаля (изменение цвета кожи). Элевационный тест позволяет определить уровень расположения канюли.
Повысить эффективность контурной пластики периорбитальной области и пролонгировать эффект можно путем сочетания контурной пластики с процедурами, направленными на уплотнение и тонизацию кожи:
- фракционная лазерная шлифовка;
- игольчатый RF-лифтинг;
- фототерапия;
- биоревитализация;
- плазмолифтинг;
- мезотерапия.
Периорбитальная гиперпигментация
Формирование гиперпигментации может быть обусловлено различными причинами:
- патология эндокринной системы (гиперфункция щитовидной железы, болезнь Аддисона, патология функции яичников);
- хронические синуситы, заболевания органов ЖКТ и печени (гепатит, цирроз, желчнокаменная болезнь, хронические колиты);
- прием препаратов, стимулирующих синтез меланина (антибиотики тетрациклинового ряда, антидепрессанты, гормональные противозачаточные препараты и др.);
- хронические дерматозы (аллергический риноконъюнктивит, атопический дерматит, экзема).
Интенсивность окрашивания пигментных пятен определяется количеством меланина, а цвет – глубиной депонирования. Оттенки коричневого цвета свидетельствуют о поверхностном эпидермальном накоплении пигмента, а вот оттенки черного, голубого и серого – о глубоком внутридермальном расположении пигмента.
В качестве терапии применяются средства, блокирующие меланогенез. Наружно используются: арбутин, экстракт шелковицы, койевая и азелаиновая кислоты, гидрохинон.
Хорошо зарекомендовали себя инъекционные мезотерапевтические препараты, регулирующие меланогенез: витамин С, таурин, глутатион, пируват натрия.
Большую популярность приобрели аппаратные методы коррекции гиперпигментации: фототерапия BBL и IPL, лазерные системы деструкции меланина.
Круги под глазами сосудистого генеза и отек
Обильная, поверхностно расположенная сосудистая сеть в области век способствует образованию синюшных кругов под глазами. Поскольку кожа здесь очень тонкая, то даже незначительные нарушения гемодинамики сразу же отражаются на внешнем виде.
Простейшая проба помогает определить наличие сосудистого компонента в формировании темных кругов. Прижатие пальцами мягких тканей к костному краю орбиты вызывает побледнение, что наводит на мысль о преобладании сосудистого компонента в формировании темных кругов.
Отеки области век связаны с патологическим увеличением количества интерстициальной (межклеточной) жидкости в результате транссудации (выхода) жидкой части из сосудистого русла. Большое количество сосудистых анастомозов способствует задержке жидкости в тканях. Жировая клетчатка рыхлая и обладает высокой гидрофильностью по сравнению с другими зонами. Также усилению отеков способствует возрастное снижение тонуса круговой мышцы глаза. Внутритканевое давление снижается, и нарушается лимфоотток.
Эндогенные (внутренние) причины формирования отеков:
- заболевания выделительной системы;
- сердечно-сосудистая патология;
- венозная и лимфатическая недостаточность;
- гормональные нарушения (щитовидная железа, надпочечники).
- Экзогенные (внешние) причины:
- нарушение питьевого режима (много жидкости на ночь);
- алкоголь;
- соленая пища;
- прием гормональных препаратов.
Методы терапии отечности (необходимо усилить дренажную активность лимфатической и сосудистой сети):
- микротоковая терапия;
- мануальный лимфодренажный массаж;
- фонофорез;
- мезотерапия препаратами, обладающими дренажным действием (кофеин, L-карнитин, экстракты артишока, гинкго билоба, центеллы азиатской и зеленого чая, рутин).
Также хороший эффект дают процедуры, уплотняющие кожу: фракционный фототермолиз, игольчатый RF-лифтинг, фотоомоложение и т.д.
Анализ и статистика
-
Мной было проанализировано 137 процедур коррекции носослезной борозды филлерами на основе гиалуроновой кислоты. В первые 10 дней после процедуры наблюдались:
- отечность – 16%;
- кровоизлияния (синяки) – 6%;
- неравномерность контура – 5%.
По прошествии 14 дней после процедуры 93 процентов пациентов были полностью удовлетворены результатом.
Эффект сохранялся от 6 до 11 месяцев.
Идеальный пациент
Тщательный отбор пациентов позволяет прогнозировать успешность процедуры коррекции носослезной борозды. Периорбитальная зона лица одна из наиболее динамичных, так как активно участвует в мимической экспрессии и, помимо того, постоянно осуществляются бессознательные движения глазного яблока. Под нижними порциями круговой мышцы глаза начинается мышца, поднимающая верхнюю губу (m. levator labii superior), и мышца, поднимающая верхнюю губу и крыло носа (m. levator labii superior alaequae nasi). Мышечный симпласт в состоянии гиперактивности может обусловливать смещение филлера и его последующую визуализацию.
В группу риска входят пациенты с чрезмерно тонкой кожей вокруг глаз и значительными различиями в состоянии кожи нижнего века и щеки. В такой ситуации предпочтительно предварительно провести процедуры, направленные на уплотнение кожи нижнего века: плазмолифтинг, мезотерапию, биоревитализацию, фракционную лазерную шлифовку, игольчатый RF-лифтинг и т.д.
Сложность представляет проведение процедуры пациентам с особенностями строения костных структур в виде выступающего нижнего края глазницы, и результат коррекции здесь не всегда может быть удовлетворительным.
Определенные риски представляют пациенты с грыжами нижнего века и склонностью к появлению отеков, хотя при правильном проведении процедуры и введении небольшого количества препарата результаты процедуры хорошие.
Идеальный пациент для процедуры – человек среднего или молодого возраста с сохраненным мышечным тонусом и хорошей эластичностью кожи нижнего века.
Необходимо помнить об анатомо-морфологических особенностях периорбитальной области, риске осложнений и возможных технических трудностях.
Поскольку методы КИП получают всё большую распространенность, разрабатываются новые техники как супрапериостального, интрадермального, так и подкожного введения филлера как иглой, так и канюлей. Рынок препаратов растет и всё более пополняется препаратами, направленными на коррекцию изъянов периорбитальной области.



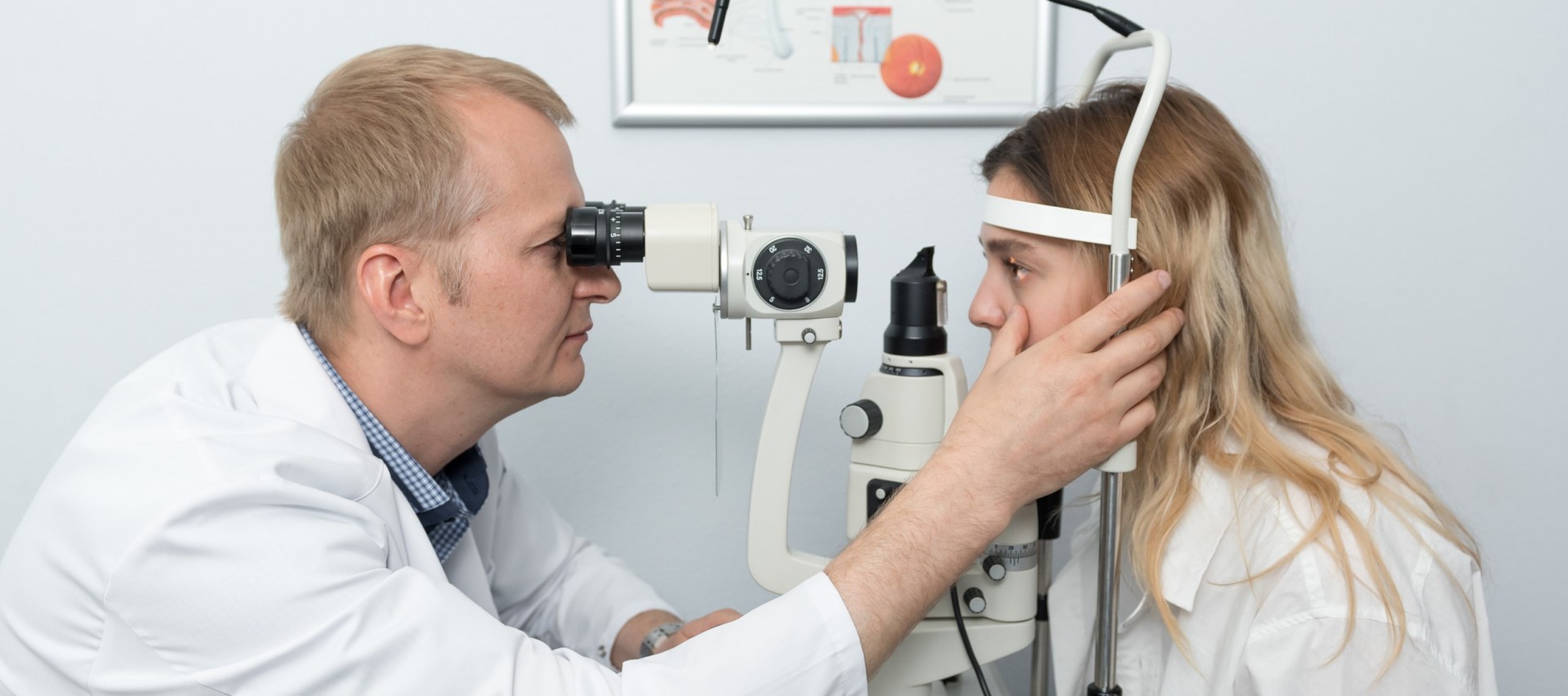
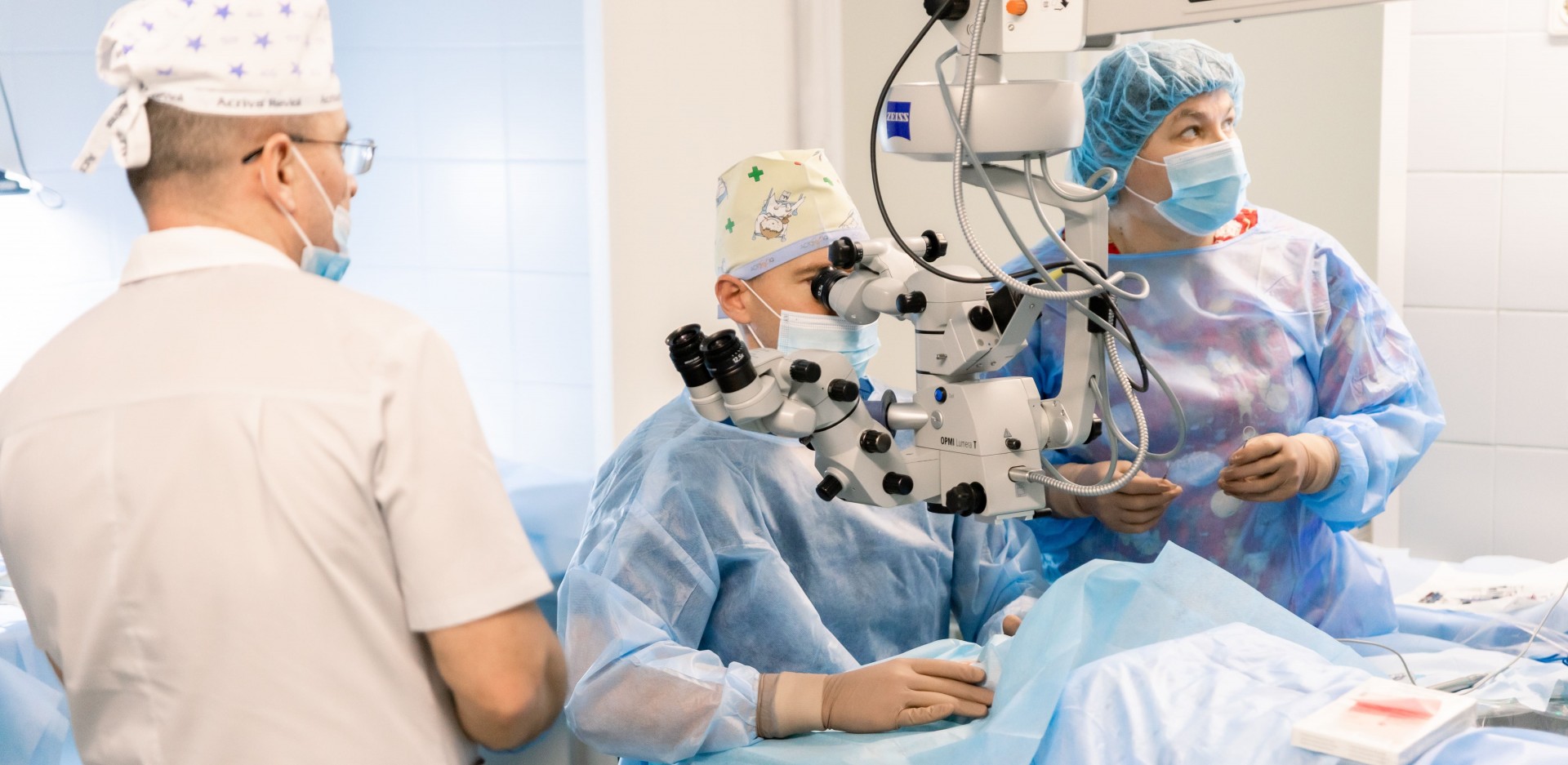


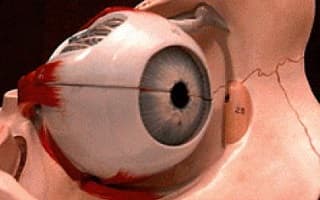



















 Крайне важна линия бровей: чем ниже те, тем лучше видны недостатки.
Крайне важна линия бровей: чем ниже те, тем лучше видны недостатки.