Срыв поясничного отдела спины. Симптомы и лечение
«Сорвать спину» – довольно часто встречаемое в разговорной речи выражение, хотя и не совсем правильное с точки зрения медицины. Под этой фразой понимается, что человек испытывает боль после определенных физических нагрузок и теперь ему необходимо лечение

Причины срыва поясничного отдела
Считается, что подорвать поясницу можно при чрезмерных физических нагрузках: поднятие тяжестей и их переноска, тяжелый труд, силовые виды спорта, непривычная физическая нагрузка и пр. В тоже время большую роль играет общее состояние организма, угол разгибания и ротация позвоночника, резкость движений, «разогрев» мышечных тканей (в холодную погоду вероятность срыва намного выше), стрессовое состояние, неврологические нарушения, сопутствующие заболевания (ОРВ, грипп, др.).
«Сорванная спина» — обобщенное определение целого ряда возможных травматических повреждений и патологических состояний позвоночника, мышечного корсета, нервных окончаний, связок. Наиболее распространенные:
- Самый безобидный и легко устранимый – растяжение мышц спины, лечение которого подразумевает втирание в поясницу согревающих и обезболивающих кремов или гелей, ограничение физических нагрузок, сухое теплое воздействие на болевой участок. Ощущения при растяжении тянущие, ноющие, но вполне терпимые.
- Наличие резких болевых ощущений с отечностью и усиление симптомов даже при легком нажатии на патологическую область говорит о возможном подвывихе, разрыве или надрыве связок поясницы.
- В результате дегенеративно-дистрофических процессов (остеохондроз), проходящих в организме, межпозвоночные диски со временем истончаются, теряют свою эластичность и становятся неспособными выдерживать прежние физические воздействия. Довольно часто подрывом поясницы характеризуют симптомы остеохондроза (хроническую тупую боль, усиливающуюся при резких движениях, поворотах и сгибах туловища, физических упражнениях).
- Более серьезными последствиями остеохондроза, сопровождающимися резкими болями в спине, отеком, нарушением двигательных функций, онемением конечностей, парезом считаются протрузии (смещение межпозвоночного диска) и грыжи (разрыв твердой оболочки диска с последующим выплескиванием наружу студенистого вещества, заполняющего его). Еще одним неприятным моментом данной патологии является сдавливание образовавшимися грыжами мягких структур тканей (отек), нервных окончаний (воспаление, иннервация) и кровеносных сосудов (компрессия и гипоксия). лечение грыжи поясничного отдела позвоночника требует уже более длительного и основательного подхода (сочетания медикаментозных препаратов с физиопроцедурами, ЛФК, массажами, плаванием, сеансами мануальной терапии).
- У пожилых людей в процессе постепенного изнашивания организма, старения анатомических структур, ослабления связочного и хрящевого аппарата, а также причиной срыва спины может стать такое заболевание как поясничный спондилез. Лечение его часто игнорируется, списывая болевые ощущения на возраст, и обратиться в центр лечения спины пациентов заставляет только экстренный случай.
- Еще одним провокатором болевых ощущений в пояснице может быть нестабильность позвонков. Смещение их под воздействием нагрузки нередкий случай (ретролистез), а лечение достаточно длительное, а в некоторых случаях требует хирургического вмешательства.
Признаки подрыва спины и возможные сопутствующие симптомы
Признаки повреждения анатомических структур поясницы в различных случаях будут разными, но болевые ощущения возникают однозначно. Для лечащего врача важно определить интенсивность и характер боли, место дислокации, сопутствующие симптомы, чтобы точно поставить диагноз и назначить соответствующее лечение.
Основные симптомы срыва спины:
- Резкая сильная боль после непривычных физических действий, отдающая в ягодицы и нижние конечности, немного успокаивающаяся в состоянии покоя и затихающая со временем. Или наоборот – постепенно нарастающая ноющая тупая боль, усиливающаяся после нагрузок.
- При распрямлении спины неприятные тянущие ощущения будут распространяться по всему мышечному корсету, поддерживающему позвоночник, а в некоторых случаях полностью выпрямиться не получится.
- Ограниченность движений, напряженность, спазмы и «забитость» мышц, которая хорошо прощупывается и мешает нормальной жизнедеятельности.
- При смещении тел позвонков или грыже межпозвоночных дисков изменения в структурах будут визуализироваться и пальпироваться, хотя неспециалисту прощупывать патологический участок не рекомендуется, чтобы не причинить пострадавшему еще большей боли и не ухудшить его состояние.
- Чувство онемения, тяжести, покалывания в самом патологическом участке или распространение неприятных симптомов на нижние конечности (отечность, слабость, ощущение холода или покалывания в пальцах ног, временный парез (обездвиживание) и пр.).
- Сильное повреждение позвоночника или защемление нервных корешков может отразиться на работе внутренних органов малого таза (нарушения мочеиспускания, дефекации, потенции).
Оказание первой помощи при срыве спины
Для оказания первой доврачебной помощи пострадавшему и уменьшения болевого синдрома рекомендуется:
- При неожиданных резких приступах боли необходимо уложить пострадавшего на ровную жесткую поверхность и по возможности максимально ограничить подвижность всего тела.
- Поясничный отдел позвоночника — достаточно подвижная часть спины, поддерживающая все тело и испытывающая сильную нагрузку. При постепенно нарастающих болевых ощущениях пациента укладывают на ровной плоскости, ограничивая движения. Для разгрузки позвоночника под поясницу можно подложить небольшой валик, имитирующий анатомический изгиб, но если пострадавшему от этого не легче – валик убирают.
- При сильных неослабевающих болях пациенту можно дать таблетку или сделать инъекцию обезболивающего, но это может исказить клиническую картину, поэтому желательно дождаться визита врача.
- За изменением состояния пострадавшего необходимо постоянно наблюдать, отмечая добавляющиеся симптомы. При резком ухудшении следует немедленно вызывать реанимационную машину.
- До прихода врача запрещается прощупывать, массировать, смазывать обезболивающими или согревающими мазями патологическую область, чтобы не навредить пациенту.
Лечение и профилактика
Лечением заболеваний спины занимается врач вертебролог, в особо острых ситуациях необходима консультация травматолога, хирурга, невролога, ортопеда. Для полной диагностики состояния пациента назначаются клинические и аппаратные исследования (рентгенография, КТ или МРТ исследование, УЗИ, общий анализ крови и мочи). При необходимости лечащий врач может назначить дополнительные обследования.
После установления окончательного диагноза больному назначается соответствующее лечение, которое может состоять из:
- Анальгетических препаратов для снятия болевого синдрома в таблеточном или инъекционном виде. Для местного обезболивания и снятия воспаления используют новокаиновые или лидокаиновые блокады, гели и мази (Диклофенак, Вольтарен, Фастум гель, пр.). В некоторых случаях доктор может порекомендовать согревающие кремы и растворы: Финалгон, Меновазин, Апизартрон.
- Нестероидных противовоспалительных препаратов для уменьшения отека и воспаления в таблеточном виде (Ибупрофен, Диклофенак, Кетопрофен и др.).
- Миорелаксантов – веществ, которые расслабляют мышечные спазмы.
- Физиотерапия — массаж, плавание, лечебная физкультура, прогревания, электрофорез, ударно-волновая или лазерная терапия и пр.
- Методов лечения мануальной терапией — иглоукалывание, акупунктура, рефлексотерапия и пр.
Все вышеперечисленные процедуры и препараты назначаются только лечащим врачом. Самолечение может привести к еще большему обострению состояния и необратимым процессам в организме, которые необходимо будет решать хирургическим путем.
Профилактика срыва спины:
- При поднятии тяжести делайте это правильно – сгибайте колени, а не берите всю нагрузку на мышцы спины. Поднимайте тяжести плавно без резких движений и скручивания позвоночника.
- Перед планируемыми физическими нагрузками делайте небольшую разминку для разогрева мышц спины.
- Надевайте поддерживающий пояс перед поднятием тяжестей и шерстяной согревающий корсет при работе в холодное время.
- Не стоит переоценивать свои силы и хвататься за тяжести в одиночку, лучше распределить нагрузку на двух-трех человек.
- Следите за состоянием своего здоровья и мышечной массой, ведите активный образ жизни. Тренированное тело труднее повредить.
Читайте так же
-
Александр
2019-12-16 11:39:45Бабий Александр Сергеевич — прекрасный врач. Помог выздороветь и дал полные рекомендации для профилактики. Горячо рекомендую! Большое спасибо! Читать дальше
-
Семья Кондрашевых
2014-09-19 13:28:12Михаил Анатольевич буквально «спас» мою маму! За что ему сердечнейшее спасибо и низкий поклон! Ее мучили сильнейшие боли! Доктор чуткий и порядочный человек! Читать дальше
-
Нонна
2013-12-30 05:48:08Садила огород на даче и сильно заболела спина. Пошла на прием к неврологу по месту жительства. Врач сказал сдать анализы и пройти МРТ. Заплатила я довольно много за все. А ведь еще даже диагноз никакой не поставили. Тогда решила подыскать какое-нибудь другое медицинское учреждение. Нашла в… Читать дальше
-
константин
2015-06-20 13:02:24Огромная благодарность коллективу клиники. В частности Торопцеву Дмитрию Анатольевичу за то что поставил на ноги и вернул к полноценной жизни! Мне 30 лет . Грыжа 1.5см L5-S1 с почти полным защемлением правого седалищьного нерва и как следствие потеря чувствительности правой ноги(( ужасные не… Читать дальше
2740 просмотров
2 января 2022
здравствуйте, прострел в спине перекосило позвоночник лежу вторую неделю больно ходить в первый день прострела не мог дойти до туалета, делал мрт , есть протрузии, делал комполипен уколы, мази назйз, фастум гель, меновазин
На сервисе СпросиВрача доступна консультация невролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Невролог
Здравствуйте.
Мазей и витаминов группы В недостаточно.
Нужен курс противовоспалительной терапии:
— НПВС, например мелоксикам 15 мг 1 раз в день 1 неделю
— для снятия мышечного спазма миорелаксанты — мидокалм 1 таб 150 мг 2 раза в день 2 недели
Местно можно использовать пластырь Версатис 7 дней, если нет аллергии на лидокаин.
Ложитесь на иппликатор Кузнецова 3 раза в день по 10 мин.
Избегайте длительных вынужденных положений тела, поднятия тяжестей, резких наклонов и поворотов.
Когда боль уменьшится, начинайте регулярно делать гимнастику для укрепления мышц спины.
Вадим, 2 января 2022
Клиент
Невролог
Вадим, 2 января 2022
Клиент
Алина, меня месяц назад так же прихватывало лечился 5уколов комполипен и 2укола артрозан, мазь найз, и вот спустя две недели опять так же прихватило только ещё сильнее наверное не долечился курс не прошёл
Невролог
Возможно, не долечили или что-то спровоцировало — подъём тяжести, длительные вынужденные положения.
Вадим, 2 января 2022
Клиент
Алина, скорей всего думаю переохлаждение и сквозьняки
Невролог
Да, переохлаждение также может провоцировать обострение
Невролог
Здравствуйте. Я так полагаю у Вас значительно спазмировало мышцы спины. Неврологу очно покажитесь.
А по лечению:
Тексаред 20 мг 1 таблетка в день — 7 дней (НПВС для снятия боли и воспаления)
Толперизон 150 мг по пол таблетке 3 раза в день после еды — 2 дня, затем по 1 таб 2 раза в день — 12 дней ( миорелаксант для снятия мышечного спазма).
Нейромультивит по 1 таб 2 раза в день во время еды — 3 недели ( витаминный комплекс группы В)
Ложиться на аппликатор Кузнецова поясничным отделом и ягодицами на 20 минут -2- 3 раза в день – 15 дней.
Спать на полужестком ортопедическом матраце.
Как боли у Вас уменьшатся начинайте регулярно выполнять гимнастику на поясницу. Заниматься плаванием.
В наклонную не работать, тяжести не поднимать, долго в вынужденной позе на находиться, чаще делать разминки вставать.
Вадим, 2 января 2022
Клиент
Невролог
Пожалуйста. Здоровья Вам.
Невролог, Терапевт
Здравствуйте!
Для того, чтобы снять болевой синдром нужны противовоспалительные препараты например ксефокам 8 мг 2 раза в день в сочетании с витаминами группы В например нейробион 1 таб 3 раза в день и миорелаксантами мидокалм 1 таб 2 раза в день.
Хорошо сочетать медикаментозную терапию с физиотерапией, например амплипульс на поясничный отдел.
Для профилактики необходимо регулярно делать зарядку для позвоночника. Хорошо помогает йога и плавание. Избегать длительных вынужденных поз и подъёма тяжести.
Вадим, 2 января 2022
Клиент
Оцените, насколько были полезны ответы врачей
Проголосовало 5 человек,
средняя оценка 4.2
Чем лечить
24 декабря 2022
Ирина, Калуга
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Искривление позвоночника
Искривление позвоночника – это нарушение правильной конфигурации позвоночного столба. Может быть врожденным или приобретенным, прямым или боковым. Проявляется наличием видимой деформации, выраженной сутулостью, в тяжелых случаях выявляется горб. Диагноз устанавливается на основании результатов осмотра и данных рентгенографии, при необходимости назначаются дополнительные исследования (МРТ, КТ и другие). Лечение включает в себя ЛФК, массаж, физиотерапию и ношение корсетов. При наличии показаний проводятся операции.
Общие сведения
Искривление позвоночника – широко распространенная патология, возникающая преимущественно в детском и юношеском возрасте. При нерезко выраженных нарушениях трудоспособность сохраняется, значительное искривление позвоночника становится причиной инвалидности и оказывает негативное влияние на работу внутренних органов. Лечением данного патологического состояния занимаются ортопеды-травматологи и врачи-вертебрологи.
Искривление позвоночника
Причины
Врожденное искривление позвоночника возникает вследствие аномалий развития позвоночника, чаще всего – клиновидных или добавочных позвонков, врожденной кривошеи. Около 80% сколиотических искривлений формируются по неизвестной причине. Остальные случаи сколиоза развиваются вследствие:
- обменных нарушений: рахита;
- инфекционных заболеваний: полиомиелита, туберкулеза, клещевого энцефалита, плеврита;
- неврологических патологий: ДЦП, спастического паралича, сирингомиелии;
- травм и болезней опорно-двигательного аппарата: приобретенной или врожденной разницы в длине ног более 2-4 см, ампутаций конечностей, синдрома гипермобильности суставов, болезни Шейермана-Мау, неправильной осанки;
- опухолей.
По происхождению различают множество видов кифоза, в том числе:
- генотипический – передающийся по наследству;
- мобильный – формирующийся из-за слабости мышц спины;
- старческий – обусловленный дегенеративно-дистрофическими изменениями позвоночника;
- тотальный – при болезни Бехтерева;
- компрессионный – возникающий вследствие компрессионных переломов позвонков;
- прочие – рахитический, туберкулезный, паралитический и при болезни Шейермана-Мау.
Шейный лордоз обычно развивается после переломов позвонков. С учетом причины развития выделяют первичный и вторичный патологические поясничные лордозы.
- Первичный возникает вследствие патологического процесса в позвоночнике: при опухолях, пороках развития, спондилолистезах, торсионном спазме и контрактурах подвздошно-поясничной мышцы.
- Вторичный (компенсаторный) формируется при патологии нижних конечностей: врожденном вывихе бедра, анкилозе тазобедренного сустава, контрактурах нижней конечности, спастических параличах. Самый распространенный – лордоз вследствие дисплазии тазобедренного сустава или врожденного вывиха бедра.
Патогенез
Перегрузка отдельных структур позвоночника из-за изменения формы или разрушения позвонков, дегенерации соединительной ткани или ослабления мышечного корсета приводит к снижению амортизационной способности дисков. В результате возникает излишняя нагрузка на суставы позвоночника, развиваются артрозы, появляется нестабильность, формируются подвывихи фасеточных суставов. Наблюдаются нарушения кровоснабжения, повышается тонус мышц, отмечается скованность движений, развивается венозный застой.
Все перечисленное усиливает дегенеративно-дистрофические процессы в опорных структурах позвоночного столба. Вначале пораженный отдел устанавливается в порочном положении в результате органических изменений или тяги мышц. Затем развивается фиброз, на фоне которого это положение становится фиксированным. Компенсаторно искривляются другие отделы позвоночника. Различные звенья патологического процесса усугубляют друг друга, возникает порочный круг.
Рентгенография грудного отдела позвоночника. Левосторонний сколиоз 2-й ст. с углом дуги около 15,8 градусов (по Коббу), с центром на Th9.
Классификация
Выделяют искривление позвоночного столба кпереди (лордоз), кзади (кифоз) и боковое искривление (сколиоз). В норме боковые деформации отсутствуют, физиологический грудной кифоз составляет не более 15°, физиологический поясничный лордоз – 150-160°. Если перечисленные показатели выходят за пределы указанных значений, говорят о патологическом искривлении позвоночника, которое разделяется по степени тяжести:
- При сколиозе: первая степень — 1-10°, вторая – 11-25°, третья – 26-50°, четвертая – более 50°.
- При кифозе: первая степень – 31-40°, вторая – 41-50°, третья – 51-70°, четвертая – более 71°.
- При лордозе: менее 145° – гиперлордоз, более 170° – гиполордоз.
Возможна также комбинированная патология – кифосколиоз. Искривление любого типа с неустановленной этиологией называют идиопатическим. По локализации кифоз обычно бывает грудным, лордоз – поясничным, реже шейным, еще реже грудным, сколиоз:
- торакальным (верхнегрудным и грудным) – патологический изгиб в грудном отделе;
- тораколюмбальным – один патологический изгиб в области грудопоясничного перехода;
- люмбальным – искривление в поясничном отделе;
- комбинированным – двойной S-образный изгиб на уровне грудного и поясничного отделов.
Патологический кифоз и лордоз могут быть врожденными или приобретенными. С учетом времени манифестации выделяют следующие варианты сколиоза:
- инфантильный – возникает на 1-2 году жизни;
- ювенильный – развивается в возрасте 4-6 лет;
- подростковый – возникает в возрасте 10-14 лет.
В зависимости от формы искривления позвоночника различают С-образные сколиозы (одна дуга искривления), S-образные (две дуги), Z-образные (три дуги).
Симптомы искривления позвоночника
Сколиоз
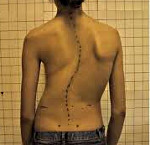
Как правило, заболевание возникает в детстве и особенно активно прогрессирует в периоды быстрого роста. На начальных стадиях протекает бессимптомно, обнаруживается по одному или нескольким характерным внешним признакам: лопатки располагаются несимметрично, одно плечо и один сосок находятся выше другого, пупок локализуется не по срединной линии, при наклоне вперед видно отклонение позвоночного столба в сторону. В последующем появляется болевой синдром, искривление усугубляется, формируется деформация грудной клетки.
Патологический кифоз
Патологический кифоз проявляется в виде сутулости, круглой спины, в тяжелых случаях – горба. Из-за чрезмерного искривления позвоночника грудная клетка сужается, диафрагма опускается книзу, верхняя часть туловища наклоняется вперед, плечи опускаются. Продолжительное существование кифоза может становиться причиной разрушения межпозвоночных дисков, клиновидной деформации позвонков, нарушения функции мышц спины и брюшного пресса.
Патологический лордоз
Как и другие виды искривлений, данная деформация влияет на положение туловища и внутренних органов. Отмечается уплощение грудной клетки и выпячивание живота. Голова и плечи выдвинуты кпереди. Из-за перераспределения нагрузки при патологическом лордозе позвоночник, мышцы и связки спины испытывают повышенную нагрузку, что проявляется болями, повышенной утомляемостью и нарушением подвижности.
Осложнения
При искривлении позвоночника в грудном отделе могут отмечаться частые респираторные заболевания, одышка и быстрая утомляемость, обусловленные вторичной деформацией грудной клетки, нарушениями функций сердца и легких. В тяжелых случаях формируется кифосколиотическое сердце, развивается дыхательная и сердечная недостаточность.
Кроме того, при выраженном искривлении позвоночника возможно образование межпозвонковых грыж, нестабильность межпозвонковых дисков, деформирующий артроз суставов позвоночника, воспаление подвздошно-поясничной мышцы, нарушения работы желудочно-кишечного тракта, почек. Тяжелые деформации негативно влияют на внешний вид пациентов, что сказывается на их психологическом состоянии. Нарушается трудоспособность, возможна инвалидизация.
Диагностика
Диагноз устанавливается взрослым или детским ортопедом либо вертебрологом. Выраженные деформации видны при любом положении тела, незначительное искривление позвоночного столба выявляется при наклоне пациента вперед. Врач оценивает симметричность самого позвоночника и других структур (бедер, лопаток и ребер), проводит специальные измерения. Для уточнения характера и выраженности деформации применяют визуализационные процедуры:
- Рентгенография позвоночника. Является золотым стандартом первичной диагностики, проводится как в стандартных, так и в специальных укладках. Снимки анализируются по соответствующей методике, при этом учитывается не только угол бокового искривления, но и степень торсии (поворота) и ротации (скручивания) позвонков.
- Другие методы. В периоды активного роста, когда возможно быстрое прогрессирование сколиоза, выполняются снимки с низким облучением, применяются нелучевые методики: исследование ультразвуковым или контактным сенсором, светооптическое измерение и сколиометрия по Буннелю. Такой подход позволяет снизить общую дозу облучения.
Значительное искривление вызывает вторичные деформации грудной клетки, приводит к уменьшению объема брюшной полости, нарушению расположения и ухудшению функции внутренних органов, поэтому пациенты с выраженным искривлением позвоночника регулярно проходят необходимые обследования, консультации пульмонолога, гастроэнтеролога и кардиолога. Всем больным назначают спирометрию. По показаниям проводят ЭКГ, МРТ позвоночника и другие исследования.
МРТ грудного отдела позвоночника. Выраженная дугообразная сколиотическая деформация грудного отдела позвоночника вправо.
Лечение искривлений позвоночника
Лечение сколиоза
Лечение боковых искривлений позвоночника может быть консервативным и оперативным. Программы консервативной терапии включают в себя специально разработанные комплексы ЛФК, дыхательную гимнастику (по Шрот или аналогичные программы), корсеты, реклинаторы, физиотерапевтические процедуры и массаж.
- Лечебная гимнастика. При угле деформации до 15 градусов назначается специализированная гимнастика. Упражнения подбираются индивидуально, в начальном периоде их следует выполнять под контролем инструктора, чтобы освоить правильную технику. Цель гимнастики – укрепление мышц спины, создание хорошего мышечного корсета.
- Ношение корсета. При угле искривления позвоночника 15-25 градусов занятия ЛФК дополняются ношением корсетов. При угле до 20 градусов корсет следует использовать в ночное время, более 20 градусов – большую часть дня и ночи (не менее 16 часов в сутки). Применяются корригирующие корсеты Милуоки, Шено и их аналоги. Срок ношения составляет от 6 месяцев и более. По мере роста ребенка и уменьшения деформации корсеты заменяют. Корригирующие устройства позволяют устранить не только боковое и переднезаднее искривление, но и ротацию позвоночника.
- Массаж. Лечебный массаж при сколиозе способствует укреплению мышц спины, нормализации лимфо- и кровообращения. Курс лечения, состоящий из 15-20 сеансов, проводят 2-3 раза в год.
- Физиотерапия. Пациентам назначают водолечение, теплолечение (парафин, озокерит) и электростимуляцию.
Показания к операции при сколиозе определяются индивидуально и зависят от возраста больного, вида и локализации искривления и некоторых других факторов. Общепринятыми критериями необходимости хирургического лечения являются искривление 45-70 градусов при измерении по Коббу в сочетании с неэффективностью консервативного лечения, упорный болевой синдром, неуклонное прогрессирование сколиоза, нарушение функции легких и сердца. Применяются операции по Чаклину, Цильке, Дюбуссе, Харрингтону и другие.
Суть всех хирургических методик заключается выводе и удержании позвоночника в правильном положении при помощи металлических конструкций. При этом фиксируемый отдел позвоночника теряет подвижность. Хирургические вмешательства выполняются из переднего или заднего доступа. Для фиксации позвоночника используют металлические стержни, которые крепятся к позвонкам винтами или крючками. В последующем наступает сращение фиксированных позвонков в единый блок.
Лечение кифоза
Лечебная тактика зависит от причины искривления позвоночника, степени кифоза, возраста пациента, его состояния, других факторов. При 1-2 степени кифоза составляется программа комплексной консервативной терапии, включающая в себя ЛФК, массаж, дыхательную гимнастику, физиолечение, грязелечение и рефлексотерапию.
При 3-4 степени, нарушении функции внутренних органов, выраженном болевом синдроме, быстром прогрессировании искривления позвоночника, значительном косметическом дефекте и наличии выраженных неврологических нарушений проводятся хирургические операции. Лечение заключается в коррекции изгиба с использованием специальных металлоконструкций, фиксируемых на позвонки крючками или винтами. Иногда для достижения желаемого эффекта приходится осуществлять несколько операций.
Лечение лордоза
Тактика лечения зависит от причины и степени искривления позвоночника, возраста пациента, состояния его здоровья и других факторов. По возможности проводятся лечебные мероприятия, направленные на устранение причины деформации. Назначается комплекс ЛФК, массаж, тепло- и водолечение. Некоторым больным рекомендуют ношение бандажа.
Прогноз
Прогноз определяется давностью существования и тяжестью деформации, наличием и выраженностью осложнений, возможностью устранения провоцирующих факторов. У детей в легких случаях при своевременном адекватном консервативном лечении отмечается устранение деформации или достижение состояния компенсации. Тяжелые случаи искривления позвоночника у детей и взрослых требуют оперативного лечения, могут стать причиной выхода на инвалидность.
Профилактика
Необходимо своевременно устранять факторы риска, при наличии предрасполагающих факторов проводить регулярные обследования для раннего выявления патологии. Существенную роль играют массовые осмотры учащихся. При подтвержденном искривлении позвоночника необходимо выполнять рекомендации врача относительно режима физической активности, использования корсетов и реклинаторов.
|
Литература 1. Травматология и ортопедия/ Шапошников Ю.Г.- 1997 2. Травматология и ортопедия/ под ред. Корнилова Н.В. — 2011 3. Справочник по травматологии и ортопедии/ под ред. Коржа А.А., Межениной Е.П. — 1980 4. Искривление позвоночника. Сколиоз у детей и взрослых/ Амосов В.Н. — 2010 |
Код МКБ-10 M41 M40 |
Искривление позвоночника — лечение в Москве
Нарушение подвижности поясницы
ричины, способы диагностики и лечения
Нарушение подвижности поясницы — это патологическое состояние, которое характеризуется повреждением статики поясничного отдела, ограничением двигательной функции, болезненными ощущениями в спине, искривлением осанки. Симптом — один из признаков скрытых заболеваний, которые развиваются в организме и угрожают здоровью опорно-двигательного аппарата. Нестабильности позвонков поясничного отдела чаще подвержены спортсмены, работники вредного производства, люди со слабым костно-мышечным каркасом. Для лечения недуга необходимо обращаться к мануальному терапевту, врачу-ортопеду, травматологу, ревматологу, неврологу.
Причины нарушения подвижности поясницы
Нестабильность нижней части спины — основной признак поясничного остеохондроза, болезни, которую провоцируют многие факторы, в том числе неврологические и кардиологические расстройства, что выражается в дегенерации и дистрофии элементов пояснично-крестцового отдела позвоночника.
Симптомы нарушения подвижности поясницы:
- боль в пояснице;
- ощущение тяжести и скованности;
- онемение спины;
- слабость мышечных тканей;
- снижение чувствительности и терморегуляции ног;
- сколиоз, лордоз;
- быстрая утомляемость;
- раздражение;
- усталость.
Боль может быть периодической, например, во время кашля, или постоянной, что негативно воздействует на сердце, дыхание, психоэмоциональное состояние.
Причины нарушений:
- тяжёлые травмы и повреждения позвоночника;
- наследственная предрасположенность;
- частое пребывание в одном положении;
- постоянное нахождение в положении стоя;
- регулярные интенсивные физические нагрузки;
- заболевания опорно-двигательного аппарата;
- врождённые или приобретённые дефекты осанки;
- остеохондроз шейного отдела позвоночника;
- защемление артерий, нервных волокон;
- закупоривание кровеносных сосудов холестериновыми бляшками;
- разрушение хрящевой ткани позвоночного столба;
- смещение позвонков в сторону;
- межпозвоночные грыжи;
- ослабление тонуса мышц;
- инфекции костных тканей;
- повышенное артериальное давление;
- хронические расстройства психики;
- сбои работы обмена веществ;
- отсутствие физической выносливости;
- избыточный вес;
- поднятие тяжестей;
- плоскостопие, косолапость;
- ушибы копчика и бедра;
- неправильное питание;
- стрессы и потрясения;
- гиподинамия.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 16 Января 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Типы нарушений подвижности поясницы
Классификация ограниченности двигательных функций включает виды нестабильности, в зависимости от источника симптома и характера выраженности. Существует два основных типа (функциональный и структурный) и несколько распространённых:
- посттравматический;
- послеоперационный;
- диспластический;
- дегенеративный.
Нарушения подвижности поясницы по характеру проявления
Функциональная, или клиническая нестабильность — чаще всего скрытый признак расстройств. Пациент может жаловаться на боль, стеснение в спине, невозможность повернуться, но диагностика показывает абсолютно здоровый позвоночник без дефектов и повреждений структуры. Проблема скрывается в неврологии — позвонки пережимают нервные окончания, при этом находятся на своём месте. Избавиться от боли помогают лекарства, но полностью оздоровиться возможно после комплекса лечебных процедур.
Структурные патологические процессы, или ренгенологические, связаны с основой опорно-двигательного аппарата — связками, мышцами, фасциями, позвонками. Смещение, защемление или повреждение любого элемента приводит к ограничению движения и нарушению целостности скелета.
Посттравматические нарушения подвижности поясницы
75% всех расстройств опорно-двигательного аппарата связаны с полученными травмами. Посттравматическая нестабильность возникает как следствие ударов, падений, ушибов, переломов и вывихов. Обычно повреждаются способности сгибаться и поворачиваться.
Послеоперационные нарушения подвижности поясницы
Во время послеоперационного периода реабилитации после хирургического вмешательства в структуру позвоночника больной должен соблюдать медицинские предписания врача, среди которых часто постельный режим, исключение физической активности и нагрузки на скелет. Если режим нарушен, возможно появление нестабильной подвижности спины. Также симптом возникает при неудачных операциях, когда повреждаются позвоночные мышцы, связки и сухожилия.
Диспластические нарушения подвижности поясницы
Дисплазия служит причиной ограничения движений — заболевание может быть врождённым или приобретённым. Диспластические изменения также вызывают болезни фасций (соединительных тканей) и затрагивают суставы конечностей, межпозвоночные связки, мышцы и сами позвонки.
Дегенеративные нарушения подвижности поясницы
Дегенерация опорно-двигательного аппарата возникает по разным причинам:
- дегенерации дугоосторчатых суставов;
- разрушение фиброзного кольца;
- поясничный остеохондроз;
- межпозвоночная грыжа;
- спондилез различных видов;
- сбои обмена веществ в хрящах;
- повреждённая статика спины.
Методы диагностики
Поставить правильный диагноз может только квалифицированный ортопед, ревматолог или невролог после сбора информации о признаках нестабильности, составления истории болезни, осмотра, проведения аппаратных и лабораторных исследований. Врач оценивает уровень ограничений движений, имеющиеся деформации, функциональные блоки, спазмы костно-мышечной системы.
Для информативного обследования позвонков необходим рентген, хрящей, мышц, связок и нервов — МРТ или КТ. Электронейромиография применяется для выявления защемлённых нервных волокон. В клинике ЦМРТ проводятся инструментальные методы диагностики:
Лечение нарушений подвижности поясницы
Чтобы вылечить патологическую нестабильность спины, врач разрабатывает индивидуальный курс лечения, исходя из результатов диагностики. Снять болевой синдром и развить выносливость помогает лечебная гимнастика — правильное дозирование нагрузок укрепляет мышечные ткани. При подозрении на мышечную гипертрофию назначается компрессионный корсет. Если консервативные способы лечения не дают эффекта, врач выписывает препараты или проводит хирургическую операцию.
Специалисты клиники ЦМРТ применяют методы лечения:
Профилактика нарушений подвижности поясницы
- Избегайте интенсивной нагрузки на спину.
- Занимайтесь укреплением костно-мышечного каркаса.
- Вовремя обращайтесь за лечением травм и болезней костей.
- Введите в рацион полезные продукты.
- Держите ровной осанку.
- Соблюдайте режим сна и отдыха.
- 1 Причины деформации позвоночника
- 2 Виды деформаций
- 3 Сколиоз
- 4 Кифоз
- 5 Лордоз
- 6 Ротация
- 7 Торсия
- 8 Последствия искривлений позвоночника
- 9 Общие признаки деформаций позвоночника искривления
- 10 Диагностика деформаций позвоночника
- 11 Лечение деформаций позвоночника
- 12 Медикаментозное лечение
- 13 Ношение корсета
- 14 Лечебная физкультура
- 15 Физиотерапевтические процедуры
- 16 Оперативное лечение
- 17 Сохранение здорового позвоночника у детей
- 18 Профилактика деформаций позвоночника

Искривление позвоночного ствола представляет собой нарушение его правильной конфигурации. Оно может быть как врожденным, так и приобретенным. Это довольно распространенная проблема, особенно в детском, подростковом возрасте. Значительное искривление может стать причиной инвалидности и оказывать негативное влияние на функционирование внутренних органов.
Причины деформации позвоночника
В норме позвоночный канал одновременно выполняет несколько функций: амортизирующую, опорную, двигательную. В нем есть небольшие изгибы, которые являются физиологическими – лордоз и кифоз. Они поддерживают тело в определенном положении, защищают позвоночник от травмирования во время тяжелой нагрузки.
Есть много причин, из-за которых могут возникать деформации. Врожденное искривление связано с аномалиями развития позвоночного столба. Большая часть деформаций является приобретенной и может быть связана с:
- инфекционными заболеваниями: клещевой энцефалит, туберкулез и другие;
- сильными и неправильными нагрузками на спину;
- неправильно устроенным рабочим местом;
- доброкачественными, злокачественными образованиями;
- нарушением обменных процессов;
- неврологическими заболеваниями: спастический паралич, ДЦП и другие;
- ожирением;
- различными травмами и патологиями опорно-двигательного аппарата.
С учетом причины развития деформация она может быть первичная и вторичная. В первом случае искривление связано с патологическими процессами, которые происходят непосредственно в позвоночнике. Во втором случае деформация является компенсаторной – следствием другого патологического процесса, который проходит вне позвоночного столба.

Виды деформаций
С учетом типа искривления выделяют деформацию в шейном, грудном, пояснично-крестцовом отделах. Есть 4 физиологических изгиба, они не должны превышать нормальные параметры. Если наблюдается искривление кпереди – это лордоз, кзади – кифоз, вбок – сколиоз (в норме боковое отклонение в позвоночнике отсутствует). В некоторых случаях встречается комбинированная деформация – кифосколиоз, то есть одновременное отклонение позвоночного столба назад и вбок.
Искривление позвоночника определяют в градусах: при первой степени деформация не превышает 30°, при второй – 45°, при третьей – 60°, при четвертой –70°. При первых двух показателях деформация не очень выражена и практически незаметна. Внешние признаки появляются при 3-й и 4-й степенях.

Сколиоз
Тяжелое прогрессирующее заболевание, при котором происходит искривление позвоночного столба вбок относительно своей оси. В патологическом процессе задействованы все отделы, поэтому по мере развития болезни присоединяется деформация в переднезаднем направлении и скручивание.
По мере развития болезни происходит деформация грудной клетки, костей, что нарушает функционирование внутренних органов. Сколиоз – это не обычное нарушение осанки, которое можно легко исправить обычными упражнениями, обучением правильного расположения за рабочим столом. Заболевание требует специальной комплексной терапии в течение длительного времени.
В большинстве случаев сколиоз является идиопатическим заболеванием, то есть причины его развития не установлены. По этой причине нет возможности провести полноценную профилактику. Но ученых известно, что в развитии задействована генетическая предрасположенность и дефицит витамина D.
Чтобы понять, если ли у ребенка сколиоз, можно провести несколько тестов. Заподозрить сколиоз можно при нахождении лопаток на разном уровне при наклоне вперед. Нужно осмотреть и ровно стоящего ребенка, указывать на деформацию позвоночника может асимметрия надплечий, наличие пространств между туловищем и руками.

Кифоз
Представляет собой усиление физиологического изгиба в грудном, крестцовом отделе. О патологическом кифозе говорят, когда угол изгиба составляет от 45°. Причиной могут становиться переломы позвонков, операции на позвоночном столбе, пассивный образ жизни и т.д. Кифоз может возникнуть на фоне некоторых инфекционных, неинфекционных заболеваний, опухолях.
С учетом причины возникновения есть несколько видов кифозных искривлений: врожденная, паралитическая, функциональная и другие. При отсутствии лечения в тяжелых случаях появляется сутулость, спина становится округлой формы, иногда даже формируется горб. При выраженной деформации опускаются плечи, туловище наклоняется вперед, сужается грудная клетка, что негативно отражается на работе внутренних органов.
Лечить деформацию необходимо, так как она провоцирует разрушение позвонков, что влечет появление сильных болей, нарушение двигательной функции, кровообращения, в том числе мозгового.

Лордоз
В норме физиологический лордоз наблюдается у всех людей в шейном и поясничном отделе, если же он превышает допустимую степень изгиба и уходит за пределы нормы, то говорят о патологическом лордозе. Его причиной могут становиться пороки развития, травмы, воспалительные, опухолевые процессы в области позвоночника и другие.
Вероятность развития патологического лордоза возрастает при нарушении осанки, наличии избытка веса, быстрый рост в детском возрасте. С учетом характера поражения позвоночника есть несколько вариантов нарушения осанки с уменьшением либо увеличением лордоза:
- Кифолордотическая осанка характеризуется изменением всех изгибов позвоночника. У больного приподняты надплечья, торчат лопатки, выступает вперед живот, нижние конечности слегка согнуты в коленных суставах.
- Кифотическая осанка. Для данной деформации характерны сильное увеличение грудного кифоза и уменьшение поясничного лордоза. У больного наблюдаются наклон головы вперед, отведение плеч, поднятие предплечий, выпирающие лопатки, свисающие вперед руки. Из-за того, что центр массы тела смещается кзади, человек сгибает ноги в коленях при ходьбе, стоянии, чтобы удержать равновесие.
- Плосковогнутая спина. Характерно уменьшение грудного изгиба и уплощение шейного, поясничный в пределах нормы либо увеличен. При данной форме у больных отмечается смещение центра массы таза кзади, согнутость коленных суставов, опущение головы, впалая грудная клетка и выступающие лопатки.
- Плоская спина. Наблюдается уменьшение всех физиологических изгибов, особенно поясничного. Грудная клетка уходит вперед, живот выступает, лопатки торчат.
При любом виде лордоза нарушается правильное распределение нагрузки на мышцы, связки, кости. Они постоянно находятся в состоянии перенапряжения, из-за чего возникают слабость, быстрая утомляемость, а в дальнейшем и ряд других более серьезных проблем.

Ротация
При данном состоянии происходит вертикальное смещение либо вращение позвонка вокруг своей оси, причем его структура при этом не изменяется. При ротации не происходит полной деформации позвоночника, поворачиваются лишь его отдельные позвонки, но в тяжелых случаях может разворачиваться и позвоночный столб с отклонением в боковую сторону.
Согласно классификации есть 2 вида ротации: абсолютная и относительная (функциональная). При первой у человека имеется какое-либо заболевание позвоночника, на фоне которого и происходит ротация, например, сколиоз, остеохондроз. При второй ротация не связана с заболеваниями спины – она возникает на фоне тяжелой работы, пожилого возраста, оперативного вмешательства и т.п.
Очень часто ротация возникает совместно с полиомиелитом из-за ослабления мышечного каркаса – у позвоночника нет надежной поддержки, поэтому позвонки могут менять свое физиологическое положение. Запущенное заболевание может приводить к ряду осложнений, таких как протрузия, межпозвоночные грыжи, подвывих.
При своевременном лечении ротация поддается корректировке, и при соблюдении всех рекомендаций врача ее можно устранить. Но проблема в том, что на ранних этапах развития она не проявляется выраженными признаками, видимые симптомы наблюдаются, когда болезнь переходит в более тяжелую форму, где требуется серьезное лечение, в том числе и оперативное.
Торсия
Подразумевает деформацию позвонков по типу скручивания с последующей фиксацией данной позиции. Заболевание не проходит самостоятельно, при прогрессировании, запущенности процесса требуется длительное лечение. Часто на ранних этапах заболевание протекает бессимптомно и проявляется при защемлении нервных волокон, поэтому лечение необходимо начинать как можно раньше, чтобы оставить прогрессирование болезни.
Торсия очень близка к ротации, эти 2 термина часто путают, так как они имеют схожую природу, но все различия между ними довольно существенны. При торсии позвонок скручивается вокруг связки, меняя свою конфигурацию, но он не влияет на соседние сегменты. При ротации позвонок поворачивается вокруг своей оси, его первоначальная форма, симметрия дужек не меняется и устранить данную проблему проще.
Скручивание позвонков чаще всего возникает на фоне уже имеющихся проблем с позвоночником, такими как сколиоз, кифосколиоз, и связано одновременно с несколькими факторами:
- неравномерным распределением нагрузки на межпозвоночные диски;
- снижением мышечного тонуса;
- несоответствием скорости роста костной и мышечной ткани в периоды активного физического развития.
В некоторых случаях, которые встречаются редко, торсионная деформация связана с сильными травмами спины, при которых происходит перелом позвонков либо их смещение. Ситуация может усугубляться патологиями внутренних органов, при которых возникает боль, отдающая в спину, что заставляет человека занимать вынужденную позу для облегчения состояния.

Последствия искривлений позвоночника
Деформация позвоночника отражается на работе всего организма и может стать причиной тяжелых осложнений. Не стоит забывать, что это и эстетическая проблема – внешние дефекты могут приводить к психологическим травмам, особенно это касается подростков, которые наиболее чувствительны к несовершенствам внешности.
Деформация позвоночника не возникает за один день. Как правило, все начинается еще в детском возрасте и не сопровождается выраженными признаками, пока болезнь не начнет прогрессировать. Последствиями нелеченого искривления могут стать:
- нарушение работы желудочно-кишечного тракта, почек и других органов;
- повышение давления,
- отечность, паралич ног;
- межпозвоночная грыжа;
- нестабильность межпозвонковых дисков;
- воспаление подвздошно-поясничной мышцы;
- деформирующий артроз суставов позвоночного столба.
Деформация грудного отдела позвоночника может становиться причиной быстрой утомляемости, одышки, частых респираторных заболеваний, проблем с сердцем. В тяжелых случаях может появляться дыхательная, сердечная недостаточность, формироваться кифосколитическое сердце.
Общие признаки деформаций позвоночника искривления
Признаки деформации позвоночника зависит от его вида и причины. Сколиоз, чаще всего начинает развиваться еще в детстве, его наибольшее прогрессирование наблюдается в периоды активного роста. На начальных этапах симптомов нет либо они выражены слабо. В дальнейшем можно заметить, что лопатки перестали быть симметричными, а одно плечо выше другого. Пупок смещается от средней линии, а при наклоне туловища вперед заметно отклонение позвоночного столба. Далее присоединяется боль, изменяется грудная клетка, усиливается отклонение позвоночника.

При патологическом кифозе отмечается сутулость, круглая спина, при выраженном процессе формируется горб. На фоне чрезмерного отклонения позвоночного столба происходит сужение грудной клетки, опущение диафрагмы, наклон верхней части туловища вперед и опускание плеч. При отсутствии лечения и дальнейшем развитии болезни может начаться разрушительный процесс в межпозвоночных дисках, нарушение работы мышц брюшного пресса, спины.
Патологический лордоз, как и другие деформации, также влияет на работу внутренних органов, положение туловища. На фоне заболевания происходит уплощение грудной клетки, выпячивание живота, выдвижение плечевого пояса, головы вперед. Связки спины, мышцы, позвоночник находятся в состоянии повышенной нагрузки из-за неправильного его перераспределения, что вызывает боль, нарушение подвижности и утомляемость.
Диагностика деформаций позвоночника
Выявлением и лечением деформаций занимается ортопед, вертебролог. Если у человека выраженное искривление, то постановка диагноза не вызывает затруднений, так как его признаки заметны при любом положении тела. При невыраженных деформациях врач проводит тщательный осмотр, оценивает симметричность позвоночника, необходимые показатели.
Чтобы поставить окончательный диагноз, определить характер деформации проводят рентгенографическое исследование, которое является главным в первичной диагностике. В дополнение может быть назначена компьютерная томография.
При наличии вторичных деформаций грудной клетки страдают внутренние органы, поэтому пациентам может потребоваться консультация соответствующих специалистов: кардиолога, пульмонолога, гастроэнтеролога и других.

Лечение деформаций позвоночника
Лечебная тактика подбирается с учетом степени искривления, причины дефекта, общего состояния здоровья, наличия сопутствующих заболеваний, возраста и других моментов. Консервативное лечение включает комплексы ЛФК, массаж, дыхательную гимнастику, ношение корсетов, проведение физиотерапевтических процедур. Операцию проводят строго по показаниям, при отсутствии эффекта от других методов.
Медикаментозное лечение
Могут быть назначены нестероидные противовоспалительные препараты для купирования воспаления, болевого синдрома. Если на фоне их приема боль не отступает, их сочетают с обезболивающими средствами. Могут быть назначены глюкокортикоиды, которые направлены на подавление воспалительного процесса. Для расслабления мышц показаны миорелаксанты.

Ношение корсета
Использование корсета для коррекции искривлений позвоночника помогает не только исправить осанку, но и в определенной степени уменьшить степень деформации. При лечении сколиоза действие корсета направлено на отведение плеч больного назад и ограничение сгибания позвоночника. В результате осанка начинает улучшаться, становится анатомические правильной. Через определенное время мышцы запоминают новое положение и уже способны поддерживать позвоночник без корсета.
Если у больного выраженное искривление, то действие может немного отличаться, но принцип остается прежним. Эффективность корсетов зависит от причины, степени искривления, возраста человека. Формирование позвоночника завершается к 22-25 годам. До этого времени есть хорошая возможность исправлять различные искривления, за исключением случаев, которые связаны с врожденными заболеваниями, травмами.
После полного завершения формирования позвоночника исправление осанки чаще заключается лишь в приучении мышц держать позвоночник в правильной позиции. При наличии серьезных дефектах результатом лечения корсетами может стать лишь частичное улучшение.

Лечебная физкультура
ЛФК – эффективная процедура, которая показана при многих заболеваниях опорно-двигательного аппарата, в том числе и при искривлении позвоночника. Комплекс упражнений подбирают индивидуально с учетом степени деформации, возраста пациента, наличия сопутствующих заболеваний и других моментов.
В начальном периоде упражнения выполняются под контролем инструктора, после усвоения правильной техники пациент может заниматься дома самостоятельно.
Эффект от ЛФК:
- оздоровление организма;
- увеличение подвижности позвоночника;
- улучшение физического состояния;
- активация работы сердца, легких;
- снятие мышечной усталости;
- замедление либо прекращение дальнейшего искривления позвоночника;
- улучшение кровообращения;
- укрепление мышц и создание хорошего каркаса для поддержания позвоночника.
Лечебно-оздоровительный комплекс нужно выполнять каждый день, начиная с простых упражнений и малой нагрузки с постепенным ее увеличением.

Физиотерапевтические процедуры
Физиотерапия – это совокупность различных методов воздействия на организм с помощью искусственных (ультразвук, магнитное излучение) и природных (воды, грязь) факторов. Только лишь физиотерапия при искривлении позвоночника дает небольшой эффект, но в комплексном лечении наблюдаются хорошие результаты. Пациенту могут быть назначены:
- водолечение;
- электростимуляция;
- теплолечение;
- ультразвук;
- магнитотерапия;
- аппаратное моделирование позвоночника и другие процедуры.
Физиотерапия может быть использована у любой категории пациентов, так как она безопасна и проводится с учетом минимальной нагрузки на организм. На фоне проведения процедур улучшается движение крови, лимфы, стимулируется иммунная система, ослабевает боль, воспаление.
В сочетании с другими методами физиотерапия укрепляет мышечный корсет, создает хорошие условия для снятия блоков в позвоночно-двигательных сегментах.

Оперативное лечение
При определении показаний к хирургическому вмешательству учитывают очень много факторов, поэтому решение принимают в индивидуальном порядке. Общие показания:
- неэффективность всех консервативных методов;
- прогрессирование заболевания;
- искривление 45-70°;
- выраженная боль;
- нарушение работы внутренних органов на фоне деформации позвоночника.
Есть множество метод оперативного лечения, но практически все она направлены на удержание позвоночного столба в правильной позиции с помощью металлических конструкций, которые закрепляют к позвонкам.
Сохранение здорового позвоночника у детей
Чтобы сохранить здоровую осанку у ребенка, необходимо обеспечить ему правильное питание с достаточным количеством витамина Д, кальция. Рабочее место ребенка должны быть удобным и хорошо освещенным. Расстояние между туловищем и столом должно быть не менее 5 см, ноги должны быть согнуты под прямым углом и стоять на полу.
Важно развивать ребенка, давать физические нагрузки для формирования крепкого мышечного корсета. В этом хорошо помогает плавание, которое способствует гармоничному развитию мышечного скелета, костей и формирует правильную осанку. Школьный рюкзак должен быть симметричным – недопустимо носить его на одном плече.
Спать лучше на жесткой кровати с подушкой небольшого размера. Обязательно нужно приводить ребенка на профилактические осмотры к офтальмологу, ЛОР-врачу, чтобы выяснить, нет ли у него проблем со здоровьем. При нарушении слуха, зрения ребенок в школе будет наклоняться вперед, постоянно выгибая спину, чтобы быть ближе к источнику информации, например, доске.
Правильный выбор обуви играет большую роль в сохранении здорового позвоночника, этому моменту нужно уделять внимание еще с младенчества. Обувь должна по размеру, а не на «вырост».

Профилактика деформаций позвоночника
Чтобы сохранить здоровую осанку, необходимо следовать несложным рекомендациям:
- отказаться от пассивного образа жизни, заниматься развитием физической активности с учетом состояния здоровья и возраста. Полезны занятия ходьбой, бег, плавание, йога, прогулки на свежем воздухе.
- если человек вынужден большую часть времени находиться в сидячем положении из-за профессиональной деятельности, то каждые 40 минут необходимо вставать и выполнять несложные упражнения либо просто походить;
- для профилактики деформаций выполнять комплекс специальных упражнений, которые направлены на укрепление каркаса позвоночника, то есть мышечной ткани;
- следить за положением тела во время ходьбы, работы за столом, нахождения у экрана компьютера – стараться держать спину ровно и не сутулиться, чтобы сохранить физиологические изгибы;
- следить за массой тела. Лишний вес – это не только дополнительная нагрузка на позвоночник, поэтому если есть избыток веса, то от него нужно избавляться и следить за рационом;
- не нагружать позвоночник – избегать поднятия тяжестей, правильно распределять нагрузку.

При наличии плоскостопия, которое может влиять на состояние позвоночника, необходимо использовать специальные стельки.
Прогноз деформаций позвоночника зависит от давности ее существования, тяжести, наличия осложнения, возможности устранения факторов, которые вызвали искривление. В детском возрасте можно устранить деформацию либо добиться состояния компенсации с помощью консервативного лечения. Тяжелые случаи с выраженным искривлением требуют хирургического вмешательства и могут стать причиной инвалидности, поэтому обращаться к врачу нужно при первом подозрении на проблемы с позвоночником.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу
Позвоночник представляет собой позвоночный столб, при изменении конфигурации которого специалисты диагностируют искривление. Искривление позвоночника бывает боковым или прямым, с ним ребенок может родиться либо заболевание может носить приобретенный характер. Уже на первых стадиях развития можно заметить отклонения, например, ребенок сутулится, возникает деформация, что при несвоевременном лечении переходит в тяжелую форму и образованию горба.
Это широко распространенная патология, характерная для детского и юношеского возраста. Если искривление позвоночника незначительное, человек в будущем может вести нормальный образ жизни, сохранив трудоспособность. Если же искривление существенное, в большинстве случаев больной становится инвалидом, ведь такое состояние затрагивает работоспособность всего организма.
Симптомы и признаки
Симптомы искривления позвоночника разные, все зависит от того, какое заболевание диагностировал доктор.
Сколиоз
Одно из распространенных заболеваний, оно характерно для детей, быстро развивается при активном росте ребенка. Первые стадии протекают безболезненно и бессимптомно. В ходе обследования доктор может заметить несимметричное расположение лопаток, сосков, пупок может находиться не по срединной линии. При несвоевременном обращении к специалисту симптоматика становится более ярко выраженной, появляются болевые ощущения.
Кифоз
Патологическое отклонение, проявляемое различными формами, например, появляется сутулость, спина приобретает округлую форму, а в некоторых случаях даже образовывается горб. При чрезмерном искривлении полностью меняется конституция тела: плечи опускаются, туловище делает наклон вперед, грудная клетка сужается, страдают внутренние органы, меняется их функциональность, ритм работы.
Лордоз
Патологическое отклонение, влияющее на работу внутренних органов. Заболевание сопровождается болевыми ощущениями, пациенты жалуются на проблемы в передвижении, быструю утомляемость. Среди основных характерных симптомов нужно выделить живот, который выпячивает, голова также выдвинута вперед.
Причины возникновения
Точные причины искривления позвоночника назвать сложно, в 80% случаев невозможно сказать точно, почему произошло сколиотическое искривление. Часто это врожденный порок.
К известным причинам искривления позвоночника относят:
- развитие рахита;
- инфекционные заболевания, к примеру, туберкулез. Также симптоматика выражается после укуса энцефалитного клеща;
- неврологические отклонения, например, ДЦП;
- опухоль.
Столкнуться с проблемой могут и люди, получившие травму опорно-двигательного аппарата.
Если у ребенка врачи заметили разницу в длине ног от 2 до 4 см, есть большая вероятность развития искривления позвоночника.
К основным видам искривления позвоночника (кифоза) относят:
- передающийся по наследству – генотипический;
- развивающийся в результате слабости мышц спины – мобильный;
- проходящий дегенеративно-дистрофические изменения – старческий;
- образовавшийся в результат компрессионных переломов позвоночника.
Если у пациента диагностировали переломы шейных позвонков, то на фоне этого может развиваться первичный и вторичный патологический поясничный лордоз.
Классификация
Градус искривления позвоночника зависит от стадии развития заболевания. Позвоночный столб может быть искривлен кпереди, к боку, кзади. К показателям, которые можно считать нормой, относят: боковое искривление не больше 15°, кпереди – 150-160°. Если показатели выходят за пределы, определяется степень тяжести.
При сколиозе степень искривления позвоночника варьируется в таких пределах:
- I – 1-10°;
- II – 11-25°;
- III – 26-50°;
- IV – больше 50°.
При кифозе:
- I – 31-40°;
- II – 41-50°;
- III – 51-70°;
- IV – больше 71°.
При лордозе:
- меньше 145° градусов (гиперлордоз);
- больше 170° (гиполордоз).
В практике докторов АО «Медицина» (клиника академика Ройтберга) встречались случаи комбинированных патологий. Как правило, лордоз задевает шейные или поясничные позвонки, кифоз – грудные, а вот сколиоз может развиваться как в области грудной клетки, так и в области поясницы либо в комбинированном варианте.
Лордоз и кифоз – это врожденное или приобретенное заболевание, для сколиоза характерна такая классификация:
- на первых двух годах жизни – инфантильный;
- на 4-6 году жизни – ювенильный;
- в 10-14 лет развивается подростковый сколиоз.
Количество дуг варьируется от одной к трем, например, C-образный, S-образный, Z-образный.
Осложнения
Искривленный позвоночник в грудном отделе приводит к различным отклонениям в работе организма. Иммунной системе сложно справиться с защитными свойствами, поэтому пациенты часто болеют простудными заболеваниями. Пациенты жалуются на быструю утомляемость, им сложно передвигаться, нарушается работа сердца, появляется отдышка. При диагностировании острой формы, развивается сердечная и легочная недостаточность. Если заболевание ярко выражено, может развиваться межпозвоночная грыжа, нарушается работа почек и желудка.
Когда следует обратиться к врачу
Если вы заметили, что у ребенка неправильно формируется осанка, он постоянно сутулится, заметно искривление на один бок, нужно обратиться к врачу. Независимо от того, в каком возрасте были замечены изменения, без помощи врача исправить ситуацию не получится. Для того чтобы избежать и предупредить искривление позвоночника, нужно проходить регулярные осмотры у ортопеда.
В АО «Медицина» (клиника академика Ройтберга) вы можете записаться на прием к квалифицированным травматологам-ортопедам с большим стажем работы. Клиника расположена по адресу: 2-й Тверской-Ямской переулок 10, рядом находятся станции метро Новослободская, Белорусская, Маяковская, Тверская, Чеховская.
Диагностика
Для правильного диагностирования заболевания нужно обратиться к ортопеду. Не рекомендуется откладывать визит к специалисту и примите во внимание, что выраженные деформации будут видны независимо от того, в каком положении буде тело. Если же отклонения незначительные, патология будет видна при наклоне вперед.
Первый этап диагностики – это консультация. Специалист изучает симптоматику, общается с пациентом, отвечает на вопросы и формирует общую картину. Также проводится осмотр пациента, врач определяет симметричность позвоночного столбца по отношению к другим частям тела, например, бедрам, лопаткам, ребрам. При необходимости проводятся специальные измерения.
Для того чтобы определить характер заболевания, его развитие, насколько был деформирован позвоночник, назначаются такие процедуры:
- рентген. Это первичная диагностика, без которой не обходятся доктора клиники. После процедуры врач проводит анализ снимков, где будет виден угол искривления, степень поворота и скручивания позвонков;
- ультразвуковое исследование;
- магнитно-резонансную томографию;
- электрокардиографию.
Также нужно понимать, что искривление грудного, шейного, поясничного позвоночника приводит к нарушениям работы многих органов, к примеру, сердца, легких, поэтому помимо ортопеда-травматолога, нужно наблюдаться и у таких специалистов, как кардиолог, пульмонолог, гастроэнтеролог.
Лечение
Лечение искривления позвоночника зависит от стадии заболевания, от того, что именно диагностировал врач – сколиоз, лордоз, кифоз.
Сколиоз
Если искривление боковое, то лечение может быть как оперативным, так и консервативным. Доктор назначает специальную дыхательную гимнастику, также это может быть ношение корсета и другие методы лечения. Среди основных выделим:
- лечебную гимнастику. Упражнения при искривлении позвоночника эффективны только в том случае, если отклонения не больше 15°. В клинике для каждого пациента упражнения подбираются индивидуально, что повышает их эффективность. Задача лечебной гимнастики – укрепление мышц спины;
- корсет. Если отклонения до 25°, пациенту назначается ношение корсета. Если искривление до 20°, то корсет носится только ночью, если больше 20°, то и в дневное и в ночное время суток. Сколько больной будет носить корсет, зависит от степени заболевания. Это может быть полгода и больше;
- массаж. Он помогает укрепить мышцы спины, проводится дважды в год (в отельных случаях и по три раза в год), по 15-20 сеансов каждый курс.
Если консервативное лечение признано неэффективным, врачи рассматривают ситуацию больного и принимают решение об оперативном вмешательстве. Возможно это только в случае отклонения от 45° до 70°, когда искривление сильно влияет на работу сердца и легких. В ходе операции устанавливаются металлические конструкции, помогающие удерживать позвоночник.
Кифоз
Если специалист АО «Медицина» (клиника академика Ройтберга) диагностировал кифоз, то для определения правильного курса лечения учитывается степень, почему пострадал позвоночник, что привело к повреждению, сколько лет пациенту, какие методы лечения применялись до этого. Также во внимание обязательно принимается общее состояние и самочувствие больного. Если поставили первоначальные степени заболевания, то подбирается индивидуальное лечение, оперативные метод здесь не рассматривается, только консервативные, к примеру, это может быть лечебная физкультура или массаж, физиотерапия.
Если больному поставили 3-4 степень, то без оперативного вмешательства не обойтись. Помимо косметических дефектов человека сопровождают болевые ощущения, страдают внутренние органы, ухудшается самочувствие, на фоне заболевания появляется множество других проблем.
Лордоз
Как только диагностировали лордоз, задача врача – установить причины, определить степень развития и прогрессирования заболевания, а также узнать, как себя чувствует больной. Лечение искривления позвоночника у взрослых производится по индивидуальной методике, в зависимости от возраста пациента. Среди основных методов лечения можно выделить водные процедуры, ношение бандажа, массаж, лечебную физкультуру.
Профилактика
Выражение симптоматики характерно для разных возрастов, это может быть как патологическое заболевание, так и возникшее в результате травмы. Для предотвращения заболевания нужно проходить регулярное обследование в АО «Медицина» (клиника академика Ройтберга). В случае выявления отклонений не рекомендуется игнорировать рекомендации специалиста. Если назначено ношение корсета, носить его нужно до тех пор, пока врач не разрешить его снять. Также нужно ежегодно проходить то количество сеансов лечебной терапии, сколько назначил доктор.
Примите во внимание! Если искривление позвоночника диагностировано у ребенка, то при легкой форме, своевременном обращении к врачу и правильном подборе лечения, можно исправить все отклонения.
Как записаться к ортопеду-травматологу
Записаться на прием к выбранному специалисту можно несколькими способами, например, позвоните нам по телефону +7 (495) 775-73-60. Если у вас возникла сложная ситуация, воспользуйтесь номером телефона +7 (495) 229-00-03 для вызова скорой помощи. Специалисты приедут быстро, телефонные линии работают круглосуточно. Также записаться на прием можно при помощи сайта. На каждой странице в правом верхнем углу вы увидите форму записи на прием. Если вы знаете, к какому специалисту хотите попасть, запишитесь к нему на прием через раздел Наши врачи: выбираете нужного врача, заполняете форму, указав свой контактный номер телефона.
Почему почти у каждого из нас есть искривление позвоночника? Что такое функциональный сколиоз, а что — настоящая сколиотическая болезнь? Как лечить сколиоз, что поддается коррекции, а что – нет? Почему развивается сколиотическая осанка, и как сохранить здоровье? Об этом мы поговорили с врачом-остеопатом, мануальным терапевтом и неврологом Владимиром Германовичем Косьминым.

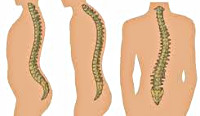
Если смотреть со стороны спины, то здоровый позвоночник будет прямым, как на левой половине картинки. Позвоночник со сколиозом будет с изгибами, как на правой половине картинки.
— Давайте дадим определение, что такое сколиоз?
Сколиоз – это стойкое боковое искривление позвоночника. Часто сопровождается ротацией, то есть поворотом остистых отростков в сторону искривления. Когда отростки смещаются в сторону, ребра со стороны дуги немного проваливаются внутрь. А с противоположной стороны — ребра начинают выпирать наружу. Если поставить человека спиной к себе и попросить наклониться вперед, становится хорошо видно, что с одной стороны от позвоночника ребра как бы утоплены, а с другой стороны — образуется реберный холмик.

Дуга сколиоза, как правило, бывает компенсированная. Это значит, что позвоночник сначала делает изгиб в одну сторону, а потом – компенсирующий изгиб в другую сторону. Это нужно, чтобы в целом тело сохраняло вертикальное положение. Не может же человек ходить с корпусом, согнутым под углом.
В зависимости от количества изгибов позвоночника, сколиоз бывает C-образным, S-образным и даже Z-образным. Если изгиб образуется в левую сторону, сколиоз считается левосторонним, если в правую — правосторонним. А бывают разные степени сколиоза: от первой до четвертой. Наименьшее искривление — это первая степень, а наиболее сильное, с большим углом, — четвертая.
Сколиоз бывает очень разным. Иногда человек уже рождается с измененными позвонками. К примеру, один из позвонков может иметь клиновидную форму: с одной стороны он выше, а с другой — ниже. И если в позвоночнике есть хоть один такой клиновидный позвонок, то все позвонки, находящиеся выше него, уже будут расположены под углом. Такой сколиоз не лечится. Если врач вам говорит, что может полностью вылечить такой сколиоз, он вас обманывает. Но корректировать его нужно обязательно, чтобы он не перерос из первой-второй степени в третью-четвертую. К примеру, у детей сколиоз может за полтора месяца перейти из первой степени в четвертую. А четвертая степень – это уже инвалидизация. При сколиозе 4 степени уже даже противопоказана мануальная терапия.
Клиновидный позвонок и полупозвонок — врожденные причины искривления позвоночника. Но чаще всего сколиоз развивается все-таки после рождения: все позвонки имеют нормальную форму, но образ жизни и особенности развития ребенка провоцируют развитие изменений.
— Назовите причины развития сколиоза
— Причин может быть много. Большую роль играет наследственность и то, как прошли роды — визуально ребенок может выглядеть здоровым, но хороший специалист обязательно заметит нарушения. Также очень важны паттерны движения — то, как человек двигается, и то, какие позы становятся “любимыми”. Плохая осанка нередко — результат наших привычек. Еще провоцирует развитие сколиоза быстрый рост ребенка и слабое развитие мышечной системы.
— Как часто развивается сколиоз у детей?
— Надо сказать, что изменения есть практически у всех детей. Когда я писал научную работу по сколиозу, я смотрел детей в школе. По-моему, это был юго-западный район. Осмотрел около тысячи детей. И мне работу эту приостановили, потому что без сколиоза был выявлен только один ребенок. Кажется, это была девочка из 6 класса. Я хочу подчеркнуть очень важный момент: да, сколиоз есть у многих детей. Но это не значит, что на него нужно махнуть рукой. Его обязательно нужно вовремя выявлять и лечить. Задача родителей и врачей — не дать ему развиться. Всех детей нужно хотя бы раз в год приводить на осмотр к хорошему специалисту. Это должен быть не педиатр, а ортопед с хорошей репутацией, остеопат. Обязательно дотошно изучайте отзывы о враче, потому что сколиоз – это опасное заболевание. Его нельзя проморгать.

— Как проводится диагностика сколиоза?
— Врач начинает с визуального осмотра. Очень часто дугу сколиоза видно, если смотреть на спину. Но для точной диагностики этого недостаточно. Остистые отростки позвонков, которые мы видим на спине, анатомически у каждого из нас могут быть разной длины. Или могут быть от природы немного повернуты в сторону. Поэтому после осмотра и диагностических тестов врач может только предположить сколиоз и его форму. А для точной диагностики понадобится рентгеновский снимок или МРТ. Рентген обычно делают в двух проекциях — прямой и боковой.
— Как исправить сколиоз, в чем заключается лечение?
— При сколиозе первая задача врача – выпрямить положение таза, потому что таз очень часто бывает скошенный. Это значит, что одна сторона таза, допустим, правая, выше, чем левая. Врач ищет причину. Это может быть функциональный блок, когда по каким-то причинам заблокирован поясничный отдел позвоночника. В этом случае напряжение мышц поднимает таз с одной стороны. Также у человека может быть разная длина ног. Часто бывает разница в 1,5 или 2 см. Я встречал в своей практике разницу в 6 см. Решается этот вопрос ношением специальной обуви или подпяточника. С обеими причинами нужно работать, нельзя оставлять все, как есть. Затем, когда таз стабилизирован, можно уже работать с позвоночником, с мышцами, назначать специальные упражнения.
— Можно ли вылечить сколиоз?
— Если нет клиновидного позвонка, есть положительная динамика во время проведения лечения, то такой сколиоз мы можем уменьшить. В каждом конкретном случае это будет успех разной степени, потому что многое зависит от возраста и сопутствующих заболеваний. Лечение – это комплексный подход, включающий мануальную терапию, остеопатию, гимнастику для укрепления определенных мышц.

Полностью вылечить сколиоз позвоночника невозможно. Можно затормозить его развитие, уменьшить дугу. Это я говорю и про детей, и про взрослых. У взрослых чаще всего бывают уже какие-то анатомические изменения в позвоночнике, потому что сколиоз провоцирует развитие остеохондроза — если по-простому, это разрушение межпозвоночных дисков. Отсюда возникают боли в грудном отделе позвоночника. Часто возникают боли в суставах, в плечах, онемение пальцев.
Почти каждый день я рассказываю пациентам, почему происходит онемение пальцев рук. Дуга сколиоза в грудном отделе позвоночника вызывает компенсаторную дугу в шейном отделе. И диски в шейном отделе подвергаются неравномерной нагрузке. Возникает компрессия, сдавление нервного корешка, который тянется от спинного мозга до самых кончиков пальцев. Если человек мне сообщает, что есть онемение в пальцах, или ему больно заводить руку за спину, или больно поднимать руку вверх через сторону, я сразу понимаю — пострадали шейные позвонки.
Часто бывают проблемы в области атланто-окципитального сочленения. Это сустав, соединяющий череп с первым шейным позвонком. Если у человека сколиоз, то из-за компенсаторной дуги в шейном отделе сустав наклоняется вбок. Мы называем это движение боковой кив. Зуб атланта — первого шейного позвонка — может смещаться в сторону. В результате у человека появляются головные боли, головокружения, повышенная утомляемость.
— Какие еще нарушения может спровоцировать сколиоз?
— Стойкий сколиоз всегда вызывает дополнительную неврологическую симптоматику. Это изменения, которые провоцируют развитие многих других заболеваний позвоночника. Как я уже говорил, при сколиозе нагрузка на межпозвоночные диски распределяется неравномерно. С одной стороны больше, с другой – меньше. Мы, врачи, называем это статическими нарушениями. Со временем межпозвоночные диски разрушается, образуются грыжи и протрузии.
Еще при сколиозе могут быть боли в грудной клетке. Часто люди думают, что это болит сердце. Они идут к терапевтам, кардиологам, но те не обнаруживают никаких изменений в сердце. При этом были научные работы, которые подтверждают, что сколиоз может провоцировать загрудинные боли, которые похожи на сердечные.
Ну и при тяжелых формах сколиоза, когда человек буквально перекошен, нарушается работа очень многих внутренних органов. Это может быть давление на сам орган, пережатие нервов, нарушение притока и оттока крови и лимфы.
— Что вы можете сказать о ношении корсета от сколиоза и поясов, помогающих держать осанку?
— Сейчас врачи часто выписывают рецепты на корсеты, которые нужно носить либо на поясе, либо на груди. Неприятная новость состоит в том, что многие доктора имеют определенный процент с продаж. При этом у корсетов есть три очень серьезных недостатка:

- Когда мы надеваем корсет, а надевается он туго, мы сжимаем мягкие ткани. И внутри тканей нарушается микроциркуляция сосудов.
- Корсет делает позвоночник малоподвижным за счет ограничения движения позвонков. На сеансе остеопат стремится расширить ваши возможности движения, сделать суставы более мобильными, улучшить трофику. Позвоночник снабжается микроэлементами только во время движения. Корсет, наоборот, усиливает блоки в позвоночнике, что приводит к усилению остеохондроза.
- Те мышцы, которые должны включаться в работу при движении, не могут этого сделать из-за корсета. В итоге мышцы слабеют и атрофируются.
Поэтому я считаю, что корсет не лечит позвоночник, а калечит его. Есть смысл назначать его при сильном смещении позвонков — больше, чем наполовину. Еще — при переломах позвонков из-за травмы или остеопороза.
Вы можете мне возразить, что есть рекомендация: после двухчасового ношения корсета нужно снять его и сделать гимнастику, которая спасет от застоев и мышечной атрофии. Но покажите мне хотя бы одного человека, который каждый раз после корсета будет делать гимнастику? А если и будет, то насколько правильно он будет ее делать? Корсет носить нежелательно, и это не только мое мнение, это мнение многих передовых экспертов. Гораздо эффективнее получать правильное лечение у остеопата и делать гимнастику.
— Расскажите подробнее о гимнастике, и можно ли самому составить для себя комплекс упражнений?

— К сожалению, и пациенты, и даже многие врачи относятся к лечебной гимнастике безответственно. Простой пример. Если во время лечения позвоночника всего с одной только грыжей мне нужно сделать какую-то манипуляцию, я должен знать пространственное расположение этой грыжи, ее размер. В зависимости от того, где находится грыжа – правосторонняя она или левосторонняя, передняя или задняя, — нужно подобрать одну правильную манипуляцию. Задача — не навредить. А в случае со сколиозом мы имеем целую дугу. Она может быть и правая, и левая, иметь несколько изгибов. Дуги сколиоза могут быть разными по высоте и включать в себя разные позвонки. В этом случае идет речь о разных мышцах, на которые нужно давать нагрузку. Просто задумайтесь, насколько точно должны быть подобраны упражнения при сколиозе, чтобы дугу уменьшить, а не увеличить. Возьмем боковые наклоны – они должны выполняться с правильным дыханием, с усилением на вдохе, на выдохе или на паузе. Это подбирается строго индивидуально. При сколиозе также могут подбираться определенные движения только в одну сторону. Важно помнить, что при выполнении неправильных упражнений мы можем усилить сколиоз.
— Как понять, что пора к врачу? Можно ли провести какую-то предварительную самодиагностику?

— Я уже говорил, что к хорошему врачу-остеопату надо ходить регулярно, хотя бы раз в год. И детей своих водить. Тогда многих проблем получится избежать. А что касается самодиагностики, есть несколько индикаторов, которые помогают заметить проблемы. Расскажу на примере детей. Поставьте ребенка спиной к себе. Посмотрите на плечи — они должны быть строго на одном уровне. Также на одном уровне должны быть нижние уголки лопаток, талия должна быть симметричной. Поставьте свои руки на уровне тазовых костей ребенка, прижав мягкие ткани и хорошенько нащупав кости. Так вы сможете заметить, есть ли наклон таза.
Если ваш ребенок делает уроки, сгорбившись или скрючившись, на замечания реагирует плохо и говорит, что ему так удобнее, знайте, ему и правда так удобнее. Но это не значит, что так и надо оставлять. Это значит, что начались изменения в работе мышечно-фасциальных цепей. И пока это не отразилось на состоянии позвоночника, нужно заняться осанкой ребенка. Причина может быть как в мышечном напряжении, так и в слабости определенных мышц.
Вот сидит ребенок и делает уроки, подойдите к нему сзади и погладьте по спине. Если выпирают лопатки, это знак — что-то не так. Особенно если есть разница – с одной стороны выпирает больше, чем с другой. В такой ситуации хорошо бы сделать рентген грудного отдела позвоночника в двух проекциях и прийти к специалисту.
В моей практике встречались родители, которые не замечали у ребенка очень кривую спину. Помню как-то раз я поставил ребенка перед собой, подвел родителей и показал третью степень сколиоза, на грани четвертой, с изменением ребер и реберным горбом. Родители очень удивились и спрашивают – откуда это у него, у него же нормально все было. И у ребенка тоже спрашивают – откуда это у тебя, еще вчера же нормально все было. Этот пример еще раз напоминает нам — регулярно водите ребенка к врачу. Родители не обязаны знать, как выглядит сколиоз, но они обязаны отвести ребенка к врачу, который знает.
Сколиоз у взрослых имеет примерно такие же индикаторы.
— В чем еще заключается профилактика сколиоза, кроме регулярного посещения врача?
— Нужно правильно сидеть и обращать внимание на положение таза, использовать правильный стул, соблюдать соотношение по высоте между столом и стулом. И нужно регулярно и правильно делать упражнения, которые вам будут рекомендовать специалисты.
Еще хочу рассказать о тех рекомендациях, которые устарели. Раньше для лечения и профилактики сколиоза рекомендовалось висеть на турнике, чтобы выпрямлять дугу сколиоза. Были проведены исследования, которые показали, что это неправда, и дуга сколиоза от этого только усиливается.
Позвонки между собой соединяются межпозвонковыми мышцами, которые расположены с двух сторон позвоночника, как скобки. Эти мышцы включаются в работу с помощью другого механизма. Они не управляются нами осознанно. Когда человек висит на турнике, он склонен расслаблять крупную мускулатуру. Но межпозвонковые мышцы в этот момент получают еще большую нагрузку и еще больше спазмируются. Они напрягаются, сокращаясь, и от этого дуга сколиоза только усиливается.
Поэтому на турнике может висеть только подготовленный человек, которому разрешил врач. И висеть нужно, не расслабляя мышцы спины, а держать, например, уголок – то есть поднять вперед ноги. Либо делать небольшие скручивания, когда таз идет в одну сторону, а плечи в другую.
Еще раньше рекомендовали спать на жестком, чуть ли не на мебельном щите. Сейчас хороший врач вам такое не посоветует. Сколиоз так не лечится, зато провоцируется развитие остеохондроза. При сколиозе нужно спать на матрасе средней жесткости. А при заболеваниях дисков — пролапс, протрузии, грыжи — только на мягком.
Будьте внимательны к пружинным матрасам. Пружина может деформироваться или развернуться. И если эта пружина будет давить в остистый отросток позвонка, она может остеопатически воздействовать на него и даже развернуть. Поэтому, выбирая пружинные матрасы, будьте внимательны, чтобы пружины были хорошо изолированы и не воздействовали напрямую на тело. Это не я придумал, эта информация была в одном из докладов на заседании Всемирной лиги профессиональных вертебрологов, которое проходило в Москве.
Еще до сих пор считалось, что при сколиозе хорошо помогает массаж и плавание. Массаж в целом полезен для самочувствия, а плавание хорошо подходит для общего укрепления организма. Но сколиоз они не лечат. У меня был опыт — лечил сборную команду России по плаванию, и у многих из них был сколиоз. Вряд ли можно упрекнуть этих ребят, что они мало плавали.
Своевременное лечение сколиоза необходимо для полноценной жизни ребенка и взрослого. Чтобы определить, есть у вас повод для беспокойства, приходите в клинику “Остеопатия+” на бесплатную консультацию. Она длится около 30 минут. Врач проведет визуальную диагностику и функциональные тесты. Он может посоветовать сделать рентген или МРТ позвоночника. Вы можете сделать эти снимки в любой клинике, в которой будет удобно.
Практически каждый слышал о таком заболевании, как сколиоз — искривлении позвоночника вправо или влево относительно своей оси. Это одна из наиболее распространенных болезней в мире, которая поражает, в основном, детей и подростков. По статистике, примерно у 80% школьников диагностируют врожденный или приобретенный недуг. Заболевание вызывает асимметрию тела, а при отсутствии своевременного лечения может стать причиной нарушения работы внутренних органов и систем. При диагностике сколиоза первой степени применяется консервативная терапия, которая в большинстве случаев возвращает полноценное здоровье.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Симптомы заболевания
В зависимости от прогрессирования, болезнь делят на 1-4 стадии, где первая является легкой, а четвертая — наиболее тяжелой. Начальный сколиоз очень трудно заметить, поскольку он выражен в небольшой сутулости и еле заметной асимметрии. Угол искривления составляет менее 10 градусов. Определить недуг на данном этапе можно лишь при посещении специалиста, который и будет заниматься исправлением сколиоза. Чаще всего диагностируется вторая стадия заболевания, симптомами которой являются:
- заметный перекос плеч и таза;
- выпуклый и вогнутый мышечный валик;
- лопатки на разном уровне;
- изменение походки;
- визуальная кривизна позвоночника;
- спинная боль;
- быстрая утомляемость.
Такую фазу заболевания нужно обязательно лечить, поскольку оно может привести к нарушению работы жизненно важных органов: сердца, легких, печени, спинного мозга. Следующая, третья, стадия характеризуется заметной деформацией тела: кривизной таза и плеч, наличием горба, неровной осанкой.

Причины развития
Сколиоз бывает врожденным и приобретенным. В первом случае его причиной становится неправильная закладка и формирование позвоночного столба, аномальное развитие бедер и позвонков, реберное сращивание. Такая патология встречается у 25% больных сколиозом. Чаще же недуг возникает вследствие внешних факторов, при этом анатомические изменения позвонков отсутствуют. Исправление сколиоза в таком случае не представляет никаких трудностей. Спровоцировать болезнь могут:
- продолжительное сидение в неправильной позе;
- систематическое нарушение осанки;
- укорочение одной из нижних конечностей;
- травмы таза или ног;
- воспаление мышц.
Также недуг может быть следствием таких болезней, как остеохондроз, грыжа межпозвоночных дисков, радикулит, рахит, детский церебральный паралич. По статистике, сколиоз чаще диагностируют у девочек из-за более слабого мышечного корсета. В целом же болезнь поражает детей в возрасте от 5 до 15 лет, когда происходит активный рост и формирование опорно-двигательной системы.
К какому врачу обратиться?
Чтобы диагностировать заболевание, нужно обратиться за помощью к одному из следующих специалистов:
Наши специалисты

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

94%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения
Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
Первый имеет более глубокие профильные знания относительно заболеваний спины. Именно ортопед знает, как исправить сколиоз. Если признаки недуга явные, предварительный диагноз может быть поставлен по результатам осмотра. Дополнительное исследование в виде рентгенографии проводится в большинстве случаев. Кроме того, для полноты анамнеза врач может задать несколько вопросов пациенту:
- Когда вы начали испытывать боль в спине?
- Появляется ли она в состоянии покоя?
- Каким родом деятельности вы занимаетесь?
- Приходится ли вам долгое время пребывать в одной позе?
- Беспокоят ли вас головные боли?
Таим образом, специалист сможет предположить причину, которая вызвала недуг, и устранить ее. Прежде, чем начинать лечение, он направит еще на несколько обследований, которые исключат наличие осложнений, например, ультразвуковую диагностику, компьютерную томографию, электрокардиограмму, лабораторные исследования.
Как исправить сколиоз?
Лечение заболевания зависит от степени его развития, причины, возраста пациента и иных факторов. Так, для устранения сколиоза первой степени уделяется внимание мышечному укреплению. Если болен ребенок, врачи советуют отдать его в спортивную секцию. Основными лечебными мероприятиями являются:
- утренняя зарядка;
- ЛФК;
- массаж;
- плавание;
- активный образ жизни.
Вторая стадия болезни характеризуется более развитой деформацией позвоночника. Чтобы исправить состояние больного, кроме вышеперечисленных способов, применяется специальный корсет. Время его ношения зависит от того, насколько сильно выражены симптомы. Для лечения сколиоза третьей степени применяются:
- лечебная гимнастика;
- массажи;
- физиотерапевтические процедуры;
- ношение корсета;
- оперативное вмешательство.
Третья и четвертая стадии характеризуются большим углом искривления позвоночника, поэтому нередко пациенту требуется корректирующая операция. Применение лекарственных препаратов является лишь вспомогательной мерой, направленной на снижение болевого синдрома, снятия воспаления или отечности.
Как убрать в домашних условиях?
Основной задачей при лечении заболевания является устранение причины и симптомов. Главную роль в этом занимает лечебная физкультура — комплекс физических упражнений различной направленности. При сколиозе важно укреплять мышцы и устранять асимметрию. В этом поможет физкультурный комплекс, который будет полезен даже человеку, не имеющему проблем со спиной. Итак, бороться со сколиозом помогут следующие упражнения:
- Лечь на живот, руки вытянуть вперед. Одновременно тянуть верхние и нижние конечности вверх, затем вернуться в первоначальное положение. Так повторить 20 раз.
- Стоя, отвести ногу со стороны искривления в сторону, а руки завести за голову. Одновременно разводить локти в стороны и прогибать туловище на вдохе. Количество повторений — 15 раз.
- Лежа на животе, по одной сгибать ноги в коленях 10 раз. Затем сгибать одновременно две ноги, повторить упражнение еще 10 раз.
Смещение позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Консультация ортопеда-травматолога
Записаться
Смещение позвоночника — нарушение расположения одного позвонка относительно другого с отклонением вперед или назад относительно оси позвоночного столба. В зависимости от локализации проявляется резкой болью, онемением конечностей, нарушением подвижности, неврологическими расстройствами. Патологическое состояние чаще встречается у людей среднего и пожилого возраста. Своевременная диагностика и лечение минимизируют возникновение тяжёлых последствий в части случаев приводящих к инвалидности.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Мая 2021 года
Дата проверки: 11 Января 2023 года
Содержание статьи
Причины смещения
Основная причина смещения позвонков шейного, дорсального и поясничного отделов:
- врожденная патология фиксации позвонков, из-за чего они постоянно смещаются
- несовершенное костеобразование (хрустальный скелет)
- родовые травмы позвоночника или травмирование при непомерных физических и спортивных нагрузках, в результате аварий, прыжков с высоты
- слабость мышечного корсета и неправильное распределение нагрузок, резкие движения
- малоподвижный образ жизни, сидячая работа
- как осложнение заболеваний, вызывающих изменения межпозвонковых дисков и нарушающих статичность позвоночника — протрузии, спондилез, грыжи, остеохондроз, и пр.
- дегенеративные возрастные изменения суставов, вызывающие компрессионные и лестничные смещения
Чтобы предупредить развитие осложнений, при подозрении на патологическое нарушение, необходимо обратиться к врачу. Затягивание лечения грозит серьезными последствиями.
Симптомы смещения
При смещении позвонков симптомы будут зависеть от локализации.
Выпадение в шейном отделе характеризуется:
- головной болью, головокружением, утомляемостью, нарушением памяти
- болью, хрустом при поворотах головы
- онемением кистей, нарушением подвижности плечевого пояса
Признаки деформации позвоночника грудного отдела определяют:
- простреливающая боль во время неподвижности, иррадиирущая боль в поясницу
- нарушения функций ЖКТ
Симптомы смещения дисков поясничного отдела:
- простреливающая боль, усиливающаяся при движении
- онемение, судороги ног
- ограничение подвижности в поясничной области
Часто пациенты обращаются с жалобами на смещение позвоночных дисков или смещение дисков позвоночника, либо в разговорном варианте — вылетел, выпал, выскочил, выбил и масса подобных вариантов. Утверждения неверны — анатомически смещаются исключительно позвонки, смещение межпозвоночных дисков невозможно.
Стадии развития
Различают пять стадий выпадения позвонков:
- Сдвиг составляет менее четверти размера позвонка
- Смещение до половины размера
- Вылет достигает трех четвертей площади
- Сдвиг более, чем на 75 %.
Опасная степень полного смещения — позвонок грозит выскочить из позвоночного столба, что приводит к парализации.
Как диагностировать
До возникновения болевого синдрома дифференцировать смещения межпозвоночных дисков не представляется возможным. Симптоматика применима ко многим патологиям позвоночника, поэтому пациентам назначают физикальный осмотр и комплексную диагностику.
Смещение позвонков поясничного отдела определяется на снимках КТ, МРТ, исследования помогают оценить состояние нервных окончаний. Комплексное обследование выявляет вид, стадию, размер сдвига.
К какому врачу обратиться
При обнаружении настораживающих симптомов, появлении боли обращаются за медицинской помощью к врачу-вертебрологу. При получении травм позвоночника необходим прием травматолога. Сложные и запущенные случаи оперативно лечит хирург-ортопед. Восстанавливающее лечение и реабилитацию проводят физиотерапевт, тренер ЛФК, мануальный терапевт.
Как лечить смещение позвоночника
Смещение позвонков — лечение может быть консервативным или оперативным.
Консервативное комплексное лечение предусматривает:
- применение обезболивающих и нестероидных противовоспалительных средств
- при простреливающих болях, онемении конечностей назначают кортизоновый блок, отключающий проводимость нервных волокон
- мануальная терапия мягко вправляет позвонки
- физиопроцедуры — ускоряют восстановление;
- занятия на тренажере Reafit вытягивают позвоночник, устраняет зажим нервных окончаний, улучшает гемодинамику
При несостоятельности консервативной терапии проводят оперативное вмешательство.
Реабилитация
Последствия
Последствия смещения сегментов позвоночного столба вызывают неврологические патологии, нарушение питания головного и спинного мозга, заболевания пищеварительного тракта, внутренних органов и мочеполовой системы. В части случаев приводят к параличу и последующей инвалидности.
Профилактика
Профилактика патологии заключается в ведении подвижного образа жизни, правильной организации рабочего места и разминок при сидячей работе, адекватных нагрузках при занятиях спортом и тяжелой физической деятельностью.
Лечение и реабилитация после смещение позвоночника в клиниках ЦМРТ
Как лечат смещение позвонков в клиниках ЦМРТ — устраняют консервативными методами: физиотерапевтическими процедурами, лечебным массажем, занятиями на медицинских тренажерах. Лечение направлено на снятие болевого синдрома, воспаления, нормализацию кровообращения, укрепление мышечного корсета и возвращение позвонков в правильное положение.
Пациентам предложены исправление состояния позвоночника посредством мануальной терапии. Рефлексо- и кинезиотерапия купируют болевой синдром и проявления невралгии. Лечебная физкультура улучшит подвижность суставов.
При обнаружении первых неприятных симптомов нужно незамедлительно записаться к врачу.
Источники
Рентгенологические отличия дегенеративного соскальзывания (спондилолистез и ретролистез) от травматического соскальзывания шейного отдела позвоночника. Авторы: Ли С., Вудринг Дж. Х., Роджерс Л. Ф., Ким К. С., 1986 г.
Функциональная рентгенография поясничного отдела позвоночника. Автор: Фриберг О., 1986 г.
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с
медицинским образованием и специалистами компании ЦМРТ
Подробнее
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы