- ИНВИТРО
- Библиотека
- Симптомы
- Утолщение ногтей
Утолщение ногтей
Утолщение ногтей: причины, диагностика и способы лечения.
Описание
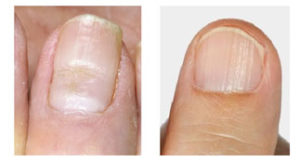
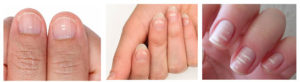
Красивые и ухоженные ногти, кожа, волосы и зубы – основные внешние показатели здоровья человека. Одним из распространенных симптомов поражения ногтей является их утолщение. Многие пренебрегают данным симптомом, хотя подобные изменения ногтей приносят существенный дискомфорт: появляется слоистость ногтевой пластины, ее ломкость и отталкивающий внешний вид.
В норме ногти имеют толщину не более 1 мм, розоватый оттенок, гладкую и блестящую поверхность.
Разновидности утолщения ногтей
В зависимости от причины утолщения ногтей можно выделить два вида:
- Наследственные утолщения ногтей, которые проявляются с раннего детства и сложно поддаются коррекции.
- Приобретенные утолщения ногтей, которые возникают при развитии различных заболеваний или в результате внешнего воздействия.
Причины утолщения ногтей
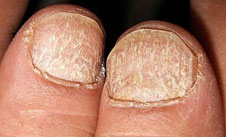
- Грибковые заболевания ногтей (онихомикозы) – самая частая причина утолщения ногтевой пластины. В зависимости от вида грибка и его способности разрушать структуру ногтя различается локализация грибка. Наиболее благоприятным местом для роста грибов является область сочленения ногтевой пластины и ногтевого ложа, то есть сбоку ногтя у кожных валиков. Внедрению грибков способствуют травмы ногтя и окружающей кожи (заусенцы, царапины и т.д.).
Основные симптомы присутствия грибка ногтей:
- утолщение ногтя;
- изменение цвета ногтя или его прозрачности;
- разрушение ногтя (слоение, крошение, истончение ногтевой пластины);
- подногтевой гиперкератоз (усиленное деление клеток рогового слоя эпидермиса);
- воспаление окружающих тканей (покраснение, припухлость, болезненность).
Грибок ногтей — заразное заболевание, требующее своевременного лечения.
К факторам риска заражения грибком относятся:
- эндокринные заболевания (сахарный диабет);
- сосудистые заболевания;
- плоскостопие;
- использование обуви, перчаток и полотенец человека, больного онихомикозом;
- обморожения;
- чрезмерная потливость кожи конечностей или, наоборот, ее сухость.
- Псориаз – это хроническое аутоиммунное заболевание кожи и ногтей, которое может развиться в любом возрасте. Изменения ногтей встречаются в 30% случаев псориаза и характеризуются желто-коричневым цветом ногтевой пластины или появлением пятен того же цвета (напоминают масляные пятна). Формируется ребристая поверхность ногтя за счет его крошения, участков утолщения, чередующихся с участками онихолизиса (мелкие углубления и отделение ногтевой пластинки от ложа). Поражение ногтей может сочетаться с поражением кожи, проявляющимся в виде бляшек розового цвета разных оттенков с четкими контурами, покрытых чешуйками.
- Нарушение кровообращения нижних конечностей приводит к уменьшению притока питательных веществ и кислорода к тканям кончиков пальцев. В условиях гипоксии нарушается нормальный рост клеток и формируются условия для аномального утолщения ногтевой пластины.
К группе заболеваний, приводящих к нарушению кровообращения тканей нижних конечностей, относятся атеросклероз и хроническая венозная недостаточность.
Атеросклероз – хроническое, медленно прогрессирующее заболевание, проявляющееся очаговым утолщением внутреннего слоя артерий из-за отложения липидов и реактивного разрастания соединительной ткани.
Хроническая венозная недостаточность, которая проявляется, в том числе, и варикозным расширением вен нижних конечностей, является одной из самых распространенных причин утолщения ногтей пальцев ног.
- Утолщенные ногти по типу «часовых стекол» характерны для некоторых сердечно-сосудистых заболеваний и хронических болезней легких.
Ногтевая пластина утолщается и несколько закругляется вокруг пальца. Это происходит из-за снижения уровня кислорода в крови и тканях в течение нескольких лет, поэтому человек изменений может сначала и не замечать.
- Травмы ногтевой пластины и окружающих тканей чреваты нарушением нормальных процессов роста ногтей и нередко их утолщением, а также изменением цвета ногтевой пластины.
- Утолщение ногтей может быть следствием воспалительных поражений ногтя и окружающих тканей. При повреждении зоны матрикса ногтя нарушаются нормальные процессы роста и формирования ногтевой пластины. Изменения могут происходить как в сторону утолщения, так и истончения.
- Сахарный диабет характеризуется сенсомоторной нейропатией и нарушением кровообращения в дистальных (крайних) отделах конечностей. Образуются участки гипоксии, которые приводят к формированию зон гиперкератоза и утолщению ногтей. В результате нарушения чувствительности нижних конечностей человек не замечает мелкие травмы.
Неправильно подобранная обувь меняет нормальное положение стопы и пальцев, что ведет к их сдавливанию и нарушению кровообращения ногтевой пластины и окружающих тканей.
Формируется гипоксия тканей, которая, помимо язвенных дефектов (диабетической стопы), приводит к избыточному образованию коллагена и утолщению ногтей.
- Врожденная пахионихия – редкое состояние, которое характеризуется утолщением ногтей и кожи подошвенной части стопы вследствие нарушения процесса образования кератина при мутациях генов, кодирующих образование белка кератин-16. Происходит утолщение ногтей, которое проявляется уже в детском возрасте. На коже формируются большие мозоли, вызывающие болезненные ощущения.
Нередко можно встретить описание утолщения и искривление ногтя наподобие когтя мифической птицы грифона. Подобное изменение называется онихогрифоз и характеризуется изменением околоногтевых тканей, гипертрофией роговых пластинок, их уплотнением и перекручиванием. Является достаточно редким дистрофическим поражением ногтевой пластины.
К каким врачам обращаться при утолщении ногтей
Если проблема утолщения ногтей сохраняется длительное время и не связана с травмой ногтя, а также есть другие патологические симптомы, то не следует идти к мастеру ногтевого сервиса с целью коррекции внешнего вида ногтя, а нужно обратиться к
дерматологу
или терапевту для выяснения возможной причины появления симптомов. Может потребоваться консультация других узких специалистов: ревматолога, сосудистого хирурга, кардиолога, эндокринолога.
Самодиагностика и самолечение в данной ситуации могут привести не только к потере красоты ногтей, но и к более серьезным проблемам.
Диагностика и обследование при утолщении ногтей
После проведения первичного осмотра врач может назначить комплекс лабораторно-инструментальных методов диагностики для установления причин появления симптомов и уточнения диагноза.
- Микроскопия и посев на паразитарные грибы с ногтевых пластин.
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
Антинуклеарные антитела, IgG, скрининг, ИФА (Антиядерные антитела, Аntinuclear antibodies, ANAs, EIA)
Синонимы: Антинуклеарные антитела, Антинуклеарный фактор; АНФ.
Antinuclear Antibody; ANA; Antinuclear factor; ANF.
Краткое описание теста «Антинуклеарные антитела, IgG, скрининг, И…
УЗИ вен нижних конечностей (допплер)
Современный метод исследования венозного оттока нижних конечностей, позволяющий диагностировать нарушение кровотока, варикозных изменений вен и тромбообразова�…
Лечение утолщения ногтей
В зависимости от причины утолщения ногтей врач подберет необходимый план лечения. Так, при онихомикозах основное лечение направлено на борьбу с грибком.
Врач-дерматолог назначит необходимый препарат после проведения исследований и идентификации вида гриба. В процессе лечения необходимо соблюдать личную гигиену, а также проводить профилактику заражения других ногтей.
При лечении псориаза терапия направлена на купирование кожных и других симптомов. Могут быть назначены нестероидные противовоспалительные препараты, глюкокортикостероиды, цитостатики. Терапия подбирается индивидуально и контролируется врачом-ревматологом.
Лечение хронической артериальной и венозной недостаточности проходит под контролем сосудистого хирурга. Используются различные методы лечения в зависимости от показаний: лечение венотониками, статинами, антиагрегантная терапия. При венозной недостаточности используют компрессионный трикотаж (чулки, бинтование).
В некоторых случаях показано хирургическое лечение с восстановлением просвета артерий, коррекцией венозного рефлюкса (обратного заброса крови).
В лечении сахарного диабета основная роль отводится диетотерапии и применению сахароснижающих препаратов по назначению врача-эндокринолога. Рекомендуется использовать удобную ортопедическую обувь.
Что делать при утолщении ногтей
При грибковом поражении ногтей в первую очередь необходимо исключить возможное заражение других людей через предметы личной гигиены (полотенца, маникюрные принадлежности) и обувь.
Во время лечения важно сбалансировать свой рацион питания, включить в него овощи, фрукты, крупы и мясо. Необходимо избегать контактов с химическими веществами, травматизации ногтевой пластины грубыми пилочками и инструментами для маникюра. Также рекомендуется избегать резких перепадов температур (зимой носить перчатки и варежки).
Источники:
- Сергеев А.Ю. Грибковые заболевания ногтей. – М.: Медицина для всех – Национальная академия микологии, 2001. 160 с.
- Кумар В., Аббас А.К., Фаусто Н., Астер Дж. К. Основы патологии заболеваний по Робинсону и Котрану. Пер. с англ. / под ред. Е.А. Коган и др. – Том 3, гл. 21–29. – М.: Логосфера, 2016. С. 500 с.
- Поляков П.И., Горелик С.Г., Железнова Е.А. Облитерирующий атеросклероз нижних конечностей у лиц старческого возраста. Вестник новых медицинских технологий, журнал. 2013 – Т. Хх, № 1. С. 98.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
9923
04 Февраля
-
9766
04 Февраля
-
10839
16 Января
Похожие статьи
Боль в стопе
Боль в стопе: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Cлизь в моче
Слизь в моче: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Нарушение ритма дыхания
Нарушение ритма дыхания: причины, заболевания, при которых развивается, методы диагностики и лечения.
Гипергидроз
Гипергидроз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
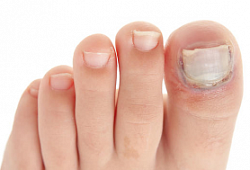
Онихауксис – это изменение ногтя, при котором пластина со стороны свободного края становится утолщенной, темнеет, теряет прозрачность. При этом форма ногтя обычно сохраняется, искривления пластины не наблюдается. Онихауксис поражает один или сразу несколько пальцев рук или ног. Чаще такое отклонение встречается на больших пальцах ног. Утолщенные ногти требуют бережного ухода, так как могут привести к осложнениям.
Ноготь становится толще за счет ороговения подногтевых тканей и огрубения самой пластины. Ее поверхность становится неровной, цвет темным.
Как правило, онихауксис связан с естественным старением организма и у пожилых людей считается нормой. В этом случае его признаки в той или иной степени присутствуют на всех пальцах. Основная причина утолщения ногтей у пожилых людей – снижение кровоснабжения, нарушение микроциркуляции в конечностях, ухудшение поступления питательных веществ.
Кроме старения онихауксис вызывают некоторые болезни или механические повреждения. Речь идет о травмах ногтевого ложа, зоны роста или боковых валиков. К травмам приводят не только удары, ушибы, защемления, падение тяжелых предметов, но и неудачный маникюр, педикюр, неудобная обувь. Из-за хронических микротравм онихауксис встречается у спортсменов, футболистов, артистов балета.
При онихауксисе ноготь сильно утолщается, приподнимается за пределы ногтевого ложа. Цвет пластины переходит в серые или желтые оттенки, она становится мутной, непрозрачной. Ноготь смотрится неприглядно, что особенно беспокоит женщин. Как выглядят ногти при таком нарушении показано на фото.
Кроме изменений ногтевой пластины иногда онихауксис сопровождается гиперкератозом или излишним ороговением кожи вокруг ногтя, ладоней, стоп, воспалительным процессом в области ногтевых валиков. Часто утолщенные ногти вызывают боль, сдавливание окружающих тканей, неудобство при ходьбе в закрытой обуви.
Как проходит диагностика?
Онихауксис может быть признаком серьезных отклонений в организме, в первую очередь связанных с нарушением кровообращения, недостатка кислорода и питательных веществ в области фаланг пальцев. Поэтому при его обнаружении врачи рекомендуют обратиться за помощью, чтобы пройти обследование и выяснить причину. Важно проверить ногти на наличие грибкового поражения, так как утолщение ногтя один из его симптомов.
Как лечить онихауксис?
Чтобы исправить состояние ногтей, вернуть им нормальную толщину, небходим бережный уход и устранение фактора, вызвавшего изменения.
Если причина в сахарном диабете, нужно тщательнее удерживать уровень глюкозы в пределах нормы. Это делают при помощи соблюдений рекомендаций эндокринолога, приема сахароснижающих препаратов или инъекций инсулина в зависимости от типа болезни.
Для лечения отеков, гипоксии в тканях нижних конечностей, вызванных нарушением венозного и лимфатического оттока, выписывают лекарства для укрепления стенок сосудов, разжижения крови, компрессионный трикотаж.
При атеросклерозе назначают препараты и диету для снижения уровня холестерина в крови.
Если причина в дефиците витаминов, необходима коррекция питания или прием витаминно-минеральных комплексов.
При наличии воспаления или инфекционного поражения проводят антисептическую обработку, назначают лечебные мази.
Для улучшения кровообращения в конечностях помогает специальная гимнастика для стоп.
Для лечения онихауксиса народными средствами в интернете можно найти много советов для размягчения ногтей. Это теплые ванночки с яблочным уксусом, перекисью водорода, содой, травяными настоями. Перед применением такого лечения посоветуйтесь с врачом, так как при некоторых болезнях, включая проблемы с кровообращением, эти процедуры противопоказаны.
Главное устранить причину нарушений, тогда в дальнейшем ноготь будет расти правильно. При травмах для восстановления ногтевой пластины понадобится время. Поддерживать ногти в здоровом состоянии и контролировать их рост в этот период поможет медицинский маникюр или педикюр.
Как ухаживать за ногтями при онихауксисе?
Уход за утолщенными ногтями связан с трудностями. Их сложно или даже невозможно подстричь маникюрными ножницами. Они могут трескаться, обламываться с образованием острых краев, травмировать окружающие ткани.
Для маникюра или педикюра лучше обратиться к подологу. Аппаратным методом он уберет лишнюю толщину, удалит ороговевшие участки на коже пальцев, если они есть, назначит увлажняющие и смягчающие средства для самостоятельного ухода. Это уменьшит давление ногтя на ногтевое ложе, неприятные ощущения, не будет мешать носить обувь.
Если есть склонность к скручиванию и врастанию, подолог поставит корректирующую систему (скобу или пластину). Утолщенные ногти более восприимчивы к грибковой инфекции, для ее профилактики может быть назначена периодическая обработка фунгицидными мазями, кремами или растворами.
Учитывая, что ноготь растет медленно, для восстановления здоровой структуры пластины понадобится до 12 – 18 месяцев.
При неправильном уходе и отсутствии лечения онихауксис может привести к скручиванию ногтей, врастанию, присоединению инфекции. Если вы заметили такие изменения, обратитесь к подологу. Он покажет, как правильно заботиться о ногтях, чтобы улучшить их внешний вид, состояние и избежать осложнений.
Ониходистрофия — это собирательный термин, который используется для обозначения заболеваний ногтевого аппарата, сопровождающихся изменением цвета, формы или структуры ногтей. Они возникают под влиянием разнообразных факторов: травм, витаминодефицитов, хронических дерматозов и др. Самыми яркими проявлениями ониходистрофии являются ломкость ногтя и его отделение от ногтевого ложа.
Краткое содержание статьи — в видео:
Причины дистрофии ногтей
Причинами ониходистрофии могут быть внешние (экзогенные) и внутренние (эндогенные) факторы.
В группу экзогенных причин включают:
- грибковые и бактериальные инфекции;
- воздействие механических факторов (травма, неправильный уход за ногтями, неграмотное удаление гель-лака);
- воздействие химических факторов (бытовая химия, кислоты и щёлочи высокой и низкой концентрации, органические кислоты и растворители);
- ультрафиолетовое облучение;
- низкое качество питьевой воды;
- плохое питание и экология, в том числе из-за высокой загазованности воздуха.
В группу эндогенных причин входят:
- хронические дерматозы (нейродермит, экзема, псориаз, атопический дерматит, красный плоский лишай);
- эндокринные нарушения (сахарный диабет 1-го и 2-го типа, тиреотоксикоз, гипотиреоз);
- железодефицитная анемия;
- снижение иммунитета;
- заболевания желудочно-кишечного тракта (эрозивный гастрит, язвенная болезнь желудка);
- нехватка витаминов и микроэлементов;
- интоксикации;
- онкологические заболевания;
- частые стрессы и отсутствие нормального отдыха;
- длительное лечение заболеваний;
- нарушение работы сердечно-сосудистой системы.
Среди причин возникновения ониходистрофии лидируют внешние факторы, такие как грибковые или бактериальные поражения ногтей [1].
Чаще всего ониходистрофиями страдают женщины. У них патология проявляется в виде ломкости ногтей, онихолизиса (отделения пластины от ногтевого ложа) и появления продольных или поперечных дугообразных бороздок (полосок Бо). Это связано с частым посещением маникюрных салонов, неграмотным самостоятельным выполнением маникюра, а также использованием средств бытовой химии без перчаток.
Вторыми по частоте возникновения заболевания являются дети. У них ониходистрофия, как правило, развивается из-за травмы ногтя и насильственного отрывания свободного ногтевого края.
Мужчины же обычно обращаются к врачам уже на стадии осложнения ониходистрофии, т. е. в связи с грибком ногтей (онихомикозом).
Клиническая картина разнообразна и зависит от типа ониходистрофии. Несмотря на это, можно выделить общие клинические проявления патологии. Они связаны с изменением структуры ногтевой пластинки, её формы, прочности и цвета.
Ониходистрофия может проявляться в виде продольной или поперечной исчерченности, шероховатости, мягкости или утолщения роговых пластинок с появлением бороздок и углублений. Ногти могут становиться чрезмерно плоскими или нетипично выпуклыми. Здоровый телесный цвет ногтевой пластины сменяется на белёсый или жёлто-зелёный. В некоторых случаях пластина теряет связь с матриксом — ростковой частью ногтя.
Все перечисленные проявления ониходистрофии могут сопровождаться признаками местного воспаления (болью, покраснением и припухлостью кожи) или протекать бессимптомно [9].
Ноготь состоит из следующих анатомических структур:
- тело — видимая часть ногтя;
- свободный край — ногтевая пластина, выходящая за пределы ногтевого ложа;
- валики — кожные складки, окружающие ногтевую пластину;
- матрикс — наиболее активная ростковая зона ногтя;
- лунула — белый участок в форме полумесяца, расположенный между ороговевшими и живыми тканями;
- ногтевое ложе — соединительная ткань с нервными окончаниями и кровеносными сосудами, расположенная под ногтевой пластиной;
- гипонихий — слой кожи, находящийся между ложем и пластиной;
- эпонихий (кутикула) — оболочка в основании пластины, защищающая корень ногтя от проникновения патогенной микрофлоры [2][7].
Рост ногтя происходит благодаря размножению базальных клеток в матриксе. Данные клетки продвигаются к внешней части ногтя. Они теряют ядра, уплощаются, ороговевают и у края матрикса встраиваются в ногтевую пластинку, тем самым обеспечивая её постоянный рост. Также в этом процессе участвуют валики, ногтевое ложе и фаланга пальца.
В случае дисбаланса клеточного метаболизма, изменения химического состава роговой пластинки, внеклеточного нарушения и различных трофических изменений в тканях (связанных с питанием клеток) развивается ониходистрофия. Причём вид патологии будет зависеть от степени тяжести внутриклеточного нарушения.
Химический состав роговой пластинки индивидуален: он запрограммирован на уровне генов. Поэтому при одних и тех же условиях заболевание проявляется по-разному.
В норме роговые пластинки содержат:
- кератин (белок) — 85-89 % (основное вещество);
- воду — 10 % (увлажняет пластины);
- жиры — 1-5 % (скрепляют все слои ногтя между собой) [1].
Химический роговой пластинки включает:
- углерод — 50-51 %;
- кислород — 21-25 %;
- азот — 16-17 %;
- водород — 6-7 %;
- серу — 1-5 % [1].
В минеральных состав входят:
- кальций — 0,08-0,21 %;
- фосфор — 0,03-0,09 %;
- цинк — 19,6 мкг% [1].
В результате накопления внутри клеток и в межклеточном пространстве продуктов обмена из крови и лимфы происходит разбалансировка и распад ультраструктуры клеток. Обменные процессы в роговой ткани нарушаются, из-за чего вместо белков, жиров и углеводов начинает синтезироваться что-то одно. В итоге может нарушиться не только роста ногтя, но и связь пластинки с ногтевым ложем [8][9].
На данный момент единой классификации ониходистрофий не существует. По происхождению их можно разделить на две группы:
- врождённые ониходистрофии;
- приобретённые ониходистрофии.
Врождённые ониходистрофии развиваются в результате генных мутаций и передаются по наследству. Последнюю группу заболеваний в свою очередь подразделяются на:
- изолированные ониходистрофии;
- ониходистрофии, как часть других заболеваний.
Рассмотрим подробнее каждую группу заболеваний.
Изолированные ониходистрофии
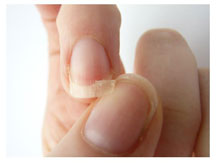
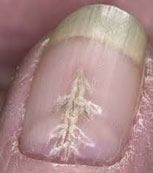
К данной подгруппе заболеваний относятся: ломкость ногтей, онихошизис, борозды Бо, онихолизис, онихогрифоз, лейконихия, образование продольных борозд и гиперпигментация. Чаще всего они развиваются в результате ультрафиолетового облучения, механического и химического повреждения.
Ломкость ногтей — наиболее распространённая деформация ногтевой пластинки. Она сопровождается обламыванием свободного края ногтя с разрушением всех его слоёв. Встречается преимущественно у женщин. Причины ломкости — частый контакт с горячей водой и злоупотребление маникюром.
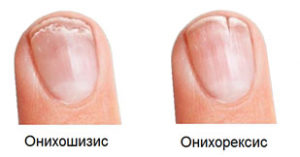
Онихошизис — поперечное расслоение ногтевой пластинки без признаков воспаления. При этом заболевании ноготь правильно растёт до свободного края, после чего происходит расщепление ногтевой пластинки на 2-3 слоя. Наиболее часто поражаются ногти указательного, среднего и безымянного пальцев кистей. Причины — повторяющиеся мелкие механические травмы, в том числе неправильно выполненный маникюр, игра на струнных музыкальных инструментах и т. д.
Борозда Бо (маникюрная ониходистрофия) — другой частый вид дистрофии. Характеризуется появлением поперечной борозды на ногтевой пластинке. Зачастую она образуется на ногтях большого, указательного и среднего пальцев кистей. Причина — нарушение техники снятия гель-лака с помощью фрез.
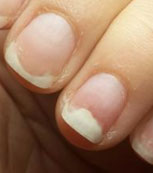
Онихолизис — часто встречающаяся патология, при которой происходит разрыв связи ногтевой пластинки с ногтевым ложем. Отделившаяся часть ногтя может приобретать бело-серый оттенок. Поверхность ногтя, как правило, остаётся гладкой, но в случае присоединения грибковой или бактериальной инфекции ногтевая пластинка становится неровной, шероховатой и бугристой, утолщённой или ломкой.
Причин онихолизиса довольно много. К ним относятся:
- травма или сдавливание ногтя;
- приём антибиотиков, таких как тетрациклин и фторхинолонов;
- использование некачественных лаков;
- авитаминоз;
- хронические дерматозы, заболевания нервной, эндокринной, пищеварительной и сердечно-сосудистой систем;
- невротические расстройства (онихотилломания — навязчивая привычка разрушать собственные ногти с использование различных приспособлений, и онихофагия — манера обкусывать ногти и заусеницы).
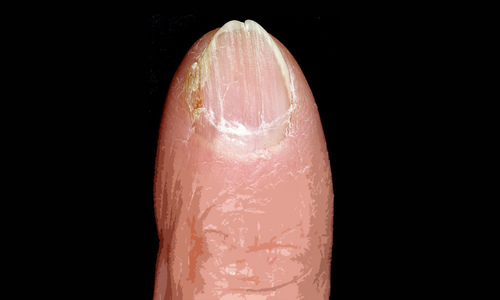
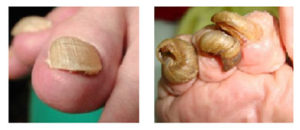
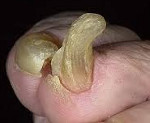
Онихогрифоз — резкое утолщение (гипертрофия) ногтевой пластинки с приобретением выпуклой формы. В процессе роста поражённый ноготь начинает закручиваться по типу спирали или рога. Цвет ногтевой пластинки становится грязно-жёлтым или бурым.
Точная причина онихогрифоза не установлена. Предполагается участие внешних и внутренних факторов. К внешним триггерам относят различные травмы ногтевого аппарата, обморожение, ношение тесной обуви, местные инфекции и ангидроз (нарушение потоотделения). К внутренним триггерам причисляют заболевания иммунной системы (ВИЧ), возрастные эндокринные нарушения, хронические заболевания кожи, сифилис и варикозное расширение вен нижних конечностей.
Лейконихия — наиболее частая форма пигментации ногтей, при которой в толще ногтевой пластинки наблюдаются участки белого цвета различной формы и размера.
Различают три формы данного заболевания:
- точечная (пятнистая) или полосовидная (изменённые участки исчезают по мере роста ногтя);
- субтотальная (частичное поражение пластины);
- тотальная (стойкое поражение всего ногтя).
Причины заболевания: использование некачественного лака для ногтей, неграмотное проведение маникюра и педикюра, частый контакт со средствами бытовой химии, ношение тесной обуви, недостаток микроэлементов (железа, кальция, цинка) и витаминов групп А, Е, С, D.
Продольные борозды — поверхностные, слабо выраженные единичные или множественные линии на ногтях. Наблюдается как у здоровых людей, так и при дисфункции матрикса. Причины — недостаток цинка (в основном у вегетарианцев), неосторожное проведение и злоупотребление маникюром, травмы кутикулы или матрикса, снижение иммунитета и частые стрессы.
Гиперпигментация ногтя возникает при накоплении таких пигментов, как гемосидерин и меланин. В результате ногти приобретают жёлтый или коричневый оттенок. В зависимости от причины выделяют два типа гиперпигментации:
- лекарственная — после приёма тетрациклина и резорцина;
- химическая — после длительного использования маникюрных лаков.
![Гиперпигментация ногтей [18] Гиперпигментация ногтей [18]](https://probolezny.ru/media/bolezny/onihodistrofiya/giperpigmentaciya-nogtyay-18_s.jpeg)
Ониходистрофии, как часть других заболеваний
Онихорексис — продольное расслоение ногтя. Данная патология наблюдается при хронических дерматозах, постоянном контакте с химическими веществами и растворами, которые высушивают ногтевую пластину.
Гапалонихия — редкая форма ониходистрофии, при которой происходит размягчение ногтевой пластинки. Такой ноготь легко сгибается и обламывается, на свободном крае образуются трещины. Причина данной патологии — нарушение метаболизма серы в процессе образования кератина в ногте.
Склеронихия — особая форма гипертрофии ногтя. Характеризуется твёрдостью ногтевой пластинки, полной потерей эластичности и прозрачности. Приводит к отделению ногтевой пластики от ложа по типу онихолизиса. Ноготь приобретает желто-коричневый оттенок, лунула исчезает. Причина заболевания — эндокринные нарушения.
Узуры ногтей — стирание свободного края ногтя в связи с постоянным расчёсыванием зудящих очагов. Сам край ногтевой пластинки становится несколько вогнутым. Такая дистрофия встречается при хронических зудящих дерматозах — нейродермите и экземе.
Трахионихия — довольно необычная форма дистрофии. Ногтевая пластина характеризуется отсутствием луночки и наличием мелких тонких чешуек с тусклым цветом ногтя. Данная патология встречается при иммунодефиците.
Ониходистрофия по типу «реек крыши» — дистрофия ногтя в виде неглубоких продольных гребней или бороздок, расположенных параллельно. Встречается при красном плоском лишае и сенильной атеросклеротической микроангиопатии — атеросклеротическом поражении мелких кровеносных сосудов у пожилых людей.
Наперстковидная истыканность ногтей — точечные вдавления и ямки на поверхности ногтевой пластинки, напоминающие напёрсток. Наиболее часто данная дистрофия ногтей встречается при псориазе, эксфолиативном дерматите, гнёздной алопеции и красном плоском лишае.
Врождённые ониходистрофии
Анонихия — врождённое отсутствие одного или нескольких ногтей. Такая патология встречается редко и является наследственной аномалией. Может одновременно протекать с нарушением структуры волос, работы потовых и сальных желёз и другими пороками развития.
Онихомадезис — отделение ногтевой пластинки от ногтевого ложа со стороны валиков. Процесс протекает достаточно быстро и остро, иногда сопровождается болью и воспалением. После восстановления функции матрикса отрастает здоровая ногтевая пластина. При рецидивах возможно развитие атрофии ногтевого ложа, которая приводит к полной потере ногтя. Данный вид ониходистрофии может передаваться по наследству, впервые проявляется после травмы пальца.
Платонихия — уплощение ногтевой пластины, отсутствие её естественной выпуклости. Данный вид дистрофии встречается достаточно редко и является аномалией.
Койлонихия — блюдцеобразное или чашеобразное вдавление на поверхности ногтя. Наиболее часто поражаются ногтевые пластинки кистей на указательном и среднем пальцах, но иногда в патологический процесс вовлекаются все ногти. Точная причина заболевания неизвестна, предполагается роль наследственного фактора. Зафиксированы случаи возникновения койлонихии на фоне анемии, тиреотоксикоза, болезни Кушинга, брюшного тифа и других заболеваний.
![Койлонихия [21] Койлонихия [21]](https://probolezny.ru/media/bolezny/onihodistrofiya/koylonihiya-21_s.jpeg)
Микронихия — короткие ногтевые пластинки на пальцах рук, реже — на пальцах ног. Может передаваться по наследству. Иногда является признаком других заболеваний (например псориаза).
Ногти Гиппократа — генетическое заболевание ногтевого аппарата, характеризуется выпуклыми ногтевыми пластинками, напоминающими «барабанные палочки». Ногти выглядят грубыми, но при этом они довольно хрупкие. Точная причина данной патологии неизвестна [1][4][5][7].
Онихомикоз — наиболее частое осложнение дистрофии ногтевого аппарата, при котором ногтевые пластины кистей и стоп поражает грибковая инфекция. В случае несвоевременной диагностики и начатого лечения оно может стать не только косметической проблемой, но и серьёзной угрозой здоровью.
В процессе жизнедеятельности грибки способны вырабатывать токсические продукты, что может стать причиной поражения внутренних органов (например печени) и развить резистентность (устойчивость) организма к бактериальной флоре. Также грибки могут вызвать аллергическую реакцию на пенициллин, вследствие чего может развиться медикаментозная токсикодермия и даже синдром Лайелла.
Клиническая картина синдрома Лайелла напоминает ожог II степени: на коже образуются пузыри, после самостоятельного вскрытия которых наблюдается ожоговая поверхность.
В 0,3 % случаев синдром Лайелла встречается при медикаментозной аллергии [11]. Чаще наблюдается у детей и молодых людей. Заболевание может развиться как в первые часы после введения лекарства, так и спустя неделю. Смертность от данного синдрома, по данным некоторых источников, составляет 30-70 % [12].
Подногтевая меланома — достаточно грозное осложнение ониходистрофии. Оно является одним из видов раковых образований. Если раньше данная патология наблюдалась у людей пожилого возраста, то сегодня заболеванию подвержено молодое поколение. Злокачественное образование развивается при постоянном механическом и химическом травмировании ногтевой пластины, частом облучении ультрафиолетом.
Ещё одним немаловажным осложнением ониходистрофии является нарушение качества жизни. Из-за внешнего вида ногтей у человека могут возникать психологические проблемы, ему становится сложно (а иногда даже больно) носить обувь [7][8].
Минимальный объём обследований:
- консультация врача-дерматолога;
- проведение дерматоскопии;
- микроскопическое исследование ногтевой пластины.
Диагноз выставляет доктор на основании осмотра пациента и сбора истории болезни. При обследовании пациента врач должен уделить особое внимание состоянию ногтевого аппарата:
- определить цвет и прозрачность ногтя;
- охарактеризовать поверхность ногтевой пластины (насколько она ровная или выпуклая, блестящая или матовая, гладкая или разрыхлённая, есть ли гребешки, бороздки, трещины, поперечная исчерченность, расщепление и расслоение);
- оценить форму ногтя (плоская, выпуклая или вогнутая) и его консистенцию (утолщённая или истонченная, твёрдая или мягкая);
- определить плотность прилегания ногтя к ногтевому ложу (каково состояние свободного края ногтя, есть ли подногтевые роговые массы);
- оценить состояние кутикулы (есть ли она, утолщенная или разрыхлённая, наблюдается ли нарастание кожицы на поверхность ногтевой пластинки).
Для более точной диагностики проводят дерматоскопию — визуальную оценку патологических измененных тканей с помощью многократного увеличения.
При подозрении на присоединение грибковой инфекции проводят:
- исследование среза ногтевой платины под микроскопом — данный метод является самым простым и быстрым способом обнаружения инфекции;
- бакпосев — более сложный метод, который занимает длительное время, используется для выделения возбудителя, определения его рода и вида [1][3].
Лечение ониходистрофии должно быть комплексным. Его основная цель — воздействие на все звенья патогенеза ониходистрофии.
Комплексное лечение основывается на:
- общем режиме — исключении контакта с моющими средствами, кислотами, щелочами, декоративными лаками, средствами, содержащими ацетон;
- использовании защитных перчаток при частом контакте с водой, средствами бытовой химии и т. д.;
- диете — внесении в ежедневный рацион фруктов и свежих овощей, богатых белками и растительными жирами.
Также во время лечения следует избегать травмы ногтевых пластин.
Выбор тактики лечения всегда зависит от индивидуальных особенностей пациента. Также необходимо учитывать причины возникновения конкретной патологии, связана ли она с другими болезнями:
- заболеваниями лёгочной системы — булавовидное утолщение ногтевых фаланг;
- циррозом печени — платонихия и лейконихия;
- заболеваниями нервной системы — изменение ногтевых пластинок вплоть до их отсутствия;
- болезнями крови (анемией) — койлонихия.
Наружные препараты плохо проникают во всю толщу роговой пластинки, в результате чего препарат не достигает ростковой зоны. Поэтому при лечении используют системную терапию:
- витамин А (ретинол) — курс лечения составляет 1-1,5 месяца;
- препараты железа, мышьяка и кальция — назначают только после обследования крови на микроэлементы;
- при необходимости назначают рибофлавин, тиамин, аскорбиновую кислоту, никотиновую кислоту и токоферола ацетат;
- инструментальное лечение — ПУВА-терапию, УФО-терапию, иглорефлексотерапию и электрофорез [1][6].
При лечении онихомикоза используют противогрибковые средства. Взрослым и подросткам назначают препараты для приёма внутрь. К ним относятся:
- тербинафин (курс лечения — 3-4 месяца);
- итраконазол (курс лечения — по 12 недель с перерывом в 3 недели, общая длительность — 3-4 месяца);
- гризеофульвин — препарат с низкой эффективностью, требует длительного курса лечения.
Лечение грибка ногтей у детей может ограничиться использованием препаратов местного применения (например циклопирокса и аморолфина). При назначении противогрибковых препаратов для приёма внутрь необходимо правильно рассчитать дозу в зависимости от веса ребёнка. Итраконазол и флуконазол для лечения онихомикоза у детей не одобрены FDA (управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) [9].
Прогноз при ониходистрофии благоприятный. Большинство видов заболевания успешно проходят при своевременном обращении за медицинской помощью. Рецидивы возможны при несоблюдении рекомендаций, предписанных врачом, касающихся лечения и профилактики болезни.
Минимизировать риск возникновения дистрофии ногтевого аппарата можно, соблюдая ряд простых предписаний:
- Не пренебрегайте правилами личной гигиены: чаще мойте руки и очищайте ногти от загрязнений.
- Посещайте дерматолога в профилактическом порядке: врач проведёт осмотр и даст дополнительные рекомендации по профилактике.
- В зимний период пользуйтесь перчатками, так как низкая температура пагубно влияет на процессы кровообращения в тканях.
- Используйте резиновые перчатки при работе с химическими, агрессивными средствами.
- Носите комфортную обувь: это снизит риск развития онихолизиса больших пальцев стоп.
- Для маникюра и педикюра выбирайте проверенные косметологические клиники, где работают профессиональные дерматологи и косметологи со специализацией «подология» (медицинский педикюр). По возможности выбирайте щадящий маникюр без агрессивных декоративных покрытий [8][10].
Download Article
Download Article
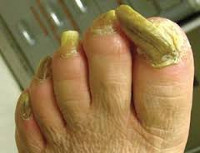
If you have thick toenails, you might feel embarrassed about showing your feet. Thick toenails are most commonly caused by fungus, but they can also be the result of aging, injury, or an underlying condition like diabetes or psoriasis. Luckily, many causes of thick toenails can be treated.
-
1
Soak your feet for 10 minutes in warm water then dry thoroughly. Before you attempt to cut your thick toenails, you should soften them by soaking them in warm water for at least 10 minutes. When you’re finished, dry your feet completely, including between your toes.[1]
-
2
Trim your toenails using nail nippers. Nail clippers are what we typically associate with trimming nails, but these are usually not strong enough to cut through thick toenails. Use nail nippers instead. Nail nippers have a handle that is longer and easier to grip than regular nail clippers, and they are designed to cut toenails straight across.[2]
Advertisement
-
3
Use small cuts and go straight across the nail. Small cuts help avoid splintering, which can be a problem with thick nails. As you’re trimming, cut straight across your nail. Don’t round the corners, as this can increase your risk for ingrown toenails.[3]
-
4
Take care not to cut yourself, especially if you have poor circulation. Conditions like diabetes which cause thickened toenails may also cause you to have poor circulation. This can result in reduced sensation in your feet, meaning you might not notice right away if you cut yourself. Untreated cuts can lead to infections and serious health complications, so be sure to pay close attention while you’re trimming your toenails.[4]
-
5
Gently file the edges of your toenails with an emery board or nail file. After you’ve trimmed your toenails, carefully use an emery board or nail file to smooth any sharp edges which might get caught on your socks.[5]
Advertisement
-
1
Visit your doctor to determine the cause.[6]
The cause of thick toenails can be difficult to determine just by looking at your feet. If you notice your nails becoming thick or changing color, visit your doctor. Your doctor will likely ask you questions about your lifestyle and other health problems you may have, and may take a sample to send to a lab for testing to see if you have a fungal infection.[7]
- Thick toenails are most commonly caused by a fungal infection known as onychomycosis.[8]
- Thickening of the nail can also be caused by repeated injury to the toenail. This is often seen in athletes, but it can also be the result of wearing improperly-fitting shoes.
- Other causes of thick toenails include aging and underlying conditions like psoriasis and diabetes.[9]
- Thick toenails are most commonly caused by a fungal infection known as onychomycosis.[8]
-
2
Use a prescription antifungal if the cause is a fungal infection.[10]
If you are suffering from onychomycosis, your doctor will prescribe you an antifungal treatment. These can come in the form of a cream or ointment or an oral medication. Your doctor might also recommend a laser treatment to destroy the fungus.[11]
- Treating severe cases of fungal infection may require the removal of the nail in order to fully treat the nail bed below.
-
3
Soak your feet in vinegar for an at-home fix for fungus. The pH level of vinegar is thought to destroy nail fungus. Fill a large bowl with an even mixture of hot water and plain vinegar. Soak your feet for up to 30 minutes at a time.
-
4
Treat psoriasis flares with steroids. If you suffer from psoriasis, a flare may affect your toenails, causing them to thicken. If you’re suffering from a flare, your doctor can prescribe steroids, which help reduce the inflammation associated with psoriasis. You may be given oral steroids, although topical creams containing steroids are used more commonly.[12]
-
5
Buff your toenails if the cause of thickening is due to age. Our toenails become thicker as we get older. Although this is a natural part of aging, you can help reduce the thickness by buffing your toenails with an emery board. If you prefer, you can have this done at a nail salon that offers pedicures.[13]
-
6
Avoid impact or squeezing if your toenails have thickened after an injury. If injury is causing your toenails to become thicker, make sure you keep your toenails cut short, wear properly-fitting shoes, and try to avoid anything coming directly into contact with your toenail. If you’re an athlete, such as an ice skater, soccer player, or dancer, your feet go through a lot of high-impact moves on a regular basis. Protect your toenails by avoiding any kicks or moves that put direct pressure on them.[14]
- Thick toenails can also be caused by wearing shoes that are too tight. Wear shoes that fit properly, especially when engaging in strenuous activities.
Advertisement
-
1
Dry your feet thoroughly after showering or swimming. Make sure you completely dry your feet after you swim or shower to ensure your feet stay healthy. If your feet are damp, they will be more susceptible to a fungal infection.[15]
-
2
Wear shoes that fit well and let your feet breathe. Since tight shoes can cause your toenails to thicken over time, be sure that your shoes fit well and don’t crowd your toes. In addition, choose shoes which allow your feet to breathe. This will help prevent fungus from growing.[16]
-
3
Wear clean socks every day. Clean, fresh socks will help keep your feet dry, so put on a fresh pair every day. If you sweat a lot or if you get your feet wet you may need to change your socks more often.[17]
-
4
Wear flip flops in public showers and around swimming pools. Fungal infections prefer warm, damp places, so you are most likely to be exposed to them in a public shower or swimming pool.[18]
Protect your feet by wearing sandals or shower shoes.[19]
Advertisement
Add New Question
-
Question
Can you get toenail fungus from your shoes?
Dr. Miguel Cunha is the founder of Gotham Footcare and is a podiatrist based in Manhattan, New York. Dr. Cunha is a foot and ankle surgeon with experience treating a wide array of foot and ankle conditions from minor problems to complex reconstructive foot and ankle surgery. Dr. Cunha received his DPM from the Temple University School of Podiatric Medicine and completed his residency as the Chief Resident at the Washington Hospital Center and Georgetown University where he specialized in lower extremity trauma, diabetic limb salvage, and reconstructive surgery of the foot and ankle. Dr. Cunha is a member of the American Podiatric Medical Association, the New York Podiatric Medical Association, the American College of Foot and Ankle Surgeons, and is board certified in Podiatric Medicine.
Board Certified Podiatrist
Expert Answer
Support wikiHow by
unlocking this expert answer.If you’re not maintaining proper hygiene of the shoe, they can contain both bacteria and fungus. I recommend that people spray Lysol inside and outside of their shoes, as that helps kill bacteria and fungus. Also, examine the wear and tear of your shoes and determine whether it’s time to get rid of them.
Ask a Question
200 characters left
Include your email address to get a message when this question is answered.
Submit
Advertisement
References
About This Article
Article SummaryX
Treatment for thick toenails depends on what’s causing them. If you have a fungal infection, your doctor may prescribe an over-the-counter cream, oral medication, or laser therapy. If you are having a psoriasis flare, your doctor might prescribe topical steroids or injections. If your thick toenails are the result of injury caused by tight shoes, you should make sure you always wear comfortable shoes that don’t restrict your feet. Keep reading to learn how to trim thick toenails safely at home.
Did this summary help you?
Thanks to all authors for creating a page that has been read 269,431 times.
Reader Success Stories
-
«Now I know how to get rid of thick toenails.»
Did this article help you?
Download Article
Download Article
If you have thick toenails, you might feel embarrassed about showing your feet. Thick toenails are most commonly caused by fungus, but they can also be the result of aging, injury, or an underlying condition like diabetes or psoriasis. Luckily, many causes of thick toenails can be treated.
-
1
Soak your feet for 10 minutes in warm water then dry thoroughly. Before you attempt to cut your thick toenails, you should soften them by soaking them in warm water for at least 10 minutes. When you’re finished, dry your feet completely, including between your toes.[1]
-
2
Trim your toenails using nail nippers. Nail clippers are what we typically associate with trimming nails, but these are usually not strong enough to cut through thick toenails. Use nail nippers instead. Nail nippers have a handle that is longer and easier to grip than regular nail clippers, and they are designed to cut toenails straight across.[2]
Advertisement
-
3
Use small cuts and go straight across the nail. Small cuts help avoid splintering, which can be a problem with thick nails. As you’re trimming, cut straight across your nail. Don’t round the corners, as this can increase your risk for ingrown toenails.[3]
-
4
Take care not to cut yourself, especially if you have poor circulation. Conditions like diabetes which cause thickened toenails may also cause you to have poor circulation. This can result in reduced sensation in your feet, meaning you might not notice right away if you cut yourself. Untreated cuts can lead to infections and serious health complications, so be sure to pay close attention while you’re trimming your toenails.[4]
-
5
Gently file the edges of your toenails with an emery board or nail file. After you’ve trimmed your toenails, carefully use an emery board or nail file to smooth any sharp edges which might get caught on your socks.[5]
Advertisement
-
1
Visit your doctor to determine the cause.[6]
The cause of thick toenails can be difficult to determine just by looking at your feet. If you notice your nails becoming thick or changing color, visit your doctor. Your doctor will likely ask you questions about your lifestyle and other health problems you may have, and may take a sample to send to a lab for testing to see if you have a fungal infection.[7]
- Thick toenails are most commonly caused by a fungal infection known as onychomycosis.[8]
- Thickening of the nail can also be caused by repeated injury to the toenail. This is often seen in athletes, but it can also be the result of wearing improperly-fitting shoes.
- Other causes of thick toenails include aging and underlying conditions like psoriasis and diabetes.[9]
- Thick toenails are most commonly caused by a fungal infection known as onychomycosis.[8]
-
2
Use a prescription antifungal if the cause is a fungal infection.[10]
If you are suffering from onychomycosis, your doctor will prescribe you an antifungal treatment. These can come in the form of a cream or ointment or an oral medication. Your doctor might also recommend a laser treatment to destroy the fungus.[11]
- Treating severe cases of fungal infection may require the removal of the nail in order to fully treat the nail bed below.
-
3
Soak your feet in vinegar for an at-home fix for fungus. The pH level of vinegar is thought to destroy nail fungus. Fill a large bowl with an even mixture of hot water and plain vinegar. Soak your feet for up to 30 minutes at a time.
-
4
Treat psoriasis flares with steroids. If you suffer from psoriasis, a flare may affect your toenails, causing them to thicken. If you’re suffering from a flare, your doctor can prescribe steroids, which help reduce the inflammation associated with psoriasis. You may be given oral steroids, although topical creams containing steroids are used more commonly.[12]
-
5
Buff your toenails if the cause of thickening is due to age. Our toenails become thicker as we get older. Although this is a natural part of aging, you can help reduce the thickness by buffing your toenails with an emery board. If you prefer, you can have this done at a nail salon that offers pedicures.[13]
-
6
Avoid impact or squeezing if your toenails have thickened after an injury. If injury is causing your toenails to become thicker, make sure you keep your toenails cut short, wear properly-fitting shoes, and try to avoid anything coming directly into contact with your toenail. If you’re an athlete, such as an ice skater, soccer player, or dancer, your feet go through a lot of high-impact moves on a regular basis. Protect your toenails by avoiding any kicks or moves that put direct pressure on them.[14]
- Thick toenails can also be caused by wearing shoes that are too tight. Wear shoes that fit properly, especially when engaging in strenuous activities.
Advertisement
-
1
Dry your feet thoroughly after showering or swimming. Make sure you completely dry your feet after you swim or shower to ensure your feet stay healthy. If your feet are damp, they will be more susceptible to a fungal infection.[15]
-
2
Wear shoes that fit well and let your feet breathe. Since tight shoes can cause your toenails to thicken over time, be sure that your shoes fit well and don’t crowd your toes. In addition, choose shoes which allow your feet to breathe. This will help prevent fungus from growing.[16]
-
3
Wear clean socks every day. Clean, fresh socks will help keep your feet dry, so put on a fresh pair every day. If you sweat a lot or if you get your feet wet you may need to change your socks more often.[17]
-
4
Wear flip flops in public showers and around swimming pools. Fungal infections prefer warm, damp places, so you are most likely to be exposed to them in a public shower or swimming pool.[18]
Protect your feet by wearing sandals or shower shoes.[19]
Advertisement
Add New Question
-
Question
Can you get toenail fungus from your shoes?
Dr. Miguel Cunha is the founder of Gotham Footcare and is a podiatrist based in Manhattan, New York. Dr. Cunha is a foot and ankle surgeon with experience treating a wide array of foot and ankle conditions from minor problems to complex reconstructive foot and ankle surgery. Dr. Cunha received his DPM from the Temple University School of Podiatric Medicine and completed his residency as the Chief Resident at the Washington Hospital Center and Georgetown University where he specialized in lower extremity trauma, diabetic limb salvage, and reconstructive surgery of the foot and ankle. Dr. Cunha is a member of the American Podiatric Medical Association, the New York Podiatric Medical Association, the American College of Foot and Ankle Surgeons, and is board certified in Podiatric Medicine.
Board Certified Podiatrist
Expert Answer
Support wikiHow by
unlocking this expert answer.If you’re not maintaining proper hygiene of the shoe, they can contain both bacteria and fungus. I recommend that people spray Lysol inside and outside of their shoes, as that helps kill bacteria and fungus. Also, examine the wear and tear of your shoes and determine whether it’s time to get rid of them.
Ask a Question
200 characters left
Include your email address to get a message when this question is answered.
Submit
Advertisement
References
About This Article
Article SummaryX
Treatment for thick toenails depends on what’s causing them. If you have a fungal infection, your doctor may prescribe an over-the-counter cream, oral medication, or laser therapy. If you are having a psoriasis flare, your doctor might prescribe topical steroids or injections. If your thick toenails are the result of injury caused by tight shoes, you should make sure you always wear comfortable shoes that don’t restrict your feet. Keep reading to learn how to trim thick toenails safely at home.
Did this summary help you?
Thanks to all authors for creating a page that has been read 269,431 times.
Reader Success Stories
-
«Now I know how to get rid of thick toenails.»
Did this article help you?
Ониходистрофия: косметический дефект или тревожный симптом?
На вопрос отвечает:

- 1 Что такое ониходистрофия
- 2 Причины развития
- 3 Симптомы ониходистрофии
- 4 Врожденные ониходистрофии
- 4.1 Онихомадезис
- 4.2 Койлонихия
- 4.3 Анонихия
- 4.4 Платонихия и микронихия
- 4.5 Ногти Гиппократа
- 5 Изолированные приобретенные ониходистрофии
- 5.1 Ломкость ногтей
- 5.2 Онихошизис
- 5.3 Борозды Бо
- 5.4 Продольные борозды
- 5.5 Онихолизис
- 5.6 Онихогрифоз
- 5.7 Лейконихия
- 5.8 Гиперпигментация
- 6 Ониходистрофии, как признак других заболеваний
- 6.1 Онихорексис
- 6.2 Склеронихия
- 6.3 Трахионихия
- 6.4 Наперстковидная истыканность ногтей
- 7 Диагностика
- 8 Лечение ониходистрофии
Ониходистрофия – собирательный термин, под которым подразумевается целый ряд заболеваний ногтей, сопровождающихся различными изменениями их цвета, формы, структуры и т. д. Большое количество людей сегодня имеет тот или иной вид ониходистрофии. Но если некоторые из них проявляются незначительно и не воспринимаются в качестве серьезной проблемы, то другие могут сопровождаться существенными изменениями в состоянии ногтей, делая их эстетически непривлекательными и вызывая ряд психологических комплексов. Поэтому в первом случае признаки ониходистрофии в основном волнуют только самых взыскательных к своему внешнему виду женщин, аво втором они не могут не вызвать обеспокоенности. К счастью, в современной дерматологии существует способ вылечить ониходистрофию или как минимум добиться уменьшения выраженности ее проявлений.
Что такое ониходистрофия
Ноготь человека имеет корень, тело, т. е. видимую часть ногтя, свободный край и матрикс, в котором происходит размножение базальных клеток. Они образуются, продвигаются к корню ногтя, постепенно уплощаясь и ороговевая. Тем самым обеспечивается непрерывный рост ногтевой пластины. Между ороговевшими клетками ногтя и его корнем расположена так называемая лунула. Она имеет форму полумесяца и белый оттенок, а по ее плоскому краю проходит кутикула. Она представляет собой оболочку у основания ногтевой пластины, защищающую корень ногтя от поражения патогенными микроорганизмами. Ноготь с 3-х сторон ограничен кожными складками, называемыми валиками. Со стороны свободного края присутствует тонкий слой кожи, называемый гипонихием. По всей площади, кроме свободного края ногтевая пластина примыкает к ногтевому ложу. Оно образовано соединительной тканью, которая богата нервными окончаниями и кровеносными сосудами.
При возникновении нарушений в питании, обмене веществ, изменении химического состава ногтей под действием тех или иных факторов развивается ониходистрофия. При этом ее вид напрямую зависит не только от характера воздействующих факторов, но и от особенностей химического состава ногтей, так как у разных людей он может варьироваться в достаточно широких пределах.
В результате накопления в клетках и межклеточном пространстве продуктов метаболизма структура клеток ногтевых пластин может изменяться. Это и приводит к возникновению ониходистрофии, что может проявляться нарушениями роста ногтя, его отслоением от ложа, ломкостью, расслоением, образованием пятен, трещин, полосок и т. д.
Ониходистрофия – то заболевание, которое не имеет возрастных, сезонных, расовых и других особенностей. Оно может выступать в качестве симптома развития других соматических нарушений или самостоятельного патологического процесса. Но в любом случае ониходистрофия не должна игнорироваться, а ее появление следует рассматривать в качестве первого признака возникновения других нарушений в организме, пока не будет доказано обратное.
Ониходистрофия может поражать как ногти рук, так и ног. При этом могут страдать не все ногти сразу, а только один или несколько.
Важность своевременной диагностики и лечения заболевания обусловлена еще и тем, что оно может приводить к развитию осложнений. Наиболее опасными следствиями отсутствия лечения ониходистрофии любого вида являются:
- Онихомикоз – грибковое поражение ногтевой пластины, очень часто встречающееся при запущенных ониходистрофиях. В результате присоединения грибковой инфекции ногти еще больше деформируются и изменяют цвет, а впоследствии патогенная микрофлора с током крови может распространиться по организму и привести к микозам внутренних органов, развитию тяжелой формы аллергии на ряд лекарственных средств и другим осложнениям.
- Подногтевая меланома – грозное онкологическое заболевание, отличающееся агрессивным течением и способное уносить жизни людей. Для него характерно образование под ногтем темного пятна любой формы, полоски и т. д. Заболевание требует немедленного обращения к врачу.
Причины развития
Ониходистрофия может возникать на фоне действия внутренних и внешних факторов, приводящих к изменению протекания трофических процессов в ногтях. К числу первых относятся:
- хронические заболевания кожи, в частности экзема, атопический дерматит, красный плоский лишай, псориаз;
- эндокринные заболевания, включая сахарный диабет, гипотиреоз, тиреотоксикоз;
- патологии ЖКТ, в том числе гастрит, язвенная болезнь желудка;
- дефицит железа в организме и обусловленная этим анемия;
- снижение иммунитета на фоне нехватки витаминов, минералов, наличия хронических заболеваний, иммунодефицитов;
- онкологические заболевания;
- интоксикации;
- частые стрессы;
- сердечно-сосудистые нарушения.
Тем не менее чаще ониходистрофию вызывают внешние факторы, среди которых:
- грибковые и бактериальные поражения ногтей;
- получение травм ногтей, неправильное выполнение маникюра;
- влияние химических средств, в том числе содержащихся в бытовой химии, лакокрасочной продукции и пр.;
- частое воздействие ультрафиолетовых лучей на ногти;
- проживание в неблагоприятных экологических условиях.
Поэтому наиболее часто ониходистрофия диагностируется у женщин, которые регулярно выполняют маникюр, в том числе в специализированных маникюрных кабинетах, и работают с бытовой химией без использования перчаток.
Симптомы ониходистрофии
Внешние проявления ониходистрофии зависят от ее вида. Тем не менее во всех случаях, кроме визуальных изменений формы, структуры, прочности, цвета ногтевой пластины, могут дополнительно возникать признаки местного воспаления. В таких ситуациях больные могут отмечать покраснение и припухлость кожи в области пораженного ногтя, а также испытывать боли разной интенсивности при надавливании на ноготь или постоянно.
Сегодня еще не существует строгой и общепризнанной классификации ониходистрофий. Поэтому, как правило, дерматологи делят их по причинам развития с акцентом на специфику внешних проявлений.
В целом различают врожденные ониходистрофии и приобретенные. Первые являются следствием генных мутаций, а вторые – результатом нарушения питания ногтей под действием внешних и/или внутренних факторов. При этом приобретенные ониходистрофии делят на изолированные и те, что возникают на фоне развития других заболеваний.
Симптомы ониходистрофии очень сходны с проявлениями онихомикоза, т. е. грибкового поражения ногтей. Это вызывает возникновение ряда сложностей при ее диагностике.
Врожденные ониходистрофии
Врожденные ониходистрофии становятся результатом произошедших у больного генных мутаций или при наследовании склонности к дистрофии ногтей от родственников. Они могут проявляться с самого рождения или возникать под действием травмирующего фактора, воспалительного процесса или развития нарушений в работе внутренних органов.
Онихомадезис
Онихомадезис – передающаяся по наследству дистрофия ногтей, при которой происходит отделение ногтевой пластины от ложа в местах ее примыкания к кожным валикам. Заболевание дебютирует после травмы пальца, а изменения нарастают остро и с большой скоростью. Кроме отделения ногтя у валиков от ложа может наблюдаться развитие воспалительного процесса и возникновение болей.
При грамотном лечении удается восстановить функцию матрикса, после чего отрастает здоровый ноготь. Это не является гарантией отсутствия рецидивов при повторных травмах. Но если они частые, возможна полная атрофия ногтевого ложа и потеря ногтя.
Койлонихия
Койлонихия – ониходистрофия, характеризующаяся вдавлением ногтевой пластины в виде чаши или блюдца. Чаще всего страдают ногти указательного и среднего пальца, хотя не исключено поражение всех ногтей, включая стопы.
Пока еще точно причины развития койлонихии до конца не изучены. Считается, что склонность к развитию подобных нарушений является генетически детерминированной, а спусковым крючком для их возникновения может выступить анемия, болезнь Кушинга, тиреотоксикоз, брюшной тиф и некоторые другие заболевания.
Анонихия
Анонихия – ониходистрофия, проявляющаяся с рождения отсутствием одного или одновременно нескольких ногтей на пальцах кистей или стоп. Заболевание встречается редко, но при этом может сопровождаться отклонениями от нормы в структуре волос, функционировании потовых и сальных желез, а также другими пороками развития.
Платонихия и микронихия
Платонихией называют утолщение и уплощение ногтя. В результате ногтевая пластина является полностью плоской, лишенной естественной дугообразной формы.
Микронихия – ониходистрофия, проявляющаяся укорочением ногтевых пластин. Чаще всего подобные изменения замечаются на пальцах кистей, хотя также возможны и на пальцах стоп. Считается, что микронихия также может сопровождать псориаз.
Ногти Гиппократа
Ногти Гиппократа – генетически обусловленная ониходистрофия, при которой ногти становятся выпуклыми и увеличиваются в размерах. В результате пальцы приобретают форму барабанных палочек. При всей грубости ногтей они отличаются хрупкостью. Также подобное может наблюдаться при хронических заболеваниях органов дыхания.
Изолированные приобретенные ониходистрофии
В категорию изолированных ониходистрофий входят те, которые возникают самостоятельно без связи с другими заболеваниями. Чаще всего они становятся следствием неблагоприятного механического, химического и ультрафиолетового воздействия. К числу таковых принадлежат повышенная ломкость ногтей, образование продольных борозд, онихолизис и другие. В целом они вызывают только косметический дефект и не представляют опасности. Для восстановления здоровья ногтей (за редким исключением) в таких ситуациях достаточно устранить причину развития ониходистрофии.
Ломкость ногтей
Повышенная ломкость ногтей – самый распространенный вид ониходистрофии, заключающийся в обламывании свободного края ногтевой пластины по всей толщине. В большинстве случаев с подобной проблемой сталкиваются женщины из-за истощения ногтей частыми маникюрами, особенно проведенными с нарушением правил, или частого контакта с горячей водой или химическими средствами.
Онихошизис
Под данным термином подразумевается поперечное расслоение ногтей без возникновения других нарушений и признаков воспаления. При онихошизисе свободный край ногтя расщепляется на 2 или даже 3 слоя, причем в остальной его части не наблюдается никаких изменений. Чаще всего страдают ногтевые пластины указательного, среднего и безымянного пальцев, так как именно они больше всего травмируются в быту. Кроме того, провоцировать расслоение ногтей может пристрастие к игре на струнных музыкальных инструментах и неграмотно проведенный маникюр.
Борозды Бо
Борозда Бо – образование на ногтевой пластине поперечной выемки, что является прямым следствием механического травмирования. Подобное также называется маникюрной ониходистрофией, поскольку основной причиной возникновения такой дистрофии является нарушение техники снятия гель-лака фрезой или травмирование другими маникюрными инструментами.
Продольные борозды
Продольные борозды – слабо выраженные отдельные или множественные линии на поверхности ногтей, которые могут присутствовать как при нарушениях функции матрикса, так и у здоровых людей. Основной причиной образования продольных борозд считается дефицит цинка в организме, от чего чаще всего страдают приверженцы вегетарианской диеты. Хотя также подобный дефект ногтей может быть следствием:
- неосторожного проведения маникюра c сильным травмированием кутикулы, что часто встречается при слишком глубоком обрезном маникюре;
- повреждения матрикса;
- снижения иммунитета в силу действия тех или иных причин;
- частых стрессов.
Онихолизис
Онихолизис – распространенный вид ониходистрофии, при котором наблюдается отслоение части ногтевой пластины от ложа. В результате отделившаяся часть ногтя может становиться более бледной с сероватым оттенком, хотя сама поверхность сохраняет гладкость и нормальную структуру. Тем не менее при присоединении бактериальной или грибковой инфекции, она приобретает шероховатости, бугристость, может утолщаться и становиться ломкой.
Онихолизис может быть следствием действия массы различных факторов:
- механического травмирования или длительного сдавливания ногтя;
- хронических дерматозов, патологий эндокринной, нервной, сердечно-сосудистой систем и ЖКТ;
- приема антибиотиков, в частности группы тетрациклинов и фторхинолонов;
- бедного витаминами, минералами рациона, приводящего к развитию гиповитаминоза;
- применения для маникюра лаков низкого качества;
- поведенческих расстройств в виде привычки грызть, ломать ногти, в том числе с использованием различных приспособлений.
Онихогрифоз
Онихогрифоз – ониходистрофия, сопровождающаяся резким утолщением ногтевой пластины, изменением их цвета на грязно-желтый или даже коричневый и закручиванием в спираль или в виде рога. Пока еще доподлинно неизвестны причины развития этого вида заболевания, хотя считается в его возникновении принимают участие одновременно и экзогенные и эндогенные факторы. В качестве таковых могут выступать травмы ногтей, обморожения, инфекции, ношение неудобной, слишком узкой обуви, хронические заболевания кожи, иммунодефициты, возрастные изменения гормонального фона и даже варикозное расширение вен нижних конечностей.
Лейконихия
Лейконихия – один из самых распространенных видов ониходистрофий, для которого характерно появление в толще ногтя белых пятен, полосок различного размера. В зависимости от особенностей поражения ногтей различают следующие формы лейконихии:
- точечная или полосовидная – возникающие в толще ногтя белые пятна продвигаются вместе с ногтем и впоследствии срезаются и в дальнейшем не образуются;
- субтотальное – белые пятна стойкие и занимают существенную часть ногтевой пластины;
- тотальное – практически вся поверхность ногтя приобретает белый цвет, изменения стойкие.
Причин развития лейконихии достаточно много. Наиболее часто она возникает на фоне дефицита в организме витаминов и минеральных веществ, в частности кальция, цинка и калия. Также причиной возникновения белых пятен может становиться нарушение правил проведения маникюра, использование лака низкого качества, ношение слишком узкой обуви или частый контакт с химическими соединениями.
Гиперпигментация
Гиперпигментация ногтей – ониходистрофия, проявляющаяся пожелтением или приобретением коричневого оттенка ногтями по всей поверхности или только части. Подобное может возникать на фоне приема тетрациклина и резорцина при лечении бактериальных или других инфекций. В таких случаях говорят о лекарственной гиперпигментации. Но также изменение цвета ногтей может возникать при длительном использовании маникюрных лаков, тогда диагностируют химическую гиперпигментацию.
Ониходистрофии, как признак других заболеваний
Значительно более серьезную проблему, чем изолированные ониходистрофии, представляют собой те, что возникают в результате развития других нарушений в работе организма. В таких ситуациях пациентам требуется комплексное лечение, направленное на устранение имеющихся заболеваний и улучшение питание ногтей.
Онихорексис
Онихорексис – ониходистрофия, сопровождающаяся продольным расслоением ногтевой пластины в любой ее части, в том числе у основания ногтя. Такие изменения могут сигнализировать о развитии хронического дерматоза, причем чаще всего обусловленного частым контактом с конкретными химическими веществами.
Склеронихия
Склеронихия – яркое проявление эндокринных заболеваний, т. е. нарушений гормонального фона в результате чрезмерной или наоборот недостаточной функции той или иной эндокринной железы. Для данного вида ониходистрофии характерно изменение цвета ногтя на желто-коричневый, но в отличие от гиперпигментации, это сопровождается его утолщением, потерей эластичности и прозрачности. В дальнейшем ноготь может местами отделяться от ногтевого ложа, как при онихолизисе. Иногда наблюдается исчезновение лунулы.
Трахионихия
Трахионихия – нечасто встречаемый вид ониходистрофии, характерной для иммунодефицитных состояний. Для нее типично побледнение ногтевой пластины, потеря естественного блеска и образование на ней мелких чешуек. Также наблюдается исчезновение лунулы.
Наперстковидная истыканность ногтей
Для этой формы заболевания характерно образование на поверхности ногтя мелких вдавленных точек, как будто от иголки. Подобное может возникать при:
- псориазе;
- красном плоском лишае;
- эксфолиативном дерматите;
- гнездной алопеции.
Диагностика
При возникновении признаков ониходистрофии стоит обратиться к дерматологу, который проведет опрос и осмотр пациента, в том числе с применением дерматоскопа. Он представляют собой компактный прибор, дающий многократное увеличение рассматриваемой поверхности.
При необходимости врач дополнительно назначит проведение анализа крови, микроскопии ногтя и бакпосева. Эти анализы в основном требуются для диагностики инфекционных осложнений ониходистрофии.
Лечение ониходистрофии
Лечение ониходистрофии носит комплексный характер и в первую очередь направлено на устранение причины ее развития. Оно осуществляется под контролем дерматолога. Врач обязательно рекомендует исключить контакт с ногтей с любыми химическими веществами и пользоваться защитными перчатками при выполнении бытовых работ. Также показано обогатить повседневный рацион свежими фруктами и овощами, ненасыщенными жирными кислотами, незаменимыми аминокислотами. Если же ониходистрофия является следствием развития того или иного заболевания, назначается соответствующее лечение, что может потребовать кроме консультации дерматолога, осмотра другого узкого специалиста, например, эндокринолога, кардиолога.
На время лечения и впоследствии важно избегать травм ногтей, в особенности при выполнении маникюра.
Поскольку наружные средства плохо проникают сквозь ноготь, их использование дополняют системной медикаментозной терапией. В ее состав могут входить:
- витамины А, С, Е, В6, РР;
- препараты железа, кальция;
- многокомпонентные витаминно-минеральные комплексы;
- препараты, улучшающие микроциркуляцию;
- ангиопротекторы;
- иммуностимуляторы;
- общеукрепляющие препараты.
В наиболее сложных случаях дерматолог может назначить прием кортикостероидов, хинолинов и цитостатиков.
Дополнительно рекомендуется проведение теплых ванночек для ногтей. В зависимости от вида ониходистрофии используются отвары трав, морская соль, эфирные масла. Хорошие результаты дают грязелечение и парафиновые аппликации, для выполнения которых подходит только натуральный воск.
Если ониходистрофия сопровождается развитием онихомикоза, обязательно назначается соответствующая ситуации противогрибковая терапия.
Чтобы повысить эффективность лечения дистрофии ногтей, пациентам может рекомендоваться пройти курсы:
- ПУВА-терапии;
- УФО-терапии;
- ионофореза с витаминами;
- иглорефлексотерапии;
- электрофореза.
Дополнительно пациентам может рекомендоваться сделать лечебный аппаратный маникюр. В таком случае специалист сможет максимально приблизить состояние ногтя к норме и устранить наиболее выраженные внешние изменения.
При большинстве видов ониходистрофий прогноз благоприятный. Тем не менее нельзя игнорировать изменения в состоянии ногтей, даже если эстетическая сторона вопроса не относится к числу прерогативных. Ведь это может свидетельствовать о возникновении более серьезных изменений в работе внутренних органов, последствия прогрессирования которых будут значительно существеннее, чем изменение формы, цвета или структуры ногтя. Поэтому при появлении признаков врожденных ониходистрофий или способных выступать признаком других патологий стоит как можно быстрее записаться на прием к дерматологу и следовать его рекомендациям.
Автор статьи

Попов Михаил Сергеевич
Дерматолог
Стаж: 12 лет
Занимаюсь лечением и дигностикой любых кожных заболеваний. Удаленим родинок, папилом, кетаром с помощью лазерной диструкции. Лечену кожные заболевания (псориаз, герпес, экзема, атопический дерматит)
Записаться к врачу
Если постоянно носить тесную обувь, то от сдавливания ногти на пальцах ног могут деформироваться. Сначала они неравномерно утолщаются, а потом становятся похожими на птичьи когти: искривляются, загибаются книзу, врастают в кожу. Это заболевание носит название онихогрифоз. Человек, страдающий им, испытывает серьезные неудобства при подстригании ногтей и ношении обуви. Вдобавок, нарушение естественной структуры ногтя может спровоцировать появление грибковой инфекции.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Симптомы болезни
Часто онихогрифоз ногтей путают с грибковой инфекцией, потому что некоторые симптомы этих двух заболеваний схожи. Больные испытывают дискомфорт в области пальца. Ногтевая пластина теряет свою изначальную розовую окраску. В некоторых случаях при надавливании на ноготь ощущается даже небольшая боль.
Однако у болезни «птичьего когтя» есть свои характерные признаки:
- Неравномерное утолщение, уплотнение, отвердение ногтевой пластины;
- Приподнимание ее над ногтевым ложем;
- Сильное потемнение ногтевой пластины, ее пожелтение или «посерение»;
- Появление на ней рельефных продольных либо поперечных полос.
На поздних стадиях наблюдается уже ярко выраженная деформация ногтя. Он сильно искривляется, иногда перекручивается и загибается вниз.

Причины онихогрифоза ногтей
Болезнь возникает в результате повреждения тканей, расположенных вокруг ногтевого ложа. Наиболее подвержены ей пожилые люди и спортсмены. Поражается по большей части ноготь на большом пальце ноги.
Причиной повреждения околоногтевых тканей может быть:
- Травмирование пальца;
- Его обморожение;
- Сдавливание при постоянном ношении тесной обуви;
- Грубое выполнение педикюра.
Нередко заболевание носит наследственный характер или провоцируется развитием ряда хронических заболеваний, которыми страдает больной. Среди них псориаз, варикоз нижних конечностей, грибок, неврит, слоновость ног.
К какому врачу обратиться?
Если ногтевая пластина начала слоиться, ломаться, темнеть, утолщаться, необходимо поспешить к врачу. Проводят лечение онихогрифоза:
Наши специалисты

98%
удовлетворены результатом лечения

100%
удовлетворены результатом лечения
Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
На приеме врач занимается:
- Осмотром пальцев ног;
- Опросом пациента на предмет наличия в семье аналогичных случаев;
- Изучением результатов анализа крови и соскобов с ногтевой пластины.
Комплексная диагностика позволяет правильно определить происхождение болезни, выявить ее инфекционный или генетический характер.
Лечение
Лечение заболевания направлено на возвращение ногтевой пластине нормальной толщины и формы. Оно является комплексным и предусматривает:
- Прием медикаментозных средств, благоприятно воздействующих на стенки сосудов и циркуляцию кровотока;
- Употребление успокаивающих лекарственных препаратов;
- Прием витаминов, аминокислот, ненасыщенных жирных кислот, способствующих росту ногтевой пластины;
- Физиотерапевтические процедуры;
- Массаж;
- Аппликации лечебными грязями, парафином, воском, озокеритом;
- Наложение специальных кератолитических пластырей.
Если болезнь сильно запущена и не поддается лечебным воздействиям, пораженный ноготь удаляется вместе с корнем хирургическим путем.
Гиперкератоз ногтей
- Что это такое?
- Общая информация
- Классификация
- Симптомы гиперкератоза ногтей
- Причины
- Диагностика
- Мнение эксперта
- Лечение
- Профилактика
- Вопрос-ответ
Что это такое?
Подногтевой гиперкератоз – патологическое состояние хронического характера, при котором утолщается роговой слой ногтей. Чаще всего заболевание проявляется на стопах, при этом нередко наблюдается также увеличение толщины кожи на пятках и подошве ступней. Из-за гиперкератоза ногтевое ложе деформируется, ноготь принимает форму шара, меняет цвет. Сама пластина расслаивается, становится хрупкой и менее эластичной. Лечением патологии занимаются врачи-подологи и дерматологи при участии сосудистых хирургов, эндокринологов, ревматологов и других специалистов.
Общая информация
В нормальном состоянии толщина ногтей не превышает 1–1,2 мм. Они имеют бледно-розовый цвет, эластичную, гладкую и блестящую текстуру. При гиперкератозе ногтевая пластина постепенно уплотняется, цвет становится неоднородным, появляется желтизна и коричневые пятна. Ноготь приобретает округлую форму, неэстетичный внешний вид, часто ломается и расслаивается.
Классификация
Специалисты выделяют две основные категории гиперкератоза с учетом происхождения: наследственную (врожденную) и приобретенную форму заболевания.
Врожденные виды патологии встречаются редко, но с трудом поддаются лечению. Приобретенный гиперкератоз – результат воздействия внешних факторов или инфекционно-воспалительных патологий. Устранить его намного проще.
Симптомы гиперкератоза ногтей
Клиническая картина зависит от длительности заболевания и причины, которая вызвала поражение ногтевой пластины. Основными симптомами становятся:
- увеличение толщины ногтевой пластины;
- снижение прозрачности ногтя;
- неоднородное пожелтение пластины;
- повышенная хрупкость ногтя, из-за чего он постоянно ломается, крошится;
- расслаивание пластины;
- покраснение и припухлость кожных валиков.
Если заболевание возникло на фоне микоза, заражение быстро распространяется на соседние здоровые пальцы и ногти. Может наблюдаться зуд, жжение, неприятный запах от ступней.
При грибковом происхождении гиперкератоза ногтей на ногах дополнительными признаками становятся болезненность при давлении на поврежденную область, выраженная желтизна пластины, иногда с белесыми пятнами.
У некоторых пациентов ногти не только утолщаются, но и начинают расти в сторону, что вызывает частые эпизоды врастания пластины в кожные валики.
При сердечно-сосудистых заболеваниях гиперкератоз также проявляется закруглением ногтевой пластины вокруг пальца, из-за чего они начинают напоминать шарики. Если источником патологии стал псориаз, на ногте могут появиться характерные «масляные» пятна желтовато-коричневого оттенка. При этом поверхность пластины становится ребристой.
Причины
Факторов, которые могут спровоцировать утолщение ногтя, огромное количество, начиная от механического повреждения пластины и заканчивая тяжелыми генетическими заболеваниями. Наиболее распространенными причинами гиперкератоза ногтей стопы являются:
- ношение тесной, неудобной или маленькой по размеру обуви;
- расстройства эндокринной сферы, в первую очередь, сахарный диабет;
- дисфункции наследственного характера;
- механические повреждения ногтя, валиков вокруг пластины, кожи на пальце;
- псориаз;
- экзема;
- атеросклероз сосудов;
- плоский и красный лишай;
- онихогрифоз;
- повышенная потливость ступней;
- папилломатоз;
- неправильный гигиенический уход за ногами или недостаток гигиены;
- ношение теплой обуви, плотных носков в жаркую погоду;
- гиповитаминоз и авитаминоз;
- нерациональное применение системных лекарственных средств;
- хроническое недосыпание;
- сильные психоэмоциональные нагрузки, стрессы;
- аллергические реакции на используемые косметические средства, спреи для ног, гели для душа и т.д.
В подавляющем большинстве случаев гиперкератоз возникает на фоне грибковой инфекции (онихомикоза), иногда манифестацию болезни вызывает иммунодефицит.
Более редкими причинами развития гиперкератоза становятся:
- генетические аномалии;
- врожденные пороки развития стоп и ногтей;
- хронические поражения дыхательной системы;
- хронические заболевания сердца и сосудов;
- врожденная пахионихия – заболевание, при котором нарушается процесс образования кератина на фоне мутации генов.
Гиперкератоз чаще встречается у людей, которые много времени проводят на ногах, ходят на большие расстояния, интенсивно занимаются спортом. В группу риска также входят пациенты, страдающие от ожирения, имеющие очень высокий рост, что увеличивается нагрузку на стопы. В развитие заболевания также вносят определенный вклад вредные привычки: систематическое употребление алкоголя, курение.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:

Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика
Сначала врач проводит первичный осмотр:
- оценивает форму, цвет, прозрачность и толщину ногтевой пластины;
- опрашивает пациента на предмет перенесенных заболеваний, травм и т.п.;
- выявляет особенности питания, образа жизни;
- изучает перечень медикаментов, которые принимал пациент в течение последнего месяца.
Для уточнения причины и характера утолщения ногтей назначается дополнительная диагностика. Могут быть использованы:
- микроскопическое исследование соскоба или смыва с ногтевой пластины и кожи для выявления патогенных микроорганизмов;
- общеклинический и биохимический анализы крови;
- аллергологические пробы;
- оценка ревматического профиля (тесты на ревматоидный фактор, различные антитела и т.д.);
- допплерография сосудов нижних конечностей;
- ангиография сосудов;
- КТ или МРТ с учетом показаний.
Назначаются также консультации профильных специалистов. Перечень диагностических мероприятий может быть расширен при наличии у пациента сопутствующих или системных заболеваний, которые оказывают влияние на течение гиперкератоза.
Мнение эксперта
Подногтевой гиперкератоз – достаточно распространенное явление. Утолщение ногтя со всеми вытекающими последствиями может появиться не только у пожилых пациентов с серьезными заболеваниями, но и у здоровых, активных молодых людей. Основная причина патологии – грибковое поражение ногтя. Микроорганизмы, которые вызывают онихомикозы, крайне живучи, быстро распространяются и стремительно захватывают здоровые ткани. Справиться с ними за короткое время получается не всегда. Поэтому так важно тщательно следить за гигиеной ступней, особенно при повышенной температуре и влажности (речь идет о банях, саунах, бассейнах, пляжах как общественного, так и личного пользования).
Заметив пожелтение ногтевой пластины, деформацию или утолщение ногтя, нужно сразу, не откладывая, записаться на прием к специалисту-подологу. Ранняя диагностика и своевременно принятые меры – залог эффективного и быстрого лечения.

Лечение
Лечением гиперкератоза занимаются врачи узкой специальности – подологи. В некоторых случаях привлекаются дерматологи, а также профильные врачи в зависимости от особенностей здоровья пациента.
Лечение гиперкератоза ногтей должно быть комплексным. Программу терапии подбирают индивидуально с учетом текущего состояния ногтевой пластины и причины заболевания. В комплекс лечения могут входить различные методики и процедуры.
- Лечебный педикюр и местная терапия. Воздействие направлено на подавление инфекционной микрофлоры и стабилизацию процессов ороговения тканей. Медицинский педикюр позволяет бережно снять поверхностные слои поврежденной пластины специальными инструментами, что способствует удалению патогенов, уменьшению толщины ногтя, устранению расслаивания и трещин.
- Лечебные полоскания, компрессы и ванночки. Необходимы для размягчения кожных валиков и верхнего слоя ногтевой пластины. Подготовленные ткани убирают абразивами, после чего наносят на пораженную область лекарственные составы.
- Диетотерапия. Помогает нормализовать рацион, увеличить поступление необходимых микро- и макроэлементов в организм, что способствует укреплению ногтя и снижению признаков гиперкератоза. Необходимо ограничить сладости, выпечку, алкоголь. Режим питания подбирают с учетом необходимой суточной дозировки белков, углеводов, жиров и других веществ. План питания составляет врач-диетолог в индивидуальном порядке.
- Иммунотерапия. Проводится в случаях, когда гиперкератоз стал следствием иммунодефицитных состояний. Включает в себя прием иммуномодуляторов и иммуностимуляторов.
- Гигиенический уход. Распространению грибка способствует влажность и тепло. Для создания условий, в которых патогенам будет некомфортно, назначают ежедневную антисептическую обработку стоп.
Очень важно ежедневно менять носки, чулки и колготки даже после одного использования, обрабатывать стельки специальными средствами и обязательно просушивать обувь. От посещения общественных бань, пляжей и бассейнов временно придется отказаться, чтобы избежать заражения новой инфекцией контактным путем.
В случае, когда предпринятые меры не оказывают нужного эффекта, или пациент обратился с запущенным состоянием, показано полное или частичное удаление ногтевой пластины. Проводится процедура с помощью фрезы, специальных пластырей или лекарственных препаратов.
Профилактика
Для снижения рисков развития гиперкератоза ногтей желательно:
- носить удобную, подобранную по размеру и сезону обувь;
- контролировать имеющиеся эндокринные, сердечно-сосудистые, дерматологические и другие хронические заболевания;
- соблюдать личную гигиену, пользоваться только своими банными принадлежностями;
- посещая баню, сауну, бассейны, не ходить босиком и принимать тщательный душ после окончания процедур;
- беречь ногти и пальцы от травм, ожогов, химического воздействия;
- регулярно приходить на осмотр к врачу-подологу;
- спать не менее 6–8 часов в сутки;
- избегать стрессов, физического и умственного перенапряжения.
Необходимо также правильно питаться, вести подвижный образ жизни, контролировать массу тела и не заниматься самолечением.
Вопрос-ответ
Афанасьев Е.Н. Механически индуцированные гиперкератозы стопы // Пластическая хирургия и косметология. 2012. № 4.
Дерматология: Атлас-справочник / Т. Фитцпатрик, Р. Джонсон, К. Вулф и др.// Пер. с англ. — М.: Практика, 1999.
Кожные и венерические болезни: Руководство для врачей. В 2-х т.— Т. 2 / Под ред. Ю. К. Скрипкина и В. Н. Мордовцева. — М.: Медицина, 1999.
Ломоносов К.М., Цыкин А.А. Онихомикоз: этиология, диагностика, клиника и лечение // Российский медицинский журнал. 2007. Т. 15. № 19.
Сергеев А.Ю. Грибковые заболевания ногтей. – М.: Медицина для всех – Национальная академия микологии, 2001.
>
Заболевания по направлению Дерматолог
Заболевания по направлению Миколог
Заболевания по направлению Подолог
Ониходистрофия: причины, виды, подход к лечению
Ониходистрофия (код по МКБ 10 – L 60) – это термин, которое объединяет патологические изменения формы, структуры или окраски ногтя. Их вызывает нарушение обмена веществ, питания тканей ногтевой пластины на фоне системных патологий, травм, инфекций, генетических аномалий. Признаки ониходистрофии ногтей обнаруживают у детей и взрослых, чаще у женщин, чем у мужчин.
- Классификация ониходистрофий
- Ломкость
- Расщепление
- Борозды
- Отслоение
- Утолщение
- Изменение цвета
- Точечные углубления
- Размягчение
- Изменение формы
- Что делать в случае ониходистрофии?
- Как лечить ониходистрофию ногтей?
Классификация ониходистрофий
По внешним проявлениям ониходистрофии делят на разные виды. Рассмотрим их ниже.
Ломкость
Ломкость ногтей встречается в основном у женщин. Пластины отличаются повышенной хрупкостью, даже от легкого воздействия обламываются по всей толщине.
Расщепление
Проходит в двух направлениях – продольном и поперечном. Поперечное называется онихорексис, продольное – онихошизис.При онихошизисе пластина отрастает до свободного края неповрежденной. Затем расщепляется на два, три или четыре слоя, которые обламываются либо растут по отдельности параллельно друг другу. Чтобы придать ногтям аккуратный вид, рекомендуют их коротко подстричь. Если не устранить причину расслоения, отрастающий свободный край будет опять расщепляться. Чаще страдают второй, третий, четвертый пальцы рук.
При онихорексисе вначале ноготь раскалывается вертикально со стороны свободного края, а затем образовавшаяся трещина удлиняется по направлению к зоне роста ногтя. Такое отклонение обычно вызывают травмы. В зависимости от тяжести повреждений образуются поверхностные (длиной до 5 мм) и глубокие трещины, доходящие до ногтевого матрикса, разделяющие ноготь на две половины.
Борозды
Борозды бывают множественными и единичными, разной глубины, ширины, продольными, поперечными. Появляются на всех пальцах сразу или только на одном.Вертикальные гребни проходят параллельно боковым валикам по всей длине ногтя: от свободного края до кутикулы. Из-за снижения кровообращения, скорости обмена веществ их обнаруживают у пожилых людей.
Горизонтальные борозды называют линиями Бо. Они выглядят как небольшие углубления в виде полосок или дуг, проходящие через всю ногтевую пластину от одного бокового валика к другому. Иногда по нижнему краю есть возвышающийся гребешок. Борозды бывают поверхностными и при тяжелом повреждении ногтевого матрикса глубокими. Если травма случается дважды или трижды через небольшие временные промежутки, образуется 2 – 3 борозды, поверхность пластины становится волнистой. Обычно линии Бо формируются на ногтях большого, указательного, среднего пальцев рук.
Еще один тип борозд называется срединная каналообразная ониходистрофия. По центру или по краям появляется глубокая, продольная выемка, которая начинается у основания ногтя и продвигается к свободному краю. Характерный признак срединной дистрофии – симптом «елочки», когда от центра борозды под углом отходят полоски, напоминающие ветки ели.
Отслоение
Тип дистрофии, при котором пластина отслаивается от ногтевого ложа со стороны свободного края, называют онихолизис. Он развивается из-за разрыва прочной связи пластины с мягкими тканями. Отслоившаяся часть сохраняет целостность, но теряет прозрачность, становится белой. Пример такой ониходистрофии ногтей на фото.
При отсутствии инфекционных осложнений поверхность пластины остается без изменений. Зона онихолизиса составляет до половины ее площади. Полная отслойка, доходящая до матрикса, происходит редко.
Если ноготь отсоединяется со стороны нижнего валика, то это называется онихомадезис. Такой тип ониходистрофии ногтевой пластины встречается редко. Нарушение развивается быстро, сопровождается болью, воспалением. В основном страдают ногти на больших пальцах.
Утолщение
Утолщение или гипертрофия ногтей заключается в увеличении толщины пластины. В норме она составляет 0.4 – 0.5 мм на руках и 0.8 – 0.9 мм на ногах. Если это значение превышает указанные величины, пластина становится грубой на ощупь, теряет прозрачность, доставляет неудобства в уходе, неприятные ощущения.
В запущенных случаях при резкой гипертрофии развивается онихогрифоз. Это состояние, при котором меняется текстура, направление роста ногтя. Он закручивается, по форме напоминает птичий коготь, цвет становится грязно-желтым, серым или коричневым. Поверхность неровная, шероховатая, бугристая. Как правило, встречается такая ониходистрофия ногтей на стопах у пожилых людей.
Утолщение ногтевых пластин наблюдается при склеронихии, когда повреждаются все пальцы рук и ног одновременно. Вначале ноготь становится плотным, теряет эластичность, прозрачность, а затем отделяется от ложа. Окраска переходит в желтую или коричневую, лунка исчезает, рост замедляется.
Изменение цвета
Самая частая форма нарушения пигментации ногтей – лейконихия. Отклонение проявляется в виде белых пятен, точек, полосок разного размера, формы. Ониходистрофия встречается на руках. При лейконихии структура ногтевой пластины сохраняется. Пятнышки или полосы сначала появляются у основания ногтя, а затем по мере роста продвигаются к свободному краю. Бывают случаи тотальной лейконихии, когда пластина полностью становится белой, окраска не исчезает по мере отрастания ногтя.
При болезнях печени, желчного пузыря, эндокринной системы, на фоне приема некоторых лекарств ногти приобретают желтоватый оттенок. При недостатке кислорода, нарушениях кровообращения становятся синюшными, а при травмах – черными в результате подногтевых кровоизлияний. Темные пятна или полосы на ногте также вызывает отложение в пластине пигмента меланина.
Грязно-серый или желтый цвет характерен для поражения грибками, а желто-зеленый – для бактериальной инфекции.
Изменение окраски ногтя – один из симптомов трахионихии, которая характеризуется
нарушением цвета, текстуры. Пораженный ноготь тускнеет, стает шероховатым, теряет блеск,
иногда покрывается вдавленными точками.
Точечные углубления
Ониходистрофия в виде множественных точек развивается на фоне хронических болезней кожи. При этом поверхность пластины напоминает наперсток.
Размягчение
К редким типам ониходистрофии относится гапалонихия. При этой болезни пораженная пластина теряет жесткость, становится мягкой. Легко сгибается, обламывается, трескается со стороны свободного края.
Изменение формы
Деформация ногтя бывает следующих видов:
- Койлонихия, когда пластина напоминает блюдце с углублением посередине. Структура ее остается гладкой, без утолщения. Чаще поражаются указательный, средний пальцы рук.
- Платонихия, при которой поверхность ногтя становится плоской, без выпуклостей;
- Ногти Гиппократа. При этой деформации площадь пластины увеличивается, по форме напоминает часовые стекла. Структура, окраска остаются нормальными.
Что вызывает ониходистрофии?
Они возникают с рождения или приобретаются в течение жизни.
Врожденные дистрофии ногтей – это следствие пороков развития плода, генетических аномалий, отягощенном семейном анамнезе. Приобретенные возникают на фоне травм, неправильного ухода, инфекций, хронических болезней, трофических нарушений.
К сожалению, причины ониходистрофии ногтей не всегда удается установить, так как иногда их провоцируют разные факторы.
К общим причинам, которые вызывают практически все типы ониходистрофий, относятся:
- заболевания эндокринной системы (сахарный диабет, болезни щитовидной железы);
- травмы;
- неправильное выполнение маникюра или педикюра;
- ослабленный иммунитет;
- недостаток витаминов, минералов, участвующих в формировании ногтевой пластины;
- кожные болезни (псориаз, экзема, дерматит, красный плоский лишай);
- хронические патологии, приводящие к снижению притока крови, питательных веществ к пальцам (атеросклероз, сахарный диабет, гипертония, сердечно-сосудистая недостаточность);
- постоянный контакт с водой;
- работа с агрессивными веществами, химикатами без защитных средств;
- использование плохого лака для ногтей, смывок с ацетоном;
- нервные стрессы;
- вредные привычки;
- употребление наркотиков;
- опухоли;
- грибковое поражение (онихомикоз), другие инфекции.
Ониходистрофию ногтей на ногах вызывает неправильно подобранная или не соответствующая по размеру обувь.
Кроме общих причин есть специфические, когда изменения связаны с конкретными факторами.
Например:
- Срединная дистрофия появляется из-за инфарктов, проблем с кровообращением, шоковых состояний;
- Точечные углубления по всей поверхности – признак псориатической ониходистрофии. При псориазе ногтей симптомы также включают пятна, отслойку пластины, поперечные полосы, хрупкость, расслаивание;
- Борозды Бо вызывают травмы или воспалительных процессов в области ногтевого матрикса;
- Ломкость ногтей появляется по причине частого взаимодействия с горячей водой, неаккуратного маникюра;
- Онихорексис возникает от дерматозов, попадания на кожу и ногти щелочей, растворителей, кислот, других агрессивных химикатов, которые сушат пластину;
- Лейконихия развивается из-за применения плохого лака для ногтей, неграмотного маникюра, педикюра, контакта с моющими, чистящими средствами, дефицита витаминов;
- Онихогрифоз развивается как следствие единичных или повторяющихся травм, приводящих к избыточному ороговению;
- Трахионихия встречается при ослаблении иммунитета;
- Ногти Гиппократа – признак бронхиальной астмы, нарушений легочной вентиляции, опухолей легких, сердечно-сосудистых патологий;
- Гапалонихия возникает при нарушении в организме метаболизма серы, эндокринных расстройствах.
Чаще ониходистрофии встречаются у женщин. Не последнюю роль в этом играет непрерывное ношение искусственных покрытий, гель-лака. Ониходистрофия ногтей от шеллака проявляется в виде ломкости, расслаивания, онихолизиса поперечных борозд, лейконихии.
Что делать в случае ониходистрофии?
Симптомы бывают неоднозначны, поэтому при обнаружении малейших отклонений обратитесь к подологу или дерматологу. Самостоятельно поставить правильный диагноз, выявить тип, причины ониходистрофии по отзывам на форумах в интернете невозможно. Нужны знания медицины, понимание механизмов патологических изменений. Иногда присутствует несколько вариантов ониходистрофии одновременно, что затрудняет диагностику.
Вначале врач осмотрит ногти. Оценит цвет, прозрачность, состояние кутикулы, форму пластины, плотность прилегания к ногтевому ложу. Затем спросит о сопутствующих симптомах, образе жизни, работе, уходе за ногтями, общих заболеваниях.
При ониходистрофии назначают:
- анализ крови;
- дерматоскопия (осмотр при увеличении);
- соскоб пораженной зоны для обследования на грибок.
При наличии любого типа ониходистрофии кистей и стоп делают анализ пораженных участков на грибок, так как он вызывает 50 % всех болезней ногтей. При сомнительных результатах тест повторяют 2 – 3 раза через промежутки времени, чтобы точно убедиться в отсутствии или присутствии возбудителя. От этого анализа зависит тактика терапии. При подтверждении грибковой инфекции упор делают на борьбу с возбудителем, после его уничтожения ногтевая пластина сама восстановится.
Если же диагноз онихомикоз поставлен ошибочно, то лекарства от грибка не дадут результат, а состояние ногтя не улучшится. К тому же необоснованная терапия фунгицидными средствами вредит здоровью.
Как лечить ониходистрофию ногтей?
Главное для успеха в борьбе с ониходистрофией ногтей – устранить причину. Лечение занимает несколько месяцев, что связано с медленным ростом пластины. Назначают комплексную терапию, которая направлена на восстановление структуры и химического состава ногтя.
При подозрении на внутренние болезни сердца, сосудов, легких, печени, эндокринные нарушения, направляют на обследование и лечение у профильных врачей.
При ониходистрофии применяют:
- препараты, которые улучшают трофику, поступление крови к тканям ногтевого аппарата;
- витамины, минералы, аминокислоты, ненасыщенные жирные кислоты;
- средства для стимуляции иммунитета;
- препараты против грибка (назначают только при выявлении онихомикоза);
- аппаратный маникюр или педикюр, который помогает убрать пораженные зоны, скорректировать форму ногтям, придать аккуратный вид;
- лечебные ванночки с укрепляющими средствами;
- коррекцию питания;
- лекарства, которые устраняют инфекцию, воспаление;
- средства от аллергии;
- правильный уход;
- массаж;
- физиотерапию (ванночки, аппликации воском, парафинотерапия, грязелечение).
В период лечения ониходистрофии ногтей кисти рук не должны контактировать с агрессивными веществами, смывками для лака, бытовой химией. При стирке, мытье посуды, уборке нужно надевать резиновые перчатки, бережно относиться к рукам, защищать от раздражения, травм. При лечении ониходистрофии ногтей на ногах важно подобрать удобную обувь, которая не будет сдавливать пораженные зоны.
Чтобы предупредить болезни ногтей, нужен правильный уход, регулярная проверка их состояния. При обнаружении отклонений не пускайте все на самотек, а сразу идите к специалистам, которые поставят правильный диагноз, назначат терапию. Ведь изменения на ногтях могут говорить о скрытых проблемах со здоровьем и важны для диагностики.
Онихогрифоз
Онихогрифоз – разновидность ониходистрофии, характеризующаяся деформацией ногтевой пластинки в виде когтя грифона. Клинически онихогрифоз делится на две стадии. Ранняя проявляется в утолщении ногтя, изменении его прозрачности, окрашивании в грязно-жёлтые тона, искривлении ногтевой пластинки, часто с врастанием в кожу. Поздняя сопровождается перекручиванием тканей роговых пластинок, появлением исчерченности, болями при ходьбе. Патологию диагностируют клинически с забором крови на RW и сахар, применяют дерматоскопию, берут соскоб с ногтя для исключения микоза, при необходимости проводят профильные консультации. Лечение заключается в удалении ногтевой пластинки.
Общие сведения
Онихогрифоз – редкое дистрофическое поражение ногтевой пластинки, преимущественно локализующееся на ногах, связанное с изменением околоногтевых тканей, гипертрофией роговых пластинок, их уплотнением, перекручиванием роговых слоёв и искривлением в виде когтя мифической птицы (грифона). В современную дерматологическую практику термин «онихогрифоз» был введён немецким врачом и физиологом Р. Вирховом. Как правило, онихогрифоз – заболевание пациентов пожилого и старческого возраста, в очень редких случаях может встречаться даже у детей. Нередко онихогрифоз диагностируют у спортсменов. Частой сопутствующей патологией является плоскостопие. Патологический процесс не имеет гендерной и сезонной составляющей, неэндемичен. Актуальность проблемы связана с возможной микотической или сифилитической этиологией онихогрифоза, болевыми ощущениями, появляющимися при ходьбе, снижением качества жизни пациентов.
Онихогрифоз
Причины онихогрифоза
Точная причина развития заболевания не установлена. Считается, что онихогрифоз возникает под воздействием экзогенных и эндогенных триггеров. К первым относят травмы, обморожения, тесную обувь, локальное нарушение кровоснабжения околоногтевых тканей, неаккуратную обработку ногтевых пластинок, ангидроз, местные инфекции кожи. Во вторую группу включены иммунные нарушения, сенсибилизация кожи, метаболические изменения в дерме, возрастные эндокринные сбои, физиологическое старение тканей, хронические дерматозы, варикоз, кератозы. Подобные изменения ногтей также могут наблюдаться при сифилисе. Описаны редкие случаи врождённого онихогрифоза, причиной которого становятся неустановленные генные мутации. Патогенез заболевания не изучен до конца. Единственным точно установленным фактом в развитии онихогрифоза является нарушение питания ногтевой пластинки.
Если в основе онихогрифоза лежит травма, ношение тесной обуви, отморожение, происходит образование подногтевой гематомы, которая механически сдавливает околоногтевые ткани, нарушая их питание и вызывая изменения в матрице ногтя. Роговые клетки утолщаются за счёт внутриклеточного удерживания экссудата, в них происходят диспропорциональные нарушения обменных процессов. Одновременно повреждённые кератиноциты начинают выделять провоспалительные цитокины, инициирующие воспаление в дерме. Т-лимфоциты продуцируют интерлейкины, которые усиливают экссудативные и пролиферативные процессы в околоногтевых тканях и в матрице ногтя. Набухшие, изменившие свой состав роговые клетки эпидермиса начинают усиленно делиться.
Один слой роговых клеток обгоняет другой, кератиноциты наслаиваются друг на друга, изменяя полотно ногтевой пластинки, её форму и цвет. Образовавшийся гиперкератоз нарушает связь ногтя с ногтевым ложем. Формируется гипертрофированный ноготь. Нечто похожее, за исключением образования подногтевой гематомы, происходит, если причиной онихогрифоза становится инфекция или гипогидроз. Хроническое воспаление провоцирует инфильтрацию ногтевого ложа, стимулирует процессы ороговения в матриксе и по всей длине роговой пластинки с образованием гиперкератотического ногтя.
Если же онихогрифоз спровоцирован эндогенными триггерами, то в основе изменения роговых пластинок лежат иммунные нарушения на фоне возрастных изменений физиологических свойств кожи и её придатков. Матрица ногтя с возрастом становится тоньше, в ней уменьшается количество воды, липидов. В эпидермисе и дерме запустевает часть кровеносных сосудов. Всё это приводит к нарушению питания придатков кожи, трофическим нарушениям, изменениям в химическом составе ногтя.
На этом фоне любое воздействие на кожу запускает воспаление в дерме, усиливает процесс пролиферации кератиноцитов в сочетании с неправильным ростом роговых клеток, которые образуют ногтевую пластинку. Возникает подногтевой гиперкератоз, ноготь утолщается, меняет окраску, деформируется, частично теряет связь с ногтевым ложем, со временем приобретая форму когтя. Усугубляет онихогрифоз сосудистая недостаточность, которая развивается у многих пациентов старше 60 лет, лекарственная сенсибилизация и сахарный диабет (повышенная ломкость сосудов).
Классификация и симптомы онихогрифоза
В практической дерматологии принято различать врождённый и приобретённый онихогрифоз. Это важно для назначения адекватной терапии, которая зависит от причины патологического процесса. Клинически выделяют две стадии развития онихогрифоза. На ранней стадии заболевания возникает боль в мягких тканях около ногтевой пластинки и под ней. Такие ощущения доставляют пациентам дискомфорт при ходьбе, поскольку патологический процесс локализуется чаще всего на больших пальцах ног. Боль усиливается при малейшем надавливании на ногтевую пластинку. Со временем ноготь начинает утолщаться, возникает неестественный роговой нарост, возвышающийся над уровнем ногтевого ложа. Если толщина ногтя превышает 1 мм, уже можно говорить о начале онихогрифоза. Ноготь темнеет, становится плотным, плохо поддаётся обработке, края ногтевой пластинки могут врасти в кожу.
Во второй стадии онихогрифоза на гипертрофированной ногтевой пластинке появляются глубокие поперечные и продольные полоски. Цвет ногтя меняется на грязно-жёлтый с чёрно-серым оттенком. Роговые слои начинают перекручиваться, при этом становятся настолько твёрдыми, что ношение даже удобной обуви причиняет сильную боль. Обработать ноготь без предварительного размягчения не представляется возможным, он выходит за пределы верхушки пальца и начинает загибаться внутрь, приобретая форму птичьего клюва. Иногда направление роста ногтя становится винтовым или спиральным, он закручивается. Его длина достигает 4-6 см, поверхность приобретает бурый оттенок, на ней появляются бугорки и шероховатости. Форма напоминает рог животного. Пациенты не могут без посторонней помощи надеть обувь, передвигаются с трудом. Такой онихогрифоз возникает у больных старческого и пожилого возраста.
Диагностика и лечение онихогрифоза
Онихогрифоз диагностирует дерматолог или подолог. Диагноз не представляет затруднений из-за типичной клиники и анамнеза. При необходимости назначают профильные консультации (эндокринолог, сосудистый хирург, иммунолог-аллерголог). Приобретённый онихогрифоз требует забора крови на RW и определения уровня сахара крови (при позднем сифилисе и сахарном диабете возникает подобная деформация ногтевой пластинки). Обязательно исключение микотической инфекции. Для этого проводят дерматоскопию, используют лампу Вуда, микроскопируют соскоб с поражённого ногтя или осуществляют посев патологического материала на питательные среды.
Если к проявлениям онихогрифоза присоединяется вторичная инфекция, обязательно устанавливают возбудителя пиодермии путём посева отделяемого пустул с определением чувствительности к антибиотикам. Терапия патологии может быть эффективной только при выяснении точной причины онихогрифоза. Чем раньше пациент обращается к специалисту – тем лучше результат. Смысл терапии – уменьшение толщины ногтевой пластинки, возвращение ногтю нормальной формы. Для этого необходимо частично или полностью удалить ногтевую пластинку. Способ удаления выбирает подолог. При консервативном варианте сначала размягчают ноготь специальной пастой, нанося её на поражённую пластинку на 30-40 минут. После этого пасту смывают тёплой водой, а размягчённую часть ногтя удаляют механическим соскабливанием.
Курс состоит минимум из 3-5 процедур. Одновременно внутрь назначают витамины, наружно используют восстанавливающие мази на основе ретинола и желатина. Альтернативой являются кератолитические пластыри. В тяжёлых случаях ноготь удаляют полностью (хирургически или лазером). На руках в эстетических целях сохраняют основу ногтя. Внутрь применяют витамины, минералы, препараты ретинола и токоферола. Курс лечения составляет до 4-6 месяцев. Профилактика онихогрифоза заключается в избегании травм, ношении удобной обуви, коррекции сопутствующих заболеваний, правильной обработке ногтевых пластинок, защите рук от средств бытовой химии. Прогноз сомнительный, полное излечение зачастую невозможно.

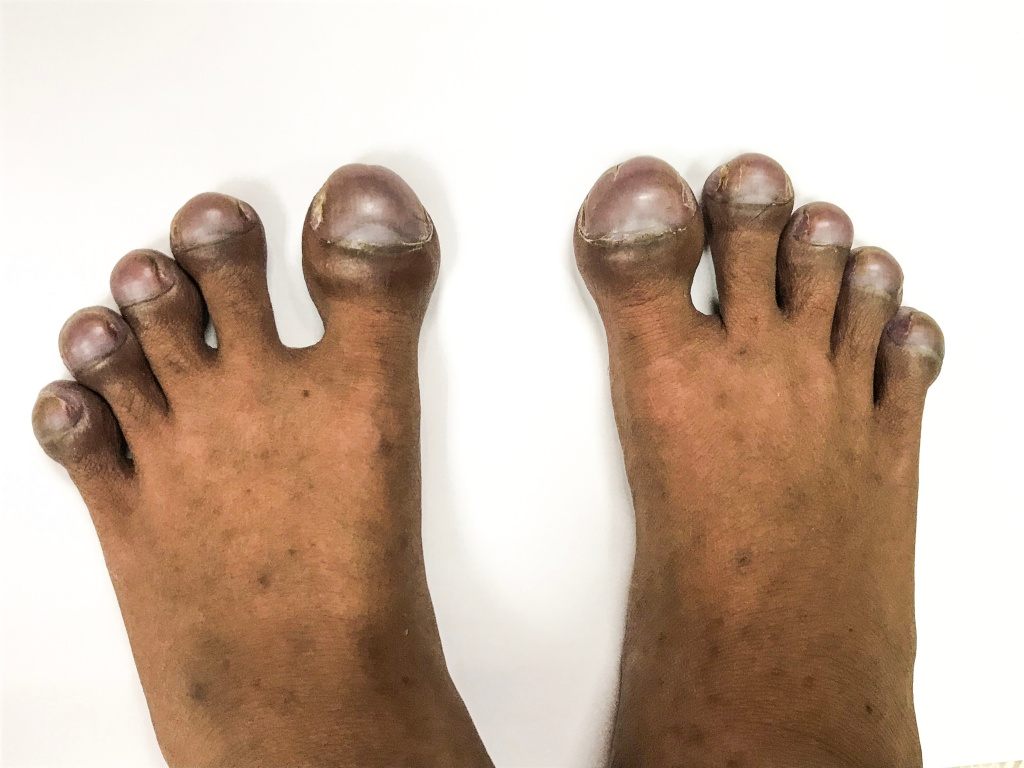
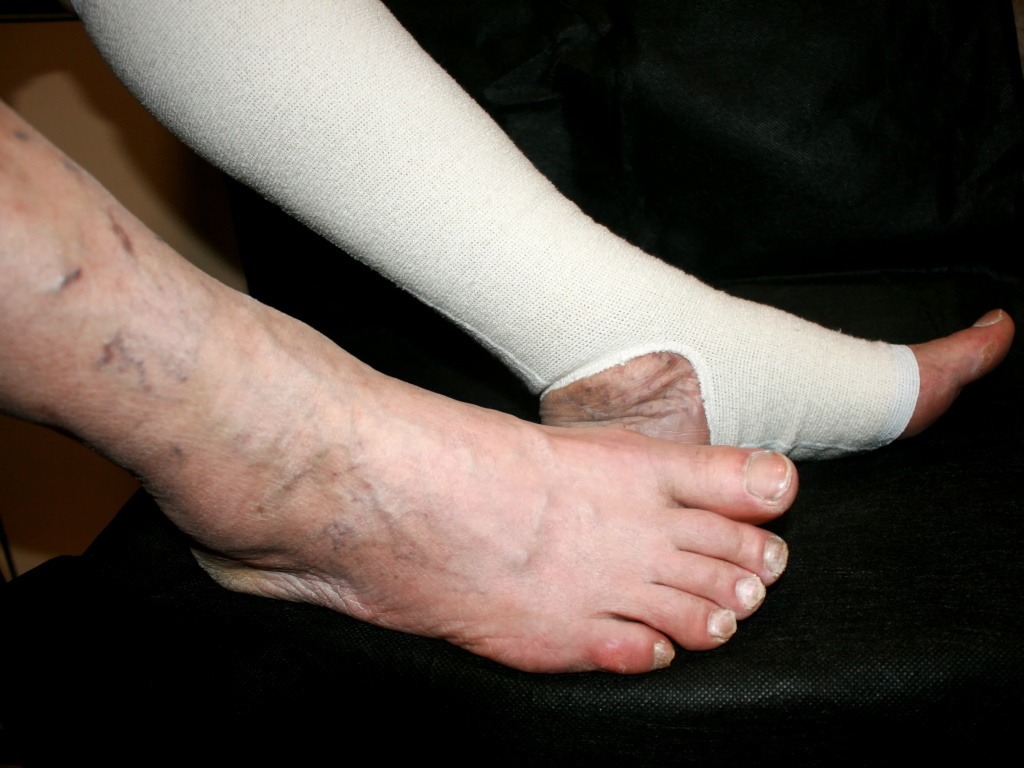





![Онихошизис [13] Онихошизис [13]](https://probolezny.ru/media/bolezny/onihodistrofiya/onihoshizis-13_s.jpeg)
![Онихолизис при псориазе [14] Онихолизис при псориазе [14]](https://probolezny.ru/media/bolezny/onihodistrofiya/oniholizis-pri-psoriaze-14_s_eO1gjyA.jpeg)
![Онихогрифоз [15] Онихогрифоз [15]](https://probolezny.ru/media/bolezny/onihodistrofiya/onihogrifoz-15_s.jpeg)
![Лейконихия [16] Лейконихия [16]](https://probolezny.ru/media/bolezny/onihodistrofiya/lyaykonihiya-16_s.jpeg)
![Продольные борозды на ногтях [17] Продольные борозды на ногтях [17]](https://probolezny.ru/media/bolezny/onihodistrofiya/prodolnye-borozdy-na-nogtyah-17_s.jpeg)
![Онихорексис [13] Онихорексис [13]](https://probolezny.ru/media/bolezny/onihodistrofiya/onihoreksis-13_s.jpeg)
![Склеронихия [19] Склеронихия [19]](https://probolezny.ru/media/bolezny/onihodistrofiya/skleronihiya-19_s.jpeg)
![Трахионихия [20] Трахионихия [20]](https://probolezny.ru/media/bolezny/onihodistrofiya/trahionihiya-20_s.jpeg)
![Наперстковидная истыканность ногтей [14] Наперстковидная истыканность ногтей [14]](https://probolezny.ru/media/bolezny/onihodistrofiya/naperstkovidnaya-istykannost-nogtyay-14_s.jpeg)
![Онихомадезис [21] Онихомадезис [21]](https://probolezny.ru/media/bolezny/onihodistrofiya/onihomadezis-21_s.jpeg)
![Ногти Гиппократа [23] Ногти Гиппократа [23]](https://probolezny.ru/media/bolezny/onihodistrofiya/nogti-gippokrata-23_s.jpeg)
![Подногтевая меланома [24] Подногтевая меланома [24]](https://probolezny.ru/media/bolezny/onihodistrofiya/podnogtevaya-melanoma-24_s.jpeg)