Памятка по уходу за ушами после прокола
Содержание
- В каком возрасте лучше проколоть уши
- Подготовка к проколу ушей
- Советы по уходу за проколотыми ушами
- Можно ли мыться после прокола ушей
- Если вдруг ухо загноилось
- Меры предосторожности
- Заключение
Практически у каждой девушки на сегодняшний день проколоты уши. Ношение сережек считается женственным и привлекательным украшением. Многие родители интересуются, какой возраст считается идеальным для прокола ушей? Как правильно ухаживать за мочками ушей после прокола, чтобы вдруг не допустить возможного инфицирования? Подробнее про уход за проколотыми ушами рассмотрим в нашей статье.
В каком возрасте лучше проколоть уши
В некоторых странах считается нормой проколоть мочки ушей ребенку в первый же день рождения. Существуют ли какие-то нормы, в каком возрасте ребенок перенесет процедуру более положительно? Такие вопросы очень часто задают специалистам. Мнение психологов является таковым: прокалывать уши малышке лучше всего в грудном возрасте. В возрасте 2-3 месяцев ребенок абсолютно не почувствует боли, в первую очередь это связано с тем, что у маленького ребенка еще не сформированы все нервные окончания, к тому же, болевой порог в данном возрасте очень высок. Но все же, в 2 месяца ребенок абсолютно ничего не понимает и может постоянно трогать ушки. По этой причине большинство психологов пришли к выводу, что лучшим возрастом для прокола ушей является — 10-12 месяцев.
Но мнения специалистов различных направлений значительно расходятся. Например, педиатры не рекомендуют прокалывать детям мочки ушей до тех пор, пока ребенок не достигнет пятилетнего возраста. В первую очередь свое мнение они обуславливают тем, что в грудном возрасте очень сложно вылечить загноившиеся ушко, так как многие медикаменты не разрешены в младенческом возрасте. После достижения пяти лет иммунитет у ребенка более менее сформирован. Проколоть уши желательно до 10 лет, это обусловлено тем, что в более старшем возрасте могут возникнуть проблемы с заживанием уха и даже образоваться рубцы. Окончательное решение, конечно же, остается за родителями.
Это важно: Лучшее время года для прокалывания ушей — осень. Знойная жара позади, а морозы еще не наступили. Это обусловлено тем, что летом очень легко подхватить инфекцию, а зимой нужно носить теплую шапку, что крайне нежелательно в течение нескольких суток после прокола.
Подготовка к проколу ушей
Чтобы минимизировать риск неприятных последствий после прокола, к процедуре нужно тщательно подготовиться.
- Посетить педиатра. Визит к врачу — важная часть подготовки к проколу. Так как у прокола ушей есть некоторые противопоказания, которые могут встречаться и в детском возрасте. Необходимо сдать некоторые анализы и пройти медицинский осмотр у некоторых узких специалистов, чтобы убедиться в отсутствии противопоказаний. К тому же, врач проконсультирует по поводу ухода за ушами после прокола;
- Определиться с местом. Если вы решили проколоть уши себе или своему ребенку, нужно заранее определиться с салоном, в котором будет произведена процедура. В первую очередь необходимо ознакомиться с дипломом или другим документом, который удостоверяет, что мастер прошел курсы в данном направлении. По возможности, можно почитать отзывы о мастере и о салоне в целом. Непосредственно перед процедурой стоит убедиться в том, что инструменты подвергаются стерилизации;
- Гигиенические процедуры. Перед тем как прокалывать уши, желательно искупать ребенка и обязательно помыть голову с шампунем. Во-первых, это обусловлено тем, что проколотые ушки вполне могут загноиться от грязных волос. Вторым объяснением данной манипуляции является то, что после проведенной процедуры не рекомендуют мочить уши.
Как выбрать первые серьги
Выбор сережек является важным критерием в подготовке к проколу. Стоит отметить, что при выборе сережек важны многие факторы: из чего сделаны серьги, форма и их размер. Особенно важно сделать правильный выбор, если речь идет о ребенке.
- Что касается используемого материала, желательно в первый месяц после прокола отдать предпочтение медицинским гвоздикам. Для ребенка — это идеальный вариант в том плане, что такой метал не способен окислиться или вызвать аллергию. Спустя месяц можно заметить серьги на золотые. Серьги из настоящего золота очень редко вызывают побочные эффекты;
Это важно: Ни в коем случае не приобретайте ребенку дешевую бижутерию. В 80% случае ношения бижутерия развиваются воспалительные процессы.
- Серьги обязательно должны быть легкими, иначе может произойти деформация ушного прокола. В таком случае дырка в мочке «оттягивается» и не заживает;
- Застежки на украшениях должны быть крепкими и в то же время простыми, чтобы при необходимости не возникло проблем со снятием сережек;
- Форма должна быть как можно проще, желательно, без камушков. В противном случае ребенок может зацепить серьгу об одежду, что может привести к серьезным последствиям.
Советы по уходу за проколотыми ушами
Чтобы процедура не повлекла за собой различных последствий, за проколотыми мочками ушей нужен особый уход. Рассмотрим некоторые критерии, как ухаживать за проколотыми ушами:
- Ни в коем случае после прокола не пытайтесь снять серьгу или заменить ее на другую. Минимум один месяц серьги нельзя снимать с ушей. Это чревато попаданием инфекции, а также зарастанием прокола. В таком случае прокол нужно осуществлять повторно;
- Прежде чем потрогать ухо (если чешется, зудит и т.д) необходимо тщательно вымыть руки с антибактериальным мылом. Несоблюдение данного правила приводит к инфицированию;
- Осторожно надевайте одежду, чтобы не зацепить серьгу. Особенно осторожно следует быть с головными уборами.
- Во время мытья головы или принятия ванны уши нужно прикрывать любым доступным способом;
- В течение нескольких суток после прокола ушей нужно спать и лежать исключительно на спине;
- После прокола мастер рекомендует ухаживать за ушами. На протяжении 10 дней после прокола ушей нужно обрабатывать мочки любым антисептическим средством. Спиртосодержащие растворы или перекись водорода использовать можно только по истечении недели после прокола. В противном случае спирт будет сильно жечь ухо и может образоваться ожог;
- Протирать место прокола нужно стерильным кусочком ваты или марли;
- При дезинфекции мочки уха нужно немного двигать серьгу и тщательно обрабатывать участки, соприкасающиеся с украшением;
- Для обработки второго уха нужно взять чистый, стерильный кусочек марли. Одной и той же ваткой нельзя протирать оба уха;
- Наблюдайте за процессом заживления мочек ушей. В том случае если возникли какие-либо болевые ощущения, дискомфорт, припухлость или образовались выделения на месте прокола — обязательно посетите доктора.
Можно ли мыться после прокола ушей
Как было сказано выше, нельзя мочить уши после прокола в течение 7-10 дней в зависимости от интенсивности заживания ушей. При острой необходимости при гигиенических процедурах уши нужно прикрывать и защищать от попадания воды любым удобным способов. Особенно опасно попадание мыльных растворов в течение нескольких дней после прокола.
Это важно: Старайтесь перед ушным проколом провести все необходимые гигиенические процедуры, в том числе чистку ушей. Это необходимо для того, чтобы в течение нескольких дней не подвергать голову мытью.
Если вдруг ухо загноилось
В том случае если ухо начало гноится вскоре после прокола, необходимо как можно скорей начать предпринимать меры по устранению воспалительного процесса. Для этой цели специалисты рекомендуют множество различных медикаментозных препаратов. Рассмотрим наиболее эффективный вариант:
Если загноилось ухо, для начала нужно обработать мочку перекисью водорода. Далее подождать когда ухо высохнет, затем обработать мочки Мирамистином. Спустя 15 минут на мочки ушей тонким слоем мажут Левомеколем. Если в течение трех суток состояние не улучшилось, серьги рекомендовано снять и посетить доктора.
Это важно: Причин воспаления мочки после прокола достаточно много, но чаще всего воспалительный процесс дает о себе знать при попадании в ухо инфекции.
Меры предосторожности
- Не нужно без надобности обрабатывать ухо перекисью водорода, это может нарушить процесс заживления ранки;
- Чтобы избежать многих осложнений, прокалывайте уши только в специальных салонах;
- Не трогайте уши, чтобы не допустить попадания инфекции;
- Если уши прокалывают с помощью иголки, перед надеванием серьги ее нужно тщательно продезинфицировать, по возможности — прокипятить.
Заключение
Несмотря на тот фактор, что некоторые узкие специалисты рекомендуют прокалывать уши чуть ли не с рождения, стоит отложить данный процесс до 5 лет. Возможные осложнения после ушного прокола очень переносятся маленькими детьми. К тому же, проколотые ушки у младенца могут доставлять дискомфорт во время сна, что приведет к капризам малыша.
Оценка статьи:

Загрузка…
Похожие публикации

Информация проверена экспертом

Оториноларинголог, Оториноларинголог-хирург, 13 лет стаж работы
- Причины гноя в ушах
- Диагностика гноя в ушах
- Гной в ушах: профессиональная помощь
- Возможные методы лечения
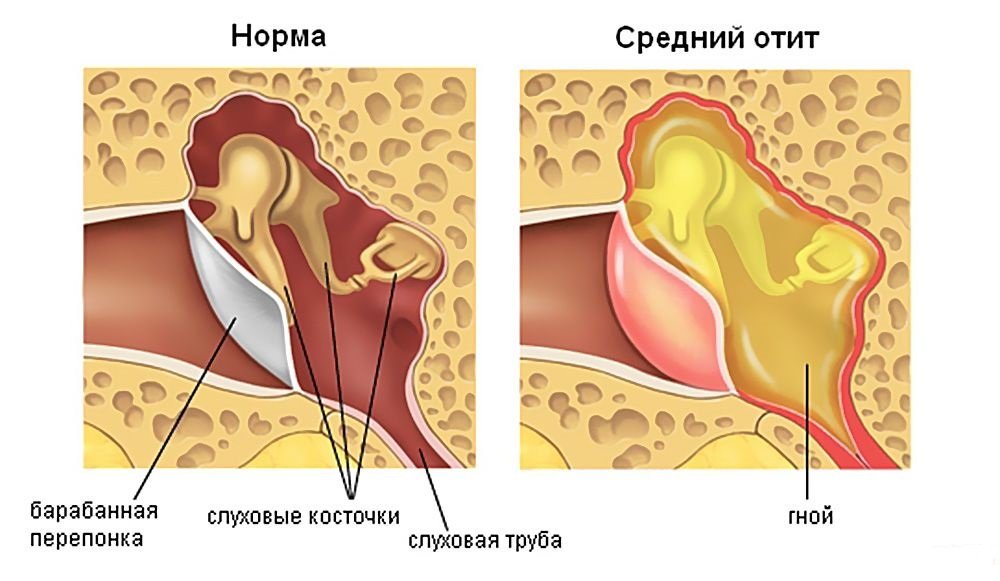
Носоглотка соединяется со средним ухом евстахиевой трубой, что позволяет регулировать и выравнивать внутреннее давление. Тем не менее, это открытый путь болезнетворным вирусам, грибкам. Если человек здоров, то микроорганизмы не могут спровоцировать воспаление. А в случае возникновения инфекции верхних дыхательных путей бактерии могут запустить воспалительный процесс и ухе.
Гной в ушах — явный признак гнойного отита. Однако необходимо вовремя распознать первоначальные симптомы заболевания, чтобы предотвратить развитие процесса:
- Температура достигает 38,5-40 градусов;
- Головная боль;
- Заложенность уха, ощущение переливания жидкости при движении;
- Снижение слуха от едва заметного до серьезного;
- Боль в ухе, отдающая в глаз, висок, челюсть.
На этапе вытекания из уха гноя, водянистой жидкости температура нередко понижается до нормальной, но затем резко достигает 40 градусов. Помимо боли и дискомфорта, обязательно сопровождающих отит среднего уха, отсутствие терапии чревато опасными осложнениями.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Причины гноя в ушах
Главным фактором образования гнойных выделений в слуховом проходе является отит. отита. Провоцирующие причины гноя в ушах такие:
- Перфорация барабанной перепонки во время ныряния без соблюдения правил безопасности;
- Присутствие инородных элементов в слуховом проходе;
- Воспалительные заболевания верхних дыхательных путей;
- Ожоги барабанной перепонки. Например, закапывание, компрессы с применением активных растворов щелочи, кислоты;
- Травмы в результате ДТП, падения;
Диагностика гноя в ушах
Оптимальная методика лечения гнойного отита среднего уха основывается на результатах осмотра пациента оториноларингологом. Диагностика гноя в ушах обычно включает
| Методика диагностики | Время |
|---|---|
| Отоскопия | 10 минут |
| Тимпанометрия | 15 минут |
| Аудиометрия | 20 минут |
| Бактериоскопия | 20 минут |
Может назначаться магнитно-резонансная или компьютерная томография. Исследование актуально в случае подозрений на внутричерепные и костные осложнения.
Гной в ушах: профессиональная помощь
Как только пациент обнаруживает гной в ушах, ему сразу же необходимо записаться на прием к врачу следующей специальности:
Наши специалисты

99%
удовлетворены результатом лечения

92%
удовлетворены результатом лечения

87%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения
Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
Врач проведет осмотр и назначит безотлагательное лечение. На приеме врач соберет анамнез развития заболевания, в ходе которого задаст следующие вопросы:
- Как давно у вас началось воспаления?
- Как развивалось заболевание? Какие дополнительные симптомы были?
- Пытались ли вы самостоятельно справиться с проблемой?
- Чем вы болели за последний год? Были у вас травмы?
Помните, что нельзя затягивать с лечением. Самостоятельные попытки разобраться с проблемой могут привести к распространению инфекции, ухудшению слуха, глухоте.
Возможные методы лечения
Гной в ухе успешно лечится. Медикаментозная терапия предполагает прием:
- Кортикостероидов. Они снимают отек, благодаря чему обеспечивается естественный отток выделений из слухового прохода.
- Антибиотиков. Препараты купируют воспаление, если его спровоцировала инфекция.
- Сосудосуживающих средств. Они также снимают отечность и уменьшают выпот жидкости в среднее ухо.
- Жаропонижающих лекарств, обезболивающих средств.
Физиотерапия тоже способствует скорейшему выздоровлению. Пациент проходит курсы ингаляции, ультравысокочастотной терапии, электрофореза. Данные методы не исключают медикаментозное лечение.
Лечение острого гнойного отита
Наши уши, как и другие органы человека, подвержены различным болезням и патологиям. Проникновение в них патогенных микроорганизмов может вызвать воспаление уха у взрослого и ребёнка.
Оглавление статьи
- Причины
- Симптомы отита гнойной формы
- Признаки атипичного течения среднего отита
- Стадии среднего отита
- Хронический гнойный средний отит
- Осложнения острого гнойного отита
- Диагностика
- Лечение острого гнойного отита
- Физиотерапия при остром гнойном отите
- Профилактика
Острый воспалительный процесс в ухе называют острым отитом. Острый отит подразделяется на несколько подвидов, исходя из локализации и характера воспаления. Сегодняшний герой нашей статьи — острый гнойный средний отит.
Гнойный отит среднего уха представляет собой инфекционное воспаление среднего уха. Из-за чего в барабанной полости образуются и скапливаются гнойные массы.
Как показывает медицинская статистика, острый отит среднего уха – распространённый диагноз: ему подвержен любой взрослый человек и ребёнок. Это – наиболее распространённая форма отита.
Воспаление обычно развивается на фоне простуды и других болезней носоглотки. Но если с простудой можно пересидеть дома, то лечить отит у ребёнка и взрослого человека должен исключительно лор-врач. Неправильное лечение острого отита, а тем более его отсутствие, может обернуться хронизацией воспаления, спровоцировать проблемы со слухом и привести к более опасным последствиям, например, менингиту.
Причины
Острое гнойное воспаление среднего уха — следствие проникновения в него патогенной микрофлоры и её активизации на фоне снижения собственных защитных сил организма.
Часто инфекция попадает в средний отдел органа слуха через воспалённую слуховую трубу, соединяющую носоглотку с ухом. При гайморите, синусите, разрастании аденоидных вегетаций, тонзиллите и других лор-диагнозах болезнетворная микрофлора попадает на слуховую трубу (например, при резком сморкании), она воспаляется – развивается евстахиит. Если лечение игнорировалось либо было неэффективным, болезнетворные организмы через слуховую трубу попадают в ухо. Это первый вариант заражения.
Второй способ – сквозь разрыв в барабанной перепонке или повреждение в сосцевидном отростке (участке височной кости, связанной со средним ухом). Отит этой этиологии называется травматическим.
Более редкий путь – через кровь, когда во время инфекционных заболеваний, например, при скарлатине или кори, патогенная флора разносится с током крови и попадает в орган слуха.
Болезнь развивается из-за сниженного иммунитета. Провоцирующими этому факторами могут быть:
- проблемы с эндокринной системой;
- недостаток витаминов;
- вредные привычки;
- заболевания лор-органов;
- сахарный диабет;
- частое попадание воды в ухо (снижается местный иммунитет).
Симптомы отита гнойной формы
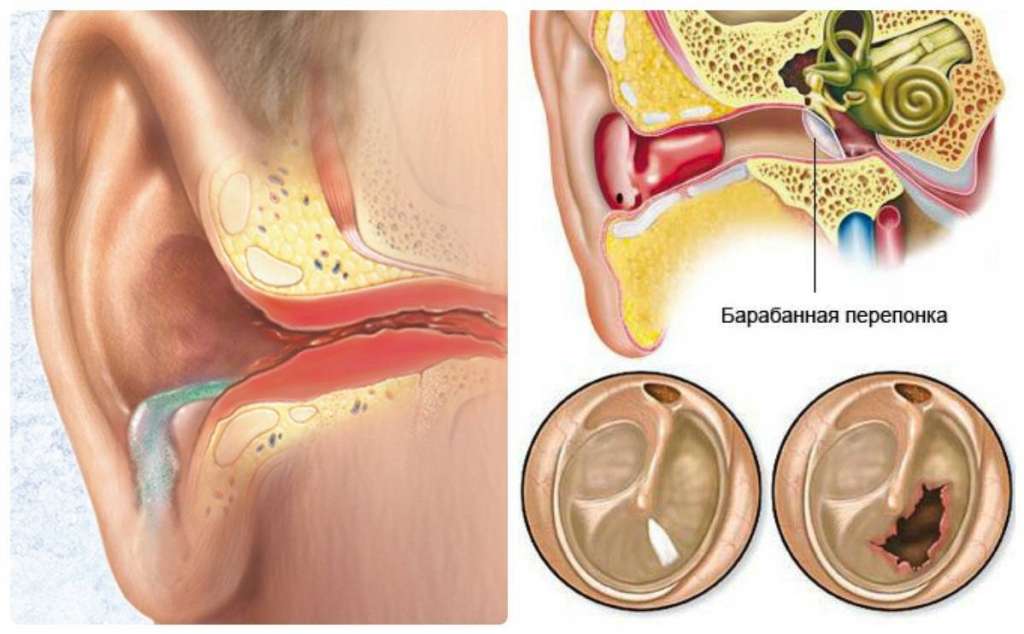
Отличительным признаком болезни, который отличает его от негнойного отита у взрослого и ребёнка, являются выделения из уха гнойного экссудата. Этот признак присутствует не всегда. Гноетечение возможно лишь тогда, когда гной прорывает барабанную перепонку. Если барабанная перепонка не прорвалась, гнойные скопления не могут покинуть своё местоположение, что грозит возможными осложнениями.

Ещё один признак гнойного среднего отита — боль в ухе. Она может быть как терпимой и неинтенсивной, так и просто невыносимой.
В период воспаления может подняться температура тела, хотя это не обязательный признак.
Также больные отмечают ухудшение слуха, заложенность в ухе и головные боли.
Понять, что у малыша развился отит сложнее, так как дети не могут доступно объяснить, что и как у них болит. У грудничков диагностика ещё более затруднена. Но по его поведению можно заподозрить ушное воспаление: малыш капризничает, стал плаксивым, отказывается от молока.
Заболевание протекает поэтапно: воспаление проходит несколько стадий. Эти стадии отита отличаются друг от друга симптоматикой.
Признаки атипичного течения среднего отита
- Различная интенсивность болевых ощущений: от полного отсутствия до возникновения нестерпимой боли.
- Высокая температура тела (38°С и выше), а также подъём температуры на третьей-четвёртой неделе заболевания.
- Долгое течение гноя из уха (две-три недели и больше).
- Симптомы интоксикации (тошнота, вялость, головная боль, учащённый пульс, рвота)
Стадии среднего отита
Стадий острого отита три: доперфоративная, перфоративная и репаративная. Но это не означает, что человек обязательно пройдёт все эти этапы. При хорошем иммунитете и своевременном посещении оториноларинголога удаётся остановить воспаление на начальной фазе.
Первая стадия – так называемый острый катаральный отит (острый негнойный средний отит). Катаральный отит у детей и взрослых протекает с интенсивными болевыми ощущениями в ухе, которые нарастают к ночи. В этот момент в ухе будто что-то пульсирует или стреляет, боль может иррадиировать в зубы или височную часть головы. Такое состояние очень сложно терпеть. Ткани уха отекают, барабанная перепонка и слуховые косточки становятся менее подвижными, что непременно отражается на остроте слуха. В этот же период появляется шум в ухе. Может подняться температура до достаточно высоких отметок. Больной чувствует себя вялым, усталым, у него пропадает аппетит. Дальнейшее развитие катарального отита у ребёнка и взрослого пациента можно предотвратить, если вовремя, при обнаружении первых признаков воспаления, обратиться к оториноларингологу. Если лечение острого отита у детей и взрослых не было проведено вовремя, наступает вторая стадия.
Перфоративная стадия – когда скопившийся в барабанной полости гной прорывает барабанную перепонку, образуя в ней отверстие – перфорацию. Именно на этом этапе наблюдается гноетечение из слухового прохода. При этом пациент чувствует заметное облегчение: боли стихают, температура тела идёт на спад, общее состояние больного улучшается. Гноетечение может длиться до пяти – семи дней. Если естественного разрыва барабанной перепонки не случилось, оториноларинголог сделает его принудительно.

Кстати, в барабанной полости может скапливаться не гной, а серозная жидкость. В этом случае человек сталкивается с острым серозным отитом. Но это уже тема для отдельной статьи.
Репаративная стадия – это финальный этап в развитии заболевания. Это так называемая стадия заживления. Гноетечение прекращается, начинается восстановление барабанной перепонки, слух постепенно возвращается в норму.
Обычно болезнь при условии прохождения всех трёх этапов длится две — три недели.
Хронический гнойный средний отит
Хроническому воспалению всегда предшествует острое. Течение болезни сопровождается не такими яркими симптомами, как острая форма, поэтому многие не сразу обращаются за медицинской помощью, тем самым теряя время, а заболевание продолжает прогрессировать.
Основной признак хронического воспаления – постоянное гноетечение из слухового прохода. При этом болевых ощущений может не быть, либо они будут слабыми, и температура тела будет в норме.
Заболевание разделяют на мезотимпанит и эпитимпанит. При мезотимпаните воспаление охватывает слизистую оболочку барабанной полости, не затрагивая костные структуры. При эпитимпаните происходят разрушительные процессы в костной ткани.
Чтобы не доводить своё состояние до хронизации воспаления, которое потом придётся трудно и долго лечить, важно обращаться к оториноларингологу на острой стадии болезни при появлении малейших признаков заболевания.
Осложнения острого гнойного отита
При запоздалом или неправильном лечении заболевания острое воспаление может хронизоваться. Хронический гнойный отит – наиболее распространённое осложнение острой формы. Выделяют две формы хронического гнойного среднего отита – мезотимпанит и эпитимпанит.
Также болезнь может привести к:
- лабиринтиту – воспалению внутреннего уха;
- к распространению гнойного воспаления на оболочки мозга (менингиту, абсцессу головного мозга);
- сепсису;
- парезу лицевого нерва, когда лицо становится ассиметричным, и поражённая сторона теряет свою подвижность;
- мастоидиту – воспалению сосцевидного отростка височной кости;
- тугоухости или полной потере слуха.
Диагностика
Для опытного оториноларинголога диагностика заболевания не представляет труда. В постановке диагноза лор-врач опирается на жалобы пациента и результаты отоскопии (осмотра органа слуха). Пациент может быть направлен на ряд лабораторных анализов, которые подтвердят или опровергнут наличие воспаления. Для оценки степени ухудшения слуха проводится аудиометрия или исследование камертонами. Для оценки состояния составляющих среднего уха проводится тимпанометрия. В тяжёлых случаях больной направляется на рентген, КТ, МРТ.
Лечение острого гнойного отита
Лечение отита у взрослых, а тем более детей, нужно проводить под контролем лор-врача. Нужно учитывать, что схема терапии будет разниться, исходя из текущей фазы заболевания.

Так на начальном этапе, пока не произошёл разрыв барабанной перепонки, врач назначает ушные капли («Отинум», «Отипакс» и т.п.), которые обладают противовоспалительным и обезболивающим эффектом. Местные антибиотики использовать в этом случае смысла нет, так как проблема находится за перепонкой, и при отсутствии отверстия в ней лекарство в цель не попадёт. Поэтому больному назначаются антибактериальные препараты общего действия.
Как только происходит разрыв барабанной перепонки, вышеуказанные капли использовать нельзя, так как они могут нанести вред лабиринту внутреннего отдела уха. В этом случае назначаются антибактериальные ушные капли, например «Отофа» или «Нормакс».
Чтобы снять отёчность тканей, можно использовать антигистаминные препараты («Зодак», «Зиртек» и т.п.) и сосудосуживающие капли в нос (снимает отёчность слуховой трубы).
При повышении температуры рекомендуется применять жаропонижающие препараты (например, «Нурофен» или «Парацетомол»).
Любой лекарственный препарат, особенно антибактериальный, должен назначаться исключительно врачом и приниматься, строго учитывая дозировку и кратность приёма.
Не забываем про физиотерапию. Физиопроцедуры помогают купировать воспаление и ускорить выздоровление.
В качестве лечебных манипуляций оториноларинголог проводит туалет среднего, наружного уха, постановку лекарственных микрокомпрессов, промывание барабанной полости лекарственными растворами.
Если гнойные массы не смогли сами прорвать барабанную перепонку, оториноларинголог «помогает», делая в ней надрез и освобождая наружу гнойные скопления.
Физиотерапия при остром гнойном отите
Важным этапом лечения заболевания, который усиливает действие медикаментозной терапии и ускоряет процесс выздоровления, являются физиотерапевтические процедуры.
При остром гнойном отите эффективны следующие виды физиотерапии:
- инфракрасная лазерная терапия (уменьшает воспалительный процесс и снимает отёчность тканей);
- виброакустическая терапия (улучшает кровоток и лимфоток, оказывая хороший терапевтический эффект при воспалении среднего уха);
- ультрафиолетовое облучение (обладает бактерицидным эффектом);
- ультразвуковое лекарственное орошение (оказывает противовоспалительный эффект);
- фотодинамическая терапия (помогает купировать воспаление);
- ультразвуковая терапия (способствует более глубокому проникновению лекарственной мази, снимая воспаление и отёчность тканей);
- инфракрасное лазерное воздействие (купирует воспалительный процесс).
Какие именно процедуры следует использовать, и сколько сеансов понадобится, определяет лор-врач, исходя из состояния больного.
Профилактика
Специфических профилактических мер, чтобы избежать гнойного среднего отита, не существует. Чтобы риск заболеть был ниже, укрепляйте свой иммунитет и вовремя лечите любое инфекцию лор-органов, с которым вы столкнулись. Важный момент: лечение должно быть не только своевременным, но качественным: никакого самолечения, только грамотная помощь оториноларинголога. Не нужно запускать болезнь. На ранней стадии любое заболевание лечится гораздо легче: во многих случаях скопления гнойных масс в среднем ухе можно было легко избежать, вовремя обратившись к лор-врачу.
Если вы или ваши близкие столкнулись с проблемами органа слуха, не теряйте время: записывайтесь на приём по телефону +7 (495) 642-45-25 и приходите.
Мы вам обязательно поможем!
15.12.2020
03.07.2019
02.08.2019
22.09.2016
03.08.2020
03.07.2019
Вы можете задать вопрос нашим специалистам
Заживление раны проходит быстро и без последствий, если ее вовремя обработать антисептиком. Это могут быть растворы перекиси водорода, хлоргексидин на водной основе или Мирамистин. Незначительные повреждения не требуют посещения врача и лечения специальными мазями. Но если рана большая, кровоточит или расположена на лице, то нужна консультация. Доктор поможет избежать заражения крови, нагноения, расскажет как защитить кожу от рубцов.
Содержание
- Виды медикаментов для заживления ран
- Лучшие мази для заживления ран после хирургических процедур
- Средства для заживления ран при сильном болевом синдроме
- Мазь после вскрытия абсцессов и фурункулов
- Мазь для заживления раны у ребенка
Виды медикаментов для заживления ран
Очень удобно использовать мягкие послеоперационные повязки. Они держатся надежно, пропускают воздух, при снятии не вызывают дискомфорта. Обработанная таким образом рана, не воспаляется, затягивается максимально быстро. Но не все люди умеют соблюдать антисептические условия, а многих подводит иммунитет. Расскажем какую мазь использовать для заживления в таких случаях.
Мелкие ссадины и порезы можно лечить лекарственными препаратами (ЛП) на основе декспантенола. Их действующее вещество ускоряет регенерацию тканей. Декспантенол является предшественником пантотеновой кислоты, а она обладает метаболическим свойством. Одна из лучших мазей для заживления мелких повреждений кожи — это Бепантен. Средство разрешено при беременности и кормлении, аллергию вызывает крайне редко. Бепантен в виде крема действует мягче, а мазь более активная, проникает глубже в кожу. Линия бренда включает также Бепантен Плюс с хлоргексидином. Его используют при наличии риска инфицирования ран, для заживления трещин сосков при кормлении грудью. Аналогичным действием обладает Новатенол, Пантенол.
Для процесса регенерации человеку может не хватать обычных витаминов. Компания Ретиноиды выпускает средство на их основе — Радевит Актив мазь, содержащую витамины А, Е и Д. Препарат снимает воспаление и зуд, увеличивает скорость и качество эпителизации. Радевит Актив можно применять при отсутствии инфекции. Такие минеральные вещества, как: селен, висмут, кобальт, медь, калий, кальций, хром, йод улучшают заживление кожи. Препарат Вулнузан мазь, содержащий маточный щелок Поморийского озера, назначают для борьбы с воспалением и инфекцией. Вулнузан противопоказан беременным и детям до 12 лет.
Какая мазь подойдет для заживления более глубоких ран? В процессе стационарного или амбулаторного лечения пациенты часто применяют мазь из повидон-йода. Активное вещество убивает бактерии, вирусы, грибки, относится к препаратам широкого спектра действия. Редко вызывает побочные эффекты. Но если поверхность обработки слишком большая, включает слизистые, то возможно всасывание йода в кровь. В этом случае проявится погрешность при анализах функции щитовидной железы. Также встречается отрицательная реакция на йод: жжение кожи, зуд, отек, покраснение, боль. Наличие этих симптомов требует отмены. Повидон-йод противопоказан при беременности и кормлении, при заболеваниях почек, щитовидной железы. Известный бренд — это мазь Бетадин. У нее очень широкие показания, назначается для обработки поверхностных травм и открытых ран.
Лучшие мази для заживления ран после хирургических процедур
В некоторых случаях врач принимает решение о терапии наружными средствами, содержащими антибиотики. Современный препарат Банеоцин в виде мази включает два антибиотика, усиливающие действие друг друга. Синергизм неомицина и бацитрацина является основой эффективности данного ЛП, которое относится к средствам с широким спектром действия. Конечно, для применения необходима консультация специалиста. Банеоцин применяется в косметической хирургии и при трансплантации кожи.
Противопоказания: повышенная чувствительность к компонентам, нейромышечные патологии, заболевания печени, почек, миастения, нарушения слуха. Препарат не применяют для обработки обширных поверхностей кожи и для лечения инфекций глаз. Противопоказано при беременности и кормлении за исключением тех случаев, когда польза для матери превышает риск для здоровья плода или ребенка.
Лучшие средства для заживления ран при сильном болевом синдроме
Часто хирург рекомендует наружные средства с анестетиками для купирования болевого синдрома. Обычно действующее вещество в таких ЛП — это лидокаина гидрохлорид. Олазоль — аэрозоль для наружного применения. Комплексный препарат, включает: бензокаин для снижения боли; облепиховое масло для заживления; хлорамфеникол для борьбы с инфекцией. Если наружное обезболивающее не помогает, то назначаются инъекции анальгетиков или таблетки.
Какая мазь лучше для заживления ран после вскрытия абсцессов и фурункулов?
Обычно используются мази с двумя и более компонентами. Против бактерий действуют: офлоксацин, неомицин или йод. Для ускорения регенерации тканей назначается метилурацил. Комплексные средства подобного типа отпускаются по рецепту, противопоказаны при беременности и кормлении, а также лицам до 18 лет.
Какую мазь лучше выбрать для заживления раны у ребенка?
Мелкие повреждения следует сразу обработать хлоргексидином или зеленкой. Для предупреждения развития инфекции рану можно закрыть стерильной повязкой Cosmopor. Для ускорения эпителизации использовать мази с декспантенолом. Другие ЛП, содержащие более сильные компоненты без совета врача лучше не применять.
Имеются противопоказания. Необходима консультация специалиста.
Какую мазь лучше выбрать после заживления раны для профилактики рубцов?
Длительная регенерация повреждения, осложненные раны и неправильный уход могут привести к тому, что со временем на коже образуется гипертрофический рубец или келоид. Рубцы не только ухудшают внешний вид, но иногда вызывают боль, раздражение, ограничивают двигательную активность. Поэтому крайне важно обрабатывать значительные нарушения целостности кожи под руководством доктора. Профилактика рубцов намного эффективнее и дешевле чем лечение.
Одним из первых препаратов, способных рассасывать келоидные рубцы, стал Контрактубекс. Используется он после завершения процесса регенерации. Время начала терапии должен определить врач. В состав Контрактубекса входит экстракт луковиц лука репчатого, оказывающего фибринолитическое действие. Гепарин дает антитромботический эффект, аллантоин — кератолитический. Гель запрещен при беременности и кормлении, а также детям до года. Может вызывать аллергические реакции.
Косметический крем Имофераза обладает подобным эффектом. Он используется также после заживления ран, не раньше 2-3 недель. Входящий в состав фермент гиалуронидаза улучшает питание тканей, устраняет отек, увеличивает эластичность поверхности, делает швы плоскими и незаметными. Имофераза предупреждает покраснения, стянутость, зуд.
Имеются противопоказания. Необходима консультация специалиста.
Косметические заживляющие мази
Косметические средства для кожи не требуют назначения врача, но являются достаточно эффективными. Рассмотрим примеры:
Заживитель бальзам для ран
Содержит эфирное масло чайного дерева — самый сильный природный антисептик. Масло защищает от инфицирования, уничтожает грибки. В составе также имеется витамины А и Е, лаванда, розмарин, календула, ромашка. Заживляющий эффект дают оливковое и облепиховые масла. Средство рекомендуется наносить на рану после обработки антисептическим раствором. Аналогичные компоненты содержатся в бальзаме Спасатель.
Эплан раствор
Состав: гликолан, триэтиленгликоль, этилкарбитол, глицерин. Средство ускоряет заживление, снимает боль, обладает бактерицидным эффектом. Кроме обработки ран, используется при герпесе, пролежнях, ожогах, укусах насекомых.
Крем Боро Плюс
состоит из специфических травяных экстрактов Индии: Сандал, Капур качари, Куркума лонга, Алоэ, Ветивер. Имеет широкий спектр действия, показан при порезах и царапинах.
Масло Витаон
Содержит более 10 экстрактов лекарственных растений, произрастающих на территории России. Вытяжку наносят на марлевую повязку и накладывают на рану. Перед применением необходима консультация врача.
Жидкие пластыри
Для оказания скорой помощи компания Арго-фарм выпускает Афапласт — жидкое антибактериальное и заживляющее средство для обработки ссадин и поверхностных ран. В состав входят полимеры, коллоидное серебро и пантенол. Жидкий пластырь распыляют на поврежденную кожу, он высыхает через 3-5 минут. Дышащая защитная пленка создает условия для успешной регенерации.
Источники
- Буравкова А.Г., Новикова Л.А., Демьянова О.Б., Полуэкто-ва Т.Е. // Линия «Скин-кап» в терапии себорейного дерматита // Проблемы медицинской микологии — 2010;
- Шеклакова М.Н. // Оценка эффективности применения нового препарата пиритиона цинка Цинокап в терапии больных себорейным дерматитом // Вестник дерматологии и венерологии — 2009.
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru.
Сережки на ушах всегда смотрелись очень привлекательно. Многие девушки прокалывают уши уже в подростковом возрасте. Сейчас же модно прокалывать уши маленьким детям. Одни считают это решение правильным, другие же советуют подождать с прокалывание ушей до подходящего возраста.
Пирсинг: за и против
Прокалывание ушей может быть довольно-таки опасным в том случае, когда к выполнению процедуры отнестись без должного внимания, не подготовиться к ней самому и не подготовить ребенка.
На ушной раковине присутствует множество активных точек. Что касается мочки, то ее считают самым безопасным методом для прокола. На ней нет хряща, соответственно, ранка на ней заживает очень быстро.
Если случайно затронули какую-либо действующую точку, ухудшения состояния не произойдет. Так утверждают неврологи. Точка, которую заденут при прокалывании просто не сможет влиять на орган, которому она соответствует.
Некоторые утверждают, что при попадании в точку, у которой отмечается связь с глазами, может ухудшиться зрение. Но есть случаи, когда после прокалывания мочки в таком месте, зрение немного улучшалось. Специалисты советуют проконсультироваться со специалистом (врачом-рефлексотерапевтом).
Взрослые прокалывают уши не только на мочке, но и на ушной раковине. Несколько красивых, уникальных сережек выглядят весьма привлекательно. Но это уже осознанное решение, которое принимает взрослый человек, подросток.
До трех лет уши прокалывать не рекомендовано. Но, в то же время, многие специалисты утверждают, что при прокалывании ушей в возрасте старше 11 лет, могут возникать келоидные рубцы. Психологи советуют проколоть ребенку уши до 1,5 лет. Ведь в таком возрасте дети еще не испытывают страх, а о боли они забудут очень скоро.
Болят уши от сережек
После прокола могут появиться боли в районе мочек. Причины проявления боли делят условно на внутренние, внешние. Среди внутренних факторов, которые могут вызвать боль в месте прокола, укажем:
- гормональная перестройка (беременность, значительно похудение, роды, менопауза);
- болезни внутренних органов (надпочечников, яичников, щитовидной железы);
- аллергия. В этом случае ухо опухает, краснеет.
Из внешних факторов болезненность в месте прокола уха могут спровоцировать такие:
- Задета важная точка.
- Смена сережек.
- Чувствительная кожа.
- Редкое ношение сережек.
Воспаление и боль
В первые дни после прокалывания ухо воспалено. Это считается нормальной реакцией на прокол, введение внутрь ранки инородного тела. Реакция организма проявляется в покраснении, припухлости. Мочка становится горячей. Все эти симптомы обычно проходят за несколько дней при условии правильного ухода за ухом.
Для обработки ранки специалисты рекомендуют использовать такие медикаменты:
- «Перекись водорода».
- «Фурацилин».
- «Хлоргексидин».
- «Медицинский спирт».
Ежедневно нужно обрабатывать ухо ватным тампоном, который смочен в любое из указанных выше средств. Чтобы дезинфицирующее средство проникло внутрь прокола, следует прокручивать сережку при обработке ранки.
Чтобы воспаление не развивалось нельзя трогать уши грязными руками. Если ранка будет стерильной, инфекция не проникнет внутрь, а значит ухо не будет краснеть, опухать, болеть.
Воспаление уха после прокола
Реакция на металл
После прокалывания специалисты рекомендуют носить серьги из золота. Если такой возможности нет, в салоне сразу одевают серьгу из медицинского сплава. Этот сплав считается гипоаллергенным.
Аллергические реакции часто проявляются у девушек, которые носят серьги из обычных металлов, сплавов, поэтому когда приобретаете новые сережки поинтересуйтесь составом. У некоторых даже золото, серебро может вызвать аллергию, но такие случаи очень редки.
Сразу после прокола врачи не советуют одевать серебренные серьги. Серебро наделено способностью окисляться после контакта с кровью, лимфой. Из-за образовавшегося оксида заживление значительно замедляется, могут появляться черные пятна в районе прокола.
Очень часто такие симптомы, как воспаление, покраснение, боль, указывают на развитие аллергии. Важно устранить аллерген, новые серьги необходимо снять. Их не рекомендуется одевать до определения точной причины появления боли. Если серьги не снимать, а носить, может гноиться ухо после прокола.
Как носить серьги из простых металлов, чтобы не болели уши, смотрите в нашем видео:
Тяжелые серьги
Воспаление уха может также спровоцировать ношение тяжелых украшений. Изначально (после прокалывания мочки) специалисты рекомендуют одевать легкие серьги. Чаще всего это гвоздики.
Если же одеть очень тяжелые украшения они могут усилить болевые ощущения, усилить эффект развивающегося воспалительного процесса, значительно замедлить процесс заживления. Наиболее опасное последствие ношения тяжелых сережек заключается в надрыве мочки.
Жировая ткань может не выдержать веса украшения и разорваться. После такого случая необходимо зашивать разрыв.
Микротравмы, надрывы
Если проколоть мочку уха слишком близко к поверхности, может возникнуть такое неприятное проявление, как надрыв мочки.
Надорваться мочка может при ношении слишком тяжелых украшений или в том случае, когда украшений очень много. В данном случае справиться с нарушением целостности мочки уха поможет лишь операция.
Как ушивают разорванную мочку уха:
Опасные симптомы, на которые стоит обратить внимание
Иногда из ранки появляются обильные гнойные выделения, кровоточивость. Ухо при этом сильно опухает. При проявлении подобных симптомов, медлить не рекомендуется. Нужно сразу обратиться к специалисту. Заниматься самолечением не рекомендуется.
При нагноении ранки от прокола нужно более тщательно за ней ухаживать:
- Обработать ранку ватным тампоном с антибактерицидным средством (настойка календулы, медицинский спирт).
- Обработать настойкой прополиса, для снятия воспаления. Эту процедуру можно выполнять дважды в сутки.
- Можно помазать воспаленный участок антибактериальными мазями: «Гидрокортизон», «Тетрациклин».
- Использовать «Левомеколь» трижды в сутки.
При инфицировании могут появиться такие симптомы:
- пульсирующая боль;
- отек;
- гиперемия;
- повышение температуры в районе прокола;
- гнойные выделения.
Лечение должен проводить отоларинголог. При наличии сильного кровотечения может понадобиться накладывание повязки на ранку. Обычно такой симптом наблюдается при нарушении функции свертываемости крови.
В некоторых случаях инфицирование может спровоцировать паралич лицевого нерва (паралич Белла). У человека появляются такие признаки (онемение, асимметрия лица, тяжесть в лице, боль за ухом, сбои в процессах слюноотделения, слезоотделения.
При проявлении любого из опасных признаков, следует обратиться за помощью квалифицированного врача. Любые косметические дефекты можно устранить с помощью современных технологий, опытных специалистов.
Как ухаживать за пирсингом, смотрите в нашем видео:
Прогноз и профилактика
Если провести процедуру прокалывания мочки уха правильно, соблюдая правила гигиены, осложнения не возникнут. Конечно же ранка будет вызывать некоторое время дискомфорт. Но это пройдет очень быстро, главное, прислушиваться к рекомендациям специалистов.
Очень важно подготовить ребенка, также нужно самим подготовиться к правильному уходу за ранкой и возможным осложнениям. Домашнюю аптечку нужно проверить на наличие антисептиков, антибактериальных мазей.