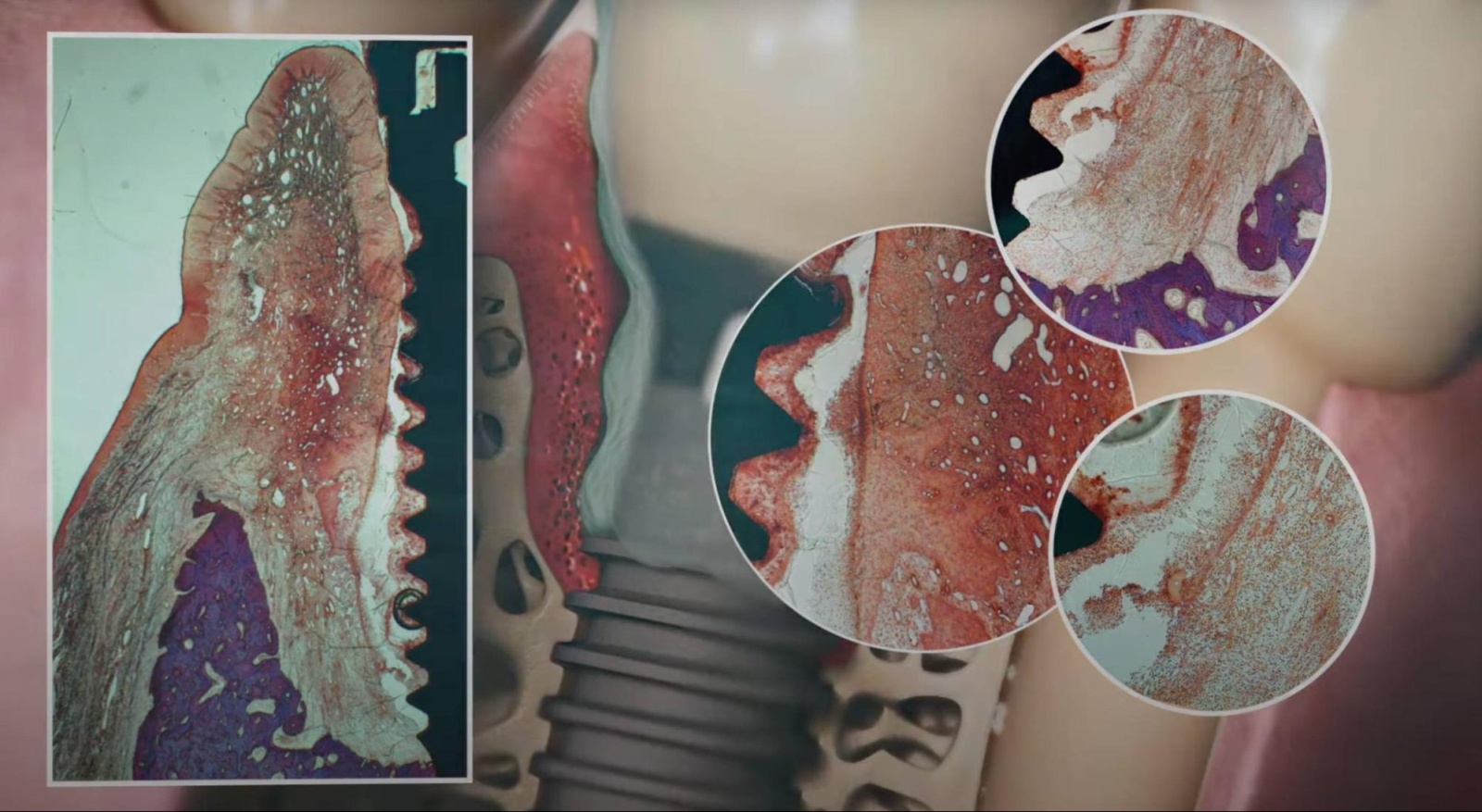
Воспаление мягких тканей вокруг дентального импланта, сопровождающееся убылью опорной кости, называется периимплантитом. Это тяжелое осложнение после операции — одна из причин отторжения имплантов. Клинические исследования показали, что периимплантит возникает у каждого четвертого пациента. Что это такое, почему появляется и как бороться с этим явлением? Рассмотрим вопросы в статье.
Содержание
- 1 Общие сведения
- 2 Признаки периимплантита
- 3 Врачебные ошибки
- 4 Ошибки пациента
- 5 Диагностика периимплантита
- 5.1 Стадии развития патологии
- 6 Лечение
- 6.1 Консервативная терапия
- 6.2 Хирургический метод
- 6.3 Лечение по гарантии
- 7 Как избежать периимплантита
- 7.1 Выбор правильной клиники и имплантолога
- 7.2 Выбор имплантов
- 7.3 Соблюдение норм гигиены полости рта
- 7.4 Отпуск за свой счет
- 7.5 Постоянный контроль
- 8 Итог
Общие сведения
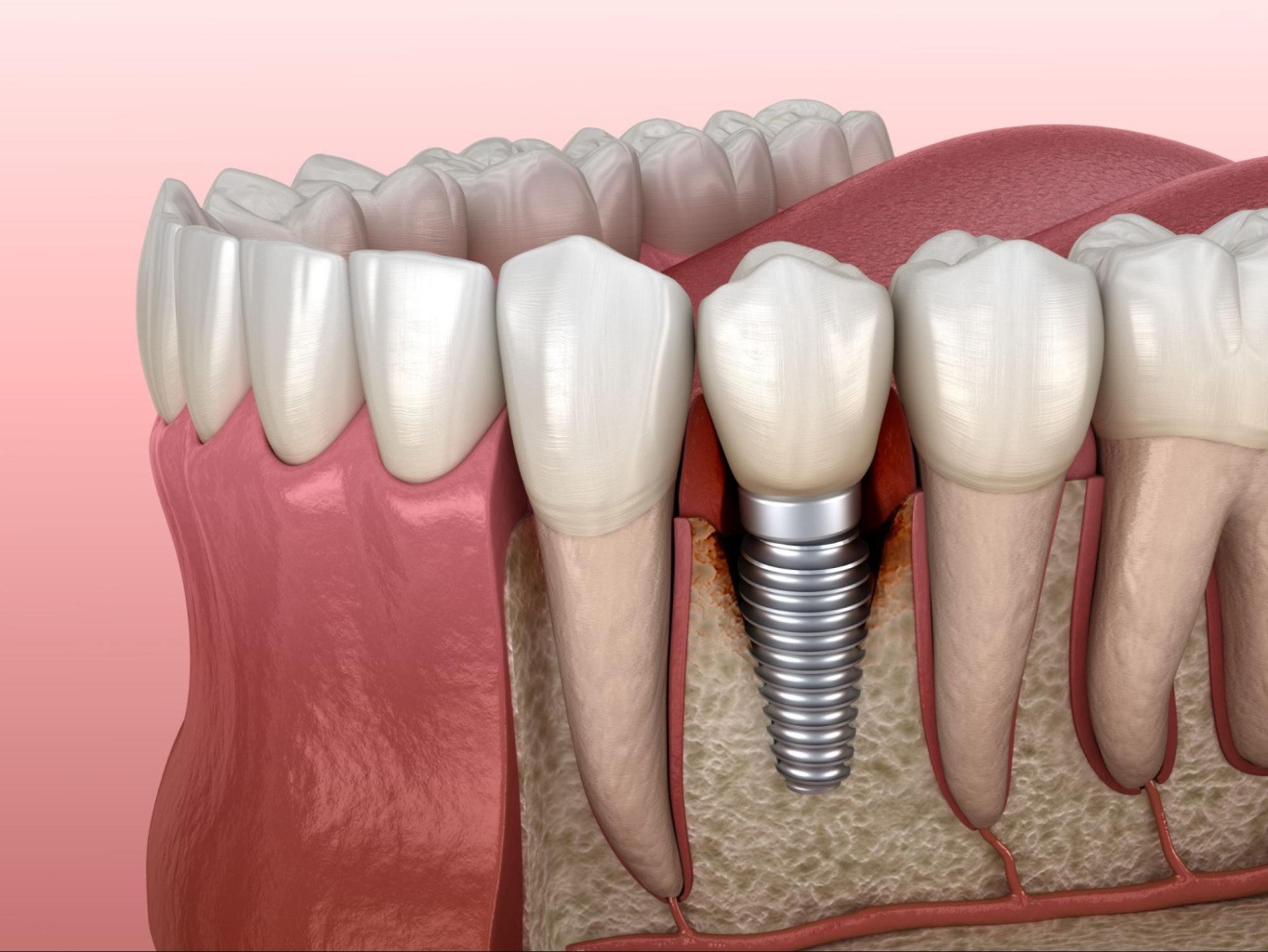
Операция по вживлению искусственных элементов держится на пике популярности у клиентов стоматологических клиник. Имплант полностью заменяет корень зуба, на него надевают искусственную коронку. По сравнению с классическим протезированием имплантация во многом выигрывает. Не нужно обтачивать зуб под коронку, постоянно снимать и надевать протез. Если корень вживлен правильно, то он прослужит всю жизнь.
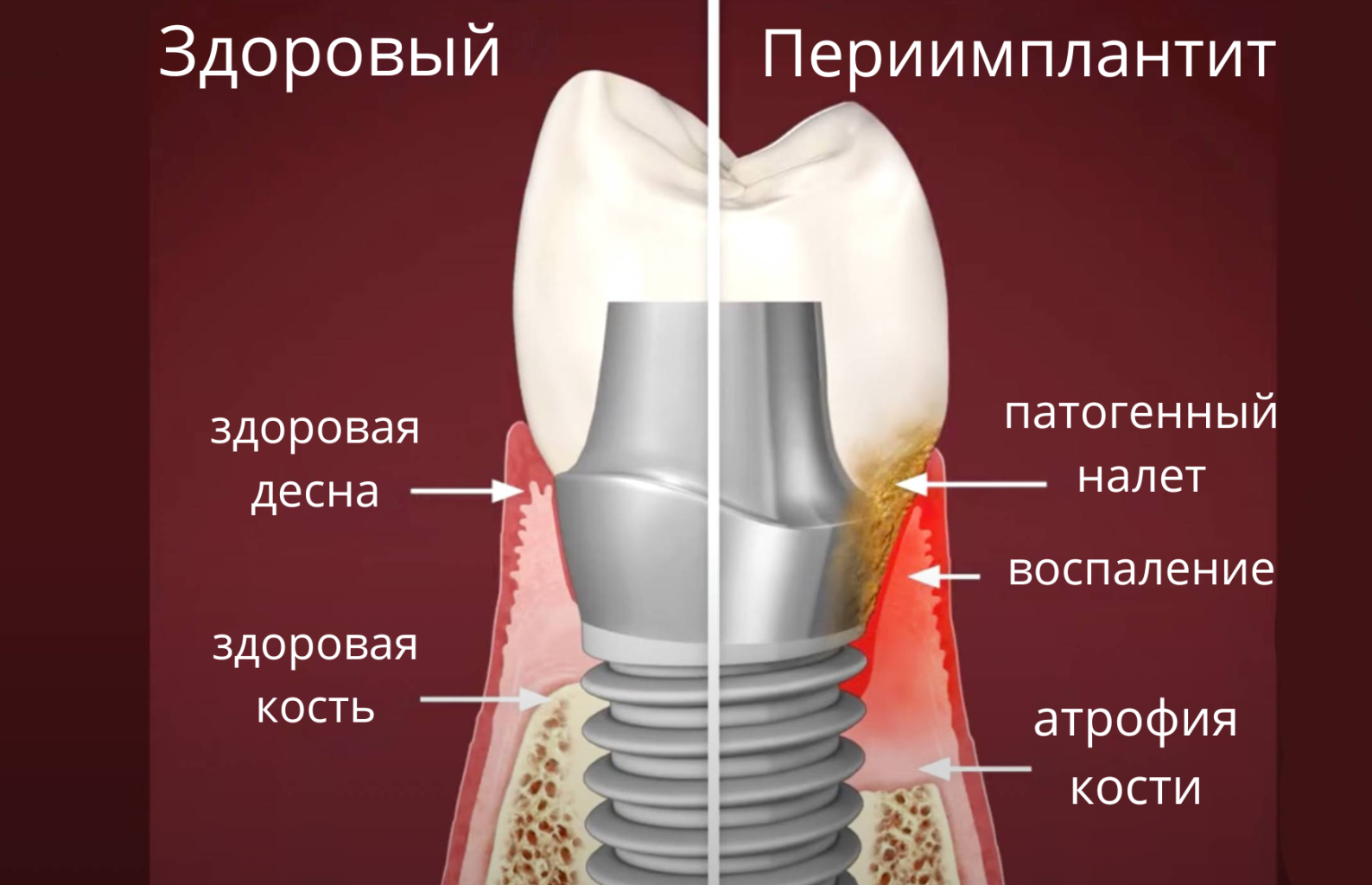
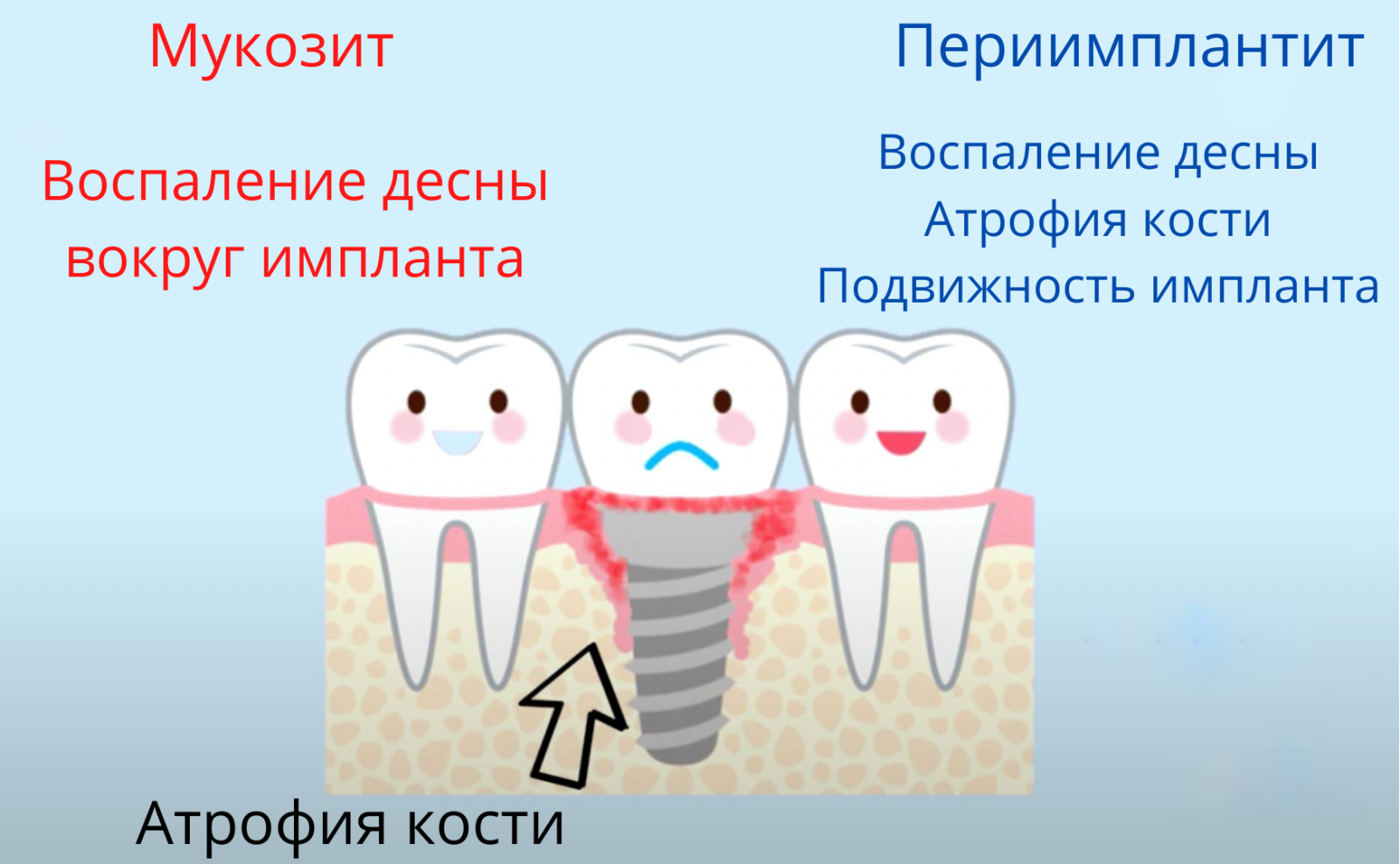
Почему возникают осложнения после имплантации? Оснований для этого явления два: несоблюдение норм гигиены и врачебные ошибки. Если не очищать полость рта, вокруг вживленного стержня начнет скапливаться зубной налет. Это привлекает патогенные микроорганизмы, вызывает воспаление окружающих тканей — мукозит. Затем процесс проникает в более глубокие ткани, и начинает развиваться периимплантит.
При периимплантите происходит рецессия десны и отторжение протеза. Этот процесс в критической стадии сопровождается ярко выраженным болевым синдромом, поэтому без обезболивающего не обойтись. Пациенту срочно требуется врачебная помощь, тянуть с визитом к доктору нельзя.
Чтобы исключить возникновение периимплантита, пациенту перед операцией назначают обследование по строго установленному протоколу. После вживления металлического штыря пациент должен тщательно соблюдать гигиену полости рта, чтобы не занести в ранку инфекцию.
Признаки периимплантита
Периимплантит — воспалительный процесс вокруг вживленного элемента может появиться сразу же после операции, но бывают случаи отторжения через несколько лет после установки. Поэтому расслабляться нельзя: необходим внимательный уход за ротовой полостью в течение всей жизни. Как правильно очищать зубы и ухаживать за протезами расскажет стоматолог.
Признаки отторжения:
- изменение цвета десны вокруг протеза, появление синюшного оттенка и покраснение;
- гиперемия вокруг протеза — небольшая отечность мягких тканей;
- отделение слизистой от искусственной коронки, неплотное прилегание;
- усиливающийся со временем дискомфорт при пережевывании пищи, переходящий в болевой синдром;
- тяжелое дыхание, запах изо рта из-за гноя;
- кровотечение из лунки около протеза;
- рыхлость тканей десны;
- гипертермия, температура может подняться до +39С;
- заметная подвижность протеза.
Перечисленные симптомы могут появиться все сразу, но необязательно. При первых же признаках патологического состояния тканей вокруг импланта нужно обращаться к врачу, тогда есть шанс спасти протез.
Первые 5-6 дней после операции могут наблюдаться некоторые из перечисленных симптомов периимплантита: отечность, воспаление, болевой синдром, гипертермия. Это относится к норме. Если воспаление не пройдет через неделю, необходимо обратиться к врачу.
Что происходит с имплантом в ротовой полости при появлении очагов воспаления? Проблема может касаться не только вживленного металлического стержня, устойчивость может утратить:
- формирователь десны;
- коронка искусственного зуба;
- заглушка.
Конструкция теряет устойчивость, крепление элементов друг к другу может ослабеть. Шаткость и неустойчивость элементов конструкции можно почувствовать при жевании или чистке зубов.
Врачебные ошибки
Какие ошибки может совершить ортодонт при установке искусственных корней? Неопытность ортопеда часто приводит к осложнениям после проведенной операции. Врач должен сделать выводы о безопасности вживления металлических стержней в кость после детальной диагностики.
На практике встречаются следующие ошибки:
- проведение ОПТГ (ортопантомограмма) для оценки состояния костной ткани челюсти вместо более детальной компьютерной томографии;
- неполный сбор анамнеза, ортодонт не поинтересовался состоянием здоровья пациента и перенесенными ранее заболеваниями;
- неправильно выбранный размер стержня;
- несоблюдение строгих норм стерильности в процессе установки импланта;
- несоблюдение правил применения бормашинки при сверлении, что приводит к перегреву кости и повреждении нервных окончаний;
- нарушение герметичности во время соединения деталей конструкции;
- неправильная установка металлического стержня в кости;
- перегруз ортодонтической конструкции в определенных точках;
- несоответствие размеров импланта и лунки под него;
- проникновение стоматологического цемента в лунку.
Компьютерная томография представляет более полную картину состояния костей челюсти. Диагностики ОПТГ недостаточно для полной уверенности в безопасности вживления металлических стержней.
Если ортодонт слишком глубоко посадит имплант, это может вызвать периимплантит.
Если врач не имеет представления о том, какие болезни перенес пациент в прошлом, насколько он подвержен воздействию алкоголя или никотина, то риск послеоперационных осложнений увеличивается. У женщин нужно поинтересоваться состоянием гормонального фона, который влияет на месячные. Также нужно быть в курсе климакса и предклимакса у женщин.
Если размеры металлического стержня не соответствуют плотности кости, то он не приживется. Поэтому нужно выбрать правильное место и подходящие размеры. Нельзя вживлять стержень слишком близко к здоровым корням зубов, нельзя устанавливать стержень в слишком тонкой и хрупкой кости челюсти.
Также причиной выпадения конструкции может стать неправильное моделирование деталей, что отрицательно сказывается на распределении жевательной нагрузки. Впоследствии из-за неправильного расположения ортодонтической конструкции происходит ее отторжение тканями десны и кости челюсти.
Ошибки пациента
Безответственность пациента в отношении установленной ортодонтической конструкции нередко приводит к плачевным результатам и сводит профессиональную работу ортодонта к нулю. От его правильных действий после операции зависит судьба искусственных конструкций. Иногда выпадает просто коронка (откручивается), но бывают случаи выпадения коронки вместе с металлическим стержнем.
Неправильные действия пациента:
- злоупотребление спиртным и курение во время реабилитационного периода;
- употребление в пищу слишком твердых продуктов (семечки, сухари);
- нарушение запрета на прием некоторых лекарственных средств;
- отсутствие полноценного ухода за полостью рта.
Но также конструкция может выпасть из-за ослабления здоровья пациента, поэтому уделяйте достаточно внимания укреплению иммунной системы. Если перед имплантацией были выявлены относительные противопоказания к операции из-за состояния здоровья, то после проведенного курса лечения нужно поддерживать здоровье на высоком уровне. Но на практике некоторые пациенты не выполняют это условие.
На начальной стадии периимплантита конструкцию спасти еще можно. При тяжелой форме патологии имплант удаляют.
К примеру, при заболевании диабетом нужно постоянно следить за уровнем сахара и поддерживать иммунитет. Если пациент не соблюдает это условие, вживленные элементы могут выпасть из-за возникновения очагов воспаления в ротовой полости.
Отторжение бывает из-за следующих заболеваний:
- сбои в центральной нервной системе;
- онкологические новообразования;
- ВИЧ-инфицирование;
- аллергические реакции;
- деформация челюсти из-за механического воздействия;
- развитие пародонтоза и иных заболеваний полости рта воспалительного характера.
Неожиданно заболеть может любой человек, но меры профилактического характера принимать необходимо. Если человек пренебрежительно относится к своему здоровью, то организм может преподносить сюрпризы со своей стороны.
Диагностика периимплантита
После появления признаков периимплантита десен необходимо определить причину заболевания. Для этого применяется компьютерная томография или рентген. Врач изучает состояние костной ткани и определяет причину отторжения металлической конструкции. В зависимости от полученного результата проводится коррекция.
При периимплантите образуется глубокий и широкий пародонтальный карман, начинает истончаться и разрушаться костная ткань.
Методы коррекции при периимплантите во многом зависят от давности установки протезов. Если отторжение произошло в течение месяца после вживления (до полугода), то причина патологии кроется в неправильных действиях ортопеда. Если искусственный зуб начал шататься через год или три года после установки, такое происходит по вине самого пациента. Либо он не соблюдал гигиену полости рта, либо травмировал челюсть или запустил хроническое заболевание.
Если открутилась коронка искусственного зуба, ее фиксируют на стоматологический цемент. Если коронка раньше стояла на цементе, хирург заменяет способ фиксации другим. Заранее определить метод работы со сломанной ортодонтической конструкцией невозможно, потому что причины ее отторжения тканями челюсти у всех разные.
Стадии развития патологии
Способ лечения патологии зависит от стадии ее развития, их четыре.
Для первой стадии характерна небольшая припухлость тканей десны вокруг протеза, покраснение и образование десневого кармашка, кровоточивость. Искусственный зуб становится подвижным, мешает при пережевывании пищи. Но целостность и плотность опорной кости не изменены, поэтому конструкцию можно спасти от выпадения с помощью обычного консервативного лечения.
На второй стадии происходит убывание костной массы, ткани десны становятся рыхлыми, появляются глубокие десневые карманы. Протез сильно шатается в полости рта, так как десна не может его удерживать в стабильном положении.
На третьей стадии появляется сильная боль в месте патологического изменения тканей десны, металлический стержень оголяется из-за сильной убыли десны. Боль сопровождает каждое прикосновение к месту установленного стержня.
Периимплантит четвертой стадии сопровождается сильным разрушением костной ткани, которая больше не может удерживать вживленные детали. Очаг воспаления часто переходит и на здоровые зубы, а состояние здоровья пациента ухудшается.
Лечение
Периимплантит лечат двумя методами:
- консервативным;
- хирургическим.
Консервативная терапия
Консервативная терапия показана только на начальной стадии патологии. Однако специалисты уверяют, что консервативный подход часто приводит к рецидиву заболевания, так как с его помощью невозможно закрыть образовавшиеся пародонтальные карманы. Также при периимплантите в большинстве случаев формируются гранулемы, удаление которых приводит к длительному восстановительному периоду.
При консервативном методе лечения проводят следующие манипуляции:
- удаление искусственной коронки, ее санирование;
- удаление гранулемы подходящим для данной клинической картины способом;
- очищение и санация импланта и абатмента;
- фиксация искусственной коронки.
Во избежание появления рецидива назначают курс антибиотиков. Все манипуляции по очищению конструкций проводятся с помощью местной анестезии.
Хирургический метод
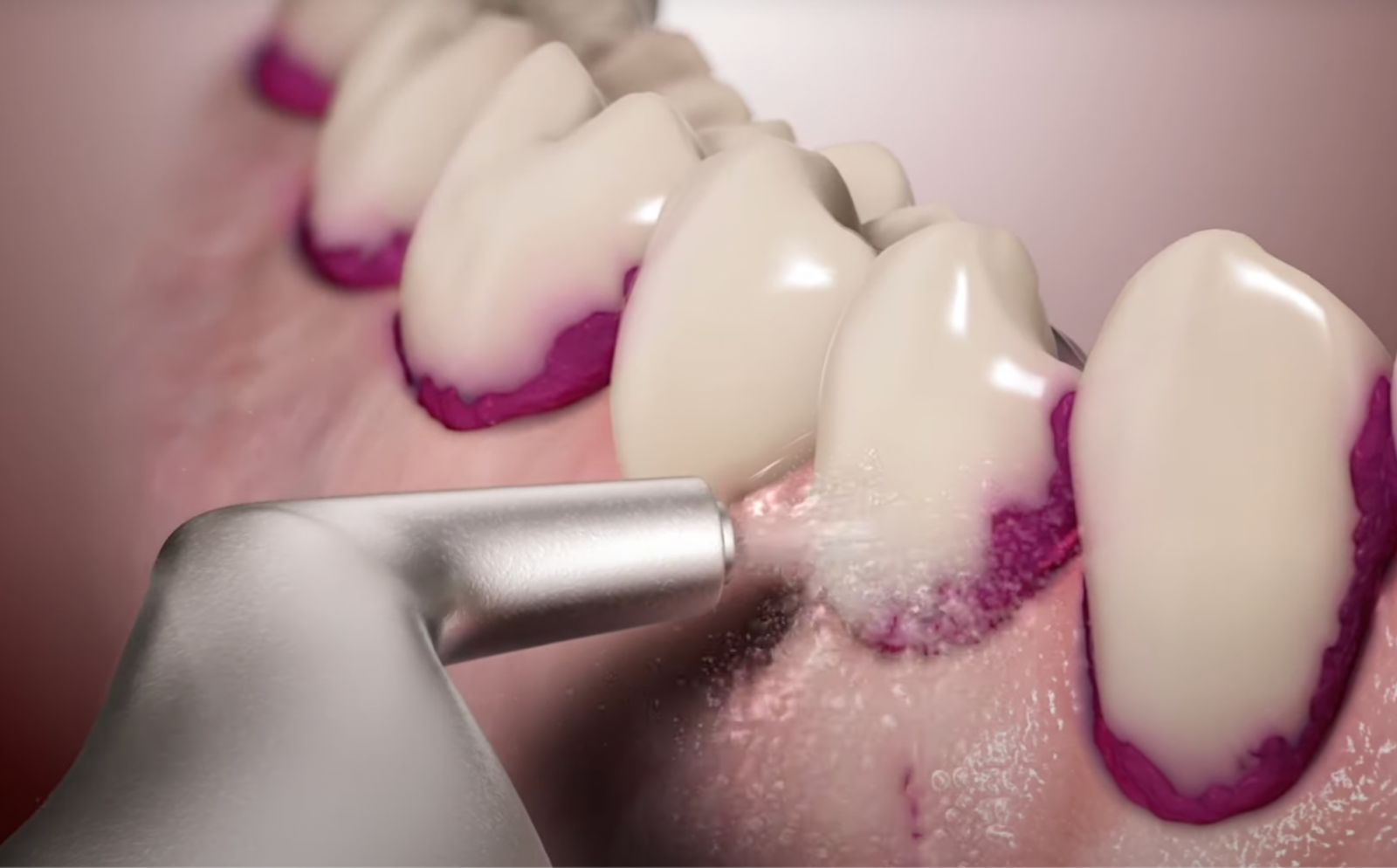
Подразумевает применение кюретажных стоматологических инструментов, ультразвука. После инструментального очищения патологической полости проводится промывание антисептическими растворами.
Далее врач проводит обработку тканей десны специальными средствами, которые предотвращают развитие патологии и дальнейшее разрушение опорной кости. После этого ортодонт надевает коронку на обработанный антисептиками протез.
Однако не всегда удается сохранить стержень в лунке, чаще всего его извлекают из кости. После заживления раневой поверхности проводят новую операцию по вживлению металлического стержня, изготавливают новый протез — зубную коронку.
Многие пациенты интересуются вопросом необходимости удаления неприжившегося элемента. Ортодонты считают, что не прижившийся искусственный корень даже после хирургического вмешательства все равно выпадает со временем. Поэтому удаление — обусловленный необходимостью процесс. Лучше вживить стержень заново, чем подвергать пациента риску повторного отторжения.
Лечение по гарантии
Так как услуги имплантологов дорогие, пациентов волнует вопрос оплаты повторного имплантирования. Нужно ли оплачивать операцию, если отторжение произошло по вине хирурга? Такая операция проводится бесплатно, и даже за новый имплант платить не нужно.
Чтобы быть уверенным в том, что с вас не возьмут плату за некачественное лечение, нужно внимательно читать договор с клиникой. Только после изучения контракта можно ставить свою подпись.
В договоре должен быть пункт, в котором клиника дает гарантию бесплатного реимплантирования вследствие отторжения ортодонтической конструкции по вине имплантолога.
Как избежать периимплантита
Выбор правильной клиники и имплантолога
Только профессионал сможет качественно вживить имплант:
- проведет качественную дезинфекцию всех инструментов и полости рта пациента, не занесет инфекцию в ткани;
- подберет стержень в соответствии с особенностями строения челюсти пациента;
- проведет предварительную диагностику, прежде чем браться за работу;
- создаст ложе в опорной кости, соответствующее размерам металлического стержня.
Выбирайте специалиста с большим стажем работы, имеющим сертификаты и аттестации. Также имплантолог должен разбираться в 3D моделировании, уметь делать компьютерную томографию челюсти.
Если стоматолог предлагает немедленное вживление имплантов без предварительной диагностики, значит, это безграмотный специалист. Доверять свое здоровье такому человеку нельзя. Профессиональный имплантолог обязательно проведет всестороннее обследование, убедиться в отсутствии противопоказаний, соберет подробный анамнез.
Выбор имплантов
Риск вживить стержень из металлического сплава низкого качества велик, так как их часто подделывают. На имплантах нельзя экономить, это в результате выйдет еще дороже.
Соблюдение норм гигиены полости рта
Не пренебрегайте советами имплантолога об уходе за зубами, это убережет вас от образования очагов воспаления мягких тканей. Халатное отношение к гигиене вызывает периимплантит. Нужно постоянно укреплять иммунную систему и не допускать развития хронических заболеваний, которые могут привести к воспалительным процессам в полости рта. После вживления инородного тела необходимо пропить курс антибиотиков, даже если самочувствие хорошее и ничего не болит. Это убережет от развития воспалительного процесса.
Отпуск за свой счет
Если до планового отпуска далеко, возьмите несколько выходных дней за свой счет для восстановления после операции. Нужно провести несколько дней после вживления конструкций в покое и расслаблении, соблюдать гигиену. Организм должен привыкнуть к новому состоянию, адаптироваться в спокойной обстановке. Лучше всего провести это время дома, не отправляйтесь в путешествие, особенно, на самолете. Садиться за руль тоже не нужно. Соблюдайте правила поведения после операции, воздерживайтесь от всего, что может спровоцировать кровотечение и осложнения.
Постоянный контроль
Даже через несколько лет импланты могут выпасть. Поэтому не забывайте о том, что у вас в полости рта находится искусственная конструкция. Навещайте периодически врача, проверяйте состояние ротовой полости.
Итог
Периимплантит — серьезная патология, характеризуется воспалительным процессом в полости рта и убыванием костной ткани вокруг протеза. Чтобы предотвратить развитие патологии, нужно соблюдать рекомендации врача, выбирать проверенную клинику и не экономить на имплантах.
Используемые источники:
- Ибрагимов Т. И., Бычков А. И., Алешин Н. А., Тибилов В. Ф. Использование нового вида супраструктуры с микроамортизатором на дентальных имплантатах при протезировании больных с полным отсутствием зубов // Клиническая стоматология. — 2010.
- Павлюченко Е. Ю., Днестранский В. И. Имплантация зубов — этапы, периимплантит, показания, противопоказания. // Стоматология — 2020
- Матвеева А. И., Фролов В. А., Гветадзе Р. Ш., Борисов А. Г., Кушхабиев 3.3. Влияние параметров имплантата на напряжённо-деформированное состояние костной ткани зоны имплантации. Периимплантит // Стоматология. — 2010.
Какими марками зубных паст из представленных вы пользовались?
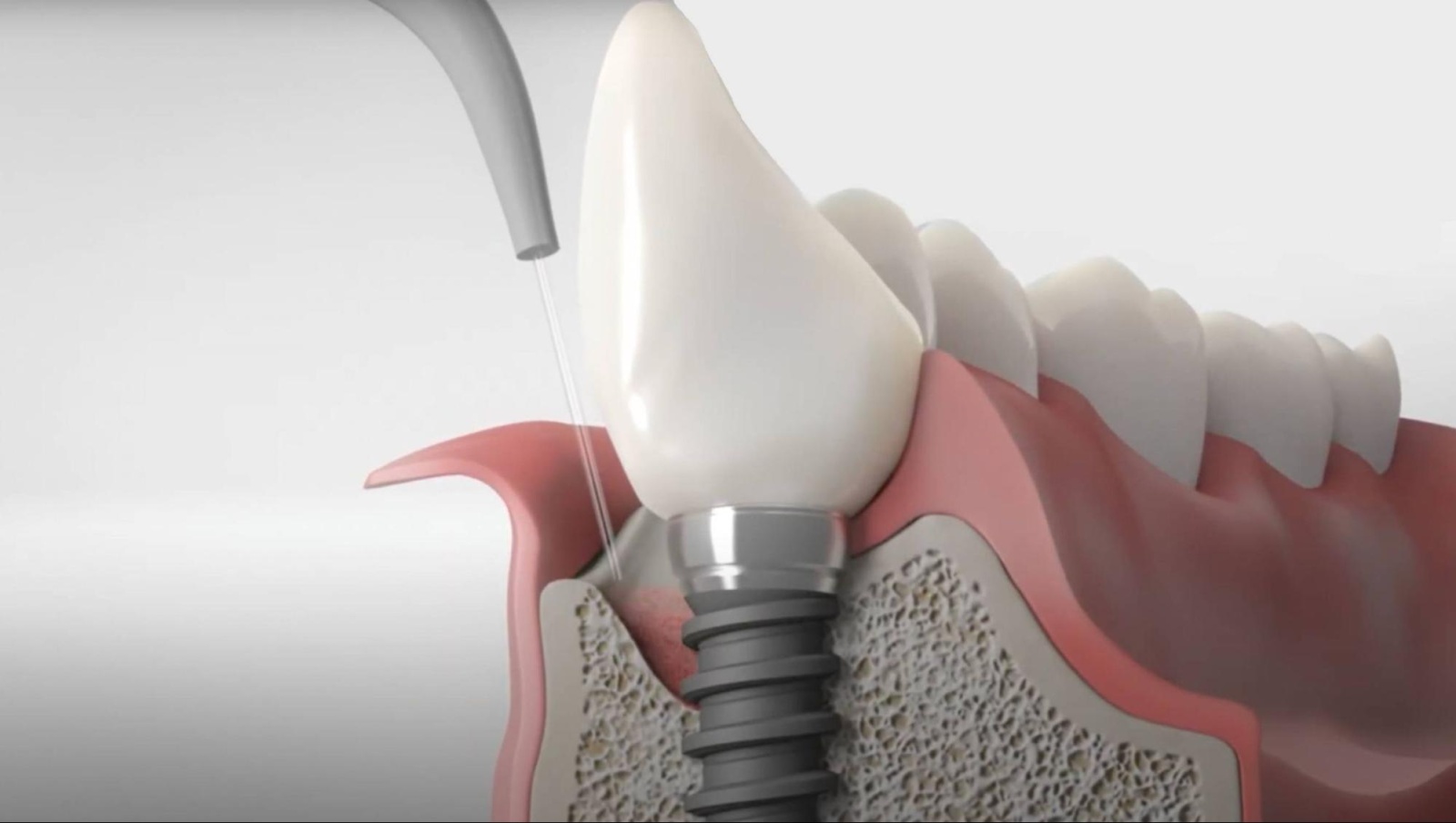
После завершения операции установки титанового импланта необходимо, чтобы он был полностью покрыт костной тканью и слизистой оболочкой: так обеспечиваются условия для его успешного приживления в кости. Но возникают ситуации, когда край импланта становится виден вследствие дефицита кости и десны. Такие дефекты устраняются проведением костной пластики и гингивопластики — операции по увеличению объема тканей вокруг импланта.
Чтобы не запустить патологию, значительно нарушающую эстетичность, важно вовремя заметить начальные проявления данного осложнения.
Почему имплант оголился?
запущенная форма оголения имплантов
Причин оголения поверхности имплантов множество, хотели бы отметить наиболее распространенные:
- отсутствие надлежащего ухода после имплантации;
- курение, вредные привычки;
- неполное заглубление импланта в костную ткань при установке;
- чрезмерное усилие при установке, перегрев кости, что вызывает некроз костной ткани вокруг импланта;
- неправильное позиционирование импланта в кости;
- безрезультативная костная пластика (наращивание кости);
- при установке не соблюдены минимально допустимые расстояния между имплантами или между имплантом и зубом. Например, установка имплантов очень близко друг к другу вызывает некроз кости;
- перегрузка импланта при эксплуатации — неправильное протезирование;
- установлен некачественный абатмент или коронка на имплант.
Методы лечения
В современной стоматологии применяется два способа устранения оголения импланта:
1. Восстановление дефекта путем пластики костной ткани и десны. С помощью хирургической операции производят закрытие дефекта.
2. Удаление оголившегося импланта и установка нового. Применяется в тяжелых случаях рецессии десны, но это наиболее надежный и прогнозируемый метод, иногда при этом требуется дополнительная костная пластика.
Пластика костной ткани и десны при оголении импланта
Хирургическое вмешательство направлено на наращивание костной ткани и десны для полного покрытия поверхности импланта, что достигается добавлением костной ткани и слизистой оболочки в области импланта. Операция проводится врачом-имплантологом под местной анестезией.
увеличение объема десны вокруг импланта
Перед проведением операции обязателен подготовительный этап: санация полости рта (лечение кариеса и его осложнений, ликвидация воспалительных процессов в полости рта), удаление зубного камня (профессиональная гигиена полости рта).
Восстановление рецессии десны вокруг импланта проводят в такой последовательности:
- оголившийся участок импланта тщательно обрабатывается с помощью антисептиков;
- проводят костную пластику (наращивание кости) в данной области;
- на выбранном участке полости рта (чаще на твердом небе) отслаивают лоскут слизистой оболочки;
- перемещают лоскут на место с дефицитом тканей;
- накладывают швы в месте забора тканей и на участке наращивания.
После операции начинается период приживления трансплантата, швы при этом снимают на десятый день.
Возможные осложнения
Пластика десны и кости, как и другие виды хирургических вмешательств, имеет вероятность развития осложнений:
- возникновение аллергической реакции на анестетик;
- повторное оголение импланта (требуется еще одна операция через полгода);
- отек в области проведения операции;
- боль;
- кровотечение;
- гематомы.
Такие явления возникают из-за обильного кровоснабжения тканей челюстно-лицевой области, поэтому даже незначительные хирургические вмешательства, особенно на нижней челюсти, сопровождаются сильной отечностью и гематомами. Однако уже спустя пару дней они уменьшаются, исчезают полностью в течение 1-2-х недель.
Болезненность в течение нескольких часов после операции считается нормой, и ее можно успешно снять приемом анальгетиков. При нарастании болевых ощущений и отсутствии положительных изменений спустя три дня следует показаться доктору, так как есть риск развития серьезных осложнений.
Незначительная кровоточивость прооперированной области допустима в первые несколько часов после вмешательства, но обильное кровотечение может говорить о травме крупного сосуда или даже о патологии свертывания крови. Поэтому перед операцией обязательно проводится лабораторное исследование крови, чтобы выявить возможные патологии и учитывать их при планировании хирургического вмешательства.
Профилактика рецессии десны после имплантации
Чтобы предотвратить развитие неприятных осложнения, следует придерживаться простых правил:
- выполнять рекомендации, назначенные после имплантации;
- поддерживать гигиену полости рта, использовать ирригатор;
- избегать травмирования области имплантации;
- отказаться от курения;
- избегать перегревания в первые дни после операции;
- проводить обработку швов специальными средствами, назначенными врачом;
- соблюдать гигиену полости рта.
Кроме того, следует регулярно посещать стоматолога для профилактических осмотров, что позволит выявить наличие каких-либо осложнений на ранних стадиях и начать лечение вовремя.
Периимплантит развивается не сразу после установки имплантов. В начале может быть незаметным, со временем приводит к разрушению кости. Как заметить это заболевание, почему это возникает, если после имплантации прошло много времени?
Хирург-имплантолог Ахтанин Александр Александрович рассказал о симптомах, причинах появления и методах лечения периимплантита после имплантации.
Что это такое?
Периимплантит – это воспаление слизистой и соединительной ткани, которое приводит к разрушению кости вокруг импланта. Возникает из-за патогенных бактерий, которые развиваются в биоплёнке над титановым стержнем.
Мнение эксперта
В 2017 году проходило собрание Европейской федерации пародонтологии (EFP) и Американской академии пародонтологии (AAP). В результате был опубликован доклад, в котором врачи точно сформулировали определение периимплантита.
“Патологическое состояние, возникающее в тканях вокруг дентального импланта из-за зубного налета. Основные признаки – воспаление слизистой и резорбция кости. В норме после имплантации отсутствует покраснение десны, кровотечение при зондировании, отек и нагноение.”
Перед появлением периимплантита чаще всего развивается мукозит. Это воспаление десны, при котором слизистая припухает и меняет цвет (краснеет или синеет). Десневой край начинает отходить от коронки, постепенно оголяется шейка импланта.
Вылечить это заболевание можно, если пройти профессиональную чистку полости рта и удалить все патогенные бактерии. Также врач может назначить курс антибиотиков. Так можно предотвратить развитие периимплантита, воспаление никак не затронет кость.
Симптомы
Для периимплантита характерен комплекс симптомов. Нужно рассматривать их вместе, чтобы увидеть целую картину:
- Покраснение десны. Кровь приливает к воспаленному участку, из-за этого десна меняет цвет.
- Образование десневого кармана. Край слизистой отходит от коронки, образуется пустота. Основная причина – уменьшение объема челюстной кости. В этом кармане накапливаются патогенные бактерии, омертвевшие частицы, остатки еды, которые провоцируют воспаление.
- Опускание края десны. Из-за воспаления разрушается слизистая и костная ткань вокруг импланта. Десневой край опускается, так как его больше ничего не фиксирует, оголяется шейка искусственного корня. Особенно заметно, если титановый стержень в фронтальном отделе.
- Кровотечение при зондировании (проверка глубины десневого кармана). Кровь выделяется из тонкого слоя соединительной ткани при разрушении слизистой. Даже при легком прикосновении десна начинает кровоточить, так как она уже травмирована.
- Выделение гноя. Происходит из-за накопления патогенных бактерий в десневом кармане.
- Подвижность импланта. Один из основных признаков отторжения титанового стержня. Связана с разрушением кости, которая его поддерживает.
- Боль при жевании. Из-за давления имплант задевает воспаленную десну вокруг. Это вызывает острую боль.
Как развивается периимплантит?
- В течение первых 3-6 месяцев после имплантации, титановый стержень приживается к костной ткани. Вокруг импланта образуется вторичная (ламеллярная) кость.
Небольшие изменения в строении костной ткани – это норма (встречается в 50% случаев). Они никак не влияют на внешний вид десны и имплантов, не доставляют неудобств, видны только на рентгене.
Мнение эксперта
Если в течение полугода после операции, имплантат начинает расшатываться, это может говорить о его неприживлении. Значит воспаление началось еще до того, как вокруг титанового стержня сформировалась вторичная кость.
- Без должной гигиены на поверхности искусственных коронок накапливается налет (биопленка) из патогенных бактерий и остатков еды.
- Эти микроорганизмы провоцируют развитие мукозита. Заболевание поражает соединительную ткань вокруг очага заражения. Его можно вылечить без последствий. Для этого нужно удалить налет и после этого тщательно следить за гигиеной полости рта, чтобы воспаление не развилось повторно.
- Если не обращать внимания на мукозит, заболевание начинает прогрессировать. Патогенные бактерии и инфекция поражают не только поверхность слизистой, но и вторичную кость вокруг титанового стержня.
Если пациент следит за гигиеной полости рта, инфекция не появится сама по себе. Но если воспаление уже началось из-за скопления патогенных бактерий, вокруг импланта оно будет развиваться быстрее, чем вокруг естественных зубов. Связано это с двумя причинами:
- Коллагеновый связочный аппарат удерживает зубы. Волокна этого аппарата расположены горизонтально вокруг естественных зубов. Но после имплантации они становятся вертикальными, то есть проходят параллельно с титановым стержнем. Из-за этого инфекция не останавливается, а продолжает продвигаться вдоль связочного аппарата к вершине импланта.
- Слой соединительной ткани. Между корнями зуба и альвеолярной костью есть тонкая прослойка соединительной ткани. Она защищает кость от проникновения инфекции. Но титановый стержень устанавливают сразу в альвеолярную кость, поэтому при периимплантите ее поражает инфекция.
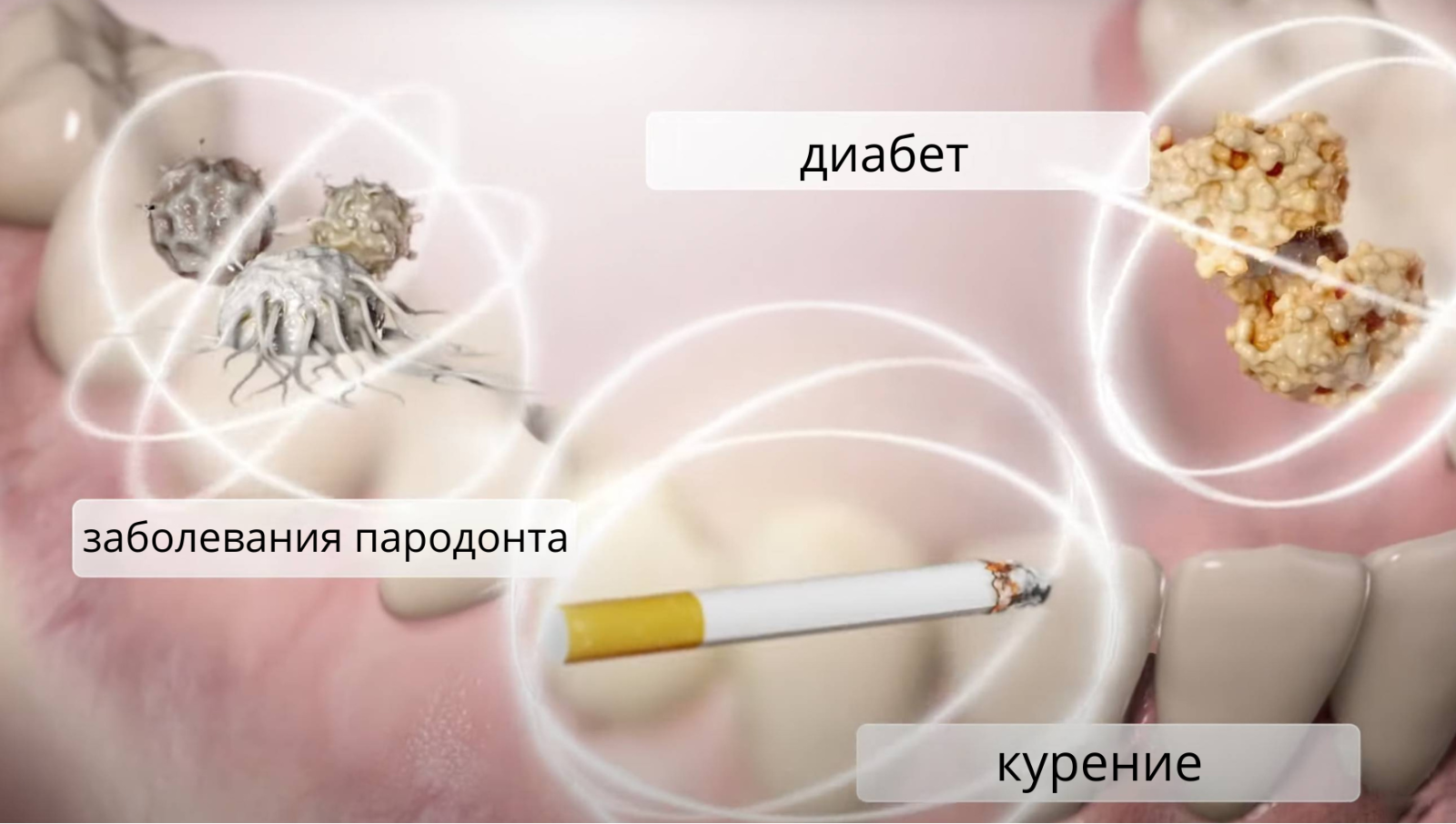
Причины периимплантита
Основной фактор развития воспаления – это плохая гигиена. Но есть ситуации, которые увеличивают риск появления инфекции:
Общие заболевания:
- Пародонтит. Систематические исследования показали, что пациенты, у которых до имплантации был пародонтит, гораздо чаще сталкиваются с развитием мукозита и периимплантита (вероятность на 36,5% выше, чем у пациентов, которые не страдали от болезней десен).
- Сахарный диабет. Плохо контролируемый уровень сахара в крови способствует благоприятной среде для развития патогенных бактерий в полости рта. При этом диабет никак не влияет на риск отторжения имплантов, если уровень сахара хорошо контролируется.
- Бруксизм. Скрежет зубами во сне или днем. Увеличивает давление на импланты, может привести к их расшатыванию. В образовавшиеся пустоты проникает инфекция, которая приводит к развитию воспаления.
Вредные привычки:
- Алкоголь. Исследование, которое проводили в течение трех лет, показало, что при ежедневном употреблении больше 10 грамм алкоголя, риск развития периимплантита увеличивается. Спирт обжигает слизистую, ослабляет иммунитет, из-за этого инфекция распространяется быстрее.
- Курение. Никотин сужает сосуды, питание тканей уменьшается, заживление проходит медленнее. При развитии воспаления, десна не успевает заживать и инфекция проникает к кости. По статистике периимплантит у курильщиков развивается в 27% случаев, в то время как у некурящих в 6%. Всего было проведено более 71 исследование, которое подтверждает, что курение провоцирует периимплантит.
Наследственность. Генетические признаки иногда могут влиять на восприимчивость организма к инфекциям. Из-за этого вероятность развития воспаления увеличивается.
Прием препаратов. Бисфосфонаты – это группа лекарств, которые угнетают костный метаболизм. Их назначают, чтобы предотвратить разрушение костной ткани. Но при этом вокруг импланта не формируется ламеллярная кость. Фиксация титанового стержня непрочная, инфекция легко может проникнуть к его вершине.
Факторы, связанные с имплантом
В современной стоматологии чаще используют гладкие титановые стержни. Если конструкция шероховатая, в бороздках скапливаются патогенные бактерии. Из-за этого вероятность развития инфекции и разрушения кости увеличивается.
Но даже если стоматолог использует гладкие конструкции, есть и другие причины развития периимплантита:
- Излишек цемента. Если в основании коронки слишком много стоматологического материала, площадь бактериального налета увеличивается.
- Перегрузка. Если врач установил имплант под неправильным углом или неверно рассчитал соотношение искусственного корня и коронки, давление на титановый стержень распределяется неравномерно. Может вызвать смещение оси и разрушение кости вокруг.
- Несовпадение штифта и супраструктуры. Если фиксация коронки на абатмент неплотная, в пустотах скапливаются остатки еды и микробы.
Классификация периимплантита
По стандартной системе у заболевания есть три степени тяжести:
- Начальная. Десневой край отслаивается, появляется карман глубиной до 4 мм. Этот показатель называется – глубина зондирования (probing depth или PD). Может выделяться гной и кровь при зондировании. Потеря костной ткани – менее 25% по длине титанового стержня.
- Умеренная. Глубина кармана увеличивается до 6 мм, симптомы становятся более заметными. Разрушение кости – до 50%.
- Запущенная. PD – до 8 мм. Кровотечение и нагноения увеличивается, резорбция кости больше 50% длины импланта.
Если заболевание в стадии ремиссии, симптомы становятся менее заметными. Но при этом PD продолжает увеличиваться.
Диагностика
Основная цель стоматолога – заметить развитие заболевания на первом этапе. Чем раньше врач диагностирует периимплантит, тем больше шансов вылечить его без последствий.
- Осмотр
- Зондирование
- Компьютерная томография
- Периапикальный рентген
Специалист оценивает состояние полости рта: наличие отека, покраснения, свищевого хода или выделения гноя из десневой борозды, количество налета на коронках. Спрашивает, когда появились первые симптомы, замечал ли пациент кровотечение во время чистки зубов.
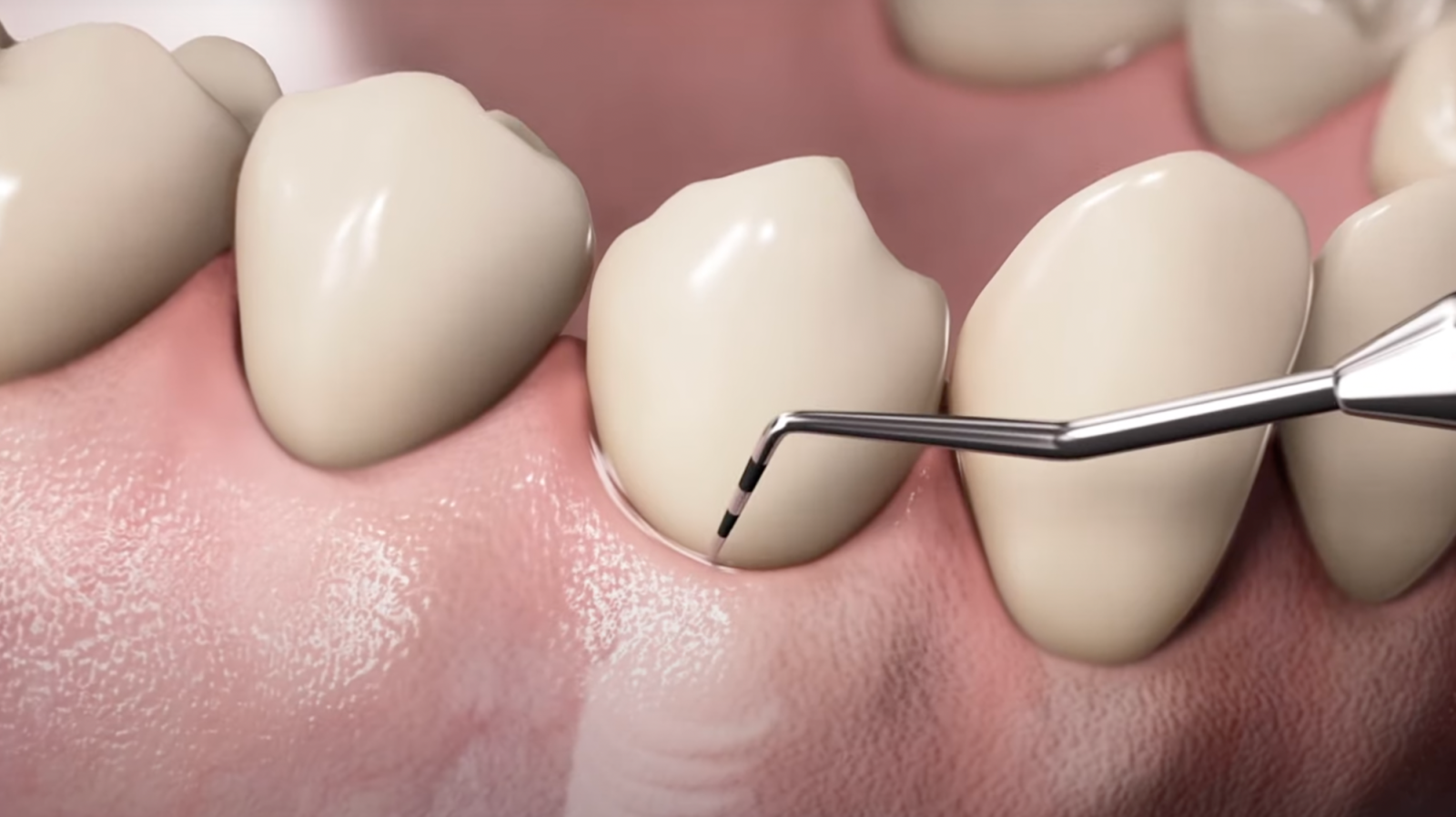
С помощью стоматологических инструментов врач осторожно отодвигает десневой край и измеряет глубину кармана. Отмечает, есть ли кровотечение: если слой слизистой внутри кармана сильно поврежден, кровь будет выделяться даже при легком прикосновении.
В отличие от рентгена, на КТ видно объемное изображение челюсти. Так врач может определить затронула ли инфекция костную ткань. Если кость начала разрушаться, определяет степень резорбции. Благодаря этому можно точно составить план лечения.
Метод позволяет сделать снимок одного зуба и увидеть состояние тканей вокруг искусственного корня. Так врач видит объем ламеллярной кости и патологические процессы, которые проходят в тканях пародонта, например, абсцессы (нагноение).
Этапы лечения
Если врач назначает терапию на начальной стадии, есть возможность восстановить область вокруг титанового стержня без хирургического вмешательства, устранить инфекцию и сохранить имплант. Поэтому важно записаться в клинику сразу после появления первых симптомов заболевания.
Местная санация
Чтобы бактерии не развивались в полости рта и не проникали в воспаленные ткани, нужно очистить от налета все зубы и слизистую.
Врач использует ультразвуковую чистку и кюретки с мягким покрытием (специальные инструменты для соскабливания налета). Цель – устранить бактериальную пленку, остатки еды, гной.
Мнение эксперта
Результаты исследования Karringet al. показали, что одного очищения от бактериального налета недостаточно для полного лечения периимплантита. Общая площадь бактерий уменьшается, но инфекция продолжает развиваться и поражать кость. Такой вид лечения может помочь только на ранних стадиях мукозита.
Обеззараживание поверхности имплантов
Важно не повредить поверхность конструкции, лучше всего для деликатной очистки подходят:
- Ультразвук. Врач использует специальный инструмент с пластиковым наконечником, чтобы не повредить поверхность импланта. При процедуре оборудование работает в щадящем режиме.
- AirFlow. Очищение с помощью струи воды с абразивными микрочастицами, которая подается под давлением. Позволяет устранить бактерии и налет в труднодоступных местах.
После механического очищения врач использует антисептические растворы, в составе которых перекись водорода или хлоргексидин. После обработки накладывает марлевую повязку, которая пропитана физиологическим раствором.
Медикаментозное лечение
Пациент проходит микробиологический анализ полости рта. В зависимости от степени развития инфекции и от видов бактерий врач назначает лекарства.
- При локализованном воспалении. Назначают антибиотики от периимплантита: Тетрациклин или Миноциклин курсом до 10 дней.
- При разросшейся инфекции. Для лечения врачи назначают разные антибиотики: Орнидазол 500 мг в течение 10 дней; Метронидазол 250 мг в течение 10 дней; комбинация Метронидазола (500 мг) и Амоксициллина (375 мг) в течение 10 дней.
Применение антибиотиков помогает только при неглубоком периимплантите. Прием препаратов осуществлять строго по дозировке от врача. Не занимайтесь самолечением!
Хирургический метод
Пластика мягких тканей
В норме десна прочно прикреплена к надкостнице рядом с зубами и имплантом. Но при периимплантите, десневой край начинает отходить, опускаться. Тогда врач проводит пластику:
- Врач берет трансплантат (собственную донорскую ткань) с неба или с бугра верхней челюсти пациента. В этих зонах ткань богата коллагеновыми волокнами.
- В месте, куда перенесут трансплантат врач создает мягкотканный карман или тоннель с помощью скальпеля.
- С трансплантата удаляют слой покрывного эпителия, затем его подсаживают в карман или тоннель.
- Трансплантат фиксируют. После операции врач назначает антисептики и обезболивающие.
Такой способ подходит даже если объем кости вокруг импланта уменьшился на 30%-50%. Титановый стержень будет прочно зафиксирован и прослужит еще очень долго и без костной пластики. Такой способ менее травматичный.
Костная пластика
Если пластики десны недостаточно, имплант остается подвижным, задача врача – увеличить костный объем вокруг него. Способ наращивания кости выбирают после компьютерной томографии.
Операция проходит в несколько этапов:
- Стоматолог разрезает десну специальным инструментом и отодвигает пародонтальный лоскут.
- Удаляет грануляционную ткань. Это твердые образования, которые появляются после травм, воспаления слизистой. Для удаления используют кюретки или эрбиевый лазер.
- Очищает имплант и обрабатывает пародонтальный карман антисептиком, чтобы устранить патогенные бактерии внутри десны.
- Врач проводит направленную тканевую регенерацию. Для этого закладывает аутокость или костную стружку (если резорбция незначительная). После закрывает костнозамещающий материал барьерной мембраной (пленка, которая фиксирует костный трансплантат, защищает его от повреждений).
- Закрывает десневой лоскут и накладывает шов. Если дефект кости был неглубоким, имплант можно сразу же нагрузить протезом. При одностеночном или двухстеночном дефекте (значительная потеря объема кости), закладывается больше костнозамещающего материала. Поэтому перед установкой протеза, должно пройти время.
- После операции врач назначает антибиотики, обезболивающие и антисептики (хлоргексидин), чтобы предотвратить развитие осложнений.
Какие материалы применяют при направленной костной регенерации?
- Аутокость. Костная ткань пациента, которую получают во время операции. Этот материал обладает биосовместимостью и потенциалом роста (больше вероятность появления новой ламеллярной кости вокруг импланта).
- Ксенокость. Материал, который получают из костной ткани животных. Основа для роста собственной кости пациента.
- Костная стружка. Небольшое количество собственной кости, которую закладывают при легкой резорбции.
- Остеоиндукторы. Морфогенетические протеины кости появляются при сильном повреждении. При лечении периимплантита используют этот материал, так как он стимулирует образование новой кости.
Удаление импланта
Крайний случай, если кость продолжает разрушаться уже после лечения. Тогда титановый стержень можно заменить на другой и провести имплантацию одновременно с костной пластикой. Такой вариант подходит, если атрофия кости незначительная. В противном случае установку нового импланта нужно отложить до тех пор, пока костный объем не восстановится.
Но такие случаи встречаются крайне редко. При положительном настрое пациента имплант можно сохранить практически во всех случаях. Исключение: значительная потеря кости и сильное не проходящее воспаление.
Если имплант удалили из-за периимплантита, клиника установит новый бесплатно. Гарантия на лечение прописана в договоре.
Какие могут быть осложнения?
- Перелом титанового стержня
Во время периимплантита фиксация импланта ослабевает, он начинает двигаться. Из-за смещения оси титанового стержня, давление на него распределяется неравномерно. Это приводит к появлению микротрещин и перелому. - Атрофия кости
Воспаление в слизистой приводит к разрушению костной ткани. Вокруг импланта образуются мягкие гранулемы, которые не фиксируют титановый стержень. Со временем они разрастаются, это может привести к критическому разрушению челюстной кости и потере естественных зубов. - Отторжение импланта
Из-за отсутствия надежной фиксации имплант становится подвижным. При жевании титановый стержень смещается и вызывает острую боль. Единственный выход – удалить конструкцию.
Профилактика
Чтобы периимплантит не развился повторно, нужно правильно соблюдать гигиену полости рта:
- Регулярно посещать стоматолога. Раз в полгода нужно проходить профессиональную чистку зубов и проверять глубину зубодесневого кармана.
- Ежедневно чистить зубы. Лучше использовать мягкие зубные щетки и зубную пасту без абразивных частиц. Так на протезе не появятся микротрещины, в которых скапливаются патогенные бактерии.
- Использовать ирригатор. Устройство, которое очищает зубы с помощью струи воды под давлением. Так можно удалить налет даже из труднодоступных участков.
- Полоскать полость рта антисептиками. Такой способ помогает избавиться не только от остатков еды, но и от микробов на поверхности протеза.
 |
 |
Эксперт, автор статьи: Ахтанин Александр Павлович Стоматолог-ортопед, имплантолог Опыт имплантации 35 лет Материал обновлен: 11 октября 2021 г. |
Другой полезный материал
Стабильность уровня костного резидуального гребня вокруг дентальных имплантатов остается одним из наиболее значимых факторов, который определяет общую успешность имплантации. Долгосрочная ретенция исходных показателей высоты костной ткани обеспечивает поддержку поверх лежащих десен, а также благоприятный прогноз установленных имплантатов в перспективе (фото 1). Поэтому очень важно понимать основные причины, которые могут спровоцировать потерю высоты костной ткани в периимплантатной области, а также методы, благодаря которым исходный уровень кости можно сохранить.
Фото 1. Уровень костной ткани вокруг интерфейса соединения имплантата с абатментом.
В течение почти десятилетия принцип переключения платформ считался наиболее эффективным для профилактики редукции кости вокруг интраоссальной опоры. Популярность данного подхода была настолько велика, что почти все производители дентальных имплантатов включали данную функцию в структуры систем своих имплантатов. Грубо говоря, в своей массе специалисты пришли к выводу, что дизайн имплантата важнее, чем биологический механизм ремоделирования кости. Однако, результаты последних исследований указывают на то, что толщина мягких тканей в периимплантатной области также является важным фактором для сохранения исходного уровня костной ткани в периимплантатном участке. Было предположено, что вертикальная толщина мягких тканей менее 2 мм провоцирует резорбцию уровня костного гребня более чем на 1,5 мм во время формирования биологического мягкотканого уплотнения в области интерфейса с имплантатом/абатментом/реставрацией (фото 2). Также было установлено, что даже при условиях реализации принципа переключения платформ, но при тонком биотипе десен, все равно наблюдается вертикальная потеря кости, которая начинает развиваться сразу же после установки имплантата (фото 3).
Фото 2. Измерение толщины тонкого биотипа мягких тканей (менее 2 мм).
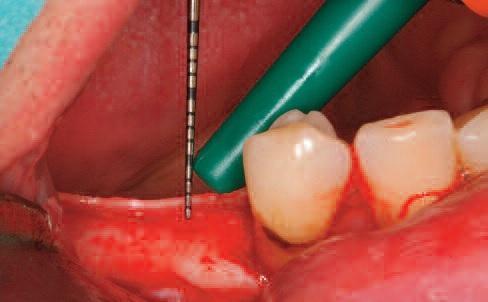
Фото 3. Потеря костной ткани вокруг имплантата с функцией переключения платформы.
Так что же на самом деле более важно: биология или дизайн имплантата? Толщина мягких тканей вокруг имплантата, которая, по сути, представляет параметр биологической ширины, начинает формироваться от интерфейса соединения между имплантатом и формирователем десен. Процесс формирования биологической ширины полностью заканчивается на 8 неделю после установки титановой опоры. Сформированное биологическое уплотнение обеспечивает защиту остеоинтегрированного имплантата от контаминации со стороны пространства ротовой полости. Таким образом, связь между исходной толщиной мягких тканей в области адентии и толщиной десневого покрытия вокруг имплантатов весьма проста и понятна. Для надлежащей защиты костной ткани периимплантатной области требуется как минимум 4 мм мягких тканей, что значительно превышает параметр биологической ширины вокруг собственных зубов. Биологическая ширина вокруг имплантата может формироваться посредством вертикальной потери исходного уровня костного ткани, или же без такового. Рекомендаций относительно необходимости диагностики исходного биотипа десен перед процедурой имплантации пока что не разработано.
Несмотря на это, клиницистам все же нужно учитывать риск чрезмерной резорбции и при возможности минимизировать его. Особенно важно учитывать данные аспекты в случаях установки коротких имплантатов, которые становятся все более популярными в стоматологической практике. На сегодняшний день имплантаты длиной в 8 мм больше не считаются короткими. Имеющиеся данные указывают на то, что имплантаты с длиной даже в 6 мм являются такими же эффективными, как и их более длинные аналоги. Однако, давайте подумаем: если имплантат длиной в 6 мм установить в дистальном участке нижней челюсти, где в большинстве случаев присутствует тонкий биотип десен, то в результате костного ремоделирования приблизительно 2 мм костной ткани будет потеряно, что приведет к тому, что только 4 мм имплантата будет остеоинтегрировано. При таких условиях, риск потери интраоссальной опоры возрастает в несколько раз.
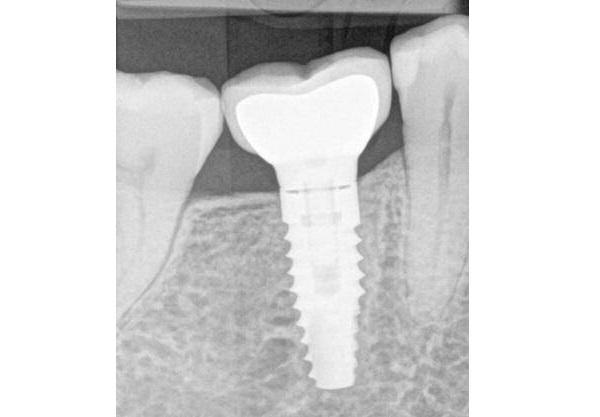
Как же выйти из такой ситуации? Существует несколько вариантов, одни из них являются частично клинически доказанными, иные же основаны на клиническом опыте без надлежащей доказательной базы.
Во-первых, можно установить имплантат более глубоко в костную ткань (фото 4). Клиницисту при этом не стоит забывать о положении таких анатомических структур, как нижнеальвеолярный нерв и верхнечелюстная пазуха. Кроме того, чрезмерное субкрестальное позиционирование имплантатов не способствует сохранению уровня резидуальной кости. Ведь если субкрестально спозициоированные конструкции не обладают функцией переключения платформы, или не характеризуются максимально плотным коническим соединением с абатментом, то вокруг имплантата начнет формироваться воспалительный инфильтрат, который в любом случае спровоцирует резорбцию костной ткани. Резорбция, как правило, сопровождается рецессией и обнажением витков титановой опоры, на которых может собираться зубной налет. Подобные условия являются идеальными для возможного развития перимплантита. Еще одной опцией для профилактики потери периимплантатной костной ткани является вертикальная реконструкция толщины окружающих мягких тканей. Данный подход, по своей сути, является наиболее логическим. Идея такого метода не является новой, еще в 2009 году в журнале JOMI была опубликована статья “The influence of soft tissue thickness on crestal bone changes around implants: a 1-year prospective controlled clinical trial”, в которой было рекомендовано перекрывать дентальный имплантат дополнительным аутогенным, аллогенным или ксеногенным мягкотканым аугментатом.
Фото 4. Субкрестальное позиционирование имплантата.
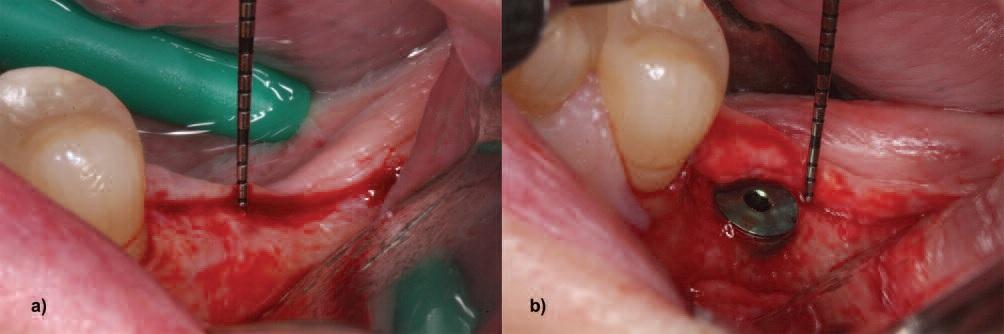
Трансплантат из соединительной ткани считается золотым стандартом для использования во время аугментации мягких тканей вокруг титановых интраоссальных опор. Однако техника применения именного такого материала характеризуется и рядом недостатков: необходимость забора собственных тканей, повышение уровня дискомфорта пациента, и довольно непростой протокол выполнения данной манипуляции. Аллогенные аналогипо типу бесклеточного дермального матрикса, по данным проведенных исследований, являются не менее эффективными и более простыми в использовании. В ходе проведения исследования с участием трех групп пациентов (с тонким биотипом десен, с толстым биотипом десен и пациентов, которым была проведена аугментация мягких тканей) было зарегистрировано следующие результаты: уровень потери вертикальных параметров кости в первой группе исследования составлял 1,74 мм, в то время как в третьей группе – лишь около 0,32 мм. Кроме того, в третье группе исследования удалось верифицировать средний прирост толщины мягкотканого покрытия на 2,33 мм (с 1,5 мм до 3,83 мм) (фото 5а, b). Таким образом, результаты данного исследования указывают на то, что исходный уровень высоты окружающих мягких тканей, необходимый для формирования биологической ширины, может быть компенсирован посредством использования бесклеточного дермального матрикса, обеспечивая, таким образом, редукцию уровня периимплантатной кости.
Фото 5а и 5b. а) Исходная толщина мягких тканей. b) Утолщение мягких тканей после аугментации бесклеточным дермальным матриксом.
В заключение следует подчеркнуть, что диагностика тонкого биотипа десен является крайне важным аспектом для прогнозирования результатов имплантации. Только учитывая данный параметр, можно разработать протоколы лечения, которые позволят минимизировать потерю уровня окружающей имплантат кости и риск развития смежной рецессии десен.
Автор: Dr Tomas Linkevicius, DDS, Dip Pros, PhD Private Practice (Вильнюс, Литва)
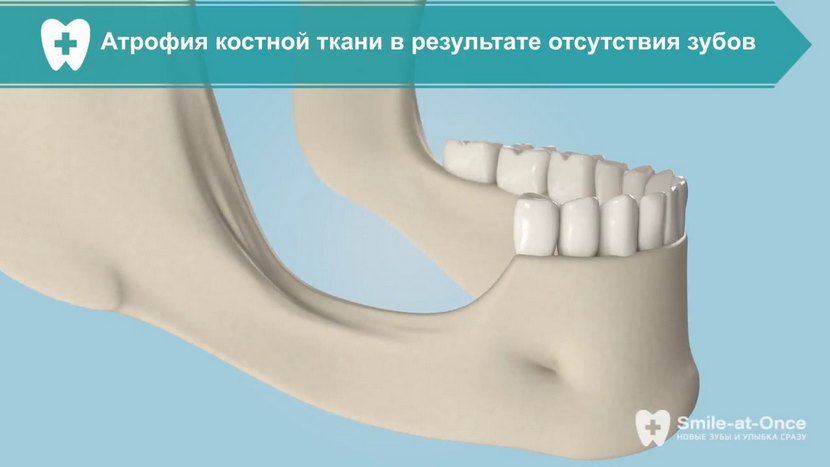
Почему челюстная кость сокращается
Когда у человека присутствуют все зубы во рту, жевательная нагрузка равномерно распределяется по всему альвеолярному гребню (т.е. давление получают десны, связочный аппарат и непосредственно кость, в которой располагаются зубные корни). Это естественный процесс, благодаря которому клетки кости получают питание, в них происходят обменные процессы. И таким образом кость сохраняет свой объем.
В случаях, когда зуб удаляется, костная ткань перестает получать нагрузку. При жевании все давление перераспределяется между оставшимися зубами. Поэтому питание клеток ткани нарушается, что приводит к ее рассасыванию. И постепенно происходит возникновение атрофии костной ткани челюсти.
На убыль костной ткани также влияют иные стоматологические проблемы, например, воспалительные процессы (кисты, гранулемы, пародонтит и периодонтит). В этих случаях происходит рассасывание ткани, поскольку клетки кости подменяются иными.
Существуют и другие причины, которые приводят к истончению кости:
- индивидуальные особенности строения челюстно-лицевого аппарата,
- генетическая предрасположенность,
- получение травм челюсти,
- возрастные изменения человека и естественное старение всех органов,
- протезирование с опорой только на десны (съемное) или на живые зубы (мостовидное), из-за чего кость опять же недополучает нужную нагрузку,
- воспаление слизистых, болезни тканей пародонта.
Вся ли кость атрофируется?
Наша челюстная кость состоит из нескольких отделов: центральный – это губчатый слой. В нем находятся зубные корни. Этот отдел самый пористый, поскольку именно в нем сосредоточено большое количество капилляров, а значит именно губчатый отдел подвергается атрофии в первую очередь. Под ним расположен базальный слой – он уже более крепкий, поскольку состоит из костных перегородок и капилляров в нем в разы меньше. Оба слоя охватывает оболочка или кортикальная пластина – она, как и базальный слой, очень плотная и атрофии не подвергается.
Далее, уже за базальным отделом, на верхней челюсти идут скуловая кость, а также контрфорсы – это силовые линии, которые равномерно распределяют давление на челюсти между всеми костными тканями черепа.
На верхней челюсти над челюстной костью близко расположены носовые пазухи. Они имеют довольно тонкую оболочку, которую при выборе слишком длинных имплантов можно легко повредить1 . На нижней челюсти какие-либо пазухи отсутствуют – под альвеолярным отростком идет подбородок и челюстная кость. Они очень прочные, поэтому атрофия ткани внизу встречается реже, а имплантацию проводить проще.
Какие могут быть последствия атрофии?
Потеря зуба чревата не только косметическими, т.е. эстетическими дефектами. Возникают и функциональные нарушения. Ведь здоровым зубам приходится принять на себя излишнюю нагрузку во время пережевывания пищи. А значит они гораздо быстрее разрушаются. Кроме того, все зубы в ряду смещаются, становятся подвижными – ведь у некоторых из них отсутствует боковая опора. В целом нарушается прикус, мимика, появляются морщины. Губы западают внутрь рта, возникают проблемы с произношением различных звуков, ведь у языка исчезает опора в виде зубов, наблюдается уменьшение нижней части лица, развивается дряблость жевательных и мимических мышц2. Кроме того, страдают органы пищеварения, поскольку человек чаще всего переходит на более мягкую пищу, поскольку чрезмерно твердую прожевать слишком сложно.
Варианты решения проблемы убыли кости
Основное решение проблемы убыли кости – это, конечно же, ее недопущение, т.е. профилактика. Это означает, что после удаления зуба нужно озаботиться вариантом его оперативного восстановления или защиты костной ткани от усадки. О первом варианте речь пойдет ниже, а вот второй подразумевает установку защитных барьерных мембран. Они устанавливаются в лунку удаленного зуба, при необходимости внутрь добавляется немного искусственной кости. Так удается восполнить недостающий объем кости, благодаря чему получится провести имплантацию зуба без применения процедуры наращивания (но это при условии, что не было возможности установить имплант сразу, т.е. в момент удаления зубного корня).
Итак, когда пациент сталкивается с такой проблемой, как атрофия, то восстановление костной ткани можно выполнить следующими методами:
- синус-лифтинг: проводится исключительно на верхней челюсти и позволяет выполнить поднятие или смещение гайморовой пазухи для того, чтобы высвободить место под новую кость. Данная операция применима только для изменения высоты челюстной кости,
- костная пластика искусственными материалами: в этом случае костная ткань челюсти расщепляется, а высвобожденное пространство заполняется синтетической костью,
- метод подсадки костных блоков: для данной процедуры используется собственный костный материал пациента, извлекаемый, как правило, из нижней челюсти (из зоны зубов мудрости). Десна разрезается, выпиливается костный блок нужного размера – он пересаживается на новое место и фиксируется при помощи винтов. Вокруг размещаются костные гранулы, крепится мембрана, защищающая ткани от вымывания.
Наращивание кости – процедура хоть и не сложная для опытного хирурга, но весьма специфичная (и для пациента в том числе). При пересадке костного блока делается минимум 2 разреза, а значит пациенту придется следить за состоянием сразу нескольких ранок. Плюс дополнительные материальные траты: особенно дорого стоит наращивание большого участка костной ткани.
Персональный ответ врача
В течение 24 часов дистанционно * 
«Стоимость проведения костной пластики – от 19-20 тысяч рублей. И это без учета самой имплантации. К тому же операция значительно удлиняет процесс лечения – минимум 3-4 месяца должно пройти, прежде чем можно будет использовать нарощенную кость для установки имплантов. Поэтому в своей практике мы применяем методы имплантации, которые позволяют отказаться от костной пластики. Для пациента это экономия и времени, и средств».
Жиленко
Евгений Александрович,
Хирург-имплантолог, пародонтолог, ортопед
Стаж работы более 19 лет
Возможности протезирования при атрофии
Двухэтапная имплантация
- Метод восстановления зубов, который в обязательном порядке требует наращивания костной ткани, поскольку двусоставные импланты фиксируются в губчатом отделе, а именно он в большей степени подвергается атрофии. При данном подходе постоянный протез устанавливается в среднем через 2-4 месяца, поскольку это время нужно для срастания имплантов и костной ткани.
Подробнее о решении
Наращивание костной ткани
- Проводится перед установкой имплантов, в ряде ситуаций – одновременно с их фиксацией. Используются искусственные костные аналоги, либо собственная кость пациента. Во втором случае вероятность достижения высокого результата гораздо выше, поскольку свои ткани приживаются лучше.
Подробнее о решении
Одноэтапная имплантация
- Метод, который позволяет провести восстановление зубов без костной пластики. В его основе – использование особых имплантов, которые фиксируются не только в губчатом слое, но также задействуют базальный отдел, кортикальную пластину, а в ряде ситуаций скуловую кость и черепные силовые линии. Дополнительная стабилизация имплантов достигается за счет моментальной установки протеза (на 1-3 день). Это же обусловливает борьбу с атрофией, ведь костная ткань получает привычную нагрузку, а значит в ней активируются естественные процессы обмена между клетками.
Подробнее о решении
Съемные протезы
- Протезирование при атрофии с помощью съемных конструкций возможно, но с одной оговоркой – такие протезы не компенсируют нагрузки на кость, она будет распределяться неравномерно и ткань начнет постепенно проседать. Вследствие чего протезы будут быстро деформироваться, у них будет маленький срок эксплуатации и возникнет потребность в частой замене.
Подробнее о решении
Зубные мосты
- Мостовидные конструкции опираются исключительно на живые зубы, соответственно, как и в случае со съемными протезами, нагрузка будет приходиться лишь на часть ряда. Поэтому кость вместе с десной в месте дефекта продолжит атрофироваться. Кроме того, два опорных зуба подлежат сильнейшей обточке.
Подробнее о решении
Периимплантит
Планируете установить имплант и переживаете, чтобы не произошло его отторжение? Как не допустить этого? Что приводит к периимплантиту?
А может, вы уже после имплантации подозреваете, что у вас начинается воспалительный процесс, и хотите узнать, что нужно делать? Какое лечение проводится в таком случае?
Ознакомившись с данной статьей, вы найдете ответы на эти и другие вопросы, касающиеся периимплантита. Кроме того, узнаете, у каких пациентов больше рисков отторжения искусственного корня.
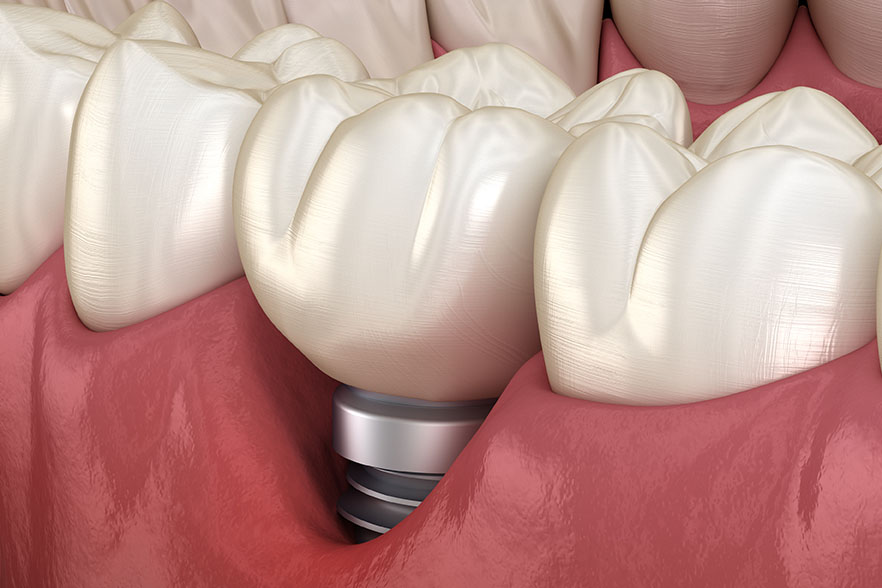
Что такое периимплантит?
Это воспаление тканей вокруг установленного титанового стержня, которое приводит к поражению кости. Она со временем атрофируется и не может прочно удерживать имплант, он становится подвижным.
Воспалительный процесс вначале развивается в мягких десневых тканях, окружающих имплант. Потери челюстной кости не происходит на этом этапе, который называется мукозитом. Главная причина патологии – размножение бактерий из-за неудовлетворительной гигиены полости рта.
Если не лечить мукозит, воспаление переходит на костную ткань. Чтобы спасти искусственный корень, необходимо как можно раньше (на ранней стадии заболевания) обратиться в стоматологическую клинику.
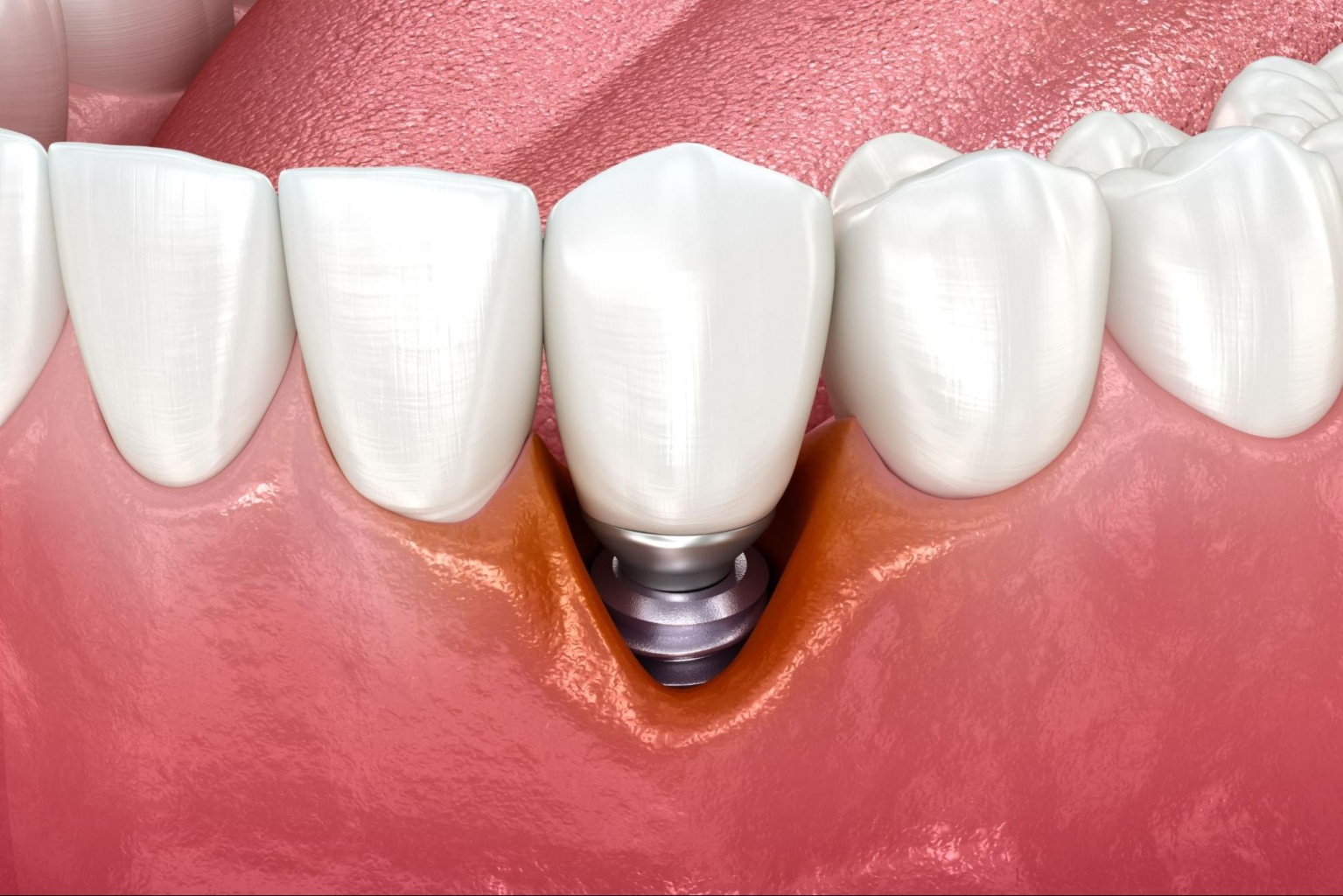
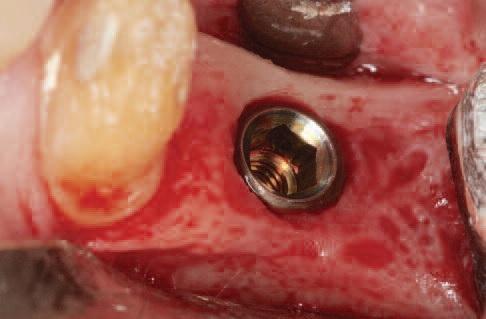
Как выглядит?
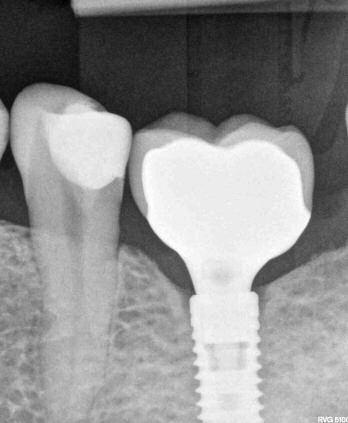
Понять, что развивается периимплантит, нетрудно. Появляется отечность и покраснение в области титанового стержня. Образуется пространство между коронкой и десной (неплотно прилегает). Из-за убывания десны можно даже увидеть верхушку импланта (он оголяется).
На рентгеновском снимке видны темные пятна вокруг искусственного корня. Это области, где когда-то была костная ткань, но из-за развития воспаления она постепенно убыла. Со временем поражается кость вдоль всего импланта, что приводит к его расшатыванию.
Симптомы
- Болевые ощущения во время пережевывания пищи.
- Покраснение или посинение десны, увеличение в объеме.
- Присутствие кровоточивости при зондировании проблемного участка.
- Образование неглубоких (до 4 мм) десневых карманов в области воспаления.
Если при появлении этих признаков патологии не обратиться в клинику за лечением, заболевание осложняется.
- Появляются новые признаки периимплантита:
- Патологический карман углубляется до 6 мм.
- Из него выделяется гной или серозная жидкость.
- Изо рта исходит неприятный запах.
- Температура тела повышается до 38 градусов.
- Увеличивается убыль костной ткани вокруг титанового стержня.
- Искусственный корень становится подвижным.
Какие причины приводят к периимплантиту?
Условно их можно разделить на две основные группы:
- Врачебные ошибки.
80% успеха проведения имплантации зависит от опыта и профессионализма хирурга-имплантолога. - Несоблюдение пациентом рекомендаций после имплантации.
На плечи больного тоже ложится немалый груз ответственности.
На положительный исход имплантации влияет соблюдение правил и серьезное отношение к делу с обеих сторон.
Ошибки врача
Плохая подготовка к операции
- Не использовал компьютерную томографию для диагностики, только панорамный снимок. Не получил точной информации о состоянии и объеме челюстной кости.
- Проведена недостаточно хорошая санация полости рта. Не вылечен кариес, не удален зубной камень. Нужно исключить все возможные источники инфекций в ротовой полости.
- Не до конца почистил лунку удаленного зуба, вместо которого будет фиксировать искусственный корень, от инфицированных грануляций. Не увидел на КТ кисту, находящуюся на корне одного из зубов.
- Проигнорировал серьезные хронические заболевания пациента (например, сахарный диабет). Не учел состояния пациента, при которых имплантация противопоказана.
Ненадлежащее планирование хирургического вмешательства
- Неправильно подобрал место для установки стержня. Неточно рассчитал расстояние между имплантами и соседними зубами.
- Не учел состояние и размеры десны. Если она тонкая, инфекция из ротовой полости проникает через нее в ткани, окружающие титановый штифт.
Недочеты во время установки импланта
- Неправильно выбрал размер искусственного корня, установил его не под нужным углом.
- Случайно повредил поверхность стержня (оксидный слой), который служит защитой от коррозии. Последнее приводит к периимплантиту.
- Нарушил стерильность во время операции. Недостаточно хорошо провел дезинфекцию инструментов, использовал нестерильные перчатки.
- Допустил попадание слюны в подготовленное ложе для вживления титанового корня. Приводит к бактериальному загрязнению и химическому ожогу кости.
- Повредил челюстную кость или гайморову пазуху из-за грубых манипуляций во время фиксации искусственного корня.
- Недостаточно хорошо охладил костное ложе водой, что приводит к ожогу кости.
- Неаккуратно наложил швы, когда ушивал десну над титановым стержнем. В зазоры могут попасть бактерии, вызывающие воспаление.
Погрешности при протезировании
- Ортопед нагрузил имплант ортопедической конструкцией раньше положенного времени, когда период остеоинтеграции еще не завершен.
- Неправильно рассчитал жевательную нагрузку на искусственный корень. Протезная конструкция неравномерно давит на него. Неверно подобраны высота коронки и длина стержня.
- Неплотно закрепил абатмент и коронку на имплант. Из-за чего появляются микрощели, где размножаются патогенные бактерии.
- Применяя цемент при фиксации коронки на стержень, не убрал до конца его остатки и они попали под десну. Воспаление в таком случае неминуемо.

|
Алексей Исаевич Якубов Главный врач клиники Академстом, имплантолог, стаж более 20 лет. Установил свыше 24 000 имплантов. Мнение эксперта: «Чтобы минимизировать риск развития периимплантита по причине врачебной ошибки, мы четко следуем протоколам. Каждый этап имплантации отработан до мелочей.»
|
Ошибки пациента
- Скрывает от врача наличие хронических заболеваний. Приводит к развитию осложнений, среди которых отторжение импланта.
- Плохо ухаживает за гигиеной полости рта. Если не чистить регулярно зубы, бактерии скапливаются в прооперированной области и вызывают воспалительный процесс.
- Пациент курит. Нарушается кровообращение из-за спазмов сосудов, ткани вокруг искусственного корня остаются без должного питания.
- Использует зубную нить. Она травмирует десневой край и оголяет верхнюю часть стержня.
- Употребляет алкогольные напитки. Иммунитет снижается, травмированные ткани заживают дольше, повышается риск возникновения кровотечений.
- Употребляет в пищу твердые продукты. Имплант еще не прижился, если давать ему такую нагрузку, он может расшататься и отторгнуться.
- Посещает первое время после имплантации баню, сауну, бассейн. Из-за перепадов давления и температуры в области стержня может открыться кровотечение.
- Несерьезно относится к назначенным врачом лекарствам, в том числе антибиотикам. Игнорирование приема медикаментов приводит к возникновению осложнений. Сроки реабилитации увеличиваются.
- Не поддерживает лечение хронических заболеваний, при которых имплантация не противопоказана. При их обострении риск развития воспалительного процесса вокруг искусственного корня возрастает.
- Игнорирует плановые осмотры у врача в профилактических целях, не приходит на профессиональную чистку от зубных отложений.
Кто в зоне риска?
Пародонтит
Сахарный диабет
Курение
Если пациент с данным заболеванием хочет поставить имплант, он должен ознакомиться с необратимыми последствиями после операции. Искусственный корень в такой ситуации обычно расшатывается и возникает его отторжение.
Почему? При пародонте костная ткань уменьшается и становится рыхлой. Между зубом и десной образуются глубокие пародонтальные карманы.
Чтобы установить титановый стержень, вначале нужно пройти лечение от пародонтита, если он не тяжелой формы.
Имплантация при некомпенсированном диабете противопоказана. Если он находится в компенсированной стадии, операцию проводят, но есть риски возникновения осложнений.
Почему? При диабете иммунитет снижен, раны заживают плохо, нарушены обменные процессы, имплант приживается дольше.
В таком случае имплантация возможна, если пациент регулярно обследуется у эндокринолога, своевременно принимает назначенные препараты, строго придерживается диеты, избегает вредных привычек.
Курильщики тоже находятся в зоне риска. Употребление табачной продукции может спровоцировать отторжение титанового стержня.
Почему? Горячий табачный дым обжигает десну, воспаляя ее. Хорошая микрофлора в ротовой полости уничтожается, что способствует к появлению инфекций. Никотин снижает иммунитет, приводит к постепенной атрофии костной ткани. Ослабленная кость не сможет надежно удерживать стержень.
Чтобы провести имплантацию, курильщику нужно отказаться от сигарет за месяц до операции и не курить два месяца после нее. Конечно, лучше вообще избавиться от этой привычки или курить меньше.
Стадии развития периимплантита
- Начальная. Убыль кости вокруг импланта незначительная (четвертая часть от длины искусственного корня). Боль проявляется слабо, десна воспалена. На этом этапе пациенту назначают обезболивающее средство и антибиотики. Иногда проводится лечение с хирургическим вмешательством.
- Средняя. Потеря челюстной кости составляет половину длины импланта. Пациент испытывает острую боль. Оголение стержня сопровождается гнойными выделениями и кровотечениями. Лечение проводится хирургическим путем или имплант удаляют (если он подвижен).
- Тяжелая. Костная ткань практически полностью разрушена, глубокие пародонтальные карманы (более 6 мм). Выделение гноя и кровотечения усиливаются. При запущенной форме периимплантита всегда показано удаление искусственного корня.
Чтобы не допустить удаление искусственного корня при периимплантите, важно вовремя лечить мукозит. Пока воспаление охватывает только мягкие ткани и не перешло на челюстную кость, еще есть шанс спасти титановый стержень. Если разовьется периимплантит, то в большинстве клинических случаев потребуется хирургическое вмешательство с последующим удалением импланта. Пораженная костная ткань не в состоянии больше удерживать искусственный корень на месте.
Что включает в себя диагностика?
Если пациент после установки импланта замечает у себя первые признаки воспаления или их обнаруживает врач на плановом осмотре, проводится диагностическое обследование.
- Компьютерная 3D томография. Позволяет врачу определить причину воспаления. Оценивает состояние кости вокруг искусственного корня, точно и тщательно можно оценить ее структуру. Выясняет, как проходит остеоинтеграция стержня в кости.
- Панорамный снимок. Двухмерное изображение всей челюсти в разрезе. Выявляет скрытые патологические процессы, возникшие в челюстной кости и мягких тканях.
- Периапикальный рентген. Снимок одного или двух зубов в вертикальном положении. На нем видно коронку и корень искусственного зуба, десну и костную ткань вокруг него. Врач может определить, где именно протекает воспалительный процесс.
- Зондирование. С помощью зонда врач оценивает глубину десневых карманов, степень кровоточивости при надавливании.
На основании результатов обследования врач ставит диагноз и назначает лечение.
Как проходит лечение при периимплантите?
Важно!
Лечение периимплантита проводится исключительно при неподвижности искусственного корня. Если диагностируется даже малейшая подвижность, показано удаление зубного импланта.
Этапы лечения периимплантита без удаления титанового стержня, когда он еще не стал подвижным:
1
Очищается верхний слой титанового штифта.
После разреза и отслаивания лоскута десны врач, получив доступ к импланту, чистит его поверхность от воспаленных грануляций, налета и микробных бляшек. Делает это он аккуратно с помощью лазера или ультразвука, чтобы не повредить покрытие искусственного корня. Затем его обрабатывают антисептиком.
2
Проводится антибактериальная терапия.
Врач назначает пациенту антибиотики, чтобы снять воспаление, уничтожить патогенные микроорганизмы и избежать осложнений. Предварительно направляет его сдать анализ на чувствительность к препаратам.
3
Наращивается костная ткань вокруг импланта.
Подсаживается искусственный костный материал к титановому корню. Так можно восстановить недостающий объем костной ткани для его надежной фиксации. Затем устанавливается барьерная мембрана. Лоскут десны укладывается на место и ушивается.
4
Корректируется объем десны.
Осуществляется подсадка десневых тканей, если их толщина маленькая. Эстетическая хирургия также применяется, когда шейки имплантов оголены или отсутствуют межзубные сосочки.
5
Проводится корректировка протезной конструкции.
Если периимплантит развился по причине перегрузки стержня. Последнее бывает, когда неправильно был подобран протез или изменился прикус.
Что делать, чтобы предотвратить периимплантит?
- Найти хорошую клинику, которая имеет лицензию, дает гарантии.
- Выбирать опытных и компетентных врачей-имплантологов для установки искусственных корней, имеющих сертификаты и квалификации.
- Останавливать свой выбор на качественных моделях имплантов от проверенных производителей.
- Не скрывать от имплантолога хронические заболевания и вредные привычки.
- Серьезно относиться ко всем рекомендациям врача, исполнять их.
- Отказаться от курения и алкоголя хотя бы в первое время после операции.
- Вовремя принимать назначенные препараты.
- Не пропускать профилактические визиты в клинику.
- Укреплять иммунитет.
- Тщательно поддерживать удовлетворительную гигиену полости рта.
Вопросы — ответы
✔
1. Если имплант будет удален, можно ли его повторно установить?
Да. Он может прижиться со второй попытки после того, как будут устранены все очаги инфекции и восстановлены поврежденные ткани. Но имплантологи рекомендуют использовать новые титановые стержни, если проводится повторная имплантация. Так будет больше вероятности, что периимплантит не повторится. Установить новый имплант можно через 2-3 месяца после лечения.
✔
2. Могут ли помочь антибиотики при периимплантите избежать удаления импланта?
Только если заболевание выявлено на ранней стадии, можно сохранить искусственный корень, принимая антибиотики. На средней стадии патологии без хирургического вмешательства не обойтись. И то, если имплант неподвижен. Антибактериальная терапия уже идет как дополнение к лечению.